Khí máu và các Xét nghiệm trong Hồi sức Cấp cứu, Ấn bản thứ 3
(Blood Gases and Critical Care Testing, Third Edition)
Tác giả: Toffaletti, John G., PhD – Nhà xuất bản Elsevier – Biên dịch: Ths.Bs Lê Đình Sáng
Chương 8: Áp suất thẩm thấu, Natri, Kali, Clo và Bicarbonate
Osmolality, sodium, potassium, chloride, and bicarbonate
John G. Toffaletti, PhD; Craig R. Rackley, MD
Blood Gases and Critical Care Testing, Chapter 8, 159-192
Áp suất thẩm thấu và điều hòa thể tích
Giới thiệu
Áp suất thẩm thấu trong huyết tương liên quan đến số lượng chất tan (các hạt hòa tan) được hòa tan trong một kg nước huyết tương, với áp suất thẩm thấu bình thường từ 280 đến 295 mOsm/kg. Việc đo áp suất thẩm thấu huyết thanh được sử dụng để đánh giá sự điều hòa cân bằng nước và natri của cơ thể, trong khi áp suất thẩm thấu nước tiểu đánh giá khả năng cô đặc nước tiểu của thận. Ở trạng thái ổn định, tổng lượng nước cơ thể (TBW) và hàm lượng muối của chúng ta tương đối không đổi. Sự tăng hoặc giảm lượng nước và muối ăn vào sẽ ảnh hưởng đến việc giữ và bài tiết nước và muối ở thận.
Tổng lượng nước cơ thể (TBW) được định nghĩa là chất lỏng chiếm các không gian nội bào (~65% TBW) và ngoại bào (~10% nội mạch; ~25% kẽ) của cơ thể. Nhìn chung, trong khi TBW dao động hàng giờ do mất qua thận, phổi, da và tăng lên do ăn uống, áp suất thẩm thấu huyết tương được điều hòa chặt chẽ hơn và tương đối không đổi.
Lưu ý rằng thuật ngữ “nồng độ thẩm thấu” (osmolarity) liên quan đến số lượng chất tan trên mỗi lít thể tích huyết tương và được biểu thị bằng mmol/L. Một thuật ngữ khác là áp suất keo hoặc áp suất thẩm thấu keo, liên quan đến tác dụng giữ nước của protein. Về mặt lâm sàng, điều này phù hợp nhất trong dịch nội mạch (máu), nơi nồng độ protein cao trong huyết tương ngăn chặn sự di chuyển quá mức của nước vào dịch kẽ. Sự xáo trộn cân bằng này có thể gây phù, là sự tích tụ dịch trong không gian kẽ.
Việc bài tiết nước ở thận phần lớn được kiểm soát bởi hormone chống bài niệu (ADH), còn được gọi là vasopressin, một peptide được bài tiết bởi thùy sau tuyến yên. Để tăng tái hấp thu nước, ADH mở các kênh nước trong màng tế bào lót các ống góp ở thận.
Một số yếu tố ảnh hưởng đến sự bài tiết ADH: (1) các thụ thể ở vùng dưới đồi kích thích sản xuất và bài tiết ADH ở thùy sau tuyến yên để đáp ứng với sự gia tăng áp suất thẩm thấu; (2) các thụ thể căng ở tâm nhĩ của tim cảm nhận sự gia tăng huyết áp do tăng thể tích máu và ức chế bài tiết ADH; và (3) các thụ thể căng ở các động mạch kích thích bài tiết ADH khi huyết áp giảm do giảm thể tích máu.
Nồng độ natri trong máu bị ảnh hưởng bởi sự điều hòa của cả áp suất thẩm thấu huyết tương và thể tích máu. Áp suất thẩm thấu (natri) được điều hòa bằng những thay đổi trong cân bằng nước thông qua ADH, trong khi thể tích được điều hòa bằng những thay đổi trong cân bằng natri thông qua hệ renin-angiotensin-aldosterone và ADH. Ở một người có cân bằng nội môi nước và áp suất thẩm thấu bình thường, nếu tiêu thụ một lượng lớn chất lỏng nhược trương như nước, để ngăn ngừa quá tải thể tích, thận sẽ phản ứng bằng cách nhanh chóng bài tiết nước tiểu loãng, ngay cả trước khi các chất lỏng nội và ngoại bào cân bằng.
Tính toán áp suất thẩm thấu
Áp suất thẩm thấu của huyết tương liên quan đến nồng độ của các ion (Na, K, Cl, albumin, v.v.) và các chất tan trung tính như glucose và urê. Đóng góp của các ion có thể được ước tính một cách tình cờ là 2×[Na] (tính bằng mmol/L) vì ba lý do:
- NaCl trong huyết tương có 75% “hoạt tính thẩm thấu”.
- Huyết tương có 93% là nước và 7% là protein và lipid.
- Các ion khác như K⁺, Ca²⁺, và Mg²⁺ chiếm ~8% hoạt tính thẩm thấu so với ion natri.
trong đó BUN là nitơ urê máu.
Điều hòa áp suất thẩm thấu
Phản ứng với sự gia tăng áp suất thẩm thấu được mô tả sau đây và thể hiện trong Hình 8.1.
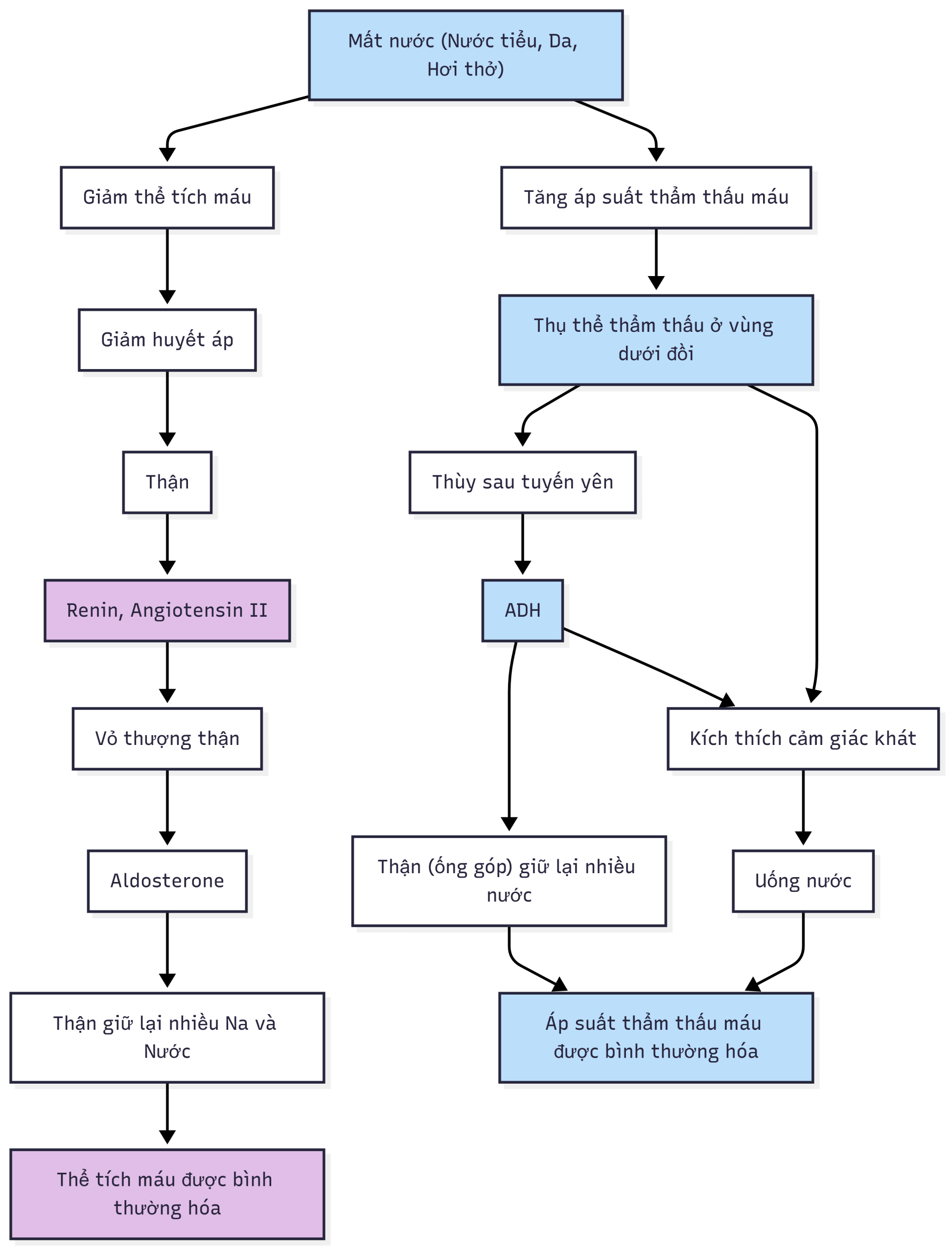
Hình 8.1 Các phản ứng đối với những thay đổi về thể tích và áp suất thẩm thấu của máu. Mất nước gây ra cả giảm thể tích máu và tăng áp suất thẩm thấu máu. Giảm thể tích máu làm giảm huyết áp, kích thích cả hệ renin-angiotensin-aldosterone và sự bài tiết ADH, với ADH là một phản ứng chung cho cả giảm thể tích máu và tăng áp suất thẩm thấu.
Sự điều hòa nước của thận bởi ADH và cảm giác khát đều đóng vai trò quan trọng trong việc điều hòa áp suất thẩm thấu huyết tương. Để duy trì một áp suất thẩm thấu huyết tương bình thường [~280–300 mmol/kg (~280–300 mOsm/kg) nước huyết tương)], cả cảm giác khát và ADH đều được kích hoạt.
Việc bài tiết nước qua thận quan trọng hơn trong việc kiểm soát lượng nước dư thừa, trong khi cảm giác khát quan trọng hơn trong việc ngăn ngừa thiếu nước hoặc mất nước.
Điều hòa thể tích máu
Phản ứng với việc giảm thể tích máu được mô tả sau đây và thể hiện trong Hình 8.1.
Thể tích máu là tổng lượng chất lỏng trong các động mạch, mao mạch, tĩnh mạch và các buồng tim. Thể tích máu cũng bao gồm các tế bào hồng cầu (erythrocytes), tế bào bạch cầu (leukocytes), tiểu cầu và huyết tương.
Thể tích máu đầy đủ giúp duy trì huyết áp và đảm bảo tưới máu tốt cho các mô và cơ quan. Nhiều hệ cơ quan tham gia vào việc điều hòa thể tích máu bằng cách kiểm soát liên quan của cả natri và nước. Thận chịu trách nhiệm chính trong việc điều hòa thể tích máu bằng cách điều chỉnh hàm lượng chất tan và nước trong máu thông qua quá trình lọc, tái hấp thu và bài tiết.
Khoảng tham chiếu
Các khoảng tham chiếu cho áp suất thẩm thấu, các chất điện giải và các thông số khác được trình bày trong Bảng 8.1.
Bảng 8.1. Khoảng tham chiếu cho các chất điện giải và áp suất thẩm thấu huyết thanh/huyết tương
| Thông số | Đơn vị SI | Đơn vị quy ước |
|---|---|---|
| Natri (2 tuổi – người lớn) | 135–145 mmol/L | 135–145 mEq/L |
| Kali (18 tuổi – người lớn) | 3,5–5,0 mmol/L | 3,5–5,0 mEq/L |
| Clo (2 tuổi – người lớn) | 98–108 mmol/L | 98–108 mEq/L |
| Tổng CO₂ (18 tuổi – người lớn) | 21–30 mmol/L | 21–30 mEq/L |
| Khoảng trống Anion (Na, Cl, HCO₃⁻) | 4–12 mmol/L | 4–12 mEq/L |
| Áp suất thẩm thấu huyết tương (người lớn) | 280–300 mmol/kg | 280–300 mOsm/kg |
| Áp suất thẩm thấu nước tiểu (24 giờ) | 300–900 mmol/kg | 300–900 mOsm/kg |
Natri
Sinh lý học cân bằng natri
Là một chất điện giải, natri rất quan trọng cho việc truyền các xung thần kinh và kích hoạt các chuyển động của cơ. Natri là cation phong phú nhất trong dịch ngoại bào (ECF), chiếm 90% tổng số cation ngoại bào, và phần lớn quyết định áp suất thẩm thấu của ECF.
Nồng độ natri huyết tương phụ thuộc rất nhiều vào lượng nước uống vào và bài tiết ra ngoài, và ở mức độ thấp hơn một chút, là sự điều hòa natri của thận. Ba quá trình có tầm quan trọng hàng đầu:
- Việc uống nước để đáp ứng cơn khát, được kích thích hoặc ức chế bởi áp suất thẩm thấu huyết tương.
- Việc bài tiết nước, phần lớn bị ảnh hưởng bởi sự giải phóng ADH để đáp ứng với những thay đổi về thể tích hoặc áp suất thẩm thấu của máu.
- Tình trạng thể tích máu, ảnh hưởng đến sự bài tiết natri thông qua aldosterone, angiotensin II và ANP.
Tần suất hạ và tăng natri máu
Hạ natri máu nhẹ khá phổ biến ở bệnh nhân nhập viện, với 15%–20% có nồng độ natri huyết thanh <135 mmol/L. Tăng natri máu khi nhập viện có tỷ lệ ước tính từ khoảng 2% đến 25%.
Hạ natri máu
Nguyên nhân của hạ natri máu
Hạ natri máu được định nghĩa là nồng độ natri huyết tương <135 mmol/L. Các triệu chứng bao gồm chán ăn, buồn nôn, lú lẫn, lơ mơ, dễ kích động và đau đầu.
Hầu hết bệnh nhân bị hạ natri máu đều có dư thừa ADH, hoặc do bài tiết ADH không phù hợp hoặc để đáp ứng với tình trạng giảm thể tích máu, như thể hiện trong Hình 8.2.

Hình 8.2 Các tình trạng dẫn đến giải phóng ADH và có thể gây giảm áp suất thẩm thấu. CHF, suy tim sung huyết; SIADH, hội chứng bài tiết hormone chống bài niệu không phù hợp.
Đánh giá xét nghiệm về hạ natri máu
Các xét nghiệm quan trọng nhất để đánh giá bệnh nhân hạ natri máu là: Na, K, Cl, HCO₃⁻, glucose, creatinine, và urê huyết tương; Áp suất thẩm thấu huyết thanh; Áp suất thẩm thấu và Na nước tiểu. Cách tiếp cận chẩn đoán hạ natri máu được trình bày trong Bảng 8.2.
Bảng 8.2. Đánh giá hạ natri máu
Bước 2: Đo Na⁺ niệu
|
Chẩn đoán lâm sàng hạ natri máu
Tiền sử lâm sàng, các triệu chứng và khám thực thể là cần thiết cùng với các thông số xét nghiệm ban đầu cho thấy hạ natri máu. Bệnh sinh của hạ natri máu thường liên quan đến tình trạng thể tích và dư thừa ADH được bài tiết để đáp ứng với những thay đổi về thể tích hoặc kích thích thẩm thấu, như được trình bày trong Bảng 8.3.
Bảng 8.3. Chẩn đoán phân biệt hạ natri máu theo tình trạng thể tích
| Tình trạng thể tích | Cơ chế chính | Nguyên nhân thường gặp |
|---|---|---|
| Giảm thể tích máu | Mất Na⁺ nhiều hơn H₂O | – Thuốc lợi tiểu thiazide – Mất dịch ưu trương (tiêu hóa, mồ hôi, xuất huyết) – Thiếu hụt kali – Thiếu hụt aldosterone |
| Thể tích máu bình thường | Rối loạn cân bằng nước | – Hội chứng tiết ADH không phù hợp (SIADH) – Tăng lipid máu nặng gây hạ Na giả tạo – Tăng áp lực thẩm thấu do chất khác Na (glucose, mannitol) |
| Tăng thể tích máu | Dịch di chuyển từ nội mạch ra khoảng kẽ | – Suy tim sung huyết – Xơ gan – Suy thận tiến triển – Hội chứng thận hư |
Điều trị hạ natri máu
Việc điều trị hạ natri máu phụ thuộc vào nguyên nhân, mức độ nghiêm trọng và tốc độ phát triển của tình trạng hạ natri máu.
Tăng natri máu
Nguyên nhân của tăng natri máu
Tăng natri máu được định nghĩa là nồng độ natri huyết tương bất thường trên 145 mmol/L. Tăng natri máu thường là một vấn đề của việc điều hòa nước hơn là một vấn đề của cân bằng nội môi natri.
Đánh giá lâm sàng và xét nghiệm tăng natri máu
Sau khi phát hiện tăng natri máu, các xét nghiệm sau có thể hữu ích trong việc đánh giá nguyên nhân: điện giải huyết thanh, glucose, urê, và creatinine; áp suất thẩm thấu nước tiểu và huyết tương; Na⁺ và K⁺ nước tiểu cũng có thể hữu ích. Việc đo áp suất thẩm thấu nước tiểu là cần thiết để đánh giá nguyên nhân của tăng natri máu, như được trình bày trong Bảng 8.4.
Bảng 8.4. Đánh giá tăng natri máu
-
Nếu Na⁺ huyết tương > 150 mmol/L → đo áp suất thẩm thấu nước tiểu
| Áp suất thẩm thấu nước tiểu | Nguyên nhân gợi ý |
|---|---|
| > 800 mOsm/kg | – Uống không đủ dịch – Mất dịch nhược trương qua đường tiêu hóa – Giảm hoặc mất cảm giác khát – Uống hoặc truyền quá nhiều Na⁺ |
| 300 – 800 mOsm/kg | – Suy giảm giải phóng ADH (cường aldosteron, hội chứng Cushing) – Đái tháo nhạt trung ương một phần – Dùng thuốc lợi tiểu – Lợi tiểu thẩm thấu |
| < 300 mOsm/kg | – Đái tháo nhạt (trung ương hoặc do thận) |
Điều trị tăng natri máu
Sau khi phát hiện tăng natri máu và nhận biết các triệu chứng, phải xác định nguyên nhân cơ bản, sau đó tuần tự điều chỉnh các rối loạn thể tích và điều chỉnh tình trạng tăng natri máu.
Kali
Sinh lý học
Kali là cation nội bào chính, với khoảng 98% trong tế bào và chỉ khoảng 2% trong máu. Kali có một số chức năng sống còn, bao gồm:
- Điều hòa hoạt động thần kinh cơ
- Co bóp tim và nhịp tim
- Điều hòa thể tích nội bào và ngoại bào và tình trạng kiềm-toan
Điều hòa
Các bất thường về kali có thể do sự mất cân bằng trong việc hấp thu, bài tiết hoặc sự dịch chuyển nội bào-ngoại bào của K⁺. Thận chịu trách nhiệm chính trong việc điều hòa cân bằng kali.
Hạ kali máu
Nguyên nhân của hạ kali máu
Các nguyên nhân gây hạ kali máu được liệt kê trong Bảng 8.5.
Bảng 8.5. Nguyên nhân của hạ kali máu
| Nhóm nguyên nhân | Cơ chế/giải thích | Ví dụ thường gặp |
|---|---|---|
| Tái phân bố vào trong tế bào | K⁺ di chuyển từ dịch ngoại bào vào nội bào | – Nhiễm kiềm chuyển hóa: tăng hấp thu K⁺ vào tế bào (thường gặp khi nôn) – Dư thừa insulin: thúc đẩy vận chuyển K⁺ vào tế bào – Thuốc chủ vận β-adrenergic: kích thích bơm Na⁺/K⁺-ATPase |
| Tăng bài tiết qua thận | Tăng mất K⁺ qua nước tiểu | – Dư thừa mineralocorticoid: Aldosterone kích thích bài tiết K⁺ tại ống thận – Thuốc lợi tiểu (thiazide, quai): làm tăng mất K⁺ qua thận |
| Mất qua đường tiêu hóa | Giảm hấp thu hoặc tăng thải K⁺ qua tiêu hóa | – Tiêu chảy, thuốc nhuận tràng: giảm hấp thu và tăng mất K⁺ qua phân – Nôn: dịch vị chứa K⁺ ở mức vừa phải, nhưng nôn kéo dài gây mất thể tích và nhiễm kiềm chuyển hóa → làm giảm thêm K⁺ |
Triệu chứng của hạ kali máu
Bệnh nhân thường không có triệu chứng, đặc biệt là với hạ kali máu nhẹ. Các triệu chứng chủ yếu liên quan đến chức năng cơ hoặc tim, chẳng hạn như yếu hoặc mệt mỏi, chuột rút cơ, đau, hoặc liệt.
Đánh giá xét nghiệm và điều trị hạ kali máu
Khi đã ghi nhận hạ kali máu, việc đo nồng độ K trong nước tiểu có thể xác định liệu mất K qua thận có phải là một nguyên nhân hay không. Việc điều trị nên nhằm vào việc giảm nguyên nhân gây mất kali và thay thế lượng kali đã mất.
Tăng kali máu
Tăng kali máu được định nghĩa là nồng độ kali huyết thanh hoặc huyết tương lớn hơn khoảng 5,0 mmol/L. Các nguyên nhân phổ biến hơn của tăng kali máu thực sự được trình bày trong Bảng 8.6.
Bảng 8.6. Nguyên nhân của tăng kali máu
| Nhóm nguyên nhân | Cơ chế/giải thích | Ví dụ thường gặp |
|---|---|---|
| Tái phân bố từ trong tế bào ra ngoài | K⁺ thoát ra dịch ngoại bào | – Nhiễm toan chuyển hóa: ban đầu gây tăng K⁺ ngoại bào; kéo dài có thể dẫn đến hạ K⁺ – Thiếu hụt insulin: giảm vận chuyển K⁺ vào tế bào – Thuốc chẹn β (β-blocker): ức chế hấp thu K⁺ của tế bào |
| Giảm bài tiết qua thận | Thận giảm khả năng thải K⁺ | – Suy thận thiểu niệu: giảm dòng Na⁺ đến ống lượn xa → giảm bài tiết K⁺ – Thiếu hụt aldosterone: giảm tái hấp thu Na⁺ và bài tiết K⁺ |
| Tăng lượng nhập | Lượng K⁺ đưa vào vượt khả năng đào thải | – Ăn hoặc truyền quá nhiều K⁺ (hiếm khi gây tăng K⁺ nếu thận bình thường; thường xảy ra khi suy thận) |
| Tăng kali máu giả (Pseudo-hyperkalemia) | Sai số do lấy mẫu máu | – Hiệu ứng tiền phân tích: tán huyết, chấn thương tế bào, hoặc đông máu trong ống nghiệm |
Tác động lâm sàng, đánh giá xét nghiệm và điều trị tăng kali máu
Các tác động lâm sàng của tăng kali máu phần lớn phụ thuộc vào tốc độ gia tăng nồng độ kali huyết thanh. Tăng kali máu làm rối loạn dẫn truyền tim, có thể gây rối loạn nhịp tim và có thể ngừng tim.
Clo
Sinh lý và điều hòa
Là anion ngoại bào chính, Cl hoạt động cùng với Na⁺, K⁺ và các cation khác trong các cơ chế dẫn truyền và vận chuyển giữa các tế bào và qua màng tế bào. Việc điều hòa Cl thường là một phản ứng gián tiếp đối với sự điều hòa của các ion khác.
Nguyên nhân của hạ và tăng clo máu
Hạ clo máu thường liên quan đến một bất thường điện giải khác, chẳng hạn như hạ natri máu. Tăng clo máu thường cho thấy một tình trạng nhiễm toan chuyển hóa.
Bicarbonate
Sinh lý và điều hòa
HCO₃⁻ là anion phong phú thứ hai trong dịch ngoại bào. HCO₃⁻ là thành phần chính của hệ thống đệm trong máu.
Nguyên nhân của giảm và tăng bicarbonate
HCO₃⁻ giảm trong nhiễm toan chuyển hóa. Trong nhiễm toan hô hấp, để bù lại mức CO₂ dư thừa, thận tái hấp thu nhiều bicarbonate hơn.
TỰ LƯỢNG GIÁ VÀ ÔN TẬP
Đánh giá các trường hợp sau đây về tình trạng lâm sàng và kết quả xét nghiệm của họ đối với các rối loạn có thể có về cân bằng nước và/hoặc điện giải.
Ca 1. Một người đàn ông 56 tuổi được chẩn đoán mắc bệnh ung thư phổi tế bào nhỏ phát triển tình trạng lơ mơ và lú lẫn tiến triển. Dữ liệu xét nghiệm cho thấy Na 119 mmol/L, áp suất thẩm thấu huyết thanh 251 mmol/L, áp suất thẩm thấu nước tiểu 857 mmol/L.
- Đánh giá: Bệnh nhân này có các triệu chứng kinh điển của hội chứng tiết ADH không phù hợp (SIADH).
Ca 2. Một phụ nữ 21 tuổi mắc bệnh đái tháo đường phụ thuộc insulin được đưa đến bệnh viện trong tình trạng hôn mê. Dữ liệu xét nghiệm của cô cho thấy: Na 134 mmol/L, K 6,4 mmol/L, Glucose 66,1 mmol/L, pH 6,80, pCO₂ 10 mmHg, HCO₃⁻ 3 mmol/L.
- Đánh giá: Bệnh nhân này bị nhiễm toan ceton do đái tháo đường nặng.
Ca 3. Một phụ nữ 40 tuổi bị phù, khám thấy tăng huyết áp, với dữ liệu xét nghiệm: Na 145 mmol/L, K 2,8 mmol/L, HCO₃⁻ 30 mmol/L, pH động mạch 7,48, K niệu 50 mmol/L (cao bất thường đối với hạ kali máu).
- Đánh giá: Các giá trị natri và kali huyết tương gợi ý dư thừa mineralocorticoid, rất có thể do cường aldosteron nguyên phát.
Ca 4. Một người đàn ông 62 tuổi bị suy tim sung huyết và suy thận nhẹ được điều trị bằng thuốc ức chế men chuyển captopril. Kết quả xét nghiệm: Na 134 mmol/L, K 6,8 mmol/L, BUN 10,0 mmol/L, Creatinine 159,12 μmol/L.
- Đánh giá: Captopril là một thuốc giãn mạch làm giảm angiotensin. Mặc dù hiệu quả, tăng kali máu có thể xảy ra do ức chế bài tiết aldosterone.
Ca 5. Một người đàn ông lớn tuổi được đánh giá vì buồn nôn và nôn trong 4 tuần. Kết quả xét nghiệm: Na 125 mmol/L, K 4,4 mmol/L, Tổng CO₂ 20 mmol/L, pH 7,44. Aldosterone và cortisol đều rất thấp.
- Đánh giá: Aldosterone thấp sẽ gây Na thấp, K và Cl tăng, và có thể nhiễm toan nhẹ. Nôn mửa kéo dài sẽ gây nhiễm kiềm. Lời giải thích tốt nhất là người này có nhiều rối loạn đã bù trừ cho nhau.
Ca 6. Một bệnh nhân bị tăng tiểu cầu với số lượng tiểu cầu là 10×10⁵/mm³ có nồng độ K huyết thanh là 6,3 mmol/L. Hành động hợp lý tiếp theo là gì?
- Đáp án d: Số lượng tiểu cầu cao cho thấy quá trình đông máu có thể đã giải phóng một ít K vào huyết thanh. Do đó, lấy mẫu huyết tương để đo K sẽ chứng minh nồng độ K của bệnh nhân thực sự bình thường.
TÀI LIỆU THAM KHẢO
- Nebelkopf Elgart H., Johnson K.L., Munro N.: Assessment of Fluids and Electrolytes. AACN Clin. Issues 2004; 15: pp. 607-621.
- Armstrong L.E.: Assessing Hydration Status: The Elusive Gold Standard. J. Am. Coll. Nutr. 2007; 26: pp. 575S-584S.
- Fluid and Electrolyte Balance. www.mcb.berkely.edu/courses/mcb135e/kidneyfluid.html. … (và các tài liệu tham khảo khác)
