CHẨN ĐOÁN PHÂN BIỆT CÁC TRIỆU CHỨNG THƯỜNG GẶP, ẤN BẢN THỨ 7
(Differential Diagnosis of Common Complaints, Seventh Edition)
Tác giả: Seller, Robert H., MD – Nhà xuất bản: Elsevier
Biên dịch: Ths.Bs. Lê Đình Sáng
CHƯƠNG 3. ĐAU LƯNG
Backache
Robert H. Seller, MD; Andrew B. Symons, MD, MS
Differential Diagnosis of Common Complaints, 3, 33-51
Đau thắt lưng là nguyên nhân của vô số lượt khám bệnh, chiếm 5% tổng số lượt khám tại các phòng khám y học gia đình. Mỗi năm, 2% dân số đi khám bác sĩ vì đau lưng. Đau thắt lưng là triệu chứng cơ xương khớp phổ biến nhất dẫn đến một lượt khám tại khoa cấp cứu, và là một trong năm triệu chứng thường gặp nhất trong y học cấp cứu. Chi phí trực tiếp để chăm sóc đau thắt lưng ở Hoa Kỳ được ước tính là 33 tỷ đô la mỗi năm. Khi tính cả năng suất lao động bị mất do nghỉ làm, con số này gần 100 tỷ đô la. Hơn 80% người trưởng thành đã có ít nhất một đợt đau lưng, và nhiều người đã có các đợt tái phát từ thời niên thiếu. Đây là nguyên nhân gây tàn tật phổ biến nhất ở bệnh nhân dưới 45 tuổi, và đến 50 tuổi, 80%–90% cho thấy bằng chứng của bệnh thoái hóa đĩa đệm khi tử thiết. Đau thắt lưng cấp tính được định nghĩa là kéo dài dưới 6 tuần, bán cấp là 6–12 tuần, và mạn tính là hơn 12 tuần. Trong khoảng 85%–90% các trường hợp đau thắt lưng cấp tính, các triệu chứng tự khỏi sau 4–6 tuần. Cơn đau kéo dài hơn 6 tuần thường cần được khảo sát sâu hơn.
Mặc dù hội chứng thắt lưng rất thường gặp, nhưng nó lại ít được hiểu rõ, thăm khám thực thể thường không mang lại kết quả, và kết quả xét nghiệm chẩn đoán thường âm tính hoặc dương tính giả. Một số bệnh nhân có các dấu hiệu tại chỗ hoặc dấu hiệu rễ thần kinh (radicular signs) nhưng không có bằng chứng về các bất thường hình thái, ngay cả sau khi đã kiểm tra bằng tất cả các công nghệ chẩn đoán hiện có. Mặt khác, 50%–60% các cá nhân không có triệu chứng lại có những thay đổi thoái hóa, và 20% có thoát vị đĩa đệm mà không có triệu chứng. Để làm vấn đề phức tạp hơn nữa, bệnh nhân có thể chuyển từ hội chứng thắt lưng này sang hội chứng khác (ví dụ: từ đau thần kinh tọa sang đau thắt lưng mạn tính). Do đó, đau thắt lưng nên được xem là một triệu chứng hiếm khi quy được cho một bệnh cụ thể hoặc một tổn thương bệnh lý.
Đau thắt lưng thường có nguồn gốc cơ học. Các nguyên nhân cơ học bao gồm căng cơ thắt lưng – cùng cấp, đau lưng tư thế, và viêm khớp thoái hóa thắt lưng – cùng, tất cả đều có thể do các vấn đề với cơ, gân, dây chằng, và đĩa đệm. Các nguyên nhân phổ biến khác là đau thần kinh tọa (sciatica) (thường liên quan đến thoát vị đĩa đệm), hẹp ống sống thắt lưng, và đau thắt lưng mạn tính. Các yếu tố xã hội và tâm lý rõ rệt hơn ở những bệnh nhân bị đau thắt lưng mạn tính, và mức độ nghiêm trọng của các triệu chứng của họ không tương xứng với những bất thường đã được ghi nhận.
Cơ địa Bệnh nhân
Đau lưng ở bệnh nhân dưới 20 tuổi hoặc trên 50 tuổi gợi ý một vấn đề nghiêm trọng (dấu hiệu cờ đỏ), cũng như đau lưng kéo dài hơn 6 tuần.
Đau lưng ở trẻ em tương đối hiếm gặp. Đau lưng thể hiện một bệnh lý nghiêm trọng ở trẻ nhỏ thường xuyên hơn so với người lớn, mặc dù nguyên nhân phổ biến nhất của đau lưng ở trẻ em là bong gân thắt lưng – cùng. Loại bong gân này thường là kết quả của việc tham gia thể thao. Lưng bị bong gân đôi khi do chấn thương (ví dụ: chấn thương trong một tai nạn xe cơ giới hoặc khi tham gia thể dục dụng cụ). Đau lưng vùng ngực và gù cột sống cấu trúc ở thanh thiếu niên thường do bệnh Scheuermann (Scheuermann’s disease), một tình trạng liên quan đến chấn thương lặp đi lặp lại trong đó nhân nhầy di chuyển qua lớp sụn giữa thân đốt sống và viền mấu đốt sống, dẫn đến sự bong ra của nó. Cơn đau khu trú ở vùng giữa hai xương bả vai.
Bởi vì đau thắt lưng có thể là biểu hiện của bệnh lý nghiêm trọng ở trẻ em, nên cần phải hỏi bệnh sử và thăm khám thực thể kỹ lưỡng. Nhiễm trùng nên là một chẩn đoán cần được xem xét mạnh mẽ, đặc biệt ở những người nghiện chích ma túy tĩnh mạch (IV – intravenous). Trượt đốt sống (Spondylolisthesis) là một khiếm khuyết ở eo đốt sống (pars interarticularis), là phần yếu nhất của đốt sống. Đôi khi nó dẫn đến sự di chuyển ra trước của đốt sống bị ảnh hưởng, được gọi là ly giải eo đốt sống (spondylolysis). Trượt đốt sống và ly giải eo đốt sống xảy ra thường xuyên hơn ở thanh thiếu niên so với bệnh nhân nhỏ tuổi hơn. Cơn đau thường phát triển sau hoạt động thể thao gắng sức, và nguyên nhân có thể được phát hiện tốt nhất bằng chụp cắt lớp vi tính phát xạ đơn photon hoặc chụp cộng hưởng từ (MRI – magnetic resonance imaging), vì X-quang thường quy có thể không phát hiện được gãy xương do mỏi giai đoạn sớm.
Bất kể nguyên nhân là gì, đau lưng phổ biến nhất ở bệnh nhân từ 20 đến 50 tuổi. Nó xảy ra thường xuyên hơn ở những người như công nhân công nghiệp và nông dân, những người làm công việc chân tay nặng nhọc. Ở những người trẻ tuổi phàn nàn về đau lưng dai dẳng, nên xem xét các bệnh viêm không do vi khuẩn, chẳng hạn như hội chứng Reiter (Reiter’s syndrome) và viêm cột sống dính khớp (ankylosing spondylitis). Điều đặc biệt quan trọng là người khám phải hỏi những bệnh nhân này về các thay đổi viêm khác có thể liên quan đến hội chứng Reiter (ví dụ: viêm mống mắt, viêm họng, viêm niệu đạo, viêm khớp). Ngay cả khi bệnh nhân bị trượt đốt sống, bác sĩ cũng phải loại trừ các nguyên nhân viêm gây đau lưng. Đau lưng tư thế phổ biến hơn ở những bệnh nhân sinh nhiều con và những người béo phì hoặc có thể trạng kém. Thoát vị đĩa đệm (Herniated discs) xảy ra ở người trẻ tuổi nhưng tương đối hiếm.
Số lượng các ca đau lưng do bệnh lý đĩa đệm tăng lên khi tuổi tác tăng từ 25 đến 50. Các hội chứng đĩa đệm phổ biến hơn ở nam giới, đặc biệt là người lớn tuổi. Ở bệnh nhân lớn tuổi, đau lưng là một triệu chứng phổ biến nhưng không phải là một triệu chứng chính thường gặp. Khi nó là triệu chứng chính ở bệnh nhân trên 50 tuổi, phải xem xét các bệnh lý nghiêm trọng như hẹp ống sống thắt lưng có hoặc không có hội chứng chùm đuôi ngựa (cauda equina syndrome), mặc dù nguyên nhân phổ biến nhất là thoái hóa khớp thắt lưng – cùng. Mọi người có lẽ đều trải qua một mức độ nào đó của bệnh khớp thoái hóa ở thắt lưng, nhưng theo quy luật, các vấn đề lâm sàng chỉ phát sinh khi sự thoái hóa này đạt đến mức độ trung bình. Khi đó, nó thường được đi trước bởi một sự cố chấn thương nào đó, có thể là nhỏ, khởi phát các triệu chứng. Ở những bệnh nhân trên 50 tuổi có biểu hiện đau lưng mà không có tiền sử đau lưng đáng kể trước đó, phải xem xét các tình trạng nghiêm trọng như ung thư và đa u tủy.
Tính chất Triệu chứng và Vị trí Đau
Để xác định nguyên nhân đau lưng, bác sĩ phải xem xét các yếu tố bệnh sử quan trọng, chẳng hạn như tuổi tác, vị trí đau (Bảng 3.1), khả năng lan của cơn đau, ảnh hưởng của cử động lưng hoặc chân, và chấn thương trước đó.
Bảng 3.1 Các đặc điểm phân biệt của các nguyên nhân phổ biến gây đau vùng đai chậu
| Nguyên nhân | Vị trí đau | Yếu tố làm nặng và giảm nhẹ | Thăm khám thực thể | Các dấu hiệu khác |
|---|---|---|---|---|
| Bệnh thoái hóa đĩa đệm với chèn ép diện khớp gây đau | Mông, đùi sau | Tệ hơn khi ưỡn cột sống; giảm khi nghỉ ngơi ở tư thế bào thai | Hạn chế cử động cột sống, đoạn cột sống | |
| Bệnh thoái hóa đĩa đệm với sa nhân nhầy | Mông, đùi sau | Tệ hơn khi ưỡn cột sống; giảm khi nghỉ ngơi ở tư thế bào thai | Hạn chế cử động cột sống, đoạn cột sống đau, rễ thần kinh | Kết quả X-quang bất thường |
| Viêm khớp cùng – chậu | Mông, đùi sau | Tệ hơn khi nghỉ ngơi; giảm khi hoạt động | Hạn chế cử động cột sống | Kết quả X-quang bất thường |
| Thoái hóa khớp háng | Bẹn, đôi khi là mông hoặc gối | Tệ hơn khi hoạt động; giảm khi nghỉ ngơi | Hạn chế cử động khớp háng | Kết quả X-quang bất thường |
| Bệnh Meralgia Paresthetica (dị cảm đau vùng đùi) | Dị cảm mặt ngoài đùi | Tệ hơn về đêm; giảm khi tiêm tại chỗ thuốc tê và steroid | Ấn đau ngay dưới gai chậu trước trên | |
| Viêm bao hoạt dịch mấu chuyển | Mặt ngoài đùi | Tệ hơn về đêm khi hoạt động; giảm khi tiêm tại chỗ thuốc tê và steroid | Ấn đau trên mấu chuyển lớn |
Cơn đau do căng cơ thắt lưng – cùng cấp được đặc trưng bởi sự khởi phát đột ngột thường liên quan đến việc xoay người, nâng vật, vặn mình, hoặc hoạt động thể chất bất thường. Nó thường được khu trú rõ ở vùng thắt lưng – cùng.
Cơn đau do căng cơ xương khớp và đau lưng tư thế thường được mô tả là âm ỉ và dai dẳng, đi kèm với cảm giác cứng khớp. Bệnh nhân gặp khó khăn trong việc xác định một điểm đau tối đa chính xác, mặc dù cơn đau thường tập trung ở vùng thắt lưng dưới. Sau chấn thương, cơn đau này có thể khởi phát ngay lập tức hoặc muộn hơn. Bệnh nhân có thể nói rằng họ cảm thấy có thứ gì đó “bung ra”. Cơn đau thường lan ngang qua thắt lưng và đôi khi vào mông nhưng hiếm khi xuống chi dưới. Sự lan tỏa của cơn đau không phải lúc nào cũng cho thấy sự chèn ép rễ thần kinh.
Đau thắt lưng do viêm khớp thoái hóa thắt lưng – cùng có khởi phát từ từ, thường không bị kích hoạt bởi hoạt động thể chất, và thường đi kèm với tiền sử cứng khớp buổi sáng. Nhiều bệnh nhân mắc tình trạng này phàn nàn rằng cử động thắt lưng – cùng của họ bị hạn chế bởi đau và cứng khớp, thường tệ hơn vào buổi sáng nhưng cải thiện khoảng một giờ sau khi họ thức dậy. Sự lan tỏa của cơn đau đến gối, bắp chân, hoặc cẳng chân là không phổ biến.
Nhiều bệnh nhân mắc hội chứng thoát vị đĩa đệm có tiền sử các đợt đau nhẹ hơn trước đó. Cơn đau thường có khởi phát đột ngột và thường lan vào mông, xuống mặt sau – ngoài của chân, và đôi khi đến bàn chân. Cơn đau của hội chứng đĩa đệm đã được so sánh với đau răng—đau nhói, như dao đâm, lan tỏa, có thể đi kèm với dị cảm và yếu cơ (do chèn ép rễ thần kinh). Cơn đau thuyên giảm thường cho thấy một sự lồi đĩa đệm ra sau – bên, nhưng đau lưng ngắt quãng cũng có thể do một đĩa đệm không gây kích thích rễ thần kinh đáng kể. Hơn 90% các thoát vị đĩa đệm thắt lưng xảy ra ở L4-L5 hoặc L5-S1. Nếu có kích thích rễ, các dấu hiệu thần kinh (mất cảm giác, yếu vận động, hoặc giảm phản xạ) có giá trị chẩn đoán. Bệnh nhân cũng có thể bị ấn đau ở khuyết ngồi.
Các đặc điểm định tính của đau thắt lưng có thể có tầm quan trọng chẩn đoán thực tế đáng kể. Các cảm giác áp lực thay đổi, lan tỏa, và dữ dội thường xảy ra ở những bệnh nhân không có bệnh lý thực thể rõ ràng. Khi cơn đau được mô tả một cách nhất quán và cụ thể, bác sĩ sẽ dễ dàng chứng minh được bệnh lý thực thể hơn. Bệnh viêm (ví dụ: viêm cột sống dính khớp) và các quá trình nhiễm trùng (ví dụ: lao) không có khả năng xảy ra nếu cơn đau liên quan đến tư thế, chấn thương, hoặc các hoạt động quá gắng sức, có tính chất từng đợt và ngắt quãng, nặng hơn khi hoạt động, và giảm khi nghỉ ngơi và nằm.
Đau lưng trong các hội chứng khớp cùng – chậu có xu hướng khu trú trên gai chậu sau trên. Trong viêm khớp cùng – chậu (sacroiliitis) (viêm khớp của các khớp cùng – chậu) cơn đau có thể xen kẽ từ bên này sang bên kia, mặc dù nó thường được cảm nhận ở thắt lưng và mông và có thể lan vào đùi sau. Cơn đau của viêm khớp cùng – chậu không có sự phân bố theo rễ thần kinh.
Đôi khi, đau thắt lưng có thể là một biểu hiện của hội chứng ruột kích thích. Trong những trường hợp này, thường có đau lưng giữa, đau bụng, và bệnh sử đặc trưng của một đại tràng kích thích. Cơn đau này không lan xuống chân. Đau thắt lưng do viêm tuyến tiền liệt (prostatitis) thường là một cơn đau âm ỉ mơ hồ không bị ảnh hưởng bởi cử động hoặc ho và không đi kèm với co thắt cơ hoặc hạn chế vận động.
Trong những trường hợp hiếm hoi, cơn đau cấp của cơn đau quặn thận (renal colic) biểu hiện bằng cơn đau dữ dội ở lưng thay vì ở hông hoặc bẹn. Bệnh nhân cho thấy sự thay đổi dần dần vị trí đau sang hông, với sự lan tỏa vào bẹn. Với cơn đau quặn thận, nghiệm pháp nâng chân thẳng thường âm tính, và phân tích nước tiểu thường cho thấy tiểu máu.
Một số bệnh nhân bị trầm cảm có thể trải qua đau thắt lưng mạn tính. Nó thường được mô tả là lan tỏa, đi kèm với cảm giác áp lực dữ dội. Khi đau cơ thể là một biểu hiện của trầm cảm, mức độ nghiêm trọng của cơn đau thay đổi theo trạng thái tinh thần: đau tăng lên khi lo lắng và trầm cảm và thường giảm đi khi sợ hãi tột độ. Nếu một bệnh nhân lớn tuổi mô tả một cơn đau lưng nóng rát hoặc âm ỉ, đặc biệt nếu nó ở bề mặt và một bên, nên nghi ngờ herpes zoster (herpes zoster), vì cơn đau này thường xuất hiện trước các tổn thương da do herpes.
Các triệu chứng đi kèm
Với thoái hóa khớp thắt lưng, bệnh nhân thường bị đau ở các khớp khác. Bệnh nhân mắc hội chứng thoát vị đĩa đệm thường có các triệu chứng thần kinh như đau thần kinh tọa, dị cảm, loạn cảm, giảm cảm giác, mất cảm giác, liệt nhẹ, các vấn đề về cơ vòng, và liệt dương. Áp lực lên các sợi không myelin có thể gây ra hội chứng chùm đuôi ngựa, một cấp cứu ngoại khoa hiếm gặp có các dấu hiệu bao gồm đau lưng trung tâm đi kèm với yếu cơ chân, liệt dương, tiểu nhiều lần, bí tiểu (đôi khi có tiểu không tự chủ do quá đầy), mất tự chủ, mất cảm giác vùng yên ngựa, và mất trương lực cơ vòng.
Đau thắt lưng kèm theo tiết dịch âm đạo gợi ý một nguyên nhân phụ khoa. Ở nam giới, đau lưng kèm theo tiểu buốt, khó tiểu, hoặc sốt gợi ý viêm tuyến tiền liệt. Nếu herpes zoster đi kèm với đau lưng, nên xem xét mạnh mẽ khả năng ung thư tiềm ẩn.
Bác sĩ nên nhận biết các dấu hiệu cờ đỏ của bệnh lý nghiêm trọng. Ung thư hoặc nhiễm trùng được gợi ý bởi sụt cân không giải thích được, suy giảm miễn dịch, nhiễm trùng tiết niệu, sử dụng ma túy đường tĩnh mạch, sử dụng corticosteroid kéo dài, bệnh nhân trên 50 tuổi, và đau lưng không cải thiện khi nghỉ ngơi. Gãy cột sống được gợi ý bởi tiền sử chấn thương, ngay cả chấn thương nhỏ ở bệnh nhân lớn tuổi bị loãng xương, hoặc sử dụng steroid kéo dài. Khoảng 25% phụ nữ sau mãn kinh sẽ bị gãy lún đốt sống. Hội chứng chùm đuôi ngựa hoặc một số tổn thương thần kinh nghiêm trọng khác được gợi ý bởi bí tiểu cấp, tiểu không tự chủ do quá đầy, mất trương lực cơ vòng, mất cảm giác vùng yên ngựa, hoặc yếu vận động tiến triển ở chi dưới.
Các yếu tố khởi phát và làm nặng thêm
Ly giải eo đốt sống ở thanh thiếu niên thường được khởi phát bởi hoạt động thể thao. Nó thường biểu hiện bằng đau thắt lưng nặng hơn khi hoạt động và dẫn đến chẩn đoán sai là căng cơ thắt lưng – cùng.
Căng cơ thắt lưng – cùng cấp thường được khởi phát bởi việc nâng vật, vặn mình, hoạt động hoặc tư thế thể chất bất thường, hoặc chấn thương. Nhiều bệnh nhân lớn tuổi, thừa cân và không hoạt động thể chất. Khi căng cơ thắt lưng – cùng cấp xảy ra ở vận động viên, nó có thể do thiết bị kém, huấn luyện không đầy đủ, khởi động hoặc rèn luyện không đủ, hoặc bất kỳ tư thế cơ thể nào làm tăng quá mức độ ưỡn cột sống thắt lưng. Căng cơ thắt lưng – cùng cấp ở vận động viên thanh thiếu niên có thể được khởi phát hoặc làm nặng thêm trong các giai đoạn phát triển nhanh, vì các mô mềm, dây chằng, và các đơn vị cơ-gân không theo kịp sự phát triển của xương. Bệnh nhân bị căng cơ thắt lưng – cùng cấp trải qua đau khi cử động nhưng không đau khi ho và rặn. Đau lưng tư thế trở nên tồi tệ hơn khi ngày trôi qua.
Ở những bệnh nhân mắc hội chứng thoát vị đĩa đệm, cơn đau có thể được khởi phát bởi chấn thương hoặc một số loại cử động nhất định, đặc biệt là vặn mình ở tư thế cúi gập người, như khi khởi động máy cắt cỏ hoặc động cơ thuyền máy. Lão hóa cũng tạo điều kiện cho sự phát triển của hội chứng này; thoát vị nhân nhầy là kết quả của những thay đổi thoái hóa xảy ra khi đĩa đệm bị lão hóa. Cơn đau của hội chứng đĩa đệm có thể trầm trọng hơn khi ho, cười, rặn đi cầu, hắt hơi, ngồi, và nghiêng người sang bên; trong các trường hợp cấp tính, nó có thể bị làm nặng thêm bởi hầu hết mọi hoạt động dẫn đến cử động của thắt lưng, đặc biệt là ưỡn quá mức. Cơn đau do viêm khớp thoái hóa thắt lưng – cùng cũng có thể tăng lên khi nghiêng người sang bên và ưỡn cột sống thắt lưng. Cơn đau đa rễ của hẹp ống sống trở nên tồi tệ hơn khi ưỡn cột sống thắt lưng; do đó, nhiều bệnh nhân lớn tuổi mắc tình trạng này báo cáo giảm đau khi cúi người về phía trước trên xe đẩy mua sắm. Đau lưng trở nên tồi tệ hơn trong hoặc ngay sau kỳ kinh nguyệt gợi ý một nguyên nhân phụ khoa. Đau lưng nặng hơn khi nằm hoặc nhiễm trùng hoặc đánh thức bệnh nhân vào ban đêm gợi ý bệnh ác tính.
Các yếu tố làm giảm nhẹ
Đau lưng do viêm thường cải thiện khi tập thể dục, trong khi đau cơ học trở nên tồi tệ hơn. Nhiều bệnh nhân bị căng cơ thắt lưng – cùng cấp cho biết nằm sấp và bất động làm giảm đau. Hầu hết các cơn đau lưng cấp tính giảm khi nghỉ ngơi đều có nguồn gốc cơ học. Thực tế này có thể là một điểm quan trọng trong chẩn đoán phân biệt vì nó loại trừ người giả bệnh, bệnh nhân cơ thể hóa, hoặc một bệnh nhân có lợi ích thứ phát mạnh mẽ. Nhiều bệnh nhân bị đau thắt lưng do thoái hóa khớp cho biết cơn đau của họ giảm đi khi họ nằm trên sàn nhà hoặc trên một tấm nệm cứng. Tương tự, một số bệnh nhân mắc hội chứng đĩa đệm cảm thấy đỡ hơn khi nằm xuống. Do đó, biến số này không hữu ích trong chẩn đoán phân biệt đau thắt lưng. Một số bệnh nhân mắc hội chứng đĩa đệm thông báo cho bác sĩ rằng họ cảm thấy tốt hơn khi đi bộ hoặc nằm nghiêng với đầu gối co (tư thế bào thai). Phát hiện sau này gợi ý mạnh mẽ rằng cơn đau là do bệnh lý đĩa đệm. Bệnh nhân mắc bệnh viêm, nhiễm trùng, hoặc u cột sống thường bị đau liên tục ở mọi tư thế.
Sự khó chịu ở lưng do hội chứng ruột kích thích có thể giảm đi sau khi đi tiêu. Cơn đau do hẹp ống sống cải thiện khi gập cột sống thắt lưng.
Thăm khám thực thể
Việc khảo sát đau thắt lưng nên bao gồm bệnh sử y khoa tổng quát, cá nhân, xã hội học, nghề nghiệp, và tình dục. Cần đặc biệt chú ý đến các cơn đau lưng trước đây và các yếu tố khởi phát, làm nặng thêm, hoặc làm giảm nhẹ cơn đau cũng như tiền sử chấn thương hoặc hoạt động thể chất nặng. Phần này phác thảo một cuộc khám thỏa đáng cho một bệnh nhân bị đau thắt lưng. Thăm khám thực thể nên bao gồm đánh giá trực tràng và vùng chậu, đặc biệt ở bệnh nhân trên 40 tuổi và ở những người không có bệnh sử hoặc các dấu hiệu thực thể đặc trưng của các nguyên nhân phổ biến gây đau lưng. Cần đặc biệt chú ý đến các quan sát được thực hiện trong quá trình khám vú, tuyến tiền liệt, tuyến giáp, hạch bạch huyết, và mạch ngoại vi. Bất kỳ bằng chứng nào về bệnh viêm hệ thống, chẳng hạn như viêm mống mắt, viêm niệu đạo, hoặc viêm khớp, đều nên được ghi nhận. Khám cột sống nên bao gồm xác định tầm vận động về phía trước, phía sau, và sang hai bên cũng như kiểm tra độ nghiêng của xương chậu.
Khám lưng cũng nên bao gồm quan sát bệnh nhân ở tư thế giải phẫu, xác định tầm vận động của cả thân mình và cột sống thắt lưng, gập cổ có và không có gập thân, và dáng đi. Khi bệnh nhân ngồi, nên kiểm tra phản xạ gối và cổ chân, cũng như duỗi từng chân. Ở thanh thiếu niên bị đau thắt lưng, nên thực hiện nghiệm pháp ưỡn một chân (one-legged hyperextension test) vì kết quả có thể gợi ý gãy mỏi eo đốt sống hoặc ly giải eo đốt sống. Trong nghiệm pháp này, bệnh nhân đứng trên chân cùng bên bị đau và nhẹ nhàng ngả người ra sau. Nếu cơn đau được tái tạo, điều này có thể chỉ ra ly giải eo đốt sống. Người khám cũng nên xác định sức mạnh của động tác gập mu của các ngón chân và cổ chân, cảm giác sờ và châm kim ở chi dưới, và tính toàn vẹn của cảm thụ bản thể (Hình 3.1–3.4) khi bệnh nhân ở tư thế này.
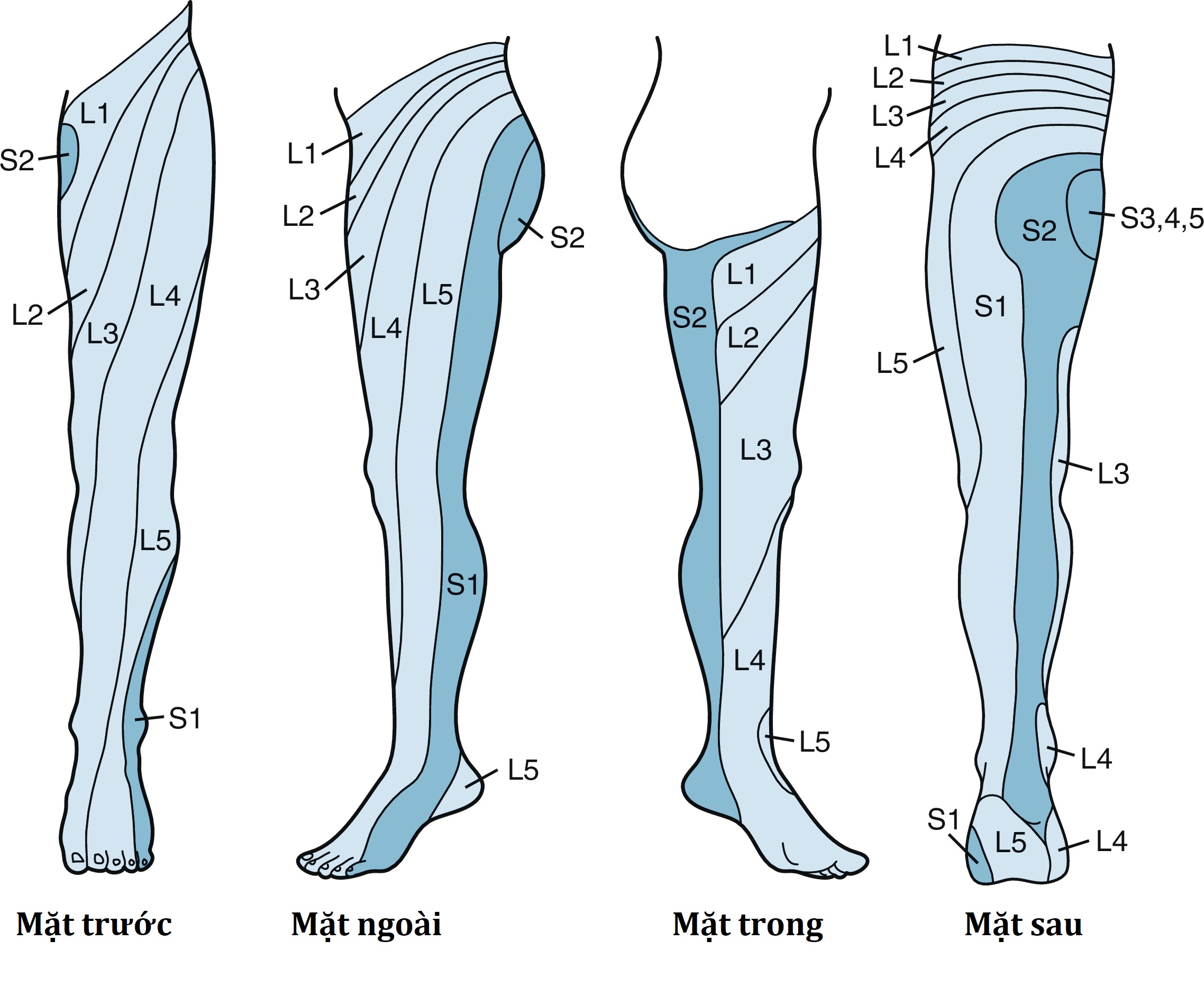
Hình 3.1: Các khoanh da (dermatome) của da.
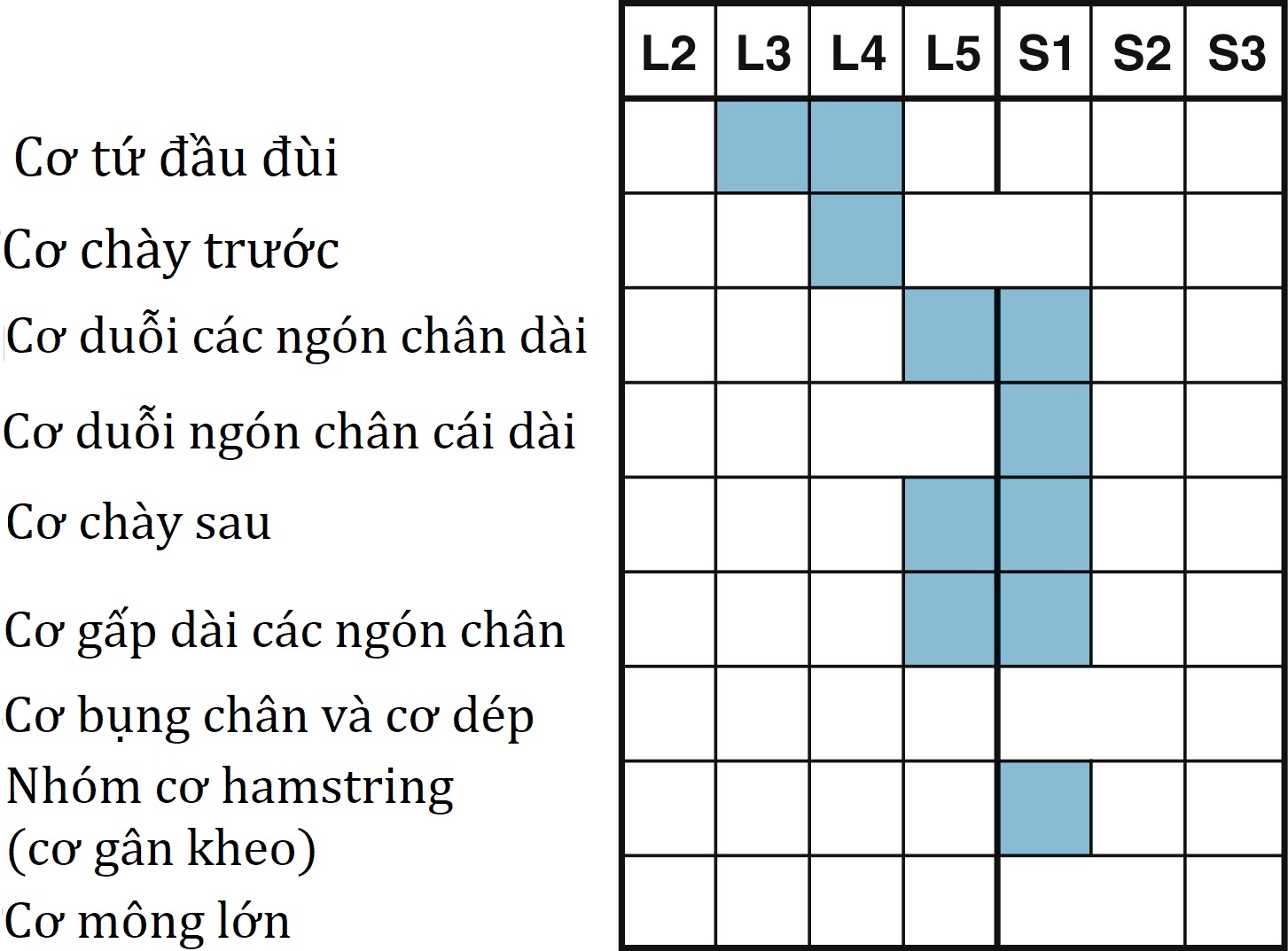
Hình 3.2: Sự chi phối thần kinh của các cơ khác nhau (các rễ thần kinh chính được tô màu).
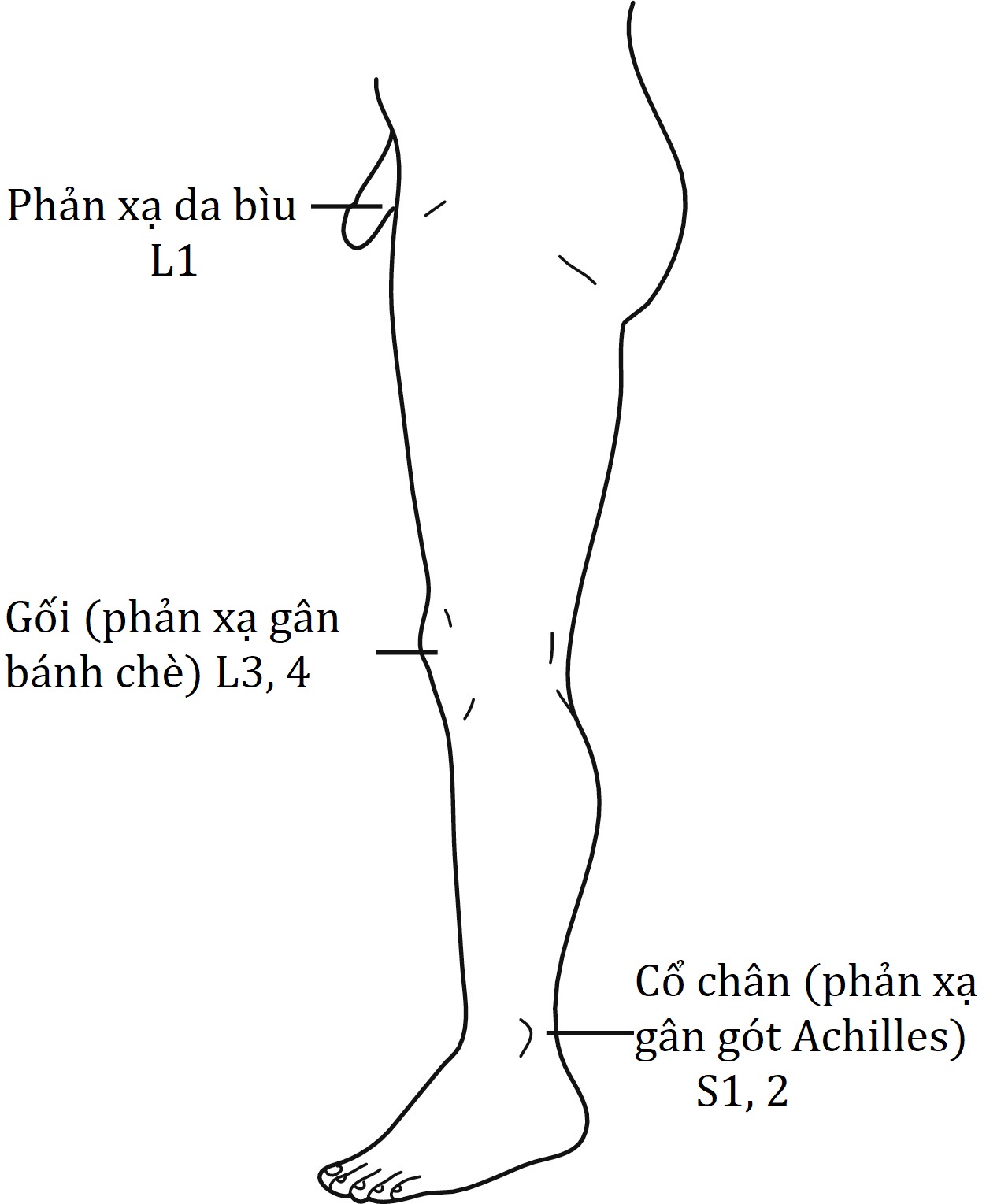
Hình 3.3: Nguồn gốc rễ của các phản xạ.
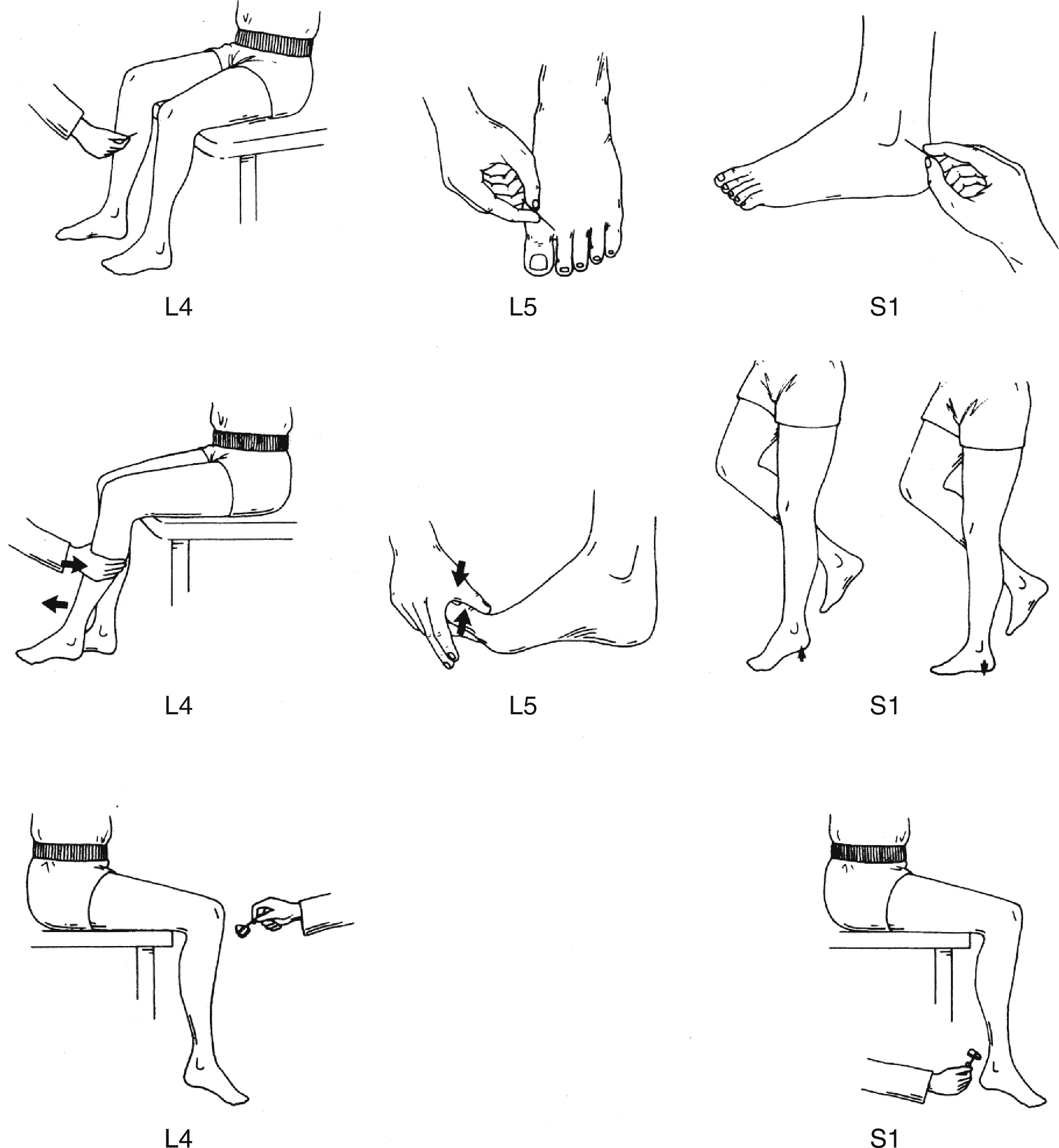
Hình 3.4: Khám sàng lọc thần kinh chi dưới ở bệnh nhân đau thắt lưng.
Khi bệnh nhân nằm ngửa, nên thực hiện năm nghiệm pháp: nâng chân thẳng, nghiệm pháp Lasègue (Hình 3.5), nghiệm pháp bowstring (ấn khoeo), nghiệm pháp nén gối, và nghiệm pháp ép chậu. Phải xác định tầm vận động của các khớp háng, và phải sờ nắn các vùng đau của chi. Khi bệnh nhân nằm sấp, nên sờ nắn cột sống, cũng như các khớp cùng – chậu; háng nên được ưỡn quá mức và gối được gập lại.
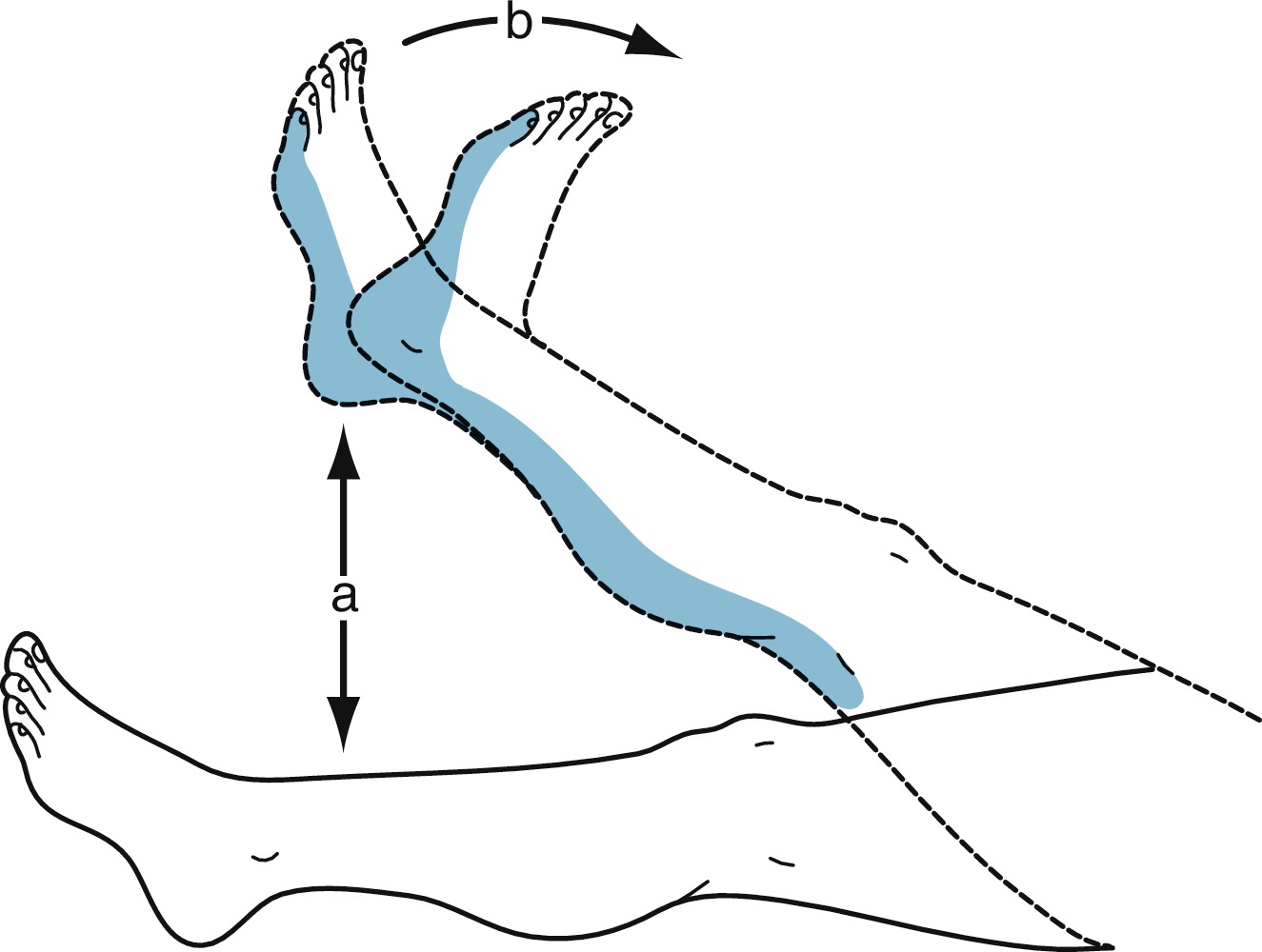
Hình 3.5: Nghiệm pháp căng thần kinh tọa. Người khám sử dụng nghiệm pháp Lasègue (a) để gây đau xuống chân bằng cách nâng chi lên với đầu gối duỗi thẳng. Nếu điều này không gây đau, việc nén dây thần kinh chày sau ở khoang khoeo ngoài sẽ gây đau nếu có sự liên quan của rễ thần kinh, hoặc cơn đau có thể được gây ra bằng cách gập mu bàn chân đột ngột (nghiệm pháp Bragard) (b).
Các dấu hiệu thực thể ở bệnh nhân bị căng cơ thắt lưng – cùng cấp thường chỉ giới hạn ở vùng thắt lưng, cho thấy một số hạn chế về cử động. Bệnh nhân có thể bị sưng và ấn đau tại chỗ cũng như co thắt các cơ cạnh sống. Các dấu hiệu thần kinh bình thường, không giống như với thoát vị đĩa đệm, thường đi kèm với co thắt cơ gân kheo và các dấu hiệu thần kinh ở cẳng chân. Sờ nắn trên khuyết ngồi có thể phát hiện đau hoặc ấn đau với một số lan tỏa đến gối hoặc bắp chân trên, nhưng khám cảm giác và vận động của chi dưới là bình thường. Đường cong ưỡn cột sống thắt lưng thường tăng lên và có thể thay đổi rất ít khi cúi. Bệnh nhân thường bị hạn chế tầm vận động của thắt lưng, đặc biệt là về phía trước và phía sau nhưng không nhiều ở hai bên. Mặc dù nghiệm pháp nâng chân thẳng có thể gây đau lưng, nhưng nó không gây ra cơn đau theo phân bố của thần kinh tọa. Một nghiệm pháp nâng chân thẳng dương tính (đau theo rễ thần kinh dưới gối khi chân được nâng lên 70 độ) có độ nhạy 80% đối với thoát vị đĩa đệm ở L4-L5 hoặc L5-S1.
Khi thoái hóa khớp gây đau thắt lưng, bệnh nhân có thể bị hạn chế cử động đối xứng, không giống như với thoát vị đĩa đệm, thường gây hạn chế cử động không đối xứng. Bệnh nhân cũng có thể bị ấn đau ở vùng thắt lưng – cùng hoặc ở L4, L5, hoặc S1.
Khi đau thắt lưng là do hội chứng đĩa đệm, các dấu hiệu thực thể thường khác với căng cơ thắt lưng – cùng hoặc thoái hóa khớp. Thay vì làm tăng đường cong ưỡn cột sống thắt lưng, hội chứng đĩa đệm thường làm đảo ngược nó, thường có nghiêng về phía trước hoặc sang bên hoặc cả hai. Giống như thoái hóa khớp và căng cơ thắt lưng – cùng, cử động cột sống bị hạn chế với hội chứng đĩa đệm. Các đặc điểm phân biệt của hội chứng đĩa đệm là việc tạo ra cơn đau thần kinh tọa sau khi ưỡn quá mức hoặc nghiêng sang bên và giảm hoặc mất phản xạ gân gối. Giống như các nguyên nhân khác gây đau thắt lưng, bệnh nhân có thể bị co thắt các cơ cạnh sống và ấn đau ở khuyết ngồi.
Hạn chế nâng chân thẳng ngụ ý kích thích rễ và gợi ý nhưng không chẩn đoán xác định thoát vị đĩa đệm. Kết quả dương tính của nghiệm pháp nâng chân thẳng chéo thường chỉ ra một thoát vị đĩa đệm lớn hoặc trung tâm hoặc một tổn thương choán chỗ. Khám nâng chân thẳng chéo dương tính không nhạy lắm, mặc dù nó khá đặc hiệu (90%) cho thoát vị đĩa đệm. Vị trí đau được gây ra bởi việc nâng chân thẳng thường gợi ý khu vực kích thích rễ thần kinh. Đau ở lưng hoặc vùng thắt lưng – cùng gợi ý một tổn thương cao hơn so với đau ở bắp chân hoặc dọc theo sự phân bố của thần kinh tọa. Một manh mối khác cho vỡ đĩa đệm có thể là sự căng cứng cơ gân kheo không đối xứng.
Hầu hết bệnh nhân bị kích thích rễ thần kinh tọa, bất kể nguyên nhân, đều trải qua đau ở bắp chân khi nâng chân thẳng. Họ thường cũng biểu hiện dấu hiệu Lasègue.
Bệnh nhân mắc hội chứng thoát vị đĩa đệm hiếm khi là một cấp cứu ngoại khoa. Ba yếu tố cơ bản ảnh hưởng đến kết quả của sự chèn ép lên một rễ thần kinh: mức độ chèn ép lên rễ thần kinh, thời gian chèn ép, và lượng myelin bao quanh sợi trục thần kinh. Chèn ép nhẹ với phù nề và viêm tại chỗ gây kích thích rễ thần kinh, với một số cơn đau và dị cảm. Việc kéo căng rễ, xảy ra với nghiệm pháp nâng chân thẳng hoặc nghiệm pháp Lasègue, làm nặng thêm cơn đau. Với áp lực tăng lên, bệnh nhân bị suy giảm dẫn truyền, yếu vận động, giảm phản xạ, và một số mất cảm giác ngoài cơn đau. Chèn ép nặng gây liệt vận động rõ rệt, mất phản xạ, và mất cảm giác. Chèn ép từ nhẹ đến trung bình trong thời gian ngắn được các sợi có myelin dung nạp khá tốt. Tuy nhiên, chèn ép kéo dài được dung nạp kém, đặc biệt là bởi các dây thần kinh ít myelin. Nếu liệt sau khi chèn ép các sợi có myelin kéo dài trong 24 giờ, nó có thể không thể hồi phục. Myelin bảo vệ các dây thần kinh khỏi sự chèn ép; tuy nhiên, các sợi thần kinh phó giao cảm trung ương đến các cơ vòng không có myelin. Do đó, mất trương lực cơ vòng hoặc bí tiểu là một cấp cứu ngoại khoa. Nếu áp lực lên các sợi không myelin này không được giải tỏa ngay lập tức, tổn thương vĩnh viễn có thể xảy ra.
Cận lâm sàng
Ở những bệnh nhân bị thoái hóa khớp hoặc nguyên nhân cơ học gây đau thắt lưng, tốc độ lắng hồng cầu (ESR – erythrocyte sedimentation rate) và giá trị phosphatase kiềm nằm trong giới hạn bình thường. ESR tăng trong đa u tủy, bệnh nhiễm trùng cột sống, và viêm cột sống dính khớp. Giá trị phosphatase kiềm tăng ở những bệnh nhân mắc bệnh Paget.
X-quang thường quy hữu ích nhất ở trẻ em và thanh thiếu niên, mặc dù nó hiếm khi được chỉ định ở những bệnh nhân khỏe mạnh từ 20–50 tuổi có biểu hiện đau thắt lưng cấp tính. Đối với những bệnh nhân bị đau thắt lưng không đặc hiệu, các hướng dẫn hiện hành khuyến cáo không nên chụp hình ảnh thường quy. Các cấu trúc như cơ, dây chằng, và đĩa đệm thường chịu trách nhiệm cho đau lưng nhưng không được hình dung trên phim X-quang thường. Khám X-quang có kết quả bình thường hoặc có thể cho thấy tăng độ ưỡn cột sống thắt lưng ở những bệnh nhân bị căng cơ thắt lưng – cùng cấp hoặc đau thắt lưng. Khi thoái hóa khớp gây đau thắt lưng, X-quang thường cho thấy hẹp các khoảng gian đốt sống thắt lưng, với gai xương và thường là xơ hóa các đốt sống. X-quang có thể hỗ trợ chẩn đoán gãy lún, ung thư, bệnh Paget, và đa u tủy.
MRI là xét nghiệm nhạy nhất đối với thoát vị đĩa đệm và là cách toàn diện nhất để đánh giá các thay đổi thoái hóa và phát hiện các khối u, xơ hóa, nang, và viêm màng nhện. Chụp cắt lớp vi tính (có hoặc không có thuốc cản quang) hữu ích trong việc xác định vị trí thoát vị đĩa đệm và các khối u cột sống; tuy nhiên, các hướng dẫn hiện hành ưu tiên MRI hơn chụp cắt lớp vi tính trừ khi MRI bị chống chỉ định hoặc không có sẵn. Các nghiên cứu hình ảnh không nên được sử dụng để đưa ra chẩn đoán mà để xác nhận một chẩn đoán được thực hiện bằng bệnh sử và thăm khám thực thể (Hình 3.6). Các nghiên cứu này nên được thực hiện sau 7 tuần điều trị bảo tồn ở những bệnh nhân bị đau thắt lưng trừ khi có bằng chứng về thiếu sót vận động, cảm giác, phản xạ, cơ vòng, hoặc thần kinh tự chủ hoặc nếu nghi ngờ có chấn thương lớn, nhiễm trùng, hoặc khối u. Tiêm chọn lọc rễ thần kinh cũng có thể hữu ích như một công cụ chẩn đoán trong việc đánh giá đau cột sống với các đặc điểm của rễ thần kinh.
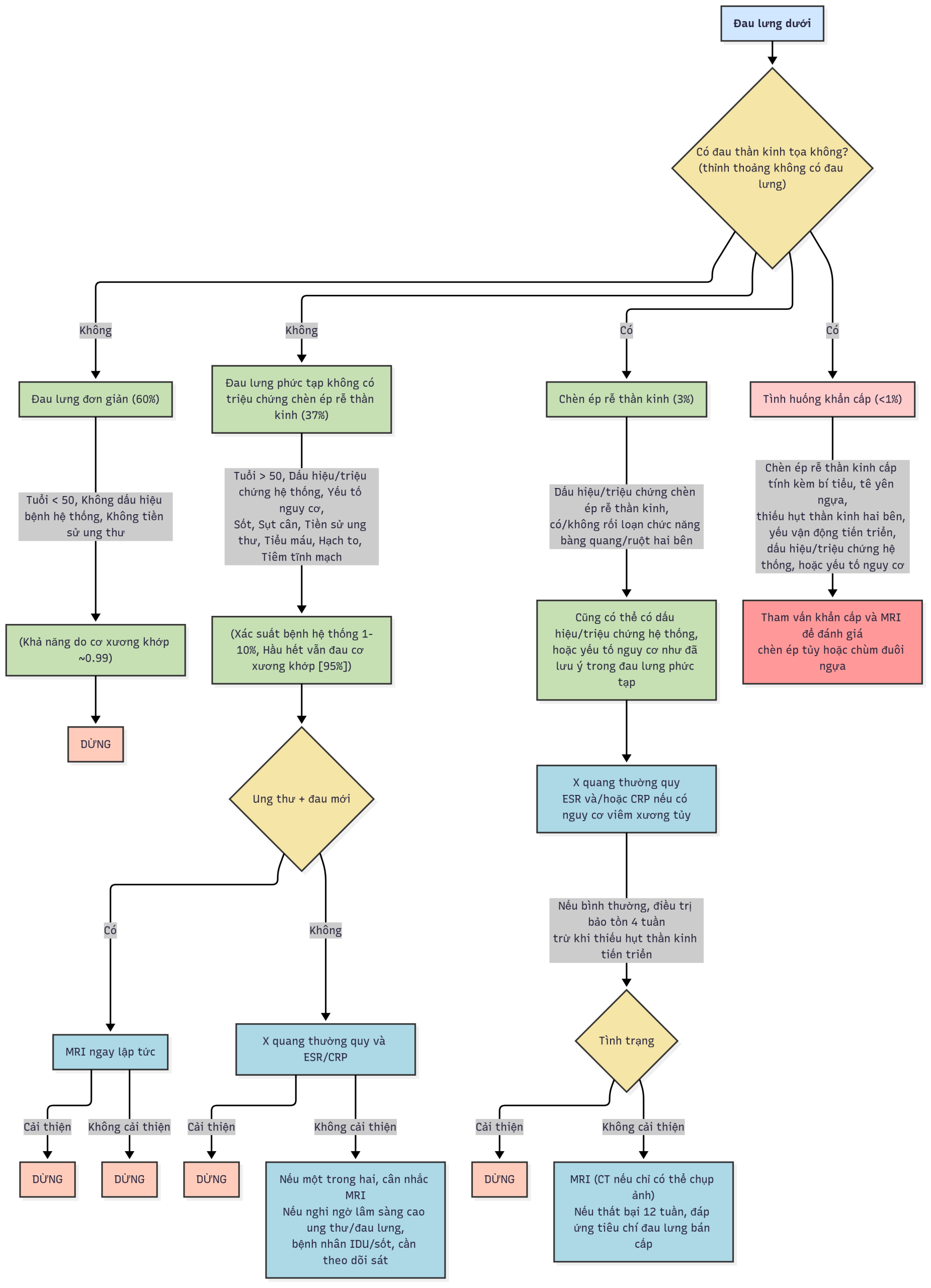
Hình 3.6: Lưu đồ đánh giá đau thắt lưng. CRP, protein phản ứng C; CT, chụp cắt lớp vi tính; ESR, tốc độ lắng hồng cầu; MRI, chụp cộng hưởng từ.
Các chẩn đoán ít gặp cần cân nhắc
Mặc dù hầu hết các cơn đau lưng là do căng cơ thắt lưng – cùng, bệnh lý đĩa đệm, thoái hóa khớp, hoặc đau lưng tư thế, nhưng có vô số nguyên nhân ít phổ biến hơn tồn tại. Đau lưng có thể là kết quả của bệnh lý ở hầu hết mọi hệ cơ quan và đã được phân loại là do nội tạng, mạch máu, thần kinh, tâm lý, cột sống, sinh dục-tiết niệu, cơ xương khớp, và thứ phát sau các khối u di căn hoặc nguyên phát của xương hoặc mô mềm. Chúng cũng có thể do rối loạn chức năng-cơ học trong hệ cơ xương khớp do tư thế xấu hoặc béo phì. Đau lưng ở trẻ em là một triệu chứng hiếm gặp và có thể có một nguyên nhân thực thể nghiêm trọng. Ở những bệnh nhân lớn tuổi mà đau lưng là một triệu chứng chính, đặc biệt nếu đó là cơn đau đầu tiên, bác sĩ phải xem xét các bệnh lý nghiêm trọng như rối loạn chuyển hóa (loãng xương, nhuyễn xương, bệnh lắng đọng canxi sụn khớp, bệnh Paget); gãy lún; nhiễm trùng; và ung thư di căn từ vú, phổi, hoặc tuyến tiền liệt. Nhiễm trùng và ung thư là những bệnh phổ biến nhất gây đau lưng.
Viêm cột sống dính khớp thường xảy ra nhất ở nam giới từ trẻ đến trung niên. Nó có khởi phát âm thầm và kéo dài ít nhất 3 tháng. Kinh điển, nó đi kèm với cứng khớp buổi sáng rõ rệt. Trái ngược với các nguyên nhân phổ biến hơn gây đau lưng, viêm cột sống dính khớp đi kèm với ESR tăng đáng kể và, hiếm khi, với sốt. Có thể có tiền sử gia đình mắc cùng một bệnh. Các khớp khác có thể bị ảnh hưởng, và cơn đau thường tệ hơn vào ban đêm. Kết quả xét nghiệm HLA-B27 hiếm khi dương tính. Năm mươi phần trăm bệnh nhân bị viêm cột sống dính khớp trải qua viêm khớp thoáng qua ở các khớp ngoại vi lớn hơn; đôi khi họ bị viêm kết mạc hoặc viêm niệu đạo.
Gãy đốt sống, hoặc gãy lún, có thể xảy ra với chấn thương nặng hoặc thường xuyên hơn với loãng xương của các đốt sống ở bệnh nhân lớn tuổi. Ở những bệnh nhân này, gãy đốt sống có thể xảy ra sau chấn thương nhỏ. Chúng cũng có thể xảy ra sau khi bất động kéo dài hoặc sử dụng steroid. Cơn đau lưng thường ở mức độ gãy và lan tỏa tại chỗ ngang qua lưng và quanh thân mình nhưng hiếm khi vào chi dưới. Gãy đốt sống xảy ra thường xuyên hơn ở cột sống ngực giữa và dưới. X-quang hữu ích trong việc xác nhận chẩn đoán.
Các bệnh nhiễm trùng của cột sống, phổ biến hơn ở trẻ em và người sử dụng ma túy đường tĩnh mạch, cũng gây đau lưng. Nhiều bệnh nhân mắc các bệnh nhiễm trùng như vậy có ESR tăng và có thể bị sốt. Một nguyên nhân nhiễm trùng gây đau lưng nên được xem xét ở những người suy kiệt hoặc bệnh nhân đang điều trị steroid hoặc ức chế miễn dịch kéo dài. Các nguyên nhân không phổ biến của nhiễm trùng khoang đĩa đệm bao gồm actinomycosis, lao, brucellosis, và nhiễm nấm.
Bệnh lý tân sinh có thể gây đau lưng, đặc biệt ở bệnh nhân lớn tuổi. Mặc dù các khối u nguyên phát hiếm gặp, nhưng u tủy và bệnh di căn phổ biến hơn. Ở một bệnh nhân đã biết bị ung thư, sự khởi phát của đau lưng nên gợi ý di căn cột sống. Ung thư di căn phổ biến hơn ở bệnh nhân lớn tuổi và nên được đặc biệt nghi ngờ nếu họ có tiền sử ung thư. Thường thì, sau một khởi phát âm thầm, đau ngang thắt lưng hoặc lưng giữa trở nên ngày càng nặng và dai dẳng hơn. Cơn đau thường không giảm khi nằm xuống và thường xuyên tệ hơn vào ban đêm. Sụt cân không giải thích được với đau lưng dữ dội nặng hơn khi nghỉ ngơi nên gợi ý ung thư di căn ở cột sống. Đa u tủy có thể gây đau lưng dữ dội, không thuyên giảm; chúng hiện diện khi nghỉ ngơi và có thể tệ hơn khi nằm. Chẩn đoán này có thể được xác nhận bằng các dấu hiệu X-quang ở cột sống, xương chậu, hoặc hộp sọ, ESR tăng, canxi tăng, suy thận, và các mẫu điện di protein huyết thanh và nước tiểu bất thường.
Đau lưng do viêm tụy cấp luôn đi kèm với các triệu chứng tiêu hóa rõ rệt. Tuy nhiên, viêm tụy mạn tính mức độ nhẹ có thể gây đau lưng mơ hồ mà không có các triệu chứng bụng đáng chú ý. Bệnh nhân bị loét xuyên thấu ra sau có thể có đau ở lưng giữa cao là triệu chứng chính. Cơn đau này thường không ở vùng thắt lưng và đôi khi giảm đi bởi thuốc kháng axit. Thường thì, bệnh nhân có ấn đau khi sờ nắn vùng thượng vị. Đau có thể quy chiếu đến lưng từ đường tiết niệu, tử cung, tuyến tiền liệt, và các cấu trúc sau phúc mạc.
Hẹp ống sống có thể gây đau thắt lưng trung tâm có thể lan vào một hoặc cả hai chân. Cơn đau có đặc điểm của chứng đau cách hồi: bệnh nhân buộc phải nghỉ ngơi sau khi đi bộ một hoặc hai dãy nhà. Một đặc điểm chẩn đoán quan trọng là cơn đau cũng giảm đi khi gập cột sống. Nó có thể xảy ra vào ban đêm, và bệnh nhân có thể thấy giảm đau khi đi bộ, đặc biệt là ở tư thế khom lưng.
Trượt đốt sống và ly giải eo đốt sống xảy ra không thường xuyên trong dân số chung nhưng là những nguyên nhân phổ biến gây đau lưng ở những người đang phát triển. Các tình trạng này do các lực gập và ưỡn lặp đi lặp lại gây ra, đặc biệt ở những người có khuynh hướng bẩm sinh, và phổ biến hơn ở các vận động viên thể dục dụng cụ và các cầu thủ bóng bầu dục chơi ở hàng công. Cơn đau dữ dội, tệ hơn khi hoạt động, và giảm khi nghỉ ngơi. Chẩn đoán được xác nhận bằng các nghiên cứu X-quang thích hợp.
Chẩn đoán Phân biệt Đau Lưng
| Tình trạng | Cơ địa bệnh nhân | Tính chất triệu chứng và vị trí đau | Các triệu chứng đi kèm | Các yếu tố khởi phát và làm nặng thêm | Các yếu tố làm giảm nhẹ | Thăm khám thực thể | Cận lâm sàng |
|---|---|---|---|---|---|---|---|
| Căng cơ thắt lưng – cùng cấp | Người lớn (20–50 tuổi): đặc biệt những người làm việc gắng sức. Trẻ em: thường do chấn thương hoặc thể thao | Khởi phát đột ngột. Đau thường khu trú ở vùng thắt lưng – cùng | Khởi phát do nâng, vặn mình, hoạt động thể chất bất thường. Nặng hơn khi cử động nhưng không đau khi ho hoặc rặn | Nằm sấp và bất động | Dấu hiệu thần kinh âm tính. Co thắt và đau cơ cạnh sống. Nâng chân thẳng gây đau lưng nhưng không đau chân. Hạn chế cử động vùng thắt lưng – cùng ra trước và sau. Tăng độ ưỡn cột sống thắt lưng | Thường không chỉ định | |
| Đau lưng tư thế (căng cơ thắt lưng) | Người lớn béo phì, thể trạng kém | Đau thắt lưng mơ hồ. Khó xác định điểm đau tối đa. Đôi khi lan vào mông | Tệ hơn khi ngày trôi qua | Dấu hiệu thần kinh âm tính. Hạn chế cử động ra trước và sau. Tăng độ ưỡn cột sống thắt lưng. Nâng chân thẳng gây đau lưng, không đau chân | |||
| Viêm khớp thoái hóa thắt lưng – cùng | Trên 50 tuổi | Khởi phát từ từ, không do hoạt động thể chất. Hạn chế cử động cột sống thắt lưng – cùng. Đau tệ hơn vào buổi sáng. Hiếm khi lan xuống chân | Thường có viêm khớp ở các khớp khác | Nặng hơn khi nghiêng người sang bên và ưỡn cột sống thắt lưng | Nằm ngửa trên sàn. Tốt hơn 2 giờ sau khi thức dậy | Dấu hiệu thần kinh âm tính. Hạn chế cử động đối xứng | X-quang cho thấy hẹp khoang đĩa đệm và gai xương |
| Bệnh lý đĩa đệm thắt lưng | Phổ biến hơn ở nam giới ≥40 tuổi. Hiếm ở trẻ em | Khởi phát đột ngột, các đợt trước nhẹ hơn. Đau thường lan xuống mặt sau – ngoài của chân. Đau mông hoặc dị cảm, có thể nhói hoặc giống đau răng dữ dội | Giảm cảm giác. Loạn cảm. Yếu một số cơ chân | Ho. Hắt hơi. Ưỡn quá mức cột sống thắt lưng | Nằm nghiêng với đầu gối co | Dấu hiệu thần kinh ở cẳng chân. Hạn chế cử động không đối xứng. Co thắt cơ gân kheo. Ấn đau ở khuyết ngồi. Đảo ngược đường cong ưỡn cột sống thắt lưng. Nghiêng về phía trước hoặc sang bên. Đau theo phân bố thần kinh tọa sau khi ưỡn quá mức hoặc nghiêng sang bên. Hạn chế nâng chân thẳng | MRI. CT scan |
| Đau thắt lưng mạn tính | Mọi lứa tuổi | Đau kéo dài hơn 6 tháng. Triệu chứng và tàn tật không tương quan với các dấu hiệu thực thể | Rối loạn chức năng tâm lý và xã hội | Chấn thương do đau thần kinh tọa có thể là sự kiện ban đầu | Ít | Ít | Kết quả thường âm tính. Các bất thường được chứng minh có thể không phải là nguyên nhân gây đau |
| Hẹp ống sống | Phổ biến hơn ở nam giới lớn tuổi | Khởi phát từ từ. Thường giống chứng đau cách hồi, ngoại trừ đau thường ở mông hoặc đùi. Thường hai bên | Đau tệ hơn khi ưỡn cột sống. Tập thể dục. Không khởi phát do tập thể dục với cột sống gập (ví dụ: đạp xe) | Gập cột sống. Đau cải thiện từ từ khi ngừng đi bộ | Bệnh lý đa rễ thần kinh. Mạch mu chân tốt | MRI. CT scan | |
| Rối loạn phụ khoa | Tiết dịch âm đạo | Tệ hơn vào khoảng thời gian kinh nguyệt hoặc rụng trứng | Nằm ngửa với đầu gối co | Khám phụ khoa bất thường | Siêu âm qua ngả âm đạo | ||
| Viêm tuyến tiền liệt | Nam giới lớn tuổi | Đau thắt lưng liên tục | Tiểu ngập ngừng | Thay đổi tần suất tình dục | Tuyến tiền liệt ấn đau. Không hạn chế cử động lưng. Không co thắt cơ | Tế bào bạch cầu trong dịch tiết tuyến tiền liệt | |
| Ruột kích thích | Phụ nữ trẻ. Người bị căng thẳng | Đau xảy ra ở lưng giữa | Nhầy trong phân. Đau bụng | Căng thẳng | Đi tiêu | Đại tràng ấn đau | |
| Trầm cảm | Người lớn | Mức độ đau thay đổi theo trạng thái tinh thần. Đau giống áp lực lan tỏa | Thức giấc sớm. Mệt mỏi. Táo bón. Chán ăn | Một số “mất mát” hoặc sự kiện khác | Cảm xúc trầm cảm | ||
| Tân sinh (thường đau lưng do di căn) | Tiền sử ung thư, đặc biệt là vú và tuyến tiền liệt. Đợt đau lưng đầu tiên xảy ra sau 50 tuổi | Khởi phát đau từ từ, sụt cân | Sụt cân | Có thể tệ hơn khi nằm | Không giảm khi nằm | Khám trực tràng, vùng chậu, hoặc vú có thể phát hiện khối u nguyên phát | X-quang. CT scan. MRI |
| Herpes zoster | Bệnh nhân lớn tuổi | Đau rát bề mặt | Các tổn thương do herpes xuất hiện sau khi khởi phát đau | Các mụn nước do herpes | |||
| Gãy xương | Bệnh nhân lớn tuổi. Loãng xương | Thường khởi phát đột ngột. Đau ở mức độ gãy | Chấn thương; chấn thương nhỏ ở bệnh nhân loãng xương và bệnh nhân dùng corticosteroid dài hạn | Có thể sờ thấy sưng tại vị trí gãy đốt sống | X-quang |
CT, Chụp cắt lớp vi tính; MRI, Chụp cộng hưởng từ.
Tài liệu tham khảo chọn lọc
- American College of Radiology. ACR Appropriateness Criteria.
- Becker J.A., Stumbo J.R.: Back pain in adults . Primary Care 2013; 40: pp. 271-288.
- Bernstein R.M., Cozen H.: Evaluation of back pain in children and adolescents . American Family Physician 2007; 76: pp. 1669-1676.
- Chou R., Qaseem A., Snow V., et al.: Diagnosis and treatment of low back pain: A joint clinical practice guideline from the American College of Physicians and the American Pain Society . Erratum Appears in Annals of Internal Medicine 2008; 148: pp. 247-248.
- Cruikshank M., Ramanan A.V.: Fifteen-minute consultation: A structured approach to the management of a child or adolescent with back pain . Archives of Disease in Childhood. Education and Practice Edition 2014; 99: pp. 202-207.
- Della-Giustina D.: Evaluation and treatment of acute back pain in the emergency department . Emergency Medicine Clinics of North America 2015; 33: pp. 311-326.
- Glancy G.L.: Diagnoses and treatment of back pain in children and adolescents: An update . Adv Pediatr 2006; 53: pp. 22-240.
- Golob A.L., Wipf J.E.: Low back pain . The Medical Clinics of North America 2014; 98: pp. 405-428.
- Jones L.D., Pandit H., Lavy C.: Back pain in the elderly: A review . Maturitas 2014; 78: pp. 258-262.
- MacDonald J., D’Hemecourt P.: Back pain in the adolescent athlete . Pediatric Annals 2007; 36: pp. 703-712.
- Melancia J.L., Francisco A.F., Antunes J.L.: Spinal stenosis . Handbook of Clinical Neurology 2014; 119: pp. 541-549.
- Patrick N., Emanski E., Knaub M.A.: Acute and chronic low back pain . The Medical Clinics of North America 2014; 98: pp. 777-789.
- Siemionow K., McLain R.F.: When back pain is not benign: A concise guide to differential diagnosis . Postgraduate Medicine 2007; 119: pp. 62-69.
- Siemionow K., Steinmetz M., Bell G., Ilaslan H., McLain R.F.: Identifying serious causes of back pain: Cancer, infection, fracture . Cleveland Clinic Journal of Medicine 2008; 75: pp. 557-566.
- Sieper J., van der Heijde D., Landewé R., et al.: New criteria for inflammatory back pain in patients with chronic back pain: A real patient exercise by experts from the Assessment of SpondyloArthritis international Society (ASAS) . Annals of the Rheumatic Diseases 2009; 68: pp. 784-788.
Bảng chú giải thuật ngữ Y học Anh – Việt (Chương 3)
| STT | Tên thuật ngữ tiếng Anh | Phiên âm (Tham khảo) | Nghĩa tiếng Việt |
|---|---|---|---|
| 1 | Low back pain | /loʊ bæk peɪn/ | Đau thắt lưng |
| 2 | Musculoskeletal complaint | /ˌmʌskjəloʊˈskelətl kəmˈpleɪnt/ | Triệu chứng cơ xương khớp |
| 3 | Degenerative disc disease | /dɪˈdʒenərətɪv dɪsk dɪˈziːz/ | Bệnh thoái hóa đĩa đệm |
| 4 | Autopsy | /ˈɔːtɒpsi/ | Tử thiết, khám nghiệm tử thi |
| 5 | Radicular signs | /rəˈdɪkjələr saɪnz/ | Dấu hiệu rễ thần kinh |
| 6 | Morphologic abnormalities | /ˌmɔːrfəˈlɒdʒɪk ˌæbnɔːrˈmælətiz/ | Bất thường về hình thái |
| 7 | Disc herniation | /dɪsk ˌhɜːrniˈeɪʃn/ | Thoát vị đĩa đệm |
| 8 | Sciatica | /saɪˈætɪkə/ | Đau thần kinh tọa |
| 9 | Chronic low back pain | /ˈkrɒnɪk loʊ bæk peɪn/ | Đau thắt lưng mạn tính |
| 10 | Mechanical origin | /məˈkænɪkl ˈɔːrɪdʒɪn/ | Nguồn gốc cơ học |
| 11 | Acute lumbosacral strain | /əˈkjuːt ˌlʌmboʊˈseɪkrəl streɪn/ | Căng cơ thắt lưng – cùng cấp |
| 12 | Postural backache | /ˈpɒstʃərəl ˈbækeɪk/ | Đau lưng tư thế |
| 13 | Degenerative lumbosacral arthritis | /dɪˈdʒenərətɪv ˌlʌmboʊˈseɪkrəl ɑːrˈθraɪtɪs/ | Viêm khớp thoái hóa thắt lưng – cùng |
| 14 | Lumbar spinal stenosis | /ˈlʌmbər ˈspaɪnl stəˈnoʊsɪs/ | Hẹp ống sống thắt lưng |
| 15 | Lumbosacral sprain | /ˌlʌmboʊˈseɪkrəl spreɪn/ | Bong gân thắt lưng – cùng |
| 16 | Thoracic back pain | /θəˈræsɪk bæk peɪn/ | Đau lưng vùng ngực |
| 17 | Structural kyphosis | /ˈstrʌktʃərəl kaɪˈfoʊsɪs/ | Gù cột sống cấu trúc |
| 18 | Scheuermann’s disease | /ˈʃɔɪərmənz dɪˈziːz/ | Bệnh Scheuermann |
| 19 | Nucleus pulposus | /ˈnuːkliəs pʌlˈpoʊsəs/ | Nhân nhầy (của đĩa đệm) |
| 20 | Vertebral body | /ˈvɜːrtɪbrəl ˈbɒdi/ | Thân đốt sống |
| 21 | Ring apophysis | /rɪŋ əˈpɒfəsɪs/ | Viền mấu đốt sống |
| 22 | Avulsion | /əˈvʌlʃn/ | Bong, giật ra |
| 23 | Midscapular region | /ˌmɪdˈskæpjələr ˈriːdʒən/ | Vùng giữa hai xương bả vai |
| 24 | Intravenous (IV) drug users | /ˌɪntrəˈviːnəs drʌɡ ˈjuːzərz/ | Người nghiện chích ma túy tĩnh mạch |
| 25 | Spondylolisthesis | /ˌspɒndɪloʊlɪsˈθiːsɪs/ | Trượt đốt sống |
| 26 | Pars interarticularis | /pɑːrz ˌɪntərɑːrtɪkjəˈlærɪs/ | Eo đốt sống |
| 27 | Spondylolysis | /ˌspɒndɪˈlɒləsɪs/ | Ly giải eo đốt sống |
| 28 | Single-photon emission computed tomography | /ˈsɪŋɡl ˈfoʊtɒn ɪˈmɪʃn kəmˈpjuːtɪd təˈmɒɡrəfi/ | Chụp cắt lớp vi tính phát xạ đơn photon (SPECT) |
| 29 | Stress fracture | /stres ˈfræktʃər/ | Gãy xương do mỏi |
| 30 | Nonbacterial inflammatory diseases | /ˌnɒnbækˈtɪəriəl ɪnˈflæmətɔːri dɪˈziːzɪz/ | Bệnh viêm không do vi khuẩn |
| 31 | Reiter’s syndrome | /ˈraɪtərz ˈsɪndroʊm/ | Hội chứng Reiter |
| 32 | Ankylosing spondylitis | /ˌæŋkəˈloʊsɪŋ ˌspɒndəˈlaɪtɪs/ | Viêm cột sống dính khớp |
| 33 | Iritis | /aɪˈraɪtɪs/ | Viêm mống mắt |
| 34 | Urethritis | /ˌjʊərɪˈθraɪtɪs/ | Viêm niệu đạo |
| 35 | Multigravida | /ˌmʌltɪˈɡrævɪdə/ | Người sinh nhiều con |
| 36 | Cauda equina syndrome | /ˈkɔːdə iːˈkwaɪnə ˈsɪndroʊm/ | Hội chứng chùm đuôi ngựa |
| 37 | Lumbosacral osteoarthritis | /ˌlʌmboʊˈseɪkrəl ˌɒstioʊɑːrˈθraɪtɪs/ | Thoái hóa khớp thắt lưng – cùng |
| 38 | Multiple myeloma | /ˈmʌltɪpl ˌmaɪəˈloʊmə/ | Đa u tủy |
| 39 | Pelvic girdle pain | /ˈpelvɪk ɡɜːrdl peɪn/ | Đau vùng đai chậu |
| 40 | Facet impingement | /ˈfæsɪt ɪmˈpɪndʒmənt/ | Chèn ép diện khớp |
| 41 | Fetal position | /ˈfiːtl pəˈzɪʃn/ | Tư thế bào thai |
| 42 | Nuclear prolapse | /ˈnuːkliər ˈproʊlæps/ | Sa nhân nhầy |
| 43 | Sacroiliitis | /ˌseɪkroʊɪliˈaɪtɪs/ | Viêm khớp cùng – chậu |
| 44 | Meralgia paresthetica | /məˈrældʒiə ˌpærɪsˈθetɪkə/ | Bệnh Meralgia Paresthetica (dị cảm đau vùng đùi) |
| 45 | Trochanteric bursitis | /ˌtroʊkənˈterɪk bɜːrˈsaɪtɪs/ | Viêm bao hoạt dịch mấu chuyển |
| 46 | Buttocks | /ˈbʌtəks/ | Mông |
| 47 | Nerve root compression | /nɜːrv ruːt kəmˈpreʃn/ | Chèn ép rễ thần kinh |
| 48 | Morning stiffness | /ˈmɔːrnɪŋ ˈstɪfnəs/ | Cứng khớp buổi sáng |
| 49 | Lancinating pain | /ˈlænsəneɪtɪŋ peɪn/ | Đau nhói, như dao đâm |
| 50 | Paresthesias | /ˌpærɪsˈθiːʒəz/ | Dị cảm |
| 51 | Posterolateral | /ˌpɒstəroʊˈlætərəl/ | Sau – bên |
| 52 | Hyporeflexia | /ˌhaɪpoʊrɪˈfleksiə/ | Giảm phản xạ |
| 53 | Sciatic notch | /saɪˈætɪk nɒtʃ/ | Khuyết ngồi |
| 54 | Radicular distribution | /rəˈdɪkjələr ˌdɪstrɪˈbjuːʃn/ | Phân bố theo rễ thần kinh |
| 55 | Prostatitis | /ˌprɒstəˈtaɪtɪs/ | Viêm tuyến tiền liệt |
| 56 | Muscle spasm | /ˈmʌsl ˈspæzəm/ | Co thắt cơ |
| 57 | Renal colic | /ˈriːnl ˈkɒlɪk/ | Cơn đau quặn thận |
| 58 | Straight-leg raising test | /streɪt leɡ ˈreɪzɪŋ test/ | Nghiệm pháp nâng chân thẳng |
| 59 | Herpes zoster | /ˈhɜːrpiːz ˈzɒstər/ | Bệnh Zona, giời leo |
| 60 | Dysesthesias | /ˌdɪsesˈθiːʒəz/ | Loạn cảm |
| 61 | Hypesthesias | /ˌhaɪpesˈθiːʒəz/ | Giảm cảm giác |
| 62 | Anesthesias | /ˌænəsˈθiːʒəz/ | Mất cảm giác |
| 63 | Paresis | /pəˈriːsɪs/ | Liệt nhẹ |
| 64 | Sphincter problems | /ˈsfɪŋktər ˈprɒbləmz/ | Các vấn đề về cơ vòng |
| 65 | Impotence | /ˈɪmpətəns/ | Liệt dương |
| 66 | Urinary retention | /ˈjʊərɪneri rɪˈtenʃn/ | Bí tiểu |
| 67 | Incontinence | /ɪnˈkɒntɪnəns/ | Mất tự chủ (tiểu/đại tiện) |
| 68 | Saddle anesthesia | /ˈsædl ˌænəsˈθiːʒə/ | Mất cảm giác vùng yên ngựa |
| 69 | Immunosuppression | /ɪˌmjuːnoʊsəˈpreʃn/ | Suy giảm miễn dịch |
| 70 | Corticosteroids | /ˌkɔːrtɪkoʊˈstɪərɔɪdz/ | Corticosteroid |
| 71 | Osteoporotic | /ˌɒstioʊpəˈrɒtɪk/ | Loãng xương |
| 72 | Vertebral compression fractures | /ˈvɜːrtɪbrəl kəmˈpreʃn ˈfræktʃərz/ | Gãy lún đốt sống |
| 73 | Lordosis | /lɔːrˈdoʊsɪs/ | Độ ưỡn cột sống thắt lưng |
| 74 | Musculotendinous units | /ˌmʌskjəloʊˈtendɪnəs ˈjuːnɪts/ | Các đơn vị cơ – gân |
| 75 | Polyradicular pain | /ˌpɒliːrəˈdɪkjələr peɪn/ | Đau đa rễ thần kinh |
| 76 | Malingerer | /məˈlɪŋɡərər/ | Người giả bệnh |
| 77 | Somaticizing patient | /soʊˈmætaɪzɪŋ ˈpeɪʃnt/ | Bệnh nhân cơ thể hóa |
| 78 | Secondary gain | /ˈsekənderi ɡeɪn/ | Lợi ích thứ phát |
| 79 | Pelvic tilt | /ˈpelvɪk tɪlt/ | Độ nghiêng của xương chậu |
| 80 | Proprioception | /ˌproʊprioʊˈsepʃn/ | Cảm thụ bản thể |
| 81 | Lasègue’s compression | /læˈseɪɡz kəmˈpreʃn/ | Nghiệm pháp Lasègue |
| 82 | Bowstring test | /ˈboʊstrɪŋ test/ | Nghiệm pháp bowstring (ấn khoeo) |
| 83 | Paraspinal muscles | /ˌpærəˈspaɪnl ˈmʌslz/ | Cơ cạnh sống |
| 84 | Hamstring muscles | /ˈhæmstrɪŋ ˈmʌslz/ | Cơ gân kheo |
| 85 | Lumbar lordotic curve | /ˈlʌmbər lɔːrˈdɒtɪk kɜːrv/ | Đường cong ưỡn cột sống thắt lưng |
| 86 | Knee jerks | /niː dʒɜːrks/ | Phản xạ gân gối |
| 87 | Myelinated fibers | /ˈmaɪəlɪneɪtɪd ˈfaɪbərz/ | Sợi có myelin |
| 88 | Nerve axon | /nɜːrv ˈæksɒn/ | Sợi trục thần kinh |
| 89 | Erythrocyte sedimentation rate (ESR) | /ɪˈrɪθrəsaɪt ˌsedɪmenˈteɪʃn reɪt/ | Tốc độ lắng hồng cầu |
| 90 | Alkaline phosphatase | /ˈælkəlaɪn ˈfɒsfəteɪs/ | Phosphatase kiềm |
| 91 | Paget’s disease | /ˈpædʒɪts dɪˈziːz/ | Bệnh Paget |
| 92 | Sclerosis of the vertebrae | /skləˈroʊsɪs əv ðə ˈvɜːrtɪbriː/ | Xơ hóa các đốt sống |
| 93 | Arachnoiditis | /əˌræknɔɪˈdaɪtɪs/ | Viêm màng nhện |
| 94 | Viscerogenic | /ˌvɪsəroʊˈdʒenɪk/ | Do nội tạng |
| 95 | Spondylogenic | /ˌspɒndɪloʊˈdʒenɪk/ | Do cột sống |
| 96 | Osteomalacia | /ˌɒstioʊməˈleɪʃiə/ | Nhuyễn xương |
| 97 | Chondrocalcinosis | /ˌkɒndroʊˌkælsɪˈnoʊsɪs/ | Bệnh lắng đọng canxi sụn khớp |
| 98 | Cachectic | /kəˈkektɪk/ | Suy kiệt |
| 99 | Intermittent claudication | /ˌɪntərˈmɪtənt ˌklɔːdɪˈkeɪʃn/ | Chứng đau cách hồi |
| 100 | Congenitally predisposed | /kənˈdʒenɪtəli ˌpriːdɪsˈpoʊzd/ | Có khuynh hướng bẩm sinh |
