Khí máu và các Xét nghiệm trong Hồi sức Cấp cứu, Ấn bản thứ 3
(Blood Gases and Critical Care Testing, Third Edition)
Tác giả: Toffaletti, John G., PhD – Nhà xuất bản Elsevier – Biên dịch: Ths.Bs Lê Đình Sáng
Chương 12: Các mô hình xét nghiệm tại chỗ cho các chất phân tích trong chăm sóc tích cực
Models for point-of-care testing of critical care analytes
John G. Toffaletti, PhD; Craig R. Rackley, MD
Blood Gases and Critical Care Testing, Chapter 12, 231-241
Giới thiệu
Xét nghiệm tại chỗ (POCT) hiện nay đã phổ biến ở nhiều cơ sở gần bệnh nhân và chăm sóc tích cực. Đối với xét nghiệm khí máu và điện giải, điều này bao gồm phòng mổ (OR), đơn vị chăm sóc tích cực (ICU), phòng thông tim (CCL), khoa cấp cứu (ED) và nhiều cơ sở phòng khám chăm sóc ban đầu. POCT có một số lợi ích khác biệt, chẳng hạn như giảm thiểu hoặc loại bỏ việc vận chuyển và xử lý mẫu, mang lại lợi ích bổ sung là giảm thiểu các ảnh hưởng tiền phân tích và cung cấp thời gian trả kết quả (TAT) nhanh hơn. Một số hệ thống cung cấp nhiều loại hộp xét nghiệm khác nhau, tạo ra một danh mục xét nghiệm linh hoạt. Kết quả xét nghiệm nhanh hơn có khả năng cho phép đưa ra các quyết định y tế kịp thời hơn, có thể dẫn đến cải thiện kết quả của bệnh nhân, hiệu quả hoạt động và sự hài lòng của bệnh nhân. Vì nhiều lý do, các thiết bị POCT thường yêu cầu thể tích máu ít hơn, đặc biệt so với yêu cầu của phòng xét nghiệm trung tâm và có thể đặc biệt hấp dẫn trong các khu vực nhi khoa. Vì POCT thường không được thực hiện bởi nhân viên phòng xét nghiệm được đào tạo, việc duy trì tuân thủ quy định và đảm bảo chất lượng với POCT là những thách thức đòi hỏi sự giám sát liên tục.
Hầu hết các thiết bị POCT hiện tại có thể được kết nối với cả hệ thống thông tin phòng xét nghiệm (LIS) và hệ thống hồ sơ bệnh án điện tử (EMR). Đối với khối lượng xét nghiệm lớn hiện nay và nhu cầu giảm thiểu lỗi sao chép, việc kết nối với các hệ thống thông tin là rất cần thiết. Các hệ thống thông tin hoạt động tốt có thể tự động chuyển (tải xuống) kết quả từ máy phân tích và hiển thị chúng cho bác sĩ. Điều này đảm bảo cả độ chính xác và việc cung cấp kết quả nhanh chóng cho nhiều người chăm sóc.
Một vấn đề đôi khi nảy sinh là khả năng POCT thay thế xét nghiệm tại phòng xét nghiệm trung tâm (CL). POCT đã và sẽ thay thế một số xét nghiệm CL, với POCT chiếm 10%–20% xét nghiệm trong phòng xét nghiệm lâm sàng, tùy thuộc vào địa điểm. Điều này đúng ở những nơi kết quả nhanh là cần thiết cho các quyết định khẩn cấp, và hữu ích trong các môi trường không khẩn cấp như các phòng khám, có khả năng cho phép bác sĩ đánh giá kết quả và thảo luận với bệnh nhân khi họ vẫn còn ở đó. Ngoài ra, POCT có thể thay thế các phòng xét nghiệm gần bệnh nhân hoạt động cực kỳ kém hiệu quả. Tuy nhiên, khối lượng xét nghiệm khổng lồ được xử lý bởi hầu hết các phòng xét nghiệm trung tâm không thể được thay thế bằng POCT, ít nhất là với công nghệ hiện tại. Hầu hết, nếu không phải tất cả, các thiết bị POCT không được trang bị để xử lý khối lượng xét nghiệm lớn và nói chung sẽ tốn kém hơn nhiều để vận hành.
Tầm quan trọng của POCT trong việc đáp ứng nhu cầu lâm sàng
Trong các môi trường cấp cứu và chăm sóc tích cực, chẳng hạn như ICU, phòng mổ, khoa cấp cứu và phòng thông tim, khí máu và điện giải có thể thay đổi nhanh chóng và thường đòi hỏi các quyết định lâm sàng nhanh không kém. Trong những môi trường này, có thể thấy nhiều loại bệnh nhân, bao gồm bệnh nhân bỏng, chấn thương, đau ngực, nhiễm trùng huyết và đột quỵ, và những người đang thở máy. Bởi vì những tình huống này thường đòi hỏi theo dõi liên tục, POCT rất phù hợp để cung cấp kết quả nhanh chóng, hỗ trợ các quyết định lâm sàng khẩn cấp có thể dẫn đến cải thiện kết quả của bệnh nhân. Một tài liệu gần đây lưu ý rằng khi TAT của phòng xét nghiệm vượt quá 25% thời gian quyết định mong muốn, POCT nên được xem xét.
Khí máu. Bởi vì pH, pCO₂ và pO₂ có thể thay đổi đột ngột với những hậu quả có thể đe dọa đến tính mạng, kết quả khí máu hầu như luôn được yêu cầu ngay lập tức. Kết quả khí máu bằng POCT có thể hữu ích nhất trong các ICU và ED cho bệnh nhân đang được gây mê hoặc thở máy, hoặc những người bị suy tim, thiếu oxy máu, nhiễm toan, nhiễm trùng huyết hoặc bất kỳ trạng thái sốc nào.
Natri, kali, clo. Việc phát hiện, theo dõi và điều trị các nồng độ điện giải bất thường là cực kỳ quan trọng ở nhiều bệnh nhân. Như đã lưu ý trong một bài tổng quan, nhiều nghiên cứu kết luận rằng kết quả nhanh chóng được cung cấp bởi POCT giúp giảm thời gian can thiệp điều trị so với TAT cho kết quả từ các phòng xét nghiệm trung tâm.
Canxi ion hóa. Trong các môi trường ICU, kết quả canxi ion hóa nhanh chóng đặc biệt hữu ích cho bệnh nhân bị nhiễm trùng huyết, hạ canxi máu, rối loạn nhịp tim liên quan đến tăng kali máu, hạ huyết áp, suy tim, sốc và bỏng. Nồng độ canxi ion hóa dưới 0,70 mmol/L có liên quan đến tỷ lệ mắc bệnh và tử vong cao hơn.
Lactate. Nhiều nghiên cứu đã chỉ ra rằng nồng độ lactate trong máu tăng cao có liên quan đến việc tăng tỷ lệ tử vong và kết quả nhanh chóng bằng POCT có thể có lợi. Nồng độ lactate tới hạn khác nhau, một số nghiên cứu cho thấy nồng độ >4,0 mmol/L có liên quan đến nguy cơ tử vong cao hơn nhiều trong nhiễm trùng huyết, và các nghiên cứu khác cho thấy lactate >2,0 mmol/L khi nhập viện ICU có liên quan đến tỷ lệ tử vong cao hơn.
Các loại máy phân tích POCT
Máy phân tích “lai” cố định được sử dụng trong các khu vực POCT. Máy phân tích lai là những máy có những phẩm chất phù hợp để sử dụng trong cả phòng xét nghiệm lâm sàng và ở một số địa điểm POCT nhất định. Thông thường, việc bảo trì chỉ đơn giản là thay thế một hoặc chỉ một vài gói xét nghiệm chứa thuốc thử, mẫu kiểm soát, chất hiệu chuẩn, hệ thống lấy mẫu và dòng chảy, và đôi khi cả điện cực và hệ thống phát hiện quang học trong các gói tương đối dễ thay thế. Các máy phân tích lai hiện tại thường cho kết quả trong 1 phút hoặc ít hơn và yêu cầu thể tích mẫu tương tự và đôi khi ít hơn so với các máy phân tích di động. Chúng có cả hệ thống điện cực chọn lọc ion (ISE) và hệ thống phát hiện quang học để đo toàn bộ bảng xét nghiệm “khí máu”, bao gồm điện giải, glucose, lactate và hemoglobin cùng các biến thể. Bởi vì các máy phân tích này có chi phí cao hơn và thường tốn kém hơn để vận hành với khối lượng xét nghiệm thấp, chúng phù hợp hơn cho các khu vực có khối lượng xét nghiệm tương đối cao hơn.
Máy phân tích di động được sử dụng cho POCT. Máy phân tích di động là loại cầm tay và dễ dàng vận chuyển hoặc mang theo để xét nghiệm POC. Chúng có thể được đặt trong một trạm nối để sử dụng khi cần xét nghiệm như vậy hoặc được những người làm xét nghiệm khí máu thường xuyên hơn, chẳng hạn như các nhà trị liệu hô hấp, mang theo liên tục. Các thiết bị này có những lợi thế khác biệt về tính di động, yêu cầu thể tích mẫu nhỏ, danh mục xét nghiệm linh hoạt (mặc dù đôi khi yêu cầu nhiều hộp xét nghiệm), và thường có chi phí mỗi thiết bị thấp hơn. Đối với khối lượng xét nghiệm nhỏ, chúng có thể ít tốn kém hơn cho mỗi xét nghiệm so với các hệ thống lai, nhưng chi phí cho mỗi kết quả có thể báo cáo thường cao hơn đối với khối lượng xét nghiệm lớn. Bởi vì hầu hết sử dụng các hộp xét nghiệm dùng một lần, tổng thời gian để có được kết quả cuối cùng thường dài hơn so với máy phân tích lai, do đó các thiết bị di động không phù hợp để xử lý khối lượng xét nghiệm lớn. Chất lượng phân tích khá tốt, nhưng thường thấp hơn một bậc so với tiêu chuẩn của một máy phân tích để bàn hoặc máy phân tích lai. Hầu hết hoặc tất cả các hệ thống cầm tay di động không thể đo trực tiếp các xét nghiệm co-oximetry (Hb, O₂Hb, CO-Hb, và met-Hb). Thay vào đó, hematocrit được đo bằng trở kháng được sử dụng để tính toán Hb. Đối với một số bảng xét nghiệm hoàn chỉnh, có thể cần hai hộp xét nghiệm.
Lựa chọn máy phân tích cho POCT
Nhiều yếu tố liên quan đến việc lựa chọn một máy phân tích POC đáp ứng nhu cầu lâm sàng và hoạt động. Chúng bao gồm những điều sau đây:
- Chất lượng máy phân tích
- Nhu cầu nhân sự
- Thời gian cho ra kết quả và thời gian tái chu kỳ cho mẫu tiếp theo
- Yêu cầu về vật liệu và lưu trữ
- Tính linh hoạt của hệ thống thông tin để đáp ứng nhu cầu xét nghiệm và theo dõi
- Biện minh chi phí
- Độ phức tạp và dễ sử dụng của hệ thống xét nghiệm bởi nhân viên không phải phòng xét nghiệm
- Dễ dàng kiểm tra vật liệu QC
- Kích thước của máy phân tích
Chất lượng máy phân tích cho POCT
Đặc tính độ tin cậy và hiệu suất của một máy phân tích POC phải phù hợp với nhu cầu lâm sàng của bác sĩ trong việc theo dõi và điều trị bệnh nhân. Mặc dù các thiết bị POC cung cấp kết quả chất lượng, chúng thường sử dụng công nghệ rất khác so với các thiết bị phòng xét nghiệm trung tâm và nói chung có một số khác biệt về phân tích (độ chệch, độ không chính xác, nhiễu) so với các thiết bị phòng xét nghiệm.
Chất lượng bắt đầu từ nhà sản xuất thiết bị và phải đáp ứng các tiêu chuẩn về an toàn, chất lượng phân tích, độ tin cậy và tương đối dễ sử dụng giữa các nhân viên xét nghiệm khác nhau. Hiệu suất của người vận hành cũng rất quan trọng, do đó một thiết bị tốt được sử dụng với kỹ thuật kém có khả năng cho ra kết quả không đáng tin cậy. CDC đã nghiên cứu việc sử dụng máy đo đường huyết trong các môi trường khác nhau và phát hiện ra những điều sau đây:
- Hiệu suất tốt nhất là POCT được thực hiện bởi các kỹ thuật viên y tế liên kết với các phòng xét nghiệm bệnh viện
- Hiệu suất POCT kém nhất là bởi nhân viên không phải phòng xét nghiệm tại các phòng khám bác sĩ;
- Hiệu suất trung bình là từ nhân viên không phải phòng xét nghiệm được đào tạo bởi phòng xét nghiệm hoặc người dùng được đào tạo bởi phòng xét nghiệm.
Tóm lại, phòng xét nghiệm nên chịu trách nhiệm giám sát POCT để đảm bảo chất lượng và giáo dục người dùng hiểu rằng chất lượng bao gồm những điều sau đây:
- Lập kế hoạch phù hợp
- Thực hiện và lựa chọn các hệ thống POCT phù hợp đáp ứng nhu cầu lâm sàng
- Đảm bảo phân tích nhất quán vật liệu kiểm soát chất lượng và đánh giá kịp thời các chức năng của máy phân tích
- Kết quả kịp thời và thành công trong đánh giá chất lượng bên ngoài bằng thử nghiệm thành thạo
- Đào tạo và giáo dục liên tục cho người vận hành POCT
- Kết quả lâm sàng nhanh chóng và dễ dàng ghi nhận
- Lựa chọn các máy phân tích có khoảng tham chiếu (phạm vi) giống hoặc tương tự như của phòng xét nghiệm
Kết nối thông tin và quản lý dữ liệu
Công nghệ thông tin liên quan đến POCT là khoa học về cách thông tin và dữ liệu được thu thập, xử lý và tổ chức, lưu trữ và truyền hoặc thông báo cho cả việc diễn giải lâm sàng ngay lập tức và hồi cứu. Các hệ thống quản lý dữ liệu tự động hóa việc đặt hàng và thanh toán kết quả, theo dõi dữ liệu QC để tìm xu hướng hoặc thay đổi, báo cáo kết quả bệnh nhân, phát hiện và thông báo cho nhân viên phòng xét nghiệm về các mã lỗi, và ghi nhận đào tạo năng lực của người vận hành.
Thật vậy, việc kết nối chức năng của các thiết bị POCT với LIS và EMR là rất cần thiết trong môi trường bệnh viện. Khi đánh giá một máy phân tích POC, nhân viên phòng xét nghiệm phải xác định và hiểu khả năng của hệ thống thiết bị để kết nối với LIS và EMR hiện có, hoặc hệ thống phần mềm trung gian nào phải được mua để tương thích như vậy. Việc chuyển kết quả tự động hầu như loại bỏ các lỗi sao chép, vốn sẽ là một vấn đề quá lớn trong một môi trường POC với người dùng cuối nhập kết quả. Với các máy phân tích di động hoặc “lai” cố định, kết nối không dây là rất mong muốn, hoặc ít nhất là một trạm nối sẽ tự động tải xuống bất kỳ kết quả nào được lưu trữ trong máy phân tích. Nếu không có kết nối không dây, các máy phân tích cố định sẽ yêu cầu “kết nối cứng” với các hệ thống thông tin.
Một lĩnh vực đang phát triển khác là truyền kết quả trực tiếp đến bệnh nhân với tư cách là người tiêu dùng. Điều này được gọi là xét nghiệm trực tiếp đến người tiêu dùng (DTC) cho phép người tiêu dùng đặt hàng các xét nghiệm trực tiếp từ một phòng xét nghiệm mà không nhất thiết phải làm việc với một nhà cung cấp dịch vụ chăm sóc sức khỏe. Kết quả xét nghiệm được cung cấp cho người tiêu dùng có thể được sử dụng để theo dõi một tình trạng sức khỏe hiện có, xác định một rối loạn y tế chưa được biết trước đây, hoặc cung cấp dữ liệu sức khỏe cá nhân. Mặc dù xét nghiệm DTC nhằm mục đích tăng cường sự tham gia của cá nhân trong việc quản lý chăm sóc sức khỏe của họ, bản chất quan trọng của khí máu, các yêu cầu về lấy và xử lý mẫu, và độ phức tạp vừa phải của xét nghiệm khí máu và điện giải không phù hợp với xét nghiệm DTC. Có nhiều vấn đề với xét nghiệm DTC được thảo luận trong một tuyên bố quan điểm.
Phân tích chi phí cho máy phân tích cầm tay so với máy phân tích lai
Phần này sẽ phân tích chi phí cho các máy phân tích cầm tay (HH) giả định so với các máy phân tích lai (Hyb) giả định. Một số giả định sẽ được đưa ra, vì phân tích chi phí này chỉ là một ví dụ, do đó các chi phí và con số khác có thể được thay thế cho các tình huống khác. Đây là mô hình mua đứt các máy phân tích, sau đó trả tiền cho các hộp mực hoặc thuốc thử khi cần thiết. Chắc chắn, các máy phân tích và thuốc thử thường được nhóm lại với nhau trong một hợp đồng mua bán, do đó sẽ yêu cầu một phân tích chi phí khác. Quan trọng là, phân tích này giả định chỉ có một hộp mực sẽ được sử dụng cho danh mục xét nghiệm của máy phân tích HH. Các danh mục xét nghiệm thường khác nhau giữa các loại máy phân tích này, vì vậy nếu cần nhiều hơn khí máu, có thể cần hai hộp mực cho bảng xét nghiệm trên các máy phân tích HH. Mặt khác, chi phí mỗi xét nghiệm cho các máy phân tích Hyb có thể cao hơn đối với khối lượng xét nghiệm thấp so với khối lượng xét nghiệm cao. Ngoài ra, điều này giả định hiệu quả 100% cho mỗi hệ thống, không có lãng phí do bất kỳ xét nghiệm lặp lại nào được yêu cầu, cộng với không có xét nghiệm QC hoặc hiệu chuẩn nào được bao gồm.
Phân tích này được trình bày trong Bảng 12.1 và Hình 12.1 cho thấy rằng khối lượng xét nghiệm “hòa vốn” là khoảng 2700/năm nếu sử dụng một máy phân tích mỗi loại, và khoảng 1500/năm nếu sử dụng bốn máy phân tích HH và hai máy phân tích Hyb. Như đã lưu ý, có nhiều yếu tố khác cần xem xét, bao gồm danh mục xét nghiệm và số lượng hộp mực cần thiết cho một bảng mong muốn, dễ sử dụng, thể tích mẫu, vật tư cho một hoặc nhiều nền tảng xét nghiệm, v.v.
Bảng 12.1. Chi phí hằng năm cho các hệ thống POCT cầm tay (HH) và lai (Hyb) theo khối lượng xét nghiệm hằng năm
| Chi phí mỗi năm ($) | Một máy phân tích HH | Bốn máy phân tích HH | Một máy phân tích Hyb | Hai máy phân tích Hyb |
|---|---|---|---|---|
| Chi phí máy phân tích | 8.000 | 32.000 | 19.000 | 38.000 |
| Chi phí mỗi panel xét nghiệm | 6,00 | 6,00 | 2,00 | 2,00 |
| 500 xét nghiệm/năm | 11.000 | 35.000 | 20.000 | 39.000 |
| 1.000 xét nghiệm/năm | 14.000 | 38.000 | 21.000 | 40.000 |
| 2.000 xét nghiệm/năm | 20.000 | 44.000 | 23.000 | 42.000 |
| 5.000 xét nghiệm/năm | 38.000 | 62.000 | 29.000 | 48.000 |
| 10.000 xét nghiệm/năm | 68.000 | 92.000 | 39.000 | 58.000 |
| 20.000 xét nghiệm/năm | 128.000 | 152.000 | 59.000 | 78.000 |
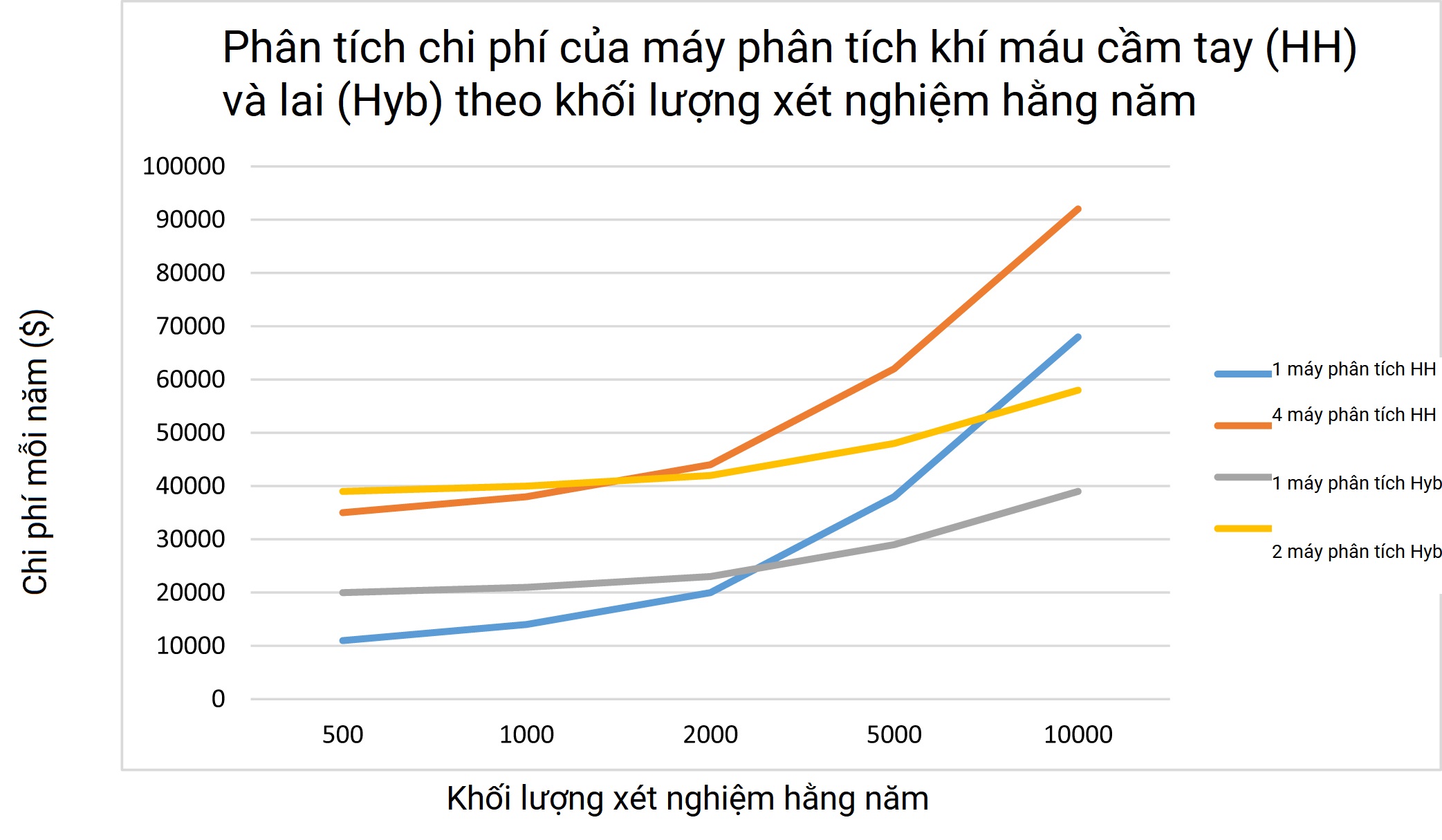
Hình 12.1 Biểu đồ chi phí hàng năm cho các hệ thống POCT cầm tay (HH) và lai (Hyb) cho các khối lượng xét nghiệm hàng năm. Khối lượng xét nghiệm “hòa vốn” là khoảng 2700 xét nghiệm/năm cho một Máy phân tích cầm tay (HH Anlzr) so với một Máy phân tích lai (Hyb Anlzr), và khoảng 1500 xét nghiệm/năm cho bốn HH Anlzrs so với hai Hyb Anlzrs. Trên các khối lượng xét nghiệm đó, các Máy phân tích cầm tay sẽ có chi phí mỗi xét nghiệm cao hơn.
Kỹ thuật kiểm soát chất lượng cho xét nghiệm POC
Kiểm soát chất lượng được đề cập trong một chương khác, nhưng tóm lại, xét nghiệm khí máu được phân loại là phức tạp vừa phải, vì vậy mục 493.1267 của Tu chính Cải tiến Phòng xét nghiệm Lâm sàng (CLIA) quy định rằng xét nghiệm khí máu yêu cầu phân tích ít nhất một mẫu vật liệu QC mỗi 8 giờ xét nghiệm và ba mức (thấp, bình thường và cao) của QC mỗi 24 giờ xét nghiệm. Kể từ năm 2016, nếu tần suất xét nghiệm QC hoặc vật liệu kiểm soát không đáp ứng các tiêu chuẩn này, phải xây dựng một IQCP. Đối với các xét nghiệm được miễn trừ, phòng xét nghiệm chỉ cần tuân theo hướng dẫn của nhà sản xuất.
Đáp ứng các yêu cầu tuân thủ của các cơ quan quản lý
Các phần chính của các yêu cầu quy định POCT tập trung vào việc đào tạo và năng lực của nhân viên xét nghiệm và xác minh việc tuân thủ các hướng dẫn của nhà sản xuất cho mỗi xét nghiệm. Điều sau đặc biệt quan trọng vì các phương pháp phòng xét nghiệm được miễn trừ hoặc có độ phức tạp vừa phải trở thành các xét nghiệm có độ phức tạp cao nếu việc xét nghiệm sai lệch so với quy trình của nhà sản xuất đã được FDA phê duyệt. Bởi vì các xét nghiệm phòng xét nghiệm có độ phức tạp cao phải được thực hiện bởi nhân viên đáp ứng các tiêu chuẩn CLIA cao hơn, việc xét nghiệm như vậy thường không thể thực hiện được tại POC.
Đánh giá năng lực của nhân viên xét nghiệm đứng đầu danh sách các thiếu sót của CAP trong năm 2016, tiếp theo là tương quan giữa các thiết bị/so sánh phương pháp, xem xét sổ tay quy trình của nhân viên phòng xét nghiệm/giám đốc y khoa, đánh giá kết quả thử nghiệm thành thạo và xem xét các kiểm tra chức năng/hồ sơ bảo trì của thiết bị. Việc ghi nhãn thuốc thử đúng cách, cập nhật danh mục hoạt động và tài liệu xác nhận phương pháp cũng dẫn đến một số lượng đáng kể các thiếu sót (Xem Bảng 12.2).
Bảng 12.2. Các thiếu sót thường gặp nhất được trích dẫn trong các cuộc thanh tra của CAP
| Xếp hạng | Loại thiếu sót |
|---|---|
| 1 | Năng lực của nhân viên xét nghiệm |
| 2 | Cung cấp danh mục xét nghiệm chính xác |
| 3 | Có sổ tay quy trình |
| 4 | Tương quan giữa các thiết bị |
| 5 | Quy trình được giám đốc phòng xét nghiệm xem xét |
| 6 | Hồ sơ bảo trì đầy đủ |
| 7 | Ghi nhãn thuốc thử và quản lý thuốc thử hết hạn |
| 8 | Đánh giá và phê duyệt (chữ ký) kết quả thử nghiệm thành thạo |
| 9 | Kiểm tra độ chính xác của xét nghiệm hai lần mỗi năm |
| 10 | Chữ ký phê duyệt xác nhận phương pháp |
Đào tạo và tuân thủ liên tục
Việc đào tạo ban đầu của người dùng cuối là một thách thức nhưng rất cần thiết, không chỉ cho kết quả chất lượng, mà còn để duy trì chức năng và sự sạch sẽ của thiết bị, tài liệu và tuân thủ các quy định. Phòng xét nghiệm chịu trách nhiệm nhấn mạnh tầm quan trọng của chất lượng, duy trì chất lượng và đảm bảo rằng các yêu cầu và trách nhiệm tuân thủ liên tục được người dùng cuối tuân thủ.
Việc duy trì chất lượng phân tích và đào tạo tuân thủ liên tục cho người dùng là rất cần thiết trong bất kỳ chương trình POCT nào. Có nhiều mô hình đào tạo có thể hoạt động tốt, tùy thuộc vào số lượng người vận hành cần được đào tạo, số lượng người đào tạo được chỉ định của phòng xét nghiệm và số lượng “siêu người dùng” được đào tạo trong đội ngũ nhân viên lâm sàng. Việc duy trì tài liệu về người dùng được phê duyệt yêu cầu ngày đào tạo ban đầu và liên tục, thường là sau 6 tháng đầu tiên, sau đó cứ sau 12 tháng sau khi đào tạo ban đầu. Tài liệu về trình độ học vấn chấp nhận được hiện được yêu cầu, điều này có thể rất khó khăn vì nhiều lý do, bao gồm cả việc các kỹ thuật viên tuần hoàn ngoài cơ thể, y tá và các nhân viên POCT khác thường cảm thấy rằng, vì họ đã vượt qua các yêu cầu về trình độ học vấn cho công việc của mình, bằng cấp của họ đang bị nghi ngờ. Mặc dù quá trình này có thể khó khăn khi ban đầu nhận được các tài liệu giáo dục từ những người dùng hiện tại, việc nhận các tài liệu như vậy từ những người dùng mới ngay sau khi họ được tuyển dụng thường là một quá trình dễ dàng hơn.
Ví dụ điển hình: các quyết định trong việc triển khai một hệ thống POCT
Trước khi triển khai một hệ thống xét nghiệm POC, các lợi ích tổng thể phải được cân nhắc so với chi phí và nỗ lực để triển khai và duy trì hệ thống và quy trình. Một nguyên tắc chỉ đạo của POCT là mỗi tình huống sẽ yêu cầu một giải pháp cụ thể. Do đó, phần này nhằm mục đích cung cấp hướng dẫn chung theo cách tiếp cận nghiên cứu tình huống để triển khai xét nghiệm khí máu và điện giải POC.
Những nhu cầu nào không được đáp ứng bởi xét nghiệm phòng xét nghiệm trung tâm? Trong nhiều năm, một phòng xét nghiệm nhi khoa đầy đủ dịch vụ, khối lượng lớn nằm giữa các ICU nhi khác nhau đã có thể phục vụ nhu cầu của một số ICU: sơ sinh (NICU), nhi khoa (PICU), tim mạch nhi khoa (PCICU), và phòng sinh. Cả PCICU và PICU đã chuyển đến một tòa nhà mới ở xa hơn Phòng xét nghiệm Nhi khoa. Bởi vì PCICU chiếm một khối lượng lớn xét nghiệm khí máu, hai máy phân tích khí máu lai mới đã được mua và đặt tại các trạm trong PCICU.
Điều gì sẽ được cải thiện bằng cách triển khai POCT? Việc có hai máy phân tích khí máu để cung cấp kết quả nhanh chóng trong khu vực PCICU sẽ cung cấp kết quả tương tự hoặc thậm chí nhanh hơn so với vị trí cũ gần phòng xét nghiệm đầy đủ dịch vụ. Bằng cách sử dụng cùng một nhãn hiệu máy phân tích lai như trong phòng xét nghiệm nhi khoa lâm sàng, khả năng so sánh kết quả giữa các máy phân tích phòng xét nghiệm và POC đã được đảm bảo.
Nhu cầu đào tạo và nhu cầu nhân sự bổ sung của cả người dùng POC và phòng xét nghiệm là gì? Đây là một vấn đề quan trọng và đòi hỏi một cam kết thời gian rất lớn của nhân viên phòng xét nghiệm để đào tạo. Bởi vì POCT cần được thực hiện 24/7, nó đòi hỏi một sự tham gia rất lớn của đội ngũ y tá. Trong mô hình POCT của chúng tôi cho PCICU, ban đầu chúng tôi ước tính rằng sẽ cần 25 người dùng để đảm bảo xét nghiệm 24/7 trong đơn vị. Để làm được điều này, chúng tôi đã tuyển dụng một người đào tạo phòng xét nghiệm rất có kinh nghiệm với khả năng và kỹ năng tương tác cho công việc này. Ban đầu, người này đã đào tạo 15 nhà trị liệu hô hấp (RT), nhưng khi quá trình này phát triển, cuối cùng đã có 10 RT và 34 y tá, một y tá thực hành và một bác sĩ rất cam kết với POCT trong lĩnh vực này. Rõ ràng, quá trình này đã phát triển khi các nhu cầu trở nên rõ ràng hơn, điều này nhấn mạnh tầm quan trọng trong POCT của việc liên tục đánh giá xem các quy trình có đáp ứng nhu cầu hay không và điều chỉnh các quy trình khi cần thiết.
Sự chấp nhận trách nhiệm của người dùng cuối. Có sự đồng thuận không chỉ từ các quản lý của các đơn vị chăm sóc, mà còn từ những người sẽ thực hiện xét nghiệm? Mặc dù giám đốc y khoa và các quản lý y tá của đơn vị rõ ràng ủng hộ POCT, sự nhiệt tình của đội ngũ y tá lại thay đổi nhiều hơn. Điều này đòi hỏi sự giáo dục và kiên nhẫn đáng kể với đội ngũ nhân viên. Tuy nhiên, khi quá trình đào tạo tiến triển, các y tá đã trở nên thoải mái hơn và chấp nhận các máy phân tích và POCT.
Giao tiếp liên tục với người dùng và có một người liên hệ hỗ trợ Giám đốc y khoa của PCICU rất ủng hộ POCT cho khí máu và điện giải. Điều đó đã tạo động lực để đánh giá chi phí và lao động cần thiết để cung cấp POCT. Điều này liên quan đến một số cuộc họp sơ bộ với nhân viên phòng xét nghiệm và lâm sàng để thảo luận về các nhu cầu, mối quan tâm và thách thức cần giải quyết trong việc phát triển các kế hoạch để làm cho POCT này thành công.
Chi phí khởi động và vận hành là gì? Thiết bị xét nghiệm POC phức tạp và khó khăn về mặt kỹ thuật như thế nào? Hệ thống có lưu trữ tên của các nhà khai thác được phê duyệt và yêu cầu ID nhà khai thác để ngăn chặn các nhà khai thác không được ủy quyền không? Mặc dù những cân nhắc quan trọng nhất là các máy phân tích phải cung cấp kết quả chất lượng một cách dễ dàng, yêu cầu thể tích mẫu nhỏ và lý tưởng nhất là yêu cầu vật tư bổ sung tối thiểu để thêm vào kho của phòng xét nghiệm, chi phí cũng rất quan trọng để đánh giá. Đối với PCICU này, khối lượng xét nghiệm khí máu là khoảng 20.000 mỗi năm. Với khối lượng xét nghiệm cao này, và dựa trên sự quen thuộc trước đó với máy phân tích, hai máy phân tích khí máu lai cố định cùng loại như được sử dụng trong phòng xét nghiệm nhi khoa đã được chọn cho PCICU. Các máy phân tích dễ sử dụng, yêu cầu thể tích máu rất nhỏ và cung cấp kết quả trong vòng chưa đầy 1 phút. Chúng cũng ngăn chặn việc sử dụng trái phép bằng cách yêu cầu các nhà khai thác được đào tạo và phê duyệt phải nhập ID duy nhất của họ để sử dụng máy phân tích.
Nhu cầu về không gian là gì, bao gồm cả các kết nối điện và tin học? Các máy phân tích này có diện tích nhỏ, sẽ yêu cầu không gian tương đối ít. Tuy nhiên, các máy phân tích yêu cầu không gian cho các thiết bị đầu cuối máy tính, một chiếc điện thoại gần đó, một bồn rửa gần đó, nơi lưu trữ (có thể được làm lạnh) thuốc thử và vật tư như găng tay, và một thùng chứa chất thải sinh học. Là một tòa nhà mới, các kết nối điện, điện thoại và máy tính/thông tin chỉ yêu cầu những cải tạo nhỏ. Các máy phân tích này cũng phải ở một vị trí thuận tiện cho việc xét nghiệm, điều này có thể là một thách thức vì không gian như vậy có thể được mong muốn cho các chức năng khác. Trong trường hợp của chúng tôi, khí máu là một ưu tiên cao được hỗ trợ bởi giám đốc y khoa và quản lý y tá của đơn vị, vì vậy các vị trí phù hợp đã được tìm thấy.
Ai sẽ thực hiện bảo trì và khắc phục sự cố? Chúng tôi cảm thấy giải pháp đáng tin cậy nhất là để nhân viên phòng xét nghiệm thực hiện tất cả việc bảo trì và chắc chắn là bất kỳ việc khắc phục sự cố nào. Điều này cũng bao gồm việc duy trì kho vật tư. Vì việc khắc phục sự cố rõ ràng là trách nhiệm của phòng xét nghiệm, điều cần thiết là phòng xét nghiệm phải có khả năng theo dõi hiệu suất và vật tư trên máy của các máy phân tích. Như với hầu hết các máy phân tích hiện tại, những máy này có các chương trình phần mềm trung gian được kết nối có thể theo dõi từ xa hiệu suất của máy phân tích và vật tư trên máy. Việc theo dõi thời gian thực này của các máy phân tích khí máu POC của chúng tôi cho phép phòng xét nghiệm nhanh chóng nhận biết bất kỳ sự suy giảm hiệu suất và thiếu hụt vật tư nào.
Chương trình POCT này là một “công việc đang tiến triển” cũng như hầu hết các chương trình POCT. Nhìn chung, quá trình này đã thành công với khoảng 90% các xét nghiệm khí máu hiện được thực hiện bởi nhân viên PCICU.
TÀI LIỆU THAM KHẢO
- Patel K., Suh-Lailam B.B.: Implementation of Point-of-Care Testing in a Pediatric Healthcare Setting. Crit. Rev. Clin. Lab. Sci. 2019; 56 (4): pp. 239-246.
- D’Orazio P., Fogh-Andersen N., Okorodudu A., Shipp G., Shirey T., Toffaletti J.: Chapter 5: Critical Care. In Nichols J.H. (eds): Evidence Based Practice for Point-of-Care Testing: A National Academy of Clinical Biochemistry Laboratory Medicine Practice Guideline. 2006. AACC Press, Washington DC pp. 30-43.
- Kapoor D., Srivastava M., Singh P.: Point of Care Blood Gases with Electrolytes and Lactates in Adult Emergencies. Int. J. Crit. Illn. Inj. Sci. 2014; 4 (3): pp. 216-222.
- Nichols J.H., Alter D., Chen Y., Isbell T.S., Jacobs E., Moore N., et al.: AACC Guidance Document on Management of Point-of-Care Testing. [Epub]. J. Appl. Lab. Med. 2020;
- Zivan J.R., Gooley T., Zager R.A., Ryan M.J.: Hypocalcemia: A Pervasive Metabolic Abnormality in the Critically III. Am. J. Kidney Dis. 2001; 37: pp. 689-698.
- Soliman H.M., Vincent J.-L.: Prognostic Value of Admission Serum Lactate Concentration in Intensive Care Unit Patients. Acta Clin. Belg. 2010; 65: pp. 176-181.
- Moore C.C., Jacob S.T., Pinkerton R., Meya D.B., Mayanja-Kizza H., Reynolds S.J.: Point-of-Care Lactate Testing Predicts Mortality of Severe Sepsis in a Predominantly HIV type 1-Infected Patient Population in Uganda. Clin. Infect. Dis. 2008; 46: pp. 215-222.
- In Kohn L.T., Corrigan J.M., Donaldson M.S. (eds): To Err is Human: Building a Safer Health System. Committee on Quality of Health Care in America. Institute of Medicine. 2000. National Academy Press, Washington, DC
- AACC Position Statement. December 2019. https://www.google.com/search?q=https://www.aacc.org/advocacy-and-outreach/position-statements/2019/direct-to-consumer-laboratory-testing%23.
- Ehrmeyer S.S.: The Importance of Quality Control (QC) to Quality Blood Gas Testing. September 2012. www.acutecaretesting.org.
- December 2019. https://www.cms.gov/Regulations-and-Guidance/Legislation/CLIA/Individualized_Quality_Control_Plan_IQCP.
- Chittiprol S., Bornhorst J., Kiechle F.L.: Top Laboratory Deficiencies across Accreditation Agencies. July 2018. Clinical Laboratory News, https://www.aacc.org/cln/articles/2018/july/top-laboratory-deficiencies-across-accreditation-agencies.
