(SÁCH DỊCH) Sản Phụ khoa Căn bản – Essential Obstetrics and Gynaecology
Tác giả: Ian Symonds & Sabaratnam Arulkumaran – (C) NXB Elsevier
Ths.Bs. Lê Đình Sáng (Dịch và chú giải)
Chương 2. Sự thụ thai và Làm tổ
Conception and implantation
Roger Pepperell
Essential Obstetrics and Gynaecology, Chapter 2, 12-21
MỤC LỤC CHƯƠNG
| Mục tiêu học tập Quá trình tạo noãn (Oogenesis) Giảm phân (Meiosis) Sự phát triển của nang noãn trong buồng trứng Các sự kiện nội tiết tố liên quan đến rụng trứng Tác động của gonadotropin Chu kỳ nội mạc tử cung Sản xuất tinh trùng Thụ tinh Sinh lý của giao hợp Thông tin cần thiết |
MỤC TIÊU HỌC TẬP
| Sau khi học xong chương này, bạn sẽ có thể:
Tiêu chí kiến thức
Năng lực lâm sàng
|
Quá trình tạo noãn (Oogenesis)
Các tế bào mầm nguyên thủy (primordial germ cells) ban đầu xuất hiện trong túi noãn hoàng và có thể được xác định vào tuần thứ tư của quá trình phát triển của thai nhi (Hình 2.1). Các tế bào này di chuyển qua mạc treo ruột sau của ruột đang phát triển và cuối cùng đến gờ sinh dục (genital ridge) trong khoảng từ 44 đến 48 ngày sau khi thụ thai. Các tế bào này di chuyển đến mấu sinh dục, một cấu trúc gồm các tế bào trung mô nằm ở mặt bụng của trung thận (mesonephros). Các tế bào mầm tạo thành các dây sinh dục và trở thành vỏ của buồng trứng.
Các dây sinh dục sau đó vỡ ra thành các cụm tế bào riêng biệt, và đến tuần thứ 16, các cụm tế bào này trở thành các nang noãn nguyên thủy (primary follicles), bao gồm các tế bào mầm ở trung tâm.
Các tế bào này trải qua hoạt động phân bào nguyên nhiễm (mitotic) nhanh chóng, và đến tuần thứ 20 của cuộc đời trong tử cung, có khoảng 7 triệu tế bào, được gọi là noãn nguyên bào (oogonia). Sau thời điểm này, không có sự phân chia tế bào nào xảy ra nữa và không có thêm noãn nào được sản xuất. Khi sinh ra, các noãn nguyên bào đã bắt đầu quá trình giảm phân lần thứ nhất và trở thành các noãn bào bậc một (primary oocytes). Số lượng noãn bào bậc một giảm dần và đến khi sinh chỉ còn khoảng 1 triệu và khoảng 0.4 triệu vào tuổi dậy thì.
Giảm phân (Meiosis)
Quá trình giảm phân tạo ra 23 nhiễm sắc thể trong mỗi giao tử, bằng một nửa số nhiễm sắc thể trong các tế bào bình thường. Khi tinh trùng thụ tinh cho trứng, số lượng nhiễm sắc thể trở lại bình thường là 46. Sự hợp nhất giữa tinh trùng và trứng xảy ra sau khi noãn bào đã hoàn tất kỳ giảm phân thứ nhất. Kỳ giảm phân thứ hai sẽ diễn ra tiếp theo và kết thúc ngay trước khi 23 nhiễm sắc thể của tinh trùng kết hợp với 23 nhiễm sắc thể của trứng để tạo thành hợp tử, tiền thân của phôi.
Trong giảm phân, hai lần phân chia tế bào xảy ra liên tiếp, mỗi lần bao gồm kỳ đầu, kỳ giữa, kỳ sau và kỳ cuối. Lần phân chia tế bào đầu tiên là phân chia giảm nhiễm, và lần thứ hai là một quá trình nguyên phân đã được biến đổi trong đó kỳ đầu thường không có (Hình 2.2). Vào cuối kỳ đầu của giảm phân I, các nhiễm sắc thể kép trải qua quá trình tiếp hợp (synapsis), tạo ra một nhóm bốn nhiễm sắc tử tương đồng được gọi là thể tứ nhiễm (tetrad). Hai trung tử di chuyển đến các cực đối diện. Một thoi phân bào hình thành ở giữa, và màng nhân biến mất. Trong giai đoạn kỳ đầu của giảm phân I, các nhiễm sắc thể kép, được liên kết chặt chẽ thành từng cặp dọc theo toàn bộ chiều dài của chúng, trải qua quá trình tiếp hợp, bắt chéo và trao đổi nhiễm sắc tử, những quá trình này giải thích cho sự khác biệt được thấy giữa hai anh chị em cùng giới tính mặc dù các giao tử cái đến từ cùng một người mẹ.
Các noãn bào bậc một vẫn ở trạng thái kỳ đầu treo cho đến khi đạt đến độ tuổi trưởng thành về mặt sinh dục, hoặc thậm chí muộn hơn nhiều, với giảm phân I không bắt đầu lại cho đến khi nang noãn vượt trội (dominant follicle) được hormone hoàng thể hóa (LH) kích hoạt để bắt đầu quá trình rụng trứng. Trong kỳ sau, các nhiễm sắc tử con tách ra và di chuyển về các cực đối diện. Giảm phân II bắt đầu vào khoảng thời gian tinh trùng bám vào bề mặt của noãn bào và được hoàn thành trước giai đoạn cuối của quá trình thụ tinh.
Như vậy, các sự kiện trong nhân của quá trình tạo noãn gần như giống hệt với quá trình tạo tinh trùng, nhưng sự phân chia tế bào chất trong quá trình tạo noãn là không đồng đều, chỉ tạo ra một noãn bào bậc hai. Tế bào nhỏ này gần như chỉ bao gồm một nhân và được gọi là thể cực thứ nhất (first polar body). Khi noãn đi vào vòi trứng, quá trình giảm phân lần thứ hai xảy ra và một noãn bào bậc hai được hình thành, cùng với sự phát triển của một thể cực thứ hai nhỏ. Ở nam giới, tế bào ban đầu chứa 46 nhiễm sắc thể cuối cùng tạo ra bốn tinh trùng riêng biệt, mỗi tinh trùng có cùng kích thước nhưng chỉ chứa 23 nhiễm sắc thể (xem phần Quá trình tạo tinh trùng, ở sau).
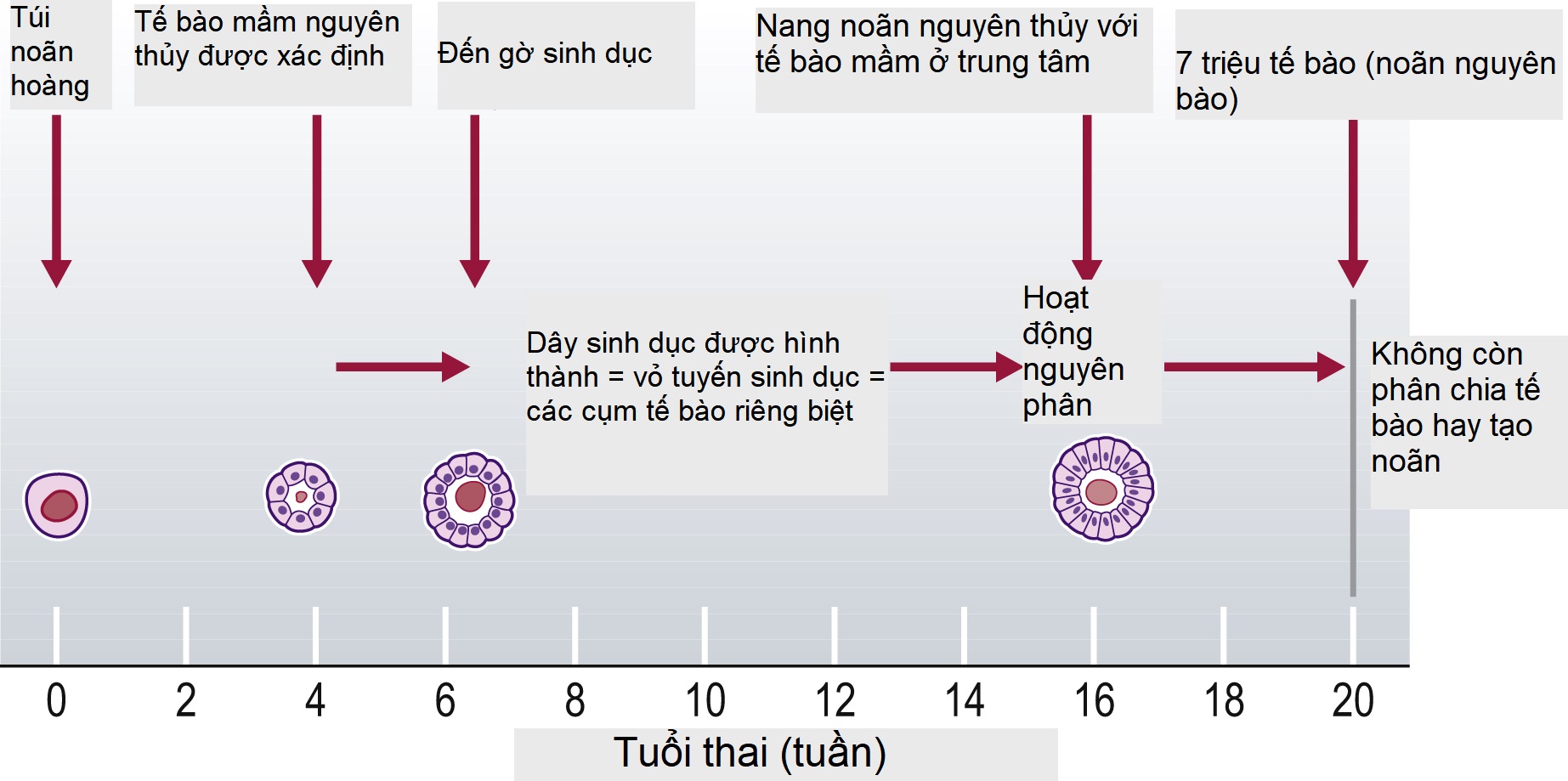
Hình 2.1 Quá trình phát triển phôi và thai của noãn nguyên bào.
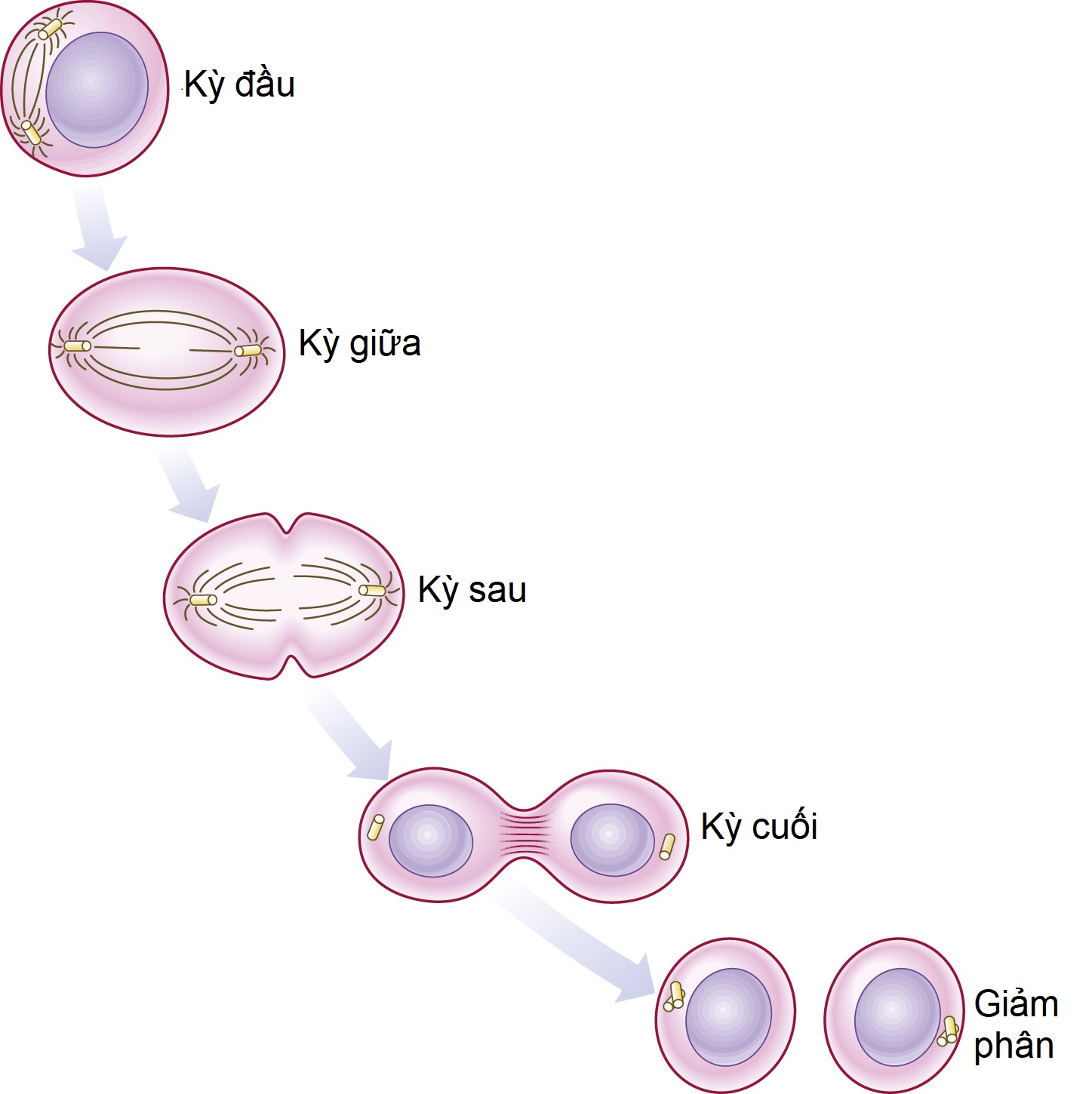
Hình 2.2 Các noãn bào bậc một vẫn ở trạng thái kỳ đầu treo. Quá trình giảm phân tiếp tục lại dưới sự kích thích của hormone hoàng thể hóa.
Sự phát triển của nang noãn trong buồng trứng
Cấu trúc đại thể và nguồn cung cấp máu và thần kinh của buồng trứng đã được mô tả trong Chương 1. Tuy nhiên, cấu trúc vi thể của buồng trứng rất quan trọng để hiểu cơ chế phát triển nang noãn và rụng trứng.
Bề mặt của buồng trứng được bao phủ bởi một lớp biểu mô hình khối duy nhất. Vỏ của buồng trứng chứa một số lượng lớn các noãn nguyên bào được bao quanh bởi các tế bào nang, chúng sẽ trở thành các tế bào hạt (granulosa cells). Phần còn lại của buồng trứng bao gồm một lõi trung mô. Hầu hết các noãn trong vỏ không bao giờ đạt đến giai đoạn trưởng thành cao và bị thoái hóa (atretic) sớm trong quá trình phát triển nang noãn. Tại bất kỳ thời điểm nào, các nang noãn có thể được nhìn thấy ở các giai đoạn trưởng thành và thoái hóa khác nhau (Hình 2.3). Khoảng 800 nang noãn nguyên thủy bị ‘mất đi’ trong mỗi tháng của cuộc đời từ ngay sau tuổi dậy thì cho đến khi mãn kinh, chỉ có một hoặc hai trong số các nang noãn này dẫn đến việc giải phóng một noãn trưởng thành mỗi chu kỳ kinh nguyệt khi không có liệu pháp kích thích buồng trứng. Quá trình tiêu biến nang noãn này diễn ra liên tục, không phụ thuộc vào việc người phụ nữ có đang mang thai, dùng thuốc tránh thai, có chu kỳ đều hay vô kinh. Do đó, thời điểm mãn kinh gần như không thay đổi dù cho số lần mang thai hay đặc điểm chu kỳ kinh nguyệt khác nhau. Đại đa số các nang noãn bị mất đi đã trải qua rất ít hoặc không có sự trưởng thành thực sự.
Giai đoạn đầu tiên của sự phát triển nang noãn được đặc trưng bởi sự lớn lên của noãn cùng với sự tập hợp của các tế bào mô đệm để tạo thành các tế bào vỏ (thecal cells). Khi một nang noãn vượt trội được chọn vào khoảng ngày thứ 6 của chu kỳ, các lớp trong cùng của tế bào hạt bám vào noãn và tạo thành lớp tế bào vành tia (corona radiata). Một không gian chứa đầy dịch phát triển trong các tế bào hạt, và một lớp vật chất dạng sệt trong suốt tích tụ xung quanh noãn, tạo thành màng trong suốt (zona pellucida). Noãn trở nên lệch tâm, và nang noãn Graaf (Graafian follicle) có hình dạng trưởng thành cổ điển. Các tế bào trung mô xung quanh nang noãn biệt hóa thành hai lớp, tạo thành lớp vỏ trong (theca interna) và lớp vỏ ngoài (theca externa).
Khi nang noãn lớn lên, nó phồng lên về phía bề mặt của buồng trứng và khu vực dưới biểu mô mầm mỏng đi. Cuối cùng, noãn cùng với lớp tế bào hạt bao quanh nó thoát ra qua khu vực này vào thời điểm rụng trứng.
Khoang của nang noãn thường chứa đầy máu, nhưng đồng thời, các tế bào hạt và tế bào vỏ trong trải qua những thay đổi của quá trình hoàng thể hóa để chứa đầy vật chất carotenoid màu vàng. Hoàng thể (corpus luteum) ở dạng trưởng thành cho thấy sự mạch máu hóa mạnh mẽ và sự không bào hóa rõ rệt của các tế bào vỏ và tế bào hạt với bằng chứng về hoạt động nội tiết tố. Sự phát triển này đạt đến đỉnh điểm khoảng 7 ngày sau khi rụng trứng, và sau đó hoàng thể thoái triển trừ khi có sự làm tổ xảy ra, khi đó việc sản xuất gonadotropin màng đệm ở người (hCG) bởi phôi đang làm tổ sẽ kéo dài chức năng của hoàng thể cho đến khi nhau thai đảm nhận vai trò này vào khoảng tuần thứ 10 của thai kỳ. Sự thoái hóa của hoàng thể được đặc trưng bởi sự gia tăng không bào hóa của các tế bào hạt và sự xuất hiện của lượng mô sợi tăng lên ở trung tâm hoàng thể. Điều này cuối cùng phát triển thành một vết sẹo trắng được gọi là thể trắng (corpus albicans) (Hình 2.4).
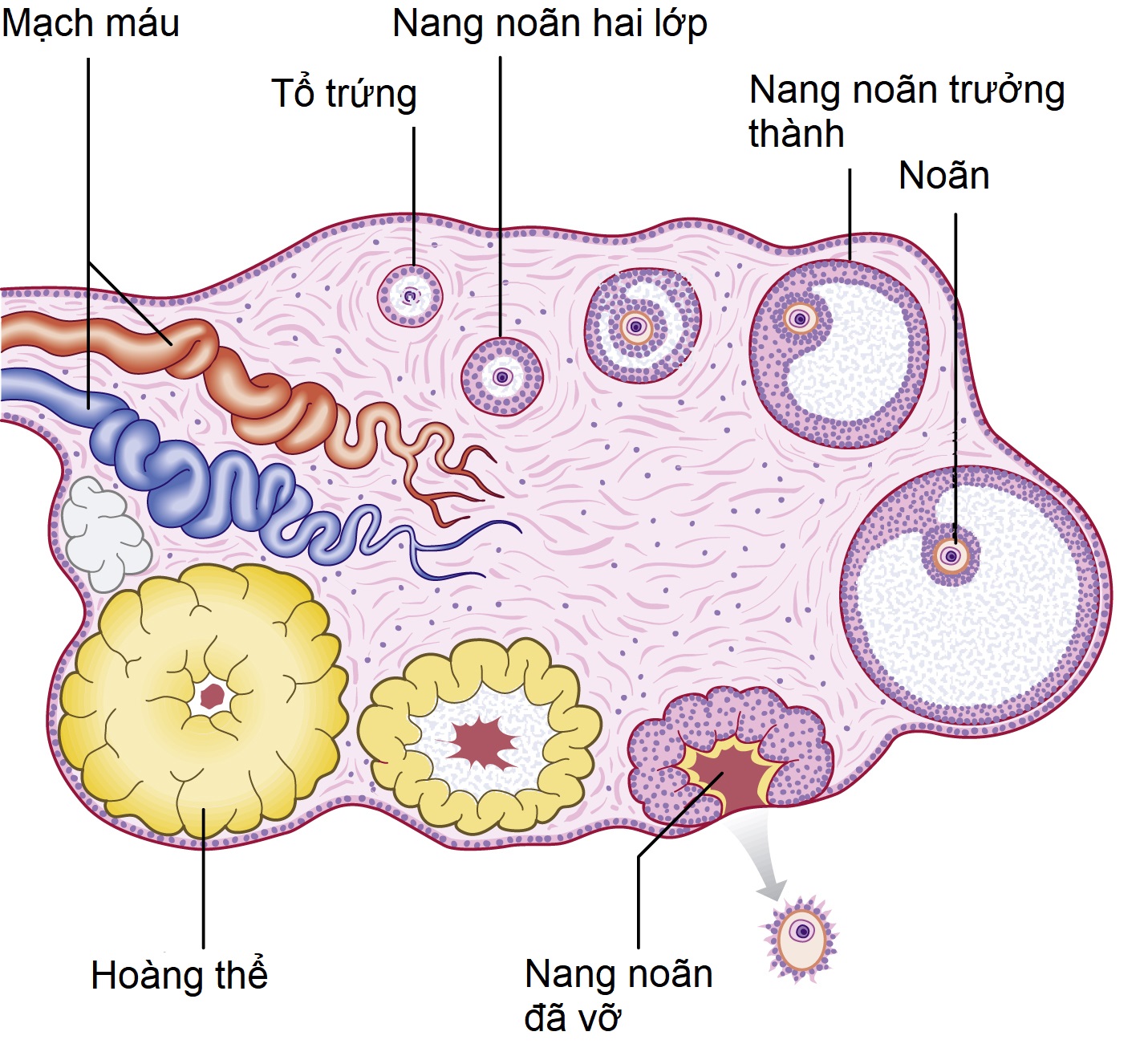
Hình 2.3 Sự phát triển và trưởng thành của nang noãn Graaf.
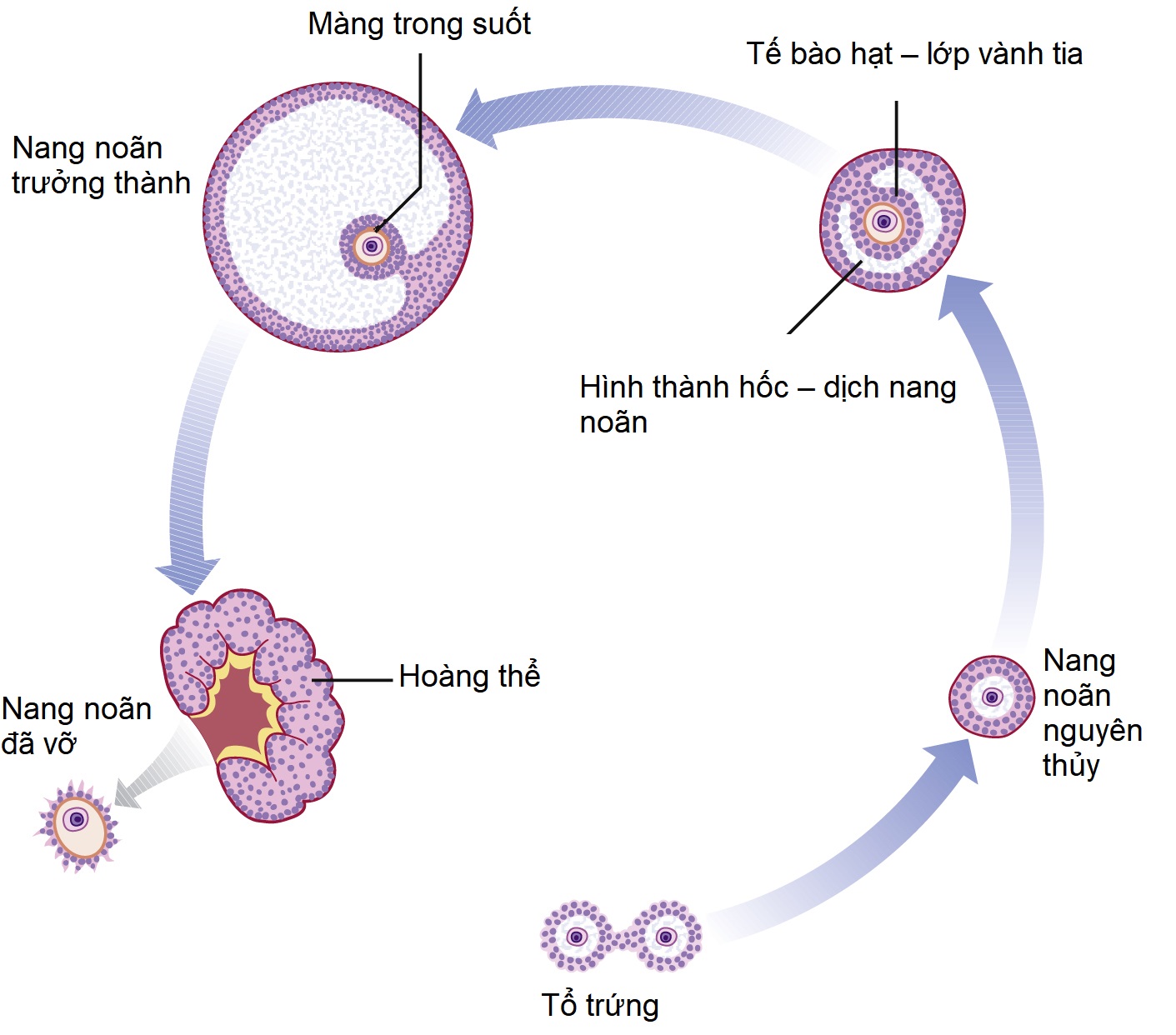
Hình 2.4 Quá trình rụng trứng và hình thành hoàng thể.
Các sự kiện nội tiết tố liên quan đến rụng trứng
Sự trưởng thành của noãn bào, rụng trứng và những thay đổi ở nội mạc tử cung và vòi trứng trong chu kỳ kinh nguyệt đều được điều hòa bởi một loạt các thay đổi nội tiết tố tương tác với nhau (Hình 2.5).
Quá trình này được khởi đầu bởi sự giải phóng hormone giải phóng gonadotropin (GnRH), một chất tiết thần kinh chính được sản xuất ở lồi giữa (median eminence) của vùng dưới đồi. Hormone này là một decapeptide và được giải phóng từ các đầu tận cùng của axon vào các mao mạch cửa tuyến yên. Nó dẫn đến việc giải phóng cả hormone kích thích nang noãn (FSH) và LH từ tuyến yên.
GnRH được giải phóng theo từng đợt xung. Tần suất các xung này tăng lên ngay trước giữa chu kỳ, tương ứng với sự gia tăng nồng độ LH trong huyết tương. Hơn nữa, hoạt động GnRH cần được duy trì liên tục để khởi phát đỉnh LH đột ngột do oestrogen gây ra. Nồng độ kisspeptin trong huyết thanh và nước tiểu đã được nghiên cứu trong chu kỳ kinh nguyệt và được phát hiện là hữu ích trong việc dự đoán rụng trứng. Trong 5 ngày đầu của chu kỳ, nồng độ này thấp. Có một đợt tăng đột biến vào khoảng ngày thứ mười một khi nang noãn vượt trội khoảng 1.2 cm. Đợt tăng đột biến thứ hai, nhỏ hơn, vào khoảng ngày thứ mười bốn. Nồng độ kisspeptin huyết thanh tương quan tốt với nồng độ 17-oestradiol (). Do đó, đỉnh kisspeptin được xem là một chỉ dấu đáng tin cậy cho sự phát triển của nang noãn vượt trội trước khi rụng trứng.
Ba hormone chính liên quan đến sinh sản được sản xuất bởi thùy trước của tuyến yên hay tuyến yên trước (adenohypophysis) và bao gồm FSH, LH và prolactin. Nồng độ FSH trong máu cao hơn một chút trong thời gian hành kinh và sau đó giảm do tác động phản hồi âm của việc sản xuất oestrogen bởi nang noãn vượt trội. Nồng độ LH dường như duy trì ở mức tương đối ổn định trong nửa đầu của chu kỳ; tuy nhiên, có một đợt tăng đột biến rõ rệt của LH từ 35-42 giờ trước khi rụng trứng và một đỉnh FSH trùng hợp nhỏ hơn (xem Hình 2.5). Đỉnh LH thực chất được tạo thành từ hai đợt tăng đột biến gần nhau, và một đỉnh nồng độ oestradiol huyết tương xảy ra trước đỉnh LH. Nồng độ LH và FSH huyết tương thấp hơn một chút trong nửa sau của chu kỳ so với giai đoạn trước rụng trứng, nhưng việc giải phóng LH liên tục của tuyến yên là cần thiết cho chức năng bình thường của hoàng thể. Pituitary gonadotropins ảnh hưởng đến hoạt động của vùng dưới đồi bằng một hệ thống phản hồi vòng ngắn giữa chính các gonadotropin và tác động của các hormone buồng trứng được sản xuất do hoạt động của FSH và LH trên buồng trứng.
Sản xuất oestrogen tăng trong nửa đầu của chu kỳ, sau đó giảm xuống khoảng 60% so với đỉnh của nó trong giai đoạn nang noãn sau khi rụng trứng, và một đỉnh thứ hai xảy ra trong giai đoạn hoàng thể. Nồng độ progesterone thấp trước khi rụng trứng nhưng sau đó tăng cao trong hầu hết giai đoạn hoàng thể. Những đặc điểm này được thể hiện trong Hình 2.5.
Một số cơ chế phản hồi nhất định điều chỉnh việc giải phóng FSH và LH bởi tuyến yên. Điều này chủ yếu đạt được bởi các oestrogen và progesterone do buồng trứng sản xuất. Trong trường hợp suy buồng trứng, như thấy ở thời kỳ mãn kinh, nồng độ gonadotropin tăng lên rõ rệt do thiếu sản xuất oestrogen và progesterone của buồng trứng. Nồng độ inhibin B từng được cho là có thể dự đoán dự trữ buồng trứng ở phụ nữ vô sinh nhưng đã được chứng minh là không hữu ích đến thế.
Prolactin được tiết ra bởi các tế bào lactotroph ở thùy trước của tuyến yên. Nồng độ prolactin tăng nhẹ vào giữa chu kỳ nhưng vẫn trong giới hạn bình thường và duy trì ở mức tương tự trong giai đoạn hoàng thể và có xu hướng theo sau những thay đổi trong nồng độ oestradiol-17ẞ huyết tương. Prolactin có xu hướng kiểm soát sự tiết ra của chính nó chủ yếu thông qua một hệ thống phản hồi vòng ngắn lên vùng dưới đồi, nơi sản xuất yếu tố ức chế prolactin, là dopamine. Oestrogen dường như kích thích giải phóng prolactin ngoài việc giải phóng các chất dẫn truyền thần kinh khác nhau, chẳng hạn như serotonin, noradrenaline (norepinephrine), morphine và enkephalins, bằng một tác động trung ương lên não. Các chất đối kháng với dopamine như phenothiazine, reserpine và methyltyrosine cũng kích thích giải phóng prolactin, trong khi các chất chủ vận dopamine như bromocriptine và cabergoline có tác dụng ngược lại.
Tăng prolactin máu (hyperprolactinaemia) ngăn cản rụng trứng bằng tác động ức chế sản xuất và giải phóng GnRH của vùng dưới đồi và là một nguyên nhân quan trọng của vô kinh thứ phát và vô sinh.
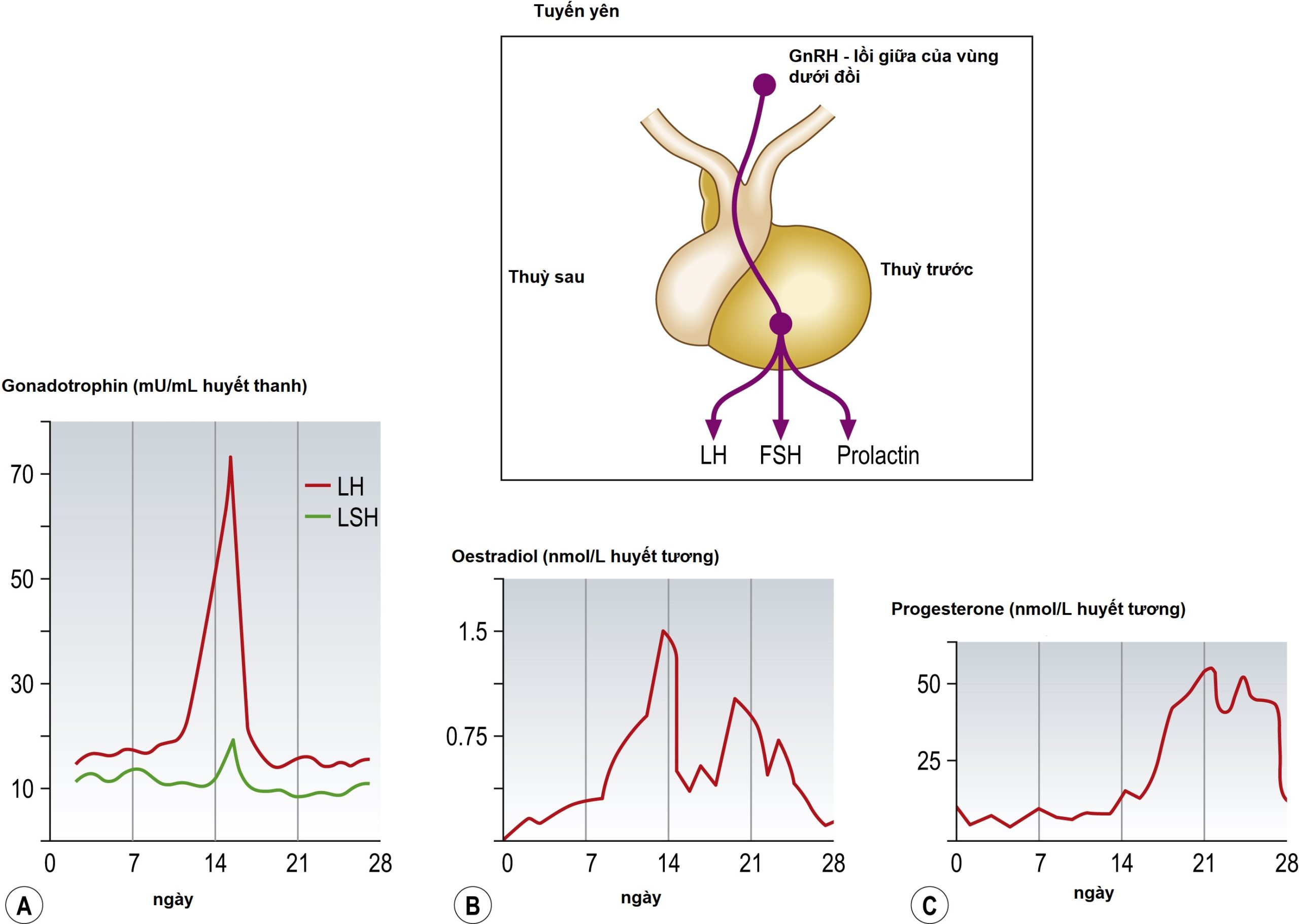
Hình 2.5 Sự điều hòa nội tiết tố của quá trình rụng trứng. Hormone giải phóng Gonadotropin (GnRH) kích thích giải phóng các gonadotropin từ thùy trước của tuyến yên. Nồng độ trong máu của (A) hormone hoàng thể hóa (LH) và hormone kích thích nang noãn (FSH); (B) oestradiol; và (C) progesterone trong một chu kỳ kinh nguyệt 28 ngày. LSH, Hormone kích thích hoàng thể (Lutein-stimulating hormone).
Tác động của gonadotropin
FSH kích thích sự tăng trưởng và phát triển của nang noãn và chỉ liên kết với các tế bào hạt trong nang noãn đang phát triển. Trong số khoảng 30 nang noãn bắt đầu trưởng thành trong mỗi chu kỳ kinh nguyệt, một nang trở nên vượt trội và được gọi là nang noãn vượt trội. Các tế bào hạt sản xuất oestrogen, có tác dụng phản hồi lên tuyến yên để ức chế giải phóng FSH, chỉ có nang noãn vượt trội mới nhận đủ FSH để tiếp tục phát triển thêm. Đồng thời, FSH kích thích các thụ thể cho LH.
LH kích thích quá trình rụng trứng, tái hoạt động của giảm phân I và duy trì sự phát triển của hoàng thể; các thụ thể cho LH được tìm thấy trong các tế bào vỏ và tế bào hạt và trong hoàng thể. Có một sự tương tác chặt chẽ giữa FSH và LH trong sự tăng trưởng và trưởng thành của nang noãn. Hoàng thể sản xuất oestrogen và progesterone cho đến khi nó bắt đầu suy thoái vào cuối giai đoạn hoàng thể (xem Hình 2.4).
Chu kỳ nội mạc tử cung
Nội mạc tử cung bình thường đáp ứng một cách có chu kỳ với sự biến động của các steroid buồng trứng. Nội mạc tử cung bao gồm ba lớp, và hai lớp ngoài cùng là lớp bị bong ra trong kỳ kinh nguyệt (Hình 2.6).
Lớp đáy (zona basalis) là lớp mỏng của mô đệm đặc xen kẽ với cơ tử cung và ít đáp ứng với thay đổi nội tiết tố. Nó không bị bong ra vào thời điểm kinh nguyệt. Lớp kế cận (zona spongiosa) chứa các tuyến nội mạc tử cung, được lót bởi các tế bào biểu mô hình trụ được bao quanh bởi mô đệm lỏng lẻo. Bề mặt của nội mạc tử cung được bao phủ bởi một lớp tế bào biểu mô đặc (zona compacta) bao quanh các lỗ của tuyến nội mạc tử cung. Chu kỳ nội mạc tử cung được chia thành bốn giai đoạn:
- Giai đoạn hành kinh. Chiếm 4 ngày đầu của chu kỳ và dẫn đến việc bong ra hai lớp ngoài của nội mạc tử cung. Sự bắt đầu của kinh nguyệt được báo trước bởi sự co thắt cục bộ của các tiểu động mạch xoắn. Điều này dẫn đến hoại tử và bong ra các lớp chức năng của nội mạc tử cung. Các thay đổi mạch máu có liên quan đến sự sụt giảm cả nồng độ oestrogen và progesterone, nhưng cơ chế mà các thay đổi mạch máu này được trung gian vẫn chưa được hiểu rõ. Trên lâm sàng, hiện tượng hành kinh (sự bong các lớp ngoài của nội mạc tử cung) đều xảy ra khi có sự sụt giảm nồng độ của oestrogen, progesterone, hoặc cả hai, với lượng máu mất nói chung ít hơn nếu cả nồng độ oestrogen và progesterone đều giảm (như vào cuối chu kỳ có rụng trứng), và nhiều hơn khi chỉ có nồng độ oestrogen giảm (như trong chu kỳ không rụng trứng).
- Giai đoạn phục hồi. Giai đoạn này kéo dài từ ngày 4 đến ngày 7 và liên quan đến sự hình thành một giường mao mạch mới phát sinh từ các cuộn động mạch và với sự tái tạo của bề mặt biểu mô.
- Giai đoạn nang noãn hay giai đoạn tăng sinh. Đây là giai đoạn tăng trưởng tối đa của nội mạc tử cung và liên quan đến sự kéo dài và mở rộng của các tuyến và với sự phát triển của mô đệm. Giai đoạn này kéo dài từ ngày 7 cho đến ngày rụng trứng (thường là ngày 14 của chu kỳ).
- Giai đoạn hoàng thể hay giai đoạn chế tiết. Giai đoạn này theo sau rụng trứng và tiếp tục cho đến 14 ngày sau khi kinh nguyệt bắt đầu trở lại. Trong giai đoạn này, các tuyến nội mạc tử cung trở nên cuộn xoắn và có hình dạng ‘răng cưa’. Các tế bào biểu mô biểu hiện sự không bào hóa ở đáy, và đến giữa giai đoạn hoàng thể (khoảng ngày 20 của chu kỳ 28 ngày), có sự chế tiết có thể nhìn thấy trong các tế bào này. Chất tiết sau đó trở nên cô đặc và, khi kinh nguyệt đến gần, có phù nề mô đệm và phản ứng màng rụng giả. Trong vòng 2 ngày trước khi hành kinh, có sự xâm nhập của bạch cầu vào mô đệm.
Hiện nay, các bằng chứng cho thấy nang noãn vẫn có thể hoàng thể hóa ngay cả khi noãn không được phóng thích mà bị kẹt lại bên trong. Tình trạng này được mô tả là rụng trứng bị mắc kẹt hoặc hội chứng nang noãn hoàng thể hóa không vỡ (LUF) và có liên quan đến việc sản xuất progesterone bình thường và một chu kỳ rụng trứng dường như bình thường. Việc kiểm tra mô học của nội mạc tử cung thường cho phép xác định chính xác ngày của chu kỳ kinh nguyệt và đặc biệt quan trọng trong việc cung cấp bằng chứng giả định về rụng trứng.
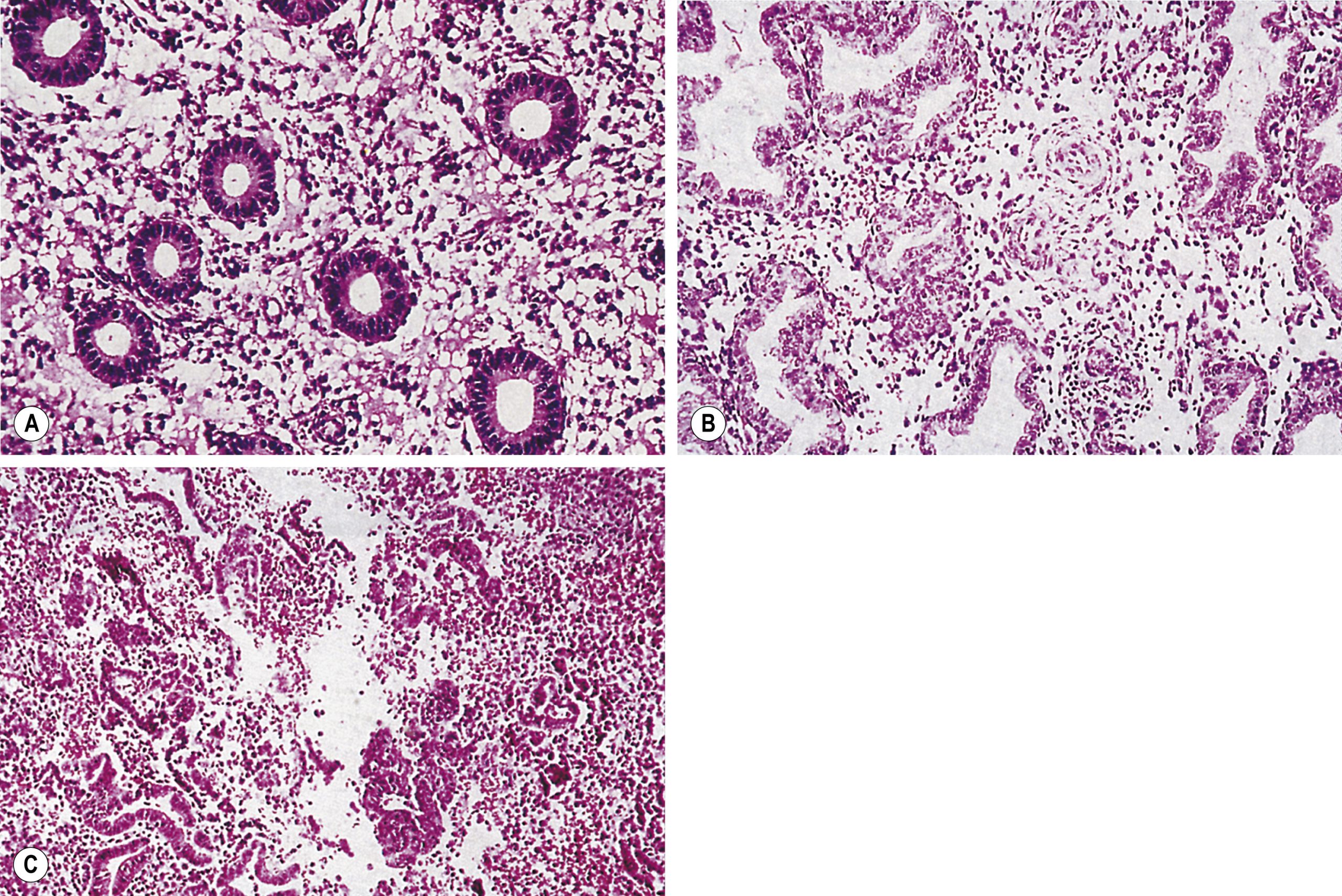
Hình 2.6 Những thay đổi có chu kỳ trong chu kỳ kinh nguyệt bình thường. (A) Giai đoạn tăng sinh. (B) Giai đoạn giữa hoàng thể. (C) Giai đoạn hành kinh.
Sản xuất tinh trùng
Quá trình tạo tinh trùng (Spermatogenesis)
Tinh hoàn kết hợp chức năng kép là tạo tinh trùng và tiết androgen. FSH chủ yếu chịu trách nhiệm kích thích quá trình tạo tinh trùng và LH chịu trách nhiệm kích thích các tế bào Leydig và sản xuất testosterone.
Quá trình trưởng thành hoàn toàn của tinh trùng mất khoảng 64-70 ngày (Hình 2.7).
Tất cả các giai đoạn trưởng thành đều có thể được nhìn thấy trong tinh hoàn. Sự tăng sinh nguyên nhiễm tạo ra một số lượng lớn các tế bào (gọi là tinh nguyên bào) sau tuổi dậy thì cho đến cuối đời. Các tinh nguyên bào này được chuyển đổi thành tinh bào trong tinh hoàn, và sau đó quá trình giảm phân lần thứ nhất bắt đầu. Giống như ở nữ giới, trong giai đoạn này, sự trao đổi nhiễm sắc tử xảy ra, dẫn đến tất cả các giao tử đều khác nhau mặc dù đến từ cùng một tế bào ban đầu. Tinh bào và tinh tử được sản xuất từ các tinh nguyên bào. Tinh trùng cuối cùng được sản xuất và giải phóng vào lòng ống sinh tinh và sau đó vào ống dẫn tinh. Tại thời điểm giải phóng cuối cùng này, giảm phân II đã hoàn thành. Tinh trùng chỉ đạt được khả năng thụ tinh hoàn chỉnh (khả năng hóa) sau khi đã đi qua mào tinh và túi tinh. Quá trình này còn được hỗ trợ bởi môi trường nội tiết trong tử cung, vòi trứng và hoàn tất khi tinh trùng tiếp xúc với noãn bào.
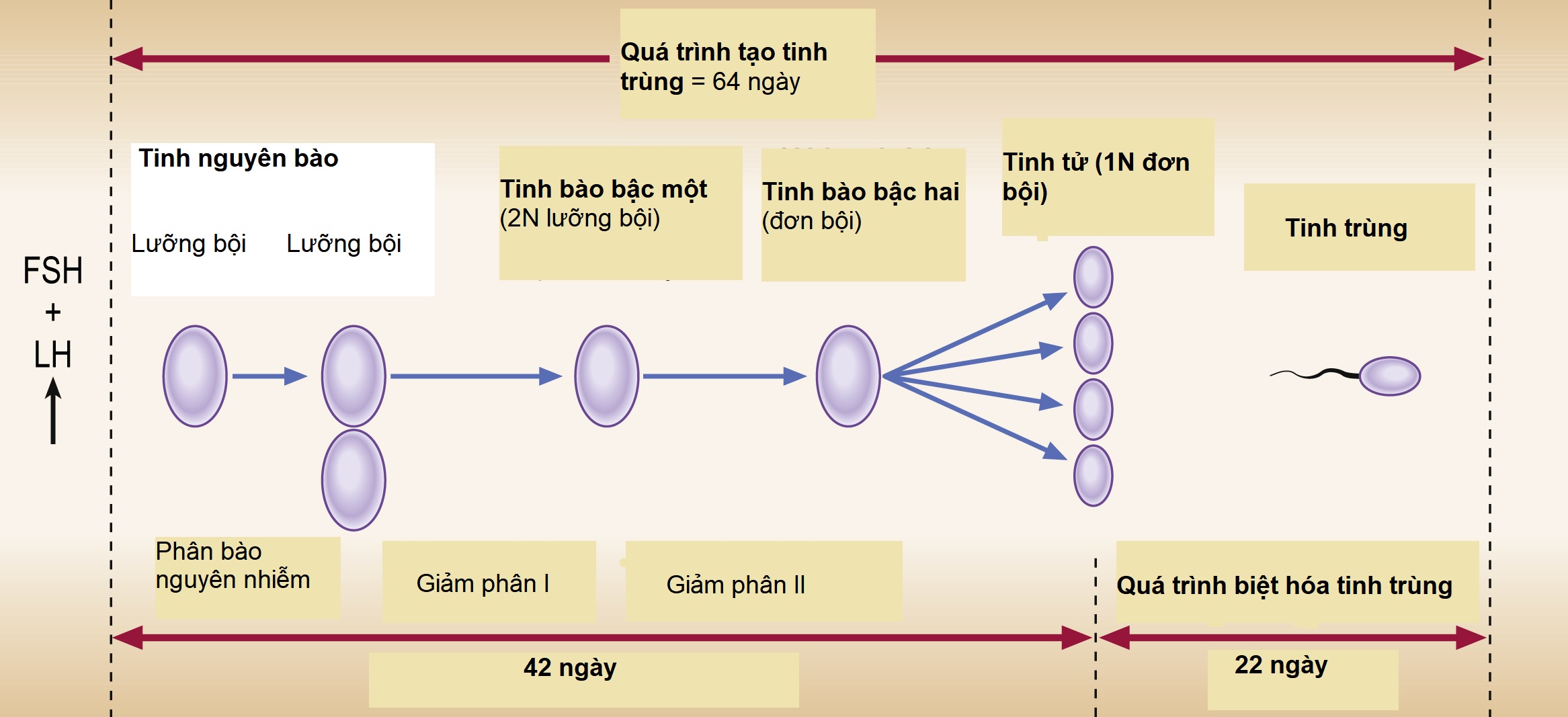
Hình 2.7 Chu kỳ trưởng thành của tinh trùng.
Cấu trúc của tinh trùng
Tinh trùng bao gồm một đầu, một đoạn giữa và một đuôi (Hình 2.8). Đầu dẹt và có hình bầu dục và được bao phủ bởi mũ cực đầu (acrosomal cap), chứa một số lysin.
Nhân được đóng gói dày đặc với vật chất di truyền của tinh trùng. Đoạn giữa chứa hai trung tử, gần và xa, tạo thành phần đầu của đuôi. Trung tử xa là vết tích ở tinh trùng trưởng thành nhưng có chức năng ở tinh tử. Thân chứa một chuỗi xoắn ốc ty thể cung cấp ‘nhà máy năng lượng’ cho sự di chuyển của tinh trùng.
Đuôi bao gồm một lõi trung tâm gồm hai sợi dọc được bao quanh bởi chín cặp sợi kết thúc ở các điểm khác nhau cho đến khi còn lại một sợi hình bầu dục duy nhất. Các sợi co bóp này đẩy tinh trùng.
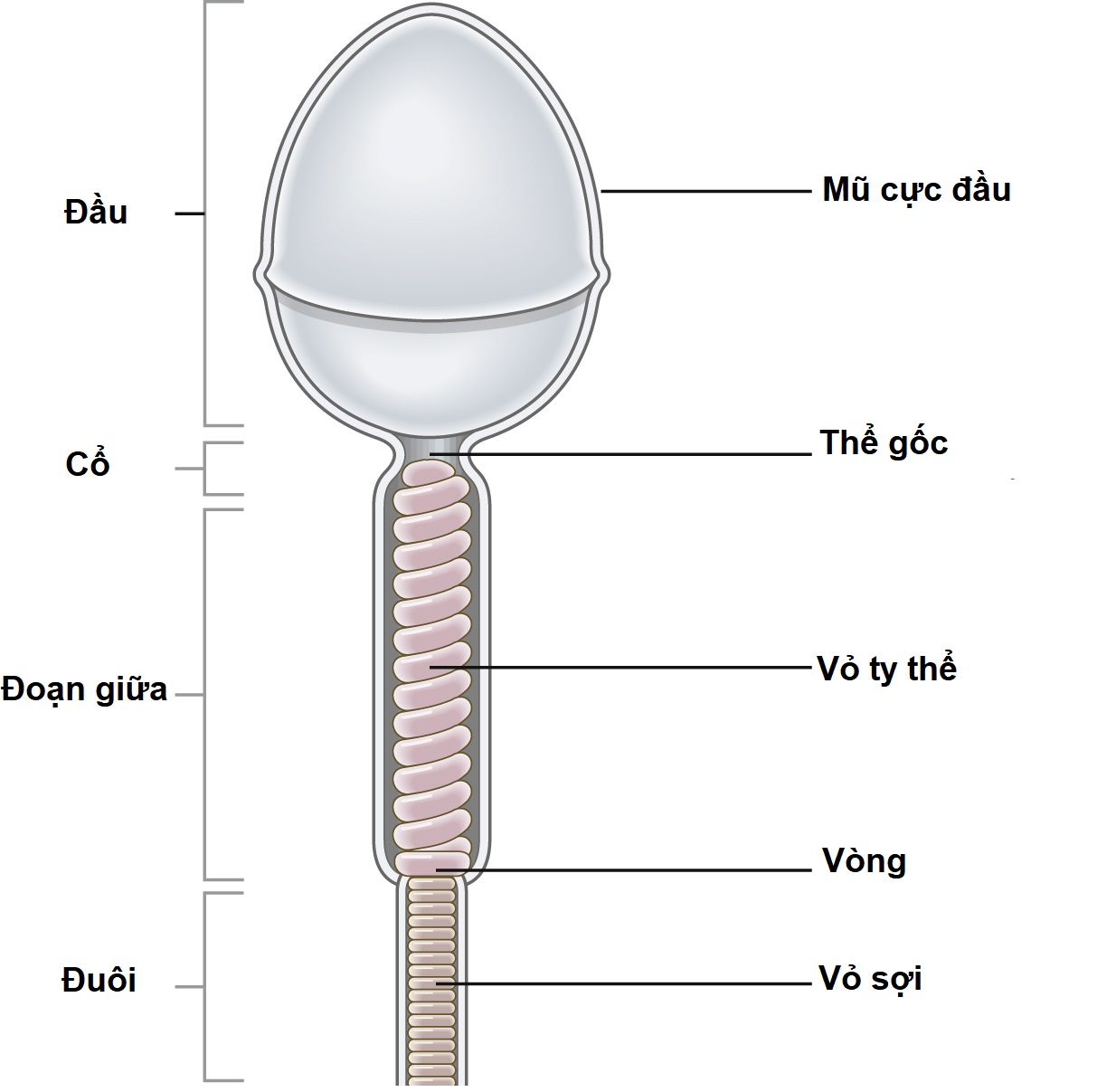
Hình 2.8 Cấu trúc của tinh trùng trưởng thành.
Tinh tương (Seminal plasma)
Tinh trùng mang ít dự trữ dinh dưỡng và do đó phụ thuộc vào tinh tương để hỗ trợ dinh dưỡng. Tinh tương có nguồn gốc từ tuyến tiền liệt, túi tinh, ống dẫn tinh và tuyến hành niệu đạo. Có nồng độ fructose cao, là nguồn năng lượng chính cho tinh trùng. Tinh tương cũng chứa nồng độ cao các axit amin, đặc biệt là axit glutamic, và một số amin độc đáo như spermine và spermidine.
Tinh tương cũng chứa nồng độ cao các prostaglandin, có tác dụng kích thích mạnh mẽ lên cơ tử cung. Tinh dịch bình thường đông lại ngay sau khi xuất tinh nhưng hóa lỏng trong vòng 30 phút thông qua hoạt động của các enzyme tiêu sợi huyết.
Thụ tinh
Quá trình thụ tinh bao gồm sự hợp nhất của giao tử đực và cái để tạo ra bộ gen lưỡng bội từ gen của cả hai đối tác.
Vận chuyển tinh trùng
Sau khi tinh dịch được lắng đọng gần lỗ ngoài cổ tử cung, sự di chuyển xảy ra nhanh chóng vào chất nhầy cổ tử cung. Tốc độ của sự di chuyển này phụ thuộc vào sự hiện diện của chất nhầy dễ tiếp nhận vào giữa chu kỳ. Trong giai đoạn hoàng thể, chất nhầy không dễ tiếp nhận sự xâm nhập của tinh trùng và do đó, rất ít tinh trùng đến được khoang tử cung. Trong điều kiện thuận lợi, tinh trùng di chuyển với tốc độ . Tốc độ này nhanh hơn nhiều so với khả năng tự di chuyển của tinh trùng, cho thấy có sự hỗ trợ tích cực từ các yếu tố trong khoang tử cung. Chỉ những tinh trùng di động mới đến được đầu tua của vòi, nơi quá trình thụ tinh xảy ra.
Khả năng hóa (Capacitation)
Trong quá trình đi qua vòi trứng, tinh trùng trải qua giai đoạn cuối cùng trong quá trình trưởng thành (khả năng hóa), cho phép xuyên qua màng trong suốt. Dường như những thay đổi này do enzyme gây ra, và các enzyme như β-amylase hoặc β-glucuronidase có thể tác động lên màng của tinh trùng để lộ ra các vị trí thụ thể liên quan đến sự xâm nhập của tinh trùng. Ngoài ra, các yếu tố khác có thể quan trọng trong khả năng hóa đã được xác định, chẳng hạn như việc loại bỏ cholesterol khỏi màng sinh chất và sự hiện diện của các thụ thể α- và β-adrenergic trên tinh trùng. Cho đến gần đây, người ta cho rằng khả năng hóa chỉ xảy ra trong cơ thể sống ở vòi trứng. Tuy nhiên, nó cũng có thể được gây ra trong ống nghiệm bởi các tác động dường như không đặc hiệu của các dung dịch nuôi cấy tương đối đơn giản.
Các chất ức chế trong huyết tương của đuôi mào tinh và trong tinh tương có thể ngăn cản khả năng hóa, và các chất này cũng tồn tại ở các đoạn dưới của đường sinh dục nữ. Dường như các chất này bảo vệ tinh trùng cho đến ngay trước khi hợp nhất với noãn bào.
Thụ tinh và làm tổ
Chỉ một số lượng nhỏ tinh trùng đến được noãn bào trong đoạn bóng của vòi và bao quanh màng trong suốt. Sự bám dính của tinh trùng vào noãn bào khởi đầu phản ứng cực đầu, bao gồm việc mất màng sinh chất trên mũ cực đầu (Hình 2.9A).
Quá trình này cho phép giải phóng các enzyme tiêu giải, tạo điều kiện cho việc xuyên qua màng noãn bào. Nói chung, chỉ có một đầu tinh trùng hợp nhất với màng sinh chất của noãn bào, và bằng cách thực bào, đầu và đoạn giữa của tinh trùng được nuốt vào noãn bào.
Đầu tinh trùng giải nén để tạo thành tiền nhân đực và cuối cùng tiếp cận với tiền nhân cái trong trứng cái để tạo thành hợp tử. Màng của các tiền nhân vỡ ra để tạo điều kiện cho sự hợp nhất của các nhiễm sắc thể đực và cái. Quá trình này được gọi là sự giao phối nhân (syngamy) (xem Hình 2.9B, C) và gần như ngay lập tức được theo sau bởi sự phân cắt đầu tiên.
Trong 36 giờ sau khi thụ tinh, hợp tử được vận chuyển qua vòi bằng hoạt động nhu động của cơ. Hợp tử trải qua quá trình phân cắt và, ở giai đoạn 16 tế bào, trở thành một khối tế bào rắn được gọi là phôi dâu (morula). Một khoang chứa đầy dịch phát triển bên trong phôi dâu để tạo thành phôi nang (blastocyst) (Hình 2.10). Sáu ngày sau khi rụng trứng, cực phôi của phôi nang bám vào nội mạc tử cung, thường gần phần giữa của khoang tử cung. Đến ngày thứ bảy sau rụng trứng, phôi nang đã xâm nhập sâu vào nội mạc tử cung.
Các tế bào nội mạc tử cung bị phá hủy bởi lá nuôi tế bào, và các tế bào được hợp nhất bằng cách dung hợp và thực bào vào lá nuôi. Các tế bào mô đệm nội mạc tử cung trở nên lớn và nhạt màu; đây được gọi là phản ứng màng rụng.
Các quá trình thụ tinh và làm tổ đến đây là hoàn tất.
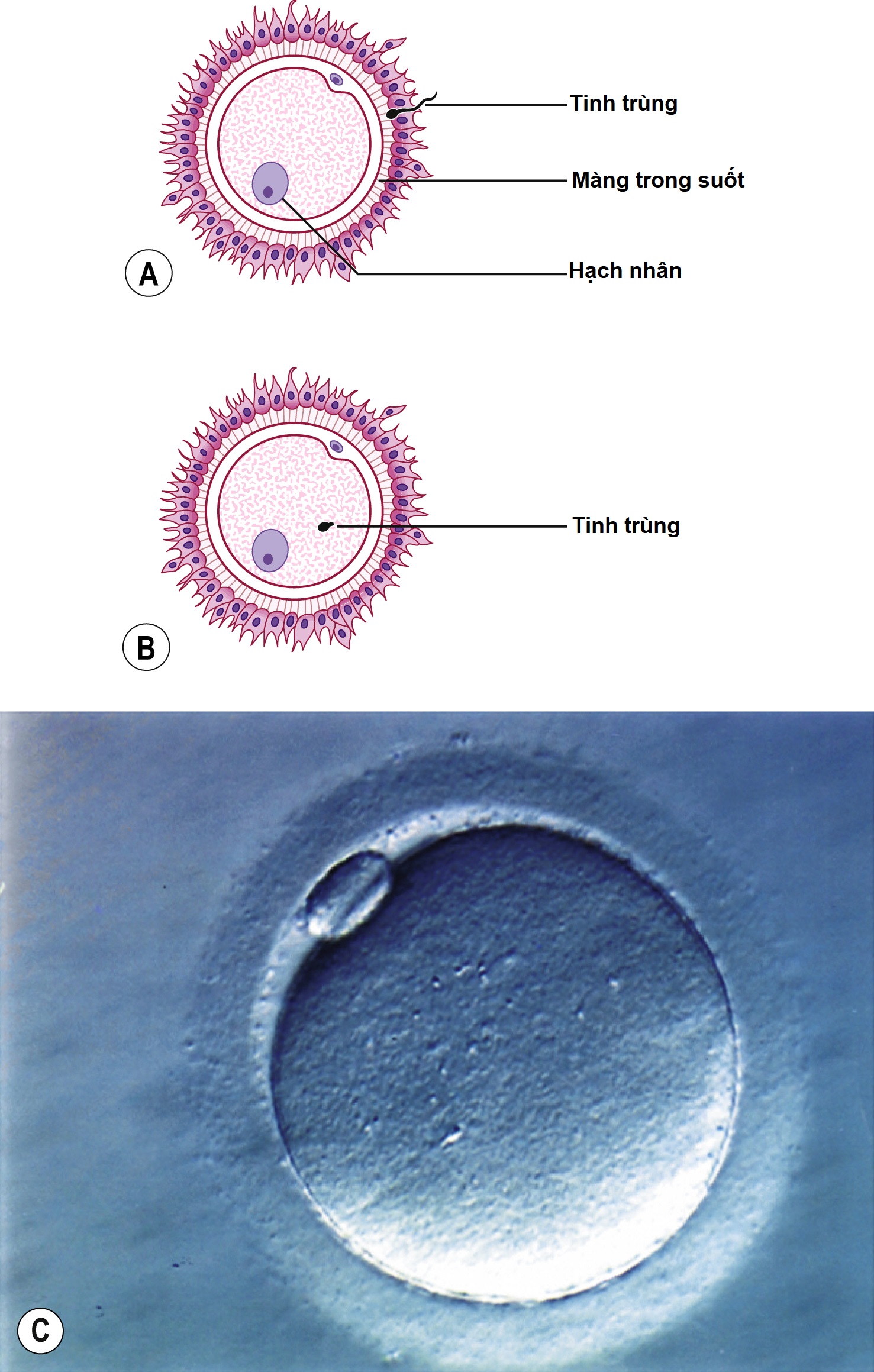
Hình 2.9 (A) Sự bám dính của tinh trùng vào noãn bào khởi đầu phản ứng cực đầu. (B, C) Sự giao phối nhân bao gồm việc đi qua của nhân đầu tinh trùng vào tế bào chất của noãn bào với sự hình thành của hợp tử.
Hình 2.10 Các giai đoạn phát triển từ thụ tinh đến làm tổ.
Sinh lý của giao hợp
Sự kích thích tình dục bình thường đã được mô tả ở bốn cấp độ ở cả nam và nữ. Các cấp độ này bao gồm các giai đoạn kích thích, bình nguyên, cực khoái và giải tỏa. Ở nam giới, giai đoạn kích thích dẫn đến sự chèn ép các kênh tĩnh mạch của dương vật, dẫn đến cương cứng. Điều này được trung gian qua đám rối thần kinh đối giao cảm qua S2 và S3. Trong giai đoạn bình nguyên, dương vật vẫn cương cứng và tinh hoàn tăng kích thước, với sự nâng lên của tinh hoàn và bìu. Sự tiết dịch từ các tuyến hành niệu đạo dẫn đến sự xuất hiện của một chất lỏng trong suốt ở lỗ niệu đạo. Những thay đổi này đi kèm với các đặc điểm toàn thân chung, bao gồm tăng trương lực cơ xương, tăng thông khí và nhịp tim nhanh.
| Rối loạn cương dương có thể do tổn thương thần kinh ở tủy sống hoặc não và được thấy là hậu quả của tật nứt đốt sống, đa xơ cứng và bệnh thần kinh do tiểu đường. Tuy nhiên, hơn 200 loại thuốc kê đơn được biết là gây bất lực, và chúng chiếm khoảng 25% tổng số các trường hợp. Các loại thuốc giải trí như rượu, nicotine, cocaine, cần sa và LSD cũng có thể gây bất lực; tuy nhiên, điều này thường có thể được cải thiện bằng cách nam giới dùng chế phẩm dược lý sildenafil citrate (Viagra). Kích thích tình dục gây ra sự giải phóng cục bộ của oxit nitric. Sự ức chế phosphodiesterase loại 5 (PDE5) dẫn đến tăng nồng độ cyclic guanosine monophosphate (cGMP) trong thể hang. Điều này dẫn đến sự giãn cơ trơn và dòng máu chảy vào thể hang, gây ra sự cương cứng. Do đó, thuốc không có tác dụng khi không có kích thích tình dục. |
Giai đoạn cực khoái được gây ra bởi sự kích thích quy đầu dương vật và bởi sự chuyển động của da dương vật trên thân dương vật. Có các cơn co thắt phản xạ của các cơ hành hang và cơ ngồi hang và sự xuất tinh của tinh dịch thành một loạt các tia. Hoạt động cơ xương cụ thể xảy ra được đặc trưng bởi sự đẩy của dương vật. Các thay đổi toàn thân của tăng thông khí và hô hấp nhanh vẫn tồn tại.
Sự phóng tinh phụ thuộc vào hệ thần kinh giao cảm. Sự tống xuất tinh dịch được thực hiện bởi sự co bóp của cơ trơn trong túi tinh, ống phóng tinh và tuyến tiền liệt.
Trong giai đoạn giải tỏa, sự cương cứng của dương vật giảm nhanh chóng, cũng như tăng thông khí và nhịp tim nhanh. Có một phản ứng đổ mồ hôi rõ rệt ở khoảng 30-40% cá nhân. Trong giai đoạn này, nam giới trở nên trơ với sự kích thích thêm. Giai đoạn bình nguyên có thể kéo dài nếu không xảy ra xuất tinh.
Ở nữ giới, giai đoạn kích thích bao gồm sự cương cứng của núm vú và âm vật, sự bôi trơn âm đạo (một phần do sự thẩm thấu qua âm đạo và một phần do sự tiết dịch từ các tuyến Bartholin), sự dày lên và sung huyết của môi lớn và môi bé và sự cương cứng của tử cung. Sự kích thích âm vật và môi dẫn đến tiến triển đến nền tảng cực khoái, với sự thu hẹp của một phần ba ngoài của âm đạo và sự phồng lên của vòm âm đạo. Thành âm đạo trở nên sung huyết và có màu tím, và có sự gia tăng rõ rệt lưu lượng máu âm đạo. Trong cơn cực khoái, âm vật co lại bên dưới khớp mu và một loạt các cơn co thắt xảy ra ở thành âm đạo và sàn chậu khoảng mỗi giây trong vài giây. Đồng thời, có sự gia tăng nhịp tim, tăng thông khí và các cơn co cơ xương cụ thể. Huyết áp tăng, và có một số giảm sút về mức độ nhận thức. Cả áp lực trong âm đạo và trong tử cung đều tăng trong cơn cực khoái.
Giai đoạn bình nguyên có thể được duy trì ở nữ giới và dẫn đến nhiều cơn cực khoái. Sau cơn cực khoái, sự giải tỏa sung huyết của các cơ quan vùng chậu xảy ra nhanh chóng, mặc dù nhịp tim nhanh và tăng huyết áp, kèm theo phản ứng đổ mồ hôi, có thể kéo dài.
Các yếu tố quyết định tính dục của con người phức tạp hơn nhiều so với quá trình kích thích đơn giản bằng cách kích thích âm vật hoặc dương vật. Mặc dù tần suất giao hợp và cực khoái giảm theo tuổi, điều này một phần do sự mất hứng thú của các đối tác. Nữ giới vẫn có khả năng đạt cực khoái cho đến cuối đời, nhưng hành vi của cô ấy bị quyết định đáng kể bởi sự quan tâm của đối tác nam. Sự quan tâm và hoạt động tình dục cũng giảm theo tuổi ở nam giới, và nam giới lớn tuổi cần nhiều thời gian hơn để đạt được sự kích thích và cương cứng. Xuất tinh có thể trở nên ít thường xuyên và ít mạnh mẽ hơn.
Các vấn đề tình dục phổ biến được thảo luận trong Chương 19.
TÓM TẮT Ý CHÍNH
Quá trình tạo noãn
Sự phát triển của nang noãn trong buồng trứng
Các sự kiện nội tiết tố và rụng trứng
Chu kỳ nội mạc tử cung
Quá trình tạo tinh trùng
Cấu trúc của tinh trùng
Tinh tương
Vận chuyển tinh trùng
Khả năng hóa
Thụ tinh
Sinh lý của giao hợp
|
Bảng chú giải thuật ngữ Y học Anh Việt
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Conception | /kənˈsepʃn/ | Thụ thai |
| 2 | Implantation | /ˌɪmplænˈteɪʃn/ | Làm tổ |
| 3 | Gametes | /ˈɡæmiːts/ | Giao tử |
| 4 | Menstrual cycle | /ˈmenstruəl ˈsaɪkl/ | Chu kỳ kinh nguyệt |
| 5 | Coitus | /ˈkoʊɪtəs/ | Giao hợp |
| 6 | Fertilization | /ˌfɜːrtələˈzeɪʃn/ | Thụ tinh |
| 7 | Fertile period | /ˈfɜːrtl ˈpɪriəd/ | Giai đoạn có khả năng thụ thai |
| 8 | Oogenesis | /ˌoʊəˈdʒenəsɪs/ | Quá trình tạo noãn |
| 9 | Primordial germ cells | /praɪˈmɔːrdiəl dʒɜːrm selz/ | Tế bào mầm nguyên thủy |
| 10 | Yolk sac | /joʊk sæk/ | Túi noãn hoàng |
| 11 | Fetal development | /ˈfiːtl dɪˈveləpmənt/ | Quá trình phát triển của thai nhi |
| 12 | Dorsal mesentery | /ˈdɔːrsl ˈmesənteri/ | Mạc treo ruột sau |
| 13 | Genital ridge | /ˈdʒenɪtl rɪdʒ/ | Gờ sinh dục |
| 14 | Post-conception | /poʊst kənˈsepʃn/ | Sau thụ thai |
| 15 | Genital tubercle | /ˈdʒenɪtl ˈtuːbərkl/ | Mấu sinh dục |
| 16 | Mesenchymal cells | /ˌmesəŋˈkaɪməl selz/ | Tế bào trung mô |
| 17 | Mesonephros | /ˌmesoʊˈnefrɑːs/ | Trung thận |
| 18 | Sex cords | /seks kɔːrdz/ | Dây sinh dục |
| 19 | Cortex of the ovary | /ˈkɔːrteks əv ðə ˈoʊvəri/ | Vỏ buồng trứng |
| 20 | Primary follicles | /ˈpraɪmeri ˈfɑːlɪklz/ | Nang noãn nguyên thủy |
| 21 | Mitotic activity | /maɪˈtɑːtɪk ækˈtɪvəti/ | Hoạt động phân bào nguyên nhiễm |
| 22 | Intrauterine life | /ˌɪntrəˈjuːtərɪn laɪf/ | Cuộc đời trong tử cung |
| 23 | Oogonia | /ˌoʊəˈɡoʊniə/ | Noãn nguyên bào |
| 24 | Ova | /ˈoʊvə/ | Noãn |
| 25 | Meiotic division | /maɪˈɑːtɪk dɪˈvɪʒn/ | Phân bào giảm phân |
| 26 | Primary oocytes | /ˈpraɪmeri ˈoʊəsaɪts/ | Noãn bào bậc một |
| 27 | Puberty | /ˈpjuːbərti/ | Tuổi dậy thì |
| 28 | Meiosis | /maɪˈoʊsɪs/ | Giảm phân |
| 29 | Chromosomes | /ˈkroʊməsoʊmz/ | Nhiễm sắc thể |
| 30 | Zygote | /ˈzaɪɡoʊt/ | Hợp tử |
| 31 | Embryo | /ˈembrioʊ/ | Phôi |
| 32 | Prophase | /ˈproʊfeɪz/ | Kỳ đầu |
| 33 | Metaphase | /ˈmetəfeɪz/ | Kỳ giữa |
| 34 | Anaphase | /ˈænəfeɪz/ | Kỳ sau |
| 35 | Telophase | /ˈteləfeɪz/ | Kỳ cuối |
| 36 | Reduction division | /rɪˈdʌkʃn dɪˈvɪʒn/ | Phân chia giảm nhiễm |
| 37 | Mitosis | /maɪˈtoʊsɪs/ | Nguyên phân |
| 38 | Synapsis | /sɪˈnæpsɪs/ | Tiếp hợp |
| 39 | Homologous chromatids | /həˈmɑːləɡəs ˈkroʊmətɪdz/ | Nhiễm sắc tử tương đồng |
| 40 | Tetrad | /ˈtetræd/ | Thể tứ nhiễm |
| 41 | Centrioles | /ˈsentrioʊlz/ | Trung tử |
| 42 | Spindle | /ˈspɪndl/ | Thoi phân bào |
| 43 | Nucleus | /ˈnuːkliəs/ | Nhân |
| 44 | Crossing over | /ˈkrɔːsɪŋ ˈoʊvər/ | Bắt chéo |
| 45 | Chromatid exchange | /ˈkroʊmətɪd ɪksˈtʃeɪndʒ/ | Trao đổi nhiễm sắc tử |
| 46 | Siblings | /ˈsɪblɪŋz/ | Anh chị em ruột |
| 47 | Suspended prophase | /səˈspendɪd ˈproʊfeɪz/ | Kỳ đầu treo |
| 48 | Sexual maturity | /ˈsekʃuəl məˈtʃʊrəti/ | Trưởng thành về mặt sinh dục |
| 49 | Dominant follicle | /ˈdɑːmɪnənt ˈfɑːlɪkl/ | Nang noãn vượt trội |
| 50 | Luteinizing hormone (LH) | /ˈluːtiənaɪzɪŋ ˈhɔːrmoʊn/ | Hormone hoàng thể hóa |
| 51 | Ovulation | /ˌoʊvjuˈleɪʃn/ | Rụng trứng |
| 52 | Daughter chromatids | /ˈdɔːtər ˈkroʊmətɪdz/ | Nhiễm sắc tử con |
| 53 | Spermatogenesis | /ˌspɜːrmætəˈdʒenəsɪs/ | Quá trình tạo tinh trùng |
| 54 | Cytoplasmic division | /ˌsaɪtoʊˈplæzmɪk dɪˈvɪʒn/ | Phân chia tế bào chất |
| 55 | Secondary oocyte | /ˈsekənderi ˈoʊəsaɪt/ | Noãn bào bậc hai |
| 56 | First polar body | /fɜːrst ˈpoʊlər ˈbɑːdi/ | Thể cực thứ nhất |
| 57 | Fallopian tube | /fəˈloʊpiən tuːb/ | Vòi trứng |
| 58 | Second polar body | /ˈsekənd ˈpoʊlər ˈbɑːdi/ | Thể cực thứ hai |
| 59 | Spermatozoa | /ˌspɜːrmætəˈzoʊə/ | Tinh trùng |
| 60 | Follicular development | /fəˈlɪkjələr dɪˈveləpmənt/ | Sự phát triển của nang noãn |
| 61 | Microscopic anatomy | /ˌmaɪkrəˈskɑːpɪk əˈnætəmi/ | Cấu trúc vi thể |
| 62 | Cuboidal epithelium | /kjuːˈbɔɪdl ˌepɪˈθiːliəm/ | Biểu mô hình khối |
| 63 | Follicular cells | /fəˈlɪkjələr selz/ | Tế bào nang |
| 64 | Granulosa cells | /ˌɡrænjəˈloʊsə selz/ | Tế bào hạt |
| 65 | Mesenchymal core | /ˌmesəŋˈkaɪməl kɔːr/ | Lõi trung mô |
| 66 | Atretic | /əˈtretɪk/ | Thoái hóa |
| 67 | Ovarian hyperstimulation | /oʊˈveriən ˌhaɪpərˌstɪmjuˈleɪʃn/ | Kích thích buồng trứng |
| 68 | Amenorrhoeic | /əˌmenəˈriːɪk/ | Vô kinh |
| 69 | Menopause | /ˈmenəpɔːz/ | Mãn kinh |
| 70 | Stromal cells | /ˈstroʊməl selz/ | Tế bào mô đệm |
| 71 | Thecal cells | /ˈθiːkəl selz/ | Tế bào vỏ |
| 72 | Corona radiata | /kəˈroʊnə ˌreɪdiˈɑːtə/ | Lớp tế bào vành tia |
| 73 | Zona pellucida | /ˈzoʊnə pəˈluːsɪdə/ | Màng trong suốt |
| 74 | Graafian follicle | /ˈɡræfiən ˈfɑːlɪkl/ | Nang noãn Graaf |
| 75 | Theca interna | /ˈθiːkə ɪnˈtɜːrnə/ | Lớp vỏ trong |
| 76 | Theca externa | /ˈθiːkə ɪksˈtɜːrnə/ | Lớp vỏ ngoài |
| 77 | Germinal epithelium | /ˈdʒɜːrmɪnl ˌepɪˈθiːliəm/ | Biểu mô mầm |
| 78 | Luteinization | /ˌluːtiənaɪˈzeɪʃn/ | Quá trình hoàng thể hóa |
| 79 | Carotenoid material | /kəˈrɑːtənɔɪd məˈtɪriəl/ | Vật chất carotenoid |
| 80 | Corpus luteum | /ˈkɔːrpəs ˈluːtiəm/ | Hoàng thể |
| 81 | Vascularization | /ˌvæskjələrəˈzeɪʃn/ | Sự mạch máu hóa |
| 82 | Vacuolization | /ˌvækjuəlaɪˈzeɪʃn/ | Sự không bào hóa |
| 83 | Human chorionic gonadotropin (hCG) | /ˈhjuːmən ˌkɔːriˈɑːnɪk ɡoʊˌnædəˈtroʊpɪn/ | Gonadotropin màng đệm ở người |
| 84 | Placenta | /pləˈsentə/ | Nhau thai |
| 85 | Gestation | /dʒeˈsteɪʃn/ | Thai kỳ |
| 86 | Fibrous tissue | /ˈfaɪbrəs ˈtɪʃuː/ | Mô sợi |
| 87 | Corpus albicans | /ˈkɔːrpəs ˈælbɪkænz/ | Thể trắng |
| 88 | Endometrial changes | /ˌendoʊˈmiːtriəl ˈtʃeɪndʒɪz/ | Thay đổi ở nội mạc tử cung |
| 89 | Gonadotrophin-releasing hormone (GnRH) | /ɡoʊˌnædəˈtroʊpɪn rɪˈliːsɪŋ ˈhɔːrmoʊn/ | Hormone giải phóng gonadotropin |
| 90 | Neurosecretion | /ˌnʊəroʊsɪˈkriːʃn/ | Chất tiết thần kinh |
| 91 | Median eminence | /ˈmiːdiən ˈemɪnəns/ | Lồi giữa |
| 92 | Hypothalamus | /ˌhaɪpoʊˈθæləməs/ | Vùng dưới đồi |
| 93 | Decapeptide | /ˌdekəˈpeptaɪd/ | Decapeptide |
| 94 | Axon terminals | /ˈæksɑːn ˈtɜːrmɪnlz/ | Đầu tận cùng của axon |
| 95 | Pituitary portal capillaries | /pɪˈtuːɪteri ˈpɔːrtl ˈkæpəleriz/ | Mao mạch cửa tuyến yên |
| 96 | Follicle-stimulating hormone (FSH) | /ˈfɑːlɪkl ˈstɪmjəleɪtɪŋ ˈhɔːrmoʊn/ | Hormone kích thích nang noãn |
| 97 | Pituitary | /pɪˈtuːɪteri/ | Tuyến yên |
| 98 | Kisspeptin | /kɪsˈpeptɪn/ | Kisspeptin |
| 99 | Oestradiol | /ˌestrəˈdaɪɔːl/ | Oestradiol |
| 100 | Adenohypophysis | /əˌdiːnoʊhaɪˈpɑːfəsɪs/ | Thùy trước tuyến yên |
| 101 | Prolactin | /proʊˈlæktɪn/ | Prolactin |
| 102 | Menses | /ˈmensiːz/ | Hành kinh |
| 103 | Negative feedback | /ˈneɡətɪv ˈfiːdbæk/ | Phản hồi âm |
| 104 | Pre-ovulatory phase | /priː ˌoʊvjuˈlətɔːri feɪz/ | Giai đoạn trước rụng trứng |
| 105 | Short-loop feedback | /ʃɔːrt luːp ˈfiːdbæk/ | Phản hồi vòng ngắn |
| 106 | Follicular phase | /fəˈlɪkjələr feɪz/ | Giai đoạn nang noãn |
| 107 | Luteal phase | /ˈluːtiəl feɪz/ | Giai đoạn hoàng thể |
| 108 | Progesterone | /proʊˈdʒestəroʊn/ | Progesterone |
| 109 | Ovarian failure | /oʊˈveriən ˈfeɪljər/ | Suy buồng trứng |
| 110 | Inhibin B | /ɪnˈhɪbɪn biː/ | Inhibin B |
| 111 | Ovarian reserve | /oʊˈveriən rɪˈzɜːrv/ | Dự trữ buồng trứng |
| 112 | Lactotrophs | /ˈlæktoʊtrɑːfs/ | Tế bào lactotroph |
| 113 | Prolactin-inhibiting factor | /proʊˈlæktɪn ɪnˈhɪbɪtɪŋ ˈfæktər/ | Yếu tố ức chế prolactin |
| 114 | Dopamine | /ˈdoʊpəmiːn/ | Dopamine |
| 115 | Neurotransmitters | /ˌnʊəroʊtrænzˈmɪtərz/ | Chất dẫn truyền thần kinh |
| 116 | Serotonin | /ˌserəˈtoʊnɪn/ | Serotonin |
| 117 | Noradrenaline (norepinephrine) | /ˌnɔːrəˈdrenəlɪn/ (/ˌnɔːrepɪˈnefrɪn/) | Noradrenaline (norepinephrine) |
| 118 | Morphine | /ˈmɔːrfiːn/ | Morphine |
| 119 | Enkephalins | /enˈkefəlɪnz/ | Enkephalins |
| 120 | Dopamine antagonists | /ˈdoʊpəmiːn ænˈtæɡənɪsts/ | Chất đối kháng dopamine |
| 121 | Phenothiazine | /ˌfiːnoʊˈθaɪəziːn/ | Phenothiazine |
| 122 | Reserpine | /ˈresərpiːn/ | Reserpine |
| 123 | Methyltyrosine | /ˌmeθlˈtaɪrəsiːn/ | Methyltyrosine |
| 124 | Dopamine agonists | /ˈdoʊpəmiːn ˈæɡənɪsts/ | Chất chủ vận dopamine |
| 125 | Bromocriptine | /ˌbroʊmoʊˈkrɪptiːn/ | Bromocriptine |
| 126 | Cabergoline | /kəˈbɜːrɡəliːn/ | Cabergoline |
| 127 | Hyperprolactinaemia | /ˌhaɪpərproʊˌlæktɪˈniːmiə/ | Tăng prolactin máu |
| 128 | Secondary amenorrhoea | /ˈsekənderi əˌmenəˈriːə/ | Vô kinh thứ phát |
| 129 | Infertility | /ˌɪnfɜːrˈtɪləti/ | Vô sinh |
| 130 | Receptors | /rɪˈseptərz/ | Thụ thể |
| 131 | Endometrial cycle | /ˌendoʊˈmiːtriəl ˈsaɪkl/ | Chu kỳ nội mạc tử cung |
| 132 | Endometrium | /ˌendoʊˈmiːtriəm/ | Nội mạc tử cung |
| 133 | Ovarian steroids | /oʊˈveriən ˈstɪərɔɪdz/ | Steroid buồng trứng |
| 134 | Zona basalis | /ˈzoʊnə bəˈseɪlɪs/ | Lớp đáy |
| 135 | Myometrium | /ˌmaɪoʊˈmiːtriəm/ | Cơ tử cung |
| 136 | Zona spongiosa | /ˈzoʊnə ˌspʌndʒiˈoʊsə/ | Lớp kế cận |
| 137 | Endometrial glands | /ˌendoʊˈmiːtriəl ɡlændz/ | Tuyến nội mạc tử cung |
| 138 | Columnar epithelial cells | /kəˈlʌmnər ˌepɪˈθiːliəl selz/ | Tế bào biểu mô hình trụ |
| 139 | Zona compacta | /ˈzoʊnə kəmˈpæktə/ | Lớp tế bào biểu mô đặc |
| 140 | Menstrual phase | /ˈmenstruəl feɪz/ | Giai đoạn hành kinh |
| 141 | Vasoconstriction | /ˌveɪzoʊkənˈstrɪkʃn/ | Co thắt mạch |
| 142 | Spiral arterioles | /ˈspaɪrəl ɑːrˈtɪrioʊlz/ | Tiểu động mạch xoắn |
| 143 | Necrosis | /nəˈkroʊsɪs/ | Hoại tử |
| 144 | Anovulatory cycle | /ænˌɑːvjuˈlətɔːri ˈsaɪkl/ | Chu kỳ không rụng trứng |
| 145 | Capillary bed | /ˈkæpəleri bed/ | Giường mao mạch |
| 146 | Proliferative phase | /proʊˈlɪfərətɪv feɪz/ | Giai đoạn tăng sinh |
| 147 | Secretory phase | /ˈsiːkrətɔːri feɪz/ | Giai đoạn chế tiết |
| 148 | Pseudodecidual reaction | /ˌsuːdoʊdɪˌsɪdʒuəl riˈækʃn/ | Phản ứng màng rụng giả |
| 149 | Leukocytes | /ˈluːkəsaɪts/ | Bạch cầu |
| 150 | Luteinized unruptured follicle (LUF) | /ˈluːtiənaɪzd ʌnˈrʌptʃərd ˈfɑːlɪkl/ | Nang noãn hoàng thể hóa không vỡ |
| 151 | Histological examination | /ˌhɪstəˈlɑːdʒɪkl ɪɡˌzæmɪˈneɪʃn/ | Kiểm tra mô học |
| 152 | Testis | /ˈtestɪs/ | Tinh hoàn |
| 153 | Androgen | /ˈændroʊdʒən/ | Androgen |
| 154 | Leydig cells | /ˈlaɪdɪɡ selz/ | Tế bào Leydig |
| 155 | Testosterone | /teˈstɑːstəroʊn/ | Testosterone |
| 156 | Spermatogonia | /ˌspɜːrmætəˈɡoʊniə/ | Tinh nguyên bào |
| 157 | Spermatocytes | /spərˈmætəsaɪts/ | Tinh bào |
| 158 | Spermatids | /ˈspɜːrmətɪdz/ | Tinh tử |
| 159 | Seminiferous tubules | /ˌsemɪˈnɪfərəs ˈtuːbjuːlz/ | Ống sinh tinh |
| 160 | Vas deferens | /væs ˈdefərenz/ | Ống dẫn tinh |
| 161 | Epididymis | /ˌepɪˈdɪdɪmɪs/ | Mào tinh |
| 162 | Seminal vesicles | /ˈsemɪnl ˈvesɪklz/ | Túi tinh |
| 163 | Acrosomal cap | /ˌækrəˈsoʊməl kæp/ | Mũ cực đầu |
| 164 | Lysins | /ˈlaɪsɪnz/ | Lysin |
| 165 | Genetic material | /dʒəˈnetɪk məˈtɪriəl/ | Vật chất di truyền |
| 166 | Midpiece | /ˈmɪdpiːs/ | Đoạn giữa |
| 167 | Mitochondria | /ˌmaɪtəˈkɑːndriə/ | Ty thể |
| 168 | Motility | /moʊˈtɪləti/ | Khả năng di chuyển |
| 169 | Seminal plasma | /ˈsemɪnl ˈplæzmə/ | Tinh tương |
| 170 | Prostate | /ˈprɑːsteɪt/ | Tuyến tiền liệt |
| 171 | Bulbourethral glands | /ˌbʌlboʊjʊˈriːθrəl ɡlændz/ | Tuyến hành niệu đạo |
| 172 | Fructose | /ˈfrʌktoʊs/ | Fructose |
| 173 | Glutamic acid | /ɡluːˈtæmɪk ˈæsɪd/ | Axit glutamic |
| 174 | Spermine | /ˈspɜːrmiːn/ | Spermine |
| 175 | Spermidine | /ˈspɜːrmɪdiːn/ | Spermidine |
| 176 | Prostaglandins | /ˌprɑːstəˈɡlændɪnz/ | Prostaglandin |
| 177 | Fibrinolytic enzymes | /ˌfaɪbrɪnoʊˈlɪtɪk ˈenzaɪmz/ | Enzyme tiêu sợi huyết |
| 178 | Diploid genetic complement | /ˈdɪplɔɪd dʒəˈnetɪk ˈkɑːmpləmənt/ | Bộ gen lưỡng bội |
| 179 | Cervical os | /ˈsɜːrvɪkl ɑːs/ | Lỗ ngoài cổ tử cung |
| 180 | Cervical mucus | /ˈsɜːrvɪkl ˈmjuːkəs/ | Chất nhầy cổ tử cung |
| 181 | Capacitation | /kəˌpæsɪˈteɪʃn/ | Khả năng hóa |
| 182 | β-amylase | /ˈbeɪtə ˈæmɪleɪs/ | β-amylase |
| 183 | β-glucuronidase | /ˈbeɪtə ɡluːkjʊˈrɑːnɪdeɪs/ | β-glucuronidase |
| 184 | Cholesterol | /kəˈlestərɔːl/ | Cholesterol |
| 185 | Adrenergic receptors | /ˌædrəˈnɜːrdʒɪk rɪˈseptərz/ | Thụ thể adrenergic |
| 186 | In vitro | /ɪn ˈviːtroʊ/ | Trong ống nghiệm |
| 187 | Acrosome reaction | /ˈækrəsoʊm riˈækʃn/ | Phản ứng cực đầu |
| 188 | Phagocytosis | /ˌfæɡəsaɪˈtoʊsɪs/ | Thực bào |
| 189 | Pronucleus | /proʊˈnuːkliəs/ | Tiền nhân |
| 190 | Syngamy | /ˈsɪŋɡəmi/ | Giao phối nhân |
| 191 | Cleavage | /ˈkliːvɪdʒ/ | Phân cắt |
| 192 | Morula | /ˈmɔːrʊlə/ | Phôi dâu |
| 193 | Blastocyst | /ˈblæstəsɪst/ | Phôi nang |
| 194 | Cytotrophoblast | /ˌsaɪtoʊˈtroʊfəblæst/ | Lá nuôi tế bào |
| 195 | Trophoblast | /ˈtroʊfəblæst/ | Lá nuôi |
| 196 | Decidual reaction | /dɪˌsɪdʒuəl riˈækʃn/ | Phản ứng màng rụng |
| 197 | Erectile dysfunction | /ɪˈrektaɪl dɪsˈfʌŋkʃn/ | Rối loạn cương dương |
| 198 | Nitric oxide | /ˈnaɪtrɪk ˈɑːksaɪd/ | Oxit nitric |
| 199 | Phosphodiesterase type 5 (PDE5) | /ˌfɑːsfoʊdaɪˈestəreɪs taɪp faɪv/ | Phosphodiesterase loại 5 |
| 200 | Sildenafil citrate | /sɪlˈdenəfɪl ˈsaɪtreɪt/ | Sildenafil citrate |
