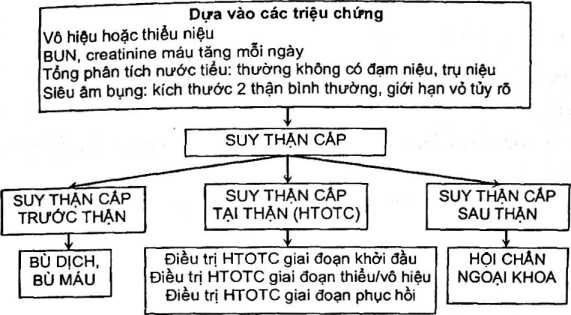
Định nghĩa: suy thận cấp là một hội chứng được biểu hiện bằng sự giảm nhanh độ lọc cầu thận với thể tích nước tiểu < 0,5 mL/kg/giờ kéo dài trên 6 giờ, và có nồng độ creatinin huyết thanh tăng thêm 0,5mg/dL (44 µg/L) hoặc trên 50% so với giá trị bình thường (trên 130µg/L) ở người trước đó chức năng thận bình thường. Hậu quả là ứ đọng các sản phẩm chuyển hoá của nitơ, rối loạn cân bằng nước, điện giải, toan kiềm.
Chẩn đoán
Chẩn đoán xác định
Xét nghiệm creatinin huyết thanh tăng thêm 0,5 mg/dL (44µg/L) so với creatinin huyết thanh trước bị bệnh hoặc trên 50% so với giá trị bình thường.
Thể tích nước tiểu: theo phân độ RIFLE, thể thiểu niệu (nước tiểu < 200 mL/12 giờ hoặc độ lọc cầu thận giảm 50%), vô niệu (nước tiểu <100 mL/24 giờ).
Các chỉ số khác: tăng urê máu, toan chuyển hoá, dự trữ kiềm giảm.
Có nguyên nhân hoặc yếu tố nguy cơ cao gây suy thận cấp: uống mật cá trắm, ngộ độc kim loại nặng, tiêu chảy mất nước, viêm cầu thận cấp,…
Chẩn đoán suy thận cấp theo phân loại RIFLE
| Phân mức độ RIFLE | ĐLCT hoặc creatinin HT | Thể tích nước tiểu |
| R-risk
Nguy cơ |
↑ creatinin HT X 1,5 lần hoặc giảm ĐLCT > 25% | < 0,5 mL/kg/giờ trong 6 giờ |
| l-injury
Tổn thương |
↑ creatinin HT X 2 lần hoặc giảm ĐLCT > 50% | < 0,5 mL /kg/giờ trong 12 giờ |
| F-failure
Suy |
↑ creatinin HT X 3 lần hoặc giảm ĐLCT > 75% | < 0,3 mL /kg/giờ trong 12 giờ hoặc vô niệu trong 12 giờ |
| L-loss
Mất |
Mất chức năng thận hoàn toàn > 4 tuần | |
| E-end stage
Giai đoạn cuối |
Cần ĐTTTT dàl > 3 tháng (suy thận giai đoạn cuối > 3 tháng) |
ĐLCT: độ lọc cầu thận; HT: huyết thanh; ĐTTTT: điều trị thay thế thận, (theo ADQI 2003 và theo KDIGO Clinical Practice Guideline for Acute Kidney Injury 2012)
Chẩn đoán phân biệt suy thận cấp chức năng ( trước thận ) với suy thận cấp thực ( tại thận ) ( hoại tử ống thận cấp )
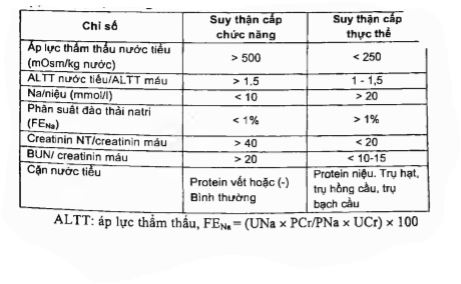

Chẩn đoán phân biệt suy thận cấp với đợt cấp bệnh thận mạn
Đợt cấp của suy thận mạn: tiền sử có bệnh thận-tiết niệu trước đó, thiếu máu tương ứng mức độ suy thận, urê, creatinin huyết tương tăng từ trước, tăng huyết áp, suy tim thường nặng hơn, kích thước hai thận teo nhỏ nếu do viêm cầu thận mạn.
Điều trị
-Nguyên tắc chung: hai yếu tố quan trọng dẫn đến tử vong ở bệnh nhân suy thận cấp là do bệnh nguyên quá nặng và do các rối loạn nội môi do suy thận cấp gây ra. Do đó, nguyên tắc chung là:
+Nhanh chóng loại bỏ nguyên nhân gây suy thận cấp
+Điều chỉnh các rối loạn tuần hoàn, phục hồi lại lượng máu và dịch, duy trì huyết áp trung bình
> 65 mmHg
+Phục hồi lại dòng nước tiểu
+Điều chỉnh các rối loạn nội môi do suy thận cấp gây ra
+Chỉ định lọc máu ngoài thận khi cần thiết
+Chú ý chế độ dinh dưỡng, cân bằng nước điện giải phù hợp với từng giai đoạn bệnh.
Suy thận cấp trước thận:
Thường giải quyết các bệnh lí nguyên nhân ngoài thận.
Giảm thể tích tuần hoàn:
Thường sử dụng NaCl 0,9%, máu (nếu do mất máu), truyền albumin + furosemide tĩnh mạch (mất dịch do tái phân phối).
Giảm cung lượng tim
+Suy tim ứ huyết: lợi tiểu, trợ tim,… nếu không hiệu quả thì kết hợp chạy thận nhân tạo.
+Giảm cung lượng tim kèm hay không quá tải thể tích tuần hoàn: chèn ép tim cấp, thuyên tắc động mạch phổi, nhồi máu cơ tim,… thì giải quyết bệnh cơ bản là chính
Giảm kháng lực mạch máu:
Truyền NaCl 0,9% (nhiễm trùng huyết), chọc dịch báng + truyền albumin (xơ gan),…
Suy thận cấp sau thận:
Kết hợp chuyên khoa ngoại giải quyết nguyên nhân.
Suy thận cấp tại thận (hoại tử ống thận cấp)
Điều trị hoại tử ống thận cấp ở giai đoạn khởi đầu:
Cần loại bỏ các nguyên nhân gây suy thận cấp, loại bỏ chất độc, bù dịch, bù máu,…
Trong suy thận cấp do thiếu nước, có thể dùng test nước, test lasix. Các test này có thể giúp chuyển suy thận cấp thể thiểu niệu thành thể không thiểu niệu.
+Test nước: trong giai đầu của suy thận cấp nên đảm bảo truyền đủ dịch, đủ máu, giữ huyết áp tâm thu > 110 mmHg, áp lực tĩnh mạch trung tâm 10 cmH 2O.
+Test lasix: sau truyền dịch đủ mà lượng nước tiểu vẫn < 400mL/giờ thì tiêm tĩnh mạch chậm 80-240 mg furosemide trong 10- 30 phút, có thể lập lại mỗi 4-6 giờ (tối đa 1000 mg/ngày). Nếu nước tiểu <50 mL/2 giờ hoặc < 200 mL/24 giờ coi như test không đáp ứng và ngưng. Nếu có đáp ứng thì giảm dần liều furosemide trong 24 giờ sao cho duy trì lượng nước tiểu 1 lít/ngày.
Điều trị hoại tử ống thận cấp ở giai đoạn thiểu, vô niệu
Điều trị rối loạn nước, điện giải, toan kiềm
Cân bằng nước: lượng nước nhập trung bình/ngày = lượng nước tiểu/ngày + 500 mL hoặc giữ cho CVP 8-10 cmHbO
Điện giải:
+ Lượng natri nhập = lượng natri mất qua nước tiểu + natri mất qua đường khác
+ Kali: ngưng các nguồn kali nhập ngoài (thức ăn, thuốc), loại bỏ các mô hoại tử, máu,… để làm giảm thoái biến nội sinh. Nếu có tăng kali máu: điều trị bằng resonium, sorbitol, natri bicarbonat, glucose 20% + insulin, calcium gluconate hay calcium chlorua + Calci: thường hạ, nếu có tetany điều trị bằng tiêm tĩnh mạch chậm calcium gluconate hay calcium chlorua
Toan kiềm: giữ dự trữ kiềm 16-18 mmol/L. Điều trị khi Natri bicarbonate < 16 mmol/L hay pH máu < 7,2. Dùng Natri bicarbonate 1,4% hay 4,2%.
Điều trị các biến chứng do urê huyết cao
Tim mạch: tăng huyết áp, suy tim,… điều trị nội khoa đôi khi chỉ hiệu quả khi kết hợp chạy thận nhân tạo.
Xuất huyết tiêu hóa: do viêm loét đa ổ dạ dày, tá tràng, ruột do stress và urê máu cao, tích cực điều trị tăng urê máu bằng chạy thận nhân tạo phối hợp các thuốc kháng tiết acid dạ dày.
Nhiễm trùng: phát hiện và kiểm soát ổ nhiễm trùng sớm, tránh suy thận cấp nặng lên do nhiễm trùng không kiểm soát được, cấy tìm vi khuẩn, làm kháng sinh đồ. Sử dụng kháng sinh đủ liều lượng, tránh gây độc thận và chỉnh liều theo chức năng thận.
Dinh dưỡng: chế độ dinh dưỡng giảm đạm, ít kali, giàu năng lượng và vitamin mục đích cung cấp đủ năng lượng để tránh dị hóa đạm, giảm sản xuất những chất thải nitơ, đảm bảo tổng lượng 1800- 2000 Kcalo/ngày (protein 0,5 g/kg/ngày, đường 100 g/ngày, muối 1- 2g/ngày), những bệnh nhân nhiễm trùng, suy đa tạng tổng năng lượng tăng tới 130%.
. Lọc máu: khi bệnh nhân có viêm màng ngoài tim do urê máu cao, biến chứng thần kinh do urê máu cao (hôn mê, co giật, động kinh), phù phổi cấp, suy thận cấp đi kèm bệnh lí căn bản nặng, BUN >100 mg/dL, creatinine >10 mg/dL, tăng kali máu nặng, hạ natri máu nặng, toan máu nặng,…
Điều trị hoại tử ống thận cấp ở giai đoạn phục hồi
- Giai đoạn phục hồi chưa hoàn toàn: năng lượng cung cấp 35- 50 Kcalo/kg/ngày, protein 0,6-0,8 g/kg/ngày.
- Giai đoạn phục hồi hoàn toàn: hạn chế đạm vừa phải 1g/kg/ngày, ăn lạt vừa phải, tránh thuốc độc thận.
Theo dõi và tái khám
- Theo dõi: dấu hiệu sinh tồn, nước tiểu/ngày, phát hiện và điều trị các biến chứng. Xét nghiệm kiểm tra : công thức máu, BUN, creatinine máu, ion đồ, dự trữ kiềm.
Tái khám: sau khi hồi phục chức năng thận 1-2 tuần, sau đó mỗi tháng/lần cho đến ít nhất 1 năm

Tài liệu tham khảo
- Đinh Quốc Việt (2003), “Suy thận cấp trước thận”, Bệnh học nội khoa, Đại học Y Dược TPHCM, tập 2, trang 301-332
- Elhassan E.A., Schrier R.w. (2013), “Acute kidney injury”, Textbook of critical care, sixth edition. Jean Louis Vincent, Elsevier Sauders chapter 114, pp. 883-93.
- Kellum J.A. and work group membership (2012), “Kdigo clinic practice guideline for acute kidney injury” vol 2-| supplements 2 march.
- Ronco c., Ricci z., Bellomo R., DMntini V. (2013), “Renal replacement therapy”, Textbook of critical care, sixth edition. Jean Louis Vincent, Elsevier Sauders, chapter 115, pp. 894-901.
- Sushrut s. Waikar, Joseph V. Bonvetre (2012), “Acute Kidney Injury”, Harrison’s Principles of intemal medicine 18* edition, Vol. 2, pp. 2293
