SÁCH DỊCH "Y HỌC CHU PHẪU: QUẢN LÝ HƯỚNG ĐẾN KẾT QUẢ, ẤN BẢN THỨ 2" Được dịch và chuyển thể sang tiếng Việt từ sách gốc "Perioperative Medicine: Managing for Outcome, 2nd Edition" Dịch và chú giải: Ths.Bs. Lê Đình Sáng - Hiệu đính: Ts.Bs.Lê Nhật Huy
Chương 31. Phẫu thuật Tim Cardiac Surgery - Pingping Song, Michael Holmes and G. Burkhard Mackensen Perioperative Medicine, 31, 487-504
Mỗi năm, có hơn 500.000 ca phẫu thuật tim được thực hiện tại Hoa Kỳ, và cho đến gần đây, con số này vẫn tiếp tục tăng hàng năm. Người bệnh phẫu thuật tim thường được nhập vào đơn vị chăm sóc tích cực (ICU) để theo dõi quá trình hồi phục sau gây mê và phẫu thuật, tối ưu hóa huyết động, cai thở máy và theo dõi các biến chứng có thể xảy ra. ICU đã trở thành khu vực chính yếu nơi diễn ra quá trình chuyển tiếp phức tạp từ phòng mổ đến chăm sóc chuyên sâu. Với số lượng lớn các ca phẫu thuật tim, việc chăm sóc hậu phẫu cho những người bệnh này chiếm một tỷ lệ đáng kể trong các ca nhập ICU tại nhiều cơ sở y tế.
Các đơn vị chăm sóc tích cực phẫu thuật tim ngực (CT-ICU) đã phát triển thành một thực thể riêng biệt so với ICU ngoại khoa thông thường do việc quản lý người bệnh phẫu thuật tim đã trở nên thuận tiện hơn và được điều trị theo thuật toán. Chăm sóc tích cực được quản lý tốt nhất khi dịch vụ được thiết kế cho một quần thể đồng nhất với các vấn đề y tế và phẫu thuật được xác định rõ ràng.
Theo truyền thống, người bệnh phẫu thuật tim thường ở lại ICU trong vài ngày trước khi xuất viện đến khoa thường hoặc đơn vị chăm sóc trung gian. Trong thập kỷ qua, quản lý ICU đã thay đổi để đáp ứng với sự thay đổi của quần thể người bệnh, kỹ thuật phẫu thuật và gây mê mới, cũng như sự phát triển của chăm sóc y tế quản lý. Người bệnh được phẫu thuật tim hiện nay có tuổi cao hơn đáng kể do số lượng người bệnh được nong mạch và đặt stent tăng lên. Liệu pháp nội khoa tích cực và kỹ thuật tái tưới máu không phẫu thuật cũng dẫn đến việc người bệnh đến phẫu thuật ở giai đoạn bệnh tiến triển hơn và có nhiều bệnh đồng mắc hơn. Hơn nữa, với thị trường hiện tại của các tổ chức bảo trì sức khỏe (HMO) và các chiến lược kiềm chế chi phí khác, có xu hướng ngày càng tăng hướng tới cải thiện phục hồi sau phẫu thuật tim (ERAS), thúc đẩy việc trở lại các hoạt động bình thường sớm hơn. Những sáng kiến này nhằm mục đích giảm biến chứng, tăng tốc chăm sóc (ví dụ: fast track), đường dẫn chăm sóc lâm sàng, và xuất viện sớm hơn từ chăm sóc tích cực.
Với sự phát triển của phẫu thuật tim xâm lấn tối thiểu, tuần hoàn ngoài cơ thể ấm và kỹ thuật bắc cầu không dùng tuần hoàn ngoài cơ thể, các phẫu thuật viên tim đã thay đổi các yêu cầu về quy trình hồi phục hậu phẫu thông thường. Xu hướng chung là chuyển từ kỹ thuật gây mê dựa trên liều cao opioid trong quá khứ sang các hình thức gây mê cân bằng mới với các thuốc khởi mê tác dụng ngắn hơn (propofol và etomidate), các thuốc mê hô hấp (isoflurane và sevoflurane), và giảm liều opioid cho phép người bệnh hồi phục nhanh hơn từ gây mê. Xu hướng này đi kèm với việc áp dụng giảm đau đa phương thức sau phẫu thuật bao gồm thuốc giảm đau không steroid đường tĩnh mạch và gây tê vùng (cả thần kinh và tê mặt phẳng). Do đó, các bác sĩ hồi sức cần phát triển các chiến lược để quản lý quần thể người bệnh luôn thay đổi này một cách hiệu quả và tiết kiệm chi phí trong khi vẫn duy trì chất lượng và giảm thiểu tỷ lệ mắc bệnh và tử vong. Quản lý hậu phẫu hiệu quả phụ thuộc rất nhiều vào tình trạng tiền phẫu của từng người bệnh, các sự kiện trong quá trình phẫu thuật, và tình trạng khi đến ICU.
Mặc dù phần lớn các cơ sở sử dụng ICU phẫu thuật hoặc CT-ICU chuyên biệt để chăm sóc hậu phẫu, việc tránh nhập ICU hoàn toàn có thể là tương lai cho một số quần thể người bệnh được lựa chọn: một số cơ sở sử dụng các đơn vị chăm sóc trung gian hoặc chăm sóc tích cực lưu trú ngắn cho quá trình cai thở máy và chăm sóc phụ thuộc cao.
Vận chuyển và Đánh giá ban đầu
Việc vận chuyển người bệnh vừa phẫu thuật tim từ phòng mổ đến ICU không phải không có rủi ro và nên được thực hiện một cách nhẹ nhàng nhất có thể. Các vấn đề gặp phải trong quá trình vận chuyển bao gồm thay đổi sinh lý cấp tính (giảm thể tích máu là phổ biến nhất), tỉnh đột ngột, hoặc chảy máu nghiêm trọng. Sau khi phẫu thuật hoàn tất và người bệnh được ổn định trong phòng mổ, người bệnh được vận chuyển đến ICU trong khi vẫn đang thoát mê. Để cải thiện sự thoải mái và an toàn, người bệnh thường được theo dõi (điện tâm đồ [ECG], theo dõi huyết áp xâm lấn [BP], và đo oxy mạch) và duy trì an thần với các thuốc tác dụng ngắn như propofol hoặc dexmedetomidine bổ sung với opioid khi cần thiết. Điều này cho phép người bệnh tỉnh dần trong ICU trong khi nhóm chuyên gia hồi sức tiếp tục theo dõi tưới máu các cơ quan và biến chứng sau phẫu thuật.
NHẬP ICU
Trong quá trình chuyển giao chăm sóc từ bác sĩ gây mê sang nhóm ICU, bác sĩ hồi sức phải làm quen với tiền sử bệnh và diễn biến trong quá trình phẫu thuật của người bệnh. Lý tưởng nhất, quy trình bàn giao đa chuyên khoa nên tuân theo một danh sách kiểm tra có cấu trúc và có sự tham gia của các thành viên từ nhóm gây mê, nhóm phẫu thuật và nhóm ICU. Các sự kiện trước phẫu thuật và trong phẫu thuật khác nhau về mức độ và thời gian nhưng thường dẫn đến cơ tim có khả năng co bóp và độ giãn nở giảm, điều này ảnh hưởng đến quản lý hậu phẫu và kết quả cuối cùng. Dữ liệu thiết yếu bao gồm chỉ định phẫu thuật, chức năng tim trước phẫu thuật và các bệnh đồng mắc chính, chi tiết về quy trình phẫu thuật (cầu nối động mạch vành và tĩnh mạch, van được sửa chữa hoặc thay thế, phẫu thuật động mạch chủ, v.v.), thời gian tuần hoàn ngoài cơ thể và kẹp chéo động mạch chủ, khó khăn khi cai tuần hoàn ngoài cơ thể, và đánh giá chức năng tim sau tuần hoàn ngoài cơ thể. Cũng rất quan trọng để biết phản ứng cá nhân của người bệnh đối với việc bổ sung dịch và các thuốc tác động mạch máu, số lượng và vị trí của dẫn lưu ngực, nhu cầu đặt máy tạo nhịp tim, và cầm máu trước khi đóng ngực. Cần chú ý đặc biệt đến các thủ thuật "tái phẫu" (mở xương ức hoặc mở ngực lặp lại). Chúng có kỹ thuật khó khăn hơn và thường dẫn đến mất máu nhiều hơn và tỷ lệ biến chứng cao hơn. Cuối cùng, lượng và loại dịch và các chế phẩm máu đã được sử dụng, diễn biến hậu phẫu dự kiến, và hướng dẫn cụ thể sau phẫu thuật (mục tiêu BP, thời gian cai thở máy, bắt đầu chống đông máu, v.v.) nên được truyền đạt cho nhóm ICU.
Khi người bệnh đến ICU, bác sĩ lâm sàng nên chú ý cẩn thận đến vị trí của ống nội khí quản và thực hiện kiểm tra tất cả các vị trí phẫu thuật, dẫn lưu và ống thông đặt trong lòng mạch. Các kiểm tra thể chất quan trọng tập trung cụ thể vào các biến chứng tiềm ẩn của phẫu thuật tim bao gồm phản ứng đồng tử, nghe phổi, nghe tim, lượng dịch từ dẫn lưu ngực và lượng nước tiểu. Người bệnh có thể bị hạ thân nhiệt khi đến, vì vậy cần nhanh chóng đánh giá nhiệt độ và bắt đầu làm ấm nếu cần thiết. Điện tâm đồ 12 chuyển đạo cung cấp thông tin có giá trị về nhịp tim cơ bản và tình trạng thiếu máu cục bộ tiềm ẩn.
Chụp X-quang ngực (CXR) khi nhập viện kiểm tra hiệu quả vị trí phù hợp của tất cả các ống và đường thông, đồng thời cung cấp đánh giá về thể tích phổi, phù phổi và các biến chứng phẫu thuật tiềm ẩn như tràn khí màng phổi và tràn máu màng phổi. CXR cũng cung cấp hình ảnh đường viền tim cơ bản để so sánh sau này nếu ép tim xảy ra. Mức độ theo dõi huyết động phụ thuộc vào tình trạng người bệnh trước và trong phẫu thuật, diễn biến trong quá trình phẫu thuật và các biến chứng dự đoán sau phẫu thuật tim. Tối thiểu, người bệnh nên có một đường động mạch, một đường đo áp lực tĩnh mạch trung tâm (CVP) và một ống thông tiểu. Việc sử dụng ống thông động mạch phổi (PAC) vẫn còn tranh cãi. Kể từ khi Connors và đồng nghiệp ban đầu đặt câu hỏi về tính hữu ích của PAC ở người bệnh nặng, đã có nhiều nghiên cứu điều tra tác động của PAC trong các quần thể người bệnh khác nhau với các kết luận khác nhau về kết quả của người bệnh. Mặc dù thiếu sự đồng thuận, có báo cáo về việc tăng sử dụng PAC trong phẫu thuật tim từ năm 2010 đến năm 2014. Một phân tích đoàn hệ gần đây sử dụng so khớp xu hướng cho thấy việc sử dụng PAC có liên quan đến giảm bệnh tật tim phổi, giảm thời gian nằm viện và tăng nguy cơ nhiễm trùng. Không có sự khác biệt về tỷ lệ tử vong 30 ngày giữa nhóm PAC và nhóm đối chứng. Việc sử dụng siêu âm tim qua thực quản (TEE) trong quá trình phẫu thuật ngày càng tăng đã dẫn đến việc PAC ít được sử dụng hơn trong quá trình phẫu thuật. Tuy nhiên, trong giai đoạn ngay sau phẫu thuật, dữ liệu PAC có thể hướng dẫn điều trị ở người bệnh bị tăng áp phổi nặng, suy tim phải, cung lượng tim (CO) thấp, bệnh thận giai đoạn cuối cần liệu pháp thay thế thận, hoặc người bệnh bị rối loạn chức năng tâm trương nặng.
Phân tích xét nghiệm thường quy khi nhập viện bao gồm khí máu động mạch (ABG), điện giải, công thức máu toàn bộ (CBC) và các thông số đông máu. Dữ liệu ABG và điện giải cung cấp thông tin về rối loạn cân bằng axit-bazơ, tình trạng thể tích nội mạch và tối ưu hóa hỗ trợ thở máy. Nồng độ kali và magiê trong huyết tương cần được duy trì trên 4,0 và 2,0 mmol/L, tương ứng, để giảm thiểu tỷ lệ rối loạn nhịp tim. Việc bổ sung kali có thể không thành công nếu không phục hồi dự trữ magiê. Các xét nghiệm ABG, hemoglobin/hematocrit và điện giải nên được thực hiện mỗi 4 đến 8 giờ hoặc thường xuyên hơn khi có chỉ định lâm sàng, cho đến khi tình trạng người bệnh ổn định và dữ liệu có thể được thu thập ít thường xuyên hơn. Do mất máu và viêm đáng kể liên quan đến phẫu thuật tim mạch có thể dẫn đến rối loạn đáng kể về hemoglobin, tiểu cầu và hoạt động yếu tố đông máu, một CBC và các xét nghiệm đông máu tiêu chuẩn là cần thiết để hướng dẫn liệu pháp truyền máu. Nếu ban đầu nghi ngờ rối loạn đông máu đáng kể khi đến ICU qua lượng dịch nhiều từ dẫn lưu ngực, thời gian đông máu hoạt hóa cũng có thể được sử dụng như một xét nghiệm tại chỗ nhanh chóng để kiểm tra việc đảo ngược heparin đầy đủ đã được sử dụng trong phẫu thuật. Việc kết hợp đàn hồi đồ cục máu đông (TEG) hoặc đo đàn hồi huyết khối quay(ROTEM) như một máy theo dõi tại chỗ vào một thuật toán truyền máu cho phép chẩn đoán cụ thể hơn về rối loạn đông máu và giảm các phương pháp truyền máu bừa bãi (Hình 31.1).
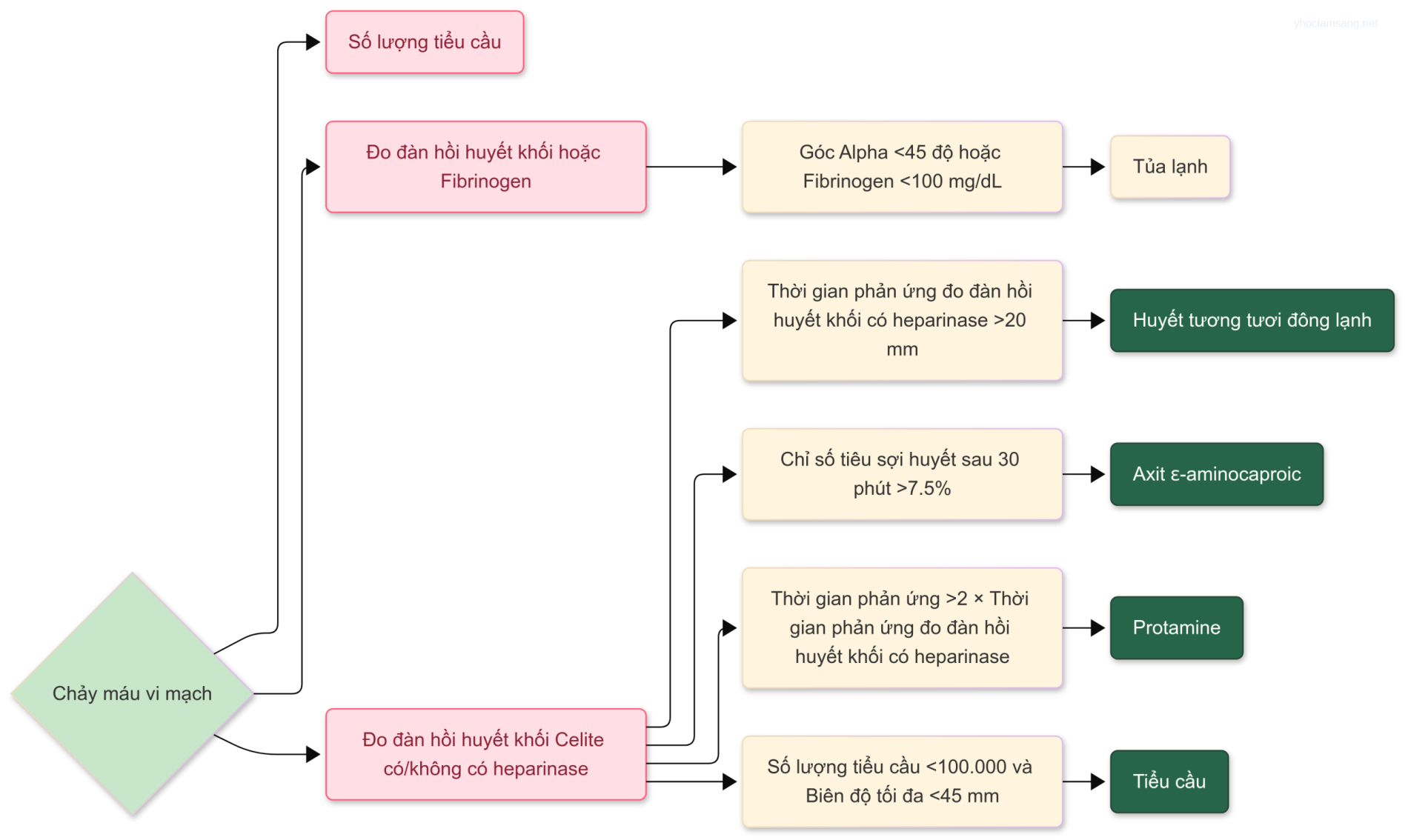
Hình 31.1 Thuật toán truyền máu trong phẫu thuật tim dựa trên kết quả số lượng tiểu cầu, đàn hồi đồ cục máu đông (TEG) và mức fibrinogen. EACA, axit ε-aminocaproic; HTTĐL, huyết tương tươi đông lạnh; hTEG, TEG hoạt hóa bởi heparinase; LY30, chỉ số ly giải ở 30 phút; MA, biên độ tối đa; R, thời gian phản ứng. (Điều chỉnh với sửa đổi và cho phép từ Shore-Lesserson L, Manspeizer HE, DePerio M, et al. Anesth Analg 1999;88:312-319.)
Quản lý Hô hấp
THÔNG KHÍ CƠ HỌC
🔰Bạn cần đăng nhập để có thể xem tiếp toàn bộ nội dung của chương sách này cũng như có thể truy cập toàn bộ nội dung của tất cả các cuốn sách Y học được dịch và chú giải và các tài nguyên Y học bản quyền được xuất bản đầu tiên và duy nhất trên THƯ VIỆN Y HỌC MEDIPHARM. Tài khoản đọc sách Medipharm cho phép bạn xem toàn bộ mọi nội dung có sẵn bao gồm sách dịch, tổng quan lâm sàng, guidelines hướng dẫn chẩn đoán và điều trị được dịch và hiệu đính bởi các chuyên gia đầu ngành trong từng lĩnh vực đảm bảo tính chính xác về học thuật, hỗ trợ chú giải thuật ngữ song ngữ Anh - Việt giúp bạn trau dồi không chỉ kiến thức học thuật mà còn vốn từ vựng Y khoa chuyên ngành.
👩🏻🔬Bạn chưa có tài khoản đọc sách Medipharm? → VUI LÒNG ĐĂNG KÝ TÀI KHOẢN TẠI ĐÂY.
Hoặc nhập thông tin ĐĂNG NHẬP BÊN DƯỚI nếu đã có tài khoản đọc sách Medipharm.
