[Sách dịch] Sổ tay Bệnh Gan – Handbook of Liver Disease – (C) NXB Elsevier, 2022
Dịch và chú giải: Ths.Bs. Lê Đình Sáng
CHƯƠNG 29: U GAN
Hepatic Tumors
Wei Zhang MD, PhD and Adrian M. Di Bisceglie MD, FACP
Handbook of Liver Disease, Chapter 29, 383-394
NHỮNG ĐIỂM CHÍNH
|
Các khối u lành tính của gan
U TUYẾN TẾ BÀO GAN (HEPATIC ADENOMA)
Đây là một sự tăng sinh lành tính của các tế bào gan. Đây là một khối u hiếm gặp, chủ yếu xuất hiện ở bệnh nhân nữ. Tỷ lệ mắc bệnh đã tăng lên từ những năm 1960, có thể liên quan đến việc giới thiệu và sử dụng ngày càng nhiều thuốc tránh thai đường uống.
■ U tuyến tế bào gan là một bệnh đa yếu tố. Mặc dù việc sử dụng thuốc tránh thai đường uống (OCP), giới tính nữ, androgen đồng hóa và tuổi tác là những yếu tố nguy cơ chính, u tuyến tế bào gan vẫn có thể xảy ra ở nam giới và phụ nữ không dùng OCP.
■ Có bốn phân nhóm phân tử chính dựa trên đặc điểm di truyền và kiểu hình của chúng: U tuyến tế bào gan đột biến yếu tố nhân tế bào gan (HNF)-1α, u tuyến tế bào gan kích hoạt β-catenin, u tuyến tế bào gan dạng viêm và u tuyến tế bào gan không phân loại.
■ U tuyến tế bào gan có đột biến kích hoạt β-catenin có nguy cơ cao chuyển dạng ác tính.
■ U tuyến tế bào gan dạng viêm bao gồm u tuyến tế bào gan giãn mạch (telangiectatic hepatic adenoma – THA), trước đây được phân loại là “tăng sản nốt khu trú giãn mạch”. Các yếu tố nguy cơ của THA bao gồm sử dụng OCP, liệu pháp hormone và béo phì. Một số u tuyến tế bào gan dạng viêm cũng có thể có kích hoạt β-catenin, làm tăng nguy cơ chuyển dạng ác tính.
Các u tuyến thường là đơn độc nhưng có thể là đa ổ, hiếm khi có nhiều hơn năm tổn thương. Kích thước thay đổi nhưng thường lớn hơn 5 cm đường kính tại thời điểm chẩn đoán và đôi khi rất lớn.
■ Bệnh đa u tuyến gan (Hepatic adenomatosis) là một tình trạng hiếm gặp đặc trưng bởi số lượng lớn u tuyến (>10) trong gan với tỷ lệ tái phát cao. Bệnh nhân mắc hội chứng chuyển hóa cũng có thể có u máu và tăng sản nốt khu trú (FNH) kèm theo bệnh đa u tuyến.
■ Bệnh nhân thường có biểu hiện đau hoặc khó chịu ở hạ sườn phải, mặc dù đôi khi khối u được phát hiện tình cờ. Các u tuyến, đặc biệt là u tuyến tế bào gan giãn mạch, có thể vỡ, dẫn đến chảy máu trong ổ bụng (hemoperitoneum).
■ Các biến chứng bao gồm xuất huyết và chuyển dạng ác tính. Các yếu tố nguy cơ chuyển dạng ác tính bao gồm giới tính nam, kích thước lớn (>10 cm) và đột biến kích hoạt β-catenin. Bệnh ác tính liên quan đến u tuyến tế bào gan có tiên lượng tốt sau phẫu thuật.
Sự hiện diện của một khối u trong gan có thể được xác nhận bằng chụp cắt lớp vi tính (CT), siêu âm hoặc chụp cộng hưởng từ (MRI). Xạ hình đồng vị phóng xạ Technetium () có thể cho thấy một vùng khuyết trong gan. Chẩn đoán có thể được xác nhận bằng sinh thiết gan. Khám nghiệm mô học của u tuyến tế bào gan cho thấy các tế bào gan lành tính được tổ chức thành bè nhưng không có khoảng cửa.
Điều trị bao gồm ngừng sử dụng estrogen. Phẫu thuật cắt bỏ thường được khuyến nghị cho các u tuyến có đường kính >5 cm, ở nam giới, và đối với các u tuyến giãn mạch và không phân loại vì nguy cơ biến chứng tăng lên. Ghép gan có thể được xem xét cho các u tuyến được tìm thấy liên quan đến bệnh dự trữ glycogen týp I.
CÁC TỔN THƯƠNG GIỐNG U CỦA TẾ BÀO GAN
1. Tăng sản nốt khu trú (Focal nodular hyperplasia – FNH) thể hiện sự tăng sinh bất thường của các tế bào gan xung quanh một động mạch gan bất thường. Động mạch này thường được bao bọc trong một sẹo trung tâm hình sao đặc trưng kiểu “nan hoa bánh xe”.
■ FNH thường không có triệu chứng lâm sàng và thường được phát hiện tình cờ, thường là vào thời điểm chẩn đoán hình ảnh hoặc phẫu thuật ổ bụng vì một lý do khác.
■ So với u tuyến, FNH có xu hướng nhỏ hơn và ít có nguy cơ vỡ. Các tổn thương đa ổ được tìm thấy ở khoảng 20% bệnh nhân.
■ Tiêu chuẩn vàng để chẩn đoán là CT hoặc MRI có cản quang. Tuy nhiên, một số FNH có thể không có các đặc điểm hình ảnh điển hình, và có thể cần sinh thiết để xác nhận chẩn đoán. Chụp động mạch gan có thể gợi ý chẩn đoán nếu một khối u được tìm thấy bao quanh một động mạch gan lớn.
■ Chẩn đoán có thể khó khăn khi thực hiện sinh thiết kim. Sinh thiết cắt trọn có thể được yêu cầu và thường mang tính chữa khỏi.
■ Các trường hợp không có triệu chứng không cần can thiệp. Đối với bệnh nhân có triệu chứng, cần loại trừ các chẩn đoán khác trước khi bắt đầu điều trị. Thuyên tắc mạch và đốt sóng cao tần dường như có ít biến chứng và tỷ lệ bệnh tật thấp hơn so với phẫu thuật cắt bỏ.
2. Tăng sản nốt tái tạo (Nodular regenerative hyperplasia – NRH) được đặc trưng bởi sự hình thành các nốt tái tạo nhỏ bao gồm các tế bào gan trên khắp gan. Mô hình này tương tự như xơ gan, ngoại trừ các nốt này không có vành xơ bao quanh.
■ NRH thường liên quan đến các bệnh hệ thống có thể xác định được như rối loạn tự miễn, viêm khớp dạng thấp (bao gồm hội chứng Felty) và các rối loạn tăng sinh tủy (xem Chương 24).
■ Sinh bệnh học được cho là có liên quan đến bệnh lý tĩnh mạch cửa tắc nghẽn liên quan đến huyết khối hoặc viêm tĩnh mạch gây thiếu máu cục bộ.
■ Tỷ lệ mắc NRH tăng theo tuổi và thường thấy nhất ở những người >60 tuổi.
■ NRH có triệu chứng thường phức tạp do sự phát triển của tăng áp lực tĩnh mạch cửa trước xoang. Bệnh nhân có thể có biểu hiện lách to và cường lách hoặc vỡ giãn tĩnh mạch thực quản.
■ Nhìn chung, bệnh nhân NRH dung nạp chảy máu do giãn tĩnh mạch tốt hơn so với bệnh nhân xơ gan, có lẽ vì họ có chức năng tổng hợp của gan được bảo tồn tương đối tốt.
■ Sinh thiết gan là cần thiết để chẩn đoán xác định NRH.
■ NRH không có triệu chứng không cần can thiệp. Đối với bệnh nhân có triệu chứng, điều trị tăng áp lực tĩnh mạch cửa. Liệu pháp chẹn beta, liệu pháp nội soi, hoặc hiếm khi, phẫu thuật giải áp cửa có thể được sử dụng để ngăn ngừa chảy máu tái phát từ giãn tĩnh mạch.
3. Tăng sản dạng tuyến (nốt tái tạo lớn, nốt loạn sản)
■ Thuật ngữ này được sử dụng cho các nốt tái tạo của tế bào gan có đường kính >1 cm được tìm thấy liên quan đến xơ gan hoặc, hiếm khi, hoại tử gan bán cấp. Tăng sản dạng tuyến đại diện cho một dạng nốt loạn sản.
■ Trong bối cảnh xơ gan, tăng sản dạng tuyến được coi là tiền ác tính và có liên quan chặt chẽ đến sự phát triển của HCC.
■ Không cần điều trị đặc hiệu, nhưng liệu pháp đốt u qua da có thể được xem xét. Ở những bệnh nhân xơ gan, sự hiện diện của tăng sản dạng tuyến nên là tín hiệu cho sự cần thiết của việc theo dõi chặt chẽ để phát hiện sự phát triển của HCC (xem phần thảo luận sau trong chương này).
4. Biến đổi nốt một phần (Partial nodular transformation): Tình trạng hiếm gặp này được đặc trưng bởi sự hiện diện của các nốt tế bào gan nằm ở vùng rốn gan và liên quan đến tăng áp lực tĩnh mạch cửa.
U MÁU (HEMANGIOMA)
■ U máu gan là loại u gan lành tính phổ biến nhất, được xác định trong tới 20% các ca tử thiết. Chúng được tìm thấy thường xuyên hơn ở phụ nữ nhưng không liên quan đến việc sử dụng OCP.
■ Chúng được cấu tạo bởi một lớp lót nội mô trên một lớp mô đệm sợi mỏng tạo thành các khoang hang chứa đầy máu.
■ Khối u thường nhỏ; chúng được gọi là u máu khổng lồ hoặc u máu thể hang nếu đường kính >10 cm.
■ Bệnh nhân thường không có triệu chứng và được phát hiện tình cờ trong các nghiên cứu hình ảnh nhưng, nếu đủ lớn, có thể gây khó chịu ở bụng. Đôi khi, huyết khối trong một khối u máu khổng lồ có thể dẫn đến tiêu thụ tiểu cầu và giảm tiểu cầu, đặc biệt ở trẻ em (hội chứng Kasabach-Merritt). Các u máu đã được ghi nhận tăng kích thước theo thời gian nhưng không có khả năng trở thành ác tính.
■ Nên tránh sinh thiết kim qua da vì nguy cơ chảy máu.
■ U máu thường không cần bất kỳ liệu pháp đặc hiệu nào. Chúng có thể được cắt bỏ nếu có các triệu chứng đáng kể hoặc kích thước khối u >10 cm.
CÁC KHỐI U GAN LÀNH TÍNH CÓ NGUỒN GỐC TỪ TẾ BÀO ĐƯỜNG MẬT
- U tuyến ống mật (Bile duct adenoma): Đây thường là một khối u đơn độc dưới bao gan, bao gồm sự tăng sinh của các ống mật nhỏ, tròn, trông bình thường với biểu mô hình khối.
- U mô thừa vi thể đường mật (Biliary microhamartoma – phức hợp von Meyenburg): Đây là một phần của phổ bệnh đa nang ở người lớn nhưng cũng có thể được tìm thấy cùng với bệnh đa nang (týp người lớn hoặc trẻ em), xơ gan bẩm sinh hoặc bệnh Caroli (xem Chương 25, 30, và 35).
- U nang tuyến đường mật (Biliary cystadenoma): Nang đa thùy này tương tự như u nang tuyến nhầy của tụy. Nó được cho là tiền thân của sự phát triển của ung thư biểu mô nang tuyến đường mật. Phẫu thuật cắt bỏ hoàn toàn được khuyến nghị cao do nguy cơ tái phát và chuyển dạng ác tính cao.
- Bệnh u nhú đường mật (Biliary papillomatosis): Tình trạng hiếm gặp này bao gồm các khối u polyp dạng tuyến đa trung tâm của đường mật có nguy cơ chuyển thành ung thư biểu mô tuyến (tương tự như bệnh đa polyp tuyến gia đình).
CÁC KHỐI U GAN LÀNH TÍNH CÓ NGUỒN GỐC TRUNG MÔ
Các khối u này được liệt kê trong Bảng 29.1.
Bảng 29.1: Các khối u gan lành tính có nguồn gốc trung mô
| Khối u | Bình luận |
|---|---|
| U cơ mỡ mạch (Angiomyolipoma) | Hình ảnh X-quang đặc trưng |
| U xơ (Fibroma) | Khối u xơ đặc của gan |
| U nội mô mạch máu trẻ sơ sinh (Infantile hemangioendothelioma) | Khối u của trẻ sơ sinh; có thể phức tạp do giảm tiểu cầu, suy tim cung lượng cao; có thể cần cắt bỏ hoặc đốt u |
| U giả viêm (Inflammatory pseudotumor) | Viêm và xơ hóa mạn tính; có thể gây đau, sốt |
| U cơ trơn (Leiomyoma) | Cực kỳ hiếm |
| U mỡ (Lipoma) | Tập hợp các tế bào mỡ; khác với thoái hóa mỡ khu trú trong tế bào gan |
| Bệnh u mạch bạch huyết (Lymphangiomatosis) | Các khối kênh bạch huyết giãn, nổi rõ |
| U mô thừa trung mô (Mesenchymal hamartoma) | Khối u thời thơ ấu với sự pha trộn của các yếu tố (ống mật, mạch máu và trung mô) |
| U nhầy (Myxoma) | Mô liên kết nhầy |
Các khối u ác tính của gan
BỆNH DI CĂN
Gan là một vị trí di căn phổ biến. Di căn là dạng ung thư gan phổ biến nhất. Các vị trí nguyên phát thường gặp nhất của di căn gan là phổi, vú, và đường tiêu hóa, đường sinh dục-tiết niệu.
UNG THƯ BIỂU MÔ TẾ BÀO GAN (HEPATOCELLULAR CARCINOMA – HCC)
HCC là một khối u ác tính của tế bào gan.
1. Dịch tễ học
■ HCC là một trong những bệnh ác tính phổ biến nhất trên toàn thế giới. Tỷ lệ mắc bệnh thay đổi đáng kể trên khắp thế giới. Các khu vực có tỷ lệ mắc cao bao gồm Trung Quốc, Đài Loan, Hàn Quốc và các khu vực khác của Đông Nam Á, cũng như hầu hết châu Phi cận Sahara, nơi tỷ lệ mắc có thể cao tới 120 trên 100.000 dân mỗi năm.
■ Các khu vực có tỷ lệ mắc trung bình bao gồm Nhật Bản, các nước Nam Âu (đặc biệt là Ý và Tây Ban Nha), và Trung Đông. Các khu vực có tỷ lệ mắc thấp bao gồm các nước Bắc Âu, Hoa Kỳ và Nam Mỹ, nơi tỷ lệ này có thể thấp tới 5 trên 100.000 dân.
■ Tỷ lệ mắc HCC đang gia tăng ở nhiều nước phương Tây phát triển.
■ Tuổi trung vị tại thời điểm chẩn đoán là ở thập kỷ thứ tư của cuộc đời ở các khu vực có tỷ lệ mắc cao; nó biểu hiện ở độ tuổi lớn hơn ở các khu vực khác, và phổ biến ở nam giới hơn ở phụ nữ.
2. Yếu tố nguy cơ
Bảng 29.2: Các yếu tố nguy cơ đã biết và có thể có trong Ung thư biểu mô tế bào gan
| Đã biết | Có thể có |
|---|---|
| Xơ gan (do bất kỳ nguyên nhân nào) | Rượu (khi không có xơ gan) |
| Viêm gan B mạn tính | Steroid đồng hóa hoặc estrogen |
| Viêm gan C mạn tính có xơ gan | Viêm gan nhiễm mỡ không do rượu không có xơ gan |
| Viêm gan nhiễm mỡ không do rượu có xơ gan | Hút thuốc |
| Các rối loạn chuyển hóa di truyền: • Thiếu hụt Alpha-1 antitrypsin • Bệnh nhiễm sắc tố sắt mô • Bệnh tyrosinemia di truyền | |
| Các chất gây ung thư: • Aflatoxin • Thorotrast* |
Chú thích: Thorotrast là một chất cản quang được sử dụng để chụp động mạch trong một thời gian sau Chiến tranh thế giới thứ hai. Nó chứa thorium dioxide, một chất phát hạt alpha mức độ thấp, được giữ lại trong các tế bào Kupffer.
a. HCC là một trong số ít các bệnh ung thư ở người mà yếu tố căn nguyên có thể được xác định trong hầu hết các trường hợp. Các yếu tố nguy cơ đã biết và có thể có được trình bày trong Bảng 29.2.
b. Nhiễm HBV mạn tính là yếu tố căn nguyên phổ biến nhất ở các khu vực có tỷ lệ mắc cao, trong khi nhiễm HCV mạn tính đóng vai trò căn nguyên quan trọng nhất ở các khu vực có tỷ lệ mắc trung bình.
■ Cơ chế chính xác mà viêm gan virus mạn tính dẫn đến HCC chưa được biết rõ nhưng có thể thông qua sự tái tạo và tổn thương gan đặc trưng của xơ gan.
■ Ngoài ra, HBV là một virus DNA có bộ gen có thể tích hợp vào bộ gen của tế bào gan, do đó có thể ảnh hưởng đến hoạt động của các gen sinh ung (oncogene) hoặc gen đè nén khối u (tumor suppressor gene). Protein X của HBV được biết đến là một chất hoạt hóa phiên mã (transactivator) (tức là, nó có khả năng khởi đầu phiên mã gen, do đó có thể kích hoạt các yếu tố tăng trưởng hoặc gen sinh ung). Các polypeptide pre-S hoặc S bị cắt cụt đầu C cũng có thể góp phần vào sự phát triển của HCC (xem Chương 4).
■ HCV là một virus RNA không tích hợp vào bộ gen của vật chủ. Hầu hết tất cả các trường hợp HCC liên quan đến HCV đều đi kèm với xơ gan hoặc xơ hóa gan tiến triển. Rượu có thể là một đồng yếu tố quan trọng cùng với HCV trong sự phát triển của HCC.
c. Một số bệnh chuyển hóa có thể liên quan đến sự phát triển của HCC, nhưng hầu như luôn luôn có sự hiện diện của xơ gan (ví dụ, bệnh nhiễm sắc tố sắt mô, thiếu hụt alpha-1 antitrypsin). Bệnh tyrosinemia di truyền là một lỗi chuyển hóa bẩm sinh hiếm gặp liên quan đến tổn thương và tái tạo gan nghiêm trọng và sự phát triển của HCC ở trẻ em.
d. Độc tố môi trường đóng một vai trò trong sinh bệnh học của HCC ở một số nơi trên thế giới. Aflatoxin được hình thành như một sản phẩm của sự ô nhiễm nấm mốc trong thực phẩm dự trữ. Nó gây ung thư gan trực tiếp ở loài gặm nhấm và, ở người, tương tác với HBV, thường liên quan đến một đột biến đặc trưng ở codon 249 của gen đè nén khối u TP53, để gây ra HCC.
e. Bệnh gan nhiễm mỡ không do rượu (NAFLD) với xơ hóa và xơ gan tiến triển ngày càng được công nhận là một yếu tố nguy cơ của HCC. HCC cũng có thể xảy ra ở NAFLD không có xơ gan.
f. Đái tháo đường, béo phì và hút thuốc lá là những yếu tố nguy cơ mới nổi của HCC.
3. Đặc điểm lâm sàng
■ Đau bụng hoặc khó chịu và sụt cân là những triệu chứng khởi phát thường gặp nhất. HCC đôi khi có thể vỡ, biểu hiện như một cấp cứu ngoại khoa bụng. Nhiều bệnh nhân được chẩn đoán HCC không có triệu chứng, với khối u được phát hiện tình cờ hoặc trong quá trình tầm soát ở người có nguy cơ.
■ HCC cũng có thể liên quan đến các biểu hiện cận ung thư khác nhau, bao gồm hạ đường huyết, tăng hồng cầu, tăng cholesterol máu và nữ hóa.
4. Chẩn đoán
a. Việc sử dụng các phương pháp chẩn đoán hình ảnh là rất quan trọng. Siêu âm, CT và MRI là những phương pháp chủ đạo trong chẩn đoán.
■ Các HCC nhỏ được nhìn thấy trên siêu âm dưới dạng các tổn thương giảm âm. Các khối u nhỏ từ 0,5 đến 1 cm có thể được phát hiện.
■ CT hữu ích trong việc xác nhận sự hiện diện của các khối u >1 cm đường kính và trong việc đánh giá mức độ lan rộng của khối u trong ổ bụng.
b. Việc sử dụng CT đa thì hoặc MRI với các hình ảnh đa thì đã tăng cường đáng kể độ nhạy của việc phát hiện.
■ Chẩn đoán HCC có thể được thực hiện một cách tự tin nếu một tổn thương có kích thước ít nhất 10 mm và có hình ảnh đặc trưng với sự tăng quang động mạch và thải thuốc tĩnh mạch trên hình ảnh đa thì.
c. Các dấu ấn huyết thanh có thể hữu ích trong chẩn đoán. Khoảng 80% đến 90% bệnh nhân HCC có nồng độ alpha fetoprotein (AFP) trong huyết thanh tăng, mặc dù hầu hết bệnh nhân có khối u nhỏ (<5 cm đường kính) có nồng độ bình thường hoặc tăng nhẹ.
■ Giá trị AFP có thể tăng ở những bệnh nhân bị viêm gan virus mạn tính và xơ gan mà không có HCC, do đó gây nhầm lẫn trong chẩn đoán.
■ AFP-L3 đại diện cho một phần AFP gắn với lectin có thể đặc hiệu hơn AFP cho HCC.
d. Sinh thiết gan có thể được yêu cầu để xác nhận chẩn đoán HCC. Nguy cơ chảy máu sau sinh thiết gan đối với HCC và các dạng ác tính khác cao hơn một chút so với sinh thiết gan cho bệnh lành tính. Sinh thiết phần gan không có khối u là cần thiết để đánh giá mức độ nghiêm trọng của bệnh gan nền, đặc biệt nếu dự định phẫu thuật cắt bỏ.
e. HCC thể sợi-lá (Fibrolamellar HCC) là một biến thể của HCC thường không liên quan đến xơ gan hoặc bất kỳ yếu tố căn nguyên nào khác đã biết. Nó có tiên lượng tốt hơn các dạng HCC khác.
f. Ung thư biểu mô tế bào gan thể viêm gan nhiễm mỡ (Steatohepatitic hepatocellular carcinoma – SH-HCC) là một biến thể mô học khác của HCC liên quan đến viêm gan nhiễm mỡ và hội chứng chuyển hóa. Tiên lượng tương tự như HCC điển hình.
5. Điều trị
■ Triển vọng chung là kém. Ở Châu Phi và Châu Á, nơi chẩn đoán thường được thực hiện khi khối u ở giai đoạn tiến triển, HCC có thời gian sống trung bình được tính bằng tuần đến tháng.
■ Hình 29.1 đưa ra một phương pháp tiếp cận quản lý bệnh nhân HCC dựa trên giai đoạn của khối u và mức độ rối loạn chức năng gan.
■ Phẫu thuật: Có thể thực hiện các ca cắt bỏ gan lớn nếu không có xơ gan. Tuy nhiên, chỉ có thể thực hiện các ca cắt bỏ nhỏ, cắt phân thùy hoặc bóc nhân u ở gan xơ, do đó hầu hết bệnh nhân không phù hợp để phẫu thuật tại thời điểm chẩn đoán vì mức độ lan rộng của khối u hoặc mức độ nghiêm trọng của bệnh gan nền. Tỷ lệ tái phát và phát triển các khối u mới sau phẫu thuật là cao.
■ Ghép gan dường như mang lại tỷ lệ sống sót tương tự như phẫu thuật cắt bỏ ở những bệnh nhân xơ gan, nhưng với tỷ lệ tái phát thấp hơn. Nó được xem xét ở những bệnh nhân đáp ứng tiêu chuẩn Milan: một tổn thương <5 cm hoặc tối đa ba tổn thương mỗi tổn thương <3 cm, không có di căn ngoài gan hoặc xâm lấn mạch máu. HCC hiện là một chỉ định quan trọng cho ghép gan ở các nước phương Tây phát triển. Thật không may, ghép gan không có sẵn ở tất cả các quốc gia, và những hạn chế về nguồn cung cấp tạng hiến tặng ngăn cản việc áp dụng rộng rãi hình thức điều trị này.
■ Đốt sóng cao tần (Radiofrequency ablation – RFA) là một kỹ thuật có thể được thực hiện qua da và cho phép đốt hoàn toàn các khối u gan chỉ với một hoặc hai buổi. RFA không thua kém và hiệu quả về chi phí hơn so với phẫu thuật đối với bệnh nhân HCC giai đoạn sớm. Các kỹ thuật đốt u mới hơn bao gồm đốt vi sóng.
■ Tiêm cồn tuyệt đối có liên quan đến hoại tử khối u và dễ thực hiện, với ít tác dụng phụ. Việc sử dụng nó nên được giới hạn ở các khối u <4 cm đường kính. Nó có thể hữu ích nhất ở những bệnh nhân xơ gan mất bù không thể chịu đựng được phẫu thuật hoặc trong các trường hợp HCC tái phát sau phẫu thuật.
■ Nút mạch hóa chất qua động mạch (Transcatheter arterial chemoembolization – TACE), trong đó các tác nhân hóa trị được tiêm vào động mạch gan, sau đó được làm tắc, có hiệu quả trong việc thu nhỏ khối u và cải thiện sự sống còn ở những bệnh nhân được chọn lọc. TACE được sử dụng cho bệnh nhân HCC giai đoạn trung gian và chức năng gan được bảo tồn và để hạ giai đoạn theo tiêu chuẩn Milan cho ghép gan. Một phương pháp mới hơn sử dụng hạt mang thuốc (DEB-TACE) đã cho thấy phản ứng tương tự với ít biến cố bất lợi toàn thân hơn so với TACE thông thường sử dụng hạt lipiodol.
■ Các liệu pháp phân tử nhắm mục tiêu có vẻ hứa hẹn trong điều trị HCC. Sorafenib, một chất ức chế đa kinase, đã trở thành liệu pháp toàn thân tiêu chuẩn ở những bệnh nhân HCC tiến triển. Regorafenib là một chất ức chế đa kinase có thể được sử dụng ở những bệnh nhân đã ngừng đáp ứng với sorafenib.
■ Hóa trị toàn thân không hiệu quả bằng hóa trị liệu tại vùng (được truyền qua động mạch gan) hoặc sorafenib. Cisplatin, kết hợp với các tác nhân khác, dường như là tác nhân hóa trị hiệu quả nhất.
- Phòng ngừa
■ HCC có khả năng là một dạng ung thư có thể phòng ngừa được. Việc sử dụng rộng rãi vắc-xin HBV dự kiến sẽ làm giảm tỷ lệ HCC ở nhiều khu vực có tỷ lệ mắc cao trên thế giới. Tỷ lệ nhiễm HCV cũng có thể giảm do nhận thức và sàng lọc máu hiến tặng tăng lên.
■ Hiện tại, chưa có vắc-xin hiệu quả chống lại HCV. Các phác đồ điều trị kháng virus mới với tỷ lệ chữa khỏi cao có thể giúp giảm nguy cơ HCC. Liệu pháp kháng virus trong nhiễm HBV bằng các chất tương tự nucleos(t)ide dường như làm giảm nguy cơ HCC liên quan đến HBV (xem Chương 4 và 5).
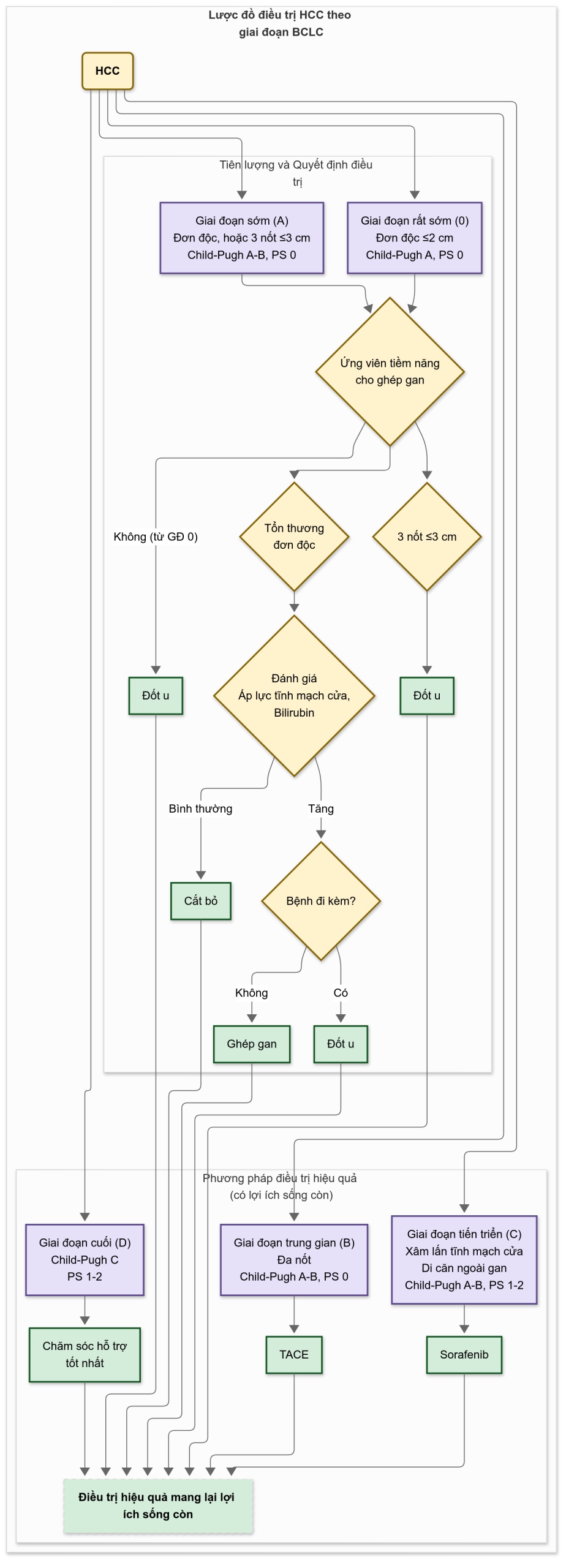 Hình 29.1 Lược đồ tiếp cận quản lý bệnh nhân ung thư biểu mô tế bào gan (HCC) theo phân loại giai đoạn của Barcelona Clinic Liver Cancer. Phân loại Child-Pugh không đủ nhạy để xác định chính xác những bệnh nhân suy gan tiến triển cần được xem xét ghép gan. Bệnh nhân xơ gan giai đoạn cuối do suy giảm chức năng gan (Child-Pugh C hoặc các giai đoạn sớm hơn có các yếu tố dự báo tiên lượng xấu như điểm MELD [Model for End-stage Liver Disease] cao) nên được xem xét ghép gan. Ở những bệnh nhân này, HCC có thể trở thành chống chỉ định ghép nếu vượt quá tiêu chuẩn đưa vào danh sách chờ. PS, Thang điểm toàn trạng (Performance status); TACE, Nút mạch hóa chất qua động mạch (transarterial chemoembolization).
Hình 29.1 Lược đồ tiếp cận quản lý bệnh nhân ung thư biểu mô tế bào gan (HCC) theo phân loại giai đoạn của Barcelona Clinic Liver Cancer. Phân loại Child-Pugh không đủ nhạy để xác định chính xác những bệnh nhân suy gan tiến triển cần được xem xét ghép gan. Bệnh nhân xơ gan giai đoạn cuối do suy giảm chức năng gan (Child-Pugh C hoặc các giai đoạn sớm hơn có các yếu tố dự báo tiên lượng xấu như điểm MELD [Model for End-stage Liver Disease] cao) nên được xem xét ghép gan. Ở những bệnh nhân này, HCC có thể trở thành chống chỉ định ghép nếu vượt quá tiêu chuẩn đưa vào danh sách chờ. PS, Thang điểm toàn trạng (Performance status); TACE, Nút mạch hóa chất qua động mạch (transarterial chemoembolization).
UNG THƯ ĐƯỜNG MẬT (CHOLANGIOCARCINOMA – CC) (xem thêm Chương 36)
1. Dịch tễ học
■ CC ít phổ biến hơn nhiều so với HCC và phân bố đồng đều hơn trên thế giới. CC có xu hướng xảy ra ở độ tuổi lớn hơn HCC và có sự phân bố giới tính đồng đều hơn.
■ Nguy cơ mắc CC dường như đang gia tăng ở Hoa Kỳ, có thể liên quan đến sự gia tăng tỷ lệ xơ gan.
2. Yếu tố nguy cơ (Bảng 29.3)
Bảng 29.3: Yếu tố nguy cơ của Ung thư đường mật
| Yếu tố nguy cơ |
|---|
| Viêm đường mật xơ cứng nguyên phát |
| Viêm gan B và C mạn tính có xơ gan |
| Nhiễm sán lá gan (Clonorchis sinensis hoặc Opisthorchis viverrini) |
| Sỏi trong gan, sỏi túi mật |
| Các bất thường bẩm sinh (ví dụ: bệnh Caroli, nang ống mật chủ) |
| Phơi nhiễm với Thorotrast (xem Bảng 29.2) |
| Nang lành tính, phức hợp von Meyenburg |
| Bệnh viêm ruột |
3. Đặc điểm lâm sàng
■ CC được chia thành ba loại: trong gan, rốn gan và ngoài gan đoạn xa. Dịch tễ học, sinh bệnh học và quản lý có phần khác nhau giữa ba loại này.
■ Loại trong gan nằm ở vị trí gần các ống mật cấp hai và hiếm khi liên quan đến viêm đường mật xơ cứng nguyên phát. Tỷ lệ mắc bệnh dường như đang tăng trên toàn cầu vì những lý do chưa rõ ràng. Loại này thường biểu hiện với đau bụng, khó ở và sụt cân.
■ Loại rốn gan (u Klatskin) là phân nhóm phổ biến nhất, chiếm >50% tổng số ca CC. Nó bắt nguồn từ các nhánh cấp hai của ống mật phải và trái cho đến phía trên chỗ nối của ống túi mật và thường liên quan đến viêm mạn tính trong ống mật, như trong viêm đường mật xơ cứng nguyên phát. CC rốn gan thường biểu hiện với các đặc điểm của tắc mật (ngứa, vàng da, phân nhạt màu và nước tiểu sẫm màu).
■ Loại đoạn xa bắt nguồn từ ống túi mật đến bóng Vater. Các biểu hiện lâm sàng tương tự như của loại rốn gan.
■ Ung thư biểu mô hỗn hợp tế bào gan-tế bào đường mật (mixed HCC/CC), còn được gọi là ung thư biểu mô kết hợp tế bào gan-tế bào đường mật, đã được công nhận là một phân nhóm riêng biệt của CC. Nó có các đặc điểm của cả HCC và CC và có tiên lượng xấu hơn so với ung thư biểu mô tế bào gan.
4. Chẩn đoán
■ Chẩn đoán xác định của cả ba loại CC là bằng sinh thiết. Tuy nhiên, phương pháp này còn gây tranh cãi do lo ngại về việc gieo rắc khối u qua sinh thiết qua da hoặc qua nội soi.
■ Lai tại chỗ phát huỳnh quang (Fluorescence in situ hybridization) cải thiện hiệu suất của xét nghiệm tế bào học để chẩn đoán CC rốn gan và đoạn xa. Nồng độ kháng nguyên carbohydrate (CA) 19-9 trong huyết thanh tăng cũng có thể hữu ích trong việc thiết lập chẩn đoán.
■ CC có thể khó phân biệt với các dạng ung thư biểu mô tuyến khác, và trong một số trường hợp, chẩn đoán chỉ có thể được xác nhận khi mở bụng thăm dò hoặc tử thiết. Ung thư hỗn hợp HCC/CC có thể được tìm thấy liên quan đến xơ gan.
5. Điều trị
■ Phẫu thuật là phương pháp điều trị được lựa chọn cho các ca CC có thể cắt bỏ. CC đoạn xa có thể cần được điều trị bằng phẫu thuật Whipple. Ghép gan cho các ca CC rốn gan giai đoạn sớm sau hóa trị và/hoặc hóa xạ trị tân bổ trợ đã trở thành một lựa chọn hấp dẫn, nhưng bệnh nhân phải được lựa chọn rất cẩn thận.
■ Hóa trị với gemcitabine và cisplatin được khuyến nghị cho bệnh nhân CC tiến triển tại chỗ hoặc di căn.
CÁC KHỐI U GAN Ở TRẺ EM (xem thêm Chương 25)
■ Một số khối u gan xảy ra đặc biệt ở trẻ em. Hơn nữa, chúng thường xảy ra ở các độ tuổi cụ thể, như được trình bày trong Hình 29.2.
■ U nguyên bào gan (Hepatoblastoma) là khối u gan nguyên phát phổ biến nhất ở trẻ em dưới 3 tuổi. Đây là một khối u phôi thai có nguồn gốc từ tế bào tiền thân của tế bào gan (nguyên bào gan). Biểu hiện phổ biến nhất là chướng bụng hoặc có khối u ở bụng. Có hai loại: biểu mô và hỗn hợp biểu mô/trung mô. Khối u không liên quan đến xơ gan. Bệnh nhân thường có nồng độ AFP huyết thanh tăng, nhưng trong u nguyên bào gan không biệt hóa tế bào nhỏ, nồng độ AFP bình thường hoặc thấp. U nguyên bào gan được coi là có khả năng chữa khỏi bằng sự kết hợp giữa phẫu thuật và hóa trị.
■ Mặc dù HCC thường là một bệnh của người lớn, nó đã được ghi nhận ở trẻ em từ 4 tuổi liên quan đến nhiễm HBV.
■ Các khối u ác tính khác ít phổ biến hơn ở gan bao gồm sarcoma phôi, angiosarcoma và rhabdomyosarcoma phôi.
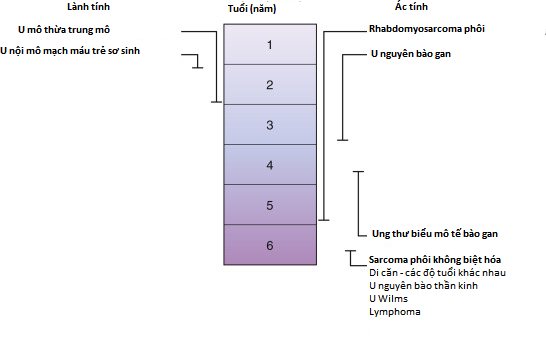
Hình 29.2 Các khối u xảy ra ở trẻ em ở các độ tuổi cụ thể.
CÁC KHỐI U KHÁC CỦA GAN
- U nội mô mạch máu dạng biểu mô (Epithelioid hemangioendothelioma)
■ Đây là một khối u mô mềm hiếm gặp có nguồn gốc mạch máu có thể phát sinh ở các cơ quan khác ngoài gan, đặc biệt là phổi. Mô học cho thấy tiềm năng ác tính trung gian, giữa u máu lành tính và angiosarcoma có tính xâm lấn cao.
■ Xâm lấn mạch máu là một đặc điểm nổi bật. Các tế bào ác tính trong khối u này nhuộm dương tính với yếu tố VIII. Khối u phải được phân biệt về mặt mô học với angiosarcoma và CC.
■ Khoảng một phần ba bệnh nhân có di căn. Tuy nhiên, các trường hợp sống sót kéo dài với khối u này là phổ biến.
■ Phẫu thuật cắt bỏ là phương pháp điều trị chính, nhưng nhiều bệnh nhân có khối u ác tính ở cả hai thùy, do đó làm cho khối u không thể cắt bỏ được. Khối u này quan trọng cần được nhận biết vì hành vi ác tính của nó và vì nó có khả năng chữa khỏi bằng phẫu thuật cắt bỏ rộng rãi hoặc thậm chí là ghép gan. - Lymphoma gan nguyên phát
■ Mặc dù sự xâm lấn thứ phát của lymphoma vào gan là phổ biến, lymphoma nguyên phát cũng có thể phát sinh trong gan.
■ Các khối u này thường có nguồn gốc từ tế bào B và xảy ra với tần suất tăng ở bệnh nhân nhiễm virus suy giảm miễn dịch ở người và hội chứng suy giảm miễn dịch mắc phải.
■ Các khối u này đáp ứng kém với hóa trị và có tiên lượng xấu. - Angiosarcoma
■ Đây là một khối u ác tính độ cao của các mạch máu phát sinh trong gan.
■ Các yếu tố nguy cơ là phơi nhiễm với vinyl chloride monomer và phơi nhiễm với chất cản quang tiêm tĩnh mạch thorotrast (không còn được sử dụng).
■ Khối u phát triển nhanh, đáp ứng kém với xạ trị hoặc hóa trị, và có tiên lượng xấu.
TIẾP CẬN CHẨN ĐOÁN CÁC KHỐI U HOẶC TỔN THƯƠNG GAN
Cách tiếp cận khác nhau tùy thuộc vào việc bệnh nhân có bị xơ gan hay không. Một lược đồ để đánh giá bệnh nhân không bị xơ gan được trình bày trong Hình 29.3.
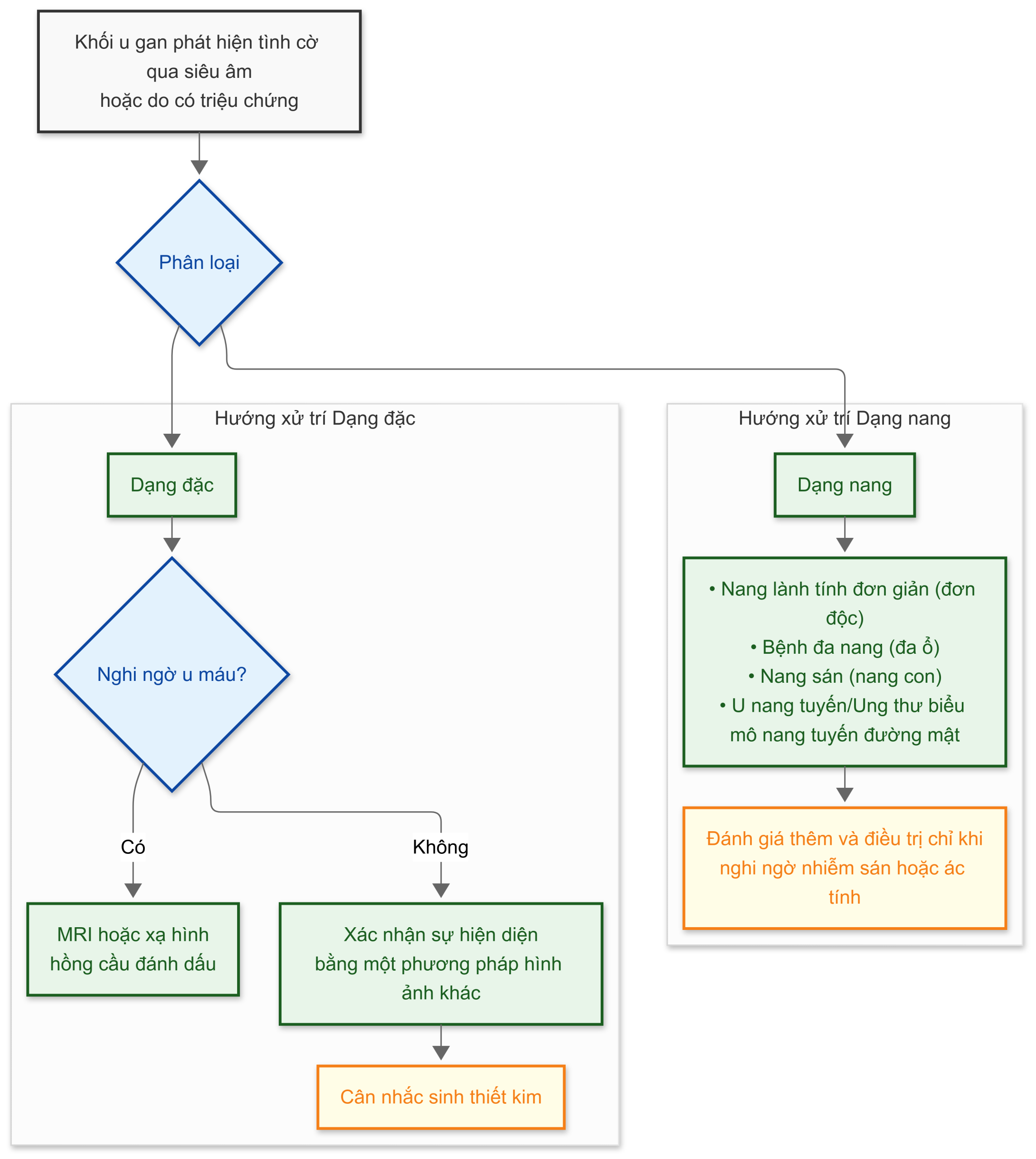 Hình 29.3 Lược đồ đánh giá một khối u gan ở bệnh nhân không bị xơ gan. MRI, Chụp cộng hưởng từ (Magnetic resonance imaging).
Hình 29.3 Lược đồ đánh giá một khối u gan ở bệnh nhân không bị xơ gan. MRI, Chụp cộng hưởng từ (Magnetic resonance imaging).
TÀI LIỆU THAM KHẢO
- Arzumanyan A, Reis HM, Feitelson MA. Pathogenic mechanisms in HBV- and HCV-associated hepatocellular carcinoma. Nat Rev Cancer. 2013;13:123-135.
- Bridgewater J, Galle PR, Khan SA, et al. Guidelines for the diagnosis and management of intrahepatic cholangiocarcinoma. J Hepatol. 2014;60:1268-1289.
- Bruix J, Han KH, Gores G, et al. Liver cancer: approaching a personalized care. J Hepatol. 2015;62:S144-S156.
- Bruix J, Reig M, Sherman M. Evidence-based diagnosis, staging, and treatment of patients with hepatocellular carcinoma. Gastroenterology. 2016;150:835-853.
- El-Serag HB. Epidemiology of viral hepatitis and hepatocellular carcinoma. Gastroenterology. 2012;142:1264-1273.
- Forner A, Llovet JM, Bruix J. Hepatocellular carcinoma. Lancet. 2012;379:1245-1255.
- Lencioni R, de Baere T, Soulen MC, et al. Lipiodol transarterial chemoembolization for hepatocellular carcinoma: a systematic review of efficacy and safety data. Hepatology. 2016;64:106-116.
- Lopez-Terrada D, Alaggio R, de Davila MT, et al. Towards an international pediatric liver tumor consensus classification: proceedings of the Los Angeles COG liver tumors symposium. Mod Pathol. 2014;27:472-491.
- Marrero JA, Ahn J, Reddy RK, et al. ACG clinical guideline: the diagnosis and management of focal liver lesions. Am J Gastroenterol. 2014;109:1328-1347.
- Mittal S, El-Serag HB, Sada YH, et al. Hepatocellular carcinoma in the absence of cirrhosis in United States veterans is associated with nonalcoholic fatty liver disease. Clin Gastroenterol Hepatol. 2016;14:124-131.
- Morgan RL, Baack B, Smith BD, et al. Eradication of hepatitis C virus infection and the development of hepatocellular carcinoma: a meta-analysis of observational studies. Ann Intern Med. 2013;158:329-337.
- Nault JC, Bioulac-Sage P, Zucman-Rossi J. Hepatocellular benign tumors-from molecular classification to personalized clinical care. Gastroenterology. 2013;144:888-902.
- Razumilava N, Gores GJ. Cholangiocarcinoma. Lancet. 2014;383:2168-2179.
- Rizvi S, Gores GJ. Pathogenesis, diagnosis, and management of cholangiocarcinoma. Gastroenterology. 2013;145:1215-1229.
- Siegel RL, Miller KD, Jemal A. Cancer statistics. CA Cancer J Clin. 2016;66:7-30.
BẢNG CHÚ GIẢI THUẬT NGỮ Y HỌC ANH VIỆT
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Hemangioma | /hɪˌmæn.dʒiˈoʊ.mə/ | U máu |
| 2 | Hepatic adenoma | /hɪˈpæt.ɪk ˌæd.əˈnoʊ.mə/ | U tuyến tế bào gan |
| 3 | Surgical resection | /ˈsɜːr.dʒɪ.kəl rɪˈsek.ʃən/ | Phẫu thuật cắt bỏ |
| 4 | Rupture | /ˈrʌp.tʃər/ | Vỡ, đứt |
| 5 | Malignancy | /məˈlɪɡ.nən.si/ | Bệnh ác tính |
| 6 | Cirrhosis | /səˈroʊ.sɪs/ | Xơ gan |
| 7 | Hepatocellular carcinoma (HCC) | /hɪˌpæt.oʊˈsel.jə.lər ˌkɑːr.sɪˈnoʊ.mə/ | Ung thư biểu mô tế bào gan |
| 8 | Hepatitis B virus (HBV) | /ˌhep.əˈtaɪ.tɪs biː ˈvaɪ.rəs/ | Virus viêm gan B |
| 9 | Hepatitis C virus (HCV) | /ˌhep.əˈtaɪ.tɪs siː ˈvaɪ.rəs/ | Virus viêm gan C |
| 10 | Advanced fibrosis | /ədˈvænst faɪˈbroʊ.sɪs/ | Xơ hóa tiến triển |
| 11 | Liver transplantation | /ˈlɪv.ər ˌtræns.plænˈteɪ.ʃən/ | Ghép gan |
| 12 | Cholangiocarcinoma (CC) | /koʊˌlæn.dʒi.oʊˌkɑːr.sɪˈnoʊ.mə/ | Ung thư đường mật |
| 13 | Neoadjuvant chemoradiation | /ˌniː.oʊˈædʒ.ə.vənt ˌkiː.moʊˌreɪ.diˈeɪ.ʃən/ | Hóa xạ trị tân bổ trợ |
| 14 | Perihilar | /ˌper.iˈhaɪ.lər/ | Rốn gan (quanh rốn gan) |
| 15 | Benign proliferation | /bɪˈnaɪn prəˌlɪf.əˈreɪ.ʃən/ | Sự tăng sinh lành tính |
| 16 | Hepatocytes | /ˈhep.ə.təˌsaɪts/ | Tế bào gan |
| 17 | Oral contraceptives (OCP) | /ˈɔːr.əl ˌkɑːn.trəˈsep.tɪvz/ | Thuốc tránh thai đường uống |
| 18 | Anabolic androgens | /ˌæn.əˈbɑː.lɪk ˈæn.drə.dʒənz/ | Androgen đồng hóa |
| 19 | Molecular subgroups | /məˈlek.jə.lər ˈsʌbˌɡruːps/ | Các phân nhóm phân tử |
| 20 | Genetic | /dʒəˈnet.ɪk/ | Di truyền |
| 21 | Phenotype | /ˈfiː.nəˌtaɪp/ | Kiểu hình |
| 22 | β-catenin activated | /ˈbeɪ.tə kəˈtiːnɪn ˈæk.tɪ.veɪ.tɪd/ | Kích hoạt β-catenin |
| 23 | Inflammatory | /ɪnˈflæm.əˌtɔːr.i/ | Dạng viêm |
| 24 | Malignant transformation | /məˈlɪɡ.nənt ˌtræns.fərˈmeɪ.ʃən/ | Chuyển dạng ác tính |
| 25 | Telangiectatic hepatic adenoma (THA) | /təˌlæn.dʒi.ekˈtæt.ɪk hɪˈpæt.ɪk ˌæd.əˈnoʊ.mə/ | U tuyến tế bào gan giãn mạch |
| 26 | Hormonal therapy | /hɔːrˈmoʊ.nəl ˈθer.ə.pi/ | Liệu pháp hormone |
| 27 | Obesity | /oʊˈbiː.sə.ti/ | Béo phì |
| 28 | Hepatic adenomatosis | /hɪˈpæt.ɪk ˌæd.əˌnoʊ.məˈtoʊ.sɪs/ | Bệnh đa u tuyến gan |
| 29 | Recurrence | /rɪˈkɜː.rəns/ | Tái phát |
| 30 | Metabolic syndrome | /ˌmet.əˈbɑː.lɪk ˈsɪn.droʊm/ | Hội chứng chuyển hóa |
| 31 | Focal nodular hyperplasia (FNH) | /ˈfoʊ.kəl ˈnɑː.dʒə.lər ˌhaɪ.pərˈpleɪ.ʒə/ | Tăng sản nốt khu trú |
| 32 | Right upper quadrant | /raɪt ˈʌp.ər ˈkwɑː.drənt/ | Hạ sườn phải |
| 33 | Hemoperitoneum | /ˌhiː.moʊˌper.ɪ.təˈniː.əm/ | Chảy máu trong ổ bụng |
| 34 | Hemorrhage | /ˈhem.ər.ɪdʒ/ | Xuất huyết |
| 35 | Computed tomography (CT) | /kəmˈpjuː.t̬əd təˈmɑː.ɡrə.fi/ | Chụp cắt lớp vi tính |
| 36 | Ultrasonography | /ˌʌl.trə.səˈnɑː.ɡrə.fi/ | Siêu âm |
| 37 | Magnetic resonance imaging (MRI) | /mæɡˈnet.ɪk ˈrez.ən.əns ˈɪm.ɪ.dʒɪŋ/ | Chụp cộng hưởng từ |
| 38 | Liver biopsy | /ˈlɪv.ər ˈbaɪ.ɑːp.si/ | Sinh thiết gan |
| 39 | Histologic examination | /ˌhɪs.təˈlɑː.dʒɪk ɪɡˌzæm.ɪˈneɪ.ʃən/ | Khám nghiệm mô học |
| 40 | Portal tracts | /ˈpɔːr.təl træks/ | Khoảng cửa |
| 41 | Estrogens | /ˈes.trə.dʒənz/ | Estrogen |
| 42 | Glycogen storage disease | /ˈɡlaɪ.kə.dʒən ˈstɔːr.ɪdʒ dɪˈziːz/ | Bệnh dự trữ glycogen |
| 43 | Spoke-wheel central stellate scar | /spoʊk wiːl ˈsen.trəl ˈstel.eɪt skɑːr/ | Sẹo trung tâm hình sao kiểu nan hoa |
| 44 | Clinically silent | /ˈklɪn.ɪ.kəl.i ˈsaɪ.lənt/ | Không có triệu chứng lâm sàng |
| 45 | Contrast-enhanced | /ˈkɑːn.træst ɪnˈhænst/ | Có cản quang |
| 46 | Radiographic features | /ˌreɪ.di.oʊˈɡræf.ɪk ˈfiː.tʃərz/ | Đặc điểm X-quang |
| 47 | Hepatic arteriogram | /hɪˈpæt.ɪk ɑːrˈtɪə.ri.əˌɡræm/ | Chụp động mạch gan |
| 48 | Needle biopsy | /ˈniː.dəl ˈbaɪ.ɑːp.si/ | Sinh thiết kim |
| 49 | Excisional biopsy | /ɪkˈsɪʒ.ən.əl ˈbaɪ.ɑːp.si/ | Sinh thiết cắt trọn |
| 50 | Embolization | /ˌem.bə.ləˈzeɪ.ʃən/ | Thuyên tắc mạch |
| 51 | Radiofrequency ablation (RFA) | /ˈreɪ.di.oʊˌfriː.kwən.si ˌæbˈleɪ.ʃən/ | Đốt sóng cao tần |
| 52 | Morbidity | /mɔːrˈbɪd.ə.ti/ | Tỷ lệ bệnh tật |
| 53 | Nodular regenerative hyperplasia (NRH) | /ˈnɑː.dʒə.lər rɪˈdʒen.ər.ə.tɪv ˌhaɪ.pərˈpleɪ.ʒə/ | Tăng sản nốt tái tạo |
| 54 | Autoimmune disorders | /ˌɔː.t̬oʊ.ɪˈmjuːn dɪˈsɔːr.dərz/ | Rối loạn tự miễn |
| 55 | Rheumatoid arthritis | /ˌruː.mə.tɔɪd ɑːrˈθraɪ.t̬ɪs/ | Viêm khớp dạng thấp |
| 56 | Myeloproliferative disorders | /ˌmaɪ.ə.loʊ.proʊˈlɪf.ər.ə.tɪv dɪˈsɔːr.dərz/ | Rối loạn tăng sinh tủy |
| 57 | Pathogenesis | /ˌpæθ.əˈdʒen.ə.sɪs/ | Sinh bệnh học |
| 58 | Obliterative portal venopathy | /əˈblɪt̬.ər.ə.tɪv ˈpɔːr.təl viːˈnɑː.pə.θi/ | Bệnh lý tĩnh mạch cửa tắc nghẽn |
| 59 | Thrombosis | /θrɑːmˈboʊ.sɪs/ | Huyết khối |
| 60 | Ischemia | /ɪˈskiː.mi.ə/ | Thiếu máu cục bộ |
| 61 | Presinusoidal portal hypertension | /ˌpriː.saɪ.nəˈsɔɪ.dəl ˈpɔːr.təl ˌhaɪ.pərˈten.ʃən/ | Tăng áp lực tĩnh mạch cửa trước xoang |
| 62 | Splenomegaly | /ˌspliː.noʊˈmeɡ.ə.li/ | Lách to |
| 63 | Hypersplenism | /ˌhaɪ.pərˈsplen.ɪ.zəm/ | Cường lách |
| 64 | Esophageal varices | /ɪˌsɑː.fəˈdʒiː.əl ˈver.əˌsiːz/ | Giãn tĩnh mạch thực quản |
| 65 | Hepatic synthetic function | /hɪˈpæt.ɪk sɪnˈθet.ɪk ˈfʌŋk.ʃən/ | Chức năng tổng hợp của gan |
| 66 | Endoscopic therapy | /ˌen.dəˈskɑː.pɪk ˈθer.ə.pi/ | Liệu pháp nội soi |
| 67 | Portal decompression | /ˈpɔːr.təl ˌdiː.kəmˈpreʃ.ən/ | Giải áp cửa |
| 68 | Adenomatous hyperplasia | /ˌæd.əˈnoʊ.mə.təs ˌhaɪ.pərˈpleɪ.ʒə/ | Tăng sản dạng tuyến |
| 69 | Dysplastic nodule | /dɪsˈplæs.tɪk ˈnɑː.dʒuːl/ | Nốt loạn sản |
| 70 | Submassive hepatic necrosis | /sʌbˈmæs.ɪv hɪˈpæt.ɪk nəˈkroʊ.sɪs/ | Hoại tử gan bán cấp |
| 71 | Premalignant | /ˌpriː.məˈlɪɡ.nənt/ | Tiền ác tính |
| 72 | Percutaneous ablation therapy | /ˌpɜːr.kjuːˈteɪ.ni.əs ˌæbˈleɪ.ʃən ˈθer.ə.pi/ | Liệu pháp đốt u qua da |
| 73 | Surveillance | /sərˈveɪ.ləns/ | Giám sát, theo dõi |
| 74 | Perihilar region | /ˌper.iˈhaɪ.lər ˈriː.dʒən/ | Vùng rốn gan |
| 75 | Endothelial lining | /ˌen.doʊˈθiː.li.əl ˈlaɪ.nɪŋ/ | Lớp lót nội mô |
| 76 | Fibrous stroma | /ˈfaɪ.brəs ˈstroʊ.mə/ | Mô đệm sợi |
| 77 | Cavernous | /ˈkæv.ər.nəs/ | Dạng hang |
| 78 | Thrombocytopenia | /ˌθrɑːm.boʊˌsaɪ.təˈpiː.ni.ə/ | Giảm tiểu cầu |
| 79 | Kasabach-Merritt syndrome | /ˈkæs.ə.bæk ˈmer.ɪt ˈsɪn.droʊm/ | Hội chứng Kasabach-Merritt |
| 80 | Bile duct adenoma | /baɪl dʌkt ˌæd.əˈnoʊ.mə/ | U tuyến ống mật |
| 81 | Biliary microhamartoma | /ˈbɪl.i.er.i ˌmaɪ.kroʊ.hæm.ɑːrˈtoʊ.mə/ | U mô thừa vi thể đường mật |
| 82 | von Meyenburg complex | /vɑːn ˈmaɪ.ən.bɜːrɡ ˈkɑːm.pleks/ | Phức hợp von Meyenburg |
| 83 | Polycystic disease | /ˌpɑː.liˈsɪs.tɪk dɪˈziːz/ | Bệnh đa nang |
| 84 | Congenital hepatic fibrosis | /kənˈdʒen.ɪ.təl hɪˈpæt.ɪk faɪˈbroʊ.sɪs/ | Xơ gan bẩm sinh |
| 85 | Caroli disease | /kəˈroʊ.li dɪˈziːz/ | Bệnh Caroli |
| 86 | Biliary cystadenoma | /ˈbɪl.i.er.i ˌsɪs.tæd.əˈnoʊ.mə/ | U nang tuyến đường mật |
| 87 | Multiloculated cyst | /ˌmʌl.tɪˈlɑː.kjəˌleɪ.tɪd sɪst/ | Nang đa thùy |
| 88 | Biliary cystadenocarcinoma | /ˈbɪl.i.er.i ˌsɪs.tæd.ə.noʊˌkɑːr.sɪˈnoʊ.mə/ | Ung thư biểu mô nang tuyến đường mật |
| 89 | Biliary papillomatosis | /ˈbɪl.i.er.i ˌpæp.ɪ.loʊ.məˈtoʊ.sɪs/ | Bệnh u nhú đường mật |
| 90 | Adenocarcinoma | /ˌæd.ə.noʊˌkɑːr.sɪˈnoʊ.mə/ | Ung thư biểu mô tuyến |
| 91 | Angiomyolipoma | /ˌæn.dʒi.oʊˌmaɪ.oʊ.laɪˈpoʊ.mə/ | U cơ mỡ mạch |
| 92 | Fibroma | /faɪˈbroʊ.mə/ | U xơ |
| 93 | Infantile hemangioendothelioma | /ˈɪn.fənˌtaɪl hiˌmæn.dʒi.oʊˌen.doʊˌθiː.liˈoʊ.mə/ | U nội mô mạch máu trẻ sơ sinh |
| 94 | High-output heart failure | /haɪ ˈaʊt.pʊt hɑːrt ˈfeɪ.ljər/ | Suy tim cung lượng cao |
| 95 | Inflammatory pseudotumor | /ɪnˈflæm.əˌtɔːr.i ˈsuː.doʊˌtuː.mər/ | U giả viêm |
| 96 | Leiomyoma | /ˌlaɪ.oʊ.maɪˈoʊ.mə/ | U cơ trơn |
| 97 | Lipoma | /laɪˈpoʊ.mə/ | U mỡ |
| 98 | Mesenchymal hamartoma | /ˌmez.ənˈkaɪ.məl ˌhæm.ɑːrˈtoʊ.mə/ | U mô thừa trung mô |
| 99 | Metastatic disease | /ˌmet.əˈstæt.ɪk dɪˈziːz/ | Bệnh di căn |
| 100 | Epidemiology | /ˌep.əˌdiː.miˈɑː.lə.dʒi/ | Dịch tễ học |
| 101 | Incidence | /ˈɪn.sɪ.dəns/ | Tỷ lệ mắc mới |
| 102 | Median age | /ˈmiː.di.ən eɪdʒ/ | Tuổi trung vị |
| 103 | Etiologic factor | /ˌiː.ti.əˈlɑː.dʒɪk ˈfæk.tər/ | Yếu tố căn nguyên |
| 104 | Oncogenes | /ˈɑːŋ.koʊˌdʒiːnz/ | Gen sinh ung |
| 105 | Tumor suppressor genes | /ˈtuː.mər səˈpres.ər dʒiːnz/ | Gen đè nén khối u |
| 106 | Transactivator | /ˌtrænsˈæk.tɪ.veɪ.tər/ | Chất hoạt hóa phiên mã |
| 107 | Host genome | /hoʊst ˈdʒiː.noʊm/ | Bộ gen vật chủ |
| 108 | Cofactor | /ˈkoʊˌfæk.tər/ | Đồng yếu tố |
| 109 | Hemochromatosis | /ˌhiː.moʊˌkroʊ.məˈtoʊ.sɪs/ | Bệnh nhiễm sắc tố sắt mô |
| 110 | Alpha-1 antitrypsin deficiency | /ˈæl.fə wʌn ˌæn.tiˈtrɪp.sɪn dɪˈfɪʃ.ən.si/ | Thiếu hụt Alpha-1 antitrypsin |
| 111 | Hereditary tyrosinemia | /həˈred.ɪˌter.i ˌtaɪ.roʊ.sɪˈniː.mi.ə/ | Bệnh tyrosinemia di truyền |
| 112 | Environmental toxins | /ɪnˌvaɪ.rənˈmen.təl ˈtɑːk.sɪnz/ | Độc tố môi trường |
| 113 | Aflatoxin | /ˌæf.ləˈtɑːk.sɪn/ | Aflatoxin |
| 114 | Hepatocarcinogenic | /hɪˌpæt.oʊˌkɑːr.sɪ.noʊˈdʒen.ɪk/ | Gây ung thư gan |
| 115 | Nonalcoholic fatty liver disease (NAFLD) | /nɑːnˌæl.kəˈhɑː.lɪk ˈfæt.i ˈlɪv.ər dɪˈziːz/ | Bệnh gan nhiễm mỡ không do rượu |
| 116 | Paraneoplastic manifestations | /ˌper.əˌniː.oʊˈplæs.tɪk ˌmæn.ɪ.fesˈteɪ.ʃənz/ | Biểu hiện cận ung thư |
| 117 | Hypoglycemia | /ˌhaɪ.poʊ.ɡlaɪˈsiː.mi.ə/ | Hạ đường huyết |
| 118 | Erythrocytosis | /ɪˌrɪθ.roʊ.saɪˈtoʊ.sɪs/ | Tăng hồng cầu |
| 119 | Hypercholesterolemia | /ˌhaɪ.pər.kəˌles.tər.əˈliː.mi.ə/ | Tăng cholesterol máu |
| 120 | Hypodense lesions | /ˌhaɪ.poʊˈdens ˈliː.ʒənz/ | Tổn thương giảm âm/giảm tỷ trọng |
| 121 | Multiphasic CT | /ˌmʌl.tiˈfeɪ.zɪk siː tiː/ | CT đa thì |
| 122 | Arterial enhancement | /ɑːrˈtɪə.ri.əl ɪnˈhæns.mənt/ | Tăng quang động mạch |
| 123 | Venous washout | /ˈviː.nəs ˈwɑːʃ.aʊt/ | Thải thuốc tĩnh mạch |
| 124 | Serologic markers | /ˌsɪər.əˈlɑː.dʒɪk ˈmɑːr.kərz/ | Dấu ấn huyết thanh |
| 125 | Alpha fetoprotein (AFP) | /ˈæl.fə ˈfiː.toʊˌproʊ.tiːn/ | Alpha fetoprotein |
| 126 | Lectin-bound fraction | /ˈlek.tɪn baʊnd ˈfræk.ʃən/ | Phần gắn với lectin |
| 127 | Fibrolamellar HCC | /ˌfaɪ.broʊ.ləˈmel.ər eɪtʃ siː siː/ | HCC thể sợi-lá |
| 128 | Steatohepatitis | /ˌstiː.ə.toʊˌhep.əˈtaɪ.tɪs/ | Viêm gan nhiễm mỡ |
| 129 | Segmentectomy | /ˌseɡ.mənˈtek.tə.mi/ | Cắt phân thùy (gan) |
| 130 | Enucleation | /iˌnuː.kliˈeɪ.ʃən/ | Bóc nhân (u) |
| 131 | Milan criteria | /mɪˈlɑːn kraɪˈtɪə.ri.ə/ | Tiêu chuẩn Milan |
| 132 | Extrahepatic spread | /ˌek.strə.hɪˈpæt.ɪk spred/ | Lan rộng ngoài gan |
| 133 | Vascular invasion | /ˈvæs.kjə.lər ɪnˈveɪ.ʒən/ | Xâm lấn mạch máu |
| 134 | Microwave ablation | /ˈmaɪ.kroʊ.weɪv ˌæbˈleɪ.ʃən/ | Đốt vi sóng |
| 135 | Absolute ethanol | /ˈæb.sə.luːt ˈeθ.ə.nɑːl/ | Cồn tuyệt đối |
| 136 | Tumor necrosis | /ˈtuː.mər nəˈkroʊ.sɪs/ | Hoại tử khối u |
| 137 | Decompensated cirrhosis | /ˌdiː.kəmˈpen.seɪ.tɪd səˈroʊ.sɪs/ | Xơ gan mất bù |
| 138 | Transcatheter arterial chemoembolization (TACE) | /ˌtrænsˈkæθ.ə.tər ɑːrˈtɪə.ri.əl ˌkiː.moʊˌem.bə.ləˈzeɪ.ʃən/ | Nút mạch hóa chất qua động mạch |
| 139 | Chemotherapeutic agents | /ˌkiː.moʊˌθer.əˈpjuː.tɪk ˈeɪ.dʒənts/ | Tác nhân hóa trị |
| 140 | Drug-eluting beads | /drʌɡ ɪˈluː.tɪŋ biːdz/ | Hạt mang thuốc |
| 141 | Targeted molecular therapies | /ˈtɑːr.ɡə.tɪd məˈlek.jə.lər ˈθer.ə.piz/ | Các liệu pháp phân tử nhắm mục tiêu |
| 142 | Multikinase inhibitor | /ˌmʌl.tiˈkaɪ.neɪs ɪnˈhɪb.ɪ.tər/ | Chất ức chế đa kinase |
| 143 | Sorafenib | /səˈræf.ə.nɪb/ | Sorafenib |
| 144 | Regorafenib | /ˌreɡ.əˈræf.ə.nɪb/ | Regorafenib |
| 145 | Systemic chemotherapy | /sɪˈstem.ɪk ˌkiː.moʊˈθer.ə.pi/ | Hóa trị toàn thân |
| 146 | Regional chemotherapy | /ˈriː.dʒən.əl ˌkiː.moʊˈθer.ə.pi/ | Hóa trị tại vùng |
| 147 | Cisplatin | /sɪsˈplæt.ɪn/ | Cisplatin |
| 148 | HBV vaccination | /eɪtʃ biː viː ˌvæk.səˈneɪ.ʃən/ | Tiêm chủng HBV |
| 149 | Antiviral treatment | /ˌæn.tiˈvaɪ.rəl ˈtriːt.mənt/ | Điều trị kháng virus |
| 150 | Nucleos(t)ide analogues | /ˈnuː.kli.əˌsaɪd ˈæn.ə.lɑːɡz/ | Các chất tương tự Nucleos(t)ide |
| 151 | Primary sclerosing cholangitis | /ˈpraɪ.mer.i ˈsklɪə.roʊ.sɪŋ ˌkoʊ.lænˈdʒaɪ.tɪs/ | Viêm đường mật xơ cứng nguyên phát |
| 152 | Klatskin tumor | /ˈklæts.kɪn ˈtuː.mər/ | U Klatskin |
| 153 | Biliary obstruction | /ˈbɪl.i.er.i əbˈstrʌk.ʃən/ | Tắc mật |
| 154 | Pruritus | /prʊˈraɪ.təs/ | Ngứa |
| 155 | Jaundice | /ˈdʒɔːn.dɪs/ | Vàng da |
| 156 | Ampulla of Vater | /æmˈpʊl.ə əv ˈvɑː.tər/ | Bóng Vater |
| 157 | Tumor seeding | /ˈtuː.mər ˈsiː.dɪŋ/ | Gieo rắc khối u |
| 158 | Fluorescence in situ hybridization (FISH) | /flɔːˈres.əns ɪn ˈsaɪ.tuː ˌhaɪ.brɪ.dəˈzeɪ.ʃən/ | Lai tại chỗ phát huỳnh quang |
| 159 | Cytology | /saɪˈtɑː.lə.dʒi/ | Tế bào học |
| 160 | Carbohydrate antigen (CA) 19-9 | /ˌkɑːr.boʊˈhaɪ.dreɪt ˈæn.tɪ.dʒən naɪnˈtiːn naɪn/ | Kháng nguyên carbohydrate 19-9 |
| 161 | Whipple procedure | /ˈwɪp.əl prəˈsiː.dʒər/ | Phẫu thuật Whipple |
| 162 | Gemcitabine | /dʒemˈsaɪ.tə.biːn/ | Gemcitabine |
| 163 | Pediatric tumors | /ˌpiː.diˈæt.rɪk ˈtuː.mərz/ | Các khối u ở trẻ em |
| 164 | Hepatoblastoma | /hɪˌpæt.oʊ.blæsˈtoʊ.mə/ | U nguyên bào gan |
| 165 | Embryonal tumor | /ˌem.briˈɑːn.əl ˈtuː.mər/ | U phôi thai |
| 166 | Hepatoblast | /ˈhep.ə.təˌblæst/ | Nguyên bào gan |
| 167 | Abdominal distention | /æbˈdɑː.mə.nəl dɪˈsten.ʃən/ | Chướng bụng |
| 168 | Epithelial | /ˌep.əˈθiː.li.əl/ | Biểu mô |
| 169 | Small-cell undifferentiated | /smɔːl sel ˌʌnˌdɪf.əˈren.ʃi.eɪ.tɪd/ | Tế bào nhỏ không biệt hóa |
| 170 | Embryonal sarcoma | /ˌem.briˈɑːn.əl sɑːrˈkoʊ.mə/ | Sarcoma phôi |
| 171 | Angiosarcoma | /ˌæn.dʒi.oʊ.sɑːrˈkoʊ.mə/ | Sarcoma mạch máu |
| 172 | Embryonal rhabdomyosarcoma | /ˌem.briˈɑːn.əl ˌræb.doʊˌmaɪ.oʊ.sɑːrˈkoʊ.mə/ | Rhabdomyosarcoma phôi |
| 173 | Epithelioid hemangioendothelioma | /ˌep.əˈθiː.li.ɔɪd hiˌmæn.dʒi.oʊˌen.doʊˌθiː.liˈoʊ.mə/ | U nội mô mạch máu dạng biểu mô |
| 174 | Soft tissue tumor | /sɑːft ˈtɪʃ.uː ˈtuː.mər/ | U mô mềm |
| 175 | Vascular origin | /ˈvæs.kjə.lər ˈɔːr.ɪ.dʒɪn/ | Nguồn gốc mạch máu |
| 176 | Factor VIII | /ˈfæk.tər eɪt/ | Yếu tố VIII |
| 177 | Primary hepatic lymphoma | /ˈpraɪ.mer.i hɪˈpæt.ɪk lɪmˈfoʊ.mə/ | Lymphoma gan nguyên phát |
| 178 | B-cell origin | /biː sel ˈɔːr.ɪ.dʒɪn/ | Nguồn gốc tế bào B |
| 179 | Human immunodeficiency virus (HIV) | /ˈhjuː.mən ɪˌmjuː.noʊ.dɪˈfɪʃ.ən.si ˈvaɪ.rəs/ | Virus suy giảm miễn dịch ở người |
| 180 | Acquired immunodeficiency syndrome (AIDS) | /əˈkwaɪərd ɪˌmjuː.noʊ.dɪˈfɪʃ.ən.si ˈsɪn.droʊm/ | Hội chứng suy giảm miễn dịch mắc phải |
| 181 | Vinyl chloride monomers | /ˈvaɪ.nəl ˈklɔːr.aɪd ˈmɑː.nə.mərz/ | Vinyl chloride monomer |
| 182 | Thorotrast | /ˈθɔːr.oʊ.træst/ | Thorotrast |
| 183 | Diagnostic approach | /ˌdaɪ.əɡˈnɑːs.tɪk əˈproʊtʃ/ | Tiếp cận chẩn đoán |
| 184 | Noncirrhotic | /nɑːn.səˈrɑː.t̬ɪk/ | Không xơ gan |
| 185 | Cystic | /ˈsɪs.tɪk/ | Dạng nang |
| 186 | Solid | /ˈsɑː.lɪd/ | Dạng đặc |
| 187 | Simple benign cyst | /ˈsɪm.pəl bɪˈnaɪn sɪst/ | Nang lành tính đơn giản |
| 188 | Echinococcal | /ˌek.aɪ.noʊˈkɑːk.əl/ | Do sán dây chó |
| 189 | Tagged red blood cell scan | /tæɡd red blʌd sel skæn/ | Xạ hình hồng cầu đánh dấu |
| 190 | Downstaging | /ˌdaʊnˈsteɪ.dʒɪŋ/ | Hạ giai đoạn |
| 191 | Carcinogens | /kɑːrˈsɪn.ə.dʒənz/ | Chất gây ung thư |
| 192 | Chronic inflammation | /ˈkrɑː.nɪk ˌɪn.fləˈmeɪ.ʃən/ | Viêm mạn tính |
| 193 | Asymptomatic | /ˌeɪ.sɪmp.təˈmæt.ɪk/ | Không có triệu chứng |
| 194 | Biopsy | /ˈbaɪ.ɑːp.si/ | Sinh thiết |
| 195 | Prognosis | /prɑːɡˈnoʊ.sɪs/ | Tiên lượng |
| 196 | Curative | /ˈkjʊər.ə.tɪv/ | Chữa khỏi |
| 197 | Palliative | /ˈpæl.i.ə.tɪv/ | Chăm sóc giảm nhẹ |
| 198 | Resectable | /rɪˈsek.tə.bəl/ | Có thể cắt bỏ |
| 199 | Unresectable | /ˌʌn.rɪˈsek.tə.bəl/ | Không thể cắt bỏ |
| 200 | Metastasis | /məˈtæs.tə.sɪs/ | Di căn |
