[Sách dịch] Sổ tay Bệnh Gan – Handbook of Liver Disease – (C) NXB Elsevier, 2022
Dịch và chú giải: Ths.Bs. Lê Đình Sáng
CHƯƠNG 28. Bệnh Gan U Hạt
Granulomatous Liver Disease
Jay H. Lefkowitch MD
Handbook of Liver Disease, Chapter 28, 372-382
NHỮNG ĐIỂM CHÍNH
|
Tổng quan về U hạt
ĐỊNH NGHĨA VÀ CƠ CHẾ BỆNH SINH
- U hạt là những cụm tổn thương dạng nốt tròn, kích thước 1-2 mm, bao gồm các đại thực bào được hoạt hóa, tế bào lympho T và các tế bào miễn dịch khác. Chúng có thể xâm nhập vào nhiều mô, bao gồm cả gan, để phản ứng với một kháng nguyên khó tiêu hóa hoặc kháng nguyên lạ, hoặc như một biểu hiện của phản ứng miễn dịch không mong muốn đối với một loại thuốc, tổn thương đường mật (ví dụ, PBC), hoặc các yếu tố khác (Hình 28.1).
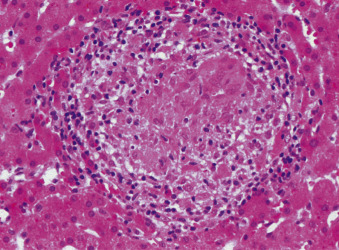 Hình 28.1: Mô bệnh học của một u hạt gan không hoại tử bã đậu (bệnh sarcoidosis). Các đại thực bào dạng biểu mô chiếm vị trí trung tâm của u hạt với các tế bào lympho phân tán ở ngoại vi (nhuộm hematoxylin và eosin [H&E]).
Hình 28.1: Mô bệnh học của một u hạt gan không hoại tử bã đậu (bệnh sarcoidosis). Các đại thực bào dạng biểu mô chiếm vị trí trung tâm của u hạt với các tế bào lympho phân tán ở ngoại vi (nhuộm hematoxylin và eosin [H&E]). - Các tế bào miễn dịch chính trong u hạt là các đại thực bào được hoạt hóa giống tế bào biểu mô (đại thực bào dạng biểu mô); tế bào T CD4+ (tế bào lympho T hỗ trợ [Th]); và đôi khi là các tế bào khổng lồ đa nhân phát triển từ sự hợp nhất của các đại thực bào.
- Nguyên nhân gây ra u hạt ảnh hưởng đến các tế bào miễn dịch cấu thành và các sản phẩm được tiết ra: tế bào T hỗ trợ loại 1 (Th1) và các cytokine chiếm ưu thế trong u hạt do vi khuẩn lao, trong khi tế bào T hỗ trợ loại 2 (Th2) và các cytokine chiếm ưu thế trong u hạt do sán máng (Hình 28.2).
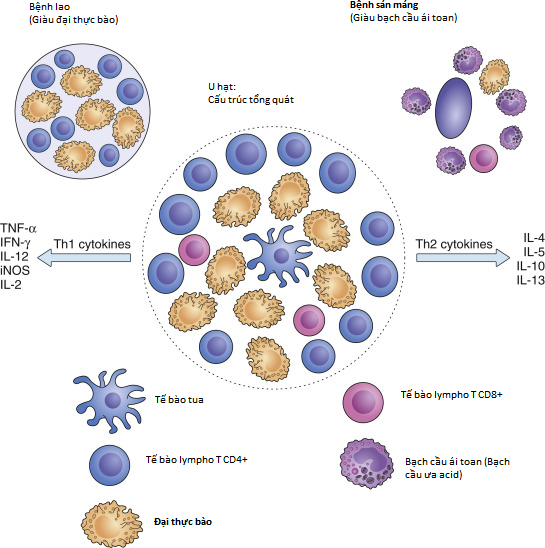 Hình 28.2: Đặc điểm cấu trúc và chức năng tổng quát và chuyên biệt của u hạt ở gan. Các thành phần tế bào của u hạt gan được minh họa ở phía dưới. Lưu ý rằng các u hạt giàu đại thực bào trong bệnh lao cho thấy phản ứng lympho bào chiếm ưu thế của T helper loại 1 (Th1), với sự giải phóng các cytokine Th1. Ngược lại, trong bệnh sán máng, số lượng bạch cầu ái toan tăng lên trong u hạt (được trung gian bởi sự tiết interleukin 5 [IL-5]). Ngoài ra, sự giải phóng IL-13 trong bệnh sán máng là một yếu tố quan trọng dẫn đến xơ hóa khoảng cửa trong bệnh này. IFN-γ, interferon-gamma; iNOS, nitric oxide synthetase cảm ứng; TNF-α, yếu tố hoại tử khối u alpha.
Hình 28.2: Đặc điểm cấu trúc và chức năng tổng quát và chuyên biệt của u hạt ở gan. Các thành phần tế bào của u hạt gan được minh họa ở phía dưới. Lưu ý rằng các u hạt giàu đại thực bào trong bệnh lao cho thấy phản ứng lympho bào chiếm ưu thế của T helper loại 1 (Th1), với sự giải phóng các cytokine Th1. Ngược lại, trong bệnh sán máng, số lượng bạch cầu ái toan tăng lên trong u hạt (được trung gian bởi sự tiết interleukin 5 [IL-5]). Ngoài ra, sự giải phóng IL-13 trong bệnh sán máng là một yếu tố quan trọng dẫn đến xơ hóa khoảng cửa trong bệnh này. IFN-γ, interferon-gamma; iNOS, nitric oxide synthetase cảm ứng; TNF-α, yếu tố hoại tử khối u alpha. - U hạt tiến triển thông qua việc sản xuất các sản phẩm tiết (cytokine và chemokine) bởi các tế bào cấu thành của chúng (interferon-gamma và interleukin-2 từ tế bào lympho Th), sự gia tăng số lượng đại thực bào và tế bào T, và sự chuyên biệt hóa của đại thực bào để tiêu hóa kháng nguyên (Hình 28.3).
- Cuối cùng, u hạt có thể tồn tại, tự khỏi, hoặc trải qua quá trình xơ hóa hay vôi hóa.
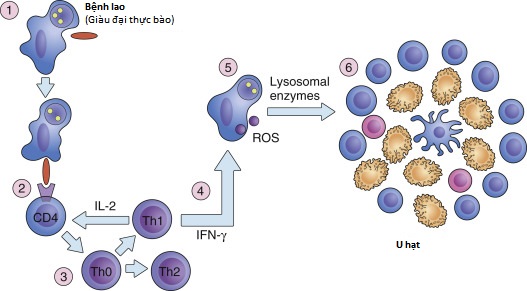
Hình 28.3: Sơ đồ về cơ chế bệnh sinh của u hạt. Tiếp xúc với kháng nguyên (ví dụ, Mycobacteria) được xử lý bởi các tế bào trình diện kháng nguyên (APC). Các tế bào T CD4+ nhận diện kháng nguyên được trình diện và được hoạt hóa để tiết ra interferon-gamma (IFN-γ) và interleukin-2 (IL-2), các chất này hoạt hóa đại thực bào. Các đại thực bào được hoạt hóa biến đổi thành các tế bào dạng biểu mô và tế bào khổng lồ đa nhân, đồng thời giải phóng yếu tố hoại tử khối u alpha (TNF-α), một cytokine quan trọng trong việc duy trì cấu trúc của u hạt.
CÁC LOẠI HÌNH THÁI
Một số loại u hạt được mô tả trong bệnh gan và được phân loại dựa trên các đặc điểm mô học và thành phần cấu tạo của chúng (Bảng 28.1). Sự hiện diện của nhiều bạch cầu ái toan trong u hạt đòi hỏi phải loại trừ tổn thương gan do thuốc (DILI) và nhiễm ký sinh trùng.
Bảng 28.1: Các loại U hạt ở Gan
| Loại | Đặc điểm |
|---|---|
| Dạng biểu mô | Bao gồm các đại thực bào dạng biểu mô, tế bào lympho, tế bào khổng lồ đa nhân; đặc trưng của bệnh sarcoidosis, lao |
| Dạng mô bào | Các cụm mô bào (đại thực bào) lỏng lẻo, ranh giới không rõ; thấy trong bệnh viêm đường mật tiên phát |
| Vòng fibrin | Không bào trung tâm, vòng fibrin, đại thực bào dạng biểu mô, tế bào lympho; thấy trong sốt Q |
| Dạng xơ hóa | Mô sợi hyalin hóa; thấy trong bệnh sarcoidosis giai đoạn cuối, lao |
| U hạt mỡ | Các không bào mỡ, đại thực bào, tế bào lympho; thấy trong gan nhiễm mỡ, phơi nhiễm dầu khoáng |
| Hoại tử | Hoại tử trung tâm (bã đậu); đặc trưng của bệnh lao |
TỶ LỆ MẮC VÀ VỊ TRÍ
- U hạt được tìm thấy trong 2.4% đến 14.6% các mẫu sinh thiết gan, theo các cuộc khảo sát của McCluggage và Sloan (1994) và Martin-Blondel và cộng sự (2010), mặc dù con số 10% thường được trích dẫn.
- U hạt có thể được tìm thấy ở bất kỳ vị trí vi thể nào sau đây trong gan, đơn độc hoặc kết hợp:
- Trong tiểu thùy (lao, sarcoidosis, do thuốc)
- Khoảng cửa/quanh khoảng cửa (sarcoidosis)
- Quanh ống mật (viêm đường mật tiên phát – PBC)
- Quanh tĩnh mạch (u hạt mỡ do dầu khoáng)
- Quanh động mạch và trong động mạch (phenytoin)
Nguyên nhân gây U hạt ở Gan
Nguyên nhân là đa yếu tố; các nguyên nhân chính và ví dụ được trình bày trong Bảng 28.2.
Bảng 28.2: Nguyên nhân gây U hạt ở Gan
| Nguyên nhân | Nguyên nhân cụ thể |
|---|---|
| Nhiễm trùng | Virus: Cytomegalovirus, tăng bạch cầu đơn nhân nhiễm trùng, nhiễm virus viêm gan C.
Vi khuẩn: Brucellosis, lao. Rickettsia: Sốt Q. Xoắn khuẩn: Nhiễm Treponema pallidum. Nấm: Histoplasmosis. Ký sinh trùng: Bệnh sán máng (Schistosomiasis). |
| Viêm đường mật tiên phát | Phổ biến nhất ở các giai đoạn sớm |
| Dị vật | Chỉ khâu, bột talc |
| Bệnh hệ thống | Sarcoidosis, bệnh Crohn |
| Thuốc | Allopurinol, phenytoin, penicillin |
| Tân sinh | U lympho Hodgkin |
Đặc điểm Lâm sàng và Sinh hóa
TRIỆU CHỨNG VÀ DẤU HIỆU
Thường bao gồm các triệu chứng sau:
- Đau bụng
- Sút cân
- Mệt mỏi
- Ớn lạnh
- Gan to
- Lách to
- Hạch to
- Sốt không rõ nguyên nhân
ĐẶC ĐIỂM SINH HÓA GAN
- Mô hình xét nghiệm sinh hóa gan là của bệnh lý thâm nhiễm.
- Tăng phosphatase kiềm là đặc trưng: cao gấp 3 đến 10 lần mức bình thường.
- Nồng độ aminotransferase huyết thanh thường bình thường hoặc chỉ tăng nhẹ.
- Các chỉ số xét nghiệm sinh hóa gan có thể hoàn toàn bình thường.
Chẩn đoán
- Khai thác kỹ lưỡng tiền sử, đặc biệt là việc sử dụng thuốc.
- Các xét nghiệm trong huyết thanh nên bao gồm:
- Xét nghiệm sinh hóa gan
- Kháng thể kháng ty thể (AMA) để loại trừ PBC
- Men chuyển angiotensin (ACE) (tăng trong bệnh sarcoidosis)
- Xét nghiệm chẩn đoán hình ảnh (siêu âm, chụp cắt lớp vi tính, chụp cộng hưởng từ) có thể cho thấy gan to, lách to hoặc các tổn thương khu trú trong gan (Hình 28.3).
- Sinh thiết gan là tiêu chuẩn vàng để chẩn đoán.
- Nhuộm đặc biệt các mẫu sinh thiết gan rất hữu ích:
- Nhuộm kháng acid cho vi khuẩn lao (mycobacteria)
- Nhuộm bạc cho nấm
- Nuôi cấy mô gan để tìm vi khuẩn lao và nấm.
- Phản ứng chuỗi polymerase (PCR) đối với mô gan để tìm vi khuẩn lao.
- Mặc dù đã thực hiện chẩn đoán toàn diện, nguyên nhân của u hạt ở gan vẫn chưa được xác định ở 25% đến 50% bệnh nhân.
Các Nguyên nhân Cụ thể của U hạt ở Gan và Đặc điểm Mô bệnh học
BỆNH SARCOIDOSIS (xem thêm Chương 23)
- Gan bị ảnh hưởng ở 50% đến 65% bệnh nhân mắc bệnh sarcoidosis (Hình 28.4).
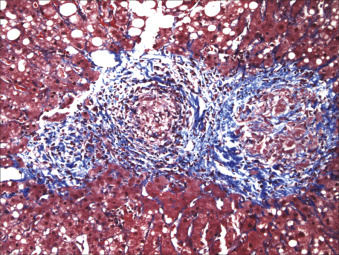 Hình 28.4: Mô bệnh học của các u hạt cụm ở khoảng cửa và quanh khoảng cửa trong một mẫu sinh thiết gan từ bệnh nhân mắc bệnh sarcoidosis. U hạt sarcoid thường dẫn đến xơ hóa hyalin (hiển thị dưới dạng các sợi collagen nhuộm màu xanh lam tăng lên bao quanh u hạt) (nhuộm trichrome).
Hình 28.4: Mô bệnh học của các u hạt cụm ở khoảng cửa và quanh khoảng cửa trong một mẫu sinh thiết gan từ bệnh nhân mắc bệnh sarcoidosis. U hạt sarcoid thường dẫn đến xơ hóa hyalin (hiển thị dưới dạng các sợi collagen nhuộm màu xanh lam tăng lên bao quanh u hạt) (nhuộm trichrome). - U hạt không hoại tử bã đậu, có thể chứa các thể vùi (thể sao và thể Schaumann), và có thể nằm trong nhu mô tiểu thùy cũng như trong hoặc gần khoảng cửa.
- Các đặc điểm bệnh học khác có thể được nhìn thấy, như được mô tả bởi Devaney và cộng sự (1993):
- Ứ mật mạn tính trong gan do phá hủy ống mật
- Tổn thương ống mật giống như trong bệnh viêm đường mật tiên phát (PBC)
- Xơ hóa quanh ống mật giống như trong bệnh viêm đường mật xơ cứng nguyên phát
- Viêm đường mật mủ
- Viêm tĩnh mạch u hạt
- Viêm gan, bao gồm thâm nhiễm tế bào lympho và tương bào ở khoảng cửa và tiểu thùy kèm theo hoại tử tế bào gan
- Hiếm khi có xơ gan
BỆNH LAO (xem thêm Chương 31)
- Hoại tử bã đậu được thấy trong 29% mẫu sinh thiết gan và 78% mẫu tử thiết trong nhiễm Mycobacteria tuberculosis (Hình 28.5).
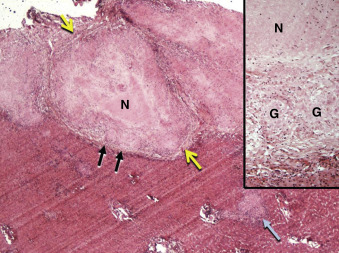 Hình 28.5: Mô bệnh học của lao gan. Mẫu sinh thiết gan hình nêm này cho thấy một số u lao (các mũi tên màu vàng chỉ ranh giới các u lao). Lưu ý hoại tử bã đậu (N) ở trung tâm của u lao, và một số u hạt còn nguyên vẹn (G) ở ngoại vi (mũi tên đen). Vùng hoại tử và các u hạt được hiển thị ở độ phóng đại cao hơn trong hình ảnh chèn (H&E).
Hình 28.5: Mô bệnh học của lao gan. Mẫu sinh thiết gan hình nêm này cho thấy một số u lao (các mũi tên màu vàng chỉ ranh giới các u lao). Lưu ý hoại tử bã đậu (N) ở trung tâm của u lao, và một số u hạt còn nguyên vẹn (G) ở ngoại vi (mũi tên đen). Vùng hoại tử và các u hạt được hiển thị ở độ phóng đại cao hơn trong hình ảnh chèn (H&E). - Nhuộm kháng acid hiếm khi dương tính (<10% các trường hợp đã được chứng minh).
- U hạt do lao có thể được tìm thấy khắp nhu mô gan.
- Vỡ vào đường mật có thể dẫn đến viêm đường mật do lao.
BỆNH SÁN MÁNG (xem thêm Chương 31)
- Xơ hóa khoảng cửa dày đặc thấy trên đại thể trong bệnh sán máng giai đoạn tiến triển được gọi là xơ hóa hình tẩu thuốc (Symmers clay pipestem fibrosis).
- Trứng sán máng đến các nhánh nhỏ của tĩnh mạch cửa, nơi các u hạt được hình thành, với một vành bạch cầu ái toan ở ngoại vi (Hình 28.6).
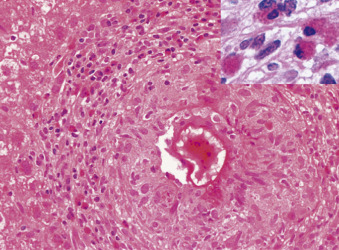 Hình 28.6: Mô bệnh học của một u hạt do sán máng. Trung tâm của u hạt chứa một quả trứng với ấu trùng miracidium, được bao quanh bởi nhiều đại thực bào. Vùng ngoại vi của u hạt cho thấy các tế bào lympho và bạch cầu ái toan. Thành phần bạch cầu ái toan được làm nổi bật trong hình ảnh chèn, phía trên bên phải (H&E).
Hình 28.6: Mô bệnh học của một u hạt do sán máng. Trung tâm của u hạt chứa một quả trứng với ấu trùng miracidium, được bao quanh bởi nhiều đại thực bào. Vùng ngoại vi của u hạt cho thấy các tế bào lympho và bạch cầu ái toan. Thành phần bạch cầu ái toan được làm nổi bật trong hình ảnh chèn, phía trên bên phải (H&E). - Sắc tố hemozoin màu đen mịn (có nguồn gốc từ sự phân hủy hemoglobin bởi giun trưởng thành) có thể được nhìn thấy dưới kính hiển vi trong các đại thực bào bên trong u hạt, khoảng cửa và các xoang gan.
- Bệnh nhân mắc bệnh sán máng nên được xét nghiệm nhiễm virus viêm gan B và C do tính phổ biến chung trong vùng dịch tễ và sự đóng góp của nhiễm virus vào bệnh lý đi kèm.
HỘI CHỨNG SUY GIẢM MIỄN DỊCH MẮC PHẢI (xem thêm Chương 27)
- Nên thực hiện nhuộm kháng acid và nhuộm bạc khi tìm thấy u hạt trong các mẫu bệnh phẩm gan từ bệnh nhân mắc hội chứng suy giảm miễn dịch mắc phải (AIDS).
- U hạt do phức hợp Mycobacterium avium ở bệnh nhân AIDS đặc trưng bởi các đại thực bào dạng biểu mô bắt màu nhạt chứa các cấu trúc dạng que (vi khuẩn lao) trên nhuộm hematoxylin và eosin thường quy, với số lượng lớn các sinh vật xếp chặt trong mỗi đại thực bào trên nhuộm kháng acid.
- Nhiễm cytomegalovirus ở gan đôi khi gây ra các u hạt nhỏ không hoại tử bã đậu.
- Các bệnh nhiễm trùng khác được xác định trong u hạt ở gan ở bệnh nhân AIDS bao gồm nhiễm nấm histoplasmosis, cryptococcosis và toxoplasmosis.
- Điều trị bằng kháng sinh (ví dụ, sulfonamid, isoniazid) có thể gây ra u hạt ở gan.
VIÊM ĐƯỜNG MẬT TIÊN PHÁT (xem thêm Chương 16)
- U hạt có thể được thấy ở khoảng 25% bệnh nhân mắc PBC.
- U hạt thường được thấy ở các giai đoạn sớm của PBC, trong các khoảng cửa gần hoặc xung quanh các ống mật bị tổn thương (Hình 28.7).
- Thỉnh thoảng, các u hạt mô bào nhỏ, không rõ ranh giới có thể được tìm thấy trong nhu mô tiểu thùy (được báo cáo trong 22.8% mẫu sinh thiết gan PBC bởi Drebber và cộng sự [2009]).
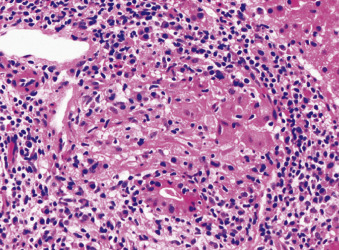
Hình 28.7: Mô bệnh học của một u hạt trong viêm đường mật tiên phát. Khoảng cửa được hiển thị ở đây chứa một u hạt ở trung tâm của trường nhìn. Lưu ý rằng ở vị trí 6 giờ, có thể nhìn thấy một ống mật gian tiểu thùy bị tổn thương (“tổn thương ống mật dạng hoa”) bị thâm nhiễm bởi các tế bào đơn nhân. U hạt phát sinh gần các ống mật bị tổn thương có lẽ do giải phóng vật liệu kháng nguyên sau khi ống mật bị tổn thương (H&E).
U HẠT MỠ (LIPOGRANULOMAS)
- Nguyên nhân là do gan nhiễm mỡ hoặc do ăn dầu khoáng (trong các sản phẩm nhuận tràng hoặc thực phẩm).
- Chúng bao gồm các không bào mỡ, các tế bào lympho và đại thực bào rải rác, và các sợi mô liên kết.
- U hạt mỡ do dầu khoáng được thấy trong các khoảng cửa hoặc gần các tĩnh mạch trung tâm (Hình 28.8), hoặc cả hai.
- Loại u hạt này thường không có hậu quả lâm sàng lớn, mặc dù hai trường hợp hiếm gặp u hạt mỡ liên quan đến tắc nghẽn dòng chảy tĩnh mạch đã được mô tả, theo trích dẫn của Quaglia và cộng sự (2012).
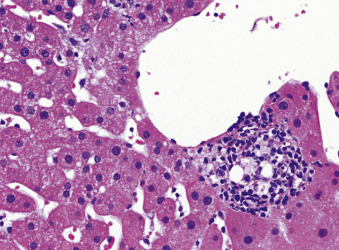
Hình 28.8: Mô bệnh học của một u hạt mỡ dường như gắn liền với một tĩnh mạch trung tâm. Các không bào lipid được bao quanh bởi một hỗn hợp các đại thực bào và tế bào lympho. Các tổn thương tương tự có thể xuất hiện trong các khoảng cửa và thường liên quan đến việc tiếp xúc với dầu khoáng (H&E).
U HẠT VÒNG FIBRIN (“DOUGHNUT”)
- Loại u hạt này bao gồm một không bào trung tâm hoặc một khoảng trống, một vòng fibrin màu hồng bao quanh, các đại thực bào dạng biểu mô và các tế bào lympho (Hình 28.9).
- Các sợi fibrin trong các u hạt này có thể được nhuộm bằng phương pháp phosphotungstic acid-hematoxylin (PTAH) (xem Hình 28.9) hoặc phương pháp Lendrum.
- U hạt vòng fibrin lần đầu tiên được mô tả trong bệnh sốt Q.
- Những u hạt này được coi là không đặc hiệu vì chúng liên quan đến nhiều tình trạng khác nhau.
- Sốt Q
- U lympho Hodgkin
- Allopurinol
- Cytomegalovirus
- Virus Epstein-Barr
- Bệnh Leishmaniasis
- Bệnh Toxoplasmosis
- Virus viêm gan A
- Lupus ban đỏ hệ thống
- Viêm động mạch tế bào khổng lồ
- Nhiễm tụ cầu khuẩn
- Sốt Boutonneuse (Rickettsia conorii)
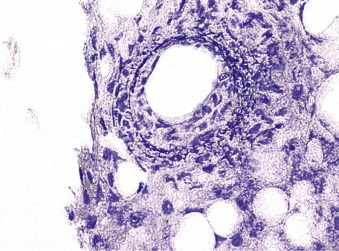
Hình 28.9: Mô bệnh học của một u hạt vòng fibrin (“doughnut”). Lưu ý không bào trung tâm (lipid), được bao quanh bởi một vòng fibrin mỏng, các đại thực bào dạng biểu mô và các tế bào lympho (H&E). Hình ảnh chèn cho thấy các sợi fibrin màu xanh lam trong một u hạt tương tự được nhuộm bằng phương pháp phosphotungstic acid-hematoxylin (PTAH).
U HẠT LIÊN QUAN ĐẾN THUỐC
- Khoảng một phần ba số u hạt ở gan có thể do thuốc gây ra, theo McMaster và Hennigar (1981).
- U hạt liên quan đến thuốc có thể được tìm thấy khắp nhu mô gan, có thể chứa bạch cầu ái toan, và có thể đi kèm với các bằng chứng khác của viêm gan do thuốc (ứ mật, nhiễm mỡ, phình to tế bào gan, và apoptosis).
- Danh sách các loại thuốc gây bệnh rất phong phú (xem thêm Chương 10).
- U hạt liên quan đến thuốc thường lành tính và không để lại di chứng.
CÁC TÌNH TRẠNG KHÁC
- U hạt có thể được thấy trong bệnh viêm đường mật xơ cứng nguyên phát, nhưng chỉ hiếm khi (3% đến 4%), như được mô tả bởi Ludwig và các đồng nghiệp (1995).
- Viêm gan u hạt vô căn, được mô tả bởi Simon và Wolff (1973), được thấy ở những bệnh nhân bị sốt không rõ nguyên nhân và không xác định được nguyên nhân gây ra u hạt trên mẫu sinh thiết gan (Hình 28.10).
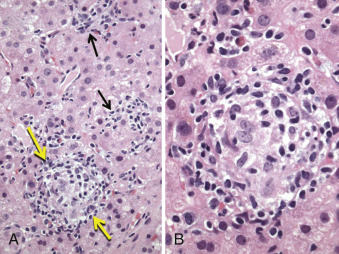
Hình 28.10: Mô bệnh học của viêm gan u hạt vô căn. Một cuộc kiểm tra huyết học, miễn dịch và nhiễm trùng toàn diện cùng với tiền sử dùng thuốc đầy đủ đã không tìm ra được nguyên nhân ở một phụ nữ trung niên bị sốt không rõ nguồn gốc. A, Mẫu sinh thiết gan bằng kim cho thấy các u hạt không hoại tử trong tiểu thùy (giữa các mũi tên màu vàng) và nhiều ổ hoại tử-viêm (mũi tên đen). B, Hình ảnh phóng đại lớn của một trong các u hạt trong tiểu thùy cho thấy các đại thực bào có bào tương màu hồng rộng, xen kẽ với các tế bào lympho (nhuộm H&E).
- Bệnh nhân bị viêm gan C mạn tính có thể có các u hạt nhỏ, không hoại tử bã đậu trong mẫu sinh thiết gan; chúng có thể tái phát sau khi ghép gan, như được mô tả bởi Vakiani và cộng sự (2007).
- Sự hiện diện của nhiều u hạt với nhiều bạch cầu ái toan, đôi khi có hoại tử trung tâm (Hình 28.11), đòi hỏi phải loại trừ nhiễm ký sinh trùng, bao gồm hội chứng ấu trùng di chuyển nội tạng (bệnh do Toxocara) và bệnh do giun capillaria.
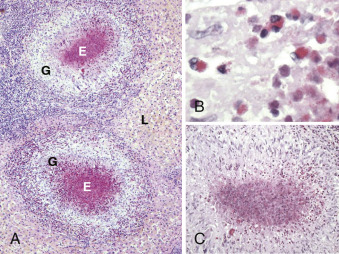
Hình 28.11: Mô bệnh học của u hạt gan ở bệnh nhân nhiễm ký sinh trùng. A, Các u hạt gan dạng kê (G) với hoại tử trung tâm do bạch cầu ái toan (E), một phản ứng đối với sự di chuyển của ấu trùng Toxocara trong gan, hiện diện trong trường hợp này được cho là hội chứng ấu trùng di chuyển nội tạng (bệnh do Toxocara). Nhiễm Capillaria có thể tạo ra các tổn thương tương tự. B, Có nhiều bạch cầu ái toan hiện diện trong các u hạt này. C, Hình ảnh phóng đại lớn hơn của một u hạt cho thấy các đại thực bào, tế bào lympho và bạch cầu ái toan được sắp xếp ở ngoại vi, với hoại tử trung tâm do bạch cầu ái toan (nhuộm H&E).
Điều trị
- Việc điều trị nên nhắm vào tác nhân gây bệnh, khi đã biết, bao gồm kháng sinh cho nhiễm vi sinh vật, ngưng sử dụng thuốc nghi ngờ trong các trường hợp liên quan đến thuốc, và sử dụng glucocorticoid trong bệnh sarcoidosis.
- Trong viêm gan u hạt vô căn, bệnh có thể tự khỏi, hoặc đáp ứng với điều trị bằng glucocorticoid, hoặc bằng methotrexate.
TÀI LIỆU THAM KHẢO
- Denk H., Scheuer P.J., Baptista A., et. al.: Guidelines for the diagnosis and interpretation of hepatic granulomas. Histopathology 1994; 25: pp. 209-218.
- Devaney K., Goodman Z.D., Epstein M.S., et. al.: Hepatic sarcoidosis. Clinicopathologic features in 100 patients. Am J Surg Pathol 1993; 17: pp. 1272-1280.
- Drebber U., Mueller J.J.M., Klein E., et. al.: Liver biopsy in primary biliary cirrhosis: clinicopathological data and stage. Pathol Int 2009; 59: pp. 546-554.
- Ishak K.G.: Granulomas of the liver.Ioachim H.L.Pathology of Granulomas.1983.RavenNew York:pp. 307-370.
- Knox T.A., Kaplan M.M., Gelfand J.A., et. al.: Methotrexate treatment of idiopathic granulomatous hepatitis. Ann Intern Med 1995; 122: pp. 595.
- Lamps L.W.: Hepatic granulomas: a review with emphasis on infectious causes. Arch Pathol Lab Med 2015; 139: pp. 867-875.
- Ludwig J., Colina F., Poterucha J.J.: Granulomas in primary sclerosing cholangitis. Liver 1995; 15: pp. 307-312.
- Martin-Blondel G., Camara B., Selves J., et. al.: Etiology and outcome of liver granulomatosis: a retrospective study of 21 cases. Rev Med Interne 2010; 31: pp. 97-106.
- McCluggage W.G., Sloan J.M.: Hepatic granulomas in Northern Ireland: a thirteen year review. Histopathology 1994; 25: pp. 219-228.
- McMaster K.R., Kennigar G.R.: Drug-induced granulomatous hepatitis. Lab Invest 1981; 44: pp. 61-73.
- Musso C., Castelo J.S., Tsanaclis A.M.C., et. al.: Prevalence of Toxocara-induced liver granulomas, detected by immunohistochemistry, in a series of autopsies at a Children’s Reference Hospital in Vitoria, ES. 2007; 450: pp. 411-417.
- Quaglia A., Burt A.D., Ferrell L.D., et. al.: Systemic disease.Burt A.D.Portmann B.C.Ferrell L.MacSween’s Pathology of the Liver.2012.Elsevier Churchill LivingstoneEdinburgh:pp. 935-987.
- Simon H.B., Wolff S.M.: Granulomatous hepatitis and fever of unknown origin: a study of 13 patients. Medicine 1973; 52: pp. 1-21.
- Tjwa M., De Hertogh G., Neuville B., et. al.: Hepatic fibrin-ring granulomas in granulomatous hepatitis: report of four cases and review of the literature. Acta Clin Belg 2001; 56: pp. 341-348.
- Vakiani E., Hunt K.K., Mazziotta R.M., et. al.: Hepatitis C-associated granulomas after liver transplantation: morphologic spectrum and clinical implications. Am J Clin Pathol 2007; 127: pp. 128-134.
Bảng chú giải thuật ngữ Y học Anh Việt
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Granulomatous Liver Disease | /ˌɡrænjʊˈloʊmətəs ˈlɪvər dɪˈziːz/ | Bệnh Gan U Hạt |
| 2 | Granulomas | /ˌɡrænjʊˈloʊməz/ | U hạt |
| 3 | Activated macrophages | /ˈæktɪveɪtɪd ˈmækrəʊfeɪdʒɪz/ | Đại thực bào được hoạt hóa |
| 4 | Epithelioid macrophages | /ˌɛpɪˈθiːliɔɪd ˈmækrəʊfeɪdʒɪz/ | Đại thực bào dạng biểu mô |
| 5 | T lymphocytes | /tiː ˈlɪmfəsaɪts/ | Tế bào lympho T |
| 6 | Nodular lesions | /ˈnɒdʒʊlər ˈliːʒənz/ | Tổn thương dạng nốt |
| 7 | Indigestible antigen | /ˌɪndɪˈdʒɛstəbl ˈæntɪdʒən/ | Kháng nguyên khó tiêu hóa |
| 8 | Foreign antigen | /ˈfɒrɪn ˈæntɪdʒən/ | Kháng nguyên lạ |
| 9 | Immunologic reaction | /ˌɪmjʊnəˈlɒdʒɪk riˈækʃən/ | Phản ứng miễn dịch |
| 10 | Drug-induced liver injury (DILI) | /drʌɡ ɪnˈdjuːst ˈlɪvər ˈɪndʒəri/ | Tổn thương gan do thuốc |
| 11 | Infectious agents | /ɪnˈfɛkʃəs ˈeɪdʒənts/ | Tác nhân nhiễm trùng |
| 12 | Tuberculosis | /tjuːˌbɜːrkjʊˈloʊsɪs/ | Bệnh lao |
| 13 | Sarcoidosis | /ˌsɑːrkɔɪˈdoʊsɪs/ | Bệnh Sarcoidosis |
| 14 | Primary biliary cholangitis (PBC) | /ˈpraɪməri ˈbɪliəri ˌkɒlænˈdʒaɪtɪs/ | Viêm đường mật tiên phát |
| 15 | Systemic diseases | /sɪˈstɛmɪk dɪˈziːzɪz/ | Bệnh hệ thống |
| 16 | Crohn disease | /kroʊn dɪˈziːz/ | Bệnh Crohn |
| 17 | Neoplasms | /ˈniːəʊplæzəmz/ | Tân sinh (Khối u) |
| 18 | Hodgkin lymphoma | /ˈhɒdʒkɪn lɪmˈfoʊmə/ | U lympho Hodgkin |
| 19 | Serum alkaline phosphatase | /ˈsɪərəm ˈælkəlaɪn ˈfɒsfəteɪz/ | Phosphatase kiềm huyết thanh |
| 20 | Liver biochemical tests | /ˈlɪvər ˌbaɪəʊˈkɛmɪkl tɛsts/ | Xét nghiệm sinh hóa gan |
| 21 | Antimitochondrial antibodies (AMA) | /ˌæntiˌmaɪtəˈkɒndriəl ˈæntɪbɒdiz/ | Kháng thể kháng ty thể |
| 22 | Angiotensin converting enzyme (ACE) | /ˌændʒiəʊˈtɛnsɪn kənˈvɜːrtɪŋ ˈɛnzaɪm/ | Men chuyển angiotensin |
| 23 | Acid-fast stain | /ˈæsɪd fæst steɪn/ | Nhuộm kháng acid |
| 24 | Silver stain | /ˈsɪlvər steɪn/ | Nhuộm bạc |
| 25 | Mycobacteria | /ˌmaɪkoʊbækˈtɪəriə/ | Vi khuẩn lao (Mycobacteria) |
| 26 | Fungi | /ˈfʌŋɡaɪ/ | Nấm |
| 27 | Pathogenesis | /ˌpæθəˈdʒɛnəsɪs/ | Cơ chế bệnh sinh |
| 28 | Immune cells | /ɪˈmjuːn sɛlz/ | Tế bào miễn dịch |
| 29 | Bile duct injury | /baɪl dʌkt ˈɪndʒəri/ | Tổn thương đường mật |
| 30 | CD4+ T cells | /siːdiː fɔːr plʌs tiː sɛlz/ | Tế bào T CD4+ |
| 31 | T helper (Th) lymphocytes | /tiː ˈhɛlpər ˈlɪmfəsaɪts/ | Tế bào lympho T hỗ trợ (Th) |
| 32 | Multinucleated giant cells | /ˌmʌltiˈnjuːkliˌeɪtɪd ˈdʒaɪənt sɛlz/ | Tế bào khổng lồ đa nhân |
| 33 | Macrophage fusion | /ˈmækrəʊfeɪdʒ ˈfjuːʒən/ | Sự hợp nhất đại thực bào |
| 34 | Cytokines | /ˈsaɪtəʊkaɪnz/ | Cytokine |
| 35 | Mycobacterial granulomas | /ˌmaɪkoʊbækˈtɪəriəl ˌɡrænjʊˈloʊməz/ | U hạt do vi khuẩn lao |
| 36 | Schistosomal granulomas | /ˌʃɪstəˈsoʊməl ˌɡrænjʊˈloʊməz/ | U hạt do sán máng |
| 37 | Secretory products | /ˈsiːkrətəri ˈprɒdʌkts/ | Sản phẩm tiết |
| 38 | Chemokines | /ˈkiːməʊkaɪnz/ | Chemokine |
| 39 | Interferon-gamma (IFN-γ) | /ˌɪntərˈfɪərɒn ˈɡæmə/ | Interferon-gamma |
| 40 | Interleukin-2 (IL-2) | /ˌɪntərˈluːkɪn tuː/ | Interleukin-2 |
| 41 | Antigen digestion | /ˈæntɪdʒən daɪˈdʒɛstʃən/ | Tiêu hóa kháng nguyên |
| 42 | Fibrosis | /faɪˈbroʊsɪs/ | Xơ hóa |
| 43 | Calcification | /ˌkælsɪfɪˈkeɪʃən/ | Vôi hóa |
| 44 | Morphologic types | /ˌmɔːrfəˈlɒdʒɪk taɪps/ | Các loại hình thái |
| 45 | Histologic features | /ˌhɪstəˈlɒdʒɪk ˈfiːtʃərz/ | Đặc điểm mô học |
| 46 | Eosinophils | /ˌiːəˈsɪnəfɪlz/ | Bạch cầu ái toan |
| 47 | Parasite infestation | /ˈpærəsaɪt ˌɪnfɛˈsteɪʃən/ | Nhiễm ký sinh trùng |
| 48 | Incidence | /ˈɪnsɪdəns/ | Tỷ lệ mắc |
| 49 | Liver biopsy specimens | /ˈlɪvər ˈbaɪɒpsi ˈspɛsɪmənz/ | Mẫu sinh thiết gan |
| 50 | Lobular | /ˈlɒbjʊlər/ | (Thuộc) tiểu thùy |
| 51 | Portal/periportal | /ˈpɔːrtl / ˌpɛrɪˈpɔːrtl/ | (Thuộc) khoảng cửa/quanh khoảng cửa |
| 52 | Periductal | /ˌpɛrɪˈdʌktəl/ | Quanh ống mật |
| 53 | Perivenous | /ˌpɛrɪˈviːnəs/ | Quanh tĩnh mạch |
| 54 | Periarterial | /ˌpɛriɑːrˈtɪəriəl/ | Quanh động mạch |
| 55 | Intraarterial | /ˌɪntrɑːɑːrˈtɪəriəl/ | Trong động mạch |
| 56 | Etiology | /ˌiːtiˈɒlədʒi/ | Nguyên nhân học |
| 57 | Cytomegalovirus | /ˌsaɪtəʊˌmɛɡələˈvaɪrəs/ | Cytomegalovirus |
| 58 | Infectious mononucleosis | /ɪnˈfɛkʃəs ˌmɒnoʊˌnjuːkliˈoʊsɪs/ | Tăng bạch cầu đơn nhân nhiễm trùng |
| 59 | Hepatitis C virus | /ˌhɛpəˈtaɪtɪs siː ˈvaɪrəs/ | Virus viêm gan C |
| 60 | Brucellosis | /ˌbruːsəˈloʊsɪs/ | Bệnh Brucellosis |
| 61 | Rickettsial | /rɪˈkɛtsiəl/ | (Thuộc) Rickettsia |
| 62 | Q fever | /kjuː ˈfiːvər/ | Sốt Q |
| 63 | Spirochetal | /ˈspaɪərəʊˌkiːtl/ | (Thuộc) Xoắn khuẩn |
| 64 | Treponema pallidum | /ˌtrɛpəˈniːmə ˈpælɪdəm/ | Xoắn khuẩn giang mai |
| 65 | Histoplasmosis | /ˌhɪstoʊplæzˈmoʊsɪs/ | Bệnh nấm Histoplasma |
| 66 | Schistosomiasis | /ˌʃɪstoʊsəˈmaɪəsɪs/ | Bệnh sán máng |
| 67 | Suture | /ˈsuːtʃər/ | Chỉ khâu |
| 68 | Talc | /tælk/ | Bột talc |
| 69 | Allopurinol | /ˌæloʊˈpjʊərɪnɒl/ | Allopurinol |
| 70 | Phenytoin | /ˈfɛnɪtoʊɪn/ | Phenytoin |
| 71 | Penicillin | /ˌpɛnɪˈsɪlɪn/ | Penicillin |
| 72 | Abdominal pain | /æbˈdɒmɪnl peɪn/ | Đau bụng |
| 73 | Weight loss | /weɪt lɒs/ | Sút cân |
| 74 | Fatigue | /fəˈtiːɡ/ | Mệt mỏi |
| 75 | Chills | /tʃɪlz/ | Ớn lạnh |
| 76 | Hepatomegaly | /ˌhɛpətəʊˈmɛɡəli/ | Gan to |
| 77 | Splenomegaly | /ˌspliːnoʊˈmɛɡəli/ | Lách to |
| 78 | Lymphadenopathy | /lɪmˌfædɪˈnɒpəθi/ | Hạch to |
| 79 | Fever of unknown origin | /ˈfiːvər ʌv ʌnˈnoʊn ˈɒrɪdʒɪn/ | Sốt không rõ nguyên nhân |
| 80 | Infiltrative disease | /ɪnˈfɪltrətɪv dɪˈziːz/ | Bệnh lý thâm nhiễm |
| 81 | Serum aminotransferase | /ˈsɪərəm əˌmiːnoʊˈtrænsfəreɪz/ | Aminotransferase huyết thanh |
| 82 | Imaging studies | /ˈɪmɪdʒɪŋ ˈstʌdiz/ | Chẩn đoán hình ảnh |
| 83 | Ultrasonography | /ˌʌltrəsəˈnɒɡrəfi/ | Siêu âm |
| 84 | Computed tomography | /kəmˈpjuːtɪd təˈmɒɡrəfi/ | Chụp cắt lớp vi tính (CT) |
| 85 | Magnetic resonance imaging | /mæɡˈnɛtɪk ˈrɛzənəns ˈɪmɪdʒɪŋ/ | Chụp cộng hưởng từ (MRI) |
| 86 | Focal hepatic lesions | /ˈfoʊkəl hɪˈpætɪk ˈliːʒənz/ | Tổn thương gan khu trú |
| 87 | Gold standard | /ɡoʊld ˈstændərd/ | Tiêu chuẩn vàng |
| 88 | Tissue culture | /ˈtɪʃuː ˈkʌltʃər/ | Nuôi cấy mô |
| 89 | Polymerase chain reaction (PCR) | /pəˈlɪməreɪz tʃeɪn riˈækʃən/ | Phản ứng chuỗi polymerase |
| 90 | Idiopathic | /ˌɪdiəˈpæθɪk/ | Vô căn (Không rõ nguyên nhân) |
| 91 | Noncaseating | /nɒnˈkeɪsieɪtɪŋ/ | Không hoại tử bã đậu |
| 92 | Inclusions | /ɪnˈkluːʒənz/ | Thể vùi |
| 93 | Asteroid bodies | /ˈæstərɔɪd ˈbɒdiz/ | Thể sao |
| 94 | Schaumann bodies | /ˈʃaʊmən ˈbɒdiz/ | Thể Schaumann |
| 95 | Chronic intrahepatic cholestasis | /ˈkrɒnɪk ˌɪntrəhɪˈpætɪk ˌkoʊlɪˈsteɪsɪs/ | Ứ mật mạn tính trong gan |
| 96 | Bile duct destruction | /baɪl dʌkt dɪˈstrʌkʃən/ | Phá hủy ống mật |
| 97 | Periductal fibrosis | /ˌpɛrɪˈdʌktəl faɪˈbroʊsɪs/ | Xơ hóa quanh ống mật |
| 98 | Primary sclerosing cholangitis | /ˈpraɪməri ˈsklɪəroʊsɪŋ ˌkɒlænˈdʒaɪtɪs/ | Viêm đường mật xơ cứng nguyên phát |
| 99 | Suppurative cholangitis | /ˈsʌpjʊrətɪv ˌkɒlænˈdʒaɪtɪs/ | Viêm đường mật mủ |
| 100 | Granulomatous phlebitis | /ˌɡrænjʊˈloʊmətəs flɪˈbaɪtɪs/ | Viêm tĩnh mạch u hạt |
| 101 | Plasma cell infiltrates | /ˈplæzmə sɛl ˈɪnfɪltreɪts/ | Thâm nhiễm tương bào |
| 102 | Liver-cell necrosis | /ˈlɪvər sɛl nɛˈkroʊsɪs/ | Hoại tử tế bào gan |
| 103 | Cirrhosis | /səˈroʊsɪs/ | Xơ gan |
| 104 | Caseation | /ˌkeɪsiˈeɪʃən/ | Sự hoại tử bã đậu |
| 105 | Autopsy specimens | /ˈɔːtɒpsi ˈspɛsɪmənz/ | Mẫu tử thiết |
| 106 | Tuberculous cholangitis | /tjuːˈbɜːrkjʊləs ˌkɒlænˈdʒaɪtɪs/ | Viêm đường mật do lao |
| 107 | Symmers clay pipestem fibrosis | /ˈsɪmərz kleɪ ˈpaɪpstɛm faɪˈbroʊsɪs/ | Xơ hóa hình tẩu thuốc của Symmers |
| 108 | Portal vein radicles | /ˈpɔːrtl veɪn ˈrædɪklz/ | Nhánh nhỏ của tĩnh mạch cửa |
| 109 | Ovum | /ˈoʊvəm/ | Trứng (sán) |
| 110 | Hemozoin pigment | /ˌhiːməˈzoʊɪn ˈpɪɡmənt/ | Sắc tố Hemozoin |
| 111 | Hemoglobin breakdown | /ˌhiːməˈɡloʊbɪn ˈbreɪkdaʊn/ | Sự phân hủy hemoglobin |
| 112 | Sinusoids | /ˈsaɪnəsɔɪdz/ | Xoang gan |
| 113 | Endemicity | /ˌɛndəˈmɪsəti/ | Tính đặc hữu, lưu hành địa phương |
| 114 | Comorbidity | /ˌkoʊmɔːrˈbɪdəti/ | Bệnh đi kèm |
| 115 | Acquired immunodeficiency syndrome (AIDS) | /əˈkwaɪərd ˌɪmjunoʊdɪˈfɪʃənsi ˈsɪndroʊm/ | Hội chứng suy giảm miễn dịch mắc phải (AIDS) |
| 116 | Mycobacterium avium complex | /ˌmaɪkoʊbækˈtɪəriəm ˈeɪviəm ˈkɒmplɛks/ | Phức hợp Mycobacterium avium |
| 117 | Cryptococcosis | /ˌkrɪptoʊkəˈkoʊsɪs/ | Bệnh nấm Cryptococcus |
| 118 | Toxoplasmosis | /ˌtɒksoʊplæzˈmoʊsɪs/ | Bệnh Toxoplasma |
| 119 | Sulfonamides | /sʌlˈfɒnəmaɪdz/ | Sulfonamid |
| 120 | Isoniazid | /ˌaɪsoʊˈnaɪəzɪd/ | Isoniazid |
| 121 | Florid bile duct lesion | /ˈflɒrɪd baɪl dʌkt ˈliːʒən/ | Tổn thương ống mật dạng hoa |
| 122 | Mononuclear cells | /ˌmɒnoʊˈnjuːklɪər sɛlz/ | Tế bào đơn nhân |
| 123 | Histiocytic granulomas | /ˌhɪstiəˈsɪtɪk ˌɡrænjʊˈloʊməz/ | U hạt mô bào |
| 124 | Lipogranulomas | /ˌlaɪpoʊˌɡrænjʊˈloʊməz/ | U hạt mỡ |
| 125 | Fatty liver | /ˈfæti ˈlɪvər/ | Gan nhiễm mỡ |
| 126 | Mineral oil ingestion | /ˈmɪnərəl ɔɪl ɪnˈdʒɛstʃən/ | Việc ăn/uống dầu khoáng |
| 127 | Laxative | /ˈlæksətɪv/ | Thuốc nhuận tràng |
| 128 | Fat vacuoles | /fæt ˈvækjuoʊlz/ | Không bào mỡ |
| 129 | Connective tissue | /kəˈnɛktɪv ˈtɪʃuː/ | Mô liên kết |
| 130 | Central veins | /ˈsɛntrəl veɪnz/ | Tĩnh mạch trung tâm |
| 131 | Venous outflow obstruction | /ˈviːnəs ˈaʊtfloʊ əbˈstrʌkʃən/ | Tắc nghẽn dòng chảy tĩnh mạch |
| 132 | Fibrin-ring granulomas | /ˈfaɪbrɪn rɪŋ ˌɡrænjʊˈloʊməz/ | U hạt vòng fibrin |
| 133 | Doughnut granulomas | /ˈdoʊnʌt ˌɡrænjʊˈloʊməz/ | U hạt hình bánh rán |
| 134 | Phosphotungstic acid-hematoxylin (PTAH) | /ˌfɒsfoʊˈtʌŋstɪk ˈæsɪd hiːməˈtɒksɪlɪn/ | Nhuộm PTAH |
| 135 | Lendrum method | /ˈlɛndrəm ˈmɛθəd/ | Phương pháp Lendrum |
| 136 | Nonspecific | /ˌnɒnspəˈsɪfɪk/ | Không đặc hiệu |
| 137 | Diverse conditions | /daɪˈvɜːrs kənˈdɪʃənz/ | Các tình trạng đa dạng |
| 138 | Epstein-Barr virus | /ˈɛpstaɪn bɑːr ˈvaɪrəs/ | Virus Epstein-Barr |
| 139 | Leishmaniasis | /ˌliːʃməˈnaɪəsɪs/ | Bệnh Leishmania |
| 140 | Hepatitis A virus | /ˌhɛpəˈtaɪtɪs eɪ ˈvaɪrəs/ | Virus viêm gan A |
| 141 | Systemic lupus erythematosus | /sɪˈstɛmɪk ˈluːpəs ˌɛrɪθiːməˈtoʊsəs/ | Lupus ban đỏ hệ thống |
| 142 | Giant-cell arteritis | /ˈdʒaɪənt sɛl ˌɑːrtəˈraɪtɪs/ | Viêm động mạch tế bào khổng lồ |
| 143 | Staphylococcal infection | /ˌstæfɪləˈkɒkəl ɪnˈfɛkʃən/ | Nhiễm tụ cầu khuẩn |
| 144 | Boutonneuse fever | /buːtəˈnøz ˈfiːvər/ | Sốt Boutonneuse |
| 145 | Rickettsia conorii | /rɪˈkɛtsiə kəˈnɔːri.aɪ/ | Rickettsia conorii |
| 146 | Antigen presenting cells (APC) | /ˈæntɪdʒən prɪˈzɛntɪŋ sɛlz/ | Tế bào trình diện kháng nguyên |
| 147 | Tumor necrosis factor alpha (TNF-α) | /ˈtuːmər nɛˈkroʊsɪs ˈfæktər ˈælfə/ | Yếu tố hoại tử khối u alpha |
| 148 | Inducible nitric oxide synthetase (iNOS) | /ɪnˈdjuːsəbl ˈnaɪtrɪk ˈɒksaɪd ˈsɪnθəteɪz/ | Nitric oxide synthetase cảm ứng |
| 149 | Interleukin-4 (IL-4) | /ˌɪntərˈluːkɪn fɔːr/ | Interleukin-4 |
| 150 | Interleukin-5 (IL-5) | /ˌɪntərˈluːkɪn faɪv/ | Interleukin-5 |
| 151 | Interleukin-10 (IL-10) | /ˌɪntərˈluːkɪn tɛn/ | Interleukin-10 |
| 152 | Interleukin-12 (IL-12) | /ˌɪntərˈluːkɪn twɛlv/ | Interleukin-12 |
| 153 | Interleukin-13 (IL-13) | /ˌɪntərˈluːkɪn ˌθɜːrˈtiːn/ | Interleukin-13 |
| 154 | Dendritic cell | /dɛnˈdrɪtɪk sɛl/ | Tế bào tua |
| 155 | CD8+ T lymphocyte | /siːdiː eɪt plʌs tiː ˈlɪmfəsaɪt/ | Tế bào lympho T CD8+ |
| 156 | Hyaline fibrosis | /ˈhaɪəlɪn faɪˈbroʊsɪs/ | Xơ hóa hyalin |
| 157 | Collagen fibers | /ˈkɒlədʒən ˈfaɪbərz/ | Sợi collagen |
| 158 | Trichrome stain | /ˈtraɪkroʊm steɪn/ | Nhuộm Trichrome |
| 159 | Wedge liver biopsy | /wɛdʒ ˈlɪvər ˈbaɪɒpsi/ | Sinh thiết gan hình nêm |
| 160 | Tuberculoma | /tjuːˌbɜːrkjʊˈloʊmə/ | U lao |
| 161 | Caseating necrosis | /ˈkeɪsieɪtɪŋ nɛˈkroʊsɪs/ | Hoại tử bã đậu |
| 162 | Miracidium | /ˌmaɪrəˈsɪdiəm/ | Ấu trùng lông (Miracidium) |
| 163 | Histopathology | /ˌhɪstoʊpəˈθɒlədʒi/ | Mô bệnh học |
| 164 | Hematoxylin and eosin (H&E) | /ˌhiːməˈtɒksɪlɪn ænd ˌiːəˈsɪn/ | Nhuộm Hematoxylin và Eosin (H&E) |
| 165 | Interlobular bile duct | /ˌɪntərˈlɒbjʊlər baɪl dʌkt/ | Ống mật gian tiểu thùy |
| 166 | Antigenic material | /ˌæntɪˈdʒɛnɪk məˈtɪəriəl/ | Vật liệu kháng nguyên |
| 167 | Key Points | /kiː pɔɪnts/ | Những điểm chính |
| 168 | Overview | /ˈoʊvərvjuː/ | Tổng quan |
| 169 | Definition | /ˌdɛfɪˈnɪʃən/ | Định nghĩa |
| 170 | Morphologic | /ˌmɔːrfəˈlɒdʒɪk/ | (Thuộc) Hình thái học |
| 171 | Constituent | /kənˈstɪtʃuənt/ | Thành phần cấu tạo |
| 172 | Diagnosis | /ˌdaɪəɡˈnoʊsɪs/ | Chẩn đoán |
| 173 | Clinical Features | /ˈklɪnɪkl ˈfiːtʃərz/ | Đặc điểm lâm sàng |
| 174 | Biochemical Features | /ˌbaɪəʊˈkɛmɪkl ˈfiːtʃərz/ | Đặc điểm sinh hóa |
| 175 | Therapeutic drugs | /ˌθɛrəˈpjuːtɪk drʌɡz/ | Thuốc điều trị |
| 176 | Workup | /ˈwɜːrkʌp/ | Quy trình chẩn đoán/xét nghiệm |
| 177 | Evolve | /ɪˈvɒlv/ | Tiến triển |
| 178 | Resolve | /rɪˈzɒlv/ | Tự khỏi/tan biến |
| 179 | Persist | /pərˈsɪst/ | Tồn tại dai dẳng |
| 180 | Expansion | /ɪkˈspænʃən/ | Sự gia tăng/mở rộng |
| 181 | Specialization | /ˌspɛʃəlaɪˈzeɪʃən/ | Sự chuyên biệt hóa |
| 182 | Combination | /ˌkɒmbɪˈneɪʃən/ | Sự kết hợp |
| 183 | Multifactorial | /ˌmʌltifækˈtɔːriəl/ | Đa yếu tố |
| 184 | Pattern | /ˈpætərn/ | Mô hình/Kiểu |
| 185 | Mildly raised | /ˈmaɪldli reɪzd/ | Tăng nhẹ |
| 186 | Comprehensive workup | /ˌkɒmprɪˈhɛnsɪv ˈwɜːrkʌp/ | Chẩn đoán toàn diện |
| 187 | Undetermined | /ˌʌndɪˈtɜːrmɪnd/ | Chưa xác định |
| 188 | Pathologic features | /ˌpæθəˈlɒdʒɪk ˈfiːtʃərz/ | Đặc điểm bệnh học |
| 189 | Resembling | /rɪˈzɛmblɪŋ/ | Giống như |
| 190 | Infrequently positive | /ɪnˈfriːkwəntli ˈpɒzətɪv/ | Hiếm khi dương tính |
| 191 | Rupture | /ˈrʌptʃər/ | Vỡ |
| 192 | Grossly | /ˈɡroʊsli/ | (Nhìn bằng mắt thường) Đại thể |
| 193 | Adult worms | /ˈædʌlt wɜːrmz/ | Giun trưởng thành |
| 194 | Microscopically | /ˌmaɪkrəˈskɒpɪkli/ | Dưới kính hiển vi |
| 195 | Pale staining | /peɪl ˈsteɪnɪŋ/ | Bắt màu nhạt |
| 196 | Linear structures | /ˈlɪniər ˈstrʌktʃərz/ | Cấu trúc dạng que |
| 197 | Packed organisms | /pækt ˈɔːrɡənɪzəmz/ | Sinh vật xếp chặt |
| 198 | Ill-defined | /ˌɪl dɪˈfaɪnd/ | Ranh giới không rõ |
| 199 | Strands | /strændz/ | Sợi, dải |
| 200 | Consequences | /ˈkɒnsɪkwənsɪz/ | Hậu quả |
