Chẩn đoán Hình ảnh Nhập môn: Các Nguyên lý và Dấu hiệu Nhận biết, Ấn bản thứ 5
Tác giả: William Herring, MD, FACR – © 2024 Nhà xuất bản Elsevier
Ths.Bs. Lê Đình Sáng (Chủ biên Bản dịch tiếng Việt)
CHƯƠNG 17: NHẬN BIẾT CÁC BẤT THƯỜNG ĐƯỜNG TIÊU HÓA, GAN-MẬT, VÀ ĐƯỜNG TIẾT NIỆU
Recognizing Gastrointestinal, Hepatobiliary, and Urinary Tract Abnormalities
Susan L. Summerton, MD, FACR
Learning Radiology, 17, 179-200
Trong chương này, bạn sẽ học cách nhận biết một số bất thường phổ biến nhất ở bụng. Chúng ta cũng sẽ thảo luận về các bất thường gan được chọn lọc. Chương 18, về siêu âm, mô tả một số bất thường đường mật và chậu hông phổ biến hơn.
| CÂU HỎI TÌNH HUỐNG 17
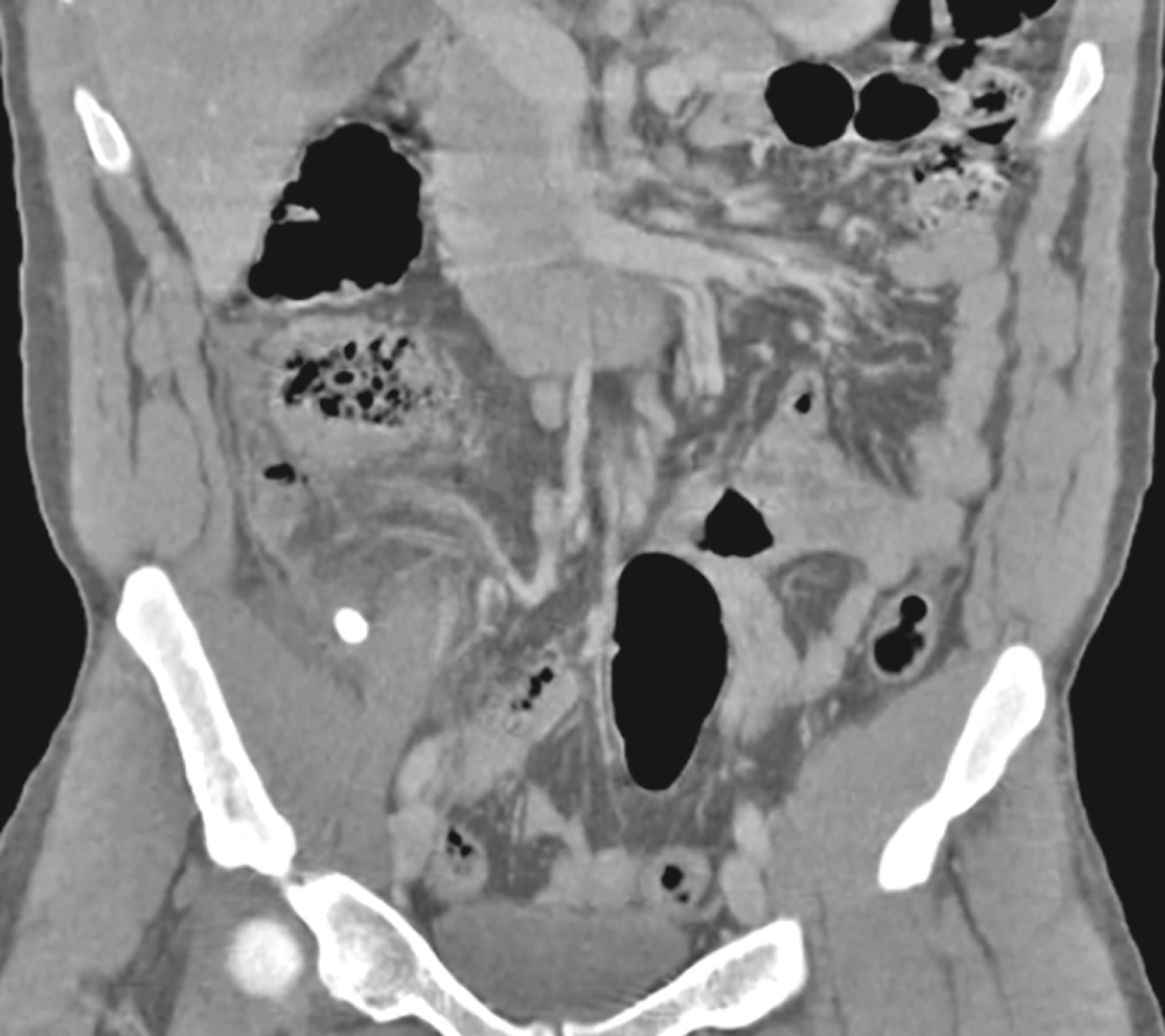
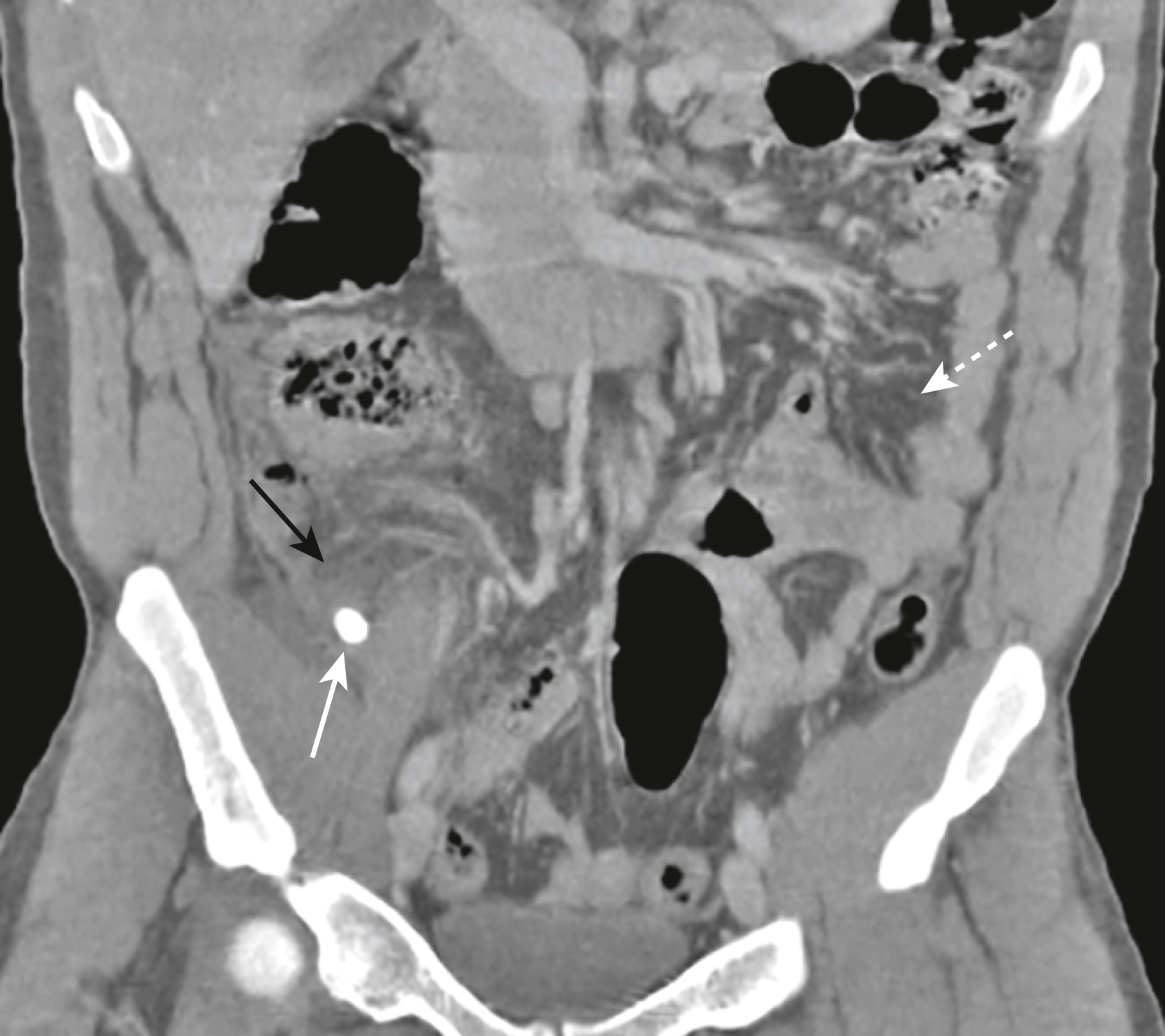
Đây là hình ảnh chiếu vành của vùng bụng dưới từ một phim CT bụng không dùng cản quang đường uống trên một bệnh nhân nam 20 tuổi bị đau hố chậu phải trong 5 giờ. Chẩn đoán là gì? Câu trả lời ở cuối chương.
Hình ảnh CT bụng của một bệnh nhân nam 20 tuổi |
CÁC NGHIÊN CỨU BARIUM CỦA ĐƯỜNG TIÊU HÓA
CT, siêu âm và MRI về cơ bản đã thay thế X-quang thường quy và, trong nhiều trường hợp, các nghiên cứu barium để đánh giá đường tiêu hóa (GI) và các tạng trong ổ bụng.
Để xem lại một số thuật ngữ được sử dụng cho các nghiên cứu X-quang tăng sáng truyền hình của đường tiêu hóa, xem Phụ lục điện tử D. Thuật ngữ Chính và Bảng chú giải.
THỰC QUẢN
Các thăm khám đơn và/hoặc đối quang kép của thực quản được thực hiện khi bệnh nhân uống bari lỏng, hoặc chỉ riêng nó (đơn tương phản) hoặc đi kèm với một tác nhân tạo khí cung cấp “không khí” trong một thăm khám đối quang kép. Bởi vì cả hai kỹ thuật đơn và đối quang kép đều có những điểm mạnh riêng, nhiều phim chụp thực quản cản quang thường được thực hiện với cả hai kỹ thuật, được gọi là một thăm khám hai pha.
Nội soi thực quản video (chức năng nuốt bằng video) là một nghiên cứu về cơ chế nuốt, thường được thực hiện bằng X-quang tăng sáng truyền hình và thường được ghi lại động học bằng kỹ thuật số, trên băng video hoặc trên phim. Đây là nghiên cứu được lựa chọn để chẩn đoán và ghi nhận hít sặc, trong đó các chất ăn vào đi vào khí quản bên dưới mức dây thanh âm (xem Câu hỏi Tình huống trong Chương 8).
Quan sát thực quản bằng X-quang tăng sáng truyền hình cũng có thể cho thấy những bất thường trong nhu động thực quản. Ví dụ, sóng co thắt tam cấp là một bất thường phổ biến nhưng không đặc hiệu của nhu động thực quản, đại diện cho các cơn co thắt rối loạn và không đẩy của thực quản. Chúng có thể được quan sát bằng X-quang tăng sáng truyền hình và được ghi lại trên các phim chụp tại chỗ.
Ung thư biểu mô Thực quản
Ung thư biểu mô thực quản tiếp tục có tiên lượng rất xấu vì hơn 50% bệnh nhân sẽ có di căn khi trình bày ban đầu. Việc thiếu lớp thanh mạc thực quản và nguồn cung cấp bạch huyết phong phú hỗ trợ sự lan rộng và di căn của ung thư biểu mô thực quản. Uống rượu và hút thuốc lá lâu dài có liên quan đến nguy cơ ung thư biểu mô thực quản cao hơn.
Các khối u ác tính thực quản là ung thư biểu mô tế bào vảy hoặc ung thư biểu mô tuyến, loại sau đang gia tăng về tỷ lệ mắc. Ung thư biểu mô tuyến phát sinh trong biểu mô thực quản đã trải qua chuyển sản từ biểu mô vảy sang biểu mô trụ (thực quản Barrett), một quá trình trong đó trào ngược dạ dày-thực quản (GERD) đóng một vai trò chính.
Phim chụp thực quản cản quang bari thường là nghiên cứu ban đầu ở những bệnh nhân có các triệu chứng gợi ý chẩn đoán này, chẳng hạn như khó nuốt (Hình 17.1).
Hình 17.1 Ung thư biểu mô Thực quản. Bari lỏng lấp đầy lòng thực quản ngoại trừ nơi nó bao phủ một khối u dạng polyp chiếm chỗ phát sinh từ thành bên trái của thực quản (mũi tên trắng). Khối u tạo ra các bờ nhô ra kinh điển ở các rìa gần và xa của nó (mũi tên đen). Lưu ý rằng trong suốt chương này, bari có thể được mô tả là màu trắng hoặc đen.
Thoát vị Hoành và Trào ngược Dạ dày-Thực quản (GERD)
Thoát vị hoành được chia thành loại trượt (hầu hết) trong đó chỗ nối thực quản-dạ dày nằm trên cơ hoành hoặc loại cạnh thực quản (1%) trong đó một phần của dạ dày thoát vị qua khe thực quản, nhưng chỗ nối thực quản-dạ dày vẫn nằm dưới cơ hoành. Nói chung, thoát vị hoành tăng tỷ lệ mắc theo tuổi.
Hầu hết các thoát vị hoành không có triệu chứng, nhưng có một mối liên quan giữa sự hiện diện của một số thoát vị hoành và trào ngược dạ dày-thực quản có ý nghĩa lâm sàng.
Trào ngược dạ dày-thực quản cũng xảy ra ở những bệnh nhân không có thoát vị hoành có thể nhìn thấy, thường do một số rối loạn chức năng của cơ thắt thực quản dưới thường có tác dụng ngăn axit dạ dày trào ngược nhiều lần vào thực quản.
ĐIỂM QUAN TRỌNG
|
- Trào ngược dạ dày-thực quản có thể rõ ràng trong quá trình X-quang tăng sáng truyền hình khi bari được nhìn thấy di chuyển từ dạ dày ngược dòng vào thực quản, nhưng trào ngược là không liên tục nên sự kiện này có thể không xảy ra trong quá trình thăm khám. Sự vắng mặt của trào ngược trong quá trình nghiên cứu không loại trừ trào ngược, và việc chứng minh trào ngược không nhất thiết cho thấy bệnh nhân có các biến chứng của GERD (tức là, viêm thực quản, hẹp và thực quản Barrett).
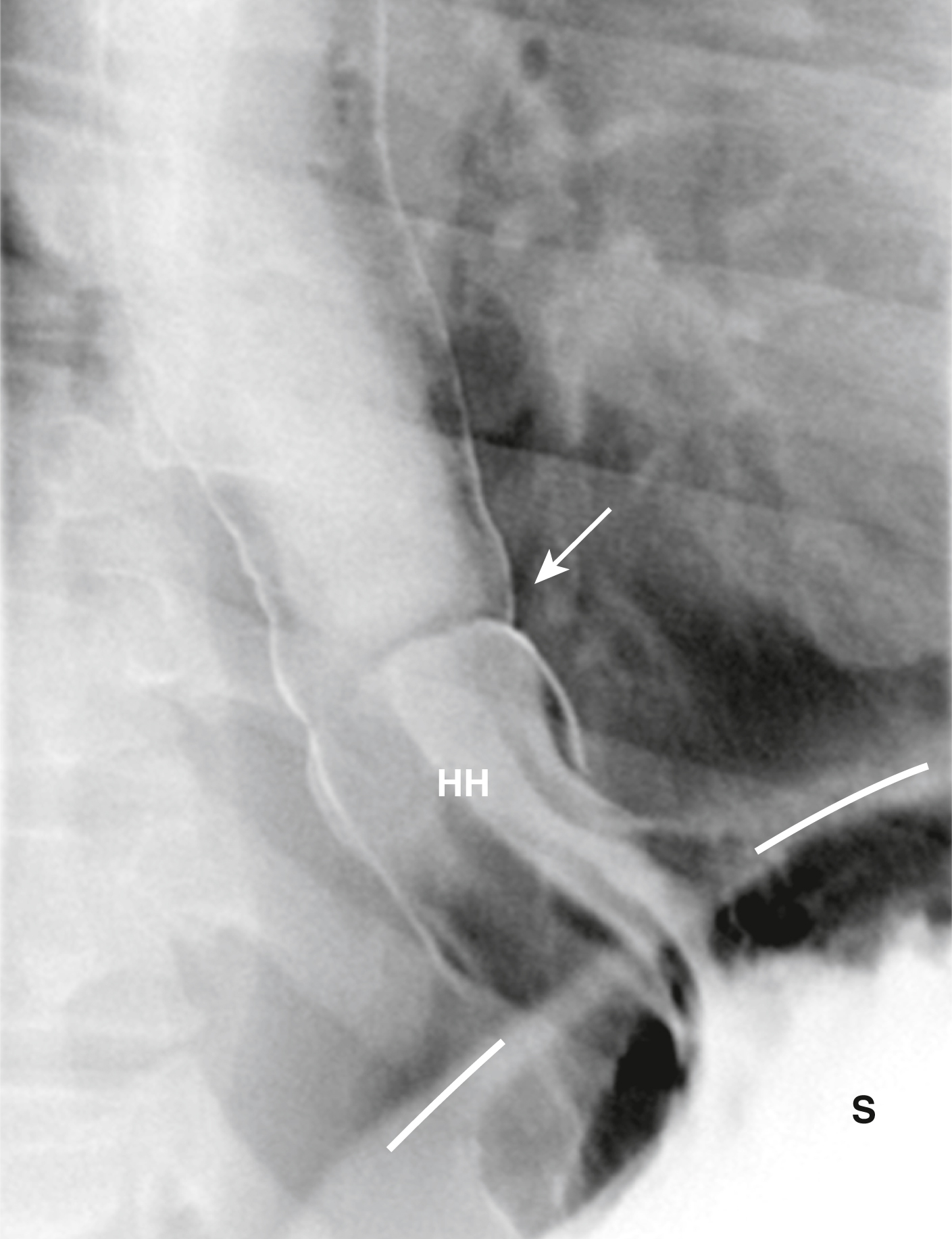
Hình 17.2 Thoát vị Hoành. Dạ dày (S) kéo dài lên trên mức cơ hoành (đường) dưới dạng một thoát vị hoành (HH). Các nếp gấp dạ dày được nhìn thấy tỏa ra từ dạ dày vào thoát vị. Lưu ý rằng thực quản không thu hẹp (như bình thường) khi đi qua khe thực quản. Một vòng Schatzki (mũi tên) đánh dấu vị trí của chỗ nối thực quản-dạ dày và sự xuất hiện của nó phía trên cơ hoành tự động cho thấy sự hiện diện của một thoát vị hoành trượt.
DẠ DÀY VÀ TÁ TRÀNG
Ngày nay, lòng dạ dày thường được nghiên cứu nhiều nhất bằng nội soi đường tiêu hóa trên và độ dày thành cũng như các cấu trúc bên ngoài dạ dày được nghiên cứu bằng CT bụng có cản quang đường uống. Tuy nhiên, các thăm khám đường tiêu hóa trên (UGI) hai pha, bao gồm nghiên cứu thực quản, dạ dày và tá tràng, vẫn là một thăm khám nhạy, hiệu quả về chi phí, sẵn có và không xâm lấn.
Loét Dạ dày
Ở Hoa Kỳ, tỷ lệ mắc bệnh loét dạ dày đã giảm. Ở người lớn, nhiễm Helicobacter pylori chiếm gần ba phần tư các trường hợp bệnh loét dạ dày. Các thuốc chống viêm không steroid chiếm hầu hết phần còn lại.
ĐIỂM QUAN TRỌNG
|
Ung thư biểu mô Dạ dày
Đã có một sự suy giảm đáng kể về tỷ lệ mắc ung thư biểu mô dạ dày ở Hoa Kỳ. Tuy nhiên, tỷ lệ tử vong vẫn còn khá cao vì ung thư biểu mô dạ dày thường không được chẩn đoán cho đến khi chúng đã lan rộng. Hầu hết các ung thư biểu mô dạ dày (thực ra, chúng là ung thư biểu mô tuyến) xảy ra ở một phần ba xa của dạ dày dọc theo bờ cong nhỏ (Hình 17.4).
- Các hình ảnh UGI đối quang kép và các phim CT bụng có thể cho thấy các ung thư biểu mô dạ dày. CT được sử dụng để phân giai đoạn mức độ của khối u và mức độ lan rộng.
- Các tổn thương khối u khác có thể giống ung thư biểu mô dạ dày, bao gồm u cơ trơn, một tổn thương thành lành tính có đặc điểm loét, và u lympho, có thể tạo ra các nếp gấp dày lan tỏa hoặc nhiều khối u trong dạ dày.
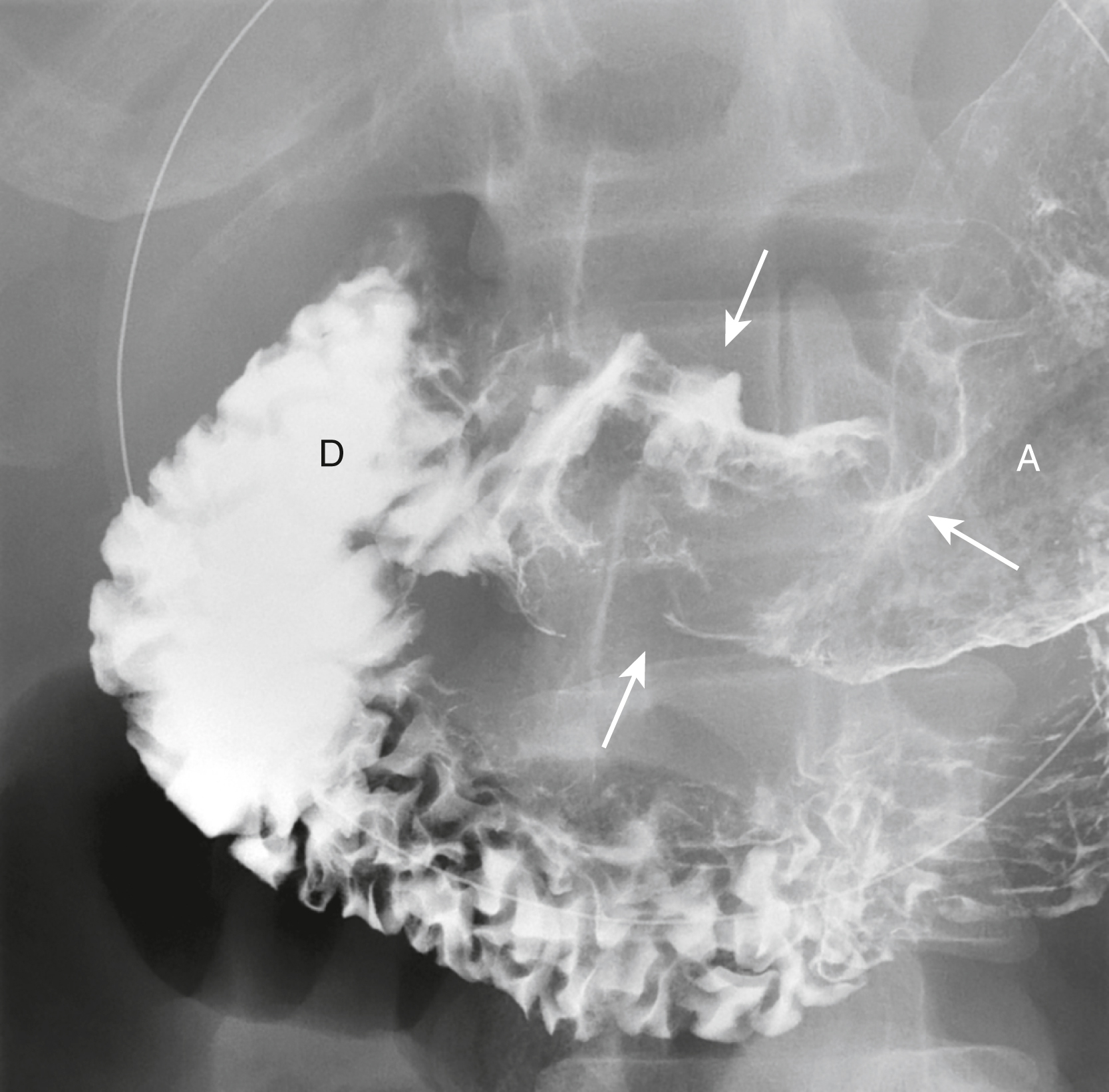
Hình 17.4 Ung thư Dạ dày. Có một khối u lớn, có thùy ở hang vị (A) của dạ dày làm dịch chuyển bari xung quanh nó và phá vỡ đường viền mịn bình thường của dạ dày (mũi tên). Đây là một ung thư biểu mô tuyến của dạ dày. D, Tá tràng.
Loét Tá tràng
ĐIỂM QUAN TRỌNG
|
- Một series UGI đối quang kép có độ nhạy vượt quá 90% trong việc phát hiện loét tá tràng (Hình 17.5).
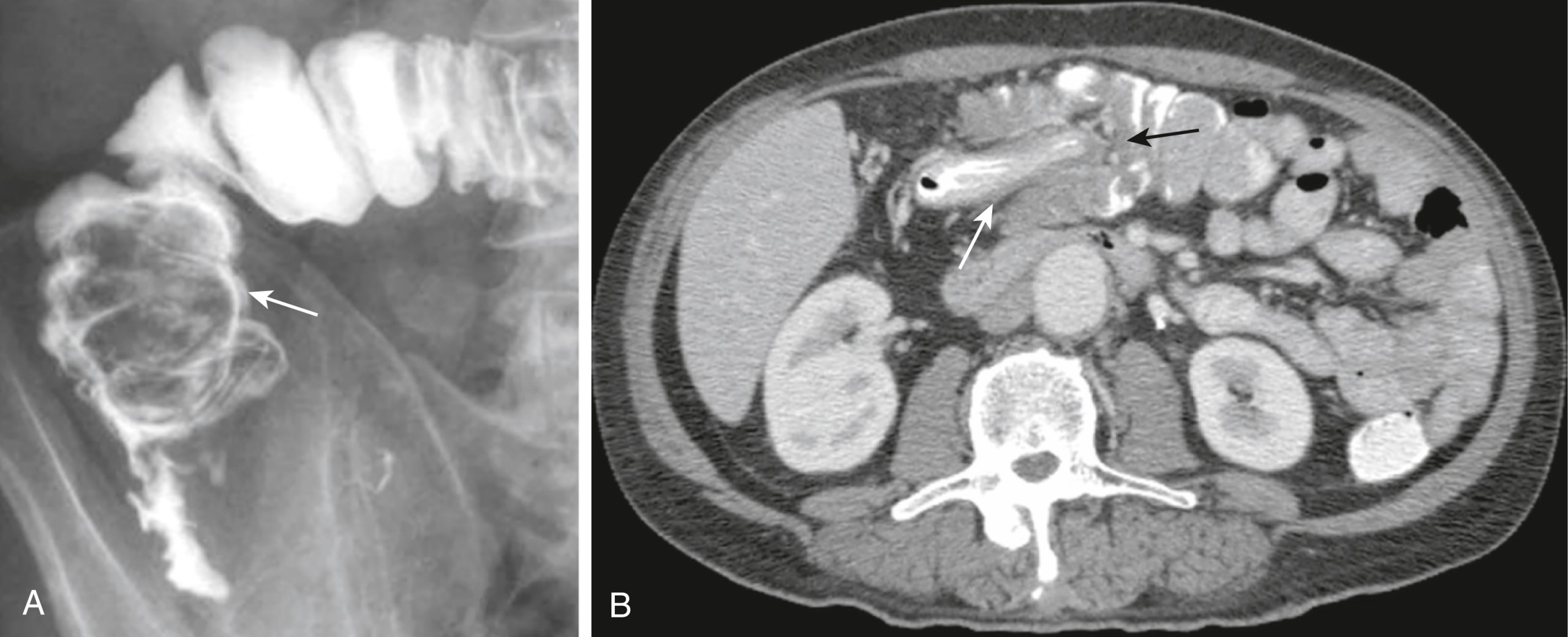
- Các biến chứng của loét tá tràng, được thể hiện tốt nhất bằng CT, bao gồm tắc nghẽn, thủng (vào khoang phúc mạc) (Hình 17.6), xuyên thấu (ví dụ: vào tụy), hoặc xuất huyết.
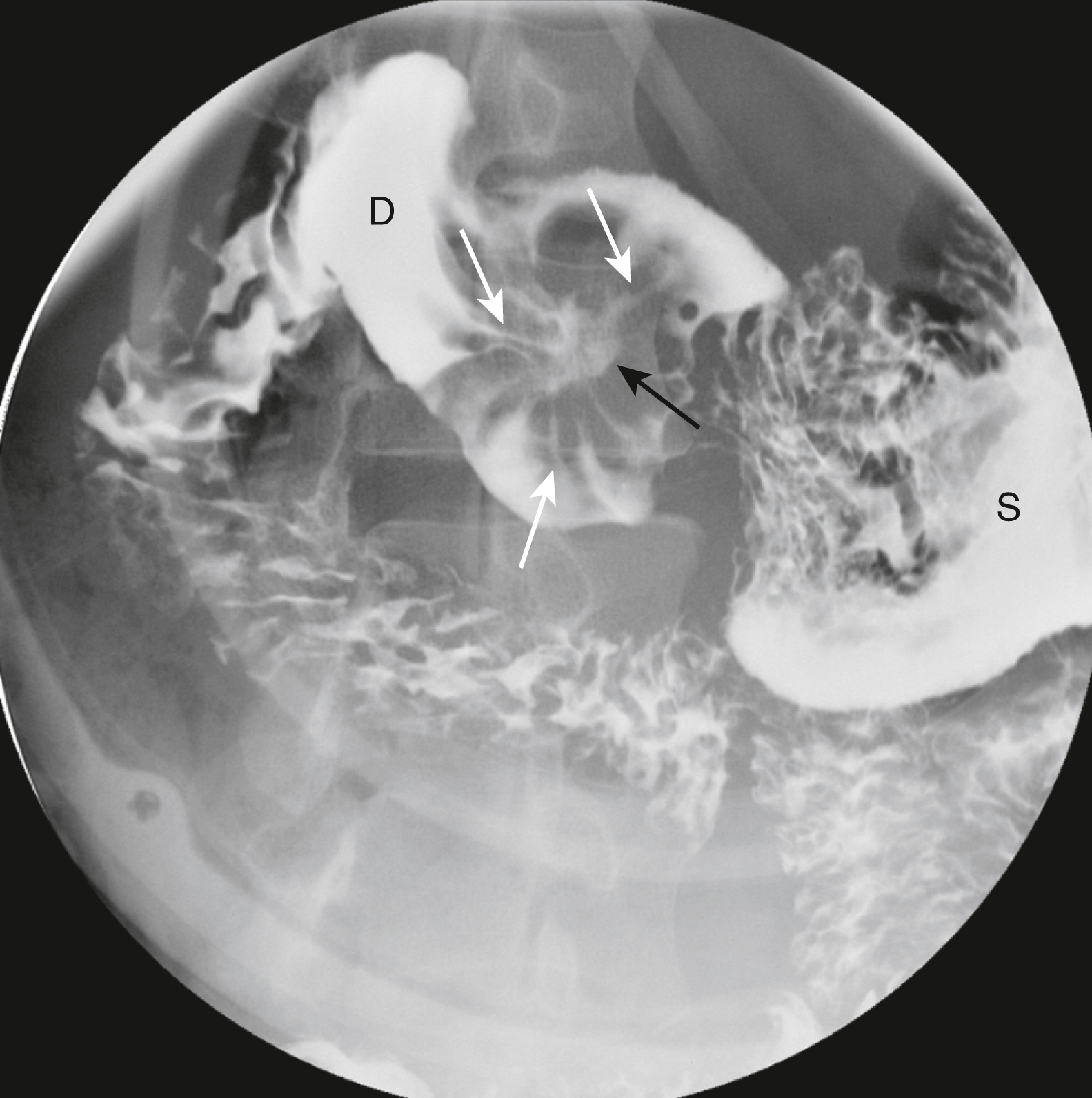
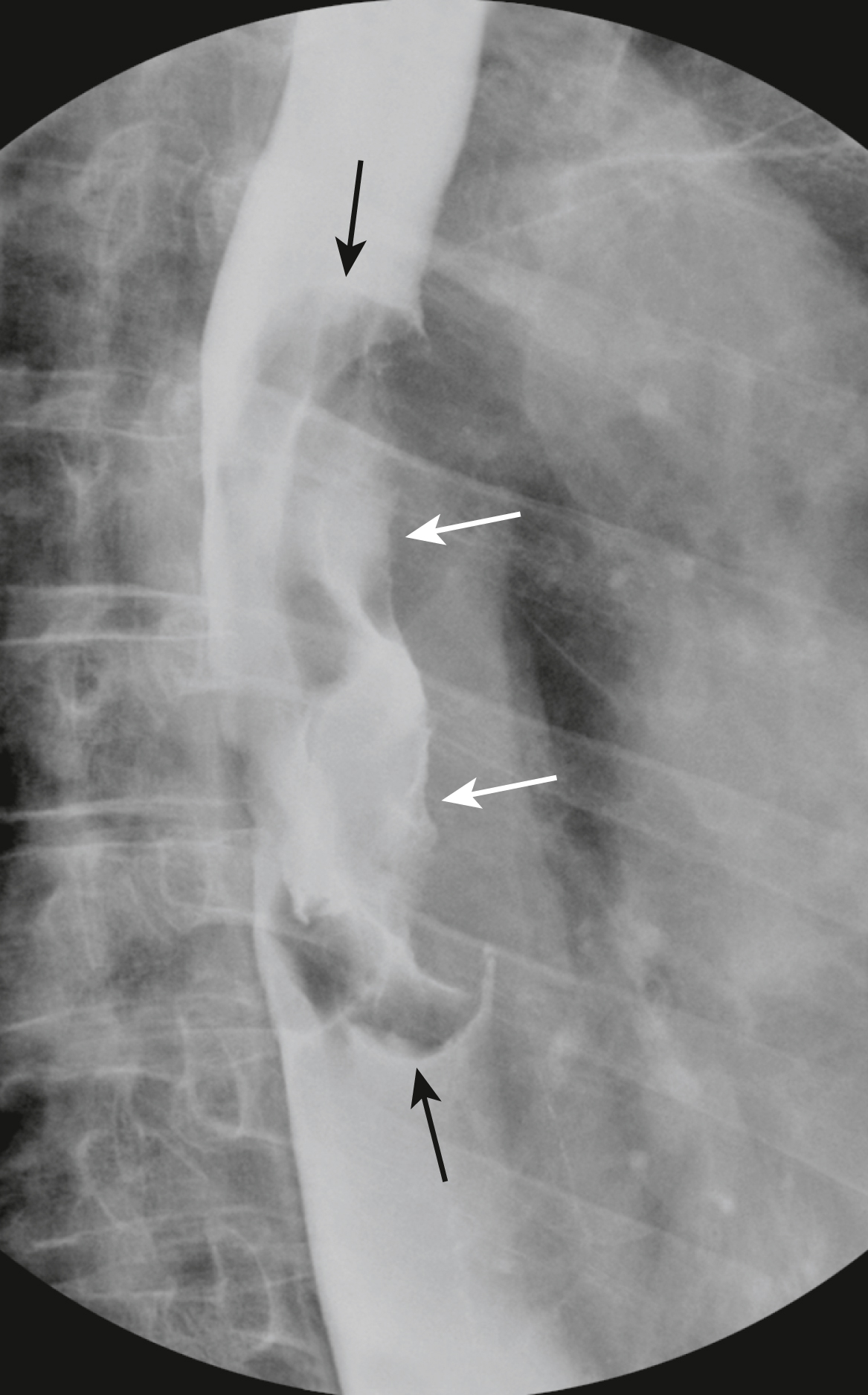
Hình 17.5 Loét Tá tràng Cấp tính. Chứa trong hành tá tràng (D) là một bộ sưu tập bari có hình dạng không đều (mũi tên đen), được cho thấy là dai dẳng trên một số hình ảnh khác, đại diện cho một loét tá tràng. Nó được bao quanh bởi một vùng phù nề và các nếp gấp tỏa ra (mũi tên trắng) làm dịch chuyển bari ra khỏi đáy của vết loét. Khi loét tá tràng lành lại, chúng có khả năng làm như vậy với sẹo làm biến dạng đường viền hình tam giác bình thường của hành tá tràng. S, Dạ dày.
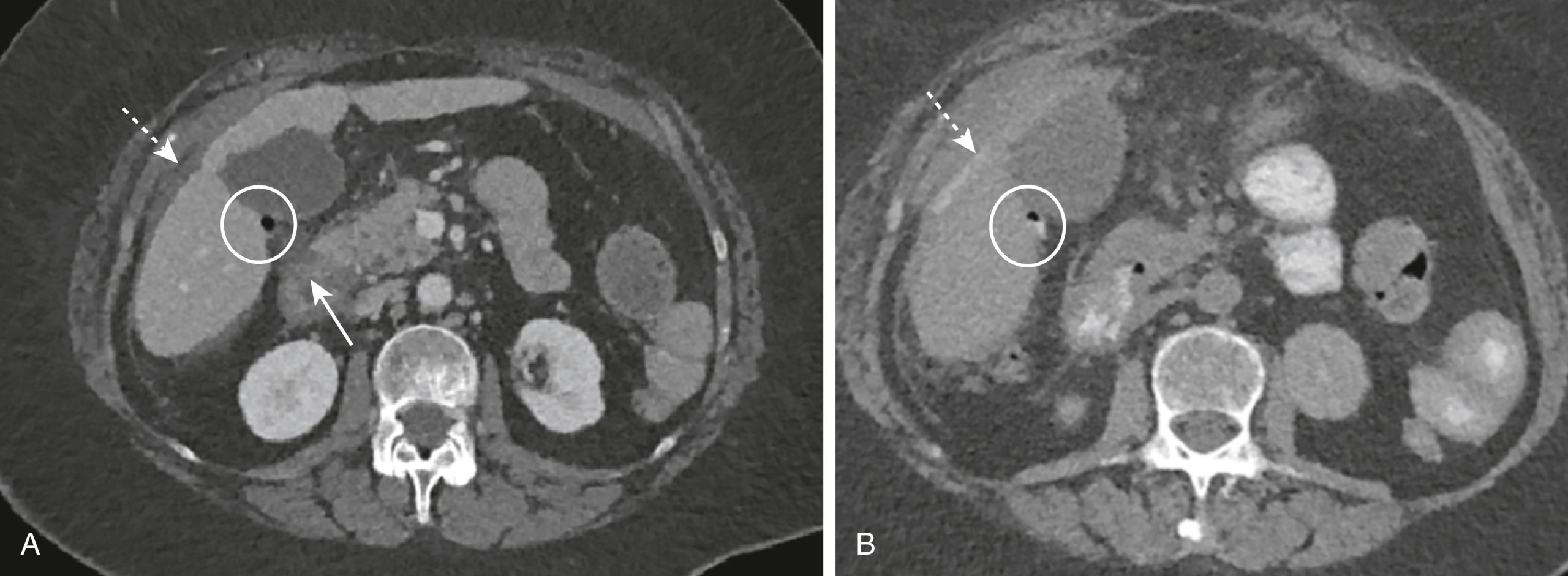
Hình 17.6 Loét Tá tràng Thủng. (A) Có sự gián đoạn của thành tá tràng (mũi tên liền) với khí trong phúc mạc (vòng tròn) phía sau túi mật cũng như dịch xung quanh gan (mũi tên chấm). (B) là cùng một bệnh nhân với các hình chiếu được chụp sau khi cản quang đường uống được dùng; không khí phía sau túi mật bây giờ cũng chứa cản quang (vòng tròn) và có cản quang xung quanh gan (mũi tên chấm) chỉ có thể xảy ra qua một lỗ thủng trong ruột (tức là, tá tràng).
RUỘT NON VÀ ĐẠI TRÀNG
Các Vấn đề Chung
Việc làm mờ và giãn lòng ruột là cần thiết để đánh giá đúng ruột bất kể phương thức nào được sử dụng.
⚠️ CẠM BẪY CHẨN ĐOÁN
|
Do đó, cản quang dùng đường uống, thường được cho theo liều chia nhỏ theo thời gian để cho phép cản quang sớm đến đại tràng trong khi cản quang sau làm mờ dạ dày, thường được sử dụng cho hầu hết các phim CT bụng. Các trường hợp ngoại lệ có thể bao gồm các nghiên cứu được thực hiện vì chấn thương, nghiên cứu tìm sỏi niệu quản, và các nghiên cứu đặc biệt hướng đến việc đánh giá các cấu trúc mạch máu, chẳng hạn như động mạch chủ. Cản quang đường uống được sử dụng cho các thăm khám CT là dung dịch loãng chứa bari hoặc cản quang iod.
ĐIỂM QUAN TRỌNG
|
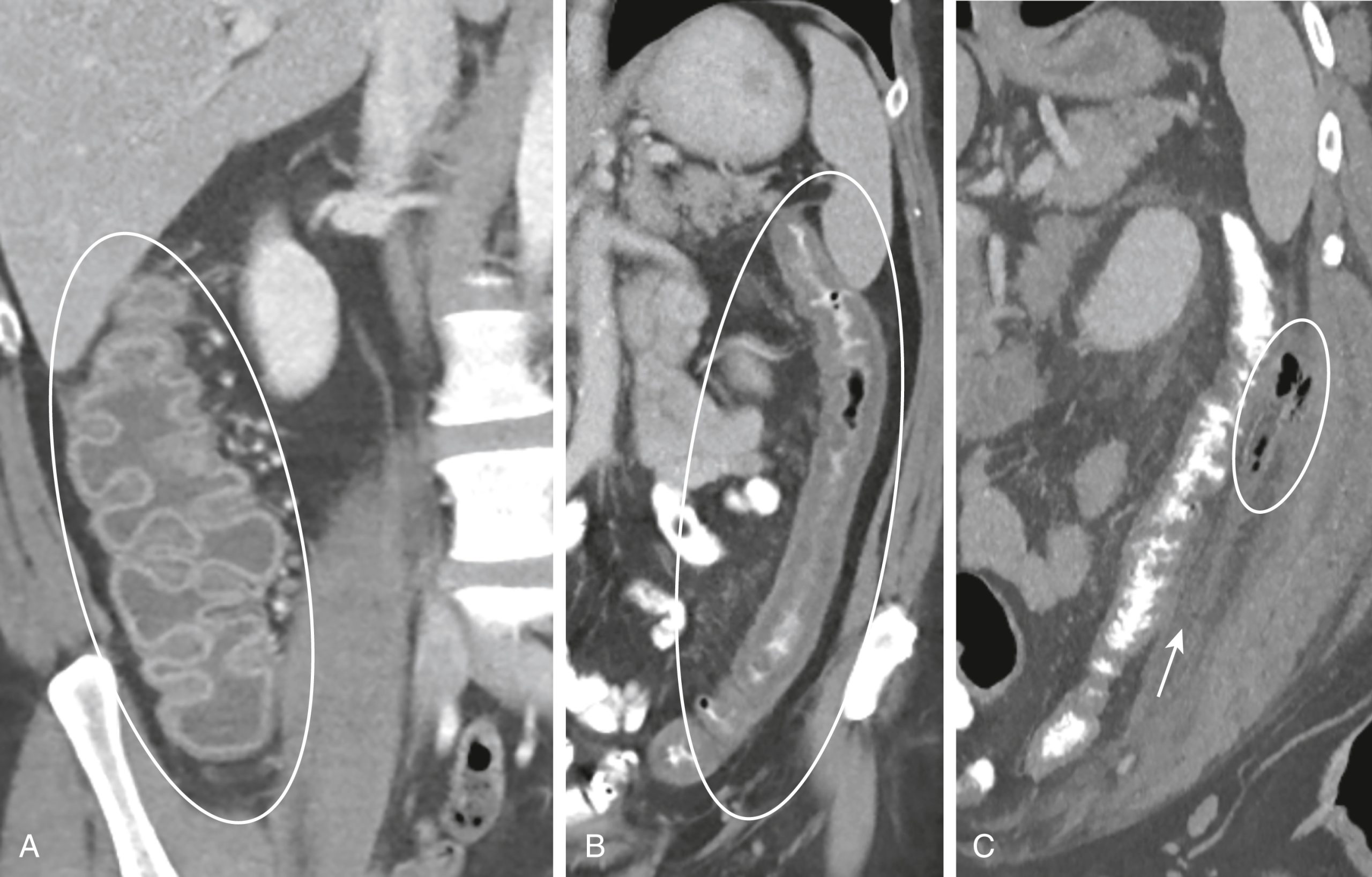
Hình 17.7 Các Dấu hiệu Chính trên CT của Đường Tiêu hóa. Đây là những dấu hiệu áp dụng cho bất kỳ phần nào của ruột và là chìa khóa để chẩn đoán các bất thường của ruột trên CT. (A) Có sự dày lên và ngấm thuốc của thành đại tràng (hình bầu dục). Bình thường thành đại tràng mỏng và trở nên mỏng hơn nữa khi đại tràng giãn ra. (B) Sự thâm nhiễm dưới niêm mạc được nhìn thấy tạo ra sự dày lên và không đều của thành và hẹp lòng ruột (hình bầu dục). Trong trường hợp viêm đại tràng thiếu máu cục bộ này, nó rất có thể đại diện cho phù với một số xuất huyết. (C) Có sự thâm nhiễm của mỡ xung quanh của đại tràng xuống (mũi tên), một dấu hiệu cảnh báo thường báo hiệu viêm liền kề như trong trường hợp viêm túi thừa này. Một lượng nhỏ khí ngoài lòng ruột cũng có mặt (hình bầu dục).
Bệnh Crohn
Bệnh Crohn là một tình trạng viêm u hạt mạn tính, tái phát của ruột non và đại tràng dẫn đến loét, tắc nghẽn và hình thành lỗ rò. Bệnh Crohn thường liên quan đến hồi tràng và đại tràng phải, có các vùng tổn thương xen kẽ (ruột bất thường xen kẽ với ruột bình thường), dễ hình thành lỗ rò, và có xu hướng tái phát sau khi cắt bỏ và nối lại phẫu thuật ở bất kỳ quai ruột nào đóng vai trò là hồi tràng cuối mới.
- Bệnh Crohn có thể được chẩn đoán hình ảnh bằng X-quang ruột non cản quang (series) hoặc CT bụng và chậu hông.
ĐIỂM QUAN TRỌNG
|
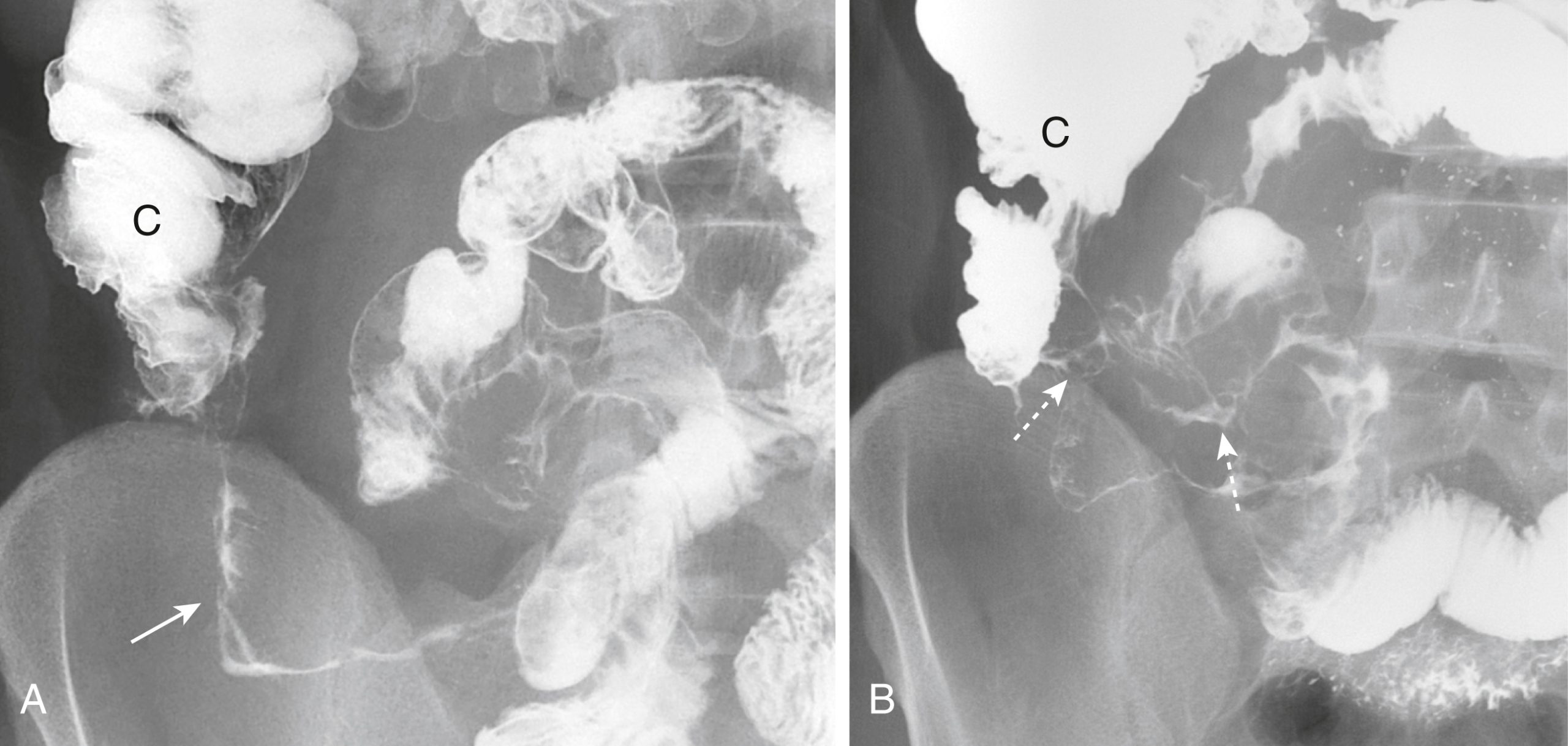
Hình 17.8 Bệnh Crohn. (A) Một hình ảnh chụp cận cảnh của góc phần tư dưới phải từ một nghiên cứu theo dõi ruột non cho thấy một hồi tràng cuối bị hẹp rõ rệt (mũi tên) (dấu hiệu sợi chỉ) đứng tách biệt khỏi các quai ruột non khác (quai ruột kiêu hãnh). (B) Một nghiên cứu tương tự ở một bệnh nhân khác cho thấy các vệt bari đại diện cho nhiều lỗ rò ruột nối các quai ruột non bất thường liền kề (mũi tên). Hình thành lỗ rò là một biến chứng phổ biến của bệnh này. C, Manh tràng.
ĐẠI TRÀNG
Bề mặt trong lòng của đại tràng thường được nghiên cứu nhiều nhất bằng nội soi đại tràng quang học hoặc chụp CT đại tràng và/hoặc chụp đại tràng cản quang đối quang kép. Các cấu trúc bên ngoài đại tràng thường được nghiên cứu bằng CT bụng và chậu hông có cản quang đường uống hoặc trực tràng.
Bệnh túi thừa
Túi thừa đại tràng, giống như hầu hết các túi thừa của đường tiêu hóa, đại diện cho sự thoát vị của niêm mạc và dưới niêm mạc qua một khiếm khuyết trong lớp cơ (túi thừa giả).
ĐIỂM QUAN TRỌNG
|
- Chúng xảy ra thường xuyên nhất ở đại tràng sigma và dễ dàng được xác định trên cả thụt bari hoặc thăm khám CT dưới dạng các gai nhỏ hoặc các túi có đường viền mịn gắn vào đại tràng chứa không khí và/hoặc cản quang (Hình 17.9).
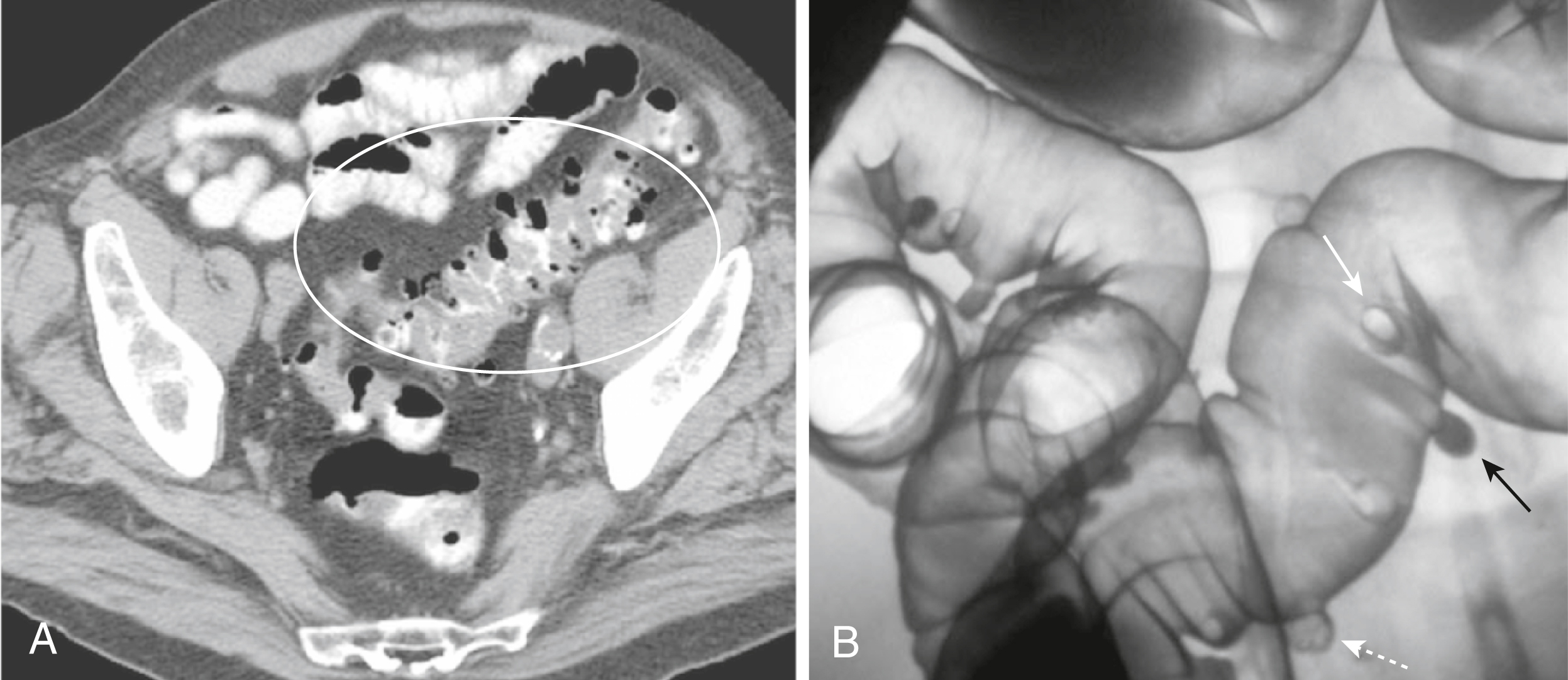
Hình 17.9 Bệnh túi thừa. (A) Trong phim CT chậu hông này, các túi thừa chứa không khí và cản quang và xuất hiện dưới dạng các túi lồi nhỏ, thường tròn, đặc biệt là ở vùng đại tràng sigma (hình bầu dục trắng). (B) Có nhiều túi thừa được nhìn thấy ở đại tràng sigma của thăm khám thụt bari đối quang kép này. Một số túi thừa chứa đầy bari (mũi tên đen) trong khi những túi khác chứa không khí được viền bởi bari (mũi tên trắng chấm). Nơi một túi thừa chứa khí được nhìn ở mặt cắt thẳng, nó tạo ra một đậm độ tròn (mũi tên trắng liền) có thể bắt chước hình ảnh của một polyp.
Viêm túi thừa
Túi thừa có thể bị viêm và sau đó thủng (viêm túi thừa), thường là thứ phát sau kích thích cơ học và/hoặc tắc nghẽn. CT là phương thức được lựa chọn để chẩn đoán viêm túi thừa vì các mô mềm quanh đại tràng có thể được hình dung bằng CT, điều này không thể thực hiện được bằng thụt bari hoặc nội soi quang học.
ĐIỂM QUAN TRỌNG
|
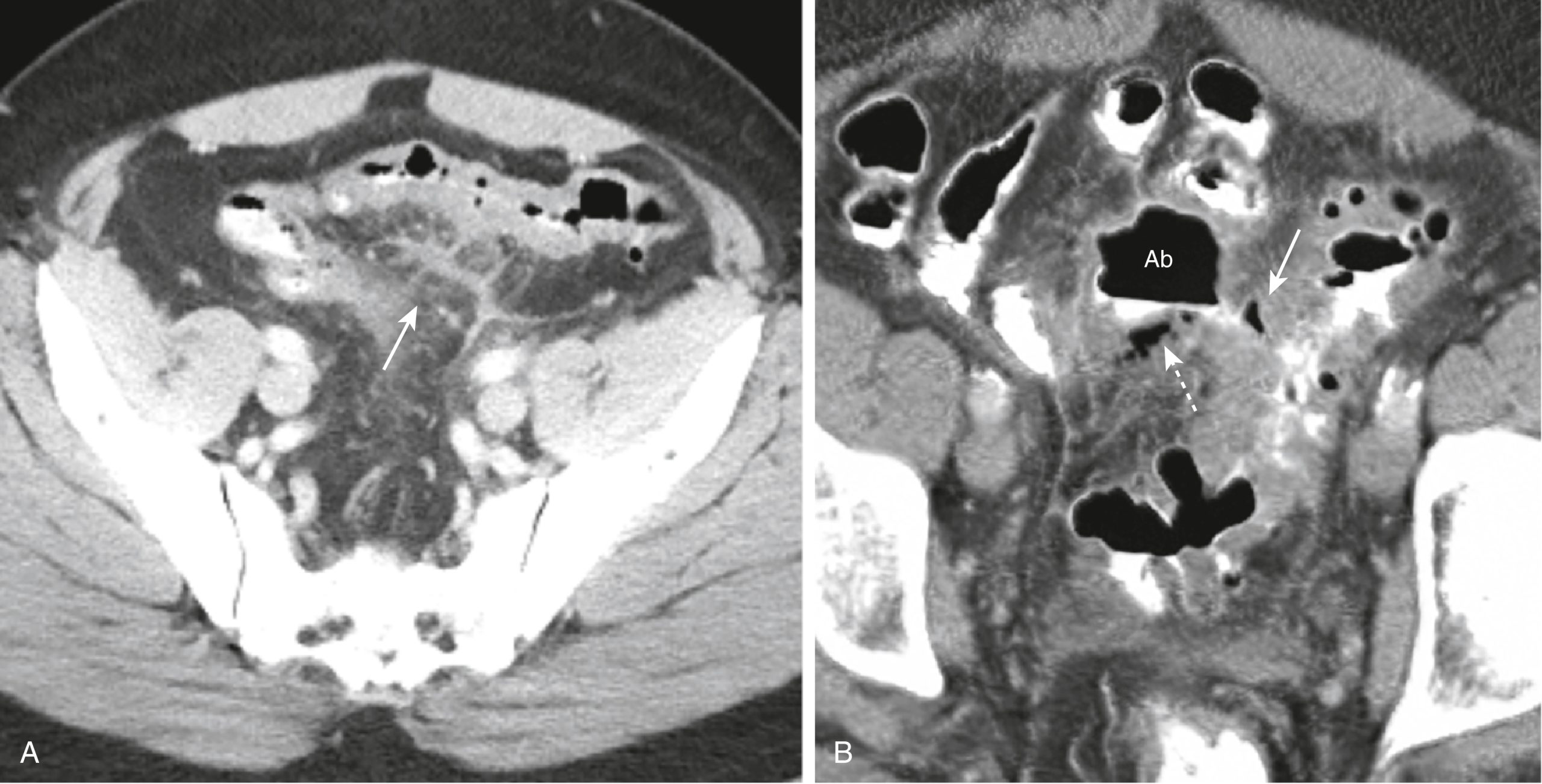
Hình 17.10 Viêm túi thừa, CT. (A) Sự thâm nhiễm của mỡ quanh đại tràng được thể hiện bằng sự tăng độ suy giảm dạng mờ (mũi tên) của mỡ bình thường. Sự thâm nhiễm khu trú của mỡ là một đặc điểm phổ biến của bệnh viêm và giúp định vị nó. (B) Một khoang áp xe (Ab) được nhìn thấy trong hình ảnh chụp cận cảnh này của một phim CT bụng dưới. Không khí được nhìn thấy trong một túi thừa (mũi tên liền) và có các bóng khí ngoài lòng ruột nhỏ liền kề (mũi tên chấm) có mặt. Những dấu hiệu này là thứ phát sau một thủng giới hạn với hình thành áp xe do viêm túi thừa.
Polyp Đại tràng
Tỷ lệ mắc polyp tăng theo tuổi và tỷ lệ ác tính tăng theo kích thước của polyp. Bệnh nhân mắc các hội chứng đa polyp, trong đó có nhiều polyp tuyến, có nguy cơ phát triển ung thư ác tính đại tràng cao hơn nhiều.
ĐIỂM QUAN TRỌNG
|
- Polyp đại tràng có thể được hình dung bằng cách sử dụng thụt bari, chụp CT đại tràng, hoặc nội soi đại tràng quang học.
- Chụp CT đại tràng là một kỹ thuật được thực hiện nhờ các máy quét CT mới hơn, nhanh hơn và các thuật toán máy tính phức tạp cho phép tái tạo ba chiều hình ảnh bên trong lòng ruột, bao gồm cả hiển thị thời gian bay (chuyển động) mà không cần sử dụng ống nội soi. Chụp CT đại tràng cũng cho phép hình dung các cấu trúc bụng khác bên ngoài đại tràng (Hình 17.11A).
- Polyp có thể là không cuống (sessile) (gắn trực tiếp vào thành) hoặc có cuống (pedunculated) (gắn vào thành bằng một cuống) (Hình 17.11B).
- Đôi khi, một polyp có thể đóng vai trò là một điểm dẫn cho một lồng ruột, trong đó polyp kéo và lồng một phần của ruột vào lòng của ruột ngay phía trước nó. Ruột ở phía trên chỗ lồng có thể bị tắc nghẽn và do đó dãn ra. Lồng ruột có thể tạo ra hình ảnh lò xo cuộn đặc trưng trên các nghiên cứu hình ảnh (Hình 17.12).
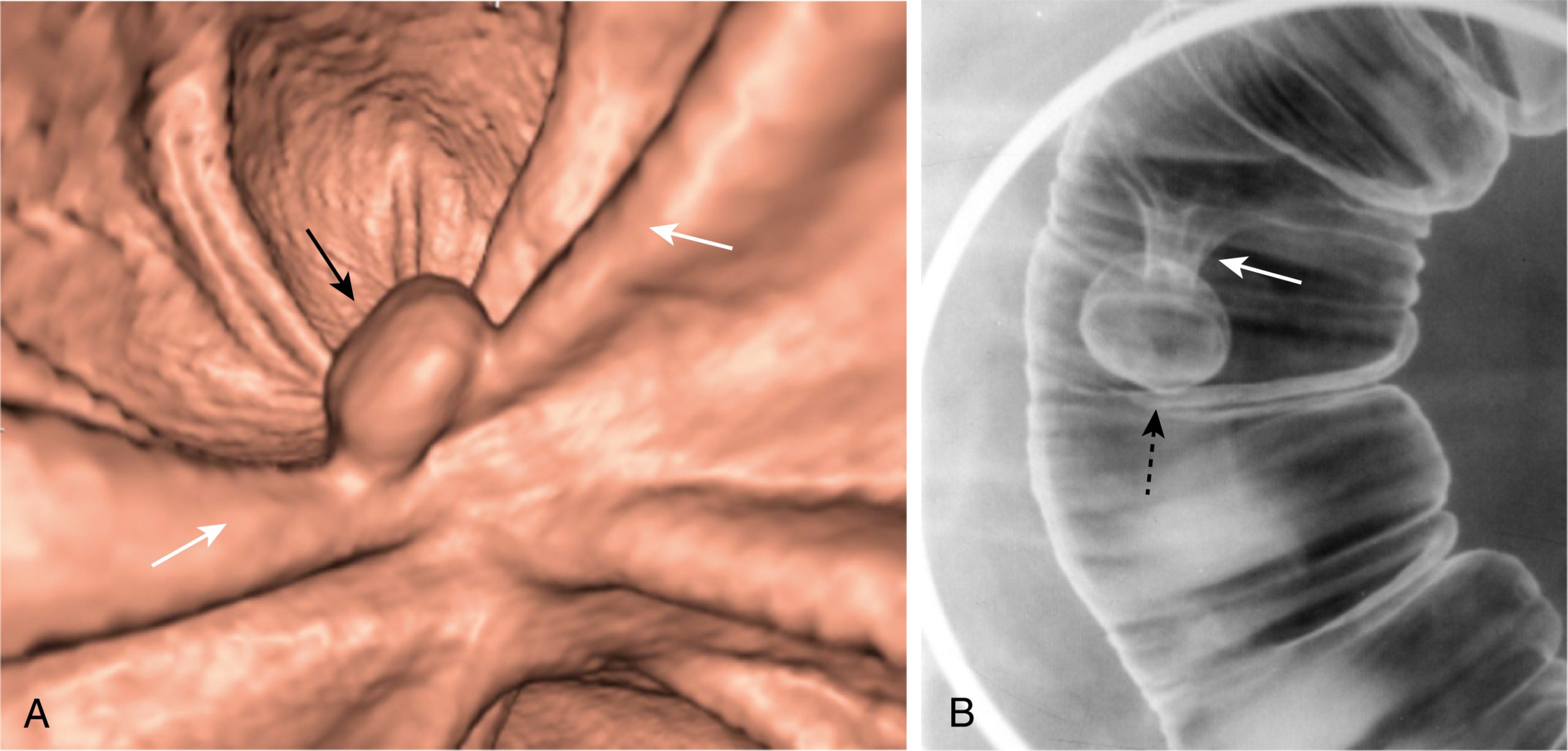
Hình 17.11 Polyp Đại tràng. (A) Chụp CT đại tràng sử dụng chụp CT bụng để cho phép tái tạo ba chiều hình ảnh bên trong lòng ruột mà không cần sử dụng ống nội soi. Một polyp ở đại tràng xuống (mũi tên đen) được nhìn thấy dưới dạng một khối u riêng biệt trong khi các ngấn đại tràng bình thường (mũi tên trắng) là các cấu trúc giống như gờ có mặt trên khắp đại tràng. (B) Ví dụ về một thụt bari đối quang kép trên một bệnh nhân khác có khối u dạng polyp ở đại tràng sigma được viền bởi bari (mũi tên đen). Ở bệnh nhân này, polyp được gắn vào thành đại tràng bằng một cuống (mũi tên trắng). Polyp trên một cuống được gọi là polyp có cuống.
Hình 17.12 Lồng ruột, Thụt Bari và Phim CT. (A) Khi một quai ruột lồng vào bên trong quai ngay phía xa nó, tắc nghẽn kết quả tạo ra một hình ảnh lò xo cuộn trên thăm khám thụt bari khi hai quai ruột chồng lên nhau (mũi tên). (B) CT trên một bệnh nhân khác bị lồng ruột cho thấy một quai đại tràng (mũi tên trắng) lồng vào quai phía xa nó (mũi tên đen) tạo ra một khuyết lấp đầy và làm tắc nghẽn lòng ruột.
Ung thư biểu mô Đại tràng
ĐIỂM QUAN TRỌNG
|
- Các dấu hiệu hình ảnh của ung thư biểu mô đại tràng bao gồm:
- Sự hiện diện của một khuyết lấp đầy dạng polyp lớn, dai dẳng
- Sự co thắt hình vòng của lòng đại tràng tạo ra một tổn thương hình lõi táo (Hình 17.13)
- Thủng hoàn toàn hoặc thủng vi thể biểu hiện bằng sự thâm nhiễm của mỡ quanh đại tràng với các đậm độ tăng suy giảm dạng dải hoặc mờ có hoặc không có sự hiện diện của khí ngoài lòng ruột
- Các dấu hiệu khác của ung thư biểu mô đại tràng có thể bao gồm tắc đại tràng (xem Hình 14.14) và di căn, đặc biệt là đến gan và phổi.
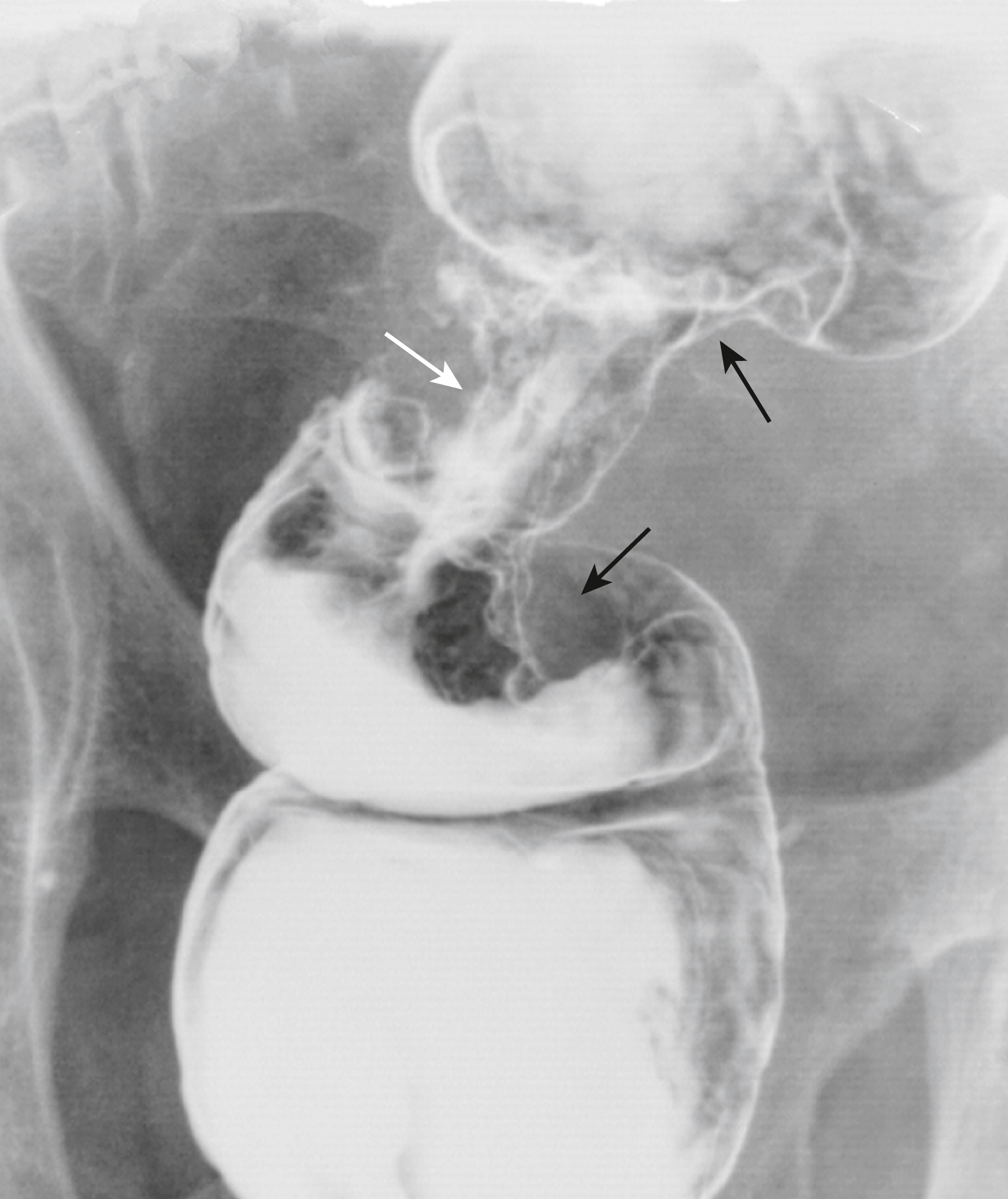
Hình 17.13 Ung thư co thắt hình vòng của Trực tràng. Có một tổn thương hình lõi táo đặc trưng của trực tràng do sự phát triển chu vi của một ung thư đại tràng. Các bờ của tổn thương (mũi tên đen) cho thấy cái được gọi là một bờ nhô ra nơi mô khối u nhô vào và nhô ra khỏi lòng ruột bình thường, điển hình của loại tổn thương này. “Lõi” của “quả táo” (mũi tên trắng) bao gồm mô khối u thay vì niêm mạc đại tràng bình thường. Việc xác định một tổn thương như vậy là dấu hiệu bệnh lý đặc trưng cho ung thư.
Viêm Đại tràng
Viêm đại tràng là tình trạng viêm của đại tràng. Có rất nhiều nguyên nhân gây viêm đại tràng, bao gồm các nguyên nhân nhiễm trùng, loét và u hạt, thiếu máu cục bộ, do xạ trị và liên quan đến kháng sinh. Vì nhiều dạng viêm đại tràng có hình ảnh X-quang tương tự nhau, tiền sử lâm sàng là vô cùng quan trọng.
ĐIỂM QUAN TRỌNG
|
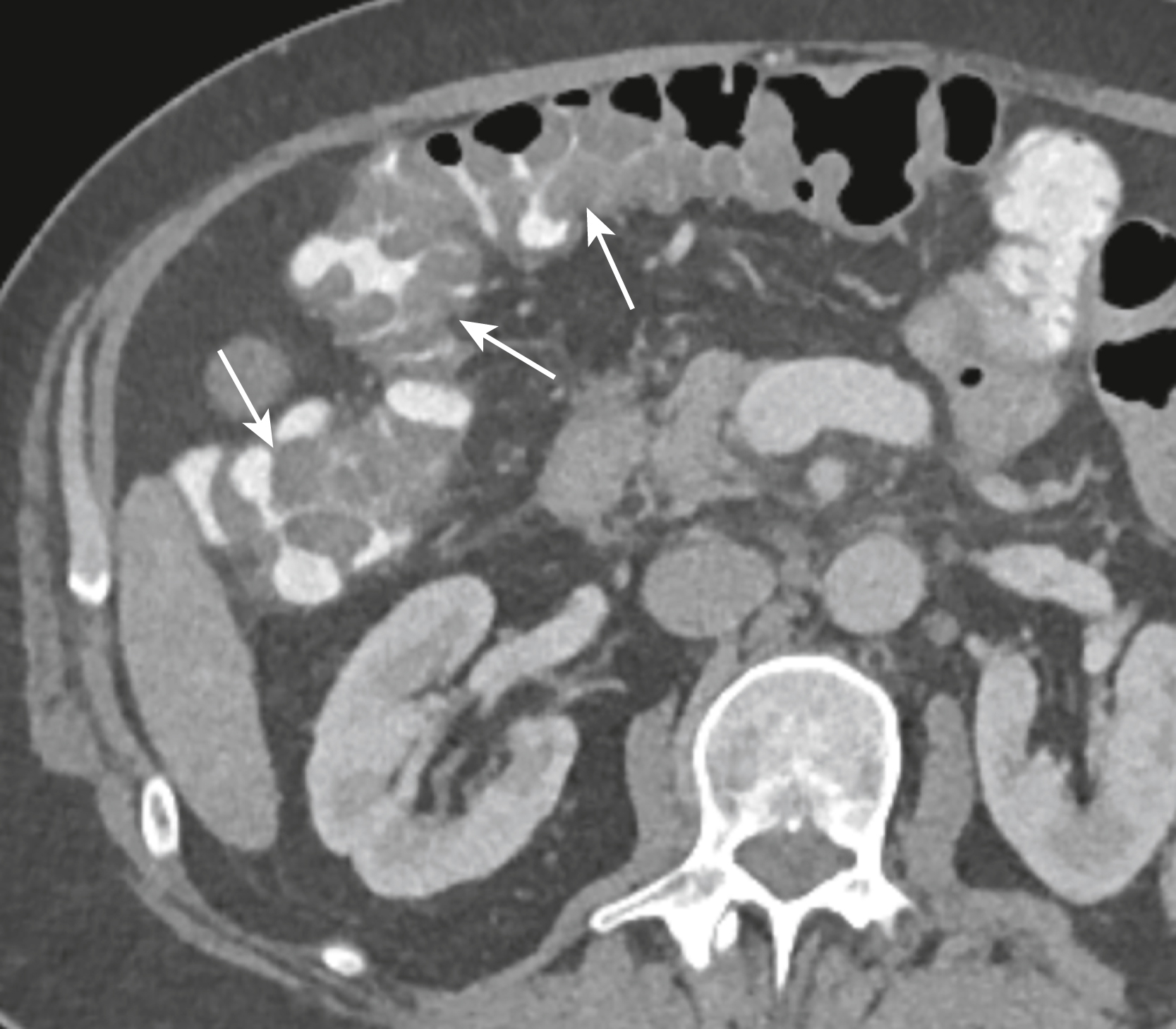
Hình 17.14 Viêm Đại tràng. Đại tràng cho thấy dấu hiệu ngón tay cái, các vết lõm dạng nốt trên lòng ruột (mũi tên), và một dạng tổng thể được gọi là dấu hiệu đàn xếp. Bệnh nhân này bị viêm đại tràng do C. difficile, trước đây được gọi là viêm đại tràng giả mạc và hiện được biết là do độc tố do Clostridium difficile sản xuất gần như độc quyền. Nó thường xảy ra sau khi điều trị kháng sinh. Chẩn đoán thường được thực hiện trên lâm sàng bằng cách hình dung màng giả trên nội soi. Dấu hiệu đàn xếp đại diện cho cản quang bị mắc kẹt giữa các nếp gấp to và cho thấy sự hiện diện của phù hoặc viêm rõ rệt, nhưng nó không đặc hiệu cho viêm đại tràng do C. difficile.
Viêm Ruột thừa
Về mặt sinh lý bệnh, sự phát triển của viêm ruột thừa luôn đi trước bởi sự tắc nghẽn của lòng ruột thừa. CT hoặc siêu âm hiện là các phương thức được lựa chọn để chẩn đoán viêm ruột thừa. Viêm ruột thừa cũng có thể được hình dung bằng MRI.
- Một sỏi ruột thừa là một khối vôi hóa được tìm thấy trong ruột thừa của khoảng 15% tất cả mọi người. Nó sẽ có thể nhìn thấy, đặc biệt là trên CT, dưới dạng một vôi hóa trong lòng ruột thừa. Sự kết hợp của đau bụng và sự hiện diện của một sỏi ruột thừa có liên quan đến viêm ruột thừa khoảng 90% thời gian và cho thấy khả năng thủng cao hơn.
ĐIỂM QUAN TRỌNG
|
- Việc sử dụng siêu âm trong viêm ruột thừa sẽ được thảo luận trong Chương 18.
- Được bao gồm trực tuyến, Phụ lục điện tử D. Thuật ngữ Chính và Bảng chú giải của cuốn sách này liệt kê các nghiên cứu được lựa chọn đầu tiên cho các kịch bản lâm sàng khác nhau, một số liên quan đến đau bụng.
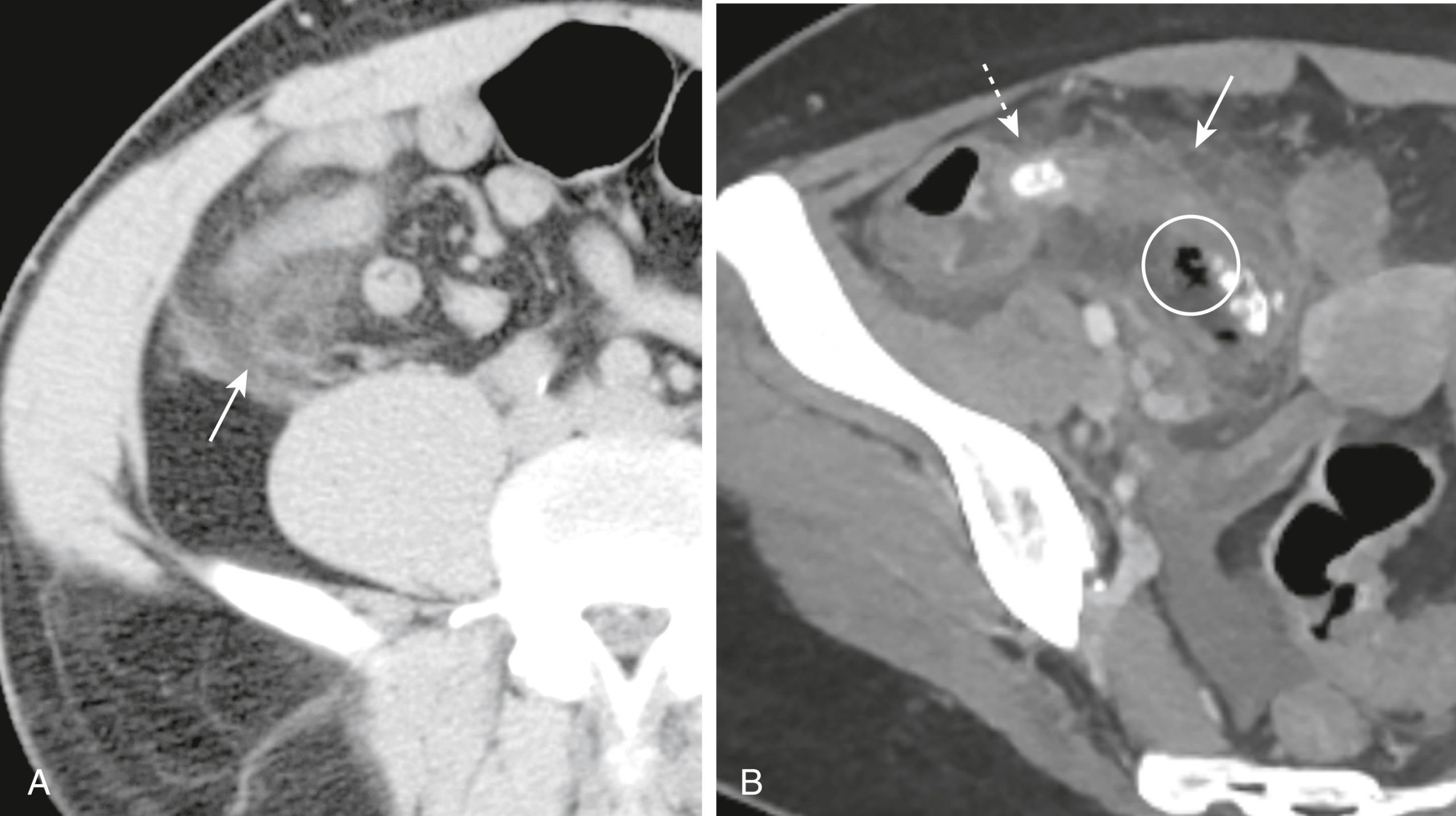
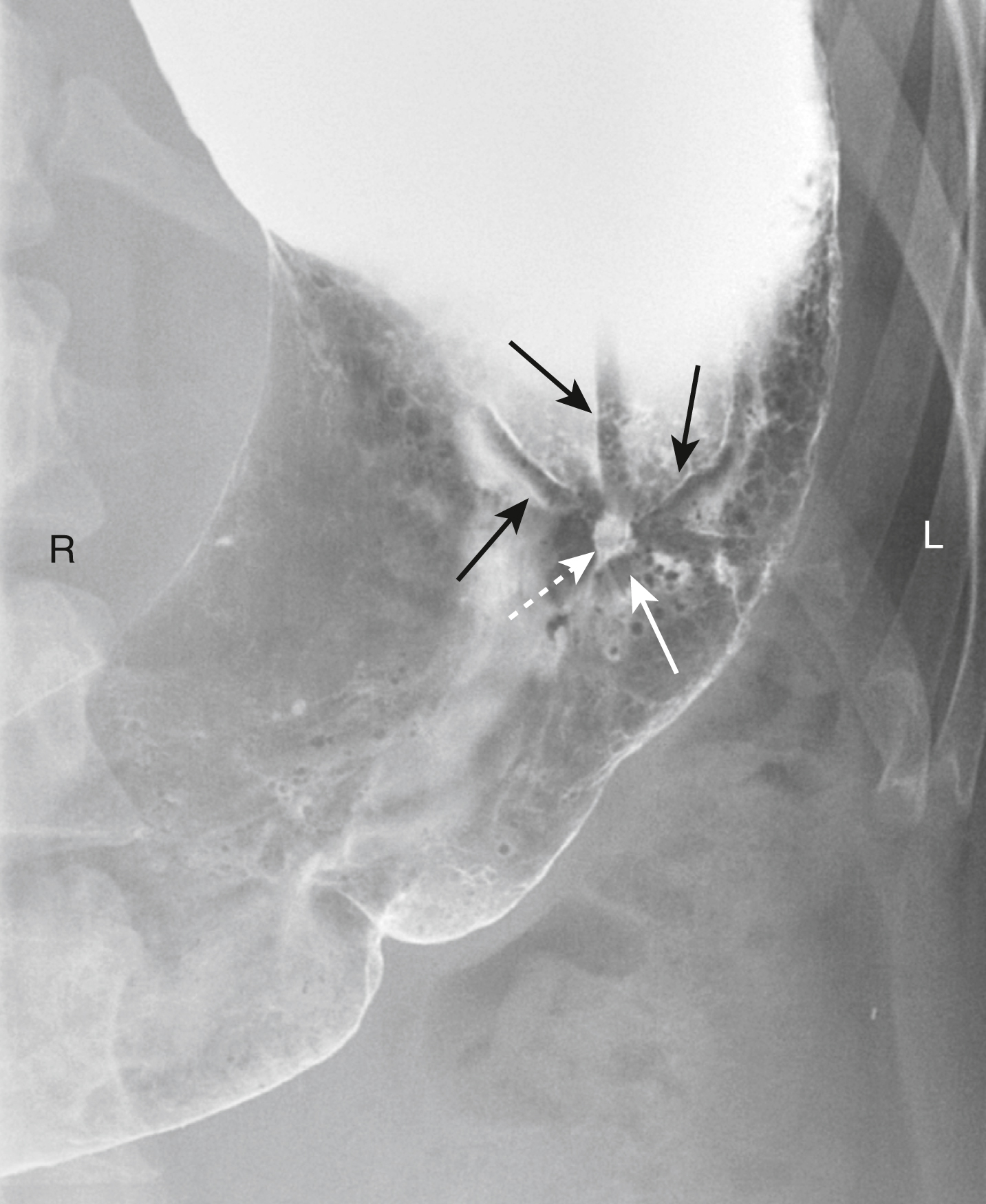
Hình 17.15 Viêm Ruột thừa, CT. (A) Có sự thâm nhiễm của mỡ quanh ruột thừa ở góc phần tư dưới phải biểu hiện bằng sự tăng độ suy giảm trong mỡ mạc treo (mũi tên). Sự thâm nhiễm khu trú của mỡ là một đặc điểm phổ biến của các bệnh viêm và giúp định vị chúng. (B) Chứa trong lòng ruột thừa là một vôi hóa nhỏ (mũi tên chấm) hoặc sỏi ruột thừa, ở một bệnh nhân khác. Có sự thâm nhiễm viêm của mỡ xung quanh tạo ra độ suy giảm cao (mũi tên liền). Một lượng rất nhỏ không khí có mặt bên ngoài lòng ruột thừa do một thủng giới hạn (vòng tròn).
Xuất huyết Tiêu hóa Dưới
Bệnh túi thừa là một trong những nguyên nhân chính của xuất huyết tiêu hóa dưới (LGIB). LGIB được định nghĩa là chảy máu bắt nguồn từ giữa van hồi-manh tràng và trực tràng. Các nguyên nhân khác của LGIB bao gồm loạn sản mạch, bệnh viêm ruột và các khối u.
- Trong xuất huyết tiêu hóa dưới cấp tính (rõ ràng), có một số cách tiếp cận chẩn đoán. Nội soi đại tràng, chụp động mạch qua ống thông và chụp CT mạch (CTA) là các nghiên cứu chẩn đoán thường được sử dụng nhất để đánh giá LGIB cấp tính. Xạ hình chảy máu bằng hạt nhân cũng có thể được sử dụng.
- Cả nội soi đại tràng và chụp động mạch qua ống thông đều có lợi ích bổ sung là cho phép điều trị nguyên nhân chảy máu sau khi xác định vị trí của nó. Nội soi đại tràng thường được sử dụng như phương thức ban đầu ở những bệnh nhân ổn định về huyết động (với sự chuẩn bị ruột đầy đủ). Chụp động mạch đặc biệt hữu ích ở những người không ổn định về huyết động và bị xuất huyết tiêu hóa dưới ồ ạt.
- Chụp CT mạch yêu cầu một tốc độ chảy máu động mạch đang hoạt động nhất định (ít nhất 0.5 mL/phút) để cho thấy hiệu quả sự thoát mạch của cản quang vào lòng ruột để xác định vị trí chảy máu. Nó ít xâm lấn hơn nội soi đại tràng hoặc chụp động mạch qua ống thông, sẵn có và có thể cho thấy các tổn thương trong ruột non, điều mà nội soi đại tràng không thể (Hình 17.16).
- Xạ hình chảy máu bằng hạt nhân là một công cụ chẩn đoán nhạy cho xuất huyết tiêu hóa nhưng có độ đặc hiệu tương đối thấp do độ phân giải hạn chế so với nội soi hoặc chụp động mạch.
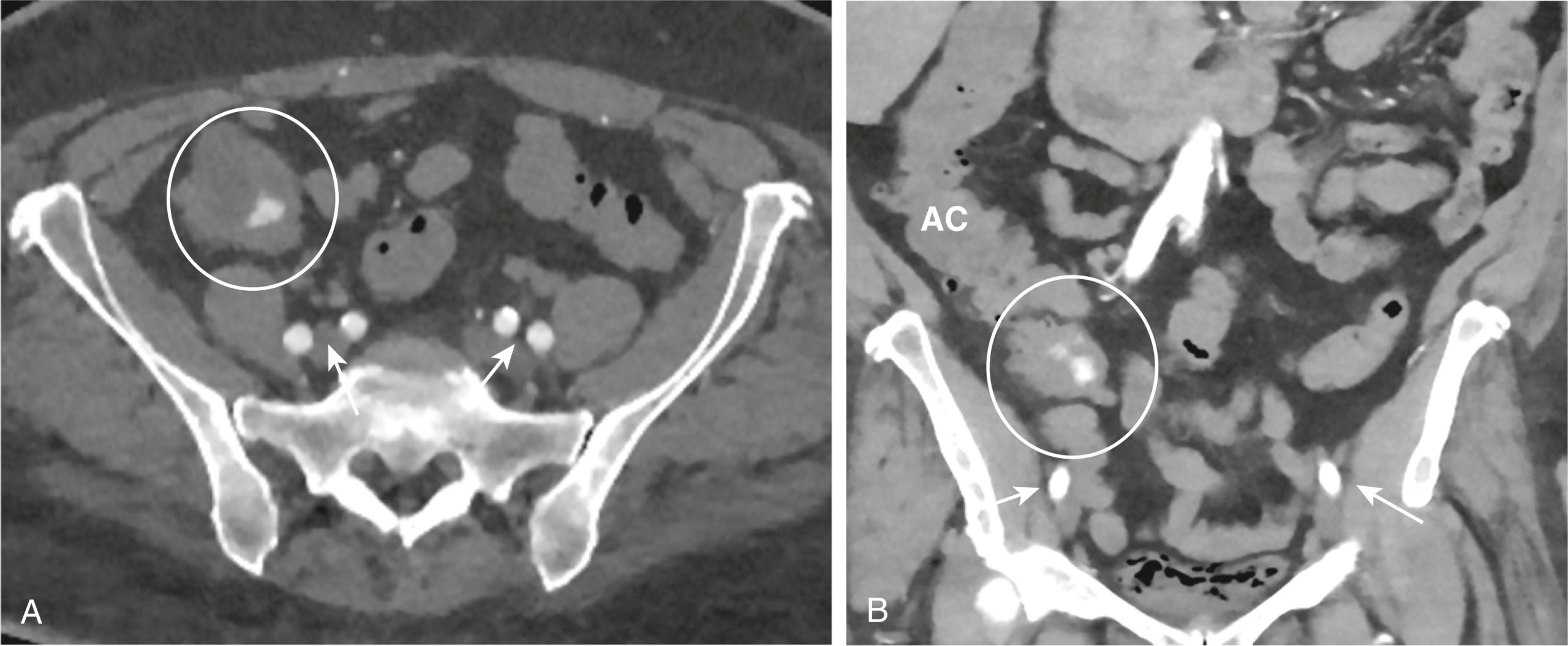
Hình 17.16 Chụp CT Mạch (CTA) của Xuất huyết Tiêu hóa Dưới. Xuất huyết tiêu hóa đang hoạt động được chẩn đoán bằng cách chứng minh sự thoát mạch của cản quang tiêm tĩnh mạch vào lòng ruột. (A) Hình ảnh ngang của chậu hông sau khi tiêm IV, nhưng không có cản quang đường uống, cho thấy một bộ sưu tập cản quang vô định hình trong lòng manh tràng (vòng tròn), đại diện cho máu thoát mạch. (B) Tái tạo vành trên cùng một bệnh nhân cho thấy một số bộ sưu tập cản quang trong lòng ruột ở manh tràng (vòng tròn). Các mũi tên trên cả hai hình ảnh xác định các mạch máu chậu được làm mờ. Bệnh nhân đang chảy máu từ một dị dạng mạch máu của manh tràng. AC, Đại tràng lên.
TỤY
Viêm tụy
Hai nguyên nhân phổ biến nhất của viêm tụy là nghiện rượu và sỏi mật. Ở trẻ em, chấn thương bụng có thể đóng một vai trò. Viêm mô tụy dẫn đến vỡ các ống dẫn và rò rỉ dịch tụy xảy ra dễ dàng, một phần do thiếu một bao xơ bao quanh tụy.
ĐIỂM QUAN TRỌNG
|
- Nhận biết viêm tụy cấp trên CT:
- Phì đại toàn bộ hoặc một phần của tụy (số đo bình thường cho tụy là 3 cm cho đầu, 2.5 cm cho thân và 2 cm cho đuôi).
- Các dải hoặc bộ sưu tập dịch quanh tụy (Hình 17.17)
- Các tổn thương suy giảm thấp trong tụy do hoại tử có thể đại diện cho các vùng tụy không còn sức sống và có ý nghĩa tiên lượng xấu hơn. Chúng thường phát triển sớm trong quá trình bệnh và yêu cầu tiêm cản quang tĩnh mạch để hình dung.
- Hình thành nang giả. Mô xơ có thể bao bọc một bộ sưu tập dịch tụy được bao bọc được giải phóng từ tụy bị viêm. Thành của một nang giả thường có thể nhìn thấy bằng CT và có thể ngấm thuốc cản quang (Hình 17.18).
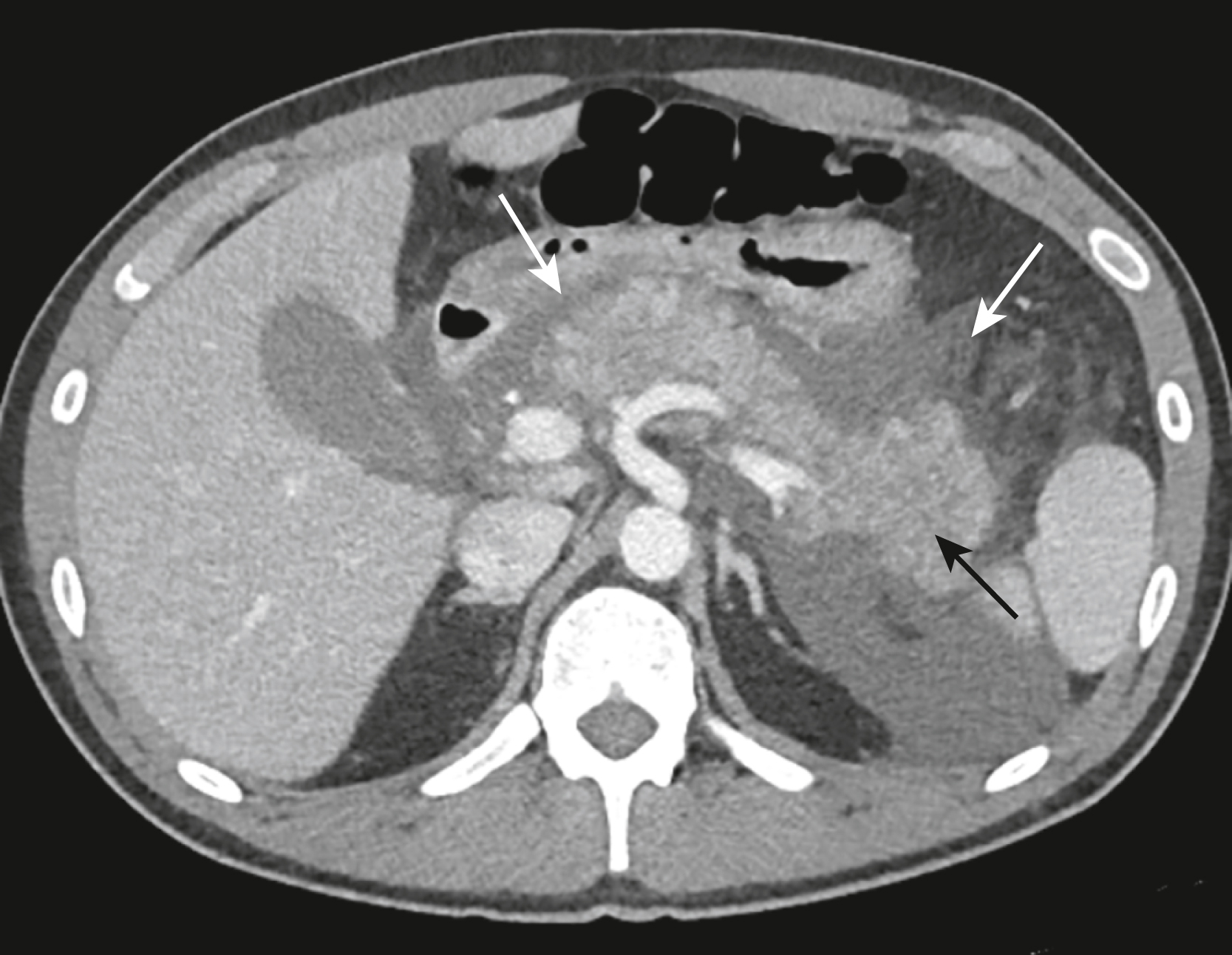
Hình 17.17 Viêm tụy cấp. Tụy bị to ra rõ rệt và có hình dạng không đều (mũi tên đen). Có sự thâm nhiễm lan rộng của mỡ quanh tụy (mũi tên trắng). Đau bụng dữ dội, thường lan ra sau lưng, là một triệu chứng gần như phổ biến của viêm tụy cấp. Bệnh nhân này có amylase và lipase tăng rõ rệt.
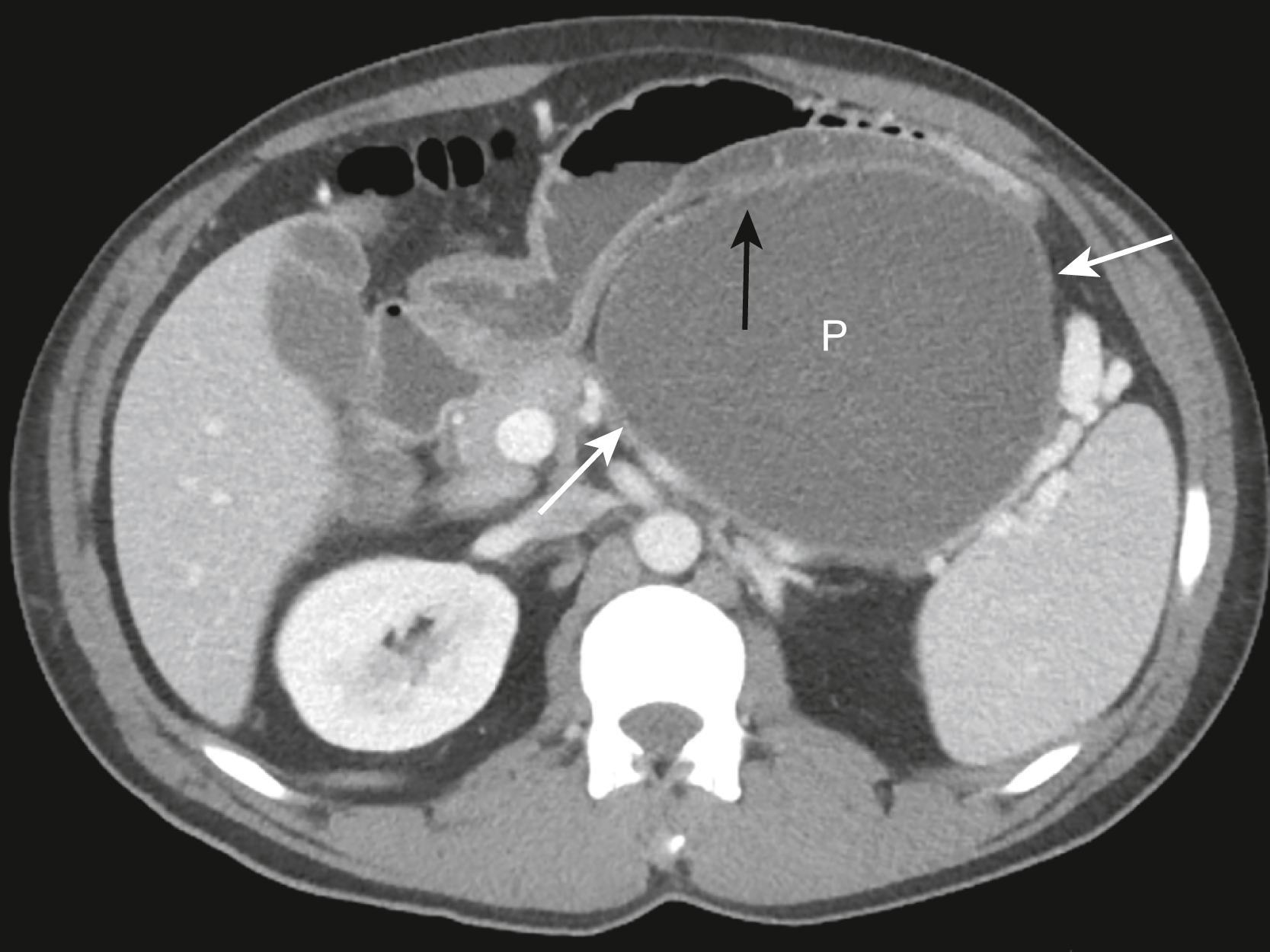
Hình 17.18 Nang giả Tụy. Một nang giả (P) của tụy là một bộ sưu tập dịch, thường có hàm lượng enzyme tụy cao, bên ngoài tụy và được bao bọc bởi một thành mô xơ và mô hạt. Thành có thể ngấm thuốc cản quang (mũi tên trắng). Nang đang lõm vào một quai ruột liền kề (mũi tên đen). Loại lõm này trên một quai ruột bởi một khối u bên ngoài, bất kể nguồn gốc của nó, được gọi là dấu hiệu đệm.
Viêm tụy Mạn tính
Viêm tụy mạn tính là một bệnh liên tục và không thể đảo ngược của tụy, thường là thứ phát sau lạm dụng rượu, dẫn đến xơ hóa, teo tuyến, giãn ống dẫn, và, thường xuyên, tiểu đường.
ĐIỂM QUAN TRỌNG
|
Ung thư biểu mô tuyến Tụy
Các yếu tố nguy cơ đối với ung thư biểu mô tuyến tụy bao gồm nghiện rượu, hút thuốc lá, viêm tụy mạn tính và tiểu đường. Ung thư biểu mô tuyến tụy có tiên lượng cực kỳ xấu: hầu hết các khối u không thể cắt bỏ và không thể chữa khỏi tại thời điểm chẩn đoán. Hầu hết thời gian (75%), khối u nằm ở đầu tụy; khoảng 10% xảy ra ở thân và 5% ở đuôi. Khoảng một nửa số bệnh nhân có biểu hiện vàng da và, hầu hết thời gian, có đau đi kèm.
- Siêu âm là phương pháp được lựa chọn trong việc thăm khám ban đầu của bệnh nhân vàng da (xem Chương 18).
ĐIỂM QUAN TRỌNG
|
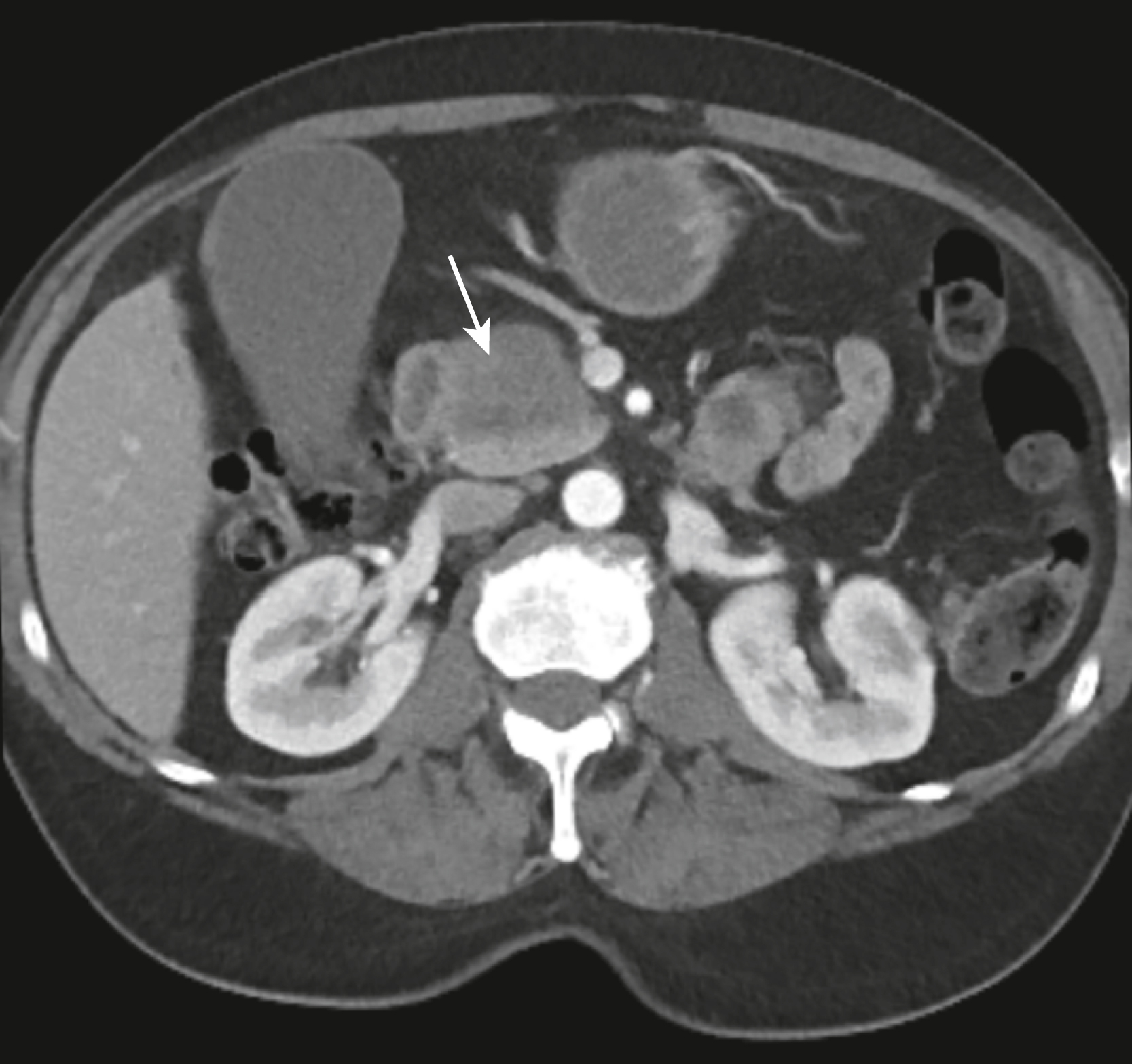
Hình 17.19 Ung thư biểu mô tuyến Tụy. Đầu tụy bị to ra bởi một khối u (mũi tên). Các triệu chứng của ung thư biểu mô tuyến tụy thường mơ hồ, các kết quả xét nghiệm không đặc hiệu, và các tổn thương khó chụp ảnh, đặc biệt là ở những bệnh nhân có những thay đổi đồng thời của viêm tụy mạn tính.
CÁC BẤT THƯỜNG GAN-MẬT
Gan: Các Vấn đề Chung
Việc đánh giá các khối u gan bằng CT thường được thực hiện với một chuỗi các phim được chụp trước và sau đó hai lần sau khi tiêm cản quang tĩnh mạch, được gọi là phim quét ba pha. Sự kết hợp các hình ảnh giúp xác định và mô tả tốt nhất các khối u gan (Hình 17.20).
- MRI ngày càng được sử dụng như phương thức được lựa chọn trong việc đánh giá cả bệnh gan khu trú và lan tỏa. MRI thường có thể mô tả dứt khoát các tổn thương gan được mô tả là không xác định trên CT, chẳng hạn như nang, các khối u gan lành tính như u máu và tăng sản nốt khu trú, ung thư biểu mô tế bào gan và bệnh di căn. Nó đặc biệt hữu ích trong việc đánh giá các tổn thương nhỏ (≤1 cm) so với CT.
- Đối với hình ảnh MRI thường quy của gan, một chất cản quang tĩnh mạch được gọi là gadolinium thường được sử dụng, và nhiều hình ảnh sau khi tiêm gadolinium được chụp. Gadolinium sẽ được thảo luận trong Chương 20.
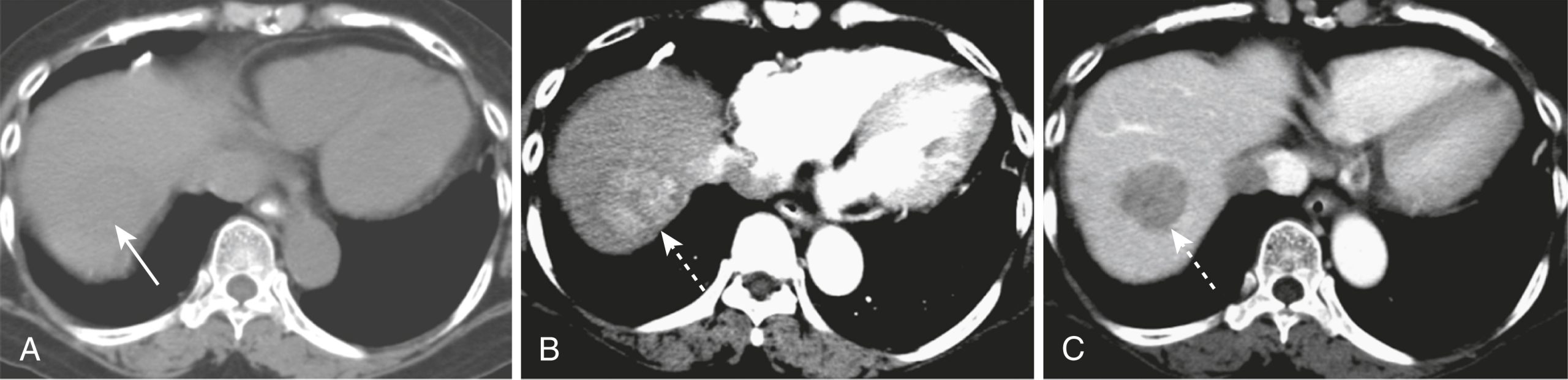
Hình 17.20 Phim CT Gan Ba pha, Ung thư biểu mô Tế bào gan. Việc đánh giá các khối u gan thường được thực hiện với một sự kết hợp các phim quét bao gồm một phim không cản quang (A) và sau đó là hai phim sau cản quang: một phim được chụp nhanh (B), được gọi là thì động mạch gan, và một phim thứ hai khoảng một phút sau (C), được gọi là thì tĩnh mạch cửa. Trường hợp này cho thấy các dấu hiệu điển hình của một ung thư biểu mô tế bào gan khu trú. Hầu hết là giảm đậm độ hoặc đồng đậm độ với gan bình thường mà không cần cản quang (mũi tên trong A), ngấm thuốc ở thì động mạch với cản quang IV (tăng đậm độ) (mũi tên trong B), và sau đó trở lại giảm đậm độ hoặc đồng đậm độ ở thì tĩnh mạch (mũi tên trong C).
Thâm nhiễm Mỡ
Thuật ngữ bệnh gan nhiễm mỡ không do rượu đề cập đến một phổ các bệnh của gan từ gan nhiễm mỡ đến viêm gan nhiễm mỡ không do rượu (NASH) đến xơ gan.
ĐIỂM QUAN TRỌNG
|
- Bình thường trên các phim CT không cản quang, gan luôn đậm đặc hơn hoặc bằng đậm độ của lách. Với thâm nhiễm mỡ gan, lách có vẻ đậm đặc hơn gan mà không cần cản quang tĩnh mạch (Hình 17.21).
- Khi thâm nhiễm mỡ lan tỏa, gan thường hơi to. Các mạch máu nổi bật nhưng thường không bị tắc nghẽn hoặc dịch chuyển.
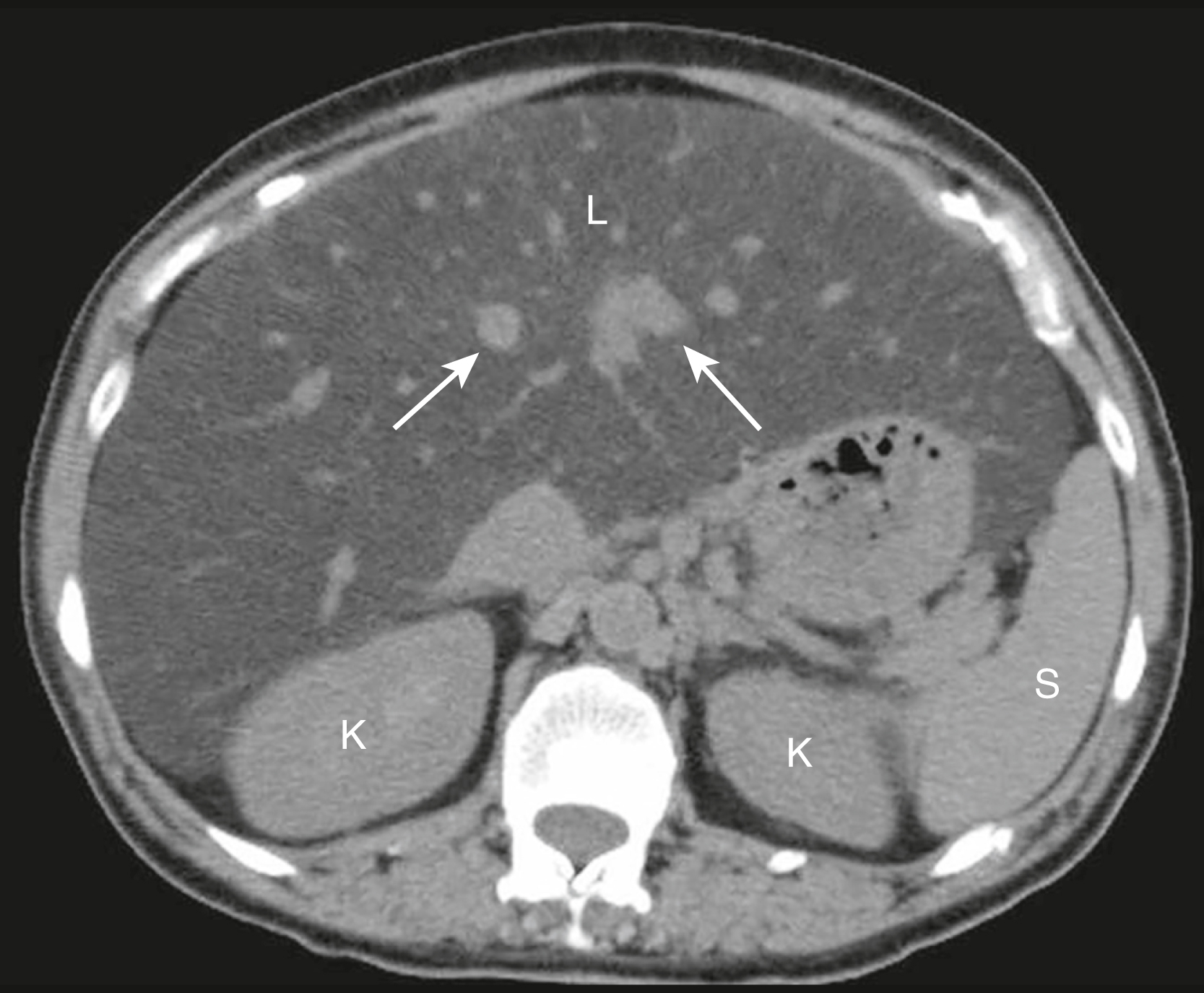
Hình 17.21 Gan nhiễm mỡ lan tỏa, CT không cản quang. Ở bệnh nhân này bị thâm nhiễm mỡ lan tỏa của một gan to (L), lách (S) đậm đặc hơn gan, ngược lại với bình thường trên một phim không cản quang. Trong trường hợp này, mức độ thâm nhiễm mỡ đến mức các mạch máu nổi bật trong gan nhiễm mỡ (mũi tên). K, Thận.
⚠️ CẠM BẪY CHẨN ĐOÁN
|
- MRI là phương thức chính xác nhất trong việc đánh giá một gan nhiễm mỡ, sử dụng một hiện tượng được gọi là hình ảnh dịch chuyển hóa học để phát hiện sự hiện diện của lipid vi thể, nội bào có trong một gan như vậy. Dịch chuyển hóa học liên quan đến cách mà các proton lipid và nước hoạt động trong từ trường (Hình 17.22).
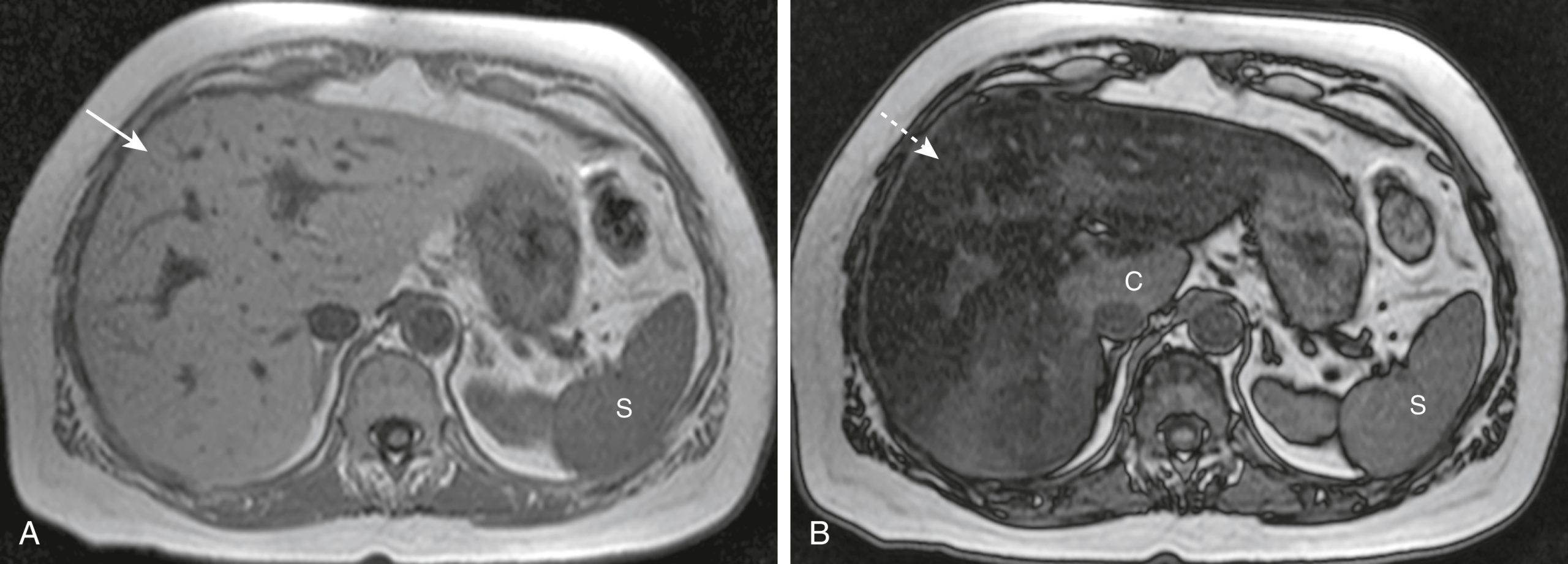
Hình 17.22 Gan nhiễm mỡ, MRI. Sử dụng một hiện tượng được gọi là hình ảnh dịch chuyển hóa học để phát hiện sự hiện diện của lipid nội bào có trong một gan nhiễm mỡ, MRI cung cấp sự xác định chính xác nhất của một gan nhiễm mỡ. (A) Gan (mũi tên) có vẻ bình thường, sáng hơn lách (S). (B) Đây được gọi là một hình ảnh đối pha và nó cho thấy sự mất tín hiệu rõ rệt (mất tín hiệu) trên khắp gan (mũi tên), cho thấy một gan nhiễm mỡ. Hầu hết gan bây giờ tối hơn lách (S), ngoại trừ thùy đuôi (C), là bình thường.
Xơ gan
Xơ gan là một bệnh mạn tính, không thể đảo ngược của gan có đặc điểm là sự phá hủy các tế bào gan bình thường và xơ hóa lan tỏa, dường như là con đường chung cuối cùng của nhiều bất thường, bao gồm viêm gan B và C, nghiện rượu, thâm nhiễm mỡ gan không do rượu, và các bệnh khác như bệnh nhiễm sắc tố sắt mô và bệnh Wilson. Các biến chứng của xơ gan bao gồm tăng áp lực tĩnh mạch cửa, cổ trướng, rối loạn chức năng thận, ung thư biểu mô tế bào gan, suy gan và tử vong.
ĐIỂM QUAN TRỌNG
|
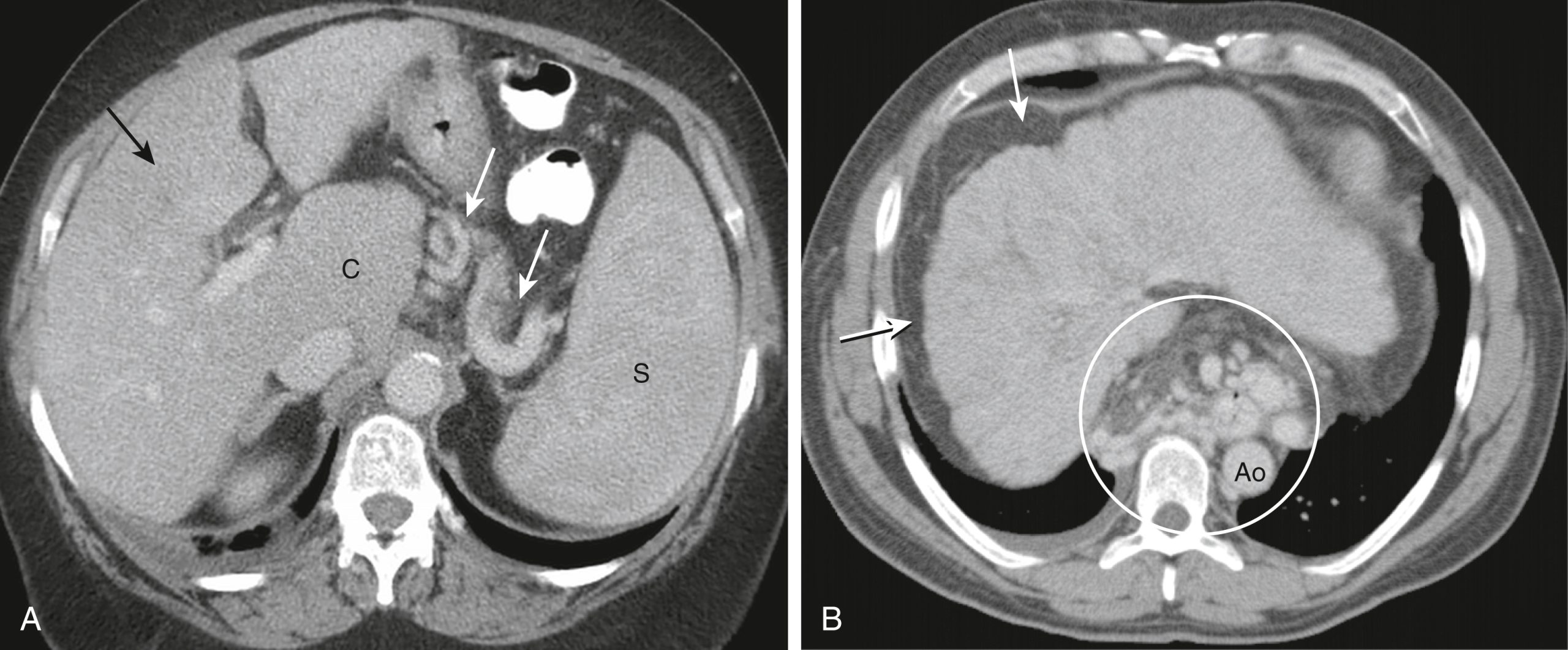
Hình 17.23 Xơ gan, Tăng áp lực Tĩnh mạch cửa, và Giãn tĩnh mạch, CT. (A) Lách (S) to do tăng áp lực tĩnh mạch cửa thứ phát sau xơ gan. Có sự to ra đặc trưng của thùy đuôi (C) so với thùy phải của gan (mũi tên đen). Có một số tĩnh mạch giãn được tăng cường cản quang (giãn tĩnh mạch) xung quanh dạ dày và rốn lách (mũi tên trắng). (B) Một bệnh nhân khác cho thấy hình ảnh nốt và co rút điển hình của gan xơ (mũi tên) cùng với nhiều giãn tĩnh mạch quanh thực quản được tăng cường cản quang (vòng tròn). Ao, Động mạch chủ xuống.
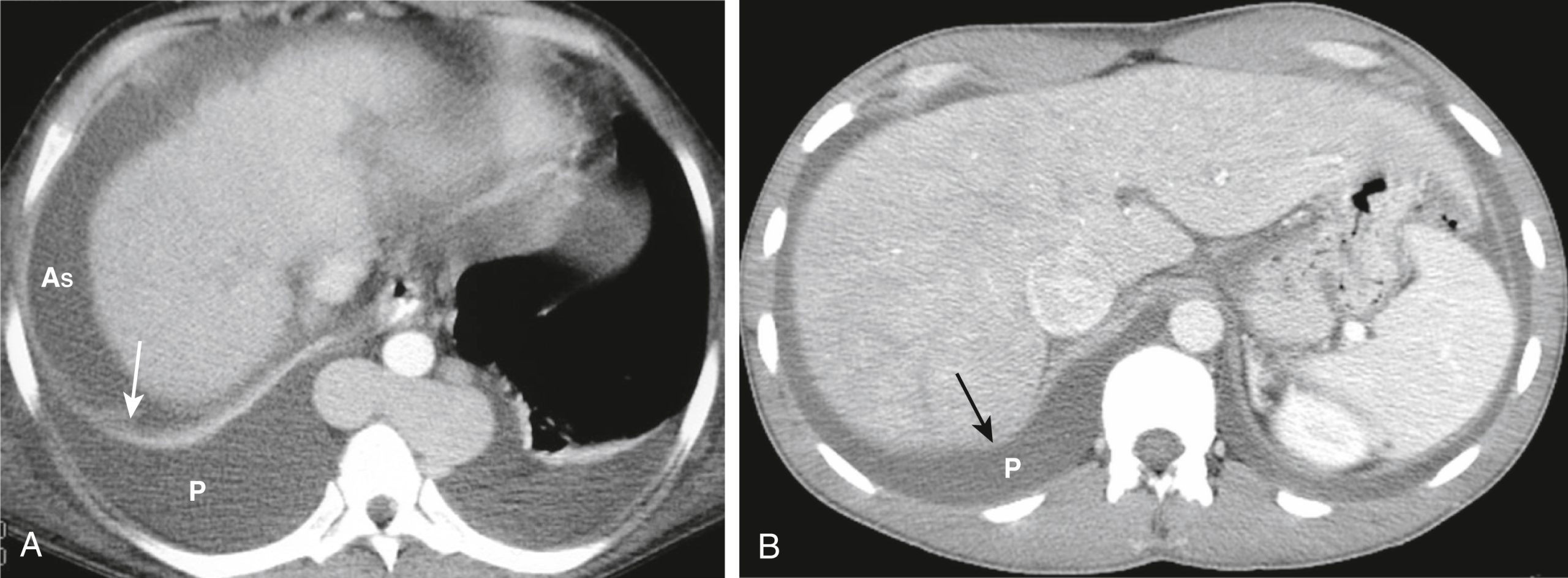
Hình 17.24 Phân biệt Tràn dịch Màng phổi và Cổ trướng. (A) Bệnh nhân bị xơ gan có thể có sự kết hợp của cổ trướng và tràn dịch màng phổi. Dịch cổ trướng (As) sẽ xuất hiện phía trước vòm hoành (mũi tên) trong mặt phẳng ngang. Tràn dịch màng phổi (P) sẽ nằm ở phía sau vòm hoành. (B) Cổ trướng sẽ không bao giờ bao quanh hoàn toàn vòm gan vì vùng trần (mũi tên), không được phúc mạc bao phủ (xem Hình 13.3). Dịch phía sau vùng trần phải ở trong khoang màng phổi (P).
Hộp 17.1: Phân biệt Cổ trướng và Tràn dịch Màng phổi
|
Các Tổn thương Chiếm chỗ của Gan
Một trong những mục tiêu chính của các nghiên cứu hình ảnh, bất kể bộ phận cơ thể nào, là phân biệt chính xác giữa các quá trình lành tính và ác tính bằng các kỹ thuật không gây nguy hiểm cho bệnh nhân hoặc khiến họ phải chịu đau đớn không cần thiết. Đây cũng là mục tiêu trung tâm trong việc đánh giá các khối u gan.
- Các nghiên cứu CT tốt nhất trong việc thể hiện các khối u gan khi được thực hiện cả có và không có cản quang vì một trong hai nghiên cứu đơn lẻ có thể không cho thấy một khối u đồng đậm độ (tức là, một khối u có độ suy giảm giống hệt với mô bình thường xung quanh), do đó che giấu sự hiện diện của nó.
- MRI hữu ích trong việc mô tả các khối u gan, đặc biệt là các tổn thương nhỏ từ 10 mm trở xuống.
Di căn
ĐIỂM QUAN TRỌNG
|
- Hầu hết các di căn gan bắt nguồn từ đường tiêu hóa, đặc biệt là đại tràng, và hầu như tất cả đều đến gan qua đường máu. Các vị trí nguyên phát khác của sự lan rộng di căn đến gan bao gồm dạ dày, tụy, thực quản, phổi, vú và u hắc tố ác tính.
- Nhận biết di căn gan trên CT và MRI:
- Di căn thường là nhiều khối u, có độ suy giảm thấp (Hình 17.25). Các di căn lớn hơn có thể cho thấy các vùng hoại tử có thể được nhận biết dưới dạng các vùng suy giảm thấp lốm đốm trong khối u. Các ung thư biểu mô sản xuất chất nhầy, chẳng hạn như những khối u bắt nguồn từ dạ dày, đại tràng hoặc buồng trứng, có thể bị vôi hóa tại vị trí của cả khối u nguyên phát và các di căn (xem Hình 16.14).
- MRI nhạy như CT trong việc phát hiện di căn gan, nhưng nó thường được sử dụng trong vai trò giải quyết vấn đề. Nói chung, MRI đắt hơn chụp CT và có thể bị nhiều giả ảnh do chuyển động hơn CT.
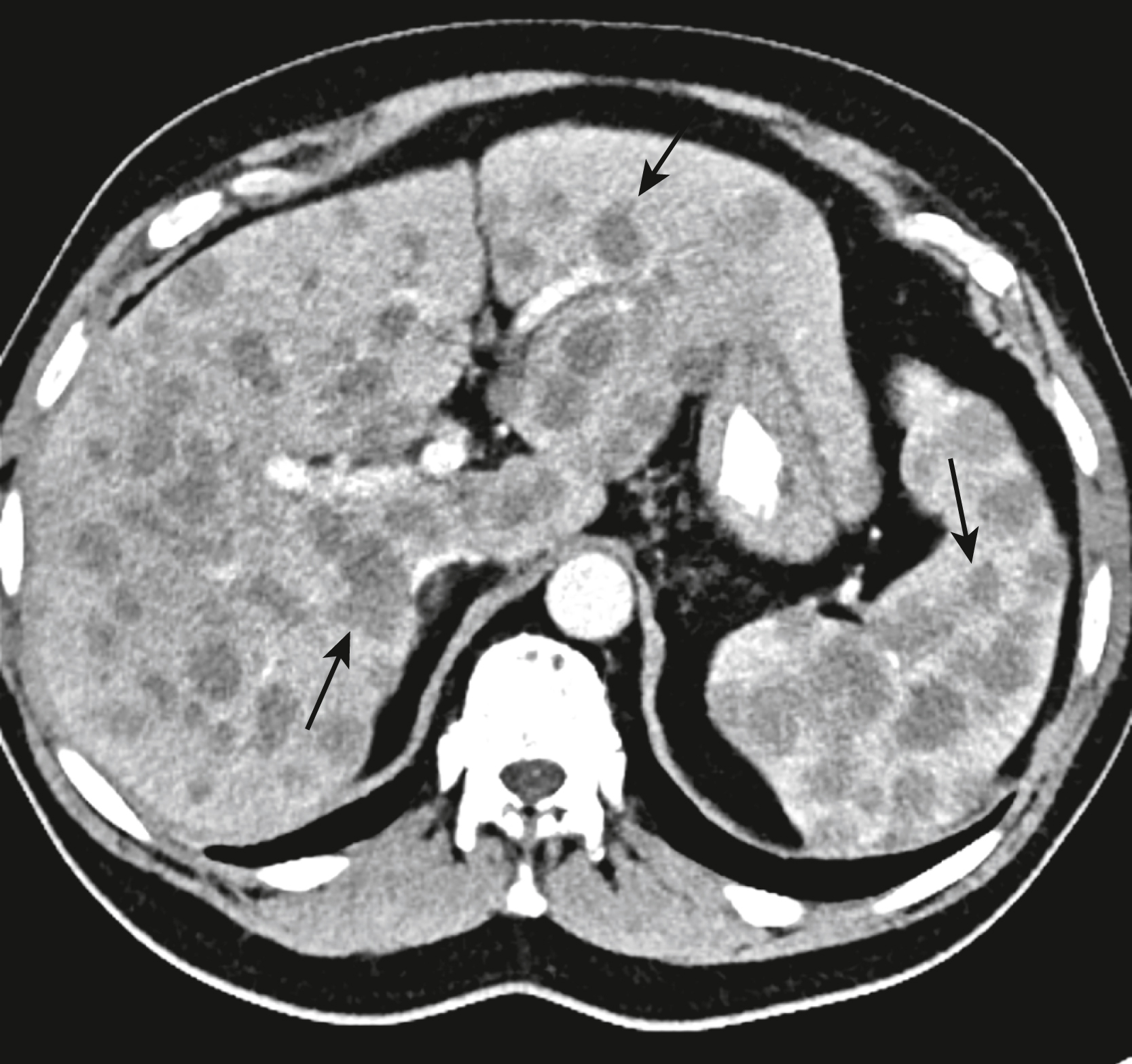
Hình 17.25 Di căn đến Gan và Lách. Nhiều khối u di căn giảm đậm độ lấp đầy gan và lách (mũi tên chỉ vào một vài khối) trên phim CT tăng cường cản quang này. Bệnh nhân bị một ung thư biểu mô tuyến nguyên phát của đại tràng.
Ung thư biểu mô Tế bào gan (Hepatoma)
Ung thư biểu mô tế bào gan là khối u ác tính nguyên phát phổ biến nhất của gan. Hầu như tất cả đều phát sinh trong các lá gan có những bất thường từ trước như xơ gan và/hoặc viêm gan. Hầu hết là đơn độc, nhưng có tới một phần năm có thể là nhiều ổ, bắt chước di căn. Xâm lấn mạch máu là phổ biến, đặc biệt là của hệ thống cửa.
ĐIỂM QUAN TRỌNG
|
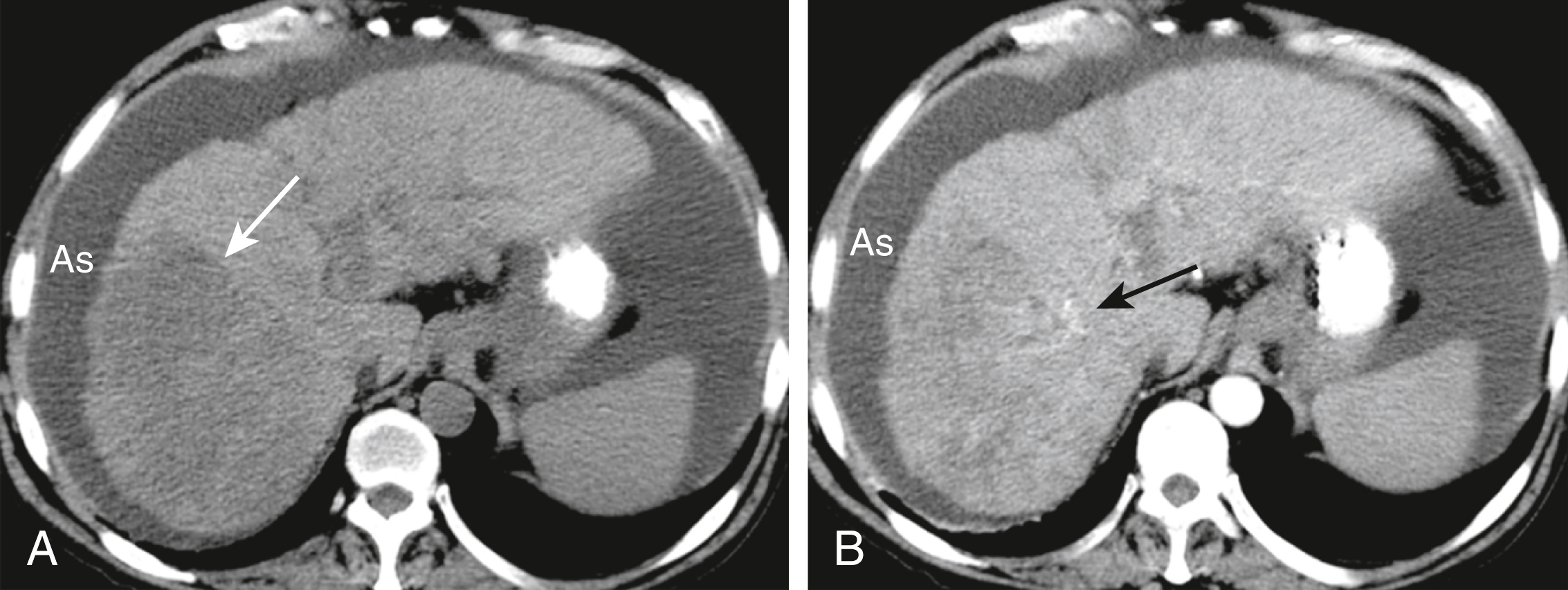
Hình 17.26 Ung thư biểu mô Tế bào gan lan tỏa của Gan, CT. Có ba dạng biểu hiện chính cho ung thư biểu mô tế bào gan: khối u đơn độc (xem Hình 17.20), nhiều nốt, hoặc thâm nhiễm lan tỏa trên khắp một phân thùy hoặc thùy (như trong trường hợp này) hoặc toàn bộ gan. Thể tích tổng thể của gan này bị giảm và đường viền có thùy do xơ gan nền. (A) Một tổn thương giảm đậm độ điển hình được nhìn thấy ở thùy phải của gan trên phim không cản quang (mũi tên). (B) Thì động mạch cho thấy sự ngấm thuốc dạng đốm (mũi tên) cho thấy khả năng hoại tử khối u ở các vùng giảm đậm độ. Có cổ trướng (As).
U máu Thể hang
U máu thể hang là khối u gan nguyên phát phổ biến nhất và đứng thứ hai về tần suất sau di căn đối với các khối u gan khu trú. Phổ biến hơn ở phụ nữ, chúng thường đơn độc và hầu như luôn không có triệu chứng. Chúng là các cấu trúc phức tạp bao gồm nhiều kênh mạch máu lớn được lót bởi một lớp tế bào nội mô duy nhất.
ĐIỂM QUAN TRỌNG
|
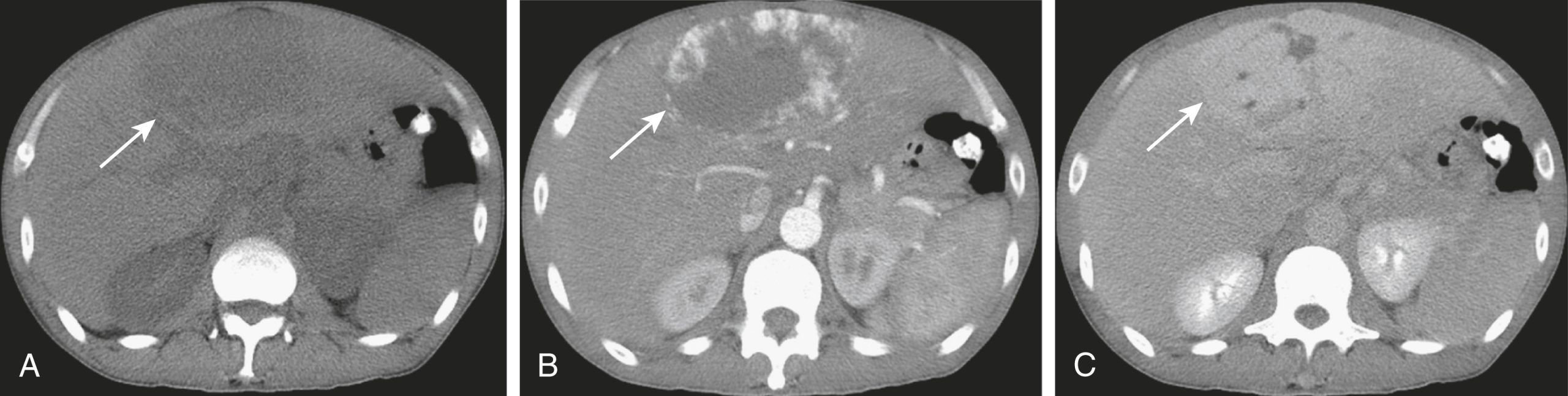
Hình 17.27 U máu Thể hang của Gan, Nghiên cứu CT Ba pha. (A) Các u máu thể hang (mũi tên trên tất cả các hình ảnh) thường là các tổn thương giảm đậm độ trên các phim không cản quang. (B) Chúng có đặc điểm ngấm thuốc từ ngoại vi vào trong sau khi tiêm cản quang tĩnh mạch trong thì động mạch và cuối cùng trở nên đồng đậm độ. (C) Cản quang sau đó có xu hướng được giữ lại trong vô số các không gian mạch máu của tổn thương để chúng có đặc điểm xuất hiện đậm đặc hơn phần còn lại của gan trên các phim chụp muộn.
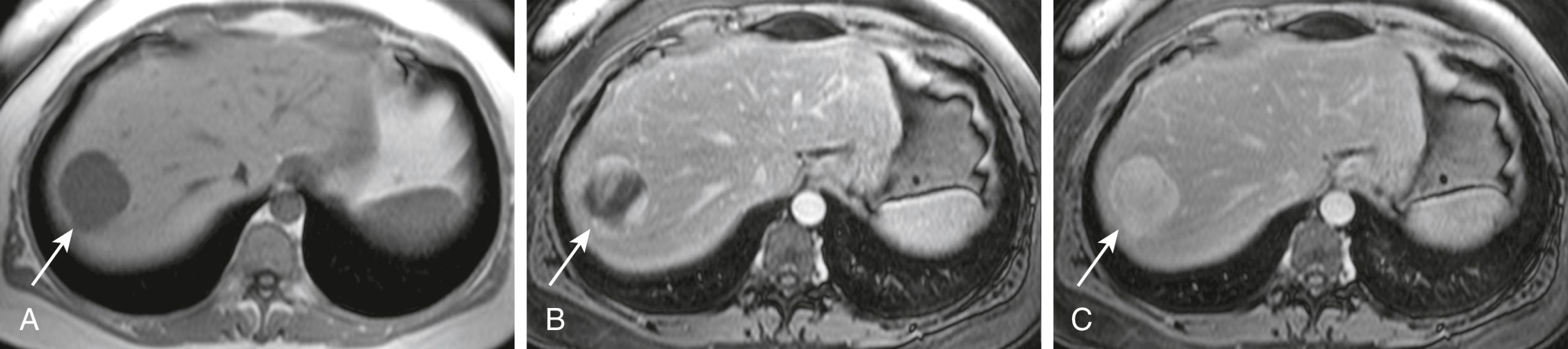
Hình 17.28 U máu Thể hang của Gan, MRI. (A) Hình ảnh này (một hình ảnh T1-weighted ngang) cho thấy một khối u tối, có bờ rõ, hơi có thùy ở thùy gan phải (mũi tên trên tất cả các hình ảnh). (B) Các hình ảnh tiếp theo sau khi tiêm cản quang tĩnh mạch (gadolinium) cho thấy sự ngấm thuốc từ ngoại vi đến trung tâm cho đến khi toàn bộ khối u ngấm thuốc đồng nhất trên một hình ảnh muộn 10 phút (C). Sự kết hợp của dạng ngấm thuốc này và các đặc điểm tín hiệu của tổn thương cho phép chẩn đoán không thể nhầm lẫn của u máu.
Nang gan
Các đặc điểm của nang gan được trình bày trong Hình 17.29.
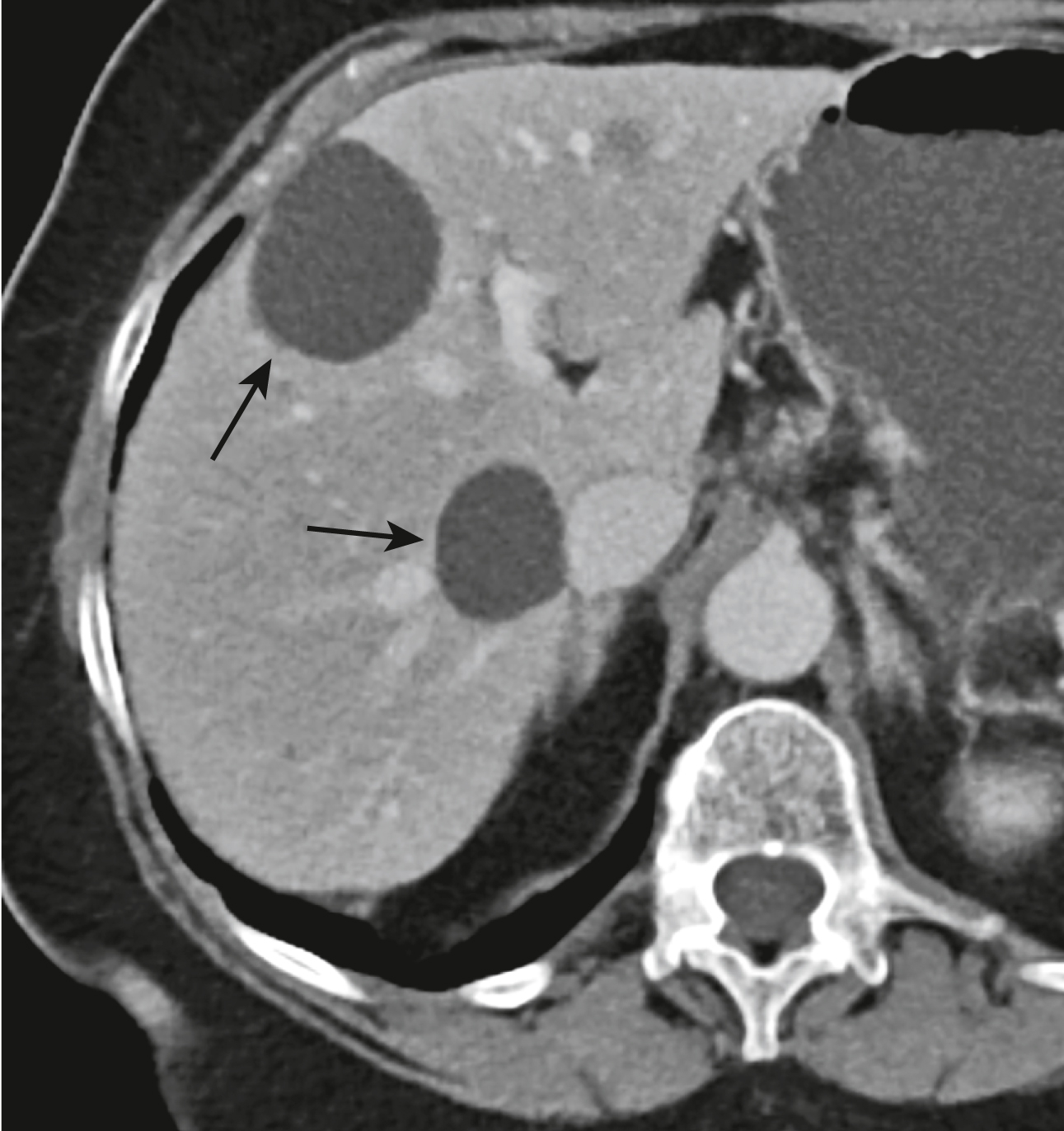
Hình 17.29 Nang gan, CT. Được cho là có nguồn gốc bẩm sinh, chúng dễ dàng được xác định là các tổn thương có bờ rõ, suy giảm thấp (đậm độ dịch) so với phần còn lại của gan, trên cả các phim CT không và có tăng cường cản quang. MRI tốt hơn nhiều so với CT trong việc mô tả các nang. Chúng thường là nhiều nang và có đậm độ đồng nhất (mũi tên).
HỆ THỐNG ĐƯỜNG MẬT
Chụp Cộng hưởng từ Đường mật-Tụy (MRCP)
Chụp cộng hưởng từ đường mật-tụy (MRCP) là một cách không xâm lấn để chụp ảnh cây mật mà không cần tiêm chất cản quang. MRCP sử dụng các chuỗi xung hình ảnh MRI làm cho các cấu trúc chứa đầy dịch như các ống mật, ống tụy và túi mật cực kỳ sáng, và mọi thứ khác đều tối. Bệnh nhân được chụp ảnh trong một lần nín thở (Hình 17.30).
- MRCP rất tuyệt vời trong việc mô tả các hẹp đường mật hoặc ống dẫn, giãn ống dẫn, sỏi trong các ống mật (sỏi ống mật chủ), sỏi mật, bệnh cơ tuyến túi mật, nang ống mật chủ và tụy phân chia.
- Nếu có lo ngại về bệnh ác tính (ví dụ: ung thư biểu mô tuyến tụy hoặc ung thư đường mật) là nguyên nhân gây giãn ống tụy-mật, thì có thể chụp thêm các chuỗi xung sau khi tiêm cản quang gadolinium. Việc tiêm cản quang cho phép phát hiện bệnh ác tính tốt hơn.
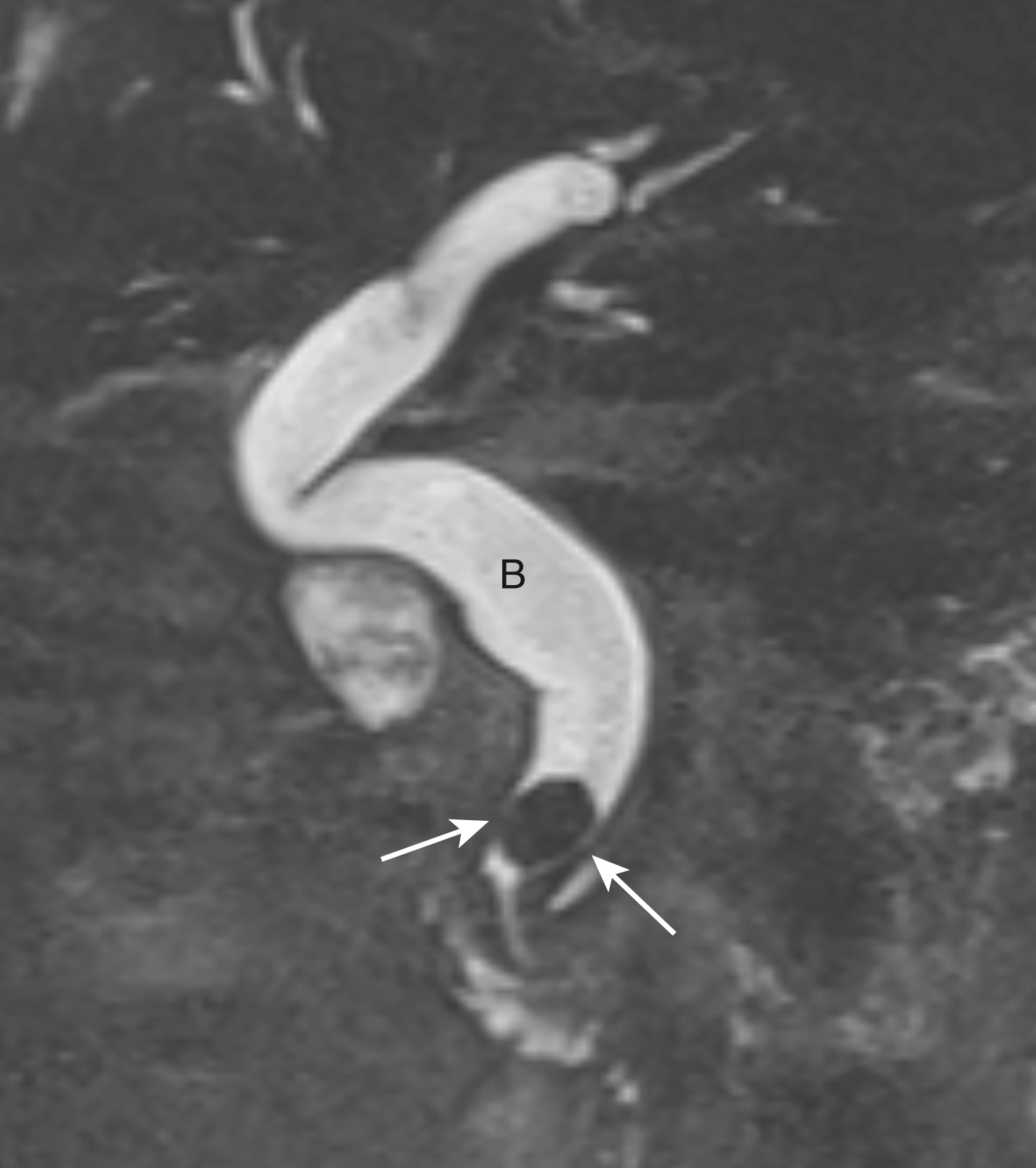
Hình 17.30 Sỏi ống mật chủ và Giãn đường mật trên Chụp Cộng hưởng từ Đường mật-Tụy (MRCP). Đây là một hình ảnh chụp cận cảnh vành của góc phần tư trên phải sử dụng hình ảnh MR. Có một viên sỏi mật lớn hình bầu dục gây tắc nghẽn có màu tối (mũi tên) ở ống mật chủ xa (B), có màu trắng. Do các đặc điểm tín hiệu của mật, một MRCP có thể được thực hiện mà không cần tiêm cản quang.
ĐƯỜNG TIẾT NIỆU
Thận: Các Vấn đề Chung
Thận là các cơ quan sau phúc mạc, được bao quanh bởi lượng mỡ khác nhau và được bao bọc trong một bao xơ. Miễn là chúng hoạt động bình thường, thận là con đường mà qua đó các chất cản quang chứa iod (và các chất cản quang MRI gốc gadolinium) tiêm tĩnh mạch được bài tiết ra khỏi cơ thể. Sau khi tiêm ban đầu các chất cản quang chứa iod, thận do đó sẽ ngấm thuốc bình thường.
Các Tổn thương Chiếm chỗ
Nang thận Nang thận đơn giản là một dấu hiệu rất phổ biến trên các phim CT và siêu âm bụng; chúng xảy ra ở hơn một nửa dân số trên 55 tuổi.
ĐIỂM QUAN TRỌNG
|
- Trên các thăm khám siêu âm, các nang đơn giản là các khối không có hồi âm (trống âm) với sự truyền qua mạnh của tín hiệu siêu âm; chúng có các bờ sắc nét nơi chúng gặp nhu mô thận và hình dạng tròn hoặc bầu dục. Sự dày lên của thành hoặc các hồi âm dày đặc bên trong làm dấy lên nghi ngờ về một tổn thương ác tính (Hình 17.31B).
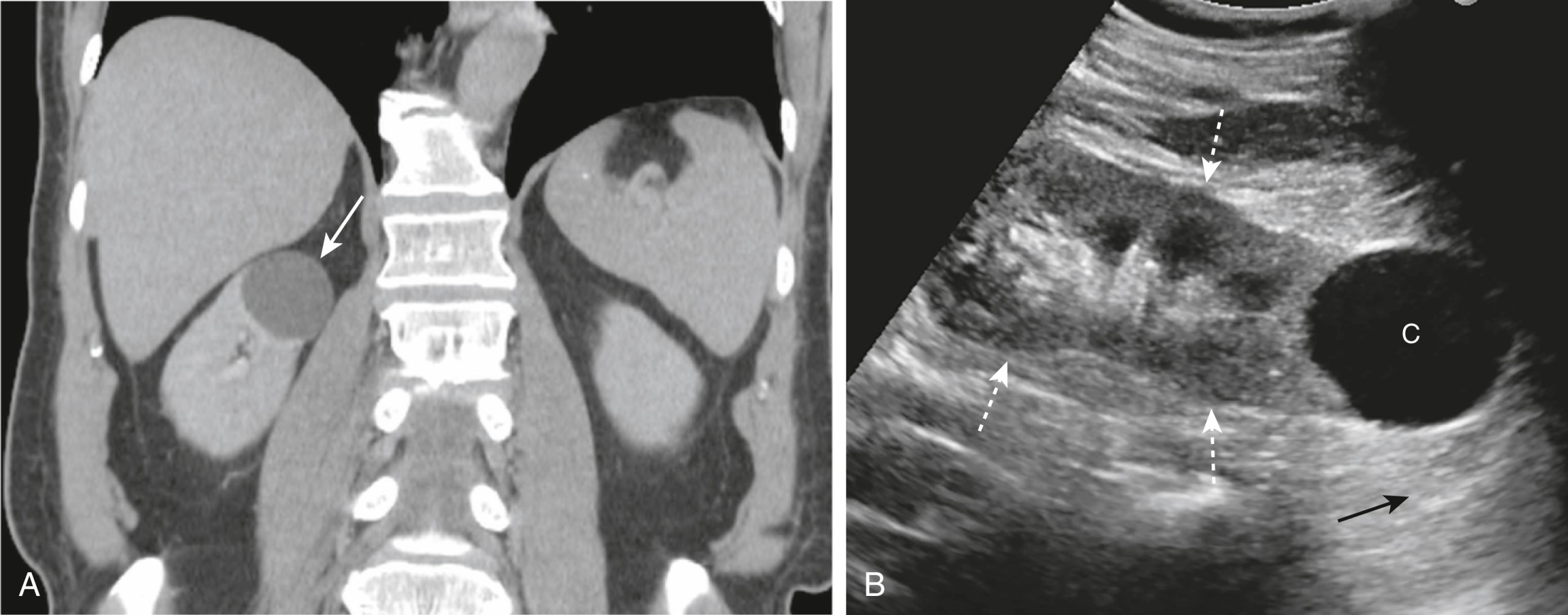
Hình 17.31 Nang thận, Chụp niệu đồ CT và Siêu âm. (A) Đây là một hình ảnh vành từ một phim chụp niệu đồ CT cho thấy một khối u suy giảm thấp (mũi tên) ở cực trên của thận phải có đậm độ đồng nhất và có bờ rõ so với phần còn lại của thận. Những dấu hiệu này là đặc trưng của một nang đơn giản. (B) Một siêu âm dọc của thận (mũi tên trắng) ở một bệnh nhân khác cho thấy một khối u trống âm (C = nang) với sự truyền qua mạnh (mũi tên đen), các đặc điểm phù hợp với một nang đơn giản của cực dưới.
Ung thư biểu mô Tế bào thận (Hypernephroma)
Ung thư biểu mô tế bào thận là khối u ác tính nguyên phát phổ biến nhất ở thận ở người lớn. Các khối u đặc trong thận của người lớn thường là ung thư biểu mô tế bào thận. Chúng có xu hướng lan vào các tĩnh mạch thận, vào tĩnh mạch chủ dưới, và di căn qua đường máu để tạo ra các nốt trong phổi. Khi chúng di căn đến xương, các di căn của chúng hoàn toàn là hủy xương và thường có tính giãn nở.
ĐIỂM QUAN TRỌNG
|
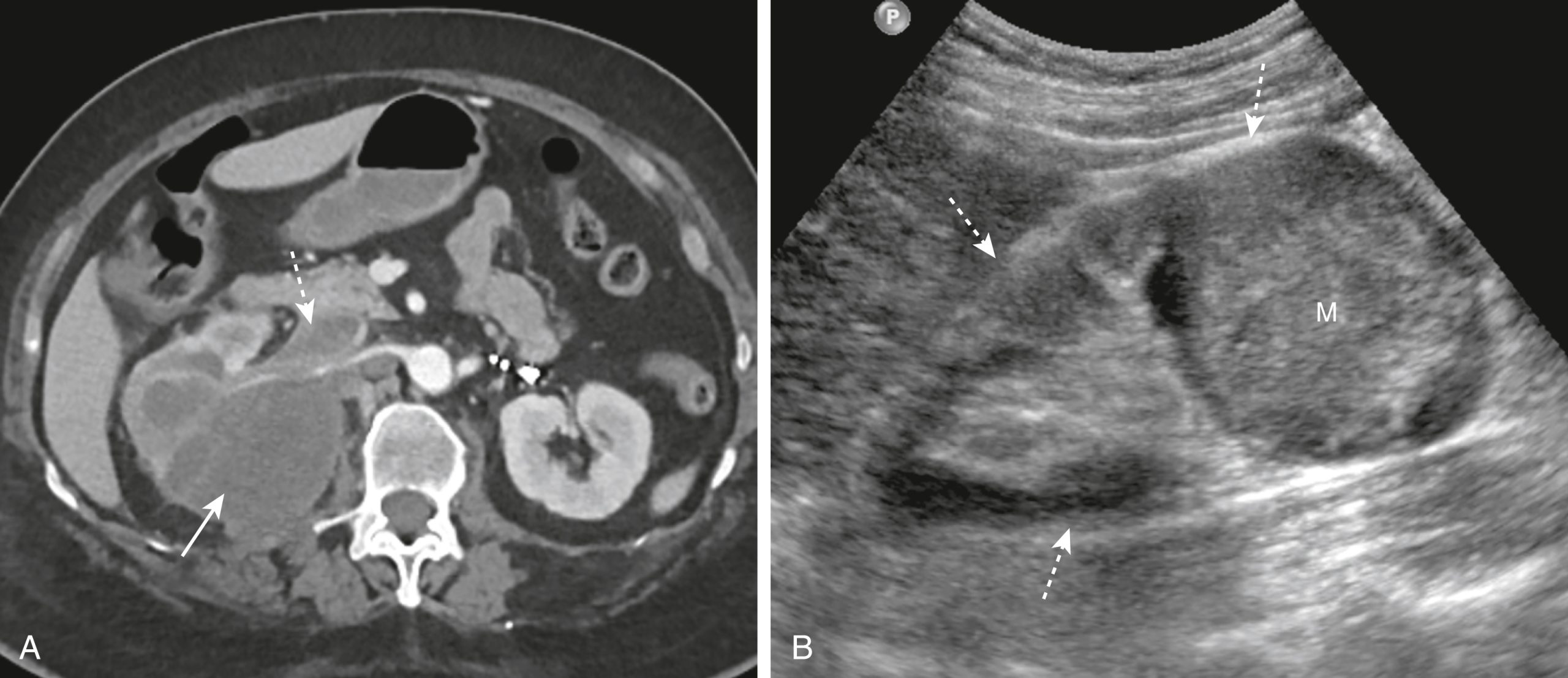
Hình 17.32 Ung thư biểu mô Tế bào thận, CT và Siêu âm. (A) Có một khối u lớn, giảm đậm độ liên quan đến thận phải (mũi tên trắng liền). Khối u lan trực tiếp vào tĩnh mạch thận phải (mũi tên trắng chấm), một đặc điểm của ung thư biểu mô tế bào thận. (B) Siêu âm dọc trên một bệnh nhân khác bị ung thư biểu mô tế bào thận cho thấy một khối u có hồi âm dày (M) chiếm phần giữa của thận (mũi tên). So sánh sự vắng mặt của các hồi âm bên trong đối với nang thận (xem Hình 17.31B) và độ hồi âm tăng của ung thư biểu mô tế bào thận này.
CHẬU HÔNG
Các Vấn đề Chung
- Siêu âm là phương pháp được lựa chọn đầu tiên trong việc đánh giá các bất thường nghi ngờ của chậu hông nữ (xem Chương 18).
- MRI đã đảm nhận một vai trò ngày càng quan trọng trong việc xác định giải phẫu của tử cung và buồng trứng và trong việc làm rõ các câu hỏi ở những bệnh nhân mà các dấu hiệu siêu âm khó hiểu. MRI cũng được sử dụng trong phân giai đoạn và lập kế hoạch phẫu thuật.
- MRI có thể đặc biệt hữu ích trong việc đánh giá các nang bì buồng trứng, lạc nội mạc tử cung và ứ dịch vòi trứng, và trong việc xác định xem một tổn thương nang buồng trứng là đơn giản (lành tính) hay chứa một thành phần đặc (có thể là ác tính) (xem Hình 20.4).
BÀNG QUANG
Các Khối u Bàng quang
Hầu hết các khối u bàng quang ác tính là các khối u niệu mạc (các khối u tế bào chuyển tiếp). Các khối u niệu mạc có thể xảy ra đồng thời từ biểu mô niệu mạc ở bất kỳ đâu trong bàng quang, niệu quản và thận. Khối u nguyên phát xuất hiện dưới dạng dày lên khu trú của thành bàng quang và/hoặc tạo ra một khuyết lấp đầy trong bàng quang chứa đầy cản quang (Hình 17.33).
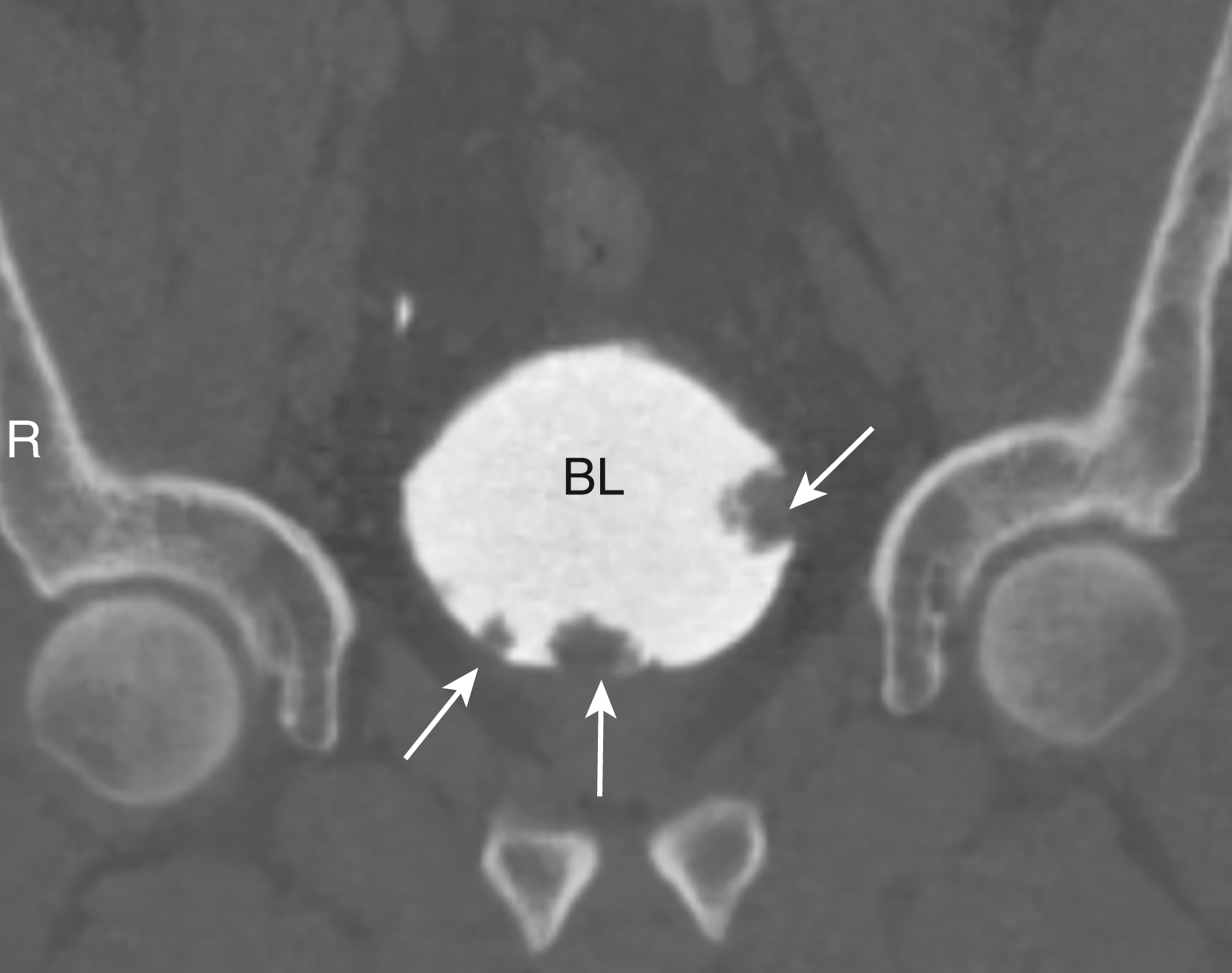
Hình 17.33 Ung thư biểu mô Niệu mạc của Bàng quang, Chụp niệu đồ CT. Có nhiều khuyết lấp đầy trong bàng quang chứa đầy cản quang (mũi tên) đại diện cho nhiều khối u bàng quang. Các khối u niệu mạc có thể xảy ra ở thận, niệu quản và bàng quang. Ung thư bàng quang có xu hướng có tỷ lệ tái phát cao. R, Bên phải của bệnh nhân. BL, bàng quang.
HẠCH TO
U lympho
U lympho có thể liên quan đến bất kỳ phần nào của đường tiêu hóa hoặc đường sinh dục-tiết niệu. U lympho ngực hầu như luôn do bệnh Hodgkin gây ra, trong khi dạ dày là vị trí ngoài hạch phổ biến nhất của u lympho không Hodgkin đường tiêu hóa.
- Sự liên quan ngoài hạch và sự lan rộng không liền kề đến các cơ quan hoặc hạch khác là các đặc điểm của u lympho không Hodgkin.
ĐIỂM QUAN TRỌNG
|
- Các bệnh ác tính khác có thể gây hạch to ở bụng và/hoặc chậu hông ngoài u lympho và ngay cả bệnh lành tính như sarcoidosis cũng có thể gây hạch to ở bụng.
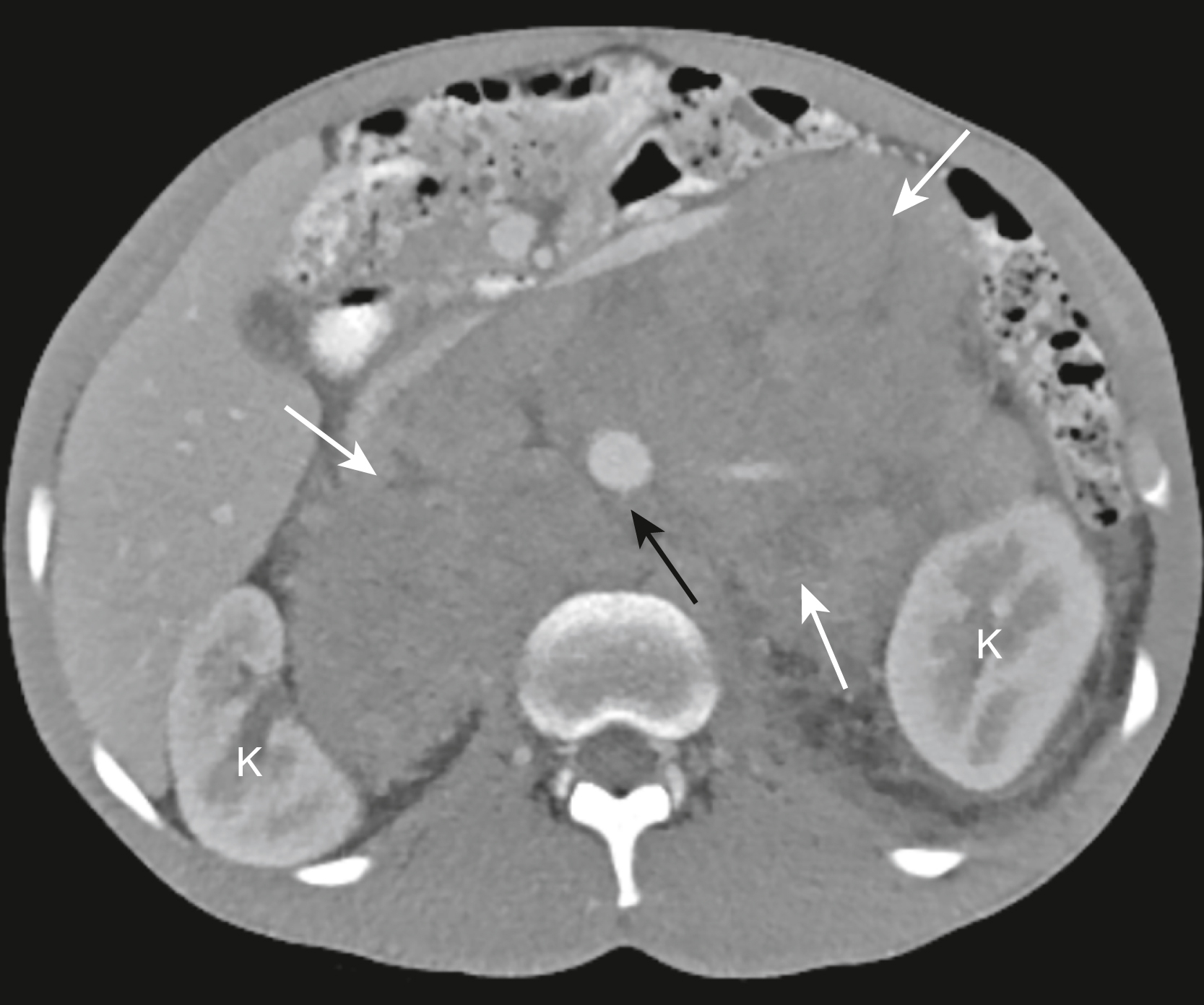
Hình 17.34 Hạch to Lan tràn, U lympho. Có hạch to lan tràn ở bụng chiếm hầu hết bụng (mũi tên trắng) và đẩy thận (K) ra ngoài và động mạch chủ (mũi tên đen) ra trước xa khỏi vị trí bình thường của nó bên cạnh cột sống. Bệnh nhân bị u lympho không Hodgkin.
| ĐÁP ÁN CÂU HỎI TÌNH HUỐNG 17
Có một vôi hóa ở góc phần tư dưới phải (mũi tên trắng liền) đại diện cho một sỏi ruột thừa. Liền kề với vôi hóa, có sự thâm nhiễm của mỡ xung quanh (mũi tên đen) cho thấy viêm ở khu vực này. So sánh sự thâm nhiễm mỡ ở góc phần tư dưới phải với mỡ có vẻ bình thường (mũi tên trắng chấm). Các dấu hiệu là của viêm ruột thừa cấp tính. |
NHỮNG ĐIỂM CẦN NHỚ
|
BẢNG CHÚ GIẢI THUẬT NGỮ Y HỌC ANH-VIỆT (CHƯƠNG 17)
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Gastrointestinal Tract | /ˌɡæs.troʊ.ɪnˈtɛs.tɪ.nəl trækt/ | Đường Tiêu hóa |
| 2 | Hepatobiliary | /ˌhɛp.ə.toʊˈbɪl.i.ər.i/ | Gan-Mật |
| 3 | Urinary Tract | /ˈjʊə.rɪ.nər.i trækt/ | Đường Tiết niệu |
| 4 | Barium Studies | /ˈbɛə.ri.əm ˈstʌd.iz/ | Các Nghiên cứu Barium |
| 5 | Esophagus | /ɪˈsɒf.ə.ɡəs/ | Thực quản |
| 6 | Stomach | /ˈstʌm.ək/ | Dạ dày |
| 7 | Duodenum | /ˌdjuː.əˈdiː.nəm/ | Tá tràng |
| 8 | Small and Large Bowel | /smɔːl ænd lɑːdʒ ˈbaʊ.əl/ | Ruột non và Đại tràng |
| 9 | Pancreas | /ˈpæŋ.kri.əs/ | Tụy |
| 10 | Liver | /ˈlɪv.ər/ | Gan |
| 11 | Biliary System | /ˈbɪl.i.ər.i ˈsɪs.təm/ | Hệ thống Đường mật |
| 12 | Kidneys | /ˈkɪd.niz/ | Thận |
| 13 | Pelvis | /ˈpɛl.vɪs/ | Chậu hông |
| 14 | Urinary Bladder | /ˈjʊə.rɪ.nər.i ˈblæd.ər/ | Bàng quang |
| 15 | Adenopathy | /ˌæd.ɪˈnɒp.ə.θi/ | Hạch to |
| 16 | Single-contrast | /ˈsɪŋ.ɡəl ˈkɒn.trɑːst/ | Đơn tương phản |
| 17 | Double-contrast | /ˈdʌb.əl ˈkɒn.trɑːst/ | Đối quang kép |
| 18 | Biphasic examination | /baɪˈfeɪ.zɪk ɪɡˌzæm.ɪˈneɪ.ʃən/ | Thăm khám hai pha |
| 19 | Video esophagography | /ˈvɪd.i.oʊ ɪˌsɒf.əˈɡɒɡ.rə.fi/ | Nội soi thực quản video |
| 20 | Aspiration | /ˌæs.pɪˈreɪ.ʃən/ | Hít sặc |
| 21 | Tertiary waves | /ˈtɜː.ʃər.i weɪvz/ | Sóng co thắt tam cấp |
| 22 | Esophageal Carcinoma | /ɪˌsɒf.əˈdʒiː.əl ˌkɑː.sɪˈnoʊ.mə/ | Ung thư biểu mô Thực quản |
| 23 | Squamous cell carcinoma | /ˈskweɪ.məs sɛl ˌkɑː.sɪˈnoʊ.mə/ | Ung thư biểu mô tế bào vảy |
| 24 | Adenocarcinoma | /ˌæd.ɪ.noʊˌkɑː.sɪˈnoʊ.mə/ | Ung thư biểu mô tuyến |
| 25 | Barrett esophagus | /ˈbær.ɪt ɪˈsɒf.ə.ɡəs/ | Thực quản Barrett |
| 26 | Gastroesophageal reflux (GERD) | /ˌɡæs.troʊ.ɪˌsɒf.əˈdʒiː.əl ˈriː.flʌks/ | Trào ngược Dạ dày-Thực quản |
| 27 | Hiatal Hernia | /haɪˈeɪ.təl ˈhɜː.ni.ə/ | Thoát vị Hoành |
| 28 | Schatzki ring | /ˈʃæts.ki rɪŋ/ | Vòng Schatzki |
| 29 | Gastric Ulcers | /ˈɡæs.trɪk ˈʌl.sərz/ | Loét Dạ dày |
| 30 | Helicobacter pylori | /ˌhɛl.ɪ.koʊˈbæk.tər paɪˈlɔː.raɪ/ | Helicobacter pylori |
| 31 | Gastric Carcinoma | /ˈɡæs.trɪk ˌkɑː.sɪˈnoʊ.mə/ | Ung thư biểu mô Dạ dày |
| 32 | Duodenal Ulcers | /ˌdjuː.əˈdiː.nəl ˈʌl.sərz/ | Loét Tá tràng |
| 33 | Thumbprinting | /ˈθʌmˌprɪn.tɪŋ/ | Dấu hiệu ngón tay cái |
| 34 | Crohn Disease | /kroʊn dɪˈziːz/ | Bệnh Crohn |
| 35 | Proud loop | /praʊd luːp/ | Quai ruột kiêu hãnh |
| 36 | String sign | /strɪŋ saɪn/ | Dấu hiệu sợi chỉ |
| 37 | Fistulae | /ˈfɪs.tjə.liː/ | Lỗ rò |
| 38 | Diverticulosis | /ˌdaɪ.vɜː.tɪ.kjəˈloʊ.sɪs/ | Bệnh túi thừa |
| 39 | Diverticulitis | /ˌdaɪ.vɜː.tɪ.kjəˈlaɪ.tɪs/ | Viêm túi thừa |
| 40 | Colonic Polyps | /kəˈlɒn.ɪk ˈpɒl.ɪps/ | Polyp Đại tràng |
| 41 | CT colonography | /siː tiː ˌkoʊ.ləˈnɒɡ.rə.fi/ | Chụp CT đại tràng |
| 42 | Intussusception | /ˌɪn.təs.əˈsɛp.ʃən/ | Lồng ruột |
| 43 | Colonic Carcinoma | /kəˈlɒn.ɪk ˌkɑː.sɪˈnoʊ.mə/ | Ung thư biểu mô Đại tràng |
| 44 | Colitis | /kəˈlaɪ.tɪs/ | Viêm Đại tràng |
| 45 | Appendicitis | /əˌpɛn.dɪˈsaɪ.tɪs/ | Viêm Ruột thừa |
| 46 | Lower Gastrointestinal Bleeding | /ˈloʊ.ər ˌɡæs.troʊ.ɪnˈtɛs.tɪ.nəl ˈbliː.dɪŋ/ | Xuất huyết Tiêu hóa Dưới |
| 47 | Pancreatitis | /ˌpæŋ.kri.əˈtaɪ.tɪs/ | Viêm tụy |
| 48 | Pancreatic Adenocarcinoma | /ˌpæŋ.kriˈæt.ɪk ˌæd.ɪ.noʊˌkɑː.sɪˈnoʊ.mə/ | Ung thư biểu mô tuyến Tụy |
| 49 | Fatty Infiltration (hepatic steatosis) | /ˈfæt.i ˌɪn.fɪlˈtreɪ.ʃən (hɪˈpæt.ɪk ˌstiː.əˈtoʊ.sɪs)/ | Thâm nhiễm Mỡ (gan nhiễm mỡ) |
| 50 | Cirrhosis | /sɪˈroʊ.sɪs/ | Xơ gan |
| 51 | Metastases | /məˈtæs.tə.siːz/ | Di căn |
| 52 | Hepatocellular Carcinoma (Hepatoma) | /ˌhɛp.ə.toʊˈsɛl.jə.lər ˌkɑː.sɪˈnoʊ.mə (ˌhɛp.əˈtoʊ.mə)/ | Ung thư biểu mô Tế bào gan |
| 53 | Cavernous Hemangiomas | /ˈkæv.ər.nəs hiˌmæn.dʒiˈoʊ.məz/ | U máu Thể hang |
| 54 | Hepatic Cysts | /hɪˈpæt.ɪk sɪsts/ | Nang gan |
| 55 | Magnetic Resonance Cholangiopancreatography (MRCP) | /mæɡˈnɛt.ɪk ˈrɛz.ən.əns koʊˌlæn.dʒi.oʊˌpæŋ.kri.əˈtɒɡ.rə.fi/ | Chụp Cộng hưởng từ Đường mật-Tụy |
| 56 | Renal Cysts | /ˈriː.nəl sɪsts/ | Nang thận |
| 57 | Renal Cell Carcinoma (Hypernephroma) | /ˈriː.nəl sɛl ˌkɑː.sɪˈnoʊ.mə (ˌhaɪ.pə.nɪˈfroʊ.mə)/ | Ung thư biểu mô Tế bào thận |
| 58 | Bladder Tumors | /ˈblæd.ər ˈtjuː.mərz/ | Các Khối u Bàng quang |
| 59 | Lymphoma | /lɪmˈfoʊ.mə/ | U lympho |
| 60 | Dysphagia | /dɪsˈfeɪ.dʒi.ə/ | Khó nuốt |