Chẩn đoán Hình ảnh Nhập môn: Các Nguyên lý và Dấu hiệu Nhận biết, Ấn bản thứ 5
Tác giả: William Herring, MD, FACR – © 2024 Nhà xuất bản Elsevier
Ths.Bs. Lê Đình Sáng (Chủ biên Bản dịch tiếng Việt)
CHƯƠNG 13: NHẬN BIẾT BỤNG VÀ CHẬU HÔNG BÌNH THƯỜNG: CHỤP CẮT LỚP VI TÍNH
Recognizing the Normal Abdomen and Pelvis : Computed Tomography
William Herring, MD, FACR
Learning Radiology, 13, 140-148
GIỚI THIỆU VỀ CT BỤNG VÀ CHẬU HÔNG
Ước tính có khoảng 90 triệu lượt chụp CT các loại đã được thực hiện tại Hoa Kỳ vào năm 2019. Gần 10% tổng số lượt khám tại khoa cấp cứu là do đau bụng không do chấn thương. Nhiều bệnh nhân trong số đó được chụp CT bụng và chậu hông để phát hiện hoặc làm rõ các dấu hiệu lâm sàng của họ. Kể từ khi CT ra đời, phẫu thuật thăm dò đã trở nên hiếm hoi và nhu cầu phẫu thuật cấp cứu đã giảm đáng kể.
| CÂU HỎI TÌNH HUỐNG 13
Đây là một câu hỏi chỉ có văn bản. Một bệnh nhân nam 66 tuổi đến khám với một khối u có thể đập theo nhịp ở bụng. Thăm khám hình ảnh nào sẽ là phù hợp nhất như một nghiên cứu sàng lọc ban đầu?
Xem câu trả lời đúng ở cuối chương. |
Cũng như tất cả các phương pháp hình ảnh học, một trong những nguyên tắc chỉ đạo trong chụp CT bụng và chậu hông là tối đa hóa sự khác biệt về đậm độ giữa các mô để thể hiện tốt nhất giải phẫu độc đáo của chúng. Để đạt được mục tiêu đó, các nghiên cứu CT bụng sử dụng rộng rãi các chất cản quang tiêm tĩnh mạch và đường uống.
CẢN QUANG TĨNH MẠCH TRONG CHỤP CT
Phim CT có thể được thực hiện có và/hoặc không có tiêm thuốc cản quang chứa iod qua đường tĩnh mạch nhưng, nói chung, chúng mang lại nhiều thông tin chẩn đoán hơn và dễ phát hiện hơn khi có thể sử dụng cản quang tĩnh mạch. Các phim CT được thực hiện với cản quang tĩnh mạch được gọi là có tăng cường cản quang hoặc đơn giản là có tiêm thuốc. Thông thường, bác sĩ chẩn đoán hình ảnh sẽ chọn các thông số quét để tối ưu hóa nghiên cứu CT cho các vấn đề lâm sàng cụ thể của bệnh nhân. Ví dụ, các tốc độ tiêm cản quang và thời điểm quét khác nhau sẽ cho phép tăng cường chẩn đoán các mạch máu gan so với nhu mô gan.
Mặc dù nghe có vẻ là một ý tưởng tuyệt vời để tiêm cản quang cho mọi người, hãy nhớ rằng cản quang chứa iod có thể có các tác dụng phụ và gây ra các phản ứng nghiêm trọng ở những người nhạy cảm (Hộp 13.1).
Hộp 13.1: Phản ứng với Thuốc cản quang
|
CẢN QUANG ĐƯỜNG UỐNG TRONG CHỤP CT
Đối với hình ảnh CT bụng và chậu hông, cản quang đường uống cũng có thể được sử dụng để xác định ruột, mặc dù việc sử dụng nó đã giảm khi chất lượng hình ảnh CT được cải thiện. Cản quang đường uống thường không được sử dụng trong chụp CT ngực trừ khi có một câu hỏi cụ thể liên quan đến thực quản.
Cản quang dùng đường uống, thường được cho theo liều chia nhỏ theo thời gian để cho phép cản quang sớm đến đại tràng trong khi cản quang sau làm mờ dạ dày, được sử dụng cho nhiều phim CT bụng ngoại trừ những phim được thực hiện vì chấn thương, nghiên cứu tìm sỏi, và các nghiên cứu đặc biệt hướng đến việc đánh giá các cấu trúc mạch máu như động mạch chủ.
Một trong hai loại cản quang đường uống khác nhau có thể được sử dụng. Loại được sử dụng rộng rãi nhất là dung dịch bari sulfat loãng, cùng một chất cản quang được sử dụng trong các nghiên cứu đường tiêu hóa trên và thụt bari. Nếu có lo ngại về thủng ruột và khả năng cản quang có thể thoát ra khỏi lòng ruột, đôi khi một chất cản quang gốc iod, tan trong nước được sử dụng (ví dụ: Gastrografin®). Cản quang cũng có thể được đưa vào qua đường trực tràng để làm mờ đại tràng xa nhanh hơn so với thời gian cần thiết để cản quang dùng đường uống đến được đại tràng hoặc qua một ống thông Foley để làm mờ nhanh bàng quang.
Bạn có thể sẽ không được yêu cầu đưa ra quyết định về thời điểm hoặc có nên sử dụng cản quang hay không vì bác sĩ chẩn đoán hình ảnh thường sẽ điều chỉnh cuộc thăm khám để trả lời tốt nhất câu hỏi lâm sàng được đặt ra. Điều đó có nghĩa là luôn luôn quan trọng để cung cấp càng nhiều thông tin lâm sàng càng tốt khi yêu cầu một nghiên cứu.
Bảng 13.1 tóm tắt, nói chung, khi nào cản quang tĩnh mạch và đường uống được sử dụng cho các vấn đề cụ thể.
Bảng 13.2 nêu ra một số chuẩn bị bệnh nhân phổ biến thường được đề nghị cho một loạt các nghiên cứu hình ảnh. Hướng dẫn chuẩn bị có thể khác nhau tùy thuộc vào cơ sở và nhu cầu của từng bệnh nhân.
Bảng 13.1: Chụp CT: Khi nào sử dụng Cản quang
| Ngực | Bụng và Chậu hông |
|---|---|
| KHI NÀO SỬ DỤNG CẢN QUANG TĨNH MẠCH | |
| Chụp CT mạch phổi (CT-PA) cho thuyên tắc phổi | Đánh giá sự hiện diện và/hoặc mô tả một khối u và để phân giai đoạn hoặc theo dõi các bệnh ác tính |
| Đánh giá trung thất hoặc rốn phổi để tìm khối u hoặc hạch to | Chấn thương |
| Phát hiện phình hoặc bóc tách động mạch chủ | Đau bụng (ví dụ: viêm ruột thừa) |
| Đánh giá chấn thương kín hoặc xuyên thấu | Phát hiện phình hoặc bóc tách động mạch chủ |
| Mô tả bệnh lý màng phổi (di căn, tràn mủ màng phổi) | Chụp CT đại tràng, trừ khi phân giai đoạn một ung thư nghi ngờ được phát hiện bằng nội soi |
| Đo đậm độ CT của các khối u phổi | |
| Đánh giá các động mạch vành | |
| KHI NÀO KHÔNG SỬ DỤNG CẢN QUANG TĨNH MẠCH | |
| Đánh giá các bệnh phổi thâm nhiễm lan tỏa bằng HRCT | Tìm kiếm sỏi niệu quản |
| Xác nhận sự hiện diện của một nốt phổi bị nghi ngờ từ X-quang thường quy | |
| Phát hiện tràn khí màng phổi/tràn khí trung thất | |
| Chấm điểm canxi cho các động mạch vành | |
| Dị ứng đã biết với cản quang hoặc suy thận | |
| KHI NÀO SỬ DỤNG CẢN QUANG ĐƯỜNG UỐNG | |
| Hầu hết các trường hợp đau bụng không do chấn thương | |
| Bệnh viêm ruột | |
| Áp xe bụng hoặc chậu hông | |
| Xác định vị trí thủng ruột, bao gồm cả rò |
Bảng 13.2: Chuẩn bị cho các Nghiên cứu Hình ảnh
| Nghiên cứu | Trước khi Chỉ định | Trước khi Bắt đầu Nghiên cứu | Sau khi Thực hiện |
|---|---|---|---|
| CT | |||
| CT đầu có hoặc không có cản quang | Khai thác tiền sử phản ứng cản quang trước đó | Có thể cần đánh giá chức năng thận trước khi tiêm cản quang | Không có |
| CT cơ thể không có cản quang | Không có | Không cần chuẩn bị | Không có |
| CT cơ thể có cản quang đường uống và/hoặc IV | Khai thác tiền sử phản ứng cản quang trước đó | Có thể cần đánh giá chức năng thận trước khi tiêm cản quang; cản quang đường uống được cho ngay trước khi nghiên cứu | Không có |
| Siêu âm | |||
| Bụng trên, khảo sát tổng quát | Không có | Nhịn ăn uống trong vài giờ trước khi thăm khám | Không có |
| Thận | Không có | Bệnh nhân có thể được yêu cầu uống một lượng nước quy định để làm căng bàng quang 1–2 giờ trước thủ thuật; bệnh nhân không nên đi tiểu | Không có |
| Chậu hông nam hoặc nữ; siêu âm sản/phụ khoa | Không có | Bệnh nhân có thể được yêu cầu uống một lượng nước quy định để làm căng bàng quang 1–2 giờ trước thủ thuật; bệnh nhân không nên đi tiểu | Không có |
| Ghép thận, tuyến giáp, và các nghiên cứu mạch máu | Không có | Không cần chuẩn bị | Không có |
| MRI | |||
| Không có cản quang | Khai thác tiền sử làm việc với kim loại, mài, hàn, hoặc có thể có kim loại trong mắt (bệnh nhân có thể cần chụp X-quang hốc mắt); khai thác tiền sử máy tạo nhịp, kẹp phình mạch, máy kích thích thần kinh, dụng cụ tử cung, trang điểm vĩnh viễn, cấy ghép ốc tai, van tim nhân tạo, mang thai, mảnh kim loại, chứng sợ không gian hẹp | Không cần chuẩn bị | Không có |
| Có cản quang | Tương tự như trên | Có thể cần đánh giá chức năng thận trước khi tiêm cản quang | Không có |
| Nghiên cứu Bari | |||
| Chụp thực quản cản quang hoặc nghiên cứu nuốt bằng X-Quang tăng sáng truyền hình video | Không có | Không cần chuẩn bị | Không có |
| Series đường tiêu hóa trên/ruột non | Không có | Nhịn ăn uống trong vài giờ trước khi nghiên cứu | Không có |
| Thụt bari; nội soi đại tràng ảo | Không có | Chuẩn bị ruột để làm sạch đại tràng trước khi nghiên cứu có thể bao gồm thuốc nhuận tràng đường uống, thuốc đạn, dịch | Thuốc nhuận tràng nhẹ nếu muốn |
| Chụp nhũ ảnh | |||
| Chụp nhũ ảnh | Không có | Bệnh nhân không nên sử dụng bất kỳ chất khử mùi, nước hoa, phấn, thuốc mỡ, hoặc bất kỳ sản phẩm da nào khác trên ngực, vú, hoặc dưới cánh tay vào ngày hẹn | Không có |
| Y học Hạt nhân | |||
| Hấp thu và xạ hình tuyến giáp | Không có nghiên cứu cản quang iod tĩnh mạch trong vòng 4–8 tuần trước đó | Ngừng thuốc tuyến giáp hoặc thực phẩm giàu iod | Không có |
| Đo mật độ xương | Bệnh nhân có mang thai không? | Không có nghiên cứu cản quang hoặc bari trong 48 giờ trước thủ thuật. Không hạn chế thức ăn | Không có |
| Xạ hình xương | Bệnh nhân có mang thai không? | Không hạn chế thức ăn | Không có |
| Gắng sức tim bằng máy chạy bộ và dược lý | Bệnh nhân có mang thai không? | Nhịn ăn uống trong vài giờ trước khi thăm khám; không dùng caffeine trong vài giờ trước khi thăm khám | Không có |
CT BỤNG: CÁC VẤN ĐỀ CHUNG
X-quang thường quy, siêu âm, CT và MRI đều có thể được sử dụng trong đánh giá hình ảnh các bất thường ở bụng.
- Mỗi phương pháp đều có những ưu và nhược điểm vốn có của công nghệ riêng và việc lựa chọn phương thức thường dựa trên tình trạng lâm sàng của bệnh nhân (Bảng 13.3).
- Mặc dù những tiến bộ trong hình ảnh CT đã mang lại các nghiên cứu chẩn đoán tốt hơn, chúng có thể đi kèm với một hậu quả không mong muốn: liều bức xạ có khả năng cao hơn. Liều bức xạ do các nghiên cứu CT cung cấp phụ thuộc vào nhiều yếu tố bao gồm loại thiết bị, năng lượng của tia X được sử dụng để tạo ra hình ảnh và kích thước của bệnh nhân.
- Nghiên cứu đang diễn ra đã liên quan đến việc sử dụng tiềm năng các nguồn năng lượng kép để chụp CT trong một số tình huống nhất định cho phép trừ cản quang iod sau xử lý để tạo ra các bộ hình ảnh cả có cản quang và không cản quang ảo chỉ với một lần quét, do đó giảm nhu cầu quét bệnh nhân hai lần. Các biện pháp giảm liều đang được áp dụng bao gồm việc sử dụng các cài đặt CT được tối ưu hóa, giảm năng lượng tia X được sử dụng, hạn chế số lần quét lặp lại và đảm bảo—thông qua tư vấn thích hợp—rằng lợi ích thu được từ việc thực hiện nghiên cứu lớn hơn bất kỳ rủi ro tiềm tàng nào của việc phơi nhiễm bức xạ.
ĐIỂM QUAN TRỌNG
|
Bảng 13.3: So sánh các Phương thức Hình ảnh Bụng và Chậu hông
| X-quang thường quy | Siêu âm (US) | Chụp Cắt lớp Vi tính (CT) | Chụp Cộng hưởng từ (MRI) | |
|---|---|---|---|---|
| Ứng dụng | Chủ yếu dùng để sàng lọc trong các trường hợp đau bụng | Phương thức hình ảnh chính cho túi mật và đường mật; Sàng lọc phình động mạch chủ; Xác định các bất thường mạch máu và dòng chảy; Phát hiện cổ trướng; Phương thức hình ảnh chính cho chậu hông nữ | Phương thức chẩn đoán được lựa chọn cho hầu hết các bất thường ở bụng, bao gồm cả chấn thương | Giải quyết vấn đề cho các chẩn đoán khó khăn; Mở rộng của bệnh đã biết vào các mô mềm xung quanh (phân giai đoạn); Giải phẫu mạch máu |
| Ưu điểm | Sẵn có; Chi phí tương đối thấp; Có thể thực hiện di động; Bệnh nhân chịu đựng thủ thuật tốt | Sẵn có; Chi phí tương đối thấp; Không sử dụng bức xạ ion hóa; Bệnh nhân chịu đựng thủ thuật tốt; Có thể di động (nghiên cứu tại giường) | Thường có sẵn; Chi phí thấp hơn MRI; Độ phân giải không gian cao và tái tạo hình ảnh; Đánh giá nhiều hệ cơ quan đồng thời | Độ tương phản mô mềm cao; Không có bức xạ ion hóa; Không có cản quang iod; Tái tạo hình ảnh ở bất kỳ mặt phẳng nào |
| Nhược điểm | Độ nhạy thấp hơn; Sử dụng bức xạ ion hóa | Phụ thuộc vào người thực hiện; Khó diễn giải hơn | Chi phí cao hơn US; Sử dụng bức xạ ion hóa; Có thể không sử dụng được cản quang tĩnh mạch ở bệnh nhân suy thận; Khả năng có phản ứng cản quang; Cân nặng và kích thước bệnh nhân có thể ảnh hưởng đến việc quét | Thường có chi phí hình ảnh cao nhất; Sẵn có hạn chế; Thời gian quét dài hơn; Chứng sợ không gian hẹp, cân nặng và kích thước bệnh nhân có thể cản trở nghiên cứu; Các vấn đề theo dõi ở bệnh nhân nặng; Không tương thích với một số thiết bị y tế hoặc dị vật trong bệnh nhân |
CT BỤNG: THEO TỪNG CƠ QUAN
Gan
- Theo thường quy, các phim CT, giống như hầu hết các nghiên cứu X-quang khác, được xem với bên phải của bệnh nhân ở bên trái của bạn và bên trái của bệnh nhân ở bên phải của bạn. Nếu bệnh nhân được quét ở tư thế nằm ngửa, như hầu hết thường lệ, phần trên của mỗi hình ảnh là phía trước và phần dưới của mỗi hình ảnh là phía sau.
- Gan nhận máu từ cả động mạch gan và tĩnh mạch cửa và đổ máu về tĩnh mạch chủ dưới qua các tĩnh mạch gan. Nhu mô gan bình thường được cung cấp 80% bởi tĩnh mạch cửa và 20% bởi động mạch gan, vì vậy nó sẽ ngấm thuốc chủ yếu ở thì tĩnh mạch cửa.
- Gan được chia về mặt hình thái thành các thùy phải, trái và đuôi dựa trên hình dạng bên ngoài của nó.
- Thùy phải lớn hơn được chia thành hai phân thùy: trước và sau.
- Thùy trái được chia thành hai phân thùy: trong và ngoài.
- Một rãnh chứa đầy mỡ nổi bật chứa dây chằng liềm và dây chằng tròn (trước đây là tĩnh mạch rốn) ngăn cách các phân thùy trong và ngoài của thùy trái của gan (Hình 13.1).
- Sự phân chia giải phẫu này không hữu ích lắm cho phẫu thuật gan vì sự phân bố mạch máu của gan xác định giải phẫu của nó và giải phẫu mạch máu là yếu tố chỉ đạo cách tiếp cận phẫu thuật đối với các tổn thương gan.
- Gan được chia về mặt chức năng thành tám phân thùy hoạt động độc lập (đôi khi còn được gọi là các khu), mỗi phân thùy có nhánh riêng của tĩnh mạch cửa, động mạch gan, ống mật và dẫn lưu tĩnh mạch qua tĩnh mạch gan.
- Các phân thùy chức năng này có thể được xác định bằng cách sử dụng hình ảnh cắt ngang như CT hoặc MRI để định vị bệnh có thể nhìn thấy đến các phân thùy cụ thể.
- Phân loại chức năng được sử dụng phổ biến nhất được đặt theo tên của bác sĩ phẫu thuật và nhà giải phẫu học người Pháp Claude Couinaud và tầm quan trọng của nó đối với phẫu thuật gan là nó cho phép cắt bỏ một hoặc nhiều phân thùy bị bệnh trong khi vẫn bảo tồn các phân thùy bình thường còn lại (Hình 13.2).
- Bề mặt ngoài của gan bình thường trơn láng. Gan bình thường thường có đậm độ đồng nhất trên CT, và độ suy giảm của nó phải luôn đậm đặc hơn hoặc bằng đậm độ của lách trên các phim không cản quang.
- Gan của người lớn thường có chiều cao tối đa là 15 cm hoặc ít hơn trên các phim vành. Cần cẩn thận không đo chiều dài tại vị trí của thùy Riedel của gan, một phần nhô ra phía dưới bình thường từ thùy phải chủ yếu thấy ở phụ nữ (xem Hình 12.20). Kích thước ngang lớn nhất của gan là 20 đến 26 cm.
- Bề mặt cơ hoành của gan được gắn bởi mô liên kết vào một phần hình tam giác của mặt dưới của cơ hoành, được gọi là vùng trần (Hình 13.3). Điều này sẽ có tầm quan trọng sau này trong việc phân biệt cổ trướng với tràn dịch màng phổi (xem Chương 17).
- Thể tích gan có thể được tính toán bằng CT (cũng như US và MRI). Thể tích của gan sẽ thay đổi theo giới tính và cân nặng của bệnh nhân. Thể tích gan của người lớn khoảng 1500 cm³. Việc xác định thể tích gan có thể được sử dụng để cắt bỏ gan, cấy ghép và trong việc đánh giá sự tiến triển của các bệnh khác nhau, chẳng hạn như bệnh gan liên quan đến rượu.
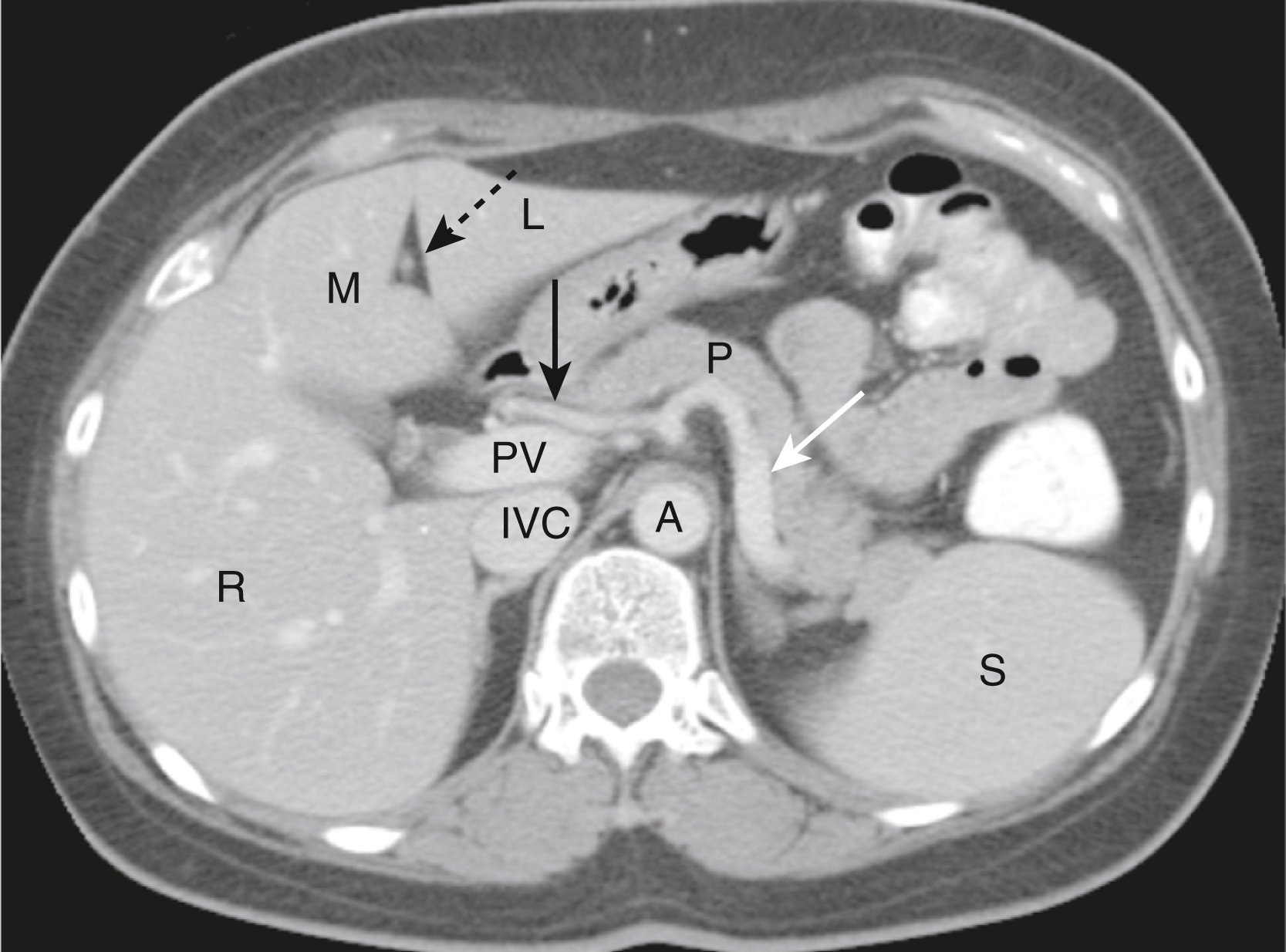
Hình 13.1 Giải phẫu Gan Bình thường. Dây chằng tròn (mũi tên đen chấm) chia thùy trái của gan thành một phân thùy trong (M) và ngoài (L) với thùy phải lớn hơn (R) nằm ở phía sau hơn. Tĩnh mạch cửa (PV) nằm ngay sau động mạch gan (mũi tên đen liền). Động mạch lách (mũi tên trắng) đi theo đường đi của tụy (P) về phía lách (S). Tĩnh mạch chủ dưới (IVC) nằm bên phải động mạch chủ (A).
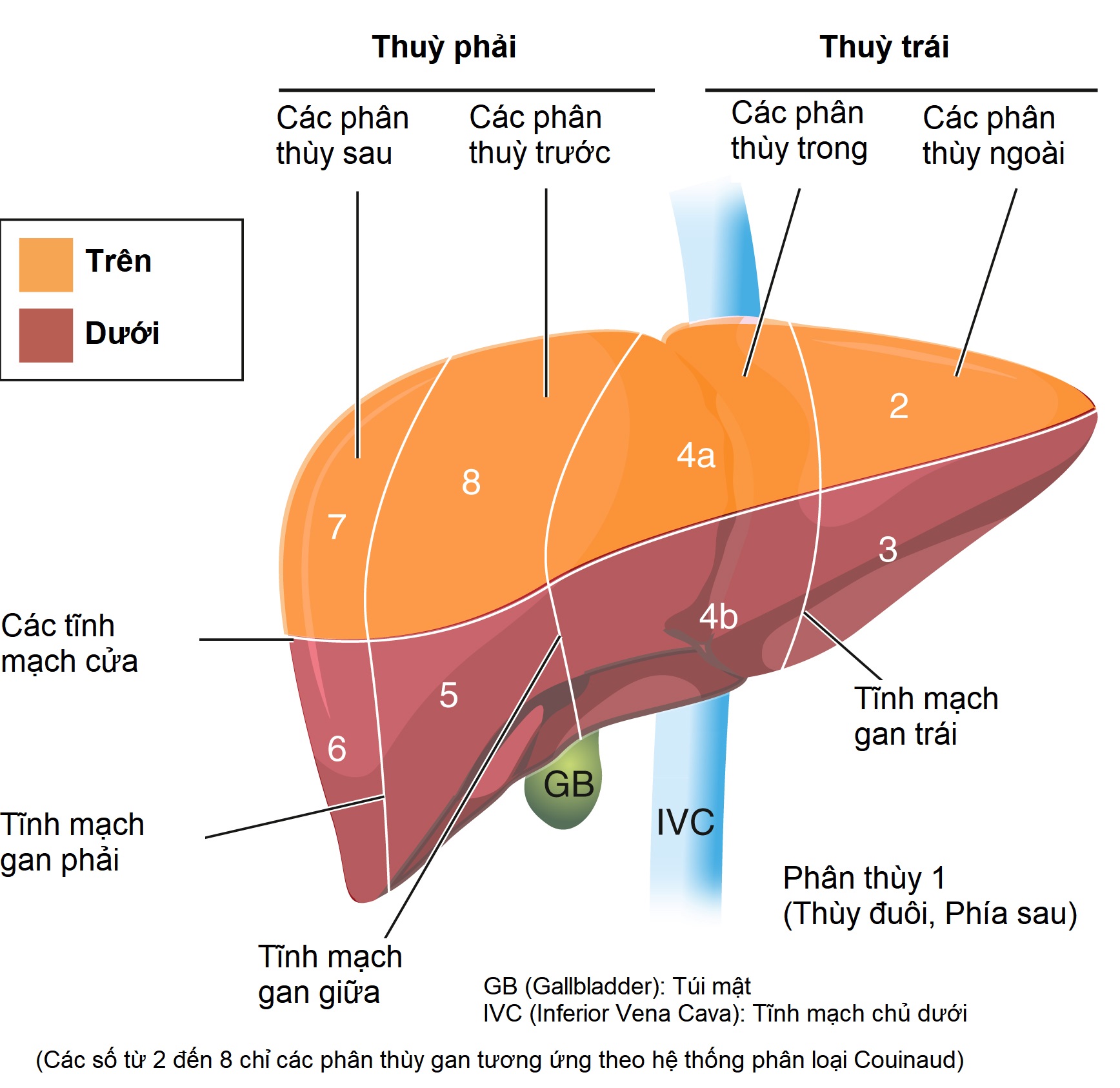
Hình 13.2 Phân loại Chức năng của các Phân thùy Gan. Đây là phân loại Couinaud của các phân thùy gan, chia gan thành tám phân thùy hoạt động độc lập (được đánh số) tạo điều kiện cho việc cắt bỏ một hoặc nhiều phân thùy trong khi cho phép các phân thùy bình thường còn lại. Các nhóm phân thùy trên và dưới được phục vụ bởi các nhánh của tĩnh mạch cửa. Chúng được chia nhỏ hơn bởi các tĩnh mạch gan phải, giữa và trái thành các phân thùy sau, trước, trong và ngoài. Vì vậy, ví dụ, phân thùy 8 được gọi là phân thùy trước trên. Phân thùy 1 (thùy đuôi) nằm ở phía sau. GB, Túi mật; IVC, tĩnh mạch chủ dưới.
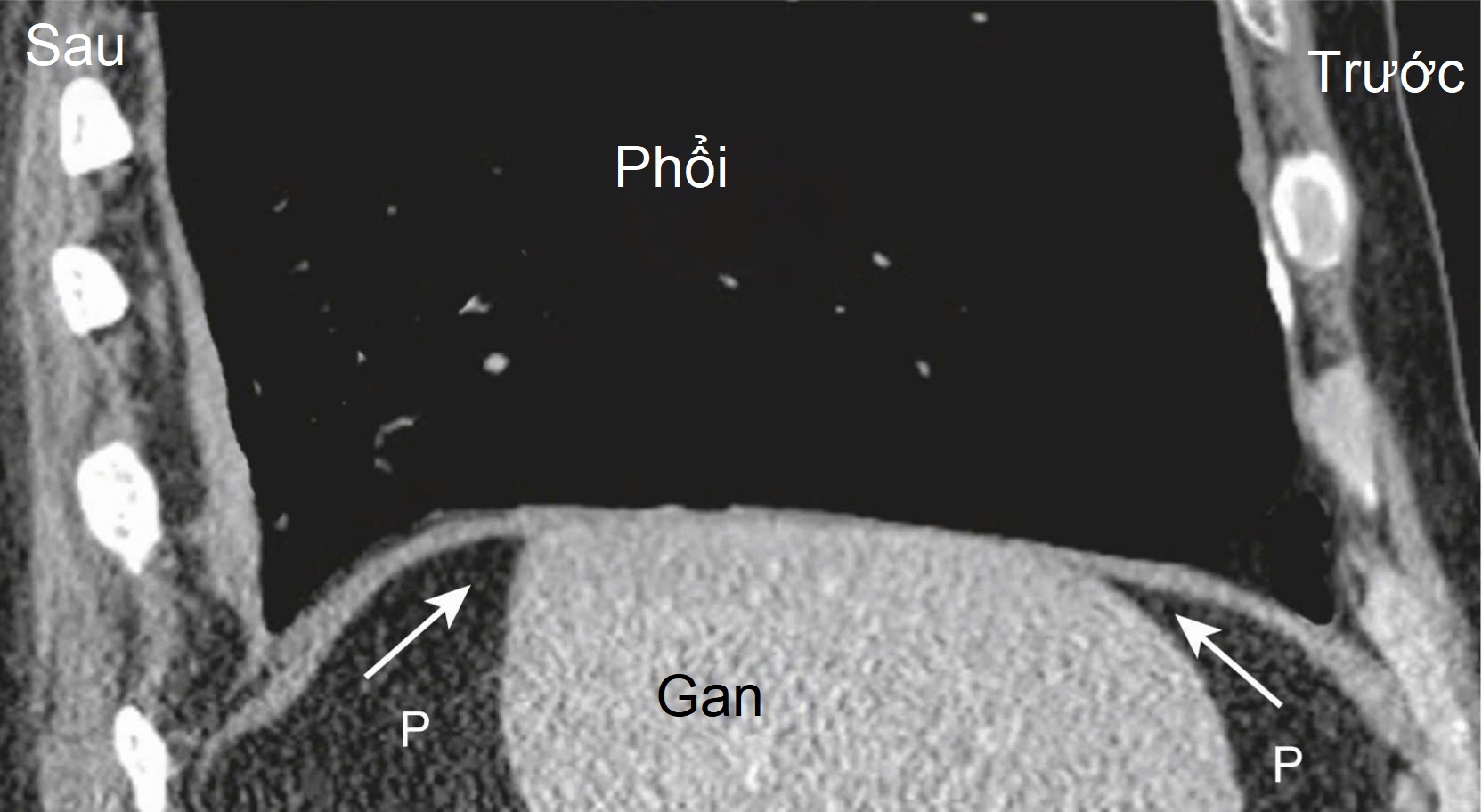
Hình 13.3 “Vùng trần” của Gan. Vùng trần của gan (mũi tên) không có lớp phúc mạc bao phủ mà được gắn trực tiếp vào mặt dưới của cơ hoành. Do đó, dịch cổ trướng trong khoang phúc mạc (P) không thể xen vào giữa gan và phổi, điều này sẽ quan trọng để phân biệt tràn dịch màng phổi với cổ trướng trên CT ngang (xem Chương 17).
Lách
- Trên các phim tăng cường cản quang sớm, lách có thể không đồng nhất về độ suy giảm, một dấu hiệu sẽ biến mất trong vài phút tiếp theo.
- Lách của người lớn bình thường có thể có các thùy, không nên nhầm lẫn với các vết rách. Động mạch và tĩnh mạch lách đi vào và ra ở rốn lách.
- Lách thường dài khoảng 12 cm, không nhô ra đáng kể bên dưới bờ của xương sườn thứ 12, và có kích thước gần bằng thận trái.
Tụy
- Tụy là một cơ quan sau phúc mạc có hướng chếch để toàn bộ cơ quan không được nhìn thấy trên bất kỳ một hình ảnh ngang nào của bụng trên (Hình 13.4).
- Ống tụy có thể nhìn thấy và có đường kính từ 3 đến 4 mm.
- Đầu tụy có kích thước tối đa là 3 cm, thân 2.5 cm và đuôi 2 cm. Tuyến dài khoảng 12 đến 15 cm. Khi một người già đi, tuyến có thể bị thâm nhiễm mỡ, tạo cho nó một vẻ ngoài “lông vũ” (Hình 13.5).
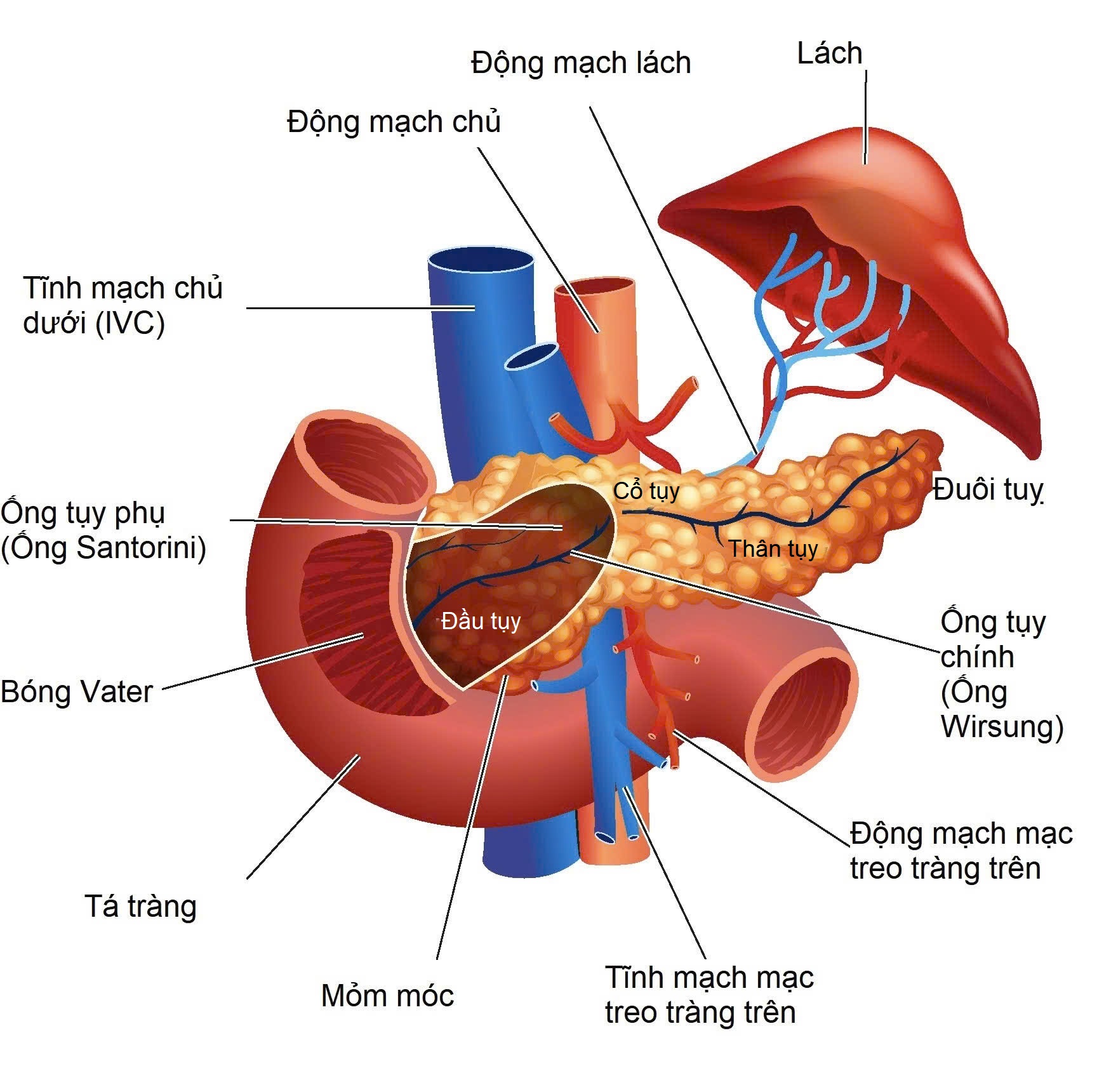
Hình 13.4 Giải phẫu Tụy. Đuôi tụy thường là phần cao nhất của cơ quan, nằm ở rốn lách. Thân nằm thấp hơn và cổ nằm ở phía trước các mạch máu mạc treo tràng trên. Đầu tụy nằm gọn trong khung tá tràng. Mỏm móc là một phần của đầu, có kích thước thay đổi, và cong quanh tĩnh mạch mạc treo tràng trên. Tĩnh mạch lách (không hiển thị) chạy dọc theo bờ sau của tụy đổ vào tĩnh mạch mạc treo tràng trên, và động mạch lách chạy dọc theo bờ trên của tụy từ thân tạng đến lách. Ống tụy chính (của Wirsung) đổ vào tá tràng tại nhú tá lớn. Đôi khi có một ống tụy phụ của Santorini. IVC, Tĩnh mạch chủ dưới.
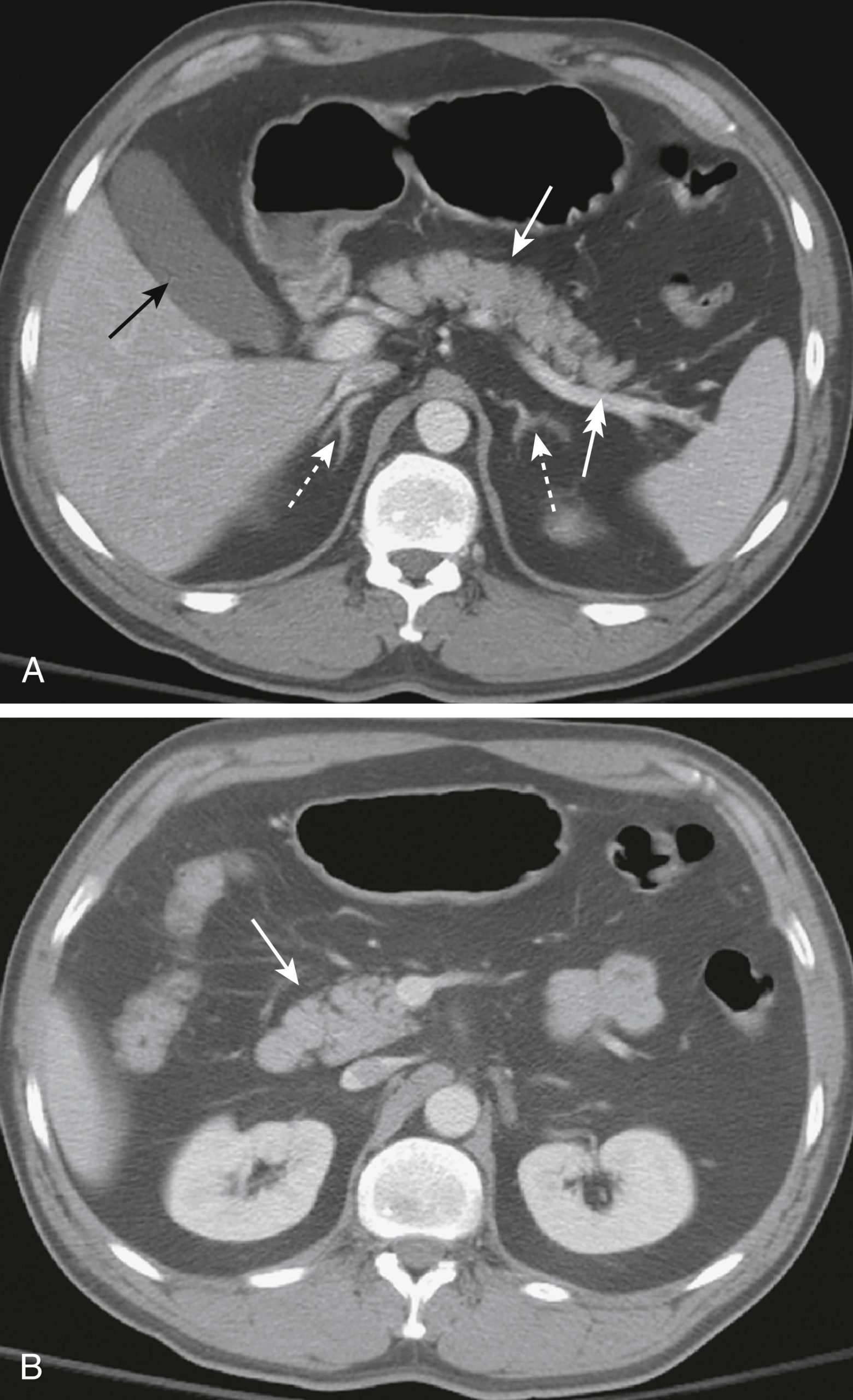
Hình 13.5 Tụy Bình thường, CT. (A) Thân tụy (mũi tên trắng liền) và động mạch lách (mũi tên đôi trắng) được hiển thị. Ngoài ra, cả hai tuyến thượng thận (mũi tên trắng chấm) và túi mật (mũi tên đen liền) cũng được nhìn thấy rõ. (B) Đầu tụy bình thường (mũi tên). Do hướng chếch của nó, toàn bộ tụy không được hình dung trên một hình ảnh ngang duy nhất của bụng.
Thận
- Thận là các cơ quan sau phúc mạc, được bao quanh bởi lượng mỡ khác nhau và được bao bọc trong một bao xơ.
- Chúng được bao quanh bởi khoang quanh thận, lần lượt được giới hạn bởi các mạc thận trước và sau. Một số điểm bám của mạc, cơ và các cơ quan khác xác định một loạt các khoang tạo ra các dạng bất thường có thể dự đoán được khi các khoang đó chứa đầy dịch, mủ, máu hoặc khí.
- Ở người lớn, thận trái nhỏ hơn một chút so với thận phải, mỗi thận có kích thước khoảng 11 cm hoặc gần bằng kích thước của lách.
- Động mạch thận phải đi qua phía sau tĩnh mạch chủ dưới (IVC). Các tĩnh mạch thận nằm ở phía trước các động mạch; tĩnh mạch thận trái dài hơn đi qua phía trước động mạch chủ trước khi đổ vào tĩnh mạch chủ dưới (Hình 13.6).
- Rốn thận chứa bể thận và động mạch và tĩnh mạch thận. Các cực trên của thận ở phía sau hơn các cực dưới và nghiêng vào trong về phía cột sống.
- Các phim CT thận chuyên dụng thường sử dụng một hình chiếu trước cản quang của thận, sau đó là một loạt các hình ảnh được chụp ở các khoảng thời gian định sẵn sau khi tiêm cản quang tĩnh mạch (nghiên cứu đa pha) (Hình 13.7).
- Miễn là chúng hoạt động bình thường, thận là con đường chính để bài tiết các chất cản quang chứa iod. Do đó, chúng sẽ ngấm thuốc bất cứ khi nào cản quang tĩnh mạch được tiêm. Theo thời gian, nước tiểu sẽ trở nên mờ hơn, tăng đáng kể so với đậm độ nước bình thường của nó, đôi khi đòi hỏi phải chụp ảnh muộn đường tiết niệu.
- Nếu thận không hoạt động bình thường, cản quang được bài tiết qua các con đường thay thế (ví dụ: mật, ruột), một quá trình được gọi là bài tiết cản quang thay thế.
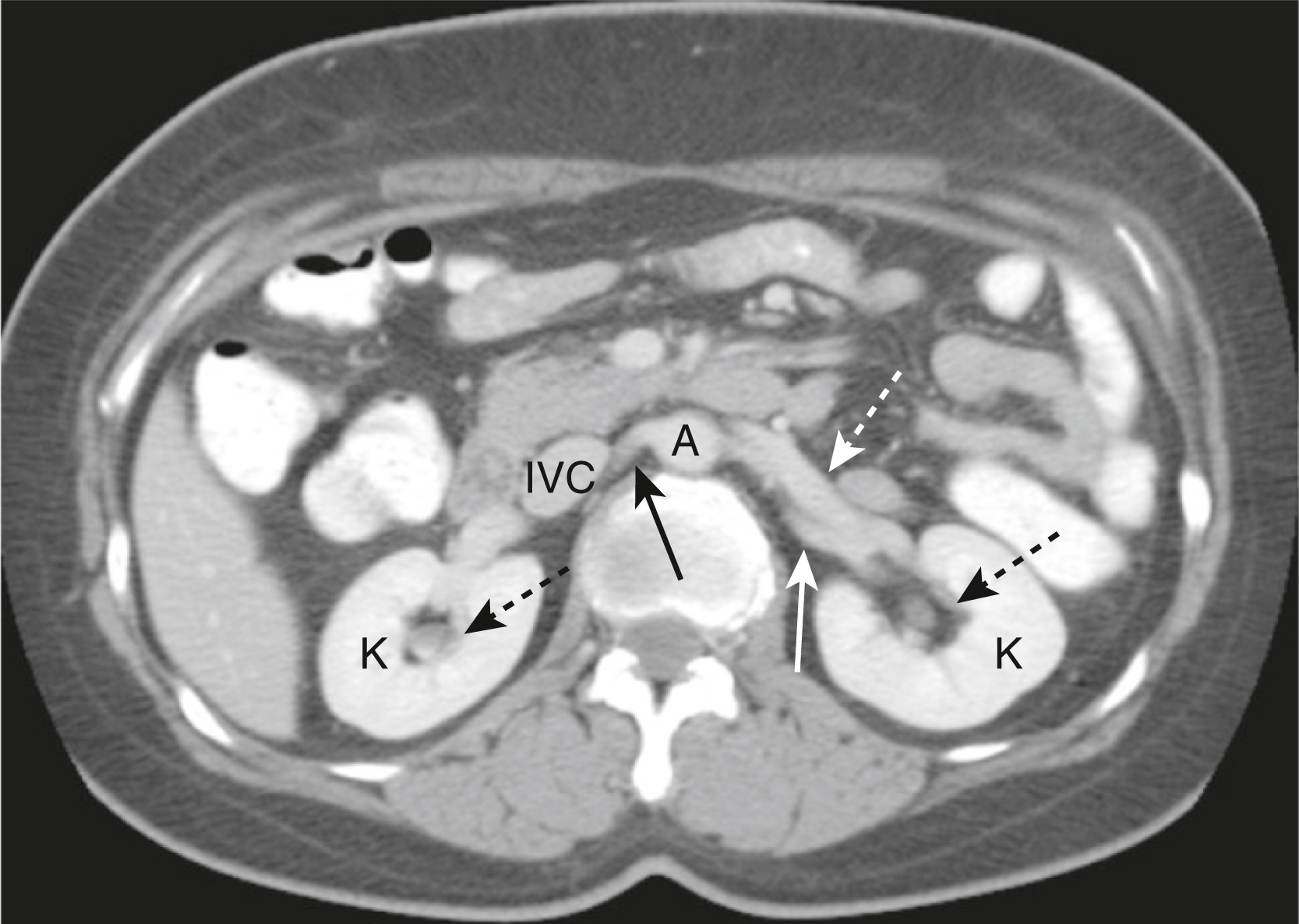
Hình 13.6 Thận Bình thường. Thận (K) nằm trong các hố thận hai bên. Xoang thận bình thường, chứa mỡ, chiếm phần trung tâm của thận (mũi tên đen chấm). Động mạch thận phải (mũi tên đen liền) chạy phía sau tĩnh mạch chủ dưới (IVC). Tĩnh mạch thận trái (mũi tên trắng chấm) ở đây nằm ở phía trước động mạch thận trái (mũi tên trắng liền). A, Động mạch chủ bụng.
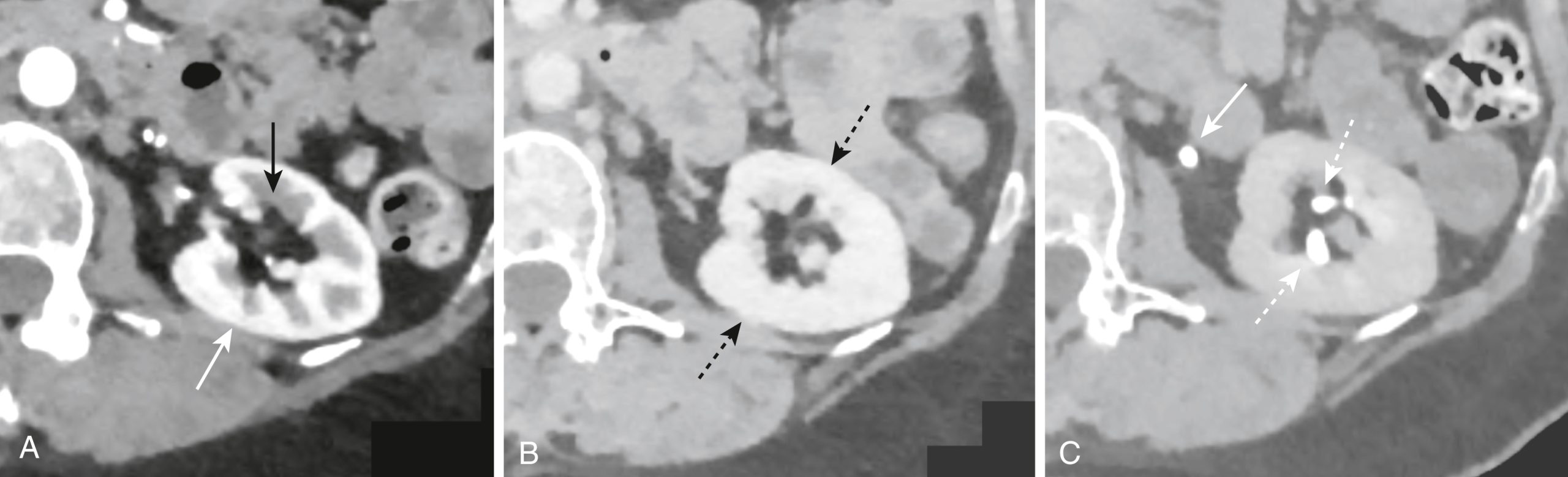
Hình 13.7 CT Đa pha, Thận trái Bình thường. (A) Thì vỏ-tủy xảy ra khoảng 30 đến 70 giây sau khi bắt đầu tiêm cản quang IV và cho thấy chỗ nối vỏ-tủy giữa vỏ ngoài, sáng hơn (mũi tên trắng) và tủy trong, ít đậm đặc hơn (mũi tên đen). Thì này có thể cung cấp thông tin về mạch máu thận và tưới máu thận. (B) Thì nhu mô thận xảy ra khoảng 80 đến 100 giây sau khi tiêm và cho thấy sự mờ đồng nhất của thận (mũi tên). Nó hữu ích trong việc đánh giá nhu mô thận, đặc biệt là đối với các khối u thận, cũng như sẹo và bệnh viêm. (C) Thì bài tiết được chụp khoảng 5 đến 10 phút sau khi tiêm và có thể cho thấy các bất thường của niệu mạc như khối u, hoại tử nhú, và hẹp niệu quản. Hệ thống thu thập trong thận (mũi tên chấm) và niệu quản (mũi tên liền) hiện đã mờ.
Ruột non và Đại tràng
- Việc làm mờ và giãn lòng ruột rất hữu ích cho việc đánh giá đúng thành ruột bất kể phương thức được sử dụng để đánh giá nó. Độ dày thành có thể có vẻ tăng giả tạo nếu ruột bị xẹp.
- Ruột non thường có đường kính 2.5 cm hoặc nhỏ hơn với độ dày thành thường dưới 3 mm. Các quai ruột non liền kề thường tiếp xúc với nhau, tùy thuộc một phần vào lượng mỡ trong phúc mạc có mặt.
- Thành đại tràng thường dày dưới 3 mm khi đại tràng giãn và dưới 5 mm khi đại tràng xẹp. Manh tràng có thể nhận biết được bởi sự hiện diện của hồi tràng cuối và van hồi-manh tràng. Vị trí của các đoạn đại tràng ngang và sigma thay đổi, tùy thuộc vào mức độ dư thừa của chúng (Hình 13.8).
Bàng quang
- Bàng quang là một cơ quan ngoài phúc mạc, khoang ngoài phúc mạc liên tục với khoang sau phúc mạc. Vòm của bàng quang được bao phủ bởi nếp gấp dưới của phúc mạc.
- Vị trí của bàng quang ở nam giới là phía trên tuyến tiền liệt và phía trước trực tràng. Ở phụ nữ, bàng quang ở phía trước âm đạo và phía trước-dưới tử cung. Các niệu quản đi vào mặt sau-bên của bàng quang tại tam giác bàng quang.
- Thành bàng quang có kích thước 5 mm hoặc nhỏ hơn khi bàng quang giãn.
- Bàng quang được đánh giá tốt nhất khi giãn với nước tiểu hoặc nước tiểu chứa cản quang nhưng thành bàng quang thường có thể nhìn thấy dù có tiêm cản quang tĩnh mạch hay không (Hình 13.9).
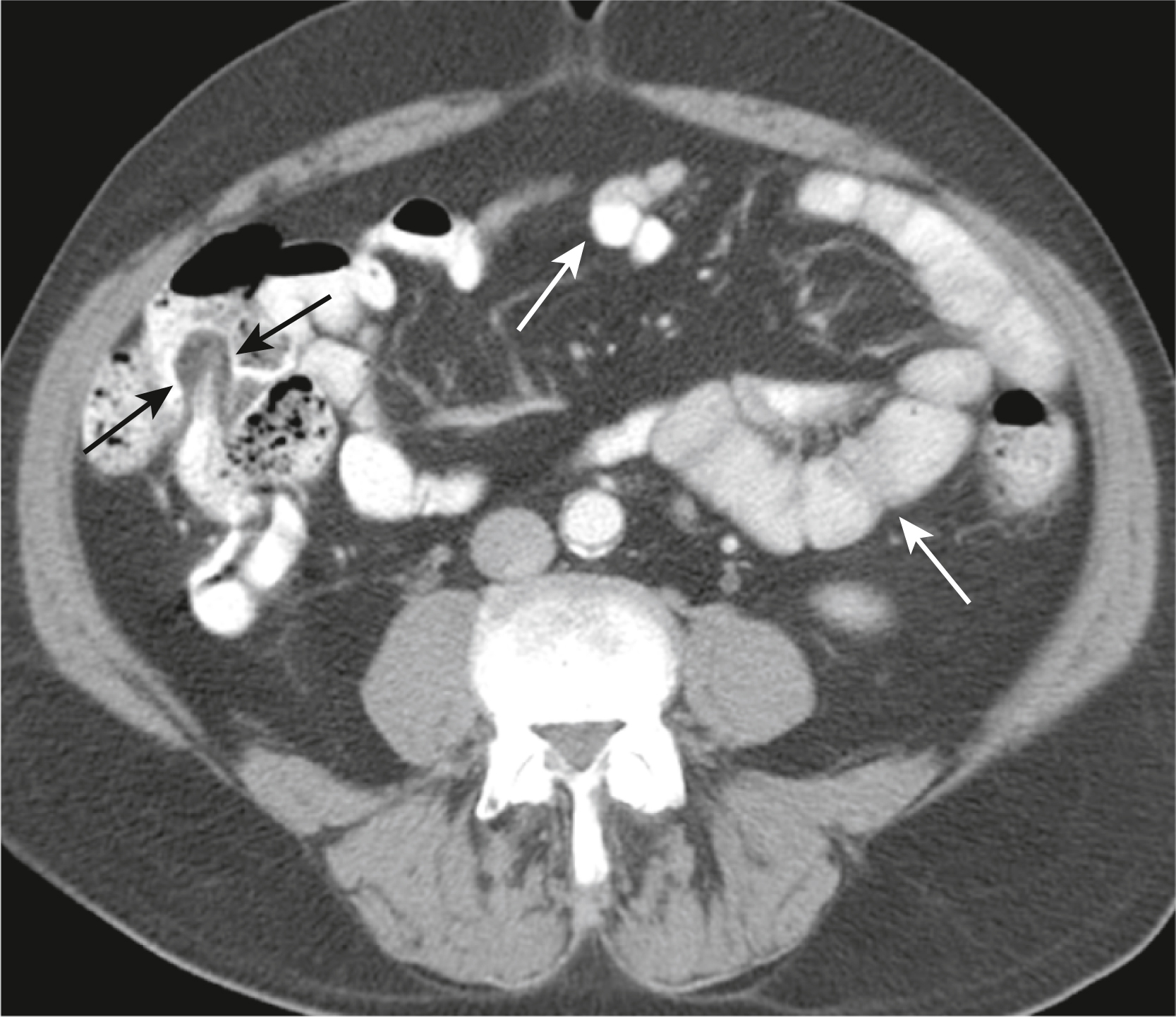
Hình 13.8 Ruột non Bình thường. Cản quang lấp đầy một lòng ruột không dãn căng (dưới 2.5 cm). Thành ruột non mỏng đến mức bình thường gần như không nhìn thấy được (mũi tên trắng). Hồi tràng cuối có thể được nhận biết bởi các “môi” chứa mỡ của van hồi-manh tràng (mũi tên đen) được viền bởi cản quang dùng đường uống trong lòng ruột.
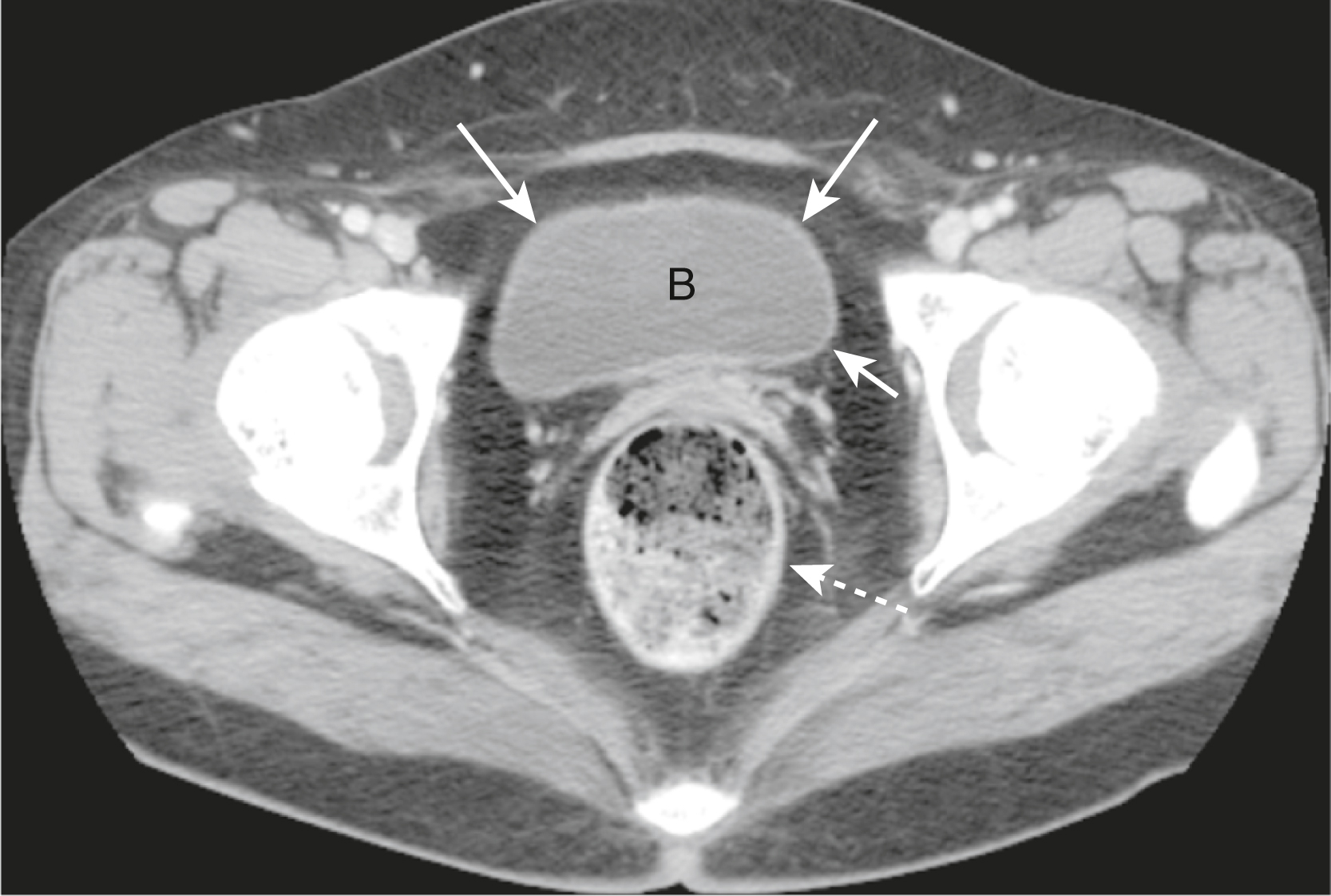
Hình 13.9 Bàng quang Bình thường. Bàng quang (B) chứa nước tiểu không mờ trong hình ảnh sớm này của một phim CT chậu hông tăng cường cản quang. Thành bàng quang (mũi tên liền) mỏng và có độ dày bằng nhau xung quanh chu vi của bàng quang. Trực tràng nằm phía sau bàng quang (mũi tên chấm).
| ĐÁP ÁN CÂU HỎI TÌNH HUỐNG 13
Siêu âm động mạch chủ bụng (#4) là phương thức hình ảnh ban đầu được lựa chọn khi có một khối u bụng đập theo nhịp và nghi ngờ có phình động mạch chủ bụng. Ở những bệnh nhân có thể không phù hợp với siêu âm (ví dụ: béo phì bệnh lý), một phim CT không cản quang có thể được thay thế. Để chẩn đoán xác định và chụp ảnh trước khi can thiệp, khuyến nghị chụp CT mạch hoặc MR mạch. |
Nội dung bổ sung có sẵn trực tuyến, bao gồm các chương về Y học hạt nhân, Trí tuệ nhân tạo, Liều lượng và An toàn Bức xạ, Lịch sử Sơ khai của ngành Chẩn đoán hình ảnh, và một tuyển tập 200 Dấu hiệu Chẩn đoán Hình ảnh.
NHỮNG ĐIỂM CẦN NHỚ
|
BẢNG CHÚ GIẢI THUẬT NGỮ Y HỌC ANH-VIỆT (CHƯƠNG 13)
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Abdominal and Pelvic CT | /æbˈdɒm.ɪ.nəl ænd ˈpɛl.vɪk siː tiː/ | CT Bụng và Chậu hông |
| 2 | Intravenous Contrast | /ˌɪn.trəˈviː.nəs ˈkɒn.trɑːst/ | Cản quang Tĩnh mạch |
| 3 | Oral Contrast | /ˈɔː.rəl ˈkɒn.trɑːst/ | Cản quang Đường uống |
| 4 | Pulsatile abdominal mass | /ˈpʌl.sə.taɪl æbˈdɒm.ɪ.nəl mæs/ | Khối u bụng đập theo nhịp |
| 5 | Abdominal angiogram | /æbˈdɒm.ɪ.nəl ˌæn.dʒiˈoʊ.ɡræm/ | Chụp động mạch bụng |
| 6 | Iodinated contrast material | /ˈaɪ.ə.dɪˌneɪ.tɪd ˈkɒn.trɑːst məˈtɪə.ri.əl/ | Chất cản quang chứa iod |
| 7 | Contrast enhanced | /ˈkɒn.trɑːst ɪnˈhɑːnst/ | Có tăng cường cản quang |
| 8 | Estimated glomerular filtration rate (eGFR) | /ˈɛs.tɪ.meɪ.tɪd ɡloʊˈmɛr.jə.lər fɪlˈtreɪ.ʃən reɪt/ | Mức lọc cầu thận ước tính |
| 9 | Serum creatinine | /ˈsɪə.rəm kriˈæt.ɪ.niːn/ | Creatinin huyết thanh |
| 10 | Maintenance dialysis | /ˈmeɪn.tən.əns daɪˈæl.ɪ.sɪs/ | Lọc máu duy trì |
| 11 | Prophylaxis | /ˌproʊ.fɪˈlæk.sɪs/ | Dự phòng |
| 12 | Rectal contrast | /ˈrɛk.təl ˈkɒn.trɑːst/ | Cản quang đường trực tràng |
| 13 | Foley catheter | /ˈfoʊ.li ˈkæθ.ɪ.tər/ | Ống thông Foley |
| 14 | Stone search study | /stoʊn sɜːtʃ ˈstʌd.i/ | Nghiên cứu tìm sỏi |
| 15 | Appendicitis | /əˌpɛn.dɪˈsaɪ.tɪs/ | Viêm ruột thừa |
| 16 | CT colonography | /siː tiː ˌkoʊ.ləˈnɒɡ.rə.fi/ | Chụp CT đại tràng |
| 17 | High-resolution computed tomography (HRCT) | /haɪ ˌrɛz.əˈluː.ʃən kəmˈpjuː.təd təˈmɒɡ.rə.fi/ | Chụp cắt lớp vi tính độ phân giải cao |
| 18 | Inflammatory bowel disease | /ɪnˈflæm.ə.tər.i ˈbaʊ.əl dɪˈziːz/ | Bệnh viêm ruột |
| 19 | Fistulae | /ˈfɪs.tjə.liː/ | Rò |
| 20 | Dual energy | /djuːəl ˈɛn.ə.dʒi/ | Năng lượng kép |
| 21 | Hepatic arteries | /hɪˈpæt.ɪk ˈɑː.tər.iz/ | Động mạch gan |
| 22 | Portal veins | /ˈpɔː.təl veɪnz/ | Tĩnh mạch cửa |
| 23 | Hepatic veins | /hɪˈpæt.ɪk veɪnz/ | Tĩnh mạch gan |
| 24 | Caudate lobe | /ˈkɔː.deɪt loʊb/ | Thùy đuôi |
| 25 | Falciform ligament | /ˈfæl.sɪ.fɔːm ˈlɪɡ.ə.mənt/ | Dây chằng liềm |
| 26 | Ligamentum teres | /ˌlɪɡ.əˈmɛn.təm ˈtɪə.riːz/ | Dây chằng tròn |
| 27 | Couinaud classification | /kwiːˈnoʊ ˌklæs.ɪ.fɪˈkeɪ.ʃən/ | Phân loại Couinaud |
| 28 | Bare area | /bɛər ˈɛə.ri.ə/ | Vùng trần (của gan) |
| 29 | Riedel lobe | /ˈriː.dəl loʊb/ | Thùy Riedel |
| 30 | Pancreatic duct | /ˌpæŋ.kriˈæt.ɪk dʌkt/ | Ống tụy |
| 31 | Fatty infiltration | /ˈfæt.i ˌɪn.fɪlˈtreɪ.ʃən/ | Thâm nhiễm mỡ |
| 32 | Retroperitoneal | /ˌrɛt.roʊˌpɛr.ɪ.təˈniː.əl/ | Sau phúc mạc |
| 33 | Perirenal space | /ˌpɛr.ɪˈriː.nəl speɪs/ | Khoang quanh thận |
| 34 | Renal fasciae | /ˈriː.nəl ˈfæʃ.i.iː/ | Mạc thận |
| 35 | Renal hilum | /ˈriː.nəl ˈhaɪ.ləm/ | Rốn thận |
| 36 | Renal pelvis | /ˈriː.nəl ˈpɛl.vɪs/ | Bể thận |
| 37 | Multiphasic study | /ˌmʌl.tiˈfeɪ.zɪk ˈstʌd.i/ | Nghiên cứu đa pha |
| 38 | Vicarious excretion | /vaɪˈkɛə.ri.əs ɪkˈskriː.ʃən/ | Bài tiết thay thế |
| 39 | Ileocecal valve | /ˌɪl.i.oʊˈsiː.kəl vælv/ | Van hồi-manh tràng |
| 40 | Extraperitoneal | /ˌɛks.trəˌpɛr.ɪ.təˈniː.əl/ | Ngoài phúc mạc |
| 41 | Peritoneum | /ˌpɛr.ɪ.təˈniː.əm/ | Phúc mạc |
| 42 | Trigone | /ˈtraɪ.ɡoʊn/ | Tam giác bàng quang |
| 43 | Morbidly obese | /ˈmɔː.bɪd.li oʊˈbiːs/ | Béo phì bệnh lý |
| 44 | CT-angiography | /siː tiː ˌæn.dʒiˈɒɡ.rə.fi/ | Chụp CT mạch |
| 45 | MR-angiography | /ɛm ɑːr ˌæn.dʒiˈɒɡ.rə.fi/ | Chụp MR mạch |
