Chẩn đoán Hình ảnh Nhập môn: Các Nguyên lý và Dấu hiệu Nhận biết, Ấn bản thứ 5
Tác giả: William Herring, MD, FACR – © 2024 Nhà xuất bản Elsevier
Ths.Bs. Lê Đình Sáng (Chủ biên Bản dịch tiếng Việt)
CHƯƠNG 25: Nhận biết các Dấu hiệu Hình ảnh của Chấn thương Bụng và Chậu
Recognizing the Imaging Findings of Trauma to the Abdomen and Pelvis
William Herring, MD, FACR
Learning Radiology, 25, 314-320
Chấn thương Bụng
Vai trò của các kỹ thuật hình ảnh tiên tiến xứng đáng được đề cập đặc biệt trong chấn thương bụng. Chẩn đoán hình ảnh đã tạo ra một tác động đáng kể đến cuộc sống của các bệnh nhân bị chấn thương bằng cách phân biệt những bệnh nhân có thể được điều trị bảo tồn với những người cần can thiệp phẫu thuật hoặc các can thiệp khác, và bằng cách giúp định hướng can thiệp phù hợp nhất cho những người cần đến nó.
Câu hỏi Tình huống 25
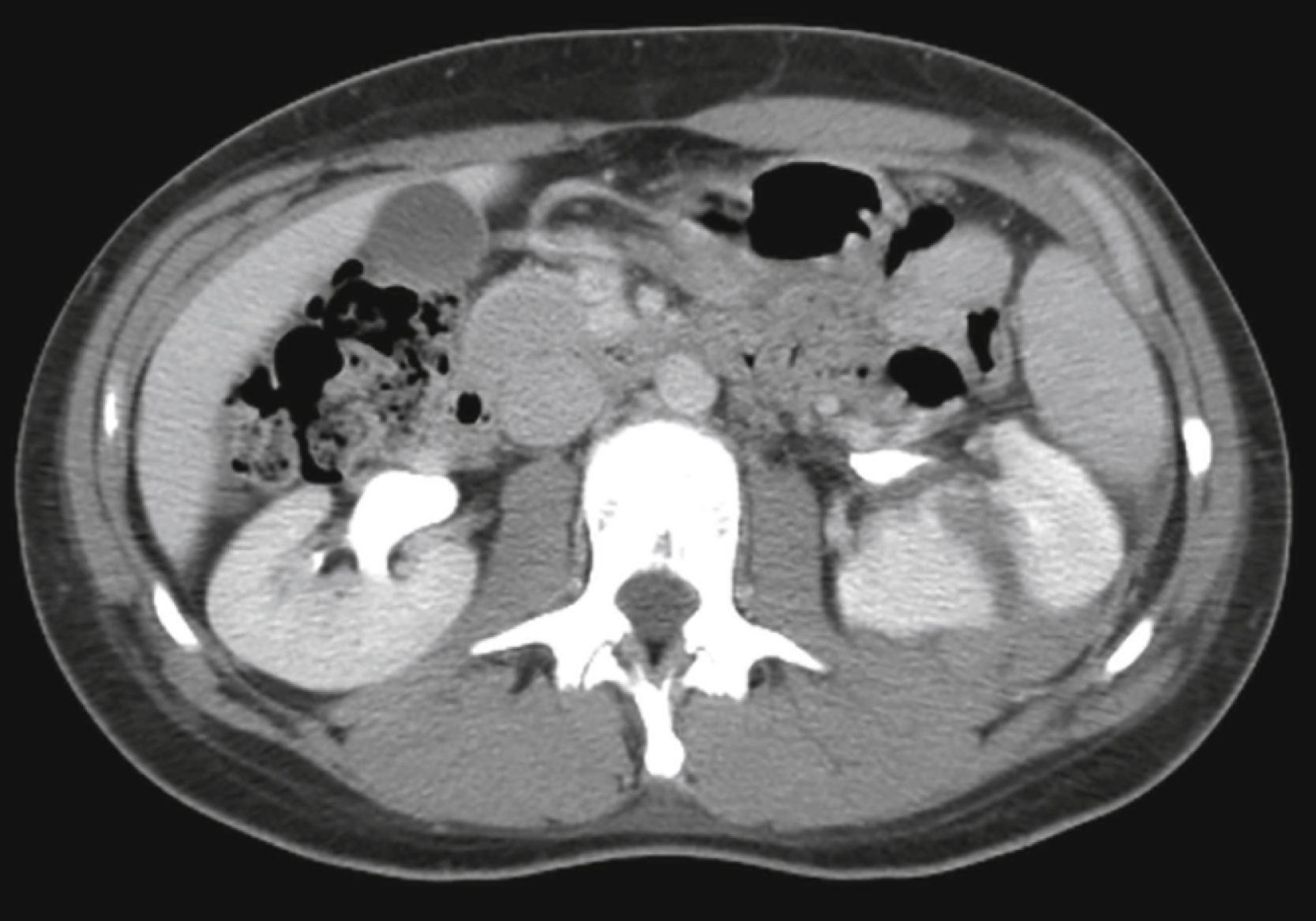
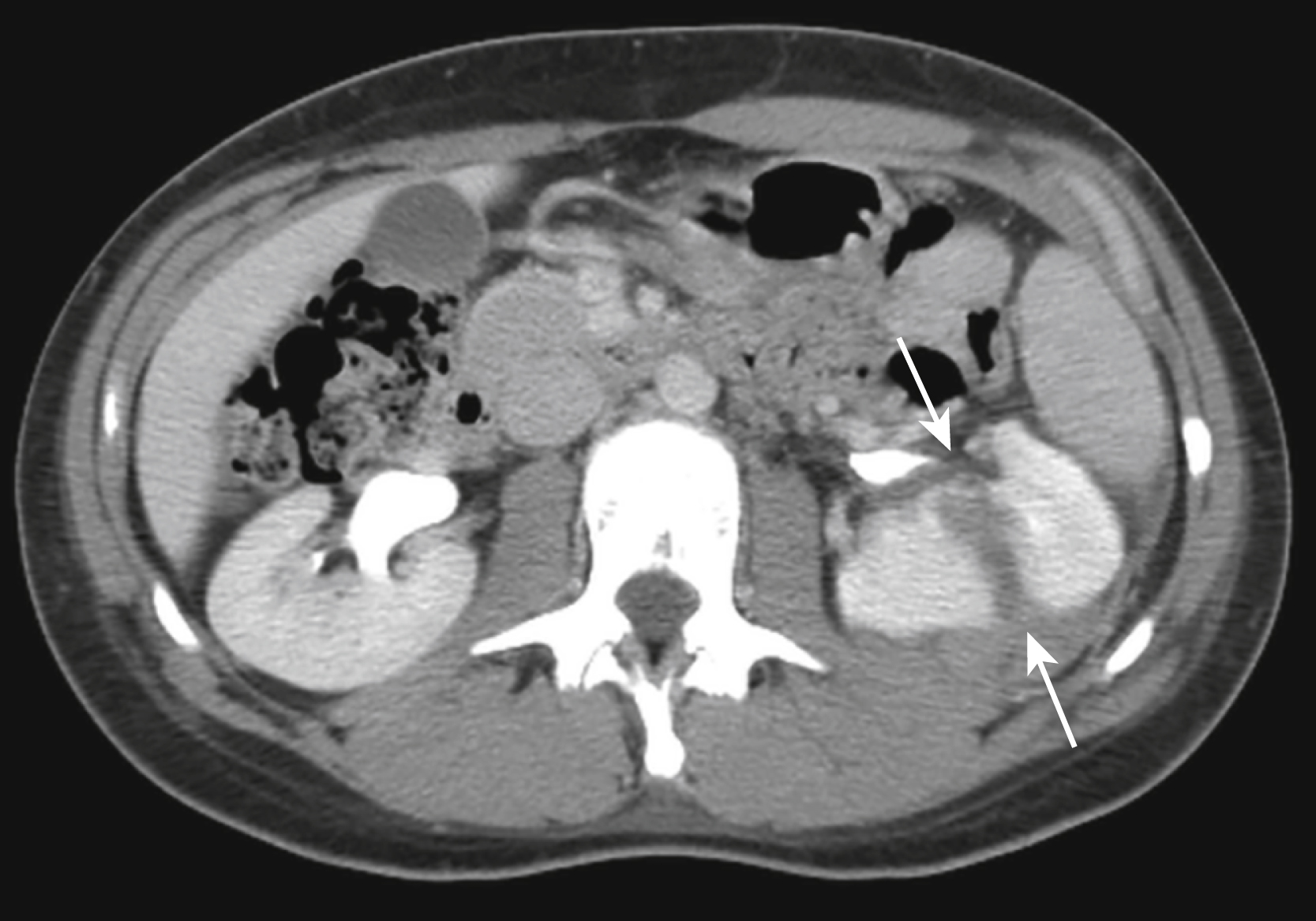
Đây là một hình ảnh CT cắt lớp có tiêm thuốc cản quang theo mặt phẳng trục ở ngang mức thận của một bệnh nhân nam 25 tuổi là người đi bộ bị một chiếc xe cơ giới đâm phải. Dấu hiệu sinh tồn của anh ấy ổn định nhưng anh ấy than đau lưng dưới. Phim chụp cho thấy một tổn thương bụng do chấn thương. Đó là gì? Câu trả lời ở cuối chương này. |
| ĐIỂM QUAN TRỌNG
– CT là phương pháp được lựa chọn hàng đầu trong chấn thương bụng.| |
Hộp 25.1: Phản ứng thuốc cản quang và Suy thận
|
Các tạng đặc bị ảnh hưởng phổ biến nhất trong chấn thương bụng kín (theo thứ tự tần suất giảm dần) là lách, gan, thận và bàng quang. Các tổn thương do chấn thương của mỗi tạng sẽ được thảo luận dưới từng cơ quan.
Gan
Gan được thảo luận đầu tiên vì nó thực sự là cơ quan bị tổn thương thường xuyên nhất nếu tính cả vết thương thấu và chấn thương đụng dập. Gan là cơ quan lớn nhất trong ổ bụng và được cố định ở vị trí, làm cho nó đặc biệt dễ bị tổn thương. Các tổn thương gan chiếm phần lớn các ca tử vong do chấn thương bụng.
- Phần sau của thùy phải bị tổn thương thường xuyên nhất. Hầu hết các tổn thương gan đều liên quan đến máu trong khoang phúc mạc (tràn máu màng bụng).
- CT có tiêm thuốc cản quang là phương pháp được lựa chọn hàng đầu và, do khả năng chứng minh cả bản chất và mức độ của chấn thương, phần lớn các bệnh nhân bị chấn thương gan hiện nay được điều trị bảo tồn và không cần phẫu thuật.
| ĐIỂM QUAN TRỌNG Các dấu hiệu CT trong chấn thương gan: – Tụ máu dưới bao. Các ổ tụ dịch dạng thấu kính phù hợp với hình dạng của đường viền ngoài của gan nhưng thường làm phẳng nhu mô gan liền kề. Hầu hết xảy ra ở mặt trước-bên trên thùy gan phải (Hình 25.1A). |
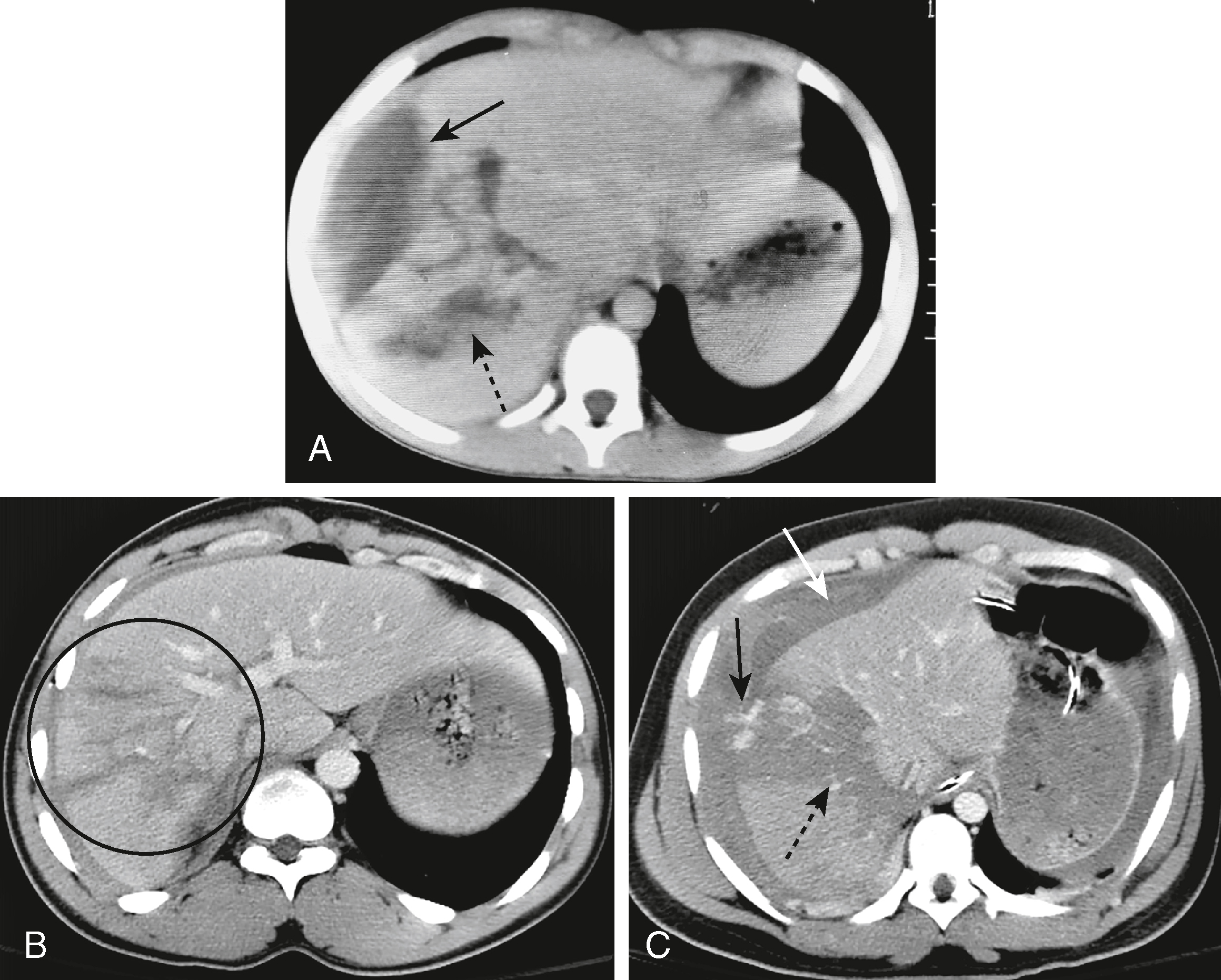
Hình 25.1 Chấn thương gan, Ba bệnh nhân khác nhau. (A) Có một ổ tụ dịch dạng thấu kính liên quan đến phần bên của thùy gan phải, đại diện cho một tụ máu dưới bao (mũi tên liền). Cũng có một vết rách ở thùy phải (mũi tên đứt nét). (B) Có nhiều vết rách ở thùy gan phải (vòng tròn). (C) Có sự thoát mạch hoạt động của máu đã ngấm thuốc cản quang (mũi tên đen liền) từ một vết rách lớn trong gan với tụ máu (mũi tên đen đứt nét) và cả máu dưới bao và tràn máu màng bụng (mũi tên trắng).
- Rách gan. Dấu hiệu phổ biến nhất. Các khiếm khuyết giảm đậm độ, bờ không đều, dạng đường thẳng hoặc phân nhánh, thường ở ngoại vi. Vỡ là một thuật ngữ đã được sử dụng để mô tả một vết rách làm bong một phần của gan (Hình 25.1B).
- Tụ máu trong gan. Các tổn thương khu trú, đậm độ cao ban đầu do máu gây ra, các khối tụ máu có thể tiến triển thành các tổn thương giống khối u, giảm đậm độ, chứa đầy dịch huyết thanh (Hình 25.1C).
- Khiếm khuyết hình chêm. Các phần nhu mô gan bị mất tưới máu không ngấm thuốc cản quang.
- Dập gan. Một thuật ngữ được sử dụng để mô tả một vùng xuất huyết nhu mô tối thiểu; chúng có đậm độ thấp hơn gan xung quanh và có bờ không rõ.
- Giả phình mạch và xuất huyết cấp. Các ổ tụ thuốc cản quang thoát mạch, đậm độ cao, không đều, thường cần chụp mạch máu can thiệp nút mạch và/hoặc phẫu thuật.
Lách
- Chấn thương lách thường do các tổn thương giảm tốc ở những người ngồi trên xe không thắt dây an toàn trong các vụ va chạm xe cơ giới, do ngã từ trên cao, hoặc do bị xe cơ giới đâm khi đi bộ. Lách bị ảnh hưởng ở khoảng 1/3 số bệnh nhân bị chấn thương bụng.
- Bởi vì lách là cơ quan có mạch máu phong phú nhất trong ổ bụng, xuất huyết là biến chứng nghiêm trọng nhất của chấn thương. Mặc dù có bản chất mạch máu và nhiều tổn thương lách biểu hiện muộn, hầu hết các chấn thương lách được điều trị bảo tồn (không phẫu thuật). Tuy nhiên, sự hiện diện của hạ huyết áp ở một bệnh nhân nghi ngờ có tổn thương lách có thể là một dấu hiệu nguy kịch và là một cấp cứu phẫu thuật.
| ĐIỂM QUAN TRỌNG CT là phương pháp được lựa chọn để đánh giá chấn thương lách. Các dấu hiệu bao gồm: – Tụ máu dưới bao. Ổ tụ dịch giảm đậm độ, hình lưỡi liềm trong khoang dưới bao, thường chèn ép nhu mô lách bình thường (Hình 25.2A). |
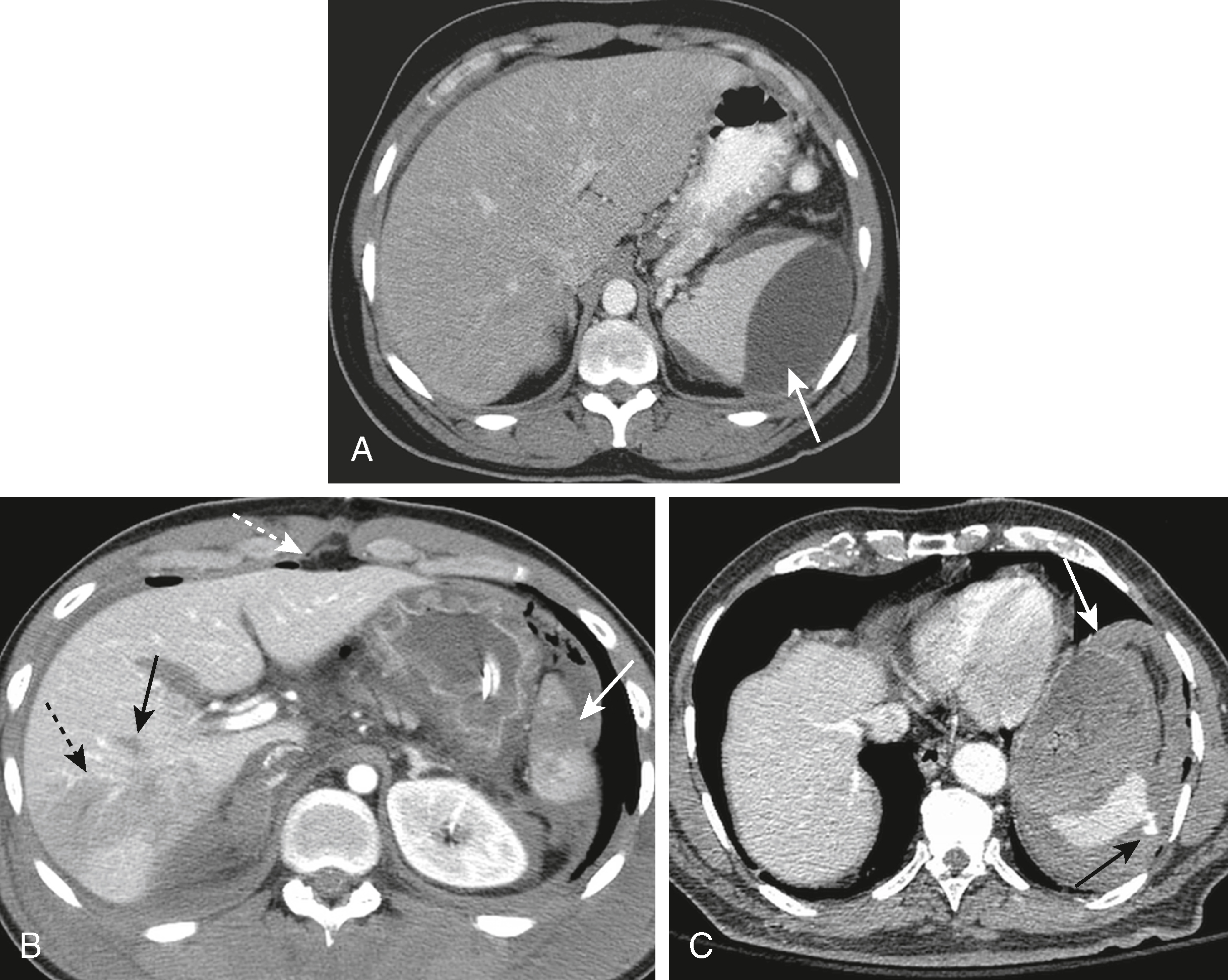
Hình 25.2 Chấn thương lách, Ba bệnh nhân khác nhau. (A) Có một ổ tụ dịch hình lưỡi liềm trong khoang dưới bao chèn ép nhu mô lách bình thường, đại diện cho tụ máu dưới bao (mũi tên). (B) Bệnh nhân này có một vết rách lách (mũi tên trắng liền) và gan (mũi tên đen liền) và một dập gan lớn (mũi tên đen đứt nét). Cũng có tràn khí màng bụng (mũi tên trắng đứt nét). (C) Bệnh nhân này có sự thoát mạch hoạt động của máu đã ngấm thuốc cản quang (mũi tên đen) và một tụ máu lớn trong lách (mũi tên trắng).
- Rách lách. Khiếm khuyết giảm đậm độ, không đều, thường cắt ngang qua lách (Hình 25.2B).
- Tụ máu trong nhu mô. Các vết rách chứa đầy máu; chúng là các vùng tròn, giảm đậm độ trong lách, có thể có hiệu ứng khối và làm lách to ra (Hình 25.2C).
- Dập lách. Sự thay đổi trong hình ảnh đồng nhất bình thường của lách, bao gồm các vùng lốm đốm giảm đậm độ (Hình 25.3).
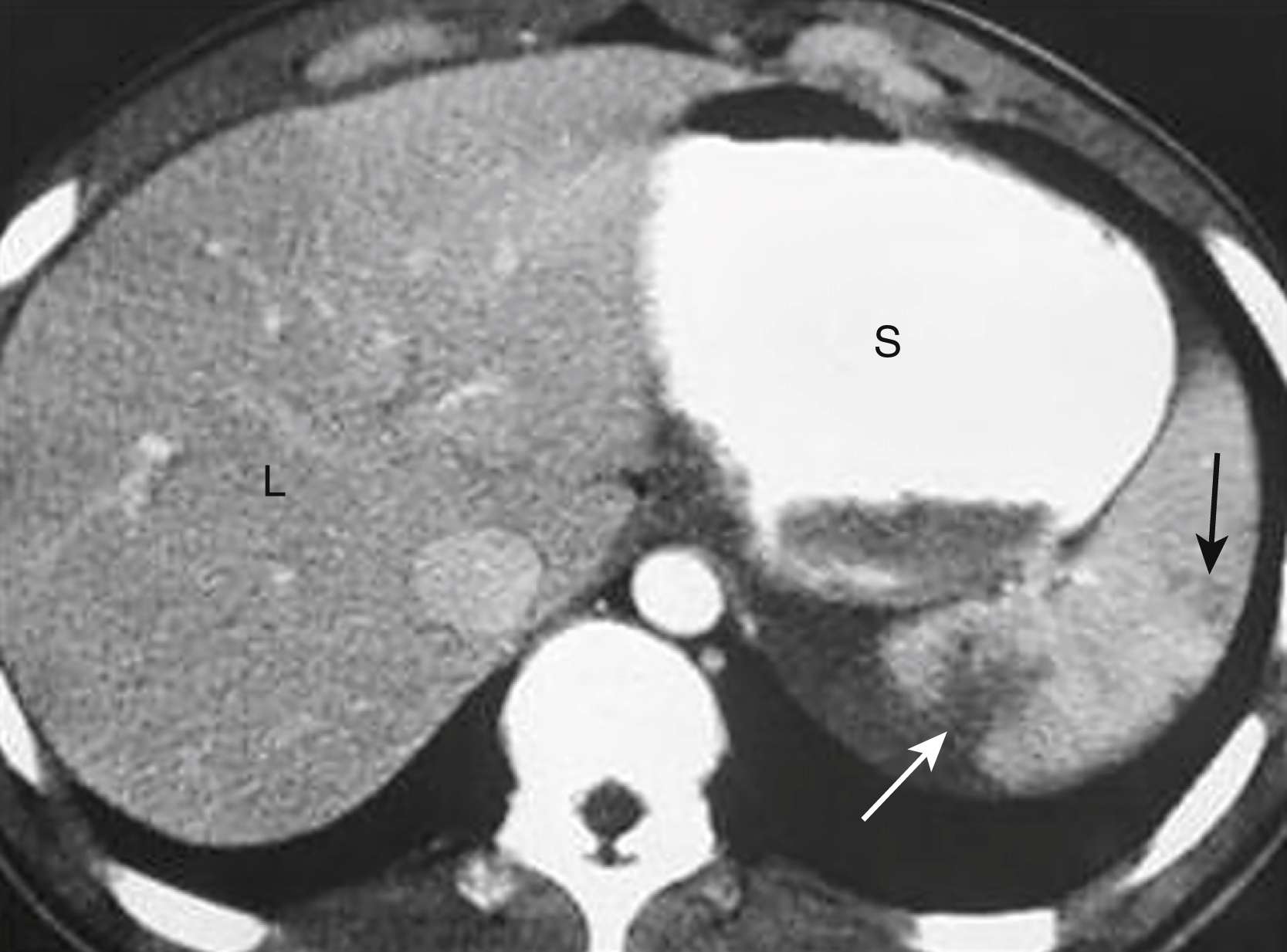
Hình 25.3 Dập lách. Có một số tổn thương giảm đậm độ trong lách (mũi tên) ở bệnh nhân này bị ngã từ thang. Việc điều trị dập lách thường là bảo tồn. L, Gan; S, Dạ dày (chứa thuốc cản quang đường uống).
- Dịch hoặc máu trong ổ bụng. Tràn máu màng bụng xảy ra với hầu hết tất cả các tổn thương lách, cũng tạo ra một lượng nhỏ máu trong khung chậu. Sự hiện diện của nó không nhất thiết cho thấy xuất huyết đang hoạt động.
Thận
Tai nạn xe cơ giới là nguyên nhân phổ biến nhất của chấn thương bụng kín đối với thận ở Hoa Kỳ. Ở nhóm tuổi nhi khoa, ngã là nguyên nhân phổ biến nhất. Cả hai thận đều bị ảnh hưởng như nhau. Ngày càng có nhiều sự nhấn mạnh vào việc điều trị không phẫu thuật khi phù hợp về mặt lâm sàng. Hầu hết tất cả các bệnh nhân bị chấn thương thận sẽ có đái máu.
CT có tiêm thuốc cản quang là phương pháp được lựa chọn hàng đầu và gần như đã thay thế hoàn toàn chụp niệu đồ tĩnh mạch và chụp bàng quang cản quang tiêu chuẩn.
| ĐIỂM QUAN TRỌNG Các dấu hiệu CT trong chấn thương thận: – Dập thận. Các vùng giảm đậm độ, dạng mảng, không rõ bờ trong thận đã ngấm thuốc cản quang. – Tụ máu dưới bao. Các đậm độ hình lưỡi liềm hoặc hình elip chèn ép nhu mô thận bên dưới đặc hơn (Hình 25.4A). |
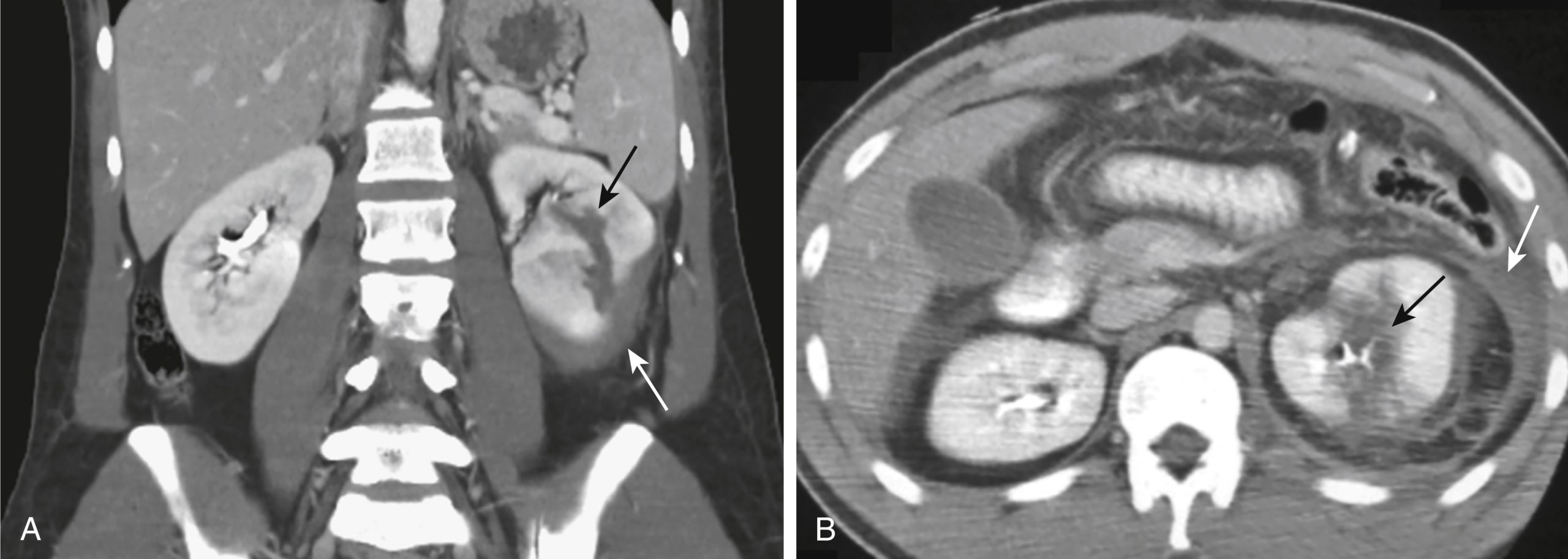
Hình 25.4 Chấn thương thận, Hai bệnh nhân khác nhau. (A) Hình ảnh CT tái tạo vành, có tiêm thuốc cản quang cho thấy một khiếm khuyết thẳng, giảm đậm độ đại diện cho một vết rách thận (mũi tên đen) và một tụ máu dưới bao (mũi tên trắng). (B) Hình ảnh CT trục của một bệnh nhân khác cũng cho thấy một vết rách thận (mũi tên đen) và một tụ máu quanh thận (mũi tên trắng).
- Tụ máu quanh thận. Ổ tụ dịch không rõ bờ bao quanh thận, bị giới hạn bởi mạc Gerota (Hình 25.4B).
- Rách thận. Các khiếm khuyết thẳng hoặc phân nhánh, giảm đậm độ trong nhu mô thận. Các vết rách nghiêm trọng hơn có thể kéo dài qua rốn thận vào hệ thống bài xuất, động mạch hoặc tĩnh mạch thận. Vỡ là một thuật ngữ có thể được sử dụng khi vết rách nối rốn thận với vỏ thận (xem Hình 25.4B).
- Tổn thương mạch máu. Nếu là động mạch, có thể không có dòng chảy đến thận và do đó không ngấm thuốc cản quang. Chúng cũng có thể tạo ra các khiếm khuyết hình chêm trong thận.
- Tổn thương hệ thống bài xuất. Thuốc cản quang ngoài lòng ống phát sinh từ bể thận hoặc niệu quản (Hình 25.5).
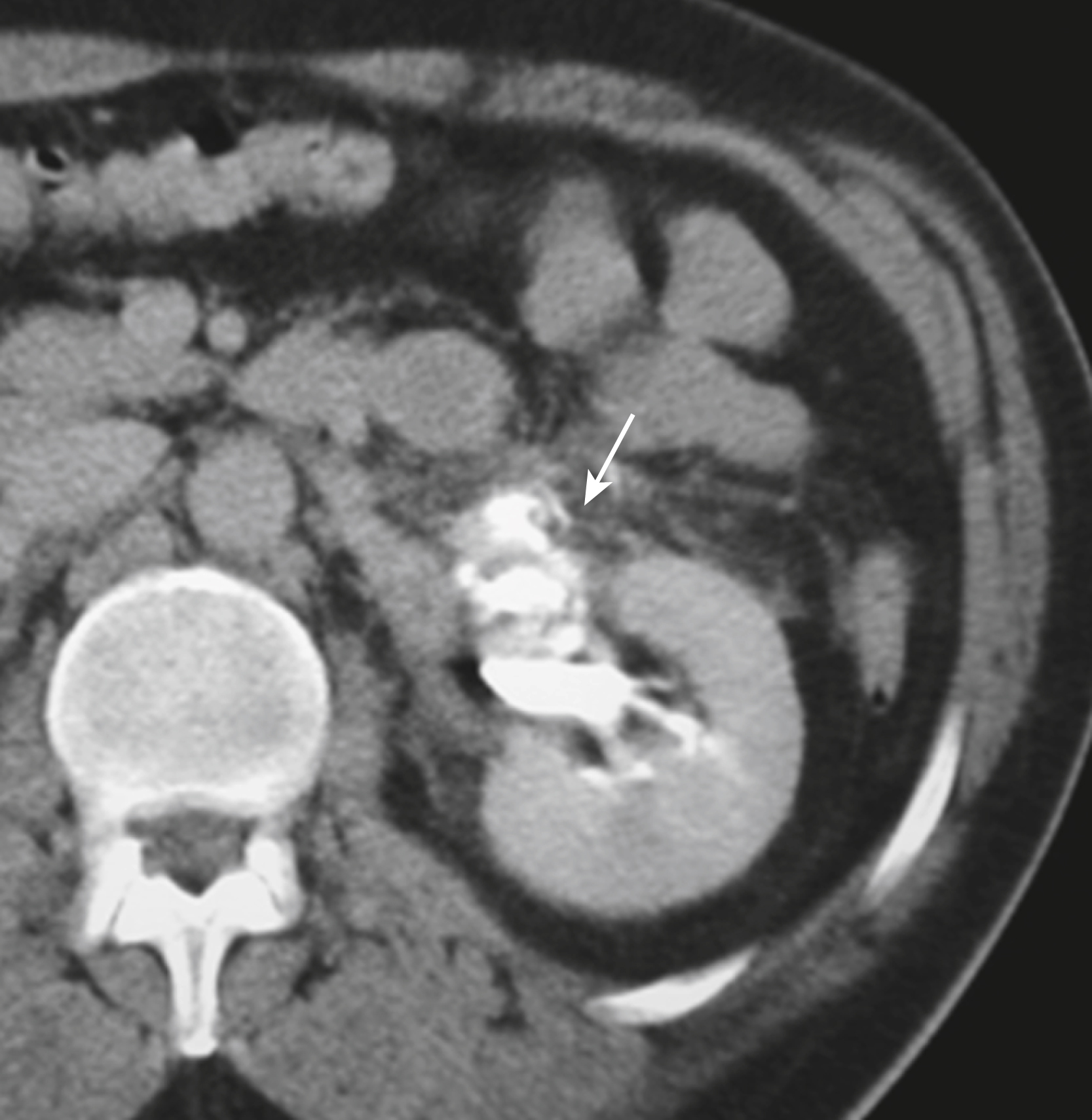
Hình 25.5 Rách niệu quản đoạn gần. Có một vết rách của niệu quản ở mức khúc nối bể thận-niệu quản trái được chứng minh bằng thuốc cản quang ngoài lòng ống (mũi tên) đại diện cho nước tiểu chứa thuốc cản quang đang rò rỉ từ hệ thống bài xuất. Bệnh nhân là một tài xế không thắt dây an toàn trong một tai nạn xe cơ giới.
Phức hợp giảm tưới máu trên CT/Ruột sốc
Phức hợp giảm tưới máu trên CT, bao gồm những thay đổi ở ruột (ruột sốc), có thể xảy ra với chấn thương bụng kín trong đó có giảm thể tích tuần hoàn nghiêm trọng và hạ huyết áp sâu. Các dấu hiệu có thể hoàn toàn đảo ngược sau khi hồi sức. Ruột non bị ảnh hưởng nhiều hơn ruột già.
- Ngoài chấn thương, phức hợp giảm tưới máu có thể được thấy trong chấn thương đầu nặng, ngừng tim, hoặc sốc nhiễm trùng.
- Nhận biết phức hợp giảm tưới máu trên CT (không phải tất cả các dấu hiệu đều có thể có mặt):
- Dày lan tỏa thành ruột non với sự tăng ngấm thuốc
- Các quai ruột giãn và chứa đầy dịch
- Cổ trướng (Hình 25.6A)
- Khẩu kính nhỏ của động mạch chủ và tĩnh mạch chủ dưới
- Tăng ngấm thuốc của thận (dấu hiệu thận trắng) (Hình 25.6B)
- Giảm ngấm thuốc của gan và lách
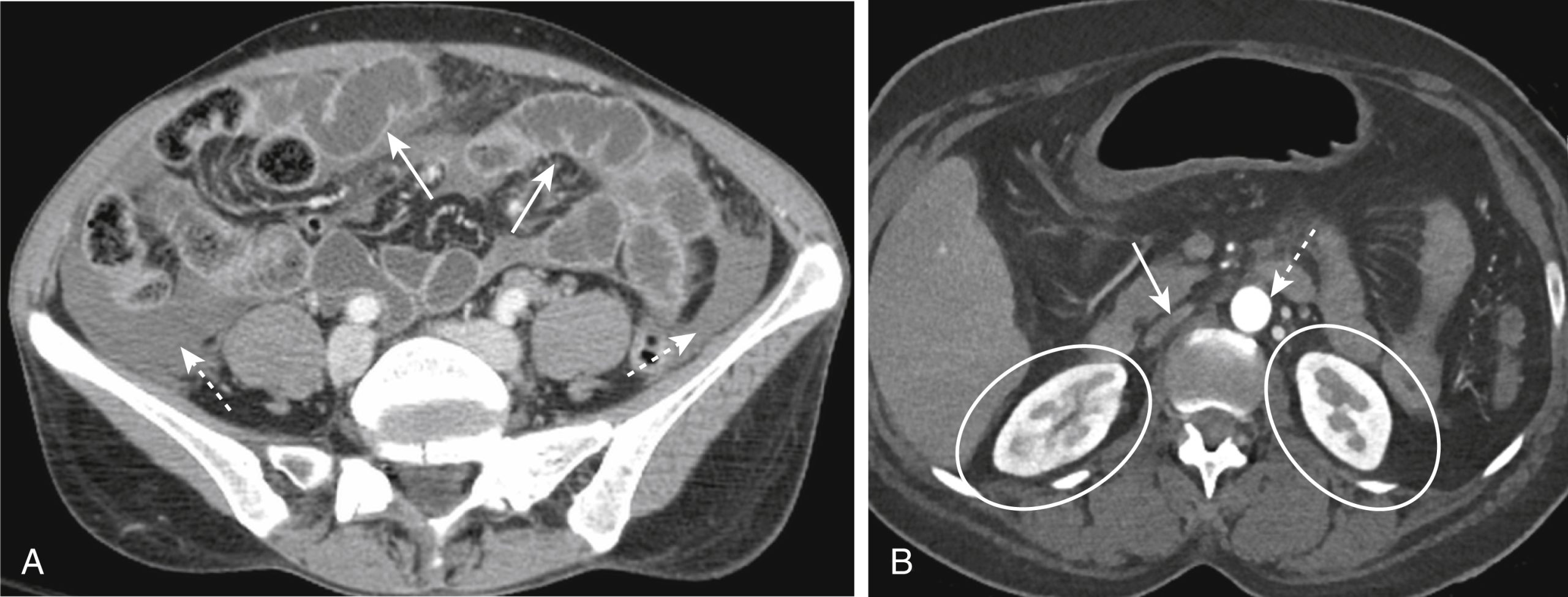
Hình 25.6 Phức hợp giảm tưới máu trên CT. (A) Có sự ngấm thuốc rõ rệt của thành ruột đi kèm với nhiều quai ruột giãn và chứa đầy dịch (mũi tên liền) ở bệnh nhân này có những thay đổi ở ruột do hạ huyết áp (ruột sốc). Cũng có dịch trong ổ bụng (mũi tên đứt nét). (B) Ở một bệnh nhân khác, các dấu hiệu bổ sung của phức hợp giảm tưới máu trên CT được nhìn thấy, bao gồm một động mạch chủ khẩu kính nhỏ (mũi tên đứt nét), một tĩnh mạch chủ dưới bị dẹt (mũi tên liền), và các thận ngấm thuốc mạnh (hình bầu dục).
Chấn thương Chậu
Tổn thương chậu thường là kết quả của chấn thương năng lượng cao. Có khả năng xuất huyết với sốc kèm theo, một nguyên nhân chính gây bệnh tật và tử vong. Các tổn thương hệ niệu-dục chiếm hơn 40% các tổn thương liên quan. Máu đại thể khi thăm khám trực tràng hoặc máu ở lỗ niệu đạo có thể là dấu hiệu của tổn thương đường tiêu hóa hoặc niệu đạo, tương ứng.
Vỡ bàng quang
Khoảng 70% các trường hợp vỡ bàng quang xảy ra với gãy xương chậu và khoảng 10% bệnh nhân bị gãy xương chậu có vỡ bàng quang kèm theo.
- Vỡ bàng quang được thể hiện rõ nhất bằng chụp CT bàng quang cản quang, trong đó thuốc cản quang được truyền theo trọng lực qua một thông Foley vào bàng quang, nhưng chúng cũng có thể được thể hiện rõ bằng cách làm đầy bàng quang xuôi dòng từ sự bài tiết của thận của thuốc cản quang được tiêm tĩnh mạch.
- Có hai loại vỡ bàng quang chính (Hình 25.7):
- Vỡ bàng quang ngoài phúc mạc phổ biến hơn (80%) và thường là kết quả của một gãy xương chậu với sự đâm thủng trực tiếp vào bàng quang. Thuốc cản quang ngoài lòng ống vẫn nằm xung quanh bàng quang, đặc biệt là khoang sau xương mu (Hình 25.7A).
- Vỡ bàng quang trong phúc mạc ít phổ biến hơn và thường là kết quả của một cú đánh mạnh vào khung chậu với một bàng quang căng đầy, đặc biệt là ở trẻ em. Vỡ thường xảy ra ở vòm bàng quang liền kề với khoang phúc mạc. Thuốc cản quang chảy tự do qua khoang phúc mạc, bao quanh ruột, và có thể lan vào các rãnh cạnh đại tràng (Hình 25.7B).
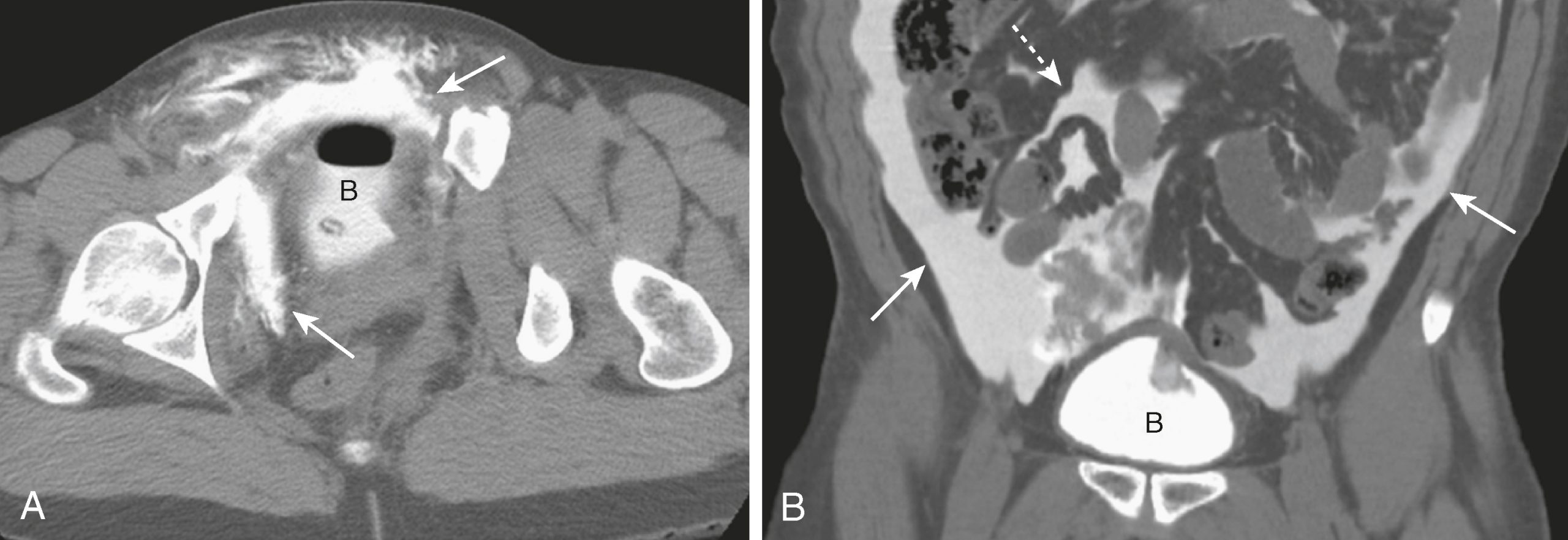
Hình 25.7 Vỡ bàng quang, Ngoài phúc mạc và Trong phúc mạc. (A) Nước tiểu chứa thuốc cản quang (mũi tên) đã rò rỉ vào các khoang ngoài phúc mạc từ một bàng quang bị thủng sau gãy xương chậu. Thuốc cản quang tĩnh mạch, đầu của một thông Foley, và không khí được nhìn thấy bên trong bàng quang chứa một phần (B). (B) Vỡ bàng quang trong phúc mạc ít phổ biến hơn và có thể xảy ra với chấn thương đụng dập. Thuốc cản quang chảy tự do ra khỏi bàng quang (B) lên các rãnh cạnh đại tràng (mũi tên liền) và bao quanh các quai ruột (mũi tên đứt nét).
Tổn thương niệu đạo
Tổn thương niệu đạo liên quan đến chấn thương chậu nặng ở nam giới, và xảy ra thường xuyên nhất do chấn thương đụng dập.
- Tổn thương niệu đạo nên được xem xét đặc biệt khi có gãy kiểu ngồi dạng chân của khung chậu hoặc các vết thương thấu ở vùng niệu đạo. Đái máu, máu ở lỗ niệu đạo, và không thể đi tiểu là những dấu hiệu lâm sàng gợi ý.
- Gãy kiểu ngồi dạng chân (straddle fracture) liên quan đến cả hai ngành mu trên và cả hai ngành mu dưới và là một gãy xương chậu không vững.
- Chẩn đoán hình ảnh thường được thực hiện bằng chụp niệu đạo ngược dòng (RUG), trong đó thuốc cản quang được bơm vào lỗ niệu đạo và có sự làm đầy ngược dòng của niệu đạo. Điều này thường được thực hiện trước khi đặt một thông Foley vào bàng quang.
- Tổn thương phổ biến nhất là vỡ niệu đạo sau qua hoành niệu-dục vào niệu đạo hành đoạn gần. Thuốc cản quang ngoài lòng ống có thể được nhìn thấy bên ngoài niệu đạo ở tầng sinh môn và khung chậu (Hình 25.8).
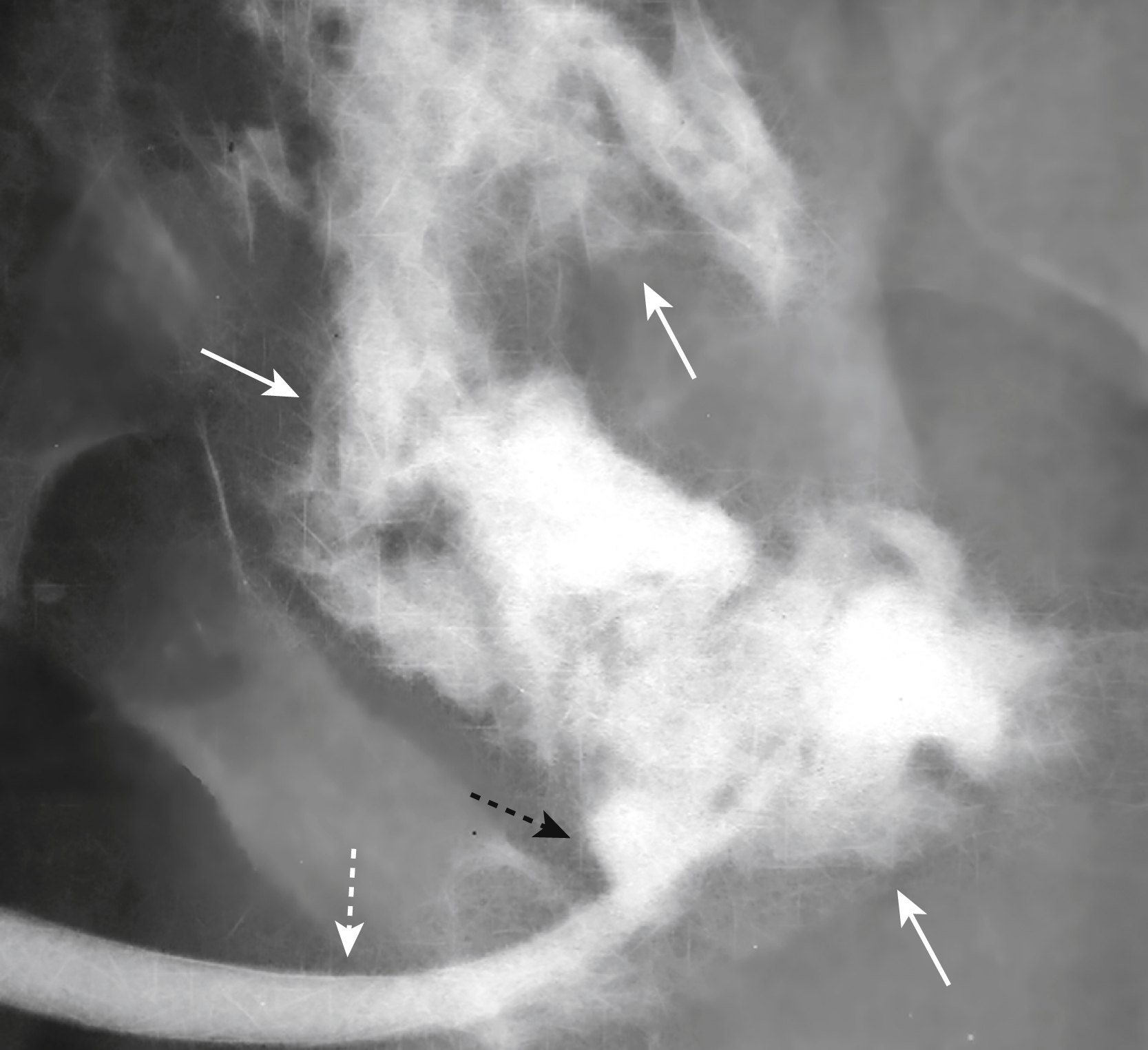
Hình 25.8 Chấn thương niệu đạo. Thuốc cản quang được bơm ngược dòng qua niệu đạo dương vật (mũi tên trắng đứt nét) được nhìn thấy rò rỉ từ niệu đạo sau thứ phát sau một vết thủng (mũi tên đen đứt nét) và tụ lại bên ngoài hệ tiết niệu ở tầng sinh môn và các khoang bàng quang ngoài phúc mạc (mũi tên trắng liền). Bệnh nhân bị gãy xương chậu thứ phát sau một cú ngã.
Các tổn thương bụng ít phổ biến hơn
Cơ hoành
Tổn thương cơ hoành được ước tính xảy ra ở tới 5% bệnh nhân chấn thương. Chúng có thể là kết quả của cả chấn thương đụng dập (tai nạn xe cơ giới) hoặc vết thương thấu (vết dao đâm). Vòm hoành trái bị liên quan nhiều hơn bên phải và phần sau-bên của cơ hoành bị ảnh hưởng thường xuyên nhất. Cơ hoành hiếm khi bị tổn thương đơn độc mà không có tổn thương các cơ quan khác, đặc biệt là trong chấn thương đụng dập.
- Việc hình dung các khiếm khuyết ở cơ hoành bên trái dễ dàng hơn bên phải. Có thể có sự thoát vị của các tạng trong bụng vào lồng ngực. Các tạng trong bụng có thể bị thắt lại ở nơi chúng đi qua vết rách cơ hoành, tạo ra dấu hiệu cổ áo (Hình 25.9).
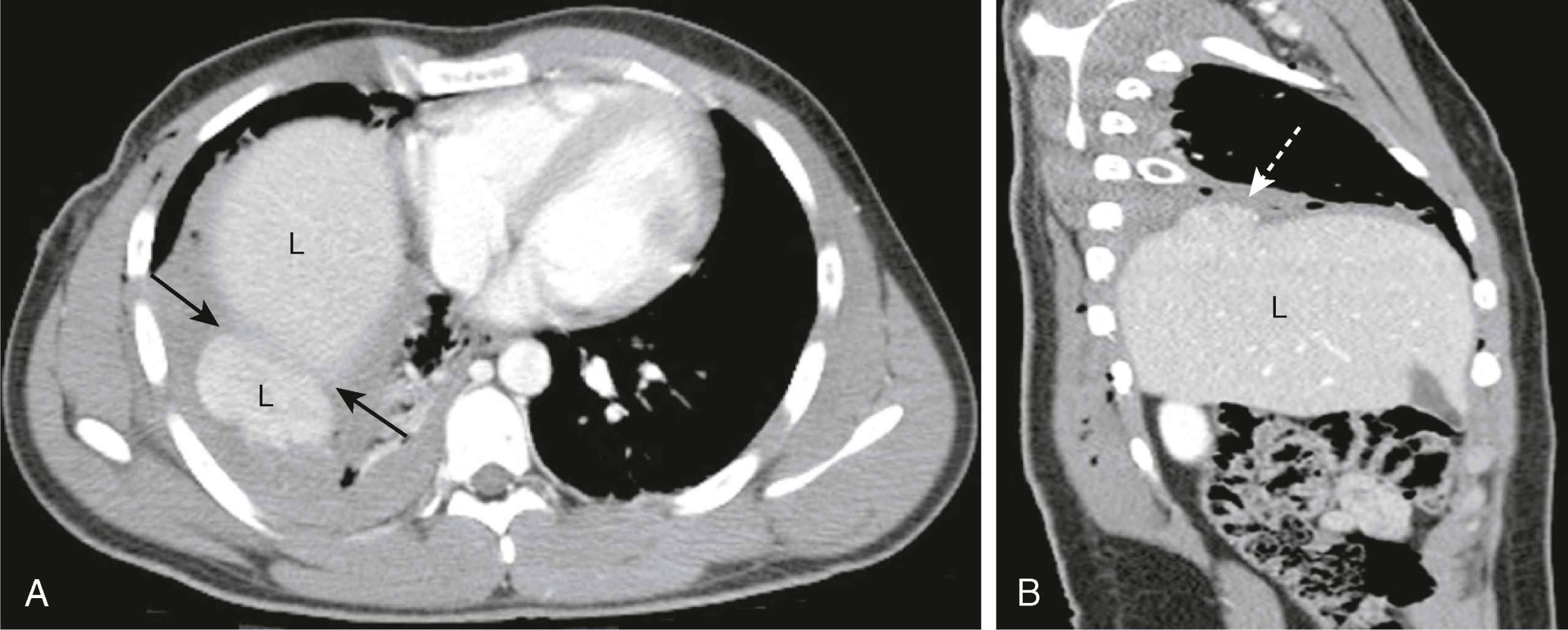
Hình 25.9 Vỡ cơ hoành. (A) Có một vết rách ở vòm hoành phải cho phép một phần của gan (L) thoát ra ngoài qua vết vỡ. Nơi cơ quan đi qua vết vỡ, một vùng bị thắt lại được gọi là dấu hiệu cổ áo được nhìn thấy (mũi tên). (B) Hình ảnh sagittal cho thấy phần nhỏ, thoát vị (mũi tên) của gan (L). HL, Phần gan thoát vị.
- Có thể có sự biểu hiện muộn của một vỡ cơ hoành vài tháng hoặc vài năm sau chấn thương ban đầu, do vỡ cơ hoành muộn hoặc phát hiện muộn một vỡ cơ hoành.
Tụy
Tổn thương tụy tương đối không phổ biến nhưng xảy ra thường xuyên hơn với vết thương thấu so với chấn thương đụng dập. Nó hầu như luôn đi kèm với các tổn thương các cơ quan khác bất kể nguyên nhân là gì.
- CT là phương pháp chẩn đoán hình ảnh được lựa chọn. Các dấu hiệu CT có thể kín đáo, bao gồm dịch quanh tụy và tụy to lan tỏa. Dấu hiệu rõ ràng nhất là một đường gãy qua tụy (Hình 25.10). Cộng hưởng từ mật-tụy (MRCP) có thể được sử dụng để hình dung ống tụy.
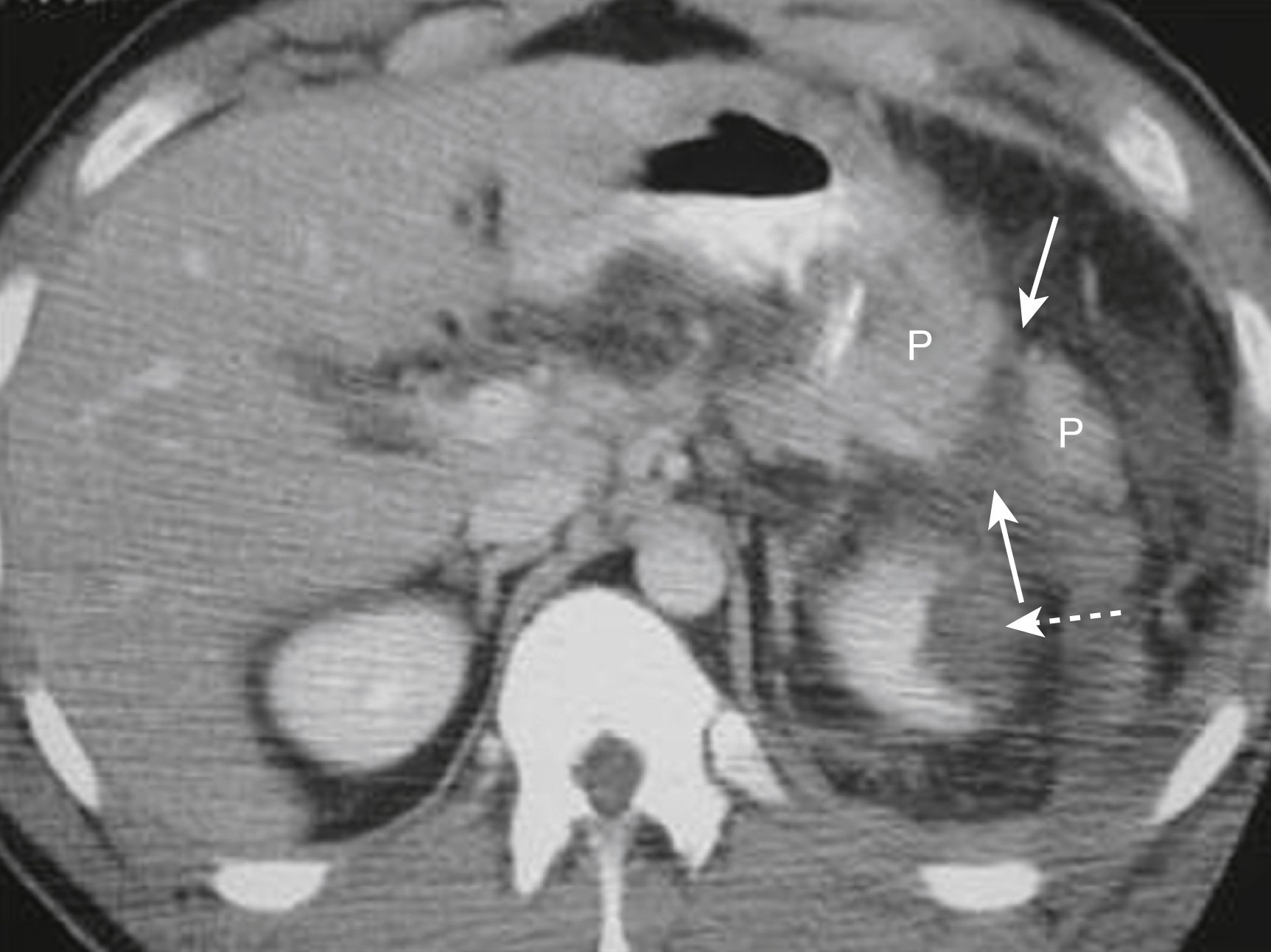
Hình 25.10 Rách tụy. Có một vết rách (cắt ngang) của đuôi tụy (P) (mũi tên liền) với một tổn thương thận trái kèm theo (mũi tên đứt nét). Có khả năng cao tổn thương ống tụy trong các tổn thương như vậy, một phát hiện sẽ làm tăng tỷ lệ bệnh tật và tử vong. Bệnh nhân đã bị đâm vào bụng.
- Những thay đổi của viêm tụy sau chấn thương có thể không được hình dung trong một thời gian sau chấn thương và chẩn đoán muộn tổn thương tụy có thể làm tăng đáng kể tỷ lệ bệnh tật và tử vong.
- Các biến chứng có thể bao gồm nang giả tụy, viêm tụy tái phát, hoặc hình thành đường rò.
Câu trả lời Tình huống 25
Có sự gián đoạn của nhu mô thận của thận trái do một vết rách thận (mũi tên) mà nghiên cứu bổ sung cho thấy không kéo dài vào hệ thống bài xuất. Cấu trúc giải phẫu của thận, vị trí của nó trong một khoang sau phúc mạc kín giúp làm chậm chảy máu, và việc sử dụng ngày càng nhiều hình ảnh CT cho phép nhiều bệnh nhân bị chấn thương thận hơn được điều trị mà không cần can thiệp phẫu thuật. |
Những điểm cần nhớ
|
Bảng chú giải thuật ngữ Y học Anh-Việt (Chương 25)
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Abdominal Trauma | /æbˈdɒmɪnəl ˈtrɔːmə/ | Chấn thương Bụng |
| 2 | Pelvis | /ˈpɛlvɪs/ | Khung chậu |
| 3 | Advanced imaging techniques | /ədˈvænst ˈɪmɪdʒɪŋ tɛkˈniːks/ | Các kỹ thuật hình ảnh tiên tiến |
| 4 | Conservatively managed | /kənˈsɜːrvətɪvli ˈmænɪdʒd/ | Điều trị bảo tồn |
| 5 | Surgical interventions | /ˈsɜːrdʒɪkəl ˌɪntərˈvɛnʃənz/ | Can thiệp phẫu thuật |
| 6 | Contrast-enhanced | /ˈkɒntræst ɪnˈhænst/ | Có tiêm thuốc cản quang |
| 7 | Axial CT image | /ˈæksiəl siː tiː ˈɪmɪdʒ/ | Hình ảnh CT cắt lớp trục |
| 8 | Kidneys | /ˈkɪdniz/ | Thận |
| 9 | Pedestrian | /pəˈdɛstriən/ | Người đi bộ |
| 10 | Motor vehicle | /ˈmoʊtər ˈviːɪkəl/ | Xe cơ giới |
| 11 | Vital signs | /ˈvaɪtəl saɪnz/ | Dấu hiệu sinh tồn |
| 12 | Low back pain | /loʊ bæk peɪn/ | Đau lưng dưới |
| 13 | Study of choice | /ˈstʌdi əv tʃɔɪs/ | Phương pháp được lựa chọn hàng đầu |
| 14 | Intravenous contrast | /ˌɪntrəˈviːnəs ˈkɒntræst/ | Thuốc cản quang đường tĩnh mạch |
| 15 | Contraindicated | /ˌkɒntrəˈɪndɪkeɪtɪd/ | Chống chỉ định |
| 16 | Devascularized areas | /diːˈvæskjələraɪzd ˈɛəriəz/ | Các vùng mất tưới máu |
| 17 | Hematomas | /ˌhiːməˈtoʊməz/ | Tụ máu |
| 18 | Active extravasation | /ˈæktɪv ɪkˌstrævəˈseɪʃən/ | Thoát mạch hoạt động |
| 19 | Extraluminal urine | /ˌɛkstrəˈluːmɪnəl ˈjʊərɪn/ | Nước tiểu ngoài lòng ống |
| 20 | Head CT | /hɛd siː tiː/ | CT sọ não |
| 21 | Contrast Reactions | /ˈkɒntræst riˈækʃənz/ | Phản ứng thuốc cản quang |
| 22 | Renal Insufficiency | /ˈriːnəl ˌɪnsəˈfɪʃənsi/ | Suy thận |
| 23 | Nonionic, low osmolar solutions | /nɒnaɪˈɒnɪk loʊ ɒzˈmoʊlər səˈluːʃənz/ | Các dung dịch không ion hóa, độ thẩm thấu thấp |
| 24 | Iodine | /ˈaɪədaɪn/ | Iod |
| 25 | Opacify | /oʊˈpæsɪfaɪ/ | Làm mờ, cản quang |
| 26 | X-ray | /ˈɛksreɪ/ | Tia X |
| 27 | Excreted | /ɪkˈskriːtɪd/ | Được bài tiết |
| 28 | Chronic kidney disease | /ˈkrɒnɪk ˈkɪdni dɪˈziːz/ | Bệnh thận mạn tính |
| 29 | eGFR (estimated Glomerular Filtration Rate) | /iː dʒiː ɛf ɑːr/ | Mức lọc cầu thận ước tính |
| 30 | Acute kidney injury | /əˈkjuːt ˈkɪdni ˈɪndʒəri/ | Tổn thương thận cấp |
| 31 | Renal dysfunction | /ˈriːnəl dɪsˈfʌŋkʃən/ | Rối loạn chức năng thận |
| 32 | Prophylaxis | /ˌproʊfɪˈlæksɪs/ | Dự phòng |
| 33 | Isotonic volume expansion | /ˌaɪsoʊˈtɒnɪk ˈvɒljuːm ɪkˈspænʃən/ | Bù dịch đẳng trương |
| 34 | Normal saline | /ˈnɔːrməl ˈseɪliːn/ | Nước muối sinh lý |
| 35 | Side effects | /saɪd ɪˈfɛkts/ | Tác dụng phụ |
| 36 | Nausea | /ˈnɔːziə/ | Buồn nôn |
| 37 | Vomiting | /ˈvɒmɪtɪŋ/ | Nôn |
| 38 | Local irritation | /ˈloʊkəl ˌɪrɪˈteɪʃən/ | Kích ứng tại chỗ |
| 39 | Itching | /ˈɪtʃɪŋ/ | Ngứa |
| 40 | Hives | /haɪvz/ | Nổi mề đay |
| 41 | Idiosyncratic reactions | /ˌɪdioʊsɪnˈkrætɪk riˈækʃənz/ | Các phản ứng đặc ứng |
| 42 | Laryngeal irritation | /ləˈrɪndʒiəl ˌɪrɪˈteɪʃən/ | Kích ứng thanh quản |
| 43 | Asthmatics | /æzˈmætɪks/ | Bệnh nhân hen suyễn |
| 44 | Allergies | /ˈælərdʒiz/ | Dị ứng |
| 45 | Steroids | /ˈstɪərɔɪdz/ | Steroid |
| 46 | Diphenhydramine | /ˌdaɪfɛnˈhaɪdrəmiːn/ | Diphenhydramine |
| 47 | Shellfish allergy | /ˈʃɛlfɪʃ ˈælərdʒi/ | Dị ứng hải sản có vỏ |
| 48 | Bronchospasm | /ˈbrɒŋkoʊˌspæzəm/ | Co thắt phế quản |
| 49 | Laryngeal edema | /ləˈrɪndʒiəl ɪˈdiːmə/ | Phù thanh quản |
| 50 | Circulatory collapse | /ˈsɜːrkjələˌtɔːri kəˈlæps/ | Trụy tuần hoàn |
| 51 | Oral contrast | /ˈɔːrəl ˈkɒntræst/ | Thuốc cản quang đường uống |
| 52 | Rectal contrast | /ˈrɛktəl ˈkɒntræst/ | Thuốc cản quang đường trực tràng |
| 53 | Bowel laceration | /ˈbaʊəl ˌlæsəˈreɪʃən/ | Rách ruột |
| 54 | Radiologist | /ˌreɪdiˈɒlədʒɪst/ | Bác sĩ chẩn đoán hình ảnh |
| 55 | Unstable trauma patients | /ʌnˈsteɪbəl ˈtrɔːmə ˈpeɪʃənts/ | Bệnh nhân chấn thương không ổn định |
| 56 | Hemoperitoneum | /ˌhiːmoʊˌpɛrɪtəˈniːəm/ | Tràn máu màng bụng |
| 57 | FAST scan | /fæst skæn/ | Siêu âm FAST |
| 58 | Solid organs | /ˈsɒlɪd ˈɔːrɡənz/ | Các tạng đặc |
| 59 | Blunt abdominal trauma | /blʌnt æbˈdɒmɪnəl ˈtrɔːmə/ | Chấn thương bụng kín |
| 60 | Spleen | /spliːn/ | Lách |
| 61 | Liver | /ˈlɪvər/ | Gan |
| 62 | Urinary bladder | /ˈjʊərɪˌnɛri ˈblædər/ | Bàng quang |
| 63 | Penetrating trauma | /ˈpɛnɪˌtreɪtɪŋ ˈtrɔːmə/ | Vết thương thấu |
| 64 | Intraabdominal organ | /ˌɪntrəæbˈdɒmɪnəl ˈɔːrɡən/ | Cơ quan trong ổ bụng |
| 65 | Posterior aspect | /pɒˈstɪəriər ˈæspɛkt/ | Mặt sau |
| 66 | Right lobe | /raɪt loʊb/ | Thùy phải |
| 67 | Peritoneal cavity | /ˌpɛrɪtəˈniːəl ˈkævəti/ | Khoang phúc mạc |
| 68 | Hepatic injuries | /hɪˈpætɪk ˈɪndʒəriz/ | Các tổn thương gan |
| 69 | Subcapsular hematoma | /sʌbˈkæpsjələr ˌhiːməˈtoʊmə/ | Tụ máu dưới bao |
| 70 | Lenticular fluid collections | /lɛnˈtɪkjələr ˈfluːɪd kəˈlɛkʃənz/ | Các ổ tụ dịch dạng thấu kính |
| 71 | Outer contour | /ˈaʊtər ˈkɒntʊər/ | Đường viền ngoài |
| 72 | Liver parenchyma | /ˈlɪvər pəˈrɛŋkɪmə/ | Nhu mô gan |
| 73 | Anterolaterally | /ænˌtɪəroʊˈlætərəli/ | Phía trước-bên |
| 74 | Lacerations | /ˌlæsəˈreɪʃənz/ | Các vết rách |
| 75 | Irregularly marginated | /ɪˈrɛɡjələrli ˈmɑːrdʒɪneɪtɪd/ | Bờ không đều |
| 76 | Low attenuation | /loʊ əˌtɛnjuˈeɪʃən/ | Giảm đậm độ |
| 77 | Linear defects | /ˈlɪniər ˈdiːfɛkts/ | Các khiếm khuyết dạng đường thẳng |
| 78 | Branching defects | /ˈbræntʃɪŋ ˈdiːfɛkts/ | Các khiếm khuyết dạng phân nhánh |
| 79 | Periphery | /pəˈrɪfəri/ | Ngoại vi |
| 80 | Avulses | /əˈvʌlsɪz/ | Làm bong ra |
| 81 | Intrahepatic hematomas | /ˌɪntrəhɪˈpætɪk ˌhiːməˈtoʊməz/ | Tụ máu trong gan |
| 82 | Focal, high-attenuation lesions | /ˈfoʊkəl haɪ əˌtɛnjuˈeɪʃən ˈliːʒənz/ | Các tổn thương khu trú, đậm độ cao |
| 83 | Serous fluid | /ˈsɪərəs ˈfluːɪd/ | Dịch huyết thanh |
| 84 | Wedge-shaped defects | /wɛdʒ ʃeɪpt ˈdiːfɛkts/ | Các khiếm khuyết hình chêm |
| 85 | Contrast-enhance | /ˈkɒntræst ɪnˈhæns/ | Ngấm thuốc cản quang |
| 86 | Contusions | /kənˈtjuːʒənz/ | Dập |
| 87 | Parenchymal hemorrhage | /pəˈrɛŋkɪməl ˈhɛmərɪdʒ/ | Xuất huyết nhu mô |
| 88 | Indistinct margins | /ˌɪndɪˈstɪŋkt ˈmɑːrdʒɪnz/ | Bờ không rõ |
| 89 | Pseudoaneurysms | /ˌsuːdoʊˈænjərɪzəmz/ | Giả phình mạch |
| 90 | Acute hemorrhages | /əˈkjuːt ˈhɛmərɪdʒɪz/ | Xuất huyết cấp |
| 91 | Extravasated contrast | /ɪkˈstrævəseɪtɪd ˈkɒntræst/ | Thuốc cản quang thoát mạch |
| 92 | Angiography | /ˌændʒiˈɒɡrəfi/ | Chụp mạch máu |
| 93 | Embolization | /ˌɛmbəlaɪˈzeɪʃən/ | Nút mạch |
| 94 | Splenic trauma | /ˈsplɛnɪk ˈtrɔːmə/ | Chấn thương lách |
| 95 | Deceleration injuries | /diːˌsɛləˈreɪʃən ˈɪndʒəriz/ | Các tổn thương do giảm tốc |
| 96 | Unrestrained occupants | /ˌʌnrɪˈstreɪnd ˈɒkjəpənts/ | Người ngồi trên xe không thắt dây an toàn |
| 97 | Highly vascular | /ˈhaɪli ˈvæskjələr/ | Có mạch máu phong phú |
| 98 | Delayed presentation | /dɪˈleɪd ˌprɛzənˈteɪʃən/ | Biểu hiện muộn |
| 99 | Nonsurgically | /nɒnˈsɜːrdʒɪkli/ | Không phẫu thuật |
| 100 | Hypotension | /ˌhaɪpoʊˈtɛnʃən/ | Hạ huyết áp |
| 101 | Surgical emergency | /ˈsɜːrdʒɪkəl ɪˈmɜːrdʒənsi/ | Cấp cứu phẫu thuật |
| 102 | Crescent-shaped collection | /ˈkrɛsənt ʃeɪpt kəˈlɛkʃən/ | Ổ tụ dịch hình lưỡi liềm |
| 103 | Subcapsular space | /sʌbˈkæpsjələr speɪs/ | Khoang dưới bao |
| 104 | Splenic parenchyma | /ˈsplɛnɪk pəˈrɛŋkɪmə/ | Nhu mô lách |
| 105 | Pneumoperitoneum | /ˌnuːmoʊˌpɛrɪtəˈniːəm/ | Tràn khí màng bụng |
| 106 | Intrasplenic hematoma | /ˌɪntrəˈsplɛnɪk ˌhiːməˈtoʊmə/ | Tụ máu trong lách |
| 107 | Transects | /trænˈsɛkts/ | Cắt ngang qua |
| 108 | Intraparenchymal hematoma | /ˌɪntrəpəˈrɛŋkɪməl ˌhiːməˈtoʊmə/ | Tụ máu trong nhu mô |
| 109 | Mass effect | /mæs ɪˈfɛkt/ | Hiệu ứng khối |
| 110 | Homogeneous appearance | /ˌhoʊmoʊˈdʒiːniəs əˈpɪərəns/ | Hình ảnh đồng nhất |
| 111 | Mottled areas | /ˈmɒtəld ˈɛəriəz/ | Các vùng lốm đốm |
| 112 | Intraperitoneal fluid | /ˌɪntrəˌpɛrɪtəˈniːəl ˈfluːɪd/ | Dịch trong ổ bụng |
| 113 | Active hemorrhage | /ˈæktɪv ˈhɛmərɪdʒ/ | Xuất huyết đang hoạt động |
| 114 | Renal trauma | /ˈriːnəl ˈtrɔːmə/ | Chấn thương thận |
| 115 | Pediatric age group | /ˌpiːdiˈætrɪk eɪdʒ ɡruːp/ | Nhóm tuổi nhi khoa |
| 116 | Hematuria | /ˌhiːməˈtʊəriə/ | Đái máu |
| 117 | Intravenous urogram | /ˌɪntrəˈviːnəs ˈjʊərəˌɡræm/ | Chụp niệu đồ tĩnh mạch |
| 118 | Cystogram | /ˈsɪstoʊˌɡræm/ | Chụp bàng quang cản quang |
| 119 | Ill-defined, patchy areas | /ɪl dɪˈfaɪnd ˈpætʃi ˈɛəriəz/ | Các vùng dạng mảng, không rõ bờ |
| 120 | Perinephric hematoma | /ˌpɛrɪˈnɛfrɪk ˌhiːməˈtoʊmə/ | Tụ máu quanh thận |
| 121 | Gerota’s fascia | /dʒəˈroʊtəz ˈfæʃə/ | Mạc Gerota |
| 122 | Renal hilum | /ˈriːnəl ˈhaɪləm/ | Rốn thận |
| 123 | Collecting system | /kəˈlɛktɪŋ ˈsɪstəm/ | Hệ thống bài xuất |
| 124 | Renal artery | /ˈriːnəl ˈɑːrtəri/ | Động mạch thận |
| 125 | Renal vein | /ˈriːnəl veɪn/ | Tĩnh mạch thận |
| 126 | Cortex | /ˈkɔːrtɛks/ | Vỏ (thận) |
| 127 | Vascular injuries | /ˈvæskjələr ˈɪndʒəriz/ | Các tổn thương mạch máu |
| 128 | Ureteropelvic junction | /jʊəˌriːtəroʊˈpɛlvɪk ˈdʒʌŋkʃən/ | Khúc nối bể thận-niệu quản |
| 129 | CT Hypoperfusion Complex | /siː tiː ˌhaɪpoʊpərˈfjuːʒən ˈkɒmplɛks/ | Phức hợp giảm tưới máu trên CT |
| 130 | Shock Bowel | /ʃɒk ˈbaʊəl/ | Ruột sốc |
| 131 | Hypovolemia | /ˌhaɪpoʊvəˈliːmiə/ | Giảm thể tích tuần hoàn |
| 132 | Profound hypotension | /prəˈfaʊnd ˌhaɪpoʊˈtɛnʃən/ | Hạ huyết áp sâu |
| 133 | Resuscitation | /rɪˌsʌsɪˈteɪʃən/ | Hồi sức |
| 134 | Small bowel | /smɔːl ˈbaʊəl/ | Ruột non |
| 135 | Large bowel | /lɑːrdʒ ˈbaʊəl/ | Ruột già |
| 136 | Head injury | /hɛd ˈɪndʒəri/ | Chấn thương đầu |
| 137 | Cardiac arrest | /ˈkɑːrdiˌæk əˈrɛst/ | Ngừng tim |
| 138 | Septic shock | /ˈsɛptɪk ʃɒk/ | Sốc nhiễm trùng |
| 139 | Diffuse thickening | /dɪˈfjuːs ˈθɪkənɪŋ/ | Dày lan tỏa |
| 140 | Bowel wall | /ˈbaʊəl wɔːl/ | Thành ruột |
| 141 | Increased enhancement | /ɪnˈkriːst ɪnˈhænsmənt/ | Tăng ngấm thuốc |
| 142 | Fluid-filled, dilated loops | /ˈfluːɪd fɪld daɪˈleɪtɪd luːps/ | Các quai ruột giãn và chứa đầy dịch |
| 143 | Ascites | /əˈsaɪtiːz/ | Cổ trướng |
| 144 | Small caliber aorta | /smɔːl ˈkælɪbər eɪˈɔːrtə/ | Động mạch chủ khẩu kính nhỏ |
| 145 | Flattened inferior vena cava | /ˈflætənd ɪnˈfɪəriər ˌviːnə ˈkeɪvə/ | Tĩnh mạch chủ dưới bị dẹt |
| 146 | Hyperenhancement of the kidneys | /ˌhaɪpərɪnˈhænsmənt əv ðə ˈkɪdniz/ | Tăng ngấm thuốc của thận |
| 147 | White kidney sign | /waɪt ˈkɪdni saɪn/ | Dấu hiệu thận trắng |
| 148 | Hypoenhancement | /ˌhaɪpoʊɪnˈhænsmənt/ | Giảm ngấm thuốc |
| 149 | Pelvic Trauma | /ˈpɛlvɪk ˈtrɔːmə/ | Chấn thương Chậu |
| 150 | High-energy trauma | /haɪ ˈɛnərdʒi ˈtrɔːmə/ | Chấn thương năng lượng cao |
| 151 | Urogenital lesions | /ˌjʊəroʊˈdʒɛnɪtəl ˈliːʒənz/ | Các tổn thương hệ niệu-dục |
| 152 | Gross blood | /ɡroʊs blʌd/ | Máu đại thể |
| 153 | Rectal examination | /ˈrɛktəl ɪɡˌzæmɪˈneɪʃən/ | Thăm khám trực tràng |
| 154 | Urethral meatus | /jʊəˈriːθrəl miˈeɪtəs/ | Lỗ niệu đạo |
| 155 | Gastrointestinal injuries | /ˌɡæstroʊɪnˈtɛstənəl ˈɪndʒəriz/ | Các tổn thương đường tiêu hóa |
| 156 | Urethral injuries | /jʊəˈriːθrəl ˈɪndʒəriz/ | Các tổn thương niệu đạo |
| 157 | Rupture of the Urinary Bladder | /ˈrʌptʃər əv ðə ˈjʊərɪˌnɛri ˈblædər/ | Vỡ bàng quang |
| 158 | Pelvic fractures | /ˈpɛlvɪk ˈfræktʃərz/ | Gãy xương chậu |
| 159 | CT cystogram | /siː tiː ˈsɪstoʊˌɡræm/ | Chụp CT bàng quang cản quang |
| 160 | Foley catheter | /ˈfoʊli ˈkæθɪtər/ | Thông Foley |
| 161 | Antegrade filling | /ˈæntɪˌɡreɪd ˈfɪlɪŋ/ | Làm đầy xuôi dòng |
| 162 | Renal excretion | /ˈriːnəl ɪkˈskriːʃən/ | Sự bài tiết của thận |
| 163 | Extraperitoneal bladder rupture | /ˌɛkstrəˌpɛrɪtəˈniːəl ˈblædər ˈrʌptʃər/ | Vỡ bàng quang ngoài phúc mạc |
| 164 | Direct puncture | /dəˈrɛkt ˈpʌŋktʃər/ | Đâm thủng trực tiếp |
| 165 | Retropubic space | /ˌrɛtroʊˈpjuːbɪk speɪs/ | Khoang sau xương mu |
| 166 | Intraperitoneal bladder rupture | /ˌɪntrəˌpɛrɪtəˈniːəl ˈblædər ˈrʌptʃər/ | Vỡ bàng quang trong phúc mạc |
| 167 | Distended bladder | /dɪˈstɛndɪd ˈblædər/ | Bàng quang căng đầy |
| 168 | Dome of the bladder | /doʊm əv ðə ˈblædər/ | Vòm bàng quang |
| 169 | Paracolic gutters | /ˌpærəˈkɒlɪk ˈɡʌtərz/ | Các rãnh cạnh đại tràng |
| 170 | Straddle fractures | /ˈstrædəl ˈfræktʃərz/ | Gãy kiểu ngồi dạng chân |
| 171 | Superior and inferior pubic rami | /suːˈpɪəriər ænd ɪnˈfɪəriər ˈpjuːbɪk ˈreɪmaɪ/ | Ngành mu trên và dưới |
| 172 | Unstable pelvic fracture | /ʌnˈsteɪbəl ˈpɛlvɪk ˈfræktʃər/ | Gãy xương chậu không vững |
| 173 | Retrograde urethrography (RUG) | /ˈrɛtroʊˌɡreɪd ˌjʊərɪˈθrɒɡrəfi/ | Chụp niệu đạo ngược dòng |
| 174 | Posterior urethra | /pɒˈstɪəriər jʊəˈriːθrə/ | Niệu đạo sau |
| 175 | Urogenital diaphragm | /ˌjʊəroʊˈdʒɛnɪtəl ˈdaɪəˌfræm/ | Hoành niệu-dục |
| 176 | Proximal bulbous urethra | /ˈprɒksɪməl ˈbʌlbəs jʊəˈriːθrə/ | Niệu đạo hành đoạn gần |
| 177 | Perineum | /ˌpɛrɪˈniːəm/ | Tầng sinh môn |
| 178 | Diaphragm | /ˈdaɪəˌfræm/ | Cơ hoành |
| 179 | Diaphragmatic injuries | /ˌdaɪəfræɡˈmætɪk ˈɪndʒəriz/ | Các tổn thương cơ hoành |
| 180 | Left hemidiaphragm | /lɛft ˌhɛmiˈdaɪəˌfræm/ | Vòm hoành trái |
| 181 | Posterolateral portion | /ˌpɒstəroʊˈlætərəl ˈpɔːrʃən/ | Phần sau-bên |
| 182 | Herniation | /ˌhɜːrniˈeɪʃən/ | Thoát vị |
| 183 | Diaphragmatic rent | /ˌdaɪəfræɡˈmætɪk rɛnt/ | Vết rách cơ hoành |
| 184 | Collar sign | /ˈkɒlər saɪn/ | Dấu hiệu cổ áo |
| 185 | Delayed presentation | /dɪˈleɪd ˌprɛzənˈteɪʃən/ | Biểu hiện muộn |
| 186 | Pancreas | /ˈpæŋkriəs/ | Tụy |
| 187 | Pancreatic injury | /ˌpæŋkriˈætɪk ˈɪndʒəri/ | Tổn thương tụy |
| 188 | Peripancreatic fluid | /ˌpɛrɪˌpæŋkriˈætɪk ˈfluːɪd/ | Dịch quanh tụy |
| 189 | Diffuse enlargement | /dɪˈfjuːs ɪnˈlɑːrdʒmənt/ | To lan tỏa |
| 190 | Magnetic resonance cholangiopancreatography (MRCP) | /mæɡˈnɛtɪk ˈrɛzənəns kəˌlændʒioʊˌpæŋkriəˈtɒɡrəfi/ | Cộng hưởng từ mật-tụy |
| 191 | Pancreatic duct | /ˌpæŋkriˈætɪk dʌkt/ | Ống tụy |
| 192 | Transection | /trænˈsɛkʃən/ | Cắt ngang |
| 193 | Posttraumatic pancreatitis | /poʊsttrɔːˈmætɪk ˌpæŋkriəˈtaɪtɪs/ | Viêm tụy sau chấn thương |
| 194 | Pancreatic pseudocysts | /ˌpæŋkriˈætɪk ˈsuːdoʊˌsɪsts/ | Nang giả tụy |
| 195 | Recurrent pancreatitis | /rɪˈkɜːrənt ˌpæŋkriəˈtaɪtɪs/ | Viêm tụy tái phát |
| 196 | Fistula formation | /ˈfɪstjələ fɔːrˈmeɪʃən/ | Hình thành đường rò |
| 197 | Retroperitoneal compartment | /ˌrɛtroʊˌpɛrɪtəˈniːəl kəmˈpɑːrtmənt/ | Khoang sau phúc mạc |
| 198 | Operative intervention | /ˈɒpərətɪv ˌɪntərˈvɛnʃən/ | Can thiệp phẫu thuật |
| 199 | Vascular pedicle injuries | /ˈvæskjələr ˈpɛdɪkəl ˈɪndʒəriz/ | Tổn thương cuống mạch |
| 200 | Perineum | /ˌpɛrɪˈniːəm/ | Tầng sinh môn |