Chẩn đoán Hình ảnh Nhập môn: Các Nguyên lý và Dấu hiệu Nhận biết, Ấn bản thứ 5
Tác giả: William Herring, MD, FACR – © 2024 Nhà xuất bản Elsevier
Ths.Bs. Lê Đình Sáng (Chủ biên Bản dịch tiếng Việt)
Phụ lục điện tử C: Liều Bức xạ và An toàn
Radiation Dose and Safety
William Herring, MD, FACR
Learning Radiology, e-Appendix C, e35-e38
Bức xạ ion hóa trong Chẩn đoán Hình ảnh
Bằng cách sử dụng các phương thức X-quang thường quy, chụp cắt lớp vi tính (CT), và X-Quang tăng sáng truyền hình (fluoroscopy), hình ảnh chẩn đoán được tạo ra bằng bức xạ ion hóa. Ai cũng biết rằng bức xạ cũng có thể có tác hại nếu sử dụng quá mức hoặc trong những tình huống nhất định. Tất cả các nhà cung cấp dịch vụ chăm sóc sức khỏe nên hiểu những rủi ro liên quan đến phơi nhiễm bức xạ và hạn chế phơi nhiễm khi có thể.
Ba số phận của Bức xạ trong một quy trình Chẩn đoán Hình ảnh
Bức xạ truyền qua là bức xạ đi qua bệnh nhân và tương tác với đầu dò để tạo ra hình ảnh. Thật không may, chỉ khoảng 5% đến 15% bức xạ được tạo ra từ nguồn trở thành bức xạ truyền qua.
Phần lớn bức xạ được tạo ra từ nguồn sẽ trở thành:
- Bức xạ hấp thụ, là bức xạ tương tác với các mô của bệnh nhân, lắng đọng năng lượng của nó trong các mô đó. Đây là nguồn gây phơi nhiễm bức xạ cho bệnh nhân.
- Bức xạ tán xạ, là bức xạ không được truyền qua hoặc hấp thụ bởi bệnh nhân. Khi bức xạ đi qua bệnh nhân, một phần bức xạ thay đổi đường đi ban đầu của nó và tán xạ rời khỏi bệnh nhân theo một hướng khác. Bức xạ tán xạ có thể làm giảm chất lượng hình ảnh và có thể là nguồn phơi nhiễm cho nhân viên (Hình eC.1).
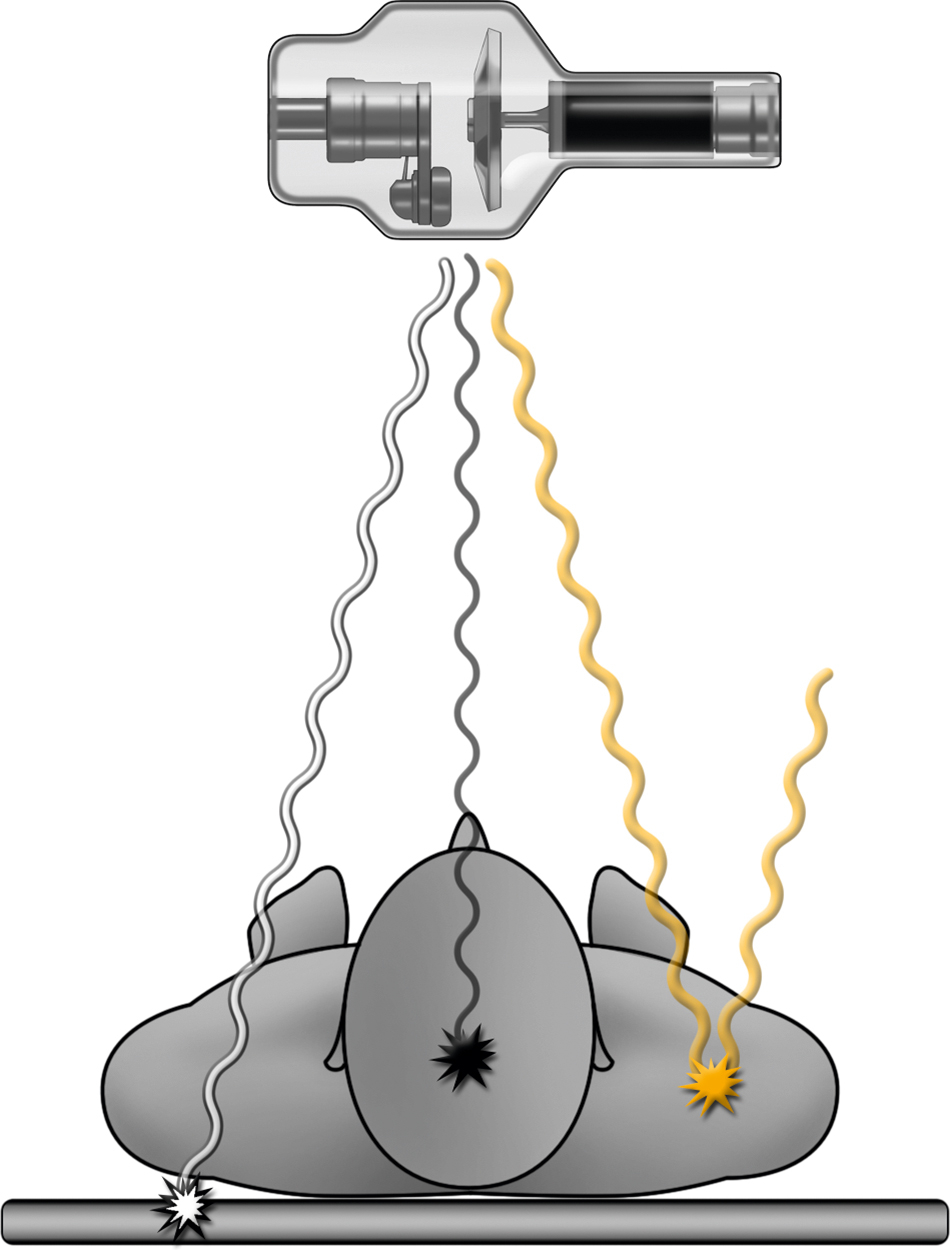
Hình eC.1 Sơ đồ ba số phận của Bức xạ. Trong một quy trình sử dụng bức xạ ion hóa (như X-quang thường quy), bức xạ được tạo ra từ ống tia X có thể (1) được truyền qua bệnh nhân để tạo ra hình ảnh trên đầu dò (đường trắng), (2) bị bệnh nhân hấp thụ, đây là nguồn phơi nhiễm bức xạ của bệnh nhân (đường đen), hoặc (3) tán xạ khi bức xạ thay đổi đường đi, điều này có thể dẫn đến suy giảm chất lượng hình ảnh và phơi nhiễm cho nhân viên chẩn đoán hình ảnh (đường vàng). (Hình ảnh do Sherif Saad, MD cung cấp.)
Các phép đo Bức xạ
Bức xạ hấp thụ được đo bằng liều hấp thụ. Đơn vị của liều hấp thụ là Gray (Gy), là năng lượng được hấp thụ trên một đơn vị khối lượng (kilogram).
- Đơn vị cũ hơn cho liều hấp thụ là rad, trong đó 1 Gy bằng 100 rad. Liều hấp thụ không tính đến tác động sinh học của bức xạ.
Thay vào đó, liều tương đương và liều hiệu dụng cố gắng tương quan liều hấp thụ với các tác động sinh học tiềm tàng trên các loại mô khác nhau. Đơn vị cho các liều này là Sievert (Sv) hoặc rem, trong đó 1 Sv bằng 100 rem.
Tác động sinh học của Bức xạ
Bức xạ gây ra các tác động sinh học ở cấp độ tế bào bằng cách (1) làm hỏng trực tiếp các phân tử hoặc (2) gián tiếp bằng cách tạo ra các gốc tự do để phá vỡ quá trình trao đổi chất của tế bào.
Các loại Tác động sinh học
Hiệu ứng tất định (không ngẫu nhiên)
Đây là tổn thương xảy ra khi đạt đến một mức ngưỡng. Cả xác suất và mức độ nghiêm trọng của hiệu ứng đều tỷ lệ thuận với liều tăng dần, trong đó liều thường được đưa ra trong một lần phơi nhiễm hoặc nhiều lần phơi nhiễm trong một khoảng thời gian rất ngắn. Các hiệu ứng tất định tương đối hiếm.
- Các hiệu ứng này xảy ra khi mức độ tổn thương tế bào do bức xạ gây ra vượt quá khả năng sửa chữa tổn thương của tế bào. Một số ví dụ về các hiệu ứng tất định và liều ngưỡng được trình bày trong Bảng eC.1.
Bảng eC.1 Các hiệu ứng tất định ở các mức liều hấp thụ cấp tính khác nhau
| Hiệu ứng | Liều (Đơn vị của liều hấp thụ là Gray (Gy), là năng lượng được hấp thụ trên một đơn vị khối lượng (kilogram). Một Gy bằng 100 rad (đơn vị cũ hơn)) |
|---|---|
| Ban đỏ da | 2 Gy |
| Rụng tóc | 3 Gy |
| Vô sinh | 2-3 Gy |
| Đục thủy tinh thể | 0.5 Gy |
| Gây chết (toàn thân) | 3-5 Gy |
Hiệu ứng ngẫu nhiên (Stochastic Effects)
Đây là tổn thương có thể xảy ra ở bất kỳ mức độ phơi nhiễm nào, không có liều ngưỡng. Các hiệu ứng này xảy ra một cách tình cờ và, trong khi xác suất của chúng tăng lên khi liều tăng, mức độ nghiêm trọng của chúng không phụ thuộc vào liều.
- Các hiệu ứng này là do tổn thương các thành phần tế bào, thường là DNA, bởi các gốc tự do dẫn đến chức năng tế bào bất thường nếu việc sửa chữa không hoàn toàn hoặc không chính xác.
- Các hiệu ứng ngẫu nhiên là những tổn thương vô hình và có thể không biểu hiện cho đến nhiều năm sau khi phơi nhiễm.
- Xác suất tổn thương tế bào một phần là do độ nhạy bức xạ của loại mô bị chiếu xạ.
- Nói chung, các tế bào trưởng thành, phân chia chậm như xương vỏ có độ nhạy thấp với tổn thương do bức xạ, trong khi các tế bào không biệt hóa, phân chia nhanh như tế bào biểu mô ruột có độ nhạy cao hơn. Các cơ quan nhạy cảm với bức xạ nhất là tủy xương, đại tràng, phổi, vú phụ nữ, dạ dày và tuyến giáp ở trẻ em.
- Các đột biến DNA do bức xạ gây ra xảy ra trong các tế bào sinh dưỡng có thể dẫn đến sự phát triển của ung thư. Các đột biến xảy ra trong các tế bào mầm có thể được truyền cho con cái, có thể gây ra các bất thường di truyền hoặc nhiễm sắc thể có thể di truyền.
Sự phát triển Ung thư
Sự phát triển ung thư là một mối quan tâm lớn của phơi nhiễm bức xạ. Hầu hết thông tin được biết về ung thư do bức xạ gây ra đến từ những người sống sót sau vụ ném bom nguyên tử của Nhật Bản tại Hiroshima và Nagasaki.
- Có bằng chứng cho thấy mối quan hệ giữa bức xạ và ung thư do bức xạ gây ra ở liều 500 mSv. Mặc dù liều 100 mSv có thể đạt được trong một số quy trình chẩn đoán hình ảnh X-quang, người ta tin rằng liều thấp tới 10 mSv có thể làm tăng nguy cơ phát triển ung thư do bức xạ về mặt thống kê.
- Tuy nhiên, để dễ hình dung, một phim X-quang ngực duy nhất phơi nhiễm một người với liều hiệu dụng khoảng 0.04 mSv, và sẽ cần khoảng 250 phim X-quang ngực để đạt được liều 10 mSv.
- Có thể có một thời gian tiềm ẩn từ 10 đến 20 năm sau đó ung thư phát triển từ phơi nhiễm bức xạ, như được thể hiện trong các nghiên cứu từ Hiroshima và Nagasaki. Do thời gian tiềm ẩn này, bệnh nhân cao tuổi thường có nguy cơ thấp hơn trong việc phát triển ung thư liên quan đến những thay đổi tế bào do bức xạ gây ra.
Các nguồn Bức xạ đối với Con người
Năm 2006, người ta ước tính rằng các xét nghiệm chẩn đoán hình ảnh y tế chiếm một nửa tổng liều bức xạ hàng năm đối với con người.
- Người Mỹ “trung bình” nhận khoảng 6.2 mSv mỗi năm từ tất cả các nguồn bức xạ. Con số này bao gồm, trung bình, khoảng 3.1 mSv từ các nguồn tự nhiên và khoảng 3.1 mSv từ các nguồn và ứng dụng do con người tạo ra.
- Các nguồn tự nhiên bao gồm bức xạ vũ trụ, các vật liệu phóng xạ tự nhiên trong đất và khí radon.
- Các quy trình y tế chiếm phần lớn các nguồn bức xạ do con người tạo ra đối với một cá nhân trung bình. Ví dụ về liều bức xạ từ nền tự nhiên và các quy trình X-quang thông thường có thể được nhìn thấy trong Bảng eC.2.
Bảng eC.2 Liều bức xạ tương đối từ các nguồn khác nhau (1 Sv bằng 100 rem)
| Nguồn | Liều (millirem) |
|---|---|
| Bức xạ vũ trụ sống ở mực nước biển (hàng năm) | 0.3 mSv (30 mrem) |
| Bức xạ vũ trụ sống ở Denver, Colorado (độ cao lớn) (hàng năm) | 0.8 mSv (80 mrem) |
| Phóng xạ từ mặt đất (hàng năm) | 0.21 mSv (21 mrem) |
| Radon trong nhà trung bình (hàng năm) | 2 mSv (228 mrem) |
| Phóng xạ tự nhiên trong cơ thể (hàng năm) | 0.29 mSv (29 mrem) |
| Chụp đường tiêu hóa (trên hoặc thụt bari) | 6 mSv (600 mrem) |
| CT bụng và chậu | 7.7 mSv (770 mrem) |
| X-quang ngực (một lần chụp) | 0.1 mSv (10 mrem) |
| CT ngực | 7 mSv (700 mrem) |
| Chụp nhũ ảnh kỹ thuật số sàng lọc (một lần chụp) | 0.42 mSv (42 mrem) |
| Chuyến bay xuyên Đại Tây Dương | 0.1 mSv (10 mrem) |
UGI, chụp đường tiêu hóa trên; BE, thụt bari. Schauer DA, Linton OW. Báo cáo NCRP số 160, Phơi nhiễm bức xạ ion hóa của dân số Hoa Kỳ, phơi nhiễm y tế—chúng ta có đang làm ít hơn với nhiều hơn, và có vai trò nào cho các nhà vật lý y tế không? Health Phys. 2009 Jul;97(1):1-5.
Liều bức xạ tương đối của các Phương thức khác nhau
Trường môn Chẩn đoán Hình ảnh Hoa Kỳ (ACR) đã thiết lập Tiêu chí Phù hợp để hỗ trợ các bác sĩ trong việc lựa chọn quy trình chẩn đoán hình ảnh thích hợp. ACR cũng cung cấp thông tin về mức độ bức xạ tương đối (RRL) liên quan đến các phương thức khác nhau.
Liều bức xạ có thể thay đổi tùy thuộc vào thể trạng, tuổi tác và các yếu tố kỹ thuật. Các bộ phận cơ thể lớn hơn, như xương chậu, sẽ cần nhiều bức xạ hơn các bộ phận cơ thể nhỏ hơn, như bàn tay, để tạo ra hình ảnh. Ngoài ra, các phương thức như chụp cắt lớp vi tính (CT) và X-Quang tăng sáng truyền hình có thể sử dụng liều bức xạ tương đối lớn hơn, trong khi siêu âm và MRI không sử dụng bất kỳ bức xạ ion hóa nào.
Các thực hành An toàn Bức xạAn toàn bức xạ sử dụng nguyên tắc ALARA (thấp nhất có thể đạt được một cách hợp lý): hình ảnh chất lượng cao nên được thu nhận bằng cách sử dụng liều thấp nhất có thể để hạn chế phơi nhiễm của bệnh nhân và nhân viên y tế. Mục tiêu là ngăn ngừa các hiệu ứng tất định và hạn chế các hiệu ứng ngẫu nhiên. Có ba thực hành an toàn bức xạ chính để hạn chế liều bức xạ: thời gian, khoảng cách, và che chắn.
Giảm liều trong CT: Năm 2000, người ta ước tính rằng CT chiếm 2% đến 3% tổng số các cuộc khám chẩn đoán hình ảnh nhưng đóng góp tới 20% đến 30% liều bức xạ của bệnh nhân từ tất cả các quy trình chẩn đoán hình ảnh. Hiện nay, CT có thể chịu trách nhiệm tới 50% liều bức xạ của bệnh nhân. Điều này đã dẫn đến một nỗ lực giảm liều hiệu quả trong các cuộc khám CT, bao gồm theo dõi liều, tăng tốc độ di chuyển của mặt bàn để rút ngắn thời gian phơi nhiễm, và điều chỉnh các thông số dựa trên kích thước và tuổi của bệnh nhân. |
Các trường hợp đặc biệt
Trẻ em
- Trẻ em có nguy cơ tử vong do ung thư do bức xạ gây ra cao hơn từ 3 đến 5 lần so với người lớn. Ngoài độ nhạy cảm của cơ quan tăng lên, bệnh nhân trẻ có tuổi thọ dài hơn và do đó, có thời gian tiềm ẩn dài hơn để phát triển ung thư. Việc sử dụng bức xạ ion hóa trong dân số nhi khoa được theo dõi cẩn thận và chỉ được sử dụng khi cần thiết. Siêu âm và MRI được sử dụng khi có thể.
Phụ nữ có thai
- Từ Hiroshima và Nagasaki, chúng ta biết rằng phơi nhiễm bức xạ của thai nhi có thể dẫn đến khuyết tật, dị tật cơ quan, ung thư thời thơ ấu, hoặc mất thai. Không có tác dụng phụ nào trong số này được quan sát thấy từ phơi nhiễm y tế. Nguy cơ đối với thai nhi thay đổi tùy thuộc vào liều và tuổi thai, như được thể hiện trong Bảng eC.3.
Bảng eC.3 Tóm tắt các hiệu ứng bức xạ tất định nghi ngờ gây ra trong tử cung
| Tuổi kinh nguyệt hoặc Tuổi thai | Tuổi thụ thai | Liều <50 mGy (<5 rad) | 50-100 mGy (5-10 rad) | >100 mGy (>10 rad) |
|---|---|---|---|---|
| 0-2 tuần (0-14 ngày) | Trước khi thụ thai | Không có | Không có | Không có |
| Tuần thứ 3 và 4 (15-28 ngày) | Tuần thứ 1-2 (1-14 ngày) | Không có | Có lẽ không có | Có thể sẩy thai tự nhiên |
| Tuần thứ 5-10 (29-70 ngày) | Tuần thứ 3-8 (15-56 ngày) | Không có | Các hiệu ứng tiềm tàng không chắc chắn về mặt khoa học và có lẽ quá tinh vi để có thể phát hiện trên lâm sàng | Có thể gây dị tật, khả năng tăng khi liều tăng |
| Tuần thứ 11-17 (71-119 ngày) | Tuần thứ 9-15 (57-105 ngày) | Không có | Các hiệu ứng tiềm tàng không chắc chắn về mặt khoa học và có lẽ quá tinh vi để có thể phát hiện trên lâm sàng | Nguy cơ giảm chỉ số IQ hoặc thiểu năng trí tuệ tăng về tần suất và mức độ nghiêm trọng khi liều tăng |
| Tuần thứ 18-27 (120-189 ngày) | Tuần thứ 16-25 (106-175 ngày) | Không có | Không có | Thiếu hụt IQ không thể phát hiện ở liều chẩn đoán |
| >27 tuần (>189 ngày) | >25 tuần (>175 ngày) | Không có | Không có | Không áp dụng cho y học chẩn đoán |
Chuyển thể từ Hướng dẫn Thực hành ACR-SPR về Chẩn đoán Hình ảnh cho Thanh thiếu niên và Phụ nữ có thai hoặc có khả năng mang thai bằng Bức xạ ion hóa (sửa đổi năm 2018), Bảng 2.
- Các quy trình chẩn đoán hình ảnh bên ngoài bụng và xương chậu có thể được thực hiện với phơi nhiễm thai nhi ở mức tối thiểu.
- Bất kỳ cuộc thăm khám nào ở vùng bụng và xương chậu đều có khả năng truyền một liều cho thai nhi với liều cao nhất nhận được từ CT và X-Quang tăng sáng truyền hình. Cần lưu ý rằng một nghiên cứu duy nhất không thể tạo ra liều bằng 100 mGy (xem Bảng eC.3).
- Chẩn đoán hình ảnh cho một phụ nữ trong độ tuổi sinh đẻ bao gồm việc hỏi về tình trạng mang thai, và xét nghiệm thai kỳ được thực hiện nếu có bất kỳ nghi ngờ nào. Nếu một phụ nữ đang mang thai, phơi nhiễm được hạn chế và các phương thức không sử dụng bức xạ ion hóa được sử dụng khi có thể.
Thông tin thêm về an toàn bức xạ có thể được tìm thấy tại trang web của Trường môn Chẩn đoán Hình ảnh Hoa Kỳ (www.acr.org).
Bảng chú giải thuật ngữ Y học Anh-Việt: Phụ lục C. Liều Bức xạ và An toàn
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Ionizing radiation | /ˈaɪəˌnaɪzɪŋ ˌreɪdiˈeɪʃən/ | Bức xạ ion hóa |
| 2 | Conventional radiography | /kənˈvɛnʃənəl ˌreɪdiˈɑɡrəfi/ | X-quang quy ước |
| 3 | Computed tomography (CT) | /kəmˈpjuːtɪd təˈmɑɡrəfi/ | Chụp cắt lớp vi tính |
| 4 | Fluoroscopy | /flʊəˈrɒskəpi/ | X-Quang tăng sáng truyền hình |
| 5 | Radiation exposure | /ˌreɪdiˈeɪʃən ɪkˈspoʊʒər/ | Phơi nhiễm bức xạ |
| 6 | Transmitted radiation | /trænsˈmɪtɪd ˌreɪdiˈeɪʃən/ | Bức xạ truyền qua |
| 7 | Detector | /dɪˈtɛktər/ | Đầu dò |
| 8 | Absorbed radiation | /əbˈsɔːrbd ˌreɪdiˈeɪʃən/ | Bức xạ hấp thụ |
| 9 | Scatter radiation | /ˈskætər ˌreɪdiˈeɪʃən/ | Bức xạ tán xạ |
| 10 | Absorbed dose | /əbˈsɔːrbd doʊs/ | Liều hấp thụ |
| 11 | Gray (Gy) | /ɡreɪ/ | Gray (Gy) |
| 12 | Rad | /ræd/ | Rad |
| 13 | Biologic effect | /ˌbaɪəˈlɒdʒɪk ɪˈfɛkt/ | Tác động sinh học |
| 14 | Equivalent dose | /ɪˈkwɪvələnt doʊs/ | Liều tương đương |
| 15 | Effective dose | /ɪˈfɛktɪv doʊs/ | Liều hiệu dụng |
| 16 | Sievert (Sv) | /ˈsiːvərt/ | Sievert (Sv) |
| 17 | Rem | /rɛm/ | Rem |
| 18 | Free radicals | /friː ˈrædɪkəlz/ | Gốc tự do |
| 19 | Cellular metabolism | /ˈsɛljələr məˈtæbəˌlɪzəm/ | Trao đổi chất của tế bào |
| 20 | Deterministic effects | /dɪˌtɜːrmɪˈnɪstɪk ɪˈfɛkts/ | Hiệu ứng tất định |
| 21 | Threshold dose | /ˈθrɛʃhoʊld doʊs/ | Liều ngưỡng |
| 22 | Skin erythema | /skɪn ˌɛrəˈθiːmə/ | Ban đỏ da |
| 23 | Hair loss | /hɛər lɔːs/ | Rụng tóc |
| 24 | Sterility | /stəˈrɪləti/ | Vô sinh |
| 25 | Cataracts | /ˈkætəˌrækts/ | Đục thủy tinh thể |
| 26 | Stochastic effects | /stoʊˈkæstɪk ɪˈfɛkts/ | Hiệu ứng ngẫu nhiên |
| 27 | DNA | /diː ɛn eɪ/ | DNA |
| 28 | Radiosensitivity | /ˌreɪdioʊˌsɛnsɪˈtɪvəti/ | Độ nhạy bức xạ |
| 29 | Cortical bone | /ˈkɔːrtɪkəl boʊn/ | Xương vỏ |
| 30 | Intestinal epithelial cells | /ɪnˈtɛstɪnl ˌɛpəˈθiːliəl sɛlz/ | Tế bào biểu mô ruột |
| 31 | Bone marrow | /boʊn ˈmæroʊ/ | Tủy xương |
| 32 | Colon | /ˈkoʊlən/ | Đại tràng |
| 33 | Lung | /lʌŋ/ | Phổi |
| 34 | Breast | /brɛst/ | Vú |
| 35 | Stomach | /ˈstʌmək/ | Dạ dày |
| 36 | Thyroid | /ˈθaɪrɔɪd/ | Tuyến giáp |
| 37 | Somatic cells | /soʊˈmætɪk sɛlz/ | Tế bào sinh dưỡng |
| 38 | Cancer | /ˈkænsər/ | Ung thư |
| 39 | Germ cells | /dʒɜːrm sɛlz/ | Tế bào mầm |
| 40 | Heritable genetic abnormalities | /ˈhɛrɪtəbl dʒəˈnɛtɪk ˌæbnɔːrˈmælətiz/ | Bất thường di truyền có thể di truyền |
| 41 | Chromosomal abnormalities | /ˌkroʊməˈsoʊməl ˌæbnɔːrˈmælətiz/ | Bất thường nhiễm sắc thể |
| 42 | Latent period | /ˈleɪtənt ˈpɪəriəd/ | Thời gian tiềm ẩn |
| 43 | Naturally occurring sources | /ˈnætʃrəli əˈkɜːrɪŋ ˈsɔːrsɪz/ | Nguồn tự nhiên |
| 44 | Cosmic radiation | /ˈkɒzmɪk ˌreɪdiˈeɪʃən/ | Bức xạ vũ trụ |
| 45 | Radon gas | /ˈreɪdɒn ɡæs/ | Khí radon |
| 46 | Natural background | /ˈnætʃrəl ˈbækˌɡraʊnd/ | Nền tự nhiên |
| 47 | Upper gastrointestinal series (UGI) | /ˈʌpər ˌɡæstroʊɪnˈtɛstɪnl ˈsɪəriːz/ | Chụp đường tiêu hóa trên |
| 48 | Barium enema (BE) | /ˈbɛəriəm ˈɛnəmə/ | Thụt bari |
| 49 | CT abdomen and pelvis | /siː tiː ˈæbdəmən ænd ˈpɛlvɪs/ | CT bụng và chậu |
| 50 | Digital mammogram | /ˈdɪdʒɪtl ˈmæməˌɡræm/ | Chụp nhũ ảnh kỹ thuật số |
| 51 | Modalities | /moʊˈdælətiz/ | Các phương thức (chẩn đoán hình ảnh) |
| 52 | Appropriateness Criteria | /əˈproʊpriətnəs kraɪˈtɪəriə/ | Tiêu chí Phù hợp |
| 53 | Relative radiation levels (RRL) | /ˈrɛlətɪv ˌreɪdiˈeɪʃən ˈlɛvəlz/ | Mức độ bức xạ tương đối |
| 54 | Body habitus | /ˈbɒdi ˈhæbɪtəs/ | Thể trạng |
| 55 | Technical factors | /ˈtɛknɪkəl ˈfæktərz/ | Yếu tố kỹ thuật |
| 56 | Ultrasound | /ˈʌltrəˌsaʊnd/ | Siêu âm |
| 57 | MRI (Magnetic Resonance Imaging) | /ɛm ɑːr aɪ/ | Chụp cộng hưởng từ |
| 58 | ALARA principle | /əˈlɑːrə ˈprɪnsəpl/ | Nguyên tắc ALARA |
| 59 | Time | /taɪm/ | Thời gian |
| 60 | Distance | /ˈdɪstəns/ | Khoảng cách |
| 61 | Shielding | /ˈʃiːldɪŋ/ | Che chắn |
| 62 | Inverse Square Law | /ˈɪnvɜːrs skwɛər lɔː/ | Định luật Bình phương Nghịch đảo |
| 63 | Lead apron | /lɛd ˈeɪprən/ | Tạp dề chì |
| 64 | Barrier materials | /ˈbæriər məˈtɪəriəlz/ | Vật liệu rào cản |
| 65 | Dose reduction | /doʊs rɪˈdʌkʃn/ | Giảm liều |
| 66 | Pediatric populations | /ˌpiːdiˈætrɪk ˌpɒpjəˈleɪʃənz/ | Dân số nhi khoa |
| 67 | Pregnant women | /ˈprɛɡnənt ˈwɪmɪn/ | Phụ nữ có thai |
| 68 | Fetal radiation exposure | /ˈfiːtl ˌreɪdiˈeɪʃən ɪkˈspoʊʒər/ | Phơi nhiễm bức xạ của thai nhi |
| 69 | Disabilities | /ˌdɪsəˈbɪlətiz/ | Khuyết tật |
| 70 | Organ malformation | /ˈɔːrɡən ˌmælfɔːrˈmeɪʃn/ | Dị tật cơ quan |
| 71 | Childhood cancer | /ˈtʃaɪldhʊd ˈkænsər/ | Ung thư thời thơ ấu |
| 72 | Loss of pregnancy | /lɔːs əv ˈprɛɡnənsi/ | Mất thai |
| 73 | Gestational age | /dʒɛˈsteɪʃənl eɪdʒ/ | Tuổi thai |
| 74 | Menstrual age | /ˈmɛnstruəl eɪdʒ/ | Tuổi kinh nguyệt |
| 75 | Conception age | /kənˈsɛpʃn eɪdʒ/ | Tuổi thụ thai |
| 76 | Spontaneous abortion | /spɒnˈteɪniəs əˈbɔːrʃn/ | Sẩy thai tự nhiên |
| 77 | IQ (Intelligence Quotient) | /aɪ kjuː/ | Chỉ số IQ |
| 78 | Intellectual disability | /ˌɪntəˈlɛktʃuəl ˌdɪsəˈbɪləti/ | Thiểu năng trí tuệ |
| 79 | Woman of childbearing age | /ˈwʊmən əv ˈtʃaɪldˌbɛərɪŋ eɪdʒ/ | Phụ nữ trong độ tuổi sinh đẻ |
| 80 | Pregnancy testing | /ˈprɛɡnənsi ˈtɛstɪŋ/ | Xét nghiệm thai kỳ |
