CHẨN ĐOÁN PHÂN BIỆT CÁC TRIỆU CHỨNG THƯỜNG GẶP, ẤN BẢN THỨ 7
(Differential Diagnosis of Common Complaints, Seventh Edition)
Tác giả: Seller, Robert H., MD – Nhà xuất bản: Elsevier
Biên dịch: Ths.Bs. Lê Đình Sáng
Chương 20: Rối loạn kinh nguyệt
Menstrual Irregularities
Robert H. Seller, MD; Andrew B. Symons, MD, MS
Differential Diagnosis of Common Complaints, 20, 231-253
Chảy máu bất thường
Rối loạn kinh nguyệt đặc biệt phổ biến trong những năm quanh tuổi dậy thì và quanh mãn kinh. Chảy máu từ âm đạo được coi là bất thường (abnormal) khi nó xảy ra vào một thời điểm không mong đợi trong cuộc đời (trước tuổi dậy thì hoặc sau mãn kinh) hoặc khác biệt so với mức bình thường về lượng hoặc kiểu. Sảy thai tự nhiên (Spontaneous abortions), biến chứng thai kỳ (pregnancy complications), và chảy máu do polyp (bleeding from polyps) hoặc các quá trình bệnh lý khác chiếm khoảng 25% các trường hợp chảy máu âm đạo bất thường.
Xuất huyết tử cung bất thường (Dysfunctional uterine bleeding) là một thuật ngữ chẩn đoán khó hiểu, không đặc hiệu. Nó được định nghĩa là chảy máu tử cung bất thường không do bệnh lý cấu trúc hoặc toàn thân. Do đó, chẩn đoán này chỉ có thể đạt được bằng phương pháp loại trừ. Nó gần như luôn liên quan đến các chu kỳ không rụng trứng. Với những tiến bộ trong sự hiểu biết về cơ sở thần kinh-nội tiết của chu kỳ kinh nguyệt, chẩn đoán và điều trị đã trở nên cụ thể hơn (xem Tài liệu tham khảo chọn lọc).
Để hiểu và chẩn đoán các nguyên nhân khác nhau của rối loạn kinh nguyệt, người khám phải có kiến thức thấu đáo về sinh lý bình thường (Hình 20.1). Mặc dù bệnh sử là quan trọng, nó hiếm khi mang tính chẩn đoán và chỉ đóng vai trò là kim chỉ nam cho nguồn gốc của chảy máu. Ở hầu hết các bệnh nhân, các nghiên cứu về nội tiết tố hoặc tế bào học là cần thiết để xác định chẩn đoán chính xác.
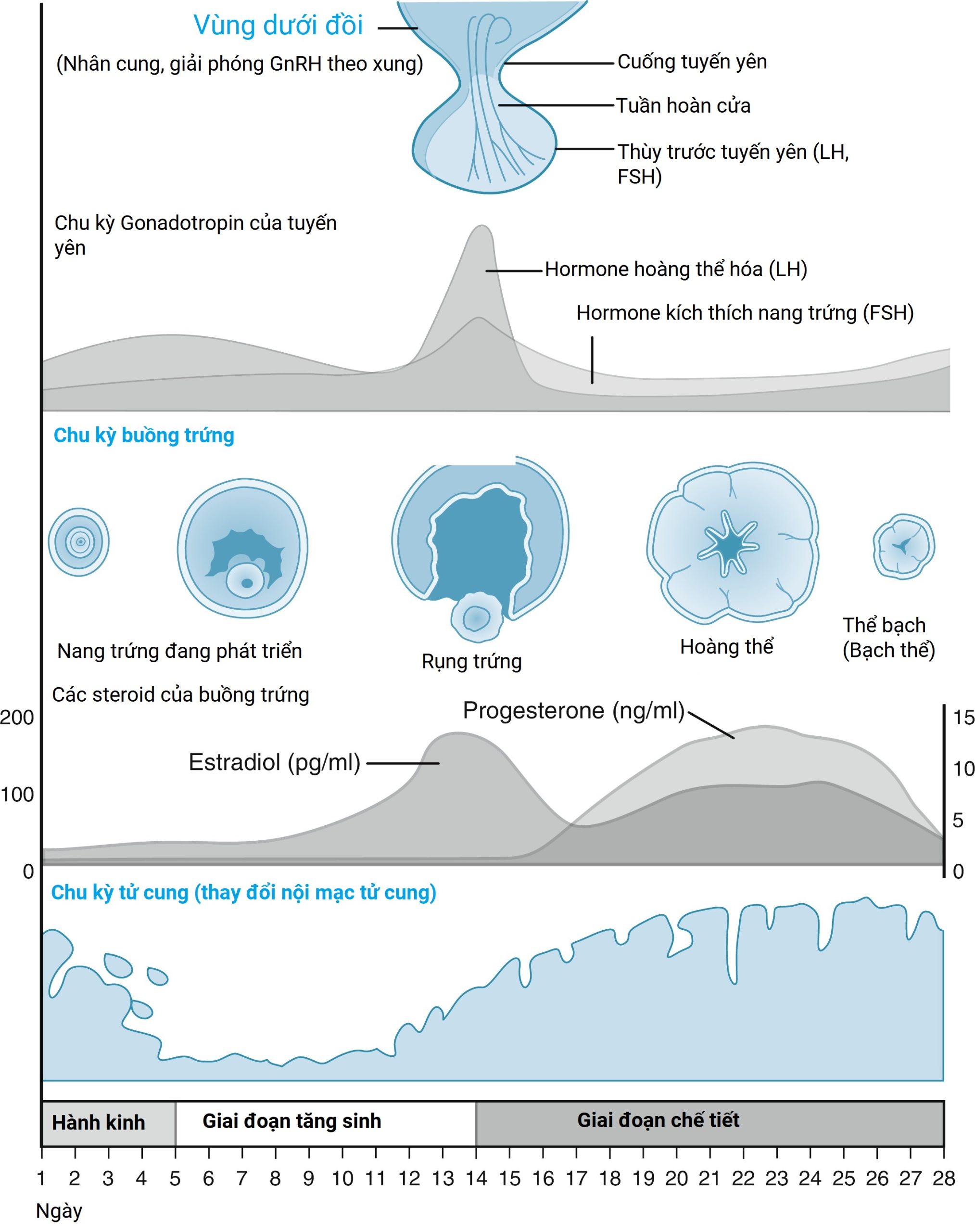 Hình 20.1 Chu kỳ kinh nguyệt bình thường, với giải phẫu tuyến yên và nồng độ gonadotropin, hoạt động của buồng trứng và nồng độ steroid buồng trứng, và những thay đổi trong nội mạc tử cung. FSH, Hormone kích thích nang trứng; GnRH, hormone giải phóng gonadotropin; LH, hormone tạo hoàng thể.
Hình 20.1 Chu kỳ kinh nguyệt bình thường, với giải phẫu tuyến yên và nồng độ gonadotropin, hoạt động của buồng trứng và nồng độ steroid buồng trứng, và những thay đổi trong nội mạc tử cung. FSH, Hormone kích thích nang trứng; GnRH, hormone giải phóng gonadotropin; LH, hormone tạo hoàng thể.
Chảy máu không rụng trứng
Các cơ chế nội tiết tố của chảy máu nội mạc tử cung bao gồm chảy máu do ngừng estrogen, chảy máu do estrogen xuyên thấu, chảy máu do ngừng progesterone, và chảy máu do progesterone xuyên thấu. Chảy máu không rụng trứng, liên quan đến nội tiết tố là phổ biến nhất. Dạng xuất huyết tử cung bất thường này là do chảy máu do ngừng estrogen hoặc estrogen xuyên thấu trong hội chứng buồng trứng đa nang (PCOS).
Chảy máu do ngừng Estrogen
Trong chảy máu do ngừng estrogen, nội mạc tử cung tăng sinh và vẫn ổn định miễn là nồng độ estrogen vẫn ở trên ngưỡng. Khi estrogen giảm xuống dưới ngưỡng, chảy máu xảy ra. Khi không có progesterone, nội mạc tử cung không ở trong giai đoạn chế tiết, và chảy máu thường kéo dài và nhiều. Loại chảy máu này thường xảy ra ở tuổi vị thành niên và giai đoạn tiền mãn kinh.
Chảy máu do Estrogen xuyên thấu
Chảy máu do estrogen xuyên thấu đã được chia thành hai loại. Loại thứ nhất liên quan đến nồng độ estrogen thấp nhưng không đổi (gần ngưỡng), gây ra sự thoái hóa của các phần nội mạc tử cung và dẫn đến rong huyết. Loại chảy máu xuyên thấu ngưỡng này xảy ra khi sử dụng thuốc tránh thai liều thấp và trong PCOS.
Loại chảy máu do estrogen xuyên thấu thứ hai xảy ra khi nồng độ estrogen ban đầu cao hơn nhiều so với ngưỡng, làm cho nội mạc tử cung tăng sinh và trở nên tăng sản. Các vùng nội mạc tử cung phát triển quá mức so với nguồn cung cấp nội tiết tố từ máu, dẫn đến thoái hóa và chảy máu không đều, kéo dài.
Chảy máu do ngừng Progesterone
Như trong PCOS, chảy máu do ngừng progesterone chỉ xảy ra với nội mạc tử cung đã được mồi bằng estrogen. Khi liệu pháp estrogen được tiếp tục trong khi progesterone bị ngừng, loại chảy máu này xảy ra. Nó cũng được quan sát thấy khi progesterone tiêm bắp hoặc medroxyprogesterone acetate uống (Provera) được dùng như một xét nghiệm để xác định sự hiện diện của estrogen nội sinh.
Chảy máu do Progesterone xuyên thấu
Chảy máu do progesterone xuyên thấu xảy ra khi dùng một liều cao thuốc progestational.
Chảy máu rụng trứng bất thường
Chảy máu rụng trứng bất thường có thể bị nghi ngờ từ bệnh sử và được xác nhận bằng các cuộc điều tra đơn giản (Bảng 20.1). Chảy máu rụng trứng thường đi kèm với độ dài chu kỳ đều đặn, đôi khi đau rụng trứng (mittelschmerz), các triệu chứng tiền kinh nguyệt (ví dụ: đau vú, đầy hơi, tăng cân, thay đổi tâm trạng), và thân nhiệt cơ bản hai pha. Chảy máu không rụng trứng (Anovulatory bleeding) gây ra một chu kỳ không đều trong đó chảy máu không được báo trước hoặc đi kèm với các triệu chứng chủ quan. Kiểu thân nhiệt cơ bản là một pha.
Bảng 20.1: Phân biệt Chảy máu Rụng trứng và Không rụng trứng
| Tiêu chí | Chảy máu rụng trứng | Chảy máu không rụng trứng |
|---|---|---|
| Bệnh sử | Độ dài chu kỳ đều đặn. Đau rụng trứng (mittelschmerz). Các triệu chứng tiền kinh nguyệt (đau vú, đầy hơi, tăng cân, thay đổi tâm trạng). Đau bụng kinh (chuột rút đến 12 giờ trước khi có kinh và/hoặc trong 2 ngày đầu tiên của kỳ kinh) | Các chu kỳ không đều trong đó chảy máu không được báo trước hoặc đi kèm với các triệu chứng chủ quan |
| Biểu đồ thân nhiệt cơ bản | Kiểu hai pha | Kiểu một pha |
| Chất nhầy cổ tử cung | Trước rụng trứng: chất nhầy mỏng, trong, loãng có khả năng co giãn (spinnbarkeit) và hình dương xỉ | Luôn bị chi phối bởi estrogen |
| Chỉ số trưởng thành | Trước rụng trứng: bị chi phối bởi các tế bào bề mặt. Sau rụng trứng: chuyển sang tỷ lệ phần trăm cao các tế bào trung gian | Luôn có sự dịch chuyển sang phải rõ rệt do nồng độ estrogen cao |
| Sinh thiết nội mạc tử cung tiền kinh nguyệt | Nội mạc tử cung chế tiết | Các thay đổi tăng sinh và có thể là tăng sản |
| Nồng độ progesterone huyết thanh | Trước rụng trứng: < 1 ng/mL. Sau rụng trứng: > 5 ng/mL | Không bao giờ vượt quá 5 ng/mL; thường là các giá trị trước rụng trứng |
Kiểu chảy máu
Việc nhận biết các kiểu chảy máu cụ thể là một cách khác để xem xét các trường hợp chảy máu âm đạo bất thường. Chảy máu tử cung bất thường là thuật ngữ được ưu tiên để mô tả một loạt các triệu chứng, chẳng hạn như chảy máu kinh nguyệt nhiều (trước đây gọi là rong kinh (menorrhagia)), chảy máu giữa kỳ kinh (trước đây gọi là rong huyết (metrorrhagia)), và sự kết hợp của cả chảy máu kinh nguyệt nhiều và kéo dài. Thuật ngữ này được thành lập bởi Nhóm Công tác về Rối loạn Kinh nguyệt của Liên đoàn Phụ khoa và Sản khoa Quốc tế vào năm 2011 và đã được áp dụng trên toàn thế giới kể từ đó. Chảy máu kinh nguyệt quá nhiều (> 60–80 mL) thường do bệnh phụ khoa tại chỗ (ví dụ: polyp, ung thư, viêm vòi trứng, u xơ tử cung). Nó cũng xảy ra liên quan đến các dụng cụ tránh thai trong tử cung (DCTC).
Chảy máu hoặc rong huyết giữa kỳ kinh cũng thường do bệnh tại chỗ gây ra. Nó thường liên quan đến liệu pháp estrogen ngoại sinh. Chảy máu vừa nhiều vừa kéo dài và không thể đoán trước về lượng và tần suất có thể do các tổn thương tại chỗ, các biến chứng của thai kỳ sớm, hoặc rối loạn chức năng nội tiết (ví dụ: chảy máu bất thường). Xuất huyết theo chu kỳ quá mức xảy ra trong khoảng thời gian 21 ngày hoặc ít hơn thường là kết quả của các chu kỳ không rụng trứng.
Cơ địa Bệnh nhân
Trước tuổi dậy thì, một chuỗi các sự kiện đặc trưng bắt đầu vào khoảng 8 tuổi (Hình 20.2). Nụ vú phát triển, lông mu xuất hiện, vú to ra, lông nách xuất hiện, và cuối cùng là một đợt tăng chiều cao đột ngột. Chức năng kinh nguyệt thường bắt đầu sau đợt tăng chiều cao. Khoảng 6 tháng trước tuổi dậy thì, huyết trắng sinh lý xảy ra. Trong năm đầu tiên sau tuổi dậy thì, 55% các kỳ kinh là không rụng trứng, với sự sụt giảm mạnh xuống còn khoảng 7% vào 8 năm sau tuổi dậy thì. Thông thường, cần 15 tháng để hoàn thành 10 chu kỳ kinh nguyệt đầu tiên. Điều này có nghĩa là khi bắt đầu có kinh, việc chúng xảy ra đều đặn hàng tháng là không bình thường.
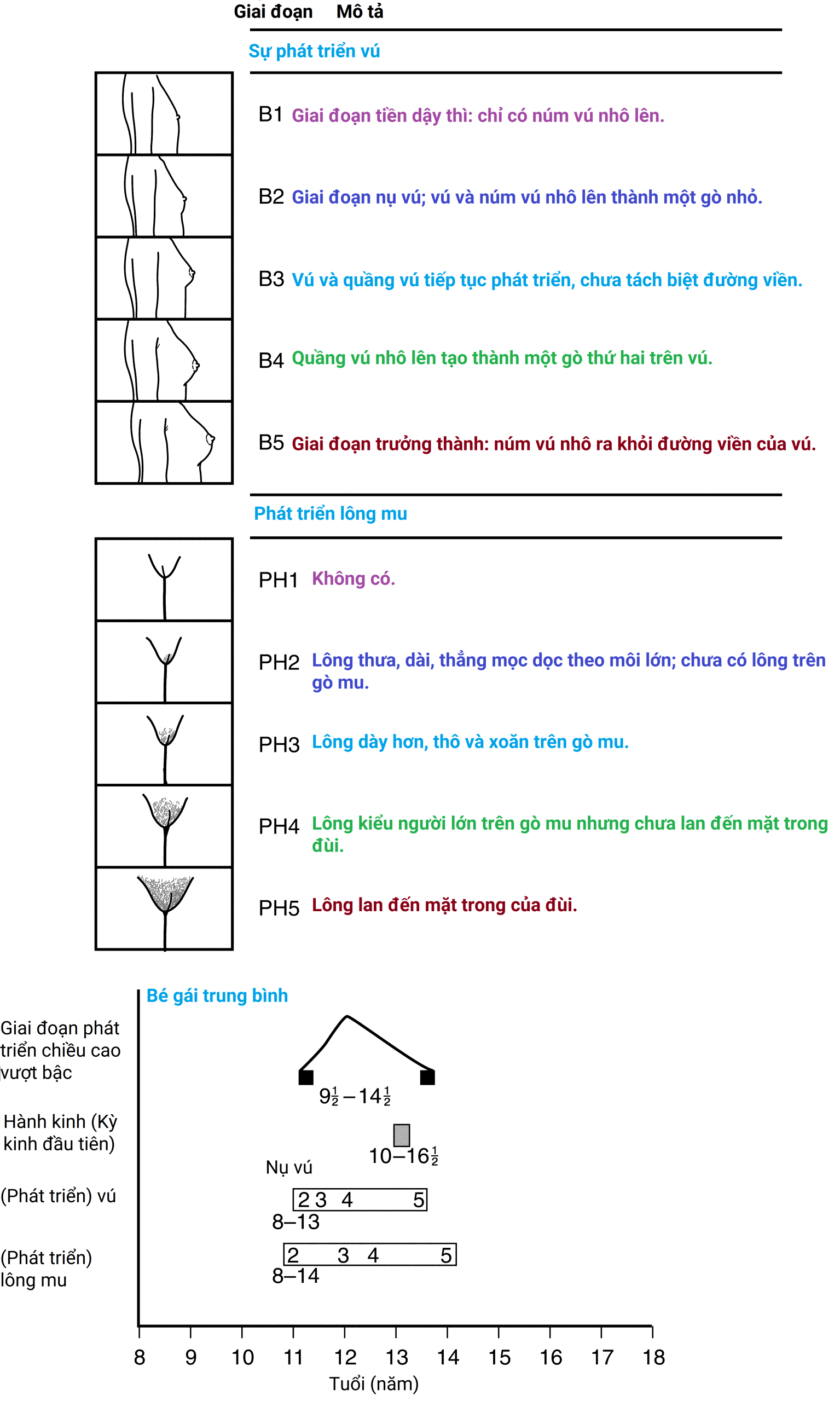
Hình 20.2 Mối quan hệ của các sự kiện dậy thì ở các cô gái vị thành niên.
Tuổi trung bình mà các cô gái bắt đầu có kinh là 12 tuổi. Bảng 20.2 cho thấy các đặc điểm của kinh nguyệt bình thường. Chảy máu xảy ra trước 9–10 tuổi là bất thường, và phải nghi ngờ bệnh lý tại chỗ cũng như các khối u tuyến thượng thận và buồng trứng. Bởi vì một số cô gái vị thành niên miễn cưỡng cung cấp thông tin về chu kỳ kinh nguyệt của họ, điều cần thiết là các bác sĩ phải thường xuyên hỏi một loạt câu hỏi, như sau:
- Kinh nguyệt của cháu bắt đầu khi nào?
- Chu kỳ kinh nguyệt của cháu xảy ra bao lâu một lần?
- Kỳ kinh cuối cùng của cháu xảy ra vào ngày nào?
- Có đau đớn nào liên quan đến kinh nguyệt không?
- Cháu có quan hệ tình dục không?
- Cháu có đang thực hành bất kỳ hình thức tránh thai nào không?
Bảng 20.2: Đặc điểm của Kinh nguyệt
| Đặc điểm | Phạm vi | Trung bình |
|---|---|---|
| Tuổi dậy thì (tuổi bắt đầu) | 9–17 tuổi | 12.5 tuổi |
| Độ dài chu kỳ (khoảng thời gian) | 21–35 ngày | 28 ngày |
| Thời gian có kinh | 1–8 ngày | 3–5 ngày |
| Lượng máu kinh | 10–80 mL | 35 mL |
| Tuổi bắt đầu mãn kinh | 45–55 tuổi | 47–50 tuổi |
| Lưu ý: Phạm vi và mức trung bình cho phụ nữ Mỹ. |
Những câu hỏi này phải được hỏi một cách không đe dọa để bệnh nhân cảm thấy thoải mái và hiểu rằng bác sĩ sẵn sàng lắng nghe. Tương tự, khi hỏi các câu hỏi về hoạt động tình dục, bác sĩ phải giữ thái độ không phán xét. Thanh thiếu niên nên được trấn an rằng bất kỳ cuộc thảo luận nào về bản chất này sẽ vẫn là vấn đề riêng tư giữa bệnh nhân và bác sĩ.
Thanh thiếu niên thường có các chu kỳ có độ dài thay đổi. Không rụng trứng có thể liên quan đến cả chu kỳ ngắn và dài cùng với chu kỳ nang trứng và hoàng thể ngắn. Tuổi dậy thì có thể bị trì hoãn ở thanh thiếu niên thiếu cân cũng như ở một số cô gái vị thành niên đang ăn kiêng nghiêm ngặt để giữ dáng. Các vận động viên có trọng lượng cơ thể bình thường nhưng lượng mỡ trong cơ thể thấp cũng có thể bị trì hoãn tuổi dậy thì; “bộ ba vận động viên nữ” là một rối loạn liên quan đến sự thiếu hụt năng lượng sẵn có (có hoặc không có rối loạn ăn uống), rối loạn chức năng kinh nguyệt, và mật độ khoáng xương thấp. Tuổi dậy thì thường có một khuôn mẫu gia đình; các cô gái thường bắt đầu có kinh ở cùng độ tuổi với mẹ và chị gái của họ.
Một số tình trạng đáng kể liên quan đến tuổi tác có thể gây ra chảy máu âm đạo bất thường. Ở trẻ em, việc đưa dị vật (foreign bodies) vào âm đạo có thể gây chảy máu.
Ở tuổi vị thành niên, vô kinh, đau bụng kinh, và chảy máu tử cung bất thường là phổ biến, ảnh hưởng đến khoảng 75% thanh thiếu niên. Cả vô kinh nguyên phát và thứ phát đều có thể xảy ra. Khi giải phẫu vùng chậu và chức năng buồng trứng bình thường, đau bụng kinh được coi là nguyên phát. Đau bụng kinh thứ phát (Secondary dysmenorrhea) xảy ra khi đau bụng kinh liên quan đến bệnh lý vùng chậu hoặc nội tiết tố. Ở thanh thiếu niên, không rụng trứng gây ra hầu như tất cả các trường hợp xuất huyết tử cung bất thường và 90% tất cả các trường hợp chảy máu tử cung bất thường.
Trong những năm sinh sản, xuất huyết tử cung bất thường (dysfunctional uterine bleeding) và chảy máu do biến chứng thai kỳ, khối u, hoặc u xơ (fibroids) có thể xảy ra (Bảng 20.3). Một phụ nữ có kinh ở mọi lứa tuổi đều có thể chảy máu do các biến chứng của thai kỳ. Chảy máu do ngừng estrogen không rụng trứng (Anovulatory estrogen-withdrawal bleeding) là nguyên nhân phổ biến nhất của kinh nguyệt không đều trong những năm sinh sản và quanh mãn kinh, chiếm 40% các rối loạn kinh nguyệt trong những năm quanh mãn kinh.
Bảng 20.3: Nguyên nhân Chảy máu Âm đạo trong những năm Sinh sản
|
Các nguyên nhân khác, ít phổ biến hơn của chảy máu âm đạo bất thường ở phụ nữ quanh mãn kinh là tổn thương thực thể (organic lesions) (tân sinh hoặc các bệnh viêm của cổ tử cung, âm đạo, và nội mạc tử cung), bệnh toàn thân (constitutional diseases) (suy giáp, cường giáp, bệnh Cushing, xơ gan, giảm tiểu cầu), và một số loại thuốc (Bảng 20.4). Ở phụ nữ sau mãn kinh, chảy máu có thể do ung thư nội mạc tử cung (endometrial cancers) và cổ tử cung (cervical cancers).
Bảng 20.4: Các loại thuốc phổ biến có thể làm thay đổi Chảy máu Kinh nguyệt
| Nhóm và tên gốc | |
|---|---|
| Amphetamine | |
| Thuốc chống loạn thần | |
| Thuốc chống đông máu | |
| Benzodiazepine: | Diazepam, oxazepam |
| Dẫn xuất Benzamide: | Procainamide, procarbazine |
| Cần sa | |
| Chlordiazepoxide | |
| Cimetidine | |
| Rượu ethyl | |
| Isoniazid | |
| Methyldopa | |
| Thuốc ức chế monoamine oxidase | |
| Opiate ∗ | |
| Phenothiazine ∗ | |
| Thuốc ức chế prostaglandin | |
| Spironolactone ∗ | |
| Steroid | Estrogen ∗, Progesterone ∗, Testosterone ∗ |
| Hormone tuyến giáp | |
| Thioxanthenes ∗ | |
| Thuốc chống trầm cảm ba vòng ∗ |
Tính chất Triệu chứng
Chảy máu kéo dài không đều và nhiều có thể xảy ra với chảy máu do estrogen xuyên thấu hoặc estrogen ngừng. Chảy máu có thể lấm tấm (chảy máu xuyên thấu ngưỡng). Chảy máu không rụng trứng thường không mong đợi và không đau. Các chu kỳ không rụng trứng có thể dẫn đến các chu kỳ không đều. Với những bất thường kinh nguyệt có rụng trứng, có thể có một pha hoàng thể ngắn, trong trường hợp đó chu kỳ kinh nguyệt có thể có độ dài thay đổi với lượng máu nhiều. Bệnh nhân có những vấn đề này cũng có thể phàn nàn về chảy máu hoặc ra máu tiền kinh nguyệt. Khi có chảy máu tử cung nhiều, khối u, u xơ, ung thư, polyp, viêm vòi trứng, hoặc DCTC có thể là nguyên nhân. Lạc nội mạc tử cung (Endometriosis) (xem Chương 21), viêm vòi trứng, và ung thư cũng có thể gây chảy máu tối thiểu và nên bị nghi ngờ nếu có dịch mủ.
Trong những năm sinh sản, chảy máu âm đạo bất thường thường đại diện cho biến chứng thai kỳ. Bệnh nhân có thể có tiền sử hoạt động tình dục không có các biện pháp tránh thai đầy đủ. Ngoài ra, các triệu chứng của thai kỳ, chẳng hạn như trễ kinh, ốm nghén, và đau vú, có thể có mặt. Ở những bệnh nhân này, chảy máu tử cung ban đầu là do bong tróc nội mạc tử cung; do đó, rong huyết thay vì vô kinh có thể xảy ra trước khi xuất huyết ồ ạt.
Xuất huyết ồ ạt có thể bị che giấu hoặc có thể nhìn thấy. Thai ngoài tử cung (Ectopic pregnancy) được gợi ý mạnh mẽ bởi một khối u phần phụ hoặc túi cùng ở một phụ nữ mang thai có tử cung bình thường hoặc chỉ hơi to. Xuất huyết vùng chậu bị che giấu do vỡ thai ngoài tử cung có thể xảy ra có hoặc không có chảy máu âm đạo. Chẩn đoán này nên bị nghi ngờ khi bệnh nhân bị vô kinh, đầy vùng chậu hoặc bụng, đau bụng (đặc biệt nếu một bên hoặc quy chiếu lên vai), mót rặn, và tiểu nhiều lần hoặc tiểu gấp. Sốt, các dấu hiệu kích thích phúc mạc, dịch tiết âm đạo có mủ, và đau có thể thấy ở những bệnh nhân bị thai ngoài tử cung hoặc viêm vòi trứng.
Chảy máu âm đạo nhiều thường là do các biến chứng thai kỳ và ít thường xuyên hơn là do bệnh phụ khoa tại chỗ hoặc chảy máu bất thường. Xuất huyết màu đỏ tươi có cục máu đông gợi ý một dòng chảy không phải kinh nguyệt nhanh. Một màu máu sẫm hơn ngụ ý xuất huyết chậm hơn bị tác động bởi các chất tiết của cổ tử cung hoặc âm đạo. Chảy máu không đều trong thai kỳ có thể do bong nhau thai hoặc phôi thai khỏi vị trí bám, nhưng phải loại trừ các vết loét cổ tử cung ác tính, polyp, và các tổn thương âm đạo tại chỗ.
Chảy máu tử cung nhiều ở tuổi dậy thì thường do không rụng trứng. Điều này dần dần giảm bớt trong vòng vài tháng sau khi bắt đầu có kinh. Nếu kinh nguyệt không đều tiếp tục trong 2–3 năm sau khi có kinh, nên xem xét PCOS. Chảy máu tử cung nhiều trong những năm sinh sản cũng có thể do không rụng trứng, cũng như các chu kỳ không đều. Chảy máu tử cung nhiều xảy ra trong những năm sinh sản có thể do u xơ cơ tử cung (fibromyomas). Đặc điểm chính của u xơ tử cung là một tử cung to không đối xứng. Có thể có nhiều hơn một u xơ trong tử cung, và hình dạng có thể cực kỳ không đều. Theo quy luật, độ đặc của u xơ là cứng và không thay đổi. Thông thường, cổ tử cung và u xơ tử cung di chuyển cùng nhau.
Bác sĩ có thể khó phân biệt giữa u xơ cơ tử cung và một u nang buồng trứng. Một điểm hữu ích trong việc phân biệt u xơ và u nang buồng trứng là u nang buồng trứng hầu như không bao giờ gây chảy máu tử cung nhiều. Các khối u buồng trứng thường không gây ra rối loạn kinh nguyệt. U tuyến cơ (Adenomyoma) của tử cung thường gây ra sự to lên đối xứng của tử cung, nhưng sự phân biệt tuyệt đối phải được thực hiện bằng kiểm tra bệnh lý.
Viêm vòi trứng-buồng trứng mạn tính (ứ nước vòi trứng, áp xe vòi trứng-buồng trứng, hoặc viêm vòi trứng mạn tính) và lạc nội mạc tử cung buồng trứng có thể gây chảy máu tử cung nhiều, và đau bụng kinh sung huyết (tiền kinh nguyệt) thường có mặt như một triệu chứng nổi bật. Chảy máu tử cung nhiều cũng có thể do DCTC, giảm tiểu cầu, và các khiếm khuyết đông máu khác.
Chảy máu kinh nguyệt không đều có thể được chia thành ba nhóm:
- Chảy máu không đều trong cuộc đời kinh nguyệt
- Chảy máu trước tuổi dậy thì và sau mãn kinh
- Chảy máu trong thai kỳ
Chảy máu không đều trong cuộc đời kinh nguyệt
Nguyên nhân phổ biến nhất của chảy máu hoặc rong huyết giữa các kỳ kinh đều đặn là chảy máu xuyên thấu liên quan đến thuốc tránh thai uống, nhưng các biến chứng của thai kỳ luôn phải được xem xét. Các tổn thương của cơ quan sinh sản gây chảy máu giữa kỳ kinh bao gồm ung thư cổ tử cung, các khối u tử cung lành tính và ác tính, viêm nội mạc tử cung, và (hiếm khi) viêm nội mạc tử cung do lao. U xơ cơ tử cung thường gây chảy máu kinh nguyệt nhiều nhưng đôi khi có thể gây chảy máu giữa kỳ kinh. U xơ có xu hướng gây chảy máu không đều khi chúng nằm dưới niêm mạc hoặc trong quá trình bị đẩy ra. Một ung thư có thể phát triển ở một bệnh nhân được biết là có u xơ tử cung, và một u xơ đôi khi có thể trải qua sự thoái hóa thành sarcoma. Sự to lên nhanh chóng của tử cung liên quan đến chảy máu không đều rất gợi ý một sarcoma. Tuy nhiên, có thể có nhiều u xơ trong cùng một tử cung và là một nguyên nhân phổ biến của sự to lên nhanh chóng của tử cung. Ung thư nguyên bào nuôi (Choriocarcinoma) là một nguyên nhân hiếm gặp của sự to lên của tử cung sau một chửa trứng (hydatidiform mole) trong khoảng 50% các trường hợp được ghi nhận. Nó nên bị nghi ngờ trong thời kỳ đầu mang thai, khi sảy thai là một mối đe dọa và tử cung cực kỳ to. Ung thư nguyên bào nuôi cũng có khả năng xảy ra ở những phụ nữ có tử cung to dai dẳng.
Loét cổ tử cung (Cervical erosions) thường không chảy máu. Nếu chảy máu không đều xảy ra từ vết loét hoặc cổ tử cung chảy máu trong khi khám, nên loại trừ ung thư.
Chảy máu kinh nguyệt nhiều
Polyp và u xơ là những nguyên nhân phổ biến của chảy máu kinh nguyệt nhiều, được định nghĩa là mất máu hơn 80 mL mỗi kỳ kinh hoặc kinh nguyệt kéo dài hơn 7 ngày. Lượng máu kinh nguyệt điển hình là 30–40 mL. Xuất huyết tử cung bất thường có thể xảy ra ở mọi lứa tuổi. Một nửa số trường hợp xảy ra ở phụ nữ trong độ tuổi từ 40 đến 50, khoảng 10% phát triển ở tuổi dậy thì, và 40% còn lại xảy ra giữa tuổi dậy thì và 40 tuổi. Xuất huyết tử cung bất thường, thường xuyên nhất là do một chu kỳ không rụng trứng, thường ở dạng chảy máu kinh nguyệt nhiều, mặc dù khoảng cách giữa các kỳ kinh có thể bị rút ngắn.
Phụ nữ sử dụng các chế phẩm estrogen để kiểm soát các triệu chứng kinh nguyệt hoặc ngừa thai có thể bị chảy máu kinh nguyệt nhiều trong khi dùng thuốc hoặc sau khi ngừng thuốc. Chảy máu kinh nguyệt nhiều thường liên quan đến liều lượng estrogen.
Bệnh đông máu và suy giáp có thể biểu hiện dưới dạng chảy máu kinh nguyệt nhiều.
Chảy máu liên quan đến rụng trứng là không phổ biến; khi nó xảy ra, nó ở giữa các kỳ kinh (vào khoảng thời gian rụng trứng). Chảy máu giữa chu kỳ kinh nguyệt đi kèm với đau bụng dưới được gọi là mittelschmerz.
Chảy máu trước tuổi dậy thì và sau mãn kinh
Chảy máu âm đạo ở trẻ sơ sinh thường do nồng độ estrogen của thai nhi cao tạm thời. Chảy máu sau mãn kinh có thể do các khối u ác tính, polyp, viêm nội mạc tử cung do tuổi già, hoặc viêm cổ tử cung. Ung thư thân tử cung hiếm khi gây ra sự to lên nhiều của tử cung, và bất kỳ sự tăng kích thước nào thường xảy ra chậm. Bởi vì tử cung sau mãn kinh co lại đáng kể, một kích thước tử cung được coi là bình thường ở một phụ nữ trẻ hơn cho thấy sự to lên bất thường ở một phụ nữ sau mãn kinh.
Chảy máu trong thai kỳ
Điều quan trọng là bác sĩ phải phân biệt xuất huyết tử cung do thai ngoài tử cung với xuất huyết do dọa sảy thai. Chảy máu có thể do nhau tiền đạo và nhau bong non.
Các triệu chứng đi kèm
Chảy máu không đều có rụng trứng thường đi kèm với đau rụng trứng giữa chu kỳ (mittelschmerz), các triệu chứng tiền kinh nguyệt, và đau bụng kinh. Sốt, dịch tiết âm đạo có mủ, và đau có thể là manh mối cho các biến chứng thai kỳ, bao gồm sảy thai tự nhiên và do can thiệp. Những dấu hiệu và triệu chứng tương tự này có thể được quan sát thấy trong các trường hợp thai ngoài tử cung và viêm vòi trứng. Kinh nguyệt không đều đi kèm với tiết sữa gợi ý một u tiết prolactin (prolactinoma). Chảy máu không đều không rụng trứng đi kèm với rậm lông và đôi khi tăng huyết áp, béo phì, mụn trứng cá, và đái tháo đường gợi ý PCOS.
Các yếu tố khởi phát và làm nặng thêm
Chảy máu kinh nguyệt không đều không rụng trứng thường xảy ra trong 12–18 tháng đầu sau khi có kinh. Nó thường thấy nhất ở những bệnh nhân béo phì; ở những phụ nữ bị bệnh tuyến thượng thận, các khối u tuyến yên, PCOS, bệnh Cushing, đái tháo đường, suy dinh dưỡng, bệnh mạn tính, hoặc suy giáp; và ở những bệnh nhân sử dụng phenothiazine hoặc opiate (xem Bảng 20.4).
Thăm khám thực thể
Khám thực thể nên bao gồm đánh giá toàn diện vùng chậu, âm đạo, và bụng. Nó nên được hướng đến việc phát hiện các bệnh toàn thân như các bệnh nội tiết, bao gồm tăng sản tuyến thượng thận khởi phát ở người lớn, bệnh Cushing, rối loạn chức năng tuyến giáp, buồng trứng đa nang, và béo phì. Mụn trứng cá dai dẳng và rậm lông hỗ trợ chẩn đoán PCOS.
Cận lâm sàng
Các xét nghiệm chẩn đoán hữu ích trong chẩn đoán phân biệt của bệnh nhân bị chảy máu âm đạo bất thường bao gồm công thức máu toàn bộ, số lượng hồng cầu lưới, số lượng tiểu cầu, và các nghiên cứu đông máu; xét nghiệm thai kỳ; xét nghiệm hormone kích thích tuyến giáp, hormone kích thích nang trứng (FSH), và hormone tạo hoàng thể (LH); đo đường huyết huyết tương; và phân tích nước tiểu. Nồng độ testosterone tự do lớn hơn 50 ng/dL cũng như tỷ lệ LH trên FSH lớn hơn 2 gợi ý hội chứng buồng trứng đa nang. Các xét nghiệm chẩn đoán khác giúp bác sĩ đánh giá nguyên nhân của chảy máu âm đạo bất thường bao gồm nạo tử cung; sinh thiết nội mạc tử cung, âm đạo, và cổ tử cung; xét nghiệm Papanicolaou để phát hiện ung thư; và nhuộm Gram và cấy để xác định nhiễm trùng. Siêu âm qua ngả âm đạo được sử dụng để đo độ dày của nội mạc tử cung khi nghi ngờ ung thư nội mạc tử cung. Nó thường đi kèm với sinh thiết nội mạc tử cung (một thủ thuật tại phòng khám). Truyền một lượng nhỏ nước muối vô trùng vào khoang tử cung trước khi siêu âm (gọi là siêu âm bơm nước buồng tử cung (sonohysterography)) cải thiện độ nhạy của hình ảnh đối với u xơ tử cung và polyp nội mạc tử cung.
Siêu âm vùng chậu giúp bác sĩ chẩn đoán thai ngoài tử cung, u nang buồng trứng, và các khối u. Bởi vì hầu hết các bệnh nhân trong độ tuổi sinh sản bị chảy máu tử cung nghiêm trọng đều mang thai, nên xác định nồng độ gonadotropin màng đệm người (HCG). HCG được sản xuất trong thai kỳ trong hoặc ngoài tử cung, sự phát triển của chửa trứng, và sự hình thành của ung thư nguyên bào nuôi. Xét nghiệm nhạy nhất để phát hiện thai sớm là xét nghiệm huyết thanh định lượng cho đơn vị beta của HCG. Xét nghiệm này thường cho phép bác sĩ phát hiện thai kỳ sớm nhất là 1 tuần sau khi thụ tinh. Các xét nghiệm thai kỳ bằng nước tiểu mới hơn đã được báo cáo là nhạy 90% một ngày sau khi trễ kinh và 97% sau một tuần. Mặc dù với độ nhạy tăng của các xét nghiệm nước tiểu mới hơn, một kết quả xét nghiệm thai kỳ bằng nước tiểu tại phòng khám âm tính là đáng yên tâm, những phụ nữ nghi ngờ có thai ngoài tử cung nên được xác định HCG định lượng trong huyết thanh, đặc biệt vì thông tin này được sử dụng để xác định khi nào một thai kỳ có thể được nhìn thấy một cách đáng tin cậy trên siêu âm. Một kết quả xét nghiệm HCG huyết thanh âm tính gần như luôn luôn loại trừ thai ngoài tử cung.
Mặc dù thai ngoài tử cung chỉ chiếm 0,5% tất cả các trường hợp mang thai, nó là nguyên nhân của 10%–15% các trường hợp tử vong ở mẹ. Hơn 90% các trường hợp mang thai ngoài tử cung là do phôi làm tổ ở vòi trứng bị vỡ trong ba tháng đầu. Các yếu tố nguy cơ chính đối với thai ngoài tử cung bao gồm tiền sử có thai ngoài tử cung trước đó, viêm vòi trứng, thủ thuật ở vòi trứng trước đó, và mang thai xảy ra khi đang đặt DCTC.
Vỡ ồ ạt thường biểu hiện dưới dạng bất ổn huyết động; tuy nhiên, một số trường hợp mang thai ngoài tử cung rỉ máu chậm trong vài ngày, vì vậy chúng có thể không được nhận ra cho đến lần khám thứ hai hoặc thứ ba của bệnh nhân. Siêu âm giúp loại trừ thai ngoài tử cung bằng cách xác nhận sự hiện diện của một túi thai trong tử cung với một thai kỳ trong tử cung. Các trường hợp mang thai ngoài tử cung chưa vỡ được chẩn đoán bằng siêu âm qua ngả âm đạo kết hợp với các phép đo HCG định lượng trong huyết thanh hàng loạt. Các trường hợp mang thai ngoài tử cung đã vỡ được giải quyết bằng phẫu thuật một cách khẩn cấp. Các trường hợp mang thai ngoài tử cung chưa vỡ có thể được quản lý bằng nội khoa hoặc phẫu thuật, tùy thuộc vào kích thước và vị trí của chúng.
Các chẩn đoán ít gặp cần cân nhắc
Bệnh nhân bị lạc nội mạc tử cung có thể bị chảy máu âm đạo bất thường nhưng thường bị đau lưng âm ỉ và đau khi giao hợp liên quan đến đau bụng kinh sung huyết (Bảng 20.4). Loét cổ tử cung có thể được phát hiện khi khám thực thể. Các rối loạn chảy máu, bao gồm ban xuất huyết giảm tiểu cầu vô căn, có thể biểu hiện dưới dạng chảy máu kinh nguyệt nhiều và chảy máu giữa kỳ kinh. Giảm tiểu cầu thường thấy ở những bệnh nhân bị lupus lan tỏa.
Bởi vì ung thư biểu mô tế bào sáng của âm đạo hoặc cổ tử cung có thể gây tử vong, khả năng có khối u này luôn phải được xem xét. Nó phổ biến nhất ở con gái của 2–3 triệu phụ nữ đã dùng diethylstilbestrol (DES) như một loại thuốc hỗ trợ sinh sản. Những cô con gái DES này cũng có thể có những bất thường bẩm sinh của cổ tử cung, tử cung, và phần trên âm đạo. Ngoài ra, họ cho thấy một nguy cơ gia tăng của các biến chứng thai kỳ (ví dụ: dọa sảy, tự nhiên, hoặc do can thiệp, sảy thai không hoàn toàn và thai ngoài tử cung).
Chảy máu âm đạo bất thường cũng có thể là một dấu hiệu của một khiếm khuyết đông máu, đặc biệt là thiếu tiểu cầu, bệnh von Willebrand, hoặc bệnh bạch cầu.
Vô kinh
Tuổi trung bình có kinh ở Hoa Kỳ là 12,7 tuổi, và độ tuổi có kinh là 11–15 tuổi (99% nữ giới có kinh trước 16 tuổi). Vô kinh nguyên phát (Primary amenorrhea) đề cập đến tình trạng ở phụ nữ không có kinh nguyệt chút nào. Hầu hết các bệnh nhân trẻ chỉ đơn giản là có kinh muộn. Vô kinh nguyên phát được chẩn đoán bằng cách đáp ứng 1 trong 2 tiêu chí: không có kinh trước 14 tuổi khi không có sự tăng trưởng hoặc phát triển của các đặc điểm sinh dục thứ cấp hoặc không có kinh trước 16 tuổi bất kể sự hiện diện của sự tăng trưởng và phát triển bình thường với sự xuất hiện của các đặc điểm sinh dục thứ cấp. Bởi vì sụt cân, tập thể dục quá mức, và các rối loạn ăn uống có thể dẫn đến có kinh muộn, điều đặc biệt quan trọng là bác sĩ phải xác định chế độ ăn uống và mức độ hoạt động thể chất của bệnh nhân. Ngoài ra, các chất như amphetamine, cần sa, estrogen, và phenothiazine có thể cản trở sự bắt đầu của kinh nguyệt (Bảng 20.5).
Bảng 20.5: Các loại thuốc phổ biến có thể gây Vô kinh
| Tên gốc | |
|---|---|
| Amphetamine | |
| Thuốc chống loạn thần | |
| Benzodiazepine: | Diazepam, oxazepam |
| Dẫn xuất Benzamide | |
| Thuốc chẹn kênh canxi: | Nifedipine, verapamil, diltiazem |
| Cần sa | |
| Thuốc hóa trị | |
| Cimetidine | |
| Isoniazid | |
| Methyldopa | |
| Thuốc ức chế monoamine oxidase | |
| Opiate | |
| Phenothiazine | |
| Rauwolfia | |
| Reserpine | |
| Spironolactone | |
| Steroid: | Tuyến sinh dục, Estrogen, Progesterone |
| Hormone tuyến giáp | |
| Thioxanthenes | |
| Thuốc chống trầm cảm ba vòng |
Vô kinh nguyên phát là hiếm. Các nguyên nhân bao gồm loạn sản tuyến sinh dục (50%), rối loạn chức năng trục dưới đồi-tuyến yên (25%), các bất thường của đường ra (25%), và các tình trạng khác bao gồm tăng sản tuyến thượng thận bẩm sinh và hội chứng buồng trứng đa nang (5%). Ở những bệnh nhân bị vô kinh nguyên phát thực sự, bác sĩ phải loại trừ các quang sai nhiễm sắc thể và các dị tật sinh dục. Trong các trường hợp nghi ngờ suy buồng trứng, nên thực hiện phân tích nhiễm sắc thể của một phết tế bào niêm mạc miệng.
Tầm vóc thấp và cổ có màng nên gợi ý hội chứng Turner. Tuổi là một yếu tố quan trọng trong chẩn đoán. Ví dụ, một cô gái 15 tuổi chưa có kinh thường có kinh muộn, trong khi một cô gái 17 tuổi chưa bắt đầu có kinh được coi là bị vô kinh nguyên phát (Hình 20.3).
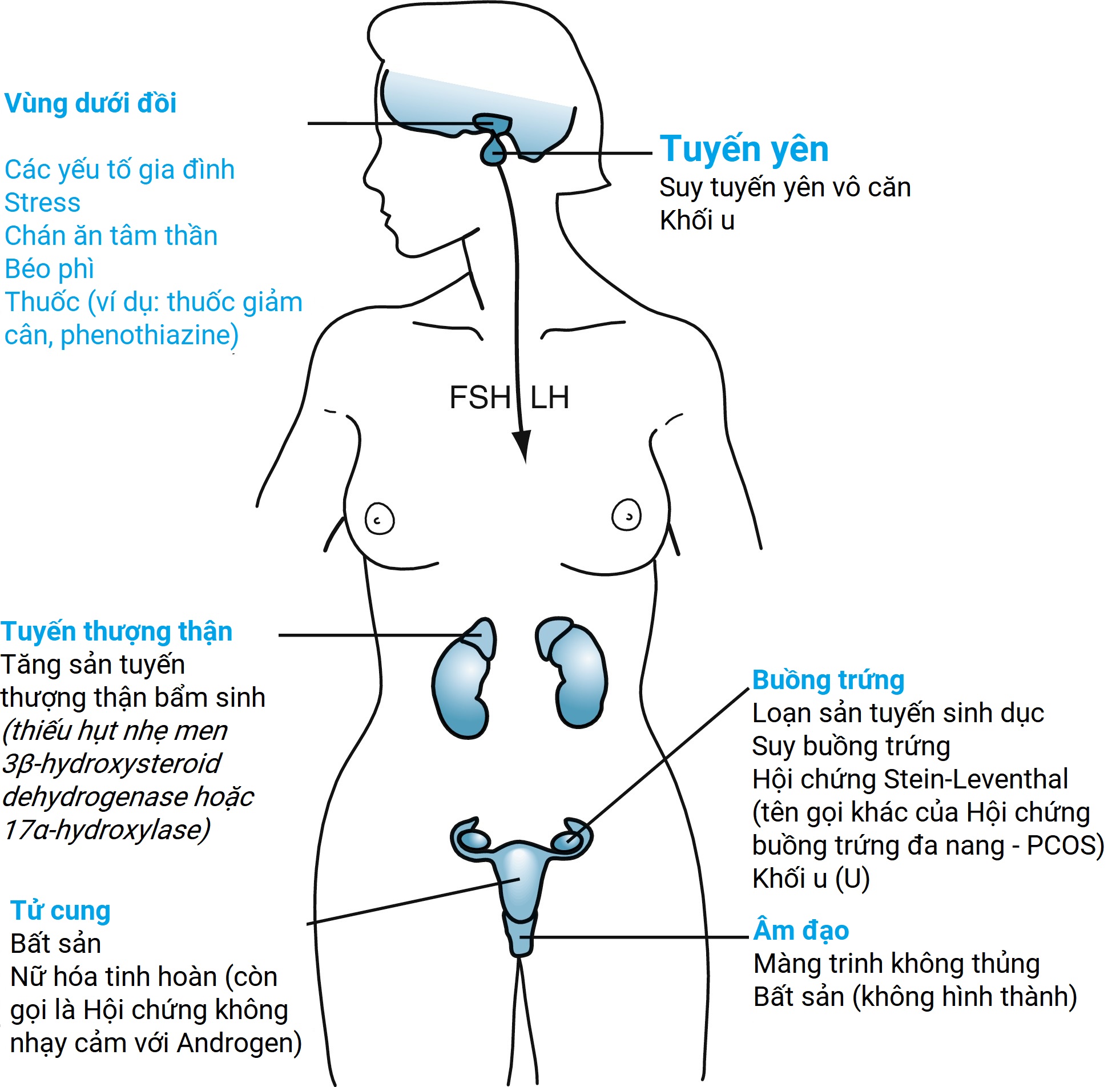
Hình 20.3 Các nguyên nhân có thể của vô kinh nguyên phát và dậy thì muộn. FSH, Hormone kích thích nang trứng; LH, hormone tạo hoàng thể.
Bệnh nhân bị vô kinh thứ phát (secondary amenorrhea) đã có kinh nhưng sau đó ngừng. Trong những năm sinh sản, nguyên nhân phổ biến nhất của vô kinh thứ phát là mang thai. Một sự mất cân bằng nội tiết có thể là một yếu tố liên quan, nhưng các khối u hiếm khi gây ra vô kinh thứ phát. Khi mang thai, cho con bú, và mãn kinh đã được loại trừ, các nguyên nhân phổ biến nhất là PCOS, suy buồng trứng, tăng prolactin máu, và vô kinh do vùng dưới đồi. Một phết tế bào âm đạo và đánh giá chất nhầy cổ tử cung sẽ giúp xác định xem có sản xuất estrogen buồng trứng hay không. Các xét nghiệm nội tiết khác nhau giúp xác định xem sản xuất progesterone buồng trứng có bình thường hay không và nồng độ androgen buồng trứng có bình thường hay tăng. Nếu một bệnh nhân bị vô kinh thứ phát có tiết sữa, một u tiết prolactin là có thể. Bảng 20.6 liệt kê các nguyên nhân khác nhau của vô kinh thứ phát.
Bảng 20.6: Các nguyên nhân có thể của Vô kinh Thứ phát
| Sản xuất Hormone Buồng trứng | ||
|---|---|---|
| Bình thường (theo chu kỳ) | Giảm (không theo chu kỳ) | Tăng (không theo chu kỳ) |
| Nồng độ gonadotropin cao | Nồng độ gonadotropin thấp hoặc bình thường | |
| Hội chứng Asherman. Phá hủy nội mạc tử cung. Nhiễm lao, sán máng. Do thầy thuốc (nạo, xạ trị) | Suy buồng trứng sớm. Cắt buồng trứng (phẫu thuật hoặc xạ trị) | Các sai lệch chức năng của trục dưới đồi-tuyến yên. Các yếu tố tâm lý. Các yếu tố dinh dưỡng. Các rối loạn nội tiết không phải tuyến sinh dục (tuyến giáp, tuyến thượng thận, tuyến tụy). Các nhiễm trùng toàn thân và các bệnh mạn tính. Các yếu tố dược lý (thuốc hướng thần, ức chế quá mức sau thuốc, nghiện ma túy). Bệnh hệ thần kinh trung ương (khối u hoặc chấn thương) |
Các nghiên cứu chẩn đoán hữu ích trong việc đánh giá vô kinh bao gồm, định lượng hormone trong máu và nước tiểu (FSH, hormone kích thích tuyến giáp, LH, prolactin), phân tích nhiễm sắc thể, thân nhiệt cơ bản, phết tế bào âm đạo, chụp cộng hưởng từ hoặc chụp cắt lớp vi tính hố yên (để điều tra giá trị prolactin tăng), và một xét nghiệm ngừng progesterone để xác định xem estrogen có được sản xuất hay không. Khám vùng chậu có thể tiết lộ các bất thường cấu trúc, chẳng hạn như màng trinh không thủng và vách ngăn âm đạo ngang. Siêu âm vùng chậu có thể phát hiện loạn sản tuyến sinh dục hoặc buồng trứng đa nang.
Các nguyên nhân ít phổ biến hơn của vô kinh bao gồm rối loạn dinh dưỡng và ăn kiêng nghiêm ngặt; các rối loạn toàn thân như lao, đái tháo đường, u tiết prolactin, suy giáp, và cường giáp; và các rối loạn tâm lý, bao gồm căng thẳng nghiêm trọng và chán ăn tâm thần.
Không rụng trứng mạn tính do cường androgen, bao gồm PCOS, nên bị nghi ngờ ở những phụ nữ trẻ béo phì có sự phát triển sinh dục bình thường, tăng huyết áp, và rậm lông. Họ có thể bị vô kinh thứ phát hoặc thiểu kinh. PCOS sớm có thể bao gồm chảy máu bất thường nghiêm trọng và nồng độ gonadotropin huyết thanh tăng. Bệnh nhân cũng có thể bị mụn trứng cá nặng. Tăng sản tuyến thượng thận bẩm sinh (khối u nam hóa) cũng biểu hiện bằng rậm lông và mụn trứng cá nặng.
Hình 20.4 Lược đồ quản lý đau bụng kinh. FSH, Hormone kích thích nang trứng; LH, hormone tạo hoàng thể.
Vô kinh thứ phát đã được báo cáo ở các vận động viên marathon nữ, một phát hiện có thể liên quan đến sự giảm rõ rệt tổng lượng mỡ cơ thể ở những phụ nữ này. Nó cũng đã được báo cáo ở các vận động viên bơi lội và vũ công ba lê vì cùng một lý do.
Hội chứng Asherman là vô kinh do phá hủy lớp đáy của nội mạc tử cung và dính sau khi nạo tử cung quá mức.
Chẩn đoán Phân biệt Rối loạn Kinh nguyệt
| Nguyên nhân | Cơ địa bệnh nhân | Tính chất triệu chứng | Các triệu chứng đi kèm | Các yếu tố khởi phát và làm nặng thêm | Thăm khám thực thể | Cận lâm sàng |
|---|---|---|---|---|---|---|
| Xuất huyết tử cung bất thường (nguyên nhân nội tiết tố) | Có thể xảy ra ở mọi lứa tuổi; 10% trường hợp xảy ra ở tuổi dậy thì. 50% trường hợp xảy ra trong độ tuổi từ 40 đến 50 | Thường do các chu kỳ không rụng trứng; chảy máu kinh nguyệt nhiều. Khoảng cách giữa các kỳ kinh có thể giảm | Chẩn đoán chỉ bằng phương pháp loại trừ | |||
| Chu kỳ không rụng trứng | Xảy ra bình thường ở 55% các cô gái trong năm đầu tiên có kinh | Độ dài chu kỳ không đều. Chảy máu không được báo trước hoặc đi kèm với các triệu chứng chủ quan | Béo phì. Bệnh tuyến thượng thận hoặc tuyến yên. Buồng trứng đa nang. Đái tháo đường. Suy dinh dưỡng. Bệnh mạn tính. Suy giáp. Phenothiazine hoặc opiate | Béo phì, tăng huyết áp, rậm lông, mụn trứng cá, và đôi khi đái tháo đường gợi ý PCOS | Thân nhiệt cơ bản một pha. Nồng độ progesterone huyết thanh không bao giờ vượt quá 5 ng/mL | |
| Chảy máu do ngừng Estrogen | Nguyên nhân phổ biến nhất của kinh nguyệt không đều trong những năm sinh sản, đặc biệt là ở tuổi vị thành niên và tiền mãn kinh | Chảy máu kéo dài, không đều, nhiều | Không đau | Sinh thiết nội mạc tử cung. FSH và LH huyết thanh. Xét nghiệm thai kỳ | ||
| Chảy máu do Estrogen xuyên thấu | Phụ nữ dùng thuốc tránh thai uống, phụ nữ bị PCOS | Rong huyết | Không đau | FSH/LH/estrogen huyết thanh, xét nghiệm thai kỳ | ||
| Chảy máu ngưỡng | Rong huyết | Thuốc tránh thai uống liều thấp | ||||
| Với nồng độ estrogen trên ngưỡng | Chảy máu kéo dài, không đều, nhiều | |||||
| Chảy máu do Progesterone xuyên thấu | Thuốc progestational liều cao | |||||
| Chảy máu do ngừng Progesterone | Progesterone tiêm bắp hoặc medroxyprogesterone acetate uống (Provera) như một xét nghiệm cho estrogen nội sinh | |||||
| Chu kỳ rụng trứng | Độ dài chu kỳ thường đều đặn. Ra máu hoặc chảy máu tiền kinh nguyệt. Đau bụng kinh | Mittelschmerz. Hội chứng tiền kinh nguyệt | Thân nhiệt cơ bản hai pha. Nồng độ progesterone huyết thanh > 3 ng/mL | |||
| Biến chứng thai kỳ | Tuổi sinh sản | Rong huyết trước xuất huyết ồ ạt (có thể nhìn thấy hoặc bị che giấu) | Trễ kinh. Ốm nghén. Đau vú | HCG huyết thanh. Siêu âm qua ngả âm đạo | ||
| Thai ngoài tử cung | Nguy cơ tăng với thai ngoài tử cung trước đó, viêm vòi trứng, thủ thuật ở vòi trứng trước đó, hoặc mang thai có DCTC | Vô kinh. Đầy vùng chậu hoặc bụng. Đau bụng (thường một bên). Có thể quy chiếu lên vai. Có thể có hoặc không có chảy máu âm đạo. Dịch tiết âm đạo có mủ | Mót rặn. Tăng tần suất hoặc tiểu gấp | Khối u phần phụ hoặc túi cùng. Tử cung bình thường hoặc hơi to. Kích thích phúc mạc | ||
| Trong thai kỳ trong tử cung | Chảy máu không đều do bong nhau thai hoặc phôi thai khỏi vị trí bám | |||||
| Sảy thai tự nhiên | Xuất huyết (đôi khi có cục máu đông) | Sốt. Dịch tiết âm đạo có mủ hoặc đau | ||||
| Lạc nội mạc tử cung (xem Chương 21) | Chảy máu nhẹ | Đau bụng kinh. Dịch tiết âm đạo có mủ. Đau lưng âm ỉ | Các khối cấy ghép có thể sờ thấy | Siêu âm vùng chậu. Nội soi ổ bụng | ||
| Ung thư nội mạc tử cung và cổ tử cung | Phụ nữ sau mãn kinh | Mức độ chảy máu có thể thay đổi | Dịch tiết âm đạo có mủ | Nong và nạo. Sinh thiết. Phết tế bào Papanicolaou | ||
| U xơ | Phụ nữ trong độ tuổi sinh sản | Chảy máu kinh nguyệt nhiều và đôi khi chảy máu giữa kỳ kinh. Chảy máu không đều | Tử cung to không đối xứng. U xơ cứng và không thay đổi. Cổ tử cung và u xơ thường di chuyển cùng nhau | Siêu âm vùng chậu | ||
| DCTC | Chảy máu kinh nguyệt nhiều | Dịch tiết cổ tử cung | DCTC | |||
| Viêm vòi trứng | Thường xảy ra trong những năm sinh sản | Chảy máu kinh nguyệt nhiều hoặc chảy máu nhẹ | Dịch tiết có mủ. Sốt. Đau bụng. Đau bụng kinh | Các dấu hiệu kích thích phúc mạc | ||
| Đưa dị vật vào âm đạo | Nguyên nhân phổ biến nhất của chảy máu âm đạo bất thường ở trẻ em | Dị vật | ||||
| Vô kinh | ||||||
| Nguyên phát | Ở các cô gái đến 17 tuổi; dậy thì muộn là nguyên nhân phổ biến nhất. Các cô gái 18 tuổi trở lên chưa có kinh (hiếm) | Suy dinh dưỡng nặng. Sụt cân. Tập thể dục gắng sức. Amphetamine. Phenothiazine. Cần sa. Các bất thường nội tiết và bẩm sinh. Các quang sai nhiễm sắc thể | Sự phát triển dậy thì bất thường. Các cơ quan sinh dục ngoài hoặc trong bất thường. Tầm vóc thấp | Phân tích nhiễm sắc thể | ||
| Thứ phát | Bệnh nhân đã có kinh và sau đó ngừng kinh | Mang thai. Mất cân bằng nội tiết. Các khối u. Cho con bú. Thuốc tránh thai uống. Vô kinh sau thuốc | Phết tế bào âm đạo và đánh giá chất nhầy cổ tử cung để xác định sản xuất estrogen buồng trứng và các nồng độ hormone khác. HCG huyết thanh | |||
| U tiết Prolactin | Tiết sữa | Nồng độ prolactin huyết thanh. CT/MRI hố yên |
CT, chụp cắt lớp vi tính; FSH, hormone kích thích nang trứng; DCTC, dụng cụ tránh thai trong tử cung; LH, hormone tạo hoàng thể; MRI, chụp cộng hưởng từ; PCOS, hội chứng buồng trứng đa nang.
Tài liệu tham khảo chọn lọc
- American College of Obstetricians and Gynecologists : ACOG Practice Bulletin No. 94: Medical management of ectopic pregnancy . Obstetrics and Gynecology 2008; 111: pp. 1479-1485.
- American College of Obstetricians and Gynecologists : ACOG Committee Opinion No. 426: The role of transvaginal ultrasonography in the evaluation of postmenopausal bleeding . Obstetrics and Gynecology 2009; 113: pp. 462-464.
- American College of Obstetricians and Gynecologists : Practice Bulletin No. 128: Diagnosis of abnormal uterine bleeding in reproductive-aged women . Obstetrics and Gynecology 2012; 120: pp. 197-206.
- Barnhart K.T.: Clinical practice: Ectopic pregnancy . New England Journal of Medicine 2009; 361: pp. 379-387.
- Committee A.C.O.G.: on Practice Bulletins–Gynecology. ACOG Practice Bulletin No. 108: Polycystic ovary syndrome . Obstetrics and Gynecology 2009; 114: pp. 936-949.
- Hill D.: Abnormal uterine bleeding: Avoid the rush to hysterectomy . Journal of Family Practice 2009; 58: pp. 136-142.
- Jamieson M.A.: Disorders of menstruation in adolescent girls . Pediatric Clinics of North America 2015; 62: pp. 943-961.
- Klein D.A., Poth M.A.: Amenorrhea: An approach to diagnosis and management . American Family Physician 2013; 87: pp. 781-788.
- Marsh C.A., Grimstad F.W.: Primary amenorrhea: Diagnosis and management . Obstetrical and Gynecological Survey 2014; 69: pp. 603-612.
- Matzkin E., Curry E.J., Whitlock K.: Female athlete triad: Past, present, and future . Journal of the American Academy of Orthopaedic Surgeons 2015; 23: pp. 424-432.
- Osayande A.S., Mehulic S.: Diagnosis and initial management of dysmenorrhea . American Family Physician 2014; 89: pp. 341-346.
- Setji T.L., Brown A.J.: Polycystic ovary syndrome: Update on diagnosis and treatment . American Journal of Medicine 2014; 127: pp. 912-919.
Bảng chú giải thuật ngữ Y học Anh – Việt (Chương 20)
| STT | Tên thuật ngữ tiếng Anh | Phiên âm (Tham khảo) | Nghĩa tiếng Việt |
|---|---|---|---|
| 1 | Menstrual Irregularities | /ˈmenstruəl ɪˌreɡjəˈlærətiz/ | Rối loạn kinh nguyệt |
| 2 | Abnormal bleeding | /æbˈnɔːrməl ˈbliːdɪŋ/ | Chảy máu bất thường |
| 3 | Perimenarchal | /ˌperiˈmenɑːrkəl/ | Quanh tuổi dậy thì |
| 4 | Perimenopausal | /ˌperiˌmenəˈpɔːzəl/ | Quanh mãn kinh |
| 5 | Menarche | /ˈmenɑːrki/ | Tuổi dậy thì (lần có kinh đầu tiên) |
| 6 | Menopause | /ˈmenəpɔːz/ | Mãn kinh |
| 7 | Spontaneous abortions | /spɒnˈteɪniəs əˈbɔːrʃənz/ | Sảy thai tự nhiên |
| 8 | Pregnancy complications | /ˈpreɡnənsi ˌkɒmplɪˈkeɪʃənz/ | Biến chứng thai kỳ |
| 9 | Polyps | /ˈpɒlɪps/ | Polyp |
| 10 | Dysfunctional uterine bleeding | /dɪsˈfʌŋkʃənl ˈjuːtəraɪn ˈbliːdɪŋ/ | Xuất huyết tử cung chức năng |
| 11 | Anovulatory cycles | /ænˌɒvjəˈleɪtəri ˈsaɪklz/ | Chu kỳ không rụng trứng |
| 12 | Neuroendocrinologic | /ˌnjʊəroʊˌendəˌkrɪnəˈlɒdʒɪk/ | Thần kinh-nội tiết |
| 13 | Cytologic studies | /ˌsaɪtəˈlɒdʒɪk ˈstʌdiz/ | Nghiên cứu tế bào học |
| 14 | Pituitary | /pɪˈtjuːɪtəri/ | Tuyến yên |
| 15 | Gonadotropins | /ˌɡoʊnədəˈtroʊpɪnz/ | Gonadotropin (Hormone hướng sinh dục) |
| 16 | Ovarian steroids | /oʊˈveriən ˈstɪərɔɪdz/ | Steroid buồng trứng |
| 17 | Endometrium | /ˌendoʊˈmiːtriəm/ | Nội mạc tử cung |
| 18 | Estrogen-withdrawal bleeding | /ˈestrədʒən wɪðˈdrɔːəl ˈbliːdɪŋ/ | Chảy máu do ngưng estrogen |
| 19 | Estrogen-breakthrough bleeding | /ˈestrədʒən ˈbreɪkθruː ˈbliːdɪŋ/ | Chảy máu do estrogen xuyên thấu |
| 20 | Progesterone-withdrawal bleeding | /proʊˈdʒestəroʊn wɪðˈdrɔːəl ˈbliːdɪŋ/ | Chảy máu do ngưng progesterone |
| 21 | Progesterone-breakthrough bleeding | /proʊˈdʒestəroʊn ˈbreɪkθruː ˈbliːdɪŋ/ | Chảy máu do progesterone xuyên thấu |
| 22 | Polycystic ovary syndrome (PCOS) | /ˌpɒliˈsɪstɪk ˈoʊvəri ˈsɪndroʊm/ | Hội chứng buồng trứng đa nang |
| 23 | Climacteric | /klaɪˈmæktərɪk/ | Giai đoạn tiền mãn kinh |
| 24 | Hyperplastic | /ˌhaɪpərˈplæstɪk/ | Tăng sản |
| 25 | Medroxyprogesterone acetate | /məˌdrɒksi proʊˈdʒestəroʊn ˈæsɪteɪt/ | Medroxyprogesterone acetate (Provera) |
| 26 | Progestational drug | /proʊdʒeˈsteɪʃənl drʌɡ/ | Thuốc có tác dụng progestin |
| 27 | Ovulation pain (mittelschmerz) | /ˌɒvjəˈleɪʃən peɪn (ˈmɪtəlʃmerts)/ | Đau rụng trứng |
| 28 | Premenstrual molimina | /priːˈmenstruəl məˈlɪmɪnə/ | Triệu chứng tiền kinh nguyệt |
| 29 | Dysmenorrhea | /ˌdɪsmenəˈriːə/ | Đau bụng kinh |
| 30 | Biphasic pattern | /baɪˈfeɪzɪk ˈpætərn/ | Kiểu hai pha |
| 31 | Monophasic pattern | /ˌmɒnoʊˈfeɪzɪk ˈpætərn/ | Kiểu một pha |
| 32 | Spinnbarkeit | /ˈʃpɪnbɑːrkaɪt/ | Khả năng co giãn của chất nhầy cổ tử cung |
| 33 | Maturation index | /ˌmætʃəˈreɪʃən ˈɪndeks/ | Chỉ số trưởng thành |
| 34 | Secretory endometrium | /ˈsiːkrətɔːri ˌendoʊˈmiːtriəm/ | Nội mạc tử cung chế tiết |
| 35 | Proliferative | /prəˈlɪfərətɪv/ | Tăng sinh |
| 36 | Menorrhagia | /ˌmenəˈreɪdʒiə/ | Rong kinh |
| 37 | Metrorrhagia | /ˌmetroʊˈreɪdʒiə/ | Rong huyết |
| 38 | Salpingitis | /ˌsælpɪnˈdʒaɪtɪs/ | Viêm vòi trứng |
| 39 | Uterine fibroids | /ˈjuːtəraɪn ˈfaɪbrɔɪdz/ | U xơ tử cung |
| 40 | Intrauterine contraceptive devices (IUDs) | /ˌɪntrəˈjuːtəraɪn ˌkɒntrəˈseptɪv dɪˈvaɪsɪz/ | Dụng cụ tránh thai trong tử cung (DCTC) |
| 41 | Exogenous estrogen therapy | /ɪkˈsɒdʒənəs ˈestrədʒən ˈθerəpi/ | Liệu pháp estrogen ngoại sinh |
| 42 | Breast buds | /brest bʌdz/ | Nụ vú |
| 43 | Pubic hairs | /ˈpjuːbɪk heərz/ | Lông mu |
| 44 | Axillary hairs | /ækˈsɪləri heərz/ | Lông nách |
| 45 | Physiologic leukorrhea | /ˌfɪziəˈlɒdʒɪk ˌluːkəˈriːə/ | Huyết trắng sinh lý |
| 46 | Adrenal and ovarian tumors | /əˈdriːnl ænd oʊˈveriən ˈtjuːmərz/ | Các khối u tuyến thượng thận và buồng trứng |
| 47 | Follicular and luteal cycles | /fəˈlɪkjələr ænd ˈluːtiəl ˈsaɪklz/ | Chu kỳ nang trứng và hoàng thể |
| 48 | Female athlete triad | /ˈfiːmeɪl ˈæθliːt ˈtraɪæd/ | Bộ ba vận động viên nữ |
| 49 | Bone mineral density | /boʊn ˈmɪnərəl ˈdensəti/ | Mật độ khoáng xương |
| 50 | Foreign bodies | /ˈfɒrɪn ˈbɒdiz/ | Dị vật |
| 51 | Primary and secondary amenorrhea | /ˈpraɪməri ænd ˈsekəndəri əˌmenəˈriːə/ | Vô kinh nguyên phát và thứ phát |
| 52 | Pelvic anatomy | /ˈpelvɪk əˈnætəmi/ | Giải phẫu vùng chậu |
| 53 | Primary and secondary dysmenorrhea | /ˈpraɪməri ænd ˈsekəndəri ˌdɪsmenəˈriːə/ | Đau bụng kinh nguyên phát và thứ phát |
| 54 | Anovulatory estrogen-withdrawal bleeding | /ænˌɒvjəˈleɪtəri ˈestrədʒən wɪðˈdrɔːəl ˈbliːdɪŋ/ | Chảy máu do ngưng estrogen không rụng trứng |
| 55 | Implantation bleeding | /ˌɪmplænˈteɪʃən ˈbliːdɪŋ/ | Chảy máu làm tổ |
| 56 | Ectopic pregnancy | /ekˈtɒpɪk ˈpreɡnənsi/ | Thai ngoài tử cung |
| 57 | Trophoblastic disease | /ˌtroʊfəˈblæstɪk dɪˈziːz/ | Bệnh nguyên bào nuôi |
| 58 | Placenta previa | /pləˈsentə ˈpriːviə/ | Nhau tiền đạo |
| 59 | Vasa previa | /ˈveɪsə ˈpriːviə/ | Mạch máu tiền đạo |
| 60 | Uterine atony | /ˈjuːtəraɪn ˈætəni/ | Đờ tử cung |
| 61 | Retained products | /rɪˈteɪnd ˈprɒdʌkts/ | Sót sản phẩm (sau sinh/sảy thai) |
| 62 | Adenomyosis | /ˌædənoʊmaɪˈoʊsɪs/ | Lạc nội mạc trong cơ tử cung |
| 63 | Constitutional diseases | /ˌkɒnstɪˈtjuːʃənl dɪˈziːzɪz/ | Bệnh toàn thân |
| 64 | Cushing’s disease | /ˈkʊʃɪŋz dɪˈziːz/ | Bệnh Cushing |
| 65 | Thrombocytopenia | /ˌθrɒmboʊˌsaɪtoʊˈpiːniə/ | Giảm tiểu cầu |
| 66 | Endometrial and cervical cancers | /ˌendoʊˈmiːtriəl ænd ˈsɜːrvɪkl ˈkænsərz/ | Ung thư nội mạc tử cung và cổ tử cung |
| 67 | Endometriosis | /ˌendoʊˌmiːtriˈoʊsɪs/ | Lạc nội mạc tử cung |
| 68 | Cul-de-sac mass | /ˈkʌldəsæk mæs/ | Khối u túi cùng |
| 69 | Tenesmus | /təˈnezməs/ | Mót rặn |
| 70 | Peritoneal irritation | /ˌperɪtəˈniːəl ˌɪrɪˈteɪʃən/ | Kích thích phúc mạc |
| 71 | Fibromyomas | /ˌfaɪbroʊmaɪˈoʊməz/ | U xơ cơ tử cung |
| 72 | Ovarian cyst | /oʊˈveriən sɪst/ | U nang buồng trứng |
| 73 | Adenomyoma | /ˌædənoʊmaɪˈoʊmə/ | U tuyến cơ |
| 74 | Salpingo-oophoritis | /sælˌpɪŋɡoʊˌoʊəfəˈraɪtɪs/ | Viêm vòi trứng-buồng trứng |
| 75 | Hydrosalpinx | /ˌhaɪdroʊˈsælpɪŋks/ | Ứ nước vòi trứng |
| 76 | Tubo-ovarian abscess | /ˈtjuːboʊ oʊˈveriən ˈæbses/ | Áp xe vòi trứng-buồng trứng |
| 77 | Ovarian endometriosis | /oʊˈveriən ˌendoʊˌmiːtriˈoʊsɪs/ | Lạc nội mạc tử cung buồng trứng |
| 78 | Endometritis | /ˌendoʊmɪˈtraɪtɪs/ | Viêm nội mạc tử cung |
| 79 | Tuberculous endometritis | /təˌbɜːrkjələs ˌendoʊmɪˈtraɪtɪs/ | Viêm nội mạc tử cung do lao |
| 80 | Sarcomatous degeneration | /sɑːrˈkoʊmətəs dɪˌdʒenəˈreɪʃən/ | Thoái hóa thành sarcoma |
| 81 | Sarcoma | /sɑːrˈkoʊmə/ | Sarcoma |
| 82 | Choriocarcinoma | /ˌkɔːrioʊˌkɑːrsɪˈnoʊmə/ | Ung thư nguyên bào nuôi |
| 83 | Hydatidiform mole | /ˌhaɪdəˈtɪdɪfɔːrm moʊl/ | Chửa trứng |
| 84 | Cervical erosions | /ˈsɜːrvɪkl ɪˈroʊʒənz/ | Loét cổ tử cung |
| 85 | Coagulopathy | /koʊˌæɡjəˈlɒpəθi/ | Bệnh đông máu |
| 86 | Fetal estrogen concentration | /ˈfiːtl ˈestrədʒən ˌkɒnsənˈtreɪʃən/ | Nồng độ estrogen của thai nhi |
| 87 | Senile endometritis | /ˈsiːnaɪl ˌendoʊmɪˈtraɪtɪs/ | Viêm nội mạc tử cung do tuổi già |
| 88 | Cervicitis | /ˌsɜːrvɪˈsaɪtɪs/ | Viêm cổ tử cung |
| 89 | Abruptio placentae | /əˈbrʌpʃioʊ pləˈsentaɪ/ | Nhau bong non |
| 90 | Galactorrhea | /ɡəˌlæktəˈriːə/ | Tiết sữa |
| 91 | Prolactinoma | /proʊˌlæktɪˈnoʊmə/ | U tiết prolactin |
| 92 | Hirsutism | /ˈhɜːrsʊtɪzəm/ | Rậm lông |
| 93 | Sonohysterography | /ˌsoʊnoʊˌhɪstəˈrɒɡrəfi/ | Siêu âm bơm nước buồng tử cung |
| 94 | Human chorionic gonadotropin (HCG) | /ˈhjuːmən ˌkɔːriˈɒnɪk ˌɡoʊnədəˈtroʊpɪn/ | Gonadotropin màng đệm người |
| 95 | Hemodynamic instability | /ˌhiːmoʊdaɪˈnæmɪk ˌɪnstəˈbɪləti/ | Bất ổn huyết động |
| 96 | Gestational sac | /dʒeˈsteɪʃənl sæk/ | Túi thai |
| 97 | Dyspareunia | /ˌdɪspəˈruːniə/ | Đau khi giao hợp |
| 98 | Idiopathic thrombocytopenic purpura | /ˌɪdioʊˈpæθɪk ˌθrɒmboʊˌsaɪtoʊˈpiːnɪk ˈpɜːrpjʊərə/ | Ban xuất huyết giảm tiểu cầu vô căn |
| 99 | Clear cell adenocarcinoma | /klɪər sel ˌædənoʊˌkɑːrsɪˈnoʊmə/ | Ung thư biểu mô tuyến tế bào sáng |
| 100 | Diethylstilbestrol (DES) | /daɪˌeθəlˈstɪlbestrɒl/ | Diethylstilbestrol (DES) |
| 101 | Coagulation defect | /koʊˌæɡjəˈleɪʃən ˈdiːfekt/ | Khiếm khuyết đông máu |
| 102 | Von Willebrand’s disease | /fɒn ˈvɪləbrændz dɪˈziːz/ | Bệnh von Willebrand |
| 103 | Leukemia | /luːˈkiːmiə/ | Bệnh bạch cầu |
| 104 | Primary amenorrhea | /ˈpraɪməri əˌmenəˈriːə/ | Vô kinh nguyên phát |
| 105 | Secondary sexual characteristics | /ˈsekəndəri ˈsekʃuəl ˌkærəktəˈrɪstɪks/ | Đặc điểm sinh dục thứ cấp |
| 106 | Eating disorders | /ˈiːtɪŋ dɪsˈɔːrdərz/ | Rối loạn ăn uống |
| 107 | Amphetamines | /æmˈfetəmiːnz/ | Amphetamine |
| 108 | Cannabis | /ˈkænəbɪs/ | Cần sa |
| 109 | Phenothiazines | /ˌfiːnoʊˈθaɪəziːnz/ | Phenothiazine |
| 110 | Gonadal dysgenesis | /ɡəˈnædl dɪsˈdʒenəsɪs/ | Loạn sản tuyến sinh dục |
| 111 | Hypothalamic-pituitary axis dysfunction | /ˌhaɪpoʊθəˈlæmɪk pɪˈtjuːɪtəri ˈæksɪs dɪsˈfʌŋkʃən/ | Rối loạn chức năng trục dưới đồi-tuyến yên |
| 112 | Outflow tract anomalies | /ˈaʊtfloʊ trækt əˈnɒməliz/ | Bất thường đường ra |
| 113 | Congenital adrenal hyperplasia | /kənˈdʒenɪtl əˈdriːnl ˌhaɪpərˈpleɪʒə/ | Tăng sản tuyến thượng thận bẩm sinh |
| 114 | Chromosomal aberrations | /ˌkroʊməˈsoʊməl ˌæbəˈreɪʃənz/ | Quang sai nhiễm sắc thể |
| 115 | Genital malformations | /ˈdʒenɪtl ˌmælfɔːrˈmeɪʃənz/ | Dị tật sinh dục |
| 116 | Buccal smear | /ˈbʌkl smɪər/ | Phết tế bào niêm mạc miệng |
| 117 | Turner’s syndrome | /ˈtɜːrnərz ˈsɪndroʊm/ | Hội chứng Turner |
| 118 | Secondary amenorrhea | /ˈsekəndəri əˌmenəˈriːə/ | Vô kinh thứ phát |
| 119 | Hyperprolactinemia | /ˌhaɪpərproʊˌlæktɪˈniːmiə/ | Tăng prolactin máu |
| 120 | Hypothalamic amenorrhea | /ˌhaɪpoʊθəˈlæmɪk əˌmenəˈriːə/ | Vô kinh do vùng dưới đồi |
| 121 | Progesterone withdrawal test | /proʊˈdʒestəroʊn wɪðˈdrɔːəl test/ | Xét nghiệm ngừng progesterone |
| 122 | Imperforate hymen | /ɪmˈpɜːrfərət ˈhaɪmən/ | Màng trinh không thủng |
| 123 | Transverse vaginal septum | /trænsˈvɜːrs vəˈdʒaɪnl ˈseptəm/ | Vách ngăn âm đạo ngang |
| 124 | Anorexia nervosa | /ˌænəˈreksiə nɜːrˈvoʊsə/ | Chán ăn tâm thần |
| 125 | Hyperandrogenic chronic anovulation | /ˌhaɪpərˌændroʊˈdʒenɪk ˈkrɒnɪk ænˌɒvjəˈleɪʃən/ | Không rụng trứng mạn tính do cường androgen |
| 126 | Oligomenorrhea | /ˌɒlɪɡoʊˌmenəˈriːə/ | Thiểu kinh |
| 127 | Asherman’s syndrome | /ˈæʃərmənz ˈsɪndroʊm/ | Hội chứng Asherman |
| 128 | Uterine curettage | /ˈjuːtəraɪn ˌkjʊərɪˈtɑːʒ/ | Nạo tử cung |
| 129 | Gonadotropin-releasing hormone (GnRH) | /ˌɡoʊnədəˈtroʊpɪn rɪˈliːsɪŋ ˈhɔːrmoʊn/ | Hormone giải phóng gonadotropin |
| 130 | Luteinizing hormone (LH) | /ˈluːtiənaɪzɪŋ ˈhɔːrmoʊn/ | Hormone tạo hoàng thể |
| 131 | Follicle-stimulating hormone (FSH) | /ˈfɒlɪkl ˈstɪmjəleɪtɪŋ ˈhɔːrmoʊn/ | Hormone kích thích nang trứng |
| 132 | Threshold bleeding | /ˈθreʃhoʊld ˈbliːdɪŋ/ | Chảy máu ngưỡng |
| 133 | Endometrial biopsy | /ˌendoʊˈmiːtriəl ˈbaɪɒpsi/ | Sinh thiết nội mạc tử cung |
| 134 | Serum progesterone level | /ˈsɪərəm proʊˈdʒestəroʊn ˈlevl/ | Nồng độ progesterone huyết thanh |
| 135 | International Federation of Gynecology and Obstetrics | /ˌɪntərˈnæʃənl ˌfedəˈreɪʃən əv ˌɡaɪnɪˈkɒlədʒi ænd əbˈstetrɪks/ | Liên đoàn Phụ khoa và Sản khoa Quốc tế |
| 136 | Pubertal events | /ˈpjuːbərtl ɪˈvents/ | Các sự kiện dậy thì |
| 137 | Height spurt | /haɪt spɜːrt/ | Đợt tăng chiều cao đột ngột |
| 138 | Anticholinergic drugs | /ˌæntiˌkoʊlɪˈnɜːrdʒɪk drʌɡz/ | Thuốc kháng cholinergic |
| 139 | Adnexal mass | /ædˈneksəl mæs/ | Khối u phần phụ |
| 140 | Purulent vaginal discharge | /ˈpjʊərʊlənt vəˈdʒaɪnl dɪsˈtʃɑːrdʒ/ | Dịch tiết âm đạo có mủ |
| 141 | Congestive dysmenorrhea | /kənˈdʒestɪv ˌdɪsmenəˈriːə/ | Đau bụng kinh sung huyết |
| 142 | Submucosal | /ˌsʌbmjuːˈkoʊsəl/ | Dưới niêm mạc |
| 143 | Extrusion | /ɪkˈstruːʒən/ | Đẩy ra |
| 144 | Reticulocyte count | /rɪˈtɪkjəloʊsaɪt kaʊnt/ | Số lượng hồng cầu lưới |
| 145 | Platelet count | /ˈpleɪtlət kaʊnt/ | Số lượng tiểu cầu |
| 146 | Coagulation studies | /koʊˌæɡjəˈleɪʃən ˈstʌdiz/ | Các nghiên cứu đông máu |
| 147 | Papanicolaou test | /ˌpæpəˈnɪkəlaʊ test/ | Xét nghiệm Papanicolaou (Pap smear) |
| 148 | Gram stain | /ɡræm steɪn/ | Nhuộm Gram |
| 149 | Transvaginal ultrasonography | /trænsˈvædʒɪnl ˌʌltrəsəˈnɒɡrəfi/ | Siêu âm qua ngả âm đạo |
| 150 | Uterine cavity | /ˈjuːtəraɪn ˈkævəti/ | Khoang tử cung |
| 151 | Basal body temperature | /ˈbeɪsl ˈbɒdi ˈtemprətʃər/ | Thân nhiệt cơ bản |
| 152 | Sella | /ˈselə/ | Hố yên |
| 153 | Overenthusiastic | /ˌoʊvərɪnˌθuːziˈæstɪk/ | Quá mức, quá nhiệt tình |
| 154 | Chromatin analysis | /ˈkroʊmətɪn əˈnæləsɪs/ | Phân tích nhiễm sắc chất |
| 155 | Webbed neck | /webd nek/ | Cổ có màng |
| 156 | Lactation | /lækˈteɪʃən/ | Cho con bú |
| 157 | Ovarian failure | /oʊˈveriən ˈfeɪljər/ | Suy buồng trứng |
| 158 | Androgen | /ˈændrədʒən/ | Androgen |
| 159 | Pituitary fossa | /pɪˈtjuːɪtəri ˈfɒsə/ | Hố yên |
| 160 | Virilizing tumor | /ˈvɪrəlaɪzɪŋ ˈtjuːmər/ | Khối u nam hóa |
| 161 | Oral contraceptives | /ˈɔːrəl ˌkɒntrəˈseptɪvz/ | Thuốc tránh thai uống |
| 162 | Endocrine dysfunction | /ˈendəkrɪn dɪsˈfʌŋkʃən/ | Rối loạn chức năng nội tiết |
| 163 | Adrenal | /əˈdriːnl/ | Tuyến thượng thận |
| 164 | Anticoagulants | /ˌæntikoʊˈæɡjələnts/ | Thuốc chống đông máu |
| 165 | Prostaglandin inhibitors | /ˌprɒstəˈɡlændɪn ɪnˈhɪbɪtərz/ | Thuốc ức chế prostaglandin |
| 166 | Testosterone | /tesˈtɒstəroʊn/ | Testosterone |
| 167 | Tricyclic antidepressants | /traɪˈsaɪklɪk ˌæntidɪˈpresənts/ | Thuốc chống trầm cảm ba vòng |
| 168 | Purulent discharge | /ˈpjʊərʊlənt dɪsˈtʃɑːrdʒ/ | Dịch tiết có mủ |
| 169 | Endocrine imbalance | /ˈendəkrɪn ɪmˈbæləns/ | Mất cân bằng nội tiết |
| 170 | Free testosterone | /friː tesˈtɒstəroʊn/ | Testosterone tự do |
| 171 | Dilatation and curettage | /ˌdaɪləˈteɪʃən ænd ˌkjʊərɪˈtɑːʒ/ | Nong và nạo |
| 172 | Hemorrhage | /ˈhemərɪdʒ/ | Xuất huyết |
| 173 | Gross hemorrhage | /ɡroʊs ˈhemərɪdʒ/ | Xuất huyết ồ ạt |
| 174 | Tubal implants | /ˈtjuːbl ˈɪmplænts/ | Phôi làm tổ ở vòi trứng |
| 175 | First trimester | /fɜːrst ˈtraɪmestər/ | Tam cá nguyệt thứ nhất |
| 176 | Ruptured ectopic pregnancies | /ˈrʌptʃərd ekˈtɒpɪk ˈpreɡnənsiz/ | Thai ngoài tử cung đã vỡ |
| 177 | Unruptured ectopic pregnancies | /ʌnˈrʌptʃərd ekˈtɒpɪk ˈpreɡnənsiz/ | Thai ngoài tử cung chưa vỡ |
| 178 | Lupus | /ˈluːpəs/ | Lupus |
| 179 | Congenital abnormalities | /kənˈdʒenɪtl ˌæbnɔːrˈmælətiz/ | Bất thường bẩm sinh |
| 180 | Threatened abortion | /ˈθretnd əˈbɔːrʃən/ | Dọa sảy |
| 181 | Spontaneous abortion | /spɒnˈteɪniəs əˈbɔːrʃən/ | Sảy thai tự nhiên |
| 182 | Induced abortion | /ɪnˈdjuːst əˈbɔːrʃən/ | Phá thai |
| 183 | Incomplete abortion | /ˌɪnkəmˈpliːt əˈbɔːrʃən/ | Sảy thai không hoàn toàn |
| 184 | Ectopic gestation | /ekˈtɒpɪk dʒeˈsteɪʃən/ | Thai ngoài tử cung |
| 185 | Gonadal | /ɡəˈnædl/ | Tuyến sinh dục |
| 186 | Chemotherapeutics | /ˌkiːmoʊˌθerəˈpjuːtɪks/ | Thuốc hóa trị |
| 187 | Rauwolfia | /raʊˈwʊlfiə/ | Rauwolfia |
| 188 | Reserpine | /ˈresərpiːn/ | Reserpine |
| 189 | Thioxanthenes | /ˌθaɪəˈzænθiːnz/ | Thioxanthenes |
| 190 | Hysteroscopy | /ˌhɪstəˈrɒskəpi/ | Nội soi buồng tử cung |
| 191 | Laparoscopy | /ˌlæpəˈrɒskəpi/ | Nội soi ổ bụng |
| 192 | Prolactin | /proʊˈlæktɪn/ | Prolactin |
| 193 | Thyroid-stimulating hormone (TSH) | /ˈθaɪrɔɪd ˈstɪmjəleɪtɪŋ ˈhɔːrmoʊn/ | Hormone kích thích tuyến giáp |
| 194 | Basal layer | /ˈbeɪsl ˈleɪər/ | Lớp đáy |
| 195 | Adhesions | /ədˈhiːʒənz/ | Dính |
| 196 | Pelvic inflammatory disease | /ˈpelvɪk ɪnˈflæmətɔːri dɪˈziːz/ | Bệnh viêm vùng chậu (PID) |
| 197 | Systemic disease | /sɪˈstemɪk dɪˈziːz/ | Bệnh toàn thân |
| 198 | Generalized bleeding disorders | /ˈdʒenərəlaɪzd ˈbliːdɪŋ dɪsˈɔːrdərz/ | Rối loạn chảy máu toàn thân |
| 199 | Thyroid disease | /ˈθaɪrɔɪd dɪˈziːz/ | Bệnh tuyến giáp |
| 200 | Uterine enlargement | /ˈjuːtəraɪn ɪnˈlɑːrdʒmənt/ | Tử cung to |
