CHẨN ĐOÁN PHÂN BIỆT CÁC TRIỆU CHỨNG THƯỜNG GẶP, ẤN BẢN THỨ 7
(Differential Diagnosis of Common Complaints, Seventh Edition)
Tác giả: Seller, Robert H., MD – Nhà xuất bản: Elsevier
Biên dịch: Ths.Bs. Lê Đình Sáng
Chương 6: Đau ngực
Robert H. Seller, MD; Andrew B. Symons, MD, MS
Đau ngực là một trong những triệu chứng thường gặp nhất của bệnh nhân người lớn, và gần 4% tổng số chẩn đoán tại phòng cấp cứu và 2% tổng số lượt khám bác sĩ là do đau ngực. Dù bệnh nhân có thừa nhận hay không, họ thường lo lắng rằng cơn đau này là do một loại bệnh tim nào đó. Do đó, bác sĩ phải nắm vững chẩn đoán phân biệt của đau ngực (Bảng 6.1). Các biến cố thảm khốc như hội chứng vành cấp, bóc tách động mạch chủ, thuyên tắc phổi, viêm màng ngoài tim, và vỡ thực quản phải được xem xét. Mặc dù bác sĩ phải nhận ra rằng việc không bỏ sót bất kỳ bệnh tim cấp tính nào là vì lợi ích của bệnh nhân, nhưng cũng cần thiết không kém là không được chẩn đoán sai hoặc suy luận không chính xác về bệnh tim, vì chẩn đoán sai như vậy có thể khiến một số bệnh nhân lo sợ một cách không phù hợp rằng họ mắc bệnh tim.
Bảng 6.1 Chẩn đoán Đau ngực
| Tình trạng | Điển hình | Không điển hình | Chóng mặt, Hoa mắt, Ngất | Nitrate | Nghe tim | Phức bộ QRS | Thay đổi đoạn ST–sóng T | Dấu hiệu ECG gắng sức | Triệu chứng tái tạo được tại giường |
|---|---|---|---|---|---|---|---|---|---|
| Bệnh tim mạch vành | +++ | + | Hiếm | ++++ | − đến +++ | Phổ biến | Phổ biến | +++ | − |
| Đau thắt ngực với động mạch vành bình thường | ++ | ++ | Hiếm | ++ | − | Thỉnh thoảng | Phổ biến | +++ | − |
| Bệnh cơ tim phì đại | +++ | + | ++ | + | − đến +++ Thay đổi | Phổ biến | Phổ biến | +++ | Hiếm |
| Sa van hai lá | + | +++ | ++ | + | − đến +++ Thay đổi | Hiếm | Phổ biến | ++ | Hiếm |
| Hội chứng tăng thông khí | + Hiếm | ++ | ++ | − | − | − | Hiếm | + | + |
| Bệnh thực quản | + (?) | +++ | − | + | − | − | − | − | − |
| Hội chứng rễ thần kinh | + | +++ | + | + (?) | − | − | − | − | +++ |
| Hội chứng thành ngực | − | +++ | − | − | − | − | − | − | +++ |
Các nguyên nhân phổ biến của đau ngực là đau thắt ngực; nhồi máu cơ tim; các tình trạng cơ xương khớp thành ngực (đặc biệt ở trẻ em), bao gồm viêm sụn sườn, đau cơ do sử dụng quá mức lành tính, đau xơ cơ, và đau quy chiếu; chấn thương; viêm khớp cổ-lưng; lo âu; trào ngược thực quản; co thắt thực quản; viêm màng phổi; và sa van hai lá (Bảng 6.2). Ngoài ra, nguyên nhân phổ biến nhất của đau ngực không do tim là trào ngược dạ dày-thực quản. Các nguyên nhân ít phổ biến hơn của đau ngực bao gồm hội chứng bắt giữ trước tim ở trẻ em, u phổi, hội chứng khí bị mắc kẹt, tăng áp động mạch phổi, thuyên tắc phổi, và viêm màng ngoài tim. Cocain cũng có liên quan đến nguyên nhân gây đau ngực không do chấn thương ở 14%–25% bệnh nhân tại các trung tâm đô thị. Bệnh nhân bị bệnh đường mật, bao gồm sỏi túi mật, viêm túi mật, và sỏi ống mật chủ, cũng có thể có biểu hiện đau ở ngực. Một bệnh nhân phàn nàn về đau ngực rát bỏng theo phân bố da nên được kiểm tra các tổn thương của herpes zoster (mặc dù cơn đau có thể xuất hiện trước khi có tổn thương).
Bảng 6.2 Các nguyên nhân gây đau ngực không do tim
| Hơi giống đau thắt ngực | Không điển hình của đau thắt ngực |
|---|---|
| Lo âu ᵃ | Lo âu ᵃ |
| Tăng áp động mạch phổi ᵃ | Viêm sụn sườn |
| Viêm thực quản, co thắt thực quản ᵃ | Viêm cơ không đặc hiệu |
| Viêm rễ thần kinh | |
| Viêm khớp cổ-lưng | |
| Viêm bao hoạt dịch | |
| Bệnh lý vai | |
| Viêm màng ngoài tim | |
| Viêm phổi | |
| Phình mạch | |
| Căng chướng đường tiêu hóa với khí bị mắc kẹt ᵃ | |
| Loét dạ dày tá tràng | |
| Bệnh túi mật ᵃ | |
| Thoát vị hoành hoặc cạnh thực quản ᵃ |
Cơ địa Bệnh nhân
Đau ngực do bệnh động mạch vành (CAD – coronary artery disease) hoặc các bệnh lý thực thể nghiêm trọng khác là hiếm gặp ở người trẻ tuổi. Ở trẻ em và thanh thiếu niên, đau ngực rất có thể là do hệ cơ xương khớp (ví dụ: căng cơ, chấn thương, sử dụng quá mức, bắt giữ trước tim, và viêm sụn sườn), một quá trình viêm (ví dụ: viêm màng phổi và hội chứng Tietze/viêm sụn sườn), hoặc một vấn đề tâm thần (ví dụ: lo âu, rối loạn chuyển dạng, và trầm cảm). Khi cơn đau có chất lượng tương tự như đau thắt ngực xảy ra ở trẻ em hoặc thanh thiếu niên, nên nghi ngờ viêm thực quản trào ngược, sa van hai lá, hoặc lạm dụng cocain. Mặc dù không phổ biến, viêm cơ tim và viêm màng ngoài tim cũng có thể gây đau ngực do tim ở trẻ em. Ngoài ra, hiếm khi, trẻ em có bất thường bẩm sinh của động mạch vành có thể bị đau do thiếu máu cục bộ. Mặc dù thuyên tắc phổi không phổ biến ở trẻ em, nhưng nên nghi ngờ ở bất kỳ bệnh nhân nào sau phẫu thuật, bất động, hoặc nằm liệt giường.
Phụ nữ có nguy cơ thuyên tắc phổi cao hơn nếu họ đang dùng thuốc tránh thai đường uống. Họ cũng có nhiều khả năng có các triệu chứng không điển hình hơn là đau ngực như là biểu hiện của thiếu máu cục bộ cơ tim. Những triệu chứng không điển hình này bao gồm đau lưng, đau cổ, chán ăn, buồn nôn, nôn, khó thở, và mệt mỏi nghiêm trọng. Hội chứng vành cấp và nhồi máu cơ tim cấp phổ biến hơn trong thai kỳ, đặc biệt ở phụ nữ lớn tuổi, và có lẽ liên quan đến xu hướng mang thai ở độ tuổi muộn hơn và những tiến bộ trong công nghệ sinh sản. Phụ nữ bị đau ngực điển hình và không có bằng chứng về CAD tắc nghẽn có khả năng bị rối loạn chức năng vi mạch vành.
Ở người lớn, bất kỳ nguyên nhân nào gây đau ngực đều có thể xảy ra. Một số bệnh nhân bị đau thành ngực sau phẫu thuật bắc cầu động mạch chủ-vành trong đó sử dụng mảnh ghép động mạch vú trong. Ở bệnh nhân lớn tuổi, CAD, viêm khớp cổ-lưng, khối u, viêm thực quản, và thuyên tắc phổi là những nguyên nhân phổ biến nhất.
Ở các vận động viên, đau ngực có thể bắt nguồn từ tim, phổi, hoặc thực quản, nhưng các nguyên nhân cơ xương khớp, chẳng hạn như viêm sụn sườn, căng cơ liên sườn, và gãy xương do mỏi, phải được xem xét một cách mạnh mẽ. Nguyên nhân cơ xương khớp có thể bắt nguồn từ các cấu trúc cân cơ, bề mặt khớp, xương sườn, hoặc xương ức. Cơn đau có thể do chấn thương trực tiếp, sử dụng quá mức, hoặc bệnh trào ngược dạ dày-thực quản (GERD), và hen suyễn cũng có thể do tập thể dục gây ra.
Tính chất Cơn đau
Mặc dù bác sĩ phải phân biệt đau ngực do tim với các loại đau khác, nhưng việc xác định xem cơn đau có nguồn gốc từ tim hay không là chưa đủ. Bệnh nhân bị đau có nguồn gốc từ tim nên được điều trị theo các hình thức khác nhau và có tiên lượng khác nhau tùy thuộc vào việc cơn đau của họ là do đau thắt ngực, đau thắt ngực Prinzmetal, bệnh cơ tim phì đại (HCM – hypertrophic cardiomyopathy), sa van hai lá, hay viêm màng ngoài tim. Một chẩn đoán chính xác thường có thể được thực hiện từ một bệnh sử chính xác. Khi khai thác bệnh sử đau ngực, người khám nên lưu ý năm đặc điểm sau của sự khó chịu: vị trí đau, chất lượng đau, thời gian đau, các yếu tố khởi phát hoặc làm nặng thêm cơn đau, và các yếu tố làm giảm nhẹ.
Các đặc điểm lâm sàng đặc biệt của đau thắt ngực là cơn đau có tính chất kịch phát (kéo dài từ 30 giây đến vài phút), âm ỉ, đè nén, bóp nghẹt, hoặc nhức nhối; nó khu trú sau xương ức; và có thể lan đến vùng trước tim, chi trên, cổ, hoặc hàm. Thuật ngữ “dấu hiệu chào của đau thắt ngực” (anginal salute) đề cập đến cách bệnh nhân nắm chặt tay đặt trên xương ức để mô tả cơn đau. Tuy nhiên, một số bệnh nhân không bị đau ngực và chỉ khó chịu ở cổ, cánh tay, hoặc hàm. Vị trí đau ở bệnh nhân đau thắt ngực cũng có thể rất khác nhau ở mỗi người, nhưng nó ít khác biệt trong các đợt tái phát ở cùng một bệnh nhân. Do đó, nếu bệnh nhân phàn nàn về đau ngực ở các vị trí khác nhau trong các đợt riêng biệt, cơn đau có lẽ không phải do đau thắt ngực. Đau có nguồn gốc từ đường mật hoặc thực quản có khả năng ở sau xương ức, trong khi đau do viêm màng ngoài tim có khả năng ở vùng trước tim.
Bệnh nhân đau thắt ngực mô tả cơn đau của họ là cảm giác căng tức, đè nén, hoặc nặng nề và không thường xuyên là cảm giác nóng rát. Cảm giác nóng rát tương đối không phổ biến và gợi ý khả năng viêm thực quản do loét dạ dày, là nguyên nhân bắt chước CAD thường gặp nhất. Hiếm khi, nếu có, cơn đau thắt ngực được mô tả là như dao đâm, nhói, hoặc châm chích. Mặc dù một số bệnh nhân mô tả cơn đau là “nhói”, họ thường có ý nói rằng nó có cường độ dữ dội hơn là chất lượng như dao đâm. Cơn đau do tăng áp động mạch phổi, thường xảy ra ở bệnh nhân hẹp van hai lá hoặc bệnh phổi nguyên phát, có thể không thể phân biệt được với cơn đau của đau thắt ngực. Cơn đau do tăng áp động mạch phổi thường được mô tả là đau sau xương ức, âm ỉ, đè nén. Nó được khởi phát bởi gắng sức và giảm đi khi nghỉ ngơi hoặc dùng nitroglycerin. Mặc dù cơn đau này có thể lan đến một trong hai cánh tay, nhưng nó thường lan đến cánh tay phải hơn. Bệnh nhân bị tăng áp động mạch phổi và CAD có thể bị đau ngực do tăng áp động mạch phổi, CAD, hoặc cả hai.
Nguyên nhân thường gặp nhất của đau ngực giống đau thắt ngực không do tim là rối loạn chức năng thực quản. Cơn đau này thường do trào ngược dạ dày-thực quản, mặc dù rối loạn vận động thực quản có thể là nguyên nhân ít thường xuyên hơn. Đau ngực âm ỉ, nhức nhối, hoặc nóng rát cũng có thể gặp ở những bệnh nhân bị tăng áp động mạch phổi, viêm khớp cổ-lưng, bệnh túi mật, thoát vị hoành hoặc cạnh thực quản, và sa van hai lá. Các yếu tố làm nặng thêm hoặc làm giảm nhẹ đi kèm là hữu ích nhất trong việc thiết lập chẩn đoán.
Các cơn đau nhói, châm chích, đặc biệt nếu chúng chỉ kéo dài vài giây, là đặc trưng hơn của lo âu, viêm sụn sườn, viêm khớp cổ-lưng, sa van hai lá, hội chứng thành ngực, viêm màng ngoài tim, và các quá trình viêm màng phổi. Vị trí đau thường không hữu ích trong việc phân biệt nguyên nhân gây đau ngực trong những tình trạng này, nhưng có một vài ngoại lệ. Ví dụ, đau ở một bên ngực, đặc biệt nếu nó trầm trọng hơn khi hô hấp, có nhiều khả năng là do viêm màng phổi. Đau khu trú ở khớp ức-sườn hoặc các khoang liên sườn cụ thể rất có thể là do viêm sụn sườn hoặc viêm cơ liên sườn. Cơn đau của hội chứng thành ngực có thể xảy ra khi tập thể dục hoặc nghỉ ngơi; đôi khi, nó xảy ra về đêm, và cơn đau có thể được mô tả là “châm chích”, “âm ỉ”, và “đè nén”. Dấu hiệu quan trọng nhất trong chẩn đoán hội chứng thành ngực là phát hiện ấn đau thành ngực khi thăm khám thực thể. Nó phổ biến hơn ở các vận động viên, và nó thường khu trú sau xương ức, ở vùng cạnh ức trái, gần vai, và trong khoang liên sườn thứ tư hoặc thứ năm bên trái (Hình 6.1). Cơn đau có tính chất tư thế, kiểu màng phổi, nhói, hoặc tái tạo được bằng cách sờ nắn báo hiệu một khả năng mắc bệnh tim thiếu máu cục bộ thấp hơn nhiều.
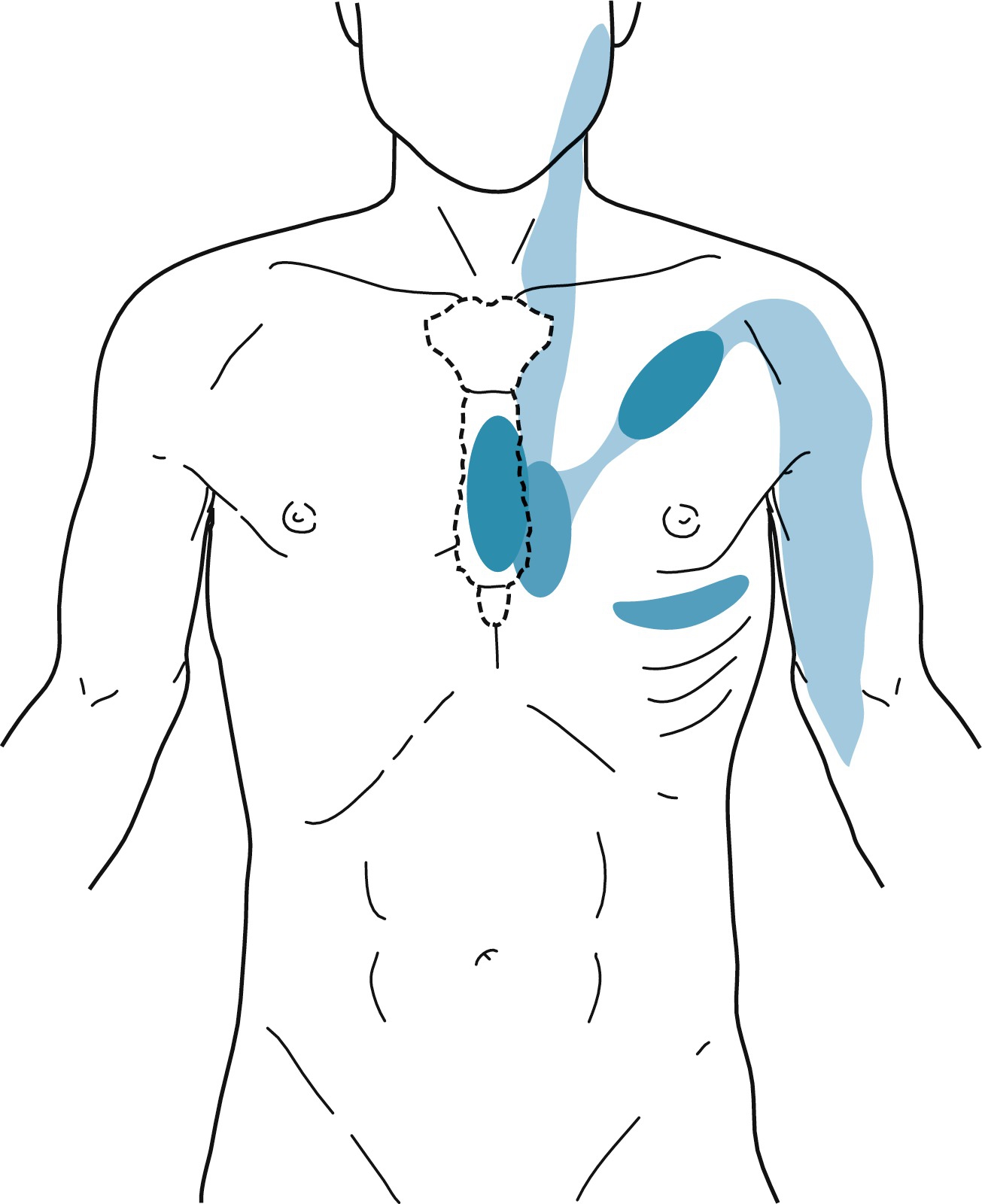
Hình 6.1: Các vùng của ngực trước nơi cơn đau tự phát thường được cảm nhận nhất và nơi có thể gây ra ấn đau được thể hiện bằng các sắc thái xanh dương. Các vùng màu xanh dương nhạt biểu thị sự lan tỏa của cơn đau.
Sự hiện diện của viêm khớp cổ-lưng hoặc viêm thực quản trào ngược không loại trừ khả năng đau ngực là do bệnh mạch vành. Bệnh nhân có thể mắc hai bệnh, mỗi bệnh đều góp phần gây ra đau ngực. Ví dụ, một bệnh nhân có thể bị đau do viêm thực quản cũng như đau do đau thắt ngực. Khi hai bệnh cùng tồn tại, bệnh nhân có thể phân biệt được hai loại đau ngực. Ví dụ, nếu được hỏi cẩn thận, một bệnh nhân có thể mô tả một cơn đau sau xương ức âm ỉ thường do tập thể dục gây ra và giảm đi bởi nitroglycerin nhưng không giảm bởi thuốc kháng axit cũng như một cơn đau sau xương ức âm ỉ khác lan đến cổ và cánh tay không giảm hoàn toàn bởi nitroglycerin nhưng đôi khi được cải thiện bởi thuốc kháng axit. Khi bệnh nhân này được khảo sát thêm, anh ta hoặc cô ta có thể mắc cả CAD và viêm thực quản trào ngược.
Các triệu chứng đi kèm
Mệt mỏi là triệu chứng khởi phát phổ biến nhất ở bệnh nhân lớn tuổi bị hội chứng vành cấp. Cơn đau do sa van hai lá đôi khi có thể không thể phân biệt được với cơn đau của CAD vì nó có thể xảy ra khi gắng sức và đôi khi có thể giảm đi bởi nitroglycerin. Thường xuyên hơn, đau ngực do sa van hai lá có các đặc điểm không điển hình của đau thắt ngực, điều này sẽ cảnh báo bác sĩ rằng cơn đau không có nguồn gốc từ mạch vành. Đau ngực do sa van hai lá thường xảy ra khi nghỉ ngơi. Mặc dù nó có thể kéo dài trong vài phút, nhưng nó cũng có thể kéo dài trong vài giờ. Ngoài ra, nó thường được mô tả là “châm chích” và không khu trú sau xương ức. Nó thường giảm đi khi nằm xuống; cơn đau của đau thắt ngực thường trở nên tồi tệ hơn khi nằm, cũng như cơn đau của viêm thực quản trào ngược. Nếu đau ngực không điển hình đi kèm với loạn nhịp tim (đặc biệt là nhịp nhanh) và choáng váng hoặc ngất, nên nghi ngờ sa van hai lá.
Bệnh nhân bị viêm phổi hoặc thuyên tắc phổi có thể bị đau ngực nhưng thường cũng có sốt, ho, hoặc ho ra máu. Bệnh nhân ho kéo dài hoặc dữ dội có thể bị đau ngực do chấn thương cơ liên sườn hoặc màng xương. Ấn đau thành ngực tại chỗ cũng thường có mặt.
Bệnh nhân bị HCM có thể bị đau thắt ngực điển hình, nhưng đau ngực của họ không nhất thiết là do CAD. Ở bệnh nhân bị HCM, triệu chứng phổ biến nhất là khó thở (thường do tập thể dục gây ra), thường xuất hiện trước khi phát triển đau ngực. Ở bất kỳ bệnh nhân nào bị đau thắt ngực có khó thở cùng tồn tại hoặc có trước, cần phải tìm kiếm cẩn thận HCM.
Khó thở có thể là triệu chứng duy nhất đi kèm với đau thắt ngực ở bệnh nhân bị thiếu máu cục bộ cơ tim do gắng sức.
Mặc dù cơn đau do viêm thực quản thường tương tự như cơn đau thắt ngực, nhưng các triệu chứng đi kèm rất hữu ích trong việc thiết lập chẩn đoán phân biệt. Cơn đau do viêm thực quản thường không liên quan đến gắng sức mà liên quan đến ăn quá no và nằm. Cơn đau thường đánh thức bệnh nhân vào ban đêm. Triệu chứng này hiếm gặp ở bệnh nhân đau thắt ngực trừ khi họ bị đau thắt ngực khi nằm. Ngược lại, bệnh nhân bị đau thắt ngực khi nằm thường bị suy tim sung huyết, và cơn đau của họ thường được khởi phát bởi gắng sức tối thiểu.
Đau ngực hoặc thượng vị giống như khó tiêu, nóng rát đã được chứng minh là xảy ra thường xuyên ở những bệnh nhân bị thiếu máu cục bộ cơ tim có biểu hiện đau ngực không phân biệt được.
Viêm khớp cổ-lưng có thể gây đau ngực. Cơn đau này hiếm khi giống với đau thắt ngực. Thường thì nó nhói và xuyên thấu, nhưng đôi khi nó có thể được mô tả là một sự khó chịu sâu, khoan, âm ỉ. Các đặc điểm chính của đau rễ thần kinh như sau:
- Đau khi cử động cơ thể
- Đau khi ho và hắt hơi
- Đau sau khi nằm lâu
Các cơn đau có thể xảy ra ở bất kỳ phần nào của ngực hoặc đai vai, có thể lan xuống cánh tay, và có thể ở hai bên hoặc một bên. Đau ngực có thể được khởi phát bằng cách cúi hoặc ưỡn quá mức cột sống trên hoặc cổ. Cơn đau thường không liên quan đến tập thể dục, thoáng qua, và do đó không thực sự giảm đi khi nghỉ ngơi.
Đau ngực đi kèm với viêm màng ngoài tim có thể là kiểu màng phổi hoặc nặng và ổn định.
Các yếu tố khởi phát và làm nặng thêm
Đau thắt ngực thường được khởi phát bởi gắng sức thể chất, căng thẳng cảm xúc, hoạt động tình dục, hoặc tiếp xúc với lạnh và đôi khi do ăn (xem Bảng 6.2). Đau thắt ngực Prinzmetal xảy ra khi nghỉ ngơi. Đau ngực do tăng áp động mạch phổi cũng do gắng sức gây ra.
Đau ngực do viêm thực quản trào ngược thường được khởi phát bởi ăn quá no và nằm. Nó thường đánh thức bệnh nhân vào ban đêm. Đau ngực do co thắt thực quản có thể được khởi phát bằng cách nuốt một số chất nhất định, đặc biệt là chất lỏng lạnh và bất cứ thứ gì kích thích sản xuất gastrin nội sinh. Do đó, đau ngực sau khi uống rượu nên gợi ý co thắt thực quản. Đau ngực khi tập thể dục như chạy bộ có thể do trào ngược thực quản chứ không phải đau thắt ngực. Trường hợp đầu được giảm bớt bằng thuốc kháng axit.
Nếu cơn đau trầm trọng hơn hoặc tái tạo được khi ấn vào vùng đau, viêm sụn sườn, hội chứng Tietze, gãy xương sườn, hội chứng thành ngực, và viêm cơ không đặc hiệu có nhiều khả năng hơn. Tái tạo hoặc làm trầm trọng thêm cơn đau khi ấn thành ngực thường không xảy ra ở bệnh nhân bị đau tim do thiếu máu cục bộ.
Mặc dù một vài bệnh nhân bị đau ngực do HCM có giảm đau với nitrate, nhưng cơn đau thường trầm trọng hơn và tiếng thổi thường tăng cường bởi nitroglycerin. Cũng như đau ngực đi kèm với khó thở nên cảnh báo bác sĩ về khả năng mắc HCM, đau ngực trầm trọng hơn bởi nitrate nên gợi ý HCM, cũng như choáng váng, chóng mặt, hoặc ngất đi kèm.
Trong các trường hợp đau ngực tái phát, đặc biệt ở người trẻ tuổi, nên nghi ngờ cocain.
Các yếu tố làm giảm nhẹ
Nitroglycerin thường làm giảm đau thắt ngực trong vòng 2–4 phút; chỉ nghỉ ngơi thường mang lại sự giảm đau trong vòng chưa đầy 10 phút. Thật không may, một phản ứng tích cực với nitroglycerin không xác nhận CAD là nguyên nhân gây đau. Nitroglycerin hoạt động chủ yếu bằng cách làm giãn cơ trơn. Nitroglycerin cũng có thể làm giảm đau ngực do viêm thực quản do loét dạ dày và co thắt thực quản, rối loạn vận động đường mật và sỏi túi mật, hội chứng khí bị mắc kẹt, tăng áp động mạch phổi, sa van hai lá, và, đôi khi, đau ngực do tâm thần kinh (xem Bảng 6.3).
Bảng 6.3 Định nghĩa Toàn cầu Sửa đổi Lần thứ Ba Hiện tại về Nhồi máu Cơ tim
| Loại | Ngưỡng của dấu ấn sinh học | Khung thời gian | Tiêu chí bổ sung cần thiết |
|---|---|---|---|
| Loại 1: Tự phát | Tăng hoặc giảm, với ít nhất một giá trị trên phân vị thứ 99 | Không có | Một trong những điều sau: Triệu chứng thiếu máu cục bộ. Thay đổi ST-T mới hoặc LBBB mới. Sóng Q bệnh lý mới trên ECG. Bằng chứng hình ảnh về mất mới cơ tim còn sống hoặc chuyển động thành. Xác định huyết khối nội mạch vành bằng chụp mạch hoặc tử thiết ᵃ |
| Loại 2: Mất cân bằng thiếu máu cục bộ | Tăng hoặc giảm, với ít nhất một giá trị trên phân vị thứ 99 | Không có | Các tiêu chí bổ sung tương tự như loại 1 |
| Loại 3: Tử vong do tim trước khi lấy dấu ấn sinh học | Không có | Không có | Tất cả những điều sau: Triệu chứng thiếu máu cục bộ cơ tim. Thay đổi ECG thiếu máu cục bộ mới hoặc LBBB mới. Tử vong do tim |
| Loại 4a: Sau can thiệp mạch vành qua da (PCI) | Một trong những điều sau: Một giá trị >5× phân vị thứ 99 với giá trị nền bình thường (< phân vị thứ 99) ᵃ. Tăng giá trị troponin > 20% so với nền ᵃ | Trong vòng 48 giờ sau PCI | Một trong những điều sau ᵃ: Triệu chứng thiếu máu cục bộ cơ tim. Thay đổi ECG thiếu máu cục bộ mới hoặc LBBB mới. Các dấu hiệu chụp mạch phù hợp với biến chứng thủ thuật. Bằng chứng hình ảnh về mất mới cơ tim còn sống hoặc chuyển động thành |
| Loại 4b: Huyết khối stent | Tăng hoặc giảm, với ít nhất một giá trị trên phân vị thứ 99 | Không có | Huyết khối stent được phát hiện bằng chụp mạch vành hoặc tử thiết trong bối cảnh thiếu máu cục bộ cơ tim |
| Loại 4c: Tái hẹp PCI | Tổn thương phức tạp với tăng hoặc giảm, với ít nhất một giá trị trên phân vị thứ 99, hoặc > 50% hẹp trên chụp mạch vành | Không có | Không có CAD tắc nghẽn đáng kể sau khi đặt stent hoặc nong thành công ban đầu hoặc hẹp động mạch vành với nong bóng (< 50%) |
| Loại 5: Sau phẫu thuật bắc cầu động mạch vành (CABG) | Một giá trị >10× phân vị thứ 99, với giá trị nền bình thường (< phân vị thứ 99) ᵃ | Trong vòng 48 giờ sau CABG | Một trong những điều sau: Sóng Q bệnh lý mới hoặc LBBB mới. Hẹp mới được ghi nhận bằng chụp mạch ở mảnh ghép hoặc động mạch vành tự thân mới. Bằng chứng hình ảnh về mất mới cơ tim còn sống hoặc bất thường vận động thành vùng mới |
CAD, Bệnh động mạch vành; ECG, điện tâm đồ; LBBB, block nhánh trái.
Cơn đau có thể do CAD gây ra nhưng không giảm đi bởi nitroglycerin. Cơn đau có thể quá dữ dội, hoặc nitroglycerin có thể đã hết hạn hoặc được dùng không đúng cách. Nếu các triệu chứng gợi ý CAD và nitroglycerin ngậm dưới lưỡi không mang lại sự giảm đau, bác sĩ nên xác định xem bệnh nhân có đang dùng thuốc đúng cách hay không. Một phương pháp hữu ích là lấy một mảnh giấy nhỏ, vo tròn thành kích thước của một viên nitroglycerin, và cho bệnh nhân đặt nó dưới lưỡi. Bệnh nhân nên được hướng dẫn làm những điều sau:
- Để nitroglycerin tan ra và giữ dưới lưỡi không nuốt.
- Mong đợi một cảm giác nóng, đỏ bừng.
- Giữ nước bọt dưới lưỡi cho đến khi cơn đau giảm đi. Tại thời điểm này, bệnh nhân có thể nuốt nước bọt hoặc nhổ nó ra.
Nghiệm pháp Valsalva cũng có thể giúp giảm đau thắt ngực nhanh chóng, nhưng nó thường không làm giảm đau ngực do HCM tắc nghẽn. Đôi khi, bệnh nhân bị HCM có thể giảm đau ngực bằng cách ngồi xổm, làm giảm tắc nghẽn đường ra. Việc giảm đau ngực của bệnh nhân bằng thuốc kháng axit gợi ý mạnh mẽ rằng sự khó chịu là do viêm thực quản trào ngược. Giảm đau ngực khi nằm gợi ý sa van hai lá. Giảm đau ngực khi xì hơi gợi ý khí bị mắc kẹt ở góc gan hoặc góc lách.
Thăm khám thực thể
Rất ít dấu hiệu thực thể có giá trị chẩn đoán đau thắt ngực. Nhịp tim nhanh xoang hoặc nhịp tim chậm xoang có thể trùng hợp với cơn đau thắt ngực. Các dấu hiệu của suy tim sung huyết ở bệnh nhân đau ngực gợi ý rằng cơn đau có lẽ là do thiếu máu cục bộ cơ tim. Nếu một cuộc khám cẩn thận được thực hiện trong một đợt đau tim do thiếu máu cục bộ cho thấy một khối phồng tâm thu có thể sờ thấy gần mỏm tim, một tiếng thứ hai tách đôi nghịch thường, một tiếng tim đầy tâm trương (S3 hoặc S4), hoặc một tiếng thổi hở van hai lá thoáng qua, bệnh tim thiếu máu cục bộ được gợi ý mạnh mẽ là nguyên nhân gây đau ngực. Tương tự, tăng huyết áp, bệnh võng mạc đái tháo đường, hoặc sự hiện diện của các biểu hiện ngoài da của xơ vữa động mạch như u vàng (xanthomas) làm tăng khả năng CAD là nguyên nhân gây đau ngực.
Ngồi xổm làm giảm tắc nghẽn đường ra thất trái và do đó làm giảm tiếng thổi giữa tâm thu đặc trưng của HCM. Tiếng thổi tâm thu của HCM tăng lên khi bệnh nhân ở tư thế đứng và trong nghiệm pháp Valsalva. Loạn nhịp nhĩ và thất phổ biến ở HCM và đôi khi có thể là biểu hiện sớm nhất. Ấn đau thành ngực khi sờ nắn hoặc nghe thấy tiếng cọ màng ngoài tim hoặc màng phổi gợi ý tương ứng một vấn đề cơ xương khớp màng ngoài tim hoặc màng phổi. Tương tự, ấn đau thượng vị khi sờ nắn gợi ý một nguyên nhân tiêu hóa, đặc biệt ở trẻ em và thanh thiếu niên có biểu hiện đau ngực.
Ấn đau ở vùng đau tự phát, đặc biệt nếu chất lượng của cơn đau có thể được tái tạo bằng cách ấn vào khu vực đó, gợi ý mạnh mẽ hội chứng thành ngực. Một số động tác nhất định (ví dụ: gập cánh tay theo chiều ngang, cử động chủ động và thụ động của cánh tay, đầu, và ngực, và nghiệm pháp “gà gáy”) cũng có thể gây ra cơn đau của hội chứng thành ngực. Sa van hai lá được gợi ý bằng cách nghe thấy tiếng click giữa tâm thu, tiếng thổi cuối tâm thu, hoặc cả hai. Bệnh nhân có thể bị sa van hai lá với các dấu hiệu nghe tim không có hoặc thoáng qua.
Cận lâm sàng
Các dấu hiệu của điện tâm đồ (ECG – electrocardiogram) lúc nghỉ có thể bình thường ở 50% bệnh nhân bị CAD được xác nhận bằng chụp mạch. Một ECG bất thường và các giá trị troponin tăng cao được lấy trong một đợt đau ngực có nhiều khả năng là bất thường. Nồng độ troponin siêu nhạy nối tiếp (SHST) hiện được coi là tiêu chuẩn chăm sóc. Do độ nhạy cao và độ đặc hiệu giảm, SHST chủ yếu nên được sử dụng để loại trừ nhồi máu cơ tim (MI) cấp tính. Ngoài ra, nồng độ SHST đã cho thấy nhiều trường hợp đau thắt ngực không ổn định và hội chứng vành cấp. Giá trị troponin thường tăng trong vòng 2–3 giờ sau một cơn MI cấp và vẫn tăng trong khoảng 10–14 ngày, cho phép chẩn đoán muộn MI. Khoảng 80% bệnh nhân bị MI cấp có giá trị troponin tăng trong vòng 2 đến 3 giờ sau biến cố (Bảng 6.3). Isoenzyme myocardial-B (MB) của creatinine kinase (CK-MB) cũng có thể được sử dụng trong chẩn đoán MI cấp. Chất này thường tăng trong vòng 4–6 giờ sau biến cố nhưng có thể mất đến 12 giờ ở một số bệnh nhân. Các giá trị thường trở lại bình thường trong vòng 36–48 giờ. Điều này có nghĩa là CK-MB không thể được sử dụng để chẩn đoán muộn MI (như troponin); tuy nhiên, nó có thể được sử dụng để chẩn đoán tái nhồi máu hoặc mở rộng nhồi máu. Do độ nhạy, độ đặc hiệu tăng, và sự tăng nhanh, nồng độ SHST được ưu tiên hơn CK-MB để chẩn đoán MI cấp.
Siêu âm tim gắng sức và chụp cắt lớp vi tính (CT) mạch vành đã tăng cường đáng kể khả năng chẩn đoán CAD bằng các xét nghiệm không xâm lấn. Chụp mạch vành có vai trò trong việc quản lý bệnh nhân bị MI cấp có ST chênh lên và ở bệnh nhân bị đau ngực ổn định mạn tính. Ngoài ra, nó nên được dành riêng cho những bệnh nhân mà đau thắt ngực không được kiểm soát đầy đủ bằng thuốc và ở những người mà hẹp thân chung động mạch vành trái hoặc bệnh đa nhánh được gợi ý bằng xét nghiệm gắng sức. Theo dõi pH thực quản 24 giờ lưu động và nội soi trên rất hữu ích trong chẩn đoán viêm thực quản trào ngược, trong khi một liệu trình 14 ngày của thuốc ức chế bơm proton nhạy hơn, đặc hiệu hơn, và hiệu quả về chi phí hơn.
ECG trong sa van hai lá có thể cho thấy những thay đổi tương tự như trong CAD. Các thay đổi ECG, nếu có, thường bao gồm chênh xuống đoạn ST và đảo ngược sóng T hoặc các bất thường ở các chuyển đạo II, III, và AVF, cũng như đôi khi ở các chuyển đạo trước tim.
Các dấu hiệu ECG thường bất thường ở bệnh nhân bị HCM tắc nghẽn, mặc dù có thể có ECG bình thường. Các bất thường ECG phổ biến nhất là những bất thường chỉ ra phì đại thất trái và các khiếm khuyết dẫn truyền trong thất và các thay đổi đoạn ST–sóng T không đặc hiệu. Các dấu hiệu ECG (bất thường sóng P) hữu ích nhất trong chẩn đoán HCM là những dấu hiệu thường không thấy ở bệnh nhân bị CAD. Những bất thường sóng P này gợi ý giãn nhĩ phổ biến ở bệnh nhân bị HCM và không phổ biến ở bệnh nhân bị CAD. Một hình ảnh ECG của nhồi máu xuyên thành (sóng Q ở các chuyển đạo trước vách hoặc dưới) cũng có thể thấy ở một số bệnh nhân bị HCM.
Siêu âm tim là nghiên cứu được ưu tiên để chẩn đoán cả sa van hai lá và HCM tắc nghẽn. Chụp CT xoắn ốc ngực là nghiên cứu được ưu tiên để chẩn đoán thuyên tắc phổi.
Bởi vì phụ nữ thường có các triệu chứng không điển hình của CAD, cần phải có một chỉ số nghi ngờ cao hơn, và những người có nguy cơ trung bình nên được đánh giá bằng nồng độ SHST và các nghiên cứu không xâm lấn như xạ hình hạt nhân và siêu âm tim gắng sức. Bệnh vi mạch được gợi ý (đặc biệt ở phụ nữ) bởi kết quả xét nghiệm gắng sức dương tính cùng với các dấu hiệu chụp mạch vành âm tính.
Một liệu trình ngắn của thuốc ức chế bơm proton và nội soi thực quản là hữu ích nhất trong chẩn đoán GERD.
Các chẩn đoán ít gặp cần cân nhắc
Cơn đau do viêm sụn sườn và đau sụn sườn thường khu trú ở khớp ức-sườn. Cơn đau có thể liên tục hoặc trầm trọng hơn khi cử động thành ngực, bao gồm cả cử động hô hấp. Bác sĩ có thể xác nhận chẩn đoán bằng cách ấn vào vùng đau, do đó tái tạo cơn đau.
Đau thắt ngực do cổ, còn được gọi là đau thắt ngực giả, là một nguyên nhân hiếm gặp của đau ngực và có chất lượng, vị trí, và sự lan tỏa tương tự như đau thắt ngực. Cơn đau không do gắng sức gây ra mà thường được khởi phát bởi cử động cổ, hắt hơi, hoặc ho và trầm trọng hơn khi nghiêng đầu sang bên. Chẩn đoán được xác nhận bằng cách tìm thấy bệnh lý đĩa đệm cổ trên chụp cộng hưởng từ.
Hội chứng khí bị mắc kẹt (khí bị mắc kẹt ở góc gan hoặc góc lách) được gợi ý bởi tiền sử đau ngực khi bệnh nhân cúi người ở eo hoặc mặc quần áo chật. Cơn đau có thể trầm trọng hơn khi cúi, gập đùi vào ngực, hoặc sờ nắn đại tràng. Cơn đau có thể giảm đi khi xì hơi hoặc dùng nitroglycerin ngậm dưới lưỡi.
Cơn đau do tăng áp động mạch phổi có thể không thể phân biệt được với cơn đau của đau thắt ngực và các nguyên nhân khác gây đau thành ngực do tập thể dục. Nó cũng có thể giảm đi bởi nitroglycerin ngậm dưới lưỡi. Nên nghi ngờ ở bệnh nhân hẹp van hai lá hoặc các nguyên nhân khác gây tăng áp động mạch phổi, bệnh phổi, tiếng thứ hai ở phổi mạnh, hoặc các dấu hiệu ECG của bệnh nhĩ phải (sóng P nhọn) hoặc quá tải thất phải. Cơn đau của thuyên tắc phổi trong giai đoạn cấp có thể do tăng áp động mạch phổi. Sau đó, cơn đau liên quan đến nhồi máu phổi với viêm màng phổi đi kèm. Cơn đau thường không liên quan đến tập thể dục và có xu hướng trở nên liên tục hơn (thường có thành phần kiểu màng phổi) ở các giai đoạn sau.
Bệnh da và vú hiếm khi gây đau ngực. Thông thường, chúng biểu hiện với sưng, đỏ, sốt, viêm mạch bạch huyết, nổi hạch, và ấn đau khi sờ nắn.
Viêm màng ngoài tim nên được nghi ngờ ở bệnh nhân bị đau ngực liên tục đi kèm với các thay đổi ECG lan tỏa. Cơn đau này có xu hướng trầm trọng hơn khi thay đổi tư thế. Tiếng cọ màng ngoài tim xác nhận chẩn đoán.
Các khối u phổi và trung thất thường biểu hiện bằng đau ngực, có xu hướng liên tục, đặc biệt ở các giai đoạn sau. Bất cứ khi nào chẩn đoán đau ngực không rõ ràng, đặc biệt ở bệnh nhân người lớn, người khám nên chụp X-quang ngực để tìm các khối u có thể có.
Chẩn đoán Phân biệt Đau ngực
| Tình trạng | Cơ địa bệnh nhân | Tính chất cơn đau | Các triệu chứng đi kèm | Các yếu tố khởi phát và làm nặng thêm | Các yếu tố làm giảm nhẹ | Thăm khám thực thể | Cận lâm sàng |
|---|---|---|---|---|---|---|---|
| Đau thắt ngực | Người lớn | Nhức nhối, âm ỉ, căng tức, dữ dội, đè nén. Thường không nhói hoặc châm chích. Sau xương ức | Phụ nữ có nhiều khả năng có các triệu chứng không điển hình như đau lưng, buồn nôn, và mệt mỏi | Gắng sức. Tiếp xúc lạnh. Căng thẳng cảm xúc | Nitroglycerin. Nghỉ ngơi. Nghiệm pháp Valsalva | Nhịp tim nhanh xoang, nhịp tim chậm xoang, hoặc khối phồng tâm thu ở mỏm tim trùng hợp với cơn đau. U vàng. Các dấu hiệu suy tim | ECG gắng sức. Chụp động mạch vành. Các xét nghiệm phóng xạ hạt nhân. Siêu âm tim gắng sức |
| Đau thắt ngực biến thể (Prinzmetal) | Người lớn | Nhức nhối, âm ỉ, căng tức, dữ dội, đè nén. Thường không nhói hoặc châm chích. Sau xương ức | Thường xảy ra khi nghỉ ngơi hoặc vào ban đêm | Nitroglycerin. Nghỉ ngơi | ECG trong cơn đau. Chụp động mạch vành | ||
| Bệnh trào ngược dạ dày-thực quản | Mọi lứa tuổi | Nóng rát. Căng tức. Có thể giống hệt cơn đau thắt ngực | Ợ nóng, ợ chua | Ăn quá no. Nằm (có thể thức giấc). Đôi khi do gắng sức | Thuốc kháng axit. Thuốc ức chế bơm proton | Nội soi thực quản. Theo dõi pH thực quản lưu động. Liệu trình ngắn thuốc ức chế bơm proton liều cao | |
| Co thắt thực quản | Đặc biệt là người lớn béo phì | Có thể có chất lượng giống hệt đau thắt ngực | Thường do uống rượu hoặc chất lỏng lạnh | Đôi khi giảm bởi nitroglycerin | Đo áp lực thực quản | ||
| Sa van hai lá | Mọi lứa tuổi | Thường không ở sau xương ức. Thường có chất lượng châm chích. Có thể kéo dài vài giờ. Không điển hình của đau thắt ngực | Hồi hộp. Loạn nhịp tim. Thường xảy ra khi nghỉ ngơi. Ngất | Thuốc chẹn beta. Nằm | Tiếng click/thổi cuối tâm thu | Siêu âm tim. Tâm thanh đồ | |
| Bệnh cơ tim phì đại | Mọi lứa tuổi | Cơn đau có thể tương tự như đau thắt ngực | Khó thở. Loạn nhịp tim. Choáng váng | Cơn đau có thể trầm trọng hơn bởi nitroglycerin | Thuốc chẹn beta. Ngồi xổm | Tiếng thổi tăng cường bởi nitroglycerin và nghiệm pháp Valsalva. Giảm khi ngồi xổm | Siêu âm tim |
| Viêm cơ liên sườn | Mọi lứa tuổi nhưng phổ biến hơn ở trẻ em và vận động viên | Có thể có chất lượng châm chích | Có thể tăng cường khi hít vào | Ấn đau khu trú khi sờ nắn. Không có tiếng cọ màng phổi | |||
| Viêm sụn sườn | Ho dữ dội | “Nẹp” vùng ấn đau | |||||
| Viêm khớp cổ-lưng | Người lớn | Có thể nhói hoặc châm chích. Thời gian chỉ vài giây | Có thể do một số cử động nhất định (ví dụ: các bài tập cổ và vặn mình). Không liên quan đến căng thẳng | X-quang cột sống cổ-lưng | |||
| Thuyên tắc phổi | Thường là người lớn | Nhói, dữ dội, thường kiểu màng phổi | Thở nhanh. Ho ra máu | Bất động kéo dài. Thuốc tránh thai đường uống, đặc biệt ở người hút thuốc | Huyết khối tĩnh mạch sâu. Thở nhanh. Tím tái tối thiểu | CT xoắn ốc. Xét nghiệm D-dimer. Xạ hình thông khí/tưới máu. Chụp động mạch phổi | |
| Viêm phổi | Sốt. Ho | Tiếng dê kêu. Gõ đục | |||||
| Hội chứng thành ngực | Người lớn. Phổ biến hơn ở vận động viên | Thường nhói và châm chích. Thoáng qua | Có thể trầm trọng hơn khi nằm và ở một số tư thế nhất định | Ấn đau tại chỗ khi sờ nắn. Nghiệm pháp “gà gáy” có thể khởi phát cơn đau | |||
| Viêm màng ngoài tim | Mọi lứa tuổi | Nhói hoặc âm ỉ. Kéo dài | Sốt. Nhiễm virus gần đây | Tiếng cọ màng ngoài tim | ECG. Siêu âm tim. Công thức máu toàn phần | ||
| Nhồi máu cơ tim | Người lớn | Dữ dội. Nghiền nát. Vùng trước tim. Kéo dài | Vã mồ hôi. Mệt mỏi. Buồn nôn | Không giảm bởi nitroglycerin | Troponin tim. ECG. Nồng độ CK-MB nối tiếp. Các nghiên cứu phóng xạ hạt nhân | ||
| Hội chứng khí bị mắc kẹt | Mọi lứa tuổi. Thường béo phì | Âm ỉ, nhức nhối | Đầy hơi | Trầm trọng hơn khi cúi và mặc quần áo chật | Xì hơi. Nitroglycerin | Gập đùi và sờ nắn đại tràng có thể gây đau | Khí ở góc gan hoặc góc lách trên X-quang |
CBC, Công thức máu toàn phần; CT, Chụp cắt lớp vi tính; ECG, Điện tâm đồ.
Tài liệu tham khảo chọn lọc
- Braunwald E., Morrow D.A.: Unstable angina: Is it time for a requiem? . Circulation 2013; 127: pp. 2452-2455.
- Chambers J., Bass C.: Atypical chest pain: Looking beyond the heart . QJM 1998; 91: pp. 239-244.
- Eden B.M.: Chest pain in women: What’s the difference? . Nurse Practitioner 2008; 33: pp. 24-34.
- Fass R., Achem S.R.: Non-cardiac chest pain: Diagnostic evaluation . Diseases of the Esophagus 2012; 25: pp. 89-101.
- Fraker T., Fihn S.: 2002 Chronic Stable Angina Writing Committee, et al. 2007 chronic angina focused update of the ACC/AHA 2002 guidelines for the management of patients with chronic stable angina: A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines Writing Group to develop the focused update of the 2002 guidelines for the management of patients with chronic stable angina . Journal of the American College of Cardiology 2007; 50: pp. 2264-2674.
- Goldberg A., Litt H.I.: Evaluation of the patient with acute chest pain . Radiologic Clinics of North America 2010; 48: pp. 745-755.
- Gumbiner C.H.: Precordial catch syndrome . Southern Medical Journal 2003; 96: pp. 38-41.
- Hendel R.C., Berman D.S., Di Carli M.F., et al.: ACCF/ASNC/ACR/AHA/ASE/SCCT/SCMR/SNM 2009 appropriate use criteria for cardiac radionuclide imaging: A report of the American College of Cardiology Foundation Appropriate Use Criteria Task Force, the American Society of Nuclear Cardiology, the American College of Radiology, the American Heart Association, the American Society of Echocardiography, the Society of Cardiovascular Computed Tomography, the Society for Cardiovascular Magnetic Resonance, and the Society of Nuclear Medicine . Circulation 2009; 119: pp. e561-e587.
- Jones J.H., Weir W.B.: Cocaine-induced chest pain . Clinics in Laboratory Medicine 2006; 26: pp. 127-146.
- Katz P.O.: Approach to the patient with unexplained chest pain . Seminars in Gastrointestinal Disease 2001; 12: pp. 38-45.
- Lauer M.S.: What is the best test for a patient with classic angina? . Cleveland Clinic Journal of Medicine 2007; 74: pp. 123-126.
- Limacher M., Handberg E.: Evaluating women with chest pain for the diagnosis of coronary artery disease . Disease-a-Month 2002; 48: pp. 647-658.
- McConaghy J.R., Oza R.S.: Outpatient diagnosis of acute chest pain in adults . American Family Physician 2013; 87: pp. 177-182.
- Owens T.R.: Chest pain in the adolescent: State of the art reviews . Adolescent Medicine 2001; 12: pp. 95-105.
- Pandak W.M., Arezo S., Evett S., et al.: Short course of omeprazole: A better first approach to noncardiac chest pain than endoscopy, manometry, or 24-hour esophageal pH monitoring . Journal of Clinical Gastroenterology 2002; 35: pp. 307-317.
- Rashford S.: Acute pleuritic chest pain . Australian Family Physician 2001; 30: pp. 841-846.
- Ringstrom E., Freedman J.: Approach to undifferentiated chest pain in the emergency department: A review of recent medical literature and published practice guidelines . Mount Sinai Journal of Medicine 2006; 73: pp. 499-505.
- Sahni G.: Chest pain symptoms in pregnancy . Cardiology Clinics 2012; 30: pp. 343-367.
- Selbst S.M.: Approach to the child with chest pain . Pediatric Clinics of North America 2010; 57: pp. 1221-1234.
- Sik E.C., Batt M.E., Heslop L.M.: Atypical chest pain in athletes . Current Sports Medicine Reports 2009; 8: pp. 52-58.
- Som M.B., Sundel R.P.: Musculoskeletal causes of pediatric chest pain . Pediatric Clinics of North America 2010; 57: pp. 1385-1395.
- Tehrani D.M., Seto A.H.: Third universal definition of myocardial infarction: Update, caveats, differential diagnoses . Cleveland Clinic Journal of Medicine 2012; 80: pp. 777-786.
- Winters M.E., Katzen S.M.: Identifying chest pain emergencies in the primary care setting . Primary Care 2006; 33: pp. 625-642.
Bảng chú giải thuật ngữ Y học Anh – Việt (Chương 6)
| STT | Tên thuật ngữ tiếng Anh | Phiên âm | Nghĩa tiếng Việt |
|---|---|---|---|
| 1 | Chest Pain | /tʃest peɪn/ | Đau ngực |
| 2 | Cardiac disease | /ˈkɑːrdiæk dɪˈziːz/ | Bệnh tim |
| 3 | Acute coronary syndrome | /əˈkjuːt ˈkɔːrənəri ˈsɪndroʊm/ | Hội chứng vành cấp |
| 4 | Aortic dissection | /eɪˈɔːrtɪk dɪˈsekʃn/ | Bóc tách động mạch chủ |
| 5 | Pulmonary embolism | /ˈpʊlmənəri ˈembəlɪzəm/ | Thuyên tắc phổi |
| 6 | Pericarditis | /ˌperɪkɑːrˈdaɪtɪs/ | Viêm màng ngoài tim |
| 7 | Esophageal rupture | /ɪˌsɒfəˈdʒiːəl ˈrʌptʃər/ | Vỡ thực quản |
| 8 | Angina pectoris | /ænˈdʒaɪnə ˈpektərɪs/ | Đau thắt ngực |
| 9 | Myocardial infarction | /ˌmaɪəˈkɑːrdiəl ɪnˈfɑːrkʃn/ | Nhồi máu cơ tim |
| 10 | Costochondritis | /ˌkɒstoʊkɒnˈdraɪtɪs/ | Viêm sụn sườn |
| 11 | Benign overuse myalgia | /bɪˈnaɪn ˌoʊvərˈjuːs maɪˈældʒiə/ | Đau cơ do sử dụng quá mức lành tính |
| 12 | Fibromyalgia | /ˌfaɪbroʊmaɪˈældʒiə/ | Đau xơ cơ |
| 13 | Referred pain | /rɪˈfɜːrd peɪn/ | Đau quy chiếu |
| 14 | Cervicodorsal arthritis | /ˌsɜːrvɪkoʊˈdɔːrsəl ɑːrˈθraɪtɪs/ | Viêm khớp cổ-lưng |
| 15 | Esophageal reflux | /ɪˌsɒfəˈdʒiːəl ˈriːflʌks/ | Trào ngược thực quản |
| 16 | Esophageal spasm | /ɪˌsɒfəˈdʒiːəl ˈspæzəm/ | Co thắt thực quản |
| 17 | Pleuritis | /plʊəˈraɪtɪs/ | Viêm màng phổi |
| 18 | Mitral valve prolapse | /ˈmaɪtrəl vælv ˈproʊlæps/ | Sa van hai lá |
| 19 | Gastroesophageal reflux | /ˌɡæstroʊɪˌsɒfəˈdʒiːəl ˈriːflʌks/ | Trào ngược dạ dày-thực quản |
| 20 | Precordial catch syndrome | /priːˈkɔːrdiəl kætʃ ˈsɪndroʊm/ | Hội chứng bắt giữ trước tim |
| 21 | Gas entrapment syndromes | /ɡæs ɪnˈtræpmənt ˈsɪndroʊmz/ | Hội chứng khí bị mắc kẹt |
| 22 | Pulmonary hypertension | /ˈpʊlmənəri ˌhaɪpərˈtenʃn/ | Tăng áp động mạch phổi |
| 23 | Biliary disease | /ˈbɪliəri dɪˈziːz/ | Bệnh lý đường mật |
| 24 | Cholelithiasis | /ˌkoʊlɪlɪˈθaɪəsɪs/ | Sỏi túi mật |
| 25 | Cholecystitis | /ˌkoʊlɪsɪsˈtaɪtɪs/ | Viêm túi mật |
| 26 | Common duct stones | /ˈkɒmən dʌkt stoʊnz/ | Sỏi ống mật chủ |
| 27 | Dermatomal distribution | /ˌdɜːrməˈtoʊməl ˌdɪstrɪˈbjuːʃn/ | Phân bố theo khoanh da |
| 28 | Herpes zoster | /ˈhɜːrpiːz ˈzɒstər/ | Bệnh zona, giời leo |
| 29 | Coronary heart disease | /ˈkɔːrənəri hɑːrt dɪˈziːz/ | Bệnh tim mạch vành |
| 30 | Hypertrophic cardiomyopathy (HCM) | /ˌhaɪpərˈtroʊfɪk ˌkɑːrdioʊmaɪˈɒpəθi/ | Bệnh cơ tim phì đại |
| 31 | Hyperventilation syndrome | /ˌhaɪpərˌventɪˈleɪʃn ˈsɪndroʊm/ | Hội chứng tăng thông khí |
| 32 | Radicular syndromes | /rəˈdɪkjələr ˈsɪndroʊmz/ | Hội chứng rễ thần kinh |
| 33 | Chest wall syndromes | /tʃest wɔːl ˈsɪndroʊmz/ | Hội chứng thành ngực |
| 34 | Tietze’s syndrome | /ˈtiːtsiz ˈsɪndroʊm/ | Hội chứng Tietze |
| 35 | Conversion disorder | /kənˈvɜːrʒn dɪsˈɔːrdər/ | Rối loạn chuyển dạng |
| 36 | Reflux esophagitis | /ˈriːflʌks ɪˌsɒfəˈdʒaɪtɪs/ | Viêm thực quản trào ngược |
| 37 | Myocarditis | /ˌmaɪəkɑːrˈdaɪtɪs/ | Viêm cơ tim |
| 38 | Congenital anomalies | /kənˈdʒenɪtl əˈnɒməliz/ | Dị tật bẩm sinh |
| 39 | Ischemic pain | /ɪˈskiːmɪk peɪn/ | Đau do thiếu máu cục bộ |
| 40 | Aortocoronary bypass | /eɪˌɔːrtoʊˈkɔːrənəri ˈbaɪpæs/ | Phẫu thuật bắc cầu động mạch chủ-vành |
| 41 | Internal mammary artery grafts | /ɪnˈtɜːrnl ˈmæməri ˈɑːrtəri ɡræfts/ | Mảnh ghép động mạch vú trong |
| 42 | Intercostal muscle strain | /ˌɪntərˈkɒstl ˈmʌsl streɪn/ | Căng cơ liên sườn |
| 43 | Stress fractures | /stres ˈfræktʃərz/ | Gãy xương do mỏi |
| 44 | Myofascial structures | /ˌmaɪoʊˈfæʃiəl ˈstrʌktʃərz/ | Cấu trúc cân cơ |
| 45 | Articular surfaces | /ɑːrˈtɪkjələr ˈsɜːrfɪsɪz/ | Bề mặt khớp |
| 46 | Sternum | /ˈstɜːrnəm/ | Xương ức |
| 47 | Prinzmetal’s angina | /ˈprɪntsmətəlz ænˈdʒaɪnə/ | Đau thắt ngực Prinzmetal |
| 48 | Paroxysmal | /ˌpærəkˈsɪzməl/ | Kịch phát |
| 49 | Substernally | /səbˈstɜːrnəli/ | Sau xương ức |
| 50 | Precordium | /priːˈkɔːrdiəm/ | Vùng trước tim |
| 51 | Anginal salute | /ænˈdʒaɪnəl səˈluːt/ | Dấu hiệu chào của đau thắt ngực |
| 52 | Peptic esophagitis | /ˈpeptɪk ɪˌsɒfəˈdʒaɪtɪs/ | Viêm thực quản do loét dạ dày |
| 53 | Mitral stenosis | /ˈmaɪtrəl stəˈnoʊsɪs/ | Hẹp van hai lá |
| 54 | Esophageal dysmotility | /ɪˌsɒfəˈdʒiːəl ˌdɪsmoʊˈtɪləti/ | Rối loạn vận động thực quản |
| 55 | Diaphragmatic or paraesophageal hernias | /ˌdaɪəfræɡˈmætɪk ɔːr ˌpærəɪˌsɒfəˈdʒiːəl ˈhɜːrniəz/ | Thoát vị hoành hoặc cạnh thực quản |
| 56 | Intercostal myositis | /ˌɪntərˈkɒstl ˌmaɪəˈsaɪtɪs/ | Viêm cơ liên sườn |
| 57 | Parasternal region | /ˌpærəˈstɜːrnl ˈriːdʒən/ | Vùng cạnh ức |
| 58 | Arrhythmias | /əˈrɪðmiəz/ | Loạn nhịp tim |
| 59 | Tachyarrhythmias | /ˌtækiəˈrɪðmiəz/ | Loạn nhịp nhanh |
| 60 | Lightheadedness | /ˈlaɪtˌhedɪdnəs/ | Choáng váng |
| 61 | Syncope | /ˈsɪŋkəpi/ | Ngất |
| 62 | Hemoptysis | /hiːˈmɒptəsɪs/ | Ho ra máu |
| 63 | Periosteal trauma | /ˌperiˈɒstiəl ˈtrɔːmə/ | Chấn thương màng xương |
| 64 | Angina decubitus | /ænˈdʒaɪnə dɪˈkjuːbɪtəs/ | Đau thắt ngực khi nằm |
| 65 | Congestive heart failure | /kənˈdʒestɪv hɑːrt ˈfeɪljər/ | Suy tim sung huyết |
| 66 | Shoulder girdle | /ˈʃoʊldər ˈɡɜːrdl/ | Đai vai |
| 67 | Endogenous gastrin | /enˈdɒdʒənəs ˈɡæstrɪn/ | Gastrin nội sinh |
| 68 | Biliary dyskinesia | /ˈbɪliəri ˌdɪskɪˈniːʒə/ | Rối loạn vận động đường mật |
| 69 | Psychoneurotic chest pain | /ˌsaɪkoʊnʊəˈrɒtɪk tʃest peɪn/ | Đau ngực do tâm thần kinh |
| 70 | Ischemic imbalance | /ɪˈskiːmɪk ɪmˈbæləns/ | Mất cân bằng thiếu máu cục bộ |
| 71 | Intracoronary thrombus | /ˌɪntrəˈkɔːrənəri ˈθrɒmbəs/ | Huyết khối nội mạch vành |
| 72 | Angiography | /ˌændʒiˈɒɡrəfi/ | Chụp mạch |
| 73 | Autopsy | /ˈɔːtɒpsi/ | Tử thiết |
| 74 | Percutaneous coronary intervention (PCI) | /ˌpɜːrkjuˈteɪniəs ˈkɔːrənəri ˌɪntərˈvenʃn/ | Can thiệp mạch vành qua da |
| 75 | Stent thrombosis | /stent θrɒmˈboʊsɪs/ | Huyết khối stent |
| 76 | Restenosis | /ˌriːstəˈnoʊsɪs/ | Tái hẹp |
| 77 | Coronary artery bypass grafting (CABG) | /ˈkɔːrənəri ˈɑːrtəri ˈbaɪpæs ˈɡræftɪŋ/ | Phẫu thuật bắc cầu động mạch vành |
| 78 | Valsalva maneuver | /vælˈsælvə məˈnuːvər/ | Nghiệm pháp Valsalva |
| 79 | Obstructive HCM | /əbˈstrʌktɪv eɪtʃ siː em/ | Bệnh cơ tim phì đại tắc nghẽn |
| 80 | Sinus tachycardia | /ˈsaɪnəs ˌtækɪˈkɑːrdiə/ | Nhịp tim nhanh xoang |
| 81 | Sinus bradycardia | /ˈsaɪnəs ˌbrædɪˈkɑːrdiə/ | Nhịp tim chậm xoang |
| 82 | Apical systolic bulge | /ˈeɪpɪkl sɪsˈtɒlɪk bʌldʒ/ | Khối phồng tâm thu ở mỏm tim |
| 83 | Paradoxical splitting | /ˌpærəˈdɒksɪkl ˈsplɪtɪŋ/ | Tách đôi nghịch thường |
| 84 | Diastolic filling sound | /ˌdaɪəˈstɒlɪk ˈfɪlɪŋ saʊnd/ | Tiếng tim đầy tâm trương |
| 85 | Transient mitral regurgitant murmur | /ˈtrænʒənt ˈmaɪtrəl rɪˈɡɜːrdʒɪtənt ˈmɜːrmər/ | Tiếng thổi hở van hai lá thoáng qua |
| 86 | Diabetic retinopathy | /ˌdaɪəˈbetɪk ˌretɪˈnɒpəθi/ | Bệnh võng mạc đái tháo đường |
| 87 | Atherosclerosis | /ˌæθəroʊskləˈroʊsɪs/ | Xơ vữa động mạch |
| 88 | Xanthomas | /zænˈθoʊməz/ | U vàng |
| 89 | Midsystolic click | /ˌmɪdˈsɪstəlɪk klɪk/ | Tiếng click giữa tâm thu |
| 90 | Late systolic murmur | /leɪt sɪsˈtɒlɪk ˈmɜːrmər/ | Tiếng thổi cuối tâm thu |
| 91 | Serial high-sensitivity troponin (SHST) | /ˈsɪəriəl haɪ ˌsensəˈtɪvəti ˈtroʊpənɪn/ | Troponin siêu nhạy nối tiếp |
| 92 | Creatinine kinase (CK-MB) | /ˈkriːətɪniːn ˈkaɪneɪs/ | Creatinine kinase (isoenzyme MB) |
| 93 | Reinfarction | /ˌriːɪnˈfɑːrkʃn/ | Tái nhồi máu |
| 94 | Stress echocardiography | /stres ˌekoʊˌkɑːrdiˈɒɡrəfi/ | Siêu âm tim gắng sức |
| 95 | CT coronary angiography | /siː tiː ˈkɔːrənəri ˌændʒiˈɒɡrəfi/ | Chụp CT động mạch vành |
| 96 | ST-elevation MI | /es tiː ˌelɪˈveɪʃn em aɪ/ | Nhồi máu cơ tim có ST chênh lên |
| 97 | Left main stenosis | /left meɪn stəˈnoʊsɪs/ | Hẹp thân chung động mạch vành trái |
| 98 | Multi-vessel disease | /ˌmʌlti ˈvesl dɪˈziːz/ | Bệnh đa nhánh (mạch vành) |
| 99 | Proton pump inhibitor | /ˈproʊtɒn pʌmp ɪnˈhɪbɪtər/ | Thuốc ức chế bơm proton |
| 100 | Left ventricular hypertrophy | /left venˈtrɪkjələr haɪˈpɜːrtrəfi/ | Phì đại thất trái |
