Sách Dịch: Các Trường Hợp Cấp Cứu Về Nội Tiết, Ấn Bản Thứ Nhất
Dịch & Chú Giải: Ths.Bs. Lê Đình Sáng
CHƯƠNG 7. Liệt Dây Thanh Quản Quặt Ngược – Xử Trí Tổn Thương Dây Thanh Quản Quặt Ngược
Recurrent Laryngeal Nerve Paralysis – Management of Recurrent Laryngeal Nerve Injuries
Yasuhiro Ito, Akira Miyauchi and Hiroo Masuoka
Endocrine Emergencies, Chapter 7, 73-80
MỤC LỤC CHƯƠNG
| Giới thiệu
Xử trí trong mổ dây thần kinh thanh quản quặt ngược bị xâm lấn bởi ung thư biểu mô tuyến giáp Bóc tách và cắt một phần lớp vỏ dây thần kinh Tái tạo sau khi cắt một đoạn dây thần kinh thanh quản quặt ngược Đánh giá kết quả tái tạo dây thần kinh thanh quản quặt ngược |
Giới thiệu
Liệt dây thanh (VCP) là một trong những biến chứng quan trọng nhất của phẫu thuật tuyến giáp vì khàn tiếng, thời gian phát âm ngắn và sặc do liệt dây thanh làm giảm đáng kể chất lượng cuộc sống (QOL) của bệnh nhân. Liệt dây thanh đôi khi xảy ra không rõ nguyên nhân ngay cả khi dây thần kinh thanh quản quặt ngược (RLN) không có nguy cơ tổn thương về mặt giải phẫu. Trong những trường hợp như vậy, liệt dây thanh có thể chỉ là tạm thời và hồi phục trong vòng vài tháng. Ngược lại, nếu RLN bị cắt bỏ trong phẫu thuật do ung thư xâm lấn hoặc do tai biến, tình trạng liệt dây thanh sẽ kéo dài vĩnh viễn. Có hai điểm quan trọng để ngăn ngừa sự suy giảm chất lượng cuộc sống của bệnh nhân. Một là nỗ lực tránh làm tổn thương RLN và hai là thực hiện tái tạo thích hợp sau khi cắt bỏ RLN.
Không thể bảo tồn RLN ở những bệnh nhân bị liệt dây thanh trước mổ do ung thư xâm lấn. Tuy nhiên, các phẫu thuật viên nên nỗ lực bảo tồn RLN nhiều nhất có thể nếu bệnh nhân có dây thanh hoạt động bình thường trước mổ. Để thực hiện xử trí phẫu thuật phù hợp, cần xác định chính xác RLN ở cả phía ngoại vi và trung tâm của vị trí khối u lan rộng. Khi một phần RLN bị cắt bỏ trong phẫu thuật, các phẫu thuật viên nên tái tạo lại dây thần kinh mà không làm suy giảm chất lượng cuộc sống của bệnh nhân. Trong chương này, chúng tôi mô tả việc xử trí trong mổ đối với RLN bị xâm lấn bởi ung thư biểu mô tuyến giáp.
Xử trí trong mổ dây thần kinh thanh quản quặt ngược bị xâm lấn bởi ung thư biểu mô tuyến giáp
BÓC TÁCH VÀ CẮT MỘT PHẦN LỚP VỎ DÂY THẦN KINH
Ngay cả ở những bệnh nhân ung thư biểu mô tuyến giáp thể biệt hóa có dây thanh hoạt động bình thường trước mổ, RLN vẫn có thể bị liên quan trong quá trình phẫu thuật tuyến giáp. Trong những trường hợp như vậy, RLN có thể được bảo tồn bằng cách bóc tách khối u ra khỏi dây thần kinh. Nishida và cộng sự báo cáo rằng những bệnh nhân trải qua thủ thuật này để bảo tồn RLN hiếm khi bị tái phát tại chỗ. Kinh nghiệm của chúng tôi cũng đồng tình với báo cáo của họ. Sau khi bóc tách rộng, dây thần kinh được bảo tồn có thể trở nên mỏng hơn so với kích thước ban đầu. Chúng tôi gọi kỹ thuật phẫu thuật này là “cắt một phần lớp vỏ” nếu độ dày của dây thần kinh được bảo tồn nhỏ hơn một nửa kích thước ban đầu của nó (Hình 7.1). Kihara và cộng sự đã xem xét chức năng dây thanh sau mổ của 18 bệnh nhân đã trải qua thủ thuật này. Trong số những bệnh nhân này, 2 người có dây thanh hoạt động bình thường, 13 người bị liệt dây thanh tạm thời sau đó chức năng dây thanh hồi phục hoàn toàn, và 3 người còn lại bị liệt dây thanh vĩnh viễn, cho thấy 15 (83%) trong số 18 bệnh nhân đã bảo tồn thành công chức năng dây thanh sau mổ. Khám nghiệm mô học phần bình thường của RLN bị cắt bỏ cho thấy 78% đến 82% mặt cắt ngang của dây thần kinh được cấu tạo bởi mô liên kết quanh dây thần kinh. Đặc điểm giải phẫu này giải thích cho kết quả xuất sắc sau khi cắt một phần lớp vỏ RLN. Mặc dù dây thần kinh được bảo tồn trở nên mỏng hơn kích thước ban đầu, việc cắt một phần lớp vỏ vẫn đáng để thử nhằm bảo tồn dây thần kinh và chức năng dây thanh cho những bệnh nhân có dây thanh hoạt động bình thường trước mổ.
TÁI TẠO SAU KHI CẮT MỘT ĐOẠN DÂY THẦN KINH THANH QUẢN QUẶT NGƯỢC
Bối cảnh và cơ chế
Khi một RLN một bên bị cắt bỏ, dây thanh cùng bên sẽ bị liệt, teo và thường bị cố định ở vị trí cạnh đường giữa. Các triệu chứng bao gồm khàn tiếng, thời gian phát âm ngắn và sặc, làm giảm chất lượng cuộc sống của bệnh nhân. Sặc có thể gây viêm phổi, có thể đe dọa tính mạng, đặc biệt ở bệnh nhân cao tuổi.
Trong chuỗi ca bệnh cá nhân của Akira Miyauchi tại Bệnh viện Kuma (Bảng 7.1), trong số 721 bệnh nhân ung thư biểu mô tuyến giáp trải qua phẫu thuật lần đầu từ năm 1998 đến 2008, có 31 (4,3%) bệnh nhân bị liệt dây thanh trước mổ. Ba mươi trong số những bệnh nhân này cần cắt bỏ một phần RLN bị ung thư xâm lấn trong quá trình phẫu thuật tuyến giáp. 690 bệnh nhân còn lại không bị liệt dây thanh qua nội soi thanh quản trước mổ. Tuy nhiên, 16 (2,2%) trong số họ cần cắt bỏ RLN do ung thư xâm lấn tại thời điểm phẫu thuật. Tổng cộng, có 47 bệnh nhân, chiếm 6,4% số bệnh nhân trong chuỗi ca bệnh này, cần cắt bỏ RLN.
Về mặt lịch sử, việc nối trực tiếp các đầu dây thần kinh của RLN bị cắt ngang đã được thực hiện hơn 100 năm trước. Các nhà nghiên cứu đầu tiên báo cáo rằng dây thanh ở bên được nối đã phục hồi vận động sau khi sửa chữa. Tuy nhiên, các nhóm khác đã làm rõ rằng vận động của dây thanh không hồi phục sau khi nối. Do đó, thật không may, việc nối trực tiếp các RLN bị cắt ngang đã bị từ bỏ trong nhiều năm. Năm 1982, Ezaki và cộng sự đã thực hiện nối trực tiếp đầu-đầu của RLN bị cắt ngang ở bảy bệnh nhân và báo cáo rằng giọng nói của họ đã hồi phục đáng kể sau đó, mặc dù dây thanh của họ vẫn cố định ở vị trí đường giữa. Theo giải thích của họ về hiện tượng này, RLN bao gồm các sợi thần kinh khép và dạng mà không có sự phân tách không gian đặc biệt (Hình 7.2). Ngay cả khi việc nối được thực hiện dưới kính hiển vi phẫu thuật, việc nối chính xác tất cả các sợi là không thể, dẫn đến sự tái sinh sai hướng giữa các sợi thần kinh. Do đó, tại thời điểm hít vào và phát âm, các cơ khép và cơ dạng co lại đồng thời. Số lượng sợi thần kinh khép nhiều gấp ba lần số lượng sợi thần kinh dạng trong RLN, và trong thanh quản, các cơ khép khỏe hơn nhiều so với các cơ dạng. Do đó, dây thanh ở bên được nối thần kinh bị cố định ở vị trí đường giữa trong quá trình hít vào và phát âm. Hiện tượng này được biểu hiện đúng hơn là sự vận động đồng bộ (synkinesis) của các cơ khép và cơ dạng chứ không phải là liệt. Nhờ sự tái phân bố thần kinh đến các cơ nội tại của nó, dây thanh phục hồi lại trương lực trong quá trình phát âm, dẫn đến cải thiện giọng nói.
Một số thủ thuật phẫu thuật tái tạo RLN
Để tái tạo RLN, có thể sử dụng bốn thủ thuật phẫu thuật, đó là nối trực tiếp (DA), ghép thần kinh tự do (FNG), nối quai cổ-RLN (ARA) và nối thần kinh phế vị-RLN (VRA; Hình 7.3).
DA chỉ đơn giản là nối các đầu cắt của RLN bị cắt bỏ, nhưng chỉ định của nó bị hạn chế. Chiều dài của đoạn thần kinh bị khuyết phải ngắn, và trên thực tế, kỹ thuật này chủ yếu hữu ích cho việc cắt ngang RLN do tai biến. Nếu đoạn khuyết dài, cần phải có FNG để lấp đầy đoạn khuyết nhằm tránh căng tại chỗ nối. Mảnh ghép có thể được lấy từ dây thần kinh da trên đòn, dây thần kinh ngang cổ, dây thần kinh tai, hoặc quai cổ, bất kể chúng là dây thần kinh vận động hay cảm giác. Tuy nhiên, phương pháp này yêu cầu hai miệng nối, và nếu đoạn khuyết kéo dài đến trung thất, việc nối ở phía trung thất sẽ khó khăn về mặt kỹ thuật hoặc thậm chí là không thể.
VRA đã được sử dụng trong một số trường hợp hiếm được điều trị bằng cách cắt bỏ RLN và dây thần kinh phế vị cùng bên. Đầu cắt của phần trung tâm của dây thần kinh phế vị được nối với đầu cắt của phần ngoại vi của RLN. Những bệnh nhân này cho thấy một số sự hồi phục về giọng nói sau mổ. Một số phẫu thuật viên sử dụng một thủ thuật VRA khác bao gồm việc tách dọc dây thần kinh phế vị, cắt ngang phần trong của nó và nối đầu cắt của phần trung tâm của nó với đầu cắt của phần ngoại vi của RLN bị cắt bỏ. Họ cũng báo cáo một số sự hồi phục về giọng nói sau mổ. Tuy nhiên, thủ thuật sau không được khuyến khích vì có khả năng gây liệt dây thần kinh phế vị.
ARA là một thủ thuật trong đó quai cổ được cắt ngang và đầu cắt của phần trung tâm của nó được nối với đầu cắt của phần ngoại vi của RLN bị cắt bỏ. Năm 1990, Akira Miyauchi đã phát minh ra ARA dựa trên ý tưởng của riêng mình và công bố các bản thảo về thực hành của mình vào năm 1994 và 1998. Tuy nhiên, kỹ thuật này đã được Tiến sĩ RL Crumley báo cáo vào năm 1986. Quai cổ là một dây thần kinh vận động tạo thành một quai ở phía trước tĩnh mạch cảnh trong và phân nhánh đến các cơ ức-giáp, ức-móng và vai-móng. Kết quả của ARA không khác với kết quả của DA. Kỹ thuật này chỉ yêu cầu một miệng nối, có thể được thực hiện ở vị trí dễ dàng gần thanh quản. Một ưu điểm nữa là thời gian cần thiết cho sự tái sinh thần kinh và phục hồi giọng nói ngắn hơn so với FNG. Vì những lý do này, ARA là thủ thuật được áp dụng thường xuyên nhất để tái tạo thần kinh tại Bệnh viện Kuma. Trong trường hợp quai cổ cùng bên không có sẵn, quai cổ đối bên có thể được sử dụng để tái tạo. Chúng tôi đã luồn một ống hút giữa khí quản và thực quản, hút quai cổ đối bên vào ống và đưa nó sang bên bị khuyết để thực hiện miệng nối.
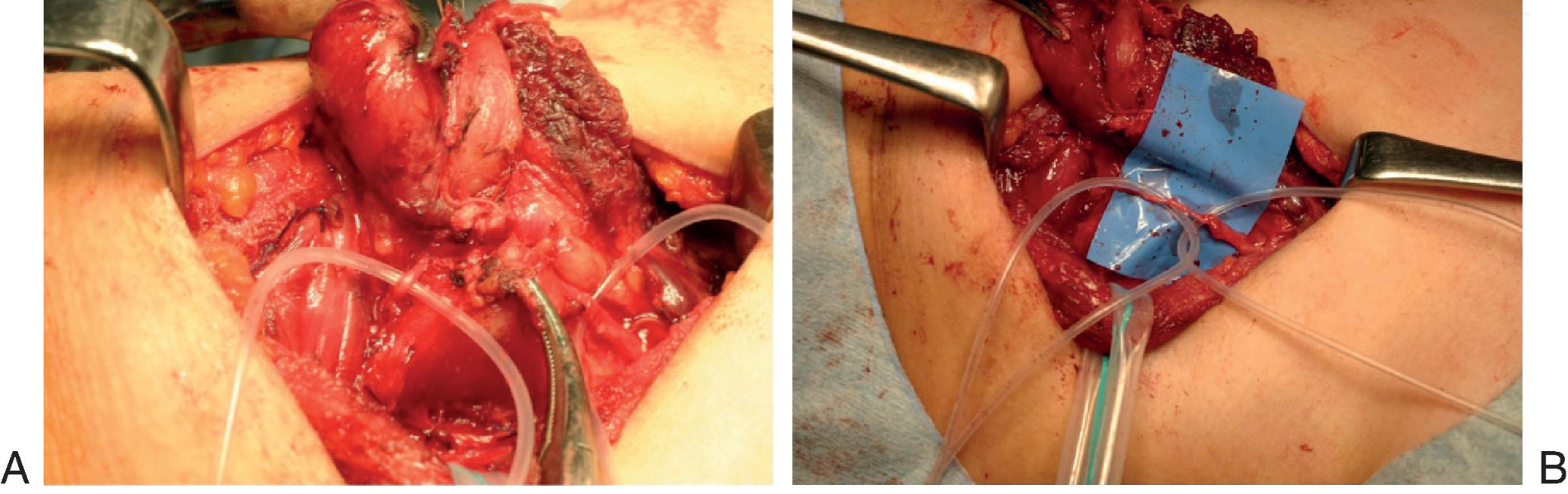
Ung thư biểu mô tuyến giáp thường xâm lấn một phần hoặc toàn bộ RLN gần dây chằng Berry, làm cho việc bóc tách để bảo tồn hoặc tái tạo RLN trở nên khó khăn vì chỉ có thể tìm thấy phần RLN ở trung tâm của chỗ xâm lấn trong những trường hợp như vậy. Miyauchi và cộng sự đã phát minh ra “đường tiếp cận thanh quản” đến phần ngoại vi của RLN, bao gồm việc chia cơ khít hầu dưới dọc theo bờ ngoài của sụn giáp và xác định dây thần kinh phía sau sụn giáp (Hình 7.4A-E). Họ đã thực hiện thủ thuật này trước khi cắt bỏ khối u ở 10 bệnh nhân và sau khi cắt bỏ khối u ở 3 bệnh nhân. Trong số các bệnh nhân trước đó, ba người không bị liệt dây thanh trước mổ đã được bảo tồn RLN bằng cách bóc tách sắc bén và phục hồi chức năng thần kinh sau phẫu thuật. Bảy bệnh nhân còn lại (năm trong số đó bị liệt dây thanh trước mổ) cần tái tạo thần kinh, điều này tương đối dễ dàng vì RLN ngoại vi đã được xác định. Ngược lại, một trong ba bệnh nhân trải qua thủ thuật sau khi cắt bỏ khối u không thể tái tạo thần kinh vì không tìm thấy mỏm ngoại vi của RLN. Do đó, họ kết luận rằng đối với ung thư biểu mô tuyến giáp xâm lấn RLN tại hoặc xung quanh dây chằng Berry, đường tiếp cận thanh quản trước khi bóc tách RLN sẽ tạo điều kiện thuận lợi cho việc bảo tồn hoặc, nếu RLN bị ung thư xâm lấn, tái tạo dây thần kinh.
Khi ung thư biểu mô tuyến giáp xâm lấn khí quản tại hoặc gần dây chằng Berry, đòi hỏi phải cắt bỏ khí quản để phẫu thuật triệt căn, RLN có thể có nguy cơ bị tổn thương. Sự hiện diện của RLN ở vùng lân cận cản trở đáng kể các phẫu thuật khí quản như cắt và sửa chữa khí quản. Miyauchi và cộng sự đã đề xuất “di động RLN ra ngoài”. Họ đã chia cơ khít hầu dưới dọc theo bờ ngoài của sụn giáp để tìm RLN ngoại vi và di động RLN ra ngoài trước khi thực hiện phẫu thuật khí quản. RLN ở 8 trong số 11 bệnh nhân trải qua thủ thuật này (bao gồm 2 bệnh nhân bị liệt RLN trước mổ) có thể được bảo tồn và di động ra ngoài, và ở 3 bệnh nhân còn lại, dây thần kinh đã bị cắt bỏ và tái tạo bằng quai cổ sau khi di động mỏm ngoại vi của RLN ra ngoài. Phẫu thuật khí quản được thực hiện an toàn cho tất cả các bệnh nhân. Do đó, kỹ thuật này được chứng minh là hữu ích để bảo tồn RLN khi bệnh nhân trải qua phẫu thuật khí quản đối với các tổn thương xâm lấn tại hoặc gần dây chằng Berry.
Từ năm 1984 đến 2007, Miyauchi đã thực hiện tái tạo RLN trong quá trình phẫu thuật tuyến giáp ở 88 bệnh nhân ung thư tuyến giáp tại Bệnh viện Kuma hoặc Bệnh viện Đại học Y Kagawa (16 nam và 72 nữ, tuổi trung bình, 55,6 tuổi [khoảng, 18-78 tuổi]). Năm mươi mốt (58%) bệnh nhân bị liệt dây thanh trước mổ. Bảy bệnh nhân đã trải qua tái tạo RLN trong phẫu thuật lần thứ hai vì tái phát ung thư, và 81 bệnh nhân còn lại đã trải qua tái tạo tại thời điểm phẫu thuật ban đầu. Trong chuỗi ca bệnh này, ARA là thủ thuật được thực hiện thường xuyên nhất (65 trường hợp, 74%). DA và FNG có chỉ định hạn chế như đã mô tả trước đó và chỉ được thực hiện ở 7 và 14 bệnh nhân, tương ứng. VRA chỉ được thực hiện ở hai bệnh nhân như đã mô tả trước đó. Trong số 65 bệnh nhân trải qua ARA, miệng nối được thực hiện phía sau sụn giáp ở 31 (48%) bệnh nhân. Trong tám trường hợp ARA, miệng nối được tạo ra bằng cách sử dụng quai cổ đối bên. Kính lúp phẫu thuật có độ phóng đại 2,5 lần đã được sử dụng ở 51 bệnh nhân, và phẫu thuật vi phẫu được thực hiện ở 10 bệnh nhân, trong khi 27 bệnh nhân còn lại không sử dụng độ phóng đại. Kích thước của chỉ được sử dụng để nối dao động từ 6-0 đến 9-0, với 8-0 là phổ biến nhất. Các tác giả thường đặt ba mũi khâu để thực hiện nối thần kinh đầu-đầu bằng các dụng cụ vi phẫu.
Đánh giá kết quả tái tạo dây thần kinh thanh quản quặt ngược
Chúng tôi thường xuyên kiểm tra dây thanh của bệnh nhân sau khi tái tạo RLN bằng ống soi thanh quản sợi quang. Tuy nhiên, phương pháp này không phù hợp để đánh giá chức năng dây thanh vì dây thanh ở bên được tái tạo không phục hồi được các vận động bình thường sau khi tái tạo. Có một số phương pháp để đánh giá chức năng thanh quản sau khi tái tạo, với phương pháp dễ nhất và thiết thực nhất là đo định kỳ thời gian phát âm tối đa (MPT). Ở những bệnh nhân đã trải qua tái tạo RLN, các phép đo hàng loạt thường cho thấy sự gia tăng đột ngột về MPT vào khoảng 3 tháng sau phẫu thuật. Chúng tôi ghi lại MPT sau 1 năm hậu phẫu để đánh giá sự phục hồi phát âm. Bảng 7.2 trình bày so sánh MPT giữa các bệnh nhân đã trải qua tái tạo RLN (16 nam và 72 nữ) tại thời điểm 1 năm sau phẫu thuật, các đối tượng khỏe mạnh (8 nam và 26 nữ) và các bệnh nhân bị liệt dây thanh (9 nam và 18 nữ) làm nhóm chứng. Mặc dù MPT của bệnh nhân bị liệt dây thanh ngắn hơn nhiều so với MPT của các đối tượng khỏe mạnh, MPT của bệnh nhân đã trải qua tái tạo RLN gần như đạt đến MPT bình thường bất kể giới tính. Như được trình bày trong Bảng 7.2, MPT ở nam giới dài hơn nhiều so với nữ giới trong số các đối tượng khỏe mạnh và ở bệnh nhân bị liệt dây thanh. Sau đó, để điều chỉnh sự khác biệt đó, chúng tôi đã chia MPT cho dung tích sống (giây/L), mà chúng tôi gọi là “chỉ số hiệu quả phát âm” (PEI). PEI sẽ cho biết chức năng của dây thanh bằng cách chuyển đổi một đơn vị thể tích không khí thở ra thành một độ dài phát âm nhất định (Bảng 7.3). Các bệnh nhân bị liệt dây thanh có PEI thấp hơn đáng kể so với các đối tượng khỏe mạnh, và các bệnh nhân đã trải qua tái tạo RLN đã đạt được giá trị PEI gần như bình thường sau 1 năm phẫu thuật. Phép đo này phù hợp để đánh giá chức năng dây thanh không phân biệt giới tính. Chúng tôi đã phân tích xem các yếu tố khác nhau như tuổi tại thời điểm phẫu thuật, có hay không có liệt dây thanh trước mổ, các phương pháp tái tạo RLN, việc sử dụng kính phóng đại và độ dày của chỉ khâu có liên quan đến PEI hay không và thấy rằng không có yếu tố nào trong số này ảnh hưởng đáng kể đến PEI sau 1 năm phẫu thuật. Những thực tế này chỉ ra rằng bất kể chức năng dây thanh, giới tính và tuổi tác, nếu chúng ta tái tạo RLN bị cắt bỏ bằng bất kỳ thủ thuật tái tạo nào với bất kỳ độ dày chỉ khâu nào, có hoặc không có kính phóng đại phẫu thuật, dây thanh của bệnh nhân sẽ phục hồi gần như bình thường.
Yoshioka và cộng sự đã đánh giá 228 bệnh nhân đã trải qua cắt bỏ và tái tạo RLN, và chứng minh rằng không có yếu tố nào sau đây ảnh hưởng đáng kể đến sự phục hồi phát âm: tuổi tác, liệt dây thanh trước mổ, phương pháp tái tạo, vị trí nối ngoại vi, việc sử dụng kính phóng đại, độ dày chỉ khâu và kinh nghiệm của phẫu thuật viên. Trong số các bệnh nhân, chỉ có 24 (10,5%) có MPT dưới 9 giây tại thời điểm 1 năm sau phẫu thuật, nhưng sự thiếu hụt này không liên quan đến các yếu tố trên. Do đó, kỹ thuật này là cần thiết trong các trường hợp cắt bỏ RLN, và tất cả các phẫu thuật viên tuyến giáp nên quen thuộc với các kỹ thuật tái tạo này và cố gắng tái tạo RLN nếu cần thiết.
Hình 7.1 (A) Khối u xâm lấn dây thần kinh thanh quản quặt ngược (RLN). (B) Do cắt bỏ rộng rãi, RLN trở nên mỏng hơn nhiều so với độ dày ban đầu.
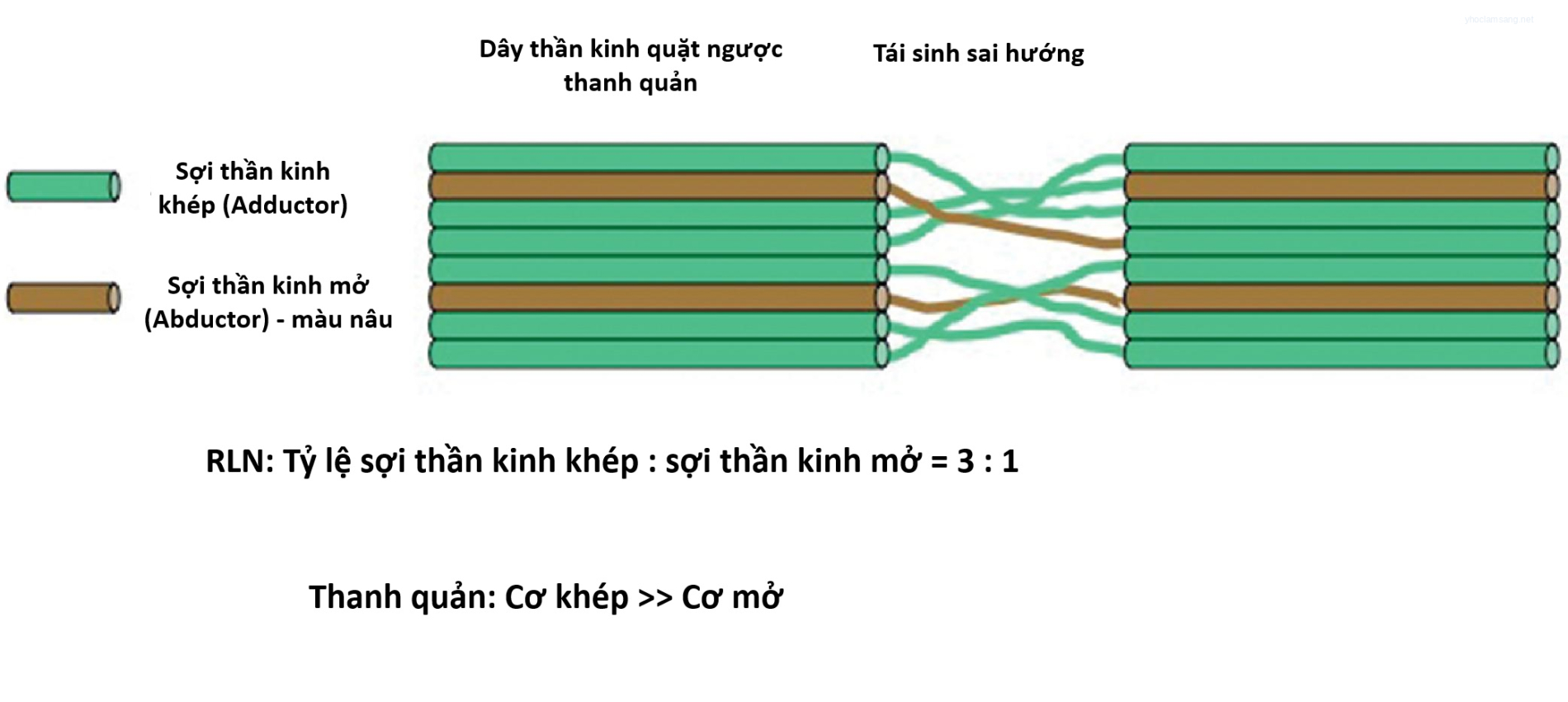
Hình 7.2 Sự tái sinh sai hướng của dây thần kinh thanh quản quặt ngược (RLN). RLN chứa các sợi thần kinh khép và dạng mà không có sự phân tách đặc biệt của các sợi thần kinh trong RLN. Sau khi nối, các sợi thần kinh tái sinh một cách hỗn hợp.
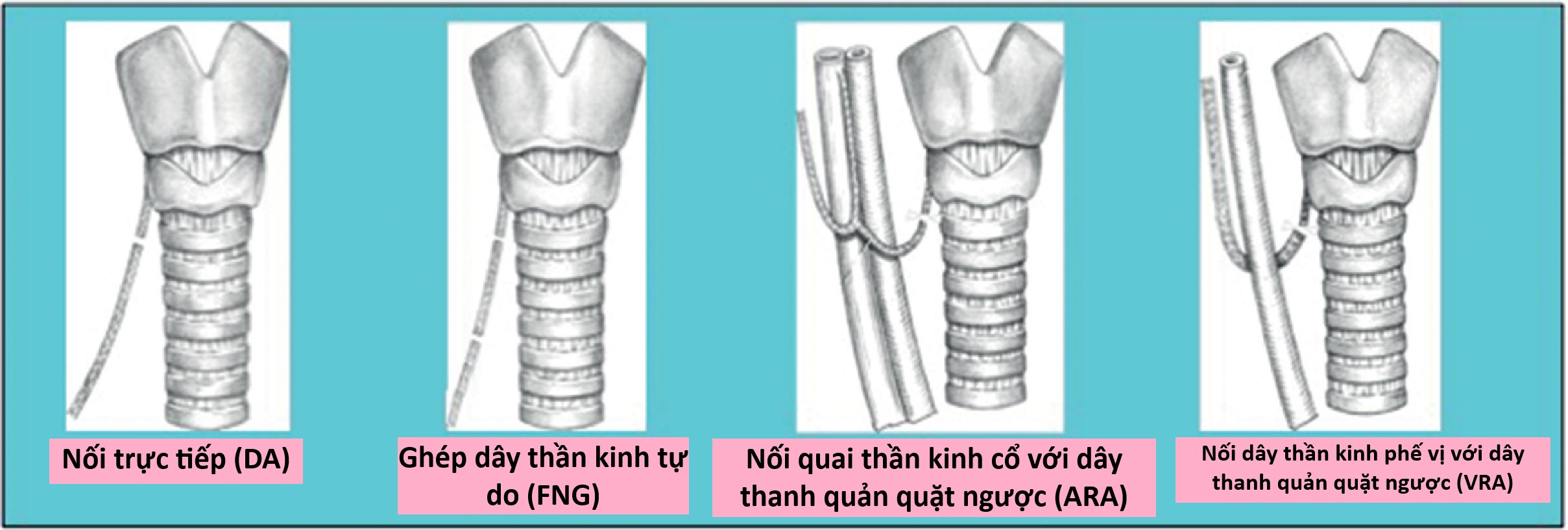
Hình 7.3 Các phương pháp tái tạo dây thần kinh thanh quản quặt ngược (RLN) được sử dụng là nối trực tiếp (DA), ghép thần kinh tự do (FNG), nối quai cổ-RLN (ARA), và nối thần kinh phế vị-RLN (VRA).
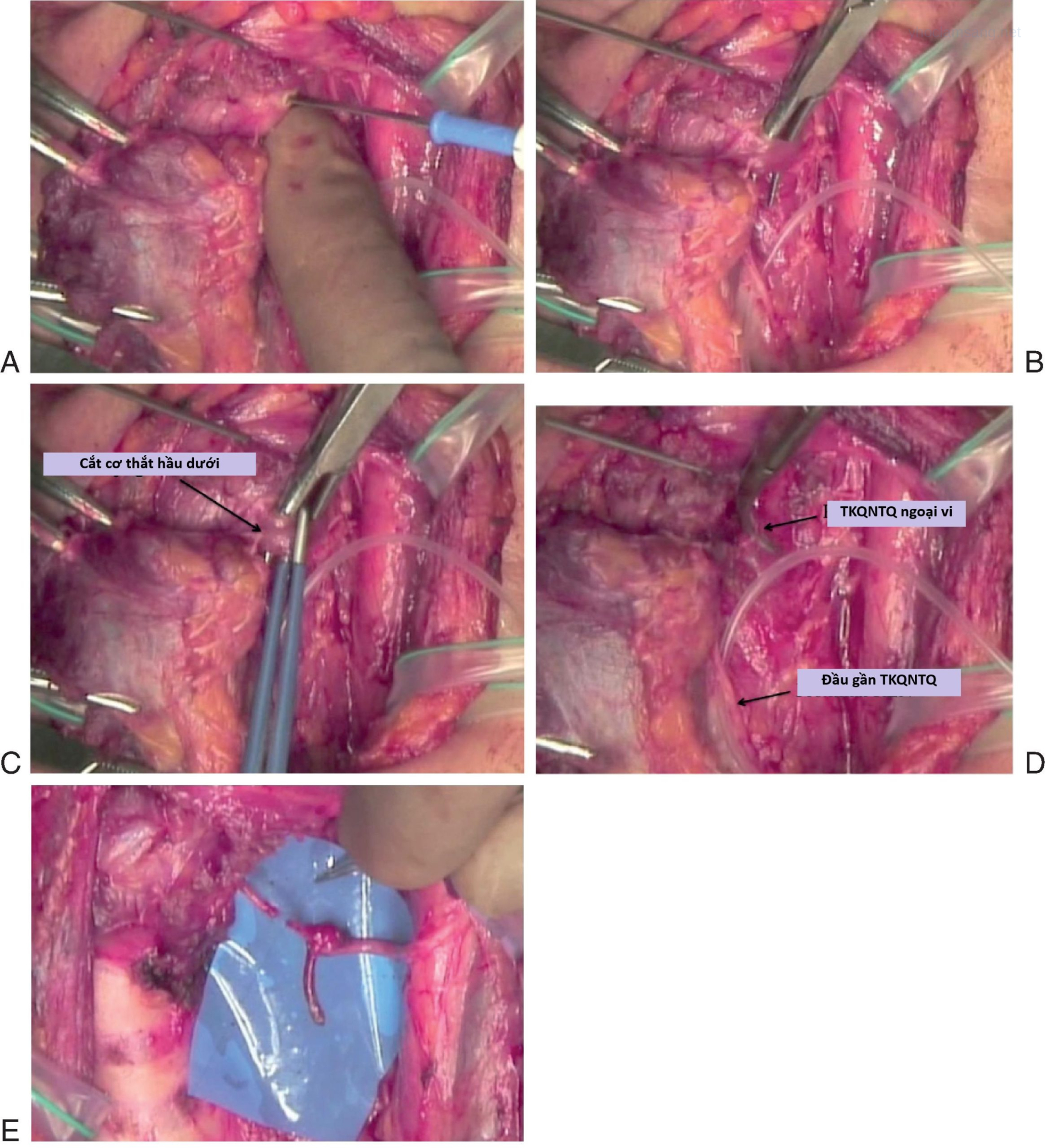
Hình 7.4 (A) Đường tiếp cận thanh quản: đánh dấu một lỗ trên cơ khít hầu dưới tại bờ ngoài của sụn giáp bằng dao điện. (B) Đường tiếp cận thanh quản: bóc tách các cơ khít hầu dưới dọc theo bờ ngoài của sụn giáp. (C) Đường tiếp cận thanh quản: cắt các cơ khít hầu dưới (Inf. Pharyng. Const. M.) dọc theo bờ ngoài của sụn giáp bằng kẹp lưỡng cực. (D) Đường tiếp cận thanh quản: xác định vị trí RLN ngoại vi phía sau sụn giáp. (E) Đường tiếp cận thanh quản: thực hiện ARA với phần xa của RLN được tìm thấy phía sau sụn giáp. ARA, Nối quai cổ-RLN; RLN, dây thần kinh thanh quản quặt ngược.
Bảng 7.1 Số lượng (%) bệnh nhân cần cắt bỏ dây thần kinh thanh quản quặt ngược trong chuỗi ca bệnh ung thư tuyến giáp nguyên phát của Miyauchi từ năm 1998 đến năm 2008
| Liệt dây thanh trước mổ | |||
|---|---|---|---|
| Không | Có | Tổng | |
| Số bệnh nhân | 690 (95,7%) | 31 (4,3%) | 721 (100,0%) |
| Bệnh nhân có cắt bỏ RLN | 16 (2,2%) | 30 (4,2%) | 46 (6,4%) |
| VCP, Liệt dây thanh. | |||
Bảng 7.2 Thời gian phát âm tối đa ở các đối tượng khỏe mạnh, bệnh nhân liệt dây thanh, và bệnh nhân đã trải qua tái tạo dây thần kinh thanh quản quặt ngược
| Đối tượng khỏe mạnh | Bệnh nhân bị VCP | Bệnh nhân đã tái tạo RLN | ||
|---|---|---|---|---|
| Số bệnh nhân | 8 | 9 | 16 | |
| Nam | MPT | 28,6 ± 10,8 | 10,1 + 4,3 | 20,9 ± 11,7 |
| Số bệnh nhân | 26 | 18 | 72 | |
| Nữ | MPT | 16,7 ± 5,1 | 6,3 ± 2,9 | 18,8 ± 6,6 |
| Các giá trị được trình bày dưới dạng trung bình ± độ lệch chuẩn (giây). | ||||
| MPT, Thời gian phát âm tối đa; RLN, dây thần kinh thanh quản quặt ngược; VCP, liệt dây thanh. |
Bảng 7.3 Chỉ số hiệu quả phát âm ở các đối tượng khỏe mạnh, bệnh nhân liệt dây thanh, và bệnh nhân đã trải qua tái tạo dây thần kinh thanh quản quặt ngược
| Đối tượng khỏe mạnh | Bệnh nhân bị VCP | Bệnh nhân đã tái tạo RLN | ||
|---|---|---|---|---|
| Số bệnh nhân | 8 | 9 | 16 | |
| Nam | PEI | 6,79 ± 2,52 | 3,24 ± 1,49 | 5,53 ± 2,72 |
| Số bệnh nhân | 26 | 18 | 72 | |
| Nữ | PEI | 6,73 ± 2,04 | 3,29 ± 1,48 | 7,59 ± 2,82 |
| Các giá trị được biểu thị dưới dạng trung bình ± độ lệch chuẩn (giây/L). | ||||
| PEI, Chỉ số hiệu quả phát âm; RLN, dây thần kinh thanh quản quặt ngược; VCP, liệt dây thanh. |
Bảng chú giải thuật ngữ Y học Anh Việt
| STT | Thuật ngữ tiếng Anh | Cách phát âm (IPA) | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Recurrent Laryngeal Nerve Paralysis | /rɪˈkɜːrənt ləˈrɪndʒiəl nɜːrv pəˈrælɪsɪs/ | Liệt dây thần kinh thanh quản quặt ngược |
| 2 | Recurrent Laryngeal Nerve Injuries | /rɪˈkɜːrənt ləˈrɪndʒiəl nɜːrv ˈɪndʒəriz/ | Tổn thương dây thần kinh thanh quản quặt ngược |
| 3 | Vocal cord paralysis (VCP) | /ˈvoʊkəl kɔːrd pəˈrælɪsɪs/ | Liệt dây thanh |
| 4 | Complications | /ˌkɒmplɪˈkeɪʃənz/ | Biến chứng |
| 5 | Thyroid surgery | /ˈθaɪrɔɪd ˈsɜːrdʒəri/ | Phẫu thuật tuyến giáp |
| 6 | Hoarseness | /ˈhɔːrsnəs/ | Khàn tiếng |
| 7 | Phonation time | /foʊˈneɪʃən taɪm/ | Thời gian phát âm |
| 8 | Aspiration | /ˌæspəˈreɪʃən/ | Sặc, hít sặc |
| 9 | Quality of life (QOL) | /ˈkwɒləti əv laɪf/ | Chất lượng cuộc sống |
| 10 | Recurrent laryngeal nerve (RLN) | /rɪˈkɜːrənt ləˈrɪndʒiəl nɜːrv/ | Dây thần kinh thanh quản quặt ngược |
| 11 | Anatomically | /ˌænəˈtɒmɪkli/ | Về mặt giải phẫu |
| 12 | Transient | /ˈtrænziənt/ | Tạm thời, thoáng qua |
| 13 | Resected | /rɪˈsɛktɪd/ | Cắt bỏ (phẫu thuật) |
| 14 | Carcinoma invasion | /ˌkɑːrsɪˈnoʊmə ɪnˈveɪʒən/ | Sự xâm lấn của ung thư biểu mô |
| 15 | Accident | /ˈæksɪdənt/ | Tai biến, tai nạn |
| 16 | Persist | /pərˈsɪst/ | Kéo dài, tồn tại dai dẳng |
| 17 | Deterioration | /dɪˌtɪəriəˈreɪʃən/ | Sự suy giảm, sự xấu đi |
| 18 | Reconstruction | /ˌriːkənˈstrʌkʃən/ | Tái tạo |
| 19 | Preserved | /prɪˈzɜːrvd/ | Được bảo tồn |
| 20 | Preoperative | /ˌpriːˈɒpərətɪv/ | Trước mổ |
| 21 | Functioning vocal cords | /ˈfʌŋkʃənɪŋ ˈvoʊkəl kɔːrdz/ | Dây thanh hoạt động chức năng |
| 22 | Surgical management | /ˈsɜːrdʒɪkəl ˈmænɪdʒmənt/ | Xử trí phẫu thuật |
| 23 | Peripheral | /pəˈrɪfərəl/ | Ngoại vi |
| 24 | Central | /ˈsɛntrəl/ | Trung tâm |
| 25 | Tumor extension | /ˈtuːmər ɪkˈstɛnʃən/ | Sự lan rộng của khối u |
| 26 | Intraoperative | /ˌɪntrəˈɒpərətɪv/ | Trong mổ |
| 27 | Shaving off | /ˈʃeɪvɪŋ ɒf/ | Bóc tách (khối u ra khỏi cấu trúc) |
| 28 | Partial layer resection | /ˈpɑːrʃəl ˈleɪər rɪˈsɛkʃən/ | Cắt một phần lớp (vỏ) |
| 29 | Differentiated thyroid carcinoma | /ˌdɪfəˈrɛnʃieɪtɪd ˈθaɪrɔɪd ˌkɑːrsɪˈnoʊmə/ | Ung thư biểu mô tuyến giáp thể biệt hóa |
| 30 | Involved | /ɪnˈvɒlvd/ | Bị liên quan, bị ảnh hưởng |
| 31 | Local recurrence | /ˈloʊkəl rɪˈkɜːrəns/ | Tái phát tại chỗ |
| 32 | Extensive dissection | /ɪkˈstɛnsɪv daɪˈsɛkʃən/ | Bóc tách rộng rãi |
| 33 | Thickness | /ˈθɪknəs/ | Độ dày |
| 34 | Histologic examination | /ˌhɪstəˈlɒdʒɪk ɪgˌzæmɪˈneɪʃən/ | Khám nghiệm mô học |
| 35 | Cross-section | /ˈkrɒsˌsɛkʃən/ | Mặt cắt ngang |
| 36 | Perineural connective tissue | /ˌpɛrɪˈnjʊərəl kəˈnɛktɪv ˈtɪʃuː/ | Mô liên kết quanh dây thần kinh |
| 37 | Anatomy | /əˈnætəmi/ | Giải phẫu học |
| 38 | Postoperatively | /ˌpoʊstˈɒpərətɪvli/ | Sau mổ |
| 39 | Unilateral | /ˌjuːnɪˈlætərəl/ | Một bên |
| 40 | Ipsilateral | /ˌɪpsɪˈlætərəl/ | Cùng bên |
| 41 | Paralytic | /ˌpærəˈlɪtɪk/ | Bị liệt |
| 42 | Atrophic | /əˈtrɒfɪk/ | Bị teo |
| 43 | Paramedian position | /ˌpærəˈmiːdiən pəˈzɪʃən/ | Vị trí cạnh đường giữa |
| 44 | Symptoms | /ˈsɪmptəmz/ | Triệu chứng |
| 45 | Pneumonia | /njuːˈmoʊniə/ | Viêm phổi |
| 46 | Life-threatening | /ˈlaɪfˌθrɛtənɪŋ/ | Đe dọa tính mạng |
| 47 | Elderly patients | /ˈɛldərli ˈpeɪʃənts/ | Bệnh nhân cao tuổi |
| 48 | Personal series | /ˈpɜːrsənl ˈsɪəriːz/ | Chuỗi ca bệnh cá nhân |
| 49 | Initial surgery | /ɪˈnɪʃəl ˈsɜːrdʒəri/ | Phẫu thuật lần đầu |
| 50 | Fiberscopic examination | /ˌfaɪbərˈskɒpɪk ɪgˌzæmɪˈneɪʃən/ | Nội soi bằng ống soi sợi quang |
| 51 | Historically | /hɪˈstɒrɪkli/ | Về mặt lịch sử |
| 52 | Direct anastomosis | /dɪˈrɛkt əˌnæstəˈmoʊsɪs/ | Nối trực tiếp |
| 53 | Transected | /trænˈsɛktɪd/ | Bị cắt ngang |
| 54 | Investigators | /ɪnˈvɛstɪɡeɪtərz/ | Nhà nghiên cứu |
| 55 | Repair | /rɪˈpɛər/ | Sửa chữa, phục hồi |
| 56 | Abandoned | /əˈbændənd/ | Bị từ bỏ |
| 57 | End-to-end anastomosis | /ˈɛnd tə ɛnd əˌnæstəˈmoʊsɪs/ | Nối đầu-đầu |
| 58 | Median position | /ˈmiːdiən pəˈzɪʃən/ | Vị trí đường giữa |
| 59 | Adductor nerve fibers | /əˈdʌktər nɜːrv ˈfaɪbərz/ | Sợi thần kinh khép |
| 60 | Abductor nerve fibers | /æbˈdʌktər nɜːrv ˈfaɪbərz/ | Sợi thần kinh dạng |
| 61 | Spatial segregation | /ˈspeɪʃəl ˌsɛɡrɪˈɡeɪʃən/ | Sự phân tách không gian |
| 62 | Microscopic surgery | /ˌmaɪkrəˈskɒpɪk ˈsɜːrdʒəri/ | Vi phẫu thuật |
| 63 | Misdirected regeneration | /ˌmɪsdɪˈrɛktɪd riːˌdʒɛnəˈreɪʃən/ | Sự tái sinh sai hướng |
| 64 | Inspiration | /ˌɪnspəˈreɪʃən/ | Sự hít vào |
| 65 | Phonation | /foʊˈneɪʃən/ | Sự phát âm |
| 66 | Contract simultaneously | /kənˈtrækt ˌsaɪməlˈteɪniəsli/ | Co đồng thời |
| 67 | Larynx | /ˈlærɪŋks/ | Thanh quản |
| 68 | Synkinesis | /ˌsɪŋkɪˈniːsɪs/ | Vận động đồng bộ |
| 69 | Reinnervation | /ˌriːɪnɜːrˈveɪʃən/ | Sự tái phân bố thần kinh |
| 70 | Intrinsic muscles | /ɪnˈtrɪnsɪk ˈmʌsəlz/ | Các cơ nội tại |
| 71 | Tension | /ˈtɛnʃən/ | Trương lực, sức căng |
| 72 | Surgical procedures | /ˈsɜːrdʒɪkəl prəˈsiːdʒərz/ | Các thủ thuật phẫu thuật |
| 73 | Free nerve grafting (FNG) | /friː nɜːrv ˈɡræftɪŋ/ | Ghép thần kinh tự do |
| 74 | Ansa cervicalis-RLN anastomosis (ARA) | /ˈænsə ˌsɜːrvɪˈkeɪlɪs ɑːr ɛl ɛn əˌnæstəˈmoʊsɪs/ | Nối quai cổ-RLN |
| 75 | Vagus-RLN anastomosis (VRA) | /ˈveɪɡəs ɑːr ɛl ɛn əˌnæstəˈmoʊsɪs/ | Nối thần kinh phế vị-RLN |
| 76 | Nerve defect | /nɜːrv ˈdiːfɛkt/ | Khuyết hổng thần kinh |
| 77 | Indication | /ˌɪndɪˈkeɪʃən/ | Chỉ định |
| 78 | Graft | /ɡræft/ | Mảnh ghép |
| 79 | Supraclavicular cutaneous nerve | /ˌsuːprəkləˈvɪkjələr kjuːˈteɪniəs nɜːrv/ | Dây thần kinh da trên đòn |
| 80 | Transcervical nerve | /ˌtrænzˈsɜːrvɪkəl nɜːrv/ | Dây thần kinh ngang cổ |
| 81 | Auricular nerve | /ɔːˈrɪkjələr nɜːrv/ | Dây thần kinh tai |
| 82 | Motor nerves | /ˈmoʊtər nɜːrvz/ | Dây thần kinh vận động |
| 83 | Sensory nerves | /ˈsɛnsəri nɜːrvz/ | Dây thần kinh cảm giác |
| 84 | Mediastinum | /ˌmiːdiəˈstaɪnəm/ | Trung thất |
| 85 | Vagus nerve | /ˈveɪɡəs nɜːrv/ | Dây thần kinh phế vị |
| 86 | Splitting | /ˈsplɪtɪŋ/ | Tách, chẻ |
| 87 | Longitudinally | /ˌlɒndʒɪˈtjuːdɪnəli/ | Theo chiều dọc |
| 88 | Medial portion | /ˈmiːdiəl ˈpɔːrʃən/ | Phần trong |
| 89 | Ansa cervicalis | /ˈænsə ˌsɜːrvɪˈkeɪlɪs/ | Quai cổ |
| 90 | Loop | /luːp/ | Quai, vòng |
| 91 | Internal jugular vein | /ɪnˈtɜːrnl ˈdʒʌɡjələr veɪn/ | Tĩnh mạch cảnh trong |
| 92 | Sternothyroid muscle | /ˌstɜːrnoʊˈθaɪrɔɪd ˈmʌsəl/ | Cơ ức-giáp |
| 93 | Sternohyoid muscle | /ˌstɜːrnoʊˈhaɪɔɪd ˈmʌsəl/ | Cơ ức-móng |
| 94 | Omohyoid muscle | /ˌoʊmoʊˈhaɪɔɪd ˈmʌsəl/ | Cơ vai-móng |
| 95 | Contralateral | /ˌkɒntrəˈlætərəl/ | Đối bên |
| 96 | Suction tube | /ˈsʌkʃən tjuːb/ | Ống hút |
| 97 | Trachea | /ˈtreɪkiə/ | Khí quản |
| 98 | Esophagus | /ɪˈsɒfəɡəs/ | Thực quản |
| 99 | Ligament of Berry | /ˈlɪɡəmənt əv ˈbɛri/ | Dây chằng Berry |
| 100 | Laryngeal approach | /ləˈrɪndʒiəl əˈproʊtʃ/ | Đường tiếp cận thanh quản |
| 101 | Inferior constrictor muscle | /ɪnˈfɪəriər kənˈstrɪktər ˈmʌsəl/ | Cơ khít hầu dưới |
| 102 | Thyroid cartilage | /ˈθaɪrɔɪd ˈkɑːrtəlɪdʒ/ | Sụn giáp |
| 103 | Electrocautery | /ɪˌlɛktroʊˈkɔːtəri/ | Dao điện |
| 104 | Bipolar coagulators | /baɪˈpoʊlər koʊˈæɡjəleɪtərz/ | Kẹp đốt lưỡng cực |
| 105 | Distal portion | /ˈdɪstəl ˈpɔːrʃən/ | Phần xa |
| 106 | Proximal RLN | /ˈprɒksɪməl ɑːr ɛl ɛn/ | Dây TK thanh quản quặt ngược đoạn gần |
| 107 | Peripheral stump | /pəˈrɪfərəl stʌmp/ | Mỏm ngoại vi |
| 108 | Sharp dissection | /ʃɑːrp daɪˈsɛkʃən/ | Bóc tách sắc bén |
| 109 | Facilitates | /fəˈsɪlɪteɪts/ | Tạo điều kiện thuận lợi |
| 110 | Curative surgery | /ˈkjʊərətɪv ˈsɜːrdʒəri/ | Phẫu thuật triệt căn |
| 111 | Vicinity | /vɪˈsɪnəti/ | Vùng lân cận |
| 112 | Interferes | /ˌɪntərˈfɪərz/ | Cản trở |
| 113 | Tracheal resection | /ˈtreɪkiəl rɪˈsɛkʃən/ | Cắt bỏ khí quản |
| 114 | Lateral mobilization | /ˈlætərəl ˌmoʊbɪlaɪˈzeɪʃən/ | Di động ra ngoài |
| 115 | Mean age | /miːn eɪdʒ/ | Tuổi trung bình |
| 116 | Range | /reɪndʒ/ | Khoảng, phạm vi |
| 117 | Carcinoma recurrence | /ˌkɑːrsɪˈnoʊmə rɪˈkɜːrəns/ | Ung thư biểu mô tái phát |
| 118 | Surgical loupes | /ˈsɜːrdʒɪkəl luːps/ | Kính lúp phẫu thuật |
| 119 | Magnification | /ˌmæɡnɪfɪˈkeɪʃən/ | Độ phóng đại |
| 120 | Thread | /θrɛd/ | Chỉ (khâu) |
| 121 | Suture | /ˈsuːtʃər/ | Mũi khâu, chỉ khâu |
| 122 | Microsurgical instruments | /ˌmaɪkroʊˈsɜːrdʒɪkəl ˈɪnstrəmənts/ | Dụng cụ vi phẫu |
| 123 | Routinely | /ruːˈtiːnli/ | Thường quy |
| 124 | Fiber-optic laryngoscope | /ˈfaɪbər ˈɒptɪk ləˈrɪŋɡəskoʊp/ | Ống soi thanh quản sợi quang |
| 125 | Laryngeal functions | /ləˈrɪndʒiəl ˈfʌŋkʃənz/ | Các chức năng của thanh quản |
| 126 | Practical method | /ˈpræktɪkəl ˈmɛθəd/ | Phương pháp thực tế |
| 127 | Periodically | /ˌpɪəriˈɒdɪkli/ | Định kỳ |
| 128 | Maximum phonation time (MPT) | /ˈmæksɪməm foʊˈneɪʃən taɪm/ | Thời gian phát âm tối đa |
| 129 | Serial measurements | /ˈsɪəriəl ˈmɛʒərmənts/ | Các phép đo hàng loạt |
| 130 | Sudden increase | /ˈsʌdn ˈɪnkriːs/ | Sự gia tăng đột ngột |
| 131 | Phonatory recovery | /ˈfoʊnətɔːri rɪˈkʌvəri/ | Sự phục hồi phát âm |
| 132 | Healthy subjects | /ˈhɛlθi ˈsʌbdʒɛkts/ | Đối tượng khỏe mạnh |
| 133 | Controls | /kənˈtroʊlz/ | Nhóm chứng |
| 134 | Standard deviation | /ˈstændərd ˌdiːviˈeɪʃən/ | Độ lệch chuẩn |
| 135 | Adjust | /əˈdʒʌst/ | Điều chỉnh |
| 136 | Vital capacity | /ˈvaɪtl kəˈpæsəti/ | Dung tích sống |
| 137 | Phonation efficiency index (PEI) | /foʊˈneɪʃən ɪˈfɪʃənsi ˈɪndɛks/ | Chỉ số hiệu quả phát âm |
| 138 | Exhaled air | /ɛksˈheɪld ɛər/ | Không khí thở ra |
| 139 | Factors | /ˈfæktərz/ | Các yếu tố |
| 140 | Magnifier | /ˈmæɡnɪfaɪər/ | Kính phóng đại |
| 141 | Significantly | /sɪɡˈnɪfɪkəntli/ | Một cách có ý nghĩa |
| 142 | Surgeon experience | /ˈsɜːrdʒən ɪkˈspɪəriəns/ | Kinh nghiệm của phẫu thuật viên |
| 143 | Distal anastomosis | /ˈdɪstəl əˌnæstəˈmoʊsɪs/ | Miệng nối xa |
| 144 | Insufficiency | /ˌɪnsəˈfɪʃənsi/ | Sự thiếu hụt, sự không đủ |
| 145 | Associated with | /əˈsoʊʃieɪtɪd wɪð/ | Liên quan đến |
| 146 | Essential | /ɪˈsɛnʃəl/ | Cần thiết, thiết yếu |
| 147 | Thyroid surgeons | /ˈθaɪrɔɪd ˈsɜːrdʒənz/ | Phẫu thuật viên tuyến giáp |
| 148 | Familiar with | /fəˈmɪliər wɪð/ | Quen thuộc với |
| 149 | Attempt | /əˈtɛmpt/ | Cố gắng, thử |
| 150 | Nerve fibers | /nɜːrv ˈfaɪbərz/ | Sợi thần kinh |
| 151 | Muscles | /ˈmʌsəlz/ | Các cơ |
| 152 | Vocal quality | /ˈvoʊkəl ˈkwɒləti/ | Chất lượng giọng nói |
| 153 | Laryngeal reinnervation | /ləˈrɪndʒiəl ˌriːɪnɜːrˈveɪʃən/ | Tái phân bố thần kinh thanh quản |
| 154 | Ansa hypoglossi transfer | /ˈænsə ˌhaɪpoʊˈɡlɒsaɪ ˈtrænsfɜːr/ | Chuyển quai hạ thiệt |
| 155 | Advanced thyroid cancer | /ədˈvænst ˈθaɪrɔɪd ˈkænsər/ | Ung thư tuyến giáp giai đoạn tiến xa |
| 156 | Vocal cord function | /ˈvoʊkəl kɔːrd ˈfʌŋkʃən/ | Chức năng dây thanh |
| 157 | Invasive papillary thyroid cancer | /ɪnˈveɪsɪv ˈpæpɪləri ˈθaɪrɔɪd ˈkænsər/ | Ung thư tuyến giáp thể nhú xâm lấn |
| 158 | Mediastinal lesions | /ˌmiːdiəˈstaɪnəl ˈliːʒənz/ | Tổn thương trung thất |
| 159 | Thoracic surgery | /θɔːˈræsɪk ˈsɜːrdʒəri/ | Phẫu thuật lồng ngực |
| 160 | Annuls of Surgery | /ˈænjʊəlz əv ˈsɜːrdʒəri/ | Biên niên sử Phẫu thuật (tên tạp chí) |
| 161 | European Journal of Surgery | /ˌjʊərəˈpiːən ˈdʒɜːrnəl əv ˈsɜːrdʒəri/ | Tạp chí Phẫu thuật Châu Âu (tên tạp chí) |
| 162 | Laryngoscope | /ləˈrɪŋɡəskoʊp/ | Tạp chí Laryngoscope (tên tạp chí) |
| 163 | World Journal of Surgery | /wɜːrld ˈdʒɜːrnəl əv ˈsɜːrdʒəri/ | Tạp chí Phẫu thuật Thế giới (tên tạp chí) |
| 164 | Male | /meɪl/ | Nam giới |
| 165 | Female | /ˈfiːmeɪl/ | Nữ giới |
| 166 | Vocal cord | /ˈvoʊkəl kɔːrd/ | Dây thanh |
| 167 | Resection | /rɪˈsɛkʃən/ | Cắt bỏ |
| 168 | Primary thyroid cancer | /ˈpraɪməri ˈθaɪrɔɪd ˈkænsər/ | Ung thư tuyến giáp nguyên phát |
| 169 | Portion | /ˈpɔːrʃən/ | Một phần |
| 170 | Normal | /ˈnɔːrməl/ | Bình thường |
| 171 | Size | /saɪz/ | Kích thước |
| 172 | Outcome | /ˈaʊtˌkʌm/ | Kết quả |
| 173 | Movement | /ˈmuːvmənt/ | Vận động, cử động |
| 174 | Voice | /vɔɪs/ | Giọng nói |
| 175 | Fixed | /fɪkst/ | Cố định |
| 176 | Phenomenon | /fəˈnɒmɪnɒn/ | Hiện tượng |
| 177 | Improvement | /ɪmˈpruːvmənt/ | Sự cải thiện |
| 178 | Length | /lɛŋθ/ | Chiều dài |
| 179 | Defect | /ˈdiːfɛkt/ | Khuyết hổng |
| 180 | Technically difficult | /ˈtɛknɪkli ˈdɪfɪkəlt/ | Khó về mặt kỹ thuật |
| 181 | Impossible | /ɪmˈpɒsəbl/ | Không thể thực hiện |
| 182 | Idea | /aɪˈdiːə/ | Ý tưởng |
| 183 | Manuscripts | /ˈmænjəskrɪpts/ | Bản thảo |
| 184 | Practice | /ˈpræktɪs/ | Thực hành |
| 185 | Merit | /ˈmɛrɪt/ | Ưu điểm |
| 186 | Problematic | /ˌprɒbləˈmætɪk/ | Gây khó khăn, có vấn đề |
| 187 | Lateral edge | /ˈlætərəl ɛdʒ/ | Bờ ngoài |
| 188 | Behind | /bɪˈhaɪnd/ | Phía sau |
| 189 | Anterior | /ænˈtɪəriər/ | Phía trước |
| 190 | Risk of injury | /rɪsk əv ˈɪndʒəri/ | Nguy cơ tổn thương |
| 191 | Safely | /ˈseɪfli/ | Một cách an toàn |
| 192 | Useful | /ˈjuːsfəl/ | Hữu ích |
| 193 | Mean | /miːn/ | Trung bình |
| 194 | Second surgery | /ˈsɛkənd ˈsɜːrdʒəri/ | Phẫu thuật lần hai |
| 195 | Mode | /moʊd/ | Yếu vị, giá trị phổ biến nhất |
| 196 | Stitches | /ˈstɪtʃɪz/ | Mũi khâu |
| 197 | Suitable | /ˈsuːtəbl/ | Phù hợp |
| 198 | Sex | /sɛks/ | Giới tính |
| 199 | Volume | /ˈvɒljuːm/ | Thể tích |
| 200 | Unit | /ˈjuːnɪt/ | Đơn vị |
TÀI LIỆU THAM KHẢO
- Nishida T., Nakao K., Hamaji M., Kamiike W., Kurozumi K., Matsuda H.: Preservation of recurrent laryngeal nerve invaded by differentiated thyroid cancer. Ann Surg 1997; 226: pp. 85-91.
- Kihara M., Miyauchi A., Yabuta T., et. al.: Outcome of vocal cord function after partial layer resection of the recurrent laryngeal nerve in patients with invasive papillary thyroid cancer. Surgery 2014; 155: pp. 184-189.
- Ezaki H., Ushio H., Harada Y., Takeichi N.: Recurrent laryngeal nerve anastomosis following thyroid surgery. World J Surg 1982; 6: pp. 342-346.
- Miyauchi A., Matsusaka K., Kawaguchi H., Nakamoto K., Maeda M.: Ansa-recurrent nerve anastomosis for vocal cord paralysis due to mediastinal lesions. Ann Thorac Surg 1994; 57: pp. 1020-1021.
- Miyauchi A Matsusaka A., Kihara M., et. al.: The role of ansa-to-recurrent-laryngeal nerve anastomosis in operations for thyroid cancer. Eur J Surg 1998; 164: pp. 927-933.
- Miyauchi A., Yokozawa T., Kobayashi K., Hirai K., Matsuzuka F., Kuma K.: Opposite ansa cervicalis to recurrent laryngeal nerve anastomosis to restore phonation in patients with advanced thyroid cancer. Eur J Surg 2001; 167: pp. 540-541.
- Crumley R.L., Izdebski K.: Vocal quality following laryngeal reinnervation by ansa hypoglossi transfer. Laryngoscope 1986; 96: pp. 611-616.
- Miyauchi A., Masuoka H., Tomoda C., et. al.: Laryngeal approach to the recurrent laryngeal nerve involved by thyroid cancer at the ligament of Berry. Surgery 2012; 152: pp. 57-60.
- Miyauchi A., Ito Y., Miya A., et. al.: Lateral mobilization of the recurrent laryngeal nerve to facilitate tracheal surgery in patients with thyroid cancer invading the trachea near Berry’s ligament. World J Surg 2007; 31: pp. 2081-2084.
- Miyauchi A., Inoue H., Tomoda C., et. al.: Improvement in phonation after reconstruction of the recurrent laryngeal nerve in patients with thyroid cancer invading the nerve. Surgery 2009; 146: pp. 1056-1062.
- Yoshioka K., Miyauchi A., Fukushima M., Kobayashi K., Kihara M., Miya A.: Surgical methods and experiences of surgeons did not significantly affect the recovery in phonation following reconstruction of the recurrent laryngeal nerve. World J Surg 2016; 40: pp. 2948-2955.
