Cẩm nang Hô hấp Can thiệp. Practical Guide to Interventional Pulmonology
Bản quyền (C) 2024 Nhà xuất bản Elsevier.
Ts.Bs. Lê Nhật Huy – Ths.Bs. Lê Đình Sáng (Dịch và chú giải)
Chương 14: Tiếp cận Đa mô thức trong Tắc nghẽn Đường thở Ác tính
Multimodality Approach to Malignant Airway Obstruction
David E. Ost
Practical Guide to Interventional Pulmonology, 14, 147-155
MỞ ĐẦU
Mục tiêu của chương này là cung cấp một phương pháp tiếp cận có hệ thống, hiệu quả, và đa mô thức qua nội soi phế quản đối với vấn đề tắc nghẽn đường thở do khối u ác tính, nhằm tạo điều kiện cho việc tích hợp đúng đắn tất cả các công nghệ khác nhau hiện có. Hướng tiếp cận được trình bày là đa mô thức và tập trung vào các can thiệp nội soi phế quản, nhưng can thiệp nội soi phế quản chỉ là một phần trong việc chăm sóc đa chuyên khoa cho bệnh nhân ung thư. Do đó, chúng ta cũng sẽ thảo luận về cách thức và thời điểm nên tích hợp các can thiệp nội soi phế quản với hóa trị, xạ trị và phẫu thuật.
Để làm được điều này, trước tiên chúng ta sẽ thiết lập một hệ thống phân loại rõ ràng cho các dạng tắc nghẽn đường thở ác tính khác nhau. Mỗi dạng tắc nghẽn đường thở ác tính khác nhau sẽ được điều trị tốt nhất bằng các kỹ thuật khác nhau. Trọng tâm là quá trình ra quyết định về thời điểm sử dụng một kỹ thuật nhất định và cách tích hợp nhiều kỹ thuật thành một phương pháp tiếp cận thống nhất. Chi tiết về cách thực hiện các kỹ thuật thực tế được cung cấp trong các chương khác. Sau đó, chúng ta sẽ sử dụng hệ thống phân loại này để xác định các chỉ định cho nội soi phế quản điều trị tắc nghẽn đường thở ác tính, quản lý trước thủ thuật, quản lý trong thủ thuật và quản lý sau thủ thuật.
CÁC DẠNG TẮC NGHẼN ĐƯỜNG THỞ TRUNG TÂM ÁC TÍNH
Tắc nghẽn đường thở trung tâm ác tính xảy ra thường xuyên ở bệnh nhân ung thư phổi và ở những bệnh nhân có di căn phổi từ các khối u ác tính khác, bao gồm ung thư vú, đại tràng và tế bào thận. Tắc nghẽn đường thở trung tâm trong trường hợp này là tắc nghẽn ở khí quản, phế quản gốc, phế quản trung gian hoặc tại lỗ vào của phế quản thùy. Có ba loại tắc nghẽn đường thở ác tính chính: nội phế quản, chèn ép từ bên ngoài và dạng hỗn hợp (Hình 14.1). Các khối u gây tắc nghẽn nội phế quản thường có dạng polyp hoặc dạng sùi, chủ yếu nằm trong lòng phế quản với thành phế quản tương đối nguyên vẹn, do đó nếu thành phần trong lòng phế quản của khối u bị phá hủy, đường thở sẽ có đủ sự toàn vẹn về cấu trúc để duy trì độ mở với đường kính lòng ống bình thường sau đó. Chèn ép từ bên ngoài do các khối u cũng có thể dẫn đến tắc nghẽn. Trong các trường hợp chèn ép từ bên ngoài, thành đường thở có thể không có khối u, nhưng hiệu ứng khối của khối u chèn ép đường thở đến mức làm tổn hại đến đường thở. Dĩ nhiên, nhiều tổn thương biểu hiện một dạng bệnh hỗn hợp, với một số khối u trong lòng phế quản cũng như một số chèn ép đường thở.
Loại can thiệp được chọn phụ thuộc vào loại tắc nghẽn đường thở ác tính. Các kỹ thuật cắt đốt phá hủy mô rất hữu ích đối với tắc nghẽn nội phế quản ác tính. Các kỹ thuật cắt đốt bao gồm laser, dao điện, đông huyết tương argon (APC), liệu pháp quang động, máy cắt mô (microdebrider), liệu pháp lạnh và cắt lọc cơ học. Stent là phương thức chính cho bệnh nhân bị chèn ép ác tính từ bên ngoài dẫn đến tổn hại đường thở. Đối với bệnh nhân có dạng bệnh hỗn hợp, thường cần nhiều phương thức. Thông thường, thành phần nội phế quản của tắc nghẽn sẽ cần được cắt đốt trước, sau đó đặt stent nếu cần.

Hình 14.1 Các dạng tắc nghẽn đường thở trung tâm ác tính. (A) Tổn thương nội phế quản, (B) chèn ép từ bên ngoài, (C) bệnh lý hỗn hợp. Mỗi bảng minh họa tổng quan về đường thở cũng như hình ảnh cắt ngang của tổn thương khi nhìn qua nội soi phế quản. Bên dưới hình minh họa là một ví dụ điển hình được thấy trong quá trình nội soi phế quản. (A) Tắc nghẽn nội phế quản – khối u nằm trong đường thở. Nếu khối u được loại bỏ, thành đường thở có đủ sự toàn vẹn về cấu trúc để đường thở vẫn mở. (B) Tắc nghẽn từ bên ngoài – khối u nằm bên ngoài đường thở, nhưng đang đè lên đường thở gây hẹp. Thành đường thở còn nguyên vẹn nhưng không đủ mạnh để giữ cho nó mở. Việc gia cố thành bằng stent sẽ tái lập lòng đường thở. Bạn không muốn sử dụng một công cụ cắt đốt (ví dụ: laser), vì điều này sẽ chỉ tạo ra một lỗ trên thành bình thường, làm cho mọi thứ tồi tệ hơn. (C) Dạng hỗn hợp của tắc nghẽn nội phế quản kết hợp với chèn ép từ bên ngoài. Đầu tiên điều trị thành phần nội phế quản bằng liệu pháp cắt đốt, sau đó, nếu cần, đặt stent.
CHỈ ĐỊNH NỘI SOI PHẾ QUẢN Ở BỆNH NHÂN TẮC NGHẼN ĐƯỜNG THỞ TRUNG TÂM ÁC TÍNH
Các chỉ định can thiệp nội soi phế quản bao gồm làm giảm tắc nghẽn gây khó thở, nhiễm trùng hoặc chảy máu có ý nghĩa lâm sàng. Mặc dù nội soi phế quản điều trị trong bối cảnh này thực sự có thể kéo dài sự sống một cách khiêm tốn cho một số bệnh nhân (ví dụ: giúp họ cai máy thở), phần lớn bệnh nhân được hưởng lợi từ những thay đổi về chất lượng cuộc sống hơn là thời gian sống. Khi quyết định có nên thực hiện nội soi phế quản điều trị tắc nghẽn đường thở trung tâm ác tính hay không, điều quan trọng là phải xem xét:
- Xác suất thành công về mặt kỹ thuật, được định nghĩa là khả năng có thể tái lập và duy trì sự thông thoáng của đường thở trung tâm ở mức ≥50% so với bình thường.
- Khả năng thủ thuật, nếu thành công về mặt kỹ thuật, cũng sẽ mang lại sự cải thiện có ý nghĩa lâm sàng về khó thở và chất lượng cuộc sống liên quan đến sức khỏe (HRQOL). Một thủ thuật thành công về mặt kỹ thuật (tức là tái thông 100% phế quản gốc trái bị tắc 70% trước đó) có thể hoặc không thể dẫn đến sự cải thiện có ý nghĩa lâm sàng về khó thở.
- Nguy cơ nếu tắc nghẽn không được giải quyết so với nguy cơ của thủ thuật. Cần xem xét cả nguy cơ ngắn hạn và dài hạn.
Thành công về mặt kỹ thuật
Tắc nghẽn đường thở trung tâm ác tính có ý nghĩa lâm sàng thường được định nghĩa là tắc nghẽn ≥50% diện tích mặt cắt ngang của khí quản, phế quản gốc, phế quản trung gian hoặc lỗ phế quản thùy. Các tắc nghẽn liên quan đến <50% diện tích mặt cắt ngang của đường thở ít có khả năng gây ra các triệu chứng và có khả năng ít hoặc không có tác động sinh lý ngay lập tức. Can thiệp nội soi phế quản thường được chỉ định cho các tổn thương có triệu chứng gây tắc nghẽn ≥50%, với điều kiện là có các đường thở thông thoáng với phổi còn sống ở phía xa chỗ tắc nghẽn. Nếu các đường thở phía xa chỗ tắc nghẽn bị tắc hoặc phổi không còn sống, thì việc giải quyết tắc nghẽn đường thở trung tâm sẽ không mang lại bất kỳ sự cải thiện có ý nghĩa nào, do đó nội soi phế quản điều trị không được chỉ định. Dĩ nhiên, các tổn thương gây tắc nghẽn có thể phát triển, do đó một tắc nghẽn 40% không có triệu chứng có thể tiến triển thành tắc nghẽn 80% có triệu chứng trong tương lai. Do đó, trong các trường hợp chọn lọc tắc nghẽn đường thở trung tâm không triệu chứng <50%, can thiệp nội soi phế quản có thể được chỉ định nếu xác suất tiến triển của bệnh trong tương lai là cao.
Do đó, thành công kỹ thuật của nội soi phế quản điều trị trong bối cảnh này được định nghĩa về mặt giải phẫu. Một cuộc nội soi phế quản thành công về mặt kỹ thuật là một cuộc nội soi làm giảm (các) tắc nghẽn giải phẫu được nhắm mục tiêu sao cho sự thông thoáng của đường thở trung tâm >50% so với bình thường sau khi hoàn thành thủ thuật. Đây là một kết quả ngắn hạn, vì các đường thở có thể đóng lại trong tương lai. Các yếu tố liên quan đến xác suất thành công kỹ thuật cao hơn bao gồm các tổn thương nội phế quản (trái ngược với chèn ép từ bên ngoài hoặc tắc nghẽn hỗn hợp) và đặt stent đường thở. Các yếu tố liên quan đến xác suất thành công kỹ thuật thấp hơn bao gồm điểm ASA (Hội Gây mê Hoa Kỳ) >3, suy thận, ung thư phổi nguyên phát (trái ngược với các loại ung thư khác), bệnh ở phế quản gốc trái và rò khí-thực quản.
Tác động đến Khó thở và Chất lượng cuộc sống liên quan đến sức khỏe (HRQOL)
Điều quan trọng cần nhớ là nội soi phế quản điều trị tắc nghẽn đường thở trung tâm ác tính về cơ bản là một can thiệp giảm nhẹ, vì hầu hết bệnh nhân đều mắc bệnh tiến triển không thể chữa khỏi. Vì vậy, trong khi việc giải quyết tắc nghẽn giải phẫu xác định sự thành công về mặt kỹ thuật, đây chỉ là một mục tiêu chiến thuật ngắn hạn của can thiệp nội soi phế quản. Mục tiêu chiến lược thực sự là giảm khó thở, cải thiện HRQOL và cải thiện thời gian sống được điều chỉnh theo chất lượng. Không phải mọi bệnh nhân có thủ thuật thành công về mặt kỹ thuật đều có sự cải thiện đáng kể về khó thở và thời gian sống được điều chỉnh theo chất lượng. Sự cải thiện có ý nghĩa lâm sàng về khó thở xảy ra ở khoảng 50% bệnh nhân trải qua nội soi phế quản điều trị, trong khi sự cải thiện có ý nghĩa lâm sàng về HRQOL xảy ra ở 40%. Những bệnh nhân khó thở nhiều hơn ở mức ban đầu (được đo bằng thang điểm Borg) có nhiều khả năng trải qua những cải thiện đáng kể về khó thở và HRQOL. Ngược lại, những bệnh nhân bị tắc nghẽn thùy phổi (trái ngược với tắc nghẽn ở phế quản gốc, phế quản trung gian hoặc khí quản) ít có khả năng có sự cải thiện đáng kể về khó thở hoặc HRQOL. Mức độ cải thiện HRQOL cũng liên quan đến điểm ASA cao hơn và tình trạng chức năng thấp hơn. Do đó, những bệnh nhân có nguy cơ biến chứng cao nhất cũng thường có tiềm năng hưởng lợi lớn nhất.
Nguy cơ của việc Trì hoãn Nội soi phế quản Điều trị so với Nguy cơ của Thủ thuật
Ở những bệnh nhân bị tắc nghẽn <50% không có triệu chứng, các lựa chọn bao gồm theo dõi so với tiến hành nội soi phế quản điều trị. Lợi ích của việc theo dõi là tránh được nguy cơ của thủ thuật, và nếu có các phương pháp điều trị thay thế khác (ví dụ: xạ trị hoặc hóa trị), nó cung cấp thời gian để các phương pháp điều trị này phát huy tác dụng, và nếu bệnh nhân đáp ứng với các phương pháp điều trị đó và tắc nghẽn đường thở được cải thiện, nguy cơ của thủ thuật cuối cùng có thể được tránh hoàn toàn. Nguy cơ của việc theo dõi là tắc nghẽn đường thở ác tính sẽ trở nên tồi tệ hơn, các triệu chứng sẽ phát triển, độ khó của thủ thuật sẽ tăng lên, nguy cơ biến chứng sẽ tăng lên và xác suất thành công về mặt kỹ thuật sẽ giảm xuống. Về cơ bản, nguy cơ của việc trì hoãn ở những bệnh nhân không có triệu chứng là cửa sổ cơ hội khi có thể can thiệp bằng một thủ thuật có nguy cơ thấp sẽ bị bỏ lỡ.
Do đó, việc cân bằng giữa nguy cơ trì hoãn và nguy cơ can thiệp ngay lập tức ở những bệnh nhân này đòi hỏi một quan điểm toàn diện và đa chuyên khoa. Ở những bệnh nhân chưa được điều trị với các khối u có khả năng đáp ứng nhanh với điều trị, thường hợp lý khi tiến hành hóa trị và xạ trị trước, với điều kiện bệnh nhân được theo dõi chặt chẽ ở ngoại trú. Cần có một ngưỡng thấp để thay đổi chiến lược và can thiệp bằng nội soi phế quản điều trị nếu khó thở phát triển hoặc có sự xấu đi trên hình ảnh học. Ngược lại, ở những bệnh nhân đã được điều trị và không có khả năng đáp ứng nhanh chóng, đáng kể với hóa trị và xạ trị, can thiệp sớm thường là chiến lược thận trọng hơn, vì nó sẽ giảm thiểu nguy cơ tổng hợp của các biến chứng thủ thuật và sự tiến triển của bệnh trong khi duy trì HRQOL.
QUẢN LÝ TRƯỚC THỦ THUẬT
Các quyết định can thiệp và quản lý trước thủ thuật, mặc dù được thảo luận riêng biệt, thực sự được thực hiện đồng thời và song song. Quyết định can thiệp và việc chuẩn bị cho thủ thuật có mối liên hệ chặt chẽ, và mỗi quá trình cung cấp thông tin cho quá trình kia. Quản lý trước thủ thuật nên tính đến các yếu tố ảnh hưởng đến sự thành công về mặt kỹ thuật, như đã lưu ý trước đó. Mục tiêu là tối ưu hóa việc chăm sóc và sắp xếp mọi thứ để tối đa hóa cơ hội thành công về mặt kỹ thuật trong khi giảm thiểu rủi ro nhiều nhất có thể.
Chẩn đoán hình ảnh là nền tảng cho sự chuẩn bị đúng đắn. Chẩn đoán hình ảnh tạo điều kiện cho việc lập kế hoạch thủ thuật và cho phép xác định mức độ lan rộng của bệnh. Việc lấy các hình ảnh chụp cắt lớp vi tính (CT) cũ là một phần quan trọng của quá trình này. Một yếu tố quyết định quan trọng đối với cả sự thành công về mặt kỹ thuật và tác động của nội soi phế quản đối với HRQOL là mức độ lan rộng của bệnh trong phổi ở phía xa chỗ tắc nghẽn. Nếu phổi ở phía xa không còn sống, thì việc mở lại đường thở đến phổi đó không có khả năng có tác động đáng kể đến HRQOL. Thường thì bệnh nhân sẽ có biểu hiện xẹp phổi đáng kể và xẹp một thùy hoặc toàn bộ một bên phổi. Mức độ lan rộng của bệnh trong phổi ở phía xa chỗ tắc nghẽn có thể không nhìn thấy được trên hình ảnh CT sau khi điều này xảy ra, vì sẽ không thể phân biệt được xẹp phổi với phổi bị bệnh. Nó cũng sẽ không nhìn thấy được qua nội soi phế quản trước khi can thiệp. Tuy nhiên, hình ảnh cũ có thể rất hữu ích trong việc xác định lượng phổi còn sống ở phía xa chỗ tắc nghẽn. Nếu các phim CT gần đây trước đó cho thấy phổi còn sống ở phía xa chỗ tắc nghẽn mà không có bệnh đáng kể, can thiệp có lẽ là hợp lý. Ngoài ra, các phim chụp cũ có thể cho thấy nguồn gốc của tắc nghẽn (ví dụ: liệu một tổn thương dạng polyp ở phế quản gốc trái phát triển từ phân thùy trên của thùy dưới trái hay từ thùy trên trái), đây sẽ là thông tin hữu ích khi cắt bỏ tổn thương.
Bệnh nhân cần được tối ưu hóa về mặt y khoa, đặc biệt chú ý đến các yếu tố nguy cơ tim mạch và các vấn đề về cầm máu. Các xét nghiệm tiền phẫu tiêu chuẩn bao gồm thời gian prothrombin (tức là, tỷ lệ chuẩn hóa quốc tế [INR]), thời gian thromboplastin một phần (PTT), công thức máu toàn phần (CBC), các chất hóa học và xét nghiệm nhóm máu và sàng lọc kháng thể. Việc đánh giá tiền mê của bác sĩ gây mê thường là thận trọng, đặc biệt trong các trường hợp khó.
Sự chuẩn bị cẩn thận trước thủ thuật là điều cần thiết, và sự giao tiếp giữa bác sĩ can thiệp phổi và các kỹ thuật viên, y tá nội soi là rất quan trọng. Điều này nên được thực hiện trước ca mổ để tất cả các thiết bị cần thiết được thiết lập sẵn và trong tầm tay dễ dàng trong trường hợp có trường hợp khẩn cấp. Hầu hết các trường hợp tắc nghẽn đường thở ác tính nên được tiếp cận bằng ống soi phế quản cứng (với nội soi phế quản mềm được thực hiện qua ống cứng khi cần). Đôi khi các trường hợp đơn giản hơn (ví dụ: một tổn thương nội phế quản chỉ tắc nghẽn 10% một phân thùy cần APC cho ho ra máu không liên tục) có thể được thực hiện bằng ống soi phế quản mềm qua ống nội khí quản. Tuy nhiên, khả năng nhanh chóng nâng cấp mức độ chăm sóc khi cần thiết là rất quan trọng. Trong trường hợp khẩn cấp về đường thở, có thể không có thời gian để lấy và thiết lập các thiết bị cần thiết. Vì vậy, ngay cả khi thực hiện các ca “đơn giản” bằng ống soi phế quản mềm qua ống nội khí quản, ống soi phế quản cứng cũng nên được thiết lập và sẵn sàng trong tầm tay. Giao tiếp cẩn thận với các kỹ thuật viên và y tá nội soi có thể tạo điều kiện thuận lợi cho việc này. Tất cả các thiết bị cần thiết phải được thiết lập trước khi bắt đầu thủ thuật và được kiểm tra thích hợp. Tối thiểu, điều này thường bao gồm:
- Ống soi phế quản cứng và thiết bị ống soi phế quản cứng (ví dụ: hút, kẹp)
- Một ống soi phế quản điều trị lớn và một ống soi nhỏ hơn (để đi qua các lỗ hẹp để quan sát các đường thở phía xa tổn thương)
- Các công cụ để cắt đốt nhiệt nhanh các tổn thương nội phế quản (ví dụ: đầu dò dao điện, laser yttrium aluminum garnet [YAG], laser yttrium aluminum perovskite [YAP])
- Stent có kích thước phù hợp và máy X-Quang tăng sáng truyền hình sẵn sàng nếu có kế hoạch đặt stent kim loại
- Đầu dò liệu pháp lạnh để loại bỏ cục máu đông trong trường hợp chảy máu
- Dụng cụ chặn phế quản (bronchial blocker) sẵn sàng.
Ngoài ra, sự giao tiếp giữa đội can thiệp phổi và đội gây mê là điều cần thiết. Gây mê toàn thân thường được ưu tiên. Mặc dù nội soi phế quản điều trị có thể được thực hiện bằng cách sử dụng an thần vừa phải, nó có liên quan đến tỷ lệ biến chứng cao hơn. Trước thủ thuật, cần có một cuộc rà soát kế hoạch quản lý cho bệnh nhân với đội gây mê và đội can thiệp phổi. Điều này nên bao gồm một kế hoạch đường thở rõ ràng (ví dụ: đặt nội khí quản bằng ống nội khí quản so với mặt nạ thanh quản để kiểm tra đường thở so với đặt nội khí quản bằng ống soi phế quản cứng ngay từ đầu), phương pháp thông khí dự kiến (ví dụ: thông khí áp lực dương ngắt quãng qua ống soi phế quản cứng so với thông khí theo thể tích), các loại kỹ thuật cắt đốt có khả năng được sử dụng (ví dụ: đầu dò dao điện so với APC so với laser), liệu có khả năng cần đặt stent hay không, và các kế hoạch dự phòng cho các trường hợp đường thở khó và các trường hợp khẩn cấp.
QUẢN LÝ TRONG THỦ THUẬT
Phần đầu của thủ thuật nói chung nên tuân theo kế hoạch đã được xây dựng cẩn thận và thông báo với đội gây mê và nội soi phế quản như đã nêu trước đó. Việc thiết lập đường thở sẽ được thực hiện, thường là bằng ống soi phế quản cứng hoặc ống nội khí quản. Tiếp theo, việc kiểm tra đường thở cần được hoàn thành, và tắc nghẽn đường thở ác tính cần được bác sĩ nội soi đánh giá và phân loại là do bệnh nội phế quản, chèn ép từ bên ngoài, hoặc dạng hỗn hợp, như đã mô tả trước đó. Sau khi xem xét cẩn thận toàn bộ bối cảnh y tế (ví dụ: bệnh nhân chưa được điều trị hay đây hoàn toàn là giảm nhẹ), mức độ nghiêm trọng của khó thở, xác suất thành công về mặt kỹ thuật và xác suất có được sự cải thiện đáng kể về HRQOL, bác sĩ nội soi sẽ phải đưa ra quyết định cuối cùng về việc có nên can thiệp hay không.
Giả sử rằng can thiệp thực sự được chỉ định, việc ra quyết định và quản lý trong thủ thuật sẽ tuân theo một thuật toán lặp đi lặp lại bao gồm:
|
Việc đánh giá loại tắc nghẽn sẽ thúc đẩy việc lựa chọn can thiệp. Đối với các tổn thương nội phế quản, các liệu pháp cắt đốt sẽ là lựa chọn tốt nhất. Thường thì một loạt các liệu pháp cắt đốt khác nhau sẽ được sử dụng trong cùng một ca, với đội nội soi phế quản chuyển đổi giữa các phương thức. Ví dụ, việc cắt đốt khối u ban đầu có thể bắt đầu bằng liệu pháp laser YAG cho một tổn thương dạng polyp gây tắc nghẽn phế quản trung gian (Hình 14.2). Khi khối u được cắt đốt, bác sĩ nội soi có thể chuyển sang dao điện tiếp xúc với đầu dò hút dao điện cứng cho các khu vực đặc biệt khó tiếp cận để đạt được việc cắt đốt khối u và để hút máu có thể đang rỉ ra từ khối u. Đầu dò hút dao điện cứng mang lại lợi ích của cả việc hút máu trong khi đồng thời làm đông khối u. Sau đó, bác sĩ nội soi có thể tiến hành cắt lọc cơ học cho đến khi mô đã được đốt cháy được loại bỏ. Tại thời điểm đó, việc rỉ máu thêm có thể cho thấy sự cần thiết của việc cầm máu bổ sung (vì khối u đã được làm đông đã bị loại bỏ, để lộ khối u chưa được điều trị bên dưới) và một chu kỳ cắt đốt khác có thể bắt đầu, lần này bắt đầu bằng đầu dò hút dao điện. Cuối cùng, với sự kiểm soát tốt về cầm máu và đông máu và cắt lọc tốt, phía xa của tắc nghẽn có thể nhìn thấy đủ để có thể thực hiện việc khoét lõi cơ học bằng ống soi cứng, tái lập một đường thở thông thoáng an toàn (Hình 14.3). Lưu ý mô hình lặp đi lặp lại: cầm máu và đông máu bằng một công cụ cắt đốt, sau đó là cắt bỏ cơ học, đánh giá lại và lặp lại khi cần thiết. Điều quan trọng là phải đạt được sự đông máu tốt bằng một thiết bị cắt đốt trước khi cắt bỏ cơ học để tránh các biến chứng chảy máu.
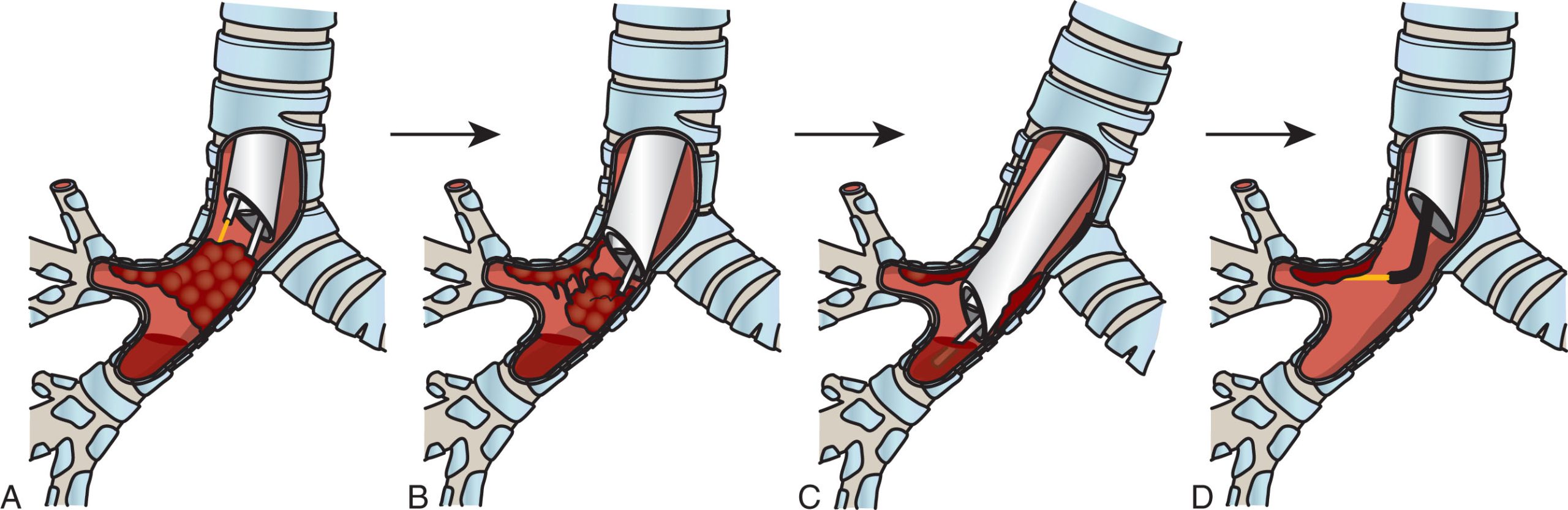
Hình 14.2 Nội soi phế quản cứng để điều trị tắc nghẽn đường thở trung tâm ác tính nội phế quản bằng nhiều kỹ thuật cắt đốt. (A) Ống soi phế quản cứng được đưa vào, tổn thương được xác định, và một tia laser được đưa qua kênh làm việc cũng như một ống hút. Laser được sử dụng để cắt đốt mục tiêu, gây đông máu trong mục tiêu. (B) Sau khi làm đông khối u, việc cắt lọc cơ học được thực hiện để loại bỏ mô khối u đã đông. Điều này có thể được thực hiện bằng hút (như hình minh họa ở đây) hoặc bằng kẹp hoặc máy cắt mô hoặc liệu pháp lạnh hoặc khoét lõi. (C) Quá trình này lặp đi lặp lại—sau khi loại bỏ mô ban đầu ở bảng (B), có nhiều khối u hơn có thể nhìn thấy cũng như dịch tiết và máu. Phần này của khối u chưa được làm đông đầy đủ, vì tia laser ban đầu ở (A) không thể xuyên đủ sâu. Vì vậy, máu được hút ra (C) và sau đó quyết định được đưa ra về việc có cần cắt đốt hay không. (D) Sau khi loại bỏ máu, có thể thực hiện cắt đốt bổ sung. Thường thì một loại phương thức cắt đốt khác được sử dụng. Trong trường hợp này, vì khối u ở bên cạnh ở một góc khó đối với ống soi cứng, ống soi phế quản mềm được đưa qua ống cứng, và một tia laser mềm được đưa qua kênh làm việc của ống soi phế quản để làm đông khối u còn sót lại. Sau khi làm đông khối u này, nó sẽ được cắt bỏ (bảng B), máu và chất nhầy dư thừa sẽ được loại bỏ (bảng C), và quá trình bắt đầu lại.
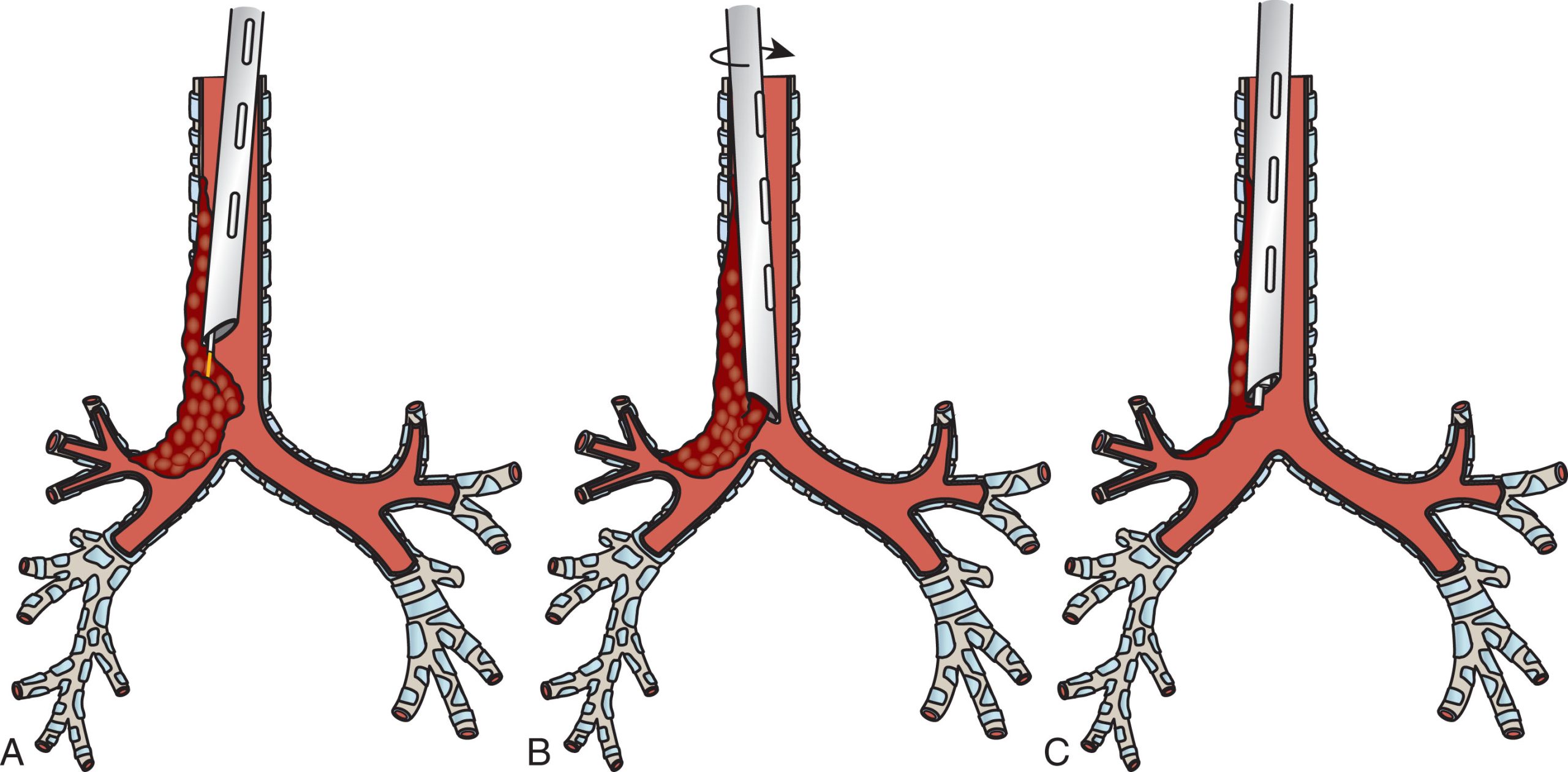
Hình 14.3 Chu kỳ cắt đốt-cắt bỏ với việc khoét lõi để đạt được cắt bỏ cơ học. Chìa khóa để khoét lõi thành công một tổn thương là (A) đầu tiên đạt được sự cầm máu tốt thông qua đông máu. Trong hình ảnh này, nội soi phế quản bằng laser được sử dụng để đông máu, nhưng các phương thức cắt đốt nhanh khác có thể được sử dụng. Trước khi quyết định khoét lõi, điều quan trọng là có thể “nhìn thấy phía bên kia” nơi bạn muốn đến. Trong trường hợp này, phía bên kia là khí quản xa. (B) Sau khi đạt được sự đông máu tốt của khối u, ống soi cứng được đẩy về phía trước bằng một chuyển động xoay để “khoét lõi” khối u đã đông. Không phải tất cả khối u đều phải được loại bỏ, nhưng đủ khối u phải được loại bỏ để ống soi cứng có thể được đưa đến “phía bên kia”. Ống soi cứng không cần phải vào thùy dưới phải trong ví dụ này, nhưng nó cần có khả năng vươn tới khí quản xa qua phần đầu tiên của khối u. Khi mô đã được khoét lõi, không được rút ống soi cứng ra ngay lập tức. (C) Thay vào đó, thân ống soi cứng được để lại tại vị trí để chèn ép nền khối u, nơi sẽ rỉ máu. Hút và chèn ép cùng với việc đông máu trước đó được thực hiện ở bước A sẽ đạt được sự cầm máu. Khi cầm máu tốt, ống soi cứng được định vị lại, tắc nghẽn được đánh giá lại, và một chu kỳ mới bắt đầu.
Đối với bệnh lý hoàn toàn từ bên ngoài, đặt stent sẽ là lựa chọn tốt nhất. Việc lựa chọn stent phụ thuộc vào vị trí tắc nghẽn, giải phẫu, bối cảnh lâm sàng và xem xét các nguy cơ lâu dài. Stent silicone hiện là loại stent hình chữ Y duy nhất có sẵn tại Hoa Kỳ. Vì vậy, đối với những bệnh nhân bị chèn ép từ bên ngoài liên quan đến carina chính, thường sẽ cần một stent silicone hình chữ Y. Đối với tắc nghẽn phế quản gốc hoặc tắc nghẽn phế quản trung gian, cả stent silicone hoặc kim loại đều khả thi.
Stent kim loại tự nở mang lại lợi ích là dễ uốn theo các đường thở cong queo và có thể được đưa qua các đường thở hẹp, vì chúng được triển khai bằng cách sử dụng dây dẫn với hệ thống dựa trên catheter theo kỹ thuật Seldinger và có cấu hình thấp (Hình 14.4). Ngược lại, stent silicone phải được triển khai qua ống soi cứng, và chúng thường có cấu hình khá lớn (tức là chúng không thể dễ dàng được đẩy qua một chỗ hẹp chặt). Vì vậy, đối với nhiều tổn thương hẹp chặt gây ra bởi chèn ép ác tính từ bên ngoài ở phế quản gốc và phế quản trung gian, stent kim loại có thể dễ đặt hơn. Nói chung, đối với tắc nghẽn đường thở ác tính được điều trị bằng stent kim loại, nên sử dụng stent có vỏ bọc (trái ngược với không có vỏ bọc), vì khối u có thể nhanh chóng phát triển qua các stent không có vỏ bọc.
Khi lựa chọn stent, cũng hữu ích khi xem xét tỷ lệ biến chứng lâu dài. Khi tắc nghẽn ở carina, thường cần stent silicone hình chữ Y. Lợi ích của stent Y silicone về mặt biến chứng lâu dài là chúng thường không di chuyển. Tuy nhiên, chúng dễ phát triển mô hạt và tắc nghẽn do chất nhầy hơn. Khi đặt stent cho phế quản gốc hoặc phế quản trung gian, sẽ sử dụng stent hình ống đơn giản nên cả stent silicone và kim loại đều có thể được sử dụng. Stent ống silicone có nhiều khả năng di chuyển hơn stent kim loại và cũng có nhiều khả năng bị tắc do chất nhầy. Điều quan trọng là tất cả các stent đều làm tăng nguy cơ nhiễm trùng đường hô hấp sau đó, và các nhiễm trùng đường hô hấp như vậy có liên quan đến tỷ lệ mắc bệnh và tử vong đáng kể.
Đối với các tổn thương hỗn hợp, thường tốt nhất là bắt đầu bằng các can thiệp cắt đốt, và sau khi thành phần nội phế quản được điều trị, đường thở nên được đánh giá lại. Nếu có sự chèn ép đáng kể từ bên ngoài kéo dài với hẹp còn lại của đường thở >50% ngay cả sau khi loại bỏ thành phần nội phế quản, nên xem xét việc đặt stent. Lợi ích của việc đặt stent trong những trường hợp như vậy phải được cân nhắc với các nguy cơ lâu dài về tắc nghẽn chất nhầy, mô hạt, di chuyển và nhiễm trùng. Nếu bệnh nhân chưa được điều trị và có cơ hội tốt để khối u đáp ứng với điều trị, thì thường tốt hơn là hoãn việc đặt stent nếu bệnh nhân có đủ chức năng hô hấp. Ngược lại, nếu bệnh nhân có dự trữ phổi hạn chế và/hoặc không có khả năng đáp ứng với hóa trị/xạ trị, thì có thể đáng để đặt stent trong các trường hợp có chèn ép từ bên ngoài kéo dài còn lại.
Trong suốt quá trình thủ thuật, bác sĩ nội soi liên tục đánh giá lại tắc nghẽn để chọn công cụ phù hợp cũng như quyết định khi nào nên dừng lại. Một trong những quyết định quan trọng trong quá trình phẫu thuật là khi nào nên kết thúc. Điều này đòi hỏi phải đánh giá mức độ lợi ích có thể đạt được bằng các can thiệp bổ sung so với nguy cơ biên của các biến chứng nếu thủ thuật được tiếp tục. Đây là lý do tại sao việc có một sự hiểu biết sâu sắc về các chỉ định của thủ thuật và các yếu tố dự báo thành công là rất quan trọng. Mức độ lợi ích biên, về mặt khó thở và HRQOL, có khả năng đạt được bằng cách tiếp tục thủ thuật, là một câu hỏi phải được đặt ra nhiều lần trong suốt quá trình thủ thuật. Giai đoạn đầu của một thủ thuật, nguy cơ cắt đốt tương đối thấp—tổn thương thường lớn, các mốc giải phẫu rõ ràng và nguy cơ thấp. Nhưng khi thủ thuật tiếp diễn, đặc biệt nếu khối u lan rộng hơn dự kiến, có thể nguy cơ của việc tiếp tục thủ thuật tăng lên, đến mức chúng vượt quá lợi ích. Điều này đặc biệt đúng nếu phổi ở phía xa chỗ tắc nghẽn được phát hiện có sự xâm lấn của khối u. Trong những trường hợp như vậy, việc dừng thủ thuật và hạn chế nguy cơ biến chứng thường là lựa chọn tốt nhất. Tương tự, một khi đường thở đã mở >50%, trong một số trường hợp, có thể hợp lý để dừng lại khi đã đạt được một mức độ thành công vừa phải, thay vì tiếp tục vì mức độ lợi ích chức năng của việc mở thêm đường thở có thể khiêm tốn so với nguy cơ biên phát sinh. Khái niệm chính ở đây là việc đánh giá rủi ro-lợi ích nên được thực hiện liên tục trong suốt quá trình thủ thuật theo một mô hình lặp đi lặp lại, vì xác suất biến chứng và xác suất tích lũy thêm lợi ích từ các can thiệp tiếp theo sẽ thay đổi trong quá trình thủ thuật.
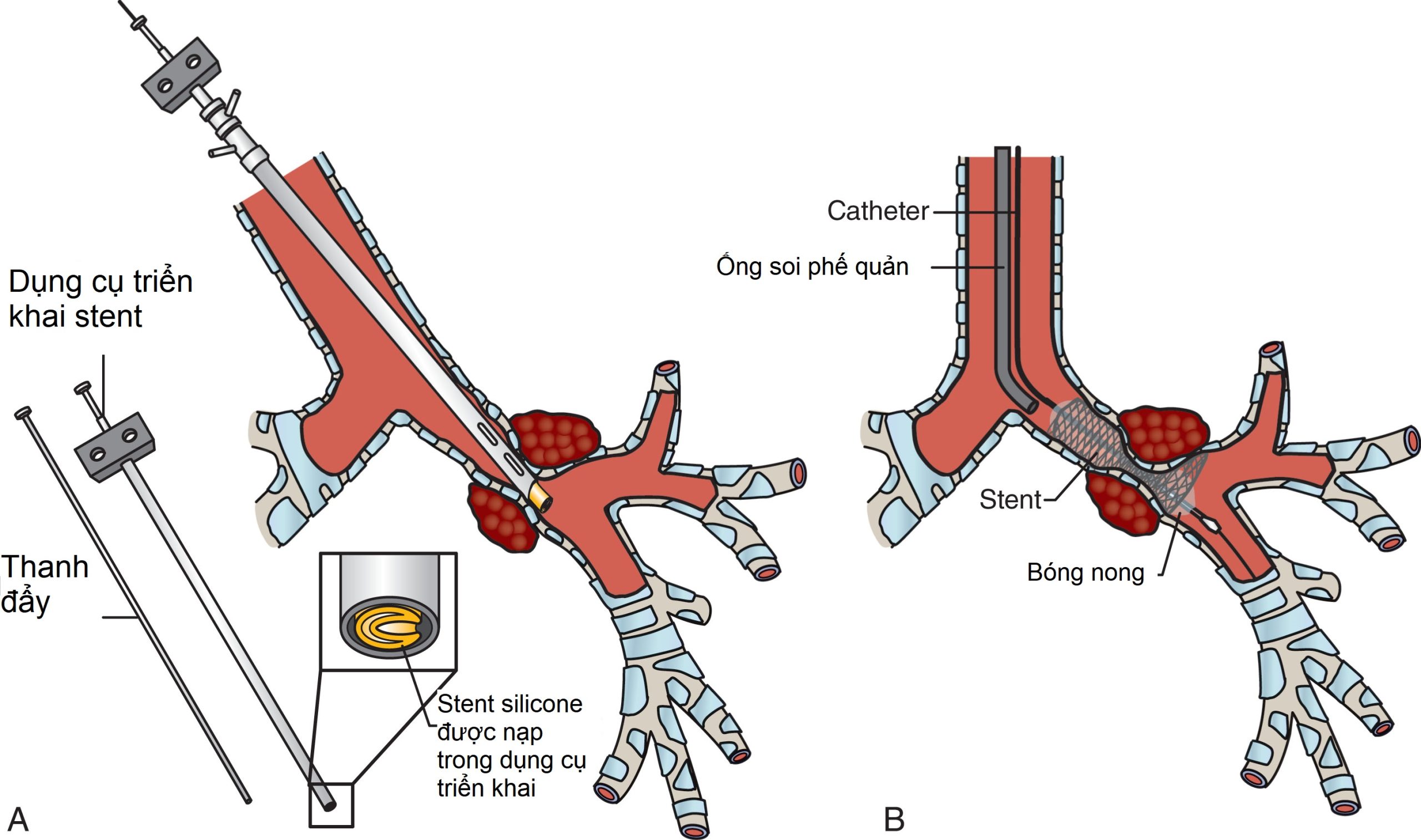
Hình 14.4 Sự khác biệt giữa stent silicone và stent kim loại. (A) Stent silicone qua ống soi cứng, (B) stent kim loại tự nở. (A) Stent silicone có cấu hình cao, chúng đòi hỏi một lòng ống tương đối mở để triển khai vì chúng được đẩy ra qua ống soi phế quản cứng bằng một hệ thống triển khai stent cứng có đường kính lớn. Khi ống soi phế quản cứng nằm trong chỗ hẹp, hệ thống triển khai stent được đưa qua ống soi cứng. Hệ thống triển khai stent về cơ bản là một ống kim loại rỗng với một stent bên trong ống. Một thanh đẩy được sử dụng để đẩy stent silicone vào đường thở. Lưu ý rằng ống soi phế quản cứng phải có khả năng đi vào khu vực hẹp để stent được triển khai. Nếu chỗ hẹp quá chặt, đến mức ống soi phế quản cứng không thể đi qua, hệ thống triển khai stent silicone cấu hình cao cũng sẽ không thể đi qua chỗ hẹp và stent sẽ triển khai ở phía gần (trên) chỗ hẹp thay vì mở chỗ hẹp. (B) Stent kim loại tự nở có cấu hình thấp. Chúng thường được triển khai bằng kỹ thuật Seldinger. Một dây dẫn được đưa qua chỗ hẹp. Stent nằm trên một catheter mềm đi qua dây dẫn. Đầu gần của stent được định vị ngay trên chỗ hẹp và đầu xa ngay qua chỗ hẹp. Lưu ý đường kính catheter rất nhỏ—nó có thể được đưa qua một chỗ hẹp rất chặt. Khi stent được triển khai, nó mở ra theo hướng xuyên tâm dọc theo toàn bộ chiều dài của nó, đẩy đường thở ra ngoài từ trung tâm. Bởi vì nó có cấu hình thấp và nó mở ra theo hướng xuyên tâm ra ngoài, stent kim loại thực tế hơn cho các chỗ hẹp chặt.
QUẢN LÝ SAU THỦ THUẬT
Đối với bệnh nhân có stent, các nguy cơ chính lâu dài là tắc nghẽn chất nhầy, di chuyển stent, nhiễm trùng, gãy stent và mô hạt. Nên sử dụng khí dung albuterol và nước muối ưu trương hai lần mỗi ngày để giảm nguy cơ tắc nghẽn chất nhầy. Bệnh nhân cần được hướng dẫn tìm kiếm sự chăm sóc y tế kịp thời cho bất kỳ bằng chứng nào về nhiễm trùng đường hô hấp, chẳng hạn như ho nặng hơn với đờm mủ hoặc khó thở tăng lên hoặc sốt.
Các tổn thương ác tính sẽ thường xuyên tái phát, đòi hỏi phải can thiệp lặp lại. Do đó, việc theo dõi cẩn thận với đội can thiệp phổi là cần thiết. Việc theo dõi nên bao gồm một lần khám lâm sàng định kỳ, thường là 2-4 tuần sau can thiệp ban đầu. Chụp CT ngực sau 1 tháng sau thủ thuật cũng được chỉ định để đánh giá bằng chứng tái phát. Nội soi phế quản định kỳ ở tất cả các bệnh nhân là không cần thiết. Thay vào đó, việc sử dụng nội soi phế quản để đánh giá theo dõi nên dựa trên các triệu chứng, các dấu hiệu lâm sàng và hình ảnh CT. Mặc dù nội soi phế quản định kỳ không được chỉ định, các bác sĩ nên có một ngưỡng thấp để thực hiện nội soi phế quản theo dõi nếu có bất kỳ sự xấu đi nào của khó thở, ho, viêm phổi sau tắc nghẽn, hoặc bằng chứng tái phát trên CT.
TÀI LIỆU THAM KHẢO
- Ernst A, Simoff M, Ost D, Goldman Y, Herth FJF. Prospective risk-adjusted morbidity and mortality outcome analysis after therapeutic bronchoscopic procedures: results of a multi-institutional outcomes database. Chest. 2008;134(3):514-519.
- Ost DE, Ernst A, Grosu HB, et al. Therapeutic bronchoscopy for malignant central airway obstruction: success rates and impact on dyspnea and quality of life. Chest. 2015;147(5):1282-1298.
- Ong P, Grosu HB, Debiane L, et al. Long-term quality-adjusted survival following therapeutic bronchoscopy for malignant central airway obstruction. Thorax. 2019;74(2):141-156.
- Ost DE, Ernst A, Grosu HB, et al. Complications following therapeutic bronchoscopy for malignant central airway obstruction: results of the AQUIRE registry. Chest. 2015;148(2):450-471.
- Ost DE, Shah AM, Lei X, et al. Respiratory infections increase the risk of granulation tissue formation following airway stenting in patients with malignant airway obstruction. Chest. 2012;141(6):1473-1481.
- Grosu HB, Eapen GA, Morice RC, et al. Stents are associated with increased risk of respiratory infections in patients undergoing airway interventions for malignant airways disease. Chest. 2013;144(2):441-449.
- Agrafiotis M, Siempos II, Falagas ME. Infections related to airway stenting: a systematic review. Respiration. 2009;78(1):69-74.
- Dutau H, Di Palma F, Thibout Y, et al. Impact of silicone stent placement in symptomatic airway obstruction due to non-small cell lung cancer – a French multicenter randomized controlled study: the SPOC trial. Respiration. 2020;99(4):344-352.
Bảng chú giải thuật ngữ Y học Anh Việt
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Multimodality | /ˌmʌltiˌmoʊˈdæləti/ | Đa mô thức |
| 2 | Malignant | /məˈlɪɡnənt/ | Ác tính |
| 3 | Airway Obstruction | /ˈɛərˌweɪ əbˈstrʌkʃən/ | Tắc nghẽn đường thở |
| 4 | Bronchoscopic | /ˌbrɒŋkəˈskɒpɪk/ | (Thuộc) Nội soi phế quản |
| 5 | Interventions | /ˌɪntərˈvɛnʃənz/ | Can thiệp |
| 6 | Multidisciplinary | /ˌmʌltiˈdɪsəpləˌnɛri/ | Đa chuyên khoa |
| 7 | Chemotherapy | /ˌkiːmoʊˈθɛrəpi/ | Hóa trị |
| 8 | Radiation therapy | /ˌreɪdiˈeɪʃən ˈθɛrəpi/ | Xạ trị |
| 9 | Surgery | /ˈsɜːrdʒəri/ | Phẫu thuật |
| 10 | Classification system | /ˌklæsɪfɪˈkeɪʃən ˈsɪstəm/ | Hệ thống phân loại |
| 11 | Techniques | /tɛkˈniːks/ | Kỹ thuật |
| 12 | Indications | /ˌɪndɪˈkeɪʃənz/ | Chỉ định |
| 13 | Therapeutic bronchoscopy | /ˌθɛrəˈpjuːtɪk ˌbrɒŋˈkɒskəpi/ | Nội soi phế quản điều trị |
| 14 | Preprocedural management | /priːprəˈsiːdʒərəl ˈmænɪdʒmənt/ | Quản lý trước thủ thuật |
| 15 | Intraprocedural management | /ˈɪntrəprəˈsiːdʒərəl ˈmænɪdʒmənt/ | Quản lý trong thủ thuật |
| 16 | Postprocedural management | /poʊstprəˈsiːdʒərəl ˈmænɪdʒmənt/ | Quản lý sau thủ thuật |
| 17 | Central airway obstruction | /ˈsɛntrəl ˈɛərˌweɪ əbˈstrʌkʃən/ | Tắc nghẽn đường thở trung tâm |
| 18 | Lung cancer | /lʌŋ ˈkænsər/ | Ung thư phổi |
| 19 | Pulmonary metastases | /ˈpʌlməˌnɛri məˈtæstəsiːz/ | Di căn phổi |
| 20 | Breast cancer | /brɛst ˈkænsər/ | Ung thư vú |
| 21 | Colon cancer | /ˈkoʊlən ˈkænsər/ | Ung thư đại tràng |
| 22 | Renal cell cancer | /ˈriːnəl sɛl ˈkænsər/ | Ung thư tế bào thận |
| 23 | Trachea | /ˈtreɪkiə/ | Khí quản |
| 24 | Mainstem bronchi | /ˈmeɪnˌstɛm ˈbrɒŋkaɪ/ | Phế quản gốc |
| 25 | Bronchus intermedius | /ˈbrɒŋkəs ˌɪntərˈmiːdiəs/ | Phế quản trung gian |
| 26 | Lobar orifice | /ˈloʊbər ˈɔːrɪfɪs/ | Lỗ phế quản thùy |
| 27 | Endobronchial | /ˌɛndoʊˈbrɒŋkiəl/ | Nội phế quản |
| 28 | Extrinsic compression | /ɪkˈstrɪnsɪk kəmˈprɛʃən/ | Chèn ép từ bên ngoài |
| 29 | Mixed pattern | /mɪkst ˈpætərn/ | Dạng hỗn hợp |
| 30 | Polypoid | /ˈpɒlɪpɔɪd/ | Dạng polyp |
| 31 | Fungating | /ˈfʌŋɡeɪtɪŋ/ | Dạng sùi |
| 32 | Intraluminal | /ˌɪntrəˈluːmɪnəl/ | Trong lòng ống |
| 33 | Bronchial wall | /ˈbrɒŋkiəl wɔːl/ | Thành phế quản |
| 34 | Structural integrity | /ˈstrʌktʃərəl ɪnˈtɛɡrəti/ | Sự toàn vẹn về cấu trúc |
| 35 | Luminal diameter | /ˈluːmɪnəl daɪˈæmɪtər/ | Đường kính lòng ống |
| 36 | Mass effect | /mæs ɪˈfɛkt/ | Hiệu ứng khối |
| 37 | Ablative techniques | /ˈæblətɪv tɛkˈniːks/ | Kỹ thuật cắt đốt |
| 38 | Lasers | /ˈleɪzərz/ | Laser |
| 39 | Electrocautery | /ɪˌlɛktroʊˈkɔːtəri/ | Dao điện |
| 40 | Argon plasma coagulation (APC) | /ˈɑːrɡɒn ˈplæzmə ˌkoʊæɡjəˈleɪʃən/ | Đông huyết tương Argon |
| 41 | Photodynamic therapy | /ˌfoʊtoʊdaɪˈnæmɪk ˈθɛrəpi/ | Liệu pháp quang động |
| 42 | Microdebriders | /ˌmaɪkroʊdɪˈbraɪdərz/ | Máy cắt mô |
| 43 | Cryotherapy | /ˌkraɪoʊˈθɛrəpi/ | Liệu pháp lạnh |
| 44 | Mechanical debridement | /məˈkænɪkəl dɪˈbriːdmənt/ | Cắt lọc cơ học |
| 45 | Stents | /stɛnts/ | Stent (Giá đỡ) |
| 46 | Dyspnea | /ˈdɪspniə/ | Khó thở |
| 47 | Infection | /ɪnˈfɛkʃən/ | Nhiễm trùng |
| 48 | Bleeding | /ˈbliːdɪŋ/ | Chảy máu |
| 49 | Quality of life (QOL) | /ˈkwɒləti əv laɪf/ | Chất lượng cuộc sống |
| 50 | Technical success | /ˈtɛknɪkəl səkˈsɛs/ | Thành công về mặt kỹ thuật |
| 51 | Airway patency | /ˈɛərˌweɪ ˈpeɪtənsi/ | Sự thông thoáng của đường thở |
| 52 | Health-related quality of life (HRQOL) | /hɛlθ rɪˈleɪtɪd ˈkwɒləti əv laɪf/ | Chất lượng cuộc sống liên quan đến sức khỏe |
| 53 | Left mainstem bronchus | /lɛft ˈmeɪnˌstɛm ˈbrɒŋkəs/ | Phế quản gốc trái |
| 54 | Short-term risks | /ʃɔːrt tɜːrm rɪsks/ | Nguy cơ ngắn hạn |
| 55 | Long-term risks | /lɔːŋ tɜːrm rɪsks/ | Nguy cơ dài hạn |
| 56 | Cross-sectional area | /krɔːsˈsɛkʃənəl ˈɛəriə/ | Diện tích mặt cắt ngang |
| 57 | Physiologic impact | /ˌfɪziəˈlɒdʒɪk ˈɪmpækt/ | Tác động sinh lý |
| 58 | Symptomatic lesions | /ˌsɪmptəˈmætɪk ˈliːʒənz/ | Tổn thương có triệu chứng |
| 59 | Patent airways | /ˈpeɪtənt ˈɛərˌweɪz/ | Đường thở thông thoáng |
| 60 | Viable lung | /ˈvaɪəbəl lʌŋ/ | Phổi còn sống |
| 61 | Distal | /ˈdɪstəl/ | Phía xa |
| 62 | Asymptomatic | /ˌeɪsɪmptəˈmætɪk/ | Không có triệu chứng |
| 63 | Disease progression | /dɪˈziːz prəˈɡrɛʃən/ | Sự tiến triển của bệnh |
| 64 | Anatomically | /ˌænəˈtɒmɪkəli/ | Về mặt giải phẫu |
| 65 | American Society of Anesthesia (ASA) score | /əˈmɛrɪkən səˈsaɪəti əv ˌænəsˌθiːziə skɔːr/ | Thang điểm ASA |
| 66 | Renal failure | /ˈriːnəl ˈfeɪljər/ | Suy thận |
| 67 | Primary lung cancer | /ˈpraɪˌmɛri lʌŋ ˈkænsər/ | Ung thư phổi nguyên phát |
| 68 | Tracheal-esophageal fistula | /ˈtreɪkiəl ɪˌsɒfəˈdʒiːəl ˈfɪstjʊlə/ | Rò khí-thực quản |
| 69 | Palliative intervention | /ˈpæliətɪv ˌɪntərˈvɛnʃən/ | Can thiệp giảm nhẹ |
| 70 | Advanced disease | /ədˈvænst dɪˈziːz/ | Bệnh tiến triển |
| 71 | Incurable | /ɪnˈkjʊərəbəl/ | Không thể chữa khỏi |
| 72 | Quality-adjusted survival | /ˈkwɒləti əˈdʒʌstɪd sərˈvaɪvəl/ | Thời gian sống được điều chỉnh theo chất lượng |
| 73 | Borg score | /bɔːrɡ skɔːr/ | Thang điểm Borg |
| 74 | Lobar obstruction | /ˈloʊbər əbˈstrʌkʃən/ | Tắc nghẽn thùy phổi |
| 75 | Functional status | /ˈfʌŋkʃənəl ˈsteɪtəs/ | Tình trạng chức năng |
| 76 | Complications | /ˌkɒmplɪˈkeɪʃənz/ | Biến chứng |
| 77 | Hazard of delay | /ˈhæzərd əv dɪˈleɪ/ | Nguy cơ của việc trì hoãn |
| 78 | Procedural risk | /prəˈsiːdʒərəl rɪsk/ | Nguy cơ của thủ thuật |
| 79 | Treatment naive | /ˈtriːtmənt naɪˈiːv/ | Chưa được điều trị |
| 80 | Outpatient | /ˈaʊtˌpeɪʃənt/ | Ngoại trú |
| 81 | Radiographic worsening | /ˌreɪdioʊˈɡræfɪk ˈwɜːrsənɪŋ/ | Xấu đi trên hình ảnh học |
| 82 | Prudent strategy | /ˈpruːdənt ˈstrætədʒi/ | Chiến lược thận trọng |
| 83 | Computed tomography (CT) | /kəmˈpjuːtɪd təˈmɒɡrəfi/ | Chụp cắt lớp vi tính |
| 84 | Atelectasis | /ˌætɪˈlɛktəsɪs/ | Xẹp phổi |
| 85 | Collapse | /kəˈlæps/ | Xẹp (phổi) |
| 86 | Superior segment | /suːˈpɪəriər ˈsɛɡmənt/ | Phân thùy trên |
| 87 | Left lower lobe | /lɛft ˈloʊər loʊb/ | Thùy dưới trái |
| 88 | Left upper lobe | /lɛft ˈʌpər loʊb/ | Thùy trên trái |
| 89 | Resecting | /rɪˈsɛktɪŋ/ | Cắt bỏ |
| 90 | Cardiac risk factors | /ˈkɑːrdiæk rɪsk ˈfæktərz/ | Yếu tố nguy cơ tim mạch |
| 91 | Hemostasis | /ˌhiːməˈsteɪsɪs/ | Cầm máu |
| 92 | Prothrombin time | /proʊˈθrɒmbɪn taɪm/ | Thời gian prothrombin |
| 93 | International normalized ratio (INR) | /ˌɪntərˈnæʃənəl ˈnɔːrməˌlaɪzd ˈreɪʃioʊ/ | Tỷ lệ chuẩn hóa quốc tế |
| 94 | Partial thromboplastin time (PTT) | /ˈpɑːrʃəl ˌθrɒmboʊˈplæstɪn taɪm/ | Thời gian thromboplastin một phần |
| 95 | Complete blood count (CBC) | /kəmˈpliːt blʌd kaʊnt/ | Công thức máu toàn phần |
| 96 | Chemistries | /ˈkɛmɪstriz/ | Các chất hóa học (sinh hóa máu) |
| 97 | Type and screen | /taɪp ænd skriːn/ | Nhóm máu và sàng lọc kháng thể |
| 98 | Anesthesia | /ˌænəsˈθiːʒə/ | Gây mê |
| 99 | Interventional pulmonologist | /ˌɪntərˈvɛnʃənəl ˌpʌlməˈnɒlədʒɪst/ | Bác sĩ can thiệp phổi |
| 100 | Bronchoscopy technicians | /brɒŋˈkɒskəpi tɛkˈnɪʃənz/ | Kỹ thuật viên nội soi phế quản |
| 101 | Rigid bronchoscope | /ˈrɪdʒɪd ˈbrɒŋkəˌskoʊp/ | Ống soi phế quản cứng |
| 102 | Flexible bronchoscopy | /ˈflɛksəbəl brɒŋˈkɒskəpi/ | Nội soi phế quản mềm |
| 103 | Endotracheal tube | /ˌɛndoʊˈtreɪkiəl tjuːb/ | Ống nội khí quản |
| 104 | Intermittent hemoptysis | /ˌɪntərˈmɪtənt hiːˈmɒptɪsɪs/ | Ho ra máu không liên tục |
| 105 | Airway emergency | /ˈɛərˌweɪ ɪˈmɜːrdʒənsi/ | Tình trạng khẩn cấp về đường thở |
| 106 | Therapeutic bronchoscope | /ˌθɛrəˈpjuːtɪk ˈbrɒŋkəˌskoʊp/ | Ống soi phế quản điều trị |
| 107 | Thermal ablation | /ˈθɜːrməl æˈbleɪʃən/ | Cắt đốt nhiệt |
| 108 | Electrocautery probe | /ɪˌlɛktroʊˈkɔːtəri proʊb/ | Đầu dò dao điện |
| 109 | Yttrium aluminum garnet (YAG) laser | /ˈɪtriəm əˈluːmɪnəm ˈɡɑːrnɪt ˈleɪzər/ | Laser YAG |
| 110 | Yttrium aluminum perovskite (YAP) laser | /ˈɪtriəm əˈluːmɪnəm pəˈrɒvskaɪt ˈleɪzər/ | Laser YAP |
| 111 | Fluoroscopy | /flʊəˈrɒskəpi/ | X-Quang tăng sáng truyền hình |
| 112 | Metal stents | /ˈmɛtəl stɛnts/ | Stent kim loại |
| 113 | Cryotherapy probe | /ˌkraɪoʊˈθɛrəpi proʊb/ | Đầu dò liệu pháp lạnh |
| 114 | Clots | /klɒts/ | Cục máu đông |
| 115 | Bronchial blocker | /ˈbrɒŋkiəl ˈblɒkər/ | Dụng cụ chặn phế quản |
| 116 | General anesthesia | /ˈdʒɛnərəl ˌænəsˈθiːʒə/ | Gây mê toàn thân |
| 117 | Moderate sedation | /ˈmɒdərət sɪˈdeɪʃən/ | An thần vừa phải |
| 118 | Laryngeal mask airway | /læˈrɪndʒiəl mæsk ˈɛərˌweɪ/ | Mặt nạ thanh quản |
| 119 | Jet ventilation | /dʒɛt ˌvɛntɪˈleɪʃən/ | Thông khí áp lực dương ngắt quãng |
| 120 | Volume cycled | /ˈvɒljuːm ˈsaɪkəld/ | (Thông khí) theo thể tích |
| 121 | Contingency plans | /kənˈtɪndʒənsi plænz/ | Kế hoạch dự phòng |
| 122 | Difficult airways | /ˈdɪfɪkəlt ˈɛərˌweɪz/ | Đường thở khó |
| 123 | Iterative algorithm | /ˈɪtərətɪv ˈælɡəˌrɪðəm/ | Thuật toán lặp |
| 124 | Analysis of response | /əˈnæləsɪs əv rɪˈspɒns/ | Phân tích phản ứng |
| 125 | Contact electrocautery | /ˈkɒntækt ɪˌlɛktroʊˈkɔːtəri/ | Dao điện tiếp xúc |
| 126 | Rigid electrocautery suction probe | /ˈrɪdʒɪd ɪˌlɛktroʊˈkɔːtəri ˈsʌkʃən proʊb/ | Đầu dò hút dao điện cứng |
| 127 | Oozing | /ˈuːzɪŋ/ | Rỉ (máu) |
| 128 | Coagulating | /koʊˈæɡjəleɪtɪŋ/ | Làm đông |
| 129 | Cauterized tissue | /ˈkɔːtəraɪzd ˈtɪʃuː/ | Mô đã được đốt cháy |
| 130 | Mechanical coring out | /məˈkænɪkəl ˈkɔːrɪŋ aʊt/ | Khoét lõi cơ học |
| 131 | Patent airway | /ˈpeɪtənt ˈɛərˌweɪ/ | Đường thở thông thoáng |
| 132 | Coagulation | /ˌkoʊæɡjəˈleɪʃən/ | Đông máu |
| 133 | Resection | /rɪˈsɛkʃən/ | Cắt bỏ |
| 134 | Reassessment | /ˌriːəˈsɛsmənt/ | Đánh giá lại |
| 135 | Bleeding complications | /ˈbliːdɪŋ ˌkɒmplɪˈkeɪʃənz/ | Biến chứng chảy máu |
| 136 | Silicone stents | /ˈsɪlɪˌkoʊn stɛnts/ | Stent silicone |
| 137 | Y-shaped stent | /waɪ ʃeɪpt stɛnt/ | Stent hình chữ Y |
| 138 | Main carina | /meɪn kəˈraɪnə/ | Carina chính |
| 139 | Self-expandable metal stents | /sɛlf ɪkˈspændəbəl ˈmɛtəl stɛnts/ | Stent kim loại tự nở |
| 140 | Conformable | /kənˈfɔːrməbəl/ | Dễ uốn |
| 141 | Tortuous airways | /ˈtɔːrtʃuəs ˈɛərˌweɪz/ | Đường thở cong queo |
| 142 | Stenotic airways | /stɪˈnɒtɪk ˈɛərˌweɪz/ | Đường thở hẹp |
| 143 | Guidewires | /ˈɡaɪdˌwaɪərz/ | Dây dẫn |
| 144 | Catheter-based systems | /ˈkæθɪtər beɪst ˈsɪstəmz/ | Hệ thống dựa trên catheter |
| 145 | Seldinger technique | /ˈsɛldɪŋər tɛkˈniːk/ | Kỹ thuật Seldinger |
| 146 | Low profile | /loʊ ˈproʊfaɪl/ | Cấu hình thấp |
| 147 | High profile | /haɪ ˈproʊfaɪl/ | Cấu hình cao |
| 148 | Covered stents | /ˈkʌvərd stɛnts/ | Stent có vỏ bọc |
| 149 | Uncovered stents | /ʌnˈkʌvərd stɛnts/ | Stent không có vỏ bọc |
| 150 | Granulation tissue | /ˌɡrænjəˈleɪʃən ˈtɪʃuː/ | Mô hạt |
| 151 | Mucus plugging | /ˈmjuːkəs ˈplʌɡɪŋ/ | Tắc nghẽn do chất nhầy |
| 152 | Tube shape | /tjuːb ʃeɪp/ | Hình ống |
| 153 | Migrate | /ˈmaɪɡreɪt/ | Di chuyển |
| 154 | Respiratory infections | /rɪˈspɪrətɔːri ɪnˈfɛkʃənz/ | Nhiễm trùng đường hô hấp |
| 155 | Morbidity | /mɔːrˈbɪdəti/ | Tỷ lệ mắc bệnh |
| 156 | Mortality | /mɔːrˈtæləti/ | Tỷ lệ tử vong |
| 157 | Persistent | /pərˈsɪstənt/ | Kéo dài |
| 158 | Residual narrowing | /rɪˈzɪdʒuəl ˈnæroʊɪŋ/ | Hẹp còn lại |
| 159 | Pulmonary reserve | /ˈpʌlməˌnɛri rɪˈzɜːrv/ | Dự trữ phổi |
| 160 | Intraoperatively | /ˌɪntrəˈɒpərətɪvli/ | Trong quá trình phẫu thuật |
| 161 | Marginal risk | /ˈmɑːrdʒɪnəl rɪsk/ | Nguy cơ biên |
| 162 | Anatomic landmarks | /ˌænəˈtɒmɪk ˈlændmɑːrks/ | Mốc giải phẫu |
| 163 | Tumor involvement | /ˈtuːmər ɪnˈvɒlvmənt/ | Sự xâm lấn của khối u |
| 164 | Functional benefit | /ˈfʌŋkʃənəl ˈbɛnɪfɪt/ | Lợi ích chức năng |
| 165 | Risk-benefit assessment | /rɪsk ˈbɛnɪfɪt əˈsɛsmənt/ | Đánh giá rủi ro-lợi ích |
| 166 | Stent migration | /stɛnt maɪˈɡreɪʃən/ | Di chuyển stent |
| 167 | Fracture | /ˈfræktʃər/ | Gãy (stent) |
| 168 | Nebulized albuterol | /ˈnɛbjəˌlaɪzd ælˈbjuːtərɒl/ | Khí dung albuterol |
| 169 | Hypertonic saline | /ˌhaɪpərˈtɒnɪk ˈseɪliːn/ | Nước muối ưu trương |
| 170 | Purulent sputum | /ˈpjʊərʊlənt ˈspjuːtəm/ | Đờm mủ |
| 171 | Fevers | /ˈfiːvərz/ | Sốt |
| 172 | Recur | /rɪˈkɜːr/ | Tái phát |
| 173 | Repeat intervention | /rɪˈpiːt ˌɪntərˈvɛnʃən/ | Can thiệp lặp lại |
| 174 | Follow-up | /ˈfɒloʊ ʌp/ | Theo dõi |
| 175 | Clinic visit | /ˈklɪnɪk ˈvɪzɪt/ | Lần khám lâm sàng |
| 176 | Initial intervention | /ɪˈnɪʃəl ˌɪntərˈvɛnʃən/ | Can thiệp ban đầu |
| 177 | Recurrence | /rɪˈkɜːrəns/ | Tái phát |
| 178 | Routine bronchoscopy | /ruːˈtiːn brɒŋˈkɒskəpi/ | Nội soi phế quản định kỳ |
| 179 | Clinical findings | /ˈklɪnɪkəl ˈfaɪndɪŋz/ | Dấu hiệu lâm sàng |
| 180 | Postobstructive pneumonia | /poʊstəbˈstrʌktɪv njuːˈmoʊniə/ | Viêm phổi sau tắc nghẽn |
| 181 | Stent deployment device | /stɛnt dɪˈplɔɪmənt dɪˈvaɪs/ | Dụng cụ triển khai stent |
| 182 | Pushing rod | /ˈpʊʃɪŋ rɒd/ | Thanh đẩy |
| 183 | Balloon | /bəˈluːn/ | Bóng (nong) |
| 184 | Radial fashion | /ˈreɪdiəl ˈfæʃən/ | Theo hướng xuyên tâm |
| 185 | Suction catheter | /ˈsʌkʃən ˈkæθɪtər/ | Ống hút |
| 186 | Forceps | /ˈfɔːrsɛps/ | Kẹp (gắp) |
| 187 | Secretions | /sɪˈkriːʃənz/ | Dịch tiết |
| 188 | Mucus | /ˈmjuːkəs/ | Chất nhầy |
| 189 | Tamponade | /ˌtæmpəˈneɪd/ | Chèn ép (cầm máu) |
| 190 | Tumor base | /ˈtuːmər beɪs/ | Nền khối u |
| 191 | Non-small cell lung cancer | /nɒn smɔːl sɛl lʌŋ ˈkænsər/ | Ung thư phổi không tế bào nhỏ |
| 192 | Multicenter | /ˌmʌltiˈsɛntər/ | Đa trung tâm |
| 193 | Randomized controlled study | /ˈrændəmaɪzd kənˈtroʊld ˈstʌdi/ | Nghiên cứu đối chứng ngẫu nhiên |
| 194 | Systematic review | /ˌsɪstəˈmætɪk rɪˈvjuː/ | Tổng quan hệ thống |
| 195 | AQUIRE registry | /əˈkwaɪər ˈrɛdʒɪstri/ | Cơ sở dữ liệu AQUIRE |
| 196 | Thorax | /ˈθɔːræks/ | Lồng ngực (tạp chí) |
| 197 | Chest | /tʃɛst/ | Ngực (tạp chí) |
| 198 | Respiration | /ˌrɛspəˈreɪʃən/ | Hô hấp (tạp chí) |
| 199 | Airway wall | /ˈɛərˌweɪ wɔːl/ | Thành đường thở |
| 200 | Stenosis | /stɪˈnoʊsɪs/ | Hẹp |
