(SÁCH DỊCH) Sản Phụ khoa Căn bản – Essential Obstetrics and Gynaecology
Tác giả: Ian Symonds & Sabaratnam Arulkumaran – (C) NXB Elsevier
Ths.Bs. Lê Đình Sáng (Dịch và Chú giải)
Chương 19. Sức khỏe Tình dục và Sinh sản
Sexual and reproductive health
Roger Pepperell
Essential Obstetrics and Gynaecology, Chapter 19, 301-327
MỤC TIÊU HỌC TẬP
| Sau khi học xong chương này, bạn có thể:
Tiêu chí kiến thức
Năng lực lâm sàng
Kỹ năng và thái độ chuyên nghiệp
|
Tránh thai và chấm dứt thai kỳ
Khả năng kiểm soát sinh sản bằng các phương pháp nhân tạo đáng tin cậy đã làm thay đổi cả khía cạnh xã hội và dịch tễ học của quá trình sinh sản ở người. Quy mô gia đình được quyết định bởi một số yếu tố, bao gồm phong tục xã hội và tôn giáo, nguyện vọng kinh tế, kiến thức về tránh thai và sự sẵn có của các phương pháp điều chỉnh sinh sản đáng tin cậy.
Các phương pháp tránh thai nhân tạo chủ yếu hoạt động theo các cơ chế sau:
- ức chế rụng trứng
- ngăn cản sự làm tổ của trứng đã thụ tinh
- các phương pháp rào cản, theo đó tinh trùng bị ngăn cản về mặt vật lý không thể tiếp cận cổ tử cung
Hiệu quả của bất kỳ phương pháp tránh thai nào được đo bằng số trường hợp mang thai ngoài ý muốn xảy ra trong 100 phụ nữ-năm phơi nhiễm, tức là trong 1 năm ở 100 phụ nữ có khả năng sinh sản bình thường và có giao hợp đều đặn. Đây được gọi là chỉ số Pearl (Bảng 19.1).
Các phương pháp tránh thai rào cản
Các kỹ thuật này liên quan đến một rào cản vật lý làm giảm khả năng tinh trùng đến được đường sinh dục trên của phụ nữ. Các phương pháp rào cản cũng giúp bảo vệ chống lại các bệnh nhiễm khuẩn lây truyền qua đường tình dục (STIs). Nguy cơ tương đối của bệnh viêm vùng chậu (PID) do STI gây ra là 0,6 đối với phụ nữ sử dụng các phương pháp này. Phụ nữ sử dụng một phương pháp tránh thai khác để ngừa thai thường được khuyên dùng thêm bao cao su để giảm nguy cơ STI vốn dĩ đã tăng cao.
Bao cao su nam
Bao cao su cơ bản bao gồm một lớp màng latex mỏng, co giãn, được đúc thành một bao, bôi trơn và đóng gói trong một vỏ giấy bạc. Bao có một đầu núm để chứa tinh dịch. Nhược điểm của bao cao su là cần phải đeo trước khi giao hợp và làm giảm mức độ cảm giác cho bạn tình nam. Ưu điểm là chúng có sẵn, không có tác dụng phụ đối với bạn tình nữ và cung cấp một mức độ bảo vệ chống lại nhiễm khuẩn. Chúng có hiệu quả 97-98% khi sử dụng cẩn thận, mặc dù tỷ lệ thất bại điển hình có thể lên tới 15 ca mang thai trên 100 phụ nữ-năm. Các lý do thất bại phổ biến là rò rỉ tinh trùng khi rút dương vật ra, đeo bao cao su sau khi đã có tiếp xúc sinh dục, sử dụng chất bôi trơn làm rách latex và hư hỏng cơ học. Bao cao su nên được tuột hoàn toàn lên dương vật trước khi có tiếp xúc sinh dục và giữ lại khi rút dương vật ra để tránh rò rỉ. Dương vật cần được rút ra khỏi âm đạo trước khi mất cương cứng, nếu không tinh trùng chắc chắn sẽ bị rò rỉ ra ngoài.
Bao cao su nữ
Bao cao su nữ ít được sử dụng rộng rãi hơn so với loại dành cho nam nhưng có tỷ lệ thất bại tương tự và cung cấp sự bảo vệ tương tự chống lại nhiễm khuẩn. Chúng được làm bằng polyurethane và, giống như bao cao su nam, chỉ thích hợp cho một lần giao hợp duy nhất.
Màng ngăn âm đạo và mũ cổ tử cung
Màng ngăn âm đạo hiện đại bao gồm một vòm cao su latex mỏng được gắn vào một lò xo kim loại tròn. Các màng ngăn này có kích thước khác nhau từ 45 đến 100 mm đường kính. Kích thước màng ngăn cần thiết được xác định bằng cách khám cho người phụ nữ. Kích thước và vị trí của tử cung được xác định bằng khám âm đạo, và khoảng cách từ túi cùng sau âm đạo đến khớp mu được ghi nhận. Vòng đo thích hợp, thường từ 70mm đến 80 mm, được đưa vào. Khi ở đúng vị trí, cạnh trước của vòng hoặc màng ngăn phải nằm sau khớp mu và cạnh sau dưới phải nằm thoải mái trong túi cùng sau (Hình 19.1).
Người phụ nữ nên được khuyên đặt màng ngăn ở tư thế nằm ngửa hoặc ở tư thế quỳ gối cúi về phía trước. Màng ngăn có thể được tháo ra bằng cách đơn giản là móc một ngón trỏ dưới vành từ bên dưới và kéo nó ra. Màng ngăn nên được bôi một lớp kem tránh thai ở cả hai mặt, và thường được khuyên nên đặt vòm xuống dưới. Tuy nhiên, một số phụ nữ thích đặt màng ngăn với vòm hướng lên trên.
Màng ngăn phải được đặt trước khi giao hợp và không nên tháo ra cho đến ít nhất 6 giờ sau đó. Ưu điểm chính của kỹ thuật này là không có tác dụng phụ đối với người phụ nữ, ngoại trừ một phản ứng không thường xuyên với kem tránh thai. Nhược điểm chính là màng ngăn phải được đặt trước khi giao hợp và tỷ lệ thất bại điển hình là từ 6 đến 16 ca mang thai trên 100 phụ nữ-năm. Lý do chính cho sự thất bại có lẽ là kích thước màng ngăn được chọn thực sự quá nhỏ và khi người phụ nữ đạt cực khoái, khi kích thước âm đạo có thể tăng lên đáng kể, màng ngăn không còn vừa vặn nữa.
Có nhiều loại mũ che vòm và mũ cổ tử cung, có đường kính nhỏ hơn nhiều so với màng ngăn. Chúng phù hợp cho phụ nữ có cổ tử cung dài hoặc có một mức độ sa sinh dục nhưng ngoài ra không có lợi thế đặc biệt nào so với màng ngăn.
Chất diệt tinh trùng và bọt biển
Chất diệt tinh trùng chỉ có hiệu quả, nói chung, nếu được sử dụng kết hợp với một rào cản cơ học. Thuốc đặt hoặc thuốc đạn có gốc sáp hoặc tan trong nước và chứa chất diệt tinh trùng. Chúng phải được đặt khoảng 15 phút trước khi giao hợp. Các chất diệt tinh trùng phổ biến là nonoxynol-9 và benzalkonium. Kem bao gồm một gốc chất béo nhũ hóa và có xu hướng không lan rộng. Cần cẩn thận khi đặt để chất diệt tinh trùng bao phủ cổ tử cung.
Thạch hoặc bột nhão có gốc tan trong nước lan nhanh ở nhiệt độ cơ thể. Do đó, chúng có lợi thế hơn kem vì chúng lan khắp âm đạo.
Viên sủi bọt và bình xịt bọt chứa bicarbonate soda để giải phóng carbon dioxide khi tiếp xúc với nước. Bọt lan truyền chất diệt tinh trùng khắp âm đạo. Tỷ lệ mang thai thay đổi với các tác nhân khác nhau nhưng trung bình khoảng 9-10 trên 100 phụ nữ-năm.
Bọt biển bao gồm bọt polyurethane được tẩm nonoxynol-9. Tỷ lệ thất bại là từ 9% đến 32%, và do đó không nên sử dụng chúng một cách riêng lẻ. Chúng được đặt ít nhất 15 phút trước khi giao hợp và có thể để lại tối đa 12 giờ.
Bảng 19.1 Tỷ lệ thất bại trên 100 phụ nữ đối với các phương pháp tránh thai khác nhau
| DỮ LIỆU CỦA HOA KỲ ĐƯỢC WHO SỬ DỤNG: % PHỤ NỮ CÓ THAI NGOÀI Ý MUỐN TRONG NĂM ĐẦU TIÊN SỬ DỤNG | NGHIÊN CỨU OXFORD/FPA (TẤT CẢ PHỤ NỮ ĐÃ KẾT HÔN VÀ TRÊN 25 TUỔI) | ||
|---|---|---|---|
|
Sử dụng hoàn hảo |
Sử dụng điển hình* |
Tổng thể (mọi thời gian) |
|
| Triệt sản | |||
| Nam (sau khi không còn tinh trùng) | 0,1 | 0,15 | 0,02 |
| Nữ (kẹp Filshie) | 0,5 | 0,5 | 0,13 |
| Que cấy dưới da | |||
| Nexplanon | 0,05 | 0,05 | |
| Thuốc tiêm (DMPA) | 0,3 | 3 | |
| Thuốc viên kết hợp | |||
| 50 µg oestrogen | 0,3 | 8 | 0,16 |
| <50 µg oestrogen | 0,3 | 8 | 0,27 |
| Miếng dán Evra | 0,3 | 8 | |
| Vòng NuvaRing | 0,3 | 8 | |
| Thuốc viên chỉ chứa progestogen (POP) Cerazette | |||
| POP loại cũ | 0,3 | 8 | 1,2 |
| Dụng cụ tử cung (IUD) | |||
| Hệ thống nội tiết giải phóng Levonorgestrel (LNG-IUS) | 0,2 | 0,2 | |
| T-Safe Cu 380 A | 0,6 | 0,8 | |
| Các IUD có dây đồng >300 mm khác (Nova-T 380, Multiload 375, Flexi-T 300) | |||
| Bao cao su nam | 2 | 15 | 3,6 |
| Bao cao su nữ | 5 | 21 | |
| Màng ngăn (tất cả các loại mũ được cho là tương tự, không phải tất cả đều được thử nghiệm) | 6 | 16 | 1,9 |
| Xuất tinh ngoài | 4 | 27 | 6,7 |
| Chỉ dùng chất diệt tinh trùng | 18 | 29 | 11,9 |
| Nhận biết khả năng sinh sản | |||
| Phương pháp ngày chuẩn | 5 | 25 | 15,5 |
| Phương pháp rụng trứng (chất nhầy) | 3-4 | ||
| Persona | 6 | ||
| Không dùng biện pháp nào, phụ nữ trẻ | 80-90 | ||
| Không dùng biện pháp nào ở tuổi 40 | 40-50 | ||
| Không dùng biện pháp nào ở tuổi 45 | 10-20 | ||
| Không dùng biện pháp nào ở tuổi 50 (nếu vẫn còn kinh) | 0-5 |
Ghi chú: (1) Lưu ý ảnh hưởng của tuổi tác: tất cả các tỷ lệ ở cột thứ năm đều thấp hơn so với cột thứ tư. Tỷ lệ thấp hơn nữa có thể được mong đợi ở độ tuổi trên 45. (2) Kết quả tốt hơn nhiều cũng có thể đạt được ở các trạng thái vô sinh tương đối khác, chẳng hạn như cho con bú. (3) Người dùng Oxford/FPA là những người dùng đã ổn định khi tuyển dụng – cải thiện đáng kể kết quả cho các phương pháp rào cản (Qs 1.19, 4.9). (4) Kết quả của Nexplanon, Cerazette và Persona đến từ các nghiên cứu trước khi đưa ra thị trường của nhà sản xuất, đưa ra ước tính về tỷ lệ ‘thất bại phương pháp’ Pearl.
bVessey M, Lawless M, Yeates D (1982) Efficacy of different contraceptive methods. Lancet 1(8276):841-842.
*Sử dụng điển hình: Trong số các cặp đôi điển hình bắt đầu sử dụng phương pháp (không nhất thiết là lần đầu tiên), tỷ lệ có thai ngoài ý muốn trong năm đầu tiên nếu họ không ngừng sử dụng vì bất kỳ lý do nào khác.
Sử dụng hoàn hảo: Trong số các cặp đôi điển hình bắt đầu sử dụng phương pháp (không nhất thiết là lần đầu tiên) và sau đó sử dụng nó một cách hoàn hảo (cả nhất quán và đúng cách), tỷ lệ có thai ngoài ý muốn trong năm đầu tiên nếu họ không ngừng sử dụng vì bất kỳ lý do nào khác.
#Dữ liệu không có sẵn từ Trussell, vì vậy dữ liệu thay thế tốt nhất được cung cấp, ví dụ từ các nghiên cứu của nhà sản xuất. (Bảng này được xuất bản trong Guillebaud J, MacGregor A (2013) Contraception, tái bản lần thứ 6. Elsevier. Được sao chép từ Trussell J, Wyn LL (2008) Reducing unintended pregnancy in the United States. Contraception 77(1): 1-5, với sự cho phép.)

Hình 19.1 Đặt màng ngăn âm đạo để che cổ tử cung và thành trước âm đạo.
Dụng cụ tránh thai trong tử cung
Tránh thai trong tử cung được sử dụng bởi 6-8% phụ nữ ở Anh. Một loạt các dụng cụ tử cung (IUD) đã được thiết kế để đặt vào buồng tử cung (Hình 19.2). Các dụng cụ này có ưu điểm là một khi đã được đặt, chúng được giữ lại mà không cần phải thực hiện các biện pháp tránh thai thay thế. Có vẻ như chúng hoạt động chủ yếu bằng cách ngăn chặn sự thụ tinh. Đây là kết quả của việc giảm khả năng sống của trứng và số lượng tinh trùng có khả năng sống đến được vòi trứng.
Dụng cụ đầu tiên được sử dụng rộng rãi là vòng Grafenberg, được làm bằng hợp kim bạc-đồng. Được giới thiệu vào những năm 1930, nó đã gặp phải những khó khăn đáng kể với xuất huyết, nhiễm khuẩn, sẩy thai và thủng tử cung. Sau đó, các dụng cụ nhựa trơ như vòng Lippes đã liên quan đến sự gia tăng đáng kể lượng máu kinh ở nhiều người dùng. Sự phát triển của IUD chứa đồng đã được liên kết với hiệu quả tránh thai được cải thiện và giảm lượng máu kinh mất đi quá nhiều.
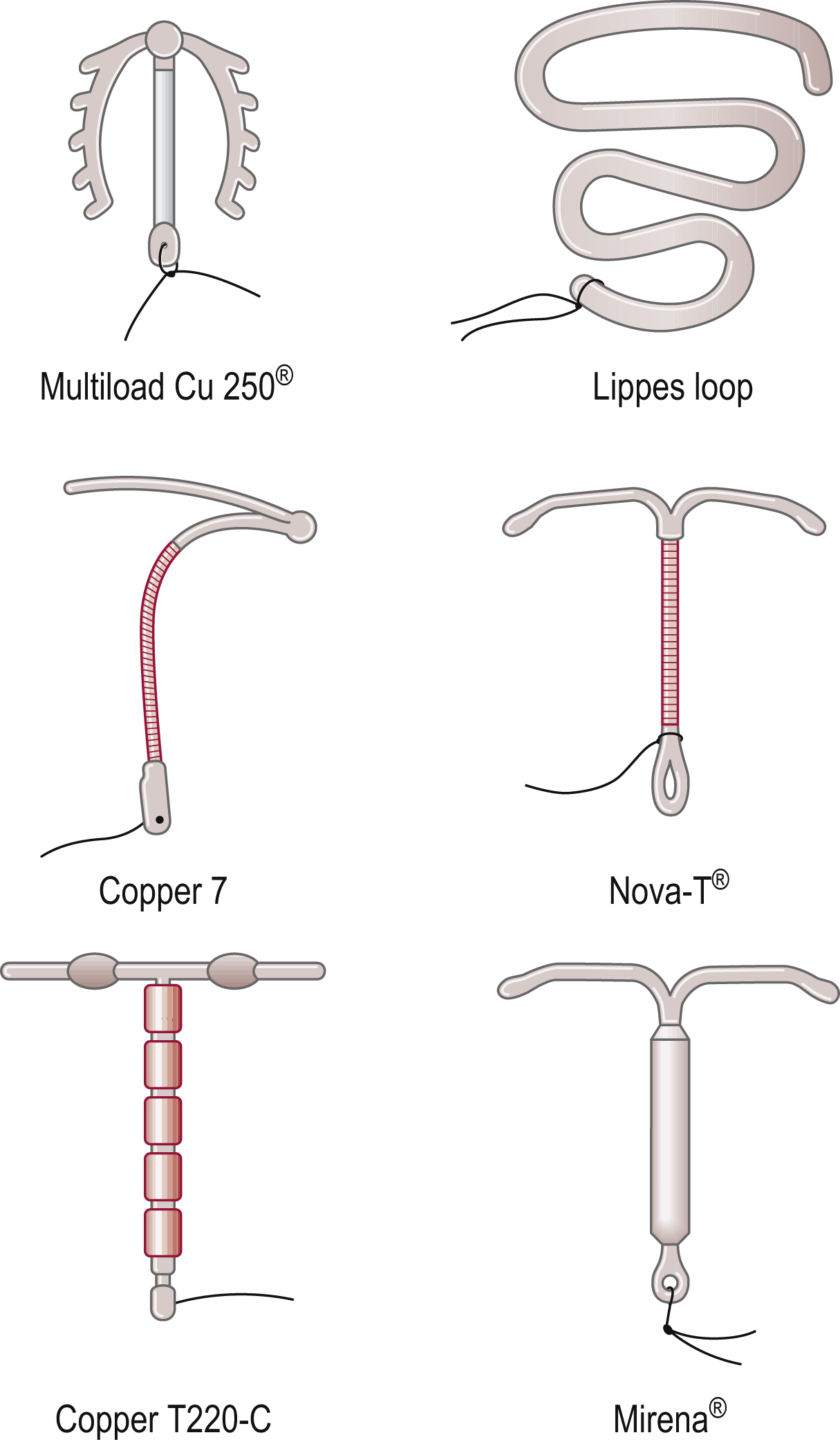
Hình 19.2 Một số dụng cụ tránh thai trong tử cung; bên phải là hệ thống nội tiết giải phóng levonorgestrel.
Các loại dụng cụ
Các dụng cụ có thể là trơ hoặc có hoạt tính dược lý.
Dụng cụ trơ
Vòng Lippes, Saf-T-coils và Margulis spirals là các dụng cụ bằng nhựa hoặc bọc nhựa. Chúng có một sợi chỉ gắn vào nhô ra qua cổ tử cung và cho phép người phụ nữ kiểm tra xem dụng cụ có còn ở đúng vị trí hay không. Các dụng cụ trơ có xu hướng tương đối lớn. Chúng hiện không còn có sẵn nhưng vẫn có thể được tìm thấy tại chỗ ở một số người dùng lớn tuổi.
Dụng cụ có hoạt tính dược lý
Việc thêm đồng vào một dụng cụ tránh thai tạo ra một tác động trực tiếp lên nội mạc tử cung bằng cách can thiệp vào các vị trí gắn kết oestrogen của nội mạc tử cung và làm giảm sự hấp thu thymidine vào DNA. Nó cũng làm suy giảm việc lưu trữ glycogen trong nội mạc tử cung. Ví dụ về các dụng cụ như vậy là Copper-T hoặc Copper-7 (thế hệ đầu tiên), Multiload Copper-250 (thế hệ thứ hai) và Copper-T 380 (thế hệ thứ ba).
Dụng cụ chứa progestogen
Hệ thống nội tiết giải phóng levonorgestrel, hay Mirena, chứa 52 mg levonorgestrel (xem Hình 19.2) giúp ức chế sự phát triển bình thường của nội mạc tử cung, do đó, không giống như hầu hết các IUD, nó làm giảm lượng máu kinh. Tuy nhiên, có một tỷ lệ cao chảy máu lắt nhắt không đều trong 3 tháng đầu sau khi đặt dụng cụ. Không giống như các dụng cụ chứa progestogen trước đây, nó dường như không liên quan đến nguy cơ thai ngoài tử cung cao hơn. Hiệu quả vượt trội của IUD đồng thế hệ thứ ba và hệ thống giải phóng levonorgestrel có nghĩa là chúng hiện được coi là các dụng cụ được lựa chọn.
Tuổi thọ của dụng cụ
Copper-T 380 được cấp phép sử dụng trong 8 năm ở Anh và Úc (và 13 năm ở Hoa Kỳ). Các dụng cụ đồng khác và Mirena được cấp phép trong 5 năm. Tuy nhiên, IUD không cần phải thay thế ở phụ nữ trên 40 tuổi. Chúng nên được để lại tại chỗ cho đến 2 năm sau mãn kinh nếu điều này xảy ra dưới 50 tuổi và 1 năm nếu khác.
Đặt dụng cụ
Thời gian tối ưu để đặt dụng cụ là trong nửa đầu của chu kỳ kinh nguyệt. Với phụ nữ sau sinh, thời gian tối ưu là 4-6 tuần sau khi sinh. Đặt tại thời điểm phá thai điều trị là an toàn và có thể được thực hiện khi động lực mạnh mẽ. Không nên đặt IUD sau khi sẩy thai vì nguy cơ nhiễm khuẩn. Dụng cụ có thể được đặt trong vòng vài ngày sau khi sinh, nhưng có tỷ lệ bị tống xuất cao.
Lý tưởng nhất, người phụ nữ nên được đặt ở tư thế phụ khoa. Nên thực hiện xét nghiệm virus papilloma ở người (HPV) cổ tử cung hoặc phết tế bào cổ tử cung (Pap smear) và lấy mẫu cấy nếu có bất kỳ dấu hiệu nhiễm khuẩn nào. Tử cung được khám hai tay, và kích thước, hình dạng và vị trí của nó được xác định. Cổ tử cung được lau bằng dung dịch sát khuẩn, và có thể kẹp một kẹp vulsellum vào môi trước của cổ tử cung, mặc dù điều này không cần thiết và có thể gây khó chịu.
Việc đưa một ống nong tử cung sẽ cho biết độ sâu và hướng của buồng tử cung, và kích thước của buồng có thể được đánh giá bằng các thiết bị được gọi là cavimeter, đo chiều dài và chiều rộng của nó. Nhiều IUD có sẵn ở các kích thước khác nhau, và cavimeter giúp chọn IUD phù hợp.
Các dụng cụ đặt khác nhau về cấu trúc nhưng thường bao gồm một ống nhựa có nút chặn chứa một pít-tông để đẩy dụng cụ ra, có thể là thẳng hoặc gấp. Dụng cụ được đặt theo mặt phẳng của lòng tử cung, và phải cẩn thận không đẩy nó qua đáy tử cung.
Nỗ lực đặt một dụng cụ khi ống cổ tử cung hẹp có thể dẫn đến ngất do phế vị. Đau cấp tính sau khi đặt có thể cho thấy thủng tử cung. Người phụ nữ nên được hướng dẫn kiểm tra dây vòng thường xuyên và thông báo cho bác sĩ ngay lập tức nếu không sờ thấy dây.
Biến chứng
Các biến chứng của IUD được tóm tắt trong Hình 19.3.
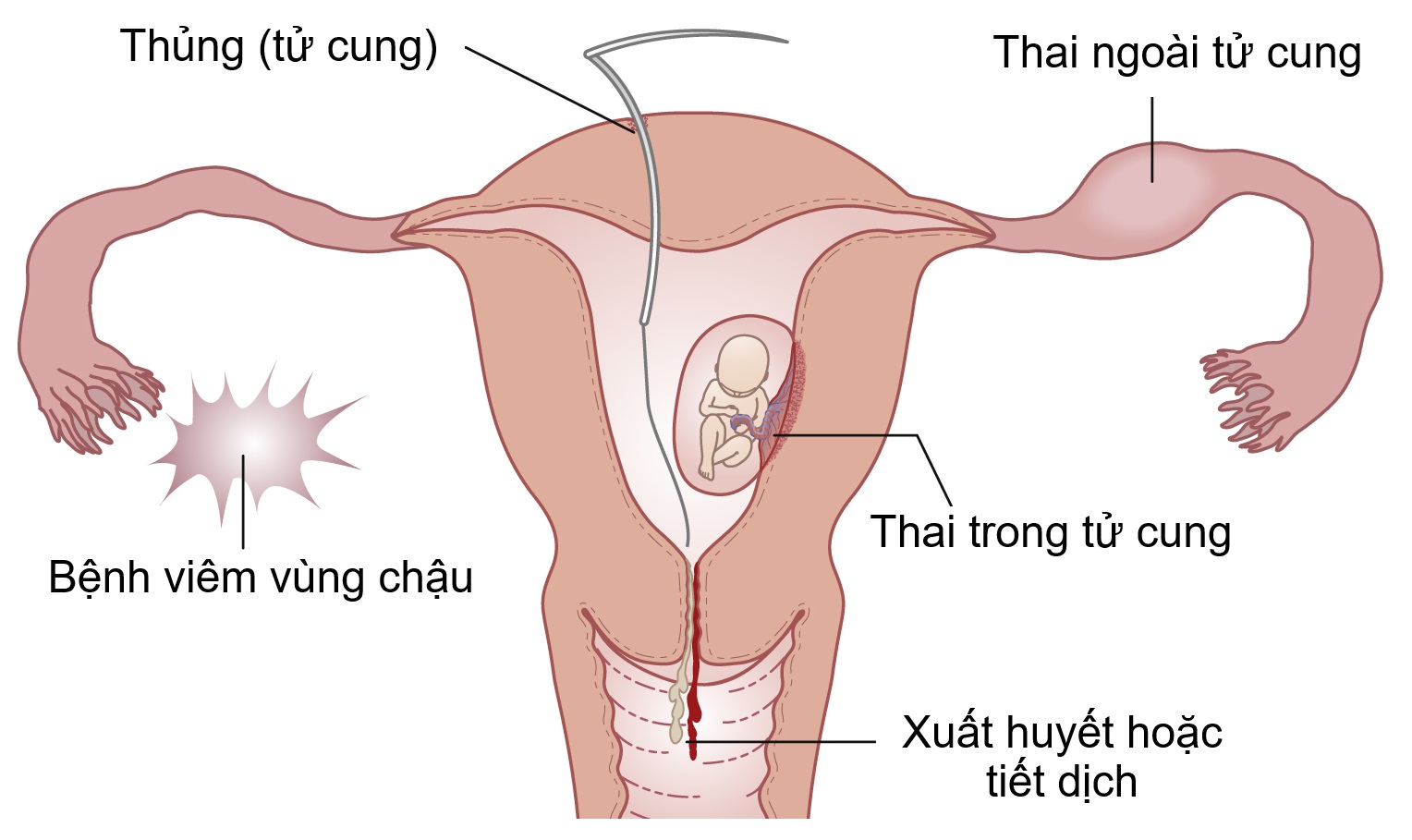
Hình 19.3 Các biến chứng của dụng cụ tử cung. IU, Trong tử cung.
Tỷ lệ mang thai
Tỷ lệ mang thai thay đổi tùy theo loại dụng cụ được sử dụng, từ 2 đến 6/100 phụ nữ-năm đối với IUD không chứa thuốc và 0,5 đến 2/100 đối với các dụng cụ đồng thế hệ đầu đến dưới 0,3/100 phụ nữ-năm đối với IUD đồng thế hệ thứ ba và levonorgestrel. Nếu có thai khi đang có IUD tại chỗ và dây của nó dễ dàng nắm được, thì nên tháo nó ra để giảm tỷ lệ sẩy thai nhiễm khuẩn, vì có tỷ lệ sẩy thai cao trong các trường hợp mang thai như vậy. Nếu không thể tiếp cận dây, IUD nên được để lại và tháo ra tại thời điểm sinh, mặc dù nguy cơ sẩy thai hoặc vỡ ối non sẽ tăng lên. Nguy cơ thất bại của IUD giảm dần theo mỗi năm sau khi đặt.
Thủng tử cung
Khoảng 0,1-1% dụng cụ làm thủng tử cung. Trong nhiều trường hợp, thủng một phần xảy ra tại thời điểm đặt và sự di chuyển sau đó hoàn thành việc thủng. Nếu người phụ nữ nhận thấy rằng đuôi của dụng cụ bị mất, phải giả định rằng một trong những điều sau đây đã xảy ra:
- Dụng cụ đã bị tống xuất.
- Dụng cụ đã xoay trong buồng tử cung và kéo dây lên.
- Dụng cụ đã thủng tử cung và nằm một phần hoặc hoàn toàn trong khoang phúc mạc.
Nếu không có bằng chứng mang thai, nên thực hiện siêu âm tử cung. Nếu dụng cụ được định vị trong buồng tử cung (Hình 19.4A), trừ khi một phần của vòng hoặc dây có thể nhìn thấy, thường sẽ cần phải tháo dụng cụ bằng cách nong cổ tử cung chính thức dưới gây mê toàn thân hoặc tại chỗ. Nếu không tìm thấy dụng cụ trong tử cung, một phim X-quang bụng sẽ cho thấy vị trí trong khoang phúc mạc (Hình 19.4B). Nên tháo tất cả các dụng cụ ngoài tử cung bằng phẫu thuật nội soi hoặc mở bụng. Các dụng cụ trơ có thể được để lại mà không bị trừng phạt, nhưng các dụng cụ đồng thúc đẩy sự kích ứng phúc mạc đáng kể và chắc chắn nên được tháo ra.
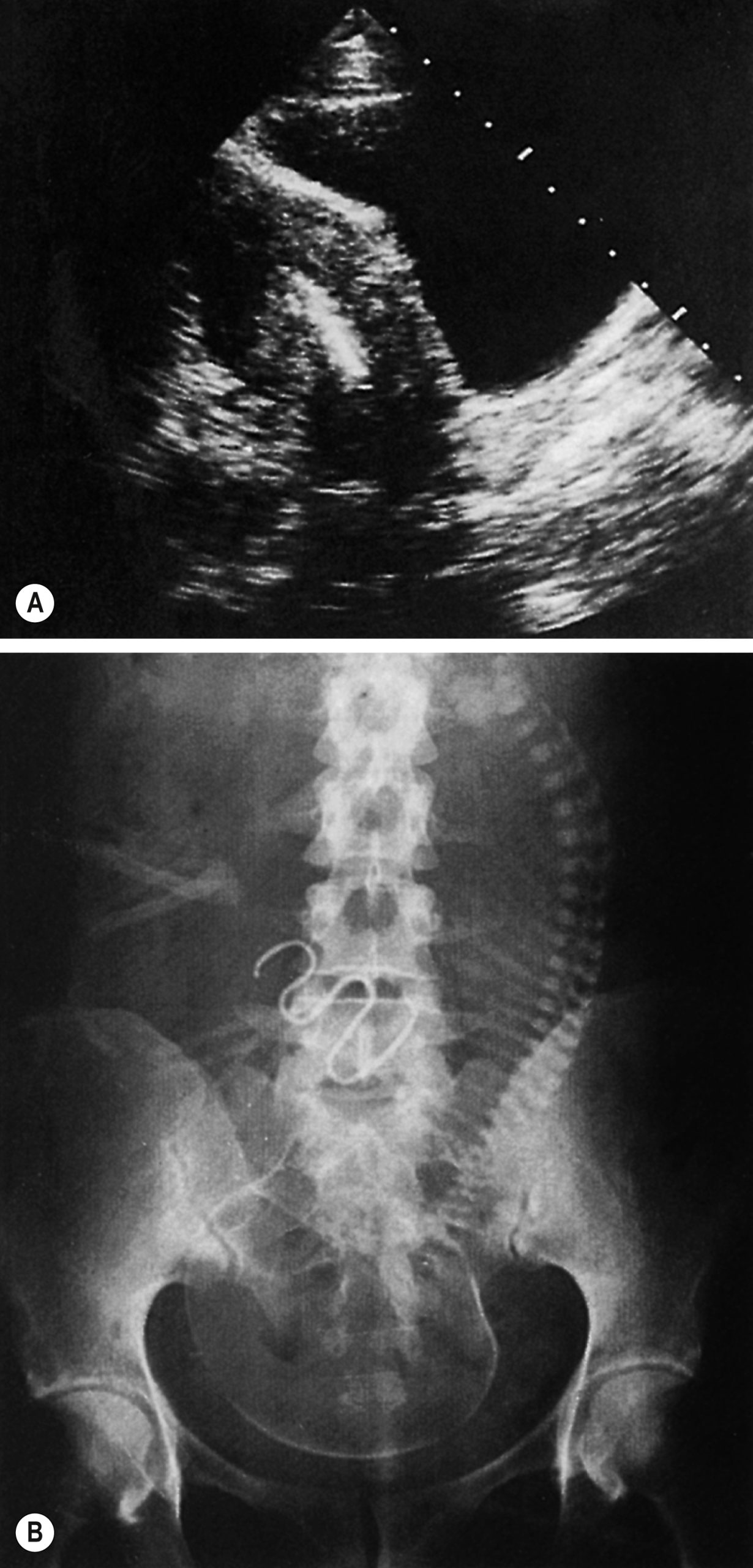
Hình 19.4 (A) Chẩn đoán siêu âm một dụng cụ tử cung bằng nhựa (IUD). (B) X-quang bụng cho thấy một IUD và một thai đủ tháng.
Bệnh viêm vùng chậu
PID có từ trước là một chống chỉ định đối với phương pháp tránh thai này. Có một sự gia tăng nhỏ nguy cơ PID cấp tính ở người dùng IUD, nhưng điều này phần lớn chỉ giới hạn trong 3 tuần đầu sau khi đặt. Nếu PID xảy ra, liệu pháp kháng sinh được bắt đầu, và nếu đáp ứng kém, dụng cụ nên được tháo ra. Nếu nhiễm khuẩn nặng, tốt hơn là hoàn thành 24 giờ điều trị kháng sinh trước khi tháo dụng cụ. Không hiếm khi tìm thấy bằng chứng về vi khuẩn Actinomyces trong phết tế bào Pap được thu thập thường quy ở một phụ nữ không có triệu chứng có IUD tại chỗ. Điều này thường không phải do nhiễm khuẩn vùng chậu do actinomycotic, mà do sự hiện diện của các sinh vật này trên bề mặt của IUD. Không có sự đồng thuận tuyệt đối về những gì nên làm nếu các sinh vật như vậy được tìm thấy trong phết tế bào Pap. Một số sẽ tháo IUD, lặp lại phết tế bào sau 3 tháng và đặt lại một IUD khác nếu phết tế bào sạch, trong khi những người khác sẽ để IUD tại chỗ nhưng cho một đợt điều trị penicillin 2 tuần.
Chảy máu tử cung bất thường
Mất máu kinh tăng lên xảy ra ở hầu hết phụ nữ có IUD trơ hoặc đồng, nhưng điều này có thể được đa số dung nạp. Tuy nhiên, ở 15% phụ nữ như vậy, nó đủ nghiêm trọng để cần phải tháo dụng cụ. Nó có thể được kiểm soát bằng các loại thuốc như axit tranexamic hoặc axit mefenamic. Chảy máu giữa kỳ kinh cũng có thể xảy ra, nhưng nếu lượng máu mất ít, nó không phải là lý do để tháo IUD. Vô kinh xảy ra ở ít nhất 20% phụ nữ sử dụng Mirena, và lượng máu kinh trung bình giảm 90%.
Đau vùng chậu
Đau xảy ra ở dạng mãn tính mức độ thấp hoặc như đau bụng kinh dữ dội. Tỷ lệ mắc bệnh rất khác nhau, với tới 50% phụ nữ bị đau ở một mức độ nào đó. Tuy nhiên, cơn đau có thể chấp nhận được nếu nó không nghiêm trọng, và đây là một quyết định phải được bệnh nhân đưa ra liên quan đến sự tiện lợi của phương pháp.
Tiết dịch âm đạo
Tiết dịch âm đạo có thể do nhiễm khuẩn, nhưng hầu hết phụ nữ có IUD đều có một ít dịch lỏng hoặc nhầy.
Thai ngoài tử cung
So với phụ nữ giao hợp không được bảo vệ, tỷ lệ mang thai thấp hơn ở phụ nữ có IUD tại chỗ (1,2/100 phụ nữ-năm). Tuy nhiên, nếu có thai, có nguy cơ cao hơn (10%) là thai ngoài tử cung. Do đó, điều cần thiết là phải nghĩ đến chẩn đoán này ở bất kỳ phụ nữ nào có biểu hiện đau bụng và chảy máu âm đạo không đều có IUD tại chỗ.
| ! Thai ngoài tử cung nên được loại trừ ở bất kỳ phụ nữ nào thụ thai khi có IUD tại chỗ. |
Tránh thai bằng nội tiết tố
Tránh thai đường uống được cung cấp dưới dạng viên kết hợp oestrogen và progestogen (OCP) hoặc chỉ có progestogen.
Viên kết hợp
Hầu hết các viên thuốc kết hợp hiện tại chứa 20-30 µg ethinyl oestradiol và 150-4000 µg progestogen. Các progestogen được sử dụng có nguồn gốc từ 17-hydroxyprogesterone hoặc 19-norsteroid (Hộp 19.1).
| Hộp 19.1 Thành phần progestogen của thuốc tránh thai
Kết hợp
Chỉ chứa progestogen
|
Viên thuốc thường được uống trong 21 ngày, sau đó là khoảng thời gian 7 ngày không uống thuốc, trong đó có chảy máu do ngưng thuốc. Các chế phẩm dùng hàng ngày (ED) bao gồm bảy viên giả dược được uống thay cho một tuần không uống thuốc. Nồng độ của các hormone có thể giống nhau trong suốt 21 ngày (chế phẩm một pha) hoặc thay đổi trong chu kỳ (chế phẩm hai pha và ba pha) để giảm chảy máu giữa kỳ.
Nếu người phụ nữ muốn tránh có kinh hoàn toàn, cô ấy có thể được khuyên uống chế phẩm hormone kết hợp mỗi ngày, thay vì có 7 ngày không có hormone mỗi tháng, nghĩa là cô ấy sẽ uống viên hormone mỗi ngày trong tối đa 6 tháng liên tục. Điều này thường sẽ dẫn đến vô kinh trong thời gian đó, mặc dù một số phụ nữ có chảy máu không đều và sau đó thường được khuyên chỉ nên điều trị liên tục trong 3-4 tháng.
Viên chỉ chứa progestogen
Viên chỉ chứa progestogen chứa norethisterone hoặc levonorgestrel và được uống liên tục trên cơ sở một viên mỗi ngày. Do liều thấp, chúng nên được uống vào cùng một thời điểm mỗi ngày.
Cơ chế hoạt động của thuốc tránh thai
Viên kết hợp và ba pha hoạt động bằng cách ức chế hormone giải phóng gonadotropin (GnRH) và bài tiết gonadotropin, và đặc biệt, ức chế đỉnh hormone luteinizing, do đó ức chế rụng trứng. Nội mạc tử cung cũng trở nên ít phù hợp hơn cho sự làm tổ, và chất nhầy cổ tử cung trở nên không thuận lợi. Viên chỉ chứa progesterone hoạt động chủ yếu để giảm lượng và đặc tính của chất nhầy cổ tử cung, mặc dù chúng cũng làm thay đổi sự trưởng thành của nội mạc tử cung. Rụng trứng chỉ bị ức chế hoàn toàn ở 40% phụ nữ.
Chống chỉ định
Có nhiều chống chỉ định khác nhau đối với viên thuốc, một số là tuyệt đối hơn những chống chỉ định khác.
Các chống chỉ định tuyệt đối bao gồm mang thai, thuyên tắc phổi hoặc huyết khối tĩnh mạch sâu trước đây, bệnh hồng cầu hình liềm, porphyria, bệnh gan đang hoạt động hoặc ứ mật trước đây (đặc biệt là khi nó liên quan đến một lần mang thai trước đó), đau nửa đầu có tiền triệu (aura) hoặc ung thư vú. Cần phải duy trì mức độ cảnh giác cao ở những phụ nữ bị giãn tĩnh mạch, tiểu đường, tăng huyết áp, bệnh thận và suy tim mãn tính, nhưng không có tình trạng nào trong số này là chống chỉ định tuyệt đối, và trong một số trường hợp, tác động bất lợi của việc mang thai có thể lớn hơn đáng kể bất kỳ nguy cơ nào từ viên thuốc. Phụ nữ hút thuốc và trên 35 tuổi có nguy cơ mắc bệnh mạch vành và bệnh thuyên tắc huyết khối tăng đáng kể.
Sự xuất hiện của đau nửa đầu lần đầu tiên, đau đầu dữ dội hoặc rối loạn thị giác hoặc thay đổi thần kinh thoáng qua là những chỉ định để ngừng ngay lập tức viên thuốc. Một loạt các tác dụng phụ nhỏ đôi khi có thể được sử dụng để có lợi hoặc có thể được bù đắp bằng cách sử dụng một viên thuốc có sự kết hợp khác nhau của steroid (Bảng 19.2).
Bảng 19.2 Tác dụng phụ nhỏ của thuốc tránh thai kết hợp đường uống
|
Tác dụng do Oestrogen |
Tác dụng do Progestogen |
|---|---|
| Giữ nước và phù | Trầm cảm tiền kinh nguyệt |
| Căng thẳng và cáu kỉnh tiền kinh nguyệt | Khô âm đạo |
| Tăng cân | Mụn, tóc nhờn |
| Buồn nôn và nôn | Tăng cảm giác thèm ăn kèm tăng cân |
| Đau đầu | Khó chịu ở vú |
| Tăng tiết dịch nhầy cổ tử cung, lộ tuyến cổ tử cung | Chuột rút ở chân và bụng |
| Rong kinh | Giảm ham muốn tình dục |
| Mệt mỏi quá mức | |
| Các vấn đề về tĩnh mạch | |
| Chảy máu giữa kỳ |
Các công dụng điều trị khác của thuốc viên tránh thai kết hợp
Các công dụng điều trị khác ngoài tránh thai bao gồm điều trị rong kinh, hội chứng tiền kinh nguyệt, lạc nội mạc tử cung và đau bụng kinh.
Tác dụng phụ chính
Nguy cơ huyết khối tĩnh mạch tăng từ 5/100.000 lên 15/100.000 phụ nữ mỗi năm và còn tăng hơn nữa ở những người hút thuốc và phụ nữ có tiền sử huyết khối tĩnh mạch. Con số này so với nguy cơ huyết khối tĩnh mạch trong thai kỳ và hậu sản là 60/100.000 phụ nữ. Một số nghiên cứu đã cho thấy rằng các viên thuốc kết hợp thế hệ thứ ba và thứ tư chứa desogestrel, gestodene hoặc drospirenone có nguy cơ huyết khối tĩnh mạch cao gấp đôi so với các viên chứa các progestogen khác, mặc dù nguy cơ huyết khối tĩnh mạch trong các nghiên cứu này thấp hơn so với báo cáo trước đây.
Có sự gia tăng bệnh động mạch, với sự gia tăng từ 1,6 đến 5,4 lần về đột quỵ và từ 3 đến 5 lần về nhồi máu cơ tim (mặc dù không có sự gia tăng đáng kể ở phụ nữ dưới 25 tuổi hoặc ở những người không hút thuốc). Tuy nhiên, cả hai tình trạng này đều hiếm gặp ở phụ nữ dưới 35 tuổi nên nguy cơ tổng thể vẫn thấp, với số ca tử vong do huyết khối tĩnh mạch do viên thuốc kết hợp gây ra không quá 1-2/triệu phụ nữ-năm.
Mặc dù một số báo cáo đã cho thấy có một sự gia tăng nhỏ về nguy cơ tương đối của ung thư vú (nguy cơ tương đối 1,24) và ung thư cổ tử cung (nguy cơ tương đối 1,5-2) ở người dùng thuốc, đặc biệt nếu nó được bắt đầu trước lần mang thai đầu tiên, nguy cơ ung thư vú tăng lên không được chứng minh một cách chắc chắn, và nguy cơ ung thư cổ tử cung có lẽ là do tỷ lệ nhiễm HPV chứ không phải do việc uống OCP.
Có sự gia tăng hình thành sỏi mật và viêm túi mật và sự gia tăng không dung nạp glucose.
Viên chỉ chứa progestogen có tỷ lệ thất bại cao hơn và có nhiều khả năng liên quan đến chảy máu không đều. Nếu nó thất bại, cũng có nguy cơ thai ngoài tử cung cao hơn.
Tác dụng có lợi
Ngoài việc ngăn ngừa mang thai ngoài ý muốn, việc sử dụng viên thuốc kết hợp có liên quan đến việc giảm 30% lượng máu mất khi hành kinh, tỷ lệ thai ngoài tử cung thấp hơn (0,4/1000) và một số biện pháp bảo vệ chống lại PID và u nang buồng trứng lành tính. Người dùng thuốc cũng có nguy cơ giảm cả ung thư nội mạc tử cung và ung thư buồng trứng lên đến 50%, tùy thuộc vào thời gian sử dụng, với lợi ích này kéo dài đến 10 năm sau khi ngừng điều trị OCP.
| Chăm sóc thực tế cho một bệnh nhân yêu cầu sử dụng OCP kết hợp
Điều quan trọng là phải khai thác bệnh sử tổng quát đầy đủ và khám trước khi kê đơn thuốc và thực hiện kiểm tra hàng năm và xét nghiệm tế bào học cổ tử cung hoặc đánh giá HPV. Một số lượng lớn các hợp chất có sẵn trên thị trường, và một số viên thuốc được các công ty khác nhau tiếp thị nhưng chứa các hợp chất giống nhau ở cùng nồng độ. Bệnh sử được khai thác phải loại trừ các chống chỉ định đã nêu chi tiết trước đó. Khám nên bao gồm khám vú, đánh giá huyết áp và, ngoại trừ những phụ nữ chưa bao giờ quan hệ tình dục, khám bằng mỏ vịt, phết tế bào Pap hoặc xét nghiệm HPV và đánh giá PV. Sau đó, nên chọn một viên thuốc phù hợp cho bệnh nhân đó, và sau đó tư vấn theo các hướng sau. Bạn nên chọn viên thuốc nào? Nói chung, một viên thuốc chứa 30 µg ethinyl oestradiol thường được chọn đầu tiên vì hiệu quả và chi phí thấp. Các chế phẩm chứa 20 µg đắt hơn nhiều nhưng được nhiều phụ nữ ưa thích, và các tác dụng phụ thường ít hơn, ngoại trừ việc chảy máu giữa kỳ trong vài tháng đầu điều trị phổ biến hơn. Nếu người phụ nữ có bằng chứng về dư thừa androgen, rậm lông hoặc hội chứng buồng trứng đa nang (PCOS) trên lâm sàng, nên dùng OCP Diane 35 vì progestogen của nó là cyproterone acetate, một chất kháng androgen. Nếu người phụ nữ có vấn đề giữ nước, thường nên dùng OCP chứa drospirenone. Nếu người phụ nữ đã sử dụng OCP trước đây và có vấn đề lớn với chảy máu giữa kỳ, đã có thai khi uống thuốc đúng cách hoặc đang điều trị bằng thuốc chống động kinh, an toàn hơn là khuyên họ uống OCP chứa 50 µg ethinyl oestradiol. Nên bắt đầu khi nào? Tốt nhất là bắt đầu vào ngày 2-3 của kỳ kinh tiếp theo nhưng có thể bắt đầu bất cứ lúc nào. Nhiều viên thuốc kết hợp bao gồm 7 ngày viên giả dược (‘đường’) để người dùng uống một viên mỗi ngày trong tháng và do đó giảm nguy cơ quên khi nào bắt đầu lại viên thuốc sau 7 ngày ‘không có thuốc’ bình thường mỗi chu kỳ (đôi khi được dán nhãn là chế phẩm ‘ED’ hoặc hàng ngày). Mỗi viên thuốc, bao gồm cả giả dược, được dán nhãn với một ngày trong tuần trong các vỉ lịch này, với các giả dược có màu khác nhau (Hình 19.5). Với những viên thuốc này, một phụ nữ nên bắt đầu uống thuốc vào ngày đầu tiên của kỳ kinh tiếp theo bắt đầu bằng viên không hoạt động tương ứng với ngày hiện tại trong tuần. Khi chuyển từ một chế phẩm thuốc liều cao hơn sang liều thấp hơn, phụ nữ nên được khuyên bắt đầu uống các viên hoạt động của viên thuốc mới ngay sau khi hoàn thành viên cuối cùng của viên thuốc trước đó của mình, bỏ qua khoảng cách 7 ngày bình thường. Khi nào nó sẽ đạt được hiệu quả tránh thai? Khi bảy viên hormone hoạt động đã được uống vào các ngày liên tiếp. Làm gì nếu bỏ lỡ một viên thuốc hoặc xảy ra buồn nôn, nôn hoặc tiêu chảy? Nếu viên thuốc bị bỏ lỡ không được phát hiện cho đến hơn 12 giờ sau khi nó được dự định uống, viên thuốc đó không nên được uống, nhưng tiếp tục liệu trình ban đầu và sử dụng biện pháp tránh thai thay thế trong 7 ngày tiếp theo. Nếu phát hiện <12 giờ sau thời gian dự định uống, hãy uống viên thuốc đó ngay bây giờ và tiếp tục chu kỳ uống viên tiếp theo vào thời điểm thích hợp. Khi viên thuốc bị bỏ lỡ gần thời điểm các viên hormone dự kiến sẽ ngừng và các viên đường được cho, liệu trình ban đầu có thể được dừng lại và một vỉ mới được bắt đầu khoảng 5-6 ngày sau đó. Không cần biện pháp tránh thai bổ sung trong những trường hợp như vậy. Các tác dụng phụ tiềm ẩn là gì, bao gồm cả những tác dụng phụ phổ biến của chảy máu giữa kỳ, và phải làm gì nếu chảy máu như vậy xảy ra? Tác dụng phụ phiền toái chính là chảy máu giữa kỳ, trong đó thường xảy ra chảy máu nhẹ mặc dù các viên hormone vẫn đang được uống. Điều này thường tự ổn định trong vòng 3 tháng sau khi bắt đầu OCP, nhưng nếu nó kéo dài, nên dùng một viên thuốc liều cao hơn. Khi nào cần tái khám và tại sao?Cô ấy nên được tái khám sau 2-3 tháng để kiểm tra xem có vấn đề gì xảy ra không và để kiểm tra xem huyết áp có tăng không. Các lần tái khám tiếp theo, khi huyết áp, khám vú và đánh giá phụ khoa bao gồm phết tế bào Pap hoặc xét nghiệm HPV nên được thực hiện, thường được thực hiện hàng năm. |

Hình 19.5 Thuốc viên tránh thai kết hợp ED.
Bảng 19.3 Tương tác của các loại thuốc khác nhau với thuốc tránh thai đường uống
| Thuốc tương tác | Tác dụng của tương tác |
|---|---|
| Thuốc giảm đau | Có thể tăng nhạy cảm với pethidine |
| Thuốc chống đông | Có thể giảm tác dụng của thuốc chống đông – có thể cần tăng liều thuốc chống đông |
| Thuốc chống co giật | Có thể giảm độ tin cậy của biện pháp tránh thai |
| Thuốc chống trầm cảm ba vòng | Giảm đáp ứng chống trầm cảm; tăng độc tính của thuốc chống trầm cảm |
| Thuốc kháng histamine | Có thể giảm độ tin cậy của biện pháp tránh thai |
| Thuốc kháng sinh | Có thể giảm độ tin cậy của biện pháp tránh thai. Khả năng chảy máu giữa kỳ (điều này rất có thể xảy ra với rifampicin) |
| Thuốc hạ đường huyết | Kiểm soát bệnh tiểu đường có thể bị giảm |
| Thuốc chống hen suyễn | Tình trạng hen suyễn có thể bị làm trầm trọng hơn khi dùng đồng thời thuốc tránh thai đường uống |
| Corticosteroid toàn thân | Có thể cần tăng liều steroid |
Tương tác giữa thuốc và steroid tránh thai
Nhiều loại thuốc ảnh hưởng đến hiệu quả tránh thai của viên thuốc, và do đó cần phải có các biện pháp phòng ngừa bổ sung (Bảng 19.3). Nôn và tiêu chảy cũng dẫn đến mất tác dụng của viên thuốc và do đó làm khả năng sinh sản trở lại, đặc biệt là với các viên thuốc liều thấp hiện đang được sử dụng rộng rãi. Các viên thuốc chỉ chứa progestogen phải được uống mỗi ngày nếu chúng muốn có hiệu quả.
Tỷ lệ thất bại
Tỷ lệ thất bại của các viên thuốc kết hợp là 0,27-5/100 phụ nữ-năm, với mức cao hơn của tỷ lệ này thường được cho là do người phụ nữ không uống thuốc đúng cách, bị rối loạn tiêu hóa ảnh hưởng đến sự hấp thu của nó hoặc đang dùng kháng sinh làm giảm sự hấp thu của nó. Tỷ lệ thất bại đối với các chế phẩm chỉ chứa progestogen cao hơn và thay đổi từ 0,3 đến 8/100 phụ nữ-năm.
Thuốc viên và phẫu thuật
Viên thuốc làm tăng nguy cơ huyết khối tĩnh mạch sâu và do đó nên được ngưng ít nhất 6 tuần trước khi phẫu thuật lớn. Không nên ngưng thuốc trước các thủ thuật nhỏ – đặc biệt là trước các thủ thuật triệt sản qua nội soi. Nguy cơ mang thai ngoài ý muốn xảy ra trước khi nhập viện lớn hơn đáng kể so với nguy cơ thuyên tắc huyết khối.
Thuốc viên và cho con bú
Các chế phẩm kết hợp có xu hướng ức chế tiết sữa và do đó tốt nhất nên tránh. Viên thuốc được lựa chọn tại thời điểm này là viên chỉ chứa progestogen, vì nó có ảnh hưởng tối thiểu đến việc tiết sữa và thực sự có thể thúc đẩy nó.
Các hợp chất dạng tiêm
Hiện có hai loại chính: Depo-Provera và Implanon. Depo-Provera chứa 150 mg medroxyprogesterone acetate và được tiêm bắp 3 tháng một lần. Implanon là một que Silastic duy nhất chứa etonogestrel được cấy dưới da ở cánh tay trên và có hiệu quả đến 3 năm. Một loại que cấy trước đó, que Silastic Norplant giải phóng levonorgestrel, đã bị ngừng sản xuất, nhưng một số phụ nữ vẫn có thể còn que cấy này. Mỗi chế phẩm tiêm này hoạt động bằng cách làm cho chất nhầy cổ tử cung không thuận lợi, nội mạc tử cung teo nhỏ và ức chế rụng trứng.
Tỷ lệ thất bại thấp, ở mức dưới 0,1/100 phụ nữ-năm trong năm đầu tiên tăng lên 3,9/100 trong 5 năm. Các trường hợp thất bại chủ yếu liên quan đến những phụ nữ đã mang thai tại thời điểm tiêm Depo-Provera hoặc cấy que Implanon, vì vậy điều cần thiết là các phương pháp này phải được bắt đầu tại thời điểm chấm dứt thai kỳ hoặc trong vòng 5 ngày đầu tiên của kỳ kinh, với việc loại trừ thai bằng xét nghiệm beta human chorionic gonadotropin (β-hCG) trong huyết tương nếu kỳ kinh cuối cùng không hoàn toàn bình thường.
Các biện pháp tránh thai chỉ chứa progestogen đường tiêm có tác dụng kéo dài nhưng dễ dàng hồi phục, có hiệu quả, tránh chuyển hóa qua gan lần đầu, yêu cầu tuân thủ tối thiểu và tránh các tác dụng phụ liên quan đến oestrogen. Tuy nhiên, chúng có thể gây chảy máu không đều hoặc vô kinh, có thể là nguồn gốc của sự lo lắng do khả năng mang thai. Việc tháo que cấy có thể khó khăn và chỉ nên được thực hiện bởi một bác sĩ được đào tạo về thủ thuật này. Một số phụ nữ sẽ trải qua các tác dụng toàn thân của progestogen như thay đổi tâm trạng và tăng cân hoặc phát triển các triệu chứng thiếu hụt oestrogen.
Các phương pháp tránh thai nội tiết tố mới hơn
Trong vài năm qua, các miếng dán qua da kết hợp hormone và một vòng tránh thai âm đạo đã được giới thiệu. Mỗi phương pháp này đều hiệu quả như OCP kết hợp, và có bằng chứng tốt cho thấy nồng độ hormone thực tế đạt được với một trong hai phương pháp này ít thay đổi hơn so với điều trị bằng đường uống, và tổng thể thấp hơn. Các miếng dán tránh thai qua da được thay hàng tuần trong 3 tuần, và tuần thứ tư sau đó không dán miếng dán. Đối với NuvaRing, dụng cụ được để trong âm đạo trong 3 tuần, sau đó tháo ra trong 1 tuần, sau đó đặt một vòng âm đạo mới. Với mỗi phương pháp này, cũng như với OCP, kỳ kinh xảy ra trong tuần không có hormone.
Tránh thai khẩn cấp
Sau khi giao hợp không được bảo vệ, bỏ lỡ một viên thuốc kết hợp hoặc bao cao su bị rách, một viên levonorgestrel 750 mg duy nhất được uống trong vòng 72 giờ sau khi giao hợp, sau đó là liều thứ hai đúng 12 giờ sau đó. Phương pháp chỉ dùng levonorgestrel có ít tác dụng phụ hơn so với phương pháp OCP kết hợp được sử dụng trước đây và, ở một số quốc gia, có sẵn cho phụ nữ trên 16 tuổi trực tiếp từ dược sĩ. Các tác dụng phụ bao gồm buồn nôn nhẹ, nôn (nên uống thêm một viên nếu nôn trong vòng 2-3 giờ sau liều đầu tiên) và chảy máu. Người phụ nữ nên được khuyên rằng:
- Kỳ kinh tiếp theo của cô ấy có thể sớm hoặc muộn.
- Cô ấy cần sử dụng biện pháp tránh thai rào cản cho đến lúc đó.
- Cô ấy cần quay lại nếu có bất kỳ cơn đau bụng nào hoặc nếu kỳ kinh tiếp theo không có hoặc bất thường.
Nếu kỳ kinh tiếp theo trễ hơn 5 ngày, nên loại trừ khả năng mang thai. Tránh thai khẩn cấp ngăn ngừa 85% các trường hợp mang thai dự kiến. Hiệu quả giảm dần theo thời gian kể từ khi giao hợp.
Nếu người phụ nữ có liên quan không đến cho đến hơn 72 giờ sau khi hoạt động tình dục xảy ra, liệu pháp levonorgestrel không hiệu quả; tuy nhiên, có thể đặt IUD nếu vẫn còn trước thời điểm phôi thai được tạo ra có thể làm tổ.
Các phương pháp tránh thai không dùng thuốc
Giai đoạn dễ thụ thai nhất của chu kỳ kinh nguyệt xảy ra vào thời điểm rụng trứng. Trong một chu kỳ 28 ngày, điều này xảy ra vào ngày 13 hoặc 14 của chu kỳ. Giai đoạn dễ thụ thai có liên quan đến những thay đổi trong chất nhầy cổ tử cung mà một người phụ nữ có thể học cách nhận biết bằng cách tự kiểm tra và những thay đổi hormone có thể được đo bằng các bộ dụng cụ xét nghiệm nước tiểu tại nhà. Tránh giai đoạn dễ thụ thai có thể là một phương pháp cực kỳ hiệu quả ở các cặp đôi có động lực tốt. Các phương pháp kế hoạch hóa gia đình tự nhiên bao gồm những điều sau đây:
- Phương pháp nhịp điệu (rhythm method): Tránh giao hợp vào giữa chu kỳ và trong 6 ngày trước khi rụng trứng và 2 ngày sau đó. Hiệu quả của phương pháp này phụ thuộc vào khả năng dự đoán thời điểm rụng trứng. Nếu có chu kỳ 28 ngày đều đặn, rụng trứng được dự đoán vào ngày 14, và nên kiêng từ ngày 8 đến ngày 16. Nếu chu kỳ rất thay đổi, dao động từ 24 đến 32 ngày, rụng trứng sớm nhất sẽ là vào ngày 10 và muộn nhất là vào ngày 18, vì vậy cần phải kiêng từ ngày 4 đến ngày 20.
- Phương pháp rụng trứng (ovulation method): Phương pháp này tính đến khả năng một người phụ nữ nhận ra sự gia tăng độ ẩm âm đạo do sản xuất chất nhầy cổ tử cung trong giai đoạn trước khi rụng trứng và kiêng quan hệ tình dục trong thời gian đó và trong 2 ngày sau khi quan sát thấy độ ẩm cao nhất. Phương pháp này tốt hơn nhiều so với phương pháp nhịp điệu, nhưng nhiều phụ nữ chỉ nhận được cảnh báo trước 4 ngày về thời điểm rụng trứng, vì vậy giao hợp trong 2 ngày trước đó có thể dẫn đến mang thai.
- Giao hợp gián đoạn (xuất tinh ngoài): Một phương pháp tránh thai truyền thống và vẫn được sử dụng rộng rãi, dựa vào việc rút dương vật ra trước khi xuất tinh. Đây không phải là một phương pháp tránh thai đặc biệt đáng tin cậy, bởi vì các tinh trùng tốt nhất thường đến đầu dương vật trước khi người nam cảm thấy sắp xuất tinh, hoặc anh ta quên trong ‘cơn say’ của khoảnh khắc.
- Phương pháp vô kinh do cho con bú: Cho con bú trong lịch sử là phương tiện quan trọng nhất để ‘giãn cách’ gia đình. Rụng trứng trở lại, trung bình, 4-6 tháng sau đó ở những phụ nữ tiếp tục cho con bú. Trong 6 tháng đầu sau khi sinh, đây là một phương pháp tránh thai hiệu quả ở các bà mẹ với điều kiện họ cho con bú hoàn toàn, không cho em bé uống sữa không phải sữa mẹ hoặc thức ăn khác VÀ vẫn vô kinh, với tỷ lệ thất bại thấp tới 1/100 phụ nữ được thấy nếu tất cả các đặc điểm này tồn tại.
Triệt sản (Sterilization)
Các kỹ thuật tránh thai có ưu điểm lớn là chúng dễ dàng hồi phục và cung cấp một mức độ bảo vệ cao chống lại việc mang thai. Chúng có nhược điểm là đòi hỏi một hành động có ý thức từ phía cá nhân trước khi giao hợp. Khi quy mô gia đình đã hoàn tất hoặc có một chống chỉ định y tế cụ thể để tiếp tục sinh sản, triệt sản trở thành phương pháp tránh thai được lựa chọn. Khoảng 30% các cặp vợ chồng sử dụng triệt sản để tránh thai, và con số này tăng lên 50% ở những người trên 40 tuổi.
Tư vấn
Điều cần thiết là phải tư vấn cho cả hai bạn tình về bản chất của các thủ thuật và ý nghĩa của chúng và thảo luận xem việc triệt sản cho bạn tình nam hay nữ là tốt hơn. Trong nhiều trường hợp, chỉ có một bạn tình tìm kiếm triệt sản, trong trường hợp đó chỉ cần xem xét một quan điểm. Tuy nhiên, điều quan trọng là phải đảm bảo có một cuộc thảo luận đầy đủ về các lựa chọn thay thế.
Tư vấn nên đề cập đến phương pháp dự định và các nguy cơ và tỷ lệ thất bại của nó (1/200 đối với triệt sản nữ, 1/2000 đối với triệt sản nam). Phụ nữ nên được cảnh báo về nguy cơ thai ngoài tử cung tăng lên trong trường hợp thất bại.
| Nên nhớ rằng tỷ lệ thất bại được báo cáo đối với IUD thế hệ thứ ba/levonorgestrel có thể so sánh với tỷ lệ của triệt sản, nhưng triệt sản nam có tỷ lệ thất bại thấp hơn đáng kể. |
Với những cải tiến do vi phẫu thuật mang lại, không còn chấp nhận được khi nói rằng triệt sản là không thể đảo ngược, và bệnh nhân nên được tư vấn theo kỹ thuật sẽ được sử dụng. Bạn tình được triệt sản sẽ là vấn đề lựa chọn và động lực. Nếu một bạn tình có tuổi thọ giảm do bệnh mãn tính, thì bạn tình đó nên được triệt sản.
Phụ nữ nên được khuyên tiếp tục sử dụng các biện pháp tránh thai khác cho đến khi có kinh sau thủ thuật triệt sản. Nam giới nên được khuyên sử dụng biện pháp tránh thai thay thế cho đến khi họ có hai phân tích tinh dịch liên tiếp cho thấy không có tinh trùng cách nhau 2-4 tuần, với các phân tích này không được thực hiện cho đến khi có ít nhất 10 lần xuất tinh.
Thời điểm triệt sản
Phẫu thuật có thể được thực hiện bất cứ lúc nào trong chu kỳ kinh nguyệt nhưng tốt nhất là thực hiện trong giai đoạn nang trứng của chu kỳ. Nên thực hiện xét nghiệm thai kỳ trước phẫu thuật nếu một phụ nữ bị trễ kinh hoặc mất kinh hoặc nghĩ rằng mình có thể mang thai.
Kỹ thuật
Triệt sản nữ Phần lớn các thủ thuật liên quan đến việc làm gián đoạn vòi trứng nhưng có thể thay đổi từ việc kẹp ống dẫn trứng đến cắt bỏ tử cung toàn phần. Nói chung, thủ thuật càng triệt để, khả năng thất bại càng ít. Tuy nhiên, tỷ lệ thất bại rất thấp hiện có thể đạt được bằng cách sử dụng các phương pháp có khả năng phục hồi cao và đây nên là các phương pháp được lựa chọn.
- Triệt sản qua nội soi ổ bụng. Việc sử dụng nội soi ổ bụng cho các thủ thuật triệt sản đã làm giảm đáng kể thời gian nằm viện. Đây là phương pháp được lựa chọn ở hầu hết các nước phát triển, nhưng một phương pháp tiếp cận mở thông qua một đường rạch nhỏ ở bụng (mini-laparotomy) có thể phù hợp hơn ở các quốc gia nơi cơ sở vật chất hoặc đào tạo nội soi còn hạn chế.
- Kẹp ống dẫn trứng. Đây là phương pháp triệt sản được sử dụng rộng rãi nhất ở Anh và Úc. Các kẹp được làm bằng nhựa và kim loại trơ và được khóa vào ống dẫn trứng (Hình 19.6). Chúng có ưu điểm là gây tổn thương tối thiểu cho ống dẫn trứng, nhưng nhược điểm của chúng là tỷ lệ thất bại cao hơn. Thất bại có thể do áp dụng sai cấu trúc, ống dẫn trứng bị tuột ra khỏi kẹp và tái thông hoặc gãy kẹp khiến nó rơi ra khỏi ống dẫn trứng. Kẹp Filshie, có khung titan lót bằng cao su silicone, có tỷ lệ thất bại thấp nhất (0,5%) và dễ áp dụng hơn. Vòng Yoon hoặc Fallope được áp dụng trên một vòng của ống dẫn trứng và tương tự như thủ thuật Madlener (xem sau). Kỹ thuật này có liên quan đến đau bụng sau phẫu thuật nhiều hơn đáng kể, và tỷ lệ thất bại thay đổi từ 0,3% đến 4%. Các vòng không phù hợp để áp dụng cho các ống dẫn trứng trong thời kỳ hậu sản khi ống dẫn trứng bị sưng và phù nề.
- Đốt và cắt ống dẫn trứng. Triệt sản được thực hiện bằng cách đốt điện đơn cực hoặc lưỡng cực các ống dẫn trứng ở hai vị trí cách ngã ba tử cung-vòi trứng 1-2 cm. Một lượng đáng kể của ống dẫn trứng có thể bị phá hủy bằng kỹ thuật này. Việc cắt ống dẫn trứng đã đốt được cho là làm giảm nguy cơ thai ngoài tử cung. Tỷ lệ thất bại phụ thuộc vào chiều dài của ống dẫn trứng bị phá hủy. Do nguy cơ tổn thương ruột do nhiệt với rò rỉ và viêm phúc mạc phân sau đó, không nên sử dụng đốt điện làm phương pháp triệt sản chính trừ khi các phương pháp cơ học tắc nghẽn ống dẫn trứng khó khăn về mặt kỹ thuật hoặc thất bại tại thời điểm thực hiện thủ thuật.
- Thắt ống dẫn trứng (Hình 19.7). Các thủ thuật này thường được thực hiện thông qua một vết rạch nhỏ ở bụng (mini-laparotomy) hoặc tại thời điểm mổ lấy thai. Chúng ít được sử dụng rộng rãi hơn với sự gia tăng của các thủ thuật nội soi. Ngay cả khi nội soi bị chống chỉ định vì một lý do nào đó, hiện nay vẫn phổ biến hơn là sử dụng kẹp để làm tắc ống dẫn trứng.
- Hình thức cơ bản nhất của thủ thuật liên quan đến việc thắt đơn giản ống dẫn trứng được gọi là thủ thuật Madlener, nhưng tỷ lệ thất bại có thể lên tới 3,7%. Kỹ thuật Pomeroy cũng tương tự, nhưng vòng của ống dẫn trứng được cắt bỏ và vật liệu chỉ khâu có thể hấp thụ được sử dụng để thắt. Có một số biến thể của kỹ thuật này, bao gồm việc tách các đầu cắt của ống dẫn trứng ở các phía đối diện của dây chằng rộng. Các đoạn đã cắt nên được kiểm tra mô học để xác nhận rằng ống dẫn trứng đã được cắt bỏ.
- Thủ thuật Essure. Thủ thuật này bao gồm việc đặt một thiết bị nhỏ vào mỗi ống dẫn trứng tại thời điểm khám nội soi buồng tử cung, với thiết bị này dẫn đến xơ hóa và cuối cùng là tắc nghẽn ống dẫn trứng ở mỗi bên. Việc đặt này thường có thể được thực hiện mà không cần gây mê và không cần nội soi ổ bụng. Thiết bị có một cuộn dây thép không gỉ, giữ thiết bị ở vị trí trong phần gần của ống dẫn trứng, và các sợi polyethylene terephthalate bên trong, gây ra phản ứng xơ hóa lành tính trong 3 tháng tiếp theo. Mức độ tắc nghẽn ống dẫn trứng thường được kiểm tra bằng cách thực hiện chụp X-quang tử cung-vòi trứng. Các báo cáo gần đây đã nêu chi tiết về tỷ lệ thất bại gia tăng với kỹ thuật triệt sản này nên nó có thể bị rút khỏi sử dụng trong tương lai gần.
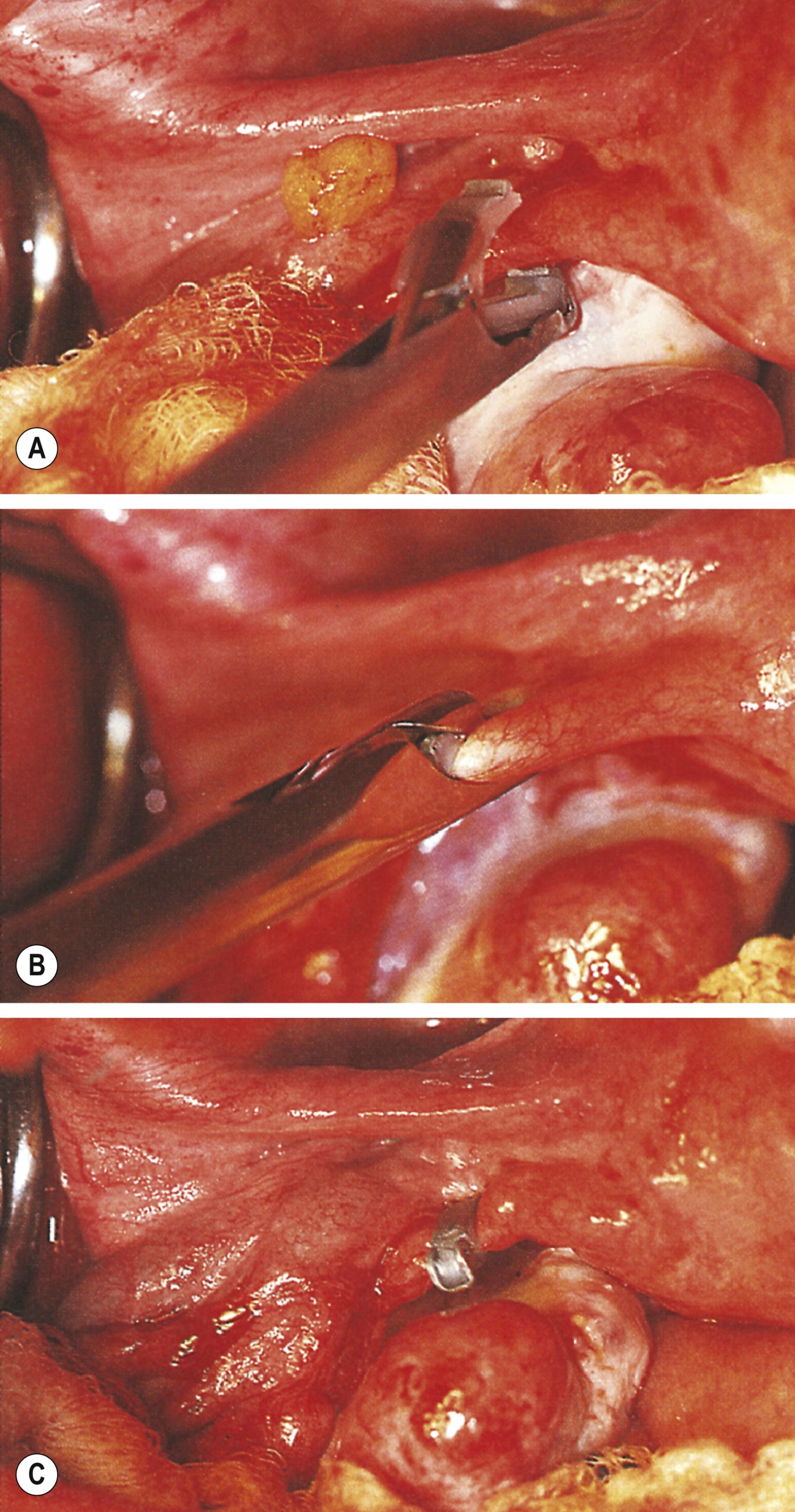
Hình 19.6 Triệt sản bằng cách kẹp tắc. (A) Vòi trứng phải được kẹp bằng kẹp. (B) Kẹp được đóng lại và ống bị nghiền nát. (C) Kẹp Filshie được đóng và khóa ngang qua vòi trứng.
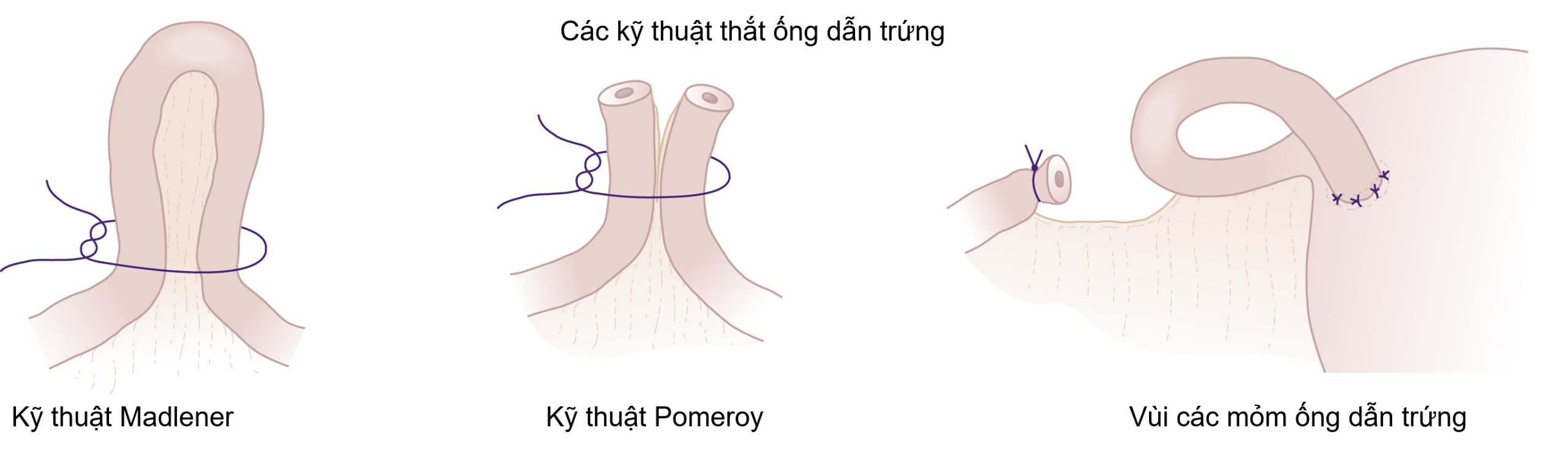
Hình 19.7 Triệt sản bằng cách thắt ống dẫn trứng.
- Biến chứng. Ngoài các biến chứng của nội soi ổ bụng, nếu nó được thực hiện để cho phép triệt sản, các biến chứng lâu dài của bất kỳ hình thức triệt sản ống dẫn trứng nào là tái thông ống dẫn trứng và mang thai, thai ngoài tử cung, kinh nguyệt không đều và mất ham muốn tình dục.
Thắt ống dẫn tinh (Vasectomy) Thủ thuật này thường được thực hiện dưới gây tê tại chỗ. Hai vết rạch nhỏ được thực hiện trên thừng tinh và 3-4 cm của ống dẫn tinh được cắt bỏ (Hình 19.8). Ưu điểm của kỹ thuật này là sự đơn giản của nó. Nhược điểm là tình trạng vô sinh không xảy ra ngay lập tức và không nên được giả định cho đến khi tất cả tinh trùng đã biến mất khỏi tinh dịch. Trung bình, điều này mất ít nhất 10 lần xuất tinh, và hiệu quả của nó nên được xác nhận bằng một phân tích tinh dịch trước khi bất kỳ cuộc giao hợp không được bảo vệ nào được tiếp tục.
Thủ thuật này khó đảo ngược hơn hầu hết các hình thức triệt sản nữ, và ngay cả khi đạt được sự tái nối thông thỏa đáng, chỉ khoảng 50% bệnh nhân sẽ có con, do tác động bất lợi của việc sản xuất các kháng thể làm bất động tinh trùng và ngưng kết tinh trùng. Tỷ lệ thất bại là khoảng 1/2000.
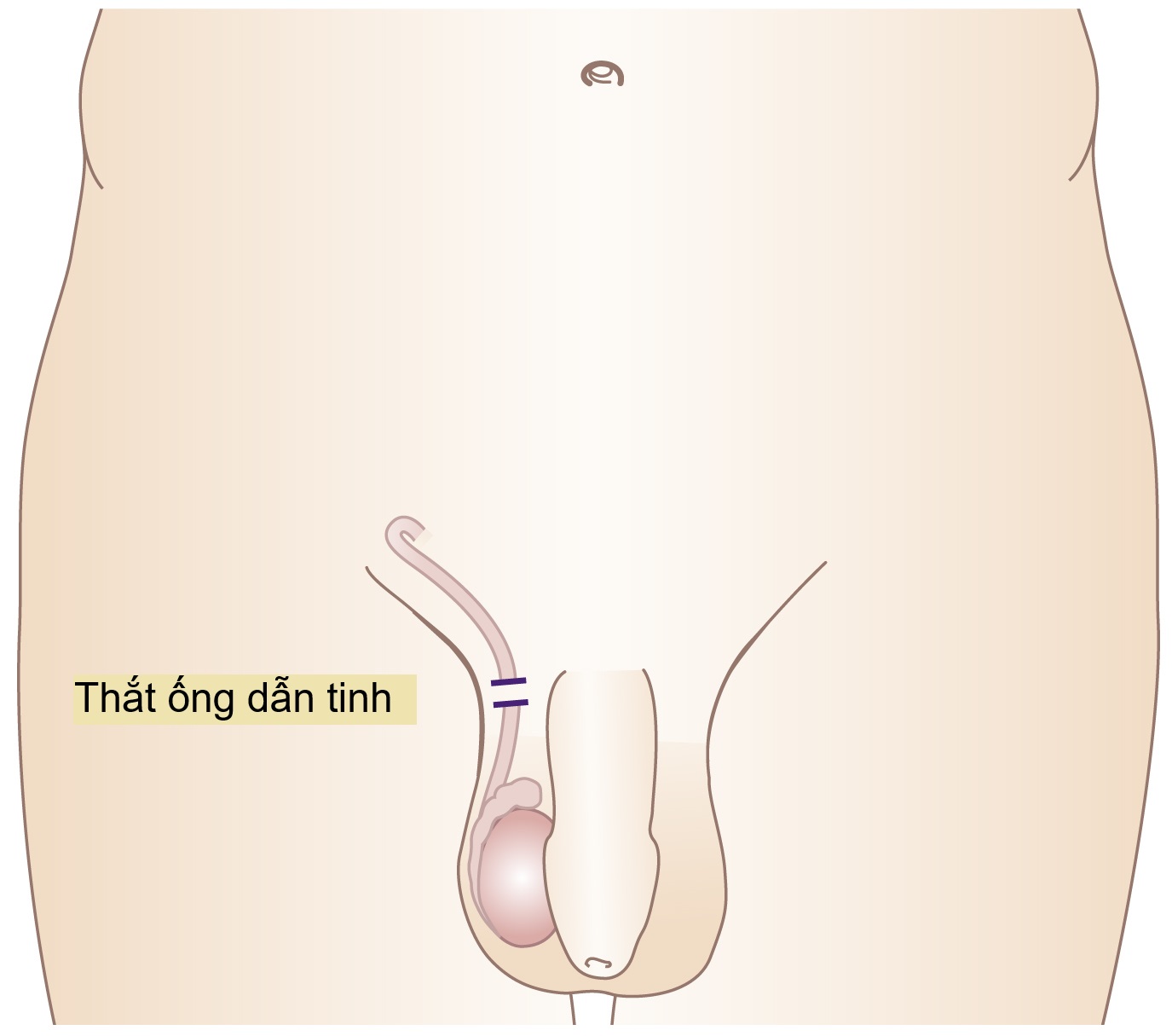
Hình 19.8 Thắt ống dẫn tinh bao gồm việc cắt bỏ một đoạn của ống dẫn tinh.
Thất bại có thể xảy ra sau khi tái thông tự phát và cắt bỏ một đoạn ống dẫn tinh không đủ dài. Các đoạn đã cắt phải luôn được kiểm tra mô học để xác nhận rằng ống dẫn tinh đã được cắt bỏ. Các biến chứng của phẫu thuật bao gồm hình thành tụ máu, nhiễm trùng vết mổ và viêm mào tinh hoàn. Ngoài ra, một u hạt đau có thể hình thành ở đầu cắt của ống dẫn tinh do phản ứng dị vật gây ra bởi tinh trùng.
Ý nghĩa tâm lý của triệt sản
Triệt sản ở phụ nữ đã có tiếng là dẫn đến các vấn đề tâm thần và suy giảm chức năng tình dục. Các nghiên cứu hiện đại không xác nhận danh tiếng này. Ngoài thực tế là các nghiên cứu hiện đại có xu hướng sử dụng các phương pháp luận tiêu chuẩn hóa tiền cứu, dân số được triệt sản trong thế kỷ 21 rất khác so với 40 năm trước. Triệt sản từng được thực hiện chủ yếu ở những phụ nữ lớn tuổi có sức khỏe phụ khoa kém, có nhiều con và sống trong điều kiện xã hội khó khăn. Nó được thực hiện theo khuyến nghị y tế, thường là ngay sau khi sinh, phá thai hoặc một số thủ thuật phụ khoa khác. Ngày nay, triệt sản là một hình thức tránh thai được chấp nhận rộng rãi được sử dụng bởi phụ nữ ở mọi lứa tuổi và tầng lớp xã hội. Do đó, họ đại diện cho dân số nói chung hơn. Triệt sản thường diễn ra theo yêu cầu của người phụ nữ như một thủ thuật xen kẽ không liên quan đến sinh con hoặc phá thai. Phụ nữ được triệt sản có ít con hơn và có sức khỏe tổng quát tốt hơn trước đây.
Tỷ lệ rối loạn tâm thần sau triệt sản, nói chung, không cao hơn so với dân số nữ nói chung. Tuy nhiên, đối với những phụ nữ được triệt sản ngay sau khi sinh, có nguy cơ gia tăng bị trầm cảm sau sinh. Tiền sử tâm thần trước đó và sự lưỡng lự hoặc không chắc chắn về việc triệt sản là những yếu tố nguy cơ cho các rối loạn tâm thần. Tình trạng sau sinh, tiền sử tâm thần trước đó, sự lưỡng lự và bất hòa trong hôn nhân cũng là những yếu tố nguy cơ làm suy giảm chức năng tâm lý tình dục và hối tiếc. Một số tác giả cũng đã đề nghị rằng trong các nền văn hóa nơi nữ tính gắn liền với khả năng sinh sản và nơi có cảm giác tội lỗi và xấu hổ về việc tránh thai, cần phải hết sức cẩn thận để đảm bảo rằng bệnh nhân được chuẩn bị đúng cách cho việc triệt sản. Hối tiếc, thường được đo bằng yêu cầu đảo ngược triệt sản, dường như được dự đoán mạnh mẽ nhất bởi sự đổ vỡ hôn nhân và tái hôn sau đó.
Chấm dứt thai kỳ (Termination of pregnancy)
Ở Anh, điều này được thực hiện tại các trung tâm được phê duyệt theo các quy định của Đạo luật Phá thai năm 1967. Điều này yêu cầu hai bác sĩ đồng ý rằng việc tiếp tục mang thai sẽ gây ra nguy cơ lớn hơn cho sức khỏe thể chất hoặc tinh thần của người mẹ hoặc các con khác của cô ấy so với việc chấm dứt, hoặc thai nhi có nguy cơ bị dị tật có khả năng dẫn đến việc nó bị khuyết tật nghiêm trọng (Hộp 19.2). Sửa đổi gần đây nhất của đạo luật (1991) đã đặt ra giới hạn cho việc chấm dứt theo loại đầu tiên này là 24 tuần, mặc dù trên thực tế, phần lớn các ca chấm dứt được thực hiện trước 20 tuần.
Tất cả các ca chấm dứt được thực hiện ở Anh phải được thông báo. Số ca phá thai hàng năm đạt đỉnh ở Anh vào năm 1990 ở mức 170.000 và giảm sau đó cho đến khi có sự lo ngại về nguy cơ huyết khối tĩnh mạch với các viên thuốc ‘thế hệ thứ ba’ vào năm 1996.
Sự sẵn có và tính hợp pháp của việc chấm dứt thai kỳ ở Úc thay đổi theo từng tiểu bang, và các quy tắc ở mỗi tiểu bang do đó phải được xác định và tuân thủ cẩn thận trước khi bất kỳ thủ thuật nào như vậy được thực hiện.
| Hộp 19.2 Chỉ định chấm dứt thai kỳ
A. Nguy cơ đến tính mạng của người mẹ sẽ lớn hơn nếu thai kỳ tiếp tục *Chỉ khi dưới 24 tuần. |
Phương pháp
Tất cả phụ nữ trải qua chấm dứt thai kỳ nên được sàng lọc các bệnh lây truyền qua đường tình dục và/hoặc được cung cấp kháng sinh dự phòng. Sau khi chấm dứt, nên tiêm globulin miễn dịch anti-D cho tất cả phụ nữ có nhóm máu Rhesus âm. Tất cả phụ nữ nên được đề nghị một cuộc hẹn tái khám để kiểm tra xem có vấn đề gì về thể chất không và các biện pháp tránh thai đã được thực hiện.
| ! Tỷ lệ nhiễm Chlamydia spp. là 12% ở phụ nữ yêu cầu chấm dứt thai kỳ. Ở những phụ nữ này có nguy cơ 30% bị PID nếu không được điều trị kháng sinh thích hợp tại thời điểm chấm dứt bằng phẫu thuật. |
Chấm dứt bằng phẫu thuật
Đây là phương pháp được sử dụng phổ biến nhất trong tam cá nguyệt đầu của thai kỳ. Cổ tử cung được nong ra một số milimét tương đương với tuổi thai tính bằng tuần và sản phẩm thụ thai được lấy ra bằng ống hút nạo. Một biến thể liên quan đến việc loại bỏ từng mảnh các bộ phận lớn hơn của thai nhi bằng kẹp (nong và gắp) cho phép phương pháp này được sử dụng cho các thai kỳ tam cá nguyệt thứ hai muộn hơn. Mặc dù hầu hết các thủ thuật được thực hiện dưới gây mê toàn thân ở Anh, gây tê tại chỗ được sử dụng rộng rãi ở nhiều quốc gia để chấm dứt trước 10 tuần và giảm thời gian bệnh nhân cần ở lại bệnh viện hoặc phòng khám.
| Việc nong cổ tử cung có thể được thực hiện dễ dàng hơn bằng cách đặt thuốc đặt prostaglandin trước khi phẫu thuật. |
Chấm dứt bằng thuốc Đây là phương pháp được sử dụng phổ biến nhất cho các thai kỳ sau 14 tuần và ngày càng được cung cấp như một giải pháp thay thế cho việc chấm dứt bằng phẫu thuật trong các thai kỳ tam cá nguyệt đầu đến 9 tuần tuổi. Các phác đồ tiêu chuẩn để chấm dứt tam cá nguyệt đầu sử dụng chất đối kháng progesterone mifepristone (RU 486) uống, sau đó 36-48 giờ là prostaglandin được dùng dưới dạng thuốc đặt âm đạo. Có một số phác đồ khác nhau, nhưng tất cả đều có tỷ lệ thành công lớn hơn 95%. Chấm dứt tam cá nguyệt thứ hai cũng có thể được thực hiện bằng cách sử dụng prostaglandin âm đạo được cho 3 giờ một lần hoặc dưới dạng truyền ngoài màng ối thông qua một ống thông bóng được đưa qua cổ tử cung. Điều trị trước bằng mifepristone làm giảm đáng kể khoảng thời gian từ khi dùng chế phẩm prostaglandin đến khi phá thai. Sau khi sinh thai nhi, có thể cần khám dưới gây mê toàn thân để loại bỏ nhau thai.
Biến chứng
Các biến chứng sớm bao gồm chảy máu, thủng tử cung (có thể gây tổn thương các nội tạng khác trong khung chậu), rách cổ tử cung, sót sản phẩm và nhiễm trùng. Tất cả các thủ thuật cũng có một tỷ lệ thất bại nhỏ (tỷ lệ chung 0,7/1000). Các biến chứng muộn bao gồm vô sinh, hở eo tử cung, bất đồng miễn dịch và bệnh lý tâm thần. Tư vấn đầy đủ (được hỗ trợ bởi thông tin bằng văn bản) và giải thích về các thủ thuật và nguy cơ của chúng là điều cần thiết.
Di chứng tâm lý của việc chấm dứt thai kỳ
Phần lớn phụ nữ thấy mình mang thai ngoài ý muốn đều rất đau khổ. Mặc dù vậy, bằng chứng cho thấy phần lớn phụ nữ không trải qua các di chứng tâm lý trung và dài hạn, cũng không có bất kỳ bằng chứng nào về sự gia tăng tỷ lệ bệnh lý tâm thần. Bằng chứng có sẵn là tỷ lệ bệnh lý tâm thần sau khi chấm dứt thai kỳ thấp hơn so với việc để thai kỳ tiếp tục.
Các yếu tố nguy cơ đối với di chứng bất lợi của phá thai tam cá nguyệt đầu Việc đã kết hôn và có con trước khi chấm dứt có thể dẫn đến các vấn đề về cảm giác tội lỗi và hối tiếc. Phụ nữ trong hoàn cảnh như vậy cần được tư vấn cẩn thận trước khi tiến hành chấm dứt. Sự lưỡng lự, bị ép buộc, đã từng chấm dứt thai kỳ, tiền sử tâm thần và việc chấm dứt liên quan đến triệt sản là những yếu tố nguy cơ cho bệnh lý tâm thần.
Chấm dứt thai kỳ muộn hơn Số lượng phụ nữ chấm dứt thai kỳ sau 12 tuần vì lý do tâm lý xã hội đang giảm. Chấm dứt tam cá nguyệt thứ hai hiện chiếm chưa đến 8% tổng số ca chấm dứt điều trị. Một thiểu số trong số những phụ nữ này đang phá thai điều trị vì lý do tâm lý xã hội; phần lớn là do dị tật thai nhi.
Không giống như phá thai tam cá nguyệt đầu, việc chấm dứt thai kỳ muộn hơn có liên quan đến cả sự đau khổ tâm lý rõ rệt và tỷ lệ rối loạn tâm thần gia tăng. Khoảng 39% phụ nữ phá thai vì dị tật thai nhi bị trầm cảm sau 3-9 tháng, mặc dù tỷ lệ này giảm xuống mức bình thường sau 1 năm. Đối với những phụ nữ trải qua thủ thuật này vì lý do tâm lý xã hội, nguyên nhân của tỷ lệ đau khổ và bệnh tật gia tăng có thể được tìm thấy trong sự chậm trễ trong việc trình diện để chấm dứt. Những người rất trẻ, người thiểu năng trí tuệ và người bệnh tâm thần mãn tính có thể được tìm thấy trong nhóm này, cũng như những người đã trải qua sự lưỡng lự rõ rệt về thai kỳ của họ.
Tình hình đối với những phụ nữ chấm dứt thai kỳ vì dị tật thai nhi là khác. Đây thường là những phụ nữ lớn tuổi có một thai kỳ rất mong muốn và vấn đề của họ đã được chẩn đoán hoặc do kinh nghiệm trước đó hoặc là kết quả của sàng lọc. Quyết định chấm dứt thai kỳ thường chỉ được đưa ra sau nhiều suy nghĩ và đau khổ. Do đó, hậu quả của việc chấm dứt rất giống với việc mất tự nhiên một thai kỳ tiến triển hơn, tức là một phản ứng đau buồn. Sự phục hồi tâm lý xã hội của họ có thể được hỗ trợ bằng cách cho họ phẩm giá của việc đặt tên và chôn cất. Hầu hết các ca chấm dứt muộn đều liên quan đến việc gây chuyển dạ và một quá trình sinh nở kéo dài. Đây có thể là một trải nghiệm đau khổ và tổn thương, và sự phục hồi tâm lý sẽ được cải thiện bằng sự xử lý nhạy cảm và nhân ái của bác sĩ và nhân viên điều dưỡng.
Tránh thai sau khi chấm dứt
Việc giới thiệu để chấm dứt cũng nên là một cơ hội để thảo luận về việc tránh thai trong tương lai và để đảm bảo rằng các biện pháp đầy đủ được thực hiện cho việc này sau khi chấm dứt. Thủ thuật có thể được kết hợp với triệt sản. Điều này có lợi thế là ngăn ngừa các lần chấm dứt tiếp theo cho người phụ nữ chắc chắn rằng mình đã hoàn thành gia đình. Có rất ít bằng chứng cho thấy điều này có liên quan đến sự gia tăng tỷ lệ biến chứng hoặc thất bại tránh thai sau này. Tuy nhiên, do sự gia tăng ‘tỷ lệ hối tiếc’ đối với việc triệt sản, một thủ thuật xen kẽ thường được khuyến nghị. Việc đặt IUD có thể được thực hiện cùng lúc với việc chấm dứt và không liên quan đến nguy cơ thủng hoặc thất bại gia tăng. Nếu sử dụng thuốc tránh thai đường uống, có thể bắt đầu vào cùng ngày hoặc ngày hôm sau.
Phá thai bất hợp pháp
Sẩy thai do nhiều kỹ thuật khác nhau gây ra chiếm một tỷ lệ đáng kể các ca sẩy thai ở một số quốc gia, đặc biệt là ở các nước kém phát triển nơi không có phá thai hợp pháp. Ở những nơi chỉ định phá thai hợp pháp được nới lỏng, phá thai bất hợp pháp không thường xuyên, nhưng ở nhiều quốc gia, nó góp phần vào một tỷ lệ cao các ca sẩy thai dường như tự phát. Tổ chức Y tế Thế giới ước tính rằng 250.000 phụ nữ mỗi năm trên thế giới chết do phá thai, hầu hết là bất hợp pháp. Tỷ lệ tử vong do phá thai ở Anh đã giảm từ 37/triệu ca sinh xuống 1,4/triệu kể từ năm 1967. Không có ca tử vong nào do phá thai bất hợp pháp ở Anh kể từ năm 1982.
Nhiễm khuẩn đường sinh dục
Đường sinh dục nữ cung cấp lối vào trực tiếp đến khoang phúc mạc. Nhiễm khuẩn có thể lan đến bất kỳ cấp độ nào của đường sinh dục và, một khi nó đến vòi trứng, thường là hai bên.
Đường sinh dục có một mạng lưới mạch máu và bạch huyết phong phú giúp chống lại nhiễm khuẩn, đặc biệt là trong thai kỳ.
Có những rào cản tự nhiên khác chống lại nhiễm khuẩn:
- Sự áp sát vật lý của khe mu và thành âm đạo.
- Độ axit của âm đạo pH thấp của âm đạo ở phụ nữ trưởng thành về mặt sinh dục tạo ra một môi trường không thuận lợi cho hầu hết vi khuẩn; sức đề kháng này bị suy yếu ở phụ nữ trước tuổi dậy thì và sau mãn kinh.
- Chất nhầy cổ tử cung hoạt động như một rào cản ngăn chặn sự đi lên của nhiễm khuẩn.
- Sự bong tróc hàng tháng của nội mạc tử cung.
| Khai thác bệnh sử tình dục
Khai thác bệnh sử tình dục chính xác là điều cần thiết để quản lý các bệnh nhiễm khuẩn đường sinh dục, và các khía cạnh của bệnh sử tình dục có liên quan đến một loạt các biểu hiện khác, bao gồm vô sinh, đau vùng chậu và các rối loạn chức năng tình dục. Một bệnh sử tình dục ngắn gọn sẽ giúp:
Bệnh nhân (và sinh viên!) thường lo lắng vì vậy điều quan trọng là tạo ra một môi trường thoải mái và thân thiện và có thái độ tôn trọng và không phán xét. Tự giới thiệu bản thân và vai trò, duy trì giao tiếp bằng mắt và có ngôn ngữ cơ thể phù hợp là những khía cạnh quan trọng của giao tiếp tốt khi khai thác bệnh sử tình dục. Tính bảo mật của cuộc tư vấn nên được giải thích. Điều quan trọng là sử dụng ngôn ngữ dễ hiểu và không sử dụng nhãn mác hoặc đưa ra phán xét. Đặt các câu hỏi chung trước, sử dụng các câu hỏi mở. Chuyển sang khám phá lý do trình bày và các câu hỏi đóng hơn (xem sau). Giải thích rằng có một số câu hỏi ‘phổ quát’ được hỏi rõ ràng cho mọi người để đánh giá nguy cơ, và tránh đưa ra các giả định về xu hướng tình dục dựa trên ngoại hình. Các câu hỏi cụ thể Lý do đến khám: vấn đề/vấn đề, bao gồm các triệu chứng Các câu hỏi trực tiếp về các triệu chứng có thể bao gồm:
Đánh giá nguy cơ hành vi tình dục:
Đánh giá nguy cơ STI và virus lây qua đường máu (BBV): các câu hỏi bổ sung để đánh giá thời gian xét nghiệm và các nguy cơ khác để thông báo kế hoạch xét nghiệm và quản lý:
Thông tin liên quan khác: để xác định các vấn đề có thể liên quan hoặc ảnh hưởng đến việc quản lý khách hàng:
|
Sao chép từ NSW Sexually Transmissible Infections Programs Unit 2011. NSW Health Sexual Health Services Standard Operating Procedures Manual 2011.
Nhiễm khuẩn đường sinh dục dưới
Các bệnh nhiễm khuẩn phổ biến nhất của đường sinh dục là những bệnh ảnh hưởng đến âm hộ và âm đạo. Các bệnh nhiễm khuẩn ảnh hưởng đến âm đạo cũng gây ra viêm cổ tử cung cấp tính và mãn tính.
Triệu chứng
Sưng và đỏ da âm hộ đi kèm với đau nhức, ngứa và giao hợp đau. Khi nhiễm khuẩn chủ yếu là viêm âm đạo, các triệu chứng bao gồm tiết dịch âm đạo, ngứa, giao hợp đau và thường là tiểu buốt. Viêm cổ tử cung có liên quan đến tiết dịch mủ âm đạo, đau lưng vùng xương cùng, đau bụng dưới, giao hợp đau và tiểu buốt. Sự gần gũi của cổ tử cung với bàng quang thường dẫn đến viêm tam giác bàng quang và viêm niệu đạo đồng thời, đặc biệt là trong trường hợp nhiễm lậu cầu.
Viêm cổ tử cung mãn tính có ở khoảng 50-60% tất cả phụ nữ đã sinh con. Trong nhiều trường hợp, các triệu chứng là tối thiểu. Có thể có một ít dịch nhầy mủ, không đủ để làm phiền người phụ nữ và có thể chỉ là một phát hiện tình cờ không cần điều trị tích cực. Trong các dạng nghiêm trọng hơn của tình trạng này, có tiết dịch âm đạo nhiều, đau lưng vùng xương cùng mãn tính, giao hợp đau và đôi khi chảy máu sau giao hợp. Cấy vi khuẩn từ dịch tiết thường vô trùng. Tình trạng này có thể gây vô sinh do sự không thuận lợi của chất nhầy cổ tử cung đối với sự xâm nhập của tinh trùng.
Dấu hiệu
Những dấu hiệu này sẽ phụ thuộc vào nguyên nhân. Da âm hộ có biểu hiện đỏ, đôi khi có loét và trầy xước. Ở phụ nữ trưởng thành về mặt sinh dục, thành âm đạo có thể bị loét, với các mảng dịch nấm trắng bám vào da hoặc, trong các bệnh nhiễm trùng đơn bào, dịch tiết có thể nhiều vớiลักษณะ sủi bọt, màu trắng xanh.
Tuyến Bartholin nằm giữa phần sau của môi nhỏ và thành âm đạo, và hai tuyến này tiết ra chất nhầy làm chất bôi trơn trong khi giao hợp. Nhiễm khuẩn ống và tuyến dẫn đến tắc nghẽn ống và hình thành nang hoặc áp xe Bartholin. Tình trạng này thường tái phát và gây đau và sưng âm hộ. Viêm tuyến Bartholin dễ dàng được nhận ra bởi vị trí và bản chất của khối sưng.
Trong viêm cổ tử cung, cổ tử cung có vẻ đỏ và có thể bị loét, như với nhiễm herpes, và có dịch nhầy mủ vì nội mạc cổ tử cung luôn bị ảnh hưởng. Chẩn đoán được thiết lập bằng cách khám và lấy mẫu phết cổ tử cung để cấy.
Các sinh vật phổ biến gây nhiễm khuẩn đường sinh dục dưới
Nhiễm nấm Candida âm đạo Candida albicans là một loại nấm men gây bệnh xuất hiện tự nhiên trên da và trong ruột. Nhiễm trùng có thể không có triệu chứng hoặc liên quan đến việc tăng hoặc thay đổi dịch tiết âm đạo kèm theo đau và ngứa ở vùng âm hộ. Không có bằng chứng về việc lây truyền qua đường tình dục từ nam sang nữ. Các mảng trắng giống như sữa đông bám vào biểu mô âm đạo có thể được nhìn thấy khi khám bằng mỏ vịt, mặc dù chúng không có mặt trong tất cả các trường hợp.
Nhiễm nấm Candida đặc biệt phổ biến trong thai kỳ, ở phụ nữ dùng thuốc tránh thai và trong các tình trạng tiềm ẩn liên quan đến suy giảm miễn dịch, ví dụ như nhiễm HIV, tiểu đường hoặc dùng steroid dài hạn. Trong mỗi trường hợp, độ axit của âm đạo tăng lên trên mức bình thường và sự phát triển của vi khuẩn trong âm đạo bị ức chế theo cách cho phép sự phát triển tự do của các mầm bệnh nấm men, vốn phát triển tốt trong môi trường pH thấp. Sợi nấm và bào tử Candida cũng có thể được nhìn thấy trong một chế phẩm ướt và có thể được cấy.
Nhiễm Trichomonas Trichomonas vaginalis là một sinh vật đơn bào có roi có thể lây nhiễm vào cổ tử cung, niệu đạo và âm đạo. Ở nam giới, sinh vật này được mang trong niệu đạo hoặc tuyến tiền liệt và nhiễm trùng lây truyền qua đường tình dục. Các sinh vật này thường được nhìn thấy trên phết tế bào Pap ngay cả khi không có triệu chứng. Biểu hiện phổ biến nhất là chảy máu âm đạo bất thường, nhưng các triệu chứng khác bao gồm đau và ngứa âm đạo. Độ pH của âm đạo thường tăng trên 4,5. Một chế phẩm ướt tươi trong nước muối của dịch tiết âm đạo sẽ cho thấy các trichomonad di động (Hình 19.9). Chuyển động roi đặc trưng dễ dàng được nhận ra, và sinh vật có thể được cấy.
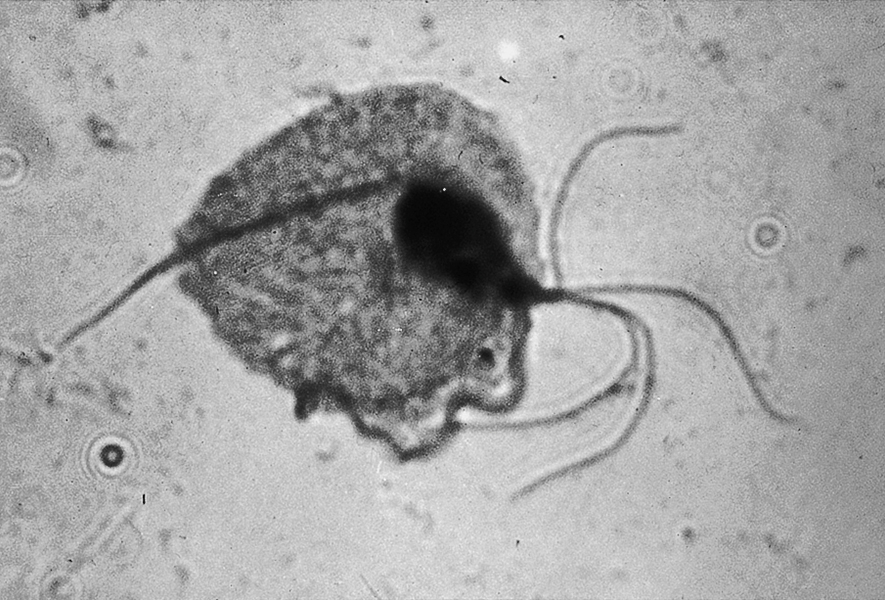
Hình 19.9 Trichomonas vaginalis.
Herpes sinh dục Tình trạng này do virus herpes simplex (HSV) type 2 và ít phổ biến hơn là type 1 gây ra. Đây là một bệnh lây truyền qua đường tình dục. Nhiễm HSV nguyên phát thường là một bệnh nhiễm trùng toàn thân với sốt, đau cơ và đôi khi là dấu hiệu màng não. Các triệu chứng tại chỗ bao gồm tiết dịch âm đạo, đau âm hộ, tiểu buốt và hạch bẹn to. Sự khó chịu có thể đủ nghiêm trọng để gây bí tiểu. Các tổn thương âm hộ bao gồm các mụn nước trên da và nhiều vết loét da nông (Hình 19.10). Nhiễm trùng cũng liên quan đến nguy cơ loạn sản cổ tử cung tăng lên. Bạn tình có thể không có triệu chứng, và thời gian ủ bệnh là 2-14 ngày.
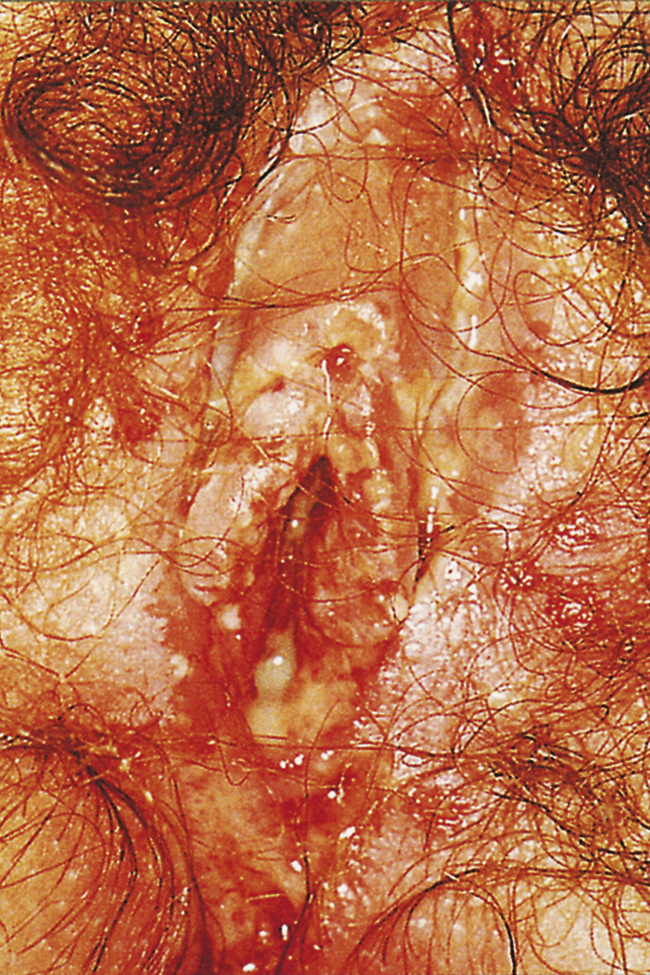
Hình 19.10 Viêm âm hộ do herpes. Các tổn thương cũng có thể xảy ra ở cổ tử cung và vùng quanh âm hộ.
Chẩn đoán được thực hiện bằng cách gửi dịch từ các mụn nước để cấy virus hoặc phát hiện kháng nguyên. Sau khi nhiễm trùng ban đầu, virus vẫn tiềm ẩn trong các hạch thần kinh cùng. Tái phát có thể được kích hoạt bởi căng thẳng, kinh nguyệt hoặc giao hợp nhưng thường có thời gian ngắn hơn và ít nghiêm trọng hơn so với đợt nguyên phát. Kháng thể huyết thanh tăng lên trong các tổn thương đã hình thành rõ.
Viêm âm đạo do vi khuẩn (Bacterial vaginosis) Điều này là do sự phát triển quá mức của một số sinh vật kỵ khí, bao gồm cả Gardnerella spp. Nó không lây truyền qua đường tình dục. Nó có thể không có triệu chứng hoặc gây ra dịch tiết âm đạo có mùi và kích ứng âm hộ. Nó liên quan đến nguy cơ PID, nhiễm trùng đường tiết niệu và nhiễm trùng hậu sản tăng lên. Chẩn đoán được thực hiện bằng cách tìm thấy ba trong số những điều sau đây:
- Tăng độ pH của âm đạo hơn 4,5
- Dịch tiết âm đạo đồng nhất mỏng đặc trưng
- Mùi tanh được tạo ra khi thêm 10% kali hydroxit vào dịch tiết
- Tế bào “clue” trên phiến đồ nhuộm Gram của dịch âm đạo (Hình 19.11)
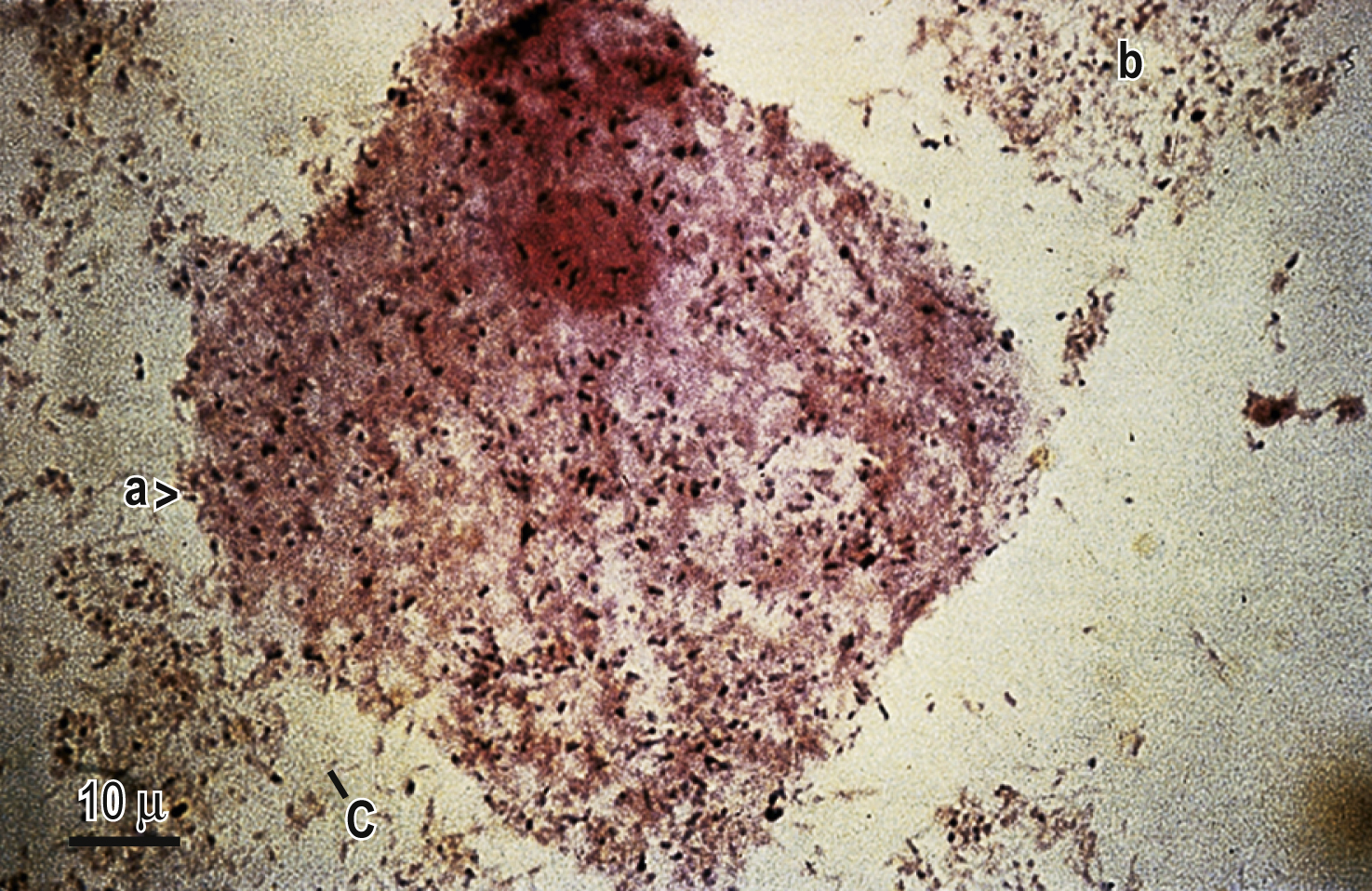
Hình 19.11 Tế bào “clue” trong viêm âm đạo do vi khuẩn. Đây là các tế bào biểu mô vảy có nhiều vi khuẩn bám trên bề mặt của chúng. a>, Tế bào Clue; b, Tế bào biểu mô bình thường; C, vi khuẩn.
Viêm âm hộ-âm đạo do lậu cầu và chlamydia Những sinh vật này có thể dẫn đến nhiễm trùng vùng chậu lan rộng (xem sau) nhưng cũng có thể không có triệu chứng hoặc chỉ được biểu hiện bằng dịch tiết âm đạo và tiểu buốt. Chlamydia là STI phổ biến nhất hiện nay.
Giang mai Tổn thương ban đầu xuất hiện 10-90 ngày sau khi tiếp xúc với xoắn khuẩn Treponema pallidum. Tổn thương nguyên phát hoặc săng là một sẩn cứng, chắc, có thể bị loét và có bờ cứng nổi cao. Tổn thương này thường xảy ra nhất ở âm hộ nhưng cũng có thể xảy ra ở âm đạo hoặc cổ tử cung. Tổn thương nguyên phát có thể đi kèm với hạch bẹn to. Săng tự lành trong vòng 2-6 tuần.
Khoảng 6 tuần sau khi săng biến mất, các biểu hiện của giang mai thứ phát xuất hiện. Một phát ban phát triển có dạng dát sẩn và thường liên quan đến rụng tóc. Các sẩn xuất hiện, đặc biệt là ở vùng sinh dục-hậu môn và trong miệng, và tạo ra vẻ ngoài điển hình được gọi là condylomata lata.
Các mẫu phết lấy từ tổn thương nguyên phát hoặc thứ phát được kiểm tra dưới kính hiển vi nền đen, và có thể nhìn thấy các xoắn khuẩn. Các xét nghiệm huyết thanh học đã được mô tả trong Chương 7.
Bệnh sau đó tiến triển từ giai đoạn thứ phát sang giai đoạn thứ ba. Nó có thể bắt chước hầu hết mọi quá trình bệnh và ảnh hưởng đến mọi hệ thống trong cơ thể, nhưng các tổn thương lâu dài phổ biến là tim mạch và thần kinh.
Mụn cóc sinh dục (condylomata acuminata) Mụn cóc âm hộ và cổ tử cung (Hình 19.12) do HPV gây ra. Tình trạng này thường, mặc dù không phải lúc nào cũng vậy, lây truyền qua tiếp xúc tình dục. Thời gian ủ bệnh lên đến 6 tháng. Tỷ lệ mắc bệnh đã tăng đáng kể trong 15 năm qua, đặc biệt ở phụ nữ từ 16-25 tuổi, nhưng kể từ khi giới thiệu vắc-xin HPV tứ giá, tỷ lệ mắc bệnh đã giảm đáng kể.
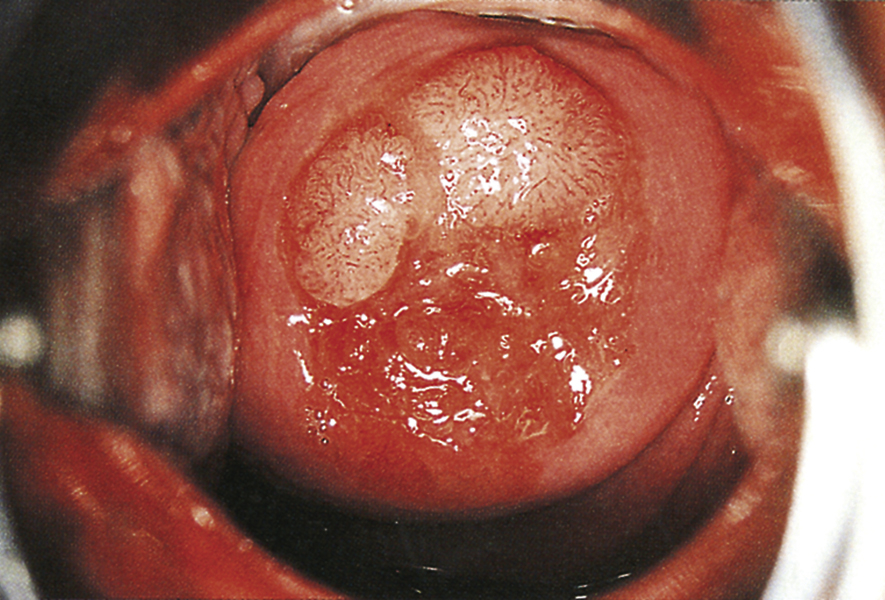
Hình 19.12 Nhiễm virus papilloma ở cổ tử cung: condylomata acuminata.
Các mụn cóc có hình dạng tương tự như những mụn cóc được thấy trên da ở các vị trí khác, và trong môi trường ẩm ướt của da âm hộ thường rất nhiều – đặc biệt là trong thai kỳ. Thường có ngứa và tiết dịch âm đạo kèm theo. Các tổn thương có thể lan đến vùng quanh hậu môn và trong một số trường hợp trở nên hợp lưu và bị nhiễm trùng thứ phát. Chẩn đoán thường được thực hiện bằng khám lâm sàng.
| ! Tiết dịch âm đạo ở trẻ em cũng có thể liên quan đến sự hiện diện của dị vật, và khả năng này phải luôn được loại trừ. |
Điều trị nhiễm khuẩn đường sinh dục dưới
Khi chẩn đoán đã được xác lập bằng khám và xét nghiệm vi khuẩn học, có thể tiến hành điều trị thích hợp. Việc điều trị Chlamydia và lậu được thảo luận sau dưới phần nhiễm khuẩn đường sinh dục trên. Bất cứ khi nào chẩn đoán STI được thực hiện, điều cần thiết là phải sàng lọc bệnh nhân (và bạn tình của họ) để tìm các bệnh nhiễm trùng khác.
Nhiễm nấm monilial ở âm hộ và âm đạo có thể được điều trị bằng các chế phẩm tại chỗ hoặc đường uống. Chúng bao gồm một liều duy nhất clotrimazole được cho dưới dạng thuốc đặt hoặc fluconazole uống. Nhiễm trùng tái phát có thể được điều trị bằng cách dùng ketoconazole và fluconazole đường uống. Bạn tình của bệnh nhân nên được điều trị cùng lúc, và bất kỳ yếu tố nguy cơ nào như vệ sinh kém hoặc tiểu đường nên được khắc phục.
Nhiễm Trichomonas và viêm âm đạo do vi khuẩn được điều trị bằng metronidazole 400 mg uống hai lần một ngày trong 5 ngày, phải được cả hai bạn tình uống nếu muốn tránh tái phát nhiễm trùng. Metronidazole có thể được dùng dưới dạng một liều duy nhất 2 g, nhưng nên tránh điều trị liều cao trong thai kỳ. Điều trị tại chỗ bằng gel metronidazole hoặc kem clindamycin cũng có hiệu quả đối với viêm âm đạo do vi khuẩn.
Nếu bệnh nhân không có triệu chứng và không có bằng chứng viêm âm đạo khi khám lâm sàng nhưng các sinh vật trichomonal hoặc monilial được xác định trong một phết tế bào Pap thường quy, việc điều trị những bệnh nhân này thường không cần thiết.
Nhiễm trùng âm đạo không đặc hiệu là phổ biến và được điều trị bằng các loại kem âm đạo, bao gồm hydrargaphen, povidone-iodine, di-iodohydroxyquinoline hoặc các loại kem sulphonamide.
Giang mai được điều trị ban đầu bằng penicillin, và nếu thất bại, ví dụ trong trường hợp đồng nhiễm với các chủng lậu cầu kháng penicillin, có thể sử dụng doxycycline hydrochloride hoặc các kháng sinh khác.
Nhiễm trùng âm đạo liên quan đến những thay đổi teo do mãn kinh được điều trị bằng liệu pháp thay thế hormone thích hợp bằng cách sử dụng một chế phẩm oestrogen đường uống hoặc âm đạo, hoặc thuốc đặt axit lactic khi oestrogen bị chống chỉ định. Liệu pháp tương tự có thể được sử dụng, với việc bôi kem oestrogen tại chỗ, trong viêm âm hộ-âm đạo ở trẻ vị thành niên.
Nhiễm trùng tuyến Bartholin được điều trị bằng kháng sinh phù hợp với sinh vật. Nếu đã hình thành áp xe, áp xe nên được ‘mở túi’ (marsupialized) bằng cách cắt bỏ một hình elip da và khâu các mép da để dẫn lưu liên tục khoang áp xe (Hình 19.13). Điều này làm giảm khả năng tái phát của áp xe.
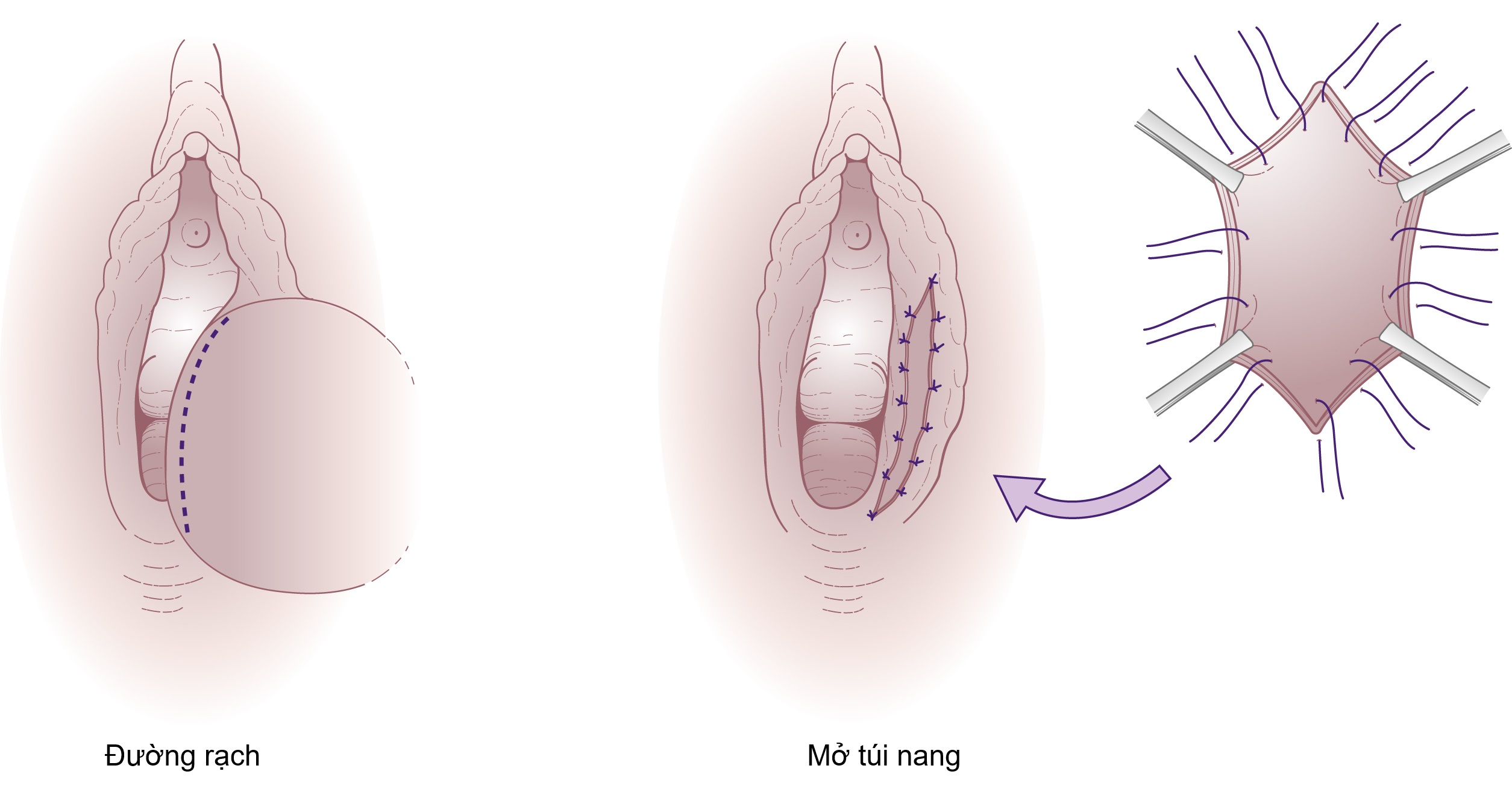
Hình 19.13 Mở túi nang hoặc áp xe Bartholin. Vết rạch được thực hiện trên mặt trong của nang (trái), và lớp lót được khâu vào da (phải).
Mụn cóc âm hộ được điều trị bằng đốt điện vật lý hoặc hóa học bằng cách sử dụng podophyllin bôi trực tiếp lên bề mặt mụn cóc. Bất kỳ dịch tiết âm đạo đồng thời nào cũng nên được điều trị thích hợp.
Nhiễm herpes nổi tiếng là kháng điều trị và rất dễ tái phát. Phương pháp điều trị tốt nhất hiện có là acyclovir dùng dưới dạng viên 200 mg năm lần mỗi ngày trong 5 ngày hoặc tại chỗ dưới dạng kem 5%.
Viêm cổ tử cung cấp tính thường xảy ra kết hợp với nhiễm trùng toàn thân của đường sinh dục và được chẩn đoán và điều trị theo vi sinh vật học. Điều trị nội khoa hiếm khi có hiệu quả trong viêm cổ tử cung mãn tính vì khó xác định được sinh vật, và kháng sinh không xâm nhập vào các vi áp xe mãn tính của các tuyến cổ tử cung. Nếu phết cổ tử cung âm tính, phương pháp quản lý hiệu quả tiếp theo là đốt điện nội mạc cổ tử cung dưới gây mê toàn thân. Sau khi đốt điện, nên đặt một loại kem kháng khuẩn vào âm đạo, và người phụ nữ nên được khuyên rằng dịch tiết có thể tăng lượng trong 2-3 tuần nhưng sau đó sẽ giảm. Cô ấy cũng nên được khuyên tránh giao hợp trong 3 tuần, vì giao hợp có thể gây xuất huyết thứ phát.
Nhiễm khuẩn đường sinh dục trên
Nhiễm trùng cấp tính của nội mạc tử cung, cơ tử cung, vòi trứng và buồng trứng thường là kết quả của nhiễm trùng đi lên từ đường sinh dục dưới gây ra PID.
Tuy nhiên, nhiễm trùng có thể là thứ phát sau viêm ruột thừa hoặc các bệnh nhiễm trùng ruột khác, đôi khi gây ra áp xe vùng chậu. Thủng ruột thừa với nhiễm trùng huyết vùng chậu vẫn là một nguyên nhân phổ biến của tắc nghẽn vòi trứng và vô sinh. Nhiễm trùng huyết vùng chậu cũng có thể xảy ra trong thời kỳ hậu sản và sau khi chấm dứt thai kỳ hoặc sau các thủ thuật phẫu thuật trên cổ tử cung. Mô nhau thai và máu còn sót lại cung cấp một môi trường nuôi cấy tuyệt vời cho các sinh vật từ ruột, bao gồm Escherichia coli, Clostridium welchii hoặc C. perfringens, Staphylococcus aureus và Streptococcus faecalis.
PID ảnh hưởng đến khoảng 1,7% phụ nữ từ 15 đến 35 tuổi mỗi năm ở các nước phát triển. Có tới 20% phụ nữ bị PID sẽ có một đợt tái phát trong vòng 2 năm. Bệnh phổ biến nhất ở độ tuổi từ 15 đến 24, và các yếu tố nguy cơ đặc biệt bao gồm nhiều bạn tình và các thủ thuật liên quan đến dụng cụ qua cổ tử cung. PID là một nguyên nhân quan trọng gây vô sinh. Sau một đợt đầu tiên, 8% phụ nữ sẽ có bằng chứng về vô sinh do vòi trứng; các đợt tiếp theo làm tăng con số này lên khoảng gấp đôi. Phụ nữ có tiền sử PID có khả năng mang thai ngoài tử cung cao gấp bốn lần khi họ thụ thai.
| Bốn mươi phần trăm phụ nữ đã có ba hoặc nhiều đợt PID bị tổn thương vòi trứng. |
Triệu chứng và dấu hiệu
Các triệu chứng của viêm vòi trứng cấp tính bao gồm:
- Đau bụng dưới hai bên cấp tính: Viêm vòi trứng hầu như luôn là hai bên; khi các triệu chứng là một bên, nên xem xét một chẩn đoán thay thế
- Giao hợp đau sâu
- Chảy máu kinh nguyệt bất thường
- Tiết dịch mủ âm đạo
Tuy nhiên, nhiều phụ nữ được chứng minh là nhiễm chlamydia không có triệu chứng gì cả.
Các dấu hiệu bao gồm:
- Dấu hiệu bệnh toàn thân với sốt và nhịp tim nhanh.
- Dấu hiệu viêm phúc mạc với đề kháng thành bụng, phản ứng dội và thường là co cứng cục bộ. (Cần lưu ý rằng đề kháng và co cứng hiếm khi thấy nếu có máu trong khoang phúc mạc, chẳng hạn như do thai ngoài tử cung, trong khi đau và phản ứng dội vẫn thấy ngay cả khi không có viêm phúc mạc.)
- Khi khám vùng chậu, đau cấp tính khi di động cổ tử cung và dày lên ở các túi cùng âm đạo, có thể liên quan đến sự hiện diện của các khối sưng dạng nang ở vòi trứng do ứ mủ vòi trứng hoặc các vòi trứng chứa đầy mủ; cảm giác đầy ở túi cùng Douglas cho thấy sự hiện diện của một áp xe vùng chậu (Hình 19.14).
- Viêm quanh gan cấp tính xảy ra ở 10-25% phụ nữ bị PID do chlamydia, có thể gây đau hạ sườn phải, xét nghiệm chức năng gan rối loạn và nhiều dải dính mỏng giữa bề mặt gan và phúc mạc thành, và được gọi là hội chứng Fitz-Hugh-Curtis.
- Sốt từ 38°C trở lên, đôi khi kèm theo rét run.
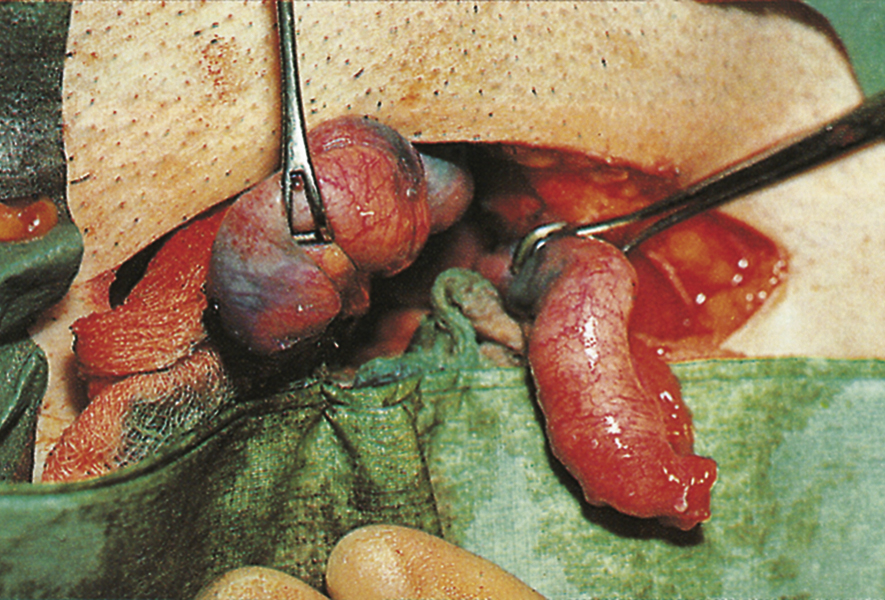
Hình 19.14 Viêm vòi trứng cấp tính: các vòi trứng bị sưng và sung huyết.
Các sinh vật phổ biến
PID được cho là kết quả của nhiễm trùng đa vi khuẩn với nhiễm trùng nguyên phát bởi Chlamydia trachomatis hoặc Neisseria gonorrhoeae (hoặc cả hai) cho phép nhiễm trùng cơ hội với các vi khuẩn hiếu khí và kỵ khí khác.
Chlamydia
C. trachomatis là một vi khuẩn Gram âm, nội bào bắt buộc. Đây là STI do vi khuẩn phổ biến nhất ở châu Âu, Úc và Bắc Mỹ và được cho là tác nhân gây bệnh trong ít nhất 60% các trường hợp PID ở những khu vực đó. Tỷ lệ lưu hành thay đổi từ 11% đến 30% ở phụ nữ đến khám tại các phòng khám bệnh hoa liễu, với tỷ lệ mắc cao nhất ở Anh ở phụ nữ từ 20-24 tuổi. Các vị trí nhiễm trùng chính là biểu mô trụ của nội mạc cổ tử cung, niệu đạo và trực tràng, nhưng nhiều phụ nữ vẫn không có triệu chứng. Sự đi lên của nhiễm trùng đến đường sinh dục trên xảy ra ở khoảng 20% phụ nữ bị nhiễm trùng cổ tử cung.
Lậu
N. gonorrhoeae là một song cầu khuẩn Gram âm, nội bào (Hình 19.15). Nhiễm trùng thường không có triệu chứng hoặc liên quan đến tiết dịch âm đạo. Trong các trường hợp PID, nó lan rộng trên bề mặt cổ tử cung và nội mạc tử cung và gây nhiễm trùng vòi trứng trong vòng 1-3 ngày sau khi tiếp xúc. Nó là nguyên nhân chính cho 14% các trường hợp PID và xảy ra kết hợp với Chlamydia trong 8% trường hợp khác.
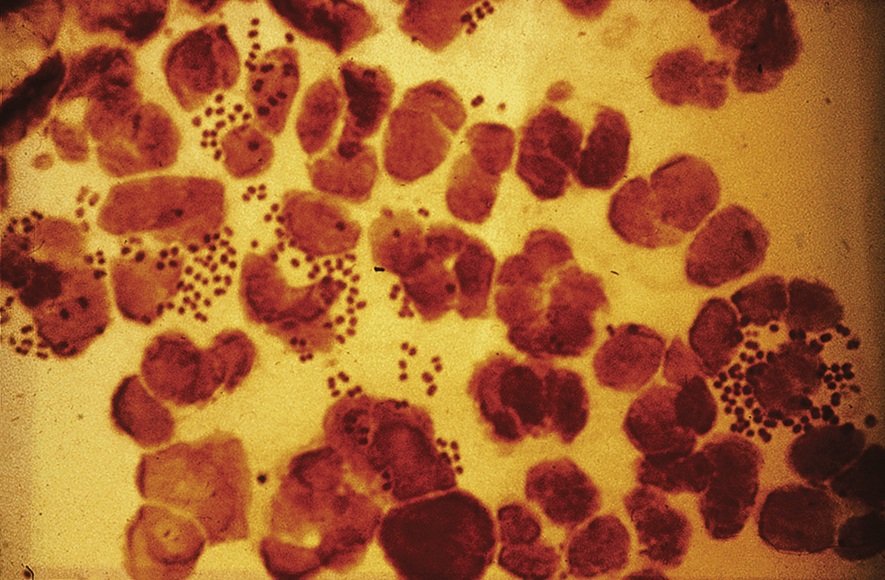
Hình 19.15 Neisseria gonorrhoeae.
Chẩn đoán phân biệt
Thường rất khó để xác định chẩn đoán nhiễm trùng vùng chậu cấp tính với bất kỳ mức độ chắc chắn nào. Giá trị dự đoán của các dấu hiệu và triệu chứng lâm sàng khi so sánh với chẩn đoán nội soi là 65-90%. Chẩn đoán phân biệt bao gồm những điều sau đây:
- Thai ngoài tử cung ở vòi trứng: Ban đầu đau là một bên trong hầu hết các trường hợp. Có thể có các cơn ngất và dấu hiệu kích thích cơ hoành với đau vai. Số lượng bạch cầu bình thường hoặc tăng nhẹ, nhưng nồng độ hemoglobin có khả năng thấp tùy thuộc vào lượng máu mất, trong khi ở viêm vòi trứng cấp tính, số lượng bạch cầu tăng và nồng độ hemoglobin bình thường.
- Viêm ruột thừa cấp tính: Sự khác biệt quan trọng nhất trong bệnh sử nằm ở bản chất một bên của tình trạng này. Khám vùng chậu thường không cho thấy nhiều đau và nhạy cảm, nhưng phải nhớ rằng hai tình trạng này đôi khi cùng tồn tại, đặc biệt là khi ruột thừa bị nhiễm trùng nằm cạnh vòi trứng phải.
- Nhiễm trùng đường tiết niệu cấp tính: Những bệnh này có thể tạo ra các triệu chứng tương tự nhưng hiếm khi tạo ra các dấu hiệu viêm phúc mạc và thường liên quan đến các triệu chứng tiết niệu.
- Xoắn hoặc vỡ nang buồng trứng.
Thăm dò cận lâm sàng
Khi nghi ngờ chẩn đoán viêm vòi trứng cấp tính, người phụ nữ nên được nhập viện. Sau khi hoàn thành bệnh sử và khám tổng quát, nên lấy mẫu phết từ các túi cùng âm đạo và ống cổ tử cung và gửi đến phòng thí nghiệm để cấy và làm kháng sinh đồ. Một mẫu nước tiểu giữa dòng cũng nên được gửi để cấy để loại trừ nhiễm trùng đường tiết niệu có thể xảy ra. Một mẫu phết nội mạc cổ tử cung bổ sung nên được lấy để phát hiện Chlamydia bằng phản ứng chuỗi polymerase (PCR). Các mẫu phết niệu đạo có thể xác định nhiễm chlamydia không được phát hiện bằng các mẫu phết nội mạc cổ tử cung. Các xét nghiệm PCR của mẫu nước tiểu có độ nhạy tương tự hoặc tốt hơn (90%) so với các mẫu phết đường sinh dục và cung cấp một phương tiện tiềm năng để sàng lọc nhiễm chlamydia ở phụ nữ không có triệu chứng.
Việc xét nghiệm máu để đếm công thức bạch cầu, ước tính hemoglobin và protein phản ứng C có thể giúp xác định chẩn đoán. Cấy máu được chỉ định nếu có sốt đáng kể. Chẩn đoán PID mức độ nhẹ đến trung bình trên cơ sở bệnh sử và kết quả khám là không đáng tin cậy và, khi chẩn đoán còn nghi ngờ, nội soi ổ bụng được chỉ định.
| ! Các mẫu phết âm tính không loại trừ khả năng bị PID. |
Quản lý
Khi bệnh nhân không khỏe và có biểu hiện viêm phúc mạc, sốt cao, nôn hoặc có khối viêm vùng chậu, cô ấy nên được nhập viện và quản lý như sau:
- Bù dịch bằng liệu pháp tĩnh mạch – nôn và đau thường dẫn đến mất nước.
- Khi nghi ngờ PID trên lâm sàng, nên bắt đầu liệu pháp kháng sinh. Liệu pháp kháng sinh ban đầu được kê đơn cho PID được chẩn đoán lâm sàng phải có hiệu quả chống lại C. trachomatis, N. gonorrhoeae và các vi khuẩn kỵ khí đặc trưng cho viêm âm đạo do vi khuẩn. Nếu người phụ nữ bị bệnh cấp tính, nên bắt đầu điều trị bằng một loại kháng sinh như cefuroxime và metronidazole tiêm tĩnh mạch cùng với doxycycline uống cho đến khi giai đoạn cấp tính của nhiễm trùng bắt đầu thuyên giảm. Sau đó, nên tiếp tục điều trị bằng metronidazole và doxycycline uống trong 7 và 14 ngày, tương ứng.
- Giảm đau bằng các thuốc chống viêm không steroid.
- Nếu tử cung có IUD, nên tháo nó ra ngay khi liệu pháp kháng sinh đã được bắt đầu.
- Nghỉ ngơi tại giường – bất động là cần thiết cho đến khi cơn đau giảm bớt.
- Kiêng giao hợp.
! Những bệnh nhân đến khám sau 3 ngày có triệu chứng có nguy cơ bị suy giảm khả năng sinh sản sau PID tăng gần gấp ba lần so với những người đến khám kịp thời.
Những bệnh nhân khỏe mạnh về mặt toàn thân có thể được điều trị ngoại trú, với một liều duy nhất azithromycin và một liệu trình doxycycline 7 ngày, được tái khám sau 48 giờ.
Trong tất cả các trường hợp STI được xác nhận, điều quan trọng là phải điều trị cho bạn tình và sắp xếp việc truy tìm người tiếp xúc thích hợp.
| ! Chỉ định can thiệp phẫu thuật Trong hầu hết các trường hợp, quản lý bảo tồn dẫn đến thuyên giảm hoàn toàn. Mổ bụng được chỉ định khi tình trạng không giải quyết được bằng quản lý bảo tồn và khi có khối u vùng chậu. Trong hầu hết các trường hợp, khối u sẽ là do ứ mủ vòi trứng hoặc áp xe vòi-buồng trứng. Điều này có thể được dẫn lưu hoặc có thể thực hiện cắt bỏ vòi trứng. |
Nhiễm trùng vùng chậu mãn tính
Nhiễm trùng vùng chậu cấp tính có thể tiến triển thành trạng thái mãn tính với sự giãn nở và tắc nghẽn của các vòi trứng tạo thành các túi ứ dịch vòi trứng hai bên với nhiều dính vùng chậu (Hình 19.16).
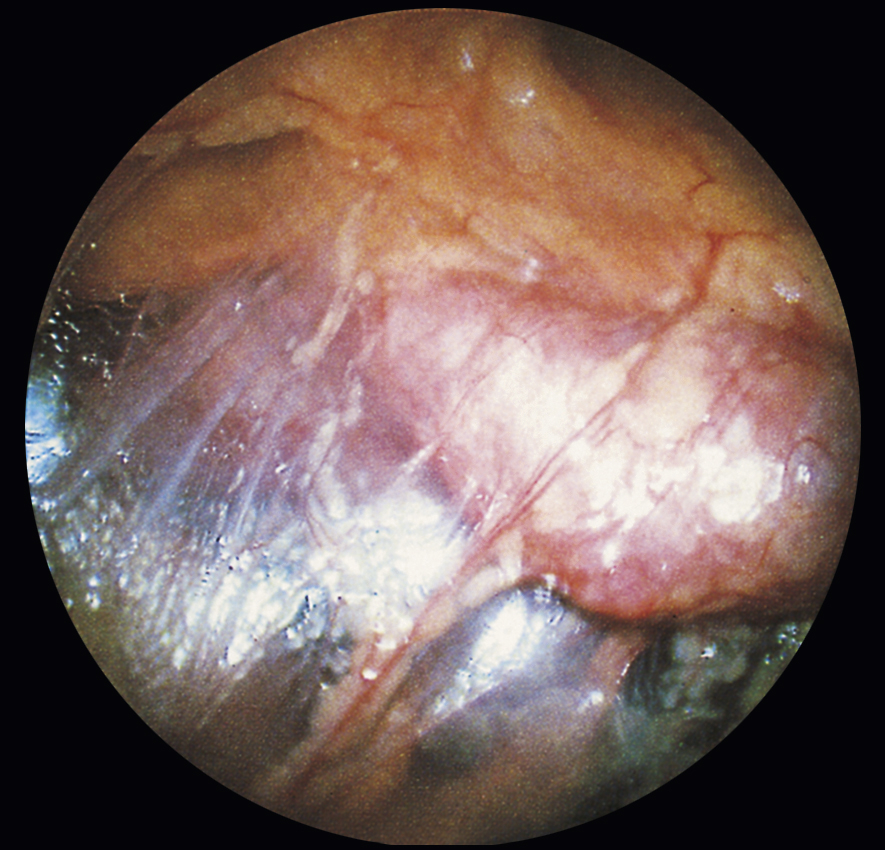
Hình 19.16 Bệnh viêm vùng chậu mãn tính: một màng dính mỏng bao phủ các vòi trứng và buồng trứng, bị vùi lấp bên dưới vòi trứng.
Triệu chứng và dấu hiệu
Các triệu chứng rất đa dạng nhưng bao gồm:
- đau vùng chậu mãn tính
- tiết dịch mủ âm đạo mãn tính
- rong kinh và đau bụng kinh
- giao hợp đau sâu
- vô sinh.
Viêm vòi trứng mãn tính cũng liên quan đến nhiễm trùng trong mô liên kết của khung chậu được gọi là viêm cạnh tử cung.
Khi khám, có thể có dịch mủ từ cổ tử cung. Tử cung thường cố định ở vị trí ngả sau, và có sự dày lên ở các túi cùng và đau khi khám hai tay.
| Đau vùng chậu mãn tính xảy ra ở 25-75% phụ nữ có tiền sử PID. |
Quản lý
Quản lý bảo tồn tình trạng này hiếm khi có hiệu quả, và vấn đề chỉ được giải quyết cuối cùng bằng cách dọn sạch các cơ quan vùng chậu. Phụ nữ có tiền sử PID có khả năng phải cắt bỏ tử cung cao gấp tám lần so với dân số chung. Nếu vấn đề chủ yếu là vô sinh do bệnh lý vòi trứng, phương pháp điều trị tốt nhất là thụ tinh trong ống nghiệm (IVF). Việc cắt bỏ vòi trứng trước IVF thường được chỉ định nếu có túi ứ dịch vòi trứng vì điều này cải thiện tỷ lệ mang thai đạt được.
Virus gây suy giảm miễn dịch ở người (HIV)
HIV-1 và HIV-2 là các retrovirus RNA được đặc trưng bởi ái lực của chúng đối với tế bào lympho T CD4+ (helper) của người. Tỷ lệ tế bào bị nhiễm ban đầu thấp, và có một giai đoạn tiềm ẩn kéo dài giữa nhiễm trùng và các dấu hiệu lâm sàng. Lây truyền xảy ra qua quan hệ tình dục, các sản phẩm máu bị nhiễm, dùng chung kim tiêm, cho con bú và tại thời điểm sinh. Các nhóm nguy cơ bao gồm người lạm dụng ma túy tiêm tĩnh mạch và bạn tình của họ, bạn tình của nam giới lưỡng tính, người mắc bệnh máu khó đông, gái mại dâm và người nhập cư từ các khu vực có nguy cơ cao. Mặc dù nhiễm HIV phổ biến hơn ở nam giới ở các nước phát triển, xét nghiệm ẩn danh cho thấy 0,3% phụ nữ mang thai ở London bị nhiễm, và hiện nay đây là nguyên nhân gây tử vong phổ biến nhất ở phụ nữ Mỹ gốc Phi từ 24-35 tuổi ở Hoa Kỳ. Ở các vùng của châu Phi cận Sahara, 20-30% tất cả phụ nữ mang thai đều dương tính với HIV. Tỷ lệ lây truyền từ mẹ sang con có thể giảm từ 40% xuống dưới 1% bằng cách điều trị trước sinh bằng các loại thuốc kháng retrovirus hiện đại, sinh mổ chọn lọc và tránh cho con bú. Mặc dù nhiễm HIV là một bản án tử hình đối với hầu hết mọi người trong quá khứ, vì hầu hết đều phát triển thành AIDS như một kết quả cuối cùng trong vòng vài năm sau khi bị nhiễm HIV, với liệu pháp liên tục hiện đại, hầu hết các trường hợp nhiễm trùng đều có thể được kiểm soát và sự tiến triển thành AIDS ít phổ biến hơn nhiều.
Các trạng thái lâm sàng chính có thể được xác định là:
- một bệnh ‘giống cúm’ 3-6 tháng sau khi nhiễm trùng, liên quan đến chuyển đổi huyết thanh
- suy giảm miễn dịch không triệu chứng
- hạch to toàn thân dai dẳng
- phức hợp liên quan đến AIDS với các bệnh nhiễm trùng hoặc khối u đặc trưng.
Các bệnh nhiễm trùng cơ hội phổ biến bao gồm Candida, HSV, HPV, Mycobacterium spp., Cryptosporidium spp., Pneumocystis carinii và cytomegalovirus. Các biểu hiện không nhiễm trùng bao gồm sụt cân, tiêu chảy, sốt, mất trí nhớ, sarcoma Kaposi và nguy cơ ung thư cổ tử cung tăng lên.
Chẩn đoán được thực hiện bằng cách phát hiện kháng thể đối với virus, mặc dù chúng có thể mất đến 3 tháng để xuất hiện.
Rối loạn chức năng tình dục nữ
Rối loạn chức năng tình dục được báo cáo bởi tới một phần ba phụ nữ. Đôi khi chúng đi kèm với nhận thức về sự xáo trộn tiềm ẩn, nhưng thường, như với các khó khăn cảm xúc khác, mối liên hệ giữa nguyên nhân và kết quả là không rõ ràng ngay cả với người mắc bệnh. Do đó, các vấn đề tình dục có thể xuất hiện dưới vỏ bọc của bệnh tâm thần hoặc thể chất hoặc các rối loạn hành vi và mối quan hệ và do đó là một phần của kinh nghiệm làm việc không chỉ của các bác sĩ mà còn của bất kỳ ai trong các ngành nghề ‘chăm sóc’. Thiếu kiến thức về tình dục và giải phẫu đường sinh dục vẫn còn phổ biến và là một nguồn gốc của sự lo lắng.
Các triệu chứng cơ năng phổ biến nhất là:
- giao hợp đau (dyspareunia)
- co thắt âm đạo (vaginismus)
- mất ham muốn (libido)
- rối loạn cực khoái.
| ! Chú ý đến giao tiếp phi ngôn ngữ trong quá trình tư vấn và khám. |
Giao hợp đau (Dyspareunia)
Giao hợp đau được định nghĩa là giao hợp gây đau. Đây chủ yếu nhưng không phải là một vấn đề độc quyền của phụ nữ. Nguyên nhân được chia trên cơ sở vấn đề là nông (ở lối vào âm đạo) hay sâu (chỉ xảy ra khi dương vật đưa vào sâu), và do đó đặc biệt quan trọng là phải khai thác một bệnh sử ngắn gọn.
Giao hợp đau nông
Đau cảm thấy khi thâm nhập thường liên quan đến một tổn thương tại chỗ của âm hộ hoặc âm đạo từ một trong những nguyên nhân sau:
- Nhiễm trùng: Các bệnh nhiễm trùng tại chỗ của âm hộ và âm đạo thường bao gồm viêm âm hộ-âm đạo do nấm monilial và trichomonal. Nhiễm trùng liên quan đến tuyến Bartholin cũng gây ra giao hợp đau.
- Hẹp cửa mình có thể là bẩm sinh, với một vòng màng trinh hẹp hoặc hẹp âm đạo. Đôi khi nó có thể liên quan đến một vách ngăn âm đạo. Nguyên nhân phổ biến nhất của hẹp cửa mình là khâu quá chặt vết cắt tầng sinh môn hoặc rách âm hộ hoặc sau khi sửa chữa sa sinh dục qua đường âm đạo.
- Những thay đổi do mãn kinh: Viêm teo âm đạo hoặc hẹp cửa mình và âm đạo do ảnh hưởng của thiếu hụt oestrogen có thể gây ra giao hợp đau. Các tình trạng teo âm hộ như lichen sclerosus cũng có thể gây đau.
- Đau âm hộ (Vulvodynia): Đây là một tình trạng không rõ nguyên nhân được đặc trưng bởi cơn đau dai dẳng trên âm hộ.
- Những thay đổi chức năng: Thiếu chất bôi trơn liên quan đến kích thích tình dục không đủ và các vấn đề cảm xúc sẽ dẫn đến giao hợp đau.
Giao hợp đau sâu
Đau khi thâm nhập sâu thường liên quan đến bệnh lý vùng chậu. Bất kỳ phụ nữ nào phát triển giao hợp đau sâu sau khi tận hưởng một cuộc sống tình dục bình thường nên được coi là có một nguyên nhân hữu cơ cho cơn đau của mình cho đến khi được chứng minh ngược lại. Các nguyên nhân phổ biến của giao hợp đau sâu bao gồm:
- Bệnh viêm vùng chậu cấp tính hoặc mãn tính: bao gồm viêm cổ tử cung, ứ mủ vòi trứng và viêm vòi-buồng trứng (xem Hình 19.16). Tử cung có thể bị cố định. Thai ngoài tử cung cũng phải được xem xét trong chẩn đoán phân biệt trong nhóm này.
- Tử cung ngả sau và buồng trứng sa: Nếu buồng trứng sa vào túi cùng Douglas và bị cố định ở vị trí đó, giao hợp sẽ đau khi thâm nhập sâu.
- Lạc nội mạc tử cung: Cả các tổn thương hoạt động và sẹo mãn tính của lạc nội mạc tử cung đều có thể gây đau.
- Bệnh tân sinh của cổ tử cung và âm đạo: Ít nhất một phần của cơn đau trong tình huống này có liên quan đến nhiễm trùng thứ phát.
- Sẹo sau phẫu thuật: Điều này có thể dẫn đến hẹp vòm âm đạo và mất khả năng di động của tử cung. Hẹp thường xảy ra sau khi sửa chữa âm đạo và, ít thường xuyên hơn, sau khi sửa chữa một vết rách âm đạo cao. Sẹo âm đạo cũng có thể do các tác nhân hóa học như muối mỏ, ở một số quốc gia, được đặt vào âm đạo để gây co thắt.
- Dị vật: Thỉnh thoảng, một dị vật trong âm đạo hoặc tử cung có thể gây đau cho cả bạn tình nam hoặc nữ. Ví dụ, các mảnh vỡ của một cây kim bị gãy hoặc sự tống xuất một phần của IUD có thể gây đau dữ dội cho bạn tình nam.
Không thể giao hợp (Apareunia)
Apareunia được định nghĩa là ‘không có’ giao hợp hoặc không có khả năng giao hợp hoàn toàn. Các nguyên nhân phổ biến là:
- không có âm đạo bẩm sinh
- màng trinh không thủng.
Điều trị
Chẩn đoán chính xác phụ thuộc vào việc khai thác bệnh sử cẩn thận và khám vùng chậu kỹ lưỡng. Do đó, việc điều trị sẽ phụ thuộc vào nguyên nhân. Không có âm đạo bẩm sinh có thể được điều trị thành công bằng phẫu thuật tạo hình (tạo hình âm đạo), và việc loại bỏ màng trinh không thủng có hiệu quả.
Điều trị nội khoa cho giao hợp đau sâu bao gồm việc sử dụng kháng sinh và thuốc chống nấm cho nhiễm trùng vùng chậu, và việc sử dụng liệu pháp hormone tại chỗ hoặc đường uống cho viêm teo âm đạo sau mãn kinh. Điều trị lạc nội mạc tử cung được thảo luận trong Chương 16. Điều trị phẫu thuật bao gồm sửa chữa bất kỳ sự hẹp nào và cắt bỏ các vết sẹo đau khi thích hợp, và sự trấn an và tư vấn tình dục là cần thiết trong các rối loạn chức năng.
Co thắt âm đạo (Vaginismus)
Co thắt âm đạo là triệu chứng do co thắt các cơ sàn chậu và các cơ khép của đùi, ngăn cản hoặc gây đau khi cố gắng thâm nhập bằng dương vật. Có thể có một rào cản vật lý nhưng không nhất thiết là nguyên nhân. Người phụ nữ có thể không cho phép bất kỳ ai chạm vào âm hộ. Co thắt âm đạo nguyên phát thường do sợ hãi sự thâm nhập. Co thắt âm đạo thứ phát có nhiều khả năng là kết quả của một trải nghiệm đau đớn khi giao hợp sau khi bị nhiễm trùng, tấn công tình dục, một cuộc sinh khó hoặc phẫu thuật. Ngay cả sau khi tình trạng đã cải thiện, nỗi sợ đau thêm có thể dẫn đến co thắt không tự chủ của các cơ âm đạo, bản thân nó đã gây đau, hoàn thành vòng luẩn quẩn. Việc phải dùng đến phẫu thuật có khả năng xác nhận nỗi sợ hãi của bệnh nhân về sự bất thường và thường để lại vấn đề trình bày không thay đổi.
Mất ham muốn tình dục (Loss of libido)
Mất ham muốn là triệu chứng phổ biến nhất ở phụ nữ phàn nàn về rối loạn chức năng tình dục. Nếu nó luôn tồn tại, nó có thể là kết quả của sự kìm nén các suy nghĩ tình dục do sự giáo dục hoặc niềm tin tôn giáo hoặc cảm giác rằng tình dục là bẩn thỉu hoặc không phù hợp theo một cách nào đó. Nó có thể đại diện cho sự khác biệt giữa kỳ vọng của cặp đôi. Mất ham muốn trong một mối quan hệ trước đây thỏa mãn có nhiều khả năng là do:
- các sự kiện lớn trong đời – hôn nhân, mang thai
- bị bệnh, trầm cảm hoặc đau buồn
- rối loạn nội tiết hoặc thần kinh
- đau khi giao hợp
- thuốc (Hộp 19.3)
- mãn kinh
- sợ mang thai hoặc nhiễm trùng
- căng thẳng hoặc lo lắng mãn tính.
Hộp 19.3 Các loại thuốc có thể làm suy giảm ham muốn tình dục
|
Điều trị
Giúp cặp đôi xem xét các lý do tiềm ẩn liên quan giúp xác định những gì họ có thể làm để khắc phục tình hình. Liệu pháp mối quan hệ có thể là một lựa chọn cho các cặp đôi có động lực phù hợp. Khi mất ham muốn là một đặc điểm của các triệu chứng mãn kinh, điều này đôi khi sẽ đáp ứng với liệu pháp testosterone liều thấp, cùng với liệu pháp thay thế hormone oestrogen thông thường.
Rối loạn cực khoái
Khoảng 5-10% phụ nữ chưa từng trải qua cực khoái ở tuổi 40. Rối loạn cực khoái thường liên quan đến những lầm tưởng về việc đó là trách nhiệm của người đàn ông để đưa người phụ nữ đến cực khoái. Vấn đề có thể được giúp đỡ bằng cách phá bỏ những ức chế về tự kích thích và khuyến khích giao tiếp tốt hơn trong màn dạo đầu và giao hợp.
Rối loạn chức năng tình dục nam
Chức năng tình dục bình thường của nam giới phần lớn được trung gian thông qua hệ thần kinh tự chủ. Cương cứng xảy ra do dòng chảy phó giao cảm (cholinergic) gây ra sự co mạch. Cực khoái và xuất tinh chủ yếu là giao cảm (adrenergic). Sự phóng tinh xảy ra bằng cách đẩy tuần tự chất lỏng từ tuyến tiền liệt, ống dẫn tinh và túi tinh vào niệu đạo sau. Sự phóng tinh và đóng cổ bàng quang được trung gian bởi các hệ thống alpha-adrenergic, trong khi việc mở cơ thắt ngoài (để cho phép xuất tinh xuôi dòng) được trung gian thông qua dây thần kinh hướng tâm thể của dây thần kinh thẹn. Xuất tinh được kích thích bởi dây thần kinh lưng của dương vật và liên quan đến hoạt động co bóp của các cơ hành hang và cơ ngồi trực tràng cũng như niệu đạo sau. Những phản ứng này dễ dàng bị ức chế bởi các ảnh hưởng của vỏ não hoặc bởi các cơ chế nội tiết, thần kinh hoặc mạch máu bị suy giảm.
Các đặc điểm chính của rối loạn chức năng tình dục ở nam giới là:
- không đạt được sự cương cứng
- các vấn đề về xuất tinh
- mất ham muốn tình dục.
Tất cả hoặc bất kỳ điều nào trong số này có thể có mặt từ tuổi vị thành niên hoặc khởi phát bất cứ lúc nào trong cuộc đời sau một thời gian có đời sống tình dục lành mạnh. Các nguyên nhân gây mất ham muốn đã được mô tả trước đây dưới phần rối loạn chức năng tình dục nữ.
Rối loạn cương dương
Rối loạn cương dương hay bất lực, là tình trạng không có khả năng ở nam giới đạt được sự cương cứng để thâm nhập thỏa đáng vào âm đạo, là vấn đề phổ biến nhất được thấy.
Hiện nay người ta nhận ra rằng một tỷ lệ cao (50%) những người đàn ông như vậy, đặc biệt là những người trên 40 tuổi, có một nguyên nhân hữu cơ tiềm ẩn. Trong số này, tiểu đường là phổ biến nhất do tổn thương các mạch máu lớn và nhỏ và bệnh thần kinh. Bất lực do thần kinh cũng có thể do chấn thương tủy sống, não và tuyến tiền liệt và bệnh đa xơ cứng. Tăng prolactin máu có liên quan đến rối loạn cương dương cũng như mất ham muốn. Mặc dù androgen không cần thiết cho sự cương cứng, chúng ảnh hưởng đến nó thông qua tác động của chúng lên ham muốn và giải phóng oxit nitơ trong thể hang. Các loại thuốc giải trí như rượu được biết là gây ra suy giảm cương dương, và hơn 200 loại thuốc kê đơn được biết là có tác dụng phụ này. Phổ biến nhất trong số này là các thuốc hạ huyết áp và lợi tiểu. Các loại khác bao gồm thuốc chống trầm cảm và thuốc an thần.
Ở nhóm tuổi trẻ hơn, nguyên nhân có nhiều khả năng là do tâm lý. Trầm cảm, phản ứng hoặc nội sinh, là một tình trạng nguyên nhân hoặc đồng thời quan trọng. Căng thẳng do việc canh thời gian giao hợp với rụng trứng có thể dẫn đến rối loạn cương dương ở các cặp vợ chồng đang điều trị vô sinh.
Điều trị
Các trường hợp tâm lý nhẹ thường sẽ đáp ứng với các biện pháp đơn giản như tư vấn, liệu pháp tình dục và các bài tập tập trung vào cảm giác.
Điều trị bằng bromocriptine có thể phục hồi chức năng tình dục trong các trường hợp nồng độ prolactin tăng cao.
Tiêm prostaglandin vào thể hang có hiệu quả ở những bệnh nhân có cả nguyên nhân tâm lý và hữu cơ gây rối loạn cương dương, mặc dù đau và sợ tiêm khiến một số bệnh nhân ngừng điều trị. Sildenafil là một lựa chọn thay thế dùng đường uống hiệu quả, với tới 70% các nỗ lực giao hợp thành công so với 22% với giả dược. Nó thúc đẩy sự cương cứng bằng cách tăng cường tác dụng của oxit nitơ trên cơ trơn mạch máu, do đó làm tăng lưu lượng máu đến dương vật. Việc sử dụng đồng thời ở những bệnh nhân đang dùng liệu pháp nitrat cho bệnh thiếu máu cục bộ cơ tim gây hạ huyết áp đáng kể.
Các vấn đề về xuất tinh
Rối loạn xuất tinh bao gồm xuất tinh sớm, chậm, ngược dòng và không xuất tinh. Không xuất tinh và xuất tinh sớm thường thấy ở những bệnh nhân trẻ tuổi hơn. Xuất tinh ngược dòng thường là kết quả của một nguyên nhân hữu cơ hoặc sau phẫu thuật, ví dụ như phẫu thuật tuyến tiền liệt. Chẩn đoán thường được thực hiện dựa trên bệnh sử trình bày.
Điều trị
Đối với xuất tinh sớm, kỹ thuật bóp do Masters và Johnson mô tả liên quan đến việc tạo áp lực lên đầu dương vật. Điều này làm giảm ham muốn xuất tinh, mặc dù tỷ lệ thành công thấp. Các phương pháp tiếp cận thay thế bao gồm việc sử dụng thuốc gây tê tại chỗ và các chất ức chế tái hấp thu serotonin chọn lọc. Không xuất tinh và xuất tinh chậm có thể được điều trị bằng cách dạy các kỹ thuật thủ dâm, tư vấn cặp đôi và các bài tập tập trung vào cảm giác. Xuất tinh ngược dòng được coi chủ yếu là một vấn đề về khả năng sinh sản. Điều trị có thể bao gồm phẫu thuật hoặc liệu pháp thuốc với các chất chủ vận thụ thể alpha-adreno.
TÓM TẮT Ý CHÍNH
DỤNG CỤ TỬ CUNG (IUD)
THUỐC VIÊN TRÁNH THAI KẾT HỢP (OCP)
TRIỆT SẢN
CHẤM DỨT THAI KỲ
VIÊM ÂM HỘ-ÂM ĐẠO
HERPES SINH DỤC
NHIỄM TRÙNG CỔ TỬ CUNG
NHIỄM TRÙNG ĐƯỜNG SINH DỤC TRÊN
NHIỄM HIV
RỐI LOẠN CHỨC NĂNG TÌNH DỤC
|
Bảng chú giải thuật ngữ Y khoa Anh – Việt
| STT |
Thuật ngữ tiếng Anh |
Phiên âm IPA |
Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Sexual health | /ˈsɛkʃuəl hɛlθ/ | Sức khỏe tình dục |
| 2 | Reproductive health | /ˌriːprəˈdʌktɪv hɛlθ/ | Sức khỏe sinh sản |
| 3 | Contraception | /ˌkɒntrəˈsɛpʃən/ | Tránh thai |
| 4 | Efficiency | /ɪˈfɪʃənsi/ | Hiệu quả |
| 5 | Benefits | /ˈbɛnɪfɪts/ | Lợi ích |
| 6 | Risks | /rɪsks/ | Nguy cơ |
| 7 | Side effects | /saɪd ɪˈfɛkts/ | Tác dụng phụ |
| 8 | Surgical options | /ˈsɜːʤɪkəl ˈɒpʃənz/ | Các lựa chọn phẫu thuật |
| 9 | Medical options | /ˈmɛdɪkəl ˈɒpʃənz/ | Các lựa chọn nội khoa |
| 10 | Termination of pregnancy | /ˌtɜːmɪˈneɪʃən ɒv ˈprɛgnənsi/ | Chấm dứt thai kỳ |
| 11 | Ethical issues | /ˈɛθɪkəl ˈɪʃuːz/ | Các vấn đề đạo đức |
| 12 | Legal issues | /ˈliːgəl ˈɪʃuːz/ | Các vấn đề pháp lý |
| 13 | Fertility control | /fəˈtɪlɪti kənˈtrəʊl/ | Kiểm soát sinh sản |
| 14 | Aetiology | /ˌiːtiˈɒləʤi/ | Nguyên nhân |
| 15 | Diagnosis | /ˌdaɪəgˈnəʊsɪs/ | Chẩn đoán |
| 16 | Prevention | /prɪˈvɛnʃən/ | Phòng ngừa |
| 17 | Management | /ˈmænɪʤmənt/ | Quản lý, điều trị |
| 18 | Sexually transmitted infections (STIs) | /ˈsɛkʃuəli trænzˈmɪtɪd ɪnˈfɛkʃənz/ | Bệnh lây truyền qua đường tình dục |
| 19 | HIV (Human Immunodeficiency Virus) | /ˌeɪʧaɪˈviː/ | Virus gây suy giảm miễn dịch ở người |
| 20 | Investigation | /ɪnˌvɛstɪˈgeɪʃən/ | Thăm dò, xét nghiệm |
| 21 | Sexual dysfunction | /ˈsɛkʃuəl dɪsˈfʌŋkʃən/ | Rối loạn chức năng tình dục |
| 22 | History | /ˈhɪstəri/ | Bệnh sử |
| 23 | Counsel | /ˈkaʊnsəl/ | Tư vấn |
| 24 | Combined oral contraceptive pill (OCP) | /kəmˈbaɪnd ˈɔːrəl ˌkɒntrəˈsɛptɪv pɪl/ | Thuốc viên tránh thai kết hợp |
| 25 | Partner | /ˈpɑːtnə/ | Bạn tình |
| 26 | Permanent contraception | /ˈpɜːmənənt ˌkɒntrəˈsɛpʃən/ | Tránh thai vĩnh viễn |
| 27 | Emergency contraception | /ɪˈmɜːʤənsi ˌkɒntrəˈsɛpʃən/ | Tránh thai khẩn cấp |
| 28 | Genital tract infections | /ˈʤɛnɪtl trækt ɪnˈfɛkʃənz/ | Nhiễm khuẩn đường sinh dục |
| 29 | Safe sexual behaviour | /seɪf ˈsɛkʃuəl bɪˈheɪvjə/ | Hành vi tình dục an toàn |
| 30 | Vulnerable groups | /ˈvʌlnərəbl gruːps/ | Các nhóm dễ bị tổn thương |
| 31 | Commercial sex workers | /kəˈmɜːʃəl sɛks ˈwɜːkəz/ | Người bán dâm thương mại |
| 32 | Drug abusers | /drʌg əˈbjuːzəz/ | Người lạm dụng ma túy |
| 33 | Psychosocial impact | /ˌsaɪkəʊˈsəʊʃəl ˈɪmpækt/ | Tác động tâm lý xã hội |
| 34 | Unplanned pregnancy | /ʌnˈplænd ˈprɛgnənsi/ | Mang thai ngoài ý muốn |
| 35 | Cultural beliefs | /ˈkʌlʧərəl bɪˈliːfs/ | Niềm tin văn hóa |
| 36 | Religious beliefs | /rɪˈlɪʤəs bɪˈliːfs/ | Niềm tin tôn giáo |
| 37 | Sexual diversity | /ˈsɛkʃuəl daɪˈvɜːsɪti/ | Đa dạng giới tính |
| 38 | Artificial methods | /ˌɑːtɪˈfɪʃəl ˈmɛθədz/ | Các phương pháp nhân tạo |
| 39 | Inhibition of ovulation | /ˌɪnhɪˈbɪʃən ɒv ˌɒvjʊˈleɪʃən/ | Ức chế rụng trứng |
| 40 | Implantation | /ˌɪmplɑːnˈteɪʃən/ | Sự làm tổ |
| 41 | Fertilized ovum | /ˈfɜːtɪlaɪzd ˈəʊvəm/ | Trứng đã thụ tinh |
| 42 | Barrier methods | /ˈbærɪə ˈmɛθədz/ | Các phương pháp rào cản |
| 43 | Spermatozoa | /ˌspɜːmətəʊˈzəʊə/ | Tinh trùng |
| 44 | Cervix | /ˈsɜːvɪks/ | Cổ tử cung |
| 45 | Effectiveness | /ɪˈfɛktɪvnɪs/ | Hiệu quả, tính hiệu quả |
| 46 | Unwanted pregnancies | /ʌnˈwɒntɪd ˈprɛgnənsiz/ | Các trường hợp mang thai ngoài ý muốn |
| 47 | Women-years of exposure | /ˈwɪmɪn-jɪəz ɒv ɪksˈpəʊʒə/ | Phụ nữ-năm phơi nhiễm |
| 48 | Normally fertile | /ˈnɔːməli ˈfɜːtaɪl/ | Có khả năng sinh sản bình thường |
| 49 | Regular coitus | /ˈrɛgjʊlə ˈkəʊɪtəs/ | Giao hợp đều đặn |
| 50 | Pearl index | /pɜːl ˈɪndɛks/ | Chỉ số Pearl |
| 51 | Pelvic inflammatory disease (PID) | /ˈpɛlvɪk ɪnˈflæmətəri dɪˈziːz/ | Bệnh viêm vùng chậu |
| 52 | Male condoms | /meɪl ˈkɒndəmz/ | Bao cao su nam |
| 53 | Latex | /ˈleɪtɛks/ | Mủ cao su |
| 54 | Sheath | /ʃiːθ/ | Bao, vỏ bọc |
| 55 | Lubricated | /ˈluːbrɪkeɪtɪd/ | Được bôi trơn |
| 56 | Ejaculate | /ɪˈʤækjʊleɪt/ | Tinh dịch |
| 57 | Sensation | /sɛnˈseɪʃən/ | Cảm giác |
| 58 | Genital contact | /ˈʤɛnɪtl ˈkɒntækt/ | Tiếp xúc sinh dục |
| 59 | Erection | /ɪˈrɛkʃən/ | Sự cương cứng |
| 60 | Female condoms | /ˈfiːmeɪl ˈkɒndəmz/ | Bao cao su nữ |
| 61 | Polyurethane | /ˌpɒliˈjʊərɪθeɪn/ | Polyurethane |
| 62 | Diaphragms | /ˈdaɪəfræmz/ | Màng ngăn âm đạo |
| 63 | Cervical caps | /ˈsɜːvɪkəl kæps/ | Mũ cổ tử cung |
| 64 | Vaginal diaphragm | /vəˈʤaɪnl ˈdaɪəfræm/ | Màng ngăn âm đạo |
| 65 | Dome | /dəʊm/ | Vòm |
| 66 | Metal spring | /ˈmɛtl sprɪŋ/ | Lò xo kim loại |
| 67 | Uterus | /ˈjuːtərəs/ | Tử cung |
| 68 | Vaginal examination | /vəˈʤaɪnl ɪgˌzæmɪˈneɪʃən/ | Khám âm đạo |
| 69 | Posterior vaginal fornix | /pɒsˈtɪərɪə vəˈʤaɪnl ˈfɔːnɪks/ | Túi cùng sau âm đạo |
| 70 | Pubic symphysis | /ˈpjuːbɪk ˈsɪmfɪsɪs/ | Khớp mu |
| 71 | Dorsal position | /ˈdɔːsəl pəˈzɪʃən/ | Tư thế nằm ngửa |
| 72 | Contraceptive cream | /ˌkɒntrəˈsɛptɪv kriːm/ | Kem tránh thai |
| 73 | Orgasm | /ˈɔːgæzəm/ | Cực khoái |
| 74 | Prolapse | /ˈprəʊlæps/ | Sa (sinh dục) |
| 75 | Spermicides | /ˈspɜːmɪsaɪdz/ | Chất diệt tinh trùng |
| 76 | Pessaries | /ˈpɛsəriz/ | Thuốc đặt (âm đạo) |
| 77 | Suppositories | /səˈpɒzɪtəriz/ | Thuốc đạn |
| 78 | Nonoxynol-9 | /nəʊˈnɒksɪnɒl naɪn/ | Nonoxynol-9 |
| 79 | Jellies | /ˈʤɛliz/ | Thạch (bôi trơn) |
| 80 | Pastes | /peɪsts/ | Bột nhão |
| 81 | Foam tablets | /fəʊm ˈtæblɪts/ | Viên sủi bọt |
| 82 | Sponges | /ˈspʌnʤɪz/ | Bọt biển (tránh thai) |
| 83 | Intrauterine contraceptive devices (IUDs) | /ˌɪntrəˈjuːtəraɪn ˌkɒntrəˈsɛptɪv dɪˈvaɪsɪz/ | Dụng cụ tránh thai trong tử cung |
| 84 | Uterine cavity | /ˈjuːtəraɪn ˈkævɪti/ | Buồng tử cung |
| 85 | Fertilization | /ˌfɜːtɪlaɪˈzeɪʃən/ | Sự thụ tinh |
| 86 | Viability | /ˌvaɪəˈbɪlɪti/ | Khả năng sống |
| 87 | Ova | /ˈəʊvə/ | Trứng (số nhiều của ovum) |
| 88 | Haemorrhage | /ˈhɛmərɪʤ/ | Xuất huyết |
| 89 | Miscarriages | /mɪsˈkærɪʤɪz/ | Sẩy thai |
| 90 | Uterine perforation | /ˈjuːtəraɪn ˌpɜːfəˈreɪʃən/ | Thủng tử cung |
| 91 | Menstrual blood flow | /ˈmɛnstrʊəl blʌd fləʊ/ | Lượng máu kinh |
| 92 | Inert devices | /ɪˈnɜːt dɪˈvaɪsɪz/ | Dụng cụ trơ |
| 93 | Pharmacologically active devices | /ˌfɑːməkəˈlɒʤɪkəli ˈæktɪv dɪˈvaɪsɪz/ | Dụng cụ có hoạt tính dược lý |
| 94 | Endometrium | /ˌɛndəʊˈmiːtriəm/ | Nội mạc tử cung |
| 95 | Oestrogen-binding sites | /ˈiːstrəʤən-ˈbaɪndɪŋ saɪts/ | Vị trí gắn kết oestrogen |
| 96 | Glycogen storage | /ˈglaɪkəʤən ˈstɔːrɪʤ/ | Lưu trữ glycogen |
| 97 | Progestogen | /prəʊˈʤɛstəʊʤən/ | Progestogen |
| 98 | Levonorgestrel-releasing intrauterine system (LNG-IUS) | /ˌliːvəʊnɔːˈʤɛstrəl-rɪˈliːsɪŋ ˌɪntrəˈjuːtəraɪn ˈsɪstəm/ | Hệ thống nội tiết giải phóng levonorgestrel |
| 99 | Ectopic pregnancy | /ɛkˈtɒpɪk ˈprɛgnənsi/ | Thai ngoài tử cung |
| 100 | Lifespan | /ˈlaɪfspæn/ | Tuổi thọ (của dụng cụ) |
| 101 | Menopause | /ˈmɛnəpɔːz/ | Mãn kinh |
| 102 | Postpartum | /ˌpəʊstˈpɑːtəm/ | Sau sinh |
| 103 | Therapeutic abortion | /ˌθɛrəˈpjuːtɪk əˈbɔːʃən/ | Phá thai điều trị |
| 104 | Expulsion rate | /ɪksˈpʌlʃən reɪt/ | Tỷ lệ bị tống xuất |
| 105 | Lithotomy position | /lɪˈθɒtəmi pəˈzɪʃən/ | Tư thế phụ khoa |
| 106 | Human papilloma virus (HPV) | /ˈhjuːmən ˌpæpɪˈləʊmə ˈvaɪərəs/ | Virus papilloma ở người |
| 107 | Pap smear | /pæp smɪə/ | Phết tế bào cổ tử cung |
| 108 | Bimanually | /baɪˈmænjʊəli/ | (Khám) bằng hai tay |
| 109 | Antiseptic solution | /ˌæntɪˈsɛptɪk səˈluːʃən/ | Dung dịch sát khuẩn |
| 110 | Vulsellum | /vʌlˈsɛləm/ | Kẹp vulsellum |
| 111 | Uterine sound | /ˈjuːtəraɪn saʊnd/ | Ống nong tử cung |
| 112 | Cavimeters | /kævɪˈmiːtəz/ | Dụng cụ đo buồng tử cung |
| 113 | Vagal syncope | /ˈveɪgəl ˈsɪŋkəpi/ | Ngất do phế vị |
| 114 | Perforation | /ˌpɜːfəˈreɪʃən/ | Sự thủng |
| 115 | Migration | /maɪˈgreɪʃən/ | Sự di chuyển |
| 116 | Peritoneal cavity | /ˌpɛrɪtəˈniːəl ˈkævɪti/ | Khoang phúc mạc |
| 117 | Ultrasound examination | /ˈʌltrəsaʊnd ɪgˌzæmɪˈneɪʃən/ | Khám siêu âm |
| 118 | Dilatation of the cervix | /ˌdaɪləˈteɪʃən ɒv ðə ˈsɜːvɪks/ | Nong cổ tử cung |
| 119 | Radiograph | /ˈreɪdɪəʊgrɑːf/ | Phim X-quang |
| 120 | Laparoscopy | /ˌlæpəˈrɒskəpi/ | Nội soi ổ bụng |
| 121 | Laparotomy | /ˌlæpəˈrɒtəmi/ | Mở bụng |
| 122 | Peritoneal irritation | /ˌpɛrɪtəˈniːəl ˌɪrɪˈteɪʃən/ | Kích ứng phúc mạc |
| 123 | Contraindication | /ˌkɒntrəˌɪndɪˈkeɪʃən/ | Chống chỉ định |
| 124 | Actinomyces | /ˌæktɪnəʊˈmaɪsiːz/ | Vi khuẩn Actinomyces |
| 125 | Penicillin therapy | /ˌpɛnɪˈsɪlɪn ˈθɛrəpi/ | Liệu pháp penicillin |
| 126 | Abnormal uterine bleeding | /æbˈnɔːməl ˈjuːtəraɪn ˈbliːdɪŋ/ | Chảy máu tử cung bất thường |
| 127 | Tranexamic acid | /ˌtrænɛkˈsæmɪk ˈæsɪd/ | Axit tranexamic |
| 128 | Mefenamic acid | /ˌmɛfəˈnæmɪk ˈæsɪd/ | Axit mefenamic |
| 129 | Intermenstrual bleeding | /ˌɪntəˈmɛnstrʊəl ˈbliːdɪŋ/ | Chảy máu giữa kỳ kinh |
| 130 | Amenorrhoea | /əˌmɛnəˈriːə/ | Vô kinh |
| 131 | Dysmenorrhoea | /ˌdɪsmɛnəˈriːə/ | Đau bụng kinh |
| 132 | Vaginal discharge | /vəˈʤaɪnl dɪsˈʧɑːʤ/ | Tiết dịch âm đạo |
| 133 | Mucoid discharge | /ˈmjuːkɔɪd dɪsˈʧɑːʤ/ | Dịch nhầy |
| 134 | Hormonal contraception | /hɔːˈməʊnl ˌkɒntrəˈsɛpʃən/ | Tránh thai bằng nội tiết tố |
| 135 | Progestogen-only pill (POP) | /prəʊˈʤɛstəʊʤən-ˈəʊnli pɪl/ | Thuốc viên chỉ chứa progestogen |
| 136 | Ethinyl oestradiol | /ˈɛθɪnɪl ˌiːstrəˈdaɪɒl/ | Ethinyl oestradiol |
| 137 | 17-hydroxyprogesterone | /sɛvnˈtiːn-haɪˈdrɒksɪprəʊˈʤɛstərəʊn/ | 17-hydroxyprogesterone |
| 138 | 19-norsteroids | /naɪnˈtiːn-ˈnɔːstɪərɔɪdz/ | 19-norsteroid |
| 139 | Withdrawal bleed | /wɪðˈdrɔːəl bliːd/ | Chảy máu do ngưng thuốc |
| 140 | Placebo pills | /pləˈsiːbəʊ pɪlz/ | Viên giả dược |
| 141 | Monophasic preparations | /ˌmɒnəʊˈfeɪzɪk ˌprɛpəˈreɪʃənz/ | Chế phẩm một pha |
| 142 | Biphasic preparations | /baɪˈfeɪzɪk ˌprɛpəˈreɪʃənz/ | Chế phẩm hai pha |
| 143 | Triphasic preparations | /traɪˈfeɪzɪk ˌprɛpəˈreɪʃənz/ | Chế phẩm ba pha |
| 144 | Breakthrough bleeding | /ˈbreɪkθruː ˈbliːdɪŋ/ | Chảy máu giữa kỳ |
| 145 | Gonadotrophin-releasing hormone (GnRH) | /gəʊˌnædəʊˈtrəʊfɪn-rɪˈliːsɪŋ ˈhɔːməʊn/ | Hormone giải phóng gonadotropin |
| 146 | Gonadotrophin secretion | /gəʊˌnædəʊˈtrəʊfɪn sɪˈkriːʃən/ | Bài tiết gonadotropin |
| 147 | Luteinizing hormone peak | /ˈluːtɪənaɪzɪŋ ˈhɔːməʊn piːk/ | Đỉnh hormone luteinizing |
| 148 | Nidation | /naɪˈdeɪʃən/ | Sự làm tổ |
| 149 | Cervical mucus | /ˈsɜːvɪkəl ˈmjuːkəs/ | Chất nhầy cổ tử cung |
| 150 | Pulmonary embolism | /ˈpʌlmənəri ˈɛmbəlɪzəm/ | Thuyên tắc phổi |
| 151 | Deep vein thrombosis | /diːp veɪn θrɒmˈbəʊsɪs/ | Huyết khối tĩnh mạch sâu |
| 152 | Sickle cell disease | /ˈsɪkl sɛl dɪˈziːz/ | Bệnh hồng cầu hình liềm |
| 153 | Porphyria | /pɔːˈfɪərɪə/ | Porphyria |
| 154 | Cholestasis | /ˌkɒlɪˈsteɪsɪs/ | Ứ mật |
| 155 | Migraine with aura | /ˈmaɪgreɪn wɪð ˈɔːrə/ | Đau nửa đầu có tiền triệu |
| 156 | Carcinoma of the breast | /ˌkɑːsɪˈnəʊmə ɒv ðə brɛst/ | Ung thư biểu mô vú |
| 157 | Varicose veins | /ˈværɪkəʊs veɪnz/ | Giãn tĩnh mạch |
| 158 | Diabetes | /ˌdaɪəˈbiːtiːz/ | Bệnh tiểu đường |
| 159 | Hypertension | /ˌhaɪpəˈtɛnʃən/ | Tăng huyết áp |
| 160 | Renal disease | /ˈriːnl dɪˈziːz/ | Bệnh thận |
| 161 | Chronic heart failure | /ˈkrɒnɪk hɑːt ˈfeɪljə/ | Suy tim mãn tính |
| 162 | Coronary artery disease | /ˈkɒrənəri ˈɑːtəri dɪˈziːz/ | Bệnh động mạch vành |
| 163 | Thromboembolic disease | /ˌθrɒmbəʊɛmˈbɒlɪk dɪˈziːz/ | Bệnh thuyên tắc huyết khối |
| 164 | Visual disturbances | /ˈvɪzjʊəl dɪsˈtɜːbənsɪz/ | Rối loạn thị giác |
| 165 | Neurological changes | /ˌnjʊərəˈlɒʤɪkəl ˈʧeɪnʤɪz/ | Thay đổi thần kinh |
| 166 | Menorrhagia | /ˌmɛnəˈreɪʤɪə/ | Rong kinh |
| 167 | Premenstrual syndrome | /priːˈmɛnstrʊəl ˈsɪndrəʊm/ | Hội chứng tiền kinh nguyệt |
| 168 | Endometriosis | /ˌɛndəʊˌmiːtrɪˈəʊsɪs/ | Lạc nội mạc tử cung |
| 169 | Venous thrombosis | /ˈviːnəs θrɒmˈbəʊsɪs/ | Huyết khối tĩnh mạch |
| 170 | Puerperium | /ˌpjʊəˈpɪərɪəm/ | Thời kỳ hậu sản |
| 171 | Arterial disease | /ɑːˈtɪərɪəl dɪˈziːz/ | Bệnh động mạch |
| 172 | Stroke | /strəʊk/ | Đột quỵ |
| 173 | Myocardial infarction | /ˌmaɪəʊˈkɑːdɪəl ɪnˈfɑːkʃən/ | Nhồi máu cơ tim |
| 174 | Gallstone formation | /ˈgɔːlstəʊn fɔːˈmeɪʃən/ | Hình thành sỏi mật |
| 175 | Cholecystitis | /ˌkɒlɪsɪsˈtaɪtɪs/ | Viêm túi mật |
| 176 | Glucose intolerance | /ˈgluːkəʊs ɪnˈtɒlərəns/ | Không dung nạp glucose |
| 177 | Benign ovarian cysts | /bɪˈnaɪn əʊˈveərɪən sɪsts/ | U nang buồng trứng lành tính |
| 178 | Endometrial cancer | /ˌɛndəʊˈmiːtrɪəl ˈkænsə/ | Ung thư nội mạc tử cung |
| 179 | Ovarian cancer | /əʊˈveərɪən ˈkænsə/ | Ung thư buồng trứng |
| 180 | Cervical cytology | /ˈsɜːvɪkəl saɪˈtɒləʤi/ | Tế bào học cổ tử cung |
| 181 | Speculum examination | /ˈspɛkjʊləm ɪgˌzæmɪˈneɪʃən/ | Khám bằng mỏ vịt |
| 182 | Androgen excess | /ˈændrəʊʤən ɛksˈɛs/ | Dư thừa androgen |
| 183 | Hirsutism | /ˈhɜːsjuːtɪzəm/ | Rậm lông |
| 184 | Polycystic ovarian syndrome (PCOS) | /ˌpɒlɪˈsɪstɪk əʊˈveərɪən ˈsɪndrəʊm/ | Hội chứng buồng trứng đa nang |
| 185 | Anti-epileptic medication | /ˌænti-ˌɛpɪˈlɛptɪk ˌmɛdɪˈkeɪʃən/ | Thuốc chống động kinh |
| 186 | Gastrointestinal disorder | /ˌgæstrəʊɪnˈtɛstɪnl dɪsˈɔːdə/ | Rối loạn tiêu hóa |
| 187 | Antibiotic therapy | /ˌæntɪbaɪˈɒtɪk ˈθɛrəpi/ | Liệu pháp kháng sinh |
| 188 | Lactation | /lækˈteɪʃən/ | Sự tiết sữa, cho con bú |
| 189 | Injectable compounds | /ɪnˈʤɛktəbl ˈkɒmpaʊndz/ | Các hợp chất dạng tiêm |
| 190 | Intramuscular injection | /ˌɪntrəˈmʌskjʊlər ɪnˈʤɛkʃən/ | Tiêm bắp |
| 191 | Subdermally | /sʌbˈdɜːməli/ | Dưới da |
| 192 | First-pass-effect liver metabolism | /fɜːst-pɑːs-ɪˈfɛkt ˈlɪvə mɪˈtæbəlɪzəm/ | Chuyển hóa qua gan lần đầu |
| 193 | Oestrogenic deficiency | /ˌiːstrəʊˈʤɛnɪk dɪˈfɪʃənsi/ | Thiếu hụt oestrogen |
| 194 | Transdermal patches | /trænzˈdɜːməl ˈpæʧɪz/ | Miếng dán qua da |
| 195 | Vaginal contraceptive ring | /vəˈʤaɪnl ˌkɒntrəˈsɛptɪv rɪŋ/ | Vòng tránh thai âm đạo |
| 196 | Unprotected intercourse | /ˌʌnprəˈtɛktɪd ˈɪntəkɔːs/ | Giao hợp không được bảo vệ |
| 197 | Non-medical methods | /nɒn-ˈmɛdɪkəl ˈmɛθədz/ | Các phương pháp không dùng thuốc |
| 198 | Fertile phase | /ˈfɜːtaɪl feɪz/ | Giai đoạn dễ thụ thai |
| 199 | Abstinence | /ˈæbstɪnəns/ | Kiêng (giao hợp) |
| 200 | Coitus interruptus | /ˈkəʊɪtəs ˌɪntəˈrʌptəs/ | Giao hợp gián đoạn (xuất tinh ngoài) |
| 201 | Lactational amenorrhoea method | /lækˈteɪʃənl əˌmɛnəˈriːə ˈmɛθəd/ | Phương pháp vô kinh do cho con bú |
| 202 | Family ‘spacing’ | /ˈfæmɪli ˈspeɪsɪŋ/ | Giãn cách gia đình |
| 203 | Sterilization | /ˌstɛrɪlaɪˈzeɪʃən/ | Triệt sản |
| 204 | Reversible | /rɪˈvɜːsəbl/ | Có thể phục hồi, đảo ngược |
| 205 | Medical contraindication | /ˈmɛdɪkəl ˌkɒntrəˌɪndɪˈkeɪʃən/ | Chống chỉ định y tế |
| 206 | Ectopic pregnancy | /ɛkˈtɒpɪk ˈprɛgnənsi/ | Thai ngoài tử cung |
| 207 | Microsurgery | /ˈmaɪkrəʊˌsɜːʤəri/ | Vi phẫu thuật |
| 208 | Irreversible | /ˌɪrɪˈvɜːsəbl/ | Không thể phục hồi, không thể đảo ngược |
| 209 | Semen analyses | /ˈsiːmən əˈnæləsiːz/ | Phân tích tinh dịch |
| 210 | Azoospermia | /ˌeɪzəʊˈspɜːmɪə/ | Không có tinh trùng |
| 211 | Follicular phase | /fɒˈlɪkjʊlə feɪz/ | Giai đoạn nang trứng |
| 212 | Fallopian tubes | /fəˈləʊpɪən tjuːbz/ | Vòi trứng |
| 213 | Hysterectomy | /ˌhɪstəˈrɛktəmi/ | Cắt bỏ tử cung |
| 214 | Tubal clips | /ˈtjuːbəl klɪps/ | Kẹp ống dẫn trứng |
| 215 | Recanalization | /ˌriːkənəlaɪˈzeɪʃən/ | Tái thông |
| 216 | Tubal coagulation | /ˈtjuːbəl kəʊˌægjʊˈleɪʃən/ | Đốt ống dẫn trứng |
| 217 | Unipolar diathermy | /ˌjuːnɪˈpəʊlə ˌdaɪəˈθɜːmi/ | Đốt điện đơn cực |
| 218 | Bipolar diathermy | /baɪˈpəʊlə ˌdaɪəˈθɜːmi/ | Đốt điện lưỡng cực |
| 219 | Uterotubal junction | /ˌjuːtərəʊˈtjuːbəl ˈʤʌŋkʃən/ | Ngã ba tử cung-vòi trứng |
| 220 | Thermal bowel injury | /ˈθɜːməl ˈbaʊəl ˈɪnʤəri/ | Tổn thương ruột do nhiệt |
| 221 | Faecal peritonitis | /ˈfiːkəl ˌpɛrɪtəˈnaɪtɪs/ | Viêm phúc mạc phân |
| 222 | Tubal ligation | /ˈtjuːbəl laɪˈgeɪʃən/ | Thắt ống dẫn trứng |
| 223 | Mini-laparotomy | /ˈmɪni-ˌlæpəˈrɒtəmi/ | Mở bụng nhỏ |
| 224 | Caesarean section | /sɪˈzeərɪən ˈsɛkʃən/ | Mổ lấy thai |
| 225 | Absorbable suture | /əbˈsɔːbəbl ˈsuːʧə/ | Chỉ khâu tự tiêu |
| 226 | Broad ligament | /brɔːd ˈlɪgəmənt/ | Dây chằng rộng |
| 227 | Histologically | /ˌhɪstəˈlɒʤɪkəli/ | Về mặt mô học |
| 228 | Hysteroscopic examination | /ˌhɪstərəˈskɒpɪk ɪgˌzæmɪˈneɪʃən/ | Khám nội soi buồng tử cung |
| 229 | Fibrosis | /faɪˈbrəʊsɪs/ | Xơ hóa |
| 230 | Hysterosalpingogram | /ˌhɪstərəʊsælˈpɪŋgəʊgræm/ | Chụp X-quang tử cung-vòi trứng |
| 231 | Vasectomy | /vəˈsɛktəmi/ | Thắt ống dẫn tinh |
| 232 | Local anaesthesia | /ˈləʊkəl ˌænɪsˈθiːzɪə/ | Gây tê tại chỗ |
| 233 | Spermatic cord | /spɜːˈmætɪk kɔːd/ | Thừng tinh |
| 234 | Vas deferens | /væs ˈdɛfərɛnz/ | Ống dẫn tinh |
| 235 | Re-anastomosis | /riː-əˌnæstəˈməʊsɪs/ | Tái nối thông |
| 236 | Sperm-immobilizing antibodies | /spɜːm-ɪˈməʊbɪlaɪzɪŋ ˈæntɪˌbɒdiz/ | Kháng thể làm bất động tinh trùng |
| 237 | Sperm-agglutinating antibodies | /spɜːm-əˈgluːtɪneɪtɪŋ ˈæntɪˌbɒdiz/ | Kháng thể ngưng kết tinh trùng |
| 238 | Haematoma formation | /ˌhiːməˈtəʊmə fɔːˈmeɪʃən/ | Hình thành tụ máu |
| 239 | Epididymitis | /ˌɛpɪdɪdɪˈmaɪtɪs/ | Viêm mào tinh hoàn |
| 240 | Granuloma | /ˌgrænjʊˈləʊmə/ | U hạt |
| 241 | Psychiatric problems | /ˌsaɪkɪˈætrɪk ˈprɒbləmz/ | Các vấn đề tâm thần |
| 242 | Postnatal depression | /ˌpəʊstˈneɪtl dɪˈprɛʃən/ | Trầm cảm sau sinh |
| 243 | Ambivalence | /æmˈbɪvələns/ | Sự lưỡng lự, mâu thuẫn |
| 244 | Marital discord | /ˈmærɪtl ˈdɪskɔːd/ | Bất hòa trong hôn nhân |
| 245 | Psychosexual functioning | /ˌsaɪkəʊˈsɛkʃuəl ˈfʌŋkʃənɪŋ/ | Chức năng tâm lý tình dục |
| 246 | Regret | /rɪˈgrɛt/ | Hối tiếc |
| 247 | Remarriage | /ˌriːˈmærɪʤ/ | Tái hôn |
| 248 | Abortion | /əˈbɔːʃən/ | Phá thai |
| 249 | Fetus | /ˈfiːtəs/ | Thai nhi |
| 250 | Abnormality | /ˌæbnɔːˈmælɪti/ | Dị tật, bất thường |
| 251 | Handicapped | /ˈhændɪkæpt/ | Khuyết tật |
| 252 | Antibiotic prophylaxis | /ˌæntɪbaɪˈɒtɪk ˌprɒfɪˈlæksɪs/ | Kháng sinh dự phòng |
| 253 | Anti-D immunoglobulin | /ˈænti-diː ˌɪmjʊnəʊˈglɒbjʊlɪn/ | Globulin miễn dịch Anti-D |
| 254 | Rhesus-negative | /ˈriːsəs-ˈnɛgətɪv/ | Rhesus âm |
| 255 | Chlamydia | /kləˈmɪdɪə/ | Chlamydia |
| 256 | Dilatation and evacuation | /ˌdaɪləˈteɪʃən ænd ɪˌvækjʊˈeɪʃən/ | Nong và gắp |
| 257 | Prostaglandin pessaries | /ˌprɒstəˈglændɪn ˈpɛsəriz/ | Thuốc đặt prostaglandin |
| 258 | Progesterone antagonist | /prəʊˈʤɛstərəʊn ænˈtægənɪst/ | Chất đối kháng progesterone |
| 259 | Mifepristone | /ˌmɪfɪˈprɪstəʊn/ | Mifepristone |
| 260 | Extra-amniotic infusion | /ˈɛkstrə-æmniˈɒtɪk ɪnˈfjuːʒən/ | Truyền ngoài màng ối |
| 261 | Uterine perforation | /ˈjuːtəraɪn ˌpɜːfəˈreɪʃən/ | Thủng tử cung |
| 262 | Cervical laceration | /ˈsɜːvɪkəl ˌlæsəˈreɪʃən/ | Rách cổ tử cung |
| 263 | Retained products | /rɪˈteɪnd ˈprɒdʌkts/ | Sót sản phẩm (sau sinh/phá thai) |
| 264 | Sepsis | /ˈsɛpsɪs/ | Nhiễm trùng huyết |
| 265 | Infertility | /ˌɪnfɜːˈtɪlɪti/ | Vô sinh |
| 266 | Cervical incompetence | /ˈsɜːvɪkəl ɪnˈkɒmpɪtəns/ | Hở eo tử cung |
| 267 | Isoimmunization | /ˌaɪsəʊˌɪmjʊnaɪˈzeɪʃən/ | Bất đồng miễn dịch |
| 268 | Psychiatric morbidity | /ˌsaɪkɪˈætrɪk mɔːˈbɪdɪti/ | Bệnh lý tâm thần |
| 269 | Coercion | /kəʊˈɜːʃən/ | Sự ép buộc |
| 270 | Fetal abnormality | /ˈfiːtl ˌæbnɔːˈmælɪti/ | Dị tật thai nhi |
| 271 | Grief reaction | /griːf riˈækʃən/ | Phản ứng đau buồn |
| 272 | Induction of labour | /ɪnˈdʌkʃən ɒv ˈleɪbə/ | Gây chuyển dạ |
| 273 | Criminal abortion | /ˈkrɪmɪnl əˈbɔːʃən/ | Phá thai bất hợp pháp |
| 274 | Pudendal cleft | /pjuːˈdɛndəl klɛft/ | Khe mu |
| 275 | Vaginal acidity | /vəˈʤaɪnl əˈsɪdɪti/ | Độ axit của âm đạo |
| 276 | Prepubertal | /ˌpriːpjuːˈbɜːtl/ | Trước tuổi dậy thì |
| 277 | Postmenopausal | /ˌpəʊstmɛnəˈpɔːzəl/ | Sau mãn kinh |
| 278 | Blood-borne virus (BBV) | /blʌd-bɔːn ˈvaɪərəs/ | Virus lây qua đường máu |
| 279 | Lower genital tract | /ˈləʊə ˈʤɛnɪtl trækt/ | Đường sinh dục dưới |
| 280 | Vulva | /ˈvʌlvə/ | Âm hộ |
| 281 | Vagina | /vəˈʤaɪnə/ | Âm đạo |
| 282 | Cervicitis | /ˌsɜːvɪˈsaɪtɪs/ | Viêm cổ tử cung |
| 283 | Pruritus | /prʊəˈraɪtəs/ | Ngứa |
| 284 | Dyspareunia | /ˌdɪspəˈruːnɪə/ | Giao hợp đau |
| 285 | Vaginitis | /ˌvæʤɪˈnaɪtɪs/ | Viêm âm đạo |
| 286 | Dysuria | /dɪsˈjʊərɪə/ | Tiểu buốt |
| 287 | Sacral backache | /ˈseɪkrəl ˈbækeɪk/ | Đau lưng vùng xương cùng |
| 288 | Trigonitis | /ˌtrɪgəˈnaɪtɪs/ | Viêm tam giác bàng quang |
| 289 | Urethritis | /ˌjʊərɪˈθraɪtɪs/ | Viêm niệu đạo |
| 290 | Gonococcal infections | /ˌgɒnəˈkɒkəl ɪnˈfɛkʃənz/ | Nhiễm lậu cầu |
| 291 | Mucopurulent discharge | /ˌmjuːkəʊˈpjʊərʊlənt dɪsˈʧɑːʤ/ | Dịch nhầy mủ |
| 292 | Postcoital bleeding | /ˌpəʊstˈkəʊɪtl ˈbliːdɪŋ/ | Chảy máu sau giao hợp |
| 293 | Bacteriological culture | /bækˌtɪərɪəˈlɒʤɪkəl ˈkʌlʧə/ | Cấy vi khuẩn |
| 294 | Subfertility | /ˌsʌbfɜːˈtɪlɪti/ | Vô sinh thứ phát, khả năng sinh sản kém |
| 295 | Ulceration | /ˌʌlsəˈreɪʃən/ | Loét |
| 296 | Excoriation | /ɪksˌkɔːrɪˈeɪʃən/ | Trầy xước da |
| 297 | Monilial discharge | /məʊˈnɪlɪəl dɪsˈʧɑːʤ/ | Dịch tiết do nấm Monilia (Candida) |
| 298 | Protozoal infections | /ˌprəʊtəʊˈzəʊəl ɪnˈfɛkʃənz/ | Nhiễm đơn bào |
| 299 | Bartholin’s glands | /ˈbɑːθəlɪnz glændz/ | Tuyến Bartholin |
| 300 | Bartholin’s cyst | /ˈbɑːθəlɪnz sɪst/ | Nang tuyến Bartholin |
