(SÁCH DỊCH) Sản Phụ khoa Căn bản – Essential Obstetrics and Gynaecology
Tác giả: Ian Symonds & Sabaratnam Arulkumaran – (C) NXB Elsevier
Ths.Bs. Lê Đình Sáng (Dịch và chú giải)
Chương 5: Tử vong Chu sinh và Tử vong Mẹ
Perinatal and maternal mortality
Boon H. Lim
Essential Obstetrics and Gynaecology, Chapter 5, 56-64
MỤC TIÊU HỌC TẬP
| Sau khi học xong chương này, bạn sẽ có thể:
Tiêu chí kiến thức
Năng lực lâm sàng
Kỹ năng và thái độ chuyên nghiệp
|
TỬ VONG CHU SINH
Giới thiệu
Tử vong chu sinh là một chỉ số quan trọng về chăm sóc, sức khỏe và dinh dưỡng của người mẹ; nó cũng phản ánh chất lượng của chăm sóc sản khoa, sơ sinh và nhi khoa. Việc hiểu rõ các số liệu thống kê về tử vong chu sinh là rất quan trọng để có thể phát triển một phương pháp tiếp cận chất lượng cao trong việc giám sát các nguyên nhân tử vong, cho phép các hệ thống chăm sóc sức khỏe xây dựng các chiến lược phòng ngừa và giúp các bác sĩ lâm sàng cũng như cha mẹ hiểu được nguyên nhân tử vong của trẻ sơ sinh để lên kế hoạch cho các chiến lược theo dõi hiệu quả cho những lần mang thai trong tương lai.
Các định nghĩa
Tổ chức Y tế Thế giới (WHO), trong việc công nhận tầm quan trọng của việc so sánh quốc tế về tử vong chu sinh và sơ sinh, đã điều phối việc tổng hợp các số liệu thống kê y tế và khuyến khích các quốc gia thành viên dựa trên cùng một định nghĩa khi so sánh các số liệu thống kê. Tuy nhiên, vẫn còn có sự khác biệt trong các định nghĩa về tử vong chu sinh giữa một số quốc gia, phản ánh định nghĩa về khả năng sống và nguồn lực ở từng quốc gia.
Các định nghĩa được rút ra từ phiên bản sửa đổi lần thứ mười của Bảng phân loại bệnh tật quốc tế (ICD-10). Các định nghĩa chính là:
Định nghĩa được WHO khuyến nghị để so sánh quốc tế là một em bé được sinh ra không có dấu hiệu của sự sống ở tuần thai thứ 28 hoặc sau đó (hoặc cân nặng lúc sinh từ 1000 g). Định nghĩa sâu hơn được ICD-10 cung cấp ưu tiên cân nặng lúc sinh hơn tuổi thai như sau:
Giai đoạn chu sinh: Bắt đầu từ 22 tuần tuổi thai hoàn chỉnh (154 ngày) và kết thúc sau 7 ngày hoàn chỉnh sau khi sinh. Giai đoạn sơ sinh: Bắt đầu từ lúc sinh và kết thúc sau 28 ngày hoàn chỉnh sau khi sinh. Tử vong sơ sinh có thể được chia thành tử vong sơ sinh sớm, xảy ra trong 7 ngày đầu đời (0-6 ngày), và tử vong sơ sinh muộn, xảy ra sau ngày thứ bảy nhưng trước ngày thứ hai mươi tám của cuộc đời (7-27 ngày). Tại Vương quốc Anh, các định nghĩa có sự khác biệt, phản ánh tỷ lệ sống sót và khái niệm về khả năng sống. Các định nghĩa pháp lý hiện hành áp dụng cho Anh và xứ Wales như sau:
Tại Úc và New Zealand, thai chết lưu được định nghĩa là ‘Cái chết xảy ra trước khi tống xuất hoặc lấy ra hoàn toàn một sản phẩm của thụ thai khỏi người mẹ từ 20 tuần tuổi thai hoàn chỉnh trở lên hoặc có cân nặng lúc sinh từ 400g trở lên nếu không rõ tuổi thai. Cái chết được biểu thị bằng việc sau khi tách ra, thai nhi không thở hoặc không có bất kỳ bằng chứng nào khác của sự sống, chẳng hạn như tim đập, dây rốn đập, hoặc cử động rõ ràng của các cơ chủ động’. Tại Úc, giai đoạn chu sinh bắt đầu từ 20 tuần tuổi thai hoàn chỉnh (140 ngày) và kết thúc sau 28 ngày hoàn chỉnh sau khi sinh. |
Các tỷ suất tử vong
Các định nghĩa hiện hành như sau:
|
Bức tranh toàn cầu
Năm 2000, các quốc gia thành viên của Liên Hợp Quốc (UN) đã cam kết hướng tới một loạt các Mục tiêu Phát triển Thiên niên kỷ (MDGs), bao gồm mục tiêu giảm ba phần tư tỷ số tử vong mẹ (MMR; số ca tử vong mẹ trên 100.000 trẻ đẻ sống) của năm 1990, sẽ đạt được vào năm 2015. Mục tiêu này (MDG 5A) và mục tiêu đạt được tiếp cận phổ cập đến sức khỏe sinh sản (MDG 5B) cùng nhau tạo thành hai mục tiêu cho MDG 5: Cải thiện sức khỏe bà mẹ. Đáng thất vọng, vào cuối kỷ nguyên MDG, tỷ suất thai chết lưu đã giảm chậm hơn kể từ năm 2000 so với cả tử vong mẹ hoặc tử vong ở trẻ em dưới 5 tuổi. Trên toàn thế giới, số ca thai chết lưu đã giảm 19,4% từ năm 2000 đến 2015, tương ứng với tỷ lệ giảm hàng năm (ARR) là 2%. Tốc độ giảm này thấp hơn khi so sánh với MMR (ARR = 3,0%) và tỷ suất tử vong trẻ dưới 5 tuổi (ARR = 3,9%) trong cùng kỳ.
Trong nỗ lực cải thiện việc phân loại các ca tử vong mẹ, WHO đã áp dụng một số sửa đổi cho các định nghĩa của ICD-10. Điều này được gọi là ICD-Tử vong mẹ (MM).
Điều này định nghĩa tử vong xảy ra trong khi mang thai, sinh đẻ và thời kỳ hậu sản là cái chết của một phụ nữ khi đang mang thai hoặc trong vòng 42 ngày sau khi chấm dứt thai kỳ, bất kể nguyên nhân tử vong (sản khoa và không sản khoa).
Năm 2015, có 2,6 triệu ca thai chết lưu trên toàn cầu, với hơn 7178 ca tử vong mỗi ngày, tương ứng với tỷ suất thai chết lưu (SBR) là 18,4 trên 1000 ca sinh. Chín mươi tám phần trăm xảy ra ở các nước có thu nhập thấp và trung bình. Tỷ suất thai chết lưu cao nhất là ở các khu vực xung đột và khẩn cấp. Khoảng 60% các ca thai chết lưu xảy ra ở khu vực nông thôn. SBR ở châu Phi cận Sahara cao hơn khoảng 10 lần so với các nước phát triển (29 so với 3 trên 1000 ca sinh). Trong số 133 triệu trẻ được sinh sống mỗi năm, 2,8 triệu trẻ chết trong tuần đầu tiên của cuộc đời. Các mô hình của những ca tử vong này tương tự như các mô hình tử vong mẹ; điều này tương quan với các khu vực có ít nhân viên y tế có tay nghề đỡ đẻ. Mười quốc gia, nhiều trong số này ở châu Phi và Nam Á, chiếm hai phần ba số ca thai chết lưu và hầu hết các ca tử vong sơ sinh (62%) và mẹ (58%) được ước tính vào năm 2015.
Trong một nỗ lực tiếp tục cải thiện tỷ suất tử vong chu sinh trên toàn thế giới, Kế hoạch Hành động Mỗi trẻ sơ sinh (ENAP) đã được đưa ra vào giữa năm 2014 với một nghị quyết của Hội đồng Y tế Thế giới, được tất cả các quốc gia tán thành. ENAP đặt mục tiêu giảm NMR xuống 12 hoặc ít hơn trên 1000 trẻ đẻ sống và thai chết lưu xuống 12 hoặc ít hơn trên 1000 ca sinh ở tất cả các quốc gia vào năm 2030. Cả hai mục tiêu giảm tử vong sơ sinh và thai chết lưu đều được đưa vào làm chỉ số cốt lõi trong Chiến lược Toàn cầu vì Sức khỏe Phụ nữ, Trẻ em và Vị thành niên (2015-2030) của Sáng kiến Mỗi Phụ nữ, Mỗi Trẻ em (Hình 5.1).
Các nước phát triển đã chứng kiến sự sụt giảm đều đặn của PNMR trong 30 năm qua. Tại Vương quốc Anh, MBRRACE-UK (Mothers and Babies: Reducing Risks through Audits and Confidential Enquiries across the UK) đã công bố báo cáo thường niên thứ ba về thống kê tử vong chu sinh quốc gia cho năm 2015. Báo cáo này cho thấy PNMR là 5,61 trên 1000 ca sinh, bao gồm SBR là 3,87 và NMR là 1,74 trên 1000 ca sinh. Trong khi SBR đã có xu hướng giảm kể từ năm 2013, NMR chỉ giảm nhẹ.
Tỷ suất tử vong liên quan đến chu sinh vào năm 2015 tại New Zealand được báo cáo là 9,7/1000 ca sinh. Mặc dù tỷ suất này là thấp nhất kể từ khi dữ liệu được thu thập bởi Ủy ban Đánh giá Tử vong Chu sinh và Tử vong Mẹ vào năm 2007, nó không cho thấy một xu hướng cải thiện có ý nghĩa thống kê.
Viện Sức khỏe và Phúc lợi Úc (AIHW, 2017) đã báo cáo rằng trong giai đoạn 20 năm từ 1993 đến 2012, PNMR tổng thể vẫn ổn định ở mức khoảng 10 ca tử vong trên 1000 trẻ đẻ sống. Năm 2015, có 9 ca tử vong chu sinh trên mỗi 1000 ca sinh, tổng cộng là 2849 ca tử vong chu sinh. Con số này bao gồm 2160 ca thai chết (thai chết lưu), hay 7 ca thai chết trên 1000 ca sinh, và 689 ca tử vong sơ sinh, tỷ suất là 2 ca tử vong sơ sinh trên 1000 trẻ đẻ sống.
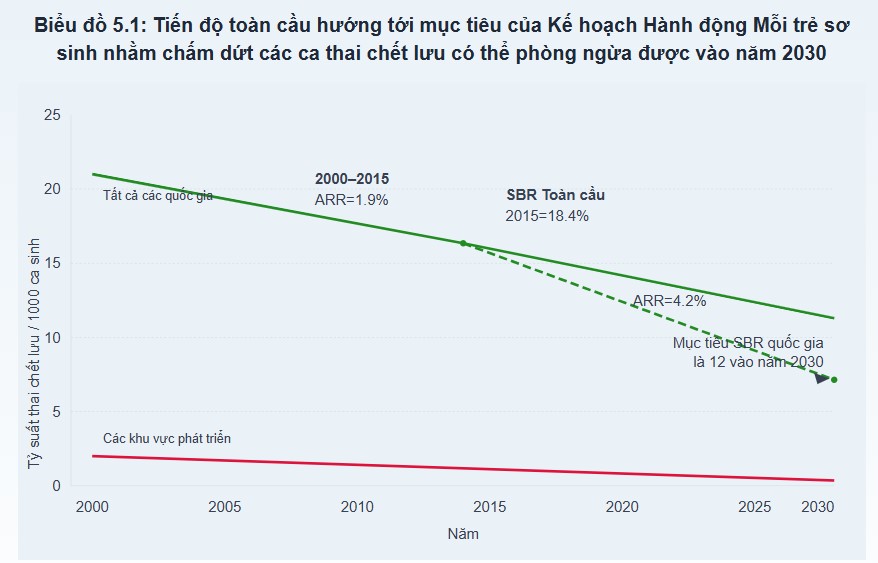
Hình 5.1 Tiến độ toàn cầu hướng tới mục tiêu của Kế hoạch Hành động Mỗi trẻ sơ sinh nhằm chấm dứt các ca thai chết lưu có thể phòng ngừa được vào năm 2030. ARR, Tỷ lệ giảm hàng năm; SBR, tỷ suất thai chết lưu. (Tái bản với sự cho phép. Từ www.thelancet.com/pb/assets/raw/Lancet/stories/series/stillbirths2016-exec-summ.pdf (Truy cập ngày 10 tháng 10 năm 2018)).
Các yếu tố ảnh hưởng đến tỷ suất tử vong chu sinh
PNMR bị ảnh hưởng bởi sự chăm sóc, sức khỏe và dinh dưỡng của người mẹ. Các yếu tố bao gồm đặc điểm nhân khẩu xã hội, tuổi mẹ, tình trạng thiếu thốn và xa xôi, dân tộc và béo phì. Hút thuốc cũng có tác động tiêu cực đáng kể đến cân nặng lúc sinh và tử vong chu sinh.
Đặc điểm nhân khẩu xã hội
Giống như nhiều quốc gia phát triển, chẳng hạn như các quốc gia ở Bắc Mỹ và New Zealand, PNMR của các quần thể bản địa ở Úc vẫn còn cao. Các quần thể thổ dân và dân đảo eo biển Torres có gánh nặng bệnh tật trung bình cao gấp 2,3 lần so với người không phải là người bản địa. Mặc dù đã có sự giảm 20% tỷ lệ tử vong chu sinh của trẻ sinh ra từ các bà mẹ bản địa trong khoảng thời gian từ 1993 đến 2012, PNMR của trẻ sinh ra từ các bà mẹ tự nhận là thổ dân hoặc dân đảo eo biển Torres gần như gấp đôi so với trẻ của các bà mẹ không phải là người bản địa (17,1 so với 9,6 ca tử vong trên 1000 ca sinh).
Tuổi mẹ
Tuổi mẹ ở cả hai thái cực đều liên quan đến sự gia tăng tử vong chu sinh. Tại Úc, tỷ suất thai chết lưu đối với trẻ của các bà mẹ vị thành niên và các bà mẹ trên 45 tuổi cao hơn gấp đôi so với các bà mẹ trong độ tuổi 30-34 (tương ứng là 13,9 và 17,1 so với 6,4 ca tử vong trên 1000 ca sinh). Tại Vương quốc Anh, một xu hướng hơi khác đã được ghi nhận. Mặc dù đã có sự giảm tỷ lệ thai chết lưu đối với các bà mẹ trẻ nhất (<20 tuổi) trong giai đoạn 2013-2015 (từ 5,28 xuống 4,65 ca thai chết lưu trên 1000 tổng số ca sinh), một sự gia tăng tương tự về NMR đã xảy ra trong cùng kỳ (2,35-2,95 trên 1000 trẻ đẻ sống). Đối với các bà mẹ lớn tuổi (>40 tuổi), SBR vẫn không thay đổi trong giai đoạn này, trong khi NMR đã cho thấy một sự giảm nhỏ (từ 2,66 xuống 2,52 trên 1000 trẻ đẻ sống). Điều quan trọng cần lưu ý đến tác động này vì ngày càng có nhiều phụ nữ trì hoãn việc sinh con ở các nước phát triển.
Tình trạng thiếu thốn (về kinh tế xã hội)
Tình trạng kinh tế xã hội của các bà mẹ cũng có ảnh hưởng đáng kể về mặt thống kê đến tỷ suất tử vong chu sinh ở Vương quốc Anh. Các bà mẹ ở những khu vực thiếu thốn nhất có nguy cơ bị thai chết lưu cao gấp 1,7 lần (5,05 so với 3,0 trên 1000 ca sinh) và nguy cơ có con tử vong sơ sinh cao gấp 1,6 lần (2,28 so với 1,41 trên 1000 ca sinh) so với các bà mẹ ở những khu vực ít thiếu thốn nhất (Bảng 5.1).
Bảng 5.1 Tỷ số của các tỷ suất tử vong đối với thai chết lưu và tử vong sơ sinh theo tuổi của mẹ và phân vị tình trạng thiếu thốn kinh tế xã hội của nơi cư trú: Vương quốc Anh & Các Lãnh địa Thuộc địa, cho các ca sinh năm 2015
| Đặc điểm của mẹ | Tỷ số của các tỷ suất tử vong (RR) 2015 | |
|---|---|---|
| Tuổi của mẹ (năm) | Thai chết lưu | Tử vong sơ sinh |
| <20 | 1,28 (1,06-1,55) | 1,85 (1,44-2,36) |
| 20-24 | 1,17 (1,04-1,30) | 1,27 (1,08-1,49) |
| 25-29 | 1,03 (0,94-1,13) | 1,05 (0,91-1,21) |
| 30-34 | Tham chiếu | Tham chiếu |
| 35-39 | 1,20 (1,08-1,34) | 1,16 (0,99-1,36) |
| 1,55 (1,32-1,82) | 1,58 (1,24-2,01) | |
| Phân vị tình trạng thiếu thốn kinh tế xã hội* | ||
| 1- Ít thiếu thốn nhất | Tham chiếu | Tham chiếu |
| 2 | 1,08 (0,96-1,23) | 1,07 (0,89-1,28) |
| 3 | 1,23 (1,09-1,39) | 1,13 (0,94-1,36) |
| 4 | 1,48 (1,31-1,66) | 1,42 (1,19-1,68) |
| 5- Thiếu thốn nhất | 1,68 (1,50-1,89) | 1,61 (1,36-1,91) |
Không bao gồm các trường hợp chấm dứt thai kỳ và các ca sinh <24+0 tuần tuổi thai. *Dựa trên mã bưu chính của mẹ tại thời điểm sinh, sử dụng Thước đo Địa phương về Trẻ em trong các Gia đình Thu nhập Thấp. Từ Báo cáo Giám sát Tử vong Chu sinh MBRRACE-UK, Tử vong Chu sinh tại Vương quốc Anh cho các ca sinh từ tháng 1 đến tháng 12 năm 2015. Leicester: The Infant Mortality and Morbidity Studies, Department of Health Sciences, University of Leicester. 2017.
Dân tộc
Một sự phân bố dân tộc có ý nghĩa thống kê so với dân số sản phụ nói chung trong tỷ lệ thai chết lưu và tử vong sơ sinh, với các bà mẹ gốc da đen và châu Á có nguy cơ cao nhất, đã được ghi nhận trong báo cáo của Vương quốc Anh. Sự khác biệt về dân tộc có thể liên quan đến tình trạng việc làm và thiếu thốn. Mặc dù có thể thấy một sự giảm nhỏ trong tỷ suất tử vong theo thời gian đối với hầu hết các đặc điểm cho cả thai chết lưu và NMR, một sự gia tăng đã được ghi nhận trong tỷ lệ thai chết lưu đối với nhóm dân tộc Anh da đen từ 7,02 lên 8,17 trên 1000 tổng số ca sinh trong giai đoạn 2013-2015.
Các đặc điểm khác của mẹ
Hút thuốc là một yếu tố nguy cơ độc lập quan trọng. Tại Úc, PNMR ở trẻ có mẹ hút thuốc cao hơn gần 50% so với trẻ có mẹ không hút thuốc (13,3 so với 8,9 ca tử vong trên 1000 ca sinh). Tại Vương quốc Anh, khoảng một phần năm số bà mẹ có con bị thai chết lưu và tử vong sơ sinh được xác định là hút thuốc trong suốt thai kỳ vào năm 2015. Viện Quốc gia về Sức khỏe và Chăm sóc Xuất sắc (NICE, 2010) khuyến nghị sử dụng việc theo dõi carbon monoxide (CO) thường quy ở tất cả phụ nữ mang thai. Điều này là một phần của Gói Chăm sóc Thai chết lưu trong Dịch vụ Y tế Quốc gia để xác định tình trạng hút thuốc của phụ nữ khi đăng ký khám thai và giúp khuyến khích họ bỏ thuốc. Ảnh hưởng của việc này đối với tỷ suất thai chết lưu vẫn đang được theo dõi.
Chỉ số khối cơ thể (BMI) có thể là một yếu tố góp phần vào PNMR, nhưng dữ liệu không được thu thập một cách phổ biến cho tất cả các ca sinh. Tại Vương quốc Anh, vào năm 2015, 25% bà mẹ có con bị thai chết lưu và 19% bà mẹ có con tử vong sơ sinh thuộc nhóm béo phì. Không có sự khác biệt thống kê về kết cục khi so sánh số lần sinh, khám thai sớm, ngôi thai lúc sinh hoặc phương thức sinh. Tiền sử sản khoa như sinh non, mất thai ở tam cá nguyệt thứ hai, sẩy thai tái phát và tiền sản giật là những yếu tố quan trọng.
Nguyên nhân của thai chết lưu
Thai chết lưu là nguyên nhân đóng góp lớn nhất vào tử vong chu sinh. Việc phân loại các nguyên nhân của thai chết lưu là rất quan trọng để giúp hiểu rõ các tiền đề. Các hệ thống được sử dụng truyền thống như phân loại Wigglesworth và Aberdeen (Sản khoa) đã báo cáo một cách nhất quán rằng có tới hai phần ba số ca thai chết lưu là do các nguyên nhân không giải thích được. Nhiều phân loại mới hơn đã được phát triển, dẫn đến sự giảm đáng kể số lượng các ca thai chết lưu được phân loại là không giải thích được.
Tại Úc và New Zealand, Phân loại Tử vong Chu sinh của Hiệp hội Chu sinh Úc và New Zealand (PSANZ-PDC) và Phân loại Tử vong Sơ sinh của Hiệp hội Chu sinh Úc và New Zealand (PSANZ-NDC) được sử dụng để phân loại tất cả các ca thai chết lưu và tử vong sơ sinh. Sử dụng phân loại này, nguyên nhân hàng đầu của thai chết lưu ở Úc được ghi nhận là các bất thường bẩm sinh (26,3% số ca thai chết lưu) trong giai đoạn 2011-2012. Nguyên nhân hàng đầu gây tử vong chu sinh ở trẻ của các bà mẹ thổ dân và dân đảo eo biển Torres là sinh non tự phát (26,8% số ca thai chết lưu và 48,0% số ca tử vong sơ sinh). MBRRACE-UK sử dụng hệ thống phân loại Nguyên nhân Tử vong & Các Tình trạng Liên quan (CODAC) để phân loại cả thai chết lưu và tử vong sơ sinh. Hệ thống CODAC có một cây phân cấp ba cấp độ về các nguyên nhân tử vong được mã hóa. Sử dụng hệ thống này, việc sửa đổi phân loại nguyên nhân tử vong cho các dị tật bẩm sinh vào năm 2015 đã dẫn đến sự gia tăng tỷ lệ phần trăm đối với thai chết lưu và tử vong sơ sinh do các bất thường bẩm sinh khi so sánh với báo cáo giám sát tử vong chu sinh MBRRACE-UK cho các ca sinh năm 2014: 8,8% số ca thai chết lưu và 33,1% số ca tử vong sơ sinh so với 6,4% và 27,9% tương ứng vào năm 2014. Các nguyên nhân do bánh nhau chiếm 27,1% tổng số ca thai chết lưu vào năm 2015, nhưng 39,5% vẫn thuộc nhóm ‘Không rõ’ (Hình 5.2). Phân tích sâu hơn dữ liệu cho thấy gần một phần ba số ca thai chết lưu có nguyên nhân tử vong ban đầu không rõ có khả năng bị hạn chế tăng trưởng (360 trong số 1190, 30,2%), nhấn mạnh tầm quan trọng của việc theo dõi chặt chẽ sự tăng trưởng trong thai kỳ.
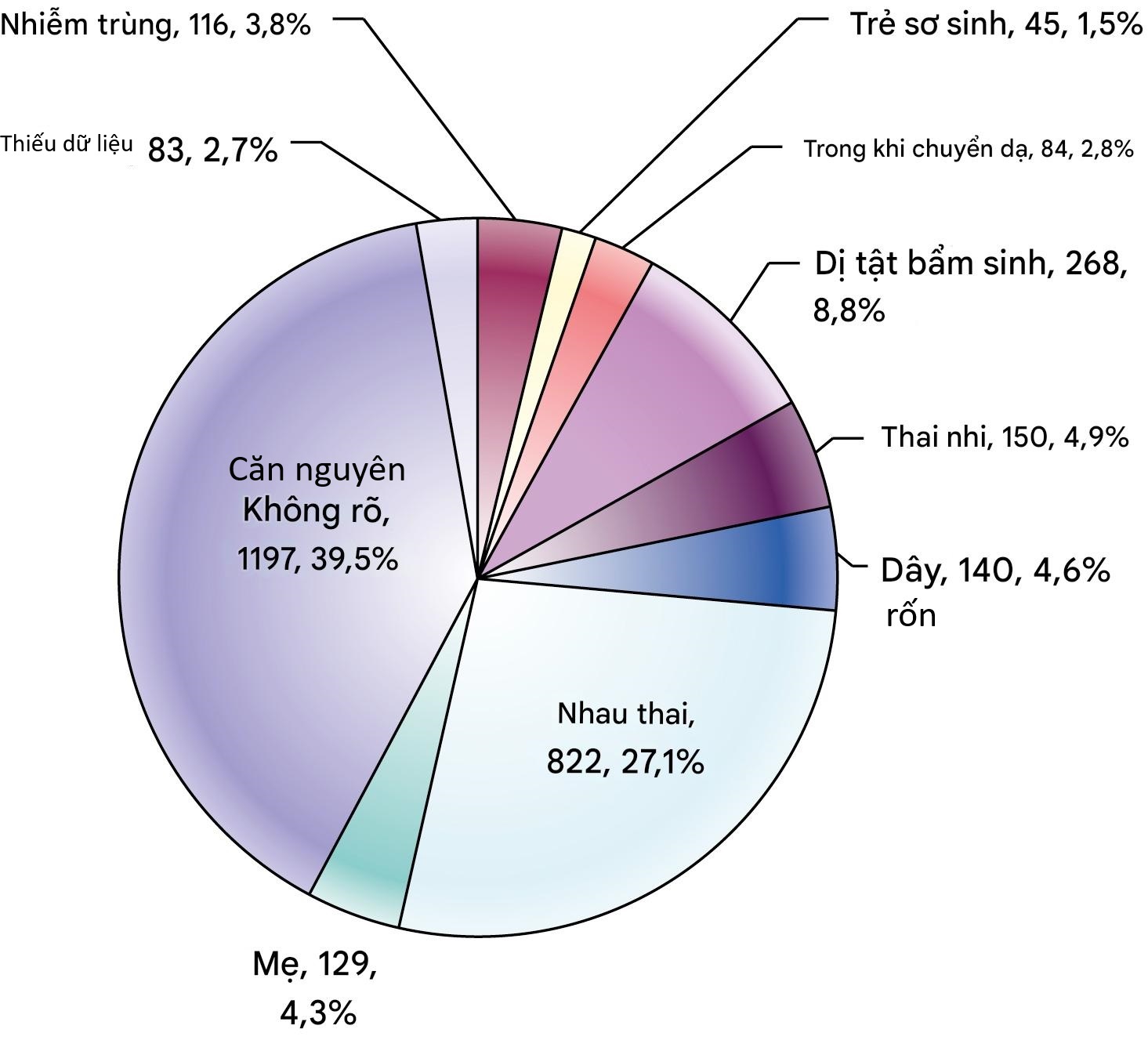
Hình 5.2 Thai chết lưu theo nguyên nhân tử vong Cấp 1 của CODAC: Vương quốc Anh & Các Lãnh địa Thuộc địa, cho các ca sinh năm 2015. (Từ Báo cáo Giám sát Tử vong Chu sinh MBRRACE-UK, Tử vong Chu sinh tại Vương quốc Anh cho các ca sinh từ tháng 1 đến tháng 12 năm 2015. Leicester: The Infant Mortality and Morbidity Studies, Department of Health Sciences, University of Leicester. 2017.)
Trên quy mô toàn cầu, báo cáo của WHO (2015) cho biết các nguyên nhân chính của thai chết lưu bao gồm:
- biến chứng khi sinh
- thai già tháng
- nhiễm trùng của mẹ trong thai kỳ (sốt rét, giang mai và HIV)
- các rối loạn của mẹ (đặc biệt là tăng huyết áp, béo phì và tiểu đường)
- thai chậm tăng trưởng trong tử cung
- bất thường bẩm sinh
Thai chết lưu thường đi trước bởi nhận thức của người mẹ về việc giảm cử động của thai (DFM). DFM cũng có liên quan chặt chẽ đến các kết cục chu sinh bất lợi. Mặc dù bằng chứng vẫn đang được hình thành trong lĩnh vực này, một số nghiên cứu chỉ ra rằng việc giảm tỷ suất thai chết lưu có thể đạt được bằng cách tăng cường nhận thức của người mẹ, bác sĩ lâm sàng và cộng đồng về tầm quan trọng của DFM.
Thai chết lưu trong chuyển dạ
Các ước tính của WHO đã cho thấy rằng các ca thai chết lưu trong chuyển dạ chiếm một nửa tổng số ca thai chết lưu trên toàn thế giới. Tỷ lệ ước tính của các ca thai chết lưu trong chuyển dạ thay đổi từ 10% (5,3% ở Vương quốc Anh) ở các khu vực phát triển đến 59% ở Nam Á. Việc cải thiện chăm sóc khi sinh là cần thiết để ngăn chặn 1,3 triệu ca thai chết lưu trong chuyển dạ, hầu hết trong số đó đều có thể phòng ngừa được.
Các biến chứng của sinh đẻ là nguyên nhân của gần như tất cả các ca tử vong trong chuyển dạ; những ca này phần lớn có thể tránh được thông qua việc cung cấp các nhân viên đỡ đẻ và cơ sở vật chất được đào tạo phù hợp. Hầu hết các cuộc sinh ở các nước phát triển diễn ra tại các cơ sở y tế và có sự hiện diện của nhân viên y tế có trình độ. Trên toàn cầu, phạm vi bao phủ của các nhân viên đỡ đẻ có tay nghề trong khi sinh đã tăng từ 61% vào năm 2000 lên 78% vào năm 2016. Tuy nhiên, mặc dù có sự cải thiện đều đặn trên toàn cầu và trong các khu vực, hàng triệu ca sinh đã không được một nữ hộ sinh, một bác sĩ hoặc một y tá được đào tạo hỗ trợ. Ở châu Phi cận Sahara, chỉ có khoảng một nửa số trẻ đẻ sống được sinh ra với sự hỗ trợ của một nhân viên đỡ đẻ có tay nghề vào năm 2016.
Nguyên nhân của tử vong sơ sinh
Tử vong ở trẻ sơ sinh đã giảm từ 4,6 triệu vào năm 1990 xuống còn 3,3 triệu vào năm 2009, nhưng chỉ giảm nhẹ trong thập kỷ qua. Việc đầu tư nhiều hơn vào chăm sóc sức khỏe cho phụ nữ và trẻ em kể từ năm 2000, khi các MDG của Liên Hợp Quốc được thiết lập, đã dẫn đến tiến bộ nhanh hơn cho sự sống còn của các bà mẹ (2,3% mỗi năm) và trẻ em dưới 5 tuổi (2,1% mỗi năm) so với trẻ sơ sinh (1,7% mỗi năm). Hàng năm, gần 41% tổng số ca tử vong ở trẻ em dưới 5 tuổi là ở trẻ sơ sinh, những em bé trong 28 ngày đầu đời hoặc trẻ trong giai đoạn sơ sinh. Ba phần tư tổng số ca tử vong sơ sinh xảy ra trong tuần đầu tiên của cuộc đời. Ở các nước đang phát triển, gần một nửa số bà mẹ và trẻ sơ sinh không nhận được sự chăm sóc có tay nghề trong và ngay sau khi sinh. Hầu như tất cả (99%) các ca tử vong sơ sinh xảy ra ở các nước có thu nhập thấp và trung bình, đặc biệt là ở châu Phi và Nam Á, nơi đã có ít tiến bộ nhất trong việc giảm tử vong sơ sinh. Trên toàn cầu, ba nguyên nhân chính gây tử vong sơ sinh là nhiễm trùng (36%, bao gồm nhiễm trùng huyết/viêm phổi, uốn ván và tiêu chảy), sinh non (28%) và ngạt khi sinh (23%). Có một số khác biệt giữa các quốc gia tùy thuộc vào cấu hình chăm sóc của họ.
Tại Vương quốc Anh, khoảng 44% các ca tử vong sơ sinh vào năm 2015 được cho là do nguyên nhân sơ sinh. Các phân loại nguyên nhân tử vong có số lượng tử vong sơ sinh lớn nhất là sinh cực non, các tình trạng thần kinh và tim-hô hấp (Hình 5.3). Tại Úc, nguyên nhân hàng đầu gây tử vong sơ sinh (2011-2012) là bất thường bẩm sinh (33,1%). Một phân loại PSANZ-NDC bổ sung về sinh cực non là tình trạng hàng đầu góp phần gây tử vong trong giai đoạn sơ sinh (33,5%). Cân nặng lúc sinh thấp, mặc dù không phải là nguyên nhân trực tiếp gây tử vong sơ sinh, nhưng là một mối liên quan quan trọng. Khoảng 15-20% trẻ sơ sinh có cân nặng dưới 2500g, dao động từ 6% ở các nước phát triển đến hơn 30% ở các nước kém phát triển.
Nhiều chiến lược đã được thực hiện nhằm cải thiện PNMR trên toàn thế giới. Tuy nhiên, sự chênh lệch về kết cục vẫn còn tồn tại. Các mục tiêu của các MDG khác nhau đã được thực hiện với các mức độ thành công khác nhau. Chìa khóa để cải thiện kết cục vẫn nằm ở việc cung cấp độ bao phủ cao của dịch vụ chăm sóc chất lượng cao trong quá trình chuyển dạ và sinh nở. Điều này mang lại lợi tức đầu tư gấp bốn lần bằng cách ngăn ngừa tử vong mẹ và sơ sinh, cũng như thai chết lưu và tàn tật, với những cải thiện trong sự phát triển của trẻ. Cải thiện chất lượng chăm sóc trước sinh và kế hoạch hóa gia đình cũng rất quan trọng để tối đa hóa sức khỏe của mẹ và thai nhi cũng như sức khỏe lâu dài của trẻ.
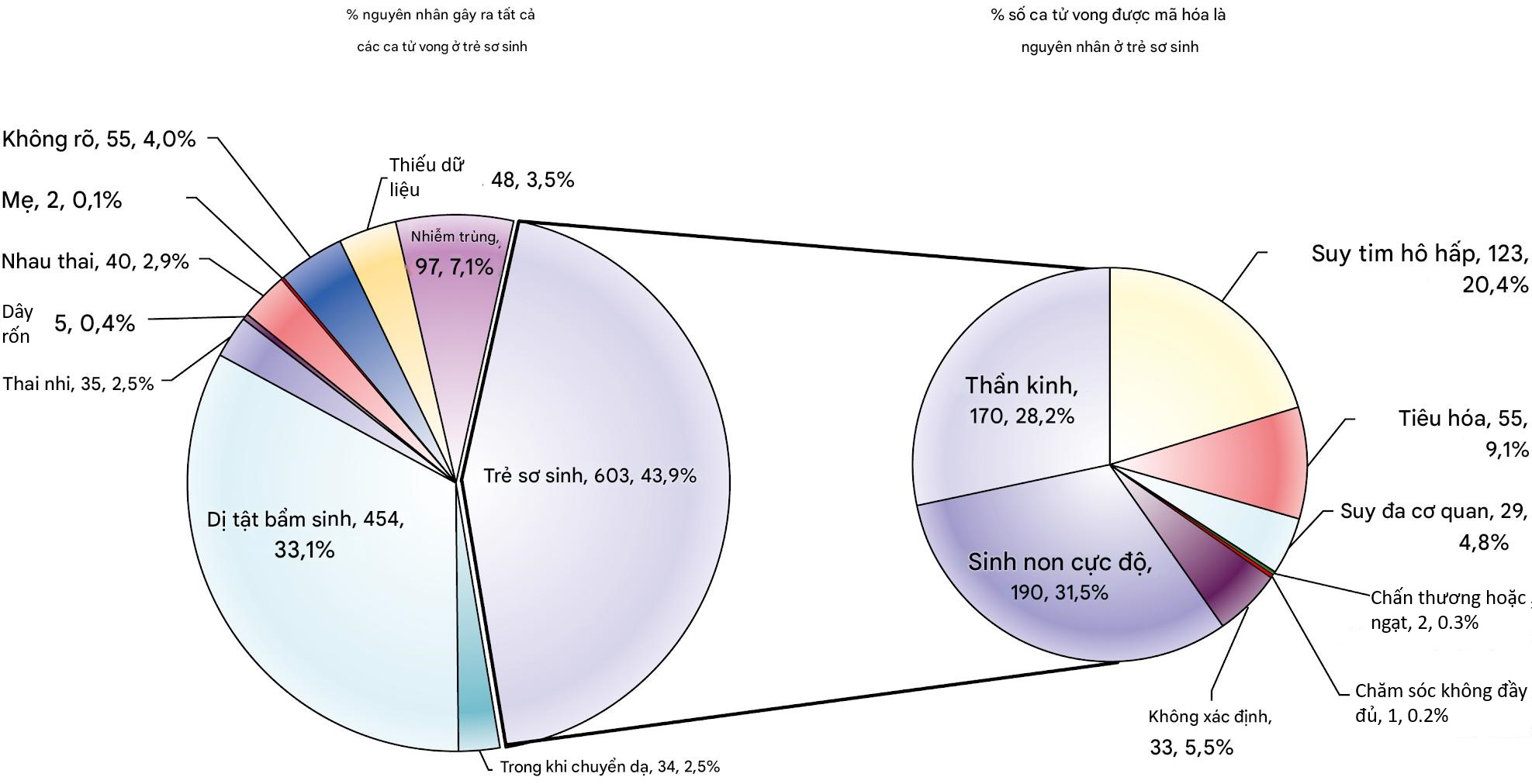
Hình 5.3 Tử vong sơ sinh theo nguyên nhân tử vong Cấp 1 và Cấp 2 của CODAC: Vương quốc Anh & Các Lãnh địa Thuộc địa, cho các ca sinh năm 2015. (Từ Báo cáo Giám sát Tử vong Chu sinh MBRRACE-UK, Tử vong Chu sinh tại Vương quốc Anh cho các ca sinh từ tháng 1 đến tháng 12 năm 2015. Leicester: The Infant Mortality and Morbidity Studies, Department of Health Sciences, University of Leicester. 2017.)
Tử vong mẹ
Bản sửa đổi lần thứ mười của ICD định nghĩa tử vong mẹ là cái chết của một phụ nữ khi đang mang thai hoặc trong vòng 42 ngày sau khi chấm dứt thai kỳ, bất kể thời gian và vị trí của thai kỳ, do bất kỳ nguyên nhân nào liên quan đến hoặc bị làm nặng thêm bởi thai kỳ hoặc việc quản lý thai kỳ nhưng không phải do các nguyên nhân tai nạn hoặc ngẫu nhiên.
Tử vong mẹ được chia thành hai nhóm:
- Tử vong sản khoa trực tiếp: Những trường hợp tử vong do các biến chứng sản khoa của tình trạng mang thai (thai nghén, chuyển dạ và hậu sản); do can thiệp, thiếu sót hoặc điều trị không đúng; hoặc do một chuỗi các sự kiện bắt nguồn từ bất kỳ điều nào ở trên.
- Tử vong sản khoa gián tiếp: Những trường hợp tử vong do một bệnh có từ trước hoặc một bệnh phát triển trong thai kỳ và không phải do các nguyên nhân sản khoa trực tiếp nhưng bị làm nặng thêm bởi các tác động sinh lý của thai kỳ.
Tử vong mẹ muộn là cái chết của một phụ nữ do các nguyên nhân trực tiếp hoặc gián tiếp sau 42 ngày nhưng dưới 1 năm sau khi chấm dứt thai kỳ.
Trùng hợp (ngẫu nhiên): Tử vong do các nguyên nhân không liên quan xảy ra trong thai kỳ hoặc thời kỳ hậu sản (từ ICD-10).
Trong nỗ lực cải thiện việc phân loại các ca tử vong mẹ, WHO đã áp dụng một số sửa đổi cho các định nghĩa của ICD-10. Điều này được gọi là ICD-Tử vong mẹ (ICD-MM).
Điều này định nghĩa tử vong xảy ra trong khi mang thai, sinh đẻ và thời kỳ hậu sản là cái chết của một phụ nữ khi đang mang thai hoặc trong vòng 42 ngày sau khi chấm dứt thai kỳ, bất kể nguyên nhân tử vong (sản khoa và không sản khoa).
Các đề xuất cho các mã mới có khả năng sẽ được tích hợp vào Bản sửa đổi lần thứ 11 của ICD (ICD-11).
Tỷ suất tử vong mẹ
Định nghĩa quốc tế về tỷ số tử vong mẹ (MMR) là số ca tử vong trực tiếp và gián tiếp trên 100.000 trẻ đẻ sống.
Việc thu thập dữ liệu MMR chính xác vẫn là một thách thức toàn cầu do thiếu báo cáo chính xác về các ca tử vong mẹ. Việc lập kế hoạch và trách nhiệm giải trình để cải thiện sức khỏe bà mẹ đòi hỏi các thước đo tử vong mẹ chính xác và có thể so sánh quốc tế. Nhiều quốc gia đã đạt được những tiến bộ đáng kể trong việc thu thập dữ liệu thông qua các hệ thống đăng ký hộ tịch, các cuộc điều tra, tổng điều tra và các nghiên cứu chuyên biệt trong thập kỷ qua. Sự gia tăng đáng khen ngợi này trong nỗ lực ghi nhận các ca tử vong mẹ cung cấp dữ liệu mới có giá trị, nhưng sự đa dạng của các phương pháp được sử dụng để đánh giá tử vong mẹ trong trường hợp không có hệ thống đăng ký hộ tịch đã ngăn cản sự so sánh trực tiếp giữa các chỉ số được tạo ra. Cho đến nay, vẫn chưa có đủ tiến bộ, vì nhiều quốc gia vẫn thiếu hệ thống đăng ký hộ tịch, và ở những nơi có hệ thống như vậy, việc báo cáo thiếu vẫn tiếp tục là một thách thức lớn đối với độ chính xác của dữ liệu.
Với những thách thức trong việc thu thập các thước đo trực tiếp chính xác và được tiêu chuẩn hóa về tử vong mẹ, Nhóm Liên cơ quan Ước tính Tử vong Mẹ (MMEIG), bao gồm WHO và nhiều tổ chức phi chính phủ và các trường đại học trên toàn thế giới, đã được thành lập để cung cấp các ước tính tốt hơn cho giai đoạn 1990-2015 nhằm kiểm tra tiến độ toàn cầu, khu vực và quốc gia về tử vong mẹ. Để cung cấp các ước tính ngày càng chính xác về MMR, các phương pháp ước tính trước đây đã được tinh chỉnh để tối ưu hóa việc sử dụng dữ liệu cấp quốc gia.
Các nước phát triển như Vương quốc Anh có lợi thế về dữ liệu mẫu số chính xác, bao gồm cả trẻ đẻ sống và thai chết lưu, và đã định nghĩa MMR của họ là số ca tử vong trực tiếp và gián tiếp trên 100.000 ca sinh (maternities) như một mẫu số chính xác hơn để chỉ ra số lượng phụ nữ có nguy cơ.
Các ca sinh (maternities) được định nghĩa là số lần mang thai dẫn đến một trẻ đẻ sống ở bất kỳ tuổi thai nào hoặc thai chết lưu xảy ra ở tuần thai thứ 24 hoàn chỉnh trở lên và được yêu cầu thông báo theo luật. Điều này cho phép thiết lập một bức tranh chi tiết hơn về MMR và được sử dụng để so sánh các xu hướng theo thời gian.
Cải thiện sức khỏe bà mẹ là một trong tám MDG được thông qua tại Hội nghị Thượng đỉnh Thiên niên kỷ của WHO năm 2000. Hai mục tiêu để đánh giá tiến bộ trong việc cải thiện sức khỏe bà mẹ (MDG 5) là giảm 75% MMR trong khoảng thời gian từ 1990 đến 2015 và đạt được tiếp cận phổ cập đến sức khỏe sinh sản vào năm 2015.
Trong báo cáo năm 2015 do WHO, Quỹ Nhi đồng Liên Hợp Quốc (UNICEF), Quỹ Dân số Liên Hợp Quốc (UNFPA), Nhóm Ngân hàng Thế giới và Ban Dân số Liên Hợp Quốc (UNPD) công bố với tiêu đề Xu hướng Tử vong Mẹ: 1990-2015, điều đáng khích lệ là từ năm 1990, MMR toàn cầu đã giảm 44% từ 385 ca tử vong xuống còn 216 ca tử vong trên 100.000 trẻ đẻ sống (từ ước tính 532.000 xuống ước tính 303.000), tương ứng với tỷ lệ giảm trung bình hàng năm là 2,3% (Bảng 5.2). Mặc dù ấn tượng, con số này chưa bằng một nửa tỷ lệ 5,5% hàng năm cần thiết để đạt được mục tiêu giảm ba phần tư tử vong mẹ vào năm 2015 trong MDG 5.
Bảng 5.2 So sánh tỷ số tử vong mẹ (MMR, số ca tử vong mẹ trên 100.000 trẻ đẻ sống) và số ca tử vong mẹ, theo khu vực Mục tiêu Phát triển Thiên niên kỷ của Liên Hợp Quốc, 1990 và 2015
| Khu vực Mục tiêu Phát triển Thiên niên kỷ của Liên Hợp Quốc | 1990 | 2015 | Tỷ lệ phần trăm thay đổi từ 1990 đến 2015 | ||
|---|---|---|---|---|---|
| MMR | Số ca tử vong mẹ | MMR | Số ca tử vong mẹ | ||
| Thế giới | 385 | 532.000 | 216 | 303.000 | 44 |
| Các khu vực phát triển | 23 | 3.500 | 12 | 1.700 | 48 |
| Các khu vực đang phát triển | 430 | 529.000 | 239 | 302.000 | 44 |
Từ Xu hướng Tử vong Mẹ 1990 đến 2015: Ước tính của WHO, UNICEF, UNFPA, Nhóm Ngân hàng Thế giới và Ban Dân số Liên Hợp Quốc (WHO 2015).
Những cải thiện về MMR đã đạt được ở mọi khu vực. Hầu như tất cả các ca tử vong mẹ đều có thể phòng ngừa được. Tuy nhiên, sự chênh lệch vẫn xảy ra giữa các nước giàu nhất và nghèo nhất, với mức độ tử vong mẹ vẫn cao ở mức không thể chấp nhận được ở châu Phi cận Sahara, chiếm khoảng 66% (201.000), và Nam Á (22% (66.000)), trong tổng số ca tử vong mẹ toàn cầu vào năm 2015. Nguy cơ tử vong mẹ trong đời ở các nước có thu nhập cao là 1 trên 3300, so với 1 trên 41 ở các nước có thu nhập thấp.
Trên toàn cầu, các nguyên nhân chính gây tử vong mẹ là (Hình 5.4):
- băng huyết, nguyên nhân hàng đầu, chiếm 27% tổng số ca tử vong
- các rối loạn tăng huyết áp
- nhiễm trùng huyết
- phá thai không an toàn
- thuyên tắc
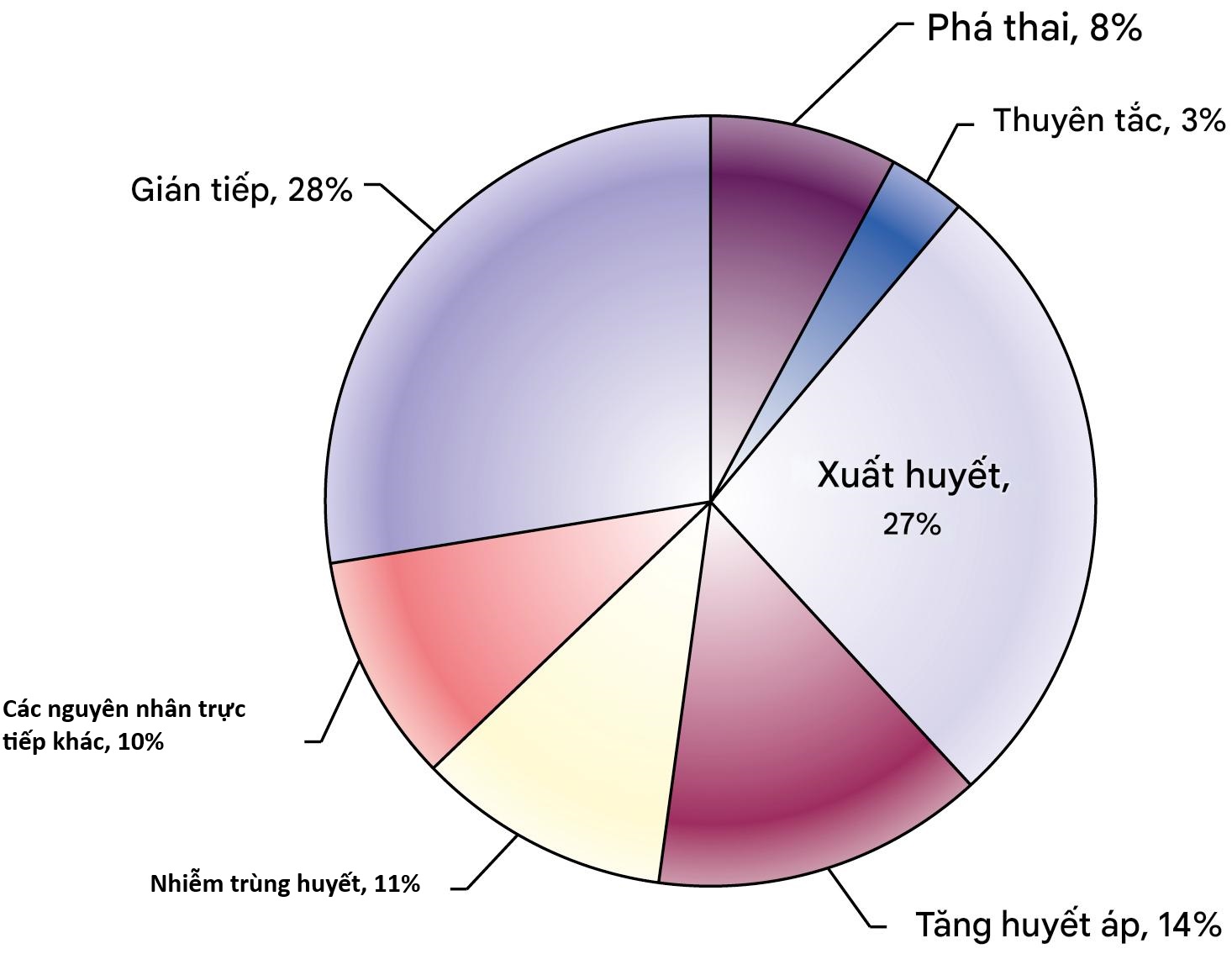
Hình 5.4 Các nguyên nhân tử vong mẹ – bức tranh toàn cầu. (Tái bản với sự cho phép. Từ Xu hướng tử vong mẹ: 1990 đến 2015: ước tính của WHO, UNICEF, UNFPA, Nhóm Ngân hàng Thế giới và Ban Dân số Liên Hợp Quốc, 2015.)
Tại Vương quốc Anh, Điều tra Kín về Tử vong Mẹ đã công bố các báo cáo ba năm một lần kể từ khi được giới thiệu tại Anh và xứ Wales vào năm 1952 và đã đại diện cho một tiêu chuẩn vàng quốc tế về điều tra chi tiết và cải thiện chăm sóc thai sản trong hơn 60 năm. Kể từ năm 2012, MBRRACE-UK đã công bố các Điều tra Kín về Tử vong và Bệnh tật Mẹ từ Vương quốc Anh và Ireland với tiêu đề Cứu sống, Cải thiện Chăm sóc cho Bà mẹ. Trong báo cáo thường niên thứ tư được công bố vào tháng 12 năm 2017, dữ liệu giám sát về tử vong mẹ từ năm 2013 đến 2015 đã được công bố. Tại Úc, dữ liệu tương tự về tử vong mẹ được báo cáo 3 năm một lần bởi AIHW. Báo cáo mới nhất được công bố vào năm 2017, bao gồm giai đoạn 2012-2014.
Tại Vương quốc Anh, 240 phụ nữ đã tử vong trong giai đoạn 2013-2015 trong hoặc trong vòng 42 ngày sau khi kết thúc thai kỳ. Cái chết của 38 phụ nữ được phân loại là trùng hợp. Do đó, trong giai đoạn ba năm này, 202 phụ nữ đã tử vong do các nguyên nhân trực tiếp và gián tiếp trong số 2.305.920 ca sinh, tỷ suất tử vong mẹ là 8,76 trên 100.000 ca sinh. Con số này tương đương với tỷ suất 8,54 trên 100.000 ca sinh trong giai đoạn 2012-2014.
Đã có sự giảm 37% tổng thể về tỷ suất tử vong mẹ trong khoảng thời gian từ 2003-2005 đến 2013-2015. Tỷ suất tử vong mẹ trực tiếp đã giảm 44% kể từ năm 2003-2005, và đã có sự giảm 31% về tỷ suất tử vong mẹ gián tiếp. Tỷ suất tử vong tổng thể và tử vong mẹ trực tiếp trong giai đoạn ba năm 2013-2015 không khác biệt đáng kể so với tỷ suất trong giai đoạn 2010-2012. Tuy nhiên, tỷ suất tử vong mẹ gián tiếp thấp hơn đáng kể trong giai đoạn 2013-2015 so với 2010-2012 (Hình 5.5).
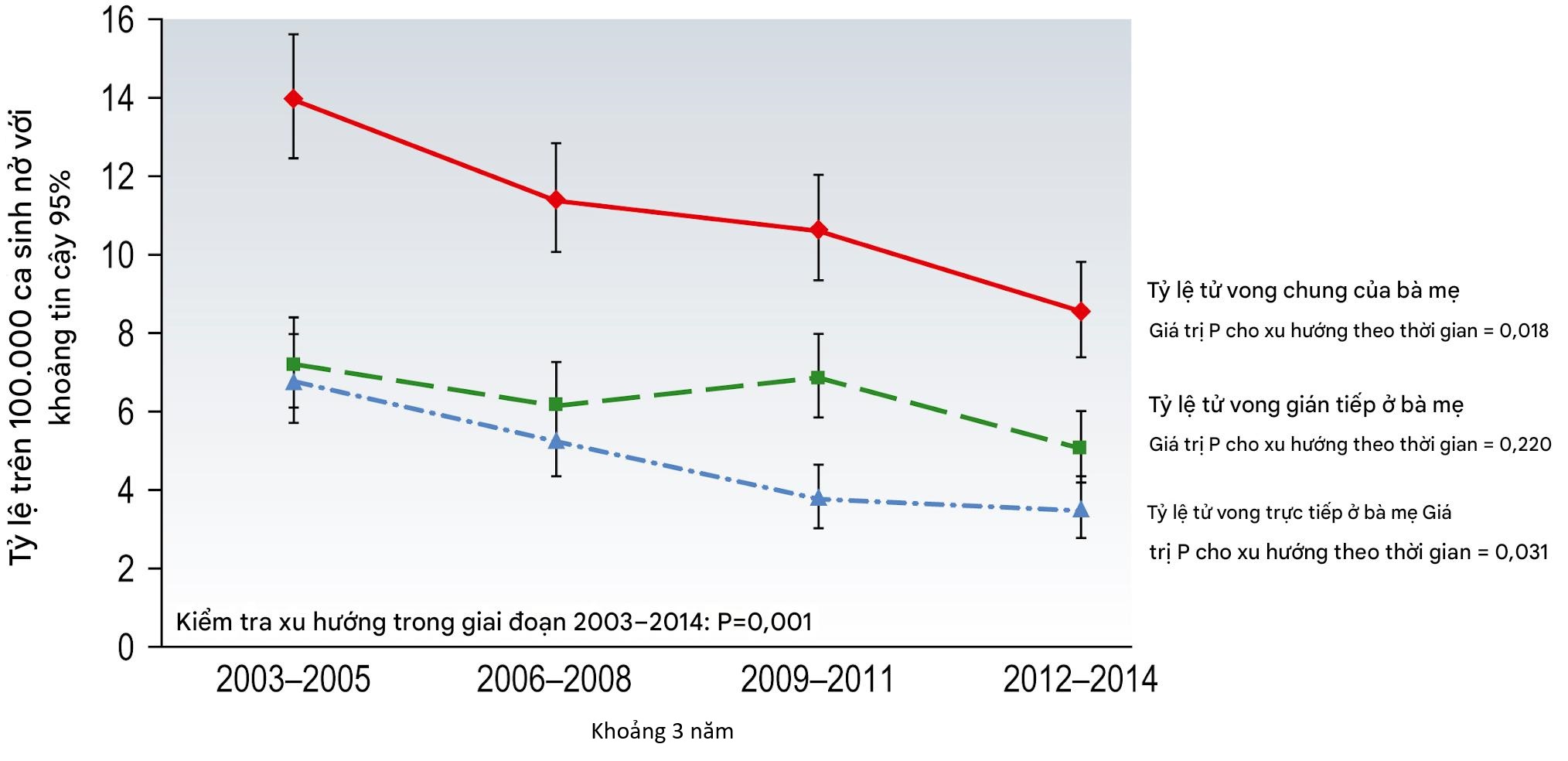
Hình 5.5 Tỷ suất tử vong mẹ trực tiếp và gián tiếp trên 100.000 ca sinh, Vương quốc Anh 2003-2014 (sử dụng ICD-MM). (Tái bản với sự cho phép. Từ MBRRACE-UK. Cứu sống, Cải thiện Chăm sóc cho Bà mẹ – Những bài học kinh nghiệm để thông tin cho chăm sóc thai sản từ các Điều tra Kín về Tử vong và Bệnh tật Mẹ của Vương quốc Anh và Ireland 2013-15. Oxford: National Perinatal Epidemiology Unit, University of Oxford 2017.)
Các nguyên nhân chính gây tử vong mẹ ở Vương quốc Anh
Năm nguyên nhân trực tiếp chính gây tử vong mẹ ở Vương quốc Anh (2013-2015), theo thứ tự quan trọng, như sau:
- Huyết khối và thuyên tắc huyết khối
- Băng huyết
- Nguyên nhân tâm thần – tự tử
- Nhiễm trùng liên quan đến thai kỳ – nhiễm trùng huyết
- Thuyên tắc ối
Số ca tử vong mẹ gián tiếp phần lớn không thay đổi so với giai đoạn ba năm trước. Ba nguyên nhân gián tiếp phổ biến nhất gây tử vong mẹ trong năm sau sinh là bệnh tim, các nguyên nhân gián tiếp khác và các tình trạng thần kinh. Nhiều phụ nữ bị bệnh tim có các yếu tố nguy cơ liên quan đến lối sống như béo phì, hút thuốc và tuổi mẹ.
Tình hình tại Úc
Các xu hướng tương tự đã xảy ra ở Úc, với sự sụt giảm MMR từ 8,4 trên 100.000 phụ nữ sinh con trong giai đoạn 2003-2005 xuống còn 6,8 trong giai đoạn 2012-2014. MMR ở phụ nữ bản địa (18,7 trên 100.000 phụ nữ sinh con) vẫn cao hơn ba lần so với dân số không phải là người bản địa (6,3 trên 100.000).
Tại Úc (2012-2014), các ca tử vong mẹ trực tiếp thường xuyên nhất là do thuyên tắc huyết khối phổi, băng huyết sản khoa và các rối loạn tăng huyết áp. Băng huyết không do sản khoa và bệnh tim mạch là những nhóm nguyên nhân tử vong mẹ gián tiếp phổ biến nhất. Kể từ năm 2000, phụ nữ thổ dân và dân đảo eo biển Torres có nguy cơ tử vong liên quan đến thai kỳ cao hơn đáng kể so với các phụ nữ Úc khác do các nguyên nhân tim mạch, tự tử, rối loạn tăng huyết áp, băng huyết sản khoa, nhiễm trùng huyết và trong giai đoạn đầu thai kỳ.
TÓM TẮT Ý CHÍNH
Tử vong chu sinh
Nguyên nhân (MBRRACE-UK 2015)
Tử vong mẹ
Các nguyên nhân trực tiếp phổ biến nhất gây tử vong ở Anh
Các nguyên nhân gián tiếp phổ biến nhất ở Anh
|
Bảng chú giải thuật ngữ Y học Anh-Việt
| STT |
Thuật ngữ tiếng Anh |
Phiên âm IPA |
Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Perinatal mortality | /ˌpɛrɪˈneɪtəl mɔːˈtæləti/ | Tử vong chu sinh |
| 2 | Maternal mortality | /məˈtɜːnəl mɔːˈtæləti/ | Tử vong mẹ |
| 3 | Obstetric care | /əbˈstɛtrɪk kɛə/ | Chăm sóc sản khoa |
| 4 | Neonatal care | /ˌniːəʊˈneɪtəl kɛə/ | Chăm sóc sơ sinh |
| 5 | Paediatric care | /ˌpiːdiˈætrɪk kɛə/ | Chăm sóc nhi khoa |
| 6 | Surveillance | /səˈveɪləns/ | Giám sát |
| 7 | Prevention strategies | /prɪˈvɛnʃən ˈstrætədʒiz/ | Chiến lược phòng ngừa |
| 8 | Clinicians | /klɪˈnɪʃənz/ | Bác sĩ lâm sàng |
| 9 | World Health Organization (WHO) | /wɜːld hɛlθ ˌɔːɡənaɪˈzeɪʃən/ | Tổ chức Y tế Thế giới |
| 10 | Viability | /ˌvaɪəˈbɪləti/ | Khả năng sống |
| 11 | International Classification of Diseases (ICD-10) | /ˌɪntəˈnæʃənəl ˌklæsɪfɪˈkeɪʃən əv dɪˈziːzɪz/ | Bảng phân loại bệnh tật quốc tế |
| 12 | Live birth | /laɪv bɜːθ/ | Trẻ đẻ sống |
| 13 | Product of conception | /ˈprɒdʌkt əv kənˈsɛpʃən/ | Sản phẩm của thụ thai |
| 14 | Umbilical cord | /ʌmˈbɪlɪkəl kɔːd/ | Dây rốn |
| 15 | Placenta | /pləˈsɛntə/ | Bánh nhau, nhau thai |
| 16 | Stillbirth | /ˈstɪlbɜːθ/ | Thai chết lưu |
| 17 | Fetal death | /ˈfiːtəl dɛθ/ | Thai chết |
| 18 | Fetus | /ˈfiːtəs/ | Thai nhi |
| 19 | Gestation | /dʒɛˈsteɪʃən/ | Tuổi thai, thai kỳ |
| 20 | Birth weight | /bɜːθ weɪt/ | Cân nặng lúc sinh |
| 21 | Late fetal death | /leɪt ˈfiːtəl dɛθ/ | Thai chết muộn |
| 22 | Early fetal death | /ˈɜːli ˈfiːtəl dɛθ/ | Thai chết sớm |
| 23 | Miscarriage | /ˈmɪsˌkærɪdʒ/ | Sẩy thai |
| 24 | Pregnancy loss | /ˈprɛɡnənsi lɒs/ | Mất thai |
| 25 | Perinatal period | /ˌpɛrɪˈneɪtəl ˈpɪəriəd/ | Giai đoạn chu sinh |
| 26 | Neonatal period | /ˌniːəʊˈneɪtəl ˈpɪəriəd/ | Giai đoạn sơ sinh |
| 27 | Neonatal deaths | /ˌniːəʊˈneɪtəl dɛθs/ | Tử vong sơ sinh |
| 28 | Early neonatal deaths | /ˈɜːli ˌniːəʊˈneɪtəl dɛθs/ | Tử vong sơ sinh sớm |
| 29 | Late neonatal deaths | /leɪt ˌniːəʊˈneɪtəl dɛθs/ | Tử vong sơ sinh muộn |
| 30 | Gestational age | /dʒɛˈsteɪʃənəl eɪdʒ/ | Tuổi thai |
| 31 | Antepartum stillbirth | /ˌæntiˈpɑːtəm ˈstɪlbɜːθ/ | Thai chết lưu trước chuyển dạ |
| 32 | Onset of care in labour | /ˈɒnsɛt əv kɛər ɪn ˈleɪbə/ | Bắt đầu chăm sóc trong chuyển dạ |
| 33 | Intrapartum stillbirth | /ˌɪntrəˈpɑːtəm ˈstɪlbɜːθ/ | Thai chết lưu trong chuyển dạ |
| 34 | Perinatal death | /ˌpɛrɪˈneɪtəl dɛθ/ | Tử vong chu sinh |
| 35 | Stillbirth rate (SBR) | /ˈstɪlbɜːθ reɪt/ | Tỷ suất thai chết lưu |
| 36 | Neonatal mortality rate (NMR) | /ˌniːəʊˈneɪtəl mɔːˈtæləti reɪt/ | Tỷ suất tử vong sơ sinh |
| 37 | Perinatal mortality rate (PNMR) | /ˌpɛrɪˈneɪtəl mɔːˈtæləti reɪt/ | Tỷ suất tử vong chu sinh |
| 38 | United Nations (UN) | /juːˈnaɪtɪd ˈneɪʃənz/ | Liên Hợp Quốc |
| 39 | Millennium Development Goals (MDGs) | /mɪˈlɛniəm dɪˈvɛləpmənt ɡəʊlz/ | Mục tiêu Phát triển Thiên niên kỷ |
| 40 | Maternal mortality ratio (MMR) | /məˈtɜːnəl mɔːˈtæləti ˈreɪʃiəʊ/ | Tỷ số tử vong mẹ |
| 41 | Reproductive health | /ˌriːprəˈdʌktɪv hɛlθ/ | Sức khỏe sinh sản |
| 42 | Annual reduction rate (ARR) | /ˈænjuəl rɪˈdʌkʃən reɪt/ | Tỷ lệ giảm hàng năm |
| 43 | Puerperium | /ˌpjuːəˈpɪəriəm/ | Thời kỳ hậu sản |
| 44 | Termination of pregnancy | /ˌtɜːmɪˈneɪʃən əv ˈprɛɡnənsi/ | Chấm dứt thai kỳ |
| 45 | Low- and middle-income countries | /ləʊ ænd ˈmɪdəlˈɪnkʌm ˈkʌntriz/ | Các nước thu nhập thấp và trung bình |
| 46 | Conflict and emergency areas | /ˈkɒnflɪkt ænd ɪˈmɜːdʒənsi ˈɛəriəz/ | Khu vực xung đột và khẩn cấp |
| 47 | Sub-Saharan Africa | /sʌb səˈhɑːrən ˈæfrɪkə/ | Châu Phi cận Sahara |
| 48 | Skilled health professional | /skɪld hɛlθ prəˈfɛʃənəl/ | Nhân viên y tế có tay nghề |
| 49 | Every Newborn Action Plan (ENAP) | /ˈɛvri ˈnjuːbɔːn ˈækʃən plæn/ | Kế hoạch Hành động Mỗi trẻ sơ sinh |
| 50 | World Health Assembly | /wɜːld hɛlθ əˈsɛmbli/ | Hội đồng Y tế Thế giới |
| 51 | Core indicators | /kɔːr ˈɪndɪkeɪtəz/ | Chỉ số cốt lõi |
| 52 | MBRRACE-UK | /ɛm-bi-ɑː-ɑː-eɪ-si-iː juː-keɪ/ | MBRRACE-UK (Tổ chức giám sát tử vong mẹ và chu sinh tại Anh) |
| 53 | Perinatal and Maternal Mortality Review Committee | /ˌpɛrɪˈneɪtəl ænd məˈtɜːnəl mɔːˈtæləti rɪˈvjuː kəˈmɪti/ | Ủy ban Đánh giá Tử vong Chu sinh và Tử vong Mẹ |
| 54 | Australian Institute of Health and Welfare (AIHW) | /ɒˈstreɪliən ˈɪnstɪtjuːt əv hɛlθ ænd ˈwɛlfɛə/ | Viện Sức khỏe và Phúc lợi Úc |
| 55 | Socio-demographic characteristics | /ˌsəʊsiəʊ ˌdɛməˈɡræfɪk ˌkærɪktəˈrɪstɪks/ | Đặc điểm nhân khẩu xã hội |
| 56 | Deprivation | /ˌdɛprɪˈveɪʃən/ | Tình trạng thiếu thốn |
| 57 | Remoteness | /rɪˈməʊtnəs/ | Sự xa xôi, hẻo lánh |
| 58 | Ethnicity | /ɛθˈnɪsəti/ | Dân tộc |
| 59 | Obesity | /əʊˈbiːsəti/ | Béo phì |
| 60 | Indigenous populations | /ɪnˈdɪdʒɪnəs ˌpɒpjʊˈleɪʃənz/ | Dân số bản địa |
| 61 | Aboriginal and Torres Strait Islander | /ˌæbəˈrɪdʒənəl ænd ˈtɒrɪs streɪt ˈaɪləndə/ | Thổ dân và dân đảo eo biển Torres |
| 62 | Teenage mothers | /ˈtiːneɪdʒ ˈmʌðəz/ | Bà mẹ vị thành niên |
| 63 | Childbearing | /ˈtʃaɪldˌbɛərɪŋ/ | Việc sinh con |
| 64 | Socioeconomic status | /ˌsəʊsiəʊ ˌiːkəˈnɒmɪk ˈsteɪtəs/ | Tình trạng kinh tế xã hội |
| 65 | Quintile | /ˈkwɪntaɪl/ | Phân vị (ngũ phân vị) |
| 66 | Postcodes | /ˈpəʊstkəʊdz/ | Mã bưu chính |
| 67 | Black British ethnic group | /blæk ˈbrɪtɪʃ ˈɛθnɪk ɡruːp/ | Nhóm dân tộc Anh da đen |
| 68 | Independent risk factor | /ˌɪndɪˈpɛndənt rɪsk ˈfæktə/ | Yếu tố nguy cơ độc lập |
| 69 | National Institute for Health and Care Excellence (NICE) | /ˈnæʃənəl ˈɪnstɪtjuːt fə hɛlθ ænd kɛər ˈɛksələns/ | Viện Quốc gia về Sức khỏe và Chăm sóc Xuất sắc |
| 70 | Carbon monoxide (CO) monitoring | /ˈkɑːbən məˈnɒksaɪd ˈmɒnɪtərɪŋ/ | Theo dõi carbon monoxide (CO) |
| 71 | Stillbirth Care Bundle | /ˈstɪlbɜːθ kɛə ˈbʌndl/ | Gói Chăm sóc Thai chết lưu |
| 72 | National Health Service (NHS) | /ˈnæʃənəl hɛlθ ˈsɜːvɪs/ | Dịch vụ Y tế Quốc gia (Anh) |
| 73 | Body mass index (BMI) | /ˈbɒdi mæs ˈɪndɛks/ | Chỉ số khối cơ thể |
| 74 | Parity | /ˈpærəti/ | Số lần sinh |
| 75 | Early booking | /ˈɜːli ˈbʊkɪŋ/ | Đăng ký khám thai sớm |
| 76 | Presentation at birth | /ˌprɛzɛnˈteɪʃən æt bɜːθ/ | Ngôi thai lúc sinh |
| 77 | Mode of delivery | /məʊd əv dɪˈlɪvəri/ | Phương thức sinh |
| 78 | Past obstetric history | /pɑːst əbˈstɛtrɪk ˈhɪstəri/ | Tiền sử sản khoa |
| 79 | Pre-term birth | /priː tɜːm bɜːθ/ | Sinh non |
| 80 | Mid-trimester loss | /mɪd traɪˈmɛstə lɒs/ | Mất thai ở tam cá nguyệt thứ hai |
| 81 | Recurrent miscarriage | /rɪˈkʌrənt ˈmɪsˌkærɪdʒ/ | Sẩy thai tái phát |
| 82 | Pre-eclampsia | /ˌpriːɪˈklæmpsiə/ | Tiền sản giật |
| 83 | Antecedents | /ˌæntɪˈsiːdənts/ | Tiền đề, yếu tố đi trước |
| 84 | Wigglesworth classification | /ˈwɪɡəlzˌwɜːθ ˌklæsɪfɪˈkeɪʃən/ | Phân loại Wigglesworth |
| 85 | Aberdeen (Obstetric) classification | /ˌæbəˈdiːn (əbˈstɛtrɪk) ˌklæsɪfɪˈkeɪʃən/ | Phân loại Aberdeen (Sản khoa) |
| 86 | Unexplained causes | /ˌʌnɪkˈspleɪnd ˈkɔːzɪz/ | Nguyên nhân không giải thích được |
| 87 | Perinatal Society of Australia and New Zealand (PSANZ) | /ˌpɛrɪˈneɪtəl səˈsaɪəti əv ɒˈstreɪliə ænd njuː ˈziːlənd/ | Hiệp hội Chu sinh Úc và New Zealand |
| 88 | Perinatal Death Classification (PDC) | /ˌpɛrɪˈneɪtəl dɛθ ˌklæsɪfɪˈkeɪʃən/ | Phân loại Tử vong Chu sinh |
| 89 | Neonatal Death Classification (NDC) | /ˌniːəʊˈneɪtəl dɛθ ˌklæsɪfɪˈkeɪʃən/ | Phân loại Tử vong Sơ sinh |
| 90 | Congenital abnormalities | /kənˈdʒɛnɪtəl ˌæbnɔːˈmælətiz/ | Bất thường bẩm sinh |
| 91 | Spontaneous pre-term birth | /spɒnˈteɪniəs priː tɜːm bɜːθ/ | Sinh non tự phát |
| 92 | Cause of Death & Associated Conditions (CODAC) | /kɔːz əv dɛθ ænd əˈsəʊʃieɪtɪd kənˈdɪʃənz/ | Nguyên nhân Tử vong & Các Tình trạng Liên quan |
| 93 | Hierarchical tree | /ˌhaɪəˈrɑːkɪkəl triː/ | Cây phân cấp |
| 94 | Placental causes | /pləˈsɛntəl ˈkɔːzɪz/ | Nguyên nhân do bánh nhau |
| 95 | Growth restricted | /ɡrəʊθ rɪˈstrɪktɪd/ | Hạn chế tăng trưởng |
| 96 | Childbirth complications | /ˈtʃaɪldbɜːθ ˌkɒmplɪˈkeɪʃənz/ | Biến chứng khi sinh |
| 97 | Post-term pregnancy | /pəʊst tɜːm ˈprɛɡnənsi/ | Thai già tháng |
| 88 | Maternal infections | /məˈtɜːnəl ɪnˈfɛkʃənz/ | Nhiễm trùng của mẹ |
| 99 | Malaria | /məˈlɛəriə/ | Sốt rét |
| 100 | Syphilis | /ˈsɪfəlɪs/ | Giang mai |
| 101 | HIV | /eɪtʃ aɪ viː/ | HIV |
| 102 | Maternal disorders | /məˈtɜːnəl dɪsˈɔːdəz/ | Rối loạn của mẹ |
| 103 | Hypertension | /ˌhaɪpəˈtɛnʃən/ | Tăng huyết áp |
| 104 | Diabetes | /ˌdaɪəˈbiːtiːz/ | Tiểu đường |
| 105 | Fetal growth restriction | /ˈfiːtəl ɡrəʊθ rɪˈstrɪkʃən/ | Thai chậm tăng trưởng trong tử cung |
| 106 | Decreased fetal movement (DFM) | /dɪˈkriːst ˈfiːtəl ˈmuːvmənt/ | Giảm cử động của thai |
| 107 | Adverse perinatal outcomes | /ˈædvɜːs ˌpɛrɪˈneɪtəl ˈaʊtkʌmz/ | Kết cục chu sinh bất lợi |
| 108 | Intrapartum | /ˌɪntrəˈpɑːtəm/ | Trong chuyển dạ |
| 109 | Birth attendants | /bɜːθ əˈtɛndənts/ | Nhân viên đỡ đẻ |
| 110 | Midwife | /ˈmɪdwaɪf/ | Nữ hộ sinh |
| 111 | Sepsis/pneumonia | /ˈsɛpsɪs/ /njuːˈməʊniə/ | Nhiễm trùng huyết/viêm phổi |
| 112 | Tetanus | /ˈtɛtənəs/ | Uốn ván |
| 113 | Diarrhoea | /ˌdaɪəˈrɪə/ | Tiêu chảy |
| 114 | Birth asphyxia | /bɜːθ əsˈfɪksiə/ | Ngạt khi sinh |
| 115 | Extreme prematurity | /ɪkˈstriːm ˌpriːməˈtjʊərəti/ | Sinh cực non |
| 116 | Neurological conditions | /ˌnjʊərəˈlɒdʒɪkəl kənˈdɪʃənz/ | Tình trạng thần kinh |
| 117 | Cardio-respiratory conditions | /ˈkɑːdiəʊ rɪˈspɪrətəri kənˈdɪʃənz/ | Tình trạng tim-hô hấp |
| 118 | Low birth weight | /ləʊ bɜːθ weɪt/ | Cân nặng lúc sinh thấp |
| 119 | Disparities | /dɪˈspærətiz/ | Sự chênh lệch, bất bình đẳng |
| 120 | High coverage | /haɪ ˈkʌvərɪdʒ/ | Độ bao phủ cao |
| 121 | Quality of care | /ˈkwɒləti əv kɛə/ | Chất lượng chăm sóc |
| 122 | Quadruple return on investment | /kwɒdˈruːpəl rɪˈtɜːn ɒn ɪnˈvɛstmənt/ | Lợi tức đầu tư gấp bốn lần |
| 123 | Disability | /ˌdɪsəˈbɪləti/ | Tàn tật |
| 124 | Child development | /tʃaɪld dɪˈvɛləpmənt/ | Sự phát triển của trẻ |
| 125 | Antenatal care | /ˌæntiˈneɪtəl kɛə/ | Chăm sóc trước sinh |
| 126 | Family planning | /ˈfæməli ˈplænɪŋ/ | Kế hoạch hóa gia đình |
| 127 | Fetal wellbeing | /ˈfiːtəl ˌwɛlˈbiːɪŋ/ | Sức khỏe thai nhi |
| 128 | Direct obstetric deaths | /dɪˈrɛkt əbˈstɛtrɪk dɛθs/ | Tử vong sản khoa trực tiếp |
| 129 | Obstetric complications | /əbˈstɛtrɪk ˌkɒmplɪˈkeɪʃənz/ | Biến chứng sản khoa |
| 130 | Interventions | /ˌɪntəˈvɛnʃənz/ | Can thiệp |
| 131 | Omissions | /əʊˈmɪʃənz/ | Thiếu sót |
| 132 | Incorrect treatment | /ˌɪnkəˈrɛkt ˈtriːtmənt/ | Điều trị không đúng |
| 133 | Indirect obstetric deaths | /ˌɪndɪˈrɛkt əbˈstɛtrɪk dɛθs/ | Tử vong sản khoa gián tiếp |
| 134 | Pre-existing disease | /priː ɪɡˈzɪstɪŋ dɪˈziːz/ | Bệnh có từ trước |
| 135 | Physiological effects | /ˌfɪziəˈlɒdʒɪkəl ɪˈfɛkts/ | Tác động sinh lý |
| 136 | Late maternal death | /leɪt məˈtɜːnəl dɛθ/ | Tử vong mẹ muộn |
| 137 | Coincidental (fortuitous) | /kəʊˌɪnsɪˈdɛntəl (fɔːˈtjuːɪtəs)/ | Trùng hợp (ngẫu nhiên) |
| 138 | ICD-Maternal Mortality (ICD-MM) | /aɪ siː diː məˈtɜːnəl mɔːˈtæləti/ | ICD-Tử vong mẹ |
| 139 | Civil registration systems | /ˈsɪvəl ˌrɛdʒɪˈstreɪʃən ˈsɪstəmz/ | Hệ thống đăng ký hộ tịch |
| 140 | Surveys | /ˈsɜːveɪz/ | Các cuộc điều tra |
| 141 | Censuses | /ˈsɛnsəsɪz/ | Tổng điều tra |
| 142 | Specialized studies | /ˈspɛʃəlaɪzd ˈstʌdiz/ | Nghiên cứu chuyên biệt |
| 143 | Underreporting | /ˌʌndərɪˈpɔːtɪŋ/ | Báo cáo thiếu |
| 144 | Data accuracy | /ˈdeɪtə ˈækjərəsi/ | Độ chính xác của dữ liệu |
| 145 | Standardized direct measures | /ˈstændədaɪzd dɪˈrɛkt ˈmɛʒəz/ | Thước đo trực tiếp được tiêu chuẩn hóa |
| 146 | Maternal Mortality Estimation Inter-Agency Group (MMEIG) | /məˈtɜːnəl mɔːˈtæləti ˌɛstɪˈmeɪʃən ˌɪntərˈeɪdʒənsi ɡruːp/ | Nhóm Liên cơ quan Ước tính Tử vong Mẹ |
| 147 | Non-governmental organizations | /nɒn ˌɡʌvənˈmɛntəl ˌɔːɡənaɪˈzeɪʃənz/ | Tổ chức phi chính phủ |
| 148 | Denominator data | /dɪˈnɒmɪneɪtə ˈdeɪtə/ | Dữ liệu mẫu số |
| 149 | Maternities | /məˈtɜːnətiz/ | Ca sinh (bao gồm cả trẻ đẻ sống và thai chết lưu) |
| 150 | Millennium Summit | /mɪˈlɛniəm ˈsʌmɪt/ | Hội nghị Thượng đỉnh Thiên niên kỷ |
| 151 | Universal access | /ˌjuːnɪˈvɜːsəl ˈæksɛs/ | Tiếp cận phổ cập |
| 152 | United Nations Children’s Fund (UNICEF) | /juːˈnaɪtɪd ˈneɪʃənz ˈtʃɪldrənz fʌnd/ | Quỹ Nhi đồng Liên Hợp Quốc |
| 153 | United Nations Population Fund (UNFPA) | /juːˈnaɪtɪd ˈneɪʃənz ˌpɒpjʊˈleɪʃən fʌnd/ | Quỹ Dân số Liên Hợp Quốc |
| 154 | World Bank Group | /wɜːld bæŋk ɡruːp/ | Nhóm Ngân hàng Thế giới |
| 155 | United Nations Population Division (UNPD) | /juːˈnaɪtɪd ˈneɪʃənz ˌpɒpjʊˈleɪʃən dɪˈvɪʒən/ | Ban Dân số Liên Hợp Quốc |
| 156 | Southern Asia | /ˈsʌðən ˈeɪʒə/ | Nam Á |
| 157 | Lifetime risk | /ˈlaɪftaɪm rɪsk/ | Nguy cơ trong đời |
| 158 | High-income countries | /haɪ ˈɪnkʌm ˈkʌntriz/ | Nước có thu nhập cao |
| 159 | Low-income countries | /ləʊ ˈɪnkʌm ˈkʌntriz/ | Nước có thu nhập thấp |
| 160 | Haemorrhage | /ˈhɛmərɪdʒ/ | Băng huyết, xuất huyết |
| 161 | Hypertensive disorders | /ˌhaɪpəˈtɛnsɪv dɪsˈɔːdəz/ | Rối loạn tăng huyết áp |
| 162 | Unsafe abortion | /ʌnˈseɪf əˈbɔːʃən/ | Phá thai không an toàn |
| 163 | Embolism | /ˈɛmbəlɪzəm/ | Thuyên tắc |
| 164 | Confidential Enquiry into Maternal Deaths | /ˌkɒnfɪˈdɛnʃəl ɪnˈkwaɪəri ɪntuː məˈtɜːnəl dɛθs/ | Điều tra Kín về Tử vong Mẹ |
| 165 | Triennial reports | /traɪˈɛniəl rɪˈpɔːts/ | Báo cáo ba năm một lần |
| 166 | Gold standard | /ɡəʊld ˈstændəd/ | Tiêu chuẩn vàng |
| 167 | Maternity care | /məˈtɜːnəti kɛə/ | Chăm sóc thai sản |
| 168 | Morbidity | /mɔːˈbɪdɪti/ | Bệnh tật |
| 169 | Surveillance data | /səˈveɪləns ˈdeɪtə/ | Dữ liệu giám sát |
| 170 | Triennium | /traɪˈɛniəm/ | Giai đoạn ba năm |
| 171 | Thrombosis | /θrɒmˈbəʊsɪs/ | Huyết khối |
| 172 | Thromboembolism | /ˌθrɒmbəʊˈɛmbəlɪzəm/ | Thuyên tắc huyết khối |
| 173 | Psychiatric causes | /ˌsaɪkiˈætrɪk ˈkɔːzɪz/ | Nguyên nhân tâm thần |
| 174 | Suicides | /ˈsuːɪsaɪdz/ | Tự tử |
| 175 | Pregnancy-related infections | /ˈprɛɡnənsi rɪˈleɪtɪd ɪnˈfɛkʃənz/ | Nhiễm trùng liên quan đến thai kỳ |
| 176 | Amniotic fluid embolism | /ˌæmniˈɒtɪk ˈfluːɪd ˈɛmbəlɪzəm/ | Thuyên tắc ối |
| 177 | Cardiac disease | /ˈkɑːdiæk dɪˈziːz/ | Bệnh tim |
| 178 | Lifestyle-related risk factors | /ˈlaɪfstaɪl rɪˈleɪtɪd rɪsk ˈfæktəz/ | Yếu tố nguy cơ liên quan đến lối sống |
| 179 | Pulmonary thromboembolism | /ˈpʌlmənəri ˌθrɒmbəʊˈɛmbəlɪzəm/ | Thuyên tắc huyết khối phổi |
| 180 | Obstetric haemorrhage | /əbˈstɛtrɪk ˈhɛmərɪdʒ/ | Băng huyết sản khoa |
| 181 | Non-obstetric haemorrhage | /nɒn əbˈstɛtrɪk ˈhɛmərɪdʒ/ | Băng huyết không do sản khoa |
| 182 | Cardiovascular disease | /ˌkɑːdiəʊˈvæskjʊlə dɪˈziːz/ | Bệnh tim mạch |
| 183 | Early pregnancy | /ˈɜːli ˈprɛɡnənsi/ | Giai đoạn đầu thai kỳ |
| 184 | Essential information | /ɪˈsɛnʃəl ˌɪnfəˈmeɪʃən/ | Thông tin thiết yếu |
| 185 | Aetiology | /ˌiːtiˈɒlədʒi/ | Nguyên nhân học |
| 186 | Unexplained | /ˌʌnɪkˈspleɪnd/ | Không giải thích được |
| 187 | Congenital anomaly | /kənˈdʒɛnɪtəl əˈnɒməli/ | Dị tật bẩm sinh |
| 188 | Infection | /ɪnˈfɛkʃən/ | Nhiễm trùng |
| 189 | Neonatal causes | /ˌniːəʊˈneɪtəl ˈkɔːzɪz/ | Nguyên nhân sơ sinh |
| 190 | Confidential Enquiry | /ˌkɒnfɪˈdɛnʃəl ɪnˈkwaɪəri/ | Điều tra Kín |
| 191 | Direct deaths | /dɪˈrɛkt dɛθs/ | Tử vong trực tiếp |
| 192 | Indirect deaths | /ˌɪndɪˈrɛkt dɛθs/ | Tử vong gián tiếp |
| 193 | Women giving birth | /ˈwɪmɪn ˈɡɪvɪŋ bɜːθ/ | Phụ nữ sinh con |
| 194 | Commonest causes | /ˈkɒmənɪst ˈkɔːzɪz/ | Nguyên nhân phổ biến nhất |
| 195 | Professional skills | /prəˈfɛʃənəl skɪlz/ | Kỹ năng chuyên nghiệp |
| 196 | Attitudes | /ˈætɪtjuːdz/ | Thái độ |
| 197 | Sociodemographic factors | /ˌsəʊsiəʊˌdɛməˈɡræfɪk ˈfæktəz/ | Yếu tố nhân khẩu xã hội |
| 198 | Nutrition | /njuːˈtrɪʃən/ | Dinh dưỡng |
| 199 | Health services | /hɛlθ ˈsɜːvɪsɪz/ | Dịch vụ y tế |
| 200 | Cultures | /ˈkʌltʃəz/ | Các nền văn hóa |
