[Sách dịch] Sổ tay Bệnh Gan – Handbook of Liver Disease – (C) NXB Elsevier, 2022
Dịch và chú giải: Ths.Bs. Lê Đình Sáng
CHƯƠNG 17: VIÊM ĐƯỜNG MẬT XƠ HÓA NGUYÊN PHÁT
Primary Sclerosing Cholangitis
Christopher L. Bowlus MD
Handbook of Liver Disease, Chapter 17, 233-242
NHỮNG ĐIỂM CHÍNH
|
Tổng quan
- Viêm đường mật xơ hóa nguyên phát (PSC) là một bệnh gan ứ mật mạn tính đặc trưng bởi tình trạng viêm và xơ hóa đường mật trong gan hoặc ngoài gan, hoặc cả hai.
- Sự tiến triển của PSC dẫn đến tổn thương các ống mật và cuối cùng có thể dẫn đến ứ mật, xơ gan mật, và suy chức năng tế bào gan.
- Theo dõi dài hạn bệnh nhân PSC đã cho thấy tần suất cao của ung thư ống mật, túi mật, và đại tràng, có thể liên quan đến tình trạng viêm mạn tính và phơi nhiễm với acid mật.
- Mặc dù nhiều liệu pháp nội khoa, nội soi, và phẫu thuật đã được đánh giá để điều trị PSC, không có liệu pháp nào ngoài ghép gan cho thấy sự cải thiện về tỷ lệ sống còn.
Thuật ngữ và Tiêu chuẩn chẩn đoán
- PSC là một thực thể tự phát của xơ hóa đường mật, được phân biệt với viêm đường mật xơ hóa thứ phát bởi sự vắng mặt của một nguyên nhân rõ ràng (Hộp 17.1).
- Chẩn đoán dựa trên hồ sơ sinh hóa ứ mật, cùng với chụp đường mật bằng cộng hưởng từ (Magnetic resonance cholangiography – MRC), chụp mật tụy ngược dòng qua nội soi (Endoscopic retrograde cholangiography – ERC), hoặc chụp đường mật xuyên gan qua da cho thấy các đoạn hẹp đa ổ và giãn nở từng đoạn trong trường hợp không có nguyên nhân thứ phát gây viêm đường mật xơ hóa. MRC đủ để chẩn đoán trong hầu hết các trường hợp, nhưng ERC có thể được chỉ định trong các trường hợp MRC không đủ chất lượng và nghi ngờ lâm sàng cao về chẩn đoán PSC.
- Sinh thiết gan không được chỉ định trong các trường hợp có hình ảnh chụp đường mật điển hình (Hình 17.1).
- PSC thể ống mật nhỏ (Small duct PSC) đề cập đến những thay đổi mô học phù hợp với PSC nhưng không có bất thường ống mật trên hình ảnh chụp đường mật.
HỘP 17.1 Các nguyên nhân thứ phát của Viêm đường mật xơ hóa
AIDS, Hội chứng suy giảm miễn dịch mắc phải; IgG4, immunoglobulin G4. |
- Thể chồng lấp PSC/viêm gan tự miễn (AIH) có các đặc điểm của cả PSC và AIH và thường ảnh hưởng đến trẻ em và người trẻ tuổi. Trong một số trường hợp, AIH có trước sự phát triển của PSC.
- Viêm đường mật xơ hóa liên quan đến Immunoglobulin G4 (IgG4) là một bệnh liên quan đến viêm tụy tự miễn và là một thực thể riêng biệt với PSC; tuy nhiên, khoảng 10% bệnh nhân PSC có nồng độ IgG4 huyết thanh >1,5 lần giới hạn trên của mức bình thường (xem thêm Chương 24).
Dịch tễ học
- Tỷ lệ mắc mới và tỷ lệ hiện mắc của PSC thay đổi theo địa lý và dường như tương quan với tỷ lệ hiện mắc của IBD.
- Tỷ lệ mắc mới được báo cáo (0,9 đến 1,3 trên 100.000/năm) và tỷ lệ hiện mắc (8,5 đến 14,2 trên 100.000) của PSC là tương tự ở Oslo, Na Uy; xứ Wales; và Quận Olmsted, Minnesota.
- Tỷ lệ hiện mắc của PSC dường như thấp hơn ở Nam Âu, Châu Á và Alaska.
- Tỷ lệ mắc mới của PSC dường như đang tăng lên, nhưng quan sát này có thể phản ánh một sai lệch do phát hiện thứ cấp từ việc tăng cường sử dụng ERC và MRC.
- Tần suất PSC trong các quần thể IBD là 2,4% đến 7,5% và thay đổi theo địa lý.
- Tỷ lệ cao nhất ở Bắc Âu và Bắc Mỹ (75% đến 98%), trong khi tỷ lệ thấp hơn ở Nam Âu và Châu Á (21% đến 44%).
- Tần suất của IBD ở bệnh nhân PSC đang giảm.
Nguyên nhân và Sinh bệnh học
Nguyên nhân của PSC chưa được biết rõ, nhưng các yếu tố di truyền và mắc phải có khả năng liên quan. Mặc dù PSC thường được coi là một rối loạn tự miễn, một số đặc điểm, chẳng hạn như không có sự thiên vị về giới tính nữ, thiếu tự kháng thể đặc hiệu cho bệnh, và đáp ứng kém với glucocorticoid và các liệu pháp ức chế miễn dịch khác, không ủng hộ giả thuyết này. Ngược lại, PSC có nhiều khả năng là một bệnh viêm tương tự như IBD, trong đó các đáp ứng miễn dịch bẩm sinh bất thường đối với các mầm bệnh vi khuẩn được cho là có liên quan.
- Yếu tố di truyền
a. Nguy cơ mắc PSC tăng 100 lần ở những người có quan hệ huyết thống bậc một cho thấy một thành phần di truyền quan trọng.
b. Các nghiên cứu liên kết toàn bộ bộ gen đã chứng minh rằng vùng kháng nguyên bạch cầu người (human leukocyte antigen – HLA) có ảnh hưởng lớn nhất đến nguy cơ PSC.- Khoảng 40% bệnh nhân PSC mang haplotype HLA-B8 DR3, so với 20% dân số không bị ảnh hưởng.
- HLA-B8, nhưng không phải HLA-DR3, có liên quan đến PSC ở người Mỹ gốc Phi trong danh sách chờ ghép gan, cho thấy rằng biến thể gây bệnh gần với gen HLA B hơn.
- Một số, nhưng không phải tất cả, các gen có khuynh hướng gây IBD cũng làm tăng nguy cơ PSC.
- Các gen liên quan đến tín hiệu của acid mật đã được liên kết với nguy cơ PSC và sự tiến triển của bệnh (lần lượt là TGR5 và SXR).
- Cơ chế miễn dịch
a. Sự di chuyển bất thường của tế bào lympho- Các tế bào lympho trong gan của bệnh nhân PSC biểu hiện thụ thể chemokine CCR9 và integrin , là những dấu ấn của tế bào lympho đường ruột.
- CXCL21 và MAdCAM-1 là các phối tử cho CCR9 và integrin và được biểu hiện bất thường trong gan của bệnh nhân PSC.
- Các tế bào này có kiểu hình trí nhớ, cho thấy chúng được tạo ra trong ruột trong quá trình viêm và sau đó lưu thông đến gan, nơi chúng được chiêu mộ bởi các thụ thể chemokine và các phân tử kết dính được biểu hiện trong gan. Điều này có thể giúp giải thích tại sao PSC có thể phát triển sau khi cắt bỏ đại tràng.
b. Kích hoạt các đáp ứng miễn dịch bẩm sinh đối với các mẫu phân tử liên quan đến mầm bệnh (pathogen-associated molecular patterns – PAMPs) của vi khuẩn có khả năng lưu hành từ một biểu mô ruột bị viêm. - PAMPs kích hoạt các đại thực bào, tế bào đuôi gai, và tế bào diệt tự nhiên (natural killer – NK) thông qua các thụ thể nhận dạng mẫu, bao gồm các thụ thể Toll-like (Toll-like receptors – TLRs) và CD14, dẫn đến sự tiết ra các cytokine, mà lần lượt, kích hoạt các tế bào NK (interleukin-12 [IL-12]) và thúc đẩy sự chiêu mộ và kích hoạt của các tế bào lympho.
- IgG chống lại các tế bào biểu mô đường mật (biliary epithelial cells – BECs) đã được phát hiện trong huyết thanh của một số bệnh nhân PSC và gây ra sự biểu hiện của TLR4 và TLR9 trên BEC, dẫn đến sự tiết yếu tố kích thích cụm tế bào bạch cầu hạt-đại thực bào, IL-1β, và IL-8, mà lần lượt, có thể dẫn đến sự chiêu mộ của bạch cầu trung tính, đại thực bào, và tế bào T.
- BECs cũng có thể tiết ra các cytokine gây viêm bằng cách kích hoạt các TLR.
- Mật độc
- Sự vắng mặt của phospholipid trong mật không chỉ dẫn đến độc tính không bị cản trở của acid mật, mà còn làm cho mật bị siêu bão hòa cholesterol, điều này có thể tạo điều kiện cho quá trình oxy hóa các BEC.
- Liệu đây là một tổn thương ban đầu hay một yếu tố thứ cấp dẫn đến sự tiến triển của bệnh vẫn chưa rõ ràng.
Đặc điểm lâm sàng
- Đặc điểm nhân khẩu học
a. Tuổi trung vị tại thời điểm chẩn đoán PSC là 35 đến 40 tuổi, nhưng PSC có thể xảy ra ở trẻ em và người lớn tuổi hơn.
b. Hai phần ba số bệnh nhân là nam giới.- Ở bệnh nhân PSC, 60% đến 80% có IBD, phổ biến nhất là viêm loét đại tràng và ít phổ biến hơn là viêm đại tràng Crohn, với các đặc điểm bao gồm viêm đại tràng lan rộng, không tổn thương trực tràng, viêm hồi tràng do trào ngược, hoặc một quá trình bệnh yên lặng.
- Bệnh nhân nữ thường được chẩn đoán ở độ tuổi lớn hơn và ít có IBD hơn.
c. Mặc dù được mô tả rõ nhất ở người da trắng, PSC xảy ra với tần suất tương tự ở người Mỹ gốc Phi nhưng với tỷ lệ nam giới chiếm ưu thế thấp hơn và tần suất IBD thấp hơn.
- Các triệu chứng và dấu hiệu của PSC tại thời điểm trình bày rất đa dạng, như được nêu trong Bảng 17.1.
- Bảng 17.2 và Bảng 17.3 cho thấy tần suất của các kết quả xét nghiệm sinh hóa bất thường và các tự kháng thể, tương ứng, tại thời điểm chẩn đoán.
- Các đặc điểm mô học gan của PSC không đặc hiệu nhưng thường bao gồm xơ hóa quanh ống mật, viêm, và tăng sinh ống mật xen kẽ với tắc nghẽn và giảm ống mật. Do tính chất loang lổ của PSC, các mẫu sinh thiết gan thường thiếu các đặc điểm chẩn đoán.
- Các đặc điểm X-quang thường thấy nhất trong PSC bao gồm:
- Các đoạn hẹp hình nhẫn đa ổ phân bố lan tỏa với các đoạn xen kẽ của các ống mật bình thường hoặc hơi giãn.
- Các đoạn hẹp ngắn, dạng dải.
- Các túi thừa giống như túi thừa.
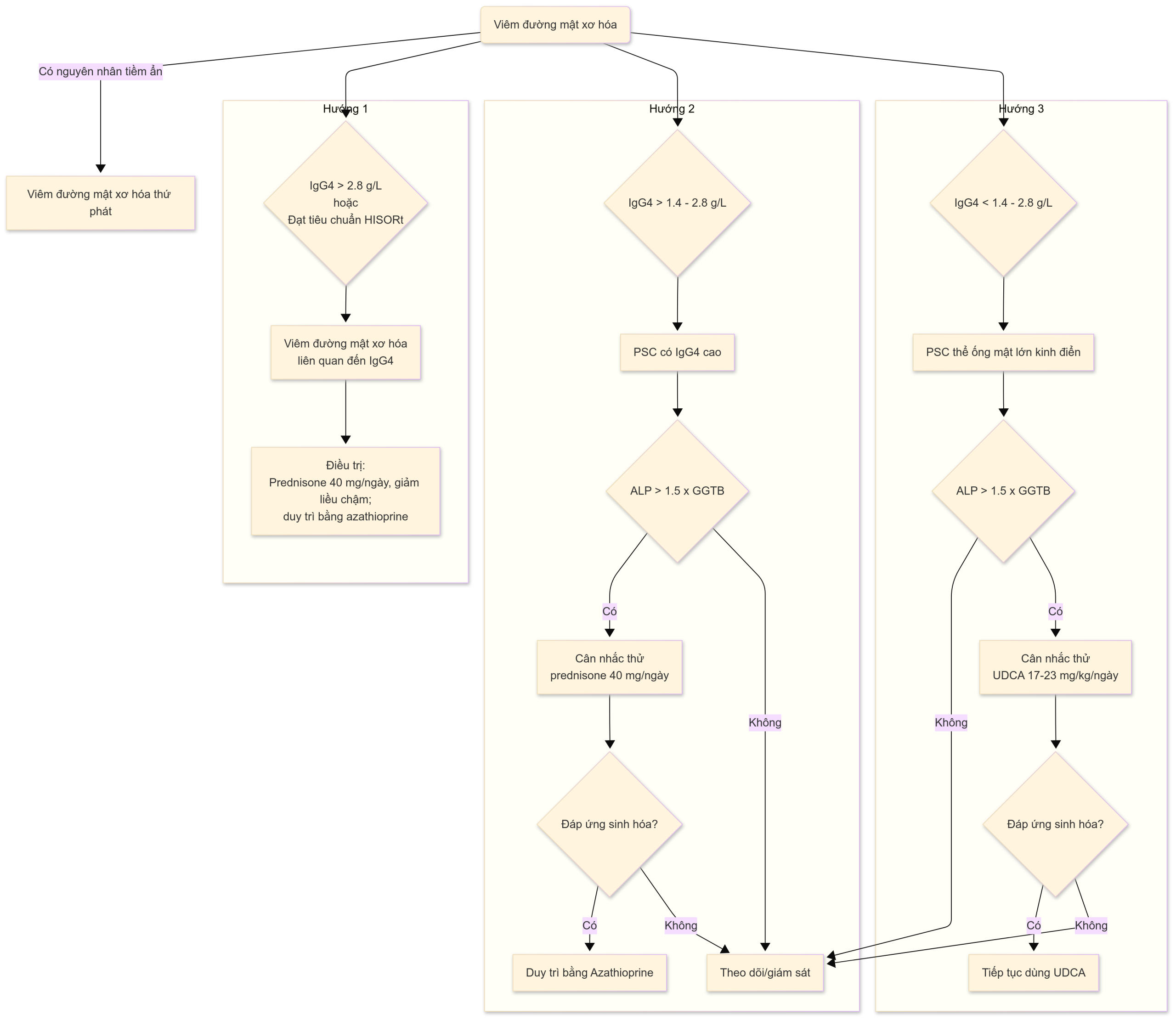
Hình 17.1 Thuật toán đánh giá và quản lý bệnh nhân có kết quả xét nghiệm sinh hóa gan ứ mật, siêu âm không chẩn đoán được, và kháng thể kháng ty thể (AMA) âm tính. Lưu đồ đánh giá và quản lý bệnh nhân có kết quả xét nghiệm sinh hóa gan ứ mật, siêu âm không chẩn đoán được và kháng thể kháng ty thể (AMA) âm tính. Chụp đường mật cộng hưởng từ (MRC) chất lượng tốt có độ đặc hiệu lớn hơn 95%. Mặc dù độ nhạy của MRC cao (khoảng 85%), nên tiến hành chụp mật tụy ngược dòng qua nội soi (ERC) nếu chất lượng của MRC kém hoặc nếu chỉ số nghi ngờ cao, như ở những bệnh nhân bị bệnh viêm ruột (IBD). ALP, Alkaline phosphatase (phosphatase kiềm); GGTB, Giới hạn trên của mức bình thường; HISORt, mô học, hình ảnh học, huyết thanh học, sự tham gia của cơ quan khác, và đáp ứng với điều trị; IgG4, immunoglobulin G4; PSC, viêm đường mật xơ hóa nguyên phát; UDCA, ursodeoxycholic acid.
Bảng 17.1 Các triệu chứng và dấu hiệu của Viêm đường mật xơ hóa nguyên phát tại thời điểm chẩn đoán
| Tần suất (%) | |
|---|---|
| Triệu chứng | |
| Mệt mỏi | 75 |
| Sụt cân | 40 |
| Đau bụng | 37 |
| Ngứa | 30-70 |
| Vàng da | 30-65 |
| Sốt | 17-35 |
| Chảy máu do vỡ giãn tĩnh mạch | 4-15 |
| Cổ trướng | 4-5 |
| Không có triệu chứng | 44 |
| Dấu hiệu | |
| Gan to | 34-62 |
| Vàng da | 30-65 |
| Tăng sắc tố da | 25 |
| Lách to | 20-30 |
| U vàng (Xanthomata) | 4 |
Bảng 17.2 Kết quả xét nghiệm sinh hóa gan trong Viêm đường mật xơ hóa nguyên phát tại thời điểm chẩn đoán
| Xét nghiệm | Kết quả bất thường (%) |
|---|---|
| Alkaline phosphatase huyết thanh | 91-99 |
| Aminotransferase huyết thanh | 95 |
| Bilirubin huyết thanh | 41-65 |
| Tăng gammaglobulin máu | 30 |
| Albumin huyết thanh | 20 |
| Thời gian prothrombin | 10 |
Bảng 17.3 Các tự kháng thể trong Viêm đường mật xơ hóa nguyên phát
| Kháng thể | Tần suất (%) |
|---|---|
| Kháng thể kháng bào tương bạch cầu trung tính quanh nhân (pANCA) | 50-80 |
| Kháng thể kháng nhân (ANA) | 35 |
| Kháng thể kháng cơ trơn (SMA) | 15 |
| Kháng thể kháng tế bào nội mô | 13-20 |
| Kháng thể kháng cardiolipin | 7-77 |
| Thyroperoxidase | 7-16 |
| Thyroglobulin | 4-66 |
| Yếu tố dạng thấp | 4 |
Các bệnh liên quan đến Viêm đường mật xơ hóa nguyên phát
- Nhiều rối loạn tự miễn khác có liên quan đến PSC (Bảng 17.4).
- IBD là bệnh liên quan phổ biến nhất và quan trọng nhất.
- Chẩn đoán IBD thường có trước chẩn đoán PSC; tuy nhiên, PSC có thể xảy ra trước khi chẩn đoán IBD hoặc nhiều năm sau khi cắt bỏ đại tràng-trực tràng. Hơn nữa, IBD có thể xuất hiện lần đầu tiên sau khi ghép gan vì PSC.
Bảng 17.4 Các bệnh liên quan đến Viêm đường mật xơ hóa nguyên phát
| Bệnh | Tần suất (%) |
|---|---|
| Bệnh viêm ruột | ~80 |
| Đái tháo đường tuýp 1 | 10 |
| Rối loạn tuyến giáp | 8 |
| Vảy nến | 4 |
| Viêm khớp dạng thấp | 3 |
| Bệnh Celiac | 2 |
| Lupus ban đỏ hệ thống | 2 |
| Bệnh Sarcoidosis | 1 |
| Thiếu máu tan máu tự miễn | <1ª |
| Xơ cứng bì hệ thống/xơ hóa sau phúc mạc | <1ª |
| Ban xuất huyết giảm tiểu cầu miễn dịch | <1ª |
| Bất kỳ bệnh tự miễn nào | 24 |
ªGiới hạn ở các báo cáo ca bệnh.
- PSC liên quan đến bệnh Crohn dường như có một diễn tiến thuận lợi hơn.
- Những bệnh nhân bị PSC và viêm loét đại tràng trải qua phẫu thuật cắt bỏ đại tràng-trực tràng và có một túi hồi tràng-hậu môn nối có nguy cơ viêm túi hồi tràng tăng lên so với những bệnh nhân chỉ bị viêm loét đại tràng.
- Nguy cơ ung thư đại trực tràng tăng gấp 5 đến 10 lần ở những bệnh nhân bị PSC và viêm loét đại tràng so với những người chỉ bị viêm loét đại tràng (Hình 17.2). Nguy cơ ung thư đại tràng không tăng cao hơn so với dân số chung ở những bệnh nhân PSC không có IBD. Nội soi đại tràng giám sát được khuyến nghị ngay khi chẩn đoán PSC và IBD được thiết lập.
Diễn tiến tự nhiên
- Diễn tiến tự nhiên của PSC rất đa dạng với một số bệnh nhân tiến triển chậm trong khi những người khác dường như không tiến triển chút nào. Các nghiên cứu ban đầu đã cho thấy thời gian sống trung vị từ lúc chẩn đoán là 12 đến 16 năm, nhưng các nghiên cứu gần đây hơn tại các trung tâm không ghép gan cho thấy thời gian sống trung vị lớn hơn 20 năm.
- Nếu không ghép gan, 70% các ca tử vong trong PSC có liên quan đến suy gan, trong khi 10% đến 20% là do các khối u ác tính liên quan.
- Một số mô hình tiên lượng đã được phát triển để xác định các biến số độc lập liên quan đến sự sống còn, nhưng không có mô hình nào đủ chính xác để sử dụng trên lâm sàng.
- Siêu âm đàn hồi mô và cộng hưởng từ đàn hồi mô có thể dự đoán kết quả lâm sàng chính xác hơn.
- Một tiên lượng thuận lợi hơn được thấy ở những bệnh nhân có PSC thể ống mật nhỏ hoặc phosphatase kiềm huyết thanh bình thường (Hình 17.3).
- PSC giai đoạn tiến triển có liên quan đến các biến chứng điển hình của tăng áp lực tĩnh mạch cửa bao gồm cổ trướng, viêm phúc mạc nhiễm khuẩn tự phát, và bệnh não gan. Như trong các loại tổn thương gan dạng đường mật khác, giãn tĩnh mạch thực quản có xu hướng xuất hiện sớm, ngay cả trước khi có xơ gan.
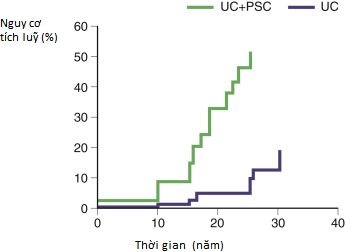
Hình 17.2 Nguy cơ ung thư đại trực tràng ở bệnh nhân viêm loét đại tràng (UC) và viêm đường mật xơ hóa nguyên phát (PSC), so với chỉ bị UC.
(Nguồn: Jayaram H, Satsangi J, Chapman RW. Increased colorectal neoplasm in chronic ulcerative colitis complicated by primary sclerosing cholangitis: fact or fiction? Gut. 2001:48:430-434.)
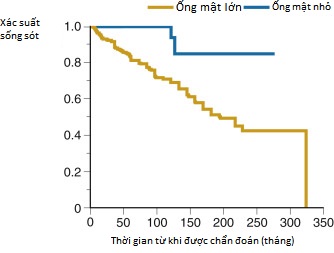
Hình 17.3 Các đường cong sống còn ước tính theo Kaplan-Meier cho bệnh nhân viêm đường mật xơ hóa nguyên phát thể ống mật nhỏ và ống mật lớn.
(Nguồn: Bjornsson E, Boberg KM, Cullen S, et al. Patients with small duct primary sclerosing cholangitis have a favourable long-term prognosis. Gut. 2002:51:731-735.)
- Ung thư biểu mô đường mật (CCA) ban đầu được báo cáo xảy ra ở tới 30% bệnh nhân. Các nghiên cứu gần đây hơn đã báo cáo tần suất tích lũy trong 10 năm là 7% đến 9%, với tần suất cao nhất trong năm đầu tiên sau chẩn đoán.
- Bệnh nhân PSC cũng có nguy cơ cao bị ung thư biểu mô túi mật, và các polyp túi mật trong PSC có tỷ lệ loạn sản và ung thư cao.
- Các đoạn hẹp ưu thế được định nghĩa là các đoạn hẹp có đường kính <1,5 mm trong ống mật chủ hoặc <1,0 mm trong một ống gan trong vòng 2 cm tính từ chỗ phân nhánh. Chúng xảy ra với tần suất tích lũy từ 36% đến 57% bệnh nhân PSC và dự báo sự sống còn giảm sút, phần lớn là do sự gia tăng của CCA.
- Gần một nửa số bệnh nhân PSC trong danh sách chờ ghép gan sẽ trải qua một đợt viêm đường mật do vi khuẩn.
Điều trị
- Điều trị nội khoa thường đáp ứng kém, và không có thử nghiệm lâm sàng có đối chứng nào cho thấy lợi ích về sự sống còn.
- Acid ursodeoxycholic (UDCA) là loại thuốc được nghiên cứu nhiều nhất trong các thử nghiệm ngẫu nhiên, có đối chứng giả dược, quy mô lớn, dài hạn với liều từ 13 đến 15 mg/kg/ngày, 17 đến 23 mg/kg/ngày, và 28 đến 30 mg/kg/ngày. Mặc dù điều trị bằng UDCA có liên quan đến sự gia tăng tử vong và ghép gan, một nhóm nhỏ bệnh nhân có nồng độ phosphatase kiềm huyết thanh bình thường hóa có thể được hưởng lợi từ việc điều trị (Hình 17.4).
- Glucocorticoid và các loại thuốc ức chế miễn dịch khác đã được nghiên cứu nhưng chỉ trong các thử nghiệm nhỏ và không có bằng chứng về lợi ích rõ ràng. Lợi ích đã được thấy ở bệnh nhân nhi có thể chồng lấp PSC/AIH, trong đó ức chế miễn dịch đã dẫn đến sự đảo ngược các đoạn hẹp đường mật trên ERC; bệnh nhân người lớn có thể chồng lấp PSC/AIH, trong đó glucocorticoid cũng có thể có lợi; và bệnh nhân bị viêm đường mật liên quan đến IgG4.
- Các báo cáo về tác dụng có lợi của kháng sinh trong PSC bao gồm một thử nghiệm ngẫu nhiên về vancomycin ở người lớn và một loạt ca bệnh sử dụng vancomycin nhãn mở ở bệnh nhân nhi bị PSC.
- Mặc dù nong các đoạn hẹp đã được chứng minh là làm giảm vàng da và giảm viêm đường mật do vi khuẩn, lợi ích lâu dài của các can thiệp này trong việc ngăn chặn sự tiến triển của bệnh vẫn chưa được chứng minh.
- Các thủ thuật phẫu thuật tái tạo đường mật cũng đã được chứng minh là làm giảm các triệu chứng và có lợi thế là loại trừ CCA; tuy nhiên, một tác động lâu dài đến việc kéo dài sự tiến triển của bệnh vẫn chưa được chứng minh. Hơn nữa, phẫu thuật tái tạo đường mật có liên quan đến việc tăng tỷ lệ mắc bệnh ở những bệnh nhân sau đó phải ghép gan và nên tránh nếu có thể.
- Ghép gan hiện là phương pháp điều trị được lựa chọn cho những bệnh nhân bị PSC giai đoạn cuối. Ghép gan ở bệnh nhân PSC có liên quan đến tỷ lệ sống còn của bệnh nhân lên đến 90% sau 1 năm và 85% sau 5 năm (xem Chương 33).
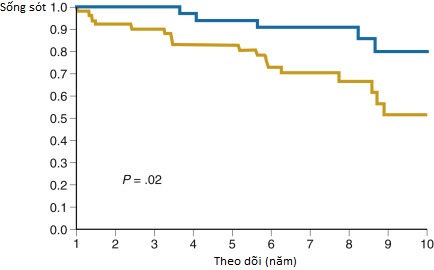
Hình 17.4 Phân tích Kaplan-Meier về tỷ lệ sống còn không biến cố (ung thư biểu mô đường mật, ghép gan, hoặc tử vong) cho những bệnh nhân có nồng độ phosphatase kiềm huyết thanh bình thường hóa (đường màu xanh, n=35) và những người có phosphatase kiềm tăng dai dẳng (đường màu vàng, n=52) được phân định theo năm (P=.02).
(Nguồn: Stanich PP, Bjornsson E, Gossard AA, et al. Alkaline phosphatase normalization is associated with better prognosis in primary sclerosing cholangitis. Dig Liver Disease. 2011;43:309-313.)
- Chỉ định ghép gan tương tự như đối với các bệnh gan mạn tính khác. Các chỉ định bổ sung liên quan đến PSC bao gồm ngứa khó chữa, viêm đường mật tái phát, và CCA giai đoạn sớm.
- PSC tái phát ở khoảng 20% đến 25% bệnh nhân sau 5 đến 10 năm; tuy nhiên, việc chẩn đoán PSC tái phát rất khó khăn do thiếu các tiêu chuẩn chẩn đoán chuẩn và các yếu tố gây nhiễu tiềm tàng có thể bắt chước PSC, bao gồm thải ghép mạn tính, nhiễm cytomegalovirus, và huyết khối động mạch gan.
Các biến chứng và điều trị
- Việc quản lý các biến chứng liên quan đến tăng áp lực tĩnh mạch cửa tương tự như đối với các dạng bệnh gan mạn tính khác.
- Các đoạn hẹp ưu thế
- Vị trí phổ biến nhất là vùng rốn gan. Một đoạn hẹp ưu thế làm dấy lên lo ngại về CCA, mặc dù hầu hết các đoạn hẹp ưu thế là lành tính.
- Các đoạn hẹp ưu thế nên được điều trị bằng nội soi hoặc X-quang với nong bằng bóng và đặt stent. Trong mọi trường hợp, nên lấy mẫu mô học đường mật và phết tế bào bằng bàn chải để cố gắng loại trừ CCA. Việc đặt stent lâu dài hiếm khi cần thiết.
- Viêm đường mật do vi khuẩn thường xảy ra ở những bệnh nhân đã từng làm thủ thuật đường mật trước đó và có một đoạn hẹp ưu thế gây tắc nghẽn.
- Viêm đường mật do vi khuẩn nên được điều trị bằng kháng sinh phổ rộng đường tĩnh mạch và, trong trường hợp có đoạn hẹp ưu thế, cần dẫn lưu.
- Đối với những bệnh nhân có các đợt viêm đường mật do vi khuẩn thường xuyên không đáp ứng với việc nong đoạn hẹp ưu thế, liệu pháp dự phòng hoặc theo yêu cầu với ciprofloxacin, đạt được nồng độ cao trong mật, thường có hiệu quả trong việc giảm tần suất các đợt.
- CCA có tiên lượng xấu và không đáp ứng tốt với hóa trị liệu hoặc xạ trị. Hầu hết các chương trình ghép gan coi CCA liên quan đến PSC là một chống chỉ định tuyệt đối hoặc tương đối đối với ghép gan; tuy nhiên, các phác đồ kết hợp xạ trị và hóa trị liệu mang lại sự sống còn chấp nhận được ở một nhóm nhỏ bệnh nhân bị CCA được ghép gan. Việc phân biệt một đoạn hẹp lành tính với CCA vẫn còn khó khăn (xem Chương 35 và 36).
- Nồng độ CA19-9 thường tăng trong CCA nhưng cũng tăng trong viêm đường mật do vi khuẩn. Ngoài ra, các biến thể trong gen FUT2 ảnh hưởng đến nồng độ CA19-9 huyết thanh. Tại ngưỡng cắt 130 U/mL, độ nhạy và độ đặc hiệu của CA19-9 đối với CCA lần lượt là 79% và 98%.
- Các nghiên cứu hình ảnh hiếm khi phát hiện CCA nhưng có thể gần như chẩn đoán được ở những bệnh nhân có các đặc điểm điển hình của việc ngấm thuốc cản quang muộn ở thì tĩnh mạch.
- Phết tế bào bằng bàn chải có độ nhạy thấp, từ 18% đến 40%, nhưng độ đặc hiệu rất cao. Sự hiện diện của đa nhiễm sắc thể (polysomy) bằng phương pháp lai tại chỗ phát huỳnh quang có thể làm tăng độ nhạy. Chụp cắt lớp phát xạ positron (PET) không có vai trò đã được chứng minh trong chẩn đoán CCA trong PSC.
- Bằng chứng để khuyến nghị sàng lọc thường quy là không đủ, nhưng siêu âm hoặc chụp cộng hưởng từ hàng năm và đo CA19-9 thường được thực hiện.
- Sự khởi phát mới của ngứa nên thúc đẩy một cuộc đánh giá để tìm một đoạn hẹp ưu thế hoặc CCA. Việc xác định một tác nhân hiệu quả ở một bệnh nhân cụ thể thường đòi hỏi phải thử nhiều loại thuốc khác nhau.
- Cholestyramine 4 đến 16 g mỗi ngày chia nhiều lần (nên được sử dụng như liệu pháp hàng đầu); cách UDCA ít nhất 2 giờ.
- Rifampin 150 đến 300 mg hai lần mỗi ngày.
- Các chất đối kháng opiate đường uống (ví dụ, naltrexone 50 mg mỗi ngày).
- Sertraline 75 đến 100 mg mỗi ngày.
- Thuốc kháng histamine và phenobarbital không được khuyến cáo.
- Bệnh túi mật
- Trong số các bệnh nhân PSC, 25% sẽ phát triển sỏi mật, thường là sỏi sắc tố đen. Không có mối liên quan với giai đoạn bệnh hoặc việc sử dụng UDCA.
- Bệnh nhân PSC có nguy cơ cao bị ung thư biểu mô túi mật và nên được sàng lọc hàng năm bằng siêu âm. Cắt túi mật nên được xem xét ở bất kỳ bệnh nhân PSC nào có polyp hoặc khối u túi mật.
- Tiêu chảy phân mỡ (Steatorrhea) có thể do giảm nồng độ acid mật trong tá tràng, và do đó làm giảm sự hình thành micelle, hoặc các tình trạng đồng thời như viêm tụy mạn tính và bệnh celiac.
- Thiếu hụt vitamin tan trong chất béo (A, D, E, và K) có thể liên quan đến tiêu chảy mỡ, nhưng nồng độ các vitamin tan trong chất béo A, D, và E nên được đo ngay cả khi không có tiêu chảy mỡ và các thiếu hụt cần được điều trị bằng liệu pháp thay thế.
- Giãn tĩnh mạch quanh lỗ mở thông (peristomal varices) là phổ biến ở những bệnh nhân đã trải qua phẫu thuật cắt bỏ đại tràng-trực tràng do IBD tiềm ẩn và có lỗ mở thông hồi tràng.
- Chảy máu từ giãn tĩnh mạch quanh lỗ mở thông có thể được kiểm soát bằng shunt cửa-chủ trong gan qua tĩnh mạch cảnh (transjugular intrahepatic portosystemic shunt).
- Bệnh nhân PSC nên được sàng lọc bệnh xương do gan (hepatic osteodystrophy) bằng xét nghiệm mật độ xương tại thời điểm chẩn đoán và mỗi 2 đến 3 năm sau đó. Điều trị như sau:
- Thiếu xương (Osteopenia): Canxi, 1,0 đến 1,5 g; và vitamin D, 1000 IU mỗi ngày.
- Loãng xương (Osteoporosis): Canxi và vitamin D, cùng với việc xem xét sử dụng một bisphosphonate.
TÀI LIỆU THAM KHẢO
- Bjornsson E, Olsson R, Bergquist A, et al. The natural history of small-duct primary sclerosing cholangitis. Gastroenterology. 2008;134:975-980.
- Boonstra K, Weersma RK, van Erpecum KJ, et al. Population-based epidemiology, malignancy risk, and outcome of primary sclerosing cholangitis. Hepatology. 2013;58:2045-2055.
- Chapman R, Fevery J, Kalloo A, et al. Diagnosis and management of primary sclerosing cholangitis. Hepatology. 2010;51:660-678.
- Claessen MM, Vleggaar FP, Tytgat KM, et al. High lifetime risk of cancer in primary sclerosing cholangitis. J Hepatol. 2009;50:158-164.
- Corpechot C, Gaouar F, El Naggar A, et al. Baseline values and changes in liver stiffness measured by transient elastography are associated with severity of fibrosis and outcomes in patients with primary sclerosing cholangitis. Gastroenterology. 2014;146:970-979.
- European Association for the Study of the Liver. EASL Clinical Practice Guidelines: management of cholestatic liver diseases. J Hepatol. 2009;51:237-267.
- Gotthardt DN, Rudolph G, Kloters-Plachky P, et al. Endoscopic dilation of dominant stenosis in primary sclerosing cholangitis: outcome after long-term treatment. Gastrointest Endosc. 2010;71:527-534.
- Graziadei IW. Recurrence of primary sclerosing cholangitis after liver transplantation. Liver Transpl. 2002;8:575-581.
- Lindor KD, Kowdley KV, Harrison ME. ACG Clinical Guideline: primary sclerosing cholangitis. Am J Gastroenterol. 2015;110:646-659.
- Liu JZ, Hov JR, Folseraas T, et al. Dense genotyping of immune-related disease regions identifies nine new risk loci for primary sclerosing cholangitis. Nat Genet. 2013;45:670-675.
- Loftus Jr EV, Harewood GC, Loftus CG, et al. PSC-IBD: a unique form of inflammatory bowel disease associated with primary sclerosing cholangitis. Gut. 2005;54:91-96.
- Sarkar S, Bowlus CL. Primary sclerosing cholangitis: multiple phenotypes, multiple approaches. Clin Liver Dis. 2016;20:67-77.
Bảng chú giải thuật ngữ Y học Anh Việt
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Primary sclerosing cholangitis | /ˈpraɪˌmɛri ˌsklɪˈroʊsɪŋ ˌkoʊlænˈdʒaɪtɪs/ | Viêm đường mật xơ hóa nguyên phát |
| 2 | Cholestatic disease | /ˌkoʊlɪˈstætɪk dɪˈziːz/ | Bệnh ứ mật |
| 3 | Inflammatory bowel disease | /ɪnˈflæmətɔːri ˈbaʊəl dɪˈziːz/ | Bệnh viêm ruột |
| 4 | Ulcerative colitis | /ˈʌlsərətɪv koʊˈlaɪtɪs/ | Viêm loét đại tràng |
| 5 | Cholangiographic findings | /ˌkoʊlænˌdʒioʊˈɡræfɪk ˈfaɪndɪŋz/ | Các dấu hiệu trên phim chụp đường mật |
| 6 | Secondary causes | /ˈsɛkənˌdɛri ˈkɔːzɪz/ | Các nguyên nhân thứ phát |
| 7 | Etiology | /ˌiːtiˈɒlədʒi/ | Nguyên nhân học, căn nguyên |
| 8 | Genetic factors | /dʒəˈnɛtɪk ˈfæktərz/ | Các yếu tố di truyền |
| 9 | Environmental factors | /ɪnˌvaɪərənˈmɛntəl ˈfæktərz/ | Các yếu tố môi trường |
| 10 | Inflammatory response | /ɪnˈflæmətɔːri rɪˈspɒns/ | Đáp ứng viêm |
| 11 | Microbial antigens | /maɪˈkroʊbiəl ˈæntɪdʒənz/ | Các kháng nguyên vi sinh vật |
| 12 | Dominant biliary strictures | /ˈdɒmɪnənt ˈbɪliˌɛri ˈstrɪktʃərz/ | Các đoạn hẹp đường mật ưu thế |
| 13 | Cirrhosis | /sɪˈroʊsɪs/ | Xơ gan |
| 14 | Cholangiocarcinoma (CCA) | /ˌkoʊlænˌdʒioʊˌkɑːrsɪˈnoʊmə/ | Ung thư biểu mô đường mật |
| 15 | Colon cancer | /ˈkoʊlən ˈkænsər/ | Ung thư đại tràng |
| 16 | Endoscopic therapies | /ˌɛndoʊˈskɒpɪk ˈθɛrəpiz/ | Các liệu pháp nội soi |
| 17 | Surgical therapies | /ˈsɜːrdʒɪkəl ˈθɛrəpiz/ | Các liệu pháp phẫu thuật |
| 18 | Liver transplantation | /ˈlɪvər ˌtrænsplænˈteɪʃən/ | Ghép gan |
| 19 | Graft failure | /ɡræft ˈfeɪljər/ | Suy mảnh ghép |
| 20 | Intrahepatic | /ˌɪntrəhɪˈpætɪk/ | Trong gan |
| 21 | Extrahepatic | /ˌɛkstrəhɪˈpætɪk/ | Ngoài gan |
| 22 | Biliary tract | /ˈbɪliˌɛri trækt/ | Đường mật |
| 23 | Bile ducts | /baɪl dʌkts/ | Ống mật |
| 24 | Cholestasis | /ˌkoʊlɪˈsteɪsɪs/ | Ứ mật |
| 25 | Biliary cirrhosis | /ˈbɪliˌɛri sɪˈroʊsɪs/ | Xơ gan mật |
| 26 | Hepatocellular failure | /hɪˌpætoʊˈsɛljələr ˈfeɪljər/ | Suy chức năng tế bào gan |
| 27 | Gallbladder | /ˈɡɔːlˌblædər/ | Túi mật |
| 28 | Bile acid | /baɪl ˈæsɪd/ | Acid mật |
| 29 | Idiopathic entity | /ˌɪdiəˈpæθɪk ˈɛntəti/ | Thực thể tự phát |
| 30 | Biliary sclerosis | /ˈbɪliˌɛri sklɪˈroʊsɪs/ | Xơ hóa đường mật |
| 31 | Magnetic resonance cholangiography (MRC) | /mæɡˈnɛtɪk ˈrɛzənəns ˌkoʊlænˌdʒiˈɒɡrəfi/ | Chụp đường mật cộng hưởng từ |
| 32 | Endoscopic retrograde cholangiography (ERC) | /ˌɛndoʊˈskɒpɪk ˈrɛtroʊˌɡreɪd ˌkoʊlænˌdʒiˈɒɡrəfi/ | Chụp mật tụy ngược dòng qua nội soi |
| 33 | Percutaneous transhepatic cholangiography | /ˌpɜːrkjuːˈteɪniəs ˌtrænshɪˈpætɪk ˌkoʊlænˌdʒiˈɒɡrəfi/ | Chụp đường mật xuyên gan qua da |
| 34 | Multifocal strictures | /ˌmʌltiˈfoʊkəl ˈstrɪktʃərz/ | Các đoạn hẹp đa ổ |
| 35 | Segmental dilatations | /sɛɡˈmɛntəl ˌdaɪləˈteɪʃənz/ | Giãn nở từng đoạn |
| 36 | Liver biopsy | /ˈlɪvər ˈbaɪɒpsi/ | Sinh thiết gan |
| 37 | Small duct PSC | /smɔːl dʌkt piː ɛs siː/ | PSC thể ống mật nhỏ |
| 38 | Autoimmune hepatitis (AIH) | /ˌɔːtoʊɪˈmjuːn ˌhɛpəˈtaɪtɪs/ | Viêm gan tự miễn |
| 39 | Overlap syndrome | /ˈoʊvərˌlæp ˈsɪndroʊm/ | Hội chứng chồng lấp |
| 40 | Immunoglobulin G4 (IgG4) | /ˌɪmjunoʊˈɡlɒbjʊlɪn dʒiː fɔːr/ | Immunoglobulin G4 |
| 41 | Autoimmune pancreatitis | /ˌɔːtoʊɪˈmjuːn ˌpæŋkriəˈtaɪtɪs/ | Viêm tụy tự miễn |
| 42 | Incidence | /ˈɪnsɪdəns/ | Tỷ lệ mắc mới |
| 43 | Prevalence | /ˈprɛvələns/ | Tỷ lệ hiện mắc |
| 44 | Ascertainment bias | /əˈsɜːrtənmənt ˈbaɪəs/ | Sai lệch do phát hiện |
| 45 | Pathogenesis | /ˌpæθəˈdʒɛnəsɪs/ | Sinh bệnh học |
| 46 | Acquired factors | /əˈkwaɪərd ˈfæktərz/ | Các yếu tố mắc phải |
| 47 | Autoimmune disorder | /ˌɔːtoʊɪˈmjuːn dɪsˈɔːrdər/ | Rối loạn tự miễn |
| 48 | Female predilection | /ˈfiːmeɪl ˌpriːdɪˈlɛkʃən/ | Sự thiên vị về giới tính nữ |
| 49 | Disease-specific autoantibody | /dɪˈziːz spəˈsɪfɪk ˌɔːtoʊˈæntɪˌbɒdi/ | Tự kháng thể đặc hiệu cho bệnh |
| 50 | Glucocorticoids | /ˌɡluːkoʊˈkɔːrtɪˌkɔɪdz/ | Glucocorticoid |
| 51 | Immunosuppressive therapies | /ˌɪmjunoʊsəˈprɛsɪv ˈθɛrəpiz/ | Các liệu pháp ức chế miễn dịch |
| 52 | Innate immune responses | /ɪˈneɪt ɪˈmjuːn rɪˈspɒnsɪz/ | Các đáp ứng miễn dịch bẩm sinh |
| 53 | Bacterial pathogens | /bækˈtɪəriəl ˈpæθədʒənz/ | Mầm bệnh vi khuẩn |
| 54 | First-degree relatives | /fɜːrst dɪˈɡriː ˈrɛlətɪvz/ | Người có quan hệ huyết thống bậc một |
| 55 | Genome-wide association studies | /ˈdʒiːnoʊm waɪd əˌsoʊsiˈeɪʃən ˈstʌdiz/ | Nghiên cứu liên kết toàn bộ bộ gen |
| 56 | Human leukocyte antigen (HLA) | /ˈhjuːmən ˈluːkəˌsaɪt ˈæntɪdʒən/ | Kháng nguyên bạch cầu người |
| 57 | Haplotype | /ˈhæpləˌtaɪp/ | Haplotype |
| 58 | Causative variant | /ˈkɔːzətɪv ˈvɛəriənt/ | Biến thể gây bệnh |
| 59 | Lymphocyte homing | /ˈlɪmfəˌsaɪt ˈhoʊmɪŋ/ | Sự di chuyển của tế bào lympho |
| 60 | Chemokine receptor | /ˈkiːməˌkaɪn rɪˈsɛptər/ | Thụ thể chemokine |
| 61 | Integrin | /ɪnˈtɛɡrɪn/ | Integrin |
| 62 | Intestinal lymphocytes | /ɪnˈtɛstɪnəl ˈlɪmfəˌsaɪts/ | Tế bào lympho đường ruột |
| 63 | Ligands | /ˈlaɪɡændz/ | Phối tử |
| 64 | Memory phenotype | /ˈmɛməri ˈfiːnəˌtaɪp/ | Kiểu hình trí nhớ |
| 65 | Colectomy | /koʊˈlɛktəmi/ | Cắt bỏ đại tràng |
| 66 | Pathogen-associated molecular patterns (PAMPs) | /ˈpæθədʒən əˈsoʊʃiˌeɪtɪd məˈlɛkjələr ˈpætərnz/ | Mẫu phân tử liên quan đến mầm bệnh |
| 67 | Macrophages | /ˈmækroʊˌfeɪdʒɪz/ | Đại thực bào |
| 68 | Dendritic cells | /dɛnˈdrɪtɪk sɛlz/ | Tế bào đuôi gai |
| 69 | Natural killer (NK) cells | /ˈnætʃərəl ˈkɪlər sɛlz/ | Tế bào diệt tự nhiên |
| 70 | Pattern recognition receptors | /ˈpætərn ˌrɛkəɡˈnɪʃən rɪˈsɛptərz/ | Thụ thể nhận dạng mẫu |
| 71 | Toll-like receptors (TLRs) | /toʊl laɪk rɪˈsɛptərz/ | Thụ thể Toll-like |
| 72 | Cytokines | /ˈsaɪtoʊˌkaɪnz/ | Cytokine |
| 73 | Interleukin-12 (IL-12) | /ˌɪntərˈluːkɪn twɛlv/ | Interleukin-12 |
| 74 | Biliary epithelial cells (BECs) | /ˈbɪliˌɛri ˌɛpɪˈθiːliəl sɛlz/ | Tế bào biểu mô đường mật |
| 75 | Granulocyte-macrophage colony-stimulating factor | /ˈɡrænjʊloʊˌsaɪt ˈmækroʊˌfeɪdʒ ˈkɒləni ˈstɪmjəˌleɪtɪŋ ˈfæktər/ | Yếu tố kích thích cụm tế bào bạch cầu hạt-đại thực bào |
| 76 | Neutrophils | /ˈnuːtrəˌfɪlz/ | Bạch cầu trung tính |
| 77 | T cells | /tiː sɛlz/ | Tế bào T |
| 78 | Phospholipids | /ˌfɒsfoʊˈlɪpɪdz/ | Phospholipid |
| 79 | Cholesterol supersaturated bile | /kəˈlɛstəˌrɔːl ˌsuːpərˈsætʃəˌreɪtɪd baɪl/ | Mật siêu bão hòa cholesterol |
| 80 | Oxidation | /ˌɒksɪˈdeɪʃən/ | Oxy hóa |
| 81 | Primary insult | /ˈpraɪˌmɛri ˈɪnsʌlt/ | Tổn thương ban đầu |
| 82 | Demographic features | /ˌdɛməˈɡræfɪk ˈfiːtʃərz/ | Đặc điểm nhân khẩu học |
| 83 | Median age | /ˈmiːdiən eɪdʒ/ | Tuổi trung vị |
| 84 | Crohn colitis | /kroʊn koʊˈlaɪtɪs/ | Viêm đại tràng Crohn |
| 85 | Rectal sparing | /ˈrɛktəl ˈspɛərɪŋ/ | Không tổn thương trực tràng |
| 86 | Backwash ileitis | /ˈbækwɒʃ ˌɪliˈaɪtɪs/ | Viêm hồi tràng do trào ngược |
| 87 | Quiescent course | /kwiˈɛsənt kɔːrs/ | Diễn tiến yên lặng |
| 88 | Caucasians | /kɔːˈkeɪʒənz/ | Người da trắng |
| 89 | African Americans | /ˈæfrɪkən əˈmɛrɪkənz/ | Người Mỹ gốc Phi |
| 90 | Fatigue | /fəˈtiːɡ/ | Mệt mỏi |
| 91 | Pruritus | /prʊəˈraɪtəs/ | Ngứa |
| 92 | Jaundice | /ˈdʒɔːndɪs/ | Vàng da |
| 93 | Variceal bleeding | /ˌvɛərɪˈsiːəl ˈbliːdɪŋ/ | Chảy máu do vỡ giãn tĩnh mạch |
| 94 | Ascites | /əˈsaɪtiːz/ | Cổ trướng |
| 95 | Hepatomegaly | /ˌhɛpətoʊˈmɛɡəli/ | Gan to |
| 96 | Hyperpigmentation | /ˌhaɪpərˌpɪɡmɛnˈteɪʃən/ | Tăng sắc tố da |
| 97 | Splenomegaly | /ˌspliːnoʊˈmɛɡəli/ | Lách to |
| 98 | Xanthomata | /zænˈθoʊmətə/ | U vàng |
| 99 | Alkaline phosphatase | /ˈælkəˌlaɪn ˈfɒsfəˌteɪs/ | Alkaline phosphatase |
| 100 | Aminotransferases | /əˌmiːnoʊˈtrænsfəˌreɪsɪz/ | Aminotransferase |
| 101 | Bilirubin | /ˌbɪlɪˈruːbɪn/ | Bilirubin |
| 102 | Hypergammaglobulinemia | /ˌhaɪpərˌɡæməˌɡlɒbjʊlɪˈniːmiə/ | Tăng gammaglobulin máu |
| 103 | Albumin | /ælˈbjuːmɪn/ | Albumin |
| 104 | Prothrombin time | /proʊˈθrɒmbɪn taɪm/ | Thời gian prothrombin |
| 105 | Perinuclear antineutrophil cytoplasmic antibodies (pANCA) | /ˌpɛriˈnuːkliər ˌæntiˈnuːtrəˌfɪl ˌsaɪtoʊˈplæzmɪk ˈæntɪˌbɒdiz/ | Kháng thể kháng bào tương bạch cầu trung tính quanh nhân |
| 106 | Antinuclear antibodies (ANA) | /ˌæntiˈnuːkliər ˈæntɪˌbɒdiz/ | Kháng thể kháng nhân |
| 107 | Smooth muscle antibodies (SMA) | /smuːð ˈmʌsəl ˈæntɪˌbɒdiz/ | Kháng thể kháng cơ trơn |
| 108 | Antiendothelial cell antibodies | /ˌæntiˌɛndoʊˈθiːliəl sɛl ˈæntɪˌbɒdiz/ | Kháng thể kháng tế bào nội mô |
| 109 | Anticardiolipin antibodies | /ˌæntiˌkɑːrdioʊˈlɪpɪn ˈæntɪˌbɒdiz/ | Kháng thể kháng cardiolipin |
| 110 | Thyroperoxidase | /ˌθaɪroʊpəˈrɒksɪˌdeɪs/ | Thyroperoxidase |
| 111 | Thyroglobulin | /ˌθaɪroʊˈɡlɒbjʊlɪn/ | Thyroglobulin |
| 112 | Rheumatoid factor | /ˈruːməˌtɔɪd ˈfæktər/ | Yếu tố dạng thấp |
| 113 | Periductal fibrosis | /ˌpɛriˈdʌktəl faɪˈbroʊsɪs/ | Xơ hóa quanh ống mật |
| 114 | Bile duct proliferation | /baɪl dʌkt prəˌlɪfəˈreɪʃən/ | Tăng sinh ống mật |
| 115 | Ductal obliteration | /ˈdʌktəl əˌblɪtəˈreɪʃən/ | Tắc nghẽn ống mật |
| 116 | Ductopenia | /ˌdʌktoʊˈpiːniə/ | Giảm ống mật |
| 117 | Annular strictures | /ˈænjələr ˈstrɪktʃərz/ | Hẹp hình nhẫn |
| 118 | Ectatic ducts | /ɛkˈtætɪk dʌkts/ | Ống giãn |
| 119 | Diverticulum-like sacculations | /ˌdaɪvərˈtɪkjʊləm laɪk ˌsækjuˈleɪʃənz/ | Túi thừa |
| 120 | Proctocolectomy | /ˌprɒktoʊkoʊˈlɛktəmi/ | Cắt bỏ đại tràng-trực tràng |
| 121 | Ileal pouch-anal anastomosis | /ˈɪliəl paʊtʃ ˈeɪnəl əˌnæstəˈmoʊsɪs/ | Nối túi hồi tràng-hậu môn |
| 122 | Pouchitis | /paʊˈtʃaɪtɪs/ | Viêm túi hồi tràng |
| 123 | Colorectal cancer | /ˌkoʊloʊˈrɛktəl ˈkænsər/ | Ung thư đại trực tràng |
| 124 | Surveillance colonoscopy | /sərˈveɪləns ˌkoʊləˈnɒskəpi/ | Nội soi đại tràng giám sát |
| 125 | Natural history | /ˈnætʃərəl ˈhɪstəri/ | Diễn tiến tự nhiên |
| 126 | Prognostic models | /prɒɡˈnɒstɪk ˈmɒdəlz/ | Mô hình tiên lượng |
| 127 | Ultrasound elastography | /ˈʌltrəˌsaʊnd ɪˌlæsˈtɒɡrəfi/ | Siêu âm đàn hồi mô |
| 128 | Magnetic resonance elastography | /mæɡˈnɛtɪk ˈrɛzənəns ɪˌlæsˈtɒɡrəfi/ | Cộng hưởng từ đàn hồi mô |
| 129 | Portal hypertension | /ˈpɔːrtəl ˌhaɪpərˈtɛnʃən/ | Tăng áp lực tĩnh mạch cửa |
| 130 | Spontaneous bacterial peritonitis | /spɒnˈteɪniəs bækˈtɪəriəl ˌpɛrɪtəˈnaɪtɪs/ | Viêm phúc mạc nhiễm khuẩn tự phát |
| 131 | Hepatic encephalopathy | /hɪˈpætɪk ɛnˌsɛfəˈlɒpəθi/ | Bệnh não gan |
| 132 | Esophageal varices | /ɪˌsɒfəˈdʒiːəl ˈvɛərɪˌsiːz/ | Giãn tĩnh mạch thực quản |
| 133 | Gallbladder carcinoma | /ˈɡɔːlˌblædər ˌkɑːrsɪˈnoʊmə/ | Ung thư biểu mô túi mật |
| 134 | Gallbladder polyps | /ˈɡɔːlˌblædər ˈpɒlɪps/ | Polyp túi mật |
| 135 | Dysplasia | /dɪsˈpleɪʒə/ | Loạn sản |
| 136 | Hepatic duct | /hɪˈpætɪk dʌkt/ | Ống gan |
| 137 | Bifurcation | /ˌbaɪfərˈkeɪʃən/ | Chỗ phân nhánh |
| 138 | Bacterial cholangitis | /bækˈtɪəriəl ˌkoʊlænˈdʒaɪtɪs/ | Viêm đường mật do vi khuẩn |
| 139 | Ursodeoxycholic acid (UDCA) | /ˌɜːrsoʊˌdiːɒksiˈkoʊlɪk ˈæsɪd/ | Acid ursodeoxycholic |
| 140 | Placebo-controlled trials | /pləˈsiːboʊ kənˈtroʊld ˈtraɪəlz/ | Thử nghiệm có đối chứng giả dược |
| 141 | Pediatric patients | /ˌpiːdiˈætrɪk ˈpeɪʃənts/ | Bệnh nhân nhi |
| 142 | Vancomycin | /ˌvæŋkoʊˈmaɪsɪn/ | Vancomycin |
| 143 | Dilation of strictures | /daɪˈleɪʃən əv ˈstrɪktʃərz/ | Nong các đoạn hẹp |
| 144 | Biliary reconstructive surgical procedures | /ˈbɪliˌɛri ˌriːkənˈstrʌktɪv ˈsɜːrdʒɪkəl prəˈsiːdʒərz/ | Các thủ thuật phẫu thuật tái tạo đường mật |
| 145 | End-stage PSC | /ɛnd steɪdʒ piː ɛs siː/ | PSC giai đoạn cuối |
| 146 | Intractable pruritus | /ɪnˈtræktəbəl prʊəˈraɪtəs/ | Ngứa khó chữa |
| 147 | Recurrent cholangitis | /rɪˈkɜːrənt ˌkoʊlænˈdʒaɪtɪs/ | Viêm đường mật tái phát |
| 148 | Chronic rejection | /ˈkrɒnɪk rɪˈdʒɛkʃən/ | Thải ghép mạn tính |
| 149 | Cytomegalovirus infection | /ˌsaɪtoʊˌmɛɡəloʊˈvaɪrəs ɪnˈfɛkʃən/ | Nhiễm cytomegalovirus |
| 150 | Hepatic artery thrombosis | /hɪˈpætɪk ˈɑːrtəri θrɒmˈboʊsɪs/ | Huyết khối động mạch gan |
| 151 | Perihilar region | /ˌpɛriˈhaɪlər ˈriːdʒən/ | Vùng rốn gan |
| 152 | Balloon dilation | /bəˈluːn daɪˈleɪʃən/ | Nong bằng bóng |
| 153 | Stenting | /ˈstɛntɪŋ/ | Đặt stent |
| 154 | Brush cytology | /brʌʃ saɪˈtɒlədʒi/ | Phết tế bào bằng bàn chải |
| 155 | Obstructing dominant stricture | /əbˈstrʌktɪŋ ˈdɒmɪnənt ˈstrɪktʃər/ | Đoạn hẹp ưu thế gây tắc nghẽn |
| 156 | Broad-spectrum intravenous antibiotics | /brɔːd ˈspɛktrəm ˌɪntrəˈviːnəs ˌæntibaɪˈɒtɪks/ | Kháng sinh phổ rộng đường tĩnh mạch |
| 157 | Prophylactic therapy | /ˌproʊfɪˈlæktɪk ˈθɛrəpi/ | Liệu pháp dự phòng |
| 158 | Ciprofloxacin | /ˌsɪproʊˈflɒksəsɪn/ | Ciprofloxacin |
| 159 | Chemotherapy | /ˌkiːmoʊˈθɛrəpi/ | Hóa trị liệu |
| 160 | Radiation therapy | /ˌreɪdiˈeɪʃən ˈθɛrəpi/ | Xạ trị |
| 161 | Absolute contraindication | /ˈæbsəluːt ˌkɒntrəˌɪndɪˈkeɪʃən/ | Chống chỉ định tuyệt đối |
| 162 | Relative contraindication | /ˈrɛlətɪv ˌkɒntrəˌɪndɪˈkeɪʃən/ | Chống chỉ định tương đối |
| 163 | CA19-9 | /siː eɪ naɪnˈtiːn naɪn/ | CA19-9 |
| 164 | Venous enhancement | /ˈviːnəs ɛnˈhænsmənt/ | Ngấm thuốc thì tĩnh mạch |
| 165 | Polysomy | /ˈpɒliˌsoʊmi/ | Đa nhiễm sắc thể |
| 166 | Fluorescence in situ hybridization | /flʊəˈrɛsəns ɪn ˈsaɪtuː ˌhaɪbrɪdaɪˈzeɪʃən/ | Lai tại chỗ phát huỳnh quang |
| 167 | Positron emission tomography (PET) | /ˈpɒzɪˌtrɒn ɪˈmɪʃən təˈmɒɡrəfi/ | Chụp cắt lớp phát xạ positron |
| 168 | Routine screening | /ruːˈtiːn ˈskriːnɪŋ/ | Sàng lọc thường quy |
| 169 | Cholestyramine | /ˌkoʊlɛsˈtɪərəˌmiːn/ | Cholestyramine |
| 170 | Rifampin | /rɪˈfæmpɪn/ | Rifampin |
| 171 | Opiate antagonists | /ˈoʊpiət ænˈtæɡənɪsts/ | Chất đối kháng opiate |
| 172 | Naltrexone | /nælˈtrɛksoʊn/ | Naltrexone |
| 173 | Sertraline | /ˈsɜːrtrəˌliːn/ | Sertraline |
| 174 | Antihistamines | /ˌæntiˈhɪstəˌmiːnz/ | Thuốc kháng histamine |
| 175 | Phenobarbital | /ˌfiːnoʊˈbɑːrbɪˌtɑːl/ | Phenobarbital |
| 176 | Gallstones | /ˈɡɔːlˌstoʊnz/ | Sỏi mật |
| 177 | Black pigment stones | /blæk ˈpɪɡmənt stoʊnz/ | Sỏi sắc tố đen |
| 178 | Cholecystectomy | /ˌkoʊlɪsɪsˈtɛktəmi/ | Cắt túi mật |
| 179 | Steatorrhea | /ˌstiːətəˈriːə/ | Tiêu chảy mỡ |
| 180 | Duodenal concentration | /ˌduːəˈdiːnəl ˌkɒnsənˈtreɪʃən/ | Nồng độ tá tràng |
| 181 | Micellar formation | /maɪˈsɛlər fɔːrˈmeɪʃən/ | Sự hình thành micelle |
| 182 | Chronic pancreatitis | /ˈkrɒnɪk ˌpæŋkriəˈtaɪtɪs/ | Viêm tụy mạn tính |
| 183 | Celiac disease | /ˈsiːliæk dɪˈziːz/ | Bệnh Celiac |
| 184 | Fat-soluble vitamin deficiencies | /fæt ˈsɒljəbəl ˈvaɪtəmɪn dɪˈfɪʃənsiz/ | Thiếu hụt vitamin tan trong chất béo |
| 185 | Replacement therapy | /rɪˈpleɪsmənt ˈθɛrəpi/ | Liệu pháp thay thế |
| 186 | Peristomal varices | /ˌpɛriˈstoʊməl ˈvɛərɪˌsiːz/ | Giãn tĩnh mạch quanh lỗ mở thông |
| 187 | Ileal stoma | /ˈɪliəl ˈstoʊmə/ | Lỗ mở thông hồi tràng |
| 188 | Transjugular intrahepatic portosystemic shunt | /ˌtrænsˈdʒʌɡjələr ˌɪntrəhɪˈpætɪk ˌpɔːrtoʊsɪsˈtɛmɪk ʃʌnt/ | Shunt cửa-chủ trong gan qua tĩnh mạch cảnh |
| 189 | Hepatic osteodystrophy | /hɪˈpætɪk ˌɒstioʊˈdɪstrəfi/ | Bệnh xương do gan |
| 190 | Bone density testing | /boʊn ˈdɛnsəti ˈtɛstɪŋ/ | Xét nghiệm mật độ xương |
| 191 | Osteopenia | /ˌɒstioʊˈpiːniə/ | Thiếu xương |
| 192 | Calcium | /ˈkælsiəm/ | Canxi |
| 193 | Vitamin D | /ˈvaɪtəmɪn diː/ | Vitamin D |
| 194 | Osteoporosis | /ˌɒstioʊpəˈroʊsɪs/ | Loãng xương |
| 195 | Bisphosphonate | /bɪsˈfɒsfəˌneɪt/ | Bisphosphonate |
| 196 | Diffuse intrahepatic malignancy | /dɪˈfjuːs ˌɪntrəhɪˈpætɪk məˈlɪɡnənsi/ | Bệnh ác tính lan tỏa trong gan |
| 197 | Histiocytosis X | /ˌhɪstioʊsaɪˈtoʊsɪs ɛks/ | Bệnh mô bào X |
| 198 | AIDS cholangiopathy | /eɪdz ˌkoʊlænˌdʒiˈɒpəθi/ | Bệnh đường mật do AIDS |
| 199 | Recurrent pyogenic cholangitis | /rɪˈkɜːrənt ˌpaɪoʊˈdʒɛnɪk ˌkoʊlænˈdʒaɪtɪs/ | Viêm đường mật sinh mủ tái phát |
| 200 | Intraarterial chemotherapy | /ˌɪntrɑːrˈtɪəriəl ˌkiːmoʊˈθɛrəpi/ | Hóa trị liệu qua động mạch |
