[Sách dịch] Sổ tay Bệnh Gan – Handbook of Liver Disease – (C) NXB Elsevier, 2022
Dịch và chú giải: Ths.Bs. Lê Đình Sáng
CHƯƠNG 34: SỎI MẬT VÀ VIÊM TÚI MẬT
Cholelithiasis and Cholecystitis
Ji Young Bang MBBS, MPH and Stuart Sherman MD
Handbook of Liver Disease, Chapter 34, 470-478
NHỮNG ĐIỂM CHÍNH
|
Bệnh Sỏi Mật (Cholelithiasis)
- Bệnh sỏi mật là bệnh lý phổ biến, ảnh hưởng đến 20 đến 25 triệu người tại Hoa Kỳ. Khoảng 20% phụ nữ và 10% nam giới có sỏi mật ở độ tuổi 60.
- Bệnh sỏi mật gây tốn kém chi phí, với chi phí trực tiếp hàng năm ước tính khoảng 15 tỷ đô la. Khoảng 750.000 ca phẫu thuật cắt túi mật được thực hiện mỗi năm.
- Sỏi mật không có triệu chứng ở 80% người mắc bệnh; tuy nhiên, sỏi có thể gây đau bụng dữ dội ở khoảng 20% bệnh nhân và có tỷ lệ tử vong lên đến 0,6%.
- Sỏi mật có thể được phân chia rộng rãi thành sỏi cholesterol, sỏi sắc tố đen, và sỏi sắc tố nâu.
- Cắt túi mật, liệu pháp hàng đầu cho sỏi mật có triệu chứng, là phẫu thuật tiêu hóa không cấp cứu được thực hiện phổ biến nhất tại Hoa Kỳ.
CÁC LOẠI SỎI MẬT
1. Sỏi cholesterol
a. Trong dân số Mỹ, 70% đến 80% sỏi mật là sỏi cholesterol.
b. Sỏi cholesterol bao gồm từ 50% đến 100% cholesterol, kết hợp với chất nhầy (mucin) và muối canxi. Sỏi thường có màu vàng nâu.
c. Sỏi cholesterol hình thành chủ yếu trong túi mật do gan tăng tiết cholesterol, dịch mật quá bão hòa cholesterol, và tăng chất nhầy cùng canxi trong túi mật. Một nhân sỏi được hình thành bởi sự kết tụ của muối canxi và chất nhầy, sau sự kết tủa của các tinh thể cholesterol monohydrat.
d. Các yếu tố nguy cơ hình thành sỏi cholesterol:
* Tuổi cao: Tỷ lệ mắc bệnh tăng theo độ tuổi ở cả nam và nữ.
* Giới tính nữ: Nguy cơ hình thành sỏi mật ở phụ nữ cao gấp đôi so với nam giới.
* Chế độ ăn: Sự hình thành sỏi mật cholesterol có liên quan đến chế độ ăn nhiều chất béo bão hòa và ít chất xơ. Sỏi cholesterol phổ biến hơn ở Bắc Mỹ và Châu Âu so với Châu Á và Châu Phi.
* Béo phì
* Giảm cân nhanh
* Mang thai
* Di truyền
* Chủng tộc: Tỷ lệ mắc cao ở người da đỏ Bắc Mỹ, người da đỏ Mapuche.
* Thuốc: Các loại estrogen.
2. Sỏi sắc tố
a. Sỏi sắc tố đen chiếm khoảng 20% đến 30% sỏi mật ở người Mỹ.
* Chúng hình thành chủ yếu trong túi mật.
* Thành phần chính: Canxi bilirubinat, canxi photphat, và canxi cacbonat.
* Chúng có màu đen, cứng, và cản quang.
* Các yếu tố nguy cơ hình thành:
* Tan máu mạn tính
* Xơ gan
* Bệnh xơ nang
* Bệnh Crohn
b. Sỏi sắc tố nâu hình thành chủ yếu trong đường mật.
* Chúng được cấu tạo từ canxi bilirubinat, canxi palmitat, canxi stearat, cholesterol, và chất nhầy.
* Các yếu tố nguy cơ hình thành:
* Ứ trệ dịch mật kết hợp với nhiễm khuẩn và nhiễm ký sinh trùng đường mật, bao gồm Escherichia coli, các loài Bacteroides, các loài Clostridium, Opisthorchis viverrini, và Ascaris lumbricoides.
CHẨN ĐOÁN
- Siêu âm (US) là phương tiện chẩn đoán hình ảnh chính cho bệnh sỏi mật; phương pháp này vừa không xâm lấn vừa nhạy trong việc phát hiện sỏi mật, với độ nhạy 95% đối với sỏi có kích thước >2 mm.
- Độ nhạy của chụp cắt lớp vi tính (CT) trong việc phát hiện sỏi mật là 79%—thấp hơn so với siêu âm—do hàm lượng canxi không đủ trong một số viên sỏi.
- Chụp cộng hưởng từ (MRI) cũng không được khuyến nghị là phương tiện chẩn đoán hình ảnh hàng đầu để phát hiện sỏi mật; tuy nhiên, MRI có vai trò trong chẩn đoán sỏi ống mật, với độ nhạy 93%.
- Siêu âm nội soi (EUS) có độ nhạy ít nhất tương đương với siêu âm qua thành bụng trong việc phát hiện sỏi mật, bao gồm cả những viên sỏi rất nhỏ <2 mm và bùn mật (Hình 34.1); tuy nhiên, việc sử dụng EUS bị hạn chế bởi tính chất xâm lấn của kỹ thuật này.
- Mặc dù CT, MRI và EUS có thể được sử dụng để chẩn đoán bệnh sỏi mật, các phương tiện chẩn đoán hình ảnh này nên được dành riêng để phát hiện các biến chứng có thể phát sinh từ sỏi mật, chẳng hạn như viêm túi mật cấp, viêm tụy cấp, hoặc sỏi ống mật chủ, thay vì là phương tiện chính cho bệnh sỏi mật không biến chứng.
- Thỉnh thoảng, các bệnh lý khác của túi mật, như bệnh cholesterol túi mật (“túi mật dâu tây”) và bệnh cơ tuyến túi mật, được xác định trên các chẩn đoán hình ảnh, bao gồm chụp túi mật đường uống (Bảng 34.1).
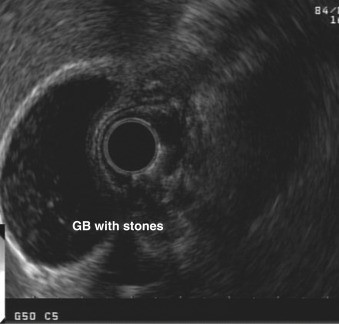
Hình 34.1. Hình ảnh siêu âm nội soi của túi mật (GB) chứa đầy sỏi. (Tư liệu của David M. Freidel, MD)
Bảng 34.1. Các Bệnh Lý của Túi Mật
| Bệnh Lý | Đặc Điểm Lâm Sàng | Đặc Điểm Xét Nghiệm | Cận Lâm Sàng Chẩn Đoán Ban Đầu | Điều Trị |
|---|---|---|---|---|
| Sỏi mật không triệu chứng | Không có triệu chứng | Bình thường | Siêu âm | Không cần |
| Sỏi mật có triệu chứng | Đau quặn mật | Bình thường | Siêu âm | Cắt túi mật nội soi |
| Viêm túi mật cấp | Đau thượng vị hoặc hạ sườn phải, buồn nôn, nôn, sốt, dấu hiệu Murphy | Tăng bạch cầu | Siêu âm, xạ hình HIDA | Kháng sinh, cắt túi mật nội soi |
| Viêm túi mật mạn tính | Đau quặn mật, đau thượng vị hoặc hạ sườn phải liên tục, buồn nôn | Bình thường | Siêu âm (sỏi), chụp túi mật đường uống (túi mật không hoạt động) | Cắt túi mật nội soi |
| Bệnh cholesterol túi mật | Thường không có triệu chứng | Bình thường | Chụp túi mật đường uống | Không cần |
| Bệnh cơ tuyến túi mật | Có thể gây đau quặn mật | Bình thường | Chụp túi mật đường uống | Cắt túi mật nội soi nếu có triệu chứng |
| Túi mật sứ | Thường không có triệu chứng, nguy cơ cao ung thư túi mật | Bình thường | X-quang hoặc CT | Cắt túi mật nội soi |
CT, Chụp cắt lớp vi tính; HIDA, Axit iminodiacetic gan.
CÁC HẬU QUẢ THƯỜNG GẶP (xem thêm Chương 35)
1. Sỏi mật không triệu chứng
a. Sỏi mật được phát hiện tình cờ ở 80% người mắc bệnh; do đó, chúng không có triệu chứng và duy trì tình trạng này trong vài thập kỷ ở đa số các trường hợp.
b. Đau quặn mật phát triển ở 2% đến 3% người có sỏi mật mỗi năm, và ở 10% trong vòng 5 năm.
c. Các biến chứng từ sỏi mật chỉ được quan sát thấy ở 1% đến 2% người có sỏi mật mỗi năm.
d. Những người có sỏi mật không triệu chứng không cần cắt túi mật dự phòng, chỉ nên xem xét trong các trường hợp đặc biệt sau:
* Những người có nguy cơ ung thư túi mật tăng cao, bao gồm những người có túi mật sứ (vôi hóa thành túi mật), bất thường điểm nối tụy mật, và sỏi mật lớn >3 cm.
* Những người trải qua phẫu thuật ghép tạng đặc, do tỷ lệ bệnh tật cao liên quan đến các biến chứng phát sinh từ sỏi mật ở những bệnh nhân này.
* Những người trải qua phẫu thuật bụng vì các chỉ định khác, đặc biệt là phẫu thuật giảm béo; những bệnh nhân này có khuynh hướng hình thành sỏi mật do giảm cân nhanh.
2. Đau quặn mật
a. Đau quặn mật (“colic”) được đặc trưng bởi cơn đau bụng hạ sườn phải ngắt quãng, thường lan lên vai phải, kéo dài từ 30 phút đến 4 giờ và xảy ra với tần suất thay đổi.
b. Cơn đau thường xuất hiện sau một bữa ăn lớn hoặc nhiều dầu mỡ do sự co bóp của túi mật khi có tắc nghẽn ống túi mật.
c. Chẩn đoán được xác định bằng cách quan sát thấy sỏi mật trên siêu âm, đồng thời loại trừ các nguyên nhân khác gây đau bụng, chẳng hạn như viêm tụy cấp, sỏi ống mật chủ, bệnh loét dạ dày tá tràng, và sỏi thận.
ĐIỀU TRỊ
1. Axit Ursodeoxycholic (UDCA)
a. UDCA, một axit mật thứ cấp được dùng với liều 8 đến 10 mg/kg trọng lượng cơ thể/ngày, chỉ phù hợp với một nhóm bệnh nhân chọn lọc có sỏi mật: những người bị đau quặn mật không biến chứng do sỏi cholesterol nhỏ (<5 mm), ống túi mật không bị tắc và túi mật co bóp bình thường để cho phép sỏi đi từ túi mật ra ngoài.
b. UDCA nên được dành riêng cho những bệnh nhân không thể hoặc không muốn phẫu thuật cắt túi mật. Tỷ lệ điều trị thành công chỉ là 37%, và sỏi tái phát ở 50% bệnh nhân sau 5 năm điều trị.
2. Tán sỏi ngoài cơ thể bằng sóng xung kích (ESWL)
a. ESWL bao gồm việc phá vỡ sỏi mật bằng cách áp dụng sóng âm từ bên ngoài để tăng hiệu quả của UDCA.
b. Tương tự như liệu pháp uống thuốc tan sỏi, ESWL được dành cho bệnh nhân có sỏi cholesterol nhỏ và bệnh sỏi mật không biến chứng, đồng thời yêu cầu ống túi mật thông và túi mật co bóp bình thường để thúc đẩy các mảnh sỏi đi vào tá tràng.
c. ESWL cũng được dành cho những bệnh nhân không thể hoặc không muốn phẫu thuật cắt túi mật, với tỷ lệ điều trị thành công hợp lý từ 68% đến 84%; tuy nhiên, tỷ lệ tái phát là 54% sau 10 năm khi ESWL được sử dụng kết hợp với UDCA.
3. Cắt túi mật
a. 750.000 ca cắt túi mật được thực hiện hàng năm tại Hoa Kỳ cho sỏi mật có triệu chứng thông qua phương pháp mổ mở hoặc nội soi ổ bụng.
b. Cắt túi mật giúp giải quyết cơn đau bụng ở bệnh nhân sỏi mật có triệu chứng, với tỷ lệ thành công điều trị khoảng 90%; đây là phương pháp điều trị được lựa chọn cho bệnh nhân bị đau quặn mật.
c. Tỷ lệ tử vong đối với cắt túi mật mở dao động từ 0,02% đến 1,5%, với tỷ lệ biến chứng từ 4% đến 5%, bao gồm tổn thương đường mật, viêm tụy cấp, và nhiễm trùng vết mổ.
d. Cắt túi mật nội soi được ưa chuộng hơn phương pháp mổ mở do thời gian nằm viện ngắn hơn, hồi phục các hoạt động hàng ngày nhanh hơn, và yêu cầu thuốc giảm đau ít hơn. Tỷ lệ biến chứng dao động từ 4,3% đến 14,6% (bao gồm tổn thương đường mật từ 0,14% đến 0,86%), với tỷ lệ tử vong lên đến 0,3%.
e. Chụp đường mật trong mổ thường được thực hiện trong quá trình cắt túi mật nội soi để xác định rõ hệ thống đường mật trong trường hợp có giải phẫu bất thường, do đó giảm thiểu nguy cơ tổn thương đường mật, và phát hiện sỏi ống mật, có thể hiện diện ở 8% đến 16% bệnh nhân sỏi mật.
Viêm Túi Mật Cấp
VIÊM TÚI MẬT CẤP DO SỎI
- Viêm túi mật cấp là biến chứng thường gặp nhất của bệnh sỏi mật.
- Nó xảy ra ở 1% đến 3% bệnh nhân sỏi mật khi một viên sỏi bị kẹt ở chỗ nối giữa túi mật và ống túi mật, dẫn đến viêm tại chỗ, thiếu máu cục bộ, và nhiễm khuẩn thứ phát với vi khuẩn gram âm và/hoặc gram dương.
VIÊM TÚI MẬT CẤP KHÔNG DO SỎI
- Chiếm 5% các trường hợp viêm túi mật cấp.
- Thường thấy nhất ở những bệnh nhân nặng.
- Các yếu tố nguy cơ bao gồm bỏng, chấn thương, ghép tủy xương, hóa trị liệu, nuôi dưỡng hoàn toàn qua đường tĩnh mạch, và các bệnh lý mạn tính dẫn đến suy mạch máu, chẳng hạn như viêm mạch.
- Sự khác biệt chính giữa viêm túi mật cấp do sỏi và không do sỏi là mối liên quan với sỏi mật chỉ có ở loại đầu tiên và sự cần thiết phải giải áp túi mật khẩn cấp hơn ở loại thứ hai, bằng cách cắt túi mật nếu có thể, hoặc đặt ống dẫn lưu túi mật sau đó cắt túi mật khi tình trạng lâm sàng ổn định. Nhu cầu giải áp khẩn cấp là do tỷ lệ tử vong lên đến 50% và nguy cơ biến chứng cao bao gồm thủng, hoại tử và tích mủ liên quan đến viêm túi mật cấp không do sỏi.
ĐẶC ĐIỂM LÂM SÀNG
- Theo hướng dẫn Tokyo, chẩn đoán viêm túi mật cấp yêu cầu đáp ứng các tiêu chí lâm sàng, xét nghiệm và hình ảnh học cho thấy sự hiện diện của một quá trình viêm tại chỗ và toàn thân.
- Bệnh nhân có biểu hiện đau hạ sườn phải thường không thuyên giảm; ấn đau và co cứng; dấu hiệu Murphy dương tính; và sốt, tăng bạch cầu, và/hoặc nồng độ protein phản ứng C (C-reactive protein) ≥3 mg/dL.
- Vàng da nhẹ cũng có thể xuất hiện.
- Mức độ nặng của viêm túi mật cấp có thể được phân loại là nhẹ (độ I), trung bình (độ II), và nặng (độ III). Những phân loại này ảnh hưởng đến việc quản lý lâm sàng, nguy cơ phẫu thuật, và mức độ khẩn cấp của can thiệp.
- Viêm túi mật cấp mức độ nhẹ được định nghĩa bởi sự vắng mặt của suy tạng và viêm tại chỗ nghiêm trọng.
- Viêm túi mật cấp mức độ trung bình được định nghĩa bởi các triệu chứng kéo dài >72 giờ, tăng bạch cầu đáng kể, và các đặc điểm của biến chứng tại chỗ như áp xe hoặc viêm phúc mạc.
- Viêm túi mật cấp mức độ nặng yêu cầu sự hiện diện của rối loạn chức năng của ít nhất một hệ cơ quan: tim mạch, hô hấp, thận, gan, huyết học, hoặc thần kinh.
- Không giống như viêm túi mật cấp do sỏi, viêm túi mật cấp không do sỏi có thể biểu hiện một cách không điển hình, thường không đau bụng ở 75% bệnh nhân và liên quan đến sốt, đáp ứng viêm hệ thống, và sốc.
- Viêm túi mật mạn tính đôi khi có thể là kết quả của các đợt viêm túi mật cấp tái phát. Các biến chứng khác bao gồm phù túi mật (khi viêm túi mật cấp giảm nhưng tắc nghẽn ống túi mật vẫn tồn tại) và viêm túi mật u hạt vàng, một biến thể hiếm gặp của viêm túi mật mạn tính.
CHẨN ĐOÁN
- Nhiều phương tiện chẩn đoán hình ảnh khác nhau có thể được sử dụng để xác minh chẩn đoán.
- Xạ hình gan mật bao gồm việc tiêm axit 2,6-dimethyliminodiacetic (HIDA) hoặc axit diisopropyl iminodiacetic (DISIDA) được đánh dấu phóng xạ, trong điều kiện bình thường sẽ được gan hấp thu, bài tiết vào mật, đi vào túi mật, và được bài tiết vào tá tràng trong 1 đến 2 giờ. Xét nghiệm này có độ nhạy cao (95%) và độ đặc hiệu cao (95%) để chẩn đoán viêm túi mật cấp, với kết quả dương tính được đặc trưng bởi việc không thấy hình ảnh túi mật 1 giờ sau khi tiêm đồng vị phóng xạ, kết hợp với sự lấp đầy của ống mật và tá tràng.
- Siêu âm, CT, và MRI bụng cho thấy túi mật to, thành túi mật dày (>4 mm), và sự hiện diện của dịch quanh túi mật.
- Dấu hiệu Murphy cũng có thể được thực hiện trong quá trình siêu âm (“dấu hiệu Murphy trên siêu âm”).
- Ở những bệnh nhân bị viêm túi mật cấp không do sỏi, siêu âm thường được thực hiện do độ nhạy cao (lên đến 92%), độ đặc hiệu cao (khoảng 90%), tính sẵn có nhanh chóng, và sự tiện lợi của việc có thể thực hiện xét nghiệm tại giường bệnh ở những bệnh nhân nặng. Hơn nữa, xạ hình có độ đặc hiệu thấp hơn ở những bệnh nhân bị viêm túi mật cấp không do sỏi do nguy cơ kết quả dương tính giả ở bệnh nhân nhịn ăn và kết quả âm tính giả do ống túi mật không bị tắc.
ĐIỀU TRỊ
1. Cắt túi mật
a. Sau khi sử dụng kháng sinh phổ rộng có tác dụng với vi khuẩn gram âm, cho bệnh nhân nhịn ăn uống qua đường miệng, và bù dịch đường tĩnh mạch, cắt túi mật được thực hiện như là phương pháp điều trị hàng đầu cho viêm túi mật cấp.
b. Cắt túi mật có thể được tiến hành thông qua phương pháp mổ mở hoặc nội soi ổ bụng, thường trong vòng 72 giờ sau khi nhập viện (hoặc càng sớm càng tốt ở bệnh nhân viêm túi mật cấp không do sỏi).
c. Số lượng ca cắt túi mật nội soi ngày càng tăng, và số ca cắt túi mật mở ngày càng giảm; tỷ lệ chuyển từ phẫu thuật nội soi sang mổ mở dao động từ 5% đến 10%.
d. Trong một nghiên cứu dân số quốc gia bao gồm 1,39 triệu bệnh nhân đã trải qua phẫu thuật cắt túi mật vì viêm túi mật cấp từ năm 1998 đến 2005 tại Hoa Kỳ, kết quả tốt hơn đã được quan sát thấy ở nhóm nội soi, với tỷ lệ xuất viện về nhà cao hơn đáng kể (91% so với 69%, ), thời gian nằm viện ngắn từ 2 ngày trở xuống (37% so với 6%, ), và tỷ lệ tử vong thấp hơn, ngay cả khi tính đến tình trạng lâm sàng của bệnh nhân (1,7% so với 6,4% đối với những bệnh nhân nặng nhất, ). Phẫu thuật nội soi cũng ít tốn kém hơn gần 15.000 đô la (21.743 đô la so với 36.335 đô la, ).
2. Ống dẫn lưu túi mật
a. Đặt ống thông qua da để dẫn lưu túi mật thành công là một lựa chọn hiệu quả, xâm lấn tối thiểu ở những bệnh nhân viêm túi mật cấp không phù hợp để phẫu thuật.
b. Ống có thể được để lại vô thời hạn hoặc cho đến khi bệnh nhân ổn định hơn để cắt túi mật.
c. Trong một nghiên cứu trên 185 bệnh nhân có bệnh kèm, bao gồm bệnh phổi tắc nghẽn mạn tính (COPD), bệnh động mạch vành, và xơ gan, đã được đặt ống dẫn lưu túi mật qua da hoặc phẫu thuật, phẫu thuật cắt túi mật sau đó đã được thực hiện ở 56,8% bệnh nhân, với phương pháp nội soi được sử dụng trong >80% các trường hợp. Các biến cố bất lợi như đau, rò rỉ, và tuột ống xảy ra với tỷ lệ khoảng 11%.
d. Trong một nghiên cứu so sánh việc đặt ống dẫn lưu túi mật qua da với phẫu thuật cắt túi mật cấp cứu, không có sự khác biệt đáng kể về tỷ lệ bệnh tật, nhưng có sự khác biệt đáng kể về tỷ lệ tử vong giữa hai nhóm, với tỷ lệ tử vong cao hơn được quan sát thấy ở nhóm dẫn lưu túi mật (17,2% so với 0%, ). Do đó, nên thực hiện cắt túi mật bất cứ khi nào có thể, và việc đặt ống dẫn lưu túi mật nên được dành riêng cho những bệnh nhân không thể phẫu thuật vì viêm túi mật cấp.
3. Liệu pháp nội soi
a. Liệu pháp nội soi có thể được thực hiện ở những bệnh nhân có nguy cơ phẫu thuật cao với các bệnh lý đi kèm đáng kể hoặc những người có chống chỉ định với dẫn lưu túi mật qua da như cổ trướng và không có cửa sổ an toàn để đặt ống thông.
b. Nên tránh liệu pháp nội soi ở những bệnh nhân bị thủng túi mật.
c. Nội soi mật tụy ngược dòng (ERCP) với dẫn lưu túi mật qua nhú
* Đã được báo cáo từ những năm 1980.
* Giải áp túi mật qua ống túi mật. Sau khi xác định được nhú tá lớn bằng máy nội soi tá tràng ở đoạn hai của tá tràng, ống mật được đặt ống thông bằng một catheter và một dây dẫn 0,025 hoặc 0,035 inch.
* Dưới hướng dẫn của màn huỳnh quang, dây dẫn được đưa vào ống túi mật và túi mật và được để cuộn nhiều vòng trong lòng túi mật.
* Sau đó, một stent nhựa đuôi heo hai đầu 7-10 Fr hoặc một ống thông dẫn lưu mũi-túi mật 5-7 Fr được đưa qua ống túi mật vào túi mật để giải áp.
* Không giống như stent qua nhú, ống thông dẫn lưu mũi-túi mật cho phép tưới rửa túi mật bằng dung dịch muối sinh lý vô trùng.
d. Tỷ lệ thành công kỹ thuật gộp của việc đặt stent qua nhú nội soi cao hơn so với đặt ống thông mũi-túi mật, lần lượt là 96% (95% CI, 91,1% đến 98,7%) và 80,9% (95% CI, 74,7% đến 86,2%), với sự cải thiện lâm sàng ở 88% (95% CI, 81,2% đến 93,2%) và 75,3% (95% CI, 68,6% đến 81,2%) bệnh nhân.
* Các biến cố bất lợi gặp phải trong quá trình dẫn lưu túi mật qua nhú nội soi bao gồm thủng túi mật hoặc ống túi mật, viêm tụy, và viêm đường mật, với tỷ lệ biến cố bất lợi gộp từ 0% đến 16%.
e. Dẫn lưu túi mật dưới hướng dẫn siêu âm nội soi (EUS)
* EUS có thể được sử dụng để giải áp túi mật bằng cách tạo một đường rò giữa túi mật và lòng dạ dày-tá tràng.
* Một máy siêu âm nội soi đầu dò thẳng trị liệu được đưa vào dạ dày hoặc tá tràng để quan sát túi mật và xác định vị trí tối ưu để tiếp cận túi mật. Một kim chọc hút nhỏ 19-gauge được sử dụng để chọc vào thành túi mật từ lòng ống tiêu hóa dưới hướng dẫn của EUS (Hình 34.2A).
* Một dây dẫn 0,035 inch được đưa qua kim vào túi mật và được để cuộn nhiều vòng trong lòng túi mật. Sau đó, kim được rút ra, và một catheter hoặc dao kim được đưa qua dây dẫn để tạo một lỗ rò giữa thành túi mật và lòng dạ dày hoặc tá tràng.
* Sau đó, đường rò được nong bằng bóng nong hoặc catheter lên đến tối đa 6 mm để cho phép đặt một stent nhựa đuôi heo hai đầu, stent kim loại phủ hoàn toàn, hoặc ống thông mũi-túi mật vào túi mật từ lòng ống tiêu hóa (Hình 34.2B-C).
* Các nghiên cứu điều tra về dẫn lưu túi mật dưới hướng dẫn EUS có quy mô nhỏ do kỹ thuật này còn tương đối mới; tuy nhiên, tỷ lệ thành công về kỹ thuật và điều trị với cả stent nhựa và kim loại đều rất đáng khích lệ. Các biến cố bất lợi bao gồm tràn khí ổ bụng và viêm phúc mạc mật.
* Trong một thử nghiệm ngẫu nhiên trên 59 bệnh nhân, dẫn lưu túi mật dưới hướng dẫn EUS được so sánh với dẫn lưu túi mật qua da. Khi ngưỡng không thua kém được đặt ở mức 15%, tỷ lệ thành công kỹ thuật (97% cho cả hai phương pháp) và lâm sàng (100% cho dẫn lưu túi mật dưới hướng dẫn EUS so với 96% cho dẫn lưu túi mật qua da) là tương đương. Cũng không có sự khác biệt đáng kể về tỷ lệ biến cố bất lợi.
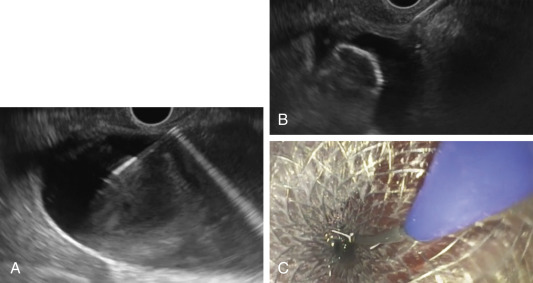
Hình 34.2. Dẫn lưu túi mật dưới hướng dẫn siêu âm nội soi (EUS). A, Túi mật được chọc từ lòng tá tràng bằng kim 19-gauge dưới hướng dẫn của EUS. B, Một stent kim loại tự bung áp thành (lumen-apposing metal stent) được triển khai đầu tiên trong túi mật dưới hướng dẫn của EUS. C, Đầu gần của stent kim loại sau đó được triển khai trong lòng tá tràng dưới sự hướng dẫn trực tiếp của nội soi.
VIÊM TÚI MẬT SINH HƠI
- Viêm túi mật sinh hơi được cho là kết quả của tình trạng suy mạch máu của túi mật và sau đó là nhiễm trùng túi mật bởi các vi khuẩn sinh hơi như các loài Clostridium và E. coli.
- Các yếu tố nguy cơ bao gồm đái tháo đường và tuổi già.
- Điều trị bao gồm sử dụng kháng sinh phổ rộng và cắt túi mật.
Các Hậu Quả Ít Gặp của Sỏi Mật
HỘI CHỨNG MIRIZZI
- Định nghĩa: Sự chèn ép từ bên ngoài của ống gan chung bởi sỏi mật nằm trong ống túi mật hoặc cổ túi mật.
- Có thể dẫn đến vàng da tắc mật.
- Được xử trí bằng cách đặt stent đường mật trong quá trình ERCP, tán sỏi điện thủy lực hoặc laser dưới hướng dẫn nội soi đường mật, và/hoặc cắt túi mật.
RÒ TÚI MẬT – RUỘT
- Tình trạng hiếm gặp.
- Đặc trưng bởi sự hình thành một đường rò giữa túi mật và ruột non, đại tràng gần, hoặc dạ dày do sỏi mật đi trực tiếp qua thành túi mật và thành ruột vào lòng ruột.
- Đường rò sau đó có thể dẫn đến tắc nghẽn lòng ruột, thường do sỏi mật có kích thước >25 mm, gây ra tắc ruột do sỏi mật (tắc nghẽn ở ruột non) hoặc hội chứng Bouveret (tắc nghẽn ở tá tràng).
- Chẩn đoán có thể được xác định bằng cách quan sát thấy khí trong đường mật trên phim chụp bụng không chuẩn bị hoặc bằng chụp X-quang ruột non và/hoặc thụt bari để quan sát đường rò. Đường rò có thể tự đóng lại; tuy nhiên, cắt túi mật cùng với đóng lỗ rò là phương pháp điều trị dứt điểm.
- Mở bụng luôn được yêu cầu đối với tắc ruột do sỏi mật; tỷ lệ tử vong là 20% nếu điều trị chậm trễ.
TÀI LIỆU THAM KHẢO
- Andersson KL, Friedman LS. Acalculous biliary pain, acute acalculous cholecystitis, cholesterolosis, adenomyomatosis and gallbladder polyps. In: Feldman M, Friedman LS, Brandt LJ, eds. Sleisenger and Fordtran’s Gastrointestinal and Liver Disease: Pathophysiology/Diagnosis/Management. Philadelphia: Saunders Elsevier; 2016:1152-1165.
- Cherng N, Witkowski ET, Sneider EB, et al. Use of cholecystostomy tubes in the management of patients with primary diagnosis of acute cholecystitis. J Am Coll Surg. 2012;214:196-201.
- Csikesz NG, Tseng JF, Shah SA. Trends in surgical management for acute cholecystitis. Surgery. 2008;144:283-289.
- Fogel E, Sherman S. Diseases of the gallbladder and bile ducts. In: Goldman L, Schafer AI, eds. Goldman’s Cecil Medicine. Philadelphia: Saunders Elsevier; 2016:1038-1048.
- Glasgow RE, Mulvihill SJ. Treatment of gallstone disease. In: Feldman M, Friedman LS, Brandt LJ, eds. Sleisenger and Fordtran’s Gastrointestinal and Liver Disease: Pathophysiology/Diagnosis/Management. Philadelphia: Saunders Elsevier; 2016:1134-1151.
- Hirota M, Takada T, Kawarada Y, et al. Diagnostic criteria and severity assessment of acute cholecystitis: Tokyo guidelines. J Hepatobiliary Pancreat Surg. 2007;14:78-82.
- Itoi T, Coelho-Prabhu N, Baron TH. Endoscopic gallbladder drainage for management of acute cholecystitis. Gastrointest Endosc. 2010;71:1038-1045.
- Jang JW, Lee SS, Park do H, et al. Feasibility and safety of EUS-guided transgastric/transduodenal gallbladder drainage with single-step placement of a modified covered self-expandable metal stent in patients unsuitable for cholecystectomy. Gastrointest Endosc. 2011;74:176-181.
- Jang JW, Lee SS, Song TJ, et al. Endoscopic ultrasound-guided transmural and percutaneous transhepatic gallbladder drainage are comparable for acute cholecystitis. Gastroenterology. 2012;142:805-811.
- Rodríguez-Sanjuán JC, Arruabarrena A, Sánchez-Moreno L, et al. Acute cholecystitis in high surgical risk patients: percutaneous cholecystostomy or emergency cholecystectomy? Am J Surg. 2012;204:54-59.
- Song TJ, Park do H, Eum JB, et al. EUS-guided cholecystoenterostomy with single-step placement of a 7F double-pigtail plastic stent in patients who are unsuitable for cholecystectomy: a pilot study (with video). Gastrointest Endosc. 2010;71:634-640.
- Stinton LM, Myers RP, Shaffer EA. Epidemiology of gallstones. Gastroenterol Clin North Am. 2010;39:157-169.
- Stinton LM, Shaffer EA. Epidemiology of gallbladder disease: cholelithiasis and cancer. Gut Liver. 2012; 6:172-187.
- Venneman NG, van Erpecum KJ. Pathogenesis of gallstones. Gastroenterol Clin North Am. 2010;39:171-183.
- Wang DQ-H, Afdhal NH. Gallstone disease. In: Feldman M, Friedman LS, Brandt LJ, eds. Sleisenger and Fordtran’s Gastrointestinal and Liver Disease: Pathophysiology/Diagnosis/Management. Philadelphia: Saunders Elsevier; 2016:1100-1133.
BẢNG CHÚ GIẢI THUẬT NGỮ Y HỌC ANH-VIỆT
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Cholelithiasis | /ˌkoʊlɪlɪˈθaɪəsɪs/ | Bệnh sỏi mật |
| 2 | Cholecystitis | /ˌkoʊlɪsɪsˈtaɪtɪs/ | Viêm túi mật |
| 3 | Gallstones | /ˈɡɔːlˌstoʊnz/ | Sỏi mật |
| 4 | Asymptomatic | /ˌeɪsɪmptəˈmætɪk/ | Không có triệu chứng |
| 5 | Clinical sequelae | /ˈklɪnɪkəl sɪˈkwiːliː/ | Hậu quả lâm sàng |
| 6 | Biliary pain | /ˈbɪliˌɛri peɪn/ | Đau quặn mật |
| 7 | Acute cholecystitis | /əˈkjuːt ˌkoʊlɪsɪsˈtaɪtɪs/ | Viêm túi mật cấp |
| 8 | Cholecystectomy | /ˌkoʊlɪsɪsˈtɛktəmi/ | Cắt túi mật |
| 9 | First-line treatment | /fɜrst laɪn ˈtriːtmənt/ | Điều trị hàng đầu |
| 10 | Surgical candidates | /ˈsɜrdʒɪkəl ˈkændɪˌdeɪts/ | Đối tượng phẫu thuật |
| 11 | Percutaneous gallbladder drainage | /ˌpɜrkjuːˈteɪniəs ˈɡɔːlˌblædər ˈdreɪnɪdʒ/ | Dẫn lưu túi mật qua da |
| 12 | Transpapillary gallbladder drainage | /trænsˈpæpɪˌlɛri ˈɡɔːlˌblædər ˈdreɪnɪdʒ/ | Dẫn lưu túi mật qua nhú |
| 13 | Endoscopic ultrasound (EUS) | /ˌɛndoʊˈskɑːpɪk ˈʌltrəˌsaʊnd/ | Siêu âm nội soi (EUS) |
| 14 | EUS-guided gallbladder drainage | /ˌiːjuːˈɛs ˈɡaɪdɪd ˈɡɔːlˌblædər ˈdreɪnɪdʒ/ | Dẫn lưu túi mật dưới hướng dẫn EUS |
| 15 | Mortality rate | /mɔrˈtæləti reɪt/ | Tỷ lệ tử vong |
| 16 | Cholesterol stones | /kəˈlɛstəˌrɔːl stoʊnz/ | Sỏi cholesterol |
| 17 | Black pigment stones | /blæk ˈpɪɡmənt stoʊnz/ | Sỏi sắc tố đen |
| 18 | Brown pigment stones | /braʊn ˈpɪɡmənt stoʊnz/ | Sỏi sắc tố nâu |
| 19 | Nonemergent | /ˌnɑnɪˈmɜrdʒənt/ | Không cấp cứu |
| 20 | Gastrointestinal | /ˌɡæstroʊɪnˈtɛstɪnəl/ | Tiêu hóa |
| 21 | Mucin | /ˈmjuːsɪn/ | Chất nhầy |
| 22 | Calcium salts | /ˈkælsiəm sɔːlts/ | Muối canxi |
| 23 | Secretion | /sɪˈkriːʃən/ | Sự bài tiết |
| 24 | Supersaturation | /ˌsuːpərˌsætʃəˈreɪʃən/ | Quá bão hòa |
| 25 | Nidus | /ˈnaɪdəs/ | Nhân (sỏi) |
| 26 | Aggregation | /ˌæɡrɪˈɡeɪʃən/ | Sự kết tụ |
| 27 | Precipitation | /prɪˌsɪpɪˈteɪʃən/ | Sự kết tủa |
| 28 | Cholesterol monohydrate crystals | /kəˈlɛstəˌrɔːl ˌmɑnoʊˈhaɪdreɪt ˈkrɪstəlz/ | Tinh thể cholesterol monohydrat |
| 29 | Risk factors | /rɪsk ˈfæktərz/ | Yếu tố nguy cơ |
| 30 | Prevalence | /ˈprɛvələns/ | Tỷ lệ hiện mắc |
| 31 | Saturated fat | /ˈsætʃəˌreɪtɪd fæt/ | Chất béo bão hòa |
| 32 | Fiber | /ˈfaɪbər/ | Chất xơ |
| 33 | Obesity | /oʊˈbiːsəti/ | Béo phì |
| 34 | Rapid weight loss | /ˈræpɪd weɪt lɔs/ | Giảm cân nhanh |
| 35 | Pregnancy | /ˈprɛɡnənsi/ | Mang thai |
| 36 | Genetics | /dʒəˈnɛtɪks/ | Di truyền học |
| 37 | Ethnicity | /ɛθˈnɪsəti/ | Chủng tộc |
| 38 | Estrogens | /ˈɛstrədʒənz/ | Estrogen |
| 39 | Pigment stones | /ˈpɪɡmənt stoʊnz/ | Sỏi sắc tố |
| 40 | Calcium bilirubinate | /ˈkælsiəm ˌbɪlɪˈruːbɪˌneɪt/ | Canxi bilirubinat |
| 41 | Calcium phosphate | /ˈkælsiəm ˈfɑsfeɪt/ | Canxi photphat |
| 42 | Calcium carbonate | /ˈkælsiəm ˈkɑrbəˌneɪt/ | Canxi cacbonat |
| 43 | Radiopaque | /ˌreɪdioʊˈpeɪk/ | Cản quang |
| 44 | Chronic hemolysis | /ˈkrɑnɪk hiːˈmɑləsɪs/ | Tan máu mạn tính |
| 45 | Cirrhosis | /səˈroʊsɪs/ | Xơ gan |
| 46 | Cystic fibrosis | /ˈsɪstɪk faɪˈbroʊsɪs/ | Bệnh xơ nang |
| 47 | Crohn disease | /kroʊnz dɪˈziːz/ | Bệnh Crohn |
| 48 | Bile duct | /baɪl dʌkt/ | Ống mật |
| 49 | Calcium palmitate | /ˈkælsiəm ˈpælmɪˌteɪt/ | Canxi palmitat |
| 50 | Calcium stearate | /ˈkælsiəm ˈstɪəˌreɪt/ | Canxi stearat |
| 51 | Stagnation of bile | /stæɡˈneɪʃən əv baɪl/ | Ứ trệ dịch mật |
| 52 | Bacterial infection | /bækˈtɪəriəl ɪnˈfɛkʃən/ | Nhiễm khuẩn |
| 53 | Parasite infection | /ˈpærəˌsaɪt ɪnˈfɛkʃən/ | Nhiễm ký sinh trùng |
| 54 | Ultrasonography (US) | /ˌʌltrəsəˈnɑɡrəfi/ | Siêu âm |
| 55 | Noninvasive | /ˌnɑnɪnˈveɪsɪv/ | Không xâm lấn |
| 56 | Sensitive | /ˈsɛnsətɪv/ | Nhạy |
| 57 | Sensitivity | /ˌsɛnsəˈtɪvəti/ | Độ nhạy |
| 58 | Computed tomography (CT) | /kəmˈpjuːtɪd təˈmɑɡrəfi/ | Chụp cắt lớp vi tính (CT) |
| 59 | Insufficient | /ˌɪnsəˈfɪʃənt/ | Không đủ |
| 60 | Magnetic resonance imaging (MRI) | /mæɡˈnɛtɪk ˈrɛzənəns ˈɪmədʒɪŋ/ | Chụp cộng hưởng từ (MRI) |
| 61 | Bile duct stones | /baɪl dʌkt stoʊnz/ | Sỏi ống mật |
| 62 | Sludge | /slʌdʒ/ | Bùn mật |
| 63 | Invasive | /ɪnˈveɪsɪv/ | Xâm lấn |
| 64 | Complications | /ˌkɑmplɪˈkeɪʃənz/ | Biến chứng |
| 65 | Acute pancreatitis | /əˈkjuːt ˌpæŋkriəˈtaɪtɪs/ | Viêm tụy cấp |
| 66 | Choledocholithiasis | /ˌkoʊlɪˌdoʊkoʊlɪˈθaɪəsɪs/ | Sỏi ống mật chủ |
| 67 | Uncomplicated | /ʌnˈkɑmplɪˌkeɪtɪd/ | Không biến chứng |
| 68 | Cholesterolosis | /kəˌlɛstəroʊˈloʊsɪs/ | Bệnh cholesterol túi mật |
| 69 | Strawberry gallbladder | /ˈstrɔˌbɛri ˈɡɔːlˌblædər/ | Túi mật dâu tây |
| 70 | Adenomyomatosis | /ˌædɪnoʊˌmaɪəmoʊˈtoʊsɪs/ | Bệnh cơ tuyến túi mật |
| 71 | Oral cholecystography | /ˈɔrəl ˌkoʊlɪsɪsˈtɑɡrəfi/ | Chụp túi mật đường uống |
| 72 | HIDA scan | /ˈhaɪdə skæn/ | Xạ hình HIDA |
| 73 | Leukocytosis | /ˌluːkoʊsaɪˈtoʊsɪs/ | Tăng bạch cầu |
| 74 | Nonfunctioning gallbladder | /ˌnɑnˈfʌŋkʃənɪŋ ˈɡɔːlˌblædər/ | Túi mật không hoạt động |
| 75 | Laparoscopic cholecystectomy | /ˌlæpərəˈskɑpɪk ˌkoʊlɪsɪsˈtɛktəmi/ | Cắt túi mật nội soi |
| 76 | Porcelain gallbladder | /ˈpɔrsəlɪn ˈɡɔːlˌblædər/ | Túi mật sứ |
| 77 | Radiograph | /ˈreɪdioʊˌɡræf/ | X-quang |
| 78 | Incidentally | /ˌɪnsɪˈdɛntəli/ | Tình cờ |
| 79 | Decades | /ˈdɛkeɪdz/ | Thập kỷ |
| 80 | Prophylactic | /ˌproʊfəˈlæktɪk/ | Dự phòng |
| 81 | Gallbladder cancer | /ˈɡɔːlˌblædər ˈkænsər/ | Ung thư túi mật |
| 82 | Calcification | /ˌkælsɪfɪˈkeɪʃən/ | Vôi hóa |
| 83 | Anomalous | /əˈnɑmələs/ | Bất thường |
| 84 | Pancreaticobiliary duct junction | /ˌpæŋkriˌætɪkoʊˈbɪliˌɛri dʌkt ˈdʒʌŋkʃən/ | Điểm nối tụy mật |
| 85 | Solid organ transplantation | /ˈsɑlɪd ˈɔrɡən ˌtrænsplænˈteɪʃən/ | Ghép tạng đặc |
| 86 | Morbidity | /mɔrˈbɪdəti/ | Tỷ lệ bệnh tật |
| 87 | Abdominal surgery | /æbˈdɑmənəl ˈsɜrdʒəri/ | Phẫu thuật bụng |
| 88 | Bariatric surgery | /ˌbæriˈætrɪk ˈsɜrdʒəri/ | Phẫu thuật giảm béo |
| 89 | Biliary colic | /ˈbɪliˌɛri ˈkɑlɪk/ | Cơn đau quặn mật |
| 90 | Intermittent | /ˌɪntərˈmɪtənt/ | Ngắt quãng |
| 91 | Right upper quadrant | /raɪt ˈʌpər ˈkwɑdrənt/ | Hạ sườn phải (góc phần tư trên phải) |
| 92 | Radiation | /ˌreɪdiˈeɪʃən/ | Lan (của cơn đau) |
| 93 | Fatty meal | /ˈfæti miːl/ | Bữa ăn nhiều dầu mỡ |
| 94 | Contraction | /kənˈtrækʃən/ | Sự co bóp |
| 95 | Obstructed cystic duct | /əbˈstrʌktɪd ˈsɪstɪk dʌkt/ | Tắc nghẽn ống túi mật |
| 96 | Exclusion | /ɪkˈskluːʒən/ | Loại trừ |
| 97 | Etiologies | /ˌiːtiˈɑlədʒiz/ | Nguyên nhân |
| 98 | Peptic ulcer disease | /ˈpɛptɪk ˈʌlsər dɪˈziːz/ | Bệnh loét dạ dày tá tràng |
| 99 | Nephrolithiasis | /ˌnɛfroʊlɪˈθaɪəsɪs/ | Sỏi thận |
| 100 | Ursodeoxycholic acid (UDCA) | /ˌɜrsoʊdiˌɑksiˈkoʊlɪk ˈæsɪd/ | Axit ursodeoxycholic (UDCA) |
| 101 | Secondary bile acid | /ˈsɛkənˌdɛri baɪl ˈæsɪd/ | Axit mật thứ cấp |
| 102 | Nonoccluded cystic duct | /ˌnɑnəˈkluːdɪd ˈsɪstɪk dʌkt/ | Ống túi mật không bị tắc |
| 103 | Recurrence | /rɪˈkɜrəns/ | Tái phát |
| 104 | Extracorporeal shock wave lithotripsy (ESWL) | /ˈɛkstrəkɔrˈpɔriəl ʃɑk weɪv ˌlɪθəˈtrɪpsi/ | Tán sỏi ngoài cơ thể bằng sóng xung kích |
| 105 | Oral dissolution therapy | /ˈɔrəl ˌdɪsəˈluːʃən ˈθɛrəpi/ | Liệu pháp uống thuốc tan sỏi |
| 106 | Open approach | /ˈoʊpən əˈproʊtʃ/ | Phương pháp mổ mở |
| 107 | Laparoscopic approach | /ˌlæpərəˈskɑpɪk əˈproʊtʃ/ | Phương pháp nội soi ổ bụng |
| 108 | Resolution | /ˌrɛzəˈluːʃən/ | Sự giải quyết (triệu chứng) |
| 109 | Treatment of choice | /ˈtriːtmənt əv tʃɔɪs/ | Điều trị được lựa chọn |
| 110 | Wound infections | /wuːnd ɪnˈfɛkʃənz/ | Nhiễm trùng vết mổ |
| 111 | Length of hospitalization | /lɛŋkθ əv ˌhɑspɪtələˈzeɪʃən/ | Thời gian nằm viện |
| 112 | Resumption | /rɪˈzʌmpʃən/ | Sự trở lại, hồi phục |
| 113 | Analgesic | /ˌænəlˈdʒiːzɪk/ | Thuốc giảm đau |
| 114 | Intraoperative cholangiography | /ˌɪntrəˈɑpərətɪv ˌkoʊlænˈdʒiɑɡrəfi/ | Chụp đường mật trong mổ |
| 115 | Delineate | /dɪˈlɪniˌeɪt/ | Xác định rõ |
| 116 | Biliary system | /ˈbɪliˌɛri ˈsɪstəm/ | Hệ thống đường mật |
| 117 | Aberrant anatomy | /əˈbɛrənt əˈnætəmi/ | Giải phẫu bất thường |
| 118 | Minimize | /ˈmɪnɪˌmaɪz/ | Giảm thiểu |
| 119 | Bile duct injury | /baɪl dʌkt ˈɪndʒəri/ | Tổn thương đường mật |
| 120 | Acute calculous cholecystitis | /əˈkjuːt ˈkælkjələs ˌkoʊlɪsɪsˈtaɪtɪs/ | Viêm túi mật cấp do sỏi |
| 121 | Ischemia | /ɪˈskiːmiə/ | Thiếu máu cục bộ |
| 122 | Secondary bacterial infection | /ˈsɛkənˌdɛri bækˈtɪəriəl ɪnˈfɛkʃən/ | Nhiễm khuẩn thứ phát |
| 123 | Gram-negative bacteria | /ɡræm ˈnɛɡətɪv bækˈtɪəriə/ | Vi khuẩn gram âm |
| 124 | Gram-positive bacteria | /ɡræm ˈpɑzətɪv bækˈtɪəriə/ | Vi khuẩn gram dương |
| 125 | Acute acalculous cholecystitis | /əˈkjuːt eɪˈkælkjələs ˌkoʊlɪsɪsˈtaɪtɪs/ | Viêm túi mật cấp không do sỏi |
| 126 | Critically ill patients | /ˈkrɪtɪkəli ɪl ˈpeɪʃənts/ | Bệnh nhân nặng |
| 127 | Burn injury | /bɜrn ˈɪndʒəri/ | Bỏng |
| 128 | Trauma | /ˈtrɔːmə/ | Chấn thương |
| 129 | Bone marrow transplantation | /boʊn ˈmæroʊ ˌtrænsplænˈteɪʃən/ | Ghép tủy xương |
| 130 | Chemotherapy | /ˌkiːmoʊˈθɛrəpi/ | Hóa trị liệu |
| 131 | Total parenteral nutrition | /ˈtoʊtəl pəˈrɛntərəl nuːˈtrɪʃən/ | Nuôi dưỡng hoàn toàn qua đường tĩnh mạch |
| 132 | Vascular insufficiency | /ˈvæskjələr ˌɪnsəˈfɪʃənsi/ | Suy mạch máu |
| 133 | Vasculitis | /ˌvæskjəˈlaɪtɪs/ | Viêm mạch |
| 134 | Gallbladder decompression | /ˈɡɔːlˌblædər ˌdiːkəmˈprɛʃən/ | Giải áp túi mật |
| 135 | Cholecystostomy tube placement | /ˌkoʊlɪsɪsˈtɑstəmi tuːb ˈpleɪsmənt/ | Đặt ống dẫn lưu túi mật |
| 136 | Clinical stability | /ˈklɪnɪkəl stəˈbɪləti/ | Ổn định lâm sàng |
| 137 | Perforation | /ˌpɜrfəˈreɪʃən/ | Thủng |
| 138 | Gangrene | /ˈɡæŋɡriːn/ | Hoại tử |
| 139 | Empyema | /ˌɛmpaɪˈiːmə/ | Tích mủ |
| 140 | Tokyo guidelines | /ˈtoʊkioʊ ˈɡaɪdˌlaɪnz/ | Hướng dẫn Tokyo |
| 141 | Local inflammatory process | /ˈloʊkəl ɪnˈflæməˌtɔri ˈprɑsɛs/ | Quá trình viêm tại chỗ |
| 142 | Systemic inflammatory process | /sɪsˈtɛmɪk ɪnˈflæməˌtɔri ˈprɑsɛs/ | Quá trình viêm toàn thân |
| 143 | Unremitting | /ˌʌnrɪˈmɪtɪŋ/ | Không thuyên giảm |
| 144 | Tenderness | /ˈtɛndərnəs/ | Ấn đau |
| 145 | Guarding | /ˈɡɑrdɪŋ/ | Co cứng (thành bụng) |
| 146 | Murphy sign | /ˈmɜrfi saɪn/ | Dấu hiệu Murphy |
| 147 | C-reactive protein | /siː riˈæktɪv ˈproʊˌtiːn/ | Protein phản ứng C |
| 148 | Jaundice | /ˈdʒɔːndɪs/ | Vàng da |
| 149 | Organ failure | /ˈɔrɡən ˈfeɪljər/ | Suy tạng |
| 150 | Peritonitis | /ˌpɛrɪtəˈnaɪtɪs/ | Viêm phúc mạc |
| 151 | Abscess | /ˈæbˌsɛs/ | Áp xe |
| 152 | Organ system dysfunction | /ˈɔrɡən ˈsɪstəm dɪsˈfʌŋkʃən/ | Rối loạn chức năng hệ cơ quan |
| 153 | Cardiovascular | /ˌkɑrdioʊˈvæskjələr/ | Tim mạch |
| 154 | Respiratory | /ˈrɛspərəˌtɔri/ | Hô hấp |
| 155 | Renal | /ˈriːnəl/ | Thận |
| 156 | Hepatic | /hɪˈpætɪk/ | Gan |
| 157 | Hematologic | /ˌhiːmətəˈlɑdʒɪk/ | Huyết học |
| 158 | Neurologic | /ˌnʊrəˈlɑdʒɪk/ | Thần kinh |
| 159 | Atypical fashion | /eɪˈtɪpɪkəl ˈfæʃən/ | Kiểu không điển hình |
| 160 | Systemic inflammatory response | /sɪsˈtɛmɪk ɪnˈflæməˌtɔri rɪˈspɑns/ | Đáp ứng viêm hệ thống |
| 161 | Shock | /ʃɑk/ | Sốc |
| 162 | Chronic cholecystitis | /ˈkrɑnɪk ˌkoʊlɪsɪsˈtaɪtɪs/ | Viêm túi mật mạn tính |
| 163 | Hydrops of the gallbladder | /ˈhaɪdrɑps əv ðə ˈɡɔːlˌblædər/ | Phù túi mật |
| 164 | Xanthogranulomatous cholecystitis | /ˌzænθoʊˌɡrænjəˈloʊmətəs ˌkoʊlɪsɪsˈtaɪtɪs/ | Viêm túi mật u hạt vàng |
| 165 | Cholescintigraphy | /ˌkoʊlɪsɪnˈtɪɡrəfi/ | Xạ hình gan mật |
| 166 | Radiolabeled | /ˌreɪdioʊˈleɪbəld/ | Gắn phóng xạ |
| 167 | Radioisotope | /ˌreɪdioʊˈaɪsəˌtoʊp/ | Đồng vị phóng xạ |
| 168 | Nonvisualization | /ˌnɑnˌvɪʒuələˈzeɪʃən/ | Không thấy hình ảnh |
| 169 | Pericholecystic fluid | /ˌpɛrɪˌkoʊlɪˈsɪstɪk ˈfluːɪd/ | Dịch quanh túi mật |
| 170 | Sonographic Murphy sign | /ˌsɑnəˈɡræfɪk ˈmɜrfi saɪn/ | Dấu hiệu Murphy trên siêu âm |
| 171 | False-positive | /fɔls ˈpɑzətɪv/ | Dương tính giả |
| 172 | False-negative | /fɔls ˈnɛɡətɪv/ | Âm tính giả |
| 173 | Broad-spectrum antibiotics | /brɔd ˈspɛktrəm ˌæntibaɪˈɑtɪks/ | Kháng sinh phổ rộng |
| 174 | Nil per os | /nɪl pɜr oʊs/ | Nhịn ăn uống qua đường miệng |
| 175 | Intravenous fluid resuscitation | /ˌɪntrəˈviːnəs ˈfluːɪd rɪˌsʌsɪˈteɪʃən/ | Bù dịch đường tĩnh mạch |
| 176 | Conversion | /kənˈvɜrʒən/ | Sự chuyển đổi (phương pháp mổ) |
| 177 | Cholecystostomy tube | /ˌkoʊlɪsɪsˈtɑstəmi tuːb/ | Ống dẫn lưu túi mật |
| 178 | Minimally invasive | /ˈmɪnəməli ɪnˈveɪsɪv/ | Xâm lấn tối thiểu |
| 179 | Comorbidities | /ˌkoʊmɔrˈbɪdətiz/ | Bệnh đi kèm |
| 180 | Chronic obstructive pulmonary disease (COPD) | /ˈkrɑnɪk əbˈstrʌktɪv ˈpʌlməˌnɛri dɪˈziːz/ | Bệnh phổi tắc nghẽn mạn tính |
| 181 | Coronary artery disease | /ˈkɔrəˌnɛri ˈɑrtəri dɪˈziːz/ | Bệnh động mạch vành |
| 182 | Adverse events | /ˈædˌvɜrs ɪˈvɛnts/ | Biến cố bất lợi |
| 183 | Leakage | /ˈliːkɪdʒ/ | Rò rỉ |
| 184 | Tube dislodgement | /tuːb dɪsˈlɑdʒmənt/ | Tuột ống |
| 185 | Contraindications | /ˌkɑntrəˌɪndɪˈkeɪʃənz/ | Chống chỉ định |
| 186 | Ascites | /əˈsaɪtiːz/ | Cổ trướng |
| 187 | Endoscopic retrograde cholangiopancreatography (ERCP) | /ˌɛndoʊˈskɑːpɪk ˈrɛtroʊˌɡreɪd ˌkoʊlænˌdʒioʊˌpæŋkriəˈtɑɡrəfi/ | Nội soi mật tụy ngược dòng (ERCP) |
| 188 | Duodenoscope | /ˌduːədɪˈnoʊskoʊp/ | Máy nội soi tá tràng |
| 189 | Major papilla | /ˈmeɪdʒər pəˈpɪlə/ | Nhú tá lớn |
| 190 | Cannulate | /ˈkænjəˌleɪt/ | Đặt ống thông |
| 191 | Guidewire | /ˈɡaɪdˌwaɪər/ | Dây dẫn |
| 192 | Fluoroscopic guidance | /ˌflʊərəˈskɑpɪk ˈɡaɪdəns/ | Hướng dẫn của màn huỳnh quang |
| 193 | Double-pigtail plastic stent | /ˈdʌbəl ˈpɪɡˌteɪl ˈplæstɪk stɛnt/ | Stent nhựa đuôi heo hai đầu |
| 194 | Nasogallbladder drainage catheter | /ˌneɪzoʊˈɡɔːlˌblædər ˈdreɪnɪdʒ ˈkæθətər/ | Ống thông dẫn lưu mũi-túi mật |
| 195 | Fistulous tract | /ˈfɪstʃələs trækt/ | Đường rò |
| 196 | Needle knife | /ˈniːdəl naɪf/ | Dao kim |
| 197 | Dilating balloon | /ˈdaɪˌleɪtɪŋ bəˈluːn/ | Bóng nong |
| 198 | Pneumoperitoneum | /ˌnuːmoʊˌpɛrɪtəˈniːəm/ | Tràn khí ổ bụng |
| 199 | Bile peritonitis | /baɪl ˌpɛrɪtəˈnaɪtɪs/ | Viêm phúc mạc mật |
| 200 | Emphysematous cholecystitis | /ˌɛmfɪˈziːmətəs ˌkoʊlɪsɪsˈtaɪtɪs/ | Viêm túi mật sinh hơi |
