Chẩn đoán Hình ảnh Nhập môn: Các Nguyên lý và Dấu hiệu Nhận biết, Ấn bản thứ 5
Tác giả: William Herring, MD, FACR – © 2024 Nhà xuất bản Elsevier
Ths.Bs. Lê Đình Sáng (Chủ biên Bản dịch tiếng Việt)
Chương 26: Nhận biết một số nguyên nhân thường gặp của bệnh lý nội sọ
Recognizing Some Common Causes of Intracranial Pathology
William Herring, MD, FACR
Learning Radiology, 26, 321-346
Những tiến bộ trong chẩn đoán hình ảnh thần kinh đã có tác động đáng kể đến việc chẩn đoán và điều trị các bệnh lý thần kinh, từ việc phát hiện và điều trị đột quỵ sớm hơn đến chẩn đoán sa sút trí tuệ kịp thời hơn, từ việc phát hiện và điều trị nhanh chóng các túi phình động mạch não đến khả năng chẩn đoán bệnh xơ cứng rải rác chỉ sau một đợt tấn công.
Câu hỏi Tình huống 26
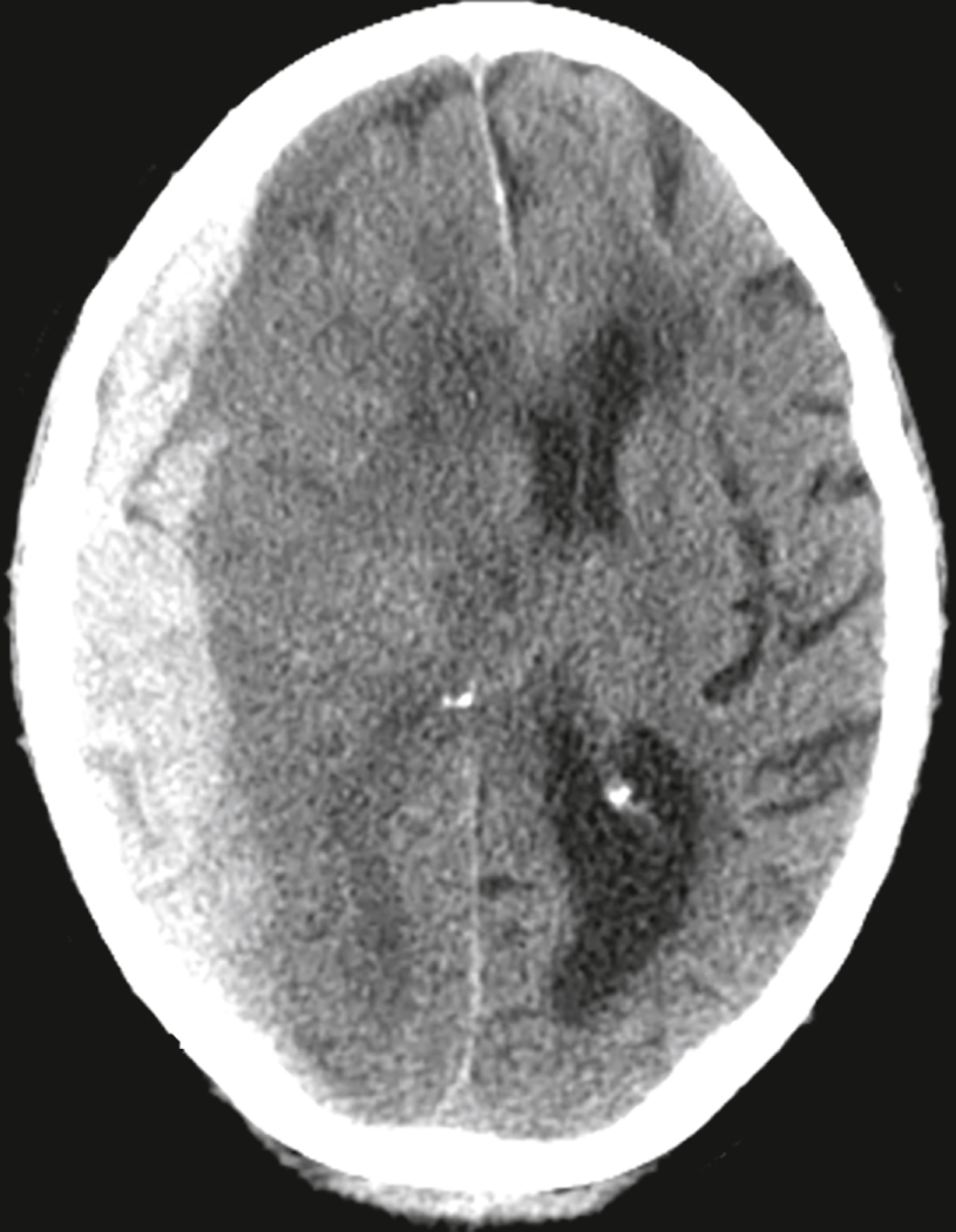
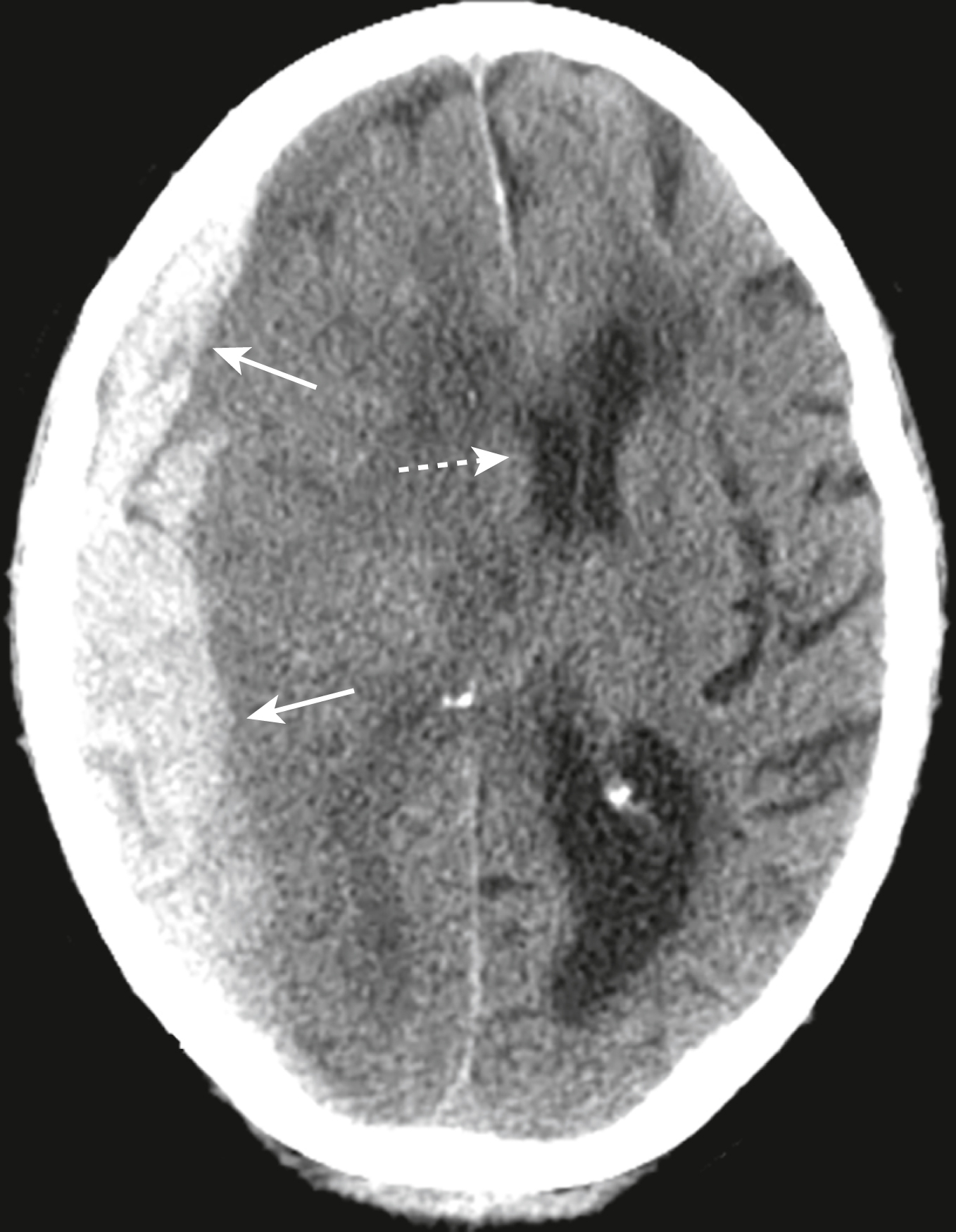
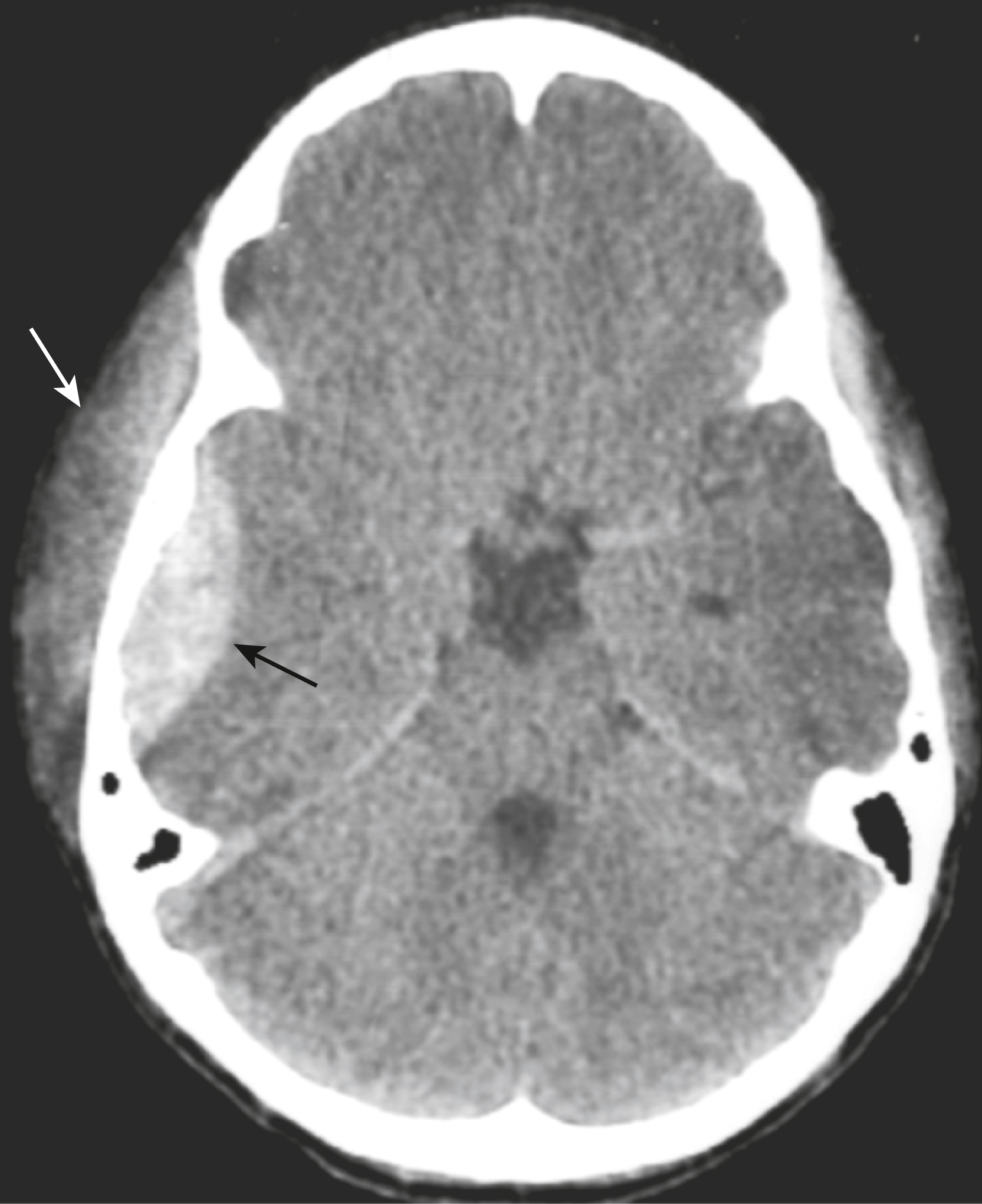
Đây là hình ảnh chụp CT sọ não không tiêm thuốc cản quang của một bệnh nhân nam 68 tuổi bị ngã đập đầu vào cùng ngày và ngày càng mất phương hướng. Tiền sử lâm sàng liên quan là bệnh nhân đang sử dụng thuốc chống đông máu để điều trị bệnh tim. Chẩn đoán là gì? Xem câu trả lời ở cuối chương này. |
Cả CT và MRI đều được sử dụng để khảo sát não và tủy sống, nhưng MRI là lựa chọn ưu tiên trong hầu hết các tình huống lâm sàng (Bảng 26.1). X-quang thường quy không có vai trò quan trọng trong chẩn đoán hình ảnh các bất thường nội sọ.
Bảng 26.1: Các phương pháp chẩn đoán hình ảnh não cho một số bất thường chọn lọc
| Bất thường | Lựa chọn ưu tiên | Các phương pháp khác |
|---|---|---|
| Đột quỵ cấp | Hình ảnh khuếch tán (xem Bảng 26.8) cho đột quỵ cấp hoặc nhồi máu lỗ khuyết, nếu có sẵn | CT không cản quang có thể phân biệt xuất huyết với nhồi máu não |
| Đau đầu cấp và nặng | CT không cản quang để phát hiện xuất huyết dưới nhện | Chụp mạch MRI (MRA) hoặc chụp mạch CT (CTA) nếu phát hiện xuất huyết dưới nhện để tìm túi phình |
| Đau đầu mạn tính (với các đặc điểm mới) | MRI không và có tiêm thuốc cản quang, hoặc MRI không tiêm thuốc cản quang | CT không và có tiêm thuốc cản quang |
| Co giật | MRI không và có tiêm thuốc cản quang. Thêm các lát cắt mỏng qua hồi hải mã ở bệnh nhân có tiền sử co giật thời thơ ấu | CT không và có tiêm thuốc cản quang, có thể thay thế nếu không có MRI |
| Máu | CT không cản quang | Siêu âm cho trẻ sơ sinh |
| Chấn thương đầu | CT không cản quang là phương pháp sẵn có và là lựa chọn hàng đầu trong chấn thương đầu | MRI tốt hơn trong việc phát hiện tổn thương sợi trục lan tỏa nhưng cần nhiều thời gian hơn và không phải lúc nào cũng có sẵn |
| Bệnh lý động mạch cảnh ngoài sọ | Siêu âm Doppler | MRA là một phương pháp tuyệt vời; CTA tốt nhất để đánh giá hẹp mạch trước phẫu thuật |
| Não úng thủy | MRI là phương pháp khảo sát ban đầu | CT để theo dõi |
| Chóng mặt và choáng váng | MRI có tiêm thuốc cản quang | MRA nếu cần và/hoặc các lát cắt mỏng qua ống tai trong nếu cần |
| Khối u | MRI không và có tiêm thuốc cản quang | CT có tiêm thuốc cản quang nếu không có MRI |
| Thay đổi tri giác | MRI không hoặc có tiêm thuốc cản quang | CT không cản quang |
Giải phẫu bình thường (Hình 26.1)
Chúng ta sẽ xem xét giải phẫu bình thường của não bằng hình ảnh CT.
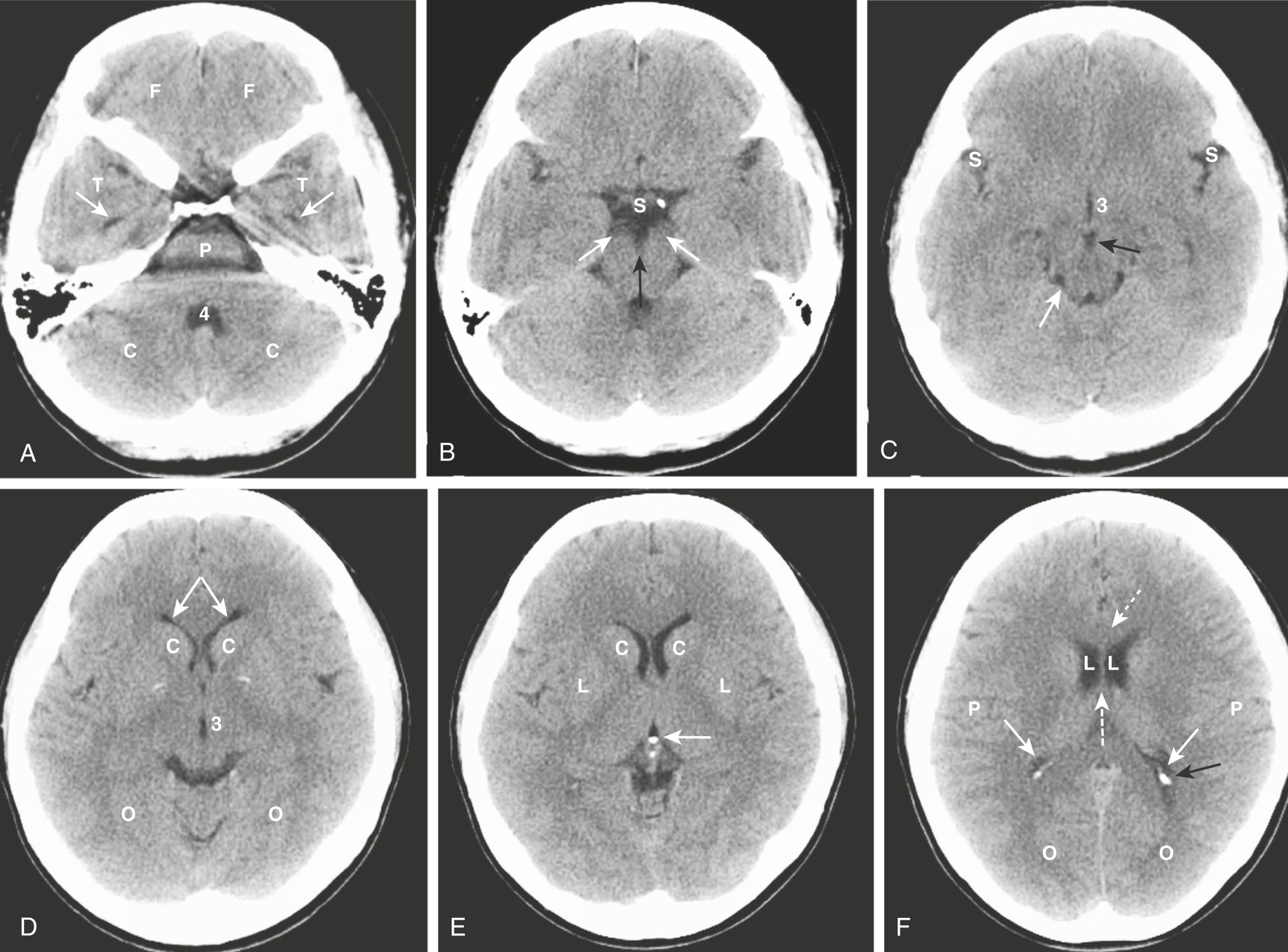
Hình 26.1 Hình ảnh CT sọ não không tiêm thuốc cản quang bình thường. (A) Thùy trán (F); thùy thái dương (T); sừng thái dương (mũi tên); não thất tư (4); tiểu não (C); cầu não (P). (B) Bể trên yên (S); cuống đại não (mũi tên trắng); bể gian cuống (mũi tên đen). (C) Rãnh Sylvius (S); não thất ba (3); bể gian cuống (mũi tên đen); bể củ não sinh tư (mũi tên trắng). (D) Sừng trán của não thất bên (mũi tên trắng); nhân đuôi (C); não thất ba (3); thùy chẩm (O). (E) Nhân đuôi (C); nhân bèo (L); tuyến tùng vôi hóa (mũi tên). (F) Gối thể chai (mũi tên đứt nét); não thất bên (L); vách trong suốt (mũi tên đứt nét); thùy đỉnh (P); sừng chẩm (mũi tên đen); đám rối mạch mạc vôi hóa (mũi tên trắng liền); thùy chẩm (O).
Ở hố sau, não thất tư có dạng hình chữ U ngược. Giống như tất cả các cấu trúc chứa dịch não tủy trên CT, nó thường có màu đen. Phía sau não thất tư là các bán cầu tiểu não, phía trước là cầu não và hành não. Lều tiểu não ngăn cách các thành phần dưới lều của hố sau (tiểu não và não thất tư) với khoang trên lều.
Bể gian cuống nằm ở trung não và ngăn cách cặp cuống đại não (xuất phát từ mặt trên của cầu não). Bể trên yên nằm trước bể gian cuống và thường có dạng hình ngôi sao năm hoặc sáu cánh.
Các rãnh Sylvius đối xứng hai bên và chứa dịch não tủy (DNT). Chúng ngăn cách thùy thái dương với thùy trán và thùy đỉnh.
Nhân bèo bao gồm bèo sẫm (ở ngoài) và cầu nhạt (ở trong). Não thất ba có dạng khe và nằm ở đường giữa. Ở phía sau của não thất ba là tuyến tùng. Xa hơn về phía sau là bể củ não sinh tư.
Thể chai nối liền hai bán cầu đại não phải và trái và tạo thành mái của não thất bên. Phần trước được gọi là gối và phần sau được gọi là lồi.
Các hạch nền được đại diện bởi nhân dưới đồi và chất đen, cầu nhạt, bèo sẫm và nhân đuôi. Bèo sẫm và nhân đuôi được gọi là thể vân.
Sừng trán (còn gọi là sừng trước) của não thất bên ôm lấy đầu nhân đuôi. Hai sừng trán được ngăn cách bởi vách trong suốt ở đường giữa. Sừng thái dương, thường rất nhỏ, nằm thấp hơn và chứa trong thùy thái dương. Sừng sau (sừng chẩm) của não thất bên nằm trong thùy chẩm. Phần cao nhất của hệ thống não thất là thân của các não thất bên.
Liềm đại não nằm trong khe liên bán cầu, ngăn cách hai bán cầu đại não, và thường bị vôi hóa ở người lớn.
Bề mặt hay vỏ não bao gồm các nếp cuộn chất xám được tạo thành từ các rãnh (sulci) và hồi (gyri). Chất trắng tủy nằm bên dưới vỏ não.
ĐIỂM QUAN TRỌNGTrên phim CT sọ não không tiêm thuốc cản quang, bất cứ thứ gì có màu trắng thường là đậm độ xương (canxi) hoặc máu, trong trường hợp không có dị vật kim loại (Bảng 26.2). |
Bảng 26.2: Đậm độ trên CT
| Giảm đậm độ (Tối) | Đồng đậm độ | Tăng đậm độ (Sáng) |
|---|---|---|
| Mỡ (thường không có trong đầu) | Nhu mô não bình thường | Kim loại (ví dụ: kẹp phình mạch hoặc đạn) |
| Khí (ví dụ: xoang) | Một số dạng protein (ví dụ: tụ máu dưới màng cứng bán cấp) | Iốt (sau khi tiêm thuốc cản quang) |
| Nước (ví dụ: DNT) | Canxi | |
| Tụ máu/tụ dịch dưới màng cứng mạn tính | Xuất huyết (protein cao) |
- Các vôi hóa sinh lý có thể thấy trên CT não:
- Tuyến tùng (Hình 26.2A)
- Hạch nền (xem Hình 26.2A)
- Đám rối mạch mạc (xem Hình 26.2A)
- Liềm đại não và lều tiểu não (Hình 26.2B)
Hình 26.2 Vôi hóa sinh lý. (A) Có các vôi hóa thô ở cả hai hạch nền (mũi tên trắng đứt nét), đám rối mạch mạc (mũi tên trắng liền) và tuyến tùng (mũi tên trắng chấm). (B) Có vôi hóa liềm đại não (mũi tên). Vôi hóa sinh lý có xu hướng tăng tỷ lệ mắc theo tuổi tác.
- Các cấu trúc bình thường có thể ngấm thuốc sau khi tiêm thuốc cản quang tĩnh mạch chứa iốt:
- Các xoang tĩnh mạch
- Đám rối mạch mạc
- Tuyến yên và cuống tuyến yên
Các vật liệu kim loại trong đầu có thể gây ra ảnh giả trên phim CT. Trám răng, kẹp phình mạch và đạn đều có thể gây ra ảnh giả dạng vệt.
MRI và Não
Nhìn chung, MRI là phương pháp được lựa chọn để phát hiện và phân loại giai đoạn các bất thường nội sọ và tủy sống. Nó thường nhạy hơn CT do có độ tương phản và độ phân giải mô mềm vượt trội. Tuy nhiên, nó kém nhạy hơn CT trong việc phát hiện vôi hóa trong tổn thương hoặc đánh giá xương vỏ, vốn xuất hiện dưới dạng khoảng trống tín hiệu trên MRI. Nó có thể chống chỉ định ở một số bệnh nhân có máy tạo nhịp tim.
MRI khó diễn giải hơn một phần vì cùng một cấu trúc hoặc bất thường có thể xuất hiện khác nhau trên cùng một phim, tùy thuộc vào chuỗi xung, các thông số quét, và thực tế là MRI biến đổi nhiều hơn trong việc mô tả những khác biệt xảy ra theo thời gian của một số bất thường (ví dụ: xuất huyết) so với CT.
Đánh giá ban đầu một phim MRI não có thể bắt đầu bằng chuỗi xung T1W sagittal. Trên chuỗi xung này, não trông giống với các mẫu giải phẫu hoặc sơ đồ mà bạn quen thuộc hơn (Hình 26.3). Nhiều cấu trúc trong não có cặp, vì vậy hãy nhớ so sánh hai bên trên các phim cắt ngang của não (Hình 26.4).
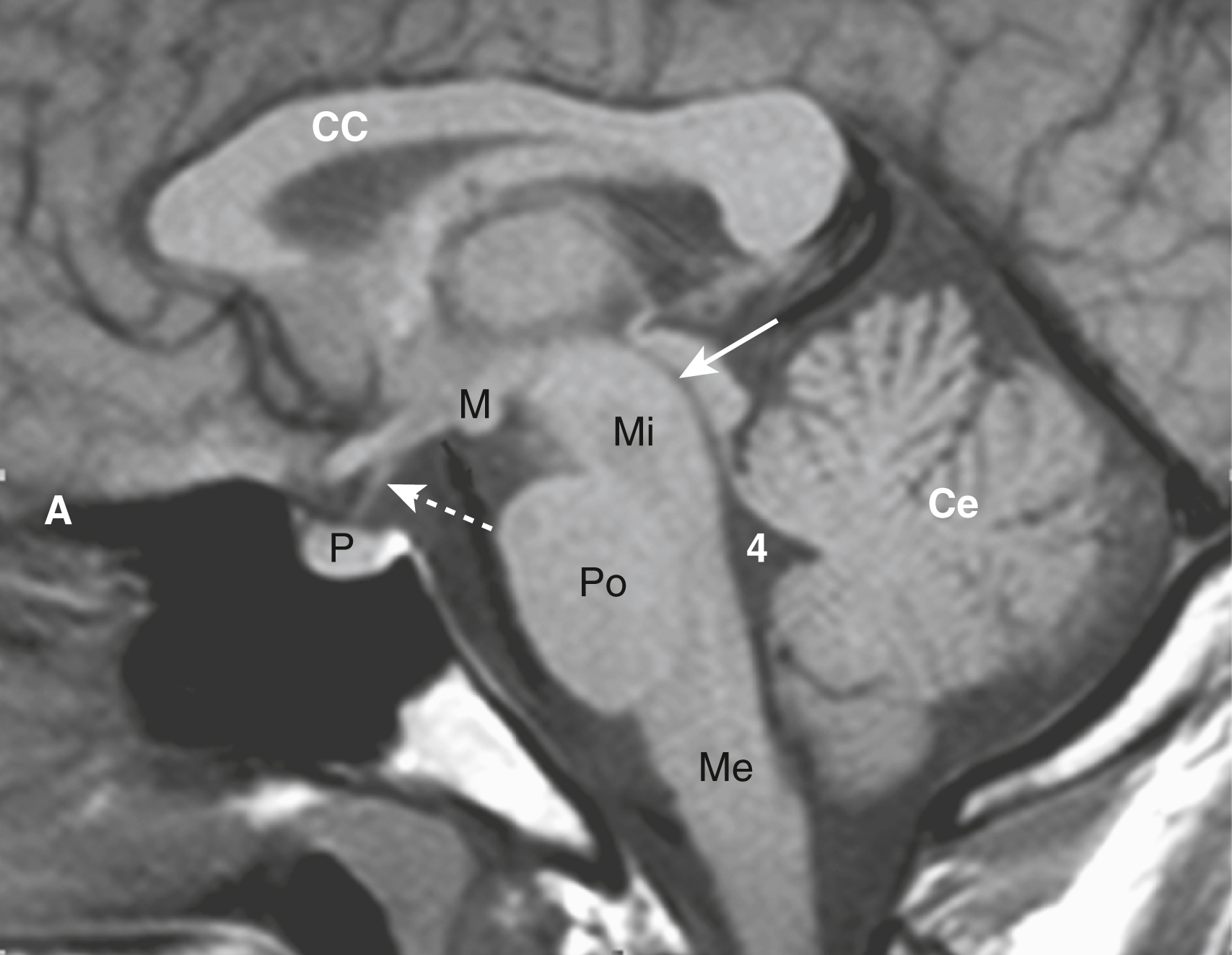
Hình 26.3 MRI đường giữa bình thường. Hình ảnh T1W sagittal, cận cảnh cho thấy các cấu trúc đường giữa của não. Để định hướng, phía trước là bên trái của bạn (A). Thể chai (CC) nằm ở phía trên. Tuyến yên (P) nằm trong hố yên và nối với vùng dưới đồi qua cuống tuyến yên hay phễu (mũi tên đứt nét). Thể vú (M) nằm phía trước thân não. Cống não (mũi tên liền) nằm trên trung não. Thân não bao gồm trung não (Mi), cầu não (Po) và hành não (Me). Não thất tư (4) thông với cống não và nằm giữa tiểu não (Ce) và thân não.
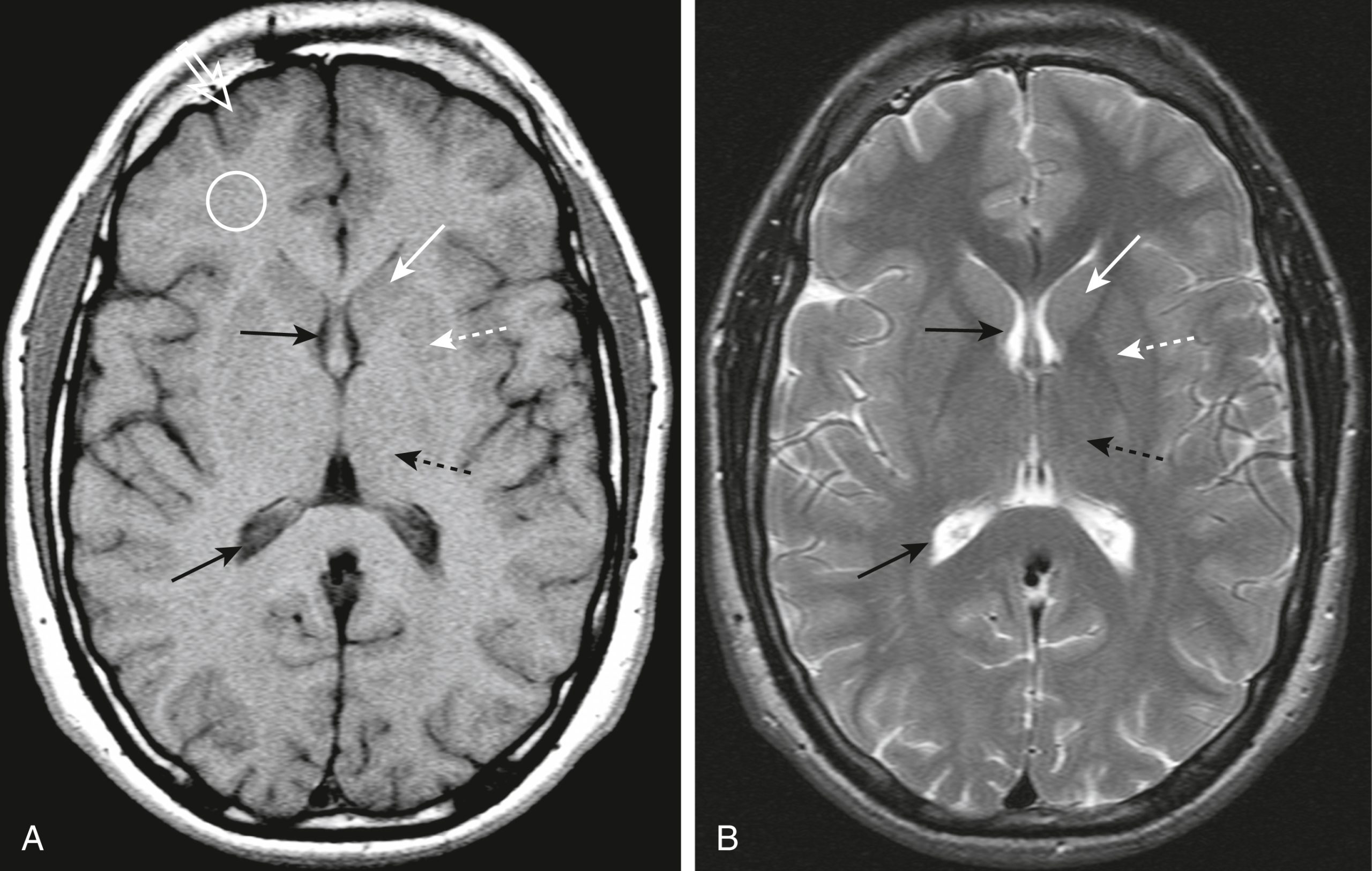
Hình 26.4 MRI não bình thường, T1 và T2. Hình ảnh T1W axial (A) và T2W axial (B) của não cho thấy DNT trong não thất bên có màu tối trên T1 và sáng trên T2 (mũi tên đen liền). Chất xám, chứa thân tế bào thần kinh, thực sự có màu xám trên hình ảnh T1W (mũi tên trắng mở), và chất trắng, chứa các bó sợi trục có myelin, có màu trắng hơn (vòng tròn). Nhân đuôi (mũi tên trắng liền) và nhân bèo (mũi tên trắng đứt nét) cùng nhau tạo thành hạch nền. Đồi thị (mũi tên đen đứt nét) nằm phía sau hạch nền.
Bảng 26.3 tóm tắt các đặc điểm tín hiệu của các mô khác nhau được thấy trên MRI.
Bảng 26.3: Đặc điểm tín hiệu của các mô khác nhau trên phim MRI T1W và T2W
| Sáng trên T1 | Tối trên T1 | Sáng trên T2 | Tối trên T2 |
|---|---|---|---|
| Mỡ | Vôi hóa | Nước (phù, DNT) | Mỡ |
| Gadolinium | Khí | Xuất huyết tối cấp | Vôi hóa |
| Protein cao | Xuất huyết mạn tính | Xuất huyết bán cấp muộn | Khí |
| Xuất huyết bán cấp | Xuất huyết cấp đồng tín hiệu đến giảm tín hiệu trên T1 | Xuất huyết bán cấp sớm | |
| Melanin | Nước (phù, DNT) | Xuất huyết mạn tính | |
| Xuất huyết cấp | |||
| Protein cao |
Chấn thương đầu
Chấn thương sọ não gây ra một cái giá rất lớn cho bệnh nhân và xã hội, không chỉ do chấn thương cấp tính mà còn do những di chứng lâu dài mà nó gây ra. Tại Hoa Kỳ, tai nạn xe cơ giới chiếm gần một nửa số ca chấn thương sọ não.
CT không tiêm thuốc cản quang là phương pháp được lựa chọn trong chấn thương đầu cấp tính. Mục tiêu chính khi chụp phim là xác định xem có tổn thương đe dọa tính mạng nhưng có thể điều trị được hay không. Một trong những tiến bộ chính của việc chụp CT sọ não là khả năng phát hiện các tổn thương có thể phẫu thuật một cách kịp thời.
Đánh giá CT ban đầu của não trong bối cảnh cấp cứu tập trung vào việc có (1) hiệu ứng choán chỗ và (2) máu hay không.
- Để xác định có hiệu ứng choán chỗ hay không, hãy tìm kiếm sự dịch chuyển hoặc chèn ép của các cấu trúc quan trọng khỏi vị trí bình thường của chúng bằng cách phân tích vị trí và hình dạng của các não thất, bể nền và các rãnh não.
- Máu thường sẽ tăng đậm độ (sáng) và có thể tụ lại trong các bể nền, rãnh Sylvius và khe liên bán cầu, não thất, khoang dưới màng cứng hoặc ngoài màng cứng, hoặc trong nhu mô não (trong não).
Nứt sọ
Nứt sọ thường do tác động trực tiếp lên hộp sọ, và chúng thường xảy ra tại điểm va chạm. Chúng quan trọng chủ yếu vì sự hiện diện của chúng ngụ ý một lực đủ mạnh để gây ra tổn thương nội sọ.
Để hình dung các vết nứt sọ, bạn phải xem phim CT bằng cài đặt cửa sổ xương để tối ưu hóa việc quan sát các cấu trúc xương (Hình 26.5).
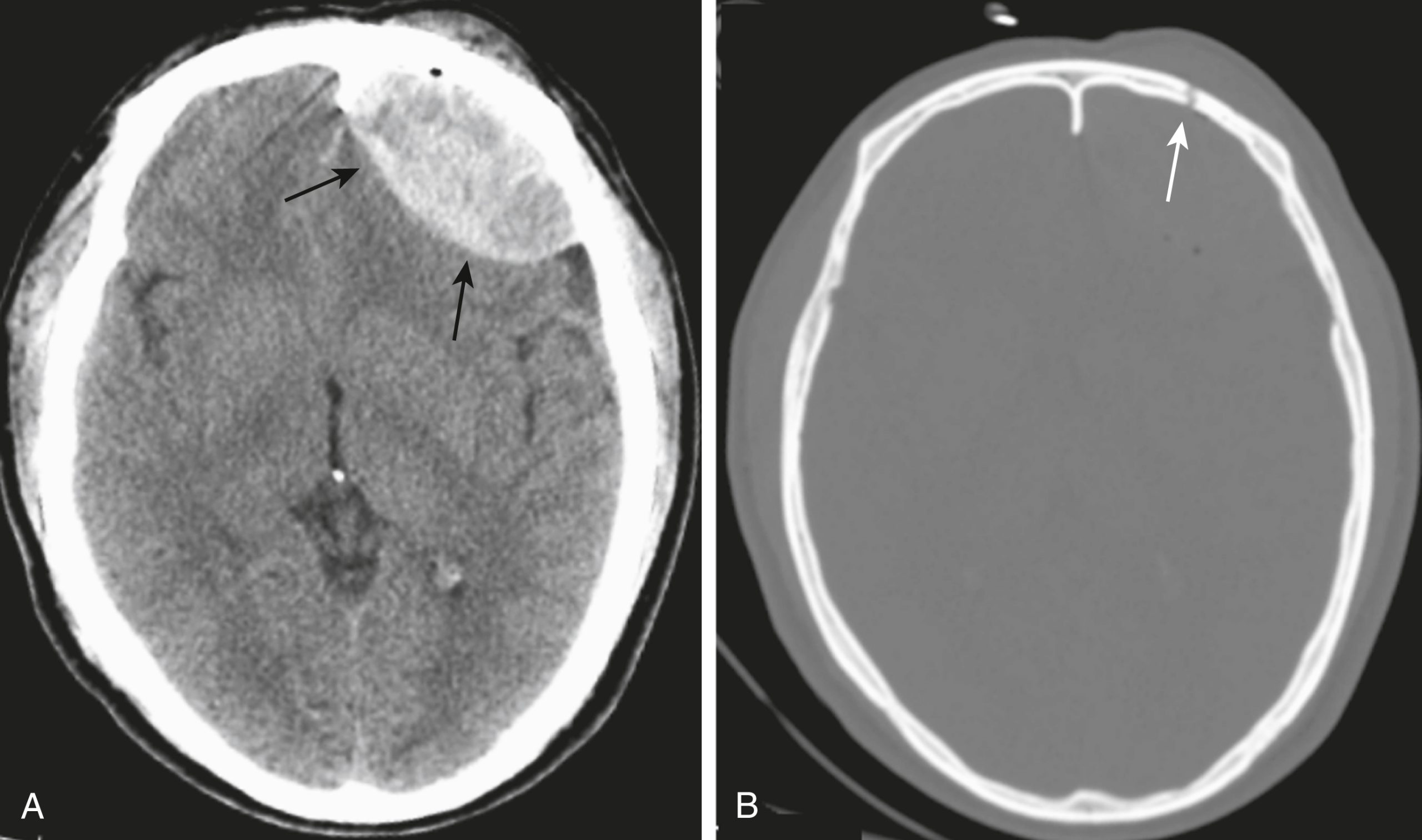
Hình 26.5 Tụ máu ngoài màng cứng, cửa sổ não và cửa sổ xương. (A) Sử dụng cửa sổ não, một tổn thương hình thấu kính, tăng đậm độ được thấy ở vùng trán trái, thể hiện hình ảnh điển hình của tụ máu ngoài màng cứng (mũi tên). (B) Để hình dung tối ưu các vết nứt sọ, phim CT sọ não được xem tốt nhất bằng cửa sổ xương. Xem cùng một phim ở cài đặt cửa sổ xương cho thấy một đường nứt sọ thẳng (mũi tên) của xương trán trái tại vị trí tụ máu ngoài màng cứng.
Nứt sọ có thể được mô tả là đường thẳng, lún, hoặc nền sọ.
Nứt sọ đường thẳng
Nứt sọ đường thẳng là loại phổ biến nhất, và tầm quan trọng chính của chúng nằm ở các bất thường nội sọ có thể đã xảy ra tại thời điểm nứt, chẳng hạn như tụ máu ngoài màng cứng. Nứt vòm sọ rất có thể xảy ra ở xương thái dương và xương đỉnh (xem Hình 26.5B).
Nứt sọ lún
- Nứt sọ lún có nhiều khả năng liên quan đến tổn thương não bên dưới. Chúng là kết quả của một cú đánh năng lượng cao vào một khu vực nhỏ của hộp sọ (ví dụ, từ một cái búa), thường ở vùng trán-đỉnh, và thường là nứt vụn. Chúng có thể cần phẫu thuật nâng mảnh lún khi mảnh vỡ nằm sâu hơn bản trong liền kề với vết nứt (Hình 26.6A).
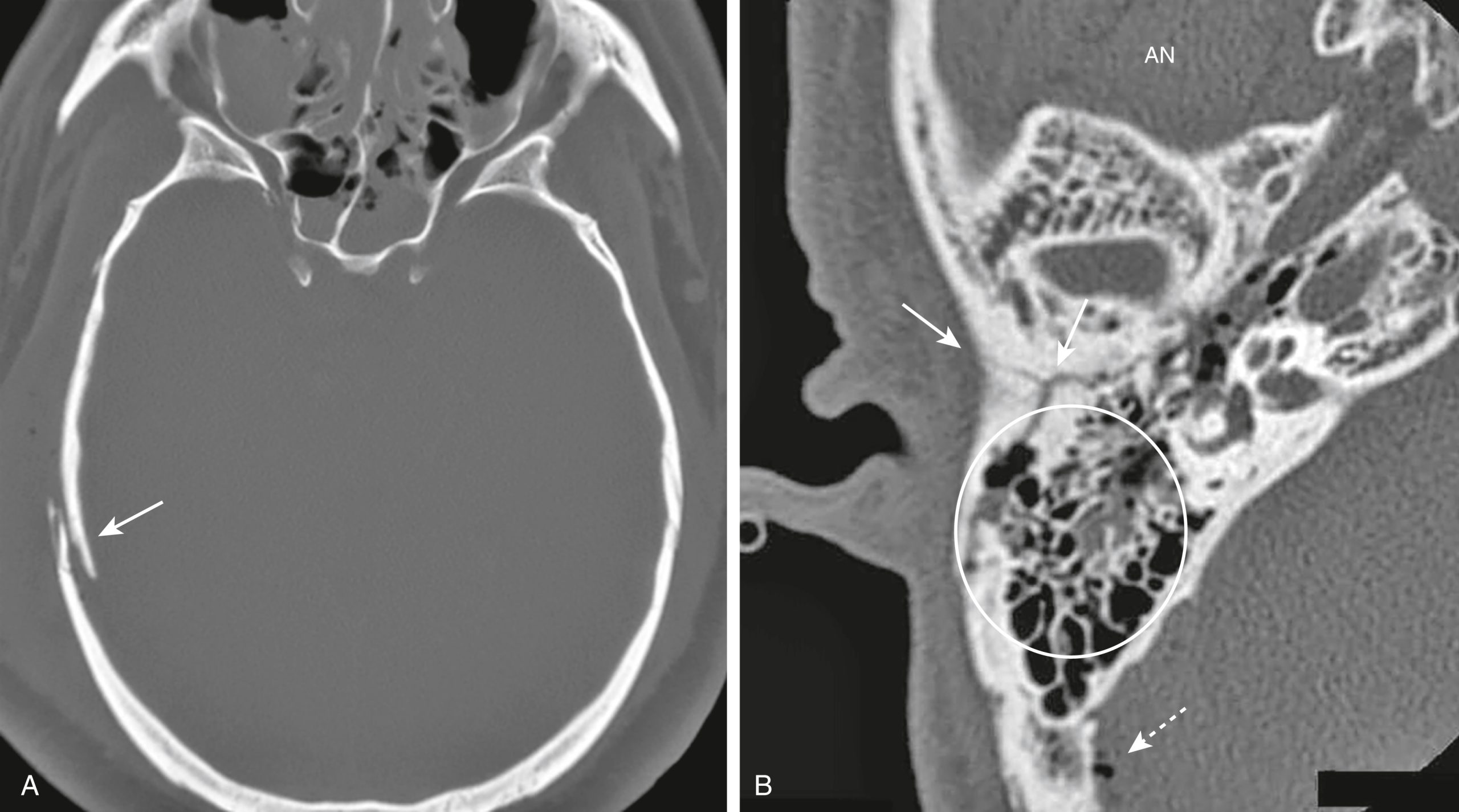
Hình 26.6 Nứt sọ. (A) Có một vết nứt lún của xương đỉnh phải với mảnh vỡ nằm sâu hơn bản trong của xương liền kề (mũi tên). Nứt sọ lún xảy ra thường xuyên hơn ở vùng trán-đỉnh. (B) Một vết nứt vụn của xương thái dương phải (mũi tên liền) được nhìn thấy, có dịch trong một số tế bào chũm (vòng tròn), và có khí trong não (tràn khí nội sọ) (mũi tên đứt nét). Nứt nền sọ có thể liên quan đến rách màng cứng với rò rỉ DNT sau đó (AN, Phía trước).
Nứt nền sọ
Nứt nền sọ là nghiêm trọng nhất và bao gồm một đường nứt thẳng ở nền sọ. Chúng có thể liên quan đến rách màng cứng với rò rỉ DNT sau đó, có thể dẫn đến chảy nước mũi và chảy tai DNT. Chúng có thể bị nghi ngờ nếu thấy khí trong não (tràn khí nội sọ do chấn thương), dịch trong các tế bào chũm, hoặc mức khí-dịch trong xoang bướm (Hình 26.6B).
Gãy xương mặt
CT là phương pháp chẩn đoán hình ảnh được lựa chọn để đánh giá gãy xương mặt. Các máy quét đa lát cắt cho phép tái tạo hình ảnh ở các mặt phẳng sagittal và coronal để bệnh nhân không phải thay đổi vị trí trong máy quét.
Loại gãy xương ổ mắt phổ biến nhất là gãy xương kiểu “blow-out”, được tạo ra bởi một tác động trực tiếp lên ổ mắt (ví dụ, một quả bóng đập vào mắt). Tác động này gây ra sự gia tăng đột ngột áp lực trong ổ mắt dẫn đến gãy sàn ổ mắt dưới (vào xoang hàm) hoặc thành trong của ổ mắt (vào xoang sàng). Đôi khi cơ thẳng dưới có thể bị kẹt trong vết gãy, dẫn đến hạn chế nhìn lên và song thị là các triệu chứng khởi phát.
- Nhận biết gãy xương “blow-out” của ổ mắt (Hình 26.7A):
- Tràn khí ổ mắt. Khí trong ổ mắt do thông thương với một trong các xoang chứa khí liền kề, hoặc xoang sàng hoặc xoang hàm.
- Gãy qua thành trong hoặc sàn ổ mắt.
- Kẹt mỡ và/hoặc cơ ngoại nhãn nhô xuống dưới dạng một khối mô mềm vào đỉnh xoang hàm.
- Dịch (máu) trong xoang hàm.
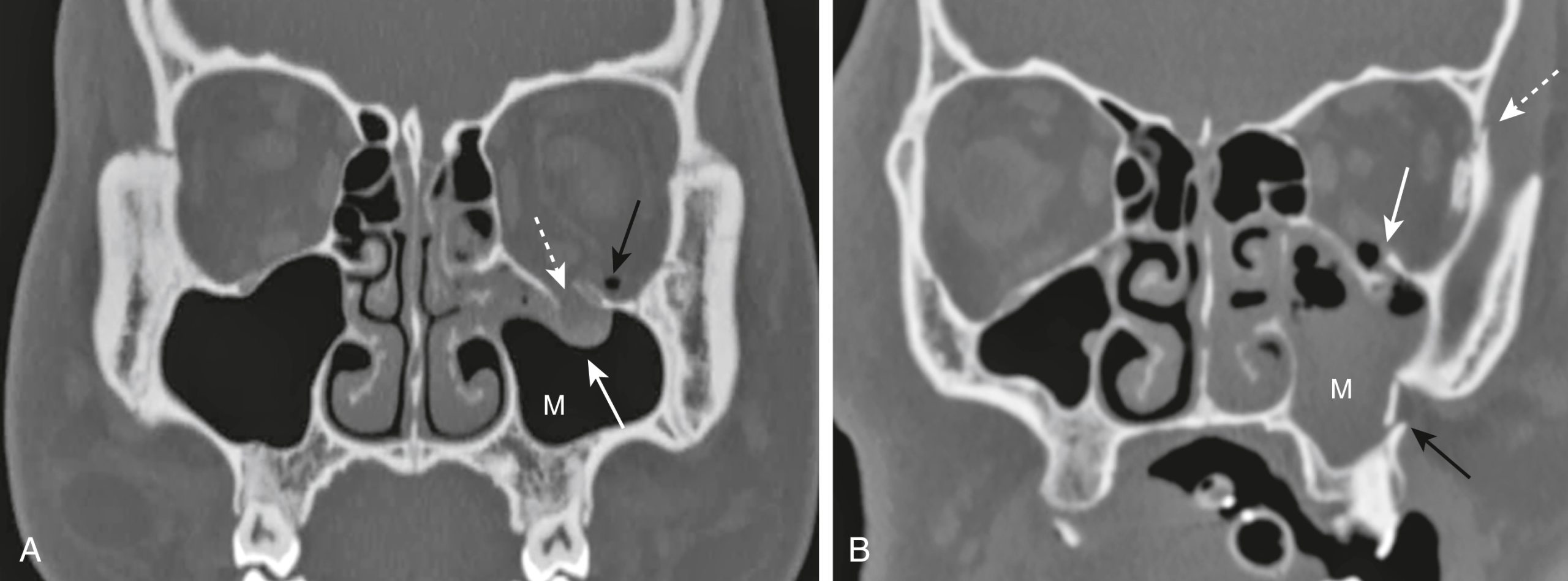
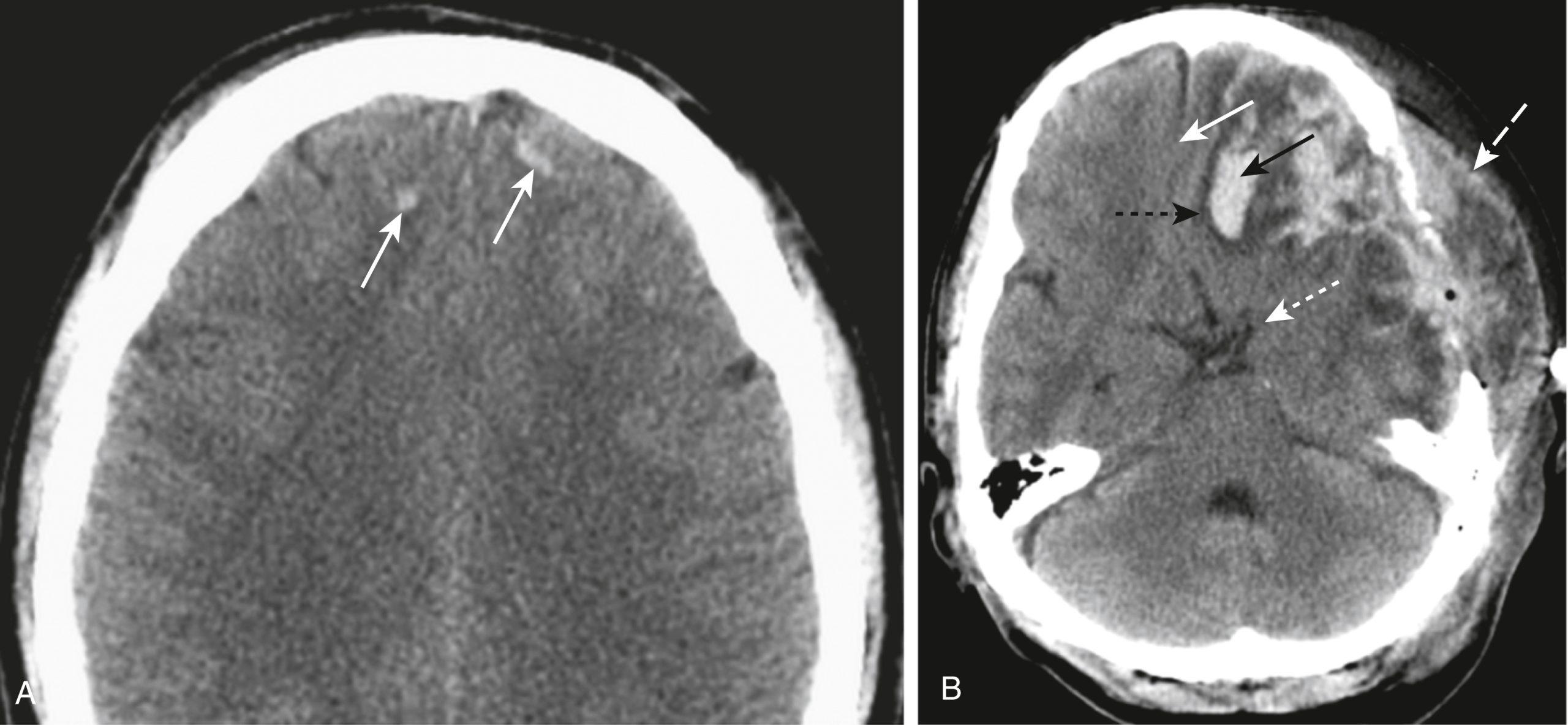
Hình 26.7 Gãy xương mặt. (A) Gãy “blow-out”. Khí được nhìn thấy trong ổ mắt trái biểu hiện tràn khí ổ mắt (mũi tên đen). Có một vết gãy sàn ổ mắt (mũi tên đứt nét) và mô mềm (trong trường hợp này là mỡ) kéo dài xuống dưới vào đỉnh xoang hàm (mũi tên trắng). (B) Gãy xương phức hợp gò má-hàm trên (Tripod). Có sự giãn khớp trán-gò má bên trái (mũi tên trắng đứt nét), gãy sàn ổ mắt với tràn khí ổ mắt (mũi tên trắng liền), và gãy (mũi tên đen) qua thành ngoài của xoang hàm, chứa đầy máu. M, Xoang hàm.
Gãy xương phức hợp gò má-hàm trên (tripod fracture), thường là kết quả của lực tác động mạnh vào má, là một loại gãy xương mặt tương đối phổ biến khác. Loại gãy này liên quan đến sự tách rời của xương gò má khỏi phần còn lại của xương mặt thông qua sự kết hợp của việc tách khớp trán-gò má, gãy sàn ổ mắt, và gãy thành ngoài của xoang hàm cùng bên (Hình 26.7B).
Xuất huyết nội sọ
Nứt sọ có thể đi kèm với xuất huyết nội sọ và/hoặc tổn thương sợi trục lan tỏa.
Có bốn loại xuất huyết nội sọ có thể liên quan đến chấn thương đầu (Hình 26.8):
- Tụ máu ngoài màng cứng
- Tụ máu dưới màng cứng
- Xuất huyết trong não
- Xuất huyết dưới nhện (thảo luận cùng với phình mạch)
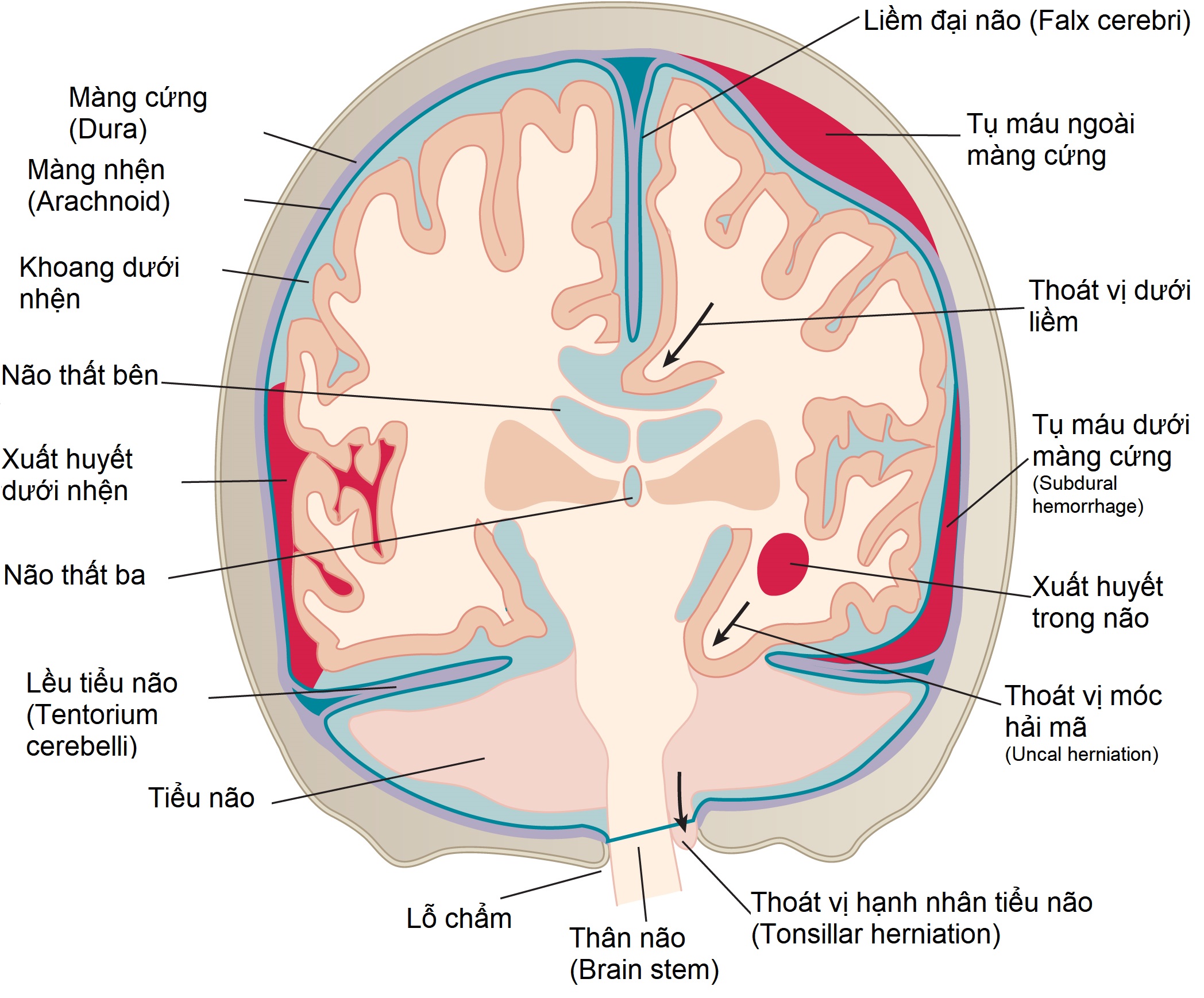
Hình 26.8 Các loại xuất huyết và thoát vị. Hình minh họa này là một hình ảnh tổng hợp mặt phẳng coronal cho thấy các màng não, một số loại xuất huyết nội sọ, và một số loại thoát vị não phổ biến nhất.
Tụ máu ngoài màng cứng (Tụ máu ngoài trục)
- Tụ máu ngoài màng cứng là xuất huyết vào khoang tiềm tàng giữa màng cứng và bản trong của hộp sọ (Bảng 26.4).
Bảng 26.4: Các màng não
| Lớp | Ghi chú |
|---|---|
| Màng cứng | Bao gồm hai lớp, một lớp màng xương ngoài không thể tách rời khỏi hộp sọ và một lớp màng não trong; lớp màng não trong gấp lại để tạo thành lều và liềm. |
| Màng nhện | Lớp giữa không có mạch máu được ngăn cách với màng cứng bởi một khoang tiềm tàng được gọi là khoang dưới màng cứng. |
| Màng nuôi | Áp sát vào não và tủy sống, màng nuôi mang các mạch máu cung cấp cho cả hai; ngăn cách màng nhện với màng nuôi là khoang dưới nhện; cùng nhau màng nuôi và màng nhện được gọi là màng não mềm. |
Hầu hết các trường hợp là do tổn thương động mạch hoặc tĩnh mạch màng não giữa do chấn thương đầu kín, điển hình là do tai nạn xe cơ giới.
Hầu như tất cả các khối tụ máu ngoài màng cứng (95%) đều có nứt sọ đi kèm, thường ở xương thái dương. Tụ máu ngoài màng cứng cũng có thể do rách các xoang tĩnh mạch màng cứng liền kề với vết nứt sọ.
- Nhận biết tụ máu ngoài màng cứng:
- Chúng xuất hiện dưới dạng một khối đậm độ tăng, ngoài trục, hình thấu kính hai mặt lồi, thường thấy nhất ở vùng thái dương-đỉnh của não (Hình 26.9).
Hình 26.9 Tụ máu ngoài màng cứng. Các dấu hiệu của tụ máu ngoài màng cứng bao gồm một khối đậm độ cao, ngoài trục, hình thấu kính hai mặt lồi giống như khối u thường thấy ở vùng thái dương-đỉnh của não (mũi tên đen). Cũng có một khối tụ máu da đầu (mũi tên trắng). Bệnh nhân có một vết nứt sọ xương thái dương được nhìn thấy trên cửa sổ xương.
- Bởi vì màng cứng thường dính chặt vào vòm sọ ở các đường khớp, nên tụ máu ngoài màng cứng không thể vượt qua các đường khớp (tụ máu dưới màng cứng có thể vượt qua các đường khớp).
- Tụ máu ngoài màng cứng có thể vượt qua lều tiểu não, nhưng tụ máu dưới màng cứng thì không.
Tụ máu dưới màng cứng (SDH)
Tụ máu dưới màng cứng phổ biến hơn tụ máu ngoài màng cứng và thường không liên quan đến nứt sọ. Chúng thường là kết quả của các chấn thương giảm tốc trong các tai nạn xe cơ giới hoặc xe máy (bệnh nhân trẻ tuổi) hoặc thứ phát sau ngã (bệnh nhân lớn tuổi).
Tụ máu dưới màng cứng thường được tạo ra do tổn thương các tĩnh mạch bắc cầu đi từ vỏ não đến các xoang tĩnh mạch của não. SDH là xuất huyết vào khoang tiềm tàng giữa màng cứng và màng nhện.
| ĐIỂM QUAN TRỌNG
Tụ máu dưới màng cứng cấp tính thường báo hiệu sự hiện diện của tổn thương nhu mô não nghiêm trọng hơn cũng như tăng áp lực nội sọ và có tỷ lệ tử vong cao hơn.
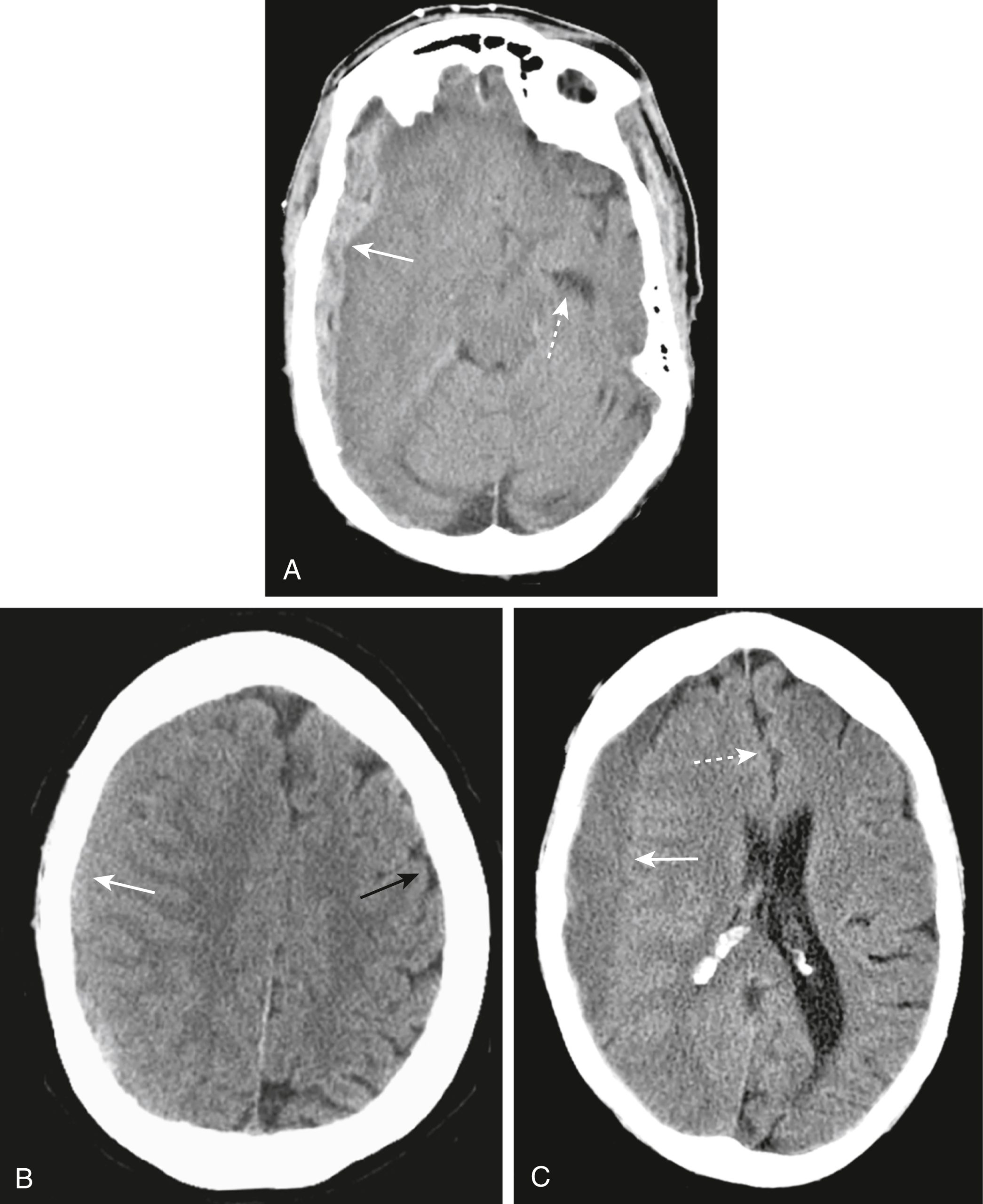
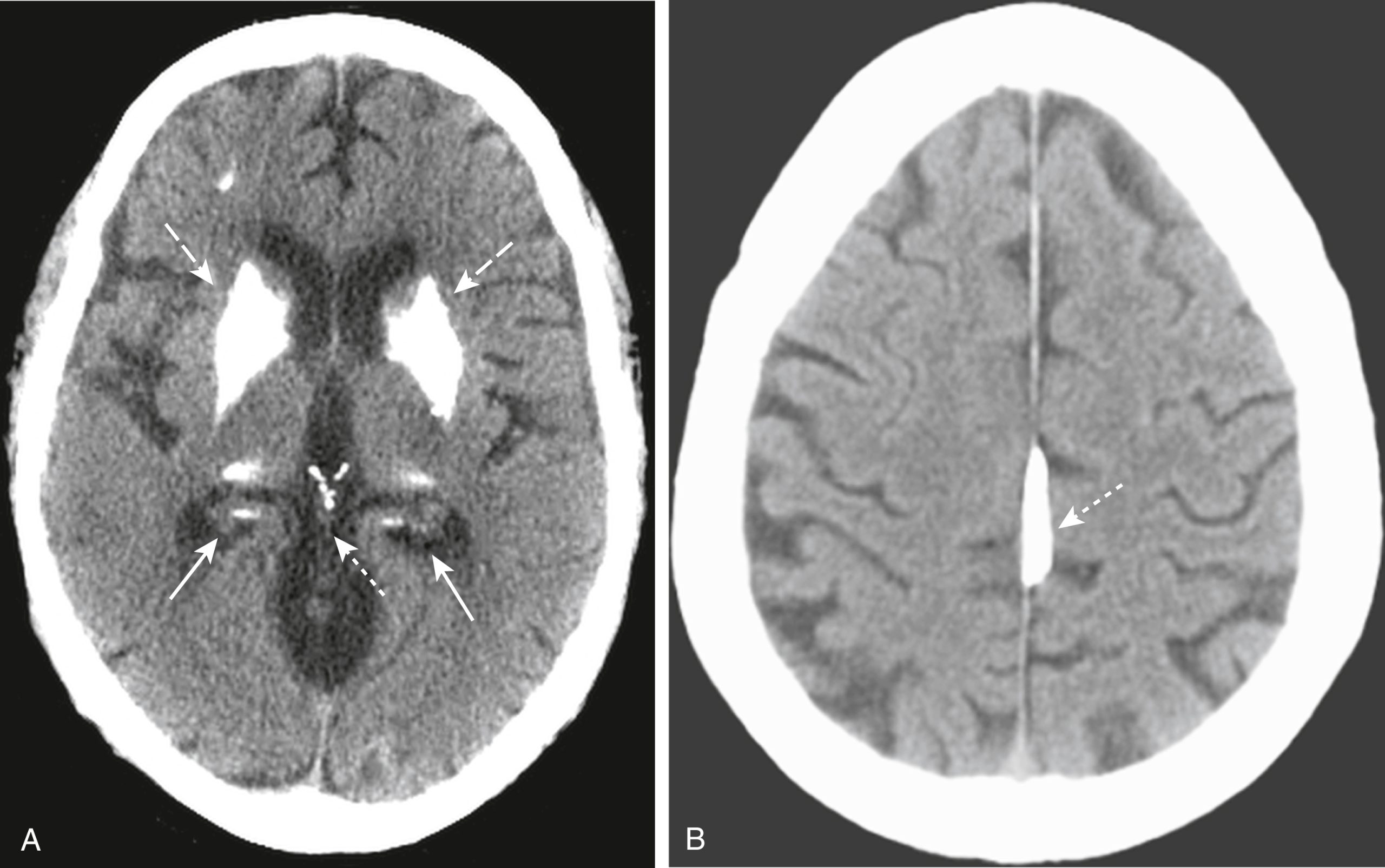
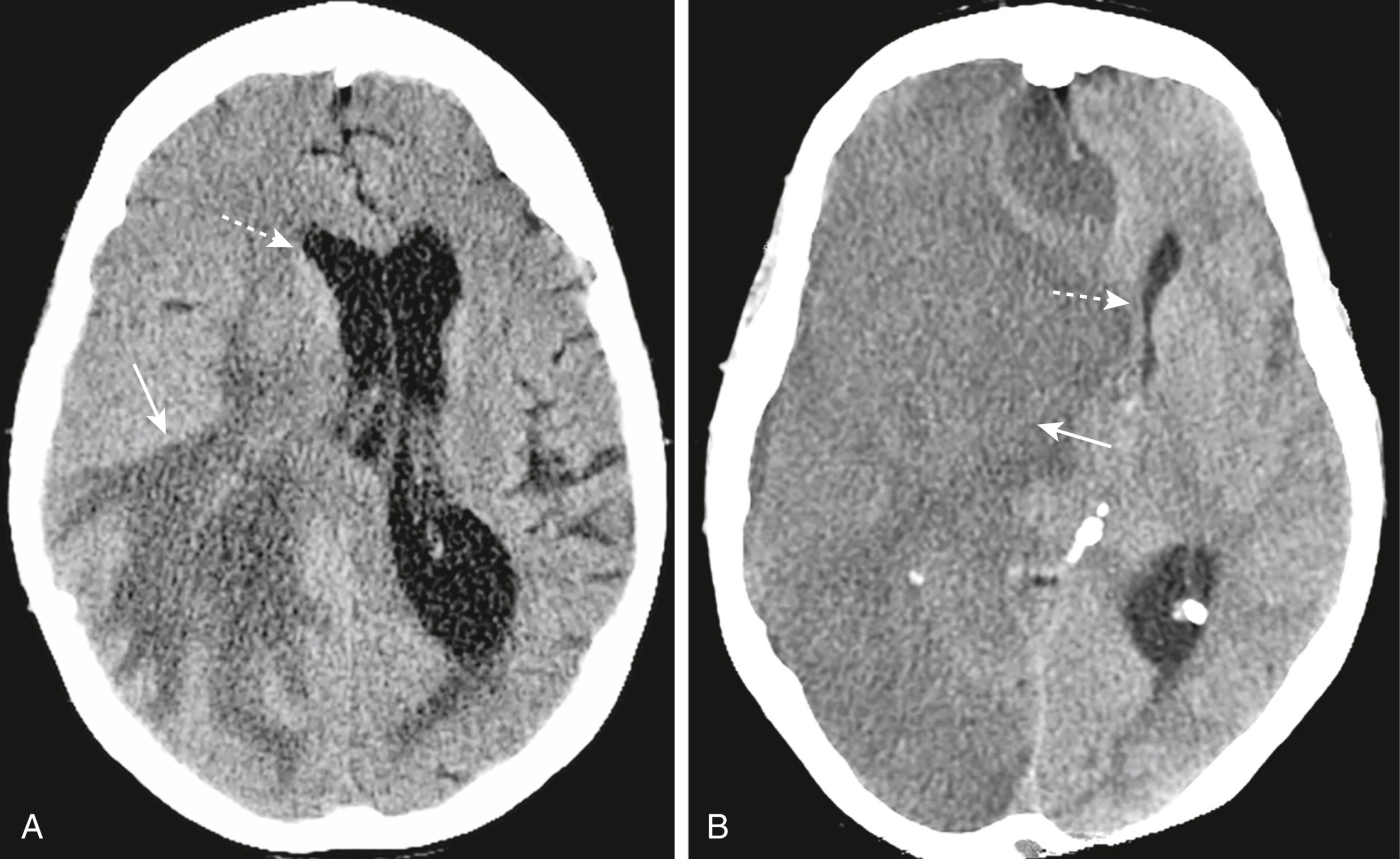
Hình 26.10 Tụ máu dưới màng cứng cấp, đồng đậm độ và mạn tính. (A) Một dải máu tăng đậm độ hình lưỡi liềm lõm vào trong về phía não (mũi tên liền) đại diện cho khối tụ máu dưới màng cứng cấp tính. Có hiệu ứng choán chỗ liên quan với thoát vị não được biểu thị bằng sừng thái dương đối bên bị giãn (mũi tên đứt nét). (B) Khi chúng trở thành bán cấp, các khối tụ máu dưới màng cứng trở nên ít đậm độ hơn và có thể có cùng đậm độ (đồng đậm độ) với mô não bình thường (mũi tên trắng). Ở giai đoạn này, chúng có thể được nhận ra bởi sự vắng mặt hoặc dịch chuyển một bên của các rãnh não ra xa bản trong của hộp sọ so với bên đối diện bình thường (mũi tên đen). (C) Tụ máu dưới màng cứng mạn tính (hơn 3 tuần tuổi) thường có đậm độ thấp (mũi tên liền) so với phần còn lại của não. Vẫn có hiệu ứng choán chỗ được thể hiện bằng sự dịch chuyển của khe liên bán cầu (mũi tên đứt nét) và chèn ép não thất bên.
|
Tụ máu dưới màng cứng mạn tính
Tụ máu dưới màng cứng mạn tính là những khối có mặt hơn 3 tuần sau chấn thương.
Tụ máu dưới màng cứng mạn tính thường có đậm độ thấp so với phần còn lại của não (Hình 26.10C).
Tụ máu trong não (Xuất huyết trong não)
Chấn thương chỉ là một trong những cơ chế có thể dẫn đến xuất huyết trong não. Tụ máu trong não cũng có thể xảy ra do vỡ phình mạch, bệnh xơ vữa động mạch ở các mạch máu nhỏ, viêm mạch, dị dạng mạch máu (ví dụ: dị dạng động tĩnh mạch, rò động tĩnh mạch), và amyloid. Huyết khối tĩnh mạch cũng có thể gây xuất huyết nhu mô.
- Các tổn thương xảy ra tại điểm va chạm (gọi là tổn thương coup) và các tổn thương xảy ra đối diện điểm va chạm (gọi là tổn thương contrecoup) là phổ biến nhất sau chấn thương. Tổn thương coup thường do đứt các mạch máu nhỏ trong não. Tổn thương contrecoup là các chấn thương gia tốc/giảm tốc xảy ra khi não bị đẩy theo hướng ngược lại, đập vào bề mặt bên trong của hộp sọ.
- Cả hai cơ chế này đều có thể tạo ra một vết dập não.
- Dập não xuất huyết là các ổ xuất huyết có phù nề liên quan thường thấy ở các thùy trán dưới và thùy thái dương trước trên hoặc gần bề mặt não. Chấn thương cũng có thể tạo ra các vết dập não không xuất huyết.
Các dấu hiệu CT của xuất huyết trong não thay đổi theo thời gian và có thể không rõ ràng ngay lập tức trên phim chụp ban đầu. MRI thường cho thấy các tổn thương, chẳng hạn như các vết dập nhỏ và tụ máu dưới màng cứng, từ thời điểm chấn thương, nhưng có thể không có sẵn trong trường hợp khẩn cấp.
- Nhận biết xuất huyết trong não do chấn thương trên CT:
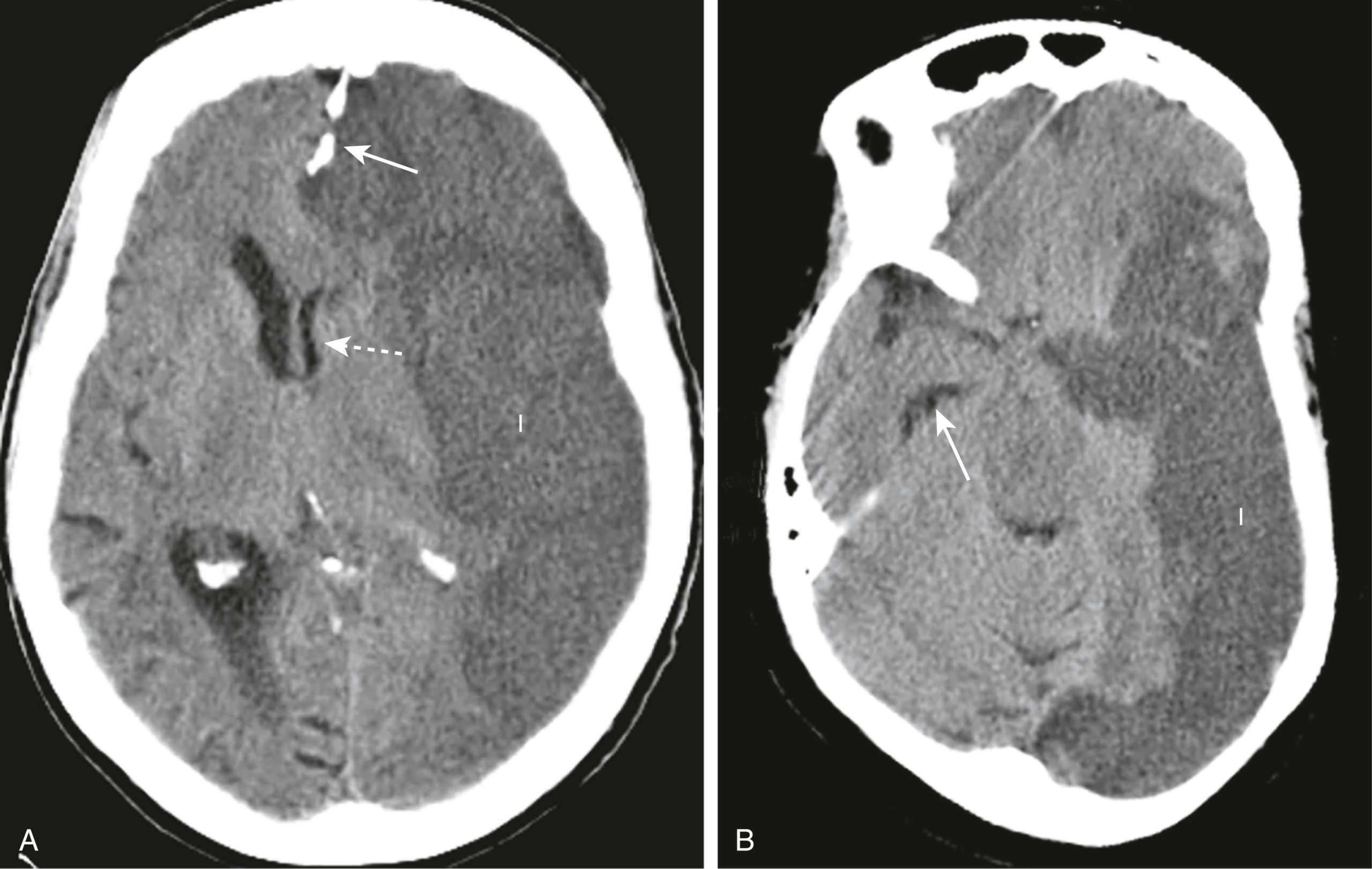
- Dập não xuất huyết có thể xuất hiện dưới dạng nhiều vùng tăng đậm độ nhỏ, được xác định rõ trong nhu mô não (Hình 26.11A).
Hình 26.11 Dập não. (A) Dập não thường là kết quả của chấn thương và có thể biểu hiện bằng nhiều vùng xuất huyết tăng đậm độ trong nhu mô não trên CT (mũi tên). (B) Một vết dập (mũi tên đen liền) thường được bao quanh bởi một vành giảm đậm độ do phù (mũi tên đen đứt nét) và hiệu ứng choán chỗ là phổ biến, như được thể hiện ở đây bằng sự xóa mờ của các bể nền cùng bên (mũi tên trắng chấm) và dịch chuyển đường giữa (mũi tên trắng liền) đại diện cho thoát vị dưới liềm. Một phần của phía bên trái của hộp sọ đã được phẫu thuật cắt bỏ và có một khối tụ máu da đầu lớn (mũi tên trắng đứt nét).
- Chúng có thể được bao quanh bởi một vành giảm đậm độ do phù nề (Hình 26.11B).
- Máu trong não thất có thể có mặt (Hình 26.12).
Hình 26.12 Xuất huyết trong não thất. Xuất huyết trong não thất ở người lớn thường là kết quả của việc máu chảy lan từ xuất huyết hạch nền do tăng huyết áp, dập não, hoặc xuất huyết dưới nhện. Nó thường liên quan đến tổn thương não nghiêm trọng, dẫn đến não úng thủy thông thương, và có tiên lượng xấu. Trong hình ảnh CT không cản quang này, máu được nhìn thấy trong não thất 3 (mũi tên đứt nét) và sừng chẩm của các não thất bên (mũi tên liền).
- Hiệu ứng choán chỗ là phổ biến. Hiệu ứng choán chỗ có thể gây chèn ép các não thất và dịch chuyển não thất ba và vách trong suốt sang bên đối diện.
- Những sự dịch chuyển hoặc di lệch của mô não từ vị trí bình thường của chúng vào một không gian liền kề được gọi là thoát vị. Thoát vị có thể dẫn đến tổn thương não, chèn ép các dây thần kinh sọ và/hoặc các mạch máu gây xuất huyết hoặc thiếu máu cục bộ, hoặc tắc nghẽn dòng chảy bình thường của dịch não tủy, gây ra não úng thủy.
- Bệnh nhân có hiệu ứng choán chỗ đủ lớn có nguy cơ bị thoát vị não qua lều và dưới liềm và tử vong (xem Hình 26.10).
Các loại thoát vị não được mô tả trong Bảng 26.5 (Hình 26.13).
Bảng 26.5: Các loại thoát vị não thường gặp
| Loại | Ghi chú |
|---|---|
| Thoát vị dưới liềm | Não trên lều, cùng với não thất bên và vách trong suốt, thoát vị bên dưới liềm và dịch chuyển qua đường giữa về phía đối diện. Đây là loại thoát vị não phổ biến nhất. |
| Thoát vị qua lều (ví dụ: thoát vị móc hải mã) | Trong loại thoát vị phổ biến thứ hai, phần trong của thùy thái dương (móc hải mã) bị dịch chuyển xuống dưới qua khuyết lều, chèn ép sừng thái dương cùng bên và gây giãn sừng thái dương đối bên. |
| Thoát vị hạnh nhân tiểu não | Não dưới lều bị dịch chuyển xuống dưới qua lỗ chẩm. |
Hình 26.13 Thoát vị não. (A) Thoát vị dưới liềm xảy ra khi não trên lều, cùng với não thất bên và vách trong suốt, thoát vị bên dưới liềm (mũi tên liền) và dịch chuyển qua đường giữa về phía đối diện (mũi tên đứt nét). (B) Thoát vị qua lều thường xảy ra khi các bán cầu đại não bị dịch chuyển xuống dưới qua khe lều bên dưới lều tiểu não, chèn ép sừng thái dương cùng bên và gây giãn sừng thái dương đối bên (mũi tên). Cả hai bệnh nhân đều có nhồi máu não lớn (I) với phù độc tế bào.
Tổn thương sợi trục lan tỏa
Tổn thương sợi trục lan tỏa là nguyên nhân gây hôn mê kéo dài sau chấn thương đầu và là loại chấn thương đầu có tiên lượng xấu nhất.
Các lực gia tốc/giảm tốc làm tổn thương lan tỏa các sợi trục sâu dưới vỏ não, gây bất tỉnh ngay từ lúc bị thương. Điều này thường xảy ra do tai nạn xe cơ giới.
Thể chai là nơi bị ảnh hưởng phổ biến nhất, và phim CT ban đầu có thể bình thường hoặc đánh giá thấp mức độ tổn thương. Các dấu hiệu CT có thể tương tự như những dấu hiệu được mô tả cho xuất huyết trong não sau chấn thương đầu.
ĐIỂM QUAN TRỌNG
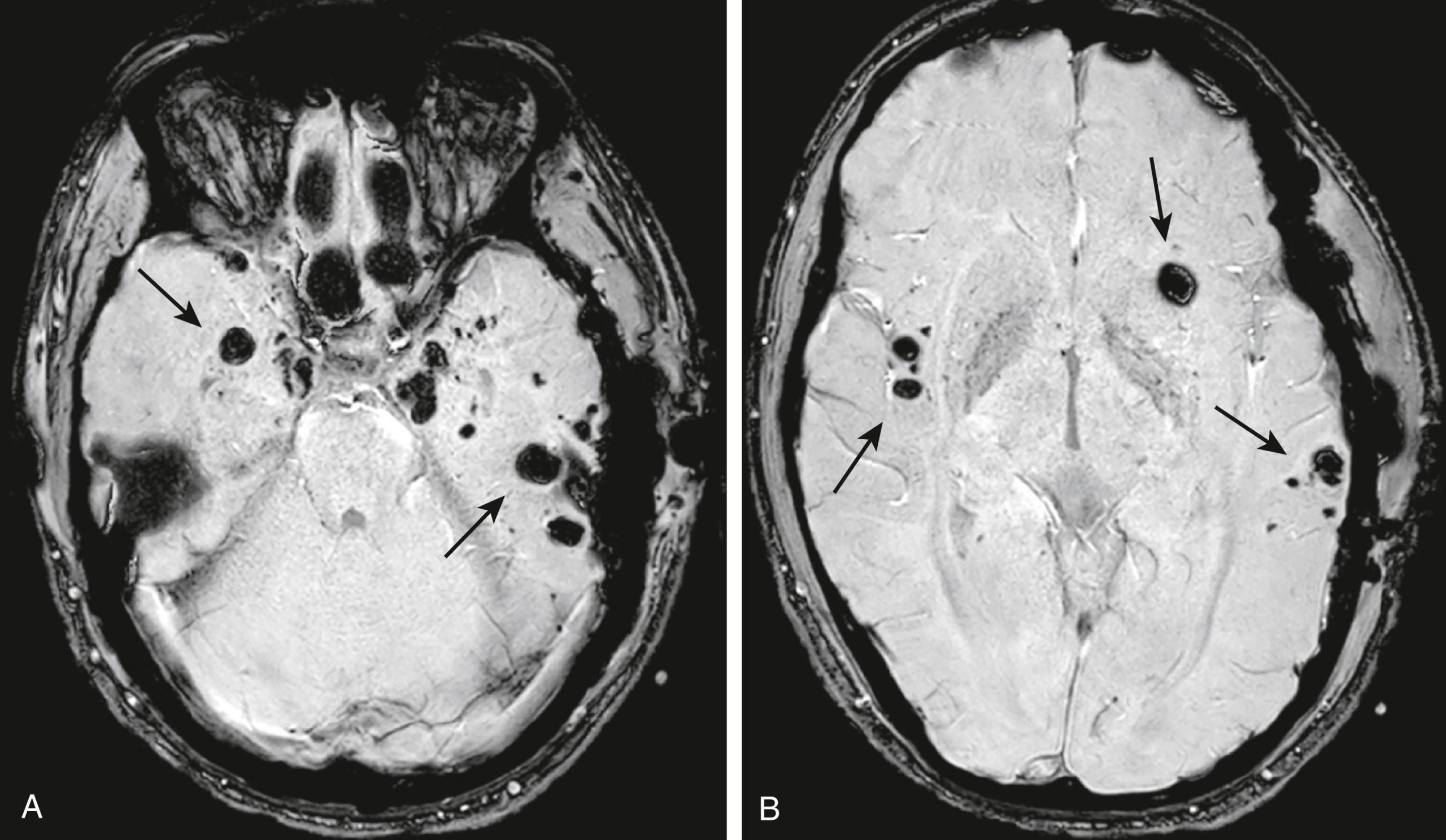
Hình 26.14 Tổn thương sợi trục lan tỏa, MRI. Những hình ảnh này được thu được bằng một chuỗi xung cực kỳ nhạy cảm với chảy máu ở ranh giới chất xám/chất trắng, tạo điều kiện cho việc hình dung các tổn thương rất nhỏ. Nó đặc biệt hữu ích để đánh giá các ổ xuất huyết nhỏ có trong tổn thương sợi trục lan tỏa (DAI) thường không nhìn thấy được trên CT hoặc các chuỗi xung MRI thông thường. (A) và (B) là các hình ảnh cắt ngang cho thấy vô số ổ tín hiệu giảm bất thường (mũi tên) ở một bệnh nhân bị tổn thương sợi trục lan tỏa. |
Tăng áp lực nội sọ
Một số dấu hiệu lâm sàng của tăng áp lực nội sọ là phù gai thị, đau đầu và song thị.
Nhìn chung, tăng áp lực nội sọ là do phù não, dẫn đến tăng thể tích não, hoặc não úng thủy, là sự tăng kích thước của các não thất.
Phù não
Ở người lớn, chấn thương, tăng huyết áp (liên quan đến xuất huyết trong não và đột quỵ), và các khối u là những nguyên nhân phổ biến nhất gây phù não.
Phù não được chia thành hai loại chính: vận mạch và nhiễm độc tế bào.
- Phù do vận mạch là sự tích tụ dịch ngoại bào và là loại liên quan đến bệnh ác tính và nhiễm trùng. Nó là do tính thấm bất thường của hàng rào máu não. Nó chủ yếu ảnh hưởng đến chất trắng (Hình 26.15A).
Hình 26.15 Phù do vận mạch và phù do nhiễm độc tế bào. Ở cả hai bệnh nhân này, có tăng áp lực nội sọ biểu hiện bằng sự thoát vị của não sang bên đối diện (mũi tên đứt nét). (A) Phù do vận mạch (mũi tên liền) là loại xảy ra với nhiễm trùng và bệnh ác tính, như trong phim chụp không cản quang này của một bệnh nhân bị u tế bào thần kinh đệm. Nó chủ yếu ảnh hưởng đến chất trắng. (B) Phù do nhiễm độc tế bào (mũi tên liền) ảnh hưởng đến cả chất xám và chất trắng. Phù do nhiễm độc tế bào liên quan đến thiếu máu cục bộ não, như ở bệnh nhân này bị nhồi máu não do thiếu máu cục bộ rất lớn ở bên phải.
- Phù do nhiễm độc tế bào là phù tế bào và liên quan đến thiếu máu cục bộ não. Nó là do chết tế bào. Nó ảnh hưởng đến cả chất xám và chất trắng (Hình 26.15B).
- Nhận biết phù não:
- Có sự mất phân biệt bình thường giữa chất xám và chất trắng trong phù do nhiễm độc tế bào, trong khi nó được giữ lại trong phù do vận mạch (xem Hình 26.15).
- Có thể có sự xóa mờ (chèn ép hoặc biến mất) của các rãnh não bình thường.
- Các não thất có thể bị chèn ép (Hình 26.16).
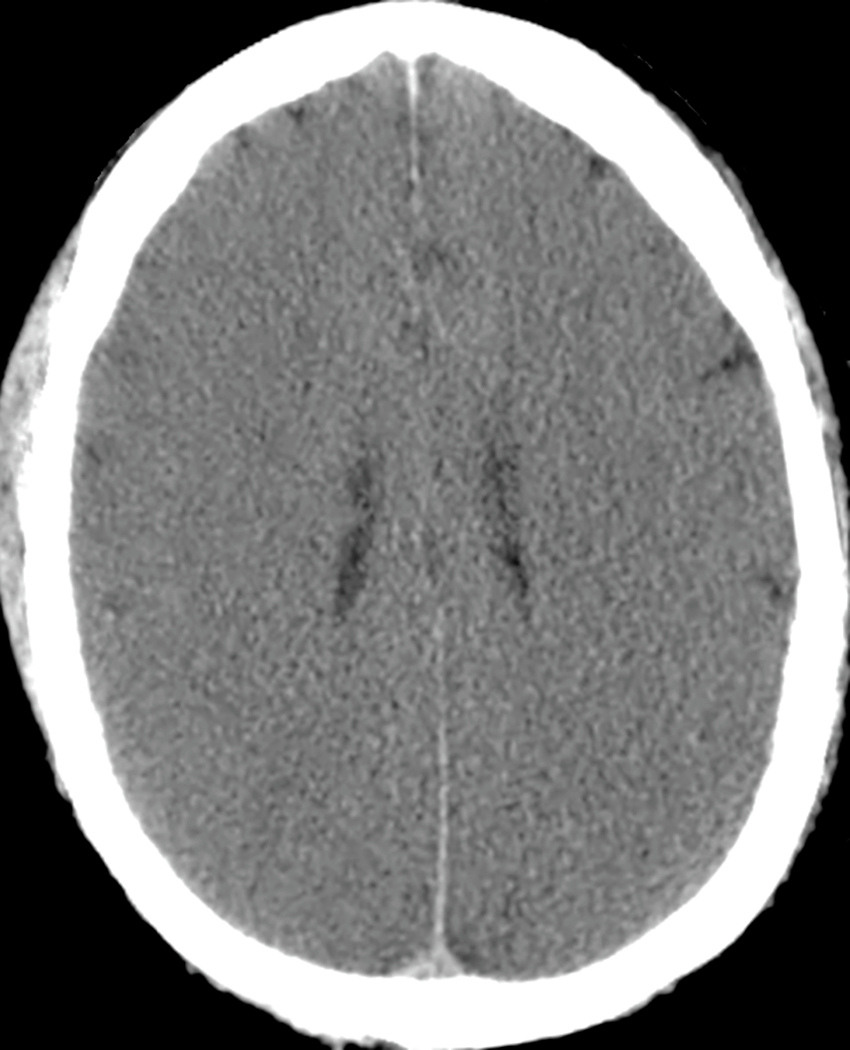
Hình 26.16 Phù não lan tỏa, CT. Phù não gây mất sự phân biệt bình thường giữa chất xám và chất trắng, xóa mờ (thu hẹp hoặc biến mất) các rãnh não bình thường, và chèn ép não thất, tất cả đều có ở bệnh nhân này bị bệnh não do thiếu oxy.
- Thoát vị não có thể biểu hiện, một phần, bằng sự xóa mờ của các bể nền (xem Hình 26.11B).
Tăng áp lực nội sọ thứ phát sau sự gia tăng kích thước của các não thất được thảo luận sau trong chương này dưới mục Não úng thủy.
Đột quỵ
Những cân nhắc chung
Đột quỵ là một thuật ngữ không đặc hiệu thường biểu thị sự mất chức năng thần kinh cấp tính xảy ra khi nguồn cung cấp máu cho một vùng não bị mất hoặc bị tổn hại.
Chẩn đoán đột quỵ thường được thực hiện trên lâm sàng. Bệnh nhân nghi ngờ đột quỵ được chẩn đoán hình ảnh để (1) xác định xem có nguyên nhân nào khác gây suy giảm thần kinh ngoài đột quỵ hay không (ví dụ: u não); (2) xác định sự hiện diện của máu để phân biệt đột quỵ do thiếu máu cục bộ với đột quỵ do xuất huyết, điều này có thể quyết định liệu pháp bổ sung nào sẽ được áp dụng; và (3) xác định và mô tả đặc điểm của nhồi máu não.
Hầu hết các cơn đột quỵ có nguồn gốc từ thuyên tắc, các cục máu đông thường phát sinh từ động mạch cảnh trong hoặc chỗ chia động mạch cảnh chung. Các cục máu đông cũng có thể phát sinh trong tim và cung động mạch chủ.
Nguyên nhân phổ biến khác của đột quỵ là huyết khối, đại diện cho sự tắc nghẽn tại chỗ của tuần hoàn cảnh, sống-nền, hoặc nội sọ do các tổn thương xơ vữa. Huyết khối động mạch não giữa đặc biệt phổ biến.
| ĐIỂM QUAN TRỌNG
Đột quỵ (não) được chia thành hai nhóm lớn: thiếu máu cục bộ (còn được gọi là nhồi máu) hoặc xuất huyết. Đột quỵ do thiếu máu cục bộ phổ biến hơn nhiều. Việc phân loại này rất quan trọng vì việc tái tưới máu nhanh chóng cho đột quỵ do thiếu máu cục bộ bằng chất hoạt hóa plasminogen mô tái tổ hợp (rt-PA) trong 4 giờ đầu sau khi khởi phát và/hoặc lấy huyết khối cơ học trong vòng 24 giờ có thể cải thiện đáng kể tiên lượng. Không phải tất cả bệnh nhân đều đủ điều kiện để lấy huyết khối cơ học do vị trí tắc nghẽn hoặc sự sẵn có của thủ thuật. |
Hầu hết các cơn đột quỵ cấp tính ban đầu được chẩn đoán hình ảnh bằng cách chụp CT sọ não không cản quang (trong vòng 24 giờ kể từ khi bắt đầu có triệu chứng), chủ yếu là do tính sẵn có và khả năng đáng kể của nó trong việc cho thấy xuất huyết cấp tính có thể ảnh hưởng đến các lựa chọn điều trị.
Các dấu hiệu CT có thể có mặt ngay sau một cơn đột quỵ xuất huyết và trong vòng vài giờ sau khi bắt đầu có triệu chứng từ đột quỵ do thiếu máu cục bộ.
MRI đã được sử dụng rộng rãi hơn để chẩn đoán sớm. MRI khuếch tán nhạy hơn và tương đối đặc hiệu để phát hiện nhồi máu sớm với khả năng phát hiện những thay đổi trong vòng 20 đến 30 phút kể từ khi bắt đầu sự kiện (Hình 26.17).
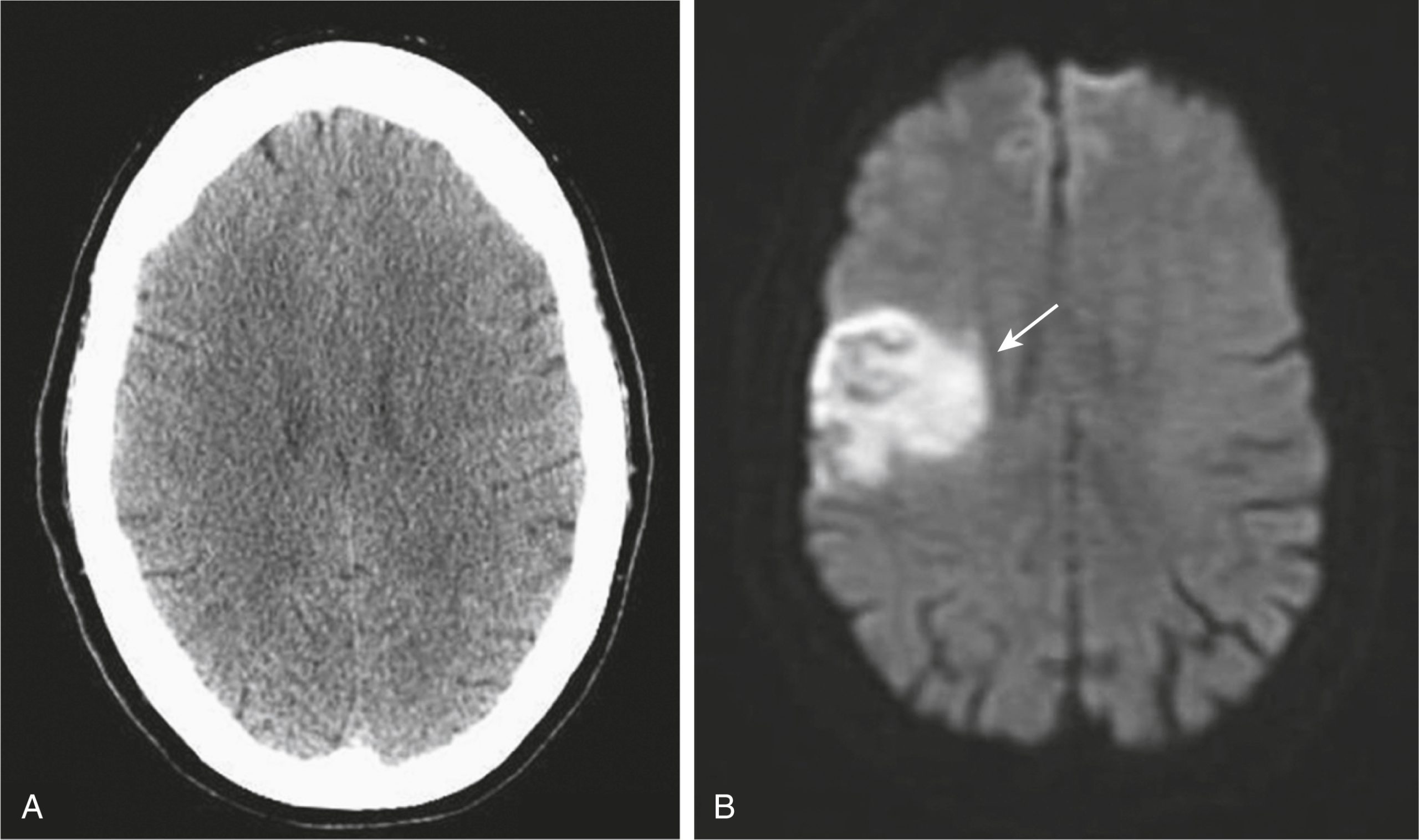
Hình 26.17 CT và MRI khuếch tán trong đột quỵ cấp. (A) Phim CT ở bệnh nhân này có các triệu chứng đột quỵ trong 2 giờ trước khi chụp là bình thường. (B) Một phim MRI khuếch tán trên cùng một bệnh nhân vài phút sau đó cho thấy một vùng tín hiệu sáng bất thường ở vùng trán-đỉnh phải (mũi tên). Hình ảnh khuếch tán (DWI) là một chuỗi xung MRI có thể được thu thập nhanh chóng và cực kỳ nhạy cảm để phát hiện các bất thường trong chuyển động nước bình thường trong não để nó có thể xác định một cơn đột quỵ trong vòng 20 đến 30 phút sau sự kiện.
Trên MRI, việc phân giai đoạn thời gian của xuất huyết có thể được thực hiện dựa trên những thay đổi hóa học xảy ra trong phân tử hemoglobin khi xuất huyết tiến triển.
Đột quỵ do thiếu máu cục bộ
Bệnh huyết khối tắc mạch do hậu quả của xơ vữa động mạch là nguyên nhân phổ biến nhất của đột quỵ do thiếu máu cục bộ. Nguồn gốc của các cục máu đông có thể từ các mảnh vụn xơ vữa, hẹp và tắc động mạch, hoặc từ các cục máu đông phát sinh từ bên trái của tim (ví dụ: rung nhĩ).
ĐIỂM QUAN TRỌNG
|
Bảng 26.6 tóm tắt ngắn gọn bốn mô hình phân bố mạch máu chính của đột quỵ và một số triệu chứng liên quan đến mỗi loại.
Bảng 26.6: Các vùng phân bố mạch máu của đột quỵ
| Tuần hoàn | Giải phẫu bị ảnh hưởng | Dấu hiệu và triệu chứng |
|---|---|---|
| Động mạch não trước (không phổ biến) | Cung cấp cho tất cả các thùy trán và đỉnh (mặt trong), bốn phần năm trước của thể chai, vỏ não trán-nền, và gian não trước. | Có thể dẫn đến mất ức chế với sự lặp lại lời nói; tạo ra các phản xạ nguyên thủy (ví dụ: nắm hoặc mút), thay đổi trạng thái tâm thần, suy giảm khả năng phán đoán, yếu đối bên (nhiều hơn ở chân so với tay). |
| Động mạch não giữa (phổ biến) | Cung cấp cho gần như toàn bộ bề mặt lồi của não, bao gồm các thùy trán, đỉnh và thái dương (mặt ngoài), thùy đảo, và vỏ não ngoài cùng. Các nhánh bèo-vân cung cấp cho các hạch nền, bao gồm đầu nhân đuôi, và bèo sẫm, bao gồm các phần bên của bao trong và bao ngoài. | Gây liệt nửa người hoặc giảm cảm giác nửa người đối bên, bán manh cùng bên, và ưu thế nhìn về phía tổn thương; mất nhận thức là phổ biến; mất ngôn ngữ tiếp nhận hoặc diễn đạt có thể xảy ra nếu tổn thương xảy ra ở bán cầu ưu thế; yếu cánh tay và mặt thường nặng hơn chi dưới. |
| Động mạch não sau | Cung cấp cho các phần của trung não, nhân dưới đồi, nhân nền, đồi thị, thùy thái dương dưới trong, và vỏ não chẩm và chẩm-đỉnh. | Tắc nghẽn ảnh hưởng đến thị lực, gây bán manh đồng danh đối bên, mù vỏ não, mất nhận thức thị giác, thay đổi trạng thái tâm thần, và suy giảm trí nhớ. |
| Hệ thống sống-nền | Tưới máu cho hành não, tiểu não, cầu não, trung não, đồi thị, và vỏ não chẩm. | Tắc nghẽn các mạch máu lớn trong hệ thống này thường dẫn đến tàn tật nặng hoặc tử vong; các tổn thương nhỏ thường có tiên lượng lành tính; có thể gây ra nhiều loại thiếu sót dây thần kinh sọ, tiểu não và thân não; một dấu hiệu đặc trưng của đột quỵ tuần hoàn sau là các dấu hiệu chéo: tức là, thiếu sót dây thần kinh sọ cùng bên và thiếu sót vận động đối bên (trái ngược với đột quỵ tuần hoàn trước). |
- Nhận biết đột quỵ do thiếu máu cục bộ:
- Trên CT, các dấu hiệu của một cơn đột quỵ do thiếu máu cục bộ sẽ phụ thuộc vào lượng thời gian đã trôi qua kể từ sự kiện ban đầu.
- 12 đến 24 giờ: Vùng giảm đậm độ không rõ ranh giới trong một vùng phân bố mạch máu.
- >24 giờ: Tổn thương được giới hạn rõ hơn với hiệu ứng choán chỗ đạt đỉnh điểm sau 3 đến 5 ngày và thường biến mất sau 2 đến 4 tuần (Hình 26.18A).
- Trên CT, các dấu hiệu của một cơn đột quỵ do thiếu máu cục bộ sẽ phụ thuộc vào lượng thời gian đã trôi qua kể từ sự kiện ban đầu.
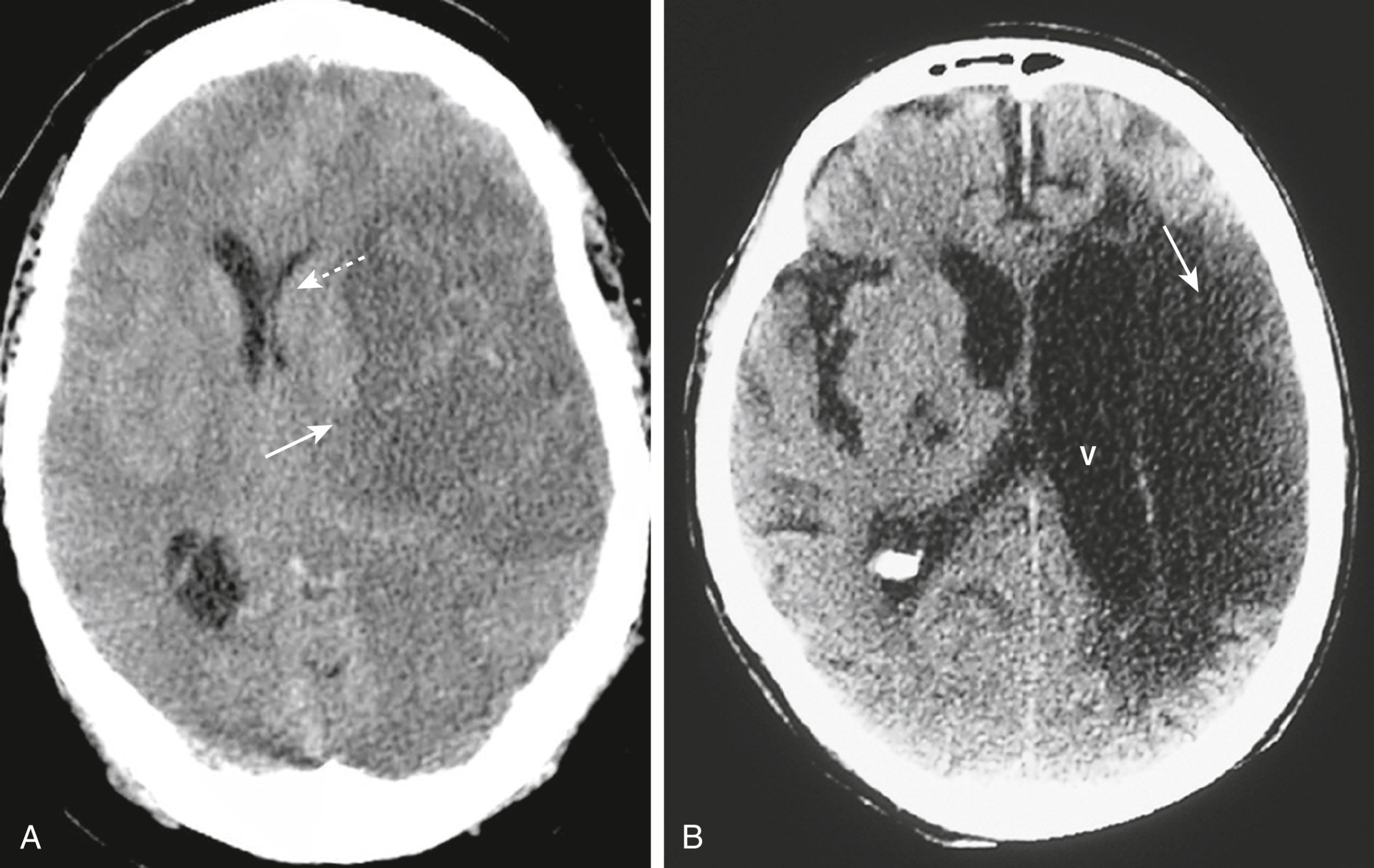
Hình 26.18 CT, Đột quỵ do thiếu máu cục bộ, Mới và Cũ. (A) Khoảng 24 giờ, đột quỵ do thiếu máu cục bộ trở nên tương đối rõ ranh giới (mũi tên liền) với hiệu ứng choán chỗ được chứng minh bằng sự dịch chuyển của các não thất (mũi tên đứt nét) sẽ đạt đỉnh điểm sau 3 đến 5 ngày và biến mất sau khoảng 2 đến 4 tuần. (B) Khi đột quỵ trưởng thành, nó mất đi hiệu ứng choán chỗ, có xu hướng trở thành một tổn thương giảm đậm độ có bờ rõ hơn (mũi tên), và có thể liên quan đến sự mở rộng của não thất liền kề (V) do mất chất não trong khu vực bị nhồi máu.
- 72 giờ: Mặc dù hiếm khi sử dụng thuốc cản quang trong bối cảnh đột quỵ cấp tính ban đầu, việc ngấm thuốc cản quang thường xảy ra khi hiệu ứng choán chỗ đang giảm dần hoặc đã biến mất.
- >4 tuần: Hiệu ứng choán chỗ biến mất; bây giờ có một tổn thương giảm đậm độ được giới hạn rõ ràng không ngấm thuốc cản quang (Hình 26.18B).
Đột quỵ lỗ khuyết là một loại đột quỵ do thiếu máu cục bộ nhỏ và nằm ở các khu vực không thuộc vỏ não (Hộp 26.1, Hình 26.19).
Hộp 26.1 Nhồi máu lỗ khuyết
|
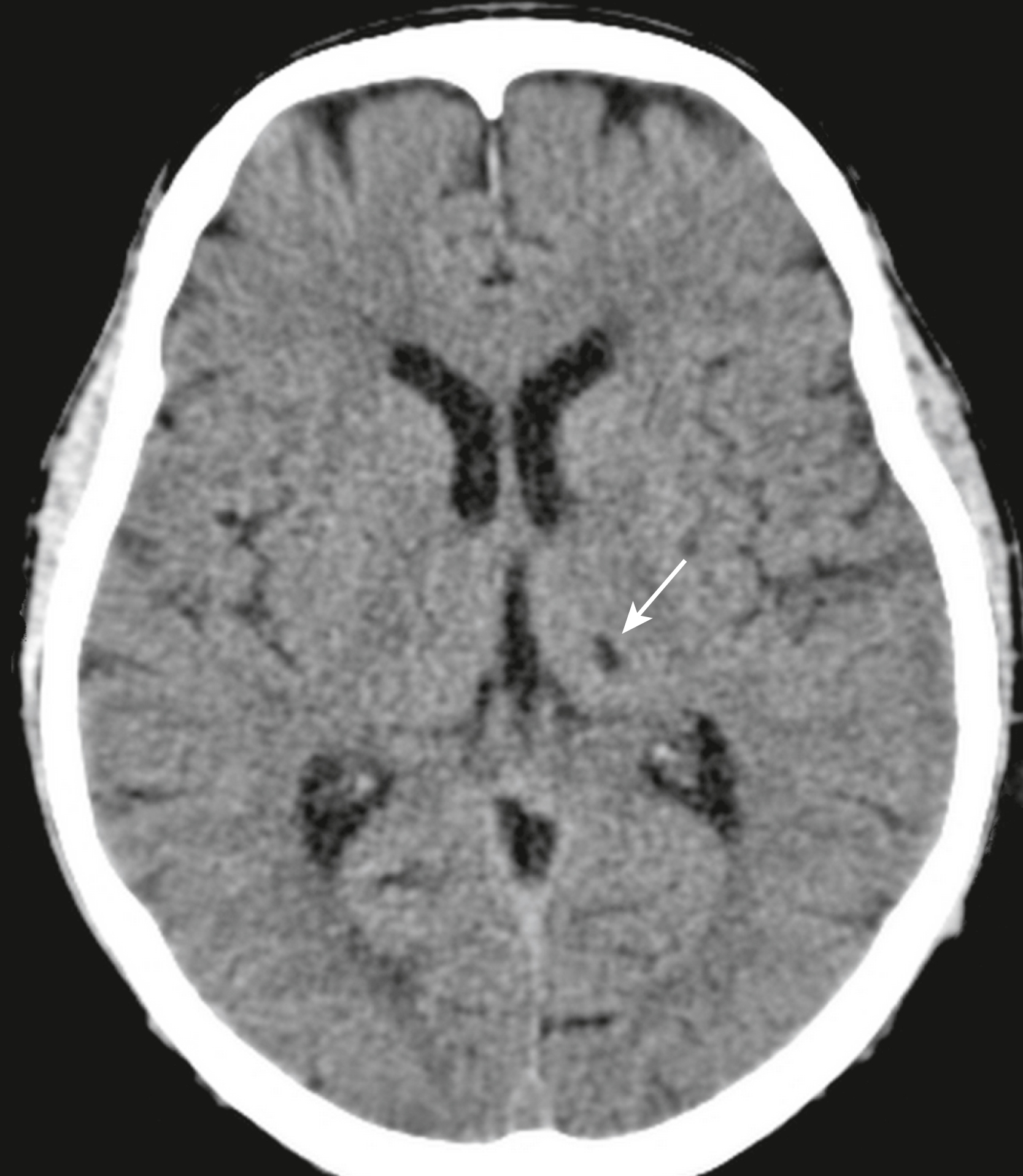
Hình 26.19 Nhồi máu lỗ khuyết (Lacunar Infarct). Nhồi máu lỗ khuyết, hay lacune, là một ổ nhồi máu não nhỏ được tạo ra do tắc nghẽn một động mạch tận. Thuật ngữ nhồi máu lỗ khuyết mạn tính được dành riêng cho các tổn thương dạng nang, giảm đậm độ, kích thước từ 5 đến 15 mm (mũi tên).
Đột quỵ do xuất huyết
- Xuất huyết xảy ra trong khoảng 15% các trường hợp đột quỵ. Xuất huyết có tỷ lệ mắc bệnh và tử vong cao hơn đột quỵ do thiếu máu cục bộ. Xuất huyết do đột quỵ có thể xảy ra trong nhu mô não hoặc khoang dưới nhện.
- Trong phần lớn các trường hợp, đã có tăng huyết áp trước đó. Khoảng 60% các ca xuất huyết do tăng huyết áp xảy ra ở các hạch nền. Các khu vực khác thường bị ảnh hưởng là đồi thị, cầu não và tiểu não (Hình 26.20).
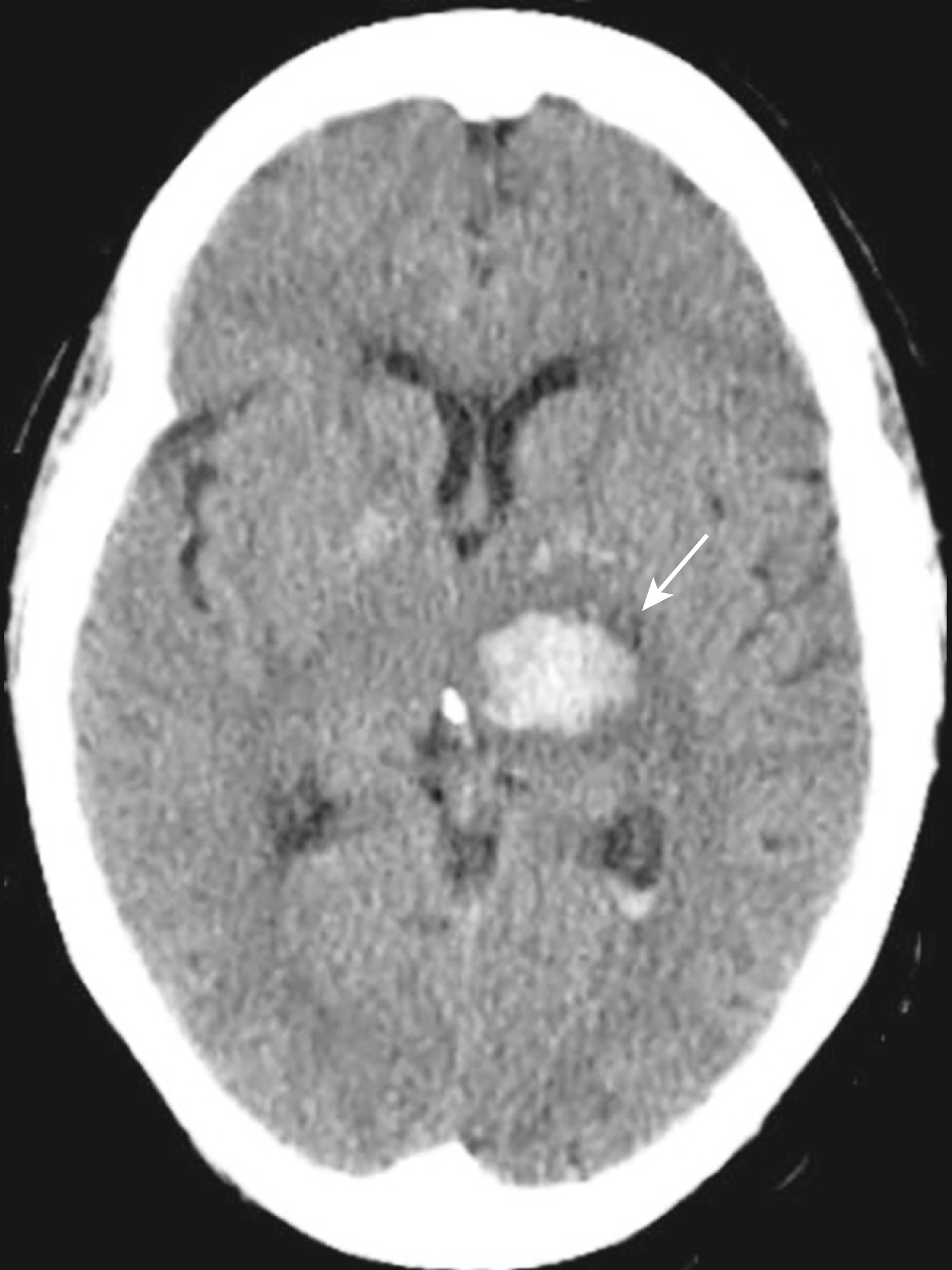
Hình 26.20 Xuất huyết trong não, Cấp tính. Máu toàn phần mới thoát mạch, chẳng hạn như chảy máu vào đồi thị này (mũi tên), sẽ được nhìn thấy dưới dạng tăng đậm độ trên các phim CT sọ não không cản quang chủ yếu do protein trong máu (chủ yếu là hemoglobin). Cục máu đông thường sẽ trở nên vô hình trong vài tuần tới.
- Quyết định sử dụng liệu pháp tiêu huyết khối hoặc một liệu pháp tái thông nội động mạch khác đã được dựa trên các thuật toán được xây dựng từ các kết quả chụp CT không cản quang ban đầu. Điều trị càng được bắt đầu nhanh chóng (thường <4 đến 5 giờ sau khi bắt đầu có triệu chứng), lợi ích tiềm năng của nó càng lớn.
- Nhận biết xuất huyết trong não (nói chung):
- Máu toàn phần mới thoát mạch ở những người có hematocrit bình thường sẽ được nhìn thấy dưới dạng tăng đậm độ trên các phim CT sọ não không cản quang ngay sau sự kiện (xem Hình 26.20). Điều này là do protein trong máu (chủ yếu là hemoglobin).
- Sự lan tỏa của máu vào hệ thống não thất có thể xảy ra trong các ca xuất huyết trong não do tăng huyết áp và có tiên lượng xấu hơn (xem Hình 26.12).
- Khi cục máu đông bắt đầu hình thành, máu trở nên đậm đặc hơn trong khoảng 3 ngày do sự mất nước của cục máu đông.
- Sau ngày thứ ba, cục máu đông giảm đậm độ và trở nên vô hình trong vài tuần tới. Cục máu đông mất đậm độ từ ngoài vào trong nên có vẻ như nó co lại.
- Sau khoảng 2 tháng, chỉ có thể còn lại một vùng giảm đậm độ nhỏ.
Trên MRI, những thay đổi về hình dạng của xuất huyết theo thời gian rõ rệt hơn. MRI nhạy cảm với những thay đổi ảnh hưởng đến cả phần sắt và protein của phân tử hemoglobin trong những ngày và tuần sau một đợt chảy máu cấp tính. Bảng 26.7 tóm tắt những thay đổi đó.
Bảng 26.7: Những thay đổi về hình dạng của máu theo thời gian trên MRI
| Giai đoạn | Thời gian | T1 | T2 |
|---|---|---|---|
| Tối cấp | <24 giờ | Đồng tín hiệu | Sáng |
| Cấp | 1-3 ngày | Đồng tín hiệu | Tối |
| Bán cấp sớm | 3-7 ngày | Sáng | Tối |
| Bán cấp muộn | 7-14 ngày | Sáng | Sáng |
Vỡ phình mạch
Phình mạch thần kinh trung ương thường gặp nhất là phình mạch dạng túi (berry aneurysm), phát triển từ một điểm yếu bẩm sinh trong thành động mạch, thường ở các vị trí phân nhánh của mạch máu trong Đa giác Willis ở nền não. Chúng có thể có tính gia đình (khoảng 10% các trường hợp) hoặc liên quan đến các bệnh mô liên kết. Chúng được gọi là phình mạch dạng túi vì hình dạng của chúng.
- Tăng huyết áp và lão hóa đóng một vai trò trong sự phát triển của các túi phình. Các túi phình lớn hơn chảy máu thường xuyên hơn các túi phình nhỏ hơn.
- Mục đích là phát hiện và điều trị túi phình trước khi nó bị vỡ lớn. Trong một số nghiên cứu, 10 mm được cho là kích thước tới hạn để vỡ.
- Bệnh sử kinh điển mà một bệnh nhân bị vỡ phình mạch mô tả là “cơn đau đầu tồi tệ nhất trong đời tôi.”
- Khi các túi phình vỡ, máu thường đi vào khoang dưới nhện. Vỡ phình mạch là nguyên nhân không do chấn thương phổ biến nhất của xuất huyết dưới nhện (80%) nhưng không phải là nguyên nhân duy nhất. Dị dạng động tĩnh mạch, vỡ lan từ một ổ chảy máu trong nhu mô, hoặc bệnh mạch máu não amyloid (Hộp 26.2) cũng có thể gây ra xuất huyết dưới nhện.
Hộp 26.2 Bệnh mạch máu não Amyloid
|
- Ngày nay, hầu hết các túi phình được phát hiện bằng chụp cắt lớp vi tính mạch máu (CTA) hoặc chụp cộng hưởng từ mạch máu (MRA). Việc xử lý hậu kỳ vi tính hóa của hình ảnh có thể tạo ra các bản tái tạo 3D.
- Chụp cắt lớp vi tính mạch máu được thực hiện bằng cách sử dụng một máy bơm tiêm điện để cung cấp một liều tiêm tĩnh mạch nhanh thuốc cản quang chứa iốt, một máy quét CT có khả năng thu thập dữ liệu nhanh chóng, và các thuật toán máy tính đặc biệt và các kỹ thuật xử lý hậu kỳ có thể làm nổi bật các mạch máu và, nếu muốn, hiển thị chúng ở dạng ba chiều (Hình 26.21).
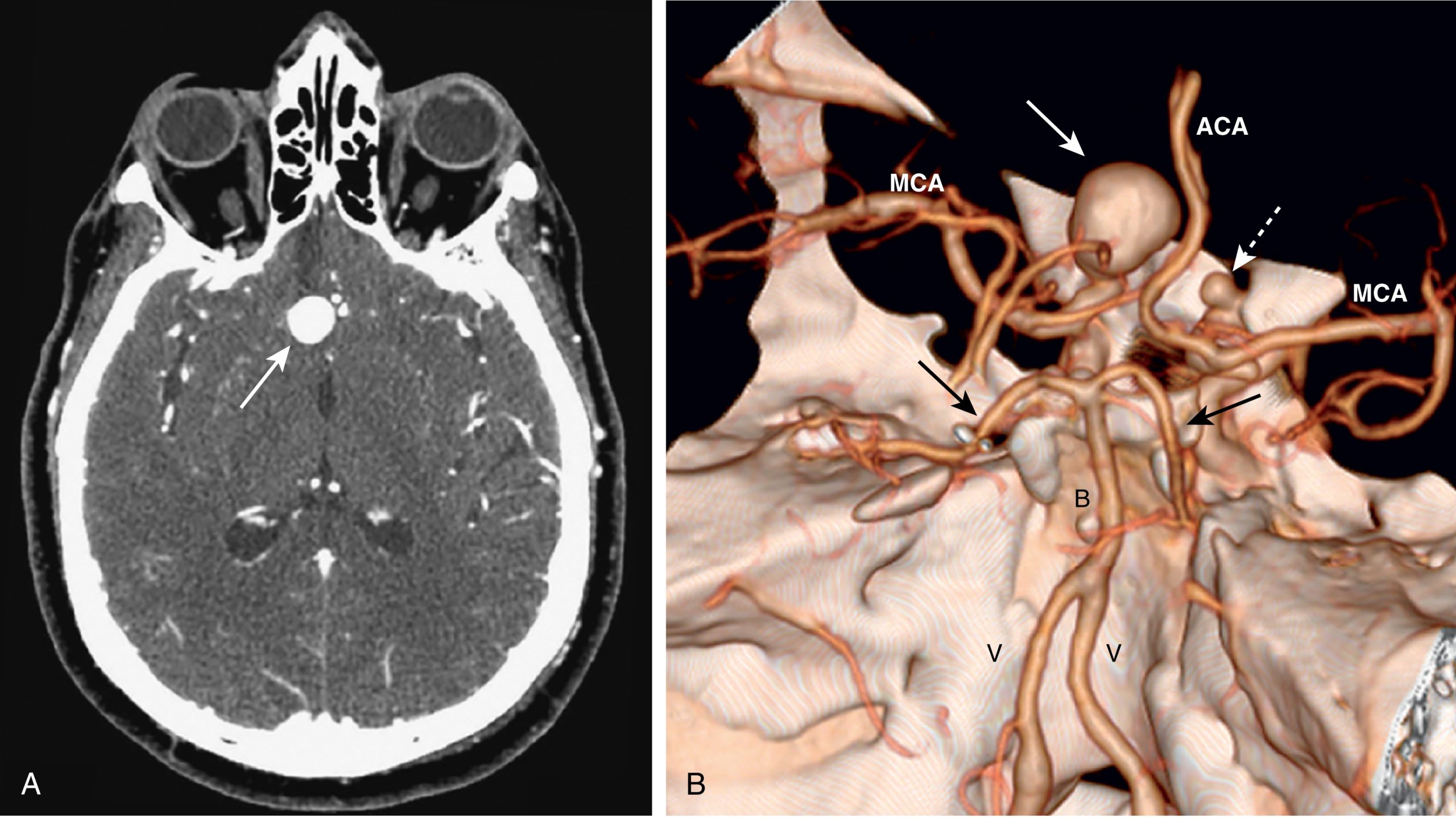
Hình 26.21 Phình mạch dạng túi, CT Axial và Tái tạo 3D. (A) Có một khối ngấm thuốc cản quang khu trú 2 cm (mũi tên) phù hợp với một túi phình ở vùng động mạch cảnh trong (ICA) phải trên phim CT não có tiêm thuốc cản quang này. (B) Một bản tái tạo 3D của Đa giác Willis từ một phim chụp mạch CT cho thấy túi phình (mũi tên trắng liền) phát sinh từ đoạn trên xương bướm của ICA phải và một túi phình nhỏ hơn khác (mũi tên trắng đứt nét) phát sinh từ đoạn trên xương bướm của ICA trái. ACA, Động mạch não trước; B, động mạch thân nền; MCA, động mạch não giữa; V, động mạch đốt sống. Mũi tên đen chỉ vào các động mạch não sau.
- Chụp cộng hưởng từ mạch máu (MRA) thường được thực hiện không cần thuốc cản quang, sử dụng kỹ thuật thời gian bay (time-of-flight). Kỹ thuật này hiển thị máu chảy trong các động mạch có màu trắng.
- Nhận biết xuất huyết dưới nhện (do vỡ phình mạch):
- Trên CT, máu cấp tính có tăng đậm độ và có thể được nhìn thấy trong các rãnh não và bể nền (Hình 26.22A và B).
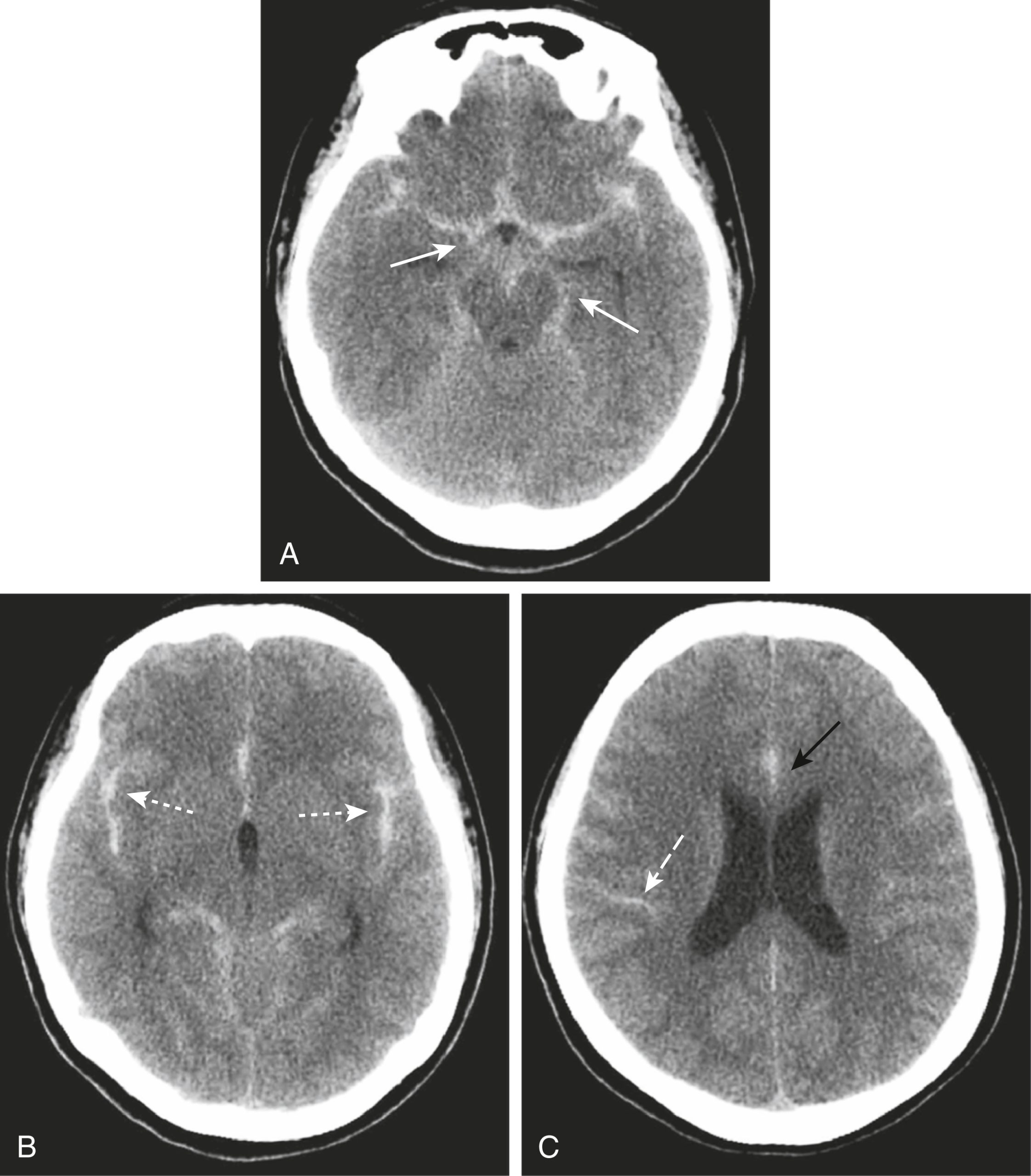
Hình 26.22 Xuất huyết dưới nhện, Phim CT không cản quang. (A) Máu dưới nhện dễ dàng được nhìn thấy nhất trong các bể nền (mũi tên), (B) trong các rãnh (mũi tên), và (C) xen kẽ trong các khoang dưới nhện của các rãnh não (mũi tên trắng). Vùng liềm đại não có thể trở nên tăng đậm độ, rộng ra, và có bờ không đều (mũi tên đen).
- Vùng liềm đại não có thể trở nên tăng đậm độ, rộng ra và có bờ không đều (Hình 26.22C).
- Nói chung, nồng độ máu lớn nhất cho thấy vị trí có khả năng nhất của túi phình bị vỡ.
Não úng thủy
- Não úng thủy được định nghĩa là sự giãn nở của hệ thống não thất trên cơ sở sự gia tăng thể tích DNT chứa trong đó (Hộp 26.3).
Hộp 26.3 Dòng chảy bình thường của dịch não tủy
|
Các nghiên cứu theo dõi để đánh giá tình trạng não úng thủy thường được thực hiện bằng chụp CT, mặc dù MRI có thể được ưu tiên cho bệnh nhân nhi.
- Não úng thủy có thể do một số yếu tố gây ra:
- Giảm hấp thu DNT (não úng thủy thông thương)
- Hạn chế dòng chảy DNT ra khỏi các não thất (não úng thủy không thông thương)
- Sản xuất quá mức dịch não tủy (hiếm gặp)
Với não úng thủy, các não thất thường giãn không tương xứng so với các rãnh não, trong khi cả não thất và rãnh não đều giãn tương xứng trong teo não.
Sừng thái dương đặc biệt nhạy cảm với sự gia tăng áp lực DNT. Trong trường hợp không có não úng thủy, sừng thái dương hầu như không nhìn thấy được. Với não úng thủy, sừng thái dương có thể lớn hơn 2 mm (Hình 26.23).
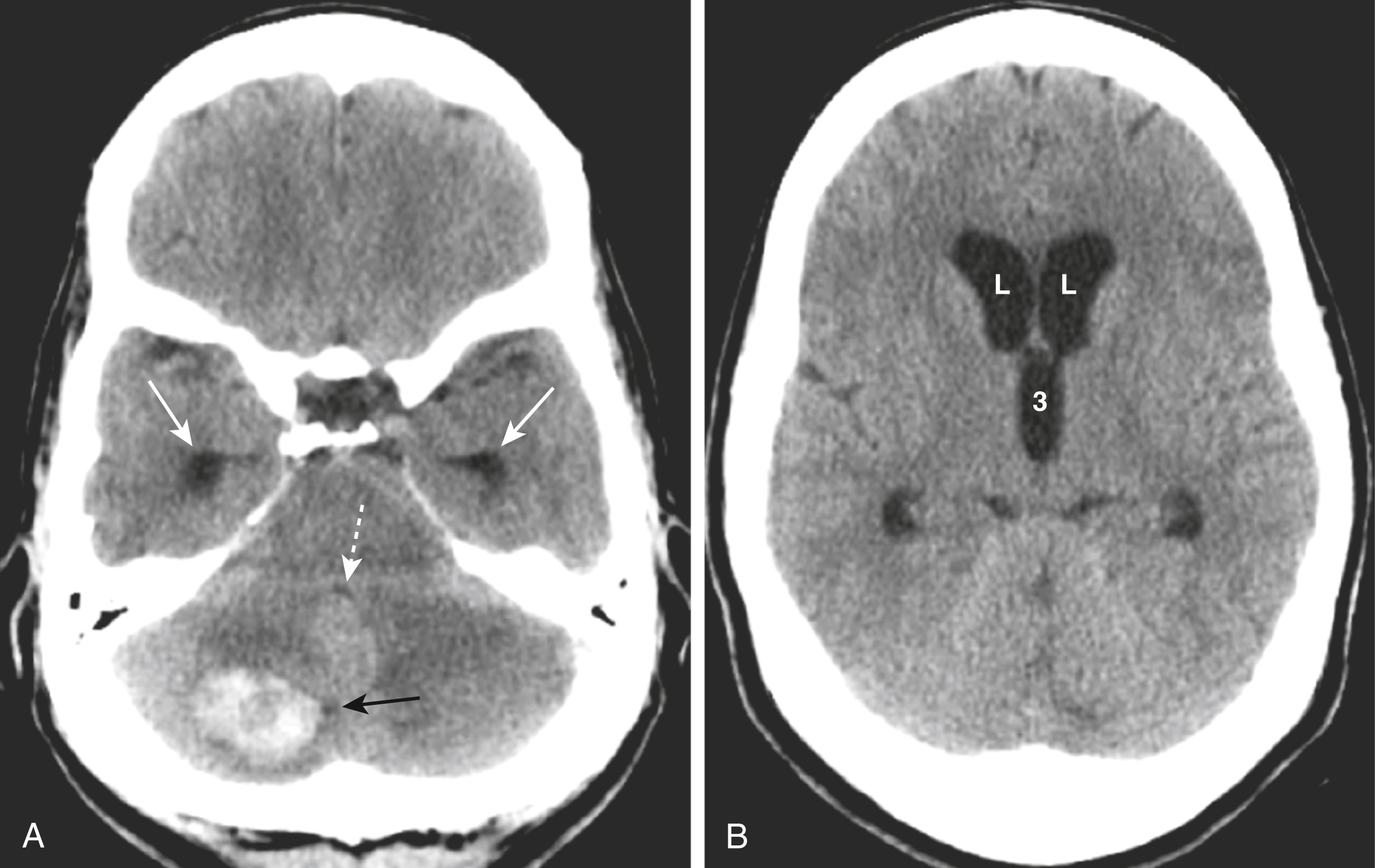
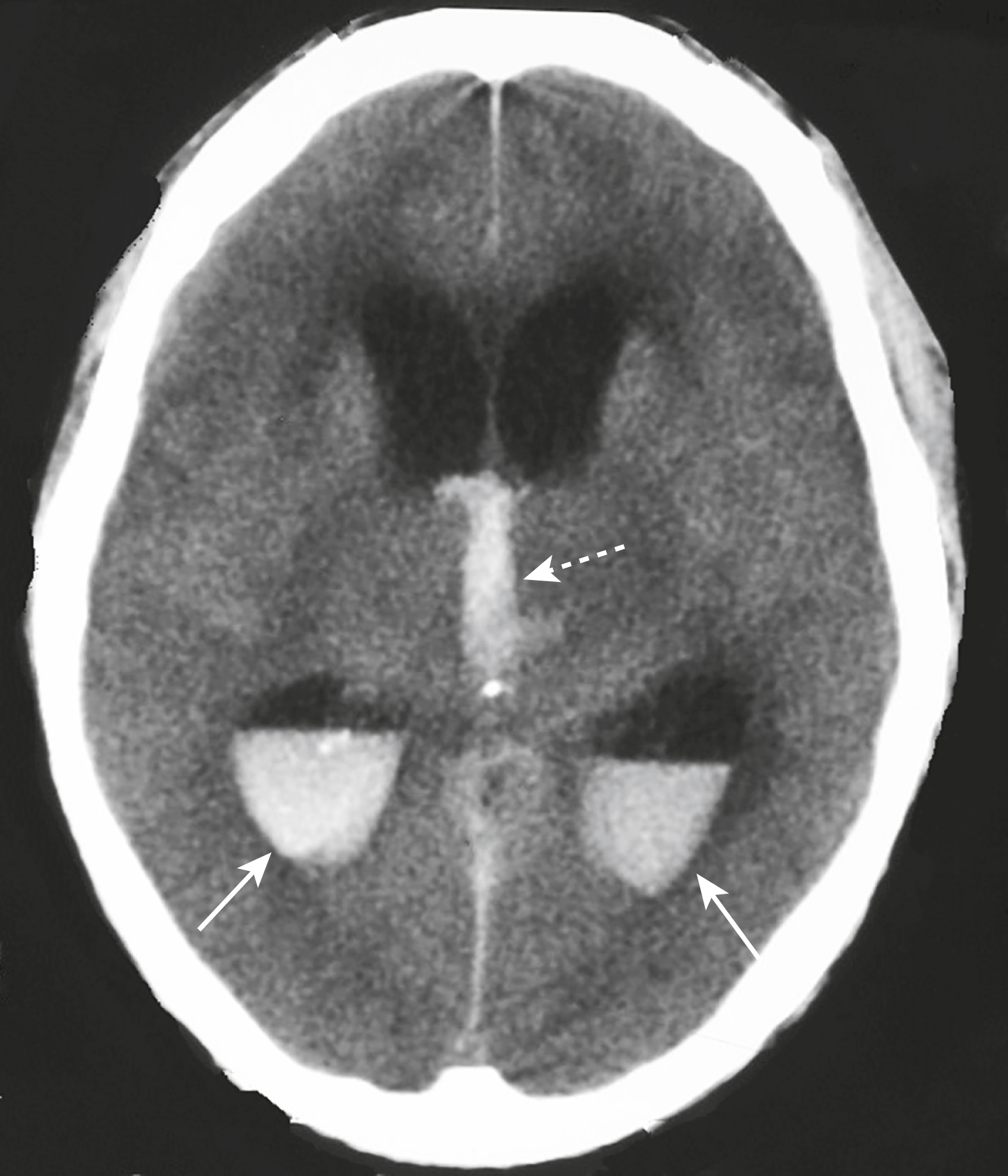
Hình 26.23 Não úng thủy không thông thương. (A) Có sự giãn nở của các sừng thái dương (mũi tên trắng liền), và não thất 4 bị chèn ép và gần như vô hình (mũi tên trắng đứt nét). Có một tổn thương di căn xuất huyết (mũi tên đen) đang làm tắc nghẽn não thất 4. (B) Các sừng trán của não thất bên (L) và não thất 3 (3) bị giãn, nhưng lưu ý rằng các rãnh não không bị giãn. Dạng não úng thủy này là kết quả của sự tắc nghẽn dòng chảy dịch não tủy ra khỏi các não thất.
Não úng thủy tắc nghẽn
Não úng thủy tắc nghẽn được chia thành hai loại chính: thông thương (tắc nghẽn ngoài não thất) và không thông thương (tắc nghẽn trong não thất).
- Não úng thủy thông thương là do các bất thường ức chế sự tái hấp thu DNT, thường xuyên nhất ở cấp độ các nhung mao màng nhện (Hình 26.24).
- Dòng chảy DNT qua các não thất và trên các vòm não thường diễn ra không bị cản trở. Sự tái hấp thu DNT qua các nhung mao màng nhện có thể bị hạn chế bởi những thứ như xuất huyết dưới nhện hoặc viêm màng não.
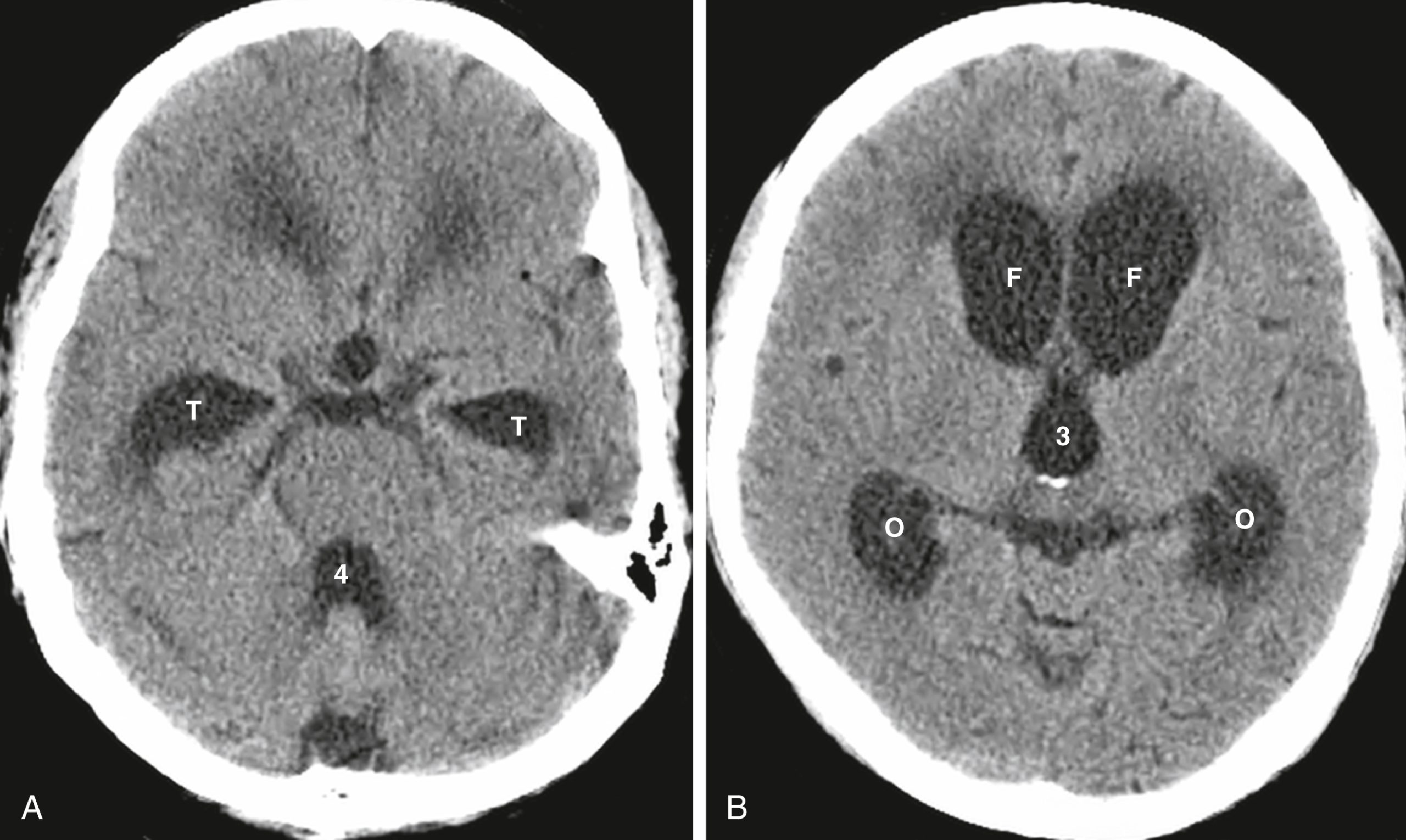
Hình 26.24 Não úng thủy thông thương. Não úng thủy thông thương là do các bất thường ức chế sự tái hấp thu dịch não tủy, thường xuyên nhất ở cấp độ các nhung mao màng nhện. (A) Kinh điển, não thất 4 (4) bị giãn (như ở đây) trong não úng thủy thông thương nhưng có kích thước bình thường trong não úng thủy không thông thương. Các sừng thái dương (T) đặc biệt nhạy cảm với sự gia tăng thể tích hoặc áp lực trong não thất và bị giãn. (B) Các sừng trán (F), sừng chẩm (O), và não thất ba (3) bị giãn rõ rệt. Có sự giãn không tương xứng của các não thất so với các rãnh não, vốn bình thường đến nhỏ ở đây. Não úng thủy thông thương thường được điều trị bằng shunt não thất.
ĐIỂM QUAN TRỌNG
|
- Não úng thủy thông thương thường được điều trị bằng shunt não thất.
- Não úng thủy không thông thương xảy ra do các khối u, nang, hoặc các tổn thương gây tắc nghẽn vật lý khác không cho phép DNT thoát ra khỏi các não thất.
- Não úng thủy bẩm sinh thường do tắc nghẽn giữa não thất ba và não thất tư ở cấp độ Cống Sylvius (tắc nghẽn cống não).
- Khi tắc nghẽn do khối u hoặc nang, não úng thủy không thông thương thường được điều trị bằng cách phẫu thuật loại bỏ tổn thương gây tắc nghẽn (Hình 26.25).
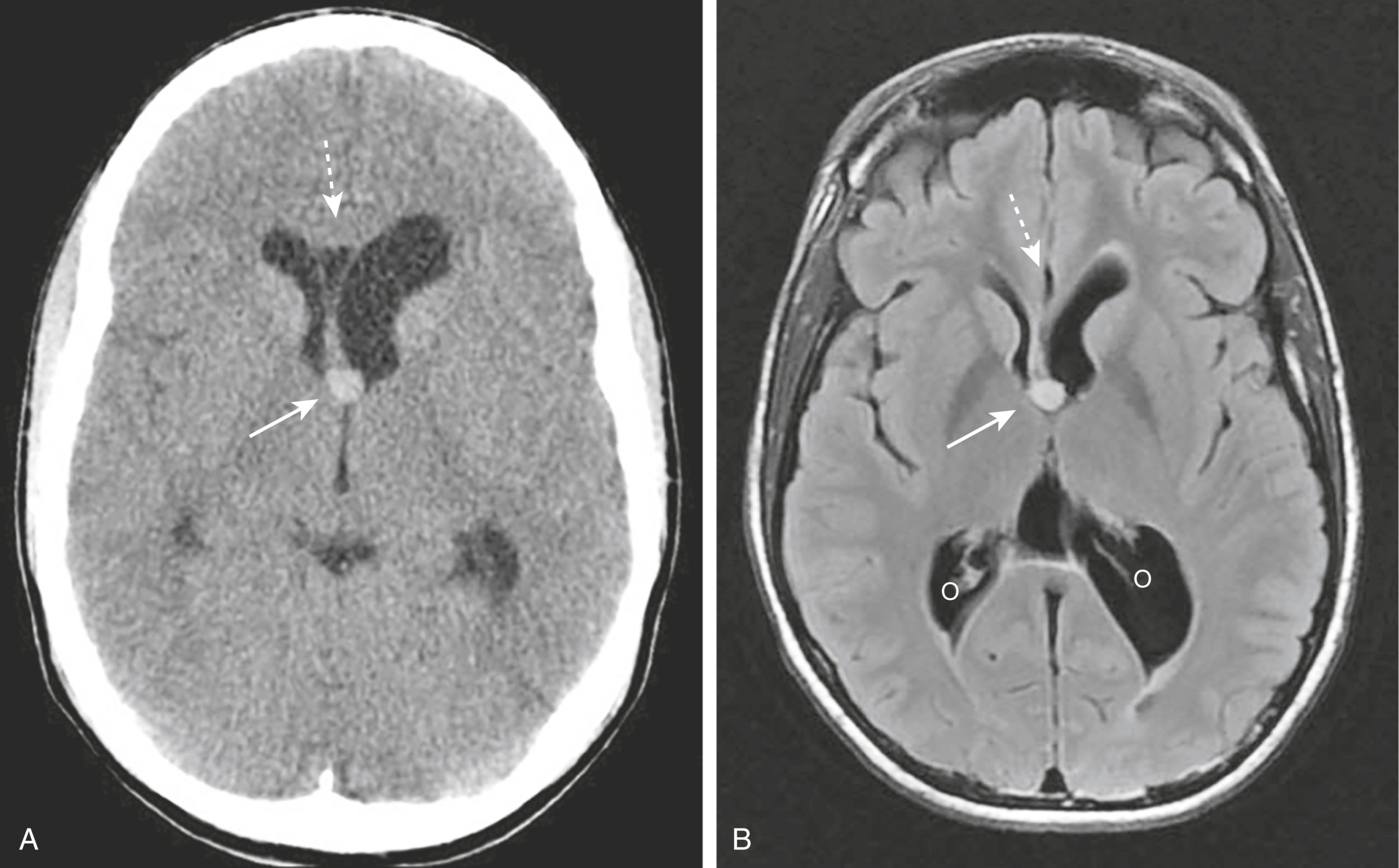
Hình 26.25 U nang keo của não thất 3, CT và MRI. U nang keo là một tổn thương lành tính không phổ biến của não thất 3 có thể gây ra não úng thủy tắc nghẽn. (A) Có một khối tăng đậm độ ở phần trước của não thất ba (mũi tên liền) gây tắc nghẽn không đối xứng của lỗ Monro bên trái so với bên phải (mũi tên đứt nét). (B) Trên chuỗi xung T2 FLAIR MRI này, tổn thương có tín hiệu tăng (mũi tên liền) và đang gây giãn sừng trán trái (mũi tên đứt nét) và sừng chẩm (O) của não thất bên.
Não úng thủy không tắc nghẽn do sản xuất quá mức DNT là hiếm gặp và có thể xảy ra với u nhú đám rối mạch mạc.
Não úng thủy áp lực bình thường (NPH)
- Não úng thủy áp lực bình thường là một dạng não úng thủy thông thương được đặc trưng bởi bộ ba triệu chứng lâm sàng kinh điển, bao gồm các bất thường về dáng đi, sa sút trí tuệ, và tiểu không tự chủ. Tuổi khởi phát thường từ 60 đến 70 tuổi.
- Việc nhận biết nó rất quan trọng vì nó thường có thể điều trị được bằng cách sử dụng shunt não thất-phúc mạc một chiều cho phép DNT thoát ra khỏi các não thất và chảy vào khoang phúc mạc nơi DNT được tái hấp thu.
- Các dấu hiệu hình ảnh tương tự như các dạng não úng thủy thông thương khác và bao gồm các não thất giãn, đặc biệt là các sừng thái dương, với các rãnh não bình thường hoặc dẹt (Hình 26.26).
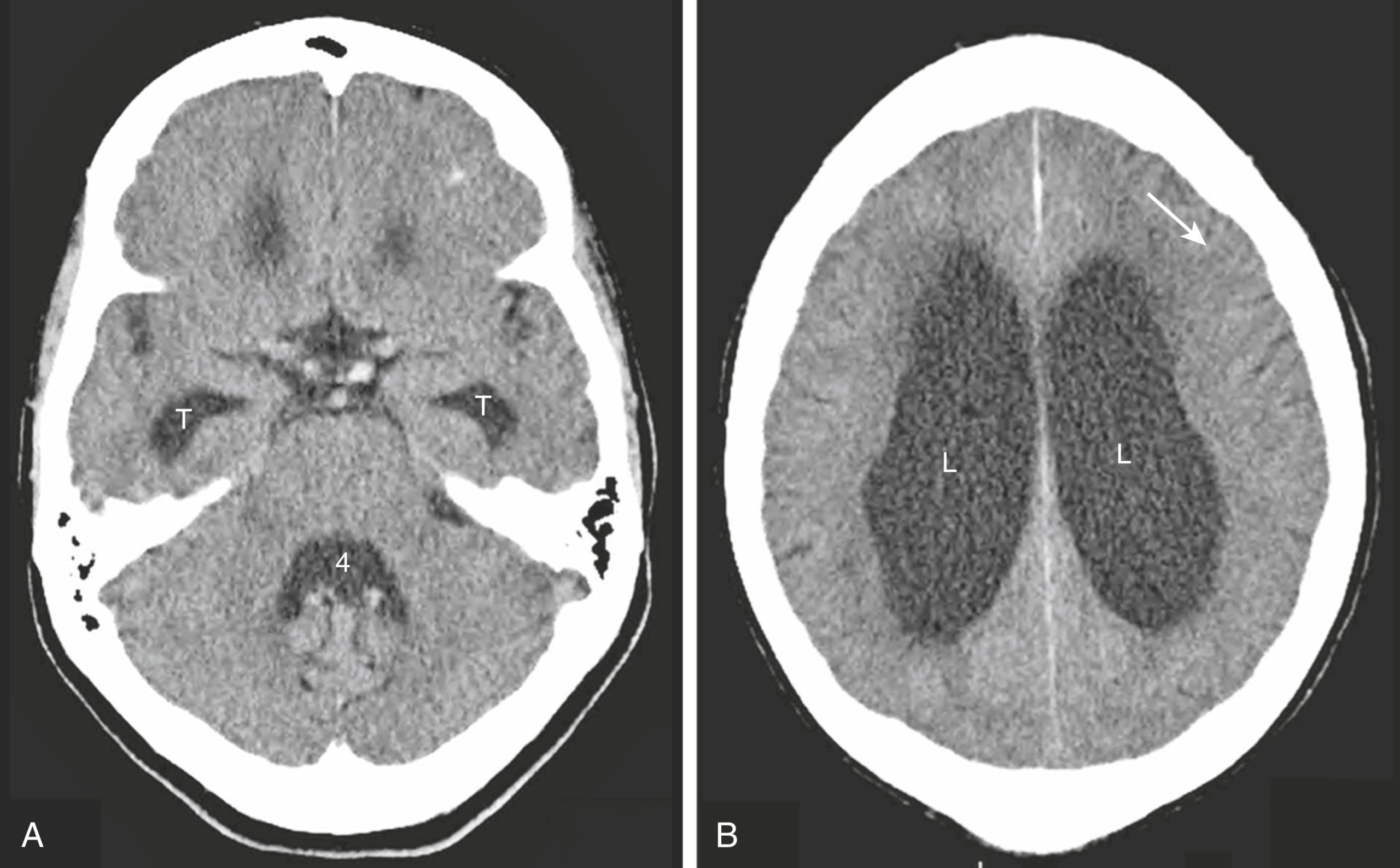
Hình 26.26 Não úng thủy áp lực bình thường (NPH). (A) Các não thất bị giãn, đặc biệt là các sừng thái dương (T) cũng như não thất 4 (4). (B) Thân của các não thất bên (L) cũng bị giãn rõ rệt nhưng các rãnh não bình thường hoặc dẹt (mũi tên). Bệnh nhân có rối loạn dáng đi.
Teo não
Các rối loạn liên quan đến teo não toàn thể cũng liên quan đến sa sút trí tuệ, bệnh Alzheimer là một trong những bệnh phổ biến nhất. Teo ngụ ý sự mất mát cả chất xám và chất trắng.
Một phát hiện chính ở bệnh nhân mắc bệnh Alzheimer (mặc dù không đặc hiệu) là teo vỏ não lan tỏa, đặc biệt là ở các thùy thái dương.
Giống như trong não úng thủy, các não thất giãn ra trong teo não, nhưng làm như vậy vì sự mất mát của mô não bình thường tạo ra một không gian trống được lấp đầy một cách thụ động bằng DNT. Không giống như não úng thủy, động lực học của sản xuất và hấp thu DNT là bình thường trong teo não.
Nhìn chung, teo não dẫn đến sự giãn nở tương xứng của cả não thất và rãnh não (Hình 26.27).
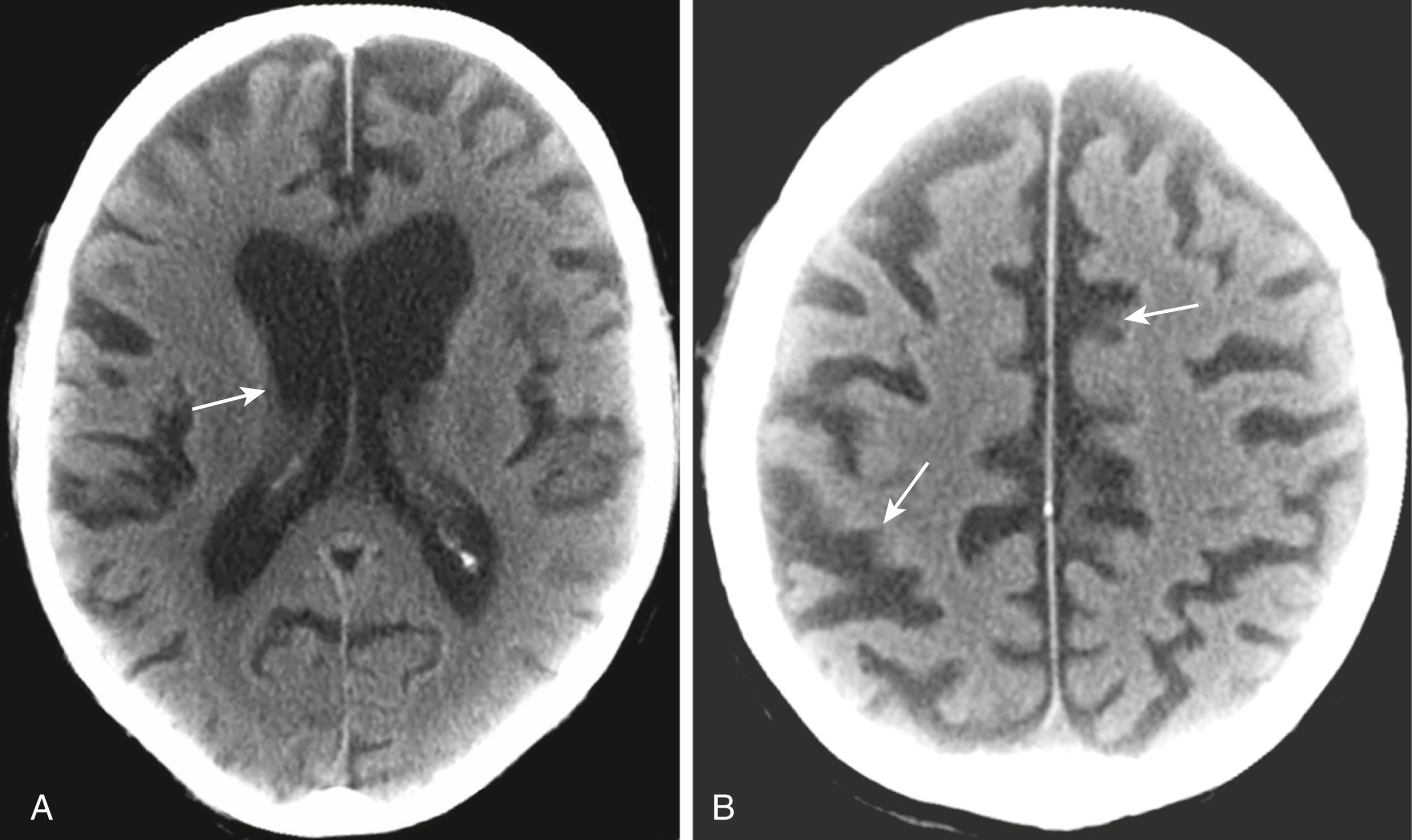
Hình 26.27 Teo vỏ não lan tỏa. Các rối loạn gây teo não toàn thể cũng liên quan đến sa sút trí tuệ, bệnh Alzheimer là một trong những bệnh phổ biến nhất. (A) Các não thất bên (mũi tên) bị giãn. (B) Không giống như não úng thủy, các rãnh não cũng bị giãn (mũi tên).
U não
U tế bào thần kinh đệm của não
U tế bào thần kinh đệm là một khối u trong trục, trên lều, nguyên phát phổ biến ở người lớn. Chúng chiếm 30% tổng số các khối u não và 80% tổng số các khối u não nguyên phát ác tính (di căn đến não từ các cơ quan khác là các khối u ác tính phổ biến nhất trong não nói chung).
U nguyên bào thần kinh đệm đa hình chiếm hơn một nửa tổng số các u tế bào thần kinh đệm, u tế bào hình sao chiếm khoảng 20%, và phần còn lại được phân chia giữa u màng não thất, u tế bào đệm ít nhánh, và u tế bào thần kinh đệm hỗn hợp (ví dụ, u sao bào-tế bào đệm ít nhánh).
U nguyên bào thần kinh đệm đa hình xảy ra phổ biến hơn ở nam giới trong độ tuổi từ 65 đến 75, đặc biệt là ở các thùy trán và thái dương. Nó có tiên lượng xấu nhất trong tất cả các u tế bào thần kinh đệm. Ngày nay, các dấu ấn sinh học của khối u đóng một vai trò quan trọng trong việc hỗ trợ chẩn đoán, gợi ý tiên lượng bao gồm khả năng tái phát, và về giá trị dự đoán của chúng gợi ý liệu bệnh có khả năng đáp ứng với các loại thuốc mới hay không.
Khối u xâm nhập vào các khu vực liền kề của não dọc theo các bó chất trắng làm cho nó khó cắt bỏ nhưng, giống như hầu hết các khối u não, nó không tạo ra di căn ngoài não.
- Nhận biết u nguyên bào thần kinh đệm đa hình:
- Do sự phát triển xâm lấn của nó, u nguyên bào thần kinh đệm đa hình thường cho thấy hoại tử trong khối u.
- Khối u xâm nhập vào mô não xung quanh, thường xuyên vượt qua các bó chất trắng của thể chai sang bán cầu đại não đối diện, tạo ra một mô hình được gọi là u tế bào thần kinh đệm hình cánh bướm.
- Nó có xu hướng tạo ra phù do vận mạch và hiệu ứng choán chỗ đáng kể và ngấm thuốc cản quang, ít nhất là một phần (Hình 26.28).
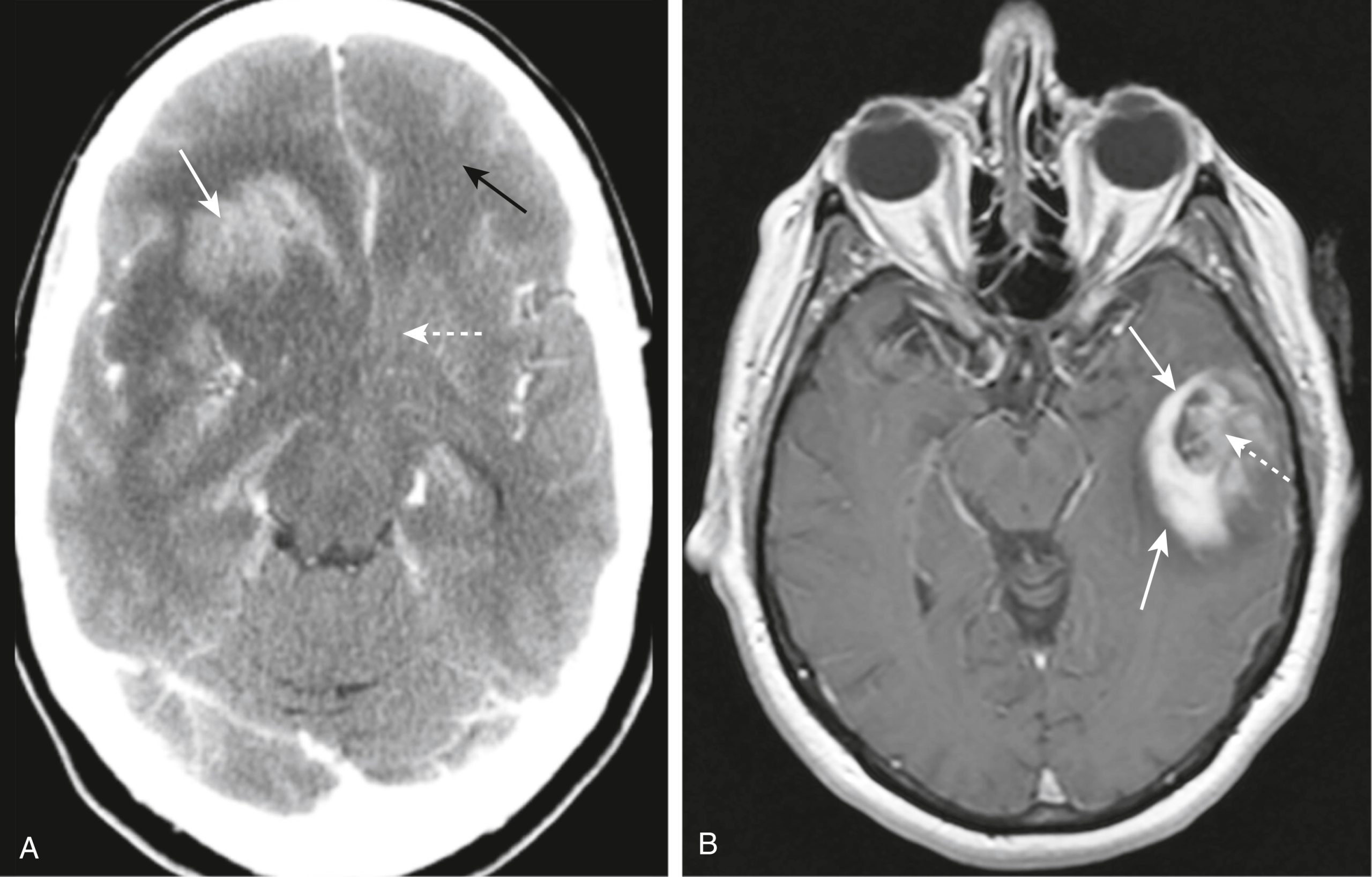
Hình 26.28 U nguyên bào thần kinh đệm đa hình, CT và MRI, hai bệnh nhân khác nhau. (A) Trong phim CT có tiêm thuốc cản quang này, khối u ngấm thuốc (mũi tên trắng liền), tạo ra phù do vận mạch đáng kể (mũi tên trắng đứt nét), và xâm nhập vào mô não xung quanh. Có phù hoặc khối u đã lan sang thùy trán trái (mũi tên đen). (B) Hình ảnh T1W axial, sau tiêm gadolinium ở một bệnh nhân khác cho thấy một khối ngấm thuốc ở thùy thái dương trái (mũi tên liền). Sự ngấm thuốc bên trong của khối u hơi không đồng nhất (mũi tên đứt nét), điều này ngụ ý hoại tử hoặc thay đổi dạng nang trong khối u.
Di căn
Khoảng 40% tất cả các khối u nội sọ là di căn. Phổi, vú và u hắc tố là các khối u ác tính nguyên phát phổ biến nhất gây di căn não.
- Nhận biết di căn đến não:
- Di căn đến não thường là các khối tròn, được xác định rõ gần ranh giới chất xám-trắng.
- Chúng thường nhiều ổ nhưng có thể là đơn độc.
- Chúng thường giảm đậm độ hoặc đồng đậm độ trên CT không cản quang.
- Với thuốc cản quang tĩnh mạch, chúng có thể ngấm thuốc, đôi khi với dạng ngấm thuốc dạng viền (Hình 26.29A).
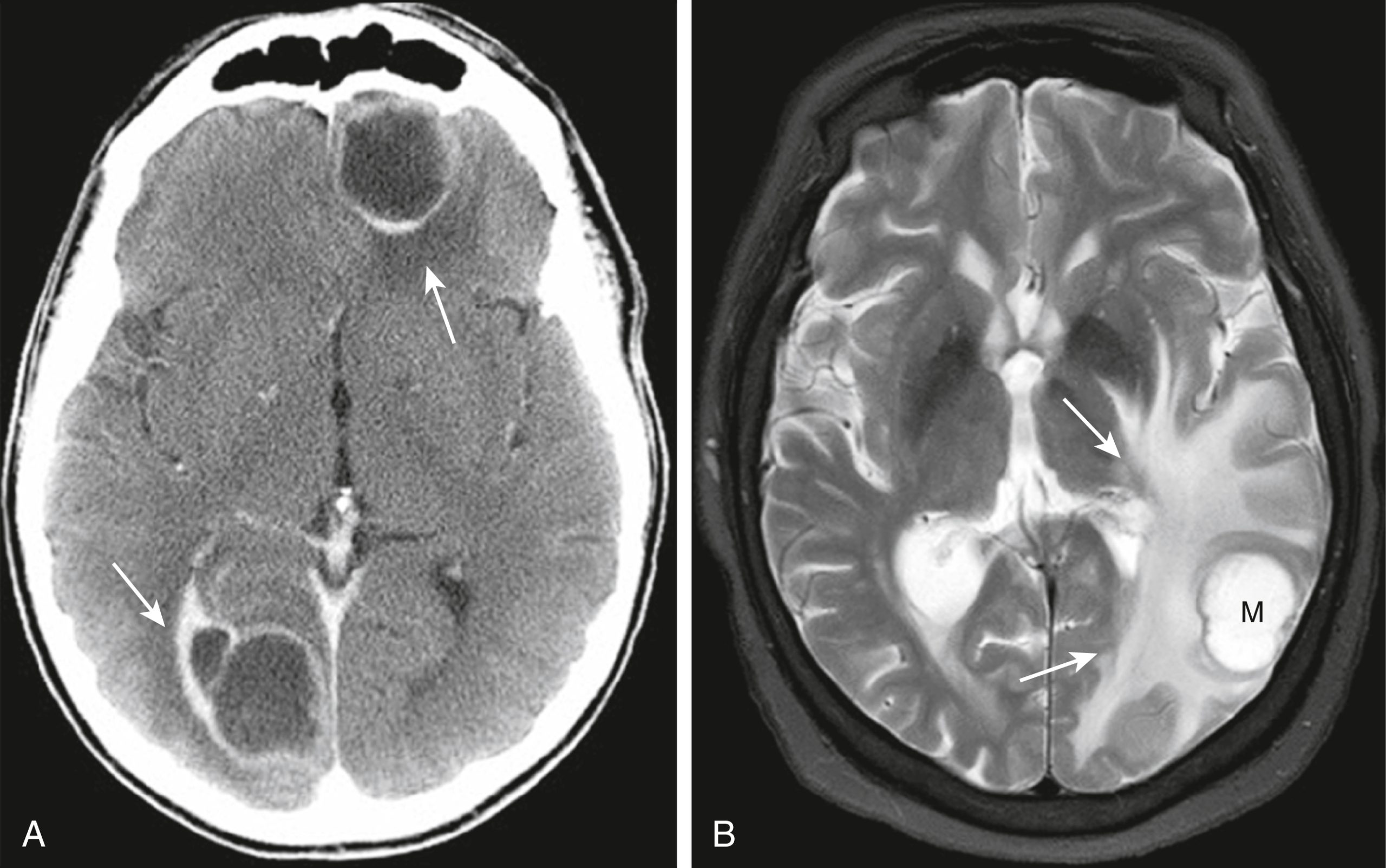
Hình 26.29 Di căn, CT và MRI có tiêm thuốc cản quang. (A) Với thuốc cản quang tĩnh mạch, di căn có thể ngấm thuốc dưới dạng các khối đặc hoặc cho thấy ngấm thuốc dạng vòng (mũi tên). Phổi, vú và u hắc tố là các khối u ác tính nguyên phát phổ biến nhất gây di căn não. (B) Ở một bệnh nhân khác, MRI cho thấy mô hình đặc trưng của phù do vận mạch (mũi tên) bao quanh một tổn thương di căn lớn (M). Cả hai bệnh nhân đều bị ung thư phổi.
- Hầu hết gây ra một số phù do vận mạch, thường không tương xứng so với kích thước của khối u (Hình 26.29B).
U màng não
- U màng não là khối u não nguyên phát phổ biến nhất (lành tính và ác tính) và là khối u ngoài trục phổ biến nhất. Chúng thường xảy ra ở phụ nữ trung niên. Các vị trí thường gặp nhất của chúng là cạnh xoang dọc trên, trên các vòm não, cánh xương bướm, và bể góc cầu tiểu não, theo thứ tự tần suất giảm dần.
- Chúng có xu hướng phát triển chậm với tiên lượng tuyệt vời nếu được cắt bỏ bằng phẫu thuật.
- Khi có nhiều ổ, chúng có thể liên quan đến bệnh u xơ thần kinh loại 2.
- Nhận biết u màng não trên phim CT sọ não:
- Trên CT không cản quang, hơn một nửa số u màng não có tăng đậm độ so với não bình thường và khoảng 20% chứa vôi hóa (Hình 26.30).
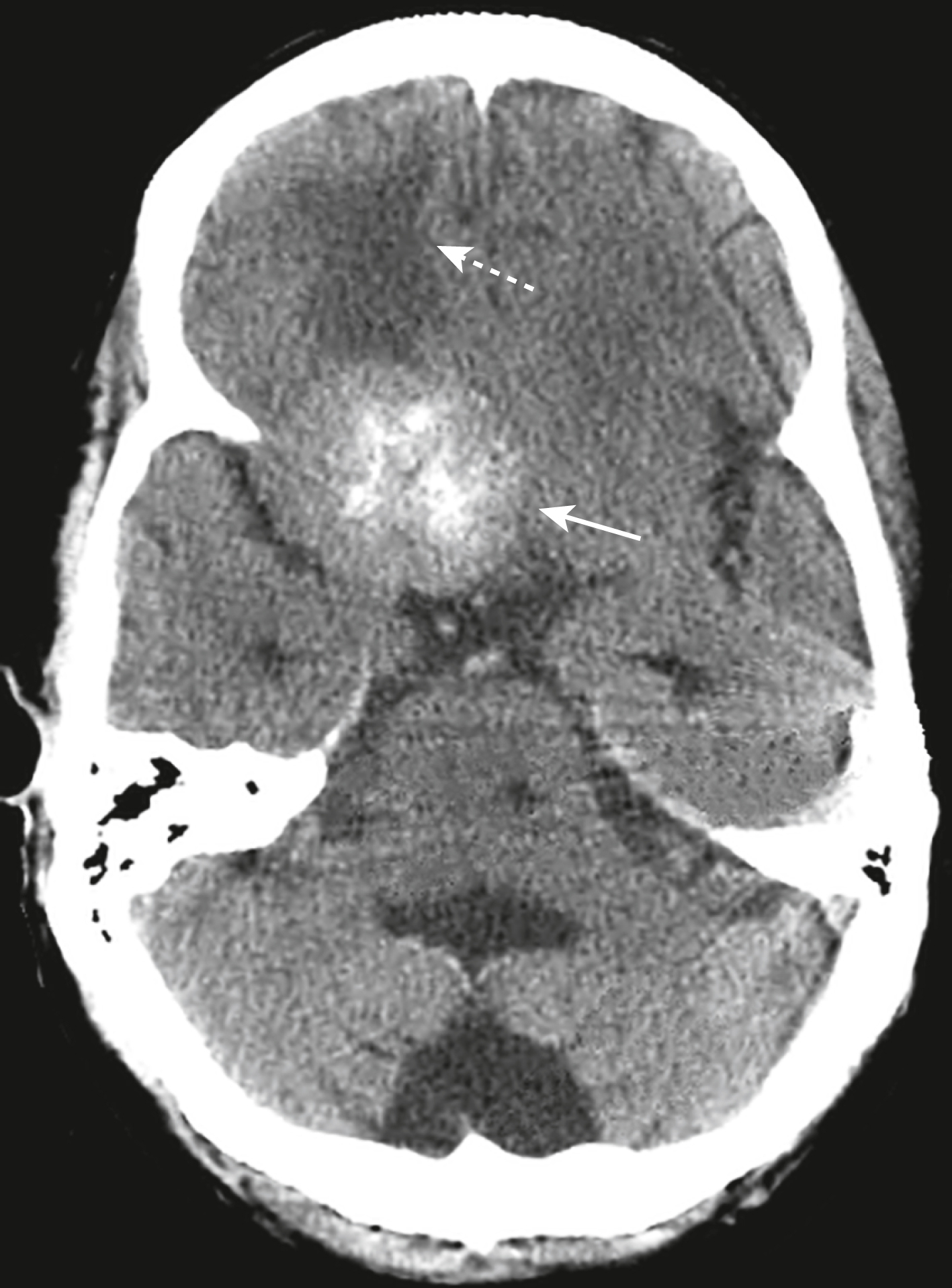
Hình 26.30 U màng não, CT không cản quang. U màng não này (mũi tên liền) phát sinh từ cánh xương bướm phải, một vị trí xuất phát tương đối phổ biến. Trên CT không cản quang, hơn một nửa là tăng đậm độ so với não bình thường và khoảng 20% chứa vôi hóa, như tổn thương này. Có phù do vận mạch liên quan đến khối u (mũi tên đứt nét).
- Trên các phim có tiêm thuốc cản quang, u màng não ngấm thuốc mạnh.
- Chúng có thể gây ra phù do vận mạch trong nhu mô não liền kề.
U bao dây thần kinh tiền đình (U dây thần kinh thính giác)
U bao dây thần kinh tiền đình là loại u bao dây thần kinh phổ biến nhất trong tất cả các dây thần kinh sọ. Triệu chứng thường gặp nhất của chúng là mất thính lực, nhưng chúng cũng gây ra ù tai và rối loạn thăng bằng.
- Chúng thường xảy ra dọc theo đường đi của dây thần kinh sọ thứ tám trong ống tai trong ở góc cầu tiểu não (Hình 26.31).
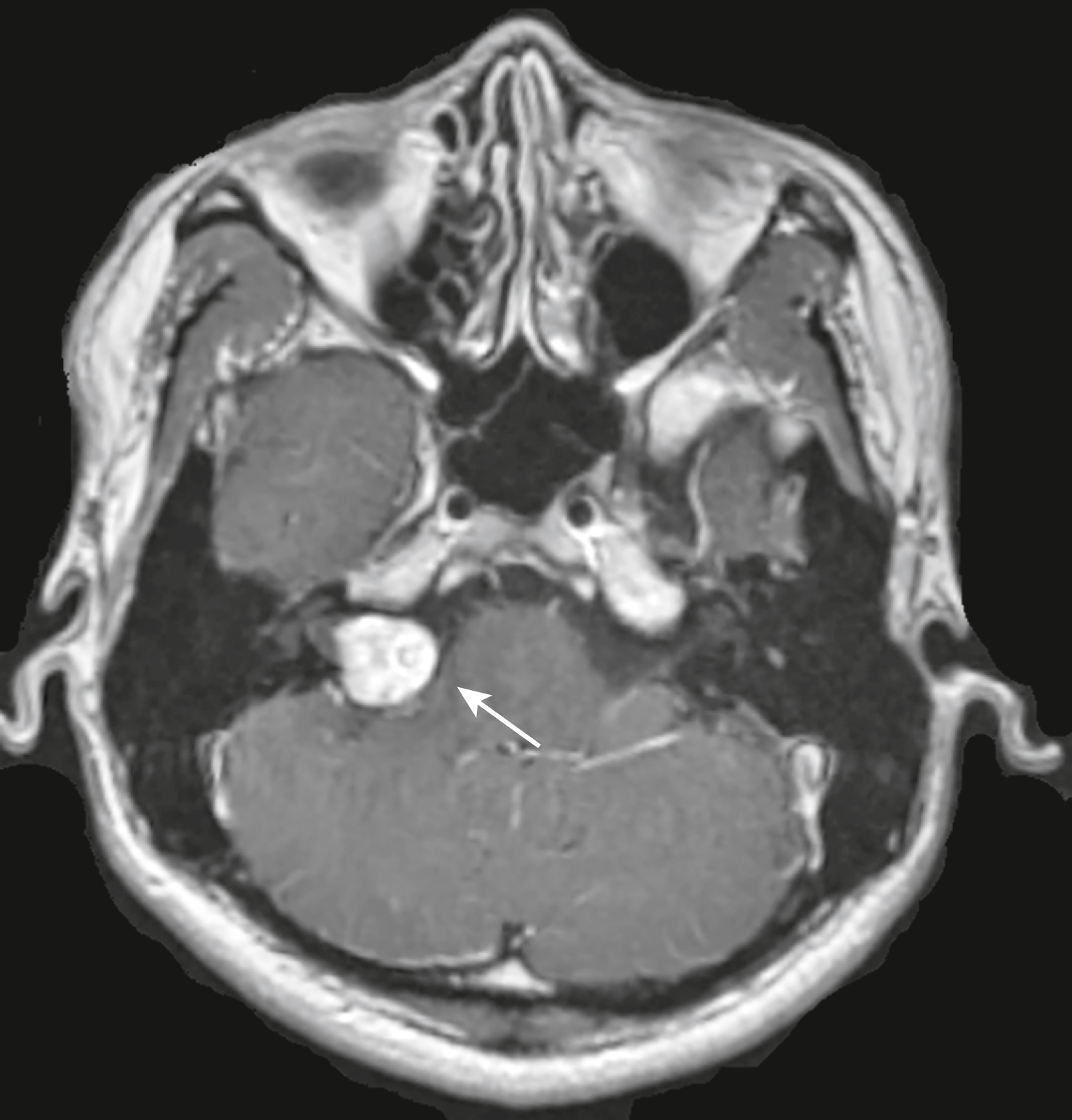
Hình 26.31 U bao dây thần kinh tiền đình, MRI T1W có tiêm thuốc cản quang. Có một khối mô mềm ngấm thuốc đồng nhất ở góc cầu tiểu não phải (mũi tên), kinh điển cho một u bao dây thần kinh tiền đình. Những khối u này xảy ra phổ biến nhất dọc theo đường đi của dây thần kinh số 8. Mất thính lực là triệu chứng khởi phát phổ biến nhất.
- Giống như u màng não, khi chúng có nhiều ổ (tức là hai bên), chúng thường liên quan đến bệnh u xơ thần kinh loại 2.
- MRI có tiêm thuốc cản quang là phương pháp chẩn đoán hình ảnh nhạy nhất để phát hiện u bao dây thần kinh tiền đình, hầu như luôn ngấm thuốc, thường là đồng nhất.
Các bệnh khác
Xơ cứng rải rác (MS)
- Xơ cứng rải rác được coi là có nguồn gốc tự miễn và là bệnh mất myelin phổ biến nhất. Bất kỳ chức năng thần kinh nào cũng có thể bị ảnh hưởng bởi bệnh, với một số bệnh nhân chủ yếu có những thay đổi về nhận thức, trong khi những người khác có biểu hiện mất điều hòa, liệt nhẹ, hoặc các triệu chứng thị giác.
- Được đặc trưng bởi một quá trình tái phát và thuyên giảm, có các tiêu chí lâm sàng cụ thể phải được đáp ứng để xác định chẩn đoán này, nhưng chẩn đoán hình ảnh bằng MRI cùng với các xét nghiệm phụ trợ hiện cho phép chẩn đoán được thực hiện sau một đợt lâm sàng duy nhất.
- MS đặc trưng ảnh hưởng đến các bó chất trắng có myelin với các tổn thương được gọi là mảng. Các tổn thương của MS có xu hướng ở vùng quanh não thất, thể chai, và các dây thần kinh thị giác.
ĐIỂM QUAN TRỌNG
|
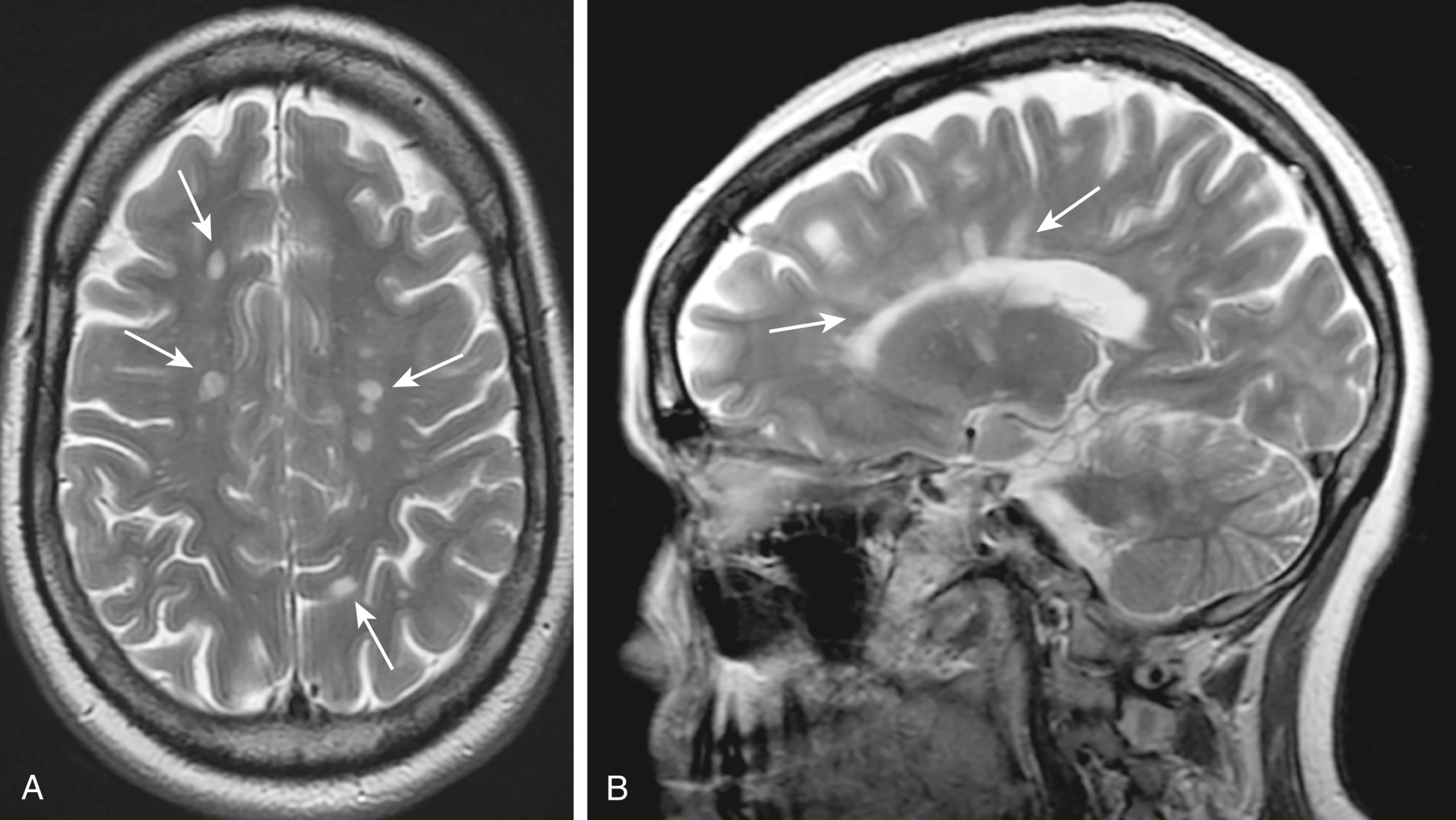
Hình 26.32 Xơ cứng rải rác, MRI Axial và Sagittal. Các tổn thương của bệnh xơ cứng rải rác có xu hướng ở vùng quanh não thất, thể chai, và các dây thần kinh thị giác. (A) Các tổn thương tạo ra các ổ hình cầu, rời rạc có cường độ tín hiệu cao (mũi tên) trên hình ảnh T2W. (B) Các tổn thương hình trứng được nhìn thấy trong bệnh xơ cứng rải rác với trục dài của chúng vuông góc với bề mặt não thất được gọi là ngón tay Dawson (mũi tên). MRI là phương pháp được lựa chọn trong chẩn đoán hình ảnh bệnh xơ cứng rải rác vì độ nhạy cao hơn CT trong việc chứng minh các mảng cả trong não và tủy sống.
Thuật ngữ
Bảng 26.8 định nghĩa một số thuật ngữ được sử dụng trong chương này.
Bảng 26.8: Thuật ngữ
| Thuật ngữ | Định nghĩa |
|---|---|
| Trong trục/Ngoài trục | Tổn thương trong trục bắt nguồn từ nhu mô não và tổn thương ngoài trục bắt nguồn từ bên ngoài chất não (tức là màng não, trong não thất). |
| Dưới lều | Bên dưới lều tiểu não, bao gồm tiểu não, thân não, não thất tư, và các góc cầu tiểu não. |
| Trên lều | Phía trên lều tiểu não, bao gồm các bán cầu đại não (thùy trán, đỉnh, chẩm, và thái dương) và hố yên. |
| Cơn thiếu máu não thoáng qua (TIA) | Mất chức năng thần kinh đột ngột kéo dài trong một thời gian ngắn và giải quyết trong vòng 24 giờ. |
| Chấn thương đầu hở và kín | Hở = thông thương của vật liệu nội sọ ra bên ngoài hộp sọ. Kín = không có thông thương bên ngoài. |
| Tăng đậm độ/Tăng tín hiệu | Trên CT, mô có đậm độ tăng, tăng đậm độ là trắng hơn các mô xung quanh. Tăng tín hiệu đề cập đến tín hiệu tăng trên hình ảnh MRI. |
| Giảm đậm độ/Giảm tín hiệu | Trên CT, mô có đậm độ giảm, giảm đậm độ là tối hơn các mô xung quanh. Giảm tín hiệu đề cập đến tín hiệu giảm trên hình ảnh MRI. |
| Hình ảnh khuếch tán (DWI) | Một chuỗi xung MRI có thể được thu thập nhanh chóng và cực kỳ nhạy cảm để phát hiện các bất thường trong chuyển động nước bình thường trong não để nó có thể xác định một cơn đột quỵ trong vòng vài phút sau sự kiện. DWI cũng giúp phân biệt nhồi máu cấp tính với nhồi máu mạn tính hơn. |
Câu trả lời Tình huống 26
Một tổn thương tăng đậm độ, hình lưỡi liềm được nhìn thấy ở bên phải phù hợp với một khối tụ máu dưới màng cứng cấp tính (mũi tên liền). Có một thoát vị dưới liềm của các não thất bên sang bên đối diện do hiệu ứng choán chỗ (mũi tên đứt nét). Các dấu hiệu CT phù hợp với tiền sử ngã, mất phương hướng tiến triển, và sử dụng thuốc chống đông của bệnh nhân. Thông thường, bệnh nhân bị tụ máu dưới màng cứng rơi vào hôn mê tại thời điểm bị thương nhưng một phân nhóm vẫn tỉnh táo trong khi những người khác xấu đi một cách muộn màng khi khối máu tụ lớn dần. |
NHỮNG ĐIỂM CẦN NHỚ
|
BẢNG CHÚ GIẢI THUẬT NGỮ Y HỌC ANH – VIỆT CHƯƠNG 26
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Intracranial Pathology | /ˌɪn.trəˈkreɪ.ni.əl pəˈθɒl.ə.dʒi/ | Bệnh lý nội sọ |
| 2 | Neuroimaging | /ˌnʊr.oʊˈɪm.ɪ.dʒɪŋ/ | Chẩn đoán hình ảnh thần kinh |
| 3 | Neurologic diseases | /ˌnʊr.əˈlɑː.dʒɪk dɪˈziː.zɪz/ | Bệnh lý thần kinh |
| 4 | Stroke | /stroʊk/ | Đột quỵ |
| 5 | Dementia | /dɪˈmen.ʃə/ | Sa sút trí tuệ |
| 6 | Cerebral aneurysms | /ˈser.ə.brəl ˈæn.jə.rɪ.zəmz/ | Phình động mạch não |
| 7 | Multiple sclerosis | /ˌmʌl.tə.pəl skləˈroʊ.sɪs/ | Xơ cứng rải rác |
| 8 | Unenhanced head CT | /ˌʌn.ɪnˈhænst hed siː tiː/ | CT sọ não không tiêm thuốc cản quang |
| 9 | Anticoagulants | /ˌæn.ti.koʊˈæɡ.jə.lənts/ | Thuốc chống đông |
| 10 | CT (Computed Tomography) | /kəmˌpjuː.t̬ɚ təˈmɑː.ɡrə.fi/ | Chụp cắt lớp vi tính |
| 11 | MRI (Magnetic Resonance Imaging) | /mæɡˌnet̬.ɪk ˈrez.ən.əns ˈɪm.ɪ.dʒɪŋ/ | Chụp cộng hưởng từ |
| 12 | Spinal cord | /ˈspaɪ.nəl ˌkɔːrd/ | Tủy sống |
| 13 | Conventional radiography | /kənˈven.ʃən.əl ˌreɪ.diˈɑː.ɡrə.fi/ | X-quang thường quy |
| 14 | Abnormalities | /ˌæb.nɔːrˈmæl.ə.t̬iz/ | Các bất thường |
| 15 | Diffusion-weighted imaging | /dɪˈfjuː.ʒən ˈweɪ.t̬ɪd ˈɪm.ɪ.dʒɪŋ/ | Hình ảnh khuếch tán |
| 16 | Hemorrhagic | /ˌhem.əˈrædʒ.ɪk/ | Xuất huyết |
| 17 | Ischemic infarct | /ɪˈskiː.mɪk ˈɪn.fɑːrkt/ | Nhồi máu do thiếu máu cục bộ |
| 18 | Headache | /ˈhed.eɪk/ | Đau đầu |
| 19 | Subarachnoid hemorrhage | /ˌsʌb.əˈræk.nɔɪd ˈhem.ər.ɪdʒ/ | Xuất huyết dưới nhện |
| 20 | MR angiography (MRA) | /em ɑːr ˌæn.dʒiˈɑː.ɡrə.fi/ | Chụp mạch cộng hưởng từ |
| 21 | CT angiography (CTA) | /siː tiː ˌæn.dʒiˈɑː.ɡrə.fi/ | Chụp mạch cắt lớp vi tính |
| 22 | Seizures | /ˈsiː.ʒɚz/ | Cơn co giật |
| 23 | Hippocampi | /ˌhɪp.oʊˈkæm.paɪ/ | Hồi hải mã (số nhiều) |
| 24 | Ultrasound | /ˈʌl.trə.saʊnd/ | Siêu âm |
| 25 | Diffuse axonal injury | /dɪˈfjuːs ækˈsɑː.nəl ˈɪn.dʒər.i/ | Tổn thương sợi trục lan tỏa |
| 26 | Extracranial carotid disease | /ˌek.strəˈkreɪ.ni.əl kəˈrɑː.t̬ɪd dɪˈziːz/ | Bệnh lý động mạch cảnh ngoài sọ |
| 27 | Doppler ultrasonography | /ˈdɑː.plɚ ˌʌl.trə.səˈnɑː.ɡrə.fi/ | Siêu âm Doppler |
| 28 | Stenosis | /stəˈnoʊ.sɪs/ | Hẹp (mạch máu) |
| 29 | Hydrocephalus | /ˌhaɪ.droʊˈsef.ə.ləs/ | Não úng thủy |
| 30 | Vertigo | /ˈvɝː.t̬ə.ɡoʊ/ | Chóng mặt |
| 31 | Dizziness | /ˈdɪz.i.nəs/ | Choáng váng |
| 32 | Contrast-enhanced | /ˈkɑːn.træst ɪnˈhænst/ | Có tiêm thuốc cản quang |
| 33 | Internal auditory canals | /ɪnˈtɝː.nəl ˈɑː.dɪ.tɔːr.i kəˈnælz/ | Ống tai trong |
| 34 | Masses | /ˈmæsɪz/ | Các khối (choán chỗ) |
| 35 | Mental status | /ˈmen.təl ˈsteɪ.təs/ | Tình trạng tri giác |
| 36 | Frontal lobes | /ˈfrʌn.təl loʊbz/ | Thùy trán |
| 37 | Temporal lobes | /ˈtem.pər.əl loʊbz/ | Thùy thái dương |
| 38 | Temporal horns | /ˈtem.pər.əl hɔːrnz/ | Sừng thái dương |
| 39 | Fourth ventricle | /fɔːrθ ˈven.trɪ.kəl/ | Não thất tư |
| 40 | Cerebellum | /ˌser.əˈbel.əm/ | Tiểu não |
| 41 | Pons | /pɑːnz/ | Cầu não |
| 42 | Suprasellar cistern | /ˌsuː.prəˈsel.ɚ ˈsɪs.tɚn/ | Bể trên yên |
| 43 | Cerebral peduncles | /ˈser.ə.brəl pɪˈdʌŋ.kəlz/ | Cuống đại não |
| 44 | Interpeduncular cistern | /ˌɪn.tɚ.pɪˈdʌŋ.kjə.lɚ ˈsɪs.tɚn/ | Bể gian cuống |
| 45 | Sylvian fissures | /ˈsɪl.vi.ən ˈfɪʃ.ɚz/ | Rãnh Sylvius |
| 46 | Third ventricle | /θɝːd ˈven.trɪ.kəl/ | Não thất ba |
| 47 | Quadrigeminal plate cistern | /ˌkwɑː.drɪˈdʒem.ɪ.nəl pleɪt ˈsɪs.tɚn/ | Bể củ não sinh tư |
| 48 | Frontal horns | /ˈfrʌn.təl hɔːrnz/ | Sừng trán |
| 49 | Lateral ventricles | /ˈlæt̬.ɚ.əl ˈven.trɪ.kəlz/ | Não thất bên |
| 50 | Caudate nuclei | /ˈkɔː.deɪt ˈnuː.kli.aɪ/ | Nhân đuôi |
| 51 | Occipital lobes | /ɑːkˈsɪp.ə.təl loʊbz/ | Thùy chẩm |
| 52 | Lentiform nuclei | /ˈlen.t̬ə.fɔːrm ˈnuː.kli.aɪ/ | Nhân bèo |
| 53 | Pineal gland | /paɪˈniː.əl ɡlænd/ | Tuyến tùng |
| 54 | Genu of corpus callosum | /ˈdʒiː.nuː əv ˈkɔːr.pəs kəˈloʊ.səm/ | Gối thể chai |
| 55 | Septum pellucidum | /ˈsep.təm pəˈluː.sɪ.dəm/ | Vách trong suốt |
| 56 | Parietal lobes | /pəˈraɪ.ə.təl loʊbz/ | Thùy đỉnh |
| 57 | Occipital horn | /ɑːkˈsɪp.ə.təl hɔːrn/ | Sừng chẩm |
| 58 | Choroid plexus | /ˈkɔːr.ɔɪd ˈplek.səs/ | Đám rối mạch mạc |
| 59 | Posterior fossa | /pɑːˈstɪr.i.ɚ ˈfɑː.sə/ | Hố sau |
| 60 | Medulla oblongata | /məˈdʌl.ə ˌɑː.blɑːŋˈɡɑː.tə/ | Hành não |
| 61 | Tentorium cerebelli | /tenˈtɔːr.i.əm ˌser.əˈbel.aɪ/ | Lều tiểu não |
| 62 | Infratentorial | /ˌɪn.frə.tenˈtɔːr.i.əl/ | Dưới lều |
| 63 | Supratentorial | /ˌsuː.prə.tenˈtɔːr.i.əl/ | Trên lều |
| 64 | Midbrain | /ˈmɪd.breɪn/ | Trung não |
| 65 | Cerebrospinal fluid (CSF) | /səˌriː.broʊˈspaɪ.nəl ˈfluː.ɪd/ | Dịch não tủy (DNT) |
| 66 | Putamen | /pjuːˈteɪ.mən/ | Bèo sẫm |
| 67 | Globus pallidus | /ˈɡloʊ.bəs ˈpæl.ɪ.dəs/ | Cầu nhạt |
| 68 | Corpus callosum | /ˈkɔːr.pəs kəˈloʊ.səm/ | Thể chai |
| 69 | Splenium | /ˈspliː.ni.əm/ | Lồi thể chai |
| 70 | Basal ganglia | /ˈbeɪ.zəl ˈɡæŋ.ɡli.ə/ | Hạch nền |
| 71 | Subthalamic nucleus | /ˌsʌb.θəˈlæm.ɪk ˈnuː.kli.əs/ | Nhân dưới đồi |
| 72 | Substantia nigra | /səbˈstæn.ʃə ˈnaɪ.ɡrə/ | Chất đen |
| 73 | Striatum | /straɪˈeɪ.təm/ | Thể vân |
| 74 | Falx cerebri | /fælk sˈer.ə.braɪ/ | Liềm đại não |
| 75 | Interhemispheric fissure | /ˌɪn.tɚˌhem.ɪˈsfɪr.ɪk ˈfɪʃ.ɚ/ | Khe liên bán cầu |
| 76 | Cortex | /ˈkɔːr.teks/ | Vỏ não |
| 77 | Gray matter | /ɡreɪ ˈmæt̬.ɚ/ | Chất xám |
| 78 | Sulci | /ˈsʌl.saɪ/ | Rãnh não (số nhiều) |
| 79 | Gyri | /ˈdʒaɪ.raɪ/ | Hồi não (số nhiều) |
| 80 | Medullary white matter | /ˈmed.ə.ler.i waɪt ˈmæt̬.ɚ/ | Chất trắng tủy |
| 81 | Bone density | /boʊn ˈden.sə.t̬i/ | Đậm độ xương |
| 82 | Metallic foreign body | /məˈtæl.ɪk ˈfɔːr.ən ˈbɑː.di/ | Dị vật kim loại |
| 83 | Hypodense | /ˌhaɪ.poʊˈdens/ | Giảm đậm độ |
| 84 | Isodense | /ˈaɪ.soʊ.dens/ | Đồng đậm độ |
| 85 | Hyperdense | /ˌhaɪ.pɚˈdens/ | Tăng đậm độ |
| 86 | Fat | /fæt/ | Mỡ |
| 87 | Air | /er/ | Khí |
| 88 | Sinuses | /ˈsaɪ.nəs.ɪz/ | Các xoang |
| 89 | Protein | /ˈproʊ.tiːn/ | Protein |
| 90 | Subacute subdural hematomas | /səb.əˈkjuːt sʌbˈdʊr.əl ˌhiː.məˈtoʊ.məz/ | Tụ máu dưới màng cứng bán cấp |
| 91 | Iodine | /ˈaɪ.ə.daɪn/ | Iốt |
| 92 | Contrast administration | /ˈkɑːn.træst ədˌmɪn.ɪˈstreɪ.ʃən/ | Tiêm thuốc cản quang |
| 93 | Water | /ˈwɑː.t̬ɚ/ | Nước |
| 94 | Chronic subdural hematomas | /ˈkrɑː.nɪk sʌbˈdʊr.əl ˌhiː.məˈtoʊ.məz/ | Tụ máu dưới màng cứng mạn tính |
| 95 | Hygromas | /haɪˈɡroʊ.məz/ | Tụ dịch |
| 96 | Hemorrhage | /ˈhem.ər.ɪdʒ/ | Xuất huyết |
| 97 | Physiologic calcifications | /ˌfɪz.i.əˈlɑː.dʒɪk ˌkæl.sə.fɪˈkeɪ.ʃənz/ | Vôi hóa sinh lý |
| 98 | Venous sinuses | /ˈviː.nəs ˈsaɪ.nəs.ɪz/ | Các xoang tĩnh mạch |
| 99 | Pituitary gland | /pɪˈtuː.ɪ.ter.i ɡlænd/ | Tuyến yên |
| 100 | Stalk | /stɑːk/ | Cuống (tuyến yên) |
| 101 | Artifacts | /ˈɑːr.t̬ə.fækts/ | Ảnh giả |
| 102 | Dental fillings | /ˈden.təl ˈfɪl.ɪŋz/ | Trám răng |
| 103 | Aneurysm clips | /ˈæn.jə.rɪ.zəm klɪps/ | Kẹp phình mạch |
| 104 | Streak artifacts | /striːk ˈɑːr.t̬ə.fækts/ | Ảnh giả dạng vệt |
| 105 | Soft-tissue resolution | /sɑːft ˈtɪʃ.uː ˌrez.əˈluː.ʃən/ | Độ phân giải mô mềm |
| 106 | Signal voids | /ˈsɪɡ.nəl vɔɪdz/ | Khoảng trống tín hiệu |
| 107 | Pacemakers | /ˈpeɪsˌmeɪ.kɚz/ | Máy tạo nhịp tim |
| 108 | Pulse sequence | /pʌls ˈsiː.kwəns/ | Chuỗi xung |
| 109 | Scan parameters | /skæn pəˈræm.ə.t̬ɚz/ | Thông số quét |
| 110 | T1-weighted | /tiː wʌn ˈweɪ.t̬ɪd/ | Trọng T1 |
| 111 | Sagittal | /ˈsædʒ.ə.t̬əl/ | (Mặt phẳng) dọc giữa |
| 112 | Anatomic specimens | /ˌæn.əˈtɑː.mɪk ˈspes.ə.mənz/ | Mẫu vật giải phẫu |
| 113 | Axial scans | /ˈæk.si.əl skænz/ | Lát cắt ngang |
| 114 | Sella turcica | /ˈsel.ə ˈtɝː.sɪ.kə/ | Hố yên |
| 115 | Hypothalamus | /ˌhaɪ.poʊˈθæl.ə.məs/ | Vùng dưới đồi |
| 116 | Infundibulum | /ˌɪn.fʌnˈdɪb.jə.ləm/ | Phễu (tuyến yên) |
| 117 | Mamillary bodies | /ˈmæm.ə.ler.i ˈbɑː.diz/ | Thể vú |
| 118 | Brainstem | /ˈbreɪn.stem/ | Thân não |
| 119 | Cerebral aqueduct | /ˈser.ə.brəl ˈæk.wə.dʌkt/ | Cống não |
| 120 | T2-weighted | /tiː tuː ˈweɪ.t̬ɪd/ | Trọng T2 |
| 121 | Neuronal cell bodies | /nʊˈrɑː.nəl sel ˈbɑː.diz/ | Thân tế bào thần kinh |
| 122 | Myelinated axon tracts | /ˈmaɪ.ə.lə.neɪ.t̬ɪd ˈæk.sɑːn trækts/ | Các bó sợi trục có myelin |
| 123 | Thalamus | /ˈθæl.ə.məs/ | Đồi thị |
| 124 | Signal characteristics | /ˈsɪɡ.nəl ˌker.ək.təˈrɪs.tɪks/ | Đặc điểm tín hiệu |
| 125 | Gadolinium | /ˌɡæd.əˈlɪn.i.əm/ | Gadolinium |
| 126 | Melanin | /ˈmel.ə.nɪn/ | Melanin |
| 127 | Isointense | /ˌaɪ.soʊ.ɪnˈtens/ | Đồng tín hiệu |
| 128 | Hypointense | /ˌhaɪ.poʊ.ɪnˈtens/ | Giảm tín hiệu |
| 129 | Head Trauma | /hed ˈtrɑː.mə/ | Chấn thương đầu |
| 130 | Traumatic brain injuries | /trɔːˈmæt.ɪk breɪn ˈɪn.dʒər.iz/ | Chấn thương sọ não |
| 131 | Motor vehicle accidents | /ˈmoʊ.t̬ɚ ˈviː.ə.kəl ˈæk.sə.dənts/ | Tai nạn xe cơ giới |
| 132 | Mass effect | /mæs ɪˈfekt/ | Hiệu ứng choán chỗ |
| 133 | Hyperattenuating | /ˌhaɪ.pɚ.əˈten.ju.eɪ.tɪŋ/ | Tăng đậm độ |
| 134 | Parenchyma | /pəˈreŋ.kə.mə/ | Nhu mô |
| 135 | Intracerebral | /ˌɪn.trəˈser.ə.brəl/ | Trong não |
| 136 | Skull Fractures | /skʌl ˈfræk.tʃɚz/ | Nứt sọ |
| 137 | Bone window settings | /boʊn ˈwɪn.doʊ ˈset̬.ɪŋz/ | Cài đặt cửa sổ xương |
| 138 | Osseous structures | /ˈɑː.si.əs ˈstrʌk.tʃɚz/ | Các cấu trúc xương |
| 139 | Epidural hematoma | /ˌep.ɪˈdʊr.əl ˌhiː.məˈtoʊ.mə/ | Tụ máu ngoài màng cứng |
| 140 | Lenticular-shaped | /lenˈtɪk.jə.lɚ ʃeɪpt/ | Hình thấu kính |
| 141 | Hyperintense | /ˌhaɪ.pɚ.ɪnˈtens/ | Tăng tín hiệu |
| 142 | Linear skull fracture | /ˈlɪn.i.ɚ skʌl ˈfræk.tʃɚ/ | Nứt sọ đường thẳng |
| 143 | Depressed skull fractures | /dɪˈprest skʌl ˈfræk.tʃɚz/ | Nứt sọ lún |
| 144 | Basilar skull fractures | /ˈbeɪ.zɪ.lɚ skʌl ˈfræk.tʃɚz/ | Nứt nền sọ |
| 145 | Cranial vault | /ˈkreɪ.ni.əl vɑːlt/ | Vòm sọ |
| 146 | Comminuted | /ˈkɑː.mə.nuː.t̬ɪd/ | Vụn |
| 147 | Inner table | /ˈɪn.ɚ ˈteɪ.bəl/ | Bản trong (xương sọ) |
| 148 | Pneumocephalus | /ˌnuː.moʊˈsef.ə.ləs/ | Tràn khí nội sọ |
| 149 | Dura mater | /ˈdʊr.ə ˈmeɪ.t̬ɚ/ | Màng cứng |
| 150 | CSF leak | /siː es ef liːk/ | Rò dịch não tủy |
| 151 | Rhinorrhea | /ˌraɪ.nəˈriː.ə/ | Chảy nước mũi |
| 152 | Otorrhea | /ˌoʊ.t̬əˈriː.ə/ | Chảy tai |
| 153 | Mastoid air cells | /ˈmæs.tɔɪd er selz/ | Các tế bào chũm |
| 154 | Sphenoid sinus | /ˈsfiː.nɔɪd ˈsaɪ.nəs/ | Xoang bướm |
| 155 | Facial Fractures | /ˈfeɪ.ʃəl ˈfræk.tʃɚz/ | Gãy xương mặt |
| 156 | Multislice scanners | /ˈmʌl.ti.slaɪs ˈskæn.ɚz/ | Máy quét đa lát cắt |
| 157 | Sagittal planes | /ˈsædʒ.ə.t̬əl pleɪnz/ | Các mặt phẳng dọc |
| 158 | Coronal planes | /kəˈroʊ.nəl pleɪnz/ | Các mặt phẳng vành |
| 159 | Orbital fracture | /ˈɔːr.bə.t̬əl ˈfræk.tʃɚ/ | Gãy xương ổ mắt |
| 160 | Blow-out fracture | /bloʊ aʊt ˈfræk.tʃɚ/ | Gãy nổ (ổ mắt) |
| 161 | Intraorbital pressure | /ˌɪn.trəˈɔːr.bə.t̬əl ˈpreʃ.ɚ/ | Áp lực nội ổ mắt |
| 162 | Maxillary sinus | /ˈmæk.sə.ler.i ˈsaɪ.nəs/ | Xoang hàm |
| 163 | Ethmoid sinus | /ˈeθ.mɔɪd ˈsaɪ.nəs/ | Xoang sàng |
| 164 | Inferior rectus muscle | /ɪnˈfɪr.i.ɚ ˈrek.təs ˈmʌs.əl/ | Cơ thẳng dưới |
| 165 | Diplopia | /dɪˈploʊ.pi.ə/ | Song thị |
| 166 | Orbital emphysema | /ˈɔːr.bə.t̬əl ˌem.fəˈziː.mə/ | Tràn khí ổ mắt |
| 167 | Extraocular muscle | /ˌek.strəˈɑː.kjə.lɚ ˈmʌs.əl/ | Cơ ngoại nhãn |
| 168 | Tripod fracture | /ˈtraɪ.pɑːd ˈfræk.tʃɚ/ | Gãy xương phức hợp gò má-hàm trên |
| 169 | Zygoma | /zaɪˈɡoʊ.mə/ | Xương gò má |
| 170 | Frontozygomatic suture | /ˌfrʌn.toʊˌzaɪ.ɡəˈmæt.ɪk ˈsuː.tʃɚ/ | Khớp trán-gò má |
| 171 | Intracranial Hemorrhage | /ˌɪn.trəˈkreɪ.ni.əl ˈhem.ər.ɪdʒ/ | Xuất huyết nội sọ |
| 172 | Subdural hematoma | /sʌbˈdʊr.əl ˌhiː.məˈtoʊ.mə/ | Tụ máu dưới màng cứng |
| 173 | Aneurysms | /ˈæn.jə.rɪ.zəmz/ | Các túi phình |
| 174 | Meninges | /məˈnɪn.dʒiːz/ | Các màng não |
| 175 | Arachnoid | /əˈræk.nɔɪd/ | Màng nhện |
| 176 | Pia mater | /ˈpiː.ə ˈmeɪ.t̬ɚ/ | Màng nuôi |
| 177 | Subfalcine herniation | /sʌbˈfæl.saɪn ˌhɝː.niˈeɪ.ʃən/ | Thoát vị dưới liềm |
| 178 | Uncal herniation | /ˈʌŋ.kəl ˌhɝː.niˈeɪ.ʃən/ | Thoát vị móc hải mã |
| 179 | Tonsillar herniation | /ˈtɑːn.sə.lɚ ˌhɝː.niˈeɪ.ʃən/ | Thoát vị hạnh nhân tiểu não |
| 180 | Extradural hematoma | /ˌek.strəˈdʊr.əl ˌhiː.məˈtoʊ.mə/ | Tụ máu ngoài màng cứng |
| 181 | Periosteal layer | /ˌper.iˈɑː.sti.əl ˈleɪ.ɚ/ | Lớp màng xương |
| 182 | Meningeal layer | /məˈnɪn.dʒi.əl ˈleɪ.ɚ/ | Lớp màng não |
| 183 | Leptomeninges | /ˌlep.toʊ.məˈnɪn.dʒiːz/ | Màng não mềm |
| 184 | Middle meningeal artery | /ˈmɪd.əl məˈnɪn.dʒi.əl ˈɑːr.t̬ɚ.i/ | Động mạch màng não giữa |
| 185 | Blunt head trauma | /blʌnt hed ˈtrɑː.mə/ | Chấn thương đầu kín |
| 186 | Dural venous sinuses | /ˈdʊr.əl ˈviː.nəs ˈsaɪ.nəs.ɪz/ | Các xoang tĩnh mạch màng cứng |
| 187 | Extraaxial | /ˌek.strəˈæk.si.əl/ | Ngoài trục |
| 188 | Biconvex | /ˌbaɪˈkɑːn.veks/ | Hai mặt lồi |
| 189 | Temporoparietal region | /ˌtem.pə.roʊ.pəˈraɪ.ə.təl ˈriː.dʒən/ | Vùng thái dương-đỉnh |
| 190 | Calvarium | /kælˈver.i.əm/ | Vòm sọ |
| 191 | Suture lines | /ˈsuː.tʃɚ laɪnz/ | Các đường khớp |
| 192 | Deceleration injuries | /diːˌsel.əˈreɪ.ʃən ˈɪn.dʒər.iz/ | Chấn thương giảm tốc |
| 193 | Bridging veins | /ˈbrɪdʒ.ɪŋ veɪnz/ | Tĩnh mạch bắc cầu |
| 194 | Cerebral cortex | /ˈser.ə.brəl ˈkɔːr.teks/ | Vỏ não đại não |
| 195 | Parenchymal brain injury | /pəˈreŋ.kə.məl breɪn ˈɪn.dʒər.i/ | Tổn thương nhu mô não |
| 196 | Intracranial pressure | /ˌɪn.trəˈkreɪ.ni.əl ˈpreʃ.ɚ/ | Áp lực nội sọ |
| 197 | Mortality rate | /mɔːrˈtæl.ə.t̬i reɪt/ | Tỷ lệ tử vong |
| 198 | Crescent-shaped | /ˈkres.ənt ʃeɪpt/ | Hình lưỡi liềm |
| 199 | Extracerebral bands | /ˌek.strəˈser.ə.brəl bændz/ | Các dải ngoài não |
| 200 | High attenuation | /haɪ əˌten.juˈeɪ.ʃən/ | Tăng đậm độ |
| 201 | Concave | /kɑːnˈkeɪv/ | Lõm |
| 202 | Convex | /ˈkɑːn.veks/ | Lồi |
| 203 | Isoattenuating | /ˌaɪ.soʊ.əˈten.ju.eɪ.tɪŋ/ | Đồng đậm độ |
| 204 | Fluid-fluid level | /ˈfluː.ɪd ˈfluː.ɪd ˈlev.əl/ | Mức dịch-dịch |
| 205 | Serum | /ˈsɪr.əm/ | Huyết thanh |
| 206 | Atheromatous disease | /ˌæθ.əˈroʊ.mə.təs dɪˈziːz/ | Bệnh xơ vữa động mạch |
| 207 | Vasculitis | /ˌvæs.kjəˈlaɪ.t̬əs/ | Viêm mạch |
| 208 | Vascular malformations | /ˈvæs.kjə.lɚ ˌmæl.fɔːrˈmeɪ.ʃənz/ | Dị dạng mạch máu |
| 209 | Arteriovenous malformations | /ɑːrˌtɪr.i.oʊˈviː.nəs ˌmæl.fɔːrˈmeɪ.ʃənz/ | Dị dạng động tĩnh mạch |
| 210 | Arteriovenous fistulae | /ɑːrˌtɪr.i.oʊˈviː.nəs ˈfɪs.tʃə.liː/ | Rò động tĩnh mạch |
| 211 | Amyloid | /ˈæm.ə.lɔɪd/ | Amyloid |
| 212 | Venous thrombosis | /ˈviː.nəs θrɑːmˈboʊ.sɪs/ | Huyết khối tĩnh mạch |
| 213 | Coup injuries | /kuː ˈɪn.dʒər.iz/ | Tổn thương tại điểm va chạm |
| 214 | Contrecoup injuries | /ˈkɑːn.trə.kuː ˈɪn.dʒər.iz/ | Tổn thương đối diện điểm va chạm |
| 215 | Shearing | /ˈʃɪr.ɪŋ/ | Cắt xé |
| 216 | Cerebral contusion | /ˈser.ə.brəl kənˈtuː.ʒən/ | Dập não |
| 217 | Hemorrhagic contusions | /ˌhem.əˈrædʒ.ɪk kənˈtuː.ʒənz/ | Dập não xuất huyết |
| 218 | Edema | /əˈdiː.mə/ | Phù |
| 219 | Intraventricular blood | /ˌɪn.trə.venˈtrɪk.jə.lɚ blʌd/ | Máu trong não thất |
| 220 | Herniations | /ˌhɝː.niˈeɪ.ʃənz/ | Các thoát vị |
| 221 | Transtentorial herniation | /træns.tenˈtɔːr.i.əl ˌhɝː.niˈeɪ.ʃən/ | Thoát vị qua lều |
| 222 | Coma | /ˈkoʊ.mə/ | Hôn mê |
| 223 | Prognosis | /prɑːɡˈnoʊ.sɪs/ | Tiên lượng |
| 224 | Axons | /ˈæk.sɑːnz/ | Sợi trục |
| 225 | Petechial hemorrhages | /pəˈtiː.ki.əl ˈhem.ər.ɪ.dʒɪz/ | Xuất huyết dạng chấm |
| 226 | Cervicomedullary junction | /ˌsɝː.vɪ.koʊˈmed.ə.ler.i ˈdʒʌŋk.ʃən/ | Giao diện cổ-hành tủy |
| 227 | Gradient susceptibility MRI | /ˈɡreɪ.di.ənt səˌsep.təˈbɪl.ə.t̬i em ɑːr aɪ/ | MRI chuỗi xung nhạy cảm từ |
| 228 | Punctate | /ˈpʌŋk.teɪt/ | Dạng chấm |
| 229 | Papilledema | /ˌpæp.ə.ləˈdiː.mə/ | Phù gai thị |
| 230 | Vasogenic edema | /ˌveɪ.zoʊˈdʒen.ɪk əˈdiː.mə/ | Phù do vận mạch |
| 231 | Cytotoxic edema | /ˌsaɪ.t̬oʊˈtɑːk.sɪk əˈdiː.mə/ | Phù do nhiễm độc tế bào |
| 232 | Extracellular | /ˌek.strəˈsel.jə.lɚ/ | Ngoại bào |
| 233 | Malignancy | /məˈlɪɡ.nən.si/ | Bệnh ác tính |
| 234 | Infection | /ɪnˈfek.ʃən/ | Nhiễm trùng |
| 235 | Blood-brain barrier | /blʌd breɪn ˈbær.i.ɚ/ | Hàng rào máu não |
| 236 | Cellular edema | /ˈsel.jə.lɚ əˈdiː.mə/ | Phù tế bào |
| 237 | Cerebral ischemia | /ˈser.ə.brəl ɪˈskiː.mi.ə/ | Thiếu máu cục bộ não |
| 238 | Cell death | /sel deθ/ | Chết tế bào |
| 239 | Effacement | /ɪˈfeɪs.mənt/ | Xóa mờ |
| 240 | Obliteration | /əˌblɪt̬.əˈreɪ.ʃən/ | Biến mất, lấp đầy |
| 241 | Anoxic encephalopathy | /əˈnɑːk.sɪk enˌsef.əˈlɑː.pə.θi/ | Bệnh não do thiếu oxy |
| 242 | Embolic | /emˈbɑː.lɪk/ | Do thuyên tắc |
| 243 | Internal carotid artery | /ɪnˈtɝː.nəl kəˈrɑː.t̬ɪd ˈɑːr.t̬ɚ.i/ | Động mạch cảnh trong |
| 244 | Common carotid bifurcation | /ˈkɑː.mən kəˈrɑː.t̬ɪd ˌbaɪ.fɚˈkeɪ.ʃən/ | Chỗ chia động mạch cảnh chung |
| 245 | Aortic arch | /eɪˈɔːr.t̬ɪk ɑːrtʃ/ | Cung động mạch chủ |
| 246 | Thrombosis | /θrɑːmˈboʊ.sɪs/ | Huyết khối |
| 247 | In situ occlusion | /ɪn ˈsaɪ.tuː əˈkluː.ʒən/ | Tắc nghẽn tại chỗ |
| 248 | Vertebrobasilar | /ˌvɝː.t̬ə.broʊˈbeɪ.zɪ.lɚ/ | (Hệ thống) sống-nền |
| 249 | Atheromatous lesions | /ˌæθ.əˈroʊ.mə.təs ˈliː.ʒənz/ | Tổn thương xơ vữa |
| 250 | Reperfusion | /ˌriː.pɚˈfjuː.ʒən/ | Tái tưới máu |
| 251 | Recombinant tissue plasminogen activator (rt-PA) | /riˈkɑːm.bə.nənt ˈtɪʃ.uː plæzˈmɪn.ə.dʒən ˈæk.tə.veɪ.t̬ɚ/ | Chất hoạt hóa plasminogen mô tái tổ hợp |
| 252 | Mechanical thrombectomy | /məˈkæn.ɪ.kəl θrɑːmˈbek.tə.mi/ | Lấy huyết khối cơ học |
| 253 | Hemoglobin molecule | /ˈhiː.məˌɡloʊ.bɪn ˈmɑː.lɪ.kjuːl/ | Phân tử hemoglobin |
| 254 | Thromboembolic disease | /ˌθrɑːm.boʊ.emˈbɑː.lɪk dɪˈziːz/ | Bệnh huyết khối tắc mạch |
| 255 | Atherosclerosis | /ˌæθ.ə.roʊ.skləˈroʊ.sɪs/ | Xơ vữa động mạch |
| 256 | Arterial stenosis | /ɑːrˈtɪr.i.əl stəˈnoʊ.sɪs/ | Hẹp động mạch |
| 257 | Atrial fibrillation | /ˈeɪ.tri.əl ˌfɪb.rəˈleɪ.ʃən/ | Rung nhĩ |
| 258 | Vascular watershed areas | /ˈvæs.kjə.lɚ ˈwɑː.t̬ɚ.ʃed ˈer.i.əz/ | Các vùng ranh giới mạch máu |
| 259 | Hypoperfusion | /ˌhaɪ.poʊ.pɚˈfjuː.ʒən/ | Giảm tưới máu |
| 260 | Watershed infarcts | /ˈwɑː.t̬ɚ.ʃed ˈɪn.fɑːrkts/ | Nhồi máu vùng giáp ranh |
| 261 | Disinhibition | /ˌdɪs.ˌɪn.hɪˈbɪʃ.ən/ | Mất ức chế |
| 262 | Perseveration of speech | /pɚˌsev.əˈreɪ.ʃən əv spiːtʃ/ | Lặp lại lời nói |
| 263 | Primitive reflexes | /ˈprɪm.ə.t̬ɪv ˈriː.flek.sɪz/ | Các phản xạ nguyên thủy |
| 264 | Contralateral weakness | /ˌkɑːn.trəˈlæt̬.ɚ.əl ˈwiːk.nəs/ | Yếu đối bên |
| 265 | Hemiparesis | /ˌhem.i.pəˈriː.sɪs/ | Liệt nửa người (nhẹ) |
| 266 | Hypesthesia | /ˌhaɪ.pesˈθiː.ʒə/ | Giảm cảm giác |
| 267 | Ipsilateral hemianopsia | /ˌɪp.sɪˈlæt̬.ɚ.əl ˌhem.i.əˈnoʊp.si.ə/ | Bán manh cùng bên |
| 268 | Gaze preference | /ɡeɪz ˈpref.ɚ.əns/ | Ưu thế nhìn |
| 269 | Agnosia | /æɡˈnoʊ.ʒə/ | Mất nhận thức |
| 270 | Receptive aphasia | /rɪˈsep.tɪv əˈfeɪ.ʒə/ | Mất ngôn ngữ tiếp nhận |
| 271 | Expressive aphasia | /ɪkˈspres.ɪv əˈfeɪ.ʒə/ | Mất ngôn ngữ diễn đạt |
| 272 | Dominant hemisphere | /ˈdɑː.mə.nənt ˈhem.ɪ.sfɪr/ | Bán cầu ưu thế |
| 273 | Homonymous hemianopsia | /hoʊˈmɑː.nə.məs ˌhem.i.əˈnoʊp.si.ə/ | Bán manh đồng danh |
| 274 | Cortical blindness | /ˈkɔːr.t̬ə.kəl ˈblaɪnd.nəs/ | Mù vỏ não |
| 275 | Visual agnosia | /ˈvɪʒ.u.əl æɡˈnoʊ.ʒə/ | Mất nhận thức thị giác |
| 276 | Cranial nerve deficits | /ˈkreɪ.ni.əl nɝːv ˈdef.ə.sɪts/ | Thiếu sót thần kinh sọ |
| 277 | Motor deficits | /ˈmoʊ.t̬ɚ ˈdef.ə.sɪts/ | Thiếu sót vận động |
| 278 | Circumscribed lesion | /ˈsɝː.kəm.skraɪbd ˈliː.ʒən/ | Tổn thương có ranh giới rõ |
| 279 | Lacunar strokes | /ləˈkjuː.nɚ stroʊks/ | Đột quỵ lỗ khuyết |
| 280 | Noncortical areas | /ˌnɑːnˈkɔːr.t̬ə.kəl ˈer.i.əz/ | Các vùng không thuộc vỏ não |
| 281 | End arteries | /end ˈɑːr.t̬ɚ.iz/ | Các động mạch tận |
| 282 | Cystic lesions | /ˈsɪs.tɪk ˈliː.ʒənz/ | Tổn thương dạng nang |
| 283 | Morbidity | /mɔːrˈbɪd.ə.t̬i/ | Tỷ lệ mắc bệnh |
| 284 | Hematocrit | /hɪˈmæt̬.ə.krɪt/ | Hematocrit |
| 285 | Thrombolytic | /ˌθrɑːm.boʊˈlɪt̬.ɪk/ | Tiêu huyết khối |
| 286 | Recanalization therapy | /ˌriː.kæn.ə.laɪˈzeɪ.ʃən ˈθer.ə.pi/ | Liệu pháp tái thông |
| 287 | Berry aneurysm | /ˈber.i ˈæn.jə.rɪ.zəm/ | Phình mạch dạng túi |
| 288 | Arterial wall | /ɑːrˈtɪr.i.əl wɑːl/ | Thành động mạch |
| 289 | Circle of Willis | /ˈsɝː.kəl əv ˈwɪl.ɪs/ | Vòng tròn Willis, Đa giác Willis |
| 290 | Connective tissue diseases | /kəˈnek.tɪv ˈtɪʃ.uː dɪˈziː.zɪz/ | Bệnh mô liên kết |
| 291 | Nontraumatic | /ˌnɑːn.trɔːˈmæt.ɪk/ | Không do chấn thương |
| 292 | Amyloid angiopathy | /ˈæm.ə.lɔɪd ˌæn.dʒiˈɑː.pə.θi/ | Bệnh mạch máu não amyloid |
| 293 | Proteinaceous material | /ˌproʊ.t̬iˈneɪ.ʃəs məˈtɪr.i.əl/ | Vật liệu protein |
| 294 | Media | /ˈmiː.di.ə/ | Lớp áo giữa (thành mạch) |
| 295 | Adventitia | /ˌæd.venˈtɪʃ.ə/ | Lớp áo ngoài (thành mạch) |
| 296 | Elasticity | /iˌlæsˈtɪs.ə.t̬i/ | Tính đàn hồi |
| 297 | Fragility | /frəˈdʒɪl.ə.t̬i/ | Tính dễ vỡ |
| 298 | 3D reconstructions | /θriː diː ˌriː.kənˈstrʌk.ʃənz/ | Tái tạo 3D |
| 299 | Power injector | /ˈpaʊ.ɚ ɪnˈdʒek.tɚ/ | Máy bơm tiêm điện |
| 300 | Bolus intravenous injection | /ˈboʊ.ləs ˌɪn.trəˈviː.nəs ɪnˈdʒek.ʃən/ | Tiêm tĩnh mạch liều bolus |