CHẨN ĐOÁN PHÂN BIỆT CÁC TRIỆU CHỨNG THƯỜNG GẶP, ẤN BẢN THỨ 7
(Differential Diagnosis of Common Complaints, Seventh Edition)
Tác giả: Seller, Robert H., MD – Nhà xuất bản: Elsevier
Biên dịch: Ths.Bs. Lê Đình Sáng
Chương 27: Hồi hộp, Đánh trống ngực
Palpitations
Robert H. Seller, MD; Andrew B. Symons, MD, MS
Differential Diagnosis of Common Complaints, 27, 329-337
Hồi hộp, hay đánh trống ngực (Palpitations), sau đây gọi là hồi hộp, được định nghĩa ở đây là cảm giác tim bị hẫng nhịp, nhịp tim không đều, nhịp tim nhanh hoặc chậm, hoặc tăng nhận thức về nhịp tim. Sự nhận thức của bệnh nhân về nhịp tim xảy ra thường xuyên nhất khi nghỉ ngơi (ví dụ, khi xem tivi hoặc nằm trên giường). Trên giường, tấm nệm đóng vai trò như một bộ cộng hưởng; điều này tạo điều kiện cho việc nhận thức về nhịp tim, có thể nhanh, chậm, không đều hoặc bình thường.
Các nguyên nhân phổ biến nhất của hồi hộp là lo âu (anxiety), chất kích thích (stimulants) (ví dụ, caffeine, rượu), thuốc (drugs) (ví dụ, amphetamine, cocaine, glycosid digitalis, thuốc hướng thần, hormone tuyến giáp), và bệnh tim (cardiac disease) (ví dụ, bệnh van tim, thiếu máu cục bộ, bệnh cơ tim, sa van hai lá và suy tim). Các nguyên nhân phổ biến khác là các bất thường dẫn truyền (conduction abnormalities) (ví dụ, hội chứng Wolff-Parkinson-White, hội chứng nút xoang bệnh lý), rối loạn hoảng sợ (panic disorder), hạ đường huyết, hạ đường huyết phản ứng, cường giáp, thiếu oxy, và tăng thông khí (hyperventilation).
Nếu hồi hộp xảy ra không thường xuyên, không đi kèm với các triệu chứng khác (ví dụ, đau ngực, ngất, choáng váng), và phát triển ở một bệnh nhân khỏe mạnh, có lẽ không cần lo lắng hoặc làm các xét nghiệm sâu rộng. Nếu hồi hộp thường xuyên, gây khó chịu cho bệnh nhân, hoặc đi kèm với tiền ngất hoặc ngất, choáng váng, đau ngực, gắng sức, hoặc bằng chứng của bệnh tim, chúng nên được coi là nghiêm trọng hơn, và cần phải điều tra thêm. Các nghiên cứu nên bao gồm điện tâm đồ khi bệnh nhân nghỉ ngơi, điện tâm đồ gắng sức, và theo dõi Holter 24 giờ thường xuyên hoặc theo dõi sự kiện vòng kín.
Cơ địa Bệnh nhân
Ở trẻ em và thanh thiếu niên, triệu chứng hồi hộp thường là dấu hiệu của lo âu, mặc dù phải xem xét hội chứng QT dài bẩm sinh. Caffeine và các chất kích thích trong các loại thuốc cảm không kê đơn cũng có thể gây ra loạn nhịp nhanh. Nếu nghi ngờ loạn nhịp nhanh hoặc vấn đề tái phát, bác sĩ nên thực hiện các nghiên cứu điện tâm đồ và theo dõi Holter để xác định xem có hội chứng Wolff-Parkinson-White hay không. Các rối loạn nhịp phổ biến nhất ở trẻ em là nhịp nhanh trên thất. Trẻ em, thanh thiếu niên và thanh niên nên được hỏi cụ thể về việc sử dụng các chất kích thích, chẳng hạn như thuốc lá, thuốc lá không khói, caffeine, rượu và các loại thuốc cấm (methamphetamine hoặc cocaine). Sự phổ biến gần đây của “nước tăng lực” trong giới thanh thiếu niên nên khiến bác sĩ lâm sàng hỏi về việc tiêu thụ các loại đồ uống này nói riêng.
Ở người lớn không có bằng chứng lâm sàng về bệnh tim hoặc bệnh hệ thống khác, triệu chứng hồi hộp thường chỉ là sự nhận thức về nhịp tim bình thường của họ hoặc một cơn co bóp nhĩ hoặc thất không thường xuyên. Bệnh nhân nên được hỏi cẩn thận về việc sử dụng quá nhiều thuốc lá và về các chất kích thích như caffeine, rượu và các tác nhân khác, bao gồm cả thuốc giải trí, amphetamine, thuốc hướng thần, thuốc giảm cân không kê đơn và liệu pháp thay thế tuyến giáp. Tuổi tác tăng lên thường kéo theo sự giảm dung nạp với các tác nhân như caffeine, rượu và thuốc. Những tác nhân này, mặc dù trước đây được dung nạp mà không có triệu chứng, có thể gây ra hồi hộp khi bệnh nhân già đi. Hồi hộp (thường là rung nhĩ kịch phát) đôi khi được bệnh nhân ghi nhận trong ngày sau khi uống rượu bất thường nhưng không nhất thiết là quá mức, một hiện tượng được gọi là hội chứng tim nghỉ lễ (holiday heart syndrome). Các nguyên nhân phổ biến nhất của hồi hộp ở bệnh nhân cao tuổi bao gồm ngoại tâm thu trên thất và thất, hội chứng nút xoang bệnh lý và rung nhĩ.
Bệnh nhân đã biết bị bệnh tim phàn nàn về hồi hộp có nhiều khả năng bị các rối loạn nhịp nghiêm trọng hơn, chẳng hạn như rung nhĩ, nhịp nhanh thất, và hội chứng nút xoang bệnh lý. Nếu một bệnh nhân bị nhịp nhanh phức bộ rộng có tiền sử suy tim, nhồi máu cơ tim hoặc đau thắt ngực khởi phát gần đây, nhịp nhanh có nhiều khả năng có nguồn gốc từ thất hơn là trên thất với dẫn truyền lệch hướng. Những người có chức năng thất trái kém đặc biệt dễ bị rối loạn nhịp thất và đột tử. Sa van hai lá (Mitral valve prolapse) xảy ra thường xuyên nhất ở phụ nữ trẻ. Một nghiên cứu cho thấy tuổi trung bình của bệnh nhân bị sa van hai lá là 38 và 70% trong số những bệnh nhân này là phụ nữ.
Hồi hộp xảy ra thường xuyên hơn và có ý nghĩa lâm sàng lớn hơn ở những bệnh nhân có hội chứng tiếng click-tiếng thổi (click-murmur syndrome) so với những người chỉ có chẩn đoán sa van hai lá trên siêu âm tim. Các vận động viên được rèn luyện tốt thường có nhịp tim chậm khi nghỉ (resting bradycardia) (đôi khi rõ rệt). Tình trạng này có thể đi kèm với ngoại tâm thu thất, block nhĩ thất độ một và block nhĩ thất độ hai; những rối loạn nhịp này biến mất khi tập thể dục.
Tính chất Triệu chứng
Tất cả các bệnh nhân nên được hỏi về các đặc điểm (nhanh, chậm, không đều, v.v.) của hồi hộp, cách khởi phát, cách chấm dứt, các yếu tố khởi phát, tần suất và kết quả của bất kỳ liệu pháp nào trước đó (Hình 27.1). Bệnh nhân có thể phàn nàn về nhịp tim mạnh, nhanh, chậm hoặc không đều. Thường hữu ích khi yêu cầu bệnh nhân gõ ra nhịp điệu mà họ cảm thấy. Nếu bệnh nhân không thể làm điều này, bác sĩ có thể gõ ra một loạt các nhịp điệu—chậm và đều, chậm và không đều, nhanh và đều, và nhanh và không đều cũng như nhịp của một cơn co bóp sớm sau đó là một khoảng nghỉ bù—để giúp bệnh nhân mô tả những gì họ muốn nói bằng “hồi hộp”.
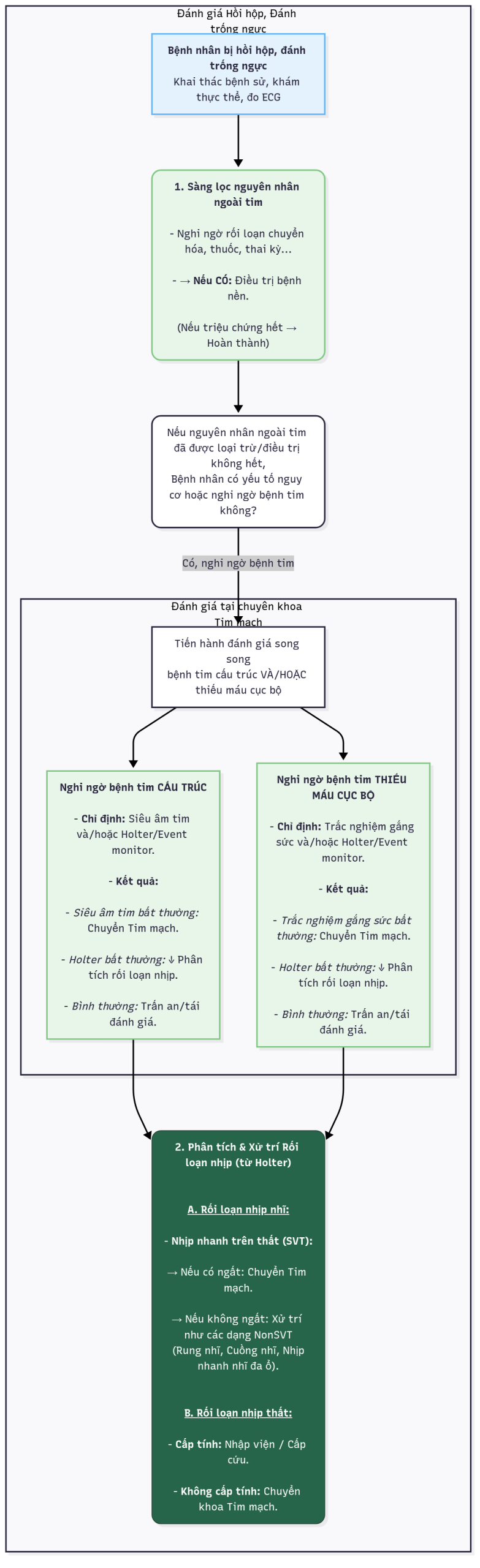
Hình 27.1 Lược đồ đánh giá và quản lý hồi hộp.
Sự khởi phát đột ngột của một nhịp nhanh đều với tốc độ lớn hơn 160 nhịp mỗi phút gợi ý một nhịp nhanh trên thất. Tốc độ 150 nhịp mỗi phút gợi ý cuồng nhĩ với tỷ lệ dẫn truyền 2:1. Một nhịp nhanh không đều, không đều với sự thiếu hụt mạch gợi ý rung nhĩ. Bản chất chính xác của rối loạn nhịp phải được ghi lại bằng điện tâm đồ hoặc theo dõi Holter.
Các loại rối loạn nhịp khác nhau thường được tìm thấy ở các thời điểm khác nhau ở cùng một bệnh nhân. Sự tái phát của các rối loạn nhịp vào cuối buổi chiều và đầu buổi tối cho thấy chúng được khởi phát bởi hạ đường huyết phản ứng. Đối với bất kỳ bệnh nhân nào có rối loạn nhịp tái phát không giải thích được xảy ra vài giờ sau khi ăn, bác sĩ nên thực hiện nghiệm pháp dung nạp glucose để loại trừ hạ đường huyết phản ứng. Những rối loạn nhịp này thường có nguồn gốc trên thất. Các rối loạn nhịp ở bệnh nhân đái tháo đường phụ thuộc insulin xảy ra gần thời điểm hoạt động insulin đỉnh cũng thường do hạ đường huyết. Bệnh nhân đái tháo đường thường bị bệnh động mạch vành tiến triển nhanh, đây là một nguyên nhân khả dĩ khác của các rối loạn nhịp. Bệnh nhân đã trải qua phẫu thuật dạ dày để giảm béo có thể bị hồi hộp như một phần của “hội chứng dumping”, là một tập hợp các triệu chứng bao gồm buồn nôn, đau bụng, tiêu chảy, cảm giác nóng, choáng váng, giảm huyết áp và hồi hộp xảy ra trong vòng 15 phút sau khi ăn một bữa ăn. Điều này được cho là do sự vận chuyển nhanh chóng của thức ăn vào ruột non.
Các triệu chứng đi kèm
Mệt mỏi, lú lẫn và ngất có thể được ghi nhận ở những bệnh nhân bị hội chứng nút xoang bệnh lý, thường xảy ra ở bệnh nhân cao tuổi. Đổ mồ hôi, run và các triệu chứng khác của hạ đường huyết cho thấy điều này đang góp phần vào rối loạn nhịp. Hạ đường huyết phản ứng cũng có thể gây ra rối loạn nhịp. Khi hồi hộp đi kèm với lo âu, khó thở, choáng váng và ngứa ran ở tay hoặc mặt, tăng thông khí có thể là nguyên nhân.
Đau nhói ở ngực thường không trùng với rối loạn nhịp nên gợi ý sa van hai lá, một tình trạng trong đó rối loạn nhịp là phổ biến. Đau ngực, suy tim sung huyết, ngất và choáng váng đều gợi ý một rối loạn nhịp có ý nghĩa lâm sàng như nhịp nhanh kịch phát trên thất, block tim hoàn toàn, hoặc nhịp nhanh thất. Rối loạn lo âu lan tỏa hoặc cơn hoảng sợ nên bị nghi ngờ nếu bệnh nhân bị hồi hộp cũng phàn nàn về các triệu chứng như khó thở, căng thẳng, khó chịu ở đường tiêu hóa, đau cơ, căng thẳng và mất ngủ.
Các yếu tố khởi phát và làm nặng thêm
Mặc dù tập thể dục có thể gây ra rối loạn nhịp ở một trái tim bình thường, các rối loạn nhịp tăng lên khi tập thể dục có thể là do bệnh tim, đặc biệt là bệnh động mạch vành, sa van hai lá và bệnh cơ tim (cả dạng phì đại và giãn). Khi ngoại tâm thu thất giảm khi tập thể dục (và sự gia tăng nhịp xoang đi kèm), chúng có thể là lành tính.
Các rối loạn nhịp do digitalis có thể ở dạng nhịp sớm, loạn nhịp nhanh hoặc loạn nhịp chậm, rối loạn nhịp trên thất, nhịp nhanh trên thất có block hoặc nhịp nhanh thất. Các rối loạn nhịp do digitalis có thể được khởi phát bởi việc tăng liều digitalis, hạ kali máu, hạ magiê máu hoặc giảm chức năng thận. Các thuốc chống loạn nhịp, đặc biệt là các thuốc nhóm I (ví dụ, quinidine, procainamide, lidocaine, disopyramide, phenytoin), có thể vừa khởi phát vừa ngăn chặn các rối loạn nhịp. Việc chúng kéo dài khoảng QT làm cho bệnh nhân dễ bị xoắn đỉnh hơn, một loại nhịp nhanh thất mà bệnh nhân có thể cảm nhận là hồi hộp hoặc choáng váng. Methadone cũng có thể kéo dài khoảng QT và khởi phát một rối loạn nhịp thất. Ở trẻ em, phải xem xét dạng bẩm sinh của hội chứng QT dài. Rối loạn nhịp thất có thể do cocaine, phenothiazine, diphenhydramine, propranolol, propoxyphene, thuốc chống trầm cảm ba vòng, amiodarone và các thuốc nhóm I.
Hầu hết các thuốc chẹn beta, lithium, nhiều thuốc hạ huyết áp (ví dụ, reserpine, methyldopa, clonidine) và các thuốc chẹn kênh canxi gây nhịp tim chậm. Hydralazine và minoxidil có thể gây nhịp nhanh xoang. Đôi khi việc ngừng thuốc (ví dụ, clonidine, phenytoin, thuốc chẹn beta, thuốc chống loạn nhịp) đi kèm với sự phát triển của hồi hộp.
Các yếu tố làm giảm nhẹ
Nếu hồi hộp giảm bớt khi ngừng các chất kích thích hoặc các loại thuốc khác, các rối loạn nhịp rất có thể là do tác nhân hoặc các tác nhân đã ngừng. Một số bệnh nhân thấy rằng việc thực hiện nghiệm pháp Valsalva, ấn vào xoang cảnh hoặc tự gây nôn để gây nôn làm chấm dứt các rối loạn nhịp. Ở những bệnh nhân này, các rối loạn nhịp có thể có nguồn gốc trên thất.
Thăm khám thực thể
Nghe tim thấy tiếng click giữa tâm thu hoặc tiếng thổi cuối tâm thu được tìm thấy ở những bệnh nhân bị sa van hai lá. Ngoại tâm thu nhĩ hoặc thất xảy ra thường xuyên nhất ở bệnh nhân bị sa van hai lá; nhịp nhanh trên thất hoặc nhịp nhanh thất xảy ra ở khoảng 12% những bệnh nhân này. Các dấu hiệu của bệnh cơ tim giãn hoặc suy tim sung huyết cho thấy hồi hộp có thể là nhịp nhanh thất hoặc rung nhĩ. Một tiếng thổi toàn tâm thu nghe được ở bờ trái xương ức tăng lên khi làm nghiệm pháp Valsalva gợi ý bệnh cơ tim phì đại tắc nghẽn, thường đi kèm với nhịp nhanh thất và rung nhĩ.
Nhiều dấu hiệu lâm sàng và các thao tác (được ghi nhận rõ ràng trong các sách giáo khoa tim mạch) có thể giúp bác sĩ xác định bản chất của các rối loạn nhịp. Chẩn đoán chính xác đòi hỏi phải có tài liệu điện tâm đồ. Ở những bệnh nhân lo âu phàn nàn về hồi hộp, các rối loạn nhịp có thể được khởi phát bởi tăng thông khí. Nếu nghi ngờ điều này, bác sĩ có thể hướng dẫn bệnh nhân thở nhanh và sâu trong 3 hoặc 4 phút để xác định xem hoạt động này có gây ra rối loạn nhịp cần được ghi lại hay không. Nếu các dấu hiệu của cường giáp (nhịp tim nhanh khi nghỉ, lòng bàn tay ấm và đẫm mồ hôi, run, lồi mắt hoặc co mi trên) được ghi nhận, rối loạn nhịp có thể là thứ phát sau cường giáp.
Chẩn đoán Phân biệt Hồi hộp
| NGUYÊN NHÂN | CƠ ĐỊA BỆNH NHÂN | TÍNH CHẤT TRIỆU CHỨNG | CÁC TRIỆU CHỨNG ĐI KÈM | CÁC YẾU TỐ KHỞI PHÁT VÀ LÀM NẶNG THÊM | THĂM KHÁM THỰC THỂ | CẬN LÂM SÀNG |
|---|---|---|---|---|---|---|
| Lo âu | Nguyên nhân phổ biến nhất của hồi hộp ở trẻ em và thanh thiếu niên | — | Lòng bàn tay đẫm mồ hôi | Tăng thông khí | — | |
| Sử dụng chất kích thích hoặc thuốc (caffeine, rượu, amphetamine, cocaine) | Bệnh nhân giảm dung nạp với các tác nhân này khi tuổi tăng | — | Căng thẳng, run | Caffeine, rượu, thuốc cấm, thuốc (ví dụ, pseudoephedrine, thuốc ức chế men chuyển angiotensin, amphetamine, thuốc hướng thần, hormone tuyến giáp) | Ngoại tâm thu thất, nhịp tim nhanh | Các xét nghiệm sàng lọc độc chất |
| Glycosid digitalis | — | — | Buồn nôn, chán ăn | Tăng liều digitalis, hạ kali máu, hạ magiê máu, giảm chức năng thận | Ngoại tâm thu thất, loạn nhịp nhanh, loạn nhịp chậm, block tim độ hai hoặc ba | Đo nồng độ digitalis huyết thanh, điện tâm đồ, theo dõi Holter, đo nồng độ kali, magiê và creatinine huyết thanh |
| Thuốc chẹn beta, thuốc hạ huyết áp, thuốc chẹn kênh canxi | Bệnh nhân bị đau thắt ngực hoặc tăng huyết áp | — | — | — | Nhịp tim chậm | — |
| Hydralazine, minoxidil | — | — | — | Nhịp nhanh xoang | — | |
| Hạ đường huyết | Bệnh nhân đái tháo đường phụ thuộc insulin | Rối loạn nhịp xảy ra gần thời điểm hoạt động insulin đỉnh | Đổ mồ hôi, đau đầu, run, yếu | Tăng insulin, giảm carbohydrate | Ngoại tâm thu thất, nhịp tim nhanh | Đường huyết |
| Cường giáp | Phổ biến hơn ở nam giới lớn tuổi | Ngoại tâm thu nhĩ, có thể thầm lặng | Căng thẳng, run, sụt cân | Bệnh tim | Rung nhĩ, ngoại tâm thu, nhịp tim nhanh | Xét nghiệm chức năng tuyến giáp |
| Tập thể dục | Bình thường, thường xuyên hơn ở bệnh nhân bị bệnh động mạch vành, tăng huyết áp, sa van hai lá và bệnh cơ tim | — | — | Tập thể dục | — | — |
| Hạ đường huyết phản ứng | — | Rối loạn nhịp tái phát vào cuối buổi chiều và đầu buổi tối, xảy ra vài giờ sau khi ăn carbohydrate | Đổ mồ hôi, run, đau đầu | Lo âu | — | Nghiệm pháp dung nạp glucose |
| Các bệnh tim mạch | ||||||
| Sa van hai lá | Phổ biến nhất ở phụ nữ trẻ (tuổi trung bình, 38) | — | Đau nhói ở ngực | Tập thể dục | Tiếng click giữa tâm thu, tiếng thổi cuối tâm thu, ngoại tâm thu thất hoặc ngoại tâm thu nhĩ, nhịp tim nhanh | Siêu âm tim |
| Hội chứng Wolff-Parkinson-White | Thường được phát hiện ở trẻ em và thanh thiếu niên | Hồi hộp tái phát. Nhịp nhanh kịch phát thường xuyên | — | Tập thể dục, digitalis | Nhịp nhanh kịch phát | Điện tâm đồ, theo dõi Holter |
| Hội chứng nút xoang bệnh lý | Bệnh nhân lớn tuổi | Loạn nhịp chậm, loạn nhịp nhanh | Đau ngực, ngất, suy tim sung huyết, choáng váng | Tập thể dục, digoxin, thuốc chẹn beta, thuốc chẹn kênh canxi | Loạn nhịp chậm, loạn nhịp nhanh | Điện tâm đồ, theo dõi Holter, các nghiên cứu điện sinh lý |
| Bệnh động mạch vành | Bệnh nhân lớn tuổi | Hồi hộp | Đau thắt ngực, suy tim sung huyết | — | Ngoại tâm thu thất, rung nhĩ kịch phát | Điện tâm đồ gắng sức, theo dõi Holter |
Cận lâm sàng
Nếu các rối loạn nhịp không thể được ghi nhận trên lâm sàng hoặc điện tâm đồ và chúng xảy ra hàng ngày và đi kèm với choáng váng, ngất hoặc các triệu chứng tim mạch khác, nên thực hiện theo dõi Holter từ 24 đến 48 giờ. Khi hồi hộp xảy ra không thể đoán trước, phải thực hiện một đợt theo dõi sự kiện vòng kín kéo dài 2 tuần. Các máy theo dõi sự kiện qua điện thoại có giá trị và hiệu quả về chi phí hơn so với các máy theo dõi Holter. Một số nghiên cứu về theo dõi Holter 24 giờ đã chỉ ra rằng một số lượng đáng kể bệnh nhân ghi nhận hồi hộp khi không có bất thường nào được phát hiện trên băng Holter; ngược lại, nhiều bệnh nhân biểu hiện rối loạn nhịp trên băng Holter nhưng không nhận thức được hồi hộp vào thời điểm đó.
Các nghiên cứu khác có thể giúp bác sĩ xác định nguyên nhân của hồi hộp bao gồm các xét nghiệm chức năng tuyến giáp, nghiệm pháp dung nạp glucose 5 giờ, sàng lọc thuốc, xác định nồng độ digitalis huyết thanh và khí máu động mạch, siêu âm tim, các xét nghiệm điện sinh lý tim xâm lấn và (hiếm khi) chụp động mạch vành. Sàng lọc di truyền cho bệnh kênh ion (hội chứng QT ngắn hoặc dài) có thể cứu sống bệnh nhân.
Các chẩn đoán ít gặp cần cân nhắc
Các nguyên nhân ít phổ biến hơn của hồi hộp bao gồm hội chứng QT ngắn, các bệnh cơ tim thâm nhiễm như amyloidosis, sarcoidosis và các khối u. Suy giáp có thể gây nhịp chậm xoang; cường giáp có thể gây nhịp nhanh xoang, nhịp nhanh kịch phát trên thất và rung nhĩ kịch phát.
Tài liệu tham khảo chọn lọc
- Abdelfattah R.S., Froelicher V.F.: Palpitations in athletes . Current Sports Medicine Reports 2015; 14: pp. 333-336.
- Berne P., Brugada J.: Brugada syndrome . Circulation Journal 2012; 76: pp. 1563-1571.
- deSouza I.S., Peterson A.C., Marill K.A.: Differentiating types of wide-complex tachycardia to determine appropriate treatment in the emergency department . Emergency Medicine Practice 2015; 17: pp. 1-22.
- Helton M.R.: Diagnosis and management of common types of supraventricular tachycardia . American Family Physician 2015; 92: pp. 793-802.
- Kaltman J., Shah M.: Evaluation of the child with an arrhythmia . Pediatric Clinics of North America 2004; 51: pp. 1537-1551.
- Miller M.B.: Arrhythmias associated with drug toxicity . Emergency Medicine Clinics of North America 1998; 16: pp. 405-417.
- Schwartz P.J., Crotti L.: Ion channel diseases in children: Manifestations and management . Current Opinion in Cardiology 2008; 23: pp. 184-191.
- Sedaghat-Yazdi F., Koenig P.R.: The teenager with palpitations . Pediatric Clinics of North America 2014; 61: pp. 63-79.
- Wexler R.K., Pleister A., Raman S.: Outpatient approach to palpitations . American Family Physician 2011; 84: pp. 63-69.
Bảng chú giải thuật ngữ Y học Anh – Việt (Chương 27)
| STT | Tên thuật ngữ tiếng Anh | Phiên âm (Tham khảo) | Nghĩa tiếng Việt |
|---|---|---|---|
| 1 | Palpitations | /ˌpælpɪˈteɪʃənz/ | Hồi hộp |
| 2 | Skipped heartbeat | /skɪpt ˈhɑːrtbiːt/ | Hẫng nhịp |
| 3 | Irregular heartbeat | /ɪˈreɡjələr ˈhɑːrtbiːt/ | Nhịp tim không đều |
| 4 | Rapid heartbeat | /ˈræpɪd ˈhɑːrtbiːt/ | Nhịp tim nhanh |
| 5 | Slow heartbeat | /sloʊ ˈhɑːrtbiːt/ | Nhịp tim chậm |
| 6 | Anxiety | /æŋˈzaɪəti/ | Lo âu |
| 7 | Stimulants | /ˈstɪmjələnts/ | Chất kích thích |
| 8 | Amphetamines | /æmˈfetəmiːnz/ | Amphetamine |
| 9 | Cocaine | /koʊˈkeɪn/ | Cocaine |
| 10 | Digitalis glycosides | /ˌdɪdʒɪˈteɪlɪs ˈɡlaɪkəsaɪdz/ | Glycosid digitalis |
| 11 | Psychotropic agents | /ˌsaɪkoʊˈtroʊpɪk ˈeɪdʒənts/ | Thuốc hướng thần |
| 12 | Thyroid hormone | /ˈθaɪrɔɪd ˈhɔːrmoʊn/ | Hormone tuyến giáp |
| 13 | Valvular disease | /ˈvælvjələr dɪˈziːz/ | Bệnh van tim |
| 14 | Ischemia | /ɪˈskiːmiə/ | Thiếu máu cục bộ |
| 15 | Myocardiopathy | /ˌmaɪoʊˌkɑːrdiˈɒpəθi/ | Bệnh cơ tim |
| 16 | Mitral valve prolapse | /ˈmaɪtrəl vælv ˈproʊlæps/ | Sa van hai lá |
| 17 | Heart failure | /hɑːrt ˈfeɪljər/ | Suy tim |
| 18 | Conduction abnormalities | /kənˈdʌkʃən ˌæbnɔːrˈmælətiz/ | Các bất thường dẫn truyền |
| 19 | Wolff-Parkinson-White syndrome | /ˌwʊlf ˈpɑːrkɪnsən waɪt ˈsɪndroʊm/ | Hội chứng Wolff-Parkinson-White |
| 20 | Sick sinus syndrome | /sɪk ˈsaɪnəs ˈsɪndroʊm/ | Hội chứng nút xoang bệnh lý |
| 21 | Panic disorder | /ˈpænɪk dɪsˈɔːrdər/ | Rối loạn hoảng sợ |
| 22 | Hypoglycemia | /ˌhaɪpoʊɡlaɪˈsiːmiə/ | Hạ đường huyết |
| 23 | Reactive hypoglycemia | /riˈæktɪv ˌhaɪpoʊɡlaɪˈsiːmiə/ | Hạ đường huyết phản ứng |
| 24 | Hyperthyroidism | /ˌhaɪpərˈθaɪrɔɪdɪzəm/ | Cường giáp |
| 25 | Hypoxia | /haɪˈpɒksiə/ | Thiếu oxy |
| 26 | Hyperventilation | /ˌhaɪpərˌventɪˈleɪʃən/ | Tăng thông khí |
| 27 | Syncope | /ˈsɪŋkəpi/ | Ngất |
| 28 | Dizzy spells | /ˈdɪzi spelz/ | Choáng váng |
| 29 | Near-syncope | /nɪər ˈsɪŋkəpi/ | Tiền ngất |
| 30 | Electrocardiography | /ɪˌlektroʊˌkɑːrdiˈɒɡrəfi/ | Điện tâm đồ |
| 31 | Holter monitoring | /ˈhoʊltər ˈmɒnɪtərɪŋ/ | Theo dõi Holter |
| 32 | Closed-loop event monitoring | /kloʊzd luːp ɪˈvent ˈmɒnɪtərɪŋ/ | Theo dõi sự kiện vòng kín |
| 33 | Long QT syndrome | /lɔːŋ kjuː tiː ˈsɪndroʊm/ | Hội chứng QT dài |
| 34 | Tachyarrhythmias | /ˌtækiəˈrɪðmiəz/ | Loạn nhịp nhanh |
| 35 | Supraventricular tachycardias | /ˌsuːprəvenˈtrɪkjələr ˌtækɪˈkɑːrdiəz/ | Nhịp nhanh trên thất |
| 36 | Methamphetamine | /ˌmeθæmˈfetəmiːn/ | Methamphetamine |
| 37 | Energy drinks | /ˈenərdʒi drɪŋks/ | Nước tăng lực |
| 38 | Atrial contraction | /ˈeɪtriəl kənˈtrækʃən/ | Co bóp nhĩ |
| 39 | Ventricular contraction | /venˈtrɪkjələr kənˈtrækʃən/ | Co bóp thất |
| 40 | Recreational drugs | /ˌrekriˈeɪʃənl drʌɡz/ | Thuốc giải trí |
| 41 | Paroxysmal atrial fibrillation | /ˌpærəksˈɪzməl ˈeɪtriəl ˌfɪbrəˈleɪʃən/ | Rung nhĩ kịch phát |
| 42 | Holiday heart syndrome | /ˈhɒlədeɪ hɑːrt ˈsɪndroʊm/ | Hội chứng tim nghỉ lễ |
| 43 | Supraventricular premature beats | /ˌsuːprəvenˈtrɪkjələr ˈpriːmətʃʊər biːts/ | Ngoại tâm thu trên thất |
| 44 | Ventricular premature beats | /venˈtrɪkjələr ˈpriːmətʃʊər biːts/ | Ngoại tâm thu thất |
| 45 | Atrial fibrillation | /ˈeɪtriəl ˌfɪbrəˈleɪʃən/ | Rung nhĩ |
| 46 | Ventricular tachycardia | /venˈtrɪkjələr ˌtækɪˈkɑːrdiə/ | Nhịp nhanh thất |
| 47 | Wide-complex tachycardia | /waɪd ˈkɒmpleks ˌtækɪˈkɑːrdiə/ | Nhịp nhanh phức bộ rộng |
| 48 | Supraventricular with aberration | /ˌsuːprəvenˈtrɪkjələr wɪθ ˌæbəˈreɪʃən/ | Trên thất với dẫn truyền lệch hướng |
| 49 | Ventricular arrhythmias | /venˈtrɪkjələr əˈrɪðmiəz/ | Rối loạn nhịp thất |
| 50 | Sudden death | /ˈsʌdn deθ/ | Đột tử |
| 51 | Click-murmur syndrome | /klɪk ˈmɜːrmər ˈsɪndroʊm/ | Hội chứng tiếng click-tiếng thổi |
| 52 | Echocardiographic diagnosis | /ˌekoʊˌkɑːrdioʊˈɡræfɪk ˌdaɪəɡˈnoʊsɪs/ | Chẩn đoán siêu âm tim |
| 53 | Resting bradycardia | /ˈrestɪŋ ˌbrædɪˈkɑːrdiə/ | Nhịp tim chậm khi nghỉ |
| 54 | Premature ventricular contractions | /ˈpriːmətʃʊər venˈtrɪkjələr kənˈtrækʃənz/ | Ngoại tâm thu thất |
| 55 | First-degree atrioventricular block | /fɜːrst dɪˈɡriː ˌeɪtrioʊvenˈtrɪkjələr blɒk/ | Block nhĩ thất độ một |
| 56 | Second-degree atrioventricular block | /ˈsekənd dɪˈɡriː ˌeɪtrioʊvenˈtrɪkjələr blɒk/ | Block nhĩ thất độ hai |
| 57 | Compensatory pause | /kəmˈpensətɔːri pɔːz/ | Khoảng nghỉ bù |
| 58 | Atrial flutter | /ˈeɪtriəl ˈflʌtər/ | Cuồng nhĩ |
| 59 | Pulse deficit | /pʌls ˈdefɪsɪt/ | Sự thiếu hụt mạch |
| 60 | Glucose tolerance test | /ˈɡluːkoʊs ˈtɒlərəns test/ | Nghiệm pháp dung nạp glucose |
| 61 | Dumping syndrome | /ˈdʌmpɪŋ ˈsɪndroʊm/ | Hội chứng dumping |
| 62 | Complete heart block | /kəmˈpliːt hɑːrt blɒk/ | Block tim hoàn toàn |
| 63 | Paroxysmal atrial tachycardia | /ˌpærəksˈɪzməl ˈeɪtriəl ˌtækɪˈkɑːrdiə/ | Nhịp nhanh kịch phát trên thất |
| 64 | Generalized anxiety disorder | /ˈdʒenərəlaɪzd æŋˈzaɪəti dɪsˈɔːrdər/ | Rối loạn lo âu lan tỏa |
| 65 | Panic attack | /ˈpænɪk əˈtæk/ | Cơn hoảng sợ |
| 66 | Cardiomyopathy | /ˌkɑːrdioʊmaɪˈɒpəθi/ | Bệnh cơ tim |
| 67 | Hypertrophic cardiomyopathy | /ˌhaɪpərˈtroʊfɪk ˌkɑːrdioʊmaɪˈɒpəθi/ | Bệnh cơ tim phì đại |
| 68 | Dilated cardiomyopathy | /daɪˈleɪtɪd ˌkɑːrdioʊmaɪˈɒpəθi/ | Bệnh cơ tim giãn |
| 69 | Bradyarrhythmias | /ˌbrædiəˈrɪðmiəz/ | Loạn nhịp chậm |
| 70 | Torsades de pointes | /tɔːrˌsɑːd də ˈpwænt/ | Xoắn đỉnh |
| 71 | Valsalva maneuver | /vælˈsælvə məˈnuːvər/ | Nghiệm pháp Valsalva |
| 72 | Carotid sinus | /kəˈrɒtɪd ˈsaɪnəs/ | Xoang cảnh |
| 73 | Holosystolic murmur | /ˌhoʊloʊsɪsˈtɒlɪk ˈmɜːrmər/ | Tiếng thổi toàn tâm thu |
| 74 | Hypertrophic obstructive cardiomyopathy | /ˌhaɪpərˈtroʊfɪk əbˈstrʌktɪv ˌkɑːrdioʊmaɪˈɒpəθi/ | Bệnh cơ tim phì đại tắc nghẽn |
| 75 | Exophthalmos | /ˌeksɒfˈθælməs/ | Lồi mắt |
| 76 | Lid lag | /lɪd læɡ/ | Co mi trên |
| 77 | Trans-telephonic event monitors | /træns ˌtelɪˈfɒnɪk ɪˈvent ˈmɒnɪtərz/ | Máy theo dõi sự kiện qua điện thoại |
| 78 | Drug screens | /drʌɡ skriːnz/ | Sàng lọc thuốc |
| 79 | Arterial blood gas levels | /ɑːrˈtɪəriəl blʌd ɡæs ˈlevlz/ | Nồng độ khí máu động mạch |
| 80 | Invasive cardiac electrophysiologic tests | /ɪnˈveɪsɪv ˈkɑːrdiæk ɪˌlektroʊˌfɪziəˈlɒdʒɪk tests/ | Các xét nghiệm điện sinh lý tim xâm lấn |
| 81 | Coronary arteriography | /ˈkɔːrənəri ˌɑːrtəriˈɒɡrəfi/ | Chụp động mạch vành |
| 82 | Ion channel disease | /ˈaɪən ˈtʃænl dɪˈziːz/ | Bệnh kênh ion |
| 83 | Short QT syndrome | /ʃɔːrt kjuː tiː ˈsɪndroʊm/ | Hội chứng QT ngắn |
| 84 | Infiltrative myocardial diseases | /ɪnˈfɪltrətɪv ˌmaɪoʊˈkɑːrdiəl dɪˈziːzɪz/ | Các bệnh cơ tim thâm nhiễm |
| 85 | Amyloidosis | /ˌæmɪlɔɪˈdoʊsɪs/ | Bệnh amyloidosis |
| 86 | Sarcoidosis | /ˌsɑːrkɔɪˈdoʊsɪs/ | Bệnh sarcoidosis |
| 87 | Sinus bradycardia | /ˈsaɪnəs ˌbrædɪˈkɑːrdiə/ | Nhịp chậm xoang |
| 88 | Hypothyroidism | /ˌhaɪpoʊˈθaɪrɔɪdɪzəm/ | Suy giáp |
| 89 | Sinus tachycardia | /ˈsaɪnəs ˌtækɪˈkɑːrdiə/ | Nhịp nhanh xoang |
| 90 | Brugada syndrome | /bruːˈɡɑːdə ˈsɪndroʊm/ | Hội chứng Brugada |
