Cẩm nang Hô hấp Can thiệp. Practical Guide to Interventional Pulmonology
Bản quyền (C) 2024 Nhà xuất bản Elsevier.
Ts.Bs. Lê Nhật Huy – Ths.Bs. Lê Đình Sáng (Dịch và chú giải)
Chương 13: Giảm Thể Tích Phổi Qua Nội Soi Phế Quản
Bronchoscopic Lung Volume Reduction
Jason Beattie; Adnan Majid
Practical Guide to Interventional Pulmonology, 13, 137-145
MỤC LỤC CHƯƠNG
| GIỚI THIỆU
ĐỊNH NGHĨA CHUẨN BỊ TRƯỚC THỦ THUẬT CÁC BIẾN CHỨNG ĐÁNG CHÚ Ý CỦA THỦ THUẬT GIẢM THỂ TÍCH PHỔI QUA NỘI SOI QUẢN LÝ VÀ GIẢM THIỂU CÁC BIẾN CHỨNG ĐẶC THÙ CỦA ĐIỀU TRỊ BẰNG CHỨNG TÓM TẮT |
GIỚI THIỆU
Bệnh phổi tắc nghẽn mạn tính (COPD) gây ra gánh nặng đáng kể về tỷ lệ mắc bệnh, tử vong và chi phí chăm sóc sức khỏe ở cả Hoa Kỳ và trên toàn cầu. Đối với những bệnh nhân COPD có các triệu chứng nặng nề mặc dù đã được điều trị nội khoa tiêu chuẩn, trước đây có rất ít lựa chọn điều trị. Trong 20 năm qua, một loạt các can thiệp qua nội soi phế quản đã mở rộng các lựa chọn điều trị cho bệnh nhân khí phế thũng bị căng phồng phổi. Một số kỹ thuật hiện đã được Sáng kiến Toàn cầu về Bệnh phổi Tắc nghẽn Mạn tính (GOLD) công nhận, và hai thiết bị đã được FDA chấp thuận. Với sự gia tăng các lựa chọn điều trị cho bệnh nhân khí phế thũng, kiến thức thực tế về các công nghệ hiện có, đánh giá và lựa chọn bệnh nhân phù hợp, cũng như sự chuẩn bị cho các thủ thuật và các biến chứng liên quan đến thủ thuật sẽ là một phần không thể thiếu để tối ưu hóa việc chăm sóc cho những bệnh nhân dễ bị tổn thương này.¹
ĐỊNH NGHĨA
Các can thiệp giảm thể tích phổi qua nội soi phế quản (BLVR) được thực hiện bằng ống nội soi phế quản tiêu chuẩn để điều trị khí phế thũng. Mục tiêu của các phương pháp điều trị này là làm xẹp hoặc thúc đẩy những thay đổi vật lý của phần phổi bị khí phế thũng nặng nhằm cải thiện cơ học và sinh lý hô hấp. Các phương pháp điều trị BLVR được phát triển như những giải pháp thay thế cho phẫu thuật giảm thể tích phổi (LVRS). Chúng bao gồm van một chiều, vòng xoắn, cắt đốt bằng hơi nhiệt và giảm thể tích phổi sinh học. Stent đặt để tạo đường thở bypass đã được phát triển trong quá khứ; tuy nhiên, chúng đã thất bại trong các thử nghiệm lâm sàng và việc sử dụng chúng đã bị từ bỏ. Trong số các can thiệp nêu trên, van một chiều hiện là thiết bị được chấp nhận và khuyến nghị rộng rãi nhất, trong khi các phương pháp khác phần lớn vẫn đang trong giai đoạn nghiên cứu. Tính đến năm 2020, van một chiều là can thiệp BLVR duy nhất được chấp thuận tại Hoa Kỳ; các phương pháp điều trị khác đã được chấp thuận ở các quốc gia khác.
CHUẨN BỊ TRƯỚC THỦ THUẬT
Lựa chọn bệnh nhân và Đánh giá bệnh nhân ban đầu
Những bệnh nhân phù hợp cho BLVR bao gồm những người bị khí phế thũng tiến triển và căng phồng phổi, có triệu chứng khó thở đáng kể mặc dù đã áp dụng các chiến lược quản lý không xâm lấn tiêu chuẩn, bao gồm cai thuốc lá, sử dụng các loại thuốc duy trì như thuốc giãn phế quản dạng hít và corticosteroid, và phục hồi chức năng hô hấp. Việc đánh giá các ứng viên cho BLVR lý tưởng nhất nên được thực hiện bởi một đội ngũ đa chuyên khoa, với sự cân nhắc các can thiệp phẫu thuật bao gồm ghép phổi, LVRS và cắt bóng khí khi thích hợp. Các bằng chứng mới nổi cũng có thể hỗ trợ trong việc phân loại bệnh nhân phù hợp; lợi ích tương đối của phẫu thuật so với BLVR hiện đang được điều tra.
Khi bắt đầu khảo sát cho BLVR, cần thực hiện một cuộc đánh giá tổng quát về nội khoa và hô hấp, bao gồm các phân tích xét nghiệm cơ bản, khí máu, điện tâm đồ (ECG), siêu âm tim và các xét nghiệm chức năng hô hấp bao gồm phế dung kế, thể tích phổi, khả năng khuếch tán carbon monoxide (DLCO), và nghiệm pháp đi bộ 6 phút (6MWT). Các xét nghiệm chức năng hô hấp nên cho thấy tình trạng tắc nghẽn nặng (thể tích thở ra gắng sức trong 1 giây, FEV₁, từ 15%-45%), căng phồng phổi (dung tích toàn phổi, ), và bẫy khí với thể tích khí cặn . Nghiệm pháp đi bộ 6 phút nên cho thấy khả năng gắng sức giảm (100-500m).
Bệnh nhân không nên có các bệnh đi kèm đáng kể có thể ảnh hưởng đến sự sống còn ngắn hạn và thể trạng. Tăng CO₂ máu nặng hoặc thiếu oxy máu nặng (đo ở điều kiện khí phòng), DLCO giảm nặng (<20%), và tăng áp động mạch phổi (áp lực tâm thu thất phải thường cũng là các chống chỉ định. Nếu siêu âm tim cho thấy lo ngại về tăng áp động mạch phổi, có thể cần đánh giá thêm bằng thông tim phải.³
Một phim chụp cắt lớp vi tính (CT) ngực không cản quang, lát cắt mỏng (độ dày lát cắt ≤1,5 mm) cũng là một phần của đánh giá ban đầu. Phim CT hữu ích để kiểm tra mức độ và sự phân bố của khí phế thũng và tính toàn vẹn của các rãnh liên thùy trên hình ảnh X-quang. Phim CT cũng có chức năng sàng lọc bệnh nhân để tìm các chống chỉ định tiềm năng khác bao gồm giãn phế quản nặng, các nốt và khối u phổi đáng lo ngại, và bệnh phổi kẽ. Mức độ khí phế thũng ở từng thùy phổi có thể được đánh giá bằng cách định lượng tỷ lệ các voxel phổi dưới một ngưỡng suy giảm nhất định như -910 hoặc -950 (điều này tương quan với bệnh học khí phế thũng), được thực hiện bằng cách đánh giá CT ngực qua các chương trình phần mềm chuyên dụng. Thông tin về mức độ nghiêm trọng của khí phế thũng này được sử dụng để nhắm mục tiêu các vị trí điều trị và để định lượng sự phân bố của bệnh (không đồng nhất so với đồng nhất). Ngoài ra, xạ hình tưới máu có thể được sử dụng để định lượng tưới máu tương đối. Điều này có thể tạo điều kiện cho việc lựa chọn thùy mục tiêu ở những bệnh nhân có bệnh đồng nhất và không đồng nhất, nơi có hai thùy mục tiêu tiềm năng để điều trị. Điều quan trọng là tránh nhắm mục tiêu vào các thùy có tưới máu cao (so với các thùy khác), vì điều này có thể dẫn đến mất cân bằng trong tương hợp thông khí/tưới máu và suy hô hấp sau đó.
Đối với việc đặt van một chiều, phân tích phân nhóm từ các nghiên cứu đa trung tâm ban đầu đã chứng minh rằng lợi ích lâm sàng khi đặt các thiết bị này phụ thuộc vào việc không có thông khí bàng hệ (CV) do các rãnh liên thùy còn nguyên vẹn. Việc định lượng tính toàn vẹn của rãnh liên thùy có thể được thực hiện bằng cách phân tích phim chụp cắt lớp vi tính độ phân giải cao (HRCT) ngực của bệnh nhân bằng phần mềm chuyên dụng. Độ hoàn chỉnh của rãnh liên thùy dưới 80% được coi là không hoàn chỉnh và không phù hợp để đặt van một chiều. Độ toàn vẹn của rãnh liên thùy được coi là hoàn chỉnh và phù hợp với liệu pháp van nội phế quản (EBV). Độ toàn vẹn của rãnh liên thùy từ 80%-94% có thể được đánh giá thêm bằng hệ thống dựa trên bóng chẹn độc quyền (Chartis) trong quá trình nội soi phế quản để đánh giá CV. Bóng thường được đưa vào qua ống nội soi phế quản và bơm phồng ở thùy mục tiêu. Đầu của ống thông ở phía xa bóng vẫn mở và có thể đo lưu lượng khí trở về từ thùy mục tiêu bị tắc. Nếu có CV, luồng không khí từ thùy bị tắc sẽ tiếp tục. Nếu không có CV, luồng không khí từ thùy bị tắc sẽ giảm dần cho đến khi ngừng hẳn. Trái ngược với van một chiều, việc không có CV không phải là điều kiện tiên quyết cho các kỹ thuật BLVR khác.
TRANG THIẾT BỊ VÀ KỸ THUẬT THỦ THUẬT
Van một chiều
Các thiết bị van một chiều gây xẹp vùng phổi mục tiêu bằng cách ngăn không khí đi vào trong khi hít vào đồng thời cho phép không khí thoát ra trong khi thở ra. Các van được đặt trong tất cả các phân thùy của thùy bị khí phế thũng nặng nhất được nhắm mục tiêu để gây ra xẹp thùy phổi. Có hai loại van thương mại, cả hai đều đã được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) chấp thuận: van nội phế quản (EBV) (Zephyr, Pulmonx Corporation, Redwood City, CA, Hoa Kỳ) và van trong phế quản (IBV) (Hệ thống van Spiration [SVS], Spiration Inc./Olympus Respiratory America, Redmond, WA, Hoa Kỳ). Cả hai thiết bị van đều có thể được đặt dưới gây mê toàn thân hoặc an thần vừa phải.
Van nội phế quản Zephyr
Các thử nghiệm mang tính bước ngoặt gần đây nghiên cứu về van EBV Zephyr đã sử dụng Hệ thống Đánh giá Phổi Chartis (Pulmonx Corporation) để đánh giá qua nội soi phế quản sự hiện diện hay không có CV như một phần của tiêu chí nhận vào/loại trừ. Hệ thống Chartis sử dụng một ống thông bóng sử dụng một lần với một kênh trung tâm có thể đo áp suất và lưu lượng trong quá trình chẹn bóng một phân thùy phổi để định lượng CV. Đánh giá Chartis thường được thực hiện trong cùng một thủ thuật với việc đặt EBV, như một phần của đánh giá cuối cùng về tính đủ điều kiện để đặt van. Mục tiêu điều trị cũng có thể được sửa đổi dựa trên đánh giá của Chartis: nếu thùy trên phải (RUL) là mục tiêu chính, nhưng phát hiện có CV ở RUL, tính toàn vẹn của rãnh liên thùy lớn sau đó có thể được đánh giá bằng cách đặt bóng Chartis vào thùy dưới phải (RLL). Nếu không có CV ở RLL, có lựa chọn điều trị cả RUL và thùy giữa phải (RML).
Van Zephyr là một thiết bị van bằng silicone, hình “mỏ vịt” được gắn trong một cấu trúc giữ giống stent tự bung bằng nitinol phủ silicone (Hình 13.1). Van có bốn kích cỡ: 4.0, 4.0 cấu hình thấp (LP), 5.5, và 5.5 LP. Van kích cỡ 4.0 có thể được triển khai cho các đường thở từ 4 đến 7 mm, trong khi van 5.5 có thể được triển khai cho các đường thở từ 5.5 đến 8.5 mm. Van LP có chiều dài từ đầu gần đến đầu xa ngắn hơn, cho phép đặt trong các phân thùy phế quản ngắn hơn. Các ống thông đưa van Zephyr có các thước đo để lựa chọn kích cỡ van phù hợp. Các van được thiết kế để đặt trong đường thở phân thùy và/hoặc hạ phân thùy mà không có giới hạn xác định về số lượng van được đặt trong một thùy. Các ống thông định cỡ giống cánh quạt nên xác minh rằng đường thở mục tiêu phù hợp với kích cỡ van đã chọn (Hình 13.1). Cũng có các vạch đánh dấu độ sâu để lựa chọn giữa van LP và van có chiều dài tiêu chuẩn. Khi đã chọn được kích cỡ van, hệ thống nạp nội phế quản được sử dụng để nạp van vào ống thông đưa van. Bên trong ống nội soi phế quản (ở đường thở trung tâm hoặc bên ngoài bệnh nhân), ống thông đưa van được đẩy về phía trước cho đến khi có thể nhìn thấy đầu ống thông bằng camera của ống nội soi. Sau đó, ống nội soi được điều hướng đến lỗ đường thở mục tiêu và ống thông đưa van được đẩy vào đường thở cho đến khi thước đo đường kính ngang bằng với lỗ đường thở. Việc triển khai van được bắt đầu bằng cách đẩy một phần bộ phận truyền động của tay cầm ống thông đưa van; khi van bắt đầu triển khai, vị trí của đầu xa nên được xác minh là nằm đối diện với carina ở phía xa của mục tiêu van, sau đó bộ phận truyền động có thể được đẩy để hoàn thành việc triển khai van. Phần thân chính của bộ phận giữ giống stent của van phải tiếp xúc hoàn toàn với đường thở mục tiêu và không được nhô ra ngoài lỗ đường thở. Nếu van bị đặt sai vị trí và/hoặc được kết luận là sai kích cỡ, nó có thể được lấy ra bằng kẹp răng chuột để kẹp vào phần giữ của thiết bị van và sau đó lấy ra nguyên khối.

Hình 13.1 Van nội phế quản Zephyr. (A) Thiết bị van. (B) Ống thông định cỡ. (Tư liệu của Pulmonx. 2019 Pulmonx Corporation hoặc các chi nhánh của nó. Mọi quyền được bảo lưu.)
Hệ thống van Spiration
Hệ thống van Spiration bao gồm một khung nitinol và một màng polyurethane có hình dạng chiếc dù với các neo giữ nó tại chỗ thông qua việc xuyên nông vào thành đường thở (Hình 13.2). Các thanh chống của chiếc dù nở ra và co lại theo chu kỳ hô hấp để đường thở bị tắc trong khi hít vào, trong khi không khí và chất nhầy có thể thoát ra trong khi thở ra.
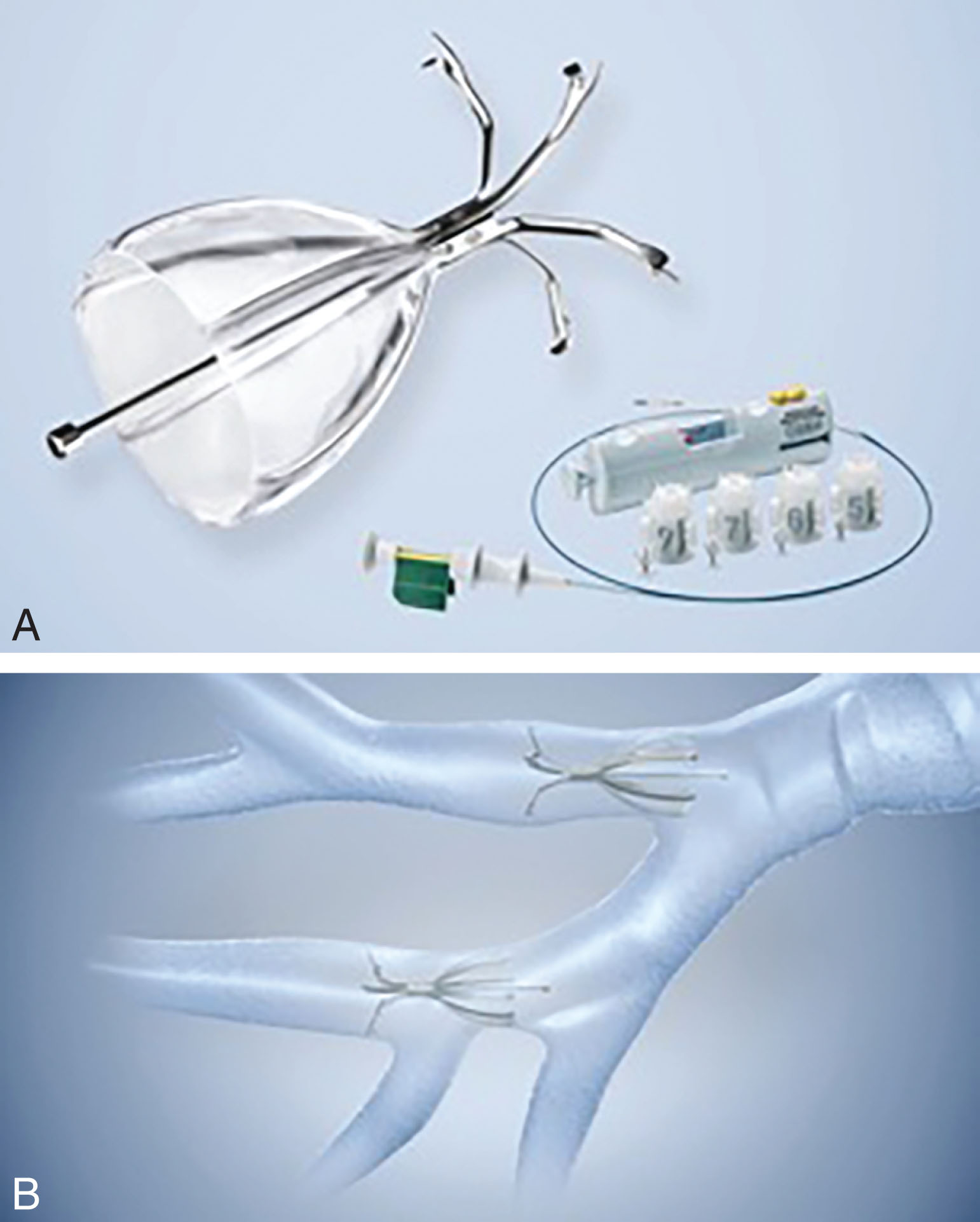
Hình 13.2 Hệ thống van Spiration. (A) Thiết bị van, thiết bị nạp, và ống thông triển khai. (B) Minh họa việc triển khai van trong đường thở. (Tư liệu của Olympus America. 2019 Olympus America Corportation hoặc các chi nhánh của nó. Mọi quyền được bảo lưu.)
Các van có bốn kích cỡ khác nhau: 5, 6, 7, và 9 mm. Các van được đặt trong các đường thở thùy, phân thùy, và/hoặc hạ phân thùy mà không có giới hạn xác định về số lượng van được đặt, với mục tiêu là làm tắc toàn bộ thùy mục tiêu. Trước khi đặt mỗi van, một ống thông bóng đã được hiệu chuẩn được đưa vào kênh làm việc để định cỡ đường thở mục tiêu (việc hiệu chuẩn hệ thống ống thông bóng là một quá trình bao gồm loại bỏ không khí khỏi hệ thống ống thông bằng nước muối, đo thể tích nước muối chính xác bằng một ống tiêm chuyên dụng, và định cỡ bóng chứa đầy nước muối; quá trình này mất khoảng 5 phút và tốt nhất nên được thực hiện trước khi bắt đầu thủ thuật).¹⁴
Khi đã chọn được kích cỡ van, van sau đó được nạp từ một hộp mực vào ống thông triển khai bằng một thiết bị nạp chuyên dụng (Hình 13.2). Ống thông triển khai sau đó được đưa vào kênh làm việc với ống nội soi phế quản trong một đường thở trung tâm cho đến khi có thể nhìn thấy đầu ống thông và đầu của thanh lấy van và vạch màu vàng của van. Đầu ống thông nên được rút lại khi cần thiết để loại bỏ bất kỳ khoảng trống nào giữa dây ổn định và đầu của thanh lấy van. Khi ống nội soi đã vào vị trí với ống thông trong đường thở mục tiêu, vạch màu vàng trên ống thông nên được căn chỉnh với lỗ của nhánh phế quản mục tiêu khi triển khai các van kích cỡ 5, 6, và 7. Mặt khác, khi triển khai van kích cỡ 9 mm, khuyến nghị căn chỉnh vạch màu vàng cách lỗ 1 mm về phía gần để điều chỉnh cho thực tế là các van này có thể di chuyển về phía xa 1-2 mm theo thời gian sau khi triển khai. Nếu muốn lấy van ra do định cỡ hoặc định vị không đúng, van có thể dễ dàng được lấy ra bằng kẹp tiêu chuẩn. Trục nitinol trung tâm là một thanh có một núm ở cuối giúp dễ dàng kẹp van bằng kẹp; khi van đã được kẹp, ống nội soi và kẹp có thể được rút ra nguyên khối.
Vòng xoắn (Coils)
Đặt vòng xoắn nội phế quản là một kỹ thuật BLVR nhắm vào một thùy của cả hai phổi (mỗi phổi được điều trị trong một thủ thuật riêng biệt với bên đối diện được điều trị sau 4-8 tuần kể từ thủ thuật ban đầu). Các thiết bị này là dây nitinol có bộ nhớ hình dạng được đưa vào các đường thở hạ phân thùy ở dạng thẳng nhưng chuyển sang hình dạng góc đã được xác định trước sau khi triển khai (Hình 13.3). Sự thay đổi hình dạng này cho phép các vòng xoắn tạo lực kéo lên các đường thở, dẫn đến sự chèn ép của mô phổi bị khí phế thũng ở thùy mục tiêu (Hình 13.3). Thay vì xẹp phổi, hiệu quả mong muốn đối với vùng phổi mục tiêu là sự chèn ép và cải thiện độ đàn hồi. Với cơ chế chèn ép vật lý, không giống như van một chiều, vòng xoắn không phụ thuộc vào việc không có CV để có hiệu quả giảm thể tích phổi. Vòng xoắn thường được coi là cấy ghép vĩnh viễn, mặc dù việc lấy ra qua nội soi, bao gồm cả việc lấy ra muộn, đã được báo cáo.¹⁵ Chúng có thể được đặt dưới gây mê toàn thân (ưu tiên) hoặc an thần vừa phải, dưới sự hướng dẫn của màn huỳnh quang tăng sáng.¹⁶,¹⁷
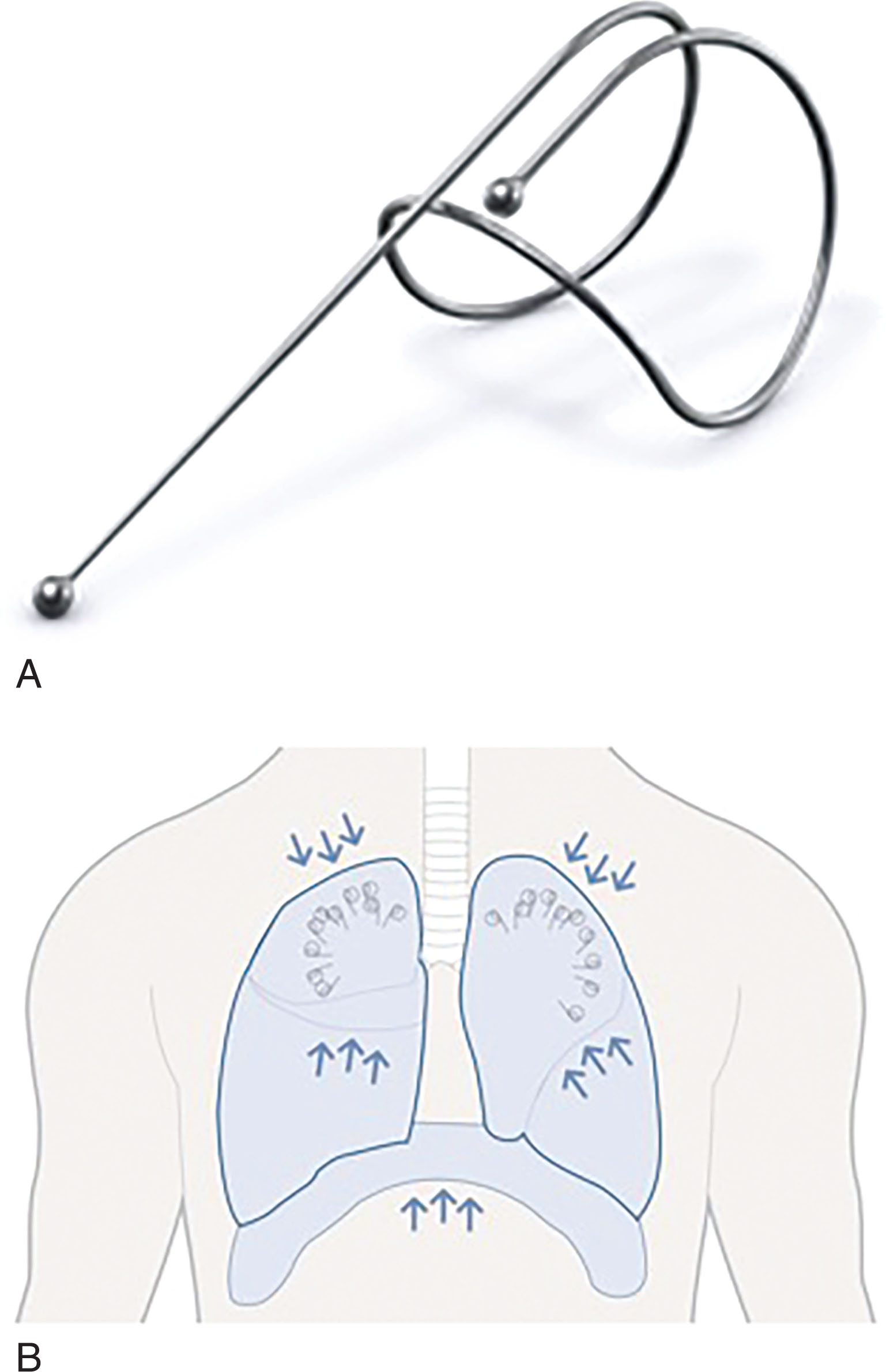
Hình 13.3 Vòng xoắn nội phế quản PneumRx. (A) Vòng xoắn nội phế quản. (B) Minh họa các vòng xoắn nội phế quản được triển khai trong lồng ngực. (Hình ảnh được cung cấp bởi Boston Scientific. 2022 Boston Scientific Corporation hoặc các chi nhánh của nó. Mọi quyền được bảo lưu.)
Các vòng xoắn có sẵn ba chiều dài khác nhau (100, 125, và 150 mm). Hệ thống đưa vòng xoắn bao gồm một dây dẫn, ống thông, hộp mực, và kẹp được đưa vào qua kênh làm việc của một ống nội soi phế quản tiêu chuẩn. Dây dẫn hướng ống thông đến đường thở mục tiêu và được sử dụng để lựa chọn chiều dài của vòng xoắn. Hộp mực được sử dụng để làm thẳng và nạp vòng xoắn vào ống thông đưa vòng xoắn. Kẹp được sử dụng để kẹp đầu gần của vòng xoắn để đưa vòng xoắn qua ống thông. Ống thông và kẹp cũng có thể được sử dụng để định vị lại vòng xoắn nếu cần. Khi ống nội soi đã vào vị trí trong một đường thở xa của thùy điều trị mục tiêu, vị trí của ống thông được xác minh bằng màn huỳnh quang tăng sáng. Các vòng xoắn được triển khai dưới sự hướng dẫn của màn huỳnh quang tăng sáng đảm bảo có một khoảng cách an toàn so với màng phổi. Các vòng xoắn được đặt theo một thuật toán tạo điều kiện cho việc đặt phân tán về mặt giải phẫu; 8-12 vòng xoắn thường được đặt ở các thùy trên và 10-14 ở các thùy dưới.
Cắt đốt bằng hơi nhiệt
Cắt đốt bằng hơi nhiệt sử dụng hơi nước được làm nóng để gây sẹo mô phổi như một kỹ thuật giảm thể tích phổi. Phương pháp điều trị không thể đảo ngược này được phát triển với lợi thế tiềm năng là nhắm vào các phân thùy bị khí phế thũng nặng trong một thùy thay vì điều trị bắt buộc toàn bộ thùy như trong van một chiều và vòng xoắn. Hiện tại, các thử nghiệm đã công bố liên quan đến kỹ thuật này chỉ được thực hiện ở những bệnh nhân bị khí phế thũng không đồng nhất, ở thùy trên.¹⁸,¹⁹ Trang thiết bị bao gồm một hệ thống dựa trên ống thông với một máy tạo hơi nước đa dụng và một ống thông sử dụng một lần để chẹn bóng ở đầu gần của phân thùy mục tiêu và đưa hơi nước về phía xa trong 3-10 giây với liều mục tiêu là 8.5 calo trên mỗi gram mô phổi (Hình 13.4).
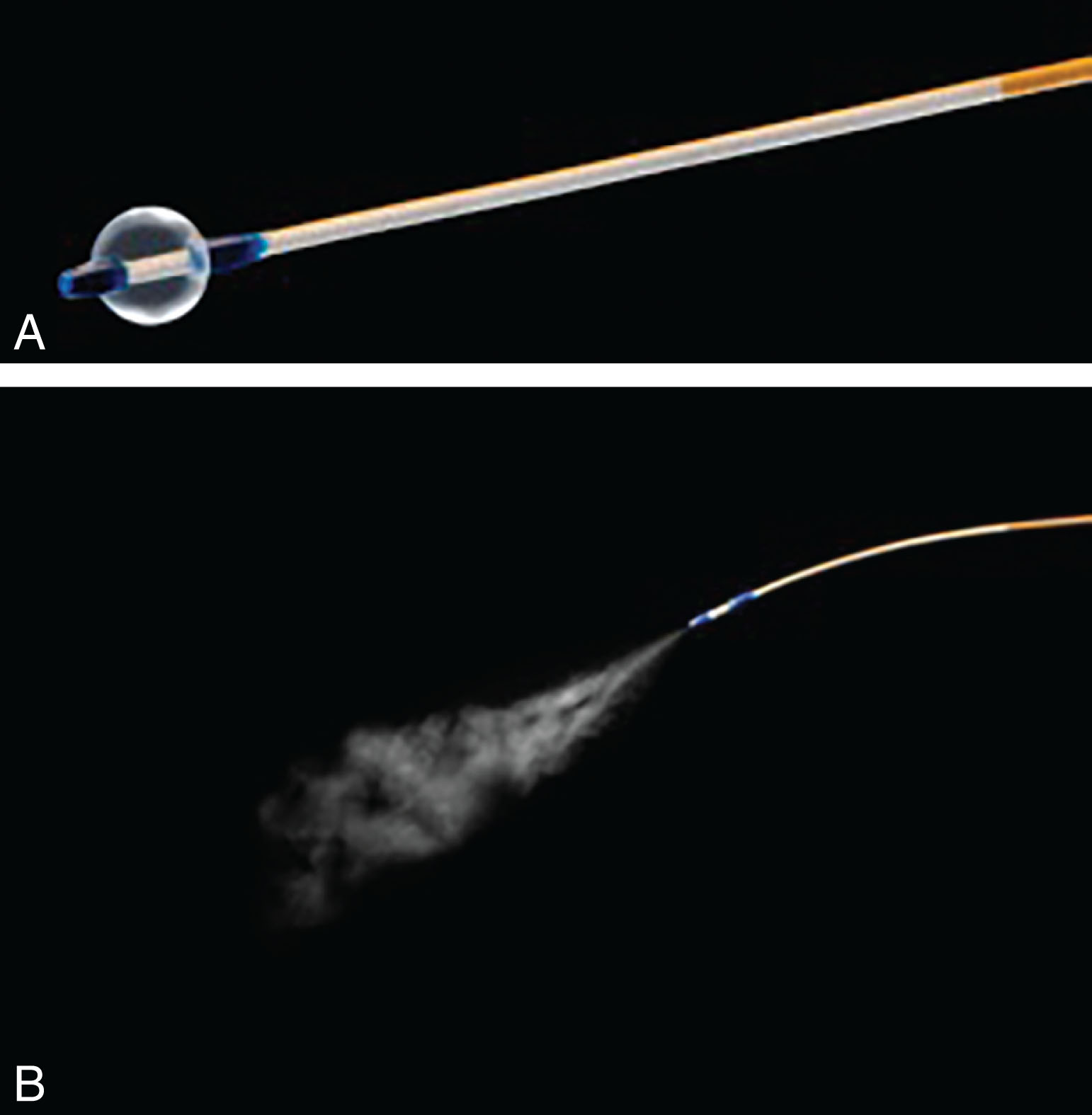
Hình 13.4 Cắt đốt bằng hơi nhiệt qua nội soi phế quản. (A) Hệ thống ống thông với bóng chẹn. (B) Ống thông với việc triển khai hơi nước. (Tư liệu của Uptake Medical. 2019 Uptake Medical Corporation hoặc các chi nhánh của nó. Mọi quyền được bảo lưu.)
Giảm thể tích phổi sinh học
Giảm thể tích phổi sinh học là một phương pháp điều trị BLVR không thể đảo ngược khác có thể được áp dụng ở các phân thùy riêng lẻ. Kỹ thuật này bao gồm việc sử dụng một polymer tổng hợp dưới dạng chất bịt dạng bọt để chặn các đường thở và CV, dẫn đến xẹp mô phổi. Chất bịt được chuẩn bị bằng cách sử dụng một dung dịch polymer gốc nước và chất liên kết chéo trong một ống tiêm 20 mL với quá trình trùng hợp xảy ra trong 3 phút. Dung dịch 5 mL thu được được trộn với 15 mL không khí trong ống tiêm để tạo ra một chất bịt dạng bọt 20 mL. Ống nội soi phế quản được chèn chặt vào trong một phân thùy đường thở mục tiêu, và sau đó một ống thông một nòng được đẩy vào phân thùy mục tiêu. Chất bịt này sau đó được đưa vào trong 10-20 giây qua ống thông. Sau đó, ống nội soi được để lại chèn chặt trong phân thùy trong 1 phút sau khi bơm, sau đó có thể nhắm đến phân thùy tiếp theo.²⁰
CÁC BIẾN CHỨNG ĐÁNG CHÚ Ý CỦA THỦ THUẬT BLVR
- Tràn khí màng phổi (đáng chú ý nhất với việc đặt van một chiều)
- Đợt cấp của bệnh phổi tắc nghẽn mạn tính (COPD)
- Suy hô hấp
- Ho ra máu
- Viêm phổi
- Phản ứng viêm cấp tính sau điều trị (chất bịt phổi và cắt đốt bằng hơi)
- Thiết bị đặt sai vị trí hoặc di chuyển (van một chiều).
QUẢN LÝ VÀ GIẢM THIỂU CÁC BIẾN CHỨNG ĐẶC THÙ CỦA ĐIỀU TRỊ
Tràn khí màng phổi là biến chứng thường gặp nhất khi đặt van một chiều và có liên quan đến tỷ lệ mắc bệnh đáng kể. Vỡ các bóng khí hoặc kén khí hoặc sự xé rách của mô phổi bị khí phế thũng trong bối cảnh thay đổi thể tích xảy ra ở thùy liền kề không phải mục tiêu cùng bên trong quá trình xẹp thùy mục tiêu sau khi đặt van được cho là cơ chế chính gây ra tràn khí màng phổi có ý nghĩa lâm sàng. Cần chụp X-quang ngực trong vòng 1 giờ sau khi đặt van để đánh giá tràn khí màng phổi. Trong các thử nghiệm lâm sàng mang tính bước ngoặt, hầu hết các biến chứng tràn khí màng phổi xảy ra trong vòng 3 ngày đầu sau khi đặt van và do đó bệnh nhân thường nên được giữ lại bệnh viện sau thủ thuật ít nhất 3 ngày để theo dõi. Việc quản lý tràn khí màng phổi sau khi đặt van một chiều tập trung vào việc đặt ống dẫn lưu màng phổi và quan sát bệnh nhân cho đến khi rò khí ngừng lại. Mặc dù hầu hết các trường hợp tràn khí màng phổi đều khỏi bằng cách đặt ống dẫn lưu màng phổi trong vòng vài ngày, một tỷ lệ nhỏ phát triển thành rò khí kéo dài. Nếu rò khí kéo dài trong 7 ngày sau khi đặt van, thì nên lấy một van ra. Nếu rò khí kéo dài trong 48 giờ sau khi lấy một van ra, thì nên lấy tất cả các van ra. Trong những trường hợp rất hiếm, có thể cần can thiệp phẫu thuật để sửa chữa một lỗ rò khí đang diễn ra mặc dù đã lấy tất cả các van ra. Các thuật toán chuyên gia cho việc quản lý này đã có sẵn.
Một phản ứng viêm cấp tính sau khi bơm chất bịt phổi và cắt đốt bằng hơi là một hội chứng bao gồm sốt, khó thở, ho, đau ngực, và các chỉ số viêm tăng cao. Mô tả của nó trong các nghiên cứu thí điểm đã dẫn đến việc sử dụng steroid, thuốc chống viêm không steroid (NSAIDs), và kháng sinh dự phòng quanh thủ thuật trong một số thử nghiệm lâm sàng.²
BẰNG CHỨNG
Để biết tóm tắt về kết quả hô hấp và các biến chứng của các thử nghiệm BLVR, xem Bảng 13.1 và Bảng 13.2.
Bảng 13.1: Kết quả hô hấp của các thử nghiệm BLVR
| Thử nghiệm | Thiết bị | n | Loại khí phế thũng | Vị trí điều trị | (mL) | RV (mL) | 6MWT (m) | SGRQ |
|---|---|---|---|---|---|---|---|---|
| IMPACT ¹² | EBV | 43 | Đồng nhất | Một bên, TL/TD | 120 | -430 | 28 | -7.6 |
| TRANSFORM | EBV | 65 | Không đồng nhất | Một bên, TL/TD | 230 | -670 | 79 | -6.5 |
| STELVIO ¹³ | EBV | 40 | Tất cả | Một bên, TL/TD | 147 | -672 | 61 | -11 |
| LIBERATE ¹⁰ | EBV | 128 | Không đồng nhất | Một bên, TL/TD | 106 | -522 | 39 | -7.1 |
| REACH²⁸ | IBV | 58 | Không đồng nhất | Một bên, TL/TD | 108 | 42 | -12.8 | |
| EMPROVE ³² | IBV | 113 | Không đồng nhất | Một bên, TL/TD | 101 | -361 | 15 | -8.5 |
| REVOLENS²⁸ | Vòng xoắn | 50 | Tất cả | Hai bên, TL/TD | 80 | -360 | -10.6 | |
| RENEWED | Vòng xoắn | 158 | Tất cả | Hai bên, TL/TD | 50 | -310 | 15 | -8.9 |
| STEP-UP ¹⁸ | Hơi nước | 44 | Không đồng nhất | Hai bên, TL | 103 | -303 | 31 | -11.1 |
Không có ý nghĩa thống kê. AECOPD, Đợt cấp COPD; BLVR, giảm thể tích phổi qua nội soi phế quản; EBV, van nội phế quản; FEV₁, thể tích thở ra gắng sức trong 1 giây; IBV, van trong phế quản; RV, thể tích khí cặn; SGRQ, bảng câu hỏi hô hấp St. George; TL/TD, điều trị áp dụng cho thùy trên hoặc thùy dưới; 6MWT, nghiệm pháp đi bộ 6 phút. Chỉnh sửa từ Herth FJF, Slebos DJ, Criner GJ, Valipour A, Sciurba F, Shah PL. Endoscopic lung volume reduction: an expert panel recommendation update 2019. Respiration. 2019:97(6):548-557
Bảng 13.2: Các biến chứng trong các thử nghiệm BLVR (%)
| Thử nghiệm | Tràn khí màng phổi | Đợt cấp COPD | Viêm phổi/ Nhiễm trùng hô hấp | Ho ra máu |
|---|---|---|---|---|
| IMPACT ¹² | 25.6 | 34.9 | 7 | x |
| TRANSFORM | 29.2 | 37 | 11 | 6.2 |
| STELVIO ¹³ | 17.6 | 11.8 | 5.9 | 2.9 |
| LIBERATE | 29.7 | 19.5 | 4.7 | 8.6 |
| REACH ²⁶ | 7.6 | 19.7 | 1.5 | x |
| EMPROVE | 25.7 | 16.8 | 8.9 | x |
| REVOLENS²⁸ | 6 | 26 | 18 | 2 |
| RENEW ³⁰ | 10.3 | 11.6 | 20 | 3.9 |
| STEP-UP¹⁸ | 2 | 24 | 18 | 2 |
AECOPD, Đợt cấp của bệnh phổi tắc nghẽn mạn tính; BLVR, giảm thể tích phổi qua nội soi phế quản; x, không được báo cáo. Chỉnh sửa từ Herth FJF, Slebos DJ, Criner GJ, Valipour A, Sciurba F, Shah PL. Endoscopic lung volume reduction: an expert panel recommendation – update 2019. Respiration. 2019;97(6):548-557
Van nội phế quản Zephyr
Bằng chứng từ các thử nghiệm ngẫu nhiên về hiệu quả của EBV đã bao gồm các bệnh nhân bị khí phế thũng đồng nhất và không đồng nhất với việc cấy van được thực hiện ở các mục tiêu thùy trên và thùy dưới và theo dõi lên đến 1 năm. Các thử nghiệm này đã cho thấy những cải thiện có ý nghĩa lâm sàng về chức năng phổi (bao gồm và RV), chất lượng cuộc sống, khoảng cách đi bộ 6 phút, và điểm số khó thở. Như đã đề cập trước đó, biến cố bất lợi nghiêm trọng phổ biến nhất trong các thử nghiệm này là tràn khí màng phổi, xảy ra ở 22% đến 29.2% bệnh nhân. Trong số các bệnh nhân được điều trị bằng van trong bốn thử nghiệm mang tính bước ngoặt gần đây, tử vong trong vòng 60 ngày sau khi đặt van liên quan đến việc nhập viện vì tràn khí màng phổi hoặc suy hô hấp xảy ra ở 2.2% bệnh nhân.
Theo dõi dài hạn trong các đoàn hệ nhỏ đã chứng minh lợi thế sống còn ở những bệnh nhân được điều trị bằng EBV có rãnh liên thùy nguyên vẹn trên hình ảnh X-quang so với những người không có, và ở những bệnh nhân bị xẹp phổi sau khi đặt van so với những người không bị xẹp phổi. Hơn nữa, một đánh giá hồi cứu đơn trung tâm trên 449 bệnh nhân được điều trị bằng van một chiều đã chứng minh lợi ích sống còn 5 năm ở những bệnh nhân bị xẹp thùy phổi sau khi đặt van, và không phát hiện thấy sự giảm sống còn ở những bệnh nhân bị tràn khí màng phổi so với những người không bị. Dữ liệu sống còn dài hạn từ các thử nghiệm ngẫu nhiên tiền cứu vẫn chưa được chứng minh.²³⁻²⁵
Van trong phế quản: Hệ thống van Spiration
Hai thử nghiệm ngẫu nhiên đã đánh giá việc điều trị bằng SVS. Trong nghiên cứu REACH, các bệnh nhân bị khí phế thũng không đồng nhất và rãnh liên thùy nguyên vẹn trên hình ảnh X-quang được phân ngẫu nhiên vào nhóm SVS hoặc nhóm chăm sóc tiêu chuẩn.²⁶ Nhóm được điều trị bằng SVS cho thấy sự cải thiện có ý nghĩa lâm sàng và thống kê về ở tháng thứ 3 (duy trì ở tháng thứ 6), cũng như cải thiện về khả năng gắng sức và chất lượng cuộc sống. Biến cố bất lợi phổ biến nhất là đợt cấp COPD, xảy ra ở 21% bệnh nhân. Tỷ lệ tràn khí màng phổi là 7.6% trong nhóm điều trị với 60% trường hợp tràn khí màng phổi xảy ra trong vòng 30 ngày. Trong thử nghiệm EMPROVE, các bệnh nhân bị khí phế thũng không đồng nhất được điều trị bằng SVS cho thấy sự cải thiện có ý nghĩa thống kê và lâm sàng về chức năng phổi, khó thở, và chất lượng cuộc sống (nhưng thay đổi có ý nghĩa lâm sàng ở mức giới hạn trong 6MWT) so với nhóm đối chứng. Các biến cố bất lợi xảy ra ở 31% bệnh nhân dùng van bao gồm tỷ lệ tràn khí màng phổi là 12.4%; có một trường hợp tử vong (0.9%) được cho là do điều trị nghiên cứu ở một bệnh nhân bị tràn khí màng phổi.
Vòng xoắn (Coils)
Một số nghiên cứu đã cung cấp dữ liệu ngẫu nhiên có đối chứng cho vòng xoắn. Dữ liệu dài hạn tích lũy từ các nghiên cứu này đã cho thấy lợi ích về RV và điểm số khó thở với lợi ích lâm sàng khiêm tốn về và 6MWT.²⁷⁻²⁹ Các biến cố bất lợi nghiêm trọng phổ biến bao gồm viêm phổi (lên đến 18%-20%) và tràn khí màng phổi (6%-12%). Mặc dù một thử nghiệm ngẫu nhiên có đối chứng lớn được công bố gần đây (thử nghiệm RENEW) đã không chứng minh được sự cải thiện lâm sàng đáng kể về chức năng phổi và khả năng gắng sức, một phân tích phân nhóm đã chứng minh rằng những bệnh nhân bị khí phế thũng không đồng nhất nặng và căng phồng phổi (RV >200%) đã thu được lợi ích đáng kể hơn trong việc giảm RV, cải thiện , chất lượng cuộc sống, và khả năng gắng sức.³⁰
Cắt đốt bằng hơi nhiệt
Dữ liệu ngẫu nhiên có đối chứng hiện tại cho cắt đốt bằng hơi nhiệt có sẵn từ thử nghiệm đa trung tâm STEP-UP được tiến hành trên các bệnh nhân bị khí phế thũng nặng không đồng nhất chiếm ưu thế ở thùy trên. Các bệnh nhân được điều trị bằng kỹ thuật này được quản lý bằng cách điều trị tuần tự có chọn lọc các phân thùy thùy trên bị bệnh nặng hơn. Sau 12 tháng, thử nghiệm này cho thấy lợi ích có ý nghĩa lâm sàng về , RV, và cải thiện điểm số khó thở nghiêng về nhóm cắt đốt bằng nhiệt. Biến cố bất lợi nghiêm trọng phổ biến nhất trong nhóm điều trị là đợt cấp COPD, xảy ra ở 24% bệnh nhân. Các thử nghiệm trên bệnh đồng nhất và bệnh ở thùy dưới đã bắt đầu, và kết quả dự kiến sẽ có trong tương lai gần.
Giảm thể tích phổi sinh học
Hiệu quả của việc giảm thể tích phổi sinh học đã được đánh giá trong hai nghiên cứu thí điểm cũng như một thử nghiệm đa trung tâm ngẫu nhiên. Thử nghiệm ASPIRE đã phân ngẫu nhiên các bệnh nhân bị khí phế thũng nặng chiếm ưu thế ở thùy trên vào nhóm điều trị bằng chất bịt phổi ở hai phân thùy thùy trên bị ảnh hưởng nặng nhất ở mỗi bên phổi.²² Chức năng phổi, khó thở, và chất lượng cuộc sống đã cải thiện đáng kể ở nhóm điều trị so với nhóm đối chứng và duy trì ở lần theo dõi 6 tháng. Mặc dù hiệu quả, có một số lo ngại về sự an toàn của công nghệ này vì 44% bệnh nhân trong nhóm điều trị đã trải qua một biến cố bất lợi nghiêm trọng cần nhập viện (gấp 2.5 lần so với nhóm đối chứng) và 6% đã tử vong.
TÓM TẮT
Khí phế thũng vẫn là một quá trình bệnh không thể đảo ngược với tỷ lệ mắc bệnh, tử vong tàn khốc và các phương pháp điều trị hiệu quả hạn chế. BLVR với EBV đã cho thấy là một lựa chọn an toàn và hiệu quả để điều trị cho những bệnh nhân bị khí phế thũng nặng, căng phồng phổi, và có ít hoặc không có CV. Các kỹ thuật BLVR khác, mặc dù hứa hẹn, vẫn tiếp tục ở giai đoạn thử nghiệm tại thời điểm hiện tại. Khi dữ liệu hỗ trợ cho các can thiệp này tăng lên, liệu pháp sẽ được điều chỉnh phù hợp hơn để đáp ứng nhu cầu của từng bệnh nhân. Đối với bác sĩ nội soi phế quản, việc cung cấp sự chăm sóc tối ưu cho bệnh nhân bị khí phế thũng tiến triển sẽ đòi hỏi các kỹ năng kỹ thuật và kinh nghiệm phù hợp với công nghệ mới nổi, chuyên môn lâm sàng trong việc lựa chọn bệnh nhân cẩn thận, và một chương trình lâm sàng cung cấp sự hỗ trợ, theo dõi và tái khám phù hợp cho bệnh nhân.
TÀI LIỆU THAM KHẢO
- Singh D, Agusti A, Anzueto A, et al. Global strategy for the diagnosis, management, and prevention of chronic obstructive lung disease: the GOLD science committee report 2019. Eur Respir J. 2019;53(5):1900164.
- Marchetti N, Criner GJ. Surgical approaches to treating emphysema: lung volume reduction surgery, bullectomy, and lung transplantation. Semin Respir Crit Care Med. 2015;36(4):592-608.
- Herth FJF, Slebos DJ, Criner GJ, Valipour A, Sciurba F, Shah PL. Endoscopic lung volume reduction: an expert panel recommendation-update 2019. Respiration. 2019;97(6):548-557.
- Labaki WW, Martinez CH, Martinez FJ, et al. The role of chest computed tomography in the evaluation and management of the patient with chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2017;196(11):1372-1379.
- Argula RG, Strange C, Ramakrishnan V, Goldin J. Baseline regional perfusion impacts exercise response to endobronchial valve therapy in advanced pulmonary emphysema. Chest. 2013;144(5):1578-1586.
- Sciurba FC, Ernst A, Herth FJ, et al. A randomized study of endobronchial valves for advanced emphysema. N Engl J Med. 2010;363(13):1233-1244.
- Herth FJ, Noppen M, Valipour A, et al. Efficacy predictors of lung volume reduction with Zephyr valves in a European cohort. Eur Respir J. 2012;39(6):1334-1342.
- Koster TD, van Rikxoort EM, Huebner RH, et al. Predicting lung volume reduction after endobronchial valve therapy is maximized using a combination of diagnostic tools. Respiration. 2016;92(3):150-157.
- Herth FJ, Eberhardt R, Gompelmann D, et al. Radiological and clinical outcomes of using Chartis to plan endobronchial valve treatment. Eur Respir J. 2013;41(2):302-308.
- Criner GJ, Sue R, Wright S, et al. A multicenter randomized controlled trial of Zephyr endobronchial valve treatment in heterogeneous emphysema (LIBERATE). Am J Respir Crit Care Med. 2018;198(9):1151-1164.
- Kemp SV, Slebos DJ, Kirk A, et al. A multicenter randomized controlled trial of Zephyr endobronchial valve treatment in heterogeneous emphysema (TRANSFORM). Am J Respir Crit Care Med. 2017;196(12):1535-1543.
- Valipour A, Slebos DJ, Herth F, et al. Endobronchial valve therapy in patients with homogeneous emphysema. Results from the IMPACT study. Am J Respir Crit Care Med. 2016;194(9):1073-1082.
- Klooster K, ten Hacken NH, Hartman JE, Kerstjens HA, van Rikxoort EM, Slebos DJ. Endobronchial valves for emphysema without interlobar collateral ventilation. N Engl J Med. 2015;373(24):2325-2335.
- Olympus. Spiration Valve System. Available from: Spiration.com. Instructions for use.
- Dutau H, Bourru D, Guinde J, Laroumagne S, Deslée G, Astoul P. Successful late removal of endobronchial coils. Chest. 2016;150(6):e143-e145.
- Slebos DJ, Ten Hacken NH, Hetzel M, Herth FJF, Shah PL. Endobronchial coils for endoscopic lung volume reduction: best practice recommendations from an expert panel. Respiration. 2018;96(1):1-11.
- Klooster K, Ten Hacken NH, Slebos DJ. The lung volume reduction coil for the treatment of emphysema: a new therapy in development. Expert Rev Med Devices. 2014;11(5):481-489.
- Herth FJ, Valipour A, Shah PL, et al. Segmental volume reduction using thermal vapour ablation in patients with severe emphysema: 6-month results of the multicentre, parallel-group, open-label, randomised controlled STEP-UP trial. Lancet Respir Med. 2016;4(3):185-193.
- Snell GI, Hopkins P, Westall G, Holsworth L, Carle A, Williams TJ. A feasibility and safety study of bronchoscopic thermal vapor ablation: a novel emphysema therapy. Ann Thorac Surg. 2009;88(6):1993-1998.
- Herth FJ, Gompelmann D, Stanzel F, et al. Treatment of advanced emphysema with emphysematous lung sealant (AeriSeal). Respiration. 2011;82(1):36-45.
- Valipour A, Slebos DJ, de Oliveira HG, et al. Expert statement: pneumothorax associated with endoscopic valve therapy for emphysema-potential mechanisms, treatment algorithm, and case examples. Respiration. 2014;87(6):513-521.
- Come CE, Kramer MR, Dransfield MT, et al. A randomised trial of lung sealant versus medical therapy for advanced emphysema. Eur Respir J. 2015;46(3):651-662.
- Hopkinson NS, Kemp SV, Toma TP, et al. Atelectasis and survival after bronchoscopic lung volume reduction for COPD. Eur Respir J. 2011;37(6):1346-1351.
- Venuta F, Anile M, Diso D, et al. Long-term follow-up after bronchoscopic lung volume reduction in patients with emphysema. Eur Respir J. 2012;39(5):1084-1089.
- Gompelmann D, Benjamin N, Bischoff E, et al. Survival after endoscopic valve therapy in patients with severe emphysema. Respiration. 2019;97(2):145-152.
- Li S, Wang G, Wang C, et al. The REACH trial: a randomized controlled trial assessing the safety and effectiveness of the Spiration(R) Valve System in the treatment of severe emphysema. Respiration. 2019;97(5):416-427.
- Shah PL, Zoumot Z, Singh S, et al. Endobronchial coils for the treatment of severe emphysema with hyperinflation (RESET): a randomised controlled trial. Lancet Respir Med. 2013;1(3):233-240.
- Deslée G, Mal H, Dutau H, et al. Lung volume reduction coil treatment vs usual care in patients with severe emphysema: the REVOLENS randomized clinical trial. JAMA. 2016;315(2):175-184.
- Zoumot Z, Kemp SV, Singh S, et al. Endobronchial coils for severe emphysema are effective up to 12 months following treatment: medium term and cross-over results from a randomised controlled trial. PLoS One. 2015;10(4):e0122656.
- Sciurba FC, Criner GJ, Strange C, et al. Effect of endobronchial coils vs usual care on exercise tolerance in patients with severe emphysema: the RENEW randomized clinical trial. JAMA. 2016;315(20):2178-2189.
- Shah PL, Gompelmann D, Valipour A, et al. Thermal vapour ablation to reduce segmental volume in patients with severe emphysema: STEP-UP 12 month results. Lancet Respir Med. 2016;4(9):e44-e45.
- Criner GJ, Delage A, Voelker K, et al. Improving lung function in severe heterogenous emphysema with the Spiration Valve System (EMPROVE). A multicenter, open-label randomized controlled clinical trial. Am J Respir Crit Care Med. 2019;200(11):1354-1362.
Bảng chú giải thuật ngữ Y học Anh Việt
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Bronchoscopic Lung Volume Reduction | /ˌbrɒŋkəˈskɒpɪk lʌŋ ˈvɒljuːm rɪˈdʌkʃən/ | Giảm thể tích phổi qua nội soi phế quản |
| 2 | Chronic obstructive pulmonary disease (COPD) | /ˈkrɒnɪk əbˈstrʌktɪv ˈpʌlmənəri dɪˈziːz/ | Bệnh phổi tắc nghẽn mạn tính |
| 3 | Morbidity | /mɔːˈbɪdɪti/ | Tỷ lệ mắc bệnh, gánh nặng bệnh tật |
| 4 | Mortality | /mɔːˈtælɪti/ | Tỷ lệ tử vong |
| 5 | Health care expenditure | /hɛlθ kɛər ɪkˈspɛndɪʧər/ | Chi phí chăm sóc sức khỏe |
| 6 | Medical therapy | /ˈmɛdɪkəl ˈθɛrəpi/ | Điều trị nội khoa |
| 7 | Bronchoscopic interventions | /ˌbrɒŋkəˈskɒpɪk ˌɪntərˈvɛnʃənz/ | Can thiệp qua nội soi phế quản |
| 8 | Therapeutic options | /ˌθɛrəˈpjuːtɪk ˈɒpʃənz/ | Các lựa chọn điều trị |
| 9 | Emphysema | /ˌɛmfɪˈsiːmə/ | Khí phế thũng |
| 10 | Hyperinflation | /ˌhaɪpərɪnˈfleɪʃən/ | Căng phồng phổi quá mức |
| 11 | Global Initiative for Chronic Obstructive Lung Disease (GOLD) | /ˈgləʊbəl ɪˈnɪʃətɪv fɔːr ˈkrɒnɪk əbˈstrʌktɪv lʌŋ dɪˈziːz/ | Sáng kiến Toàn cầu về Bệnh phổi Tắc nghẽn Mạn tính |
| 12 | FDA approval | /ˌɛfdiːˈeɪ əˈpruːvəl/ | Sự chấp thuận của FDA |
| 13 | Procedure-related complications | /prəˈsiːʤər rɪˈleɪtɪd ˌkɒmplɪˈkeɪʃənz/ | Biến chứng liên quan đến thủ thuật |
| 14 | Vulnerable patients | /ˈvʌlnərəbl ˈpeɪʃənts/ | Bệnh nhân dễ bị tổn thương |
| 15 | Bronchoscope | /ˈbrɒŋkəskoʊp/ | Ống nội soi phế quản |
| 16 | Respiratory mechanics | /rɪˈspɪrətəri mɪˈkænɪks/ | Cơ học hô hấp |
| 17 | Physiology | /ˌfɪziˈɒləʤi/ | Sinh lý học |
| 18 | Lung volume reduction surgery (LVRS) | /lʌŋ ˈvɒljuːm rɪˈdʌkʃən ˈsɜːʤəri/ | Phẫu thuật giảm thể tích phổi |
| 19 | One-way valves | /ˈwʌnˈweɪ vælvz/ | Van một chiều |
| 20 | Coils | /kɔɪlz/ | Coil (vòng xoắn) |
| 21 | Thermal vapor ablation | /ˈθɜːməl ˈveɪpər ˌæbˈleɪʃən/ | Cắt đốt bằng hơi nhiệt |
| 22 | Biological lung volume reduction | /ˌbaɪəˈlɒʤɪkəl lʌŋ ˈvɒljuːm rɪˈdʌkʃən/ | Giảm thể tích phổi sinh học |
| 23 | Stents | /stɛnts/ | Stent (giá đỡ) |
| 24 | Airway bypass | /ˈɛərweɪ ˈbaɪpɑːs/ | Đường thở bypass (đường thở bắc cầu) |
| 25 | Clinical trials | /ˈklɪnɪkəl ˈtraɪəlz/ | Thử nghiệm lâm sàng |
| 26 | Investigational | /ɪnˌvɛstɪˈgeɪʃənəl/ | Đang trong giai đoạn nghiên cứu |
| 27 | Preprocedural preparation | /ˌpriːprəˈsiːʤərəl ˌprɛpəˈreɪʃən/ | Chuẩn bị trước thủ thuật |
| 28 | Patient selection | /ˈpeɪʃənt sɪˈlɛkʃən/ | Lựa chọn bệnh nhân |
| 29 | Advanced emphysema | /ədˈvɑːnst ˌɛmfɪˈsiːmə/ | Khí phế thũng tiến triển |
| 30 | Dyspnea | /dɪspˈniːə/ | Khó thở |
| 31 | Noninvasive management | /ˌnɒnɪnˈveɪsɪv ˈmænɪʤmənt/ | Quản lý không xâm lấn |
| 32 | Smoking cessation | /ˈsmoʊkɪŋ sɛˈseɪʃən/ | Cai thuốc lá |
| 33 | Maintenance medications | /ˈmeɪntənəns ˌmɛdɪˈkeɪʃənz/ | Thuốc duy trì |
| 34 | Inhaled bronchodilators | /ɪnˈheɪld ˌbrɒŋkoʊdaɪˈleɪtərz/ | Thuốc giãn phế quản dạng hít |
| 35 | Corticosteroids | /ˌkɔːrtɪkoʊˈstɪərɔɪdz/ | Corticosteroid |
| 36 | Pulmonary rehabilitation | /ˈpʌlmənəri ˌriːəˌbɪlɪˈteɪʃən/ | Phục hồi chức năng hô hấp |
| 37 | Multidisciplinary team | /ˌmʌltiˈdɪsɪplɪnəri tiːm/ | Đội ngũ đa chuyên khoa |
| 38 | Surgical interventions | /ˈsɜːʤɪkəl ˌɪntərˈvɛnʃənz/ | Can thiệp phẫu thuật |
| 39 | Lung transplantation | /lʌŋ ˌtrænspɑːnˈteɪʃən/ | Ghép phổi |
| 40 | Bullectomy | /bʊˈlɛktəmi/ | Cắt bóng khí |
| 41 | Patient profiling | /ˈpeɪʃənt ˈproʊfaɪlɪŋ/ | Định hình hồ sơ bệnh nhân |
| 42 | Laboratory analysis | /ləˈbɒrətəri əˈnælɪsɪs/ | Phân tích xét nghiệm |
| 43 | Blood gas | /blʌd gæs/ | Khí máu |
| 44 | Electrocardiogram (ECG) | /ɪˌlɛktroʊˈkɑːdiəgræm/ | Điện tâm đồ |
| 45 | Echocardiogram | /ˌɛkoʊˈkɑːdiəgræm/ | Siêu âm tim |
| 46 | Pulmonary function tests | /ˈpʌlmənəri ˈfʌŋkʃən tɛsts/ | Xét nghiệm chức năng phổi |
| 47 | Spirometry | /spaɪˈrɒmɪtri/ | Phế dung kế |
| 48 | Lung volumes | /lʌŋ ˈvɒljuːmz/ | Thể tích phổi |
| 49 | Diffusion capacity for carbon monoxide (DLCO) | /dɪˈfjuːʒən kəˈpæsɪti fɔːr ˈkɑːbən məˈnɒksaɪd/ | Khả năng khuếch tán carbon monoxide |
| 50 | 6-min walk test (6MWT) | /sɪks ˈmɪnɪt wɔːk tɛst/ | Nghiệm pháp đi bộ 6 phút |
| 51 | Severe obstruction | /sɪˈvɪər əbˈstrʌkʃən/ | Tắc nghẽn nặng |
| 52 | Forced expiratory volume in 1 s () | /fɔːrst ɪkˈspaɪərətəri ˈvɒljuːm ɪn wʌn ˈsɛkənd/ | Thể tích thở ra gắng sức trong 1 giây |
| 53 | Total lung capacity (TLC) | /ˈtoʊtəl lʌŋ kəˈpæsɪti/ | Dung tích toàn phổi |
| 54 | Air trapping | /ɛər ˈtræpɪŋ/ | Bẫy khí |
| 55 | Residual volume (RV) | /rɪˈzɪʤuəl ˈvɒljuːm/ | Thể tích khí cặn |
| 56 | Exercise capacity | /ˈɛksərsaɪz kəˈpæsɪti/ | Khả năng gắng sức |
| 57 | Comorbidities | /ˌkoʊmɔːrˈbɪdɪtiz/ | Bệnh đi kèm |
| 58 | Performance status | /pərˈfɔːrməns ˈsteɪtəs/ | Thể trạng |
| 59 | Hypercapnia () | /ˌhaɪpərˈkæpniə/ | Tăng CO2 máu |
| 60 | Hypoxia () | /haɪˈpɒksiə/ | Thiếu oxy máu |
| 61 | Pulmonary hypertension | /ˈpʌlmənəri ˌhaɪpərˈtɛnʃən/ | Tăng áp động mạch phổi |
| 62 | Right ventricular systolic pressure (RVSP) | /raɪt vɛnˈtrɪkjʊlər sɪsˈtɒlɪk ˈprɛʃər/ | Áp lực tâm thu thất phải |
| 63 | Right heart catheterization | /raɪt hɑːrt ˌkæθɪtəraɪˈzeɪʃən/ | Thông tim phải |
| 64 | Noncontrast, thin-cut computed tomography (CT) | /ˌnɒnˈkɒntræst θɪn kʌt kəmˈpjuːtəd təˈmɒgrəfi/ | Chụp cắt lớp vi tính không cản quang, lát cắt mỏng |
| 65 | Lobar fissures | /ˈloʊbər ˈfɪʃərz/ | Rãnh liên thùy |
| 66 | Bronchiectasis | /ˌbrɒŋkiˈɛktəsɪs/ | Giãn phế quản |
| 67 | Pulmonary nodules | /ˈpʌlmənəri ˈnɒdjuːlz/ | Nốt phổi |
| 68 | Interstitial lung disease | /ˌɪntərˈstɪʃəl lʌŋ dɪˈziːz/ | Bệnh phổi kẽ |
| 69 | Lung lobes | /lʌŋ loʊbz/ | Thùy phổi |
| 70 | Voxels | /ˈvɒksəlz/ | Voxel (phần tử thể tích) |
| 71 | Attenuation threshold | /əˌtɛnjuˈeɪʃən ˈθrɛʃhoʊld/ | Ngưỡng suy giảm |
| 72 | Heterogeneous | /ˌhɛtərəˈʤiːniəs/ | Không đồng nhất |
| 73 | Homogeneous | /ˌhoʊməˈʤiːniəs/ | Đồng nhất |
| 74 | Perfusion scintigraphy | /pərˈfjuːʒən sɪnˈtɪgrəfi/ | Xạ hình tưới máu |
| 75 | Perfusion/ventilation matching | /pərˈfjuːʒən ˌvɛntɪˈleɪʃən ˈmæʧɪŋ/ | Tương hợp thông khí/tưới máu |
| 76 | Respiratory failure | /rɪˈspɪrətəri ˈfeɪljər/ | Suy hô hấp |
| 77 | Collateral ventilation (CV) | /kəˈlætərəl ˌvɛntɪˈleɪʃən/ | Thông khí bàng hệ |
| 78 | Intact fissures | /ɪnˈtækt ˈfɪʃərz/ | Rãnh liên thùy nguyên vẹn |
| 79 | High-resolution computed tomography (HRCT) | /haɪ ˌrɛzəˈluːʃən kəmˈpjuːtəd təˈmɒgrəfi/ | Chụp cắt lớp vi tính độ phân giải cao |
| 80 | Fissure completeness | /ˈfɪʃər kəmˈpliːtnəs/ | Mức độ hoàn chỉnh của rãnh liên thùy |
| 81 | Endobronchial valve (EBV) | /ˌɛndoʊˈbrɒŋkiəl vælv/ | Van nội phế quản |
| 82 | Balloon occlusion | /bəˈluːn əˈkluːʒən/ | Nong bóng (tắc nghẽn bằng bóng) |
| 83 | Prerequisite | /ˌpriːˈrɛkwɪzɪt/ | Điều kiện tiên quyết |
| 84 | Target lung region | /ˈtɑːrgɪt lʌŋ ˈriːʤən/ | Vùng phổi mục tiêu |
| 85 | Inspiration | /ˌɪnspəˈreɪʃən/ | Hít vào |
| 86 | Exhalation | /ˌɛkshəˈleɪʃən/ | Thở ra |
| 87 | Lobar atelectasis | /ˈloʊbər ˌætɪˈlɛktəsɪs/ | Xẹp thùy phổi |
| 88 | Intrabronchial valve (IBV) | /ˌɪntrəˈbrɒŋkiəl vælv/ | Van trong phế quản |
| 89 | General anesthesia | /ˈʤɛnərəl ˌænɪsˈθiːziə/ | Gây mê toàn thân |
| 90 | Moderate sedation | /ˈmɒdərɪt sɪˈdeɪʃən/ | An thần tỉnh |
| 91 | Landmark trials | /ˈlændmɑːrk ˈtraɪəlz/ | Thử nghiệm mang tính bước ngoặt |
| 92 | Inclusion/exclusion criteria | /ɪnˈkluːʒən ɪkˈskluːʒən kraɪˈtɪəriə/ | Tiêu chí nhận vào/loại trừ |
| 93 | Single-use balloon catheter | /ˈsɪŋgl juːs bəˈluːn ˈkæθɪtər/ | Ống thông bóng sử dụng một lần |
| 94 | Eligibility | /ˌɛlɪʤəˈbɪlɪti/ | Tính đủ điều kiện |
| 95 | Right upper lobe (RUL) | /raɪt ˈʌpər loʊb/ | Thùy trên phải |
| 96 | Right lower lobe (RLL) | /raɪt ˈloʊər loʊb/ | Thùy dưới phải |
| 97 | Right middle lobe (RML) | /raɪt ˈmɪdl loʊb/ | Thùy giữa phải |
| 98 | Silicone | /ˈsɪlɪkoʊn/ | Silicone |
| 99 | Duckbill-shaped | /ˈdʌkbɪl ʃeɪpt/ | Hình mỏ vịt |
| 100 | Self-expanding nitinol | /sɛlf ɪkˈspændɪŋ ˈnaɪtɪnɒl/ | Nitinol tự bung |
| 101 | Retainer structure | /rɪˈteɪnər ˈstrʌkʧər/ | Cấu trúc giữ |
| 102 | Low-profile (LP) | /loʊ ˈproʊfaɪl/ | Cấu hình thấp |
| 103 | Delivery catheters | /dɪˈlɪvəri ˈkæθɪtərz/ | Ống thông đưa van |
| 104 | Segmental airway | /sɛgˈmɛntəl ˈɛərweɪ/ | Đường thở phân thùy |
| 105 | Subsegmental airway | /ˌsʌbsɛgˈmɛntəl ˈɛərweɪ/ | Đường thở hạ phân thùy |
| 106 | Sizing catheters | /ˈsaɪzɪŋ ˈkæθɪtərz/ | Ống thông định cỡ |
| 107 | Endobronchial loader system | /ˌɛndoʊˈbrɒŋkiəl ˈloʊdər ˈsɪstəm/ | Hệ thống nạp nội phế quản |
| 108 | Actuator | /ˈækʧuˌeɪtər/ | Bộ truyền động |
| 109 | Carina | /kəˈraɪnə/ | Cựa khí quản |
| 110 | Malpositioned | /ˌmælpəˈzɪʃənd/ | Đặt sai vị trí |
| 111 | Rat tooth forceps | /ræt tuːθ ˈfɔːrsɛps/ | Kẹp răng chuột |
| 112 | En bloc | /ɒn ˈblɒk/ | Nguyên khối |
| 113 | Polyurethane membrane | /ˌpɒliˈjʊərɪθeɪn ˈmɛmbreɪn/ | Màng polyurethane |
| 114 | Anchors | /ˈæŋkərz/ | Mỏ neo |
| 115 | Superficial airway wall penetration | /ˌsuːpərˈfɪʃəl ˈɛərweɪ wɔːl ˌpɛnɪˈtreɪʃən/ | Xuyên nông vào thành đường thở |
| 116 | Struts | /strʌts/ | Thanh chống |
| 117 | Respiratory cycle | /rɪˈspɪrətəri ˈsaɪkl/ | Chu kỳ hô hấp |
| 118 | Calibrated balloon catheter | /ˈkælɪbreɪtɪd bəˈluːn ˈkæθɪtər/ | Ống thông bóng đã hiệu chuẩn |
| 119 | Working channel | /ˈwɜːrkɪŋ ˈʧænl/ | Kênh làm việc |
| 120 | Saline | /ˈseɪliːn/ | Nước muối sinh lý |
| 121 | Cartridge | /ˈkɑːrtrɪʤ/ | Hộp mực |
| 122 | Deployment catheter | /dɪˈplɔɪmənt ˈkæθɪtər/ | Ống thông triển khai |
| 123 | Loading device | /ˈloʊdɪŋ dɪˈvaɪs/ | Thiết bị nạp |
| 124 | Removal rod | /rɪˈmuːvəl rɒd/ | Que lấy van |
| 125 | Stabilization wire | /ˌsteɪbɪlaɪˈzeɪʃən ˈwaɪər/ | Dây ổn định |
| 126 | Ostium | /ˈɒstiəm/ | Lỗ (phế quản) |
| 127 | Nitinol hub | /ˈnaɪtɪnɒl hʌb/ | Trung tâm nitinol |
| 128 | Contralateral side | /ˌkɒntrəˈlætərəl saɪd/ | Bên đối diện |
| 129 | Shape memory | /ʃeɪp ˈmɛməri/ | Nhớ hình dạng |
| 130 | Straight conformation | /streɪt ˌkɒnfɔːrˈmeɪʃən/ | Dạng thẳng |
| 131 | Traction | /ˈtrækʃən/ | Lực kéo |
| 132 | Compression | /kəmˈprɛʃən/ | Nén ép |
| 133 | Elastic recoil | /ɪˈlæstɪk ˈriːkɔɪl/ | Độ đàn hồi |
| 134 | Permanent implants | /ˈpɜːrmənənt ɪmˈplɑːnts/ | Vật cấy ghép vĩnh viễn |
| 135 | Fluoroscopic guidance | /ˌflʊərəˈskɒpɪk ˈgaɪdəns/ | Hướng dẫn bằng màn huỳnh quang |
| 136 | Guidewire | /ˈgaɪdˌwaɪər/ | Dây dẫn |
| 137 | Pleura | /ˈplʊərə/ | Màng phổi |
| 138 | Algorithm | /ˈælgərɪðəm/ | Thuật toán |
| 139 | Anatomically dispersed placement | /ˌænəˈtɒmɪkəli dɪˈspɜːrst ˈpleɪsmənt/ | Đặt phân tán về mặt giải phẫu |
| 140 | Heated water vapor | /ˈhiːtɪd ˈwɔːtər ˈveɪpər/ | Hơi nước nóng |
| 141 | Scarring | /ˈskɑːrɪŋ/ | Tạo sẹo |
| 142 | Irreversible treatment | /ˌɪrɪˈvɜːrsəbl ˈtriːtmənt/ | Điều trị không hồi phục |
| 143 | Obligatory treatment | /əˈblɪgətəri ˈtriːtmənt/ | Điều trị bắt buộc |
| 144 | Vapor generator | /ˈveɪpər ˈʤɛnəreɪtər/ | Máy tạo hơi nước |
| 145 | Synthetic polymer | /sɪnˈθɛtɪk ˈpɒlɪmər/ | Polymer tổng hợp |
| 146 | Foam sealant | /foʊm ˈsiːlənt/ | Keo bọt |
| 147 | Aqueous polymer solution | /ˈeɪkwiəs ˈpɒlɪmər səˈluːʃən/ | Dung dịch polymer gốc nước |
| 148 | Cross-linker | /ˈkrɒsˈlɪŋkər/ | Chất liên kết chéo |
| 149 | Polymerization | /ˌpɒlɪməraɪˈzeɪʃən/ | Phản ứng polymer hóa |
| 150 | Single-lumen catheter | /ˈsɪŋgl ˈluːmən ˈkæθɪtər/ | Ống thông một nòng |
| 151 | Instillation | /ˌɪnstɪˈleɪʃən/ | Bơm (vào) |
| 152 | Pneumothorax | /ˌnjuːmoʊˈθɔːræks/ | Tràn khí màng phổi |
| 153 | Hemoptysis | /hiːˈmɒptɪsɪs/ | Ho ra máu |
| 154 | Pneumonia | /njuːˈmoʊniə/ | Viêm phổi |
| 155 | Device malposition | /dɪˈvaɪs ˌmælpəˈzɪʃən/ | Thiết bị bị đặt sai vị trí |
| 156 | Migration | /maɪˈgreɪʃən/ | Di chuyển |
| 157 | Mitigation | /ˌmɪtɪˈgeɪʃən/ | Giảm thiểu |
| 158 | Rupture of blebs or bullae | /ˈrʌpʧər ɒv blɛbz ɔːr ˈbʊliː/ | Vỡ các bóng khí hoặc kén khí |
| 159 | Shearing | /ˈʃɪərɪŋ/ | Xé rách |
| 160 | Ipsilateral | /ˌɪpsɪˈlætərəl/ | Cùng bên |
| 161 | Adjacent | /əˈʤeɪsənt/ | Liền kề |
| 162 | Chest x-ray | /ʧɛst ˈɛksreɪ/ | X-quang ngực |
| 163 | Hospitalized | /ˈhɒspɪtəlaɪzd/ | Nhập viện |
| 164 | Chest tube placement | /ʧɛst tjuːb ˈpleɪsmənt/ | Đặt ống dẫn lưu màng phổi |
| 165 | Air leak | /ɛər liːk/ | Rò khí |
| 166 | Prolonged air leak | /prəˈlɒŋd ɛər liːk/ | Rò khí kéo dài |
| 167 | Acute inflammatory response | /əˈkjuːt ɪnˈflæmətəri rɪˈspɒns/ | Phản ứng viêm cấp tính |
| 168 | Fever | /ˈfiːvər/ | Sốt |
| 169 | Cough | /kɒf/ | Ho |
| 170 | Chest pain | /ʧɛst peɪn/ | Đau ngực |
| 171 | Inflammatory markers | /ɪnˈflæmətəri ˈmɑːrkərz/ | Dấu hiệu viêm |
| 172 | Pilot studies | /ˈpaɪlət ˈstʌdiz/ | Nghiên cứu thí điểm |
| 173 | Prophylactic | /ˌproʊfɪˈlæktɪk/ | Dự phòng |
| 174 | Peri-procedure | /ˌpɛri prəˈsiːʤər/ | Quanh thủ thuật |
| 175 | Nonsteroidal antiinflammatory drugs (NSAIDs) | /ˌnɒnstɪˈrɔɪdəl ˌæntiɪnˈflæmətəri drʌgz/ | Thuốc chống viêm không steroid |
| 176 | Antibiotics | /ˌæntibaɪˈɒtɪks/ | Kháng sinh |
| 177 | Respiratory outcomes | /rɪˈspɪrətəri ˈaʊtkʌmz/ | Kết quả hô hấp |
| 178 | Randomized trial | /ˈrændəmaɪzd ˈtraɪəl/ | Thử nghiệm ngẫu nhiên |
| 179 | Valve implantations | /vælv ˌɪmplɑːnˈteɪʃənz/ | Cấy ghép van |
| 180 | Follow-up | /ˈfɒloʊ ʌp/ | Theo dõi |
| 181 | Quality of life | /ˈkwɒlɪti ɒv laɪf/ | Chất lượng cuộc sống |
| 182 | Dyspnea scores | /dɪspˈniːə skɔːrz/ | Điểm số khó thở |
| 183 | Serious adverse event | /ˈsɪəriəs ædˈvɜːrs ɪˈvɛnt/ | Biến cố bất lợi nghiêm trọng |
| 184 | Long-term follow-up | /ˈlɒŋ tɜːrm ˈfɒloʊ ʌp/ | Theo dõi dài hạn |
| 185 | Small cohorts | /smɔːl ˈkoʊhɔːrts/ | Đoàn hệ nhỏ |
| 186 | Survival advantage | /sərˈvaɪvəl ədˈvɑːntɪʤ/ | Lợi thế sống còn |
| 187 | Radiographically | /ˌreɪdioʊˈgræfɪkəli/ | Trên hình ảnh X-quang |
| 188 | Retrospective review | /ˌrɛtrəˈspɛktɪv rɪˈvjuː/ | Đánh giá hồi cứu |
| 189 | Prospective randomized trials | /prəˈspɛktɪv ˈrændəmaɪzd ˈtraɪəlz/ | Thử nghiệm ngẫu nhiên tiền cứu |
| 190 | Standard of care | /ˈstændərd ɒv kɛər/ | Chăm sóc tiêu chuẩn |
| 191 | Statistically significant | /stəˈtɪstɪkəli sɪgˈnɪfɪkənt/ | Có ý nghĩa thống kê |
| 192 | Borderline | /ˈbɔːrdərˌlaɪn/ | Ranh giới, cận biên |
| 193 | Controls | /kənˈtroʊlz/ | Nhóm chứng |
| 194 | Randomized controlled data | /ˈrændəmaɪzd kənˈtroʊld ˈdeɪtə/ | Dữ liệu ngẫu nhiên có đối chứng |
| 195 | Cumulative long-term data | /ˈkjuːmjʊlətɪv ˈlɒŋ tɜːrm ˈdeɪtə/ | Dữ liệu dài hạn tích lũy |
| 196 | Modest clinical benefit | /ˈmɒdɪst ˈklɪnɪkəl ˈbɛnɪfɪt/ | Lợi ích lâm sàng khiêm tốn |
| 197 | Subgroup analysis | /ˈsʌbgruːp əˈnælɪsɪs/ | Phân tích dưới nhóm |
| 198 | Selective sequential treatment | /sɪˈlɛktɪv sɪˈkwɛnʃəl ˈtriːtmənt/ | Điều trị tuần tự có chọn lọc |
| 199 | Irreversible disease process | /ˌɪrɪˈvɜːrsəbl dɪˈziːz ˈproʊsɛs/ | Quá trình bệnh không thể hồi phục |
| 200 | Clinical expertise | /ˈklɪnɪkəl ˌɛkspɜːrˈtiːz/ | Chuyên môn lâm sàng |
