Cẩm nang Hô hấp Can thiệp. Practical Guide to Interventional Pulmonology
Bản quyền (C) 2024 Nhà xuất bản Elsevier.
Ts.Bs. Lê Nhật Huy – Ths.Bs. Lê Đình Sáng (Dịch và chú giải)
CHƯƠNG 18. MỞ KHÍ QUẢN QUA DA
Percutaneous Tracheostomy
Tenzing Phanthok; Crystal Ann Duran; Shaheen Islam
Practical Guide to Interventional Pulmonology, 18, 193-206
MỞ ĐẦU
Thuật ngữ “Tracheostomy” (mở khí quản) có nguồn gốc từ tiếng Latin “trachea arteria” và “ostium”, có nghĩa là “tạo một lỗ mở ở khí quản”. Ghi nhận sớm nhất về mở khí quản là mô tả về việc chữa lành một vết rạch ở cổ trong kinh Rig Veda. Hippocrates đã mô tả việc đặt ống nội khí quản để hỗ trợ thông khí. Mở khí quản để giải quyết tắc nghẽn đường thở trên lần đầu tiên được đề cập trong chữ tượng hình bởi Imhotep. Ca mở khí quản thành công đầu tiên được ghi nhận do Antonio Brassavola thực hiện vào năm 1546 trên một bệnh nhân bị tắc nghẽn do amidan. Năm 1620, Nicolas Habicot đã hồi sức thành công một cậu bé ban đầu được tuyên bố đã chết sau khi bị một vết đâm ở cổ, bằng cách mở khí quản cấp cứu và lấy bỏ cục máu đông trong khí quản. Năm 1833, Trousseau đã cứu sống hơn 200 bệnh nhân bạch hầu bằng cách thực hiện mở khí quản.³
Các kỹ thuật mở khí quản hiện nay bao gồm mở khí quản phẫu thuật (Surgical Tracheostomy – ST) và mở khí quản qua da bằng phương pháp nong (Percutaneous Dilational Tracheostomy – PDT).
ST thường được thực hiện trong phòng mổ dưới gây mê toàn thân và bao gồm việc phẫu tích các mô ở cổ để tạo một lỗ mở (stoma). Ngược lại, trong PDT, một cây kim được đưa vào qua da, sau đó sử dụng kỹ thuật Seldinger cải tiến, một lỗ mở được tạo ra bằng cách nong rộng.
PDT có kích thước vết rạch nhỏ hơn, thời gian thủ thuật ngắn hơn, ít chảy máu sau phẫu thuật hơn và thời gian lành thương nhanh hơn so với ST. Một số phân tích gộp và thử nghiệm lâm sàng ngẫu nhiên có đối chứng (RCT) so sánh ST và PDT cũng đã xác nhận rằng PDT có liên quan đến thời gian phẫu thuật ngắn hơn đáng kể, chi phí thấp hơn, tỷ lệ chảy máu trong và sau mổ thấp hơn, thời gian dùng thuốc an thần ngắn hơn, quá trình lành vết thương nhanh hơn và nguy cơ nhiễm trùng lỗ mở thấp hơn. Tuy nhiên, không có sự khác biệt về tỷ lệ tử vong giữa ST và PDT.⁵⁻⁹
Trong chương này, chúng tôi sẽ chủ yếu tập trung vào PDT trong môi trường đơn vị chăm sóc tích cực (ICU).
KỸ THUẬT MỞ KHÍ QUẢN PHẪU THUẬT
ST lý tưởng nhất được thực hiện trong phòng mổ dưới gây mê toàn thân, mặc dù ST cũng có thể được thực hiện tại giường. Các mốc giải phẫu cần được xác định trước khi mổ, bao gồm sụn giáp, sụn nhẫn và hõm ức. Thuốc tê tại chỗ với 1% lidocaine có epinephrine được tiêm thấm tại vị trí rạch nếu không thực hiện dưới gây mê toàn thân. Một đường rạch da ngang dài 2-3 cm được thực hiện cách sụn nhẫn khoảng một centimet về phía dưới. Xác định đường giữa (midline raphe) và dùng banh phẫu thuật để kéo các cơ dưới móng sang hai bên nhằm bộc lộ khí quản. Ống nội khí quản (Endotracheal Tube – ETT) được rút nhẹ lên để tạo điều kiện cho việc tạo lỗ mở. Một đường rạch được thực hiện ở khoảng gian sụn giữa vòng sụn khí quản thứ nhất và thứ hai và được mở rộng sang hai bên. Các mũi khâu chờ (stay sutures) được đặt xuyên qua da, vòng quanh vòng sụn khí quản, và sau đó quay trở lại qua da.¹⁰ Thường thì một vạt Bjork được tạo ra. Ống mở khí quản (Tracheostomy Tube – TT) sau đó được đặt qua lỗ mở khí quản, bóng chèn (cuff) được bơm căng, và kết nối với hệ thống máy thở. Ống mở khí quản được cố định bằng các mũi khâu vào cổ và việc thông khí sau đó được chuyển từ ống nội khí quản sang ống mở khí quản.
CÁC LOẠI MỞ KHÍ QUẢN QUA DA BẰNG PHƯƠNG PHÁP NONG
Kỹ thuật mở khí quản đầu tiên được mô tả vào năm 1955 yêu cầu một cây kim đặc biệt để đi vào khí quản và bao gồm việc đưa ống mở khí quản vào một thì bằng cách sử dụng một trocar có lưỡi cắt.¹¹
Mở khí quản qua da đã được cải tiến qua nhiều năm. Kỹ thuật Ciaglia, được giới thiệu vào năm 1985, là một trong những kỹ thuật được sử dụng rộng rãi nhất ở Bắc Mỹ.¹², ¹³ Năm 1990, kẹp nong theo dây dẫn (guidewire dilating forceps – GWDF) của Griggs được phát triển, trong đó một chiếc kẹp đặc biệt được luồn qua dây dẫn vào khí quản, và một lỗ mở khí quản được tạo ra bằng cách mở kẹp.¹⁴ Năm 1997, Fantoni và Ripamontis đã mô tả phương pháp qua thanh quản (translaryngeal method), trong đó ống nong và ống mở khí quản được kéo ngược dòng qua lỗ mở. Một kỹ thuật nong đơn khác được gọi là PercuTwist, do Frova và Quintel phát triển vào năm 2002, sử dụng một ống nong duy nhất, được đẩy qua dây dẫn vào mô mềm bằng cách xoay theo chiều kim đồng hồ để tạo lỗ mở.¹⁶
Vì các kỹ thuật sau này không gây áp lực lên thành khí quản trong quá trình nong, chúng được cho là giảm thiểu nguy cơ tổn thương thành sau khí quản.
CHỈ ĐỊNH
Chỉ định của PDT tương tự như ST (Hộp 18.1). ST chủ yếu được thực hiện ở những bệnh nhân bị tắc nghẽn đường thở trên do các khối u ác tính ở thanh quản hoặc cổ hoặc trong các trường hợp cấp cứu. Nó cũng được thực hiện ở những bệnh nhân trải qua phẫu thuật cổ, cắt thanh quản toàn phần, và ở những bệnh nhân có cơ chế nuốt hoặc ho không hiệu quả dẫn đến không thể bảo vệ đường thở của họ.
Trong ICU nội khoa, mở khí quản thường được thực hiện ở những bệnh nhân cần thông khí kéo dài hoặc để bảo vệ đường thở. Chuyển từ đặt nội khí quản qua miệng sang mở khí quản giúp giảm thiểu yêu cầu sử dụng thuốc an thần, giảm tỷ lệ nhiễm trùng phổi, giảm khoảng chết thông khí, cải thiện công hô hấp và hỗ trợ làm sạch khí-phế quản trong khi bảo vệ đường thở.¹⁸
CHỐNG CHỈ ĐỊNH
Mặc dù khi mới được giới thiệu, có những chống chỉ định được đề xuất liên quan đến thể trạng, ngày nay người ta nhận ra rằng PDT là một giải pháp thay thế khả thi cho ST và không có chống chỉ định tuyệt đối nào cho PDT so với ST.
Các chống chỉ định tương đối (Hộp 18.1) đối với PDT bao gồm chấn thương dẫn đến cột sống cổ không ổn định, bệnh lý rối loạn đông máu không kiểm soát được, hoặc phẫu thuật cổ trước đó. Ngoài ra, PDT có thể được thực hiện một cách thận trọng ở những bệnh nhân có giải phẫu khó (tuyến giáp to, khối u ác tính tại chỗ, cổ ngắn, khí quản bị lệch, đã mở khí quản trước đó), hỗ trợ máy thở cao ( hoặc áp lực dương cuối kỳ thở ra [PEEP] > 10 cm ), và xạ trị vùng cổ trong vòng 4 tuần trước đó. Các chống chỉ định khác bao gồm nhiễm trùng tại vị trí đặt ống hoặc các mốc giải phẫu cổ sờ thấy được nhưng không rõ ràng. Dữ liệu gần đây cho thấy PDT phần lớn phụ thuộc vào kinh nghiệm của người thực hiện và có thể được thực hiện an toàn ở những bệnh nhân có chống chỉ định tương đối.
PDT đã được thực hiện ở những bệnh nhân có tỷ lệ trung bình là 130 và PEEP trung bình là 17 cm mà không có sự suy giảm đáng kể nào về độ bão hòa oxy.²¹ PDT cũng đã được thực hiện ở những bệnh nhân bị hội chứng suy hô hấp cấp tính (ARDS) đang thở máy tần số cao dao động (high-frequency oscillatory ventilation) mà không có bất kỳ sự tổn hại đáng kể nào về huyết động hoặc hô hấp.²
ST thường được ưu tiên hơn PDT ở những bệnh nhân có chỉ số khối cơ thể (BMI) > 30 kg/m², chấn thương cổ, và ung thư ác tính vùng đầu và cổ. Tuy nhiên, PDT có thể được thực hiện an toàn ở nhóm bệnh nhân béo phì.²⁴⁻²⁶ Một nghiên cứu hồi cứu không tìm thấy sự khác biệt đáng kể giữa PDT và ST về vị trí đặt sai ống mở khí quản, mất đường thở, hoặc chảy máu ở những bệnh nhân có BMI > 35 kg/m².² Một nghiên cứu tiền cứu khác so sánh PDT ở bệnh nhân ICU có BMI kg/m² so với BMI thấp hơn cho thấy tỷ lệ biến chứng nặng cao hơn đáng kể (12% so với 2%, ) ở bệnh nhân béo phì.²⁷ Việc tạo đường hầm giả do khoảng cách từ da đến khí quản tăng lên là một biến chứng nặng ở bệnh nhân béo phì bệnh lý.²⁸ Nguy cơ biến chứng có thể được giảm thiểu bằng cách đánh giá đúng, lựa chọn bệnh nhân phù hợp, kinh nghiệm của người thực hiện, và theo dõi đồng thời bằng nội soi phế quản để tránh tạo đường hầm giả không được nhận biết.
| Hộp 18.1 Chỉ định và Chống chỉ định
Chỉ định
Chống chỉ định tương đối
|
THỜI ĐIỂM MỞ KHÍ QUẢN
Nhìn chung, sự đồng thuận về thời điểm thích hợp để thực hiện mở khí quản là khoảng 10-20 ngày sau khi đặt nội khí quản. Mở khí quản sớm (trong vòng 7 ngày sau khi đặt nội khí quản) ở những bệnh nhân nặng có liên quan đến việc giảm thời gian cai máy, biến chứng, và tỷ lệ mắc bệnh và tử vong.²⁹⁻³¹
Mở khí quản sớm, được thực hiện trong vòng 4-7 ngày sau khi nhập viện, có liên quan đến sự gia tăng đáng kể số ngày không cần thở máy (Ventilator-Free Days – VFD). Một tổng quan hệ thống các thử nghiệm lâm sàng ngẫu nhiên có đối chứng so sánh kết quả của mở khí quản sớm và muộn đã xác nhận có nhiều VFD hơn, thời gian nằm ICU ngắn hơn, thời gian dùng thuốc an thần ngắn hơn, và giảm tỷ lệ tử vong dài hạn ở những bệnh nhân được mở khí quản sớm.³³ Tuy nhiên, mặc dù mở khí quản sớm làm giảm thời gian nằm viện và chi phí, nó không ảnh hưởng đến tỷ lệ tử vong tại bệnh viện.⁴
ỐNG MỞ KHÍ QUẢN VÀ CÁC LOẠI
Các thành phần chính của ống mở khí quản (TT) là một canuyn ngoài, tấm chặn (flange), và một canuyn trong (Hình 18.1).
Canuyn ngoài cong (Hình 18.1a, b) được gắn vào tấm chặn và có một bóng chèn (cuff) ở đầu xa để tạo một vòng đệm kín trong khí quản cho việc thông khí.
Tấm chặn được gắn vào đầu gần hoặc là một phần của TT, được sử dụng để cố định TT trên cổ bằng dây buộc mở khí quản hoặc chỉ khâu. Tấm chặn thường được dán nhãn với kích thước, loại và chiều dài của ống.
Canuyn trong (Hình 18.1c) vừa khít bên trong canuyn ngoài và thường có một đầu nối 15 mm để kết nối với hệ thống máy thở. Canuyn trong có thể tái sử dụng hoặc dùng một lần. Canuyn trong tái sử dụng cần được làm sạch ít nhất hai lần một ngày. Một số TT không có canuyn trong và mặt trong được phủ một lớp vật liệu chống thấm nước đặc biệt để ngăn ngừa tắc nghẽn do đờm.
Ống thông nòng (obturator) (Hình 18.1d) là một que dẫn cứng với đầu tròn được thiết kế để đặt bên trong canuyn ngoài của TT để dễ dàng đặt qua một lỗ mở đã trưởng thành trong quá trình thay ống mở khí quản.
Bệnh nhân thở máy hoặc những người có nguy cơ hít sặc thường cần một TT có bóng chèn. Bóng chèn được kết nối với một bóng chỉ thị (pilot balloon) (Hình 18.1b) cung cấp thông tin về độ căng của bóng chèn. Khi bệnh nhân được cai máy thở, họ có thể được chuyển sang một TT không có bóng chèn để chuẩn bị cho việc rút ống mở khí quản (decannulation). Áp lực bóng chèn nên được kiểm tra định kỳ để tránh tổn thương thiếu máu cục bộ của niêm mạc khí quản.
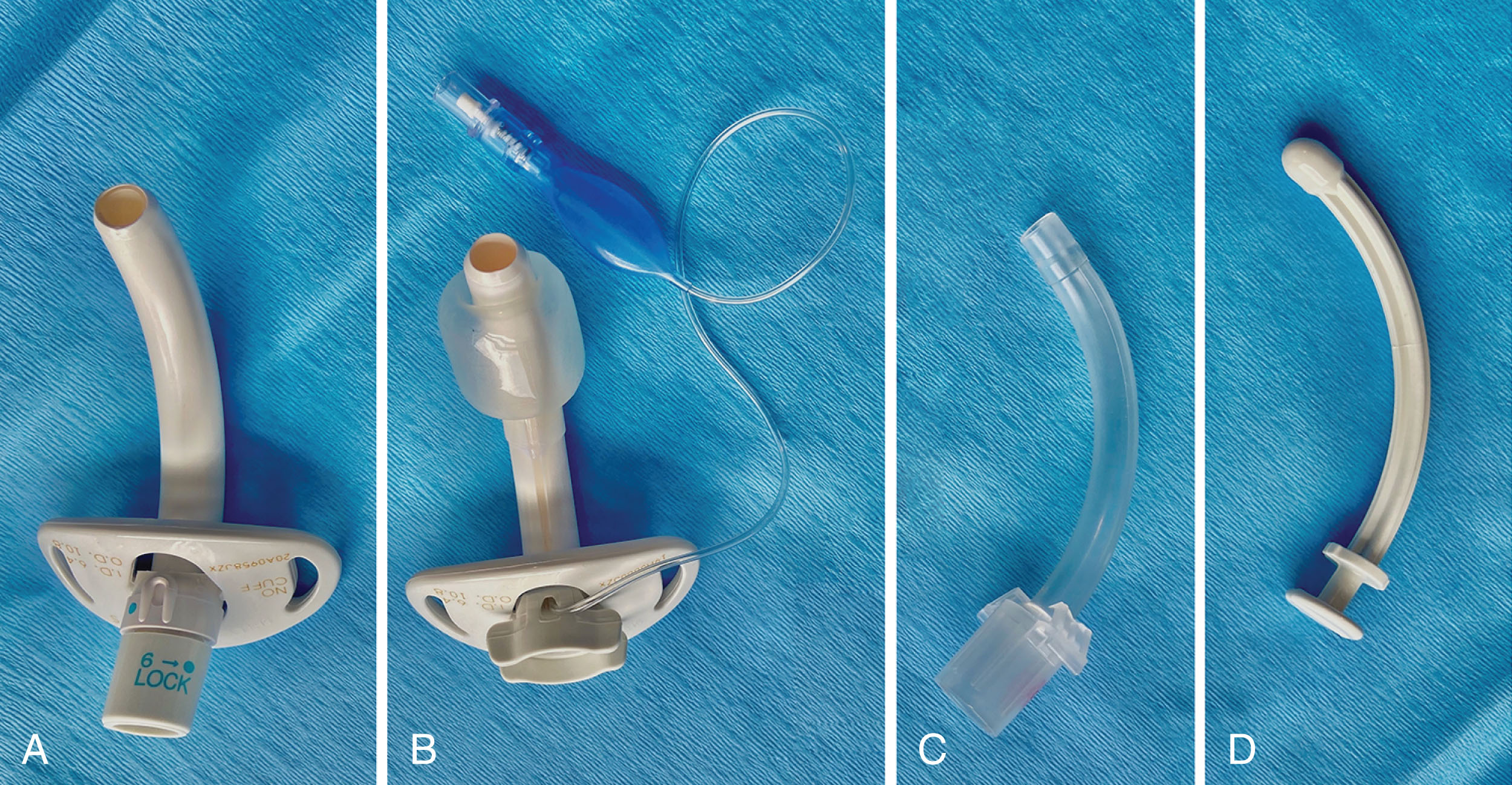
Hình 18.1 Các loại ống mở khí quản thông thường (Shiley tracheostomy, Medtronic, Minneapolis, MN, USA). Từ trái sang phải: a, Ống mở khí quản không bóng chèn với canuyn trong. Canuyn trong có đầu nối 15 mm. b, Ống mở khí quản có bóng chèn. c, Canuyn trong với đầu nối 15 mm. d, Ống thông nòng.
Các TT có nhiều kích cỡ và hình dạng khác nhau tùy thuộc vào chiều dài, độ cong, độ dày, và một cuộc thảo luận chi tiết nằm ngoài phạm vi của chương này.
Một loại TT cải tiến có sẵn để đặt bằng kỹ thuật PDT (Hình 18.2b), có đầu xa thuôn nhọn để dễ dàng đưa qua lỗ mở mới được tạo ra bằng cách nong.
Một TT dài hơn được sử dụng ở những bệnh nhân béo phì để phù hợp với khoảng cách từ da đến khí quản dài hơn sao cho đầu xa của TT (Hình 18.2a) vẫn song song với trục dài của khí quản. Có nhiều loại TT dài hơn có sẵn trên thị trường.

Hình 18.2 a, Ống mở khí quản dài hơn có bóng chèn (Shiley XLT, Medtronic, Minneapolis, MN, USA) được lắp trên một ống nong thẳng. Lưu ý đầu xa của ống nhô cao tạo ra một gờ sắc trên ống nong. b, Ống mở khí quản thông thường với đầu thuôn nhọn để dễ dàng đặt trong quá trình mở khí quản qua da, được lắp trên một ống nong thẳng. Lưu ý đầu xa của ống mở khí quản ngang bằng với ống nong (Shiley PERC, Medtronic, Minneapolis, MN, USA).
BỘ DỤNG CỤ MỞ KHÍ QUẢN QUA DA
Hai bộ dụng cụ thương mại nổi tiếng ở Hoa Kỳ sử dụng ống nong một thì bao gồm Ciaglia Blue Rhino (Cook Medical Inc, Bloomington, IN, USA) và Portex Ultraperc (Smiths Medical, Dublin, OH, USA).
NỘI SOI PHẾ QUẢN
Hướng dẫn bằng nội soi phế quản là một công cụ hỗ trợ quan trọng trong việc đặt TT đúng cách trong quá trình PDT để tránh chấn thương hoặc thủng thành sau, và đặc biệt quan trọng ở những bệnh nhân béo phì, có giải phẫu khó, hoặc những người bị cố định cột sống cổ hoặc cột sống cổ không ổn định. Mô tả chi tiết hơn về thủ thuật được cung cấp sau, bao gồm cách nội soi phế quản có thể được sử dụng để xác nhận vị trí của dây dẫn, và để tránh tạo lòng giả và tổn thương khí quản.
Có những bằng chứng trái ngược nhau, với một số nghiên cứu không chứng minh được lợi ích của việc nội soi phế quản đồng thời, trong khi những nghiên cứu khác đã phát hiện ra rằng theo dõi bằng nội soi phế quản trong quá trình PDT làm giảm các biến chứng. Ví dụ, một phân tích hồi cứu về PDT có và không có nội soi phế quản ở nhóm bệnh nhân chấn thương không cho thấy sự khác biệt đáng kể về độ an toàn và hiệu quả với các thủ thuật viên có kinh nghiệm.³⁵ Tuy nhiên, theo thời gian, các nghiên cứu khác đã cho thấy lợi ích của việc sử dụng nội soi phế quản thường quy khi thực hiện PDT. Ví dụ, một nghiên cứu tiền cứu đã báo cáo tỷ lệ biến chứng nặng thấp hơn đáng kể bao gồm chảy máu, tràn khí dưới da, hoặc tràn khí màng phổi (20% so với 40%); tỷ lệ chọc kim thành công lần đầu cao hơn; và thời gian thủ thuật ngắn hơn đáng kể với hướng dẫn của nội soi phế quản.³⁶ Nhìn chung, do lòng giả và rách khí quản không được nhận biết là những biến chứng nặng đáng kể nhất của PDT, nội soi phế quản đồng thời trong quá trình PDT nên được coi là một yếu tố thiết yếu của PDT về mặt an toàn. Hiện tại, hướng dẫn bằng nội soi phế quản được sử dụng thường quy bởi hầu hết các bác sĩ chuyên khoa phổi can thiệp.
HƯỚNG DẪN BẰNG SIÊU ÂM TRONG KHI MỞ KHÍ QUẢN QUA DA BẰNG PHƯƠNG PHÁP NONG
Hướng dẫn bằng siêu âm trong quá trình PDT có thể hỗ trợ việc xác định các mốc giải phẫu và xác định điểm vào thích hợp bằng cách kiểm tra khu vực trước khí quản để tìm các mạch máu bất thường, các vòng sụn khí quản, khối u ở cổ và tuyến giáp. Siêu âm thời gian thực có thể được sử dụng để theo dõi đường đi của kim trong khi chọc khí quản và để xác định vị trí cuối cùng của TT.³⁷, ³⁸ Tuy nhiên, tổn thương thành sau khí quản không thể được đánh giá bằng siêu âm do không thể quan sát được thành sau.³⁹ Trong thực hành của chúng tôi, chúng tôi không thường xuyên sử dụng hướng dẫn bằng siêu âm.
Một nghiên cứu tiền cứu ngẫu nhiên so sánh hiệu quả, độ an toàn và tỷ lệ biến chứng giữa hướng dẫn bằng nội soi phế quản và hướng dẫn bằng siêu âm không cho thấy sự khác biệt đáng kể giữa hai nhóm về độ khó kỹ thuật của thủ thuật hoặc số lần can thiệp bằng kim. Điều thú vị là nguy cơ xuất huyết cao hơn và thời gian thủ thuật trung bình dài hơn ở nhóm nội soi phế quản.⁴⁰ Một phân tích gộp mạng lưới cho thấy mở khí quản qua da có hướng dẫn bằng nội soi phế quản hoặc siêu âm có tỷ lệ biến chứng liên quan đến thủ thuật tương tự. Hướng dẫn bằng siêu âm có thể không phải là một giải pháp thay thế cho hướng dẫn bằng nội soi phế quản, mà là một công cụ hỗ trợ cho nội soi phế quản để có khả năng cải thiện hồ sơ an toàn trong các trường hợp chọn lọc.
ĐÁNH GIÁ BỆNH NHÂN TRƯỚC KHI MỞ KHÍ QUẢN
Một đánh giá lâm sàng và giải phẫu kỹ lưỡng nên được thực hiện trước khi lên kế hoạch PDT. Việc xem xét tiền sử lâm sàng bao gồm việc sử dụng thuốc, mở khí quản hoặc phẫu thuật cổ trước đó, rối loạn đông máu, đánh giá giải phẫu cổ để sờ thấy sụn nhẫn hoặc các vòng sụn khí quản, eo tuyến giáp sờ thấy được, khoảng cách từ sụn nhẫn đến xương ức, và khả năng ngửa cổ là rất cần thiết.
Bệnh nhân huyết động không ổn định, rối loạn đông máu và béo phì cần được phân tầng nguy cơ cẩn thận để tránh bất kỳ biến chứng nào. Tùy thuộc vào bối cảnh lâm sàng, PDT trên bệnh nhân béo phì có thể được thực hiện an toàn bởi một thủ thuật viên có tay nghề.¹², ⁴¹ Ở một số bệnh nhân chọn lọc có huyết động không ổn định nhẹ, PDT có thể khả thi, tùy thuộc vào các lựa chọn thay thế. Rối loạn đông máu nói chung nên được điều chỉnh trước PDT, nhưng nếu nó ở mức độ nhẹ và không thể điều chỉnh, thì với một thủ thuật viên có tay nghề và sự hỗ trợ phẫu thuật thích hợp, nó có thể được thực hiện nếu không có lựa chọn thay thế nào khác.
Tiền sử dung nạp thuốc an thần rất hữu ích để lên kế hoạch cho việc gây mê trong thủ thuật. Số lượng tiểu cầu và tình trạng đông máu nên được xem xét 24 giờ trước thủ thuật.
Có nguy cơ cao tạo ra khí dung chứa SARS-CoV-2 (severe acute respiratory syndrome coronavirus 2) trong quá trình mở khí quản. Trì hoãn thủ thuật trong 10 ngày hoặc cho đến khi bệnh nhân ổn định và có thể chịu được ngưng thở trong quá trình tạo lỗ mở và đặt TT có thể giảm thiểu nguy cơ tạo khí dung. Chúng tôi thực hiện PDT ở bệnh nhân COVID-19 (Coronavirus disease 2019) trong phòng áp lực âm, mặc đầy đủ trang bị bảo hộ cá nhân với máy lọc không khí có cấp nguồn (PAPR).
Sau khi quyết định mở khí quản được đưa ra, cần có sự đồng ý của bệnh nhân (nếu có thể), người được ủy quyền quyết định y tế (DPOA), hoặc gia đình về việc mở khí quản, nội soi phế quản, và siêu âm (nếu có kế hoạch). Các nguy cơ, lợi ích, biến chứng tiềm ẩn, và các lựa chọn thay thế nên được giải thích rõ ràng cho bệnh nhân hoặc gia đình.
QUẢN LÝ LIỆU PHÁP CHỐNG ĐÔNG HOẶC CHỐNG KẾT TẬP TIỂU CẦU TRONG MỞ KHÍ QUẢN QUA DA BẰNG PHƯƠNG PHÁP NONG
Không có hướng dẫn cụ thể nào về quản lý chống đông và chống kết tập tiểu cầu ở những bệnh nhân trải qua PDT. Tỷ lệ chảy máu nặng cần truyền máu liên quan trực tiếp đến PDT là cực kỳ thấp.¹³ Tuy nhiên, các hướng dẫn chung về quản lý liệu pháp chống huyết khối chu phẫu có thể được áp dụng cho PDT.⁴⁴
Tỷ lệ chảy máu nặng và nhẹ sau PDT, ở những bệnh nhân đang được oxy hóa qua màng ngoài cơ thể (ECMO) nhận heparin hóa toàn thân, lần lượt là 1,7% và 31,4%, với số lượng tiểu cầu trung bình là 126.000/μL và tỷ lệ chuẩn hóa quốc tế (INR) là 1,1, khi truyền heparin được ngưng 1 giờ trước thủ thuật. Ngay cả với các rối loạn đông máu (thời gian thromboplastin một phần hoạt hóa [aPTT] > 50 s, thời gian prothrombin [PT] < 50%, INR > 1,4, hoặc tiểu cầu < 50.000/μL) cũng chỉ có chảy máu nhẹ mà không cần can thiệp phẫu thuật hoặc truyền máu. Do đó, PDT tương đối an toàn ở những bệnh nhân bị rối loạn đông máu và giảm tiểu cầu nặng sau khi đã được điều chỉnh.⁴⁷⁻⁴⁹
Chúng tôi khuyến nghị ngưng truyền heparin ít nhất 3 giờ trước thủ thuật và tiếp tục lại heparin 3 giờ sau thủ thuật. Heparin tiêm dưới da và enoxaparin nên được ngưng ít nhất 12 giờ trước nếu họ đang dùng liều hai lần mỗi ngày (BID). Nếu họ đang dùng liều điều trị enoxaparin một lần mỗi ngày, nó nên được ngưng trong 24 giờ. Liệu pháp chống kết tập tiểu cầu kép tốt nhất nên được ngưng trong 3-5 ngày. Tuy nhiên, trong trường hợp đặt stent tim gần đây, PDT có thể được thực hiện an toàn khi đang dùng clopidogrel với sự đồng ý được thông báo đầy đủ. Các thuốc chống đông đường uống trực tiếp (DOAC) và các thuốc kháng vitamin K (VKA) nên được bắc cầu bằng heparin không phân đoạn nếu có thể. DOAC nên được ngưng trong hai đến ba chu kỳ bán rã của thuốc trong các trường hợp có nguy cơ chảy máu thấp và bốn đến năm chu kỳ bán rã trong các trường hợp có nguy cơ chảy máu cao. Rối loạn chức năng thận cũng là một yếu tố quan trọng và desmopressin (DDAVP) có thể được sử dụng ở những bệnh nhân tăng ure huyết vì tiểu cầu có thể bị rối loạn chức năng. Không có hướng dẫn cụ thể nào về việc sử dụng các tác nhân chống tạo mạch như bevacizumab hoặc các chất ức chế tyrosine kinase (TKI) của yếu tố tăng trưởng nội mô mạch máu (VEGF) đường uống khác như sunitinib hoặc cabozantinib trong quá trình PDT. Một hướng dẫn của Pháp khuyến nghị trì hoãn 2 ngày giữa việc đặt một thiết bị tĩnh mạch và bắt đầu sử dụng bevacizumab, trì hoãn ít nhất 5 tuần giữa liều bevacizumab cuối cùng và phẫu thuật xâm lấn, và trì hoãn 4 tuần giữa phẫu thuật và bắt đầu điều trị bevacizumab.⁵¹
CHUẨN BỊ CHO MỞ KHÍ QUẢN QUA DA BẰNG PHƯƠNG PHÁP NONG
Khi quyết định thực hiện PDT tại giường được đưa ra, kế hoạch nên được thông báo cho đội ngũ chăm sóc chính, nhân viên điều dưỡng tại ICU, và đội ngũ nội soi phế quản. Một bảng kiểm thủ thuật (Hộp 18.2) đảm bảo rằng tất cả các vật tư, thuốc men, và thiết bị cần thiết đều có sẵn tại giường. Việc cho ăn qua ống nên được tạm dừng, hoặc bệnh nhân nên nhịn ăn (NPO) ít nhất 4-6 giờ trước thủ thuật. Thuốc chống đông nên được quản lý như đã mô tả trước đó.
Cần sắp xếp thêm dây nối cho các đường truyền tĩnh mạch để có thể tiếp cận đường truyền trong quá trình thủ thuật để dùng thuốc mà không làm ảnh hưởng đến vùng vô trùng. Kích thước của ống nội khí quản được xác minh để xác định kích thước phù hợp của ống nội soi phế quản sẽ được sử dụng trong quá trình thủ thuật.
| Hộp 18.2 Thiết bị và Vật tư cho Mở khí quản qua da bằng phương pháp nong
Nội soi phế quản
Thuốc
Bộ dụng cụ mở khí quản
Linh tinh
|
BỐ TRÍ VÀ KỸ THUẬT
Nhân sự
Một người thực hiện chính và một người phụ tá thường đứng ở hai bên của bệnh nhân (Hình 18.3). Lý tưởng nhất, người thực hiện mở khí quản (nếu thuận tay phải) đứng ở bên phải của bệnh nhân hoặc ngược lại nếu thuận tay trái, và người phụ tá ở phía đối diện. Người thực hiện nội soi phế quản thường đứng ở đầu giường và kỹ thuật viên hô hấp (RT) quản lý ống nội khí quản đứng cạnh người nội soi, gần máy thở hơn.
Máy thở và tháp nội soi phế quản cần được đặt gần người nội soi để dễ dàng tiếp cận. Tháp nội soi phế quản được đặt gần đầu giường và kỹ thuật viên nội soi phế quản đứng cạnh tháp. Một điều dưỡng vòng ngoài có mặt để theo dõi các dấu hiệu sinh tồn và dùng thuốc. Một điều dưỡng thứ hai có thể có mặt tùy thuộc vào chính sách của cơ sở để ghi chép. Tất cả nhân viên trong phòng nên mặc trang bị bảo hộ cá nhân phù hợp. Người thực hiện mở khí quản và người phụ tá, ngoài ra, nên mặc găng tay và áo choàng vô trùng.
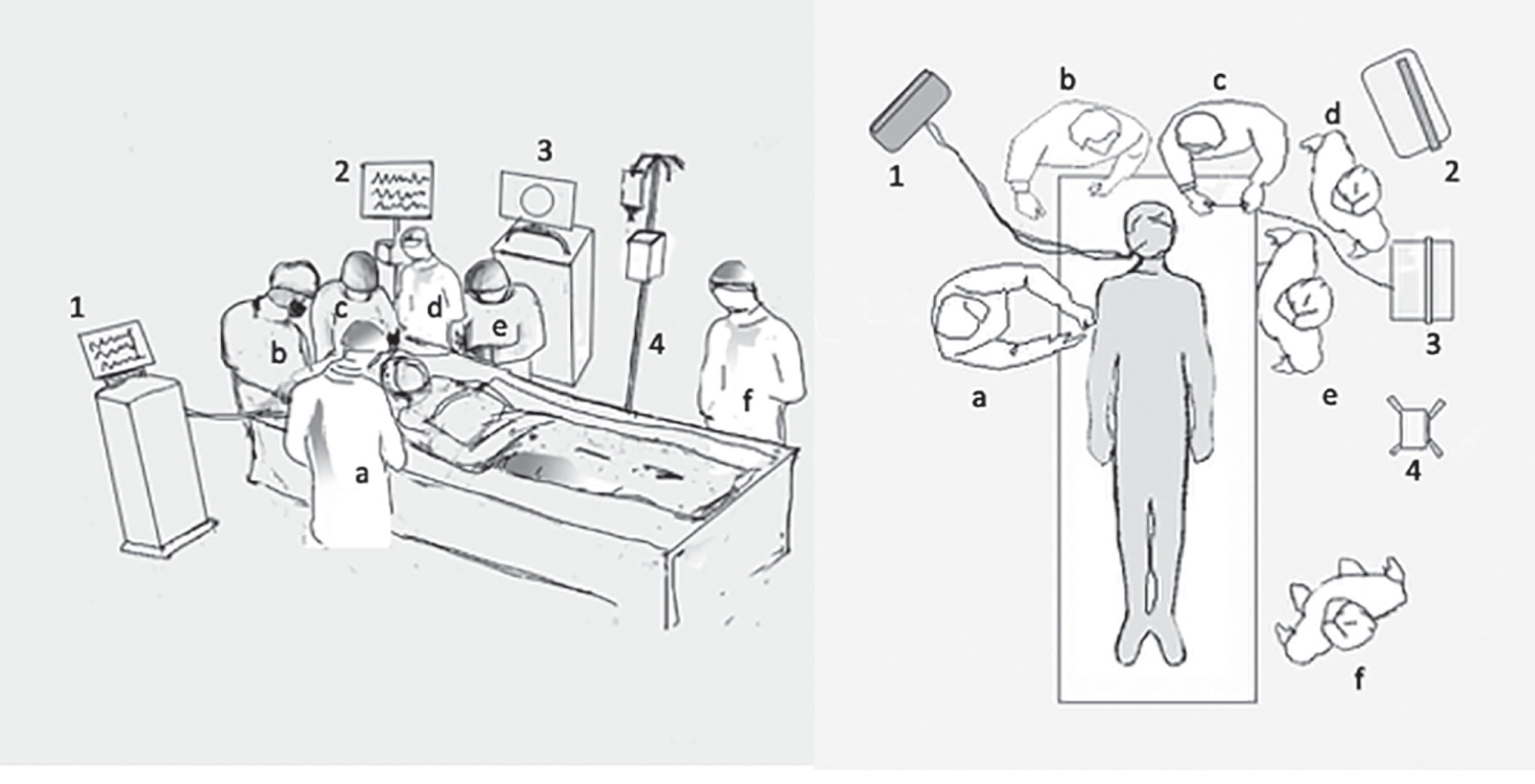
Hình 18.3 Bố trí nhân sự và thiết bị cho mở khí quản qua da tại giường. a, Người thực hiện chính; b, kỹ thuật viên hô hấp quản lý đường thở; c, người thực hiện nội soi phế quản; d, kỹ thuật viên nội soi phế quản; e, phụ tá; f, điều dưỡng vòng ngoài để theo dõi dấu hiệu sinh tồn, dùng thuốc và ghi chép thủ thuật; 1, máy thở; 2, màn hình theo dõi dấu hiệu sinh tồn; 3, tháp nội soi phế quản; 4, cọc truyền IV. PDT, Mở khí quản qua da bằng phương pháp nong.
Theo dõi bệnh nhân, Quản lý đường thở và Máy thở
Trong quá trình PDT, bệnh nhân được gây mê và giãn cơ và được đặt ở chế độ thông khí cơ học có kiểm soát với 100%. Theo dõi liên tục huyết áp (BP), nhịp tim, và độ bão hòa oxy được thực hiện trong suốt thủ thuật. Huyết áp nên được kiểm tra mỗi 2 phút trừ khi có theo dõi huyết áp động mạch liên tục.
Bệnh nhân có thể bị hạ huyết áp sau khi dùng thuốc an thần và giãn cơ thần kinh. Phenylephrine hoặc norepinephrine có thể được sử dụng nếu hạ huyết áp không đáp ứng với bolus dung dịch muối sinh lý.
Sự tham gia của một kỹ thuật viên hô hấp có kinh nghiệm là bắt buộc để tránh mất đường thở, đặc biệt là trong quá trình rút ống nội khí quản và cố định ống nội khí quản khi nó được nhẹ nhàng kẹt vào lỗ thanh môn. Thông khí đầy đủ được xác nhận bằng cách theo dõi thể tích khí lưu thông thở ra và máy đo oxy xung. Một thủ thuật huy động phế nang có thể cần thiết nếu không thể duy trì độ bão hòa oxy đầy đủ trong quá trình PDT ở những bệnh nhân cần PEEP > 12 mmHg hoặc cao.
Kỹ thuật
Sau khi xác nhận đồng ý, thực hiện time-out, và bệnh nhân được đặt nằm ngửa. Giường được bơm căng tối đa. Cổ thường được ngửa tối đa để đưa sụn nhẫn lên cao hơn hõm ức bằng cách đặt một cuộn khăn dưới vai (với điều kiện không có chống chỉ định như viêm khớp dạng thấp hoặc cứng khớp cổ). Râu hoặc tóc ở vùng cổ trước sẽ cần được cạo. được tăng lên 100% trong suốt thời gian thủ thuật. Một bảng kiểm (Hộp 18.2) đảm bảo rằng tất cả các thiết bị và vật tư cần thiết đều có sẵn trước khi thực hiện thủ thuật.
Các mốc giải phẫu như sụn nhẫn, hõm ức, và các vòng sụn khí quản được xác định và đánh dấu. Khoảng cách giữa sụn nhẫn và hõm ức được ước tính. Việc đánh dấu giải phẫu và vị trí rạch trước thủ thuật là hữu ích, đặc biệt nếu có học viên tham gia. Nếu khí quản có thể sờ thấy nhưng sâu, chúng tôi khuyến nghị sử dụng một ống mở khí quản dài hơn.
Vùng cổ trước sau đó được sát trùng bằng gạc chlorhexidine. Một khăn trải vô trùng được đặt trên cổ và phần còn lại của cơ thể.
Sau khi đạt được mức độ an thần đầy đủ, 2% lidocaine được nhỏ qua ống nội khí quản để gây tê thêm đường thở. Một ống nội soi phế quản được đưa qua ống nội khí quản để kiểm tra nhanh đường thở. Đường thở được hút và làm sạch bất kỳ chất nhầy hoặc dịch tiết nào trước PDT để tránh thiếu oxy.
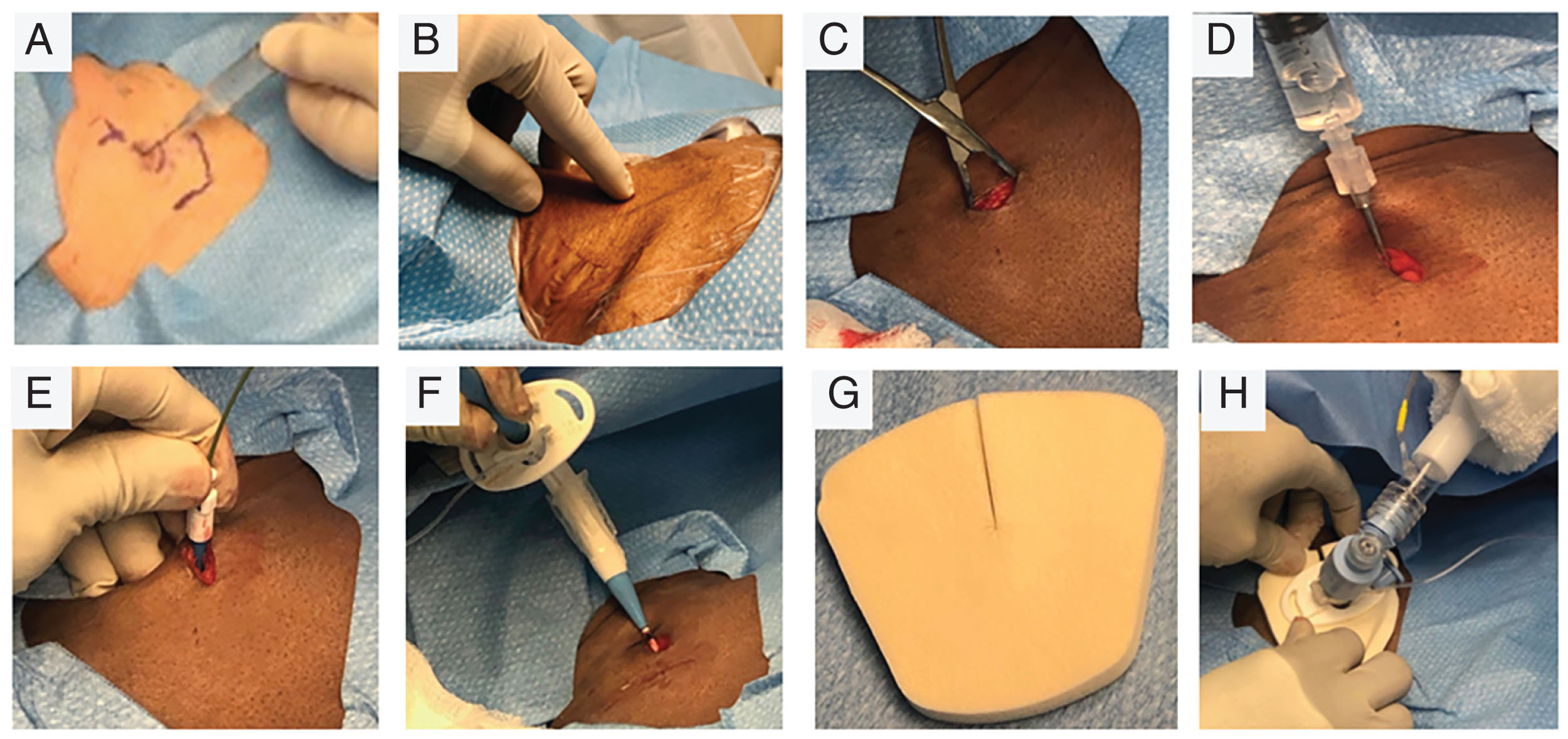
Hình 18.4 Kỹ thuật mở khí quản qua da bằng phương pháp nong. (A) Giải phẫu bề mặt cho thấy sụn thanh quản, sụn nhẫn, và hõm ức được đánh dấu. Tiêm lidocaine với epinephrine. (B) Cố định sụn khí quản bằng tay không thuận, sử dụng ngón cái và ngón thứ ba để giữ sụn thanh quản và ngón thứ hai để xác định các vòng sụn khí quản trước khi đưa kim dẫn đường. (C) Phẫu tích tù mô trước khí quản để bộc lộ các vòng sụn khí quản. (D) Xác minh đầu kim dẫn đường trong khí quản bằng cách quan sát hút được bọt khí bên trong bơm tiêm. (E) Đẩy ống nong đột (punch dilator) qua dây dẫn. (F) Đẩy cụm ống mở khí quản và ống nong qua vỏ dẫn và dây dẫn. (G) Gạc xốp xẻ để bảo vệ da khỏi ma sát với tấm chặn của ống mở khí quản. (H) Kết nối ống mở khí quản với hệ thống máy thở sau khi đặt ống mở khí quản. Đầu nối nội soi phế quản vẫn được kết nối để kiểm tra đường thở bằng nội soi.
Lidocaine (1%) với 1:10.000 epinephrine được tiêm vào da và mô dưới da, lý tưởng nhất là ở vị trí đối diện các vòng sụn khí quản thứ nhất đến thứ ba, giữa sụn nhẫn và hõm ức để gây tê tại chỗ và cầm máu.
Sau khi đạt được mức độ an thần đầy đủ, một loại thuốc giãn cơ tác dụng ngắn được tiêm. Người nội soi sau đó đưa ống nội soi phế quản vào và đặt nó gần đầu xa của ống nội khí quản. Cả ống nội soi phế quản và ống nội khí quản được kỹ thuật viên hô hấp rút ra như một khối thống nhất rất chậm để tránh mất đường thở vô tình. Người nội soi quan sát màn hình nội soi để xác định vị trí của ống nội khí quản.
Khi ống nội khí quản được rút đến ngang mức sụn nhẫn, màng nhẫn giáp được xác định bằng ống nội soi. Điều quan trọng là phải xác định chính xác sụn nhẫn (Hình 18.4A-B) để có thể phân biệt chính xác các vòng sụn khí quản thứ nhất và thứ hai với các khoảng gian sụn còn lại. Bóng chèn sau đó được bơm lại ở ngang mức thanh môn và kỹ thuật viên hô hấp ổn định ống nội khí quản. Kỹ thuật viên hô hấp cần được trấn an rằng có thể có rò rỉ thể tích khí lưu thông tại thời điểm này, vì có thể không đạt được vòng đệm kín hoàn toàn. Thường thì lực kéo về phía đầu được áp dụng lên sụn thanh quản để đưa sụn nhẫn và các vòng sụn khí quản gần lên trên hõm ức, khi sụn nhẫn quá sâu hoặc nếu khoảng cách từ sụn nhẫn đến xương ức nhỏ hơn 1 cm. Ống nội soi cũng có thể được hướng về phía trước tại khoảng gian sụn giữa các vòng sụn và sau đó được sử dụng để chiếu sáng xuyên qua (transilluminate) vị trí vào thích hợp. Điều này có thể giúp người thực hiện mở khí quản xác định và xác minh vị trí chọc kim thích hợp.
Khi vị trí chọc đã được chọn, một đường rạch da dọc dài 1,5 cm được thực hiện dọc theo đường giữa. Rất quan trọng là không rạch sâu ban đầu để tránh làm hỏng các cấu trúc sâu hơn. Mô trước khí quản và mạc sâu sau đó được làm sạch bằng phẫu tích tù sử dụng một kẹp Kelly muỗi nhỏ (Hình 18.4C). Sau khi mạc sâu và mô được làm sạch, các vòng sụn khí quản bao gồm cả sụn nhẫn được xác định bằng cách sờ từ bên ngoài. Sụn nhẫn thường là sụn nổi bật nhất.
Người thực hiện mở khí quản sau đó ổn định sụn khí quản bằng tay không thuận (Hình 18.4B). Đầu của kẹp Kelly đóng có thể được sử dụng để ấn vào thành trước để xác định vị trí chính xác có thể chọc kim, điều này có thể được xác minh bằng cách xem màn hình nội soi trong khi ấn vào khí quản. Khi vị trí lý tưởng được xác định, kim dẫn đường được lắp trên một bơm tiêm với 1 cm³ dung dịch muối sinh lý và được đưa vào giữa các khoảng gian sụn thứ nhất và thứ hai hoặc thứ hai và thứ ba ở đường giữa (Hình 18.4D và 18.5B). Việc đi vào khí quản được quan sát bằng ống nội soi.
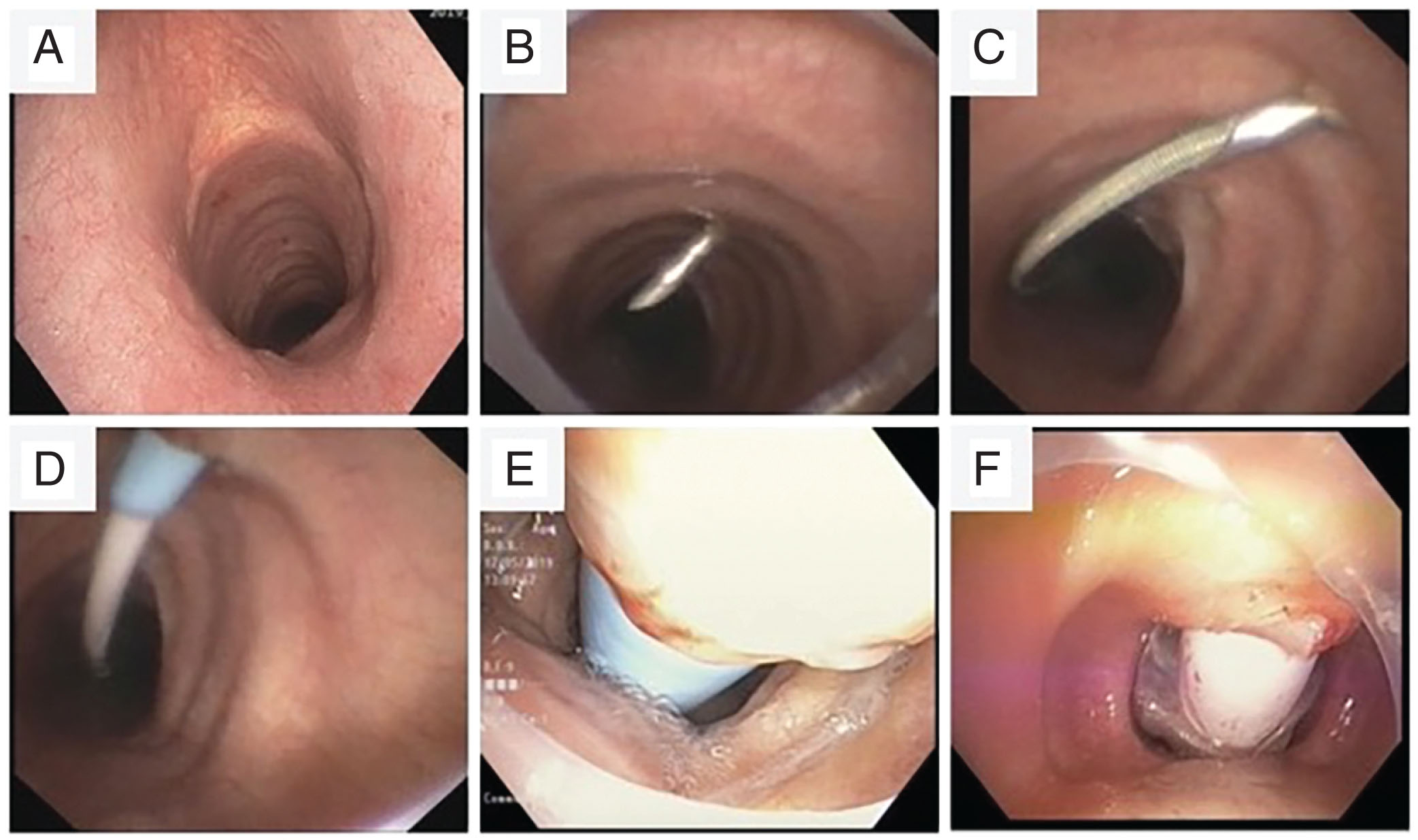
Hình 18.5 Hình ảnh nội soi phế quản trong quá trình mở khí quản qua da bằng phương pháp nong. (A) Hình ảnh nội soi phế quản của khí quản dưới thanh môn cho thấy màng nhẫn giáp, sụn nhẫn (chỗ lồi đầu tiên), và các vòng sụn khí quản. (B) Kim dẫn đường được đặt giữa vòng sụn khí quản thứ nhất và thứ hai. Lưu ý rằng mặc dù hình ảnh nội soi hơi xoay, vị trí chọc kim dường như ở vị trí 11 giờ. Hướng dẫn bằng nội soi phế quản rất có giá trị để tránh chọc kim xuyên qua thành sau khí quản. (C) Dây dẫn được đưa qua kim xác nhận rằng nó đang đi về phía khí quản xa và không được đưa qua thành sau. (D) Đặt ống nong thuôn nhọn qua ống thông dẫn. (E) Lỗ mở khí quản đang được nong rộng bằng ống nong thuôn nhọn. (F) Hình ảnh nội soi xác nhận vị trí đặt tốt của ống mở khí quản với bóng chèn trước khi bơm.
Lý tưởng nhất, kim dẫn đường sẽ đi vào khí quản dọc theo đường giữa ở vị trí 12 giờ hoặc ít nhất là giữa vị trí 11 giờ và 1 giờ (Hình 18.6). Hướng dẫn bằng nội soi phế quản là rất quan trọng để xác nhận rằng đầu kim không đi qua thành sau của khí quản. Việc hút được các bọt khí tự do (Hình 18.4D) xác nhận rằng đầu kim nằm trong đường thở và không nằm trong mô mềm. Nếu việc đi vào khí quản xảy ra ngoài vị trí từ 11 đến 1 giờ, kim nên được rút ra và thử chọc lại, để có một vị trí vào gần đường giữa hơn cho việc mở khí quản. Học viên nên có một số lần thử giới hạn để tránh các biến chứng tiềm ẩn.
Khi vị trí đường giữa tối ưu được xác nhận, kỹ thuật Seldinger được sử dụng. Một dây dẫn đầu J được đưa qua kim dẫn đường và hướng về phía khí quản xa dưới sự quan sát của nội soi phế quản (Hình 18.5C). Kim dẫn đường sau đó được rút ra qua dây dẫn. Một ống nong đột (punch dilator) sau đó được đẩy qua dây dẫn để nong lỗ mở (Hình 18.5D).
Một vỏ dẫn (guidesheath) sau đó được đặt qua dây dẫn và ống nong thuôn nhọn cong (Hình 18.4D và 18.5E) được đưa qua dây dẫn để nong lỗ mở. Ngâm ống nong thuôn nhọn trong dung dịch muối sinh lý sẽ kích hoạt lớp phủ bề mặt ưa nước, làm cho nó trơn và dễ dàng đưa qua lỗ mở hơn. Vỏ dẫn trên dây dẫn giảm thiểu khả năng dây dẫn bị gập vô tình. Ống nong sau đó được rút ra, để lại dây dẫn và vỏ dẫn tại chỗ.
Ống mở khí quản sau đó được lắp trên một ống nong có kích thước phù hợp và được định vị sao cho đầu thuôn nhọn của ống nong ngang bằng với đầu của ống mở khí quản (Hình 18.2b). Cụm ống mở khí quản và ống nong sau đó được đưa qua vỏ dẫn và dây dẫn, và được đẩy vào khí quản, qua lỗ mở mới được tạo ra (Hình 18.4F).
Điều quan trọng là sử dụng một chuyển động cong của cổ tay để đưa ống mở khí quản vào nhằm tránh áp lực trực tiếp lên thành sau khí quản. Cụm ống nong (ống nong, vỏ dẫn, và dây dẫn) sau đó được rút ra, để lại ống mở khí quản trong khí quản (Hình 18.5F).
Ống nội soi phế quản sau đó được rút ra khỏi ống nội khí quản và được đưa qua ống mở khí quản để xác nhận vị trí trong đường thở bằng cách quan sát cựa khí quản (main carina). Đầu xa của ống mở khí quản nên cách cựa khí quản ít nhất 2-4 cm hoặc hơn.
Khi vị trí được xác nhận, ống nội soi phế quản được rút ra, và canuyn trong với đầu nối 15 mm được đặt vào và kết nối với hệ thống máy thở. Bóng chèn của ống mở khí quản được bơm căng, và thể tích khí lưu thông trở về được quan sát trên máy thở và được sử dụng như một xác nhận thứ cấp về vị trí đúng của ống mở khí quản.
Ống mở khí quản sau đó được cố định bằng các mũi khâu hoặc dây buộc cổ mở khí quản bằng Velcro. Chúng tôi khuyến nghị gập đầu khi cố định dây buộc mở khí quản và ưu tiên đặt một miếng gạc xốp xẻ (Hình 18.4G và H). Miếng gạc xốp xẻ không thể được đặt nếu ống mở khí quản được khâu vào cổ.
Trừ khi gặp khó khăn trong quá trình thủ thuật, không cần chụp X-quang ngực sau thủ thuật.⁵²
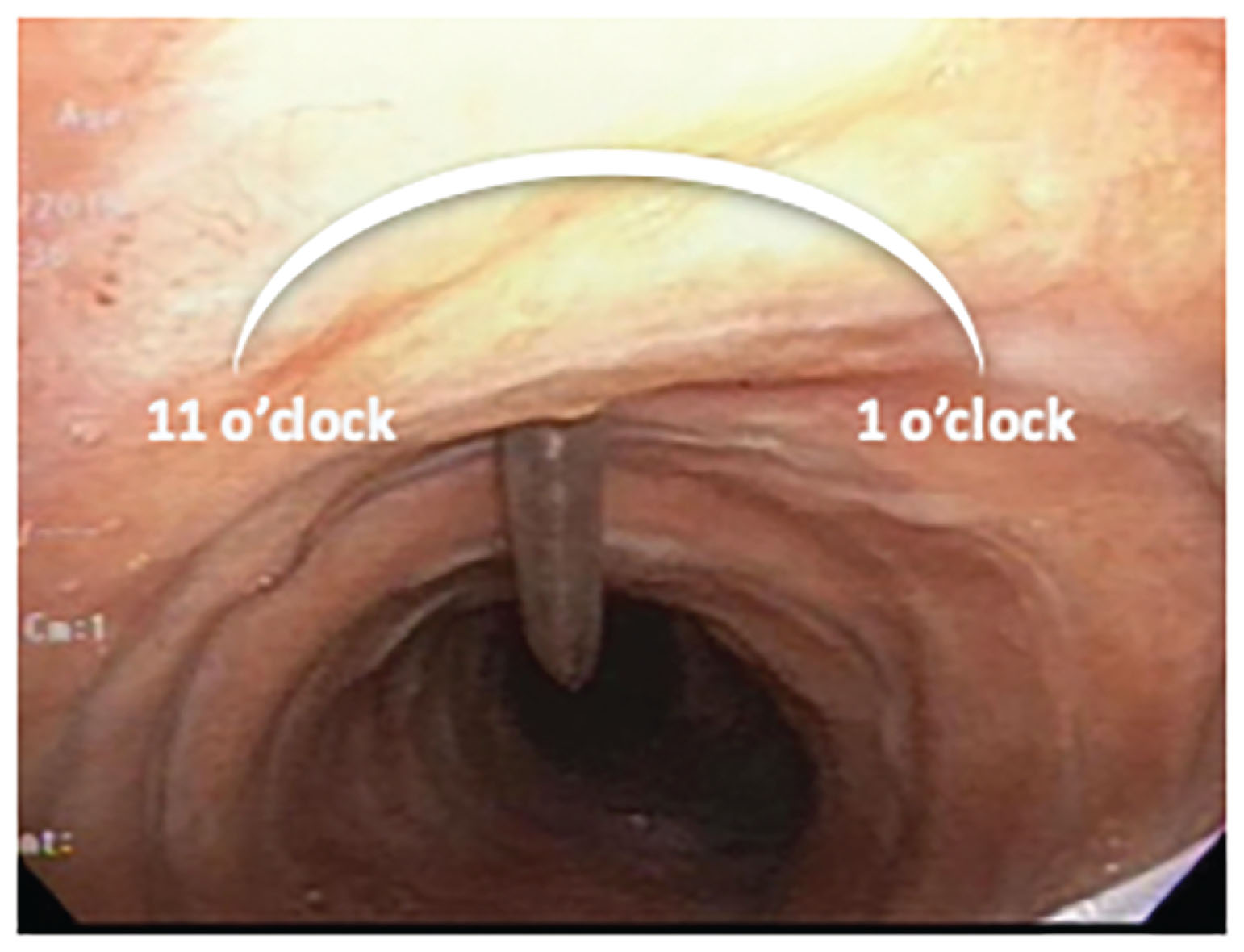
Hình 18.6 Vị trí thích hợp để kim dẫn đường đi vào giữa 11 giờ và 1 giờ.
CHĂM SÓC SAU MỞ KHÍ QUẢN
Các quy trình của cơ sở đảm bảo sự chăm sóc đồng nhất bởi kỹ thuật viên hô hấp, nhân viên điều dưỡng, nhân viên nội trú, và các nhà cung cấp dịch vụ khác. Các biến chứng sau phẫu thuật như rút ống vô tình, chảy máu, giảm bão hòa oxy, và rò rỉ bóng chèn nên được báo cáo ngay lập tức cho dịch vụ thích hợp.
Ngay cả khi ống mở khí quản được cố định bằng các mũi khâu và dây buộc mở khí quản, ống vẫn có thể bị tuột ra. Các dấu hiệu phổ biến nhất của việc tuột ống mở khí quản là thiếu oxy không giải thích được, kỹ thuật viên hô hấp không thể đưa ống hút nội tuyến vào, hoặc mất thể tích khí lưu thông. Việc tuột ống vô tình có thể xảy ra trong quá trình chăm sóc điều dưỡng thông thường như xoay trở, tắm rửa, hoặc khi ống bị bệnh nhân kích động rút ra. Trong thực hành của chúng tôi, chúng tôi thường không khâu ống mở khí quản và sử dụng dây buộc mở khí quản để cố định ống. Gạc xốp xẻ (Hình 18.4G-H) tránh bất kỳ tổn thương da nào từ tấm chặn và nên được giữ sạch và khô để tránh nhiễm trùng.
Trong trường hợp rút ống vô tình trong vòng 7 ngày đầu, khuyến nghị đặt nội khí quản qua miệng trừ khi có một nhà cung cấp dịch vụ có kinh nghiệm trong quản lý mở khí quản có mặt ngay lập tức. Việc cố gắng đặt lại ống mở khí quản qua một lỗ mở trong bối cảnh này có nguy cơ cao đặt cạnh khí quản trong tay người thiếu kinh nghiệm.
Theo dõi thường xuyên áp lực bóng chèn giúp tránh tổn thương niêm mạc khí quản. Dịch tiết có mủ tại vị trí mở khí quản nên được làm sạch hàng ngày bằng dung dịch chăm sóc vết thương sát khuẩn.
Các mũi khâu, nếu được đặt, nên được cắt bỏ sau 5-7 ngày sau thủ thuật, theo quyết định của nhà cung cấp dịch vụ.
QUẢN LÝ LÂU DÀI
Bệnh nhân và người chăm sóc của họ cần được giáo dục về cách làm sạch và chăm sóc ống mở khí quản trước khi xuất viện trừ khi bệnh nhân được chuyển đến một bệnh viện chăm sóc cấp tính dài hạn hoặc một cơ sở cai máy thở.
Một giải pháp thay thế cho việc làm sạch canuyn trong thường xuyên là sử dụng canuyn trong dùng một lần. Dịch tiết đặc, đóng vảy có thể hình thành khi mất khả năng lọc, làm ấm và làm ẩm, gây tắc nghẽn ống mở khí quản. Việc sử dụng các bộ lọc trao đổi nhiệt và ẩm (HME) giúp ngăn ngừa tắc nghẽn do đờm.
Việc bảo trì đúng cách ống mở khí quản đòi hỏi phải theo dõi thường xuyên với bác sĩ, kỹ thuật viên hô hấp hoặc chuyên gia ngôn ngữ trị liệu để đảm bảo chăm sóc mở khí quản tối ưu. Ống mở khí quản có thể được thay mỗi 1-2 tháng (khuyến nghị của nhà sản xuất là thay mỗi 30 ngày), mặc dù không có dữ liệu chắc chắn nào để chứng thực khuyến nghị này.
CÁC BIẾN CHỨNG THƯỜNG GẶP CỦA THỦ THUẬT
PDT là một thủ thuật an toàn, đáng tin cậy với tỷ lệ biến chứng thấp. Mặc dù PDT đang trở thành một thủ thuật thường quy trong môi trường ICU, các biến chứng hiếm gặp nhưng nghiêm trọng vẫn có thể xảy ra. Rất khuyến khích thực hiện PDT vào ban ngày, để chuyên môn phẫu thuật và các nguồn lực khác có sẵn ngay lập tức trong trường hợp khẩn cấp.
Các biến chứng kỹ thuật bao gồm đặt sai kim chọc; gập dây dẫn; đặt ống mở khí quản cạnh khí quản tạo lòng giả; và tổn thương thành sau khí quản liên quan đến trung thất, thực quản và hiếm khi là khoang màng phổi, và vỡ bóng chèn của ống mở khí quản (Hộp 18.3).
Biến chứng phổ biến nhất là chảy máu. Thường là chảy máu tĩnh mạch, hiếm khi là động mạch, và xảy ra trong quá trình phẫu tích cổ. Chảy máu nhẹ được kiểm soát bằng cách đè ép. Trong những trường hợp hiếm hoi, có thể sử dụng dao điện hoặc dao nhiệt. Tuy nhiên, có nguy cơ cháy nổ tăng lên với bất kỳ việc sử dụng dao đốt nào vì bệnh nhân đang thở 100%. Phải thận trọng giảm trước khi sử dụng dao đốt. Nên thông báo cho tất cả các thành viên trong nhóm về nguy cơ cháy nổ và nhắc họ giảm xuống dưới 40% trước khi sử dụng dao đốt, nếu việc sử dụng dao đốt là hoàn toàn cần thiết. Chất cầm máu có thể hấp thụ (Surgicel, Ethicon US, LLC, Cincinnati, OH, USA) có thể được áp dụng tại chỗ để kiểm soát chảy máu. Tuy nhiên, nếu chảy máu nặng không thể kiểm soát được, có thể cần can thiệp phẫu thuật để thăm dò vị trí rạch để xác định mạch máu chảy và thắt lại. Việc dự đoán các biến chứng tiềm ẩn và hiểu rõ giải phẫu và các biến thể của nó là quan trọng để tránh chảy máu từ động mạch cánh tay đầu hoặc động mạch cánh tay đầu lên cao.⁵³,⁵⁴
Khó khăn phổ biến thứ hai gặp phải là việc đặt kim dẫn đường thích hợp. Lý tưởng nhất là nó phải ở đường giữa, giữa vòng sụn khí quản thứ nhất và thứ hai hoặc thứ hai và thứ ba. Việc ổn định khí quản bằng tay không thuận (Hình 18.4B) và xác nhận vị trí của sụn giáp và sụn nhẫn và các vòng sụn khí quản từ bên ngoài bằng cách sờ nắn sẽ tạo điều kiện cho việc đặt kim chính xác. Chiếu sáng xuyên qua bằng nội soi phế quản cũng có thể giúp xác định vị trí thích hợp. Gõ nhẹ vào thành trước bằng kim trước khi chọc sẽ hữu ích để xác nhận vị trí bằng hình ảnh nội soi. Việc xác định khí quản màng và duy trì định hướng (trước-sau) trong quá trình kiểm tra nội soi phế quản đảm bảo đặt kim đúng cách (Hình 18.6). Chọc kim ở đường giữa giúp tránh nguy cơ đặt ống mở khí quản cạnh khí quản trong quá trình đưa vào.
Đặt ống mở khí quản tại hoặc trên sụn nhẫn có thể dẫn đến nguy cơ hẹp dưới thanh môn cao hơn, trong khi đặt dưới vòng sụn khí quản thứ ba làm tăng nguy cơ chảy máu từ thân động mạch cánh tay đầu.
Kỹ năng và kinh nghiệm của người nội soi là rất quan trọng để tránh các biến chứng. Trong quá trình rút ống nội khí quản, đường thở có thể bị mất do vô tình rút ống nội khí quản ra ngoài. Vì ống nội soi đã ở trong ống nội khí quản, cách tốt nhất để khắc phục điều này là chỉ cần đẩy ống nội soi qua dây thanh âm vào khí quản xa và sau đó đặt lại nội khí quản bằng cách đẩy ống nội khí quản qua ống nội soi vào giữa khí quản. Nếu cách này thất bại, có thể sử dụng soi thanh quản trực tiếp để đặt lại nội khí quản nếu không thể thiết lập đường thở ngay lập tức.
Trong quá trình rút ống nội khí quản, việc xác định sụn nhẫn thường có thể khó khăn, vì tất cả các khoảng gian sụn đều có vẻ giống nhau khi kiểm tra nội soi. Sụn nhẫn có thể được xác định bởi hình dạng đặc biệt của nó ngay dưới màng nhẫn giáp (Hình 18.5A). Chúng tôi thường xác định sụn nhẫn và vòng sụn khí quản đầu tiên ngay bên dưới nó bằng hướng dẫn nội soi trước khi chọc kim qua da.
Hướng dẫn bằng nội soi phế quản là tối quan trọng để ngăn ngừa tổn thương thành sau trong quá trình đặt kim hoặc nong. Điều quan trọng là phải duy trì quan sát liên tục đầu kim bằng ống nội soi khi dây dẫn được đưa vào hoặc khi ống nong được đưa vào qua dây dẫn.
Tràn khí dưới da xảy ra khi không khí bóc tách qua khí quản hoặc mặt phẳng mô dưới da vào mạc cổ và trung thất. Có thể cần đặt ống dẫn lưu màng phổi cho tràn khí màng phổi, đặc biệt nếu bệnh nhân đang thở máy. Có thể cần sự hỗ trợ của phẫu thuật lồng ngực trong trường hợp tràn khí trung thất hoặc rò khí quản-thực quản do tổn thương thành sau.
Nếu có bất kỳ khó khăn nào khi đưa ống mở khí quản vào, nó nên được rút ra, và lỗ mở được nong lại. Nếu phát hiện dây dẫn bị gập, cần nhanh chóng thăm dò lại vết thương và kiểm tra đường thở bằng ống nội soi, cả qua ống nội khí quản và qua lỗ mở để loại trừ bất kỳ tổn thương đường thở nào.
Ở bệnh nhân béo phì hoặc những người có cổ sâu nhưng sờ thấy khí quản, một ống mở khí quản thông thường có thể quá ngắn và có thể dẫn đến rò rỉ bóng chèn. Một ống mở khí quản dài hơn (Hình 18.2a) có thể được đặt trong quá trình PDT để tránh rò rỉ thể tích khí lưu thông.
Các biến chứng khác được báo cáo bao gồm gãy vòng sụn khí quản trong quá trình nong lỗ mở. Thường không cần can thiệp đối với gãy sụn khí quản.
Các biến chứng muộn xảy ra sau 24 giờ đầu và bao gồm xuất huyết muộn, nhiễm trùng, loét da, hẹp khí quản, rò động mạch cánh tay đầu-khí quản, hoặc rò khí quản-thực quản.
Xuất huyết muộn có thể xảy ra do sự ăn mòn của thành trước khí quản bởi đầu xa của ống mở khí quản. Bất kỳ chảy máu nào qua ống mở khí quản cần được đánh giá khẩn cấp để loại trừ rò động mạch cánh tay đầu-khí quản cho đến khi được chứng minh ngược lại. Chụp cắt lớp vi tính (CT) mạch máu có thể cần thiết để xác nhận chẩn đoán. Bắt buộc phải có sự hội chẩn của chuyên khoa tai mũi họng và phẫu thuật.
Chảy máu ổn định và chậm có thể được quản lý bằng cách thăm dò lỗ mở và kiểm tra cẩn thận khí quản. Đốt cầm máu tại chỗ kiểm soát được chảy máu nhẹ ở lỗ mở trong hầu hết các trường hợp. Trong những trường hợp khó, bệnh nhân có thể được đặt nội khí quản qua miệng bằng ống nội khí quản, và bóng chèn được bơm căng có thể tạm thời chèn ép mạch máu chảy máu để cho phép bệnh nhân được chuyển đến một môi trường được kiểm soát như phòng mổ hoặc phòng thủ thuật để thăm dò. Các mạch máu chảy ở da được kiểm soát bằng dao đốt hoặc chèn bằng chất cầm máu có thể hấp thụ.
Nhiễm trùng da tại chỗ xung quanh vị trí mở khí quản, nhiễm trùng lỗ mở, hoặc viêm khí quản xảy ra thường xuyên. Nhiễm trùng vết thương lan vào trung thất có thể dẫn đến viêm trung thất. Phòng ngừa viêm khí quản có thể được thực hiện bằng cách rửa và hút ống thường xuyên. Nhìn chung, các biến chứng liên quan đến da hoặc nhiễm trùng xảy ra ít thường xuyên hơn ở PDT so với ST.⁵⁵ Việc quản lý bao gồm vệ sinh lỗ mở bằng chất sát khuẩn, duy trì độ ẩm, tháo và làm sạch canuyn trong hai đến ba lần mỗi ngày, và dùng kháng sinh tại chỗ hoặc toàn thân.
Rò khí quản-thực quản sớm có thể được thấy với tổn thương thành sau trong quá trình thủ thuật và rò khí quản-thực quản muộn có thể xảy ra do ăn mòn từ việc sử dụng kéo dài ống có bóng chèn được bơm căng. Để quản lý ngay lập tức, có thể sử dụng một ống mở khí quản dài hơn đi qua đầu xa của lỗ rò. Tuy nhiên, rò khí quản-thực quản cần phải được sửa chữa bằng phẫu thuật với việc đóng các khuyết tật.
Biểu hiện điển hình của hẹp khí quản bao gồm khó thở khi gắng sức, ho tăng dần, và thở rít nếu lòng khí quản bị hẹp dưới 50%. Tắc nghẽn do mô hạt có thể được quản lý bằng liệu pháp lạnh, laser, hoặc dao đốt. Chuyển sang ống mở khí quản không bóng chèn hoặc xì bóng chèn khi không còn cần máy thở có thể là một lựa chọn thực tế.
| Hộp 18.3 Biến chứng của Mở khí quản qua da bằng phương pháp nong
Biến chứng sớm <24h
Biến chứng muộn >24h
|
ĐÀO TẠO VÀ NĂNG LỰC THỰC HIỆN THỦ THUẬT
Các biến chứng chu phẫu và muộn thấp hơn sau 20 thủ thuật đầu tiên, cho thấy có một đường cong học tập. Mặc dù kỹ thuật có thể được thành thạo sau 5-10 thủ thuật có giám sát, việc thực hiện ít nhất 50 thủ thuật đảm bảo tiếp xúc với các biến chứng hiếm gặp.
TÓM TẮT
PDT là một thủ thuật xâm lấn tối thiểu, hiệu quả về chi phí, thường quy được thực hiện tại giường trên những bệnh nhân nặng. Tỷ lệ biến chứng phụ thuộc vào người thực hiện và ở mức tối thiểu trong tay các chuyên gia. Hướng dẫn bằng nội soi phế quản giảm thiểu nguy cơ thủ thuật.⁵⁶ Lựa chọn bệnh nhân và lập kế hoạch phù hợp là chìa khóa để tránh các biến chứng. Thủ thuật có thể được thực hiện tại giường trong ICU một cách hiệu quả.
LỜI CẢM ƠN
Các tác giả ghi nhận sự đóng góp của Renaissance Islam từ Trường Xây dựng tại Viện Công nghệ Nam Alberta vì sự hỗ trợ về nghệ thuật đồ họa.
TÀI LIỆU THAM KHẢO
- Colice G. Chapter 1. Historical Perspective on the Development of Mechanical Ventilation. In: Tobin MJ, ed. Principles and Practice of Mechanical Ventilation. 3rd ed. New York: McGraw Hill; 2013:1-37.
- Rushman GB, Davies NJH, Atkinson RS. Intubation of the trachea. A Short History of Anaesthesia. Oxford: Butterworth-Heinemann; 1996:92-103.
- Robertshaw F. Low resistance double-lumen endotracheal tubes. Br J Anaesth. 1962;34:576-579.
- Zhao F, Zou Q, He X, Wang H. [The application of a small incision combined with improved percutaneous tracheostomy in difficult tracheostomy]. Zhonghua Wei Zhong Bing Ji Jiu Yi Xue. 2015;27(11):895-898.
- Dulguerov P, Gysin C, Perneger TV, Chevrolet JC. Percutaneous or surgical tracheostomy: a meta-analysis. Crit Care Med. 1999;27:1617-1625.
- Freeman BD, Isabella K, Lin N, Buchman TG. A meta-analysis of prospective trials comparing percutaneous and surgical tracheostomy in critically ill patients. Chest. 2000;118:1412-1418.
- Delaney A, Bagshaw S, Nalos M. Percutaneous dilatational tracheostomy versus surgical tracheostomy in critically ill patients: a systematic review and meta-analysis. Crit Care. 2006;10(2):R55.
- Johnson-Obaseki S, Veljkovic A, Javidnia H. Complication rates of open surgical versus percutaneous tracheostomy in critically ill patients. Laryngoscope. 2016;126:2459-2567.
- Iftikhar IH, Teng S, Schimmel M, et al. A network comparative meta-analysis of percutaneous dilatational tracheostomies using anatomic landmarks, bronchoscopic, and ultrasound guidance versus open surgical tracheostomy. Lung. 2019;197(3):267-275.
- Walts PA, Murthy SC, DeCamp MM. Techniques of surgical tracheostomy. Clin Chest Med. 2003;24(3):413-422.
- Sheldon C, Pudenz R, Tichy F. Percutaneous tracheostomy. JAMA. 1957;165:2068-2070.
- Kost K. Endoscopic percutaneous dilatational tracheotomy: a prospective evaluation of 500 consecutive cases. Laryngoscope. 2005;115:1-30.
- Ciaglia P, Firsching R, Syniec C. Elective percutaneous dilational tracheostomy. Chest. 1985;87:715-719.
- Griggs WM, Worthley L, Gilligan J. A simple percutaneous tracheostomy technique. Surg Gynecol Obstet. 1990;170:543-545.
- Fantoni A, Ripamonti D. A non-derivative, non-surgical tracheostomy: the translaryngeal method. Intensive Care Med. 1997;23:386-392.
- Frova G, Quintel M. A new simple method for percutaneous tracheostomy: controlled rotating dilatation-a preliminary report. Intensive Care Med. 2002;28:299-303.
- Plummer A, Gracey D. Consensus conference on artificial airways in patients receiving mechanical ventilation. Chest. 1989;96:178-180.
- Griffiths J, Barber VS, Morgan L, Young JD. Systematic review and metaanalysis of studies of the timing of the tracheostomy in adult patients undergoing ventilation. BMJ. 2005;330(7502):1243.
- Huang C, Chen PT, Cheng SH, et al. Relative contraindications for percutaneous tracheostomy: from the surgeons’ perspective. Surg Today. 2014;44:107-114.
- Pothmann W, Tonner PH, Schulte am Esch J. Percutaneous dilatational tracheostomy: risks and benefits. Intensive Care Med. 1997;23(6):610-612.
- Beiderlinden M, Groeben H, Peters J. Safety of percutaneous dilational tracheostomy in patients ventilated with high positive end-expiratory pressure (PEEP). Intensive Care Med. 2003;29:944-948.
- Shah S, Morgan P. Percutaneous dilation tracheostomy during high-frequency oscillatory ventilation. Crit Care Med. 2002:30:1762-1764.
- Avalos N, Cataldo R, Contreras L. Unassisted percutaneous tracheostomy: a new flow chart decision making based on simple physical conditions. Am J Otolaryngol. 2019;40(1):57-60.
- Mansharamani N, Koziel H, Garland R. Safety of bedside percutaneous dilatational tracheostomy in obese patients in the ICU Chest. 11720001426-1429.
- Heyrosa M, Melniczek D, Rovito P. Percutaneous tracheostomy: a safe procedure in the morbidly obese. J Am Coll Surg. 2006;202:618-622.
- Chambers D, Cloyes R, Abdulgadir A, Islam S, et al. Percutaneous tracheostomy in severe obesity: experience at a tertiary care center. Chest. 2013;144(66A).
- Aldawood AS, Arabi YM, Haddad S. Safety of percutaneous tracheostomy in obese critically ill patients: a prospective cohort study. Anaesth Intensive Care. 2008;36(1):69-73.
- Ahuja H, Mathai AS, Chander R, et al. Case of difficult tracheostomy tube insertion: a novel yet simple solution to the dilemma. Anesth Essays Res. 2013;7:402-404.
- Bouderka M, Fakhir B, Bouaggad A, et al. Early tracheostomy versus prolonged endotracheal intubation in severe head injury. J Trauma. 2004;57(2):251-254.
- Arabi Y, Haddad S, Shirawi N, Al Shimemeri A, et al. Early tracheostomy in intensive care trauma patients improves resource utilization: a cohort study and literature review. Crit Care. 2004;8(5):R347-R352.
- Rumbak M, Newton M, Truncale T, et al. A prospective randomized study comparing early percutaneous dilatational tracheostomy to prolonged translaryngeal intubation in critically ill medical patients. Crit Care Med. 2004;32:1689-1694.
- Elkbuli A, Narvel RI, Spano P, et al. Early versus late tracheostomy: is there an outcome difference? Am Surg. 2019;85(4):370-375.
- Hosokawa K, Nishimura M, Moritoki E, Vincent JL, et al. Timing of tracheotomy in ICU patients: a systematic review of randomized controlled trials. Crit Care. 2015;19:424.
- Chen W, Liu F, Chen J, Ma L, Li G, You C. Timing and outcomes of tracheostomy in patients with hemorrhagic stroke. World Neurosurg. 2019;131:e606-e613.
- Jackson LS, Davis JW, Kaups KL, et al. Percutaneous tracheostomy: to bronch or not to bronch-that is the question. J Trauma. 2011;71(6):1553-1556.
- Shen G, Hongzen Y, Cao Y, et al. Percutaneous dilatational tracheostomy versus fibre optic bronchoscopy-guided percutaneous dilatational tracheostomy in critically ill patients: a randomised controlled trial. Ir J Med Sci. 2019;188(2):675-681.
- Szeto C, Kost K, Hanley JA, et al. A simple method to predict pretracheal tissue thickness to prevent accidental decannulation in the obese. Otolaryngol Head Neck Surg. 2010;143:223-229.
- Ambesh S. Principles and Practice of Percutaneous Tracheostomy. New Delhi: Jaypee Brothers Medical Publisher; 2010.
- Kundra P, Mishra S, Ramesh A. Ultrasound of the airway. Indian J Anaesth. 2011;55:456-462.
- Sarıtaş A, Kurnaz MM. Comparison of bronchoscopy-guided and real-time ultrasound-guided percutaneous dilatational tracheostomy: safety, complications, and effectiveness in critically ill patients. J Intensive Care Med. 2017 885066617705641.
- El A, Solh A, Jaafar W. Comparative study of the complications of surgical tracheostomy in morbidly obese critically ill patients. Crit Care. 2007;R3:11.
- McGrath BA, Brenner MJ, Warrillow SJ, et al. Tracheostomy in the COVID-19 era: global and multidisciplinary guidance. Lancet. Resp Med. 2020;8(7):717-725.
- Cabrini L, Greco M, Pasin L, et al. Preventing deaths related to percutaneous tracheostomy: safety is never too much! Crit Care. 2014;18(1):406.
- Douketis JD, Spyropoulos A, Spencer F, et al. Perioperative management of antithrombotic therapy: antithrombotic therapy and prevention of thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest. 2012;141(2):e326S-e350S.
- Braune S, Kienast S, Hadem J, et al. Safety of percutaneous dilatational tracheostomy in patients on extracorporeal lung support. Intensive Care Med. 2013;39:1792-1799.
- Deppe A, Kuhn E, Scherner M, et al. Coagulation disorders do not increase the risk for bleeding during percutaneous dilatational tracheotomy. Thorac Cardiovasc Surg. 2013;61:234-239.
- Kluge S, Meyer A, Kühnelt P. Percutaneous tracheostomy is safe in patients with severe thrombocytopenia. Chest. 2004;126:547-551.
- Patel D, Devulapally K, Islam S. Safety of percutaneous tracheostomy in patients with coagulopathy and high ventilatory demand. Chest. 2009;136:50S-f1-50S-f2.
- Dawood AA, Haddad S, Arabi Y, et al. The safety of percutaneous tracheostomy in patients with coagulopathy or thrombocytopenia. Middle East J Anaesthesiol. 2007:19:37-49.
- Abouzgheib W, Meena N, Jagtap P, et al. Percutaneous dilational tracheostomy in patients receiving anti-platelet therapy: is it safe? J Bronchol Interv Pulmonol. 2013;20(4):322-325.
- Gounant V, Milleron B, Assouad J, et al. Bevacizumab and invasive procedures: practical recommendations. Rev Mal Respir. 2009;26(2):221-226.
- Tobler Jr WD, Mella JR, Ng J, Selvam A, Burke PA, Agarwal S. Chest x-ray after tracheostomy is not necessary unless clinically indicated. World J Surg. 2012;36(2):266-269.
- Sharma S, Kumar G, Hill CS, et al. Brachiocephalic artery haemorrhage during percutaneous tracheostomy. Ann R Coll Surg Engl. 2015;97(2):e15-e17.
- Ozlugedik S, Unal A. Surgical importance of highly located innominate artery in neck surgery. Am J Otolaryngol. 2005;26:330-332.
- Brass P, Hellmich M, Ladra A, et al. Percutaneous techniques versus surgical techniques for tracheostomy. Cochrane Database Syst Rev. 2016;7:Cd008045.
- Rashid AO, Islam S. Percutaneous tracheostomy: a comprehensive review. J Thorac Dis. 2017;9(Suppl 10):S1128-S1138.
Bảng chú giải thuật ngữ Y học Anh Việt
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Tracheostomy | /ˌtreɪkiˈɒstəmi/ | Mở khí quản |
| 2 | Percutaneous | /ˌpɜːrkjuˈteɪniəs/ | Qua da |
| 3 | Surgical tracheostomy (ST) | /ˈsɜːrdʒɪkl ˌtreɪkiˈɒstəmi/ | Mở khí quản phẫu thuật |
| 4 | Percutaneous dilational tracheostomy (PDT) | /ˌpɜːrkjuˈteɪniəs daɪˈleɪʃənl ˌtreɪkiˈɒstəmi/ | Mở khí quản qua da bằng phương pháp nong |
| 5 | Stoma | /ˈstoʊmə/ | Lỗ mở (nhân tạo) |
| 6 | Trachea | /ˈtreɪkiə/ | Khí quản |
| 7 | Intubation | /ˌɪntjuˈbeɪʃn/ | Đặt nội khí quản |
| 8 | Ventilation | /ˌvɛntɪˈleɪʃn/ | Thông khí |
| 9 | Upper airway obstruction | /ˈʌpər ˈɛərweɪ əbˈstrʌkʃn/ | Tắc nghẽn đường thở trên |
| 10 | Endotracheal tube (ETT) | /ˌɛndoʊˈtreɪkiəl tjuːb/ | Ống nội khí quản |
| 11 | General anesthesia | /ˈdʒɛnərəl ˌænəsˈθiːʒə/ | Gây mê toàn thân |
| 12 | Thyroid cartilage | /ˈθaɪrɔɪd ˈkɑːrtəlɪdʒ/ | Sụn giáp |
| 13 | Cricoid cartilage | /ˈkraɪkɔɪd ˈkɑːrtəlɪdʒ/ | Sụn nhẫn |
| 14 | Sternal notch | /ˈstɜːrnl nɒtʃ/ | Hõm ức |
| 15 | Lidocaine | /ˈlaɪdəkeɪn/ | Lidocain |
| 16 | Epinephrine | /ˌɛpɪˈnɛfrɪn/ | Epinephrin |
| 17 | Stay sutures | /steɪ ˈsuːtʃərz/ | Mũi khâu chờ |
| 18 | Bjork flap | /bjɔːrk flæp/ | Vạt Bjork |
| 19 | Tracheostomy tube (TT) | /ˌtreɪkiˈɒstəmi tjuːb/ | Ống mở khí quản |
| 20 | Guidewire | /ˈɡaɪdwaɪər/ | Dây dẫn |
| 21 | Dilator | /daɪˈleɪtər/ | Ống nong |
| 22 | Translaryngeal method | /ˌtrænzləˈrɪndʒiəl ˈmɛθəd/ | Phương pháp qua thanh quản |
| 23 | Posterior tracheal wall injury | /pɒˈstɪəriər ˈtreɪkiəl wɔːl ˈɪndʒəri/ | Tổn thương thành sau khí quản |
| 24 | Laryngeal malignancies | /ləˈrɪndʒiəl məˈlɪɡnənsiz/ | U ác tính thanh quản |
| 25 | Cervical malignancies | /ˈsɜːrvɪkl məˈlɪɡnənsiz/ | U ác tính vùng cổ |
| 26 | Total laryngectomy | /ˈtoʊtl ˌlærɪnˈdʒɛktəmi/ | Cắt thanh quản toàn phần |
| 27 | Sedation | /sɪˈdeɪʃn/ | An thần |
| 28 | Dead space ventilation | /dɛd speɪs ˌvɛntɪˈleɪʃn/ | Thông khí khoảng chết |
| 29 | Respiratory work | /rɪˈspɪrətəri wɜːrk/ | Công hô hấp |
| 30 | Tracheobronchial toileting | /ˌtreɪkiəˈbrɒŋkiəl ˈtɔɪlɪtɪŋ/ | Vệ sinh khí-phế quản |
| 31 | Contraindications | /ˌkɒntrəˌɪndɪˈkeɪʃnz/ | Chống chỉ định |
| 32 | Unstable cervical spine | /ʌnˈsteɪbl ˈsɜːrvɪkl spaɪn/ | Cột sống cổ không ổn định |
| 33 | Coagulopathy | /koʊˌæɡjəˈlɒpəθi/ | Bệnh lý rối loạn đông máu |
| 34 | Thyroid gland | /ˈθaɪrɔɪd ɡlænd/ | Tuyến giáp |
| 35 | Tracheal deviation | /ˈtreɪkiəl ˌdiːviˈeɪʃn/ | Lệch khí quản |
| 36 | Positive end-expiratory pressure (PEEP) | /ˈpɒzətɪv ɛnd-ɪkˈspaɪərətəri ˈprɛʃər/ | Áp lực dương cuối kỳ thở ra |
| 37 | Radiation therapy | /ˌreɪdiˈeɪʃn ˈθɛrəpi/ | Xạ trị |
| 38 | PaO2/FIO2 ratio | /piː eɪ oʊ tuː ɛf aɪ oʊ tuː ˈreɪʃioʊ/ | Tỷ lệ PaO2/FIO2 |
| 39 | Acute respiratory distress syndrome (ARDS) | /əˈkjuːt rɪˈspɪrətəri dɪˈstrɛs ˈsɪndroʊm/ | Hội chứng suy hô hấp cấp tính |
| 40 | High-frequency oscillatory ventilation | /haɪ-ˈfriːkwənsi ˌɒsɪˈleɪtəri ˌvɛntɪˈleɪʃn/ | Thông khí dao động tần số cao |
| 41 | Body mass index (BMI) | /ˈbɒdi mæs ˈɪndɛks/ | Chỉ số khối cơ thể |
| 42 | False passage | /fɔːls ˈpæsɪdʒ/ | Đường hầm giả |
| 43 | Weaning time | /ˈwiːnɪŋ taɪm/ | Thời gian cai máy thở |
| 44 | Ventilator-free days (VFD) | /ˈvɛntɪleɪtər-friː deɪz/ | Số ngày không cần thở máy |
| 45 | Outer cannula | /ˈaʊtər ˈkænjələ/ | Canuyn ngoài |
| 46 | Flange | /flændʒ/ | Tấm chặn |
| 47 | Inner cannula | /ˈɪnər ˈkænjələ/ | Canuyn trong |
| 48 | Adapter | /əˈdæptər/ | Đầu nối |
| 49 | Mucus plugging | /ˈmjuːkəs ˈplʌɡɪŋ/ | Tắc nghẽn do đờm |
| 50 | Obturator | /ˈɒbtjəreɪtər/ | Ống thông nòng |
| 51 | Cuffed TT | /kʌft tiː tiː/ | Ống mở khí quản có bóng chèn |
| 52 | Aspiration | /ˌæspəˈreɪʃn/ | Hít sặc |
| 53 | Pilot balloon | /ˈpaɪlət bəˈluːn/ | Bóng chỉ thị |
| 54 | Cuffless TT | /ˈkʌfləs tiː tiː/ | Ống mở khí quản không bóng chèn |
| 55 | Decannulation | /diːˌkænjəˈleɪʃn/ | Rút ống mở khí quản |
| 56 | Ischemic injury | /ɪˈskiːmɪk ˈɪndʒəri/ | Tổn thương thiếu máu cục bộ |
| 57 | Tracheal mucosa | /ˈtreɪkiəl mjuːˈkoʊsə/ | Niêm mạc khí quản |
| 58 | Bronchoscopy | /brɒŋˈkɒskəpi/ | Nội soi phế quản |
| 59 | Posterior wall trauma | /pɒˈstɪəriər wɔːl ˈtrɔːmə/ | Chấn thương thành sau |
| 60 | False lumen | /fɔːls ˈluːmən/ | Lòng giả |
| 61 | Subcutaneous emphysema | /ˌsʌbkjuˈteɪniəs ˌɛmfɪˈsiːmə/ | Tràn khí dưới da |
| 62 | Pneumothorax | /ˌnjuːmoʊˈθɔːræks/ | Tràn khí màng phổi |
| 63 | Ultrasound guidance | /ˈʌltrəsaʊnd ˈɡaɪdəns/ | Hướng dẫn bằng siêu âm |
| 64 | Pretracheal area | /ˌpriːˈtreɪkiəl ˈɛəriə/ | Vùng trước khí quản |
| 65 | Aberrant vasculature | /əˈbɛrənt ˌvæskjəˈleɪtʃər/ | Mạch máu bất thường |
| 66 | Hemorrhage | /ˈhɛmərɪdʒ/ | Xuất huyết, chảy máu |
| 67 | Hemodynamically unstable | /ˌhiːmoʊdaɪˈnæmɪkli ʌnˈsteɪbl/ | Huyết động không ổn định |
| 68 | Aerosolization | /ˌɛərəˌsɒlaɪˈzeɪʃən/ | Tạo khí dung |
| 69 | SARS-CoV-2 | /sɑːrz koʊv tuː/ | SARS-CoV-2 |
| 70 | COVID-19 | /ˈkoʊvɪd naɪnˈtiːn/ | COVID-19 |
| 71 | Negative airflow room | /ˈnɛɡətɪv ˈɛərfloʊ ruːm/ | Phòng áp lực âm |
| 72 | Personal protective equipment (PPE) | /ˈpɜːrsənl prəˈtɛktɪv ɪˈkwɪpmənt/ | Trang bị bảo hộ cá nhân |
| 73 | Powered air-purifying respirator (PAPR) | /ˈpaʊərd ɛər-ˈpjʊərɪfaɪɪŋ ˈrɛspəreɪtər/ | Máy lọc không khí có cấp nguồn |
| 74 | Durable power of attorney (DPOA) | /ˈdjʊərəbl ˈpaʊər əv əˈtɜːrni/ | Giấy ủy quyền quyết định y tế |
| 75 | Anticoagulation | /ˌæntikoʊˌæɡjəˈleɪʃn/ | Chống đông |
| 76 | Antiplatelet therapy | /ˌæntiˈpleɪtlət ˈθɛrəpi/ | Liệu pháp chống kết tập tiểu cầu |
| 77 | Blood transfusions | /blʌd trænsˈfjuːʒənz/ | Truyền máu |
| 78 | Antithrombotic therapy | /ˌæntiθrɒmˈbɒtɪk ˈθɛrəpi/ | Liệu pháp chống huyết khối |
| 79 | Extracorporeal membrane oxygenation (ECMO) | /ˌɛkstrəkɔːrˈpɔːriəl ˈmɛmbreɪn ˌɒksɪdʒəˈneɪʃn/ | Oxy hóa qua màng ngoài cơ thể |
| 80 | Heparinization | /ˌhɛpərɪnaɪˈzeɪʃən/ | Heparin hóa |
| 81 | International normalized ratio (INR) | /ˌɪntərˈnæʃənl ˈnɔːrməlaɪzd ˈreɪʃioʊ/ | Tỷ lệ chuẩn hóa quốc tế |
| 82 | Activated partial thromboplastin time (aPTT) | /ˈæktɪveɪtɪd ˈpɑːrʃəl ˌθrɒmboʊˈplæstɪn taɪm/ | Thời gian thromboplastin một phần hoạt hóa |
| 83 | Prothrombin time (PT) | /proʊˈθrɒmbɪn taɪm/ | Thời gian prothrombin |
| 84 | Thrombocytopenia | /ˌθrɒmboʊˌsaɪtoʊˈpiːniə/ | Giảm tiểu cầu |
| 85 | Subcutaneous heparin | /ˌsʌbkjuˈteɪniəs ˈhɛpərɪn/ | Heparin tiêm dưới da |
| 86 | Enoxaparin | /ɪˌnɒksəˈpærɪn/ | Enoxaparin |
| 87 | Dual antiplatelet therapy | /ˈdjuːəl ˌæntiˈpleɪtlət ˈθɛrəpi/ | Liệu pháp chống kết tập tiểu cầu kép |
| 88 | Cardiac stenting | /ˈkɑːrdiæk ˈstɛntɪŋ/ | Đặt stent tim |
| 89 | Clopidogrel | /kləˈpɪdəɡrɛl/ | Clopidogrel |
| 90 | Direct oral anticoagulation agents (DOAC) | /dɪˈrɛkt ˈɔːrəl ˌæntikoʊˌæɡjəˈleɪʃn ˈeɪdʒənts/ | Thuốc chống đông đường uống trực tiếp |
| 91 | Vitamin K antagonists (VKA) | /ˈvaɪtəmɪn keɪ ænˈtæɡənɪsts/ | Thuốc kháng vitamin K |
| 92 | Unfractionated heparin | /ʌnˈfrækʃəneɪtɪd ˈhɛpərɪn/ | Heparin không phân đoạn |
| 93 | Renal dysfunction | /ˈriːnl dɪsˈfʌŋkʃn/ | Rối loạn chức năng thận |
| 94 | Desmopressin (DDAVP) | /ˌdɛzmoʊˈprɛsɪn/ | Desmopressin |
| 95 | Antiangiogenic agents | /ˌæntiˌændʒioʊˈdʒɛnɪk ˈeɪdʒənts/ | Tác nhân chống tạo mạch |
| 96 | Bevacizumab | /ˌbɛvəˈsɪzəmæb/ | Bevacizumab |
| 97 | VEGF (vascular endothelial growth factor) | /viː iː dʒiː ɛf/ | Yếu tố tăng trưởng nội mô mạch máu |
| 98 | TKI (tyrosine kinase inhibitor) | /tiː keɪ aɪ/ | Chất ức chế tyrosine kinase |
| 99 | Sunitinib | /suːˈnɪtɪnɪb/ | Sunitinib |
| 100 | Cabozantinib | /ˌkæboʊˈzæntɪnɪb/ | Cabozantinib |
| 101 | NPO (nothing by mouth) | /ɛn piː oʊ/ | Nhịn ăn uống |
| 102 | Neuromuscular block | /ˌnjʊəroʊˈmʌskjələr blɒk/ | Phong bế thần kinh-cơ |
| 103 | Rocuronium | /ˌroʊkjəˈroʊniəm/ | Rocuronium |
| 104 | Succinylcholine | /ˌsʌksɪnɪlˈkoʊliːn/ | Succinylcholine |
| 105 | Norepinephrine | /ˌnɔːrˌɛpɪˈnɛfrɪn/ | Norepinephrine |
| 106 | Electrocautery | /ɪˌlɛktroʊˈkɔːtəri/ | Dao điện |
| 107 | Thermocautery | /ˌθɜːrmoʊˈkɔːtəri/ | Dao nhiệt |
| 108 | Respiratory therapist (RT) | /rɪˈspɪrətəri ˈθɛrəpɪst/ | Kỹ thuật viên hô hấp |
| 109 | Bronchoscopist | /brɒŋˈkɒskəpɪst/ | Bác sĩ nội soi phế quản |
| 110 | Circulating nurse | /ˈsɜːrkjəleɪtɪŋ nɜːrs/ | Điều dưỡng vòng ngoài |
| 111 | Controlled mechanical ventilation | /kənˈtroʊld mɪˈkænɪkl ˌvɛntɪˈleɪʃn/ | Thông khí cơ học có kiểm soát |
| 112 | Arterial BP monitoring | /ɑːrˈtɪəriəl biː piː ˈmɒnɪtərɪŋ/ | Theo dõi huyết áp động mạch |
| 113 | Phenylephrine | /ˌfɛnɪlˈɛfrɪn/ | Phenylephrine |
| 114 | Alveolar recruitment maneuver | /ælˈviːələr rɪˈkruːtmənt məˈnuːvər/ | Thủ thuật huy động phế nang |
| 115 | Supine position | /ˈsuːpaɪn pəˈzɪʃn/ | Tư thế nằm ngửa |
| 116 | Hyperextended neck | /ˌhaɪpərɪkˈstɛndɪd nɛk/ | Cổ ngửa tối đa |
| 117 | Cricothyroid membrane | /ˌkraɪkoʊˈθaɪrɔɪd ˈmɛmbreɪn/ | Màng nhẫn giáp |
| 118 | Rostral traction | /ˈrɒstrəl ˈtrækʃn/ | Lực kéo về phía đầu |
| 119 | Transilluminate | /ˌtrænsɪˈluːmɪneɪt/ | Chiếu sáng xuyên qua |
| 120 | Vertical skin incision | /ˈvɜːrtɪkl skɪn ɪnˈsɪʒn/ | Đường rạch da dọc |
| 121 | Pretracheal tissue | /ˌpriːˈtreɪkiəl ˈtɪʃuː/ | Mô trước khí quản |
| 122 | Blunt dissection | /blʌnt daɪˈsɛkʃn/ | Phẫu tích tù |
| 123 | Mosquito Kelly clamp | /məˈskiːtoʊ ˈkɛli klæmp/ | Kẹp Kelly muỗi |
| 124 | Introducer needle | /ˌɪntrəˈdjuːsər ˈniːdl/ | Kim dẫn đường |
| 125 | J-tipped guidewire | /dʒeɪ-tɪpt ˈɡaɪdwaɪər/ | Dây dẫn đầu J |
| 126 | Punch dilator | /pʌntʃ daɪˈleɪtər/ | Ống nong đột |
| 127 | Guidesheath | /ˈɡaɪdʃiːθ/ | Vỏ dẫn |
| 128 | Curved tapered dilator | /kɜːrvd ˈteɪpərd daɪˈleɪtər/ | Ống nong thuôn nhọn cong |
| 129 | Hydrophilic surface coating | /ˌhaɪdroʊˈfɪlɪk ˈsɜːrfɪs ˈkoʊtɪŋ/ | Lớp phủ bề mặt ưa nước |
| 130 | Main carina | /meɪn kəˈraɪnə/ | Cựa khí quản |
| 131 | Velcro tracheostomy neck ties | /ˈvɛlkroʊ ˌtreɪkiˈɒstəmi nɛk taɪz/ | Dây buộc cổ mở khí quản bằng Velcro |
| 132 | Split-foam dressing | /splɪt-foʊm ˈdrɛsɪŋ/ | Gạc xốp xẻ |
| 133 | Chest radiograph | /tʃɛst ˈreɪdiəɡræf/ | X-quang ngực |
| 134 | Accidental decannulation | /ˌæksɪˈdɛntl diːˌkænjəˈleɪʃn/ | Rút ống vô tình |
| 135 | Cuff leak | /kʌf liːk/ | Rò rỉ bóng chèn |
| 136 | Paratracheal placement | /ˌpærəˈtreɪkiəl ˈpleɪsmənt/ | Đặt cạnh khí quản |
| 137 | Purulent secretion | /ˈpjʊərələnt sɪˈkriːʃn/ | Dịch tiết có mủ |
| 138 | Antiseptic wound care | /ˌæntɪˈsɛptɪk wuːnd kɛər/ | Chăm sóc vết thương sát khuẩn |
| 139 | Long-term acute care hospital | /lɔŋ-tɜːrm əˈkjuːt kɛər ˈhɒspɪtl/ | Bệnh viện chăm sóc cấp tính dài hạn |
| 140 | Ventilator weaning facility | /ˈvɛntɪleɪtər ˈwiːnɪŋ fəˈsɪləti/ | Cơ sở cai máy thở |
| 141 | Heat and moisture exchange (HME) filters | /hiːt ænd ˈmɔɪstʃər ɪksˈtʃeɪndʒ ˈfɪltərz/ | Bộ lọc trao đổi nhiệt và ẩm |
| 142 | Misplacement | /ˌmɪsˈpleɪsmənt/ | Đặt sai vị trí |
| 143 | Kinking of the guidewire | /ˈkɪŋkɪŋ əv ðə ˈɡaɪdwaɪər/ | Gập dây dẫn |
| 144 | Mediastinum | /ˌmiːdiəˈstaɪnəm/ | Trung thất |
| 145 | Esophagus | /ɪˈsɒfəɡəs/ | Thực quản |
| 146 | Pleural spaces | /ˈplʊərəl ˈspeɪsɪz/ | Khoang màng phổi |
| 147 | TT cuff rupture | /tiː tiː kʌf ˈrʌptʃər/ | Vỡ bóng chèn ống mở khí quản |
| 148 | Barotrauma | /ˌbæroʊˈtrɔːmə/ | Chấn thương áp lực |
| 149 | Pneumomediastinum | /ˌnjuːmoʊˌmiːdiəˈstaɪnəm/ | Tràn khí trung thất |
| 150 | Thyroid injury | /ˈθaɪrɔɪd ˈɪndʒəri/ | Tổn thương tuyến giáp |
| 151 | Cardiac decompensation | /ˈkɑːrdiæk ˌdiːkɒmpɛnˈseɪʃn/ | Suy tim mất bù |
| 152 | Respiratory decompensation | /rɪˈspɪrətəri ˌdiːkɒmpɛnˈseɪʃn/ | Suy hô hấp mất bù |
| 153 | Delayed hemorrhage | /dɪˈleɪd ˈhɛmərɪdʒ/ | Xuất huyết muộn |
| 154 | Granulation tissue formation | /ˌɡrænjəˈleɪʃn ˈtɪʃuː fɔːrˈmeɪʃn/ | Hình thành mô hạt |
| 155 | Skin breakdown | /skɪn ˈbreɪkdaʊn/ | Loét da |
| 156 | Tracheal stenosis | /ˈtreɪkiəl stɪˈnoʊsɪs/ | Hẹp khí quản |
| 157 | Tracheomalacia | /ˌtreɪkiəməˈleɪʃə/ | Nhuyễn khí quản |
| 158 | Tracheoinnominate artery fistula | /ˌtreɪkioʊɪˈnɒmɪnət ˈɑːrtəri ˈfɪstjələ/ | Rò khí quản-động mạch cánh tay đầu |
| 159 | Tracheoesophageal fistula | /ˌtreɪkioʊɪˌsɒfəˈdʒiːəl ˈfɪstjələ/ | Rò khí quản-thực quản |
| 160 | Venous bleeding | /ˈviːnəs ˈbliːdɪŋ/ | Chảy máu tĩnh mạch |
| 161 | Arterial bleeding | /ɑːrˈtɪəriəl ˈbliːdɪŋ/ | Chảy máu động mạch |
| 162 | Fire hazard | /ˈfaɪər ˈhæzərd/ | Nguy cơ cháy nổ |
| 163 | Absorbable hemostat | /əbˈzɔːrbəbl ˈhiːməstæt/ | Chất cầm máu có thể hấp thụ |
| 164 | Brachiocephalic artery | /ˌbreɪkioʊsəˈfælɪk ˈɑːrtəri/ | Động mạch cánh tay đầu |
| 165 | High-riding innominate artery | /haɪ-ˈraɪdɪŋ ɪˈnɒmɪnət ˈɑːrtəri/ | Động mạch cánh tay đầu lên cao |
| 166 | Subglottic stenosis | /ˌsʌbˈɡlɒtɪk stɪˈnoʊsɪs/ | Hẹp dưới thanh môn |
| 167 | Direct laryngoscopy | /dɪˈrɛkt ˌlærɪŋˈɡɒskəpi/ | Soi thanh quản trực tiếp |
| 168 | Tamponade | /ˌtæmpəˈneɪd/ | Chèn ép (cầm máu) |
| 169 | Stomal bleeding | /ˈstoʊməl ˈbliːdɪŋ/ | Chảy máu lỗ mở |
| 170 | Mediastinitis | /ˌmiːdiəstaɪˈnaɪtɪs/ | Viêm trung thất |
| 171 | Tracheitis | /ˌtreɪkiˈaɪtɪs/ | Viêm khí quản |
| 172 | Dyspnea on exertion | /ˈdɪspniə ɒn ɪɡˈzɜːrʃn/ | Khó thở khi gắng sức |
| 173 | Stridor | /ˈstraɪdər/ | Thở rít |
| 174 | Cryotherapy | /ˌkraɪoʊˈθɛrəpi/ | Liệu pháp lạnh |
| 175 | Laser | /ˈleɪzər/ | Laser |
| 176 | Learning curve | /ˈlɜːrnɪŋ kɜːrv/ | Đường cong học tập |
| 177 | Tonsillar obstruction | /ˈtɒnsɪlər əbˈstrʌkʃn/ | Tắc nghẽn do amidan |
| 178 | Diphtheria | /dɪfˈθɪəriə/ | Bệnh bạch hầu |
| 179 | Randomized controlled trials (RCTs) | /ˈrændəmaɪzd kənˈtroʊld ˈtraɪəlz/ | Thử nghiệm lâm sàng ngẫu nhiên có đối chứng |
| 180 | Perioperative bleeding | /ˌpɛriˈɒpərətɪv ˈbliːdɪŋ/ | Chảy máu chu phẫu |
| 181 | Sedation time | /sɪˈdeɪʃn taɪm/ | Thời gian an thần |
| 182 | Wound healing | /wuːnd ˈhiːlɪŋ/ | Lành vết thương |
| 183 | Guidewire dilating forceps (GWDF) | /ˈɡaɪdwaɪər daɪˈleɪtɪŋ ˈfɔːrsɛps/ | Kẹp nong theo dây dẫn |
| 184 | Soft-tissue infection | /sɒft-ˈtɪʃuː ɪnˈfɛkʃn/ | Nhiễm trùng mô mềm |
| 185 | Anatomic landmarks | /ˌænəˈtɒmɪk ˈlændmɑːrks/ | Mốc giải phẫu |
| 186 | Medically uncorrected bleeding disorders | /ˈmɛdɪkli ˌʌnkəˈrɛktɪd ˈbliːdɪŋ dɪsˈɔːrdərz/ | Rối loạn chảy máu chưa được điều chỉnh y khoa |
| 187 | Emergent airway | /ɪˈmɜːrdʒənt ˈɛərweɪ/ | Đường thở cấp cứu |
| 188 | Major head and neck surgery | /ˈmeɪdʒər hɛd ænd nɛk ˈsɜːrdʒəri/ | Phẫu thuật lớn vùng đầu và cổ |
| 189 | Overwhelming systemic infection | /ˌoʊvərˈwɛlmɪŋ sɪˈstɛmɪk ɪnˈfɛkʃn/ | Nhiễm trùng toàn thân nặng |
| 190 | Morbidly obese | /ˈmɔːrbɪdli oʊˈbiːs/ | Béo phì bệnh lý |
| 191 | Hospital length of stay | /ˈhɒspɪtl lɛŋθ əv steɪ/ | Thời gian nằm viện |
| 192 | In-hospital mortality | /ɪn-ˈhɒspɪtl mɔːrˈtæləti/ | Tỷ lệ tử vong tại bệnh viện |
| 193 | Disposable inner cannulas | /dɪˈspoʊzəbl ˈɪnər ˈkænjələz/ | Canuyn trong dùng một lần |
| 194 | Reusable inner cannulas | /riːˈjuːzəbl ˈɪnər ˈkænjələz/ | Canuyn trong tái sử dụng |
| 195 | Network meta-analysis | /ˈnɛtwɜːrk ˈmɛtə-əˈnæləsɪs/ | Phân tích gộp mạng lưới |
| 196 | Mild hemodynamic instability | /maɪld ˌhiːmoʊdaɪˈnæmɪk ˌɪnstəˈbɪləti/ | Huyết động không ổn định nhẹ |
| 197 | Platelet count | /ˈpleɪtlət kaʊnt/ | Số lượng tiểu cầu |
| 198 | Uremic patients | /jʊəˈriːmɪk ˈpeɪʃənts/ | Bệnh nhân tăng ure huyết |
| 199 | Intravenous device | /ˌɪntrəˈviːnəs dɪˈvaɪs/ | Thiết bị tĩnh mạch |
| 200 | Invasive surgery | /ɪnˈveɪsɪv ˈsɜːrdʒəri/ | Phẫu thuật xâm lấn |
