Cẩm nang Hô hấp Can thiệp. Practical Guide to Interventional Pulmonology
Bản quyền (C) 2024 Nhà xuất bản Elsevier.
Ts.Bs. Lê Nhật Huy – Ths.Bs. Lê Đình Sáng (Dịch và chú giải)
CHƯƠNG 3: Siêu âm Nội soi Phế quản Đầu dò Radial
Radial Endobronchial Ultrasound
Alexander Chen; Kevin Haas
Practical Guide to Interventional Pulmonology, 3, 17-21
MỤC LỤC CHƯƠNG
| GIỚI THIỆU
CHUẨN BỊ TRƯỚC THỦ THUẬT Lựa chọn bệnh nhân Trang thiết bị Nhân sự Bối cảnh thực hiện KỸ THUẬT THỦ THUẬT rEBUS không có Ống dẫn đường rEBUS kết hợp Ống dẫn đường rEBUS kết hợp Ống dẫn đường và Nạo dẫn đường BIẾN CHỨNG BẰNG CHỨNG TÓM TẮT |
GIỚI THIỆU
Siêu âm nội phế quản đầu dò radial (rEBUS) là một đầu dò siêu âm nhỏ được đưa qua kênh thủ thuật của ống nội soi phế quản, dùng để xác định vị trí các bất thường ở ngoại vi phổi, chẳng hạn như các nốt phổi. Đầu dò cung cấp hình ảnh 360 độ theo chu vi của các cấu trúc xung quanh nó (Hình 3.1).
Phổi bình thường chứa đầy không khí, có khả năng phản xạ sóng siêu âm rất mạnh (Hình 3.2). Khi đầu dò radial được đặt bên trong hoặc liền kề một tổn thương đặc ở ngoại vi phổi, một hình ảnh tăng âm với bờ rõ sẽ được nhìn thấy. Nếu đầu dò radial được đặt bên trong tổn thương, sẽ thu được hình ảnh siêu âm đồng tâm (Hình 3.3). Nếu đầu dò radial được đặt liền kề tổn thương, sẽ thu được hình ảnh siêu âm lệch tâm (Hình 3.4). Siêu âm nội phế quản đầu dò radial cho phép định vị tổn thương đích theo thời gian thực. Đầu dò rEBUS phải được rút ra khỏi kênh thủ thuật trước khi lấy bệnh phẩm. Điều quan trọng cần nhận biết là rEBUS không cung cấp cho bác sĩ nội soi một bản đồ đường đi đến nốt tổn thương; thay vào đó, bác sĩ nội soi sẽ phải tự vạch ra một con đường dựa trên việc xem xét phim chụp cắt lớp vi tính (CLVT) lồng ngực của chính họ hoặc sử dụng một hệ thống dẫn đường như nội soi phế quản định vị. rEBUS được sử dụng khi bác sĩ nội soi cảm thấy rằng đầu ống soi hoặc ống dẫn đường đã ở gần tổn thương và có thể xác nhận theo thời gian thực liệu đã đến được nốt tổn thương hay chưa dựa trên hình ảnh siêu âm.
Hướng dẫn về Ung thư Phổi của Hiệp hội các Bác sĩ Lồng ngực Hoa Kỳ khuyến nghị rEBUS là một phương thức hình ảnh học hỗ trợ cho những bệnh nhân nghi ngờ bị ung thư phổi, có nốt phổi ngoại vi, và cần chẩn đoán mô học do chẩn đoán không chắc chắn hoặc không phải là ứng cử viên phẫu thuật tốt.¹
CHUẨN BỊ TRƯỚC THỦ THUẬT
Lựa chọn bệnh nhân
Việc lựa chọn bệnh nhân phụ thuộc vào vị trí và kích thước của tổn thương, kinh nghiệm của bác sĩ nội soi, và việc cân nhắc giữa nguy cơ biến chứng so với khả năng chẩn đoán. Sự hiện diện của dấu hiệu phế quản, một đường dẫn khí có thể nhìn thấy trên phim CLVT dẫn đến tổn thương ngoại vi, nên ưu tiên sử dụng rEBUS vì khả năng tìm thấy và chẩn đoán tổn thương cao hơn (Hình 3.5). Các tổn thương nằm liền kề thành ngực nên được xem xét cho phương pháp chọc hút bằng kim nhỏ xuyên thành ngực dưới hướng dẫn của CLVT, mặc dù quyết định tiến hành rEBUS phụ thuộc vào mức độ thành thạo của bác sĩ nội soi. Thiếu kinh nghiệm của người thực hiện và bệnh nhân không thể dung nạp an thần trong thủ thuật là những chống chỉ định đối với rEBUS.
Trang thiết bị
- Đầu dò siêu âm nội phế quản radial
- Bộ phận điều khiển đầu dò
- Bộ xử lý siêu âm đa năng
- Ống nội soi phế quản
- Máy chiếu X-quang (màn hình tăng sáng)
- Dụng cụ lấy bệnh phẩm (kìm sinh thiết, chổi, kim)
- Bộ ống dẫn đường (tùy chọn)
- Nạo hai khớp có dẫn đường (tùy chọn).
Nhân sự
- Bác sĩ nội soi phế quản
- Kỹ thuật viên nội soi/hô hấp
- Điều dưỡng phụ trách an thần hoặc đội ngũ gây mê.
Bối cảnh thực hiện
Thủ thuật có thể được thực hiện trong phòng nội soi hoặc phòng mổ. Gây mê có thể là an thần mức độ vừa/an thần tỉnh, chăm sóc gây mê theo dõi, hoặc gây mê toàn thân. Ống nội soi phế quản có thể được đưa vào đường thở qua đường mũi hoặc miệng. Việc sử dụng ống nội khí quản hoặc mặt nạ thanh quản là tùy chọn. Các phương pháp này có thể khác nhau giữa các cơ sở y tế.

Hình 3.1 Siêu âm nội phế quản đầu dò radial qua kênh thủ thuật của ống nội soi phế quản.

Hình 3.2 Siêu âm nội phế quản đầu dò radial được bao quanh bởi phổi bình thường.
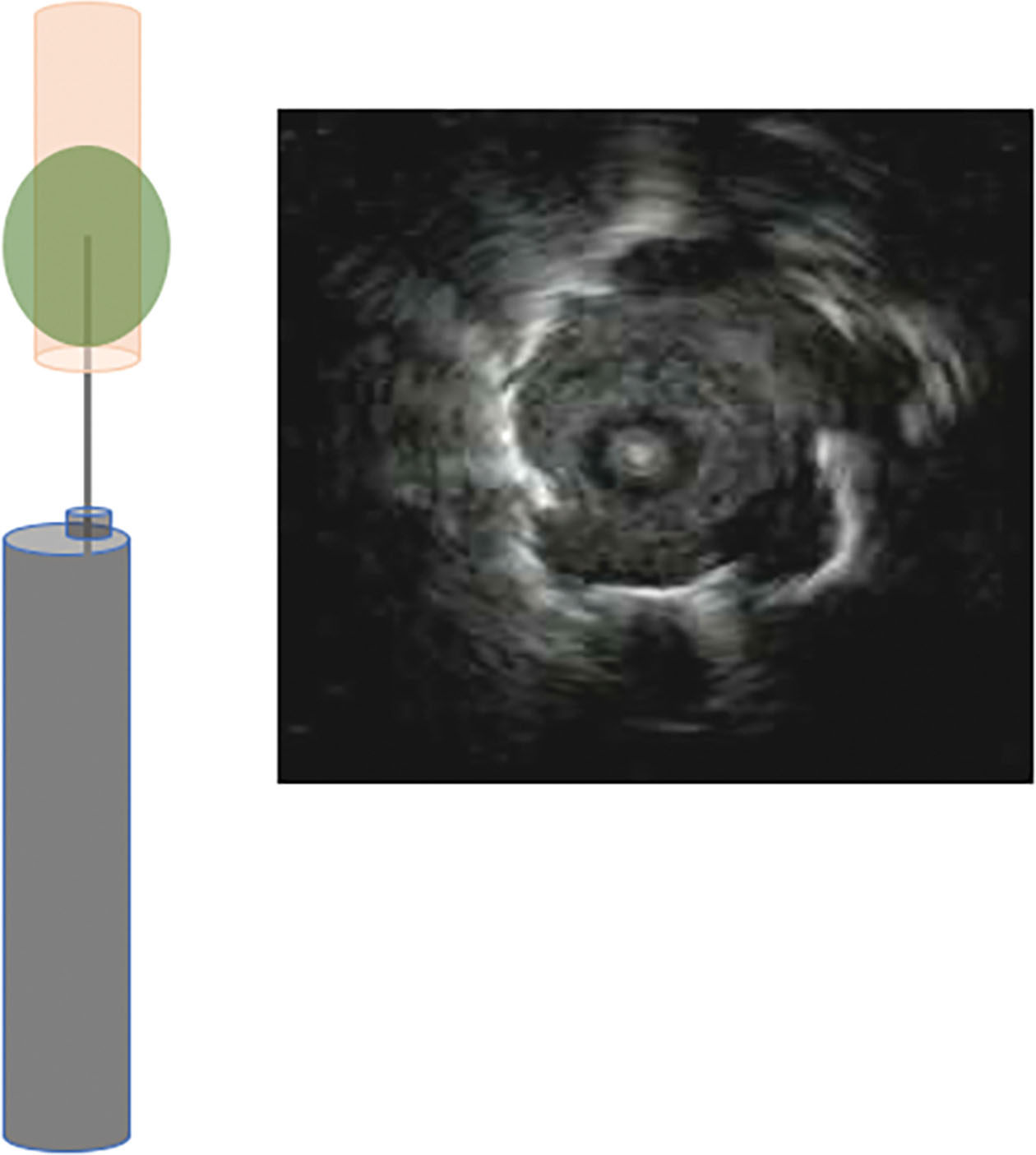
Hình 3.3 Hình ảnh siêu âm nội phế quản đầu dò radial đồng tâm. Đầu dò radial được đặt bên trong tổn thương.
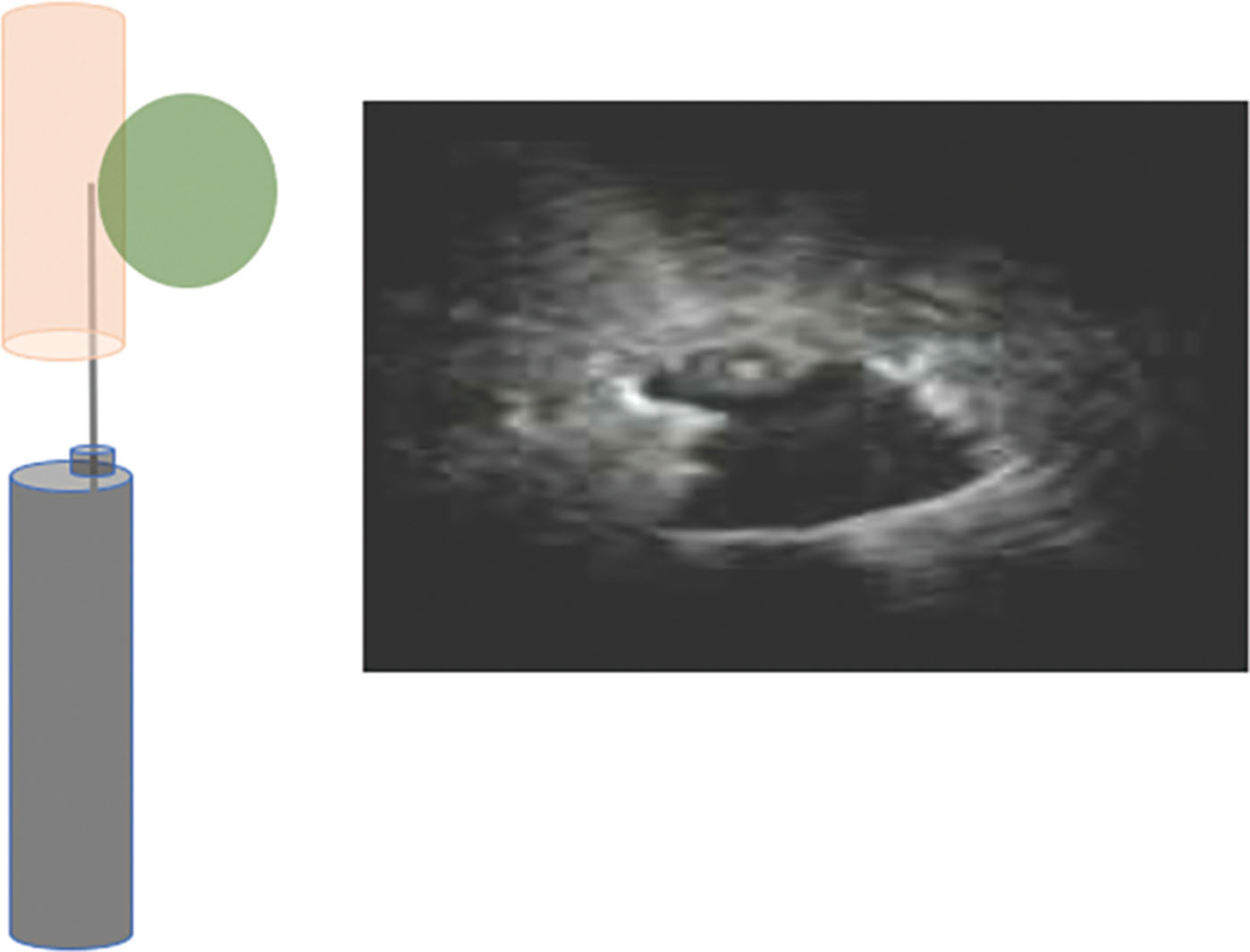
Hình 3.4 Hình ảnh siêu âm nội phế quản đầu dò radial lệch tâm. Đầu dò radial được đặt liền kề tổn thương.
KỸ THUẬT THỦ THUẬT
rEBUS không có Ống dẫn đường
Trước khi bắt đầu nội soi phế quản, người thực hiện sẽ cần xác định vị trí của tổn thương. Việc định vị tổn thương có thể được thực hiện với sự hỗ trợ của hệ thống định vị hoặc bằng cách đối chiếu giải phẫu trên CLVT sử dụng các mặt phẳng coronal, sagittal và axial. Nếu sử dụng hệ thống định vị để xác định vị trí, đầu dò rEBUS có thể được dùng để xác nhận vị trí tổn thương theo thời gian thực trước khi lấy bệnh phẩm. Khi sử dụng hình ảnh CLVT làm tài liệu tham khảo để định vị tổn thương, phần lớn các nốt có thể được xác định bằng rEBUS. Một nghiên cứu hồi cứu trên 467 trường hợp nội soi phế quản cho nốt ngoại vi cho thấy khi sử dụng hình ảnh CLVT để định vị tổn thương, 96% các nốt đã được xác định bằng rEBUS; tuy nhiên, mức độ chuyên môn này đòi hỏi sự thực hành dày dặn.²
Ống nội soi phế quản được đưa vào thùy và phân thùy đích. Người thực hiện thủ thuật cần phải quan sát được đồng thời các hình ảnh nội soi, siêu âm radial và X-quang (chiếu X-quang là tùy chọn nhưng được khuyến nghị). Sử dụng hình ảnh nội soi và X-quang, đầu dò radial được đưa tuần tự vào các đường thở đích đã được lên kế hoạch trước cho đến khi xác định được tổn thương bằng siêu âm radial. Bác sĩ nội soi nên cố gắng thu được hình ảnh siêu âm đồng tâm vì hiệu suất chẩn đoán cao hơn so với hình ảnh siêu âm lệch tâm. Nếu thu được hình ảnh lệch tâm, bác sĩ nội soi nên cố gắng định vị lại đầu dò radial ở các đường thở gần đó để tìm cách có được hình ảnh siêu âm đồng tâm. Rất tiếc, không phải lúc nào cũng có thể đạt được hình ảnh siêu âm đồng tâm, và hình ảnh siêu âm lệch tâm có thể xảy ra ở gần một nửa số bệnh nhân. Khi đã hài lòng với hình ảnh rEBUS, ống nội soi phế quản được định vị cách tổn thương vài centimet về phía gần nếu có thể. Ống nội soi càng gần tổn thương, các dụng cụ lấy bệnh phẩm càng có nhiều khả năng đi theo cùng một đường với đầu dò radial.
Trước khi rút đầu dò radial để lấy bệnh phẩm, một hình ảnh X-quang tĩnh hoặc “khung hình tĩnh” có thể được chụp lại và chiếu bên cạnh hình ảnh X-quang “động”. Khung hình tĩnh của đầu dò radial đang định vị tổn thương có thể được sử dụng làm mẫu để lấy bệnh phẩm. Sau đó, đầu dò radial được rút ra và một dụng cụ lấy bệnh phẩm được đưa vào kênh thủ thuật. Sử dụng hình ảnh X-quang “động”, dụng cụ lấy bệnh phẩm được đẩy đến tổn thương theo cách tương tự như đầu dò radial, nhằm mục đích sao chép lại khung hình tĩnh. Khi lấy bệnh phẩm, mục tiêu là đặt dụng cụ lấy bệnh phẩm (với X-quang động) vào cùng vị trí với đầu dò radial (trên khung hình tĩnh).
rEBUS cũng có thể được thực hiện mà không cần chiếu X-quang. Sau khi tổn thương được định vị, đầu dò radial được rút ra và có thể đo chiều dài từ vị trí đưa vào kênh thủ thuật. Sau đó, một dụng cụ lấy bệnh phẩm được đưa vào kênh thủ thuật và các mẫu được lấy ở cùng độ dài với đầu dò radial.
rEBUS có thể được thực hiện với ống nội soi phế quản ở mọi kích cỡ, mặc dù các ống nội soi mỏng hơn cải thiện khả năng tiếp cận sâu hơn vào ngoại vi của phổi. Các ống nội soi phế quản siêu mỏng với đường kính ngoài 3 mm cũng là một lựa chọn và đã được chứng minh là làm tăng hiệu suất chẩn đoán.³
rEBUS kết hợp Ống dẫn đường
Nếu ống nội soi phế quản không thể được đặt ở vị trí gần với tổn thương ngoại vi, có thể sử dụng ống dẫn đường. Ống dẫn đường là một công cụ tùy chọn có thể được sử dụng với rEBUS. Ống dẫn đường là một ống thông bằng nhựa có một vạch cản quang ở đầu xa, được đặt qua kênh thủ thuật của ống nội soi phế quản. Đầu dò radial và các dụng cụ lấy bệnh phẩm sau đó có thể đi qua ống dẫn đường một cách độc lập. Chỉ có thể đặt một dụng cụ vào ống dẫn đường tại một thời điểm. Khi tổn thương đích đã được xác định bằng rEBUS, đầu dò radial được rút ra và ống dẫn đường được giữ nguyên vị trí ngay gần tổn thương. Chiếu X-quang là tùy chọn và có thể được sử dụng để hướng dẫn lấy bệnh phẩm. Chọc hút kim xuyên phế quản, sinh thiết bằng kìm, và phết chải có thể được thực hiện qua ống dẫn đường. Có hai kích cỡ ống dẫn đường, với kích cỡ nhỏ hơn tương thích với kênh thủ thuật 2 mm.
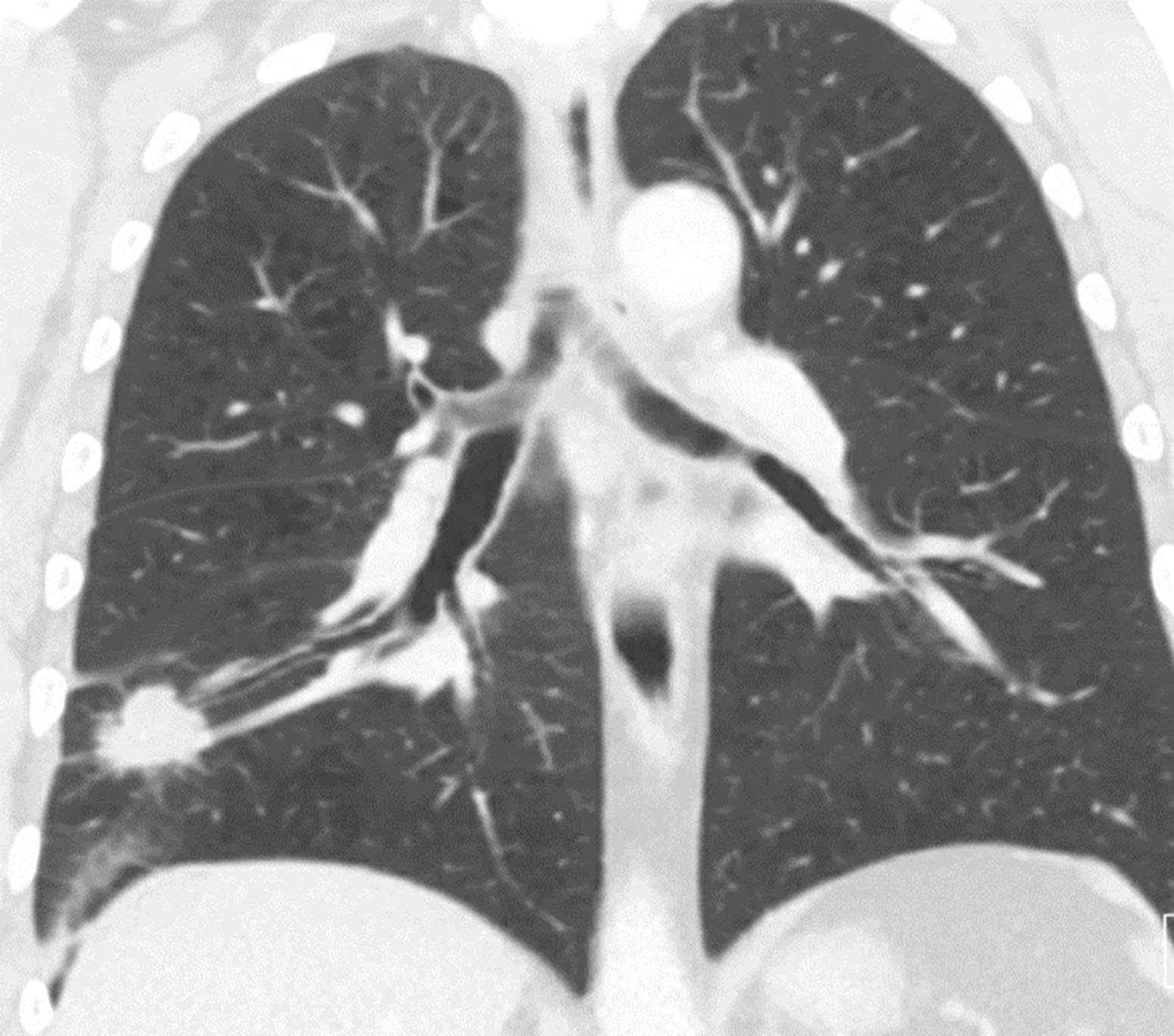
Hình 3.5 Dấu hiệu phế quản trên phim CLVT.
rEBUS kết hợp Ống dẫn đường và Nạo dẫn đường
Nếu gặp khó khăn trong việc xác định vị trí một tổn thương ngoại vi, có thể sử dụng một chiếc nạo dẫn đường để đi vào các đường thở không thể tiếp cận trực tiếp bằng đầu dò radial hoặc ống nội soi phế quản. Nạo dẫn đường được đặt qua ống dẫn đường và có thể được gập, duỗi, hoặc xoay để tiếp cận các đường thở có góc nhọn hơn. Điều này được thực hiện dễ dàng nhất bằng cách sử dụng hướng dẫn của X-quang. Khi nạo đã tiếp cận được đường thở, ống dẫn đường được đẩy qua trên nạo vào đường thở. Sau đó, nạo được rút ra và đầu dò radial được đưa vào ống dẫn đường để kiểm tra đường thở mới được tiếp cận (Hình 3.6).
BIẾN CHỨNG
Bản thân rEBUS rất an toàn do đầu của đầu dò radial mềm và dẻo. Các biến chứng có thể xuất phát từ sinh thiết xuyên phế quản, chọc hút bằng kim, và phết chải. Các phương pháp lấy bệnh phẩm này được thực hiện không khác gì so với lấy bệnh phẩm thông thường, và do đó có cùng tỷ lệ biến chứng. Các biến chứng chủ yếu bao gồm chảy máu không cần can thiệp và tràn khí màng phổi trong 1%-2.8% các trường hợp.¹⁻⁶ Nhiều trường hợp tràn khí màng phổi không cần đặt ống dẫn lưu lồng ngực.
BẰNG CHỨNG
Hiệu suất chẩn đoán được báo cáo của rEBUS là khác nhau. Các phân tích tổng hợp báo cáo hiệu suất chẩn đoán từ 71% đến 73%.⁵,⁶ Một thử nghiệm ngẫu nhiên, tiền cứu, đa trung tâm gần đây hơn đã báo cáo hiệu suất chẩn đoán là 49%.⁷ Kích thước tổn thương lớn hơn, có đường dẫn khí nhìn thấy trên CLVT dẫn đến tổn thương, sử dụng chọc hút bằng kim, và hình ảnh siêu âm đồng tâm đã được chứng minh là làm tăng hiệu suất chẩn đoán của rEBUS.⁴,⁸,⁹ Sử dụng các ống nội soi phế quản mỏng hơn cũng làm tăng hiệu suất chẩn đoán, có thể là do khả năng của chúng vươn xa hơn vào ngoại vi của phổi. Sự kết hợp của rEBUS với các công nghệ đang phát triển như nội soi phế quản siêu mỏng, định vị điện từ, định vị nội soi phế quản ảo, và nội soi phế quản bằng robot cùng với các công cụ sinh thiết khác nhau đang được tích cực nghiên cứu.
TÓM TẮT
rEBUS là một phương thức hình ảnh học an toàn được sử dụng để xác nhận vị trí của các tổn thương phổi ngoại vi theo thời gian thực. Việc xác nhận vị trí tổn thương có thể cải thiện sự tự tin trước khi lấy bệnh phẩm và có thể cải thiện hiệu suất chẩn đoán của các thủ thuật. rEBUS tiếp tục được khám phá kết hợp với các công nghệ bổ sung để có khả năng cải thiện hơn nữa hiệu suất chẩn đoán cho các tổn thương phổi ngoại vi.

Hình 3.6 Nạo dẫn đường. Các mũi tên chỉ vào đầu ống dẫn đường.
TÀI LIỆU THAM KHẢO
- Rivera MP, Mehta AC, Wahidi MM. Establishing the diagnosis of lung cancer: diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2013;143:142s-165s.
- Chen AC, Loiselle A, Zhou L, Baty J, Misselhon D. Localization of peripheral pulmonary lesions using a method of computed tomography anatomic correlation and radial probe endobronchial ultrasound confirmation. Ann Am Thorac Soc. 2016;13:1586-1592.
- Oki M, Saka H, Ando M, et al. Ultrathin bronchoscopy with multimodal devices for peripheral pulmonary lesions. Am J Resp Crit Care Med. 2015;192:468-476.
- Chen AC, Chenna P, Loiselle A, Massoni J, Mayse M, Misselhorn D. Radial probe endobronchial ultrasound for peripheral pulmonary lesions: A 5 year institutional experience. Ann Am Thorac Soc. 2014;11:578-582.
- Wang M, Nietert PJ, Silvestri GA. Meta-analysis of guided bronchoscopy for the evaluation of the pulmonary nodule. Chest. 2012;142:385-393.
- Steinfort DP, Khor YH, Manser RL, Irving LB. Radial probe endobronchial ultrasound for the diagnosis of peripheral lung cancer: Systematic review and meta-analysis. Eur Respir J. 2011;37:902-910.
- Tanner NT, Yarmus L, Chen A, et al. Standard bronchoscopy with fluoroscopy vs thin bronchoscopy and radial endobronchial ultrasound for biopsy of pulmonary lesions: A multicenter, prospective, randomized trial. Chest. 2018;154:1035-1043.
- Ali MS, Sethi J, Taneja A, Musani A, Maldonado F. Computed tomography bronchus sign and the diagnostic yield of guided bronchoscopy for peripheral pulmonary lesions. A systematic review and meta-analysis. Ann Am Thorac Soc. 2018;8:978-987.
- Chao TY, Chien MT, Lie CH, Chung YH, Wang JL, Lin MC. Endobronchial ultrasonography-guided transbronchial needle aspiration increases the diagnostic yield of peripheral pulmonary lesions: A randomized trial. Chest. 2009;136:229-236.
BẢNG CHÚ GIẢI THUẬT NGỮ Y HỌC ANH-VIỆT
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Radial Endobronchial Ultrasound (rEBUS) | /ˈreɪdiəl ˌɛndoʊˈbrɒŋkiəl ˈʌltrəˌsaʊnd/ | Siêu âm Nội phế quản Đầu dò Radial |
| 2 | Ultrasound probe | /ˈʌltrəˌsaʊnd proʊb/ | Đầu dò siêu âm |
| 3 | Working channel | /ˈwɜːrkɪŋ ˈtʃænəl/ | Kênh thủ thuật |
| 4 | Bronchoscope | /ˈbrɒŋkəˌskoʊp/ | Ống nội soi phế quản |
| 5 | Peripheral lung abnormalities | /pəˈrɪfərəl lʌŋ ˌæbnɔːrˈmælətiz/ | Bất thường phổi ngoại vi |
| 6 | Pulmonary nodules | /ˈpʊlməˌnɛri ˈnɒdjuːlz/ | Nốt phổi |
| 7 | Circumferential 360-degree view | /ˌsɜːrkəmˌfɛrənʃəl θriː ˈhʌndrəd ˈsɪksti dɪˈgriː vjuː/ | Hình ảnh 360 độ theo chu vi |
| 8 | Surrounding structures | /səˈraʊndɪŋ ˈstrʌktʃərz/ | Các cấu trúc xung quanh |
| 9 | Normal lung | /ˈnɔːrməl lʌŋ/ | Phổi bình thường |
| 10 | Reflective | /rɪˈflɛktɪv/ | Phản xạ |
| 11 | Ultrasound waves | /ˈʌltrəˌsaʊnd weɪvz/ | Sóng siêu âm |
| 12 | Solid lesion | /ˈsɒlɪd ˈliːʒən/ | Tổn thương đặc |
| 13 | Periphery of the lung | /pəˈrɪfəri əv ðə lʌŋ/ | Ngoại vi phổi |
| 14 | Hyperechoic image | /ˌhaɪpərɛˈkoʊɪk ˈɪmɪdʒ/ | Hình ảnh tăng âm |
| 15 | Clear border | /klɪər ˈbɔːrdər/ | Bờ rõ |
| 16 | Concentric ultrasound view | /kənˈsɛntrɪk ˈʌltrəˌsaʊnd vjuː/ | Hình ảnh siêu âm đồng tâm |
| 17 | Adjacent to the lesion | /əˈdʒeɪsənt tu ðə ˈliːʒən/ | Liền kề tổn thương |
| 18 | Eccentric ultrasound view | /ɪkˈsɛntrɪk ˈʌltrəˌsaʊnd vjuː/ | Hình ảnh siêu âm lệch tâm |
| 19 | Real-time localization | /ˈriːəlˌtaɪm ˌloʊkəlaɪˈzeɪʃən/ | Định vị theo thời gian thực |
| 20 | Target lesion | /ˈtɑːrɡɪt ˈliːʒən/ | Tổn thương đích |
| 21 | Sampling | /ˈsæmplɪŋ/ | Lấy bệnh phẩm |
| 22 | Bronchoscopist | /ˌbrɒŋkəˈskɒpɪst/ | Bác sĩ nội soi phế quản |
| 23 | Road map | /ˈroʊd mæp/ | Bản đồ đường đi |
| 24 | Chest computed tomography (CT) | /tʃɛst kəmˈpjuːtəd təˈmɒɡrəfi/ | Chụp cắt lớp vi tính (CLVT) lồng ngực |
| 25 | Guidance system | /ˈɡaɪdəns ˈsɪstəm/ | Hệ thống dẫn đường |
| 26 | Navigational bronchoscopy | /ˌnævɪˈɡeɪʃənəl ˌbrɒŋˈkɒskəpi/ | Nội soi phế quản định vị |
| 27 | Guide sheath | /ɡaɪd ʃiːθ/ | Ống dẫn đường |
| 28 | American College of Chest Physicians | /əˈmɛrɪkən ˈkɒlɪdʒ əv tʃɛst fɪˈzɪʃənz/ | Hiệp hội các Bác sĩ Lồng ngực Hoa Kỳ |
| 29 | Lung Cancer Guidelines | /lʌŋ ˈkænsər ˈɡaɪdlaɪnz/ | Hướng dẫn về Ung thư Phổi |
| 30 | Adjunct imaging modality | /ˈædʒʌŋkt ˈɪmɪdʒɪŋ moʊˈdæləti/ | Phương thức hình ảnh học hỗ trợ |
| 31 | Peripheral lung nodule | /pəˈrɪfərəl lʌŋ ˈnɒdjuːl/ | Nốt phổi ngoại vi |
| 32 | Tissue diagnosis | /ˈtɪʃuː ˌdaɪəɡˈnoʊsɪs/ | Chẩn đoán mô học |
| 33 | Uncertainty of diagnosis | /ʌnˈsɜːrtənti əv ˌdaɪəɡˈnoʊsɪs/ | Chẩn đoán không chắc chắn |
| 34 | Surgical candidacy | /ˈsɜːrdʒɪkəl ˈkændɪdəsi/ | Ứng cử viên phẫu thuật |
| 35 | Preprocedure preparation | /ˌpriːprəˈsiːdʒər ˌprɛpəˈreɪʃən/ | Chuẩn bị trước thủ thuật |
| 36 | Patient selection | /ˈpeɪʃənt sɪˈlɛkʃən/ | Lựa chọn bệnh nhân |
| 37 | Bronchus sign | /ˈbrɒŋkəs saɪn/ | Dấu hiệu phế quản |
| 38 | Visible airway | /ˈvɪzəbəl ˈɛərweɪ/ | Đường dẫn khí có thể nhìn thấy |
| 39 | Probability of a diagnosis | /ˌprɒbəˈbɪləti əv ə ˌdaɪəɡˈnoʊsɪs/ | Khả năng chẩn đoán |
| 40 | Chest wall | /tʃɛst wɔːl/ | Thành ngực |
| 41 | CT-guided percutaneous needle aspiration | /siːˈtiː ˈɡaɪdɪd ˌpɜːrkjuːˈteɪniəs ˈniːdəl ˌæspəˈreɪʃən/ | Chọc hút bằng kim nhỏ xuyên thành ngực dưới hướng dẫn của CLVT |
| 42 | Comfort level | /ˈkʌmfərt ˈlɛvəl/ | Mức độ thành thạo |
| 43 | Operator inexperience | /ˈɒpəreɪtər ˌɪnɪkˈspɪəriəns/ | Thiếu kinh nghiệm của người thực hiện |
| 44 | Tolerate procedural sedation | /ˈtɒləreɪt prəˈsiːdʒərəl sɪˈdeɪʃən/ | Dung nạp an thần trong thủ thuật |
| 45 | Contraindications | /ˌkɒntrəˌɪndɪˈkeɪʃənz/ | Chống chỉ định |
| 46 | Equipment | /ɪˈkwɪpmənt/ | Trang thiết bị |
| 47 | Probe driving unit | /proʊb ˈdraɪvɪŋ ˈjuːnɪt/ | Bộ phận điều khiển đầu dò |
| 48 | Universal ultrasound processor | /ˌjuːnɪˈvɜːrsəl ˈʌltrəˌsaʊnd ˈproʊsɛsər/ | Bộ xử lý siêu âm đa năng |
| 49 | Fluoroscopy | /flʊəˈrɒskəpi/ | Chiếu X-quang (màn hình tăng sáng) |
| 50 | Sampling instrument | /ˈsæmplɪŋ ˈɪnstrəmənt/ | Dụng cụ lấy bệnh phẩm |
| 51 | Forceps | /ˈfɔːrsɛps/ | Kìm sinh thiết |
| 52 | Brush | /brʌʃ/ | Chổi (phết chải) |
| 53 | Needle | /ˈniːdəl/ | Kim |
| 54 | Guide sheath kit | /ɡaɪd ʃiːθ kɪt/ | Bộ ống dẫn đường |
| 55 | Guiding double-hinged curette | /ˈɡaɪdɪŋ ˈdʌbəl hɪndʒd kjʊəˈrɛt/ | Nạo hai khớp có dẫn đường |
| 56 | Staff | /stæf/ | Nhân sự |
| 57 | Endoscopy/respiratory technician | /ɛnˈdɒskəpi/rɛˈspɪrətəri tɛkˈnɪʃən/ | Kỹ thuật viên nội soi/hô hấp |
| 58 | Sedation nurse | /sɪˈdeɪʃən nɜːrs/ | Điều dưỡng phụ trách an thần |
| 59 | Anesthesia team | /ˌænəsˈθiːʒə tiːm/ | Đội ngũ gây mê |
| 60 | Setting | /ˈsɛtɪŋ/ | Bối cảnh thực hiện |
| 61 | Endoscopy suite | /ɛnˈdɒskəpi swiːt/ | Phòng nội soi |
| 62 | Operating room | /ˈɒpəreɪtɪŋ ruːm/ | Phòng mổ |
| 63 | Moderate/conscious sedation | /ˈmɒdərət/ˈkɒnʃəs sɪˈdeɪʃən/ | An thần mức độ vừa/an thần tỉnh |
| 64 | Monitored anesthesia care | /ˈmɒnɪtərd ˌænəsˈθiːʒə kɛər/ | Chăm sóc gây mê theo dõi |
| 65 | General anesthesia | /ˈdʒɛnərəl ˌænəsˈθiːʒə/ | Gây mê toàn thân |
| 66 | Nasal approach | /ˈneɪzəl əˈproʊtʃ/ | Đường mũi |
| 67 | Oral approach | /ˈɔːrəl əˈproʊtʃ/ | Đường miệng |
| 68 | Endotracheal tube | /ˌɛndoʊˈtreɪkiəl tjuːb/ | Ống nội khí quản |
| 69 | Laryngeal airway mask | /læˈrɪndʒiəl ˈɛərweɪ mæsk/ | Mặt nạ thanh quản |
| 70 | Procedural techniques | /prəˈsiːdʒərəl tɛkˈniːks/ | Kỹ thuật thủ thuật |
| 71 | Lesion localization | /ˈliːʒən ˌloʊkəlaɪˈzeɪʃən/ | Định vị tổn thương |
| 72 | CT-anatomic correlation | /siːˈtiː ˌænəˈtɒmɪk ˌkɒrəˈleɪʃən/ | Đối chiếu giải phẫu trên CLVT |
| 73 | Coronal plane | /kəˈroʊnəl pleɪn/ | Mặt phẳng coronal (vành) |
| 74 | Sagittal plane | /ˈsædʒɪtəl pleɪn/ | Mặt phẳng sagittal (đứng dọc) |
| 75 | Axial plane | /ˈæksiəl pleɪn/ | Mặt phẳng axial (ngang) |
| 76 | Retrospective review | /ˌrɛtroʊˈspɛktɪv rɪˈvjuː/ | Nghiên cứu hồi cứu |
| 77 | Level of expertise | /ˈlɛvəl əv ˌɛkspɜːrˈtiːz/ | Mức độ chuyên môn |
| 78 | Ample practice | /ˈæmpəl ˈpræktɪs/ | Thực hành dày dặn |
| 79 | Target lobe | /ˈtɑːrɡɪt loʊb/ | Thùy đích |
| 80 | Target segment | /ˈtɑːrɡɪt ˈsɛɡmənt/ | Phân thùy đích |
| 81 | Proceduralist | /prəˈsiːdʒərəlɪst/ | Người thực hiện thủ thuật |
| 82 | Endoscopic view | /ˌɛndəˈskɒpɪk vjuː/ | Hình ảnh nội soi |
| 83 | Radial ultrasound view | /ˈreɪdiəl ˈʌltrəˌsaʊnd vjuː/ | Hình ảnh siêu âm radial |
| 84 | Fluoroscopic view | /ˌflʊərəˈskɒpɪk vjuː/ | Hình ảnh X-quang |
| 85 | Sequentially | /sɪˈkwɛnʃəli/ | Tuần tự |
| 86 | Preplanned target airways | /ˌpriːˈplænd ˈtɑːrɡɪt ˈɛərweɪz/ | Các đường thở đích đã được lên kế hoạch trước |
| 87 | Diagnostic yield | /ˌdaɪəɡˈnɒstɪk jiːld/ | Hiệu suất chẩn đoán |
| 88 | Reposition | /ˌriːpəˈzɪʃən/ | Định vị lại |
| 89 | Static or “still frame” | /ˈstætɪk ɔːr stɪl freɪm/ | Tĩnh hoặc “khung hình tĩnh” |
| 90 | “Live” fluoroscopy | /laɪv ˌflʊəˈrɒskəpi/ | Hình ảnh X-quang “động” |
| 91 | Template | /ˈtɛmplət/ | Mẫu |
| 92 | Replicate | /ˈrɛplɪkeɪt/ | Sao chép lại |
| 93 | Working channel insertion site | /ˈwɜːrkɪŋ ˈtʃænəl ɪnˈsɜːrʃən saɪt/ | Vị trí đưa vào kênh thủ thuật |
| 94 | Thinner bronchoscopes | /ˈθɪnər ˈbrɒŋkəˌskoʊps/ | Các ống nội soi mỏng hơn |
| 95 | Deeper into the periphery | /ˈdiːpər ˈɪntuː ðə pəˈrɪfəri/ | Sâu hơn vào ngoại vi |
| 96 | Ultrathin bronchoscopes | /ˈʌltrəθɪn ˈbrɒŋkəˌskoʊps/ | Các ống nội soi phế quản siêu mỏng |
| 97 | Outer diameter | /ˈaʊtər daɪˈæmɪtər/ | Đường kính ngoài |
| 98 | Close proximity | /kloʊs prɒkˈsɪməti/ | Vị trí gần |
| 99 | Plastic catheter | /ˈplæstɪk ˈkæθɪtər/ | Ống thông bằng nhựa |
| 100 | Distal radio-opaque marker | /ˈdɪstəl ˈreɪdioʊ oʊˈpeɪk ˈmɑːrkər/ | Vạch cản quang ở đầu xa |
| 101 | Independently | /ˌɪndɪˈpɛndəntli/ | Độc lập |
| 102 | Transbronchial needle aspiration | /ˌtrænzˈbrɒŋkiəl ˈniːdəl ˌæspəˈreɪʃən/ | Chọc hút kim xuyên phế quản |
| 103 | Forceps biopsy | /ˈfɔːrsɛps ˈbaɪɒpsi/ | Sinh thiết bằng kìm |
| 104 | Brushings | /ˈbrʌʃɪŋz/ | Phết chải |
| 105 | Compatible | /kəmˈpætəbəl/ | Tương thích |
| 106 | Guiding curette | /ˈɡaɪdɪŋ kjʊəˈrɛt/ | Nạo dẫn đường |
| 107 | Directly accessible | /dɪˈrɛktli əkˈsɛsəbəl/ | Tiếp cận trực tiếp |
| 108 | Flexed | /flɛkst/ | Gập |
| 109 | Extended | /ɪkˈstɛndɪd/ | Duỗi |
| 110 | Rotated | /roʊˈteɪtɪd/ | Xoay |
| 111 | Acutely angled airways | /əˈkjuːtli ˈæŋɡəld ˈɛərweɪz/ | Các đường thở có góc nhọn |
| 112 | Fluoroscopic guidance | /ˌflʊərəˈskɒpɪk ˈɡaɪdəns/ | Hướng dẫn của X-quang |
| 113 | Newly accessed airway | /ˈnjuːli ˈæksɛst ˈɛərweɪ/ | Đường thở mới được tiếp cận |
| 114 | Complications | /ˌkɒmplɪˈkeɪʃənz/ | Biến chứng |
| 115 | Soft and pliable end | /sɒft ænd ˈplaɪəbəl ɛnd/ | Đầu mềm và dẻo |
| 116 | Transbronchial biopsies | /ˌtrænzˈbrɒŋkiəl ˈbaɪɒpsiz/ | Sinh thiết xuyên phế quản |
| 117 | Needle aspirations | /ˈniːdəl ˌæspəˈreɪʃənz/ | Chọc hút bằng kim |
| 118 | Conventional sampling | /kənˈvɛnʃənəl ˈsæmplɪŋ/ | Lấy bệnh phẩm thông thường |
| 119 | Rate of complications | /reɪt əv ˌkɒmplɪˈkeɪʃənz/ | Tỷ lệ biến chứng |
| 120 | Bleeding | /ˈbliːdɪŋ/ | Chảy máu |
| 121 | Intervention | /ˌɪntərˈvɛnʃən/ | Can thiệp |
| 122 | Pneumothorax | /ˌnjuːmoʊˈθɔːræks/ | Tràn khí màng phổi |
| 123 | Chest tube placement | /tʃɛst tjuːb ˈpleɪsmənt/ | Đặt ống dẫn lưu lồng ngực |
| 124 | Evidence | /ˈɛvɪdəns/ | Bằng chứng |
| 125 | Reported diagnostic yield | /rɪˈpɔːrtɪd ˌdaɪəɡˈnɒstɪk jiːld/ | Hiệu suất chẩn đoán được báo cáo |
| 126 | Variable | /ˈvɛəriəbəl/ | Khác nhau |
| 127 | Meta-analyses | /ˈmɛtə əˈnæləsiːz/ | Phân tích tổng hợp |
| 128 | Multicenter | /ˌmʌltiˈsɛntər/ | Đa trung tâm |
| 129 | Prospective | /prəˈspɛktɪv/ | Tiền cứu |
| 130 | Randomized trial | /ˈrændəmaɪzd ˈtraɪəl/ | Thử nghiệm ngẫu nhiên |
| 131 | Larger lesion size | /ˈlɑːrdʒər ˈliːʒən saɪz/ | Kích thước tổn thương lớn hơn |
| 132 | Evolving technologies | /ɪˈvɒlvɪŋ tɛkˈnɒlədʒiz/ | Các công nghệ đang phát triển |
| 133 | Ultrathin bronchoscopy | /ˈʌltrəθɪn ˌbrɒŋˈkɒskəpi/ | Nội soi phế quản siêu mỏng |
| 134 | Electromagnetic navigation | /ɪˌlɛktroʊmæɡˈnɛtɪk ˌnævɪˈɡeɪʃən/ | Định vị điện từ |
| 135 | Virtual bronchoscopic navigation | /ˈvɜːrtʃuəl ˌbrɒŋkəˈskɒpɪk ˌnævɪˈɡeɪʃən/ | Định vị nội soi phế quản ảo |
| 136 | Robotic bronchoscopy | /roʊˈbɒtɪk ˌbrɒŋˈkɒskəpi/ | Nội soi phế quản bằng robot |
| 137 | Biopsy tools | /ˈbaɪɒpsi tuːlz/ | Công cụ sinh thiết |
| 138 | Actively investigated | /ˈæktɪvli ɪnˈvɛstɪɡeɪtɪd/ | Đang được tích cực nghiên cứu |
| 139 | Summary | /ˈsʌməri/ | Tóm tắt |
| 140 | Safe imaging modality | /seɪf ˈɪmɪdʒɪŋ moʊˈdæləti/ | Phương thức hình ảnh học an toàn |
| 141 | Improve confidence | /ɪmˈpruːv ˈkɒnfɪdəns/ | Cải thiện sự tự tin |
| 142 | Additional technologies | /əˈdɪʃənəl tɛkˈnɒlədʒiz/ | Các công nghệ bổ sung |
| 143 | Establishing the diagnosis | /ɪˈstæblɪʃɪŋ ðə ˌdaɪəɡˈnoʊsɪs/ | Thiết lập chẩn đoán |
| 144 | Management of lung cancer | /ˈmænɪdʒmənt əv lʌŋ ˈkænsər/ | Quản lý ung thư phổi |
| 145 | Evidence-based clinical practice guidelines | /ˈɛvɪdəns beɪst ˈklɪnɪkəl ˈpræktɪs ˈɡaɪdlaɪnz/ | Hướng dẫn thực hành lâm sàng dựa trên bằng chứng |
| 146 | Institutional experience | /ˌɪnstɪˈtjuːʃənəl ɪkˈspɪəriəns/ | Kinh nghiệm tại cơ sở |
| 147 | Evaluation of the pulmonary nodule | /ɪˌvæljuˈeɪʃən əv ðə ˈpʊlməˌnɛri ˈnɒdjuːl/ | Đánh giá nốt phổi |
| 148 | Systematic review | /ˌsɪstəˈmætɪk rɪˈvjuː/ | Tổng quan hệ thống |
| 149 | Standard bronchoscopy | /ˈstændərd ˌbrɒŋˈkɒskəpi/ | Nội soi phế quản tiêu chuẩn |
| 150 | Thin bronchoscopy | /θɪn ˌbrɒŋˈkɒskəpi/ | Nội soi phế quản ống mỏng |
| 151 | Biopsy of pulmonary lesions | /ˈbaɪɒpsi əv ˈpʊlməˌnɛri ˈliːʒənz/ | Sinh thiết tổn thương phổi |
| 152 | Endobronchial ultrasonography-guided | /ˌɛndoʊˈbrɒŋkiəl ˌʌltrəsəˈnɒɡrəfi ˈɡaɪdɪd/ | Dưới hướng dẫn của siêu âm nội phế quản |
| 153 | Radial probe | /ˈreɪdiəl proʊb/ | Đầu dò radial |
| 154 | Path | /pæθ/ | Đường đi |
| 155 | Tip of the scope | /tɪp əv ðə skoʊp/ | Đầu ống soi |
| 156 | Location | /loʊˈkeɪʃən/ | Vị trí |
| 157 | Size | /saɪz/ | Kích thước |
| 158 | Experience | /ɪkˈspɪəriəns/ | Kinh nghiệm |
| 159 | Risk of complications | /rɪsk əv ˌkɒmplɪˈkeɪʃənz/ | Nguy cơ biến chứng |
| 160 | Universal | /ˌjuːnɪˈvɜːrsəl/ | Đa năng |
| 161 | Optional | /ˈɒpʃənəl/ | Tùy chọn |
| 162 | Guiding | /ˈɡaɪdɪŋ/ | Dẫn đường |
| 163 | Double-hinged | /ˈdʌbəl hɪndʒd/ | Hai khớp |
| 164 | Curette | /kjʊəˈrɛt/ | Nạo |
| 165 | Sedation | /sɪˈdeɪʃən/ | An thần |
| 166 | Anesthesia | /ˌænəsˈθiːʒə/ | Gây mê |
| 167 | Airway | /ˈɛərweɪ/ | Đường thở |
| 168 | Nasal | /ˈneɪzəl/ | (Thuộc) mũi |
| 169 | Oral | /ˈɔːrəl/ | (Thuộc) miệng |
| 170 | Practices | /ˈpræktɪsɪz/ | Các phương pháp |
| 171 | Institutions | /ˌɪnstɪˈtjuːʃənz/ | Các cơ sở y tế |
| 172 | Operator | /ˈɒpəreɪtər/ | Người thực hiện |
| 173 | Lobe | /loʊb/ | Thùy |
| 174 | Segment | /ˈsɛɡmənt/ | Phân thùy |
| 175 | Eyesight | /ˈaɪsaɪt/ | Tầm nhìn |
| 176 | Increased | /ɪnˈkriːst/ | Tăng |
| 177 | Compared with | /kəmˈpɛərd wɪð/ | So với |
| 178 | Nearby | /ˈnɪərbaɪ/ | Gần đó |
| 179 | Achievable | /əˈtʃiːvəbəl/ | Có thể đạt được |
| 180 | Satisfied | /ˈsætɪsfaɪd/ | Hài lòng |
| 181 | Proximal to | /ˈprɒksɪməl tu/ | Về phía gần |
| 182 | Follow the same path | /ˈfɒloʊ ðə seɪm pæθ/ | Đi theo cùng một đường |
| 183 | Remove | /rɪˈmuːv/ | Rút ra |
| 184 | Captured | /ˈkæptʃərd/ | Chụp lại |
| 185 | Projected | /prəˈdʒɛktɪd/ | Chiếu |
| 186 | Advanced | /ədˈvænst/ | Đẩy đến |
| 187 | Similar manner | /ˈsɪmələr ˈmænər/ | Cách tương tự |
| 188 | Length | /lɛŋkθ/ | Chiều dài |
| 189 | Measured | /ˈmɛʒərd/ | Đo |
| 190 | Improve access | /ɪmˈpruːv ˈæksɛs/ | Cải thiện khả năng tiếp cận |
| 191 | Withdrawn | /wɪðˈdrɔːn/ | Rút ra |
| 192 | Kept in place | /kɛpt ɪn pleɪs/ | Giữ nguyên vị trí |
| 193 | Sizes | /ˈsaɪzɪz/ | Kích cỡ |
| 194 | Difficulty | /ˈdɪfɪkəlti/ | Khó khăn |
| 195 | Locating | /loʊˈkeɪtɪŋ/ | Xác định vị trí |
| 196 | Examine | /ɪɡˈzæmɪn/ | Kiểm tra |
| 197 | Primarily include | /praɪˈmɛrəli ɪnˈkluːd/ | Chủ yếu bao gồm |
| 198 | Require | /rɪˈkwaɪər/ | Cần, đòi hỏi |
| 199 | Cases | /ˈkeɪsɪz/ | Các trường hợp |
| 200 | Further improve | /ˈfɜːrðər ɪmˈpruːv/ | Cải thiện hơn nữa |
