Cẩm nang Hô hấp Can thiệp. Practical Guide to Interventional Pulmonology
Bản quyền (C) 2024 Nhà xuất bản Elsevier.
Ts.Bs. Lê Nhật Huy – Ths.Bs. Lê Đình Sáng (Dịch và chú giải)
Chương 6: Nội soi phế quản ống cứng
Rigid Bronchoscopy
Coral X. Giovacchini; Kamran Mahmood
Practical Guide to Interventional Pulmonology, 6, 51-62
Tổng quan
Nội soi phế quản ống cứng gần đây đã được ứng dụng trở lại, chủ yếu cho các chỉ định điều trị trong quản lý bệnh nhân mắc các rối loạn đường thở phức tạp. Khái niệm về ống soi phế quản cứng được khởi xướng bởi Gustav Killian, một bác sĩ tai mũi họng người Đức. Ông đã cải tiến một ống soi thực quản để đánh giá khí quản và phế quản gốc, và đã thực hiện thành công ca gắp dị vật đường thở đầu tiên được ghi nhận trong y văn, một mảnh xương heo, vào năm 1897. Kể từ đó, sự phát triển của công nghệ ống soi phế quản và những tiến bộ trong kỹ thuật nội soi phế quản ống mềm đã đưa nội soi phế quản trở thành một phương pháp phổ biến cho các bác sĩ chuyên khoa hô hấp. Tuy nhiên, nội soi phế quản ống cứng vẫn giữ một số chỉ định và đòi hỏi các kỹ năng chuyên biệt sẽ được thảo luận trong chương này.
Chỉ định
Đánh giá đường thở qua nội soi phế quản phục vụ hai mục đích chính: chẩn đoán và can thiệp điều trị. Mặc dù đã có nhiều tiến bộ công nghệ trong ống soi phế quản mềm và nhiều dụng cụ được điều chỉnh để sử dụng cùng với nó, ống soi phế quản cứng vẫn là công cụ được lựa chọn cho các can thiệp điều trị vì nó đồng thời cung cấp một đường truyền lớn để thông khí và đưa dụng cụ vào. Cụ thể, các chỉ định chính của nội soi phế quản ống cứng bao gồm can thiệp điều trị tắc nghẽn đường thở trung tâm (CAO) lành tính và ác tính, bao gồm các ứng dụng như liệu pháp lạnh, các liệu pháp đốt nhiệt, đặt stent, gắp dị vật, xử trí ho ra máu sét đánh và sinh thiết mô chẩn đoán kích thước lớn (Hộp 6.1). Việc sử dụng ống soi phế quản cứng thường được kết hợp với ống soi phế quản mềm, cho phép can thiệp điều trị đồng thời ở các đường thở lớn, trung tâm cũng như các đường thở nhỏ hơn, ở xa hơn.
Lập kế hoạch trước thủ thuật
Đánh giá bệnh nhân
Việc khai thác bệnh sử và khám thực thể kỹ lưỡng là tối quan trọng khi đánh giá một bệnh nhân chuẩn bị nội soi phế quản ống cứng để xem xét chỉ định, lập kế hoạch thủ thuật, đồng thời đánh giá và giảm thiểu rủi ro. Bệnh nhân trải qua nội soi phế quản ống cứng có thể có các bệnh lý tim phổi đi kèm đáng kể, có thể ảnh hưởng xấu đến kết quả thủ thuật nếu không được xem xét cẩn thận. Khuyến cáo rằng nội soi phế quản ống cứng nên được thực hiện dưới gây mê toàn thân, và do đó tất cả bệnh nhân được cân nhắc thực hiện thủ thuật nên trải qua đánh giá và tối ưu hóa trước mổ về tim phổi theo tiêu chuẩn nếu tình hình lâm sàng cho phép. Các xét nghiệm cơ bản bao gồm công thức máu toàn phần, các chỉ số hóa sinh và các xét nghiệm đông máu có thể được xem xét trước khi thực hiện thủ thuật.
Trong quá trình khám thực thể, cần đặc biệt chú ý đến các thông số khám đường thở trên sau đây (Hộp 6.2):
- Khoang miệng và điểm Mallampati
- Mức độ há miệng
- Khoảng cách cằm-giáp
- Độ di động của cổ
- Răng và răng giả.
Những hạn chế trong việc há miệng, di động cổ, hoặc điểm Mallampati cao nên cảnh báo cho người thực hiện thủ thuật về khả năng đặt nội khí quản bằng ống soi cứng sẽ khó khăn hơn. Bệnh nhân cần được kiểm tra xem có răng lung lay không và tháo bỏ bất kỳ răng giả hoặc các khí cụ nha khoa tháo lắp khác. Ngoài ra, tất cả bệnh nhân được xem xét nội soi phế quản ống cứng đều cần được đánh giá độ di động của cổ, cả gập và duỗi cũng như các chuyển động quay đầu sang hai bên, vì việc định vị thích hợp trong cả quá trình đặt ống soi cứng ban đầu và các thao tác tiếp theo của ống soi cứng vào phế quản gốc phải và trái đều đòi hỏi cổ phải ưỡn ra sau và đầu phải quay sang hai bên. Điều này dễ dàng thực hiện bằng cách yêu cầu bệnh nhân chạm cằm vào ngực, sau đó ngửa cằm để duỗi cổ ra sau hết mức có thể, và cuối cùng đưa cằm về vị trí trung tính và quay đầu 90 độ để nhìn về phía mỗi bên vai. Nếu bệnh nhân có những hạn chế nghiêm trọng về độ di động của cổ, hoặc nghi ngờ có sự mất vững cột sống cổ, như trong bệnh viêm khớp dạng thấp hoặc chấn thương cột sống cổ, nên tránh nội soi phế quản ống cứng và ưu tiên các kỹ thuật thay thế. Nếu kết quả khám của bệnh nhân cho thấy nguy cơ đặt nội khí quản cao hơn, những vấn đề này cũng như các kế hoạch thay thế khả thi cho việc quản lý và đặt nội khí quản đường thở nên được thảo luận với bác sĩ gây mê trước khi thực hiện thủ thuật.
Hộp 6.1 Chỉ định Nội soi phế quản ống cứng
|
Hộp 6.2 Đánh giá đường thở trên trước thủ thuật
|
Trang thiết bị
Ống soi phế quản cứng là một công cụ khá đơn giản nhưng linh hoạt, không thay đổi nhiều về thiết kế cơ bản từ thời điểm thiết kế ban đầu vào đầu thế kỷ 20. Mặc dù có nhiều nhà sản xuất ống soi phế quản cứng, ba thành phần thiết yếu của ống soi phế quản cứng vẫn không đổi: thân ống; đầu nối đa chức năng; và ống kính soi cứng, nguồn sáng, và/hoặc hệ thống quang học video (Hộp 6.3). Nhiều công cụ và phụ kiện bổ sung đã được phát triển để hoạt động bên trong kênh làm việc của ống soi phế quản cứng trong quá trình thực hiện thủ thuật:
- Thân ống: Thân ống được sản xuất với hai chiều dài chung: ống soi khí quản cứng ngắn hơn và ống soi phế quản cứng dài hơn (Hình 6.1 và 6.2). Trong khi ống soi khí quản được chế tạo để chỉ cần đặt nội khí quản đến đoạn giữa đến đoạn xa của khí quản, ống soi phế quản cứng dài hơn cho phép tiếp cận để đặt nội khí quản vào phế quản gốc phải hoặc trái và có các lỗ ở phần xa của thân ống để cho phép thông khí cho phổi đối bên trong quá trình thủ thuật. Ống soi phế quản cứng thường có đường kính ngoài từ 7mm đến 14mm cho các ứng dụng chung ở người lớn, với độ dày thành ống là 1-2 mm và, do sự khác biệt giữa các nhà sản xuất, chiều dài thường thay đổi từ 33 đến 43 cm. Một số công ty mã hóa màu sắc kích thước của thân ống giúp người thực hiện thủ thuật dễ dàng xác định kích thước khi kiểm tra cơ bản. Bản thân thân ống về cơ bản là một ống kim loại rỗng với đầu xa được vát, giúp nâng lưỡi và nắp thanh quản, và đi qua giữa hai dây thanh một cách ít sang chấn trong quá trình đặt nội khí quản. Hơn nữa, đầu vát có thể được sử dụng để khoét các khối u trung tâm trong lòng phế quản. Đầu gần của thân ống cứng có thể kết nối với đầu nối đa chức năng, cho phép kết nối thông khí, đưa dụng cụ qua, và hỗ trợ nguồn sáng và hệ thống quang học video. Việc lựa chọn (các) thân ống có kích thước phù hợp là rất quan trọng, vì các thân ống có kích thước khác nhau sẽ đáp ứng các nhu cầu và dụng cụ khác nhau, và có thể cần nhiều thân ống có kích thước khác nhau cho một ca duy nhất. Ví dụ, một thân ống nhỏ hơn có thể cần thiết trong trường hợp ban đầu để đảm bảo đường thở trong quá trình xử trí hẹp khí quản nặng; tuy nhiên, một thân ống lớn hơn sẽ cần thiết sau đó nếu có kế hoạch đặt stent silicone.
- Đầu nối đa chức năng: Đầu nối là một bộ phận nhỏ, riêng biệt gắn vào đầu gần của thân ống và thường chứa nhiều cổng (Hình 6.1 và 6.2). Cổng bên cho phép gắn máy thở tiêu chuẩn hoặc túi bóp bóng tự phồng trong khi vẫn cho phép đưa nhiều dụng cụ qua kênh làm việc chính. Hầu hết các đầu nối đều có một cổng bổ sung để gắn máy thông khí jet. Nắp silicone có thể được gắn vào đầu gần của đầu nối để giảm thiểu rò rỉ trong hệ thống và có các cổng để đưa dụng cụ và nguồn sáng qua.
Hộp 6.3. Trang thiết bị cho Nội soi phế quản ống cứng
|
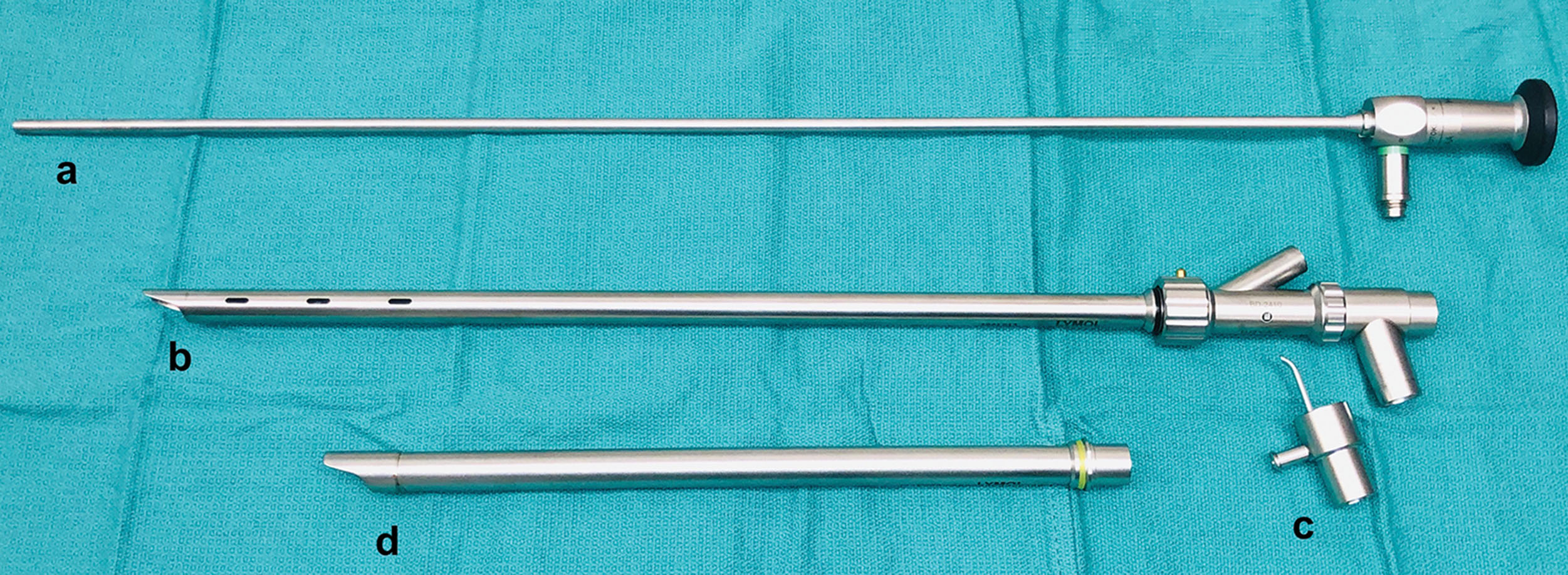
Hình 6.1: Ống kính soi cứng (a). Ống soi phế quản cứng với các lỗ bên được gắn vào đầu nối (b). Đầu nối máy thở jet (c). Ống soi khí quản cứng (d).
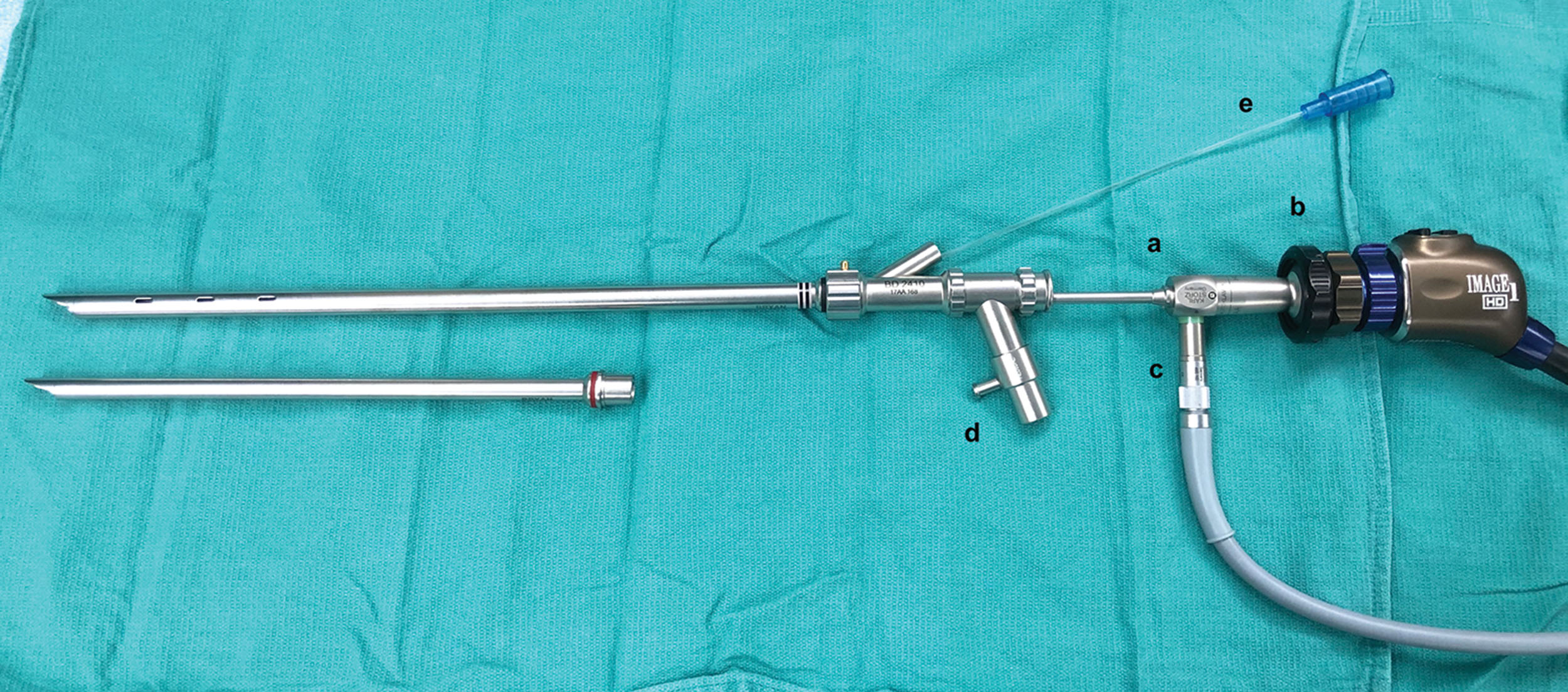
Hình 6.2: Ống kính soi cứng (a) được kết nối với đầu camera (b) và nguồn sáng (c) được đưa vào ống soi phế quản cứng. Đầu nối máy thở jet (d) và ống hút (e) được gắn vào ống soi phế quản cứng.
- Nguồn sáng và hệ thống quang học: Hầu hết các ống soi phế quản cứng hiện đại sử dụng một ống kính soi cứng, dài với một đầu camera được gắn ở đầu gần, và hình ảnh được hiển thị trên một màn hình video (Hình 6.1 và 6.2). Một số ống soi phế quản cứng tích hợp gần đây đã được phát triển bao gồm hệ thống quang học được nhúng vào đầu xa của thân ống soi phế quản cứng. Hơn nữa, trong quá trình thủ thuật, việc quan sát có thể được thực hiện bằng cách sử dụng một loạt các công cụ quan sát thay thế bao gồm ống soi phế quản mềm, kìm quang học, v.v.
- Các dụng cụ và phụ kiện bổ sung: Nhiều dụng cụ và phụ kiện bổ sung đã được phát triển để hoạt động bên trong ống soi phế quản cứng nhằm hỗ trợ thủ thuật, bao gồm kìm cứng, dụng cụ nong, kẹp, kéo, ống hút, stent và dụng cụ đặt stent, và nhiều loại khác chỉ bị giới hạn bởi trí tưởng tượng của người thực hiện thủ thuật (Hình 6.3). Tất cả các thiết bị cho bất kỳ thủ thuật hỗ trợ nào được dự đoán trước bao gồm liệu pháp lạnh, liệu pháp nhiệt và stent nên có sẵn tại thời điểm thực hiện thủ thuật. Chúng tôi đề nghị bao gồm một ống soi phế quản mềm trong kho vũ khí này để bổ sung cho ống soi phế quản cứng trong quá trình thủ thuật. Việc thu thập và lắp ráp tất cả các thiết bị cần thiết trước khi gây mê và bắt đầu thủ thuật sẽ cho phép tối ưu hóa thủ thuật cho cả người thực hiện và bệnh nhân (Hộp 6.3).
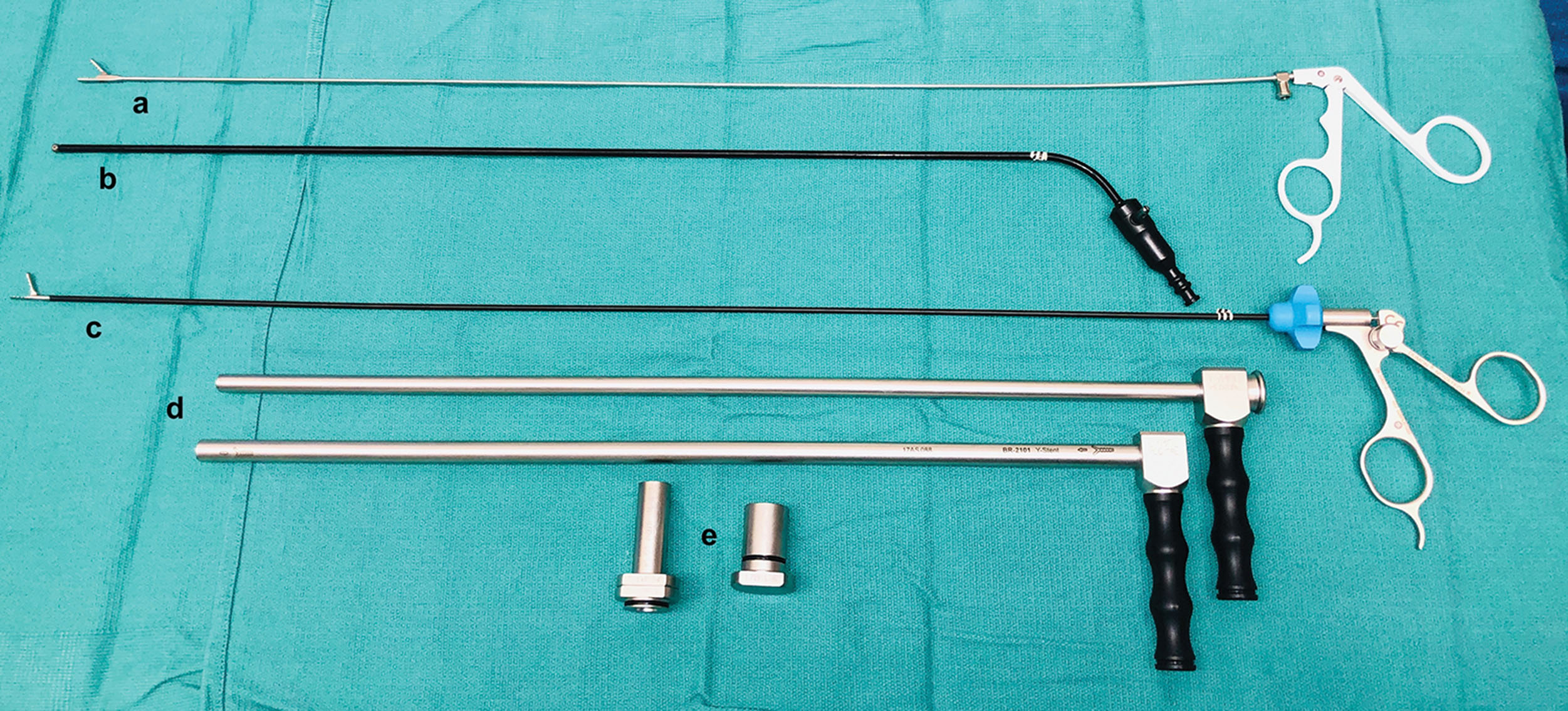
Hình 6.3: Các dụng cụ được sử dụng trong nội soi phế quản ống cứng. Kìm cứng (a). Dao đốt điện cứng (b). Kìm cứng với ngàm có thể xoay (c). Dụng cụ đặt stent silicone (d). Dụng cụ nạp stent silicone (e).
NHÂN SỰ VÀ MÔI TRƯỜNG THỰC HIỆN THỦ THUẬT
Mặc dù nội soi phế quản ống cứng có thể được thực hiện trong một phòng nội soi được trang bị nhân viên phù hợp, hỗ trợ gây mê và khả năng theo dõi tối đa, phần lớn các ca nội soi phế quản ống cứng được thực hiện trong phòng mổ vì điều này cho phép kiểm soát tốt nhất về thủ thuật, nhân sự và quản lý thích hợp bất kỳ biến chứng nào. Nhân sự cho thủ thuật nội soi phế quản ống cứng nên bao gồm bác sĩ nội soi, bác sĩ gây mê hoặc y tá gây mê được chứng nhận có kinh nghiệm trong việc đồng quản lý đường thở trong quá trình nội soi phế quản ống cứng, và một trợ lý nội soi được đào tạo, am hiểu về thiết bị, dụng cụ, phụ kiện nội soi phế quản cứng và bản thân thủ thuật.
Ngoài nhân sự, môi trường thực hiện thủ thuật nên bao gồm các màn hình có khả năng cung cấp hình ảnh quan sát đầy đủ từ hệ thống quang học của ống soi được sử dụng trong quá trình thủ thuật, cũng như dữ liệu thời gian thực để theo dõi các dấu hiệu sinh tồn của bệnh nhân một cách thích hợp bao gồm huyết áp, nhịp tim và độ bão hòa oxy trong máu ngoại vi.
GÂY MÊ VÀ THÔNG KHÍ
Thuốc mê
Do bản chất của hệ thống nội soi phế quản cứng phần lớn là hở và có rò rỉ khí đáng kể ngay cả khi sử dụng các hệ thống có nắp silicone, gây mê tĩnh mạch toàn phần (TIVA) được ưu tiên để an thần trong quá trình thủ thuật và nên tránh sử dụng các loại khí mê dễ bay hơi. Chúng tôi khuyến nghị rằng bác sĩ nội soi nên có mặt thực tế trong phòng thủ thuật và có mặt tại thời điểm khởi mê, và giao tiếp tốt giữa bác sĩ nội soi và bác sĩ gây mê trước và trong quá trình thủ thuật là rất quan trọng. An thần sâu ở mức tối thiểu là cần thiết để bệnh nhân dung nạp được việc đặt ống soi phế quản cứng; tuy nhiên, việc bổ sung một thuốc chẹn thần kinh-cơ tác dụng ngắn có thể tối ưu hóa các điều kiện để đặt ống cứng và cho phép một phương pháp gây mê cân bằng hơn và liều lượng thấp hơn của các thuốc ngủ tác dụng ngắn. Hơn nữa, trong một cơ sở dữ liệu lớn về các bệnh nhân trải qua nội soi phế quản ống cứng vì tắc nghẽn đường thở trung tâm (CAO), gây mê toàn thân có liên quan đến tỷ lệ biến chứng thấp hơn khi so sánh với an thần sâu hoặc trung bình. Vì phần lớn các thủ thuật nội soi phế quản ống cứng có thể được hoàn thành trong khoảng 60-90 phút, các thuốc có tác dụng nhanh và có thể đảo ngược nên được xem xét ở những bệnh nhân trải qua nội soi phế quản ống cứng.
Thông khí quy ước
Thông khí trong quá trình nội soi phế quản ống cứng có thể được thực hiện bằng nhiều phương pháp khác nhau thông qua thông khí quy ước hoặc thông khí jet, mỗi phương pháp đều có những ưu và nhược điểm riêng.
Các phương pháp thông khí quy ước bao gồm thông khí tự nhiên có hỗ trợ hoặc thông khí do bác sĩ gây mê kiểm soát. Trong quá trình thông khí tự nhiên có hỗ trợ, mức độ an thần được bác sĩ gây mê điều chỉnh cẩn thận để cho phép bệnh nhân tiếp tục tự thở, trong khi oxy bổ sung và các nhịp thở hỗ trợ được bác sĩ gây mê cung cấp khi cần thiết trong suốt quá trình thủ thuật thông qua cổng bên của ống soi phế quản cứng. Mặc dù phương pháp này có thể hiệu quả, nó đòi hỏi sự tham gia ở mức độ cao của các bác sĩ gây mê và nên tránh sử dụng thuốc chẹn thần kinh-cơ, điều này có khả năng làm cho việc đặt ống soi phế quản cứng và bản thân thủ thuật trở nên khó khăn hơn do sự di chuyển của đường thở. Thông khí quy ước có kiểm soát có thể được thực hiện bằng cách cho phép ống soi phế quản cứng hoạt động như một ống nội khí quản và gắn cổng bên của máy thở vào một máy thở quy ước hoặc một túi bóp bóng tự phồng để thông khí bằng tay. Mặc dù phương pháp này cho phép sử dụng các thiết bị đã có sẵn trong phòng mổ, nó có thể gặp khó khăn ở chỗ phải khắc phục rò rỉ hệ thống, bằng cách chèn gạc vào miệng và mũi của bệnh nhân, cũng như sử dụng nắp silicone trên đầu gần của ống soi phế quản cứng. Mặc dù đã cố gắng chèn gạc kỹ lưỡng nhất, rò rỉ trong hệ thống này là phổ biến do ống soi phế quản cứng không có bóng chèn; do đó việc đo lường và cung cấp oxy bổ sung, thể tích khí lưu thông ổn định và áp lực đường thở có thể không chính xác. Một số người thực hiện đã mô tả việc đưa ống soi phế quản cứng đi cùng với một ống nội khí quản nhỏ để có một bóng chèn nhỏ ở khí quản trên và giảm thiểu rò rỉ hệ thống. Quan trọng là, trong bất kỳ chiến lược thông khí quy ước nào, việc quan sát sự nâng lên của lồng ngực trong quá trình thông khí và theo dõi độ bão hòa oxy là rất cần thiết.
Thông khí Jet
Thông khí Jet, bằng hệ thống thủ công hoặc tự động, cung cấp một giải pháp thay thế cho các chiến lược thông khí quy ước và cho phép mạch đường thở vẫn mở để thực hiện các thao tác thủ thuật trong suốt quá trình nội soi phế quản ống cứng trong khi vẫn cung cấp đủ thông khí. Ở chế độ này, oxy áp suất cao được đưa vào đường thở. Do hệ thống hở, không khí trong phòng được hút vào cùng với luồng khí jet thông qua hiệu ứng Venturi. Trong quá trình thông khí jet tần số cao (HFJV), thể tích khí lưu thông giảm xuống dưới thể tích khoảng chết và thay vì dòng chảy khối, có dòng chảy tầng, thông khí phế nang trực tiếp, phân tán theo chiều dọc, hiệu ứng pendelluft và khuếch tán phân tử gần màng mao mạch phế nang. Trong cả hai kỹ thuật thông khí jet thủ công và tự động, người vận hành gắn máy thở vào một trong các cổng bên của ống soi phế quản cứng, thường thông qua cơ chế khóa luer, xác định tần số thở, áp lực đẩy của máy thở, thời gian hít vào và FiO2 bổ sung. Mỗi máy thở jet (Hình 6.4) có một dải cài đặt được nhà sản xuất khuyến nghị khác nhau mà cả bác sĩ nội soi và bác sĩ gây mê nên làm quen. Thông khí jet thủ công đòi hỏi việc cung cấp oxy áp suất cao được kích hoạt bằng tay không liên tục với tốc độ khoảng 8-10 lần mỗi phút, cho phép thở ra thụ động đầy đủ trong một khoảng thời gian thích hợp. Cần phải chú ý cẩn thận đến sự nâng lên và co lại của lồng ngực bệnh nhân khi sử dụng thông khí jet thủ công. Mặt khác, máy thở jet tự động cung cấp tần số thở từ 60-150 lần mỗi phút. Các cài đặt ban đầu của HFJV có thể bao gồm áp lực đẩy 15-25 pound trên inch vuông (psi), tỷ lệ hít vào 30-40% và là 1. Tỷ lệ hít vào là thời gian hít vào chia cho tổng thời gian hít vào và thở ra. Quá trình oxy hóa có thể được tăng lên bằng cách tăng áp lực đẩy và tỷ lệ hít vào. Việc loại bỏ carbon dioxide cũng có thể được tạo điều kiện thuận lợi bằng cách tăng áp lực đẩy và tỷ lệ hít vào. Trong quá trình thông khí jet tự động, sự nâng lên của lồng ngực bệnh nhân có thể không nhìn thấy được do nhịp thở nhanh; tuy nhiên, các chuyển động rung nên luôn có thể phát hiện được bằng cách đặt một tay lên ngực bệnh nhân. Ưu điểm của máy thở jet tự động bao gồm thông khí tần số cao liên tục và thở ra thụ động trong suốt ca mổ, cho phép bác sĩ gây mê tập trung vào các khía cạnh khác của việc quản lý bệnh nhân trong ca mổ. So với các phương pháp thông khí quy ước, cả hai phương pháp thông khí jet đều cho phép giảm sự di chuyển của cơ hoành, và áp lực đường thở trung bình và đỉnh thấp hơn cho phép ổn định đường thở tốt hơn trong các thủ thuật nội soi phế quản ống cứng và có thể rút ngắn thời gian thủ thuật. Tuy nhiên, những nhược điểm tiềm tàng bao gồm tăng CO2 máu do thể tích khí lưu thông thấp hơn thu được trong quá trình thông khí jet. Bởi vì cuối kỳ thở ra không được đánh giá đáng tin cậy trong điều kiện hệ thống hở, ê-kíp có thể chọn theo dõi khí máu động mạch hàng loạt để đánh giá sự đầy đủ của trao đổi khí. Tăng CO2 máu có thể được quản lý bằng cách đảm bảo thời gian thở ra đầy đủ và tăng áp lực đẩy có hoặc không có giảm tần số thở. Các hạn chế khác bao gồm sự phát triển của xẹp phổi do thể tích khí lưu thông và áp lực đường thở trung bình thấp trong quá trình thông khí jet. Các nhóm bệnh nhân cụ thể, bao gồm những người có sinh lý phổi hạn chế, thành ngực không giãn nở tốt và béo phì, có thể khó thông khí bằng chiến lược jet tần số cao. Có thể cần tăng áp lực đường thở và tần số thở để cung cấp đủ oxy cho những bệnh nhân này. Bệnh nhân béo phì cũng có thể được đặt ở tư thế Trendelenburg ngược, giúp giảm tải cho lồng ngực bằng cách đẩy cơ hoành và bụng xuống. Tuy nhiên, thông khí bằng tay với thể tích khí lưu thông lớn có thể được yêu cầu không liên tục trong một số trường hợp khó khăn. Trước khi nội soi phế quản ống cứng, người thực hiện thủ thuật và bác sĩ gây mê nên thảo luận về bất kỳ mối quan ngại nào liên quan đến các chiến lược thông khí và các phương án dự phòng có thể được sắp xếp để tối ưu hóa sự an toàn của bệnh nhân và thành công của thủ thuật.
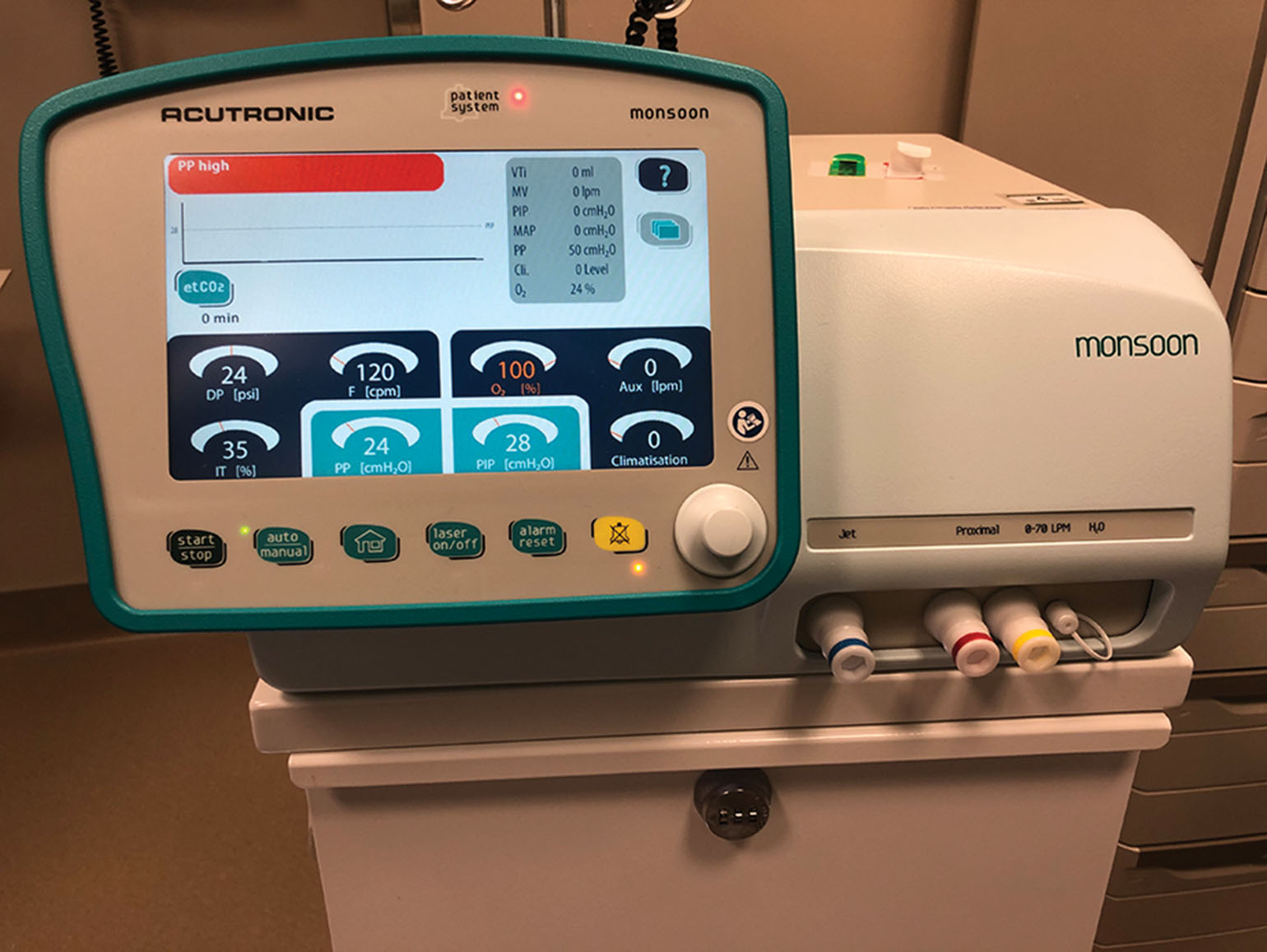
Hình 6.4: Máy thở jet tự động (Acutronic Monsoon Jet Ventilator, Acutronic Medical Systems AG, Hirzel, Thụy Sĩ).
KỸ THUẬT THỦ THUẬT
Thủ thuật
Tất cả bệnh nhân nên được tiền oxy hóa trước khi khởi mê với 100% oxy như thường được thực hiện trước bất kỳ cuộc đặt nội khí quản nào. Khi đạt được mức độ an thần mong muốn, bất kỳ dịch tiết nào ở hầu họng đều được hút sạch, và một dụng cụ bảo vệ răng được đặt lên hàm trên. Có nhiều loại dụng cụ bảo vệ răng có thể được sử dụng, bao gồm máng ngậm bằng nhựa, miếng bảo vệ bằng cao su xốp, hoặc miếng gạc.
Tư thế bệnh nhân phù hợp là rất quan trọng đối với sự thành công của việc đặt ống soi phế quản cứng. Bệnh nhân được đặt ở tư thế nằm ngửa và cổ được ưỡn ra sau cẩn thận bằng cách cho đầu bàn mổ hạ xuống (Hình 6.5A). Đầu của bệnh nhân phải luôn được nâng đỡ và không lơ lửng khỏi giường sau khi đã đạt được sự thẳng hàng. Mỗi bệnh nhân sẽ có giải phẫu hơi khác nhau và yêu cầu một thao tác hơi khác để đạt được tư thế tối ưu.
Đặt ống soi phế quản cứng có thể được thực hiện bằng nhiều kỹ thuật khác nhau: đặt trực tiếp, đặt có hỗ trợ của đèn soi thanh quản, đặt cùng với một ống nội khí quản đã được đặt trước đó, hoặc đặt qua một lỗ mở khí quản có sẵn:
- Đặt trực tiếp: Phương pháp phổ biến nhất là đặt trực tiếp, thường được thực hiện với sự hỗ trợ của một ống kính soi cứng được đặt bên trong thân ống soi phế quản cứng. Không bao giờ được đẩy ống soi phế quản cứng một cách mù quáng. Sử dụng kỹ thuật này, người thực hiện đứng ngay sau đầu giường của bệnh nhân nằm ngửa. Ống soi phế quản cứng đã lắp ráp nên được giữ bằng tay thuận của bác sĩ nội soi với đầu vát hướng lên trên trong khi giữ chặt ống kính soi cứng bên trong thân ống để tránh bất kỳ chuyển động không cần thiết nào, duy trì định hướng thích hợp của hệ thống quang học, và toàn bộ vành xa của thân ống soi phế quản cứng đều có thể nhìn thấy. Tay không thuận được sử dụng để giữ miệng bệnh nhân mở và bảo vệ môi trên, môi dưới và răng (Hình 6.5B). Đặc biệt, ngón tay cái của tay không thuận nên được đặt lên răng trên như một lá chắn bổ sung khỏi ống soi phế quản cứng trong quá trình đặt. Sau đó, ống soi phế quản cứng được đưa vào miệng bệnh nhân ở góc 90 độ và vuông góc với giường, duy trì đầu vát của thân ống cứng ở vị trí phía trước (Hình 6.5B và C). Sau đó, ống soi phế quản cứng nên được đẩy dọc theo đường thở trên, theo rãnh giữa của lưỡi và lưỡi gà, cẩn thận duy trì vị trí đường giữa trong đường thở. Khi ống soi phế quản cứng được đẩy vào, người thực hiện từ từ hạ góc của ống soi phế quản cứng xuống gần như song song với giường, sử dụng ngón tay cái của tay không thuận làm điểm tựa áp lực cho thân ống soi phế quản cứng, cẩn thận duy trì việc bảo vệ răng trên. Sau khi đi qua lưỡi gà và đáy lưỡi, nắp thanh quản sẽ hiện ra. Đầu vát của ống soi phế quản cứng nên được sử dụng để nhẹ nhàng nâng nắp thanh quản lên để thân ống soi trượt khi nó tiến vào dọc theo đường thở, cẩn thận tránh gây chấn thương cho thành sau của hầu. Khi nắp thanh quản được nâng lên, có thể nhìn thấy toàn bộ dây thanh. Với dây thanh trong tầm nhìn, ống soi phế quản cứng được đẩy vào trong khi xoay đầu vát của thân ống soi phế quản cứng 90 độ, cho phép đầu vát của ống soi phế quản cứng đi qua đường thở song song với dây thanh để giảm thiểu bất kỳ chấn thương nào. Khi thân ống đi qua dây thanh, người thực hiện nên nhận biết vị trí của sụn phễu ở phía dưới và tránh bất kỳ tổn thương nào cho chúng trong khi đẩy ống soi phế quản cứng qua đường thở, vì cạnh vát của thân ống soi phế quản cứng có thể dễ dàng gây ra thương tích với một cạnh cắt ở vị trí này. Khi dây thanh và sụn phễu đã được vượt qua một cách an toàn, người thực hiện nên xoay thân ống soi thêm 90 độ để đầu vát quay về phía sau và cuối cùng nằm dọc theo màng khí quản sau. Cần cẩn thận để đẩy ống soi ở đường giữa và tránh tiếp xúc với thành đường thở. Bác sĩ nội soi nên đảm bảo rằng các cổng thông khí bên ở đầu xa của thân ống soi phế quản cứng nằm hoàn toàn trong đường thở trước khi kết nối các cổng bên của đầu nối gần với phương pháp thông khí đã chọn. Cuối cùng, việc định vị thân ống cứng ở khí quản đoạn giữa đến xa khi hoàn thành việc đặt ống sẽ dễ dàng đạt được vị trí thích hợp này. Trong trường hợp có các khối u ở khí quản trên làm hạn chế việc định vị thích hợp các cổng thông khí của ống soi cứng đầu xa, bác sĩ nội soi nên sử dụng một ống soi khí quản cứng, với thân ống ngắn hơn cho phép vị trí đặt cao hơn trong đường thở. Vui lòng truy cập Video 6.1 (Đặt ống soi phế quản cứng) trực tuyến.
- Đặt có hỗ trợ của đèn soi thanh quản: Một số người thực hiện có thể cảm thấy thoải mái hơn khi quan sát dây thanh bằng đèn soi thanh quản để hỗ trợ việc đặt ống soi phế quản cứng. Phương pháp này cũng có thể được sử dụng nếu gặp khó khăn trong việc quan sát dây thanh một cách thích hợp sau một lần thử đặt trực tiếp bằng ống soi phế quản cứng. Để đặt ống soi phế quản cứng có hỗ trợ của đèn soi thanh quản, bệnh nhân được chuẩn bị và định vị theo cách tương tự như đặt trực tiếp; tuy nhiên, một đèn soi thanh quản (thẳng hoặc cong) được đặt trước vào đường giữa của miệng để có được tầm nhìn của dây thanh. Sau đó, ống soi phế quản cứng được đưa vào đường thở như đã mô tả cho việc đặt trực tiếp ở vị trí hơi lệch sang bên so với đèn soi thanh quản. Cần cẩn thận để giữ ống soi phế quản cứng càng ở trung tâm càng tốt để tránh bất kỳ tổn thương thành đường thở nào, và phải duy trì tầm nhìn trực tiếp của vành xa của thân ống cứng trong suốt quá trình đặt. Đèn soi thanh quản có thể được rút ra sau khi ống soi phế quản cứng đi qua dây thanh, sau đó người thực hiện dựa vào ống kính soi cứng để quan sát trong quá trình đẩy ống soi phế quản cứng vượt qua không gian dưới thanh môn.
- Đặt cùng với một ống nội khí quản đã được đặt trước đó: Nếu bệnh nhân đã có một ống nội khí quản, nó có thể được sử dụng để dẫn đường cho ống soi phế quản cứng. Sử dụng phương pháp này, người thực hiện nên đẩy ống soi phế quản cứng đến điểm nâng nắp thanh quản và có được tầm nhìn rõ ràng của dây thanh. Khi đã nhìn thấy dây thanh, bóng chèn của ống nội khí quản có thể được xì hơi và ống được rút ra dưới sự quan sát, trong khi ống soi phế quản cứng được đẩy qua dây thanh và vào khí quản bằng kỹ thuật tương tự như đã mô tả trước đó trong quá trình đặt trực tiếp. Trong trường hợp này, ống soi phế quản cứng thay thế ống nội khí quản làm đường dẫn chính để duy trì đường thở (Hình 6.6).
- Đặt ống soi cứng qua lỗ mở khí quản: Đặt ống soi phế quản cứng qua một lỗ mở khí quản có sẵn là một kỹ thuật đặt ống được sửa đổi khá đơn giản. Trong trường hợp này, bác sĩ nội soi có thể thấy dễ dàng hơn khi đứng ở một bên đầu của bệnh nhân để tiếp cận đường thở từ bên cạnh. Lidocain tại chỗ có thể được bôi vào lỗ mở khí quản để giảm thiểu bất kỳ cơn đau nào sau thủ thuật sau khi thao tác với ống soi phế quản cứng. Sau đó, ống soi phế quản cứng được đưa vào lỗ mở ở góc 90 độ với đầu vát được duy trì ở vị trí phía trước, như trường hợp trong quá trình đặt qua miệng trực tiếp. Do khoảng cách ngắn từ lỗ mở đến thành sau của khí quản, người thực hiện nên chuẩn bị để nhanh chóng hạ góc của thân ống soi cứng trong quá trình chuyển sang vị trí song song, cẩn thận duy trì việc quan sát toàn bộ phần xa của thân ống soi phế quản cứng và tránh tiếp xúc với lòng khí quản sau trong quá trình đặt. Khi khí quản đã được đặt ống, đầu vát có thể được xoay để nằm dọc theo màng khí quản sau.
Khi việc đặt ống cứng đã thành công với phần xa của thân ống nằm ở khí quản đoạn giữa đến xa và đầu gần được kết nối với phương pháp thông khí đã chọn, ống soi phế quản cứng có thể được đẩy đến cây khí phế quản trung tâm thấp hơn khi cần thiết. Bởi vì ống soi phế quản cứng là một công cụ không linh hoạt và bị giới hạn bởi các chuyển động thẳng dọc theo đường thở, các phế quản thùy ở xa hơn không thể tiếp cận được; tuy nhiên, phế quản gốc phải, phế quản gốc trái và phế quản trung gian có thể được đi qua bằng ống soi phế quản cứng với một số thao tác. Để đặt ống vào phế quản gốc phải, đầu của bệnh nhân nên được quay sang trái, làm thẳng hàng từ khí quản đến phế quản gốc phải. Tương tự, quay đầu bệnh nhân sang phải cho phép ống soi phế quản cứng đi qua phế quản gốc trái. Bất kể hướng đẩy ống soi phế quản cứng, bác sĩ nội soi phải luôn duy trì tầm nhìn rõ ràng của đầu xa của thân ống soi phế quản cứng và tránh tiếp xúc với thành đường thở. Mất tầm nhìn, định hướng thích hợp, và tiếp xúc với thành đường thở trong khi đẩy ống soi phế quản cứng có thể dẫn đến tổn thương đường thở nghiêm trọng và khả năng thủng.
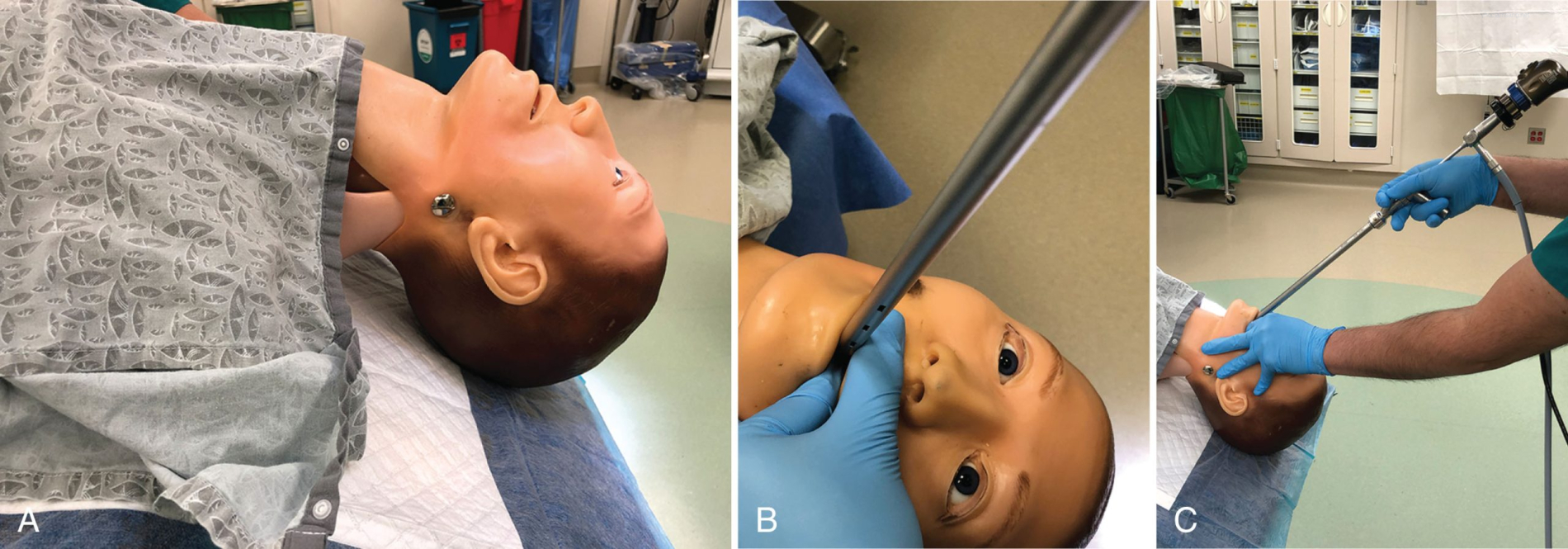
Hình 6.5: Đặt ống soi phế quản cứng. (A) Cổ được ưỡn ra sau. (B) Môi và răng trên được bảo vệ bởi ngón tay cái của tay không thuận, trong khi các ngón tay di chuyển lưỡi ra khỏi ống soi. (C) Ống soi được giữ bằng tay thuận và đẩy vào đường thở.
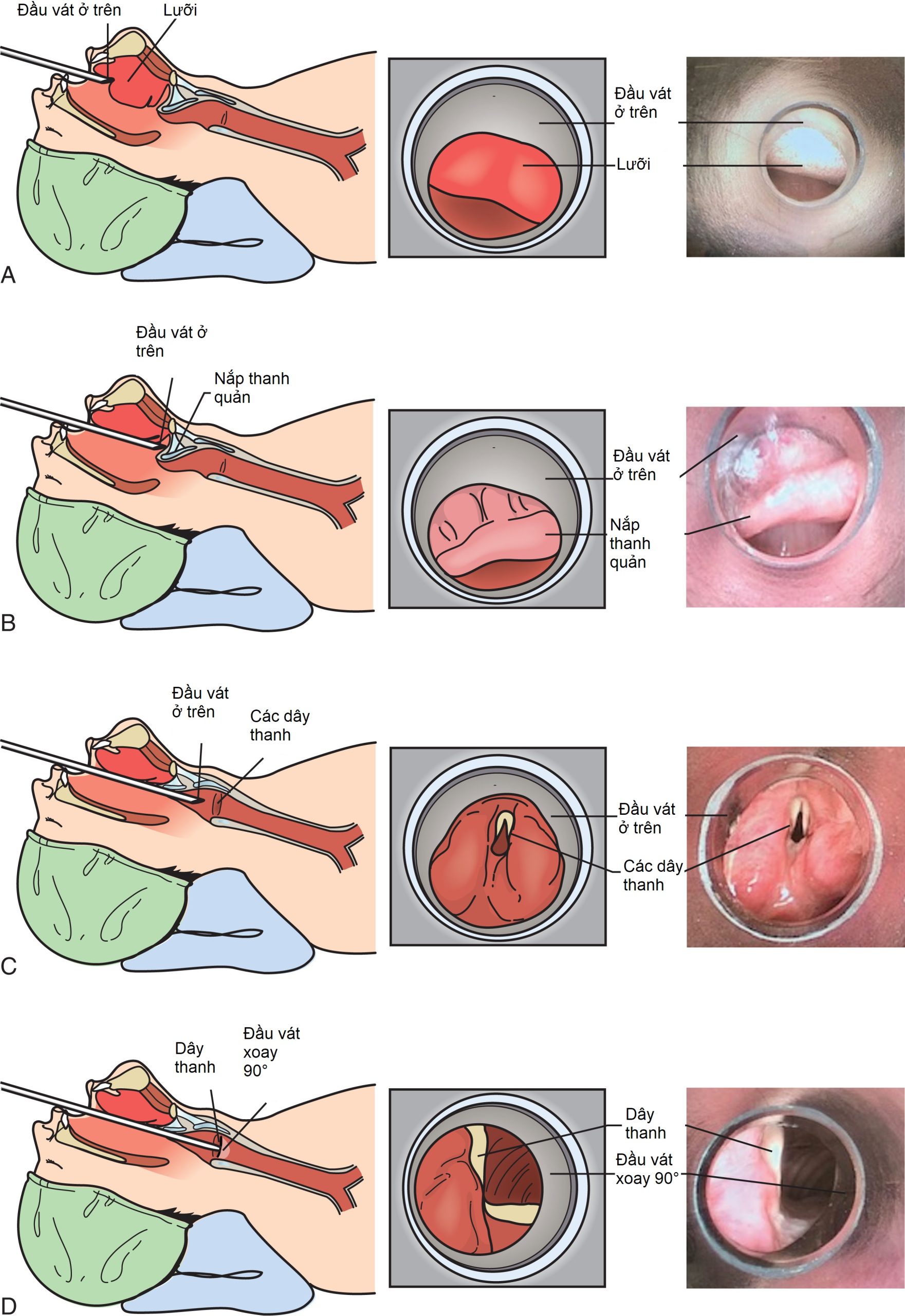
Hình 6.6: Các bước đặt ống soi phế quản cứng (A) Ống soi nâng lưỡi với đầu vát ở trên (B) Nắp thanh quản hiện ra (C) Dây thanh hiện ra (D) Xoay đầu vát 90 độ để đưa ống soi qua dây thanh.
Các thủ thuật hỗ trợ
Như đã thảo luận, ống soi phế quản cứng có thể hoạt động như một đường dẫn cho nhiều công cụ và dụng cụ thông thường khác có thể cần được triển khai trong quá trình thủ thuật bao gồm nhưng không giới hạn ở ống soi phế quản mềm, liệu pháp lạnh, dao đốt điện, đông huyết tương argon (APC), laser, dụng cụ cắt hút mô, và đặt stent đường thở. Các phương thức điều trị này được thảo luận sâu trong các chương khác.
THẬN TRỌNG VÀ LƯU Ý
Chống chỉ định
Có rất ít chống chỉ định tuyệt đối cho nội soi phế quản ống cứng; tuy nhiên, như với bất kỳ thủ thuật nào, người thực hiện thủ thuật nên quen thuộc với những điều này trước khi xem xét nội soi phế quản ống cứng. Các chống chỉ định tuyệt đối bao gồm gãy xương mặt không ổn định, dị dạng khuôn mặt, bệnh lý thanh quản hoặc tắc nghẽn đường thở trên không cho phép đưa các dụng cụ cứng qua, mất vững cột sống cổ do chấn thương hoặc viêm khớp dạng thấp, đã từng phẫu thuật cố định cột sống cổ, thoái hóa cột sống cổ nặng, hoặc các hạn chế vận động cổ khác làm hạn chế việc ưỡn cổ ra sau cần thiết cho việc định vị thích hợp và đặt ống cứng thành công.
Các cân nhắc khác
Bởi vì nội soi phế quản ống cứng thường được thực hiện cho các mục đích điều trị thường ở một nhóm bệnh nhân dễ bị tổn thương, mục tiêu của thủ thuật và lợi ích tiềm năng nên được cân nhắc cẩn thận so với các rủi ro. Có nguy cơ suy hô hấp với nội soi phế quản ống cứng và gây mê, và nó nên được xem xét so với các yếu tố dự báo kết quả điều trị thành công trước khi cho bệnh nhân thực hiện thủ thuật. Tương tự, các rủi ro tim mạch khác, bệnh lý đông máu, v.v., nên được xem xét giống như bất kỳ thủ thuật nội soi phế quản nào khác.
BIẾN CHỨNG
Biến chứng trong quá trình nội soi phế quản ống cứng tương đối hiếm, được báo cáo tích lũy từ 3.9% đến 13.4% tùy thuộc vào các nghiên cứu; tuy nhiên, chúng có thể xảy ra bất cứ lúc nào trong quá trình thủ thuật bao gồm cả khi đặt ống, do một thủ thuật hỗ trợ trong ca mổ, và/hoặc trong giai đoạn quanh thủ thuật. Tỷ lệ tử vong chung của bệnh nhân trải qua nội soi phế quản ống cứng là <1%, với nguy cơ biến chứng tăng lên liên quan đến việc sử dụng an thần trung bình thay vì gây mê toàn thân, điểm phân loại của Hiệp hội Gây mê Hoa Kỳ (ASA) >3, và nhu cầu nội soi lại. Việc lựa chọn bệnh nhân phù hợp, đào tạo đội ngũ, và phát triển chuyên môn về nội soi phế quản ống cứng là rất cần thiết để giảm thiểu các biến chứng này.
Biến chứng phổ biến nhất sau nội soi phế quản ống cứng là đau họng, nhưng các biến chứng nghiêm trọng hơn có thể xảy ra. Cụ thể, kỹ thuật kém trong quá trình đặt ống hoặc đánh giá không đầy đủ về răng, miệng và đường thở trên trước thủ thuật có thể dẫn đến tổn thương môi, răng (bao gồm cả việc làm bật răng), và niêm mạc hầu họng nếu không có sự che chắn và cẩn thận thích hợp khi thao tác ống soi phế quản cứng qua đường thở trên. Hơn nữa, phù nề thanh quản và tổn thương sụn phễu và dây thanh có thể xảy ra khi đi qua thanh quản. Chấn thương cột sống cổ và liệt có thể xảy ra do ưỡn cổ quá mức ở những bệnh nhân bị hẹp cột sống cổ nặng, cột sống cổ không ổn định hoặc ngay cả với khả năng vận động hạn chế trong bệnh loãng xương nặng. Rách và thủng thành đường thở có thể xảy ra bất cứ lúc nào trong quá trình điều hướng ống soi phế quản cứng và người thực hiện phải luôn có tầm nhìn thích hợp về đầu xa, được vát của thân ống để giảm nguy cơ này khi thao tác hoặc đẩy ống soi phế quản cứng. Rách đường thở có thể dẫn đến tràn khí màng phổi, tràn khí trung thất và rò phế quản-mạch máu. Trong quá trình điều trị, bác sĩ nội soi nên nhận thức được khả năng co thắt phế quản, chảy máu đường thở, chấn thương đường thở và bất kỳ biến chứng cụ thể bổ sung nào có thể gặp phải do việc sử dụng các thủ thuật và dụng cụ hỗ trợ.
Cuối cùng, bác sĩ nội soi phải luôn nhận thức được sự cần thiết phải chia sẻ việc quản lý đường thở với bác sĩ gây mê. Thiếu oxy máu và tăng CO2 máu có thể dễ dàng phát triển trong quá trình nội soi phế quản ống cứng và cần được xử trí kịp thời. Giao tiếp đầy đủ giữa bác sĩ nội soi và bác sĩ gây mê là cần thiết mọi lúc trong quá trình thủ thuật để đảm bảo quản lý đường thở chiến lược phù hợp và giảm thiểu rủi ro của bất kỳ thủ thuật nào dưới gây mê toàn thân bao gồm suy hô hấp, nhồi máu cơ tim, tai biến mạch máu não hoặc tử vong.
BẰNG CHỨNG
Tắc nghẽn đường thở trung tâm lành tính và ác tính
Chúng tôi đã đánh giá tiền cứu 53 bệnh nhân đã trải qua nội soi phế quản ống cứng để xử trí tắc nghẽn đường thở trung tâm (CAO) ác tính và lành tính. Nội soi phế quản ống mềm được sử dụng như một phương pháp hỗ trợ trong tất cả các thủ thuật. Cắt lọc mô hoại tử đường thở, các liệu pháp đốt nhiệt, nong bóng và đặt stent đường thở đã được thực hiện khi cần thiết cho quá trình bệnh lý cơ bản. Nội soi phế quản điều trị đã cải thiện chức năng hô hấp ký, khó thở và chất lượng cuộc sống. Tái thông đường thở đã đạt được ở 83% bệnh nhân. Thời gian sống còn tốt hơn ở những bệnh nhân bị tắc nghẽn đường thở ác tính mà việc tái thông đường thở đã được thực hiện thành công. Biến chứng từ nội soi phế quản rất hiếm, bao gồm rách đường thở, tràn khí màng phổi và thiếu oxy máu thoáng qua. Kinh nghiệm tương tự đã được báo cáo bởi Ong và các đồng nghiệp, những người đã chỉ ra rằng, ở những bệnh nhân bị CAO ác tính đã trải qua nội soi phế quản điều trị, chủ yếu sử dụng ống soi cứng và mềm, sự cải thiện về khó thở và chất lượng cuộc sống kéo dài. Mặc dù ống soi phế quản mềm có thể được sử dụng để đặt các loại stent khác nhau, stent silicone không thể được triển khai nếu không có ống soi phế quản cứng.
Xử trí ho ra máu sét đánh
Ống soi phế quản cứng có thể mang lại nhiều lợi thế khi xử trí ho ra máu sét đánh. Nó có thể được sử dụng để đặt nội khí quản vào phế quản gốc của phổi nơi có nguồn chảy máu, trong khi phổi đối bên được thông khí bằng các cổng bên của ống soi cứng. Các dụng cụ khác nhau, bao gồm ống soi phế quản mềm, ống hút lớn, các phương thức đốt nhiệt, dụng cụ chặn phế quản, v.v., sau đó có thể được đưa vào đường thở để xử trí chảy máu.
Gắp dị vật
Gắp dị vật là chỉ định đầu tiên của nội soi phế quản ống cứng, và nó đã làm giảm đáng kể tỷ lệ tử vong do hít phải dị vật. Tuy nhiên, với sự ra đời của ống soi phế quản mềm vào những năm 1970, hầu hết các dị vật hiện nay được gắp qua nội soi phế quản ống mềm. Tuy nhiên, ống soi phế quản cứng có thể cung cấp một đường dẫn lớn hơn để gắp dị vật, trong khi vẫn duy trì đường thở và thông khí. Nó đã được sử dụng như một thủ thuật cứu vãn khi nội soi phế quản ống mềm thất bại.
ĐÀO TẠO NỘI SOI PHẾ QUẢN ỐNG CỨNG
Đào tạo chính thức về nội soi phế quản ống cứng thường chỉ giới hạn trong các chương trình đào tạo chuyên khoa sâu về phổi can thiệp và phẫu thuật lồng ngực. Kinh nghiệm về nội soi phế quản ống cứng chỉ được cung cấp ở khoảng 4.4% các chương trình đào tạo chuyên khoa hô hấp nói chung, vì nội soi phế quản ống mềm đã thay thế phần lớn ống soi cứng trở thành công cụ được lựa chọn cho các bác sĩ chuyên khoa hô hấp nói chung. Một số cơ quan quản lý bao gồm Hiệp hội Lồng ngực Hoa Kỳ (ATS), Hiệp hội Hô hấp Châu Âu (ERS), và Trường môn các Bác sĩ Lồng ngực Hoa Kỳ (ACCP) đã công bố các hướng dẫn về đào tạo được khuyến nghị và đề xuất số lượng thủ thuật tối thiểu để một người thực hiện thủ thuật đạt được và duy trì năng lực thực hiện nội soi phế quản ống cứng. Tuyên bố chung ATS/ERS năm 2002 đề nghị rằng tất cả những người thực hiện nội soi phế quản ống cứng phải có “kinh nghiệm sâu rộng” trước đó về cả nội soi phế quản ống mềm và đặt nội khí quản và thực hiện ít nhất 20 ca nội soi phế quản ống cứng dưới sự giám sát trong môi trường đào tạo trước khi hành nghề độc lập, và ít nhất 10-15 ca nội soi phế quản ống cứng bổ sung hàng năm sau đó để duy trì năng lực thủ thuật. Tương tự, ACCP đồng ý với các hướng dẫn này như một mức tối thiểu để đạt được kỹ năng nội soi phế quản ống cứng, nhưng nhấn mạnh thêm tầm quan trọng của việc đào tạo liên tục, học tập suốt đời, và tái đánh giá định kỳ liên tục các kỹ năng và cơ hội cải thiện trong quá trình thực hành nội soi phế quản ống cứng. Do đó, các khuyến nghị về đào tạo và đánh giá năng lực thủ thuật đã chuyển từ ngưỡng dựa trên số lượng đơn thuần sang đánh giá trình độ kỹ năng. Một công cụ như vậy, RIGID-TASC, được phát triển như một danh sách kiểm tra 23 điểm được chấm trên thang điểm 0-100 bởi một giám khảo độc lập quan sát một học viên thực hiện đặt ống soi phế quản cứng và điều hướng đường thở, đã chứng minh tính hợp lệ và độ tin cậy như một công cụ đánh giá các kỹ năng nội soi phế quản ống cứng và khả năng phân loại người thực hiện thành các nhóm người mới bắt đầu, trung cấp và chuyên gia. RIGID-TASC có thể được sử dụng cho cả đánh giá ban đầu và thẩm định định kỳ liên tục các kỹ năng thủ thuật nội soi phế quản ống cứng. Hơn nữa, việc kết hợp đào tạo dựa trên mô phỏng và đánh giá kỹ năng cũng có thể cung cấp kết quả học tập được cải thiện và năng lực bổ sung về các kỹ năng nội soi phế quản ống cứng, và được khuyến nghị như một phần của một chương trình đào tạo đa phương thức.
TÓM TẮT
Nội soi phế quản ống cứng vẫn là một công cụ thiết yếu trong kho vũ khí của bác sĩ chuyên khoa phổi can thiệp hoặc bác sĩ phẫu thuật lồng ngực được đào tạo bài bản, mang lại lợi thế duy trì một đường thở an toàn và thông khí hiệu quả trong khi cho phép nhiều dụng cụ cứng và mềm được đưa vào đường thở cho các chỉ định điều trị. Nhiều kỹ thuật hỗ trợ, bao gồm liệu pháp lạnh, các liệu pháp nhiệt, và đặt stent, được tối ưu hóa khi được sử dụng song song với ống soi phế quản ống cứng. Trước khi thực hiện nội soi phế quản ống cứng, người thực hiện thủ thuật nên đảm bảo đánh giá bệnh nhân phù hợp, tối ưu hóa các bệnh đi kèm, duy trì giao tiếp tốt với đội ngũ gây mê hỗ trợ, và đạt được và duy trì năng lực về các kỹ năng cần thiết để thực hiện nội soi phế quản ống cứng một cách an toàn và hiệu quả.
LỜI CẢM ƠN
Hope Johnson, RRT, RCP và Wendy Curry, RRT vì sự hỗ trợ của họ với các hình ảnh.
TÀI LIỆU THAM KHẢO
- Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society/American Thoracic Society. Eur Respir J. 2002;19(2):356-373.
- Panchabhai TS, Mehta AC. Historical perspectives of bronchoscopy. Connecting the dots. Ann Am Thorac Soc. 2015;12(5):631-641.
- Dutau H, Vandemoortele T, Breen DP. Rigid bronchoscopy. Clin Chest Med. 2013;34(3):427-435.
- Prowse SJ, Makura Z. Gustav Killian: beyond his dehiscence. J Laryngol Otol. 2012;126(11):1164-1168.
- Alraiyes AH, Machuzak MS. Rigid bronchoscopy. Semin Respir Crit Care Med. 2014;35(6):671-680.
- Pathak V, Welsby I, Mahmood K, Wahidi M, MacIntyre N, Shofer S. Ventilation and anesthetic approaches for rigid bronchoscopy. Ann Am Thorac Soc. 2014;11(4):628-634.
- Mahmood K, Wahidi MM, Thomas S, et al. Therapeutic bronchoscopy improves spirometry, quality of life, and survival in central airway obstruction. Respiration. 2015;89(5):404-413.
- Ost DE, Ernst A, Grosu HB, et al. Complications following therapeutic bronchoscopy for malignant central airway obstruction: results of the AQUIRE Registry. Chest. 2015;148(2):450-471.
- Sklar MC, Fan E, Goligher EC. High-frequency oscillatory ventilation in adults with ARDS: past, present, and future. Chest. 2017;152(6):1306-1317.
- Pawlowski J. Anesthetic considerations for interventional pulmonary procedures. Curr Opin Anaesthesiol. 2013;26(1):6-12.
- Ong P, Grosu HB, Debiane L, et al. Long-term quality-adjusted survival following therapeutic bronchoscopy for malignant central airway obstruction. Thorax. 2019;74(2):141-156.
- Dumon JF. A dedicated tracheobronchial stent. Chest. 1990;97(2):328-332.
- Davidson K, Shojaee S. Managing massive hemoptysis. Chest. 2020;157(1):77-88.
- Hewlett JC, Rickman OB, Lentz RJ, Prakash UB, Maldonado F. Foreign body aspiration in adult airways: therapeutic approach. J Thorac Dis. 2017;9(9):3398-3409.
- Limper AH, Prakash UB. Tracheobronchial foreign bodies in adults. Ann Intern Med. 1990;112(8):604-609.
- Ernst A, Wahidi MM, Read CA, et al. Adult bronchoscopy training: current state and suggestions for the future: CHEST Expert Panel Report. Chest. 2015;148(2):321-332.
- Mahmood K, Wahidi MM, Osann KE, et al. Development of a tool to assess basic competency in the performance of rigid bronchoscopy. Ann Am Thorac Soc. 2016;13(4):502-511.
- Kennedy CC, Maldonado F, Cook DA. Simulation-based bronchoscopy training: systematic review and meta-analysis. Chest. 2013;144(1):183-192.
Bảng chú giải thuật ngữ Y học Anh Việt
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Rigid bronchoscopy | /ˈrɪdʒɪd brɒŋˈkɒskəpi/ | Nội soi phế quản ống cứng |
| 2 | Therapeutic indications | /ˌθerəˈpjuːtɪk ɪndɪˈkeɪʃənz/ | Chỉ định điều trị |
| 3 | Complex airway disorders | /ˈkɒmpleks ˈeəweɪ dɪsˈɔːdəz/ | Rối loạn đường thở phức tạp |
| 4 | Otolaryngologist | /ˌəʊtəʊˌlærɪŋˈɡɒlədʒɪst/ | Bác sĩ tai mũi họng |
| 5 | Esophagoscope | /iːˈsɒfəɡəʊskəʊp/ | Ống soi thực quản |
| 6 | Trachea | /ˈtreɪkiə/ | Khí quản |
| 7 | Mainstem bronchi | /ˈmeɪnstem ˈbrɒŋkaɪ/ | Phế quản gốc |
| 8 | Airway foreign body | /ˈeəweɪ ˈfɒrɪn ˈbɒdi/ | Dị vật đường thở |
| 9 | Bronchoscope technology | /ˈbrɒŋkəskəʊp tekˈnɒlədʒi/ | Công nghệ ống soi phế quản |
| 10 | Flexible bronchoscopic techniques | /ˈfleksəbl ˌbrɒŋkəˈskɒpɪk tekˈniːks/ | Kỹ thuật nội soi phế quản ống mềm |
| 11 | Practicing pulmonologist | /ˈpræktɪsɪŋ ˌpʌlməˈnɒlədʒɪst/ | Bác sĩ chuyên khoa hô hấp |
| 12 | Diagnostic evaluation | /ˌdaɪəɡˈnɒstɪk ɪˌvæljuˈeɪʃən/ | Đánh giá chẩn đoán |
| 13 | Therapeutic intervention | /ˌθerəˈpjuːtɪk ɪntəˈvenʃən/ | Can thiệp điều trị |
| 14 | Conduit | /ˈkɒndjuɪt/ | Đường dẫn |
| 15 | Ventilation | /ˌventɪˈleɪʃən/ | Thông khí |
| 16 | Benign central airway obstruction | /bɪˈnaɪn ˈsentrəl ˈeəweɪ əbˈstrʌkʃən/ | Tắc nghẽn đường thở trung tâm lành tính |
| 17 | Malignant central airway obstruction | /məˈlɪɡnənt ˈsentrəl ˈeəweɪ əbˈstrʌkʃən/ | Tắc nghẽn đường thở trung tâm ác tính |
| 18 | Cryotherapy | /ˌkraɪəʊˈθerəpi/ | Liệu pháp lạnh, Áp lạnh |
| 19 | Heat ablative therapies | /hiːt əˈbleɪtɪv ˈθerəpiz/ | Các liệu pháp đốt nhiệt |
| 20 | Stent deployment | /stent dɪˈplɔɪmənt/ | Đặt stent |
| 21 | Massive hemoptysis | /ˈmæsɪv hiːˈmɒptɪsɪs/ | Ho ra máu sét đánh, ho ra máu lượng nhiều |
| 22 | Diagnostic tissue biopsy | /ˌdaɪəɡˈnɒstɪk ˈtɪʃuː ˈbaɪɒpsi/ | Sinh thiết mô chẩn đoán |
| 23 | Distal airways | /ˈdɪstəl ˈeəweɪz/ | Các đường thở ở xa |
| 24 | Preprocedural planning | /ˌpriːprəˈsiːdʒərəl ˈplænɪŋ/ | Lập kế hoạch trước thủ thuật |
| 25 | Physical examination | /ˈfɪzɪkəl ɪɡˌzæmɪˈneɪʃən/ | Khám thực thể |
| 26 | Mitigate risks | /ˈmɪtɪɡeɪt rɪsks/ | Giảm thiểu rủi ro |
| 27 | Cardiopulmonary comorbidities | /ˌkɑːdiəʊˈpʌlmənəri ˌkəʊmɔːˈbɪdətiz/ | Bệnh lý tim phổi đi kèm |
| 28 | Procedural outcomes | /prəˈsiːdʒərəl ˈaʊtkʌmz/ | Kết quả thủ thuật |
| 29 | General anesthesia | /ˈdʒenərəl ˌænəsˈθiːziə/ | Gây mê toàn thân |
| 30 | Preoperative assessment | /ˌpriːˈɒpərətɪv əˈsesmənt/ | Đánh giá trước mổ |
| 31 | Complete blood count | /kəmˈpliːt blʌd kaʊnt/ | Công thức máu toàn phần |
| 32 | Chemistries | /ˈkemɪstriz/ | Các chỉ số hóa sinh |
| 33 | Coagulation studies | /kəʊˌæɡjuˈleɪʃən ˈstʌdiz/ | Các xét nghiệm đông máu |
| 34 | Upper airway examination | /ˈʌpər ˈeəweɪ ɪɡˌzæmɪˈneɪʃən/ | Khám đường thở trên |
| 35 | Oral cavity | /ˈɔːrəl ˈkævəti/ | Khoang miệng |
| 36 | Mallampati score | /mæləmˈpɑːti skɔː/ | Thang điểm Mallampati |
| 37 | Mouth opening | /maʊθ ˈəʊpənɪŋ/ | Mức độ há miệng |
| 38 | Thyromental distance | /ˌθaɪrəʊˈmentl ˈdɪstəns/ | Khoảng cách cằm-giáp |
| 39 | Neck mobility | /nek məʊˈbɪləti/ | Độ di động của cổ |
| 40 | Dentures | /ˈdentʃəz/ | Răng giả |
| 41 | Proceduralist | /prəˈsiːdʒərəlɪst/ | Người thực hiện thủ thuật |
| 42 | Challenging intubation | /ˈtʃælɪndʒɪŋ ɪntjuːˈbeɪʃən/ | Đặt nội khí quản khó |
| 43 | Loose teeth | /luːs tiːθ/ | Răng lung lay |
| 44 | Dental apparatus | /ˈdentl ˌæpəˈreɪtəs/ | Khí cụ nha khoa |
| 45 | Flexion and extension | /ˈflekʃən ənd ɪkˈstenʃən/ | Gập và duỗi |
| 46 | Lateral head movements | /ˈlætərəl hed ˈmuːvmənts/ | Chuyển động quay đầu sang hai bên |
| 47 | Neck hyperextension | /nek ˌhaɪpərɪkˈstenʃən/ | Ưỡn cổ ra sau |
| 48 | Cervical spine instability | /ˈsɜːvɪkəl spaɪn ɪnstəˈbɪləti/ | Mất vững cột sống cổ |
| 49 | Rheumatoid arthritis | /ˌruːmətɔɪd ɑːˈθraɪtɪs/ | Viêm khớp dạng thấp |
| 50 | Cervical spine trauma | /ˈsɜːvɪkəl spaɪn ˈtrɔːmə/ | Chấn thương cột sống cổ |
| 51 | Anesthesiologist | /ˌænəsˌθiːziˈɒlədʒɪst/ | Bác sĩ gây mê |
| 52 | Barrel | /ˈbærəl/ | Thân ống |
| 53 | Multifunctional head connector | /ˌmʌltiˈfʌŋkʃənəl hed kəˈnektə/ | Đầu nối đa chức năng |
| 54 | Rigid telescope | /ˈrɪdʒɪd ˈtelɪskəʊp/ | Ống kính soi cứng |
| 55 | Light source | /laɪt sɔːs/ | Nguồn sáng |
| 56 | Video optics | /ˈvɪdiəʊ ˈɒptɪks/ | Hệ thống quang học video |
| 57 | Working channel | /ˈwɜːkɪŋ ˈtʃænl/ | Kênh làm việc |
| 58 | Tracheoscope | /ˈtreɪkiəskəʊp/ | Ống soi khí quản |
| 59 | Fenestrations | /ˌfenəˈstreɪʃənz/ | Các lỗ |
| 60 | Contralateral lung ventilation | /ˌkɒntrəˈlætərəl lʌŋ ˌventɪˈleɪʃən/ | Thông khí phổi đối bên |
| 61 | Outer diameter | /ˈaʊtə daɪˈæmɪtə/ | Đường kính ngoài |
| 62 | Wall thickness | /wɔːl ˈθɪknəs/ | Độ dày thành ống |
| 63 | Beveled distal tip | /ˈbevəld ˈdɪstəl tɪp/ | Đầu xa được vát |
| 64 | Epiglottis | /ˌepɪˈɡlɒtɪs/ | Nắp thanh quản |
| 65 | Atraumatic passage | /ˌeɪtrɔːˈmætɪk ˈpæsɪdʒ/ | Đi qua ít sang chấn |
| 66 | Vocal cords | /ˈvəʊkəl kɔːdz/ | Dây thanh |
| 67 | Coring | /ˈkɔːrɪŋ/ | Khoét lõi |
| 68 | Endobronchial central airway tumors | /ˌendəʊˈbrɒŋkiəl ˈsentrəl ˈeəweɪ ˈtjuːməz/ | Khối u đường thở trung tâm trong lòng phế quản |
| 69 | Proximal end | /ˈprɒksɪməl end/ | Đầu gần |
| 70 | Silicone stent | /ˈsɪlɪkəʊn stent/ | Stent silicone |
| 71 | Side port | /saɪd pɔːt/ | Cổng bên |
| 72 | Self-inflating ventilation bag | /self ɪnˈfleɪtɪŋ ˌventɪˈleɪʃən bæɡ/ | Túi bóp bóng tự phồng |
| 73 | Jet ventilator | /dʒet ˈventɪleɪtə/ | Máy thở jet |
| 74 | Silicone caps | /ˈsɪlɪkəʊn kæps/ | Nắp silicone |
| 75 | Camera head | /ˈkæmərə hed/ | Đầu camera |
| 76 | Video monitor | /ˈvɪdiəʊ ˈmɒnɪtə/ | Màn hình video |
| 77 | Integrated rigid bronchoscopes | /ˈɪntɪɡreɪtɪd ˈrɪdʒɪd ˈbrɒŋkəskəʊps/ | Ống soi phế quản cứng tích hợp |
| 78 | Flexible bronchoscope | /ˈfleksəbl ˈbrɒŋkəskəʊp/ | Ống soi phế quản mềm |
| 79 | Optical forceps | /ˈɒptɪkəl ˈfɔːseps/ | Kìm quang học |
| 80 | Dilators | /daɪˈleɪtəz/ | Dụng cụ nong |
| 81 | Graspers | /ˈɡrɑːspəz/ | Kẹp |
| 82 | Scissors | /ˈsɪzəz/ | Kéo |
| 83 | Suction catheters | /ˈsʌkʃən ˈkæθɪtəz/ | Ống hút |
| 84 | Stent deployers | /stent dɪˈplɔɪəz/ | Dụng cụ đặt stent |
| 85 | Adjunct procedures | /ˈædʒʌŋkt prəˈsiːdʒəz/ | Các thủ thuật hỗ trợ |
| 86 | Induction of anesthesia | /ɪnˈdʌkʃən əv ˌænəsˈθiːziə/ | Khởi mê |
| 87 | Staffing | /ˈstɑːfɪŋ/ | Nhân sự |
| 88 | Procedural setting | /prəˈsiːdʒərəl ˈsetɪŋ/ | Môi trường thực hiện thủ thuật |
| 89 | Endoscopy suite | /enˈdɒskəpi swiːt/ | Phòng nội soi |
| 90 | Anesthesia support | /ˌænəsˈθiːziə səˈpɔːt/ | Hỗ trợ gây mê |
| 91 | Monitoring capabilities | /ˈmɒnɪtərɪŋ ˌkeɪpəˈbɪlətiz/ | Khả năng theo dõi |
| 92 | Operating room | /ˈɒpəreɪtɪŋ ruːm/ | Phòng mổ |
| 93 | Certified nurse anesthetist | /ˈsɜːtɪfaɪd nɜːs əˈnesθətɪst/ | Y tá gây mê được chứng nhận |
| 94 | Bronchoscopy assistant | /brɒŋˈkɒskəpi əˈsɪstənt/ | Trợ lý nội soi |
| 95 | Vital sign monitoring | /ˈvaɪtl saɪn ˈmɒnɪtərɪŋ/ | Theo dõi dấu hiệu sinh tồn |
| 96 | Peripheral pulse oximetry | /pəˈrɪfərəl pʌls ɒkˈsɪmətri/ | Đo độ bão hòa oxy trong máu ngoại vi |
| 97 | Anesthetics | /ˌænəsˈθetɪks/ | Thuốc mê |
| 98 | Open system | /ˈəʊpən ˈsɪstəm/ | Hệ thống hở |
| 99 | Air leak | /eə liːk/ | Rò rỉ khí |
| 100 | Total intravenous anesthesia (TIVA) | /ˈtəʊtl ɪntrəˈviːnəs ˌænəsˈθiːziə/ | Gây mê tĩnh mạch toàn phần |
| 101 | Volatile gases | /ˈvɒlətaɪl ˈɡæsɪz/ | Khí mê dễ bay hơi |
| 102 | Deep sedation | /diːp sɪˈdeɪʃən/ | An thần sâu |
| 103 | Short-acting neuromuscular blocking agent | /ʃɔːt ˈæktɪŋ ˌnjʊərəʊˈmʌskjʊlə ˈblɒkɪŋ ˈeɪdʒənt/ | Thuốc chẹn thần kinh-cơ tác dụng ngắn |
| 104 | Hypnotic agents | /hɪpˈnɒtɪk ˈeɪdʒənts/ | Thuốc ngủ |
| 105 | Moderate sedation | /ˈmɒdərət sɪˈdeɪʃən/ | An thần trung bình |
| 106 | Reversible agents | /rɪˈvɜːsəbl ˈeɪdʒənts/ | Thuốc có thể đảo ngược tác dụng |
| 107 | Conventional ventilation | /kənˈvenʃənəl ˌventɪˈleɪʃən/ | Thông khí quy ước |
| 108 | Assisted spontaneous ventilation | /əˈsɪstɪd spɒnˈteɪniəs ˌventɪˈleɪʃən/ | Thông khí tự nhiên có hỗ trợ |
| 109 | Anesthetist-controlled ventilation | /əˈnesθətɪst kənˈtrəʊld ˌventɪˈleɪʃən/ | Thông khí do bác sĩ gây mê kiểm soát |
| 110 | Supplemental oxygen | /ˌsʌplɪˈmentl ˈɒksɪdʒən/ | Oxy bổ sung |
| 111 | Endotracheal tube | /ˌendəʊˈtreɪkiəl tjuːb/ | Ống nội khí quản |
| 112 | Uncuffed rigid bronchoscope | /ʌnˈkʌft ˈrɪdʒɪd ˈbrɒŋkəskəʊp/ | Ống soi phế quản cứng không bóng chèn |
| 113 | Tidal volumes | /ˈtaɪdl ˈvɒljuːmz/ | Thể tích khí lưu thông |
| 114 | Airway pressures | /ˈeəweɪ ˈpreʃəz/ | Áp lực đường thở |
| 115 | Chest rise | /tʃest raɪz/ | Sự nâng lên của lồng ngực |
| 116 | Open airway circuit | /ˈəʊpən ˈeəweɪ ˈsɜːkɪt/ | Mạch đường thở hở |
| 117 | Venturi effect | /venˈtjʊəri ɪˈfekt/ | Hiệu ứng Venturi |
| 118 | High-frequency jet ventilation (HFJV) | /haɪ ˈfriːkwənsi dʒet ˌventɪˈleɪʃən/ | Thông khí jet tần số cao |
| 119 | Dead space volume | /ded speɪs ˈvɒljuːm/ | Thể tích khoảng chết |
| 120 | Bulk flow | /bʌlk fləʊ/ | Dòng chảy khối |
| 121 | Laminar air flow | /ˈlæmɪnər eə fləʊ/ | Dòng chảy tầng |
| 122 | Direct alveolar ventilation | /dɪˈrekt ælˈviːələr ˌventɪˈleɪʃən/ | Thông khí phế nang trực tiếp |
| 123 | Longitudinal dispersion | /ˌlɒndʒɪˈtjuːdɪnl dɪˈspɜːʃən/ | Phân tán theo chiều dọc |
| 124 | Pendelluft | /ˈpendəluft/ | Hiệu ứng pendelluft |
| 125 | Molecular diffusion | /məˈlekjʊlər dɪˈfjuːʒən/ | Khuếch tán phân tử |
| 126 | Alveolar capillary membrane | /ælˈviːələr kəˈpɪləri ˈmembreɪn/ | Màng mao mạch phế nang |
| 127 | Luer-lock mechanism | /ˈluːə lɒk ˈmekənɪzəm/ | Cơ chế khóa luer |
| 128 | Respiratory rate | /rɪˈspɪrətəri reɪt/ | Tần số thở |
| 129 | Ventilator driving pressures | /ˈventɪleɪtə ˈdraɪvɪŋ ˈpreʃəz/ | Áp lực đẩy của máy thở |
| 130 | Inspiratory time | /ɪnˈspɪrətəri taɪm/ | Thời gian hít vào |
| 131 | Passive exhalation | /ˈpæsɪv ˌekshəˈleɪʃən/ | Thở ra thụ động |
| 132 | Chest recoil | /tʃest ˈriːkɔɪl/ | Sự co lại của lồng ngực |
| 133 | Diaphragmatic excursion | /ˌdaɪəfræɡˈmætɪk ɪkˈskɜːʃən/ | Sự di chuyển của cơ hoành |
| 134 | Hypercapnia | /ˌhaɪpəˈkæpniə/ | Tăng CO2 máu |
| 135 | End-tidal CO2 | /end ˈtaɪdl siː əʊ tuː/ | CO2 cuối kỳ thở ra |
| 136 | Arterial blood gases | /ɑːˈtɪəriəl blʌd ˈɡæsɪz/ | Khí máu động mạch |
| 137 | Atelectasis | /ˌætɪˈlektəsɪs/ | Xẹp phổi |
| 138 | Restrictive lung physiology | /rɪˈstrɪktɪv lʌŋ ˌfɪziˈɒlədʒi/ | Sinh lý phổi hạn chế |
| 139 | Noncompliant chest walls | /ˌnɒnkəmˈplaɪənt tʃest wɔːlz/ | Thành ngực không giãn nở tốt |
| 140 | Obesity | /əʊˈbiːsəti/ | Béo phì |
| 141 | Reverse Trendelenburg position | /rɪˈvɜːs trenˈdelənbɜːɡ pəˈzɪʃən/ | Tư thế Trendelenburg ngược |
| 142 | Preoxygenated | /ˌpriːˈɒksɪdʒəneɪtɪd/ | Tiền oxy hóa |
| 143 | Oropharyngeal secretions | /ˌɔːrəʊfæˈrɪndʒiəl sɪˈkriːʃənz/ | Dịch tiết hầu họng |
| 144 | Tooth guard | /tuːθ ɡɑːd/ | Dụng cụ bảo vệ răng |
| 145 | Supine position | /ˈsuːpaɪn pəˈzɪʃən/ | Tư thế nằm ngửa |
| 146 | Laryngoscopy-assisted intubation | /ˌlærɪŋˈɡɒskəpi əˈsɪstɪd ɪntjuːˈbeɪʃən/ | Đặt ống có hỗ trợ của đèn soi thanh quản |
| 147 | Preexisting tracheostomy | /ˌpriːɪɡˈzɪstɪŋ ˌtreɪkiˈɒstəmi/ | Lỗ mở khí quản có sẵn |
| 148 | Median sulcus of the tongue | /ˈmiːdiən ˈsʌlkəs əv ðə tʌŋ/ | Rãnh giữa của lưỡi |
| 149 | Uvula | /ˈjuːvjʊlə/ | Lưỡi gà |
| 150 | Pharynx | /ˈfærɪŋks/ | Hầu |
| 151 | Arytenoids | /ˌærɪˈtiːnɔɪdz/ | Sụn phễu |
| 152 | Posterior tracheal membrane | /pɒˈstɪəriə ˈtreɪkiəl ˈmembreɪn/ | Màng khí quản sau |
| 153 | Subglottic space | /ˌsʌbˈɡlɒtɪk speɪs/ | Không gian dưới thanh môn |
| 154 | Topical lidocaine | /ˈtɒpɪkəl ˈlaɪdəʊkeɪn/ | Lidocain tại chỗ |
| 155 | Stoma | /ˈstəʊmə/ | Lỗ mở |
| 156 | Lobar bronchi | /ˈləʊbə ˈbrɒŋkaɪ/ | Phế quản thùy |
| 157 | Bronchus intermedius | /ˈbrɒŋkəs ˌɪntəˈmiːdiəs/ | Phế quản trung gian |
| 158 | Argon plasma coagulation (APC) | /ˈɑːɡɒn ˈplæzmə kəʊˌæɡjuˈleɪʃən/ | Đông huyết tương Argon |
| 159 | Microdebrider | /ˌmaɪkrəʊdɪˈbraɪdər/ | Dụng cụ cắt hút mô |
| 160 | Contraindications | /ˌkɒntrəˌɪndɪˈkeɪʃənz/ | Chống chỉ định |
| 161 | Unstable facial fractures | /ʌnˈsteɪbl ˈfeɪʃəl ˈfræktʃəz/ | Gãy xương mặt không ổn định |
| 162 | Laryngeal disease | /læˈrɪndʒiəl dɪˈziːz/ | Bệnh lý thanh quản |
| 163 | Cervical spondylosis | /ˈsɜːvɪkəl ˌspɒndɪˈləʊsɪs/ | Thoái hóa cột sống cổ |
| 164 | Respiratory failure | /rɪˈspɪrətəri ˈfeɪljə/ | Suy hô hấp |
| 165 | Coagulopathy | /kəʊˌæɡjuˈlɒpəθi/ | Bệnh lý đông máu |
| 166 | Periprocedural setting | /ˌperiprəˈsiːdʒərəl ˈsetɪŋ/ | Giai đoạn quanh thủ thuật |
| 167 | American Society of Anesthesiologists (ASA) classification | /əˈmerɪkən səˈsaɪəti əv ˌænəsˌθiːziˈɒlədʒɪsts klæsɪfɪˈkeɪʃən/ | Phân loại của Hiệp hội Gây mê Hoa Kỳ |
| 168 | Sore throat | /sɔː θrəʊt/ | Đau họng |
| 169 | Oropharyngeal mucosa | /ˌɔːrəʊfæˈrɪndʒiəl mjuːˈkəʊsə/ | Niêm mạc hầu họng |
| 170 | Laryngeal edema | /læˈrɪndʒiəl ɪˈdiːmə/ | Phù nề thanh quản |
| 171 | Paralysis | /pəˈræləsɪs/ | Liệt |
| 172 | Osteoporosis | /ˌɒstiəʊpəˈrəʊsɪs/ | Loãng xương |
| 173 | Lacerations | /ˌlæsəˈreɪʃənz/ | Vết rách |
| 174 | Perforation of the airway wall | /ˌpɜːfəˈreɪʃən əv ðə ˈeəweɪ wɔːl/ | Thủng thành đường thở |
| 175 | Pneumothorax | /ˌnjuːməʊˈθɔːræks/ | Tràn khí màng phổi |
| 176 | Pneumomediastinum | /ˌnjuːməʊˌmiːdiəˈstaɪnəm/ | Tràn khí trung thất |
| 177 | Bronchovascular fistulae | /ˌbrɒŋkəʊˈvæskjʊlər ˈfɪstjʊliː/ | Rò phế quản-mạch máu |
| 178 | Bronchospasm | /ˈbrɒŋkəʊspæzəm/ | Co thắt phế quản |
| 179 | Hypoxemia | /ˌhaɪpɒkˈsiːmiə/ | Thiếu oxy máu |
| 180 | Myocardial infarction | /ˌmaɪəʊˈkɑːdiəl ɪnˈfɑːkʃən/ | Nhồi máu cơ tim |
| 181 | Cerebrovascular accident | /ˌserɪbrəʊˈvæskjʊlər ˈæksɪdənt/ | Tai biến mạch máu não |
| 182 | Spirometry | /spaɪˈrɒmətri/ | Chức năng hô hấp ký |
| 183 | Dyspnea | /dɪspˈniːə/ | Khó thở |
| 184 | Quality of life | /ˈkwɒləti əv laɪf/ | Chất lượng cuộc sống |
| 185 | Airway patency | /ˈeəweɪ ˈpeɪtənsi/ | Sự thông thoáng của đường thở |
| 186 | Survival | /səˈvaɪvl/ | Thời gian sống còn |
| 187 | Endobronchial blockers | /ˌendəʊˈbrɒŋkiəl ˈblɒkəz/ | Dụng cụ chặn phế quản |
| 188 | Rescue procedure | /ˈreskjuː prəˈsiːdʒə/ | Thủ thuật cứu vãn |
| 189 | Interventional pulmonary fellowships | /ˌɪntəˈvenʃənəl ˈpʌlmənəri ˈfeləʊʃɪps/ | Chương trình đào tạo chuyên khoa sâu về phổi can thiệp |
| 190 | Thoracic surgery training programs | /θəˈræsɪk ˈsɜːdʒəri ˈtreɪnɪŋ ˈprəʊɡræmz/ | Chương trình đào tạo phẫu thuật lồng ngực |
| 191 | Governing bodies | /ˈɡʌvənɪŋ ˈbɒdiz/ | Các cơ quan quản lý |
| 192 | Competence | /ˈkɒmpɪtəns/ | Năng lực |
| 193 | Lifelong learning | /ˈlaɪflɒŋ ˈlɜːnɪŋ/ | Học tập suốt đời |
| 194 | Skill proficiency assessments | /skɪl prəˈfɪʃənsi əˈsesmənts/ | Đánh giá trình độ kỹ năng |
| 195 | Checklist | /ˈtʃeklɪst/ | Danh sách kiểm tra |
| 196 | Validity and reliability | /vəˈlɪdəti ənd rɪˌlaɪəˈbɪləti/ | Tính hợp lệ và độ tin cậy |
| 197 | Simulation-based training | /ˌsɪmjuˈleɪʃən beɪst ˈtreɪnɪŋ/ | Đào tạo dựa trên mô phỏng |
| 198 | Multimodal training program | /ˌmʌltiˈməʊdl ˈtreɪnɪŋ ˈprəʊɡræm/ | Chương trình đào tạo đa phương thức |
| 199 | Secure airway | /sɪˈkjʊər ˈeəweɪ/ | Đường thở an toàn |
| 200 | Comorbidities | /ˌkəʊmɔːˈbɪdətiz/ | Bệnh đi kèm |
