Cẩm nang Hô hấp Can thiệp. Practical Guide to Interventional Pulmonology
Bản quyền (C) 2024 Nhà xuất bản Elsevier.
Ts.Bs. Lê Nhật Huy – Ths.Bs. Lê Đình Sáng (Dịch và chú giải)
CHƯƠNG 7. CẮT LỌC CƠ HỌC
Mechanical Debridement
Russell Jason Miller; Lakshmi Mudambi
Practical Guide to Interventional Pulmonology, 7, 63-75
| TUYÊN BỐ MIỄN TRỪ TRÁCH NHIỆM BẮT BUỘC CỦA BỘ QUỐC PHÒNG
Các quan điểm được trình bày trong bài viết này là của (các) tác giả và không nhất thiết phản ánh chính sách hoặc quan điểm chính thức của Bộ Hải quân, Bộ Quốc phòng, Bộ Cựu chiến binh, hoặc Chính phủ Hoa Kỳ. |
GIỚI THIỆU VỀ CẮT LỌC CƠ HỌC
Cắt lọc cơ học đường thở là phương pháp sử dụng các dụng cụ để loại bỏ thủ công các tổn thương tắc nghẽn lành tính hoặc ác tính. Về nguyên tắc, cắt lọc cơ học các tổn thương trong khí quản hoặc trong phế quản là một bước trong một phương pháp tiếp cận rất phức tạp và tinh vi để quản lý tắc nghẽn đường thở trung tâm (Hình 7.1). Các đặc điểm của bệnh nhân, tổn thương và dụng cụ phải được xem xét khi lựa chọn một phương pháp hoặc phương thức giảm kích thước khối u này thay vì phương pháp khác. Ngoài ra, một thủ thuật nội soi phế quản được coi là cơ bản có thể có những rủi ro đáng kể nếu không có sự chuẩn bị đầy đủ hoặc không có đủ trang thiết bị và kỹ năng cần thiết để xử trí các biến chứng.

Hình 7.1 Tiếp cận tắc nghẽn đường thở trung tâm. Sơ đồ này mô tả phương pháp tiếp cận kỹ thuật đối với tắc nghẽn đường thở trung tâm. Nó không giải thích các chỉ định can thiệp (xem Chương 8 để biết cách ra quyết định trong tắc nghẽn đường thở trung tâm).
Có hai ưu điểm chính của việc giảm kích thước khối u bằng phương pháp cơ học. Thứ nhất, một số dụng cụ này (khoét lõi bằng ống soi cứng, nong cứng, dao bào mô) cung cấp khả năng giảm nhanh kích thước khối u. Điều này quan trọng trong các tổn thương gây hẹp nghiêm trọng, đặc biệt là ở khí quản. Thứ hai, tất cả các dụng cụ này có thể được sử dụng ở những bệnh nhân có nhu cầu oxy cao, trong khi các dụng cụ nhiệt bị chống chỉ định do nguy cơ cháy. Tuy nhiên, điều quan trọng cần nhớ là làm đông một khối u trước khi cắt lọc cơ học vẫn là một nguyên tắc nền tảng của các can thiệp điều trị nội phế quản.
KHOÉT LÕI BẰNG ỐNG SOI CỨNG
Vai trò của dụng cụ
Khoét lõi bằng ống soi cứng có thể được sử dụng trong việc quản lý tắc nghẽn nội phế quản do các rối loạn lành tính hoặc ác tính. Thông thường, khoét lõi cơ học được sử dụng để giảm kích thước các khối u tắc nghẽn nội phế quản sau khi đã triệt mạch bằng các liệu pháp nhiệt. Tuy nhiên, lợi ích độc đáo của nó là trong tình huống tắc nghẽn đe dọa tính mạng khi cần loại bỏ khối u nhanh chóng để tránh ngạt thở, khi không có đủ thời gian để sử dụng các phương thức khác. Tình trạng tắc nghẽn nghiêm trọng, đe dọa tính mạng đòi hỏi kỹ thuật này thường rõ ràng khi bệnh nhân nhập viện, nhưng đôi khi một mức độ tắc nghẽn và thiếu oxy không mong muốn sẽ xảy ra sau khi gây mê và giãn cơ. Do đó, đây là một kỹ năng quan trọng mà người thực hiện thủ thuật nên chuẩn bị sẵn sàng để áp dụng nhanh chóng.
Chi tiết thiết bị
Như đã thảo luận trong các phần khác của cuốn sách này, ống soi cứng là một ống kim loại rỗng với đầu xa được vát. Khoét lõi bằng ống soi cứng là kỹ thuật sử dụng đầu vát của ống soi phế quản hoặc ống soi khí quản thông khí loại cứng để giảm kích thước một khối u dạng dạng sùi trong khí quản hoặc nội phế quản. Nó hữu ích nhất để loại bỏ các tổn thương dạng sùi có cuống với một thân hẹp. Nó cũng có thể được sử dụng để giảm kích thước các khối u không cuống thành từng mảnh. Phương pháp này cho phép cắt bỏ khối u khỏi đường thở, nhưng việc loại bỏ khối u đã cắt đòi hỏi phải sử dụng các thiết bị khác.
Phương pháp sử dụng
Đầu vát của ống soi cứng được điều khiển nhẹ nhàng đến gốc gần của tổn thương dạng sùi dưới sự quan sát trực tiếp bằng kính viễn vọng cứng 0 độ. Mặt phẳng phẫu tích nằm dọc theo đường giữa tổn thương và thành niêm mạc của đường thở. Ống soi cứng được xoay nhẹ nhàng như штопор qua toàn bộ gốc của khối u trong khi tạo áp lực dọc theo mặt phẳng phẫu tích về phía đầu xa của khối u. Ngoài ra, kẹp cứng có thể được sử dụng để ổn định tổn thương dạng sùi trong khi sử dụng ống soi cứng để phẫu tích nó dưới sự quan sát trực tiếp. Trục đường thở cần được xác định trước khi khoét lõi, và ống soi phế quản nên duy trì song song với trục dọc của đường thở để tránh vô tình làm thủng đường thở. Việc sử dụng phản hồi xúc giác rất có giá trị để thông báo cho bác sĩ khi quá trình phẫu tích diễn ra, đảm bảo rằng thành đường thở và sụn đường thở không bị thủng. Điều này có thể giúp xác nhận rằng trục dọc của đường thở đang được tuân thủ khi tầm nhìn bị hạn chế. Việc sử dụng các ống hút thể tích lớn nối tiếp (cứng hoặc mềm) cực kỳ hữu ích trong quá trình khoét lõi để hút máu có thể cản trở tầm nhìn và để thu thập khối u đã tách rời. Ngoài ra, vì có thể có sự tắc nghẽn tạm thời trở nên tồi tệ hơn trong quá trình khoét lõi và loại bỏ khối u, việc sử dụng ống hút để loại bỏ càng nhiều dịch tiết, mảnh vụn và chất nhầy xung quanh khối u càng tốt trước khi khoét lõi sẽ cải thiện tầm nhìn và dự trữ hô hấp trong quá trình can thiệp. Việc sử dụng các liệu pháp nhiệt để triệt mạch tổn thương trước khi khoét lõi được khuyến nghị mạnh mẽ để giảm khả năng chảy máu. Nếu không thể triệt mạch hoặc nếu có chảy máu đáng kể, ống soi phế quản cứng nên được đẩy nhẹ về phía trước để che và chèn ép gốc tổn thương trong ít nhất 3 phút trước khi đánh giá gốc cắt để tìm bằng chứng kiểm soát cầm máu.
Những cạm bẫy
Mặc dù kỹ thuật này hữu ích để giảm kích thước các khối u đường thở trung tâm, nó cũng là một trong những kỹ thuật nguy hiểm nhất trong tay người thiếu kinh nghiệm, đặc biệt là trong bối cảnh tình trạng lâm sàng xấu đi nhanh chóng đòi hỏi phải loại bỏ khối u nhanh hoặc trong khi chảy máu tích cực làm ảnh hưởng đến tầm nhìn. Mặc dù đầu vát có cảm giác tù, người thực hiện phải luôn nhớ rằng khi sử dụng lực quá mức hoặc không tôn trọng các mặt phẳng đường thở, các tổn thương ngoài ý muốn như rách niêm mạc, thủng toàn bộ bề dày và chấn thương thảm khốc đối với các cấu trúc mạch máu có thể xảy ra.
NONG ĐƯỜNG THỞ (BẰNG BÓNG HOẶC ỐNG SOI CỨNG)
Vai trò của dụng cụ
Nong đường thở có thể được thực hiện cho cả hẹp lành tính cũng như tắc nghẽn ác tính và có thể được thực hiện bằng bóng nong đường thở hoặc ống soi phế quản cứng nối tiếp, cũng như đưa vào nối tiếp các que nong thon. Trong tắc nghẽn ác tính, tác dụng của việc nong đường thở thường là tạm thời, và nó thường được sử dụng để mở rộng đường thở để cho phép đặt stent hoặc đưa các dụng cụ giảm kích thước khối u khác qua. Nong đôi khi có thể được sử dụng đơn độc trong bệnh ác tính, vì một số lượng đáng kể bệnh nhân có thể có tác dụng nhiều hơn là chỉ tạm thời, với một nghiên cứu cho thấy lợi ích ngắn hạn với 43% bệnh nhân có đáp ứng duy trì sau 7 ngày nong. Do đó, khi không có lựa chọn nào khác, nong bóng đôi khi có thể được sử dụng đơn độc để giảm nhẹ triệu chứng trong thời gian ngắn hoặc để tạo điều kiện cho việc rút ống nội khí quản.
Nong có thể có tác dụng lâu dài đối với các hẹp lành tính thứ phát sau các tổn thương hẹp dạng màng xơ. Tuy nhiên, hẹp phức tạp có liên quan đến sụn hoặc trong bối cảnh viêm hoặc các tổn thương vôi hóa (chẳng hạn như trong viêm trung thất xơ hóa) thường không đáp ứng với chỉ riêng nong bóng. Việc sử dụng laser hoặc dao điện để tạo các vết rạch xuyên tâm vào các màng hẹp được khuyến khích, trước khi nong, để giảm lượng rách niêm mạc không kiểm soát bằng cách tạo ra các điểm rách có kiểm soát và do đó giảm tổn thương tại chỗ có thể góp phần vào việc tái phát hẹp.
Khi lựa chọn giữa nong bóng và nong bằng ống soi phế quản cứng, nhìn chung bóng nong được ưu tiên hơn, vì chúng không gây ra lực xé dọc, làm tăng mức độ tổn thương niêm mạc và nguy cơ xơ hóa và tái hẹp, vì bóng được bơm căng sau khi đưa qua đoạn hẹp. Ngược lại, tổn thương niêm mạc theo chiều dọc là không thể tránh khỏi khi đưa ống soi phế quản cứng hoặc que nong về phía trước. Một ưu điểm của phương pháp nong cứng so với nong bóng là phản hồi xúc giác do ống soi cứng cung cấp tạo điều kiện thuận lợi cho việc đánh giá độ cứng của đường thở và sức cản đối với việc nong, có thể làm giảm nguy cơ thủng khi được sử dụng bởi các bác sĩ có kinh nghiệm. Một ưu điểm khác của hệ thống cứng là ở những bệnh nhân bị tắc nghẽn khí quản có dự trữ hô hấp tối thiểu và không thể chịu được tắc nghẽn hoàn toàn đường thở trong khoảng thời gian cần thiết để nong bằng bóng. Trong tình huống này, phương pháp nong cứng cho phép thông khí liên tục trong suốt quá trình. Ngược lại, nong bóng đòi hỏi các khoảng thời gian tắc nghẽn đường thở 30-60 giây trong khi bóng được bơm căng. Que nong Jackson là các que nong thon có thể được đưa vào nối tiếp qua một tắc nghẽn đường thở để nong rộng lòng đường thở. Chúng phần lớn đã được thay thế bằng các hệ thống nong bóng, vì chúng hoạt động tương tự nhưng đòi hỏi nội soi phế quản cứng để đưa vào, che khuất tầm nhìn xa trong quá trình đưa vào, và khó sử dụng ở khí quản xa, vì đầu xa sẽ bị lệch sang trái hoặc phải khi nó đi qua carina.
Chi tiết thiết bị
Bóng nong phế quản được thiết kế để đi qua kênh làm việc của ống soi phế quản điều trị và được cấu tạo từ các polyme nhiệt dẻo bơm hơi, áp suất cao, độ giãn nở thấp, khi được bơm căng bằng cách tiêm qua một hệ thống nước được điều chỉnh áp suất chứa nước muối hoặc đôi khi là chất cản quang, sẽ phồng lên một cách đồng đều đến một đường kính xác định. Có nhiều loại thiết bị bơm hơi dùng một lần và tái sử dụng. Bóng có dạng bóng nong một pha giãn nở đến một đường kính cụ thể hoặc bóng đa pha giãn nở đến nhiều đường kính khác nhau tùy thuộc vào áp suất giãn nở được theo dõi bằng áp kế cụ thể được tạo ra khi chất lỏng được tiêm vào. Ban đầu, việc nong đường thở được thực hiện bằng bóng dài 5,5 cm được thiết kế để nong thực quản; tuy nhiên, hiện đã có các loại bóng ngắn hơn được thiết kế đặc biệt cho đường thở. Thông thường, bóng có thể được dẫn hướng bằng dây dẫn, nhưng điều này thường chỉ cần thiết trong những trường hợp hiếm hoi khi nong bóng được thực hiện bằng phương pháp chiếu huỳnh quang mà không có hướng dẫn của nội soi phế quản.
Bóng cắt mạch máu hoạt động theo cách tương tự như bóng nong tiêu chuẩn; tuy nhiên, chúng có ba đến bốn lưỡi dao vi phẫu được gắn theo chiều dọc, trong quá trình nong, tạo ra các vết rạch làm giảm các vết rách niêm mạc không kiểm soát. Bóng cắt theo truyền thống chỉ được đặt qua một dây dẫn hướng bằng cách sử dụng hướng dẫn của chiếu huỳnh quang, do nguy cơ cao làm hỏng ống soi phế quản. Điều này đã khiến chúng trở thành một lựa chọn thường không hấp dẫn cho việc nong phế quản; tuy nhiên, các báo cáo về việc sử dụng các loại bóng này trong việc quản lý tắc nghẽn đường thở vẫn tồn tại, và có một vài tình huống mà bóng cắt có thể có những lợi thế độc đáo so với các phương pháp nong khác. Thứ nhất là trong hẹp đoạn dài cực kỳ chặt hoặc khi có tình trạng thiếu oxy cản trở việc sử dụng an toàn dao điện hoặc laser để tạo các vết rạch niêm mạc, và thứ hai là ở trẻ em, nơi chỉ cần các ống soi phế quản cỡ nhỏ, không cho phép đưa các dụng cụ cắt vào. Mặc dù hiếm khi được sử dụng trong đường thở, vai trò của bóng cắt có thể nhận được sự chú ý mới, vì việc đưa vào qua nội soi phế quản có thể được thực hiện thông qua các ống soi phế quản dùng một lần hiện đã phổ biến. Bóng Fogarty latex mạch máu, dễ uốn, thể tích lớn, áp suất thấp, theo truyền thống được coi là một công cụ khẩn cấp để nhanh chóng bịt một đường thở chảy máu, nhưng chúng cũng có thể có một vai trò không thường xuyên trong việc nong, mà chúng ta sẽ thảo luận thêm trong phần này.
Việc đưa vào nối tiếp các ống soi phế quản cứng tiêu chuẩn có kích thước tăng dần cũng là một công cụ hiệu quả để nong đường thở. Tuy nhiên, khả năng thực hiện nong cứng phụ thuộc vào hệ thống cứng đang được sử dụng. Ống soi phế quản cứng Jackson, không còn được sản xuất, được coi là lý tưởng để nong đường thở do có đầu tù và tròn hơn cho phép đi qua tắc nghẽn an toàn hơn so với các ống soi phế quản cứng hiện đại. Nong cứng nối tiếp thực tế hơn nhiều với các hệ thống nội soi phế quản cứng dạng mô-đun có đế phổ thông có thể tháo rời so với các hệ thống mà đế được hợp nhất với thân ống soi phế quản. Bằng cách đầu tiên đưa vào một ống soi khí quản cỡ lớn, tháo đế, và sau đó đưa vào các ống soi phế quản cứng thông khí có đường kính nhỏ hơn nhưng dài hơn, có thể thực hiện nong nối tiếp mà không cần phải đặt lại nội khí quản cho bệnh nhân mỗi lần.
Phương pháp sử dụng
Nong bằng ống soi phế quản cứng đòi hỏi gây mê toàn thân, trong khi nong bóng với an thần tỉnh là một lựa chọn cho bệnh lý ở xa carina chính. Một số bệnh nhân có thể chịu đựng được nong khí quản dưới an thần vừa phải; tuy nhiên, thường có thể cần gây mê toàn thân với việc nong kéo dài, vì cảm giác ngạt thở có thể gây ra sự khó chịu đáng kể cho bệnh nhân.
Như đã đề cập trước đó, các vết rạch xuyên tâm bằng dao điện hoặc laser có thể làm giảm lượng rách không kiểm soát và sản xuất fibrin, do đó làm giảm khả năng tái hẹp. Dao điện là một dụng cụ có thể tái sử dụng được sử dụng qua kênh làm việc của ống soi phế quản mềm. Việc lựa chọn một loại laser có đặc tính cắt (carbon dioxide, holmium:yttrium aluminum garnet, hoặc diode) cung cấp lựa chọn tốt nhất để tạo ra các vết rạch xuyên tâm chính xác mà không gây ra phản ứng viêm hoặc tổn thương mô sâu hơn. Ba vết rạch 1-2 mm mô phỏng biểu tượng Mercedes (vị trí 12, 4, 8 giờ) được thực hiện dọc theo chỗ hẹp. Sau khi rạch xuyên tâm, nong bóng phế quản thường được thực hiện.
Đối với nong bóng phế quản, kích thước của bóng được chọn phụ thuộc vào việc xem xét kích thước của đường thở bị hẹp cũng như xem xét các đường thở bình thường liền kề với tổn thương. Khi bóng quá lớn so với chỗ hẹp, sự cải thiện về đường kính sẽ lớn hơn, nhưng nguy cơ thủng đường thở cũng sẽ cao hơn. Nên thực hiện các lần nong tăng dần nhỏ bắt đầu bằng một quả bóng chỉ làm giãn nở nhẹ đường thở. Việc nong được tiếp tục nối tiếp với các quả bóng có kích thước tăng dần cho đến khi đạt được độ nong mục tiêu. Các tài liệu khác nhau về thời gian bơm căng và số lần lặp lại tối ưu, nhưng thông thường hai đến ba lần nong với thời gian bơm căng từ 30 đến 90 giây cho mỗi giai đoạn nong là đủ.
Các thông số kỹ thuật của việc chuẩn bị bóng và thiết bị bơm hơi thay đổi tùy theo nhà sản xuất. Điều quan trọng là phải tham khảo hướng dẫn sử dụng, vì mô tả chi tiết về từng thiết bị này nằm ngoài phạm vi của chương này. Có một nhãn trên mỗi quả bóng tương ứng với áp suất áp kế cụ thể với đường kính bơm căng của bóng. Bôi trơn đầu của quả bóng đã xì hơi có thể giúp đưa dụng cụ qua kênh làm việc của ống soi phế quản mềm dễ dàng hơn. Quả bóng phải hoàn toàn ra khỏi kênh làm việc trước khi bơm căng để tránh làm hỏng ống soi. Quả bóng chưa bơm căng nên được đưa vào đoạn hẹp với ít nhất 0,5 cm của quả bóng ở phía gần so với mức độ hẹp, vì nó có thể dễ dàng trượt ra khỏi vị trí nếu quá gần hoặc quá xa. Việc rút quả bóng để tiếp xúc với đầu ống soi phế quản mềm trong khi đồng thời bơm căng nó có thể cố định quả bóng tại vị trí qua chỗ hẹp. Có thể có được tầm nhìn 360 độ qua quả bóng bằng cách hút chất lỏng trong quả bóng, cho phép người thực hiện quan sát các vết rách đường thở đang phát triển, cho thấy khả năng thủng (xem Hình 7.2). Khi các chu kỳ nong hoàn tất, quả bóng có thể được xì hơi và lấy ra khỏi kênh làm việc. Việc đưa vào lại nhiều lần làm giảm độ bền của đầu ống thông, có thể khiến không thể đưa lại quả bóng vào. Đây là một vấn đề ít gặp hơn với một số loại bóng bơm hơi mới hơn được thiết kế để cho phép đi qua kênh làm việc của ống soi nhiều lần.
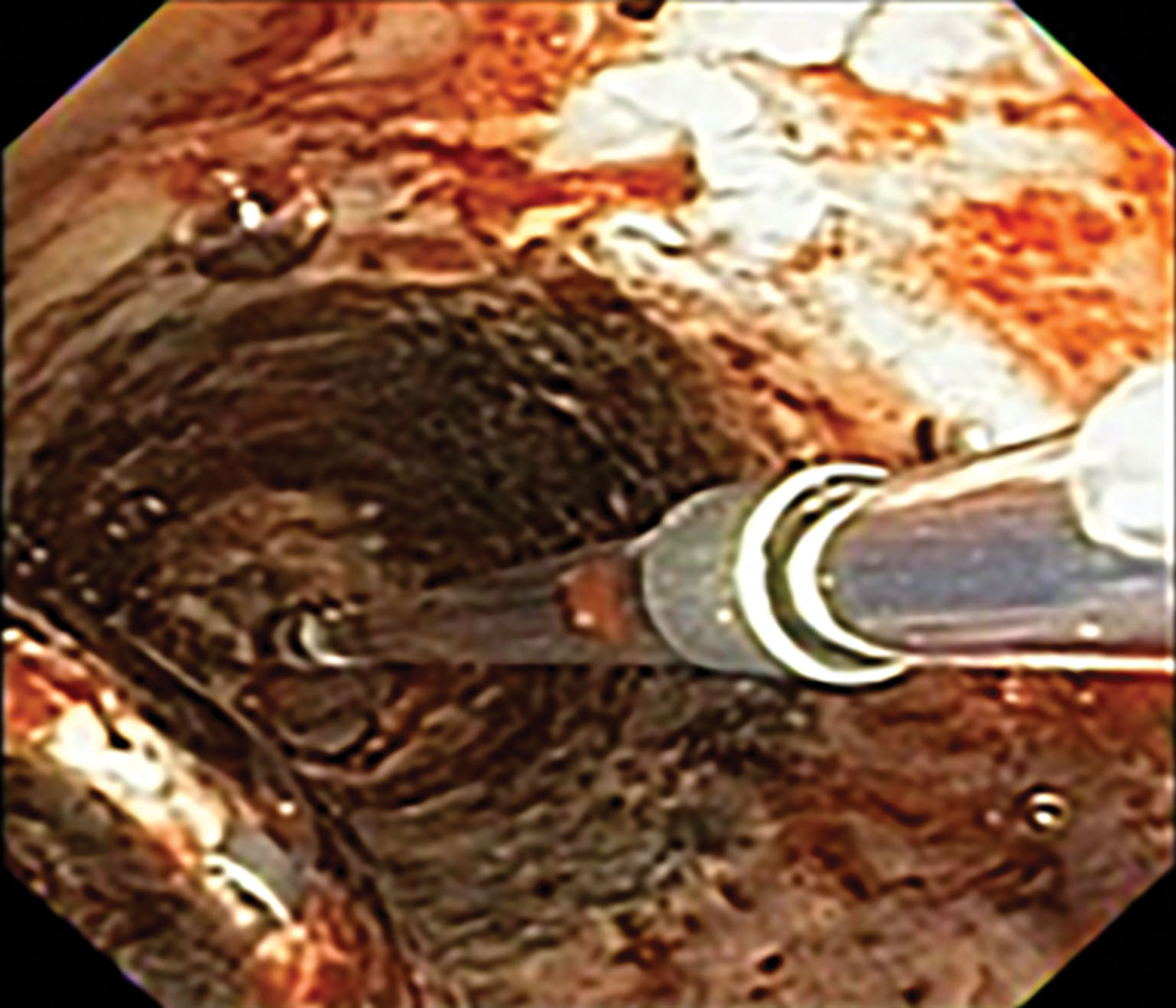
Hình 7.2 Nong bóng trong tắc nghẽn ác tính với hình ảnh đường thở qua bóng nong.
Nong bóng có dây dẫn hướng bằng phương pháp chiếu huỳnh quang mà không có quan sát bằng nội soi phế quản là một phương pháp thay thế cho việc quan sát trực tiếp nong bóng bằng nội soi phế quản, được thực hiện theo cách tương tự như việc đưa stent kim loại tự giãn nở có hướng dẫn bằng chiếu huỳnh quang. Phương pháp này có thể được xem xét ở trẻ em hoặc bệnh nhân được đặt nội khí quản bằng các ống nội khí quản nhỏ hơn không thể chứa ống soi phế quản điều trị. Nhược điểm chính của kỹ thuật này là không có khả năng theo dõi trực quan các biến chứng như bằng chứng về vỡ đường thở sắp xảy ra hoặc xuất huyết. Đối với thủ thuật này, quả bóng được làm đầy bằng một chất cản quang hòa tan trong nước không ion như iohexol được pha loãng ít nhất 50% trong trường hợp bóng vô tình bị vỡ, vì các dung dịch ưu trương có thể gây co thắt phế quản nghiêm trọng.
Bóng Fogarty có thể là công cụ hỗ trợ hữu ích cho việc nong bóng tiêu chuẩn, đặc biệt là ở các đường thở nhỏ hơn. Khi các quả bóng nong lớn hơn, cứng hơn không thể đi qua một tắc nghẽn một cách an toàn, ống thông Fogarty mềm, dễ uốn có thể được kéo dài ra ngoài tắc nghẽn trước khi bơm căng, và sau đó ống thông có thể được rút ra theo kiểu ngược dòng. Kỹ thuật này có thể được sử dụng để nén một khối u tắc nghẽn vào thành đường thở hoặc để lấy các mảnh vụn, cục máu đông, hoặc dị vật. Nguy cơ chính của việc bơm căng một ống thông bóng ngoài tầm nhìn là chấn thương hoặc vỡ đường thở; tuy nhiên, điều này ít có khả năng xảy ra hơn với bóng Fogarty mềm, dễ uốn. Kỹ thuật này hữu ích trong các đường thở phân thùy, ở các góc nhọn nơi các dụng cụ mềm cứng hơn như đầu dò lạnh hoặc kẹp ngăn cản sự uốn cong đủ của ống soi cần thiết để tiếp cận mô mục tiêu.
Đối với nong bằng ống soi phế quản cứng, lý tưởng nhất là đưa vào một ống soi khí quản lớn và tháo đế phổ thông, điều này sẽ cho phép đưa vào các ống soi phế quản cứng nhỏ hơn một cách nối tiếp mà không cần phải đặt lại nội khí quản nhiều lần. Trong hẹp chặt, việc sử dụng ống soi phế quản sơ sinh/nhi khoa trong giai đoạn đầu của việc nong đôi khi là cần thiết. Các ống soi phế quản cứng được đưa qua tổn thương hẹp bằng cách sử dụng chuyển động xoắn tương tự như chuyển động khoét lõi táo được sử dụng để giảm kích thước khối u bằng cơ học. Vì thông khí có thể được duy trì bằng kỹ thuật này, việc nong có thể được thực hiện trong thời gian dài hơn so với nong bóng.
Những cạm bẫy
Điều quan trọng là phải xem xét khả năng của bệnh nhân chịu đựng các giai đoạn thiếu oxy và giảm thông khí trong quá trình nong, đặc biệt là khi có liên quan đến khí quản hoặc ở những bệnh nhân có bệnh lý ở bên đối diện khi việc nong được thực hiện ở xa carina chính. Ngoài việc không thể chịu đựng được các giai đoạn nong khí quản kéo dài, các triệu chứng phù hợp với phù phổi do áp lực âm cũng đã được báo cáo sau các giai đoạn nong khí quản kéo dài ở bệnh nhân tự thở. Chấn thương do áp lực (Barotrauma) dẫn đến tràn khí màng phổi hoặc tràn khí trung thất về mặt lý thuyết có thể xảy ra khi thông khí áp lực dương phản lực (jet ventilation) được sử dụng ở phía xa một chỗ hẹp chặt, đặc biệt là với tần số hô hấp cao hơn hoặc với việc vô tình bịt các cổng gần. Nếu bệnh nhân có thể chịu đựng được, việc ngừng thông khí trong các giai đoạn bơm căng bóng là hợp lý. Để giảm thiểu nguy cơ tắc nghẽn thở ra do tai nạn, cần thận trọng nếu thực hiện thao tác dụng cụ qua ống soi phế quản cứng trong quá trình nong, và nên tránh đưa đồng thời nhiều dụng cụ.
Bơm căng quá mức các quả bóng nong có thể dẫn đến rách đường thở, chảy máu và thủng. Điều quan trọng là phải theo dõi kỹ lưỡng niêm mạc đường thở qua quả bóng được bơm căng để tìm các dấu hiệu của các vết rách đường thở đang phát triển và sử dụng các lần nong tăng dần nhẹ nhàng thay vì nong đến đường kính tối đa hoặc gần tối đa ngay lập tức. Một nguồn tiềm ẩn gây bơm căng quá mức do tai nạn có liên quan đến sự hiểu lầm giữa người soi phế quản và kỹ thuật viên, vì áp suất tính bằng atmosphere tiêu chuẩn (atm) cần thiết để bơm căng quả bóng đến một đường kính cụ thể tính bằng milimét nằm trong các phạm vi tương tự. Ví dụ, một quả bóng có thể cần 8 atm để bơm căng đến 12 mm. Nếu kỹ thuật viên hiểu hướng dẫn “bơm căng đến 12” có nghĩa là atm, vỡ bóng có thể xảy ra. Giao tiếp vòng lặp khép kín có thể giúp giảm thiểu rủi ro này.
Nong mạnh các tổn thương nhiều mạch máu, các khối u tắc nghẽn hỗn hợp liên quan đến mạch máu liền kề đường thở, hoặc những tổn thương có niêm mạc mỏng manh hoặc loét có thể dẫn đến xuất huyết đáng kể. Nong bóng thường nên tránh khi tầm nhìn bị suy giảm ở phía xa chỗ hẹp, nhưng nong rất nhẹ nhàng bằng đầu quả bóng là an toàn ngay cả trong hẹp chặt để cho phép quan sát xa.
KẸP SINH THIẾT CỨNG
Vai trò của dụng cụ
Kẹp sinh thiết cứng là dụng cụ không thể thiếu và có thể là dụng cụ hữu ích nhất dành cho bác sĩ nội soi phế quản cứng. Việc thành thạo với kẹp là một kỹ năng bắt buộc đối với bất kỳ ai thực hiện các thủ thuật nội soi phế quản cứng. Chúng là phương thức chính để loại bỏ mô đã tách rời, dị vật và stent khỏi đường thở nhưng cũng đóng một vai trò quan trọng trong việc giảm kích thước các tổn thương tắc nghẽn nội phế quản.
Chi tiết thiết bị
Kẹp cứng có sẵn trong một số cấu hình khác nhau tương tự như kẹp mềm: dạng chén, dạng cá sấu, dạng răng cưa nhọn và dạng kẹp hạt đậu. Kẹp được phân loại rộng rãi thành loại tác động đơn hoặc tác động kép dựa trên việc chỉ có một hàm hay cả hai hàm di chuyển khi mở (xem Hình 7.3). Kẹp cứng thông thường mở theo hướng trên và dưới; tuy nhiên, có sẵn các loại kẹp cho phép xoay đầu kẹp trong khi người thực hiện vẫn giữ tay ở vị trí trung tính, cũng như kẹp gắp ngược mở về phía gần. Trong khi hầu hết các tay cầm kẹp không có bánh cóc, cho phép mở và đóng tự do, kẹp có bánh cóc cũng có sẵn cho phép người thực hiện tự do thả tay cầm. Kẹp cứng dạng chén có đầu trơn và thích hợp để lấy sinh thiết. Chúng gây ra chấn thương tối thiểu cho niêm mạc và các mô bình thường xung quanh. Kẹp cứng dạng cá sấu có đầu nhọn và răng cưa, làm cho chúng thích hợp để kẹp các khối u lớn, dị vật và stent để loại bỏ qua ống soi phế quản cứng. Kẹp quang học cứng là kẹp được kết hợp với một kênh mà qua đó kính viễn vọng được cố định. Chúng cũng có sẵn trong một số cấu hình.
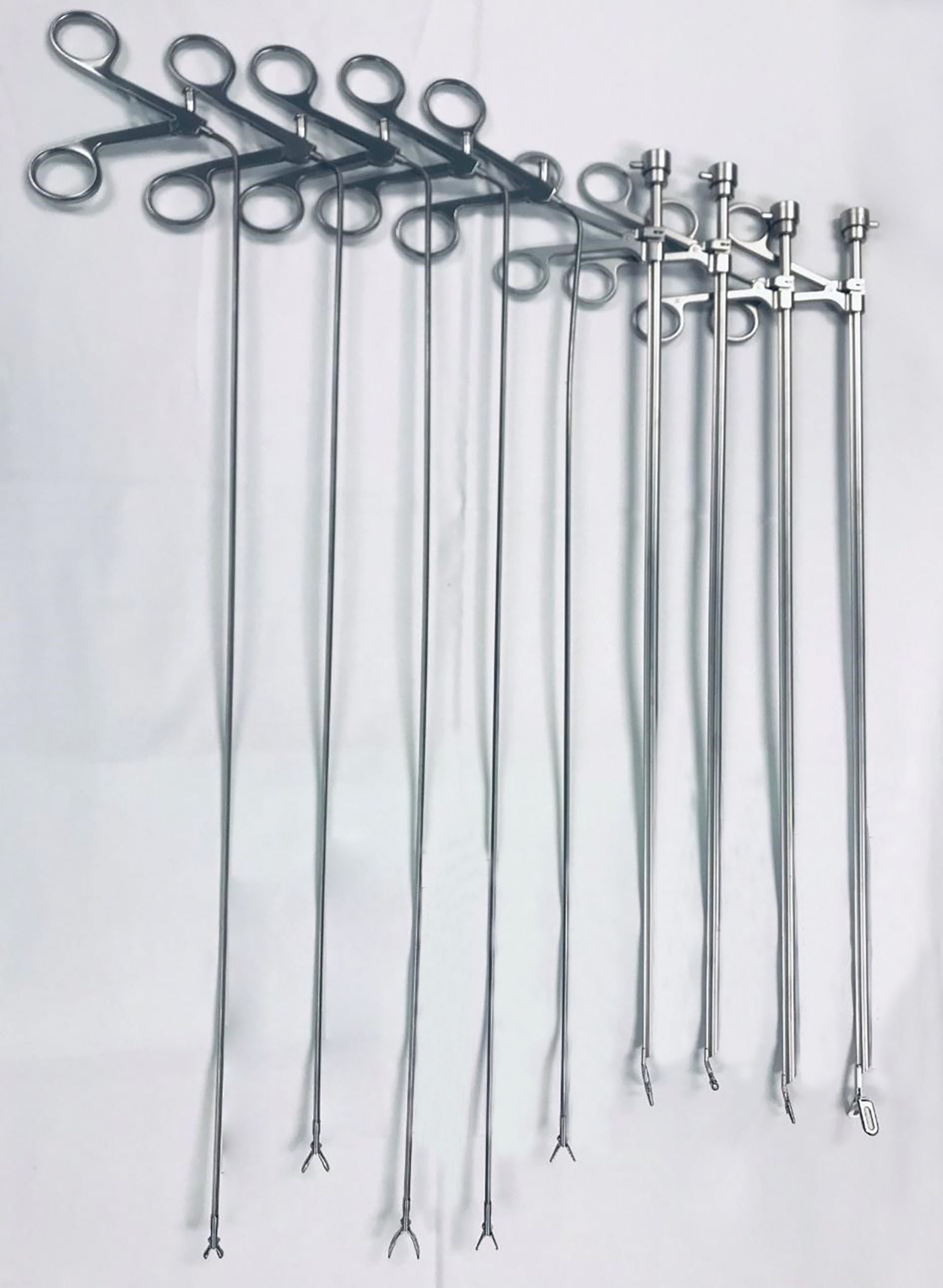
Hình 7.3 Các loại kẹp sinh thiết cứng.
Phương pháp sử dụng
Để giảm kích thước khối u, đầu vát của ống soi phế quản cứng được điều khiển đến đầu gần của khối u trong đường thở. Kẹp cứng được đưa qua ống soi phế quản cứng ngay phía xa nhưng song song với kính viễn vọng cứng để đầu kẹp luôn được nhìn thấy. Kẹp được mở ra, và các mảnh của khối u được kẹp và loại bỏ dưới sự quan sát trực tiếp bằng cách di chuyển kính viễn vọng và kẹp như một đơn vị duy nhất. Nếu sử dụng kẹp quang học cứng, kính viễn vọng được đưa vào kênh và khóa vào vị trí trước khi đưa kẹp vào ống soi phế quản cứng. Kẹp quang học cho phép quan sát trực tiếp trong quá trình kẹp; tuy nhiên, chúng kém linh hoạt hơn, không thể đưa qua các ống soi phế quản cứng nhỏ hơn, và không thể tiếp cận mô kéo dài hơn một khoảng cách ngắn ngoài tầm với của kính viễn vọng cứng. Việc làm quen với cả dụng cụ quang học và không quang học là cần thiết.
Những cạm bẫy
Kẹp cứng có thể gây rách niêm mạc và thủng nếu sử dụng không đúng cách. Khi làm việc trong không gian chật hẹp, kẹp cứng thường có thể mở rộng đến đường kính lớn hơn đường kính của đường thở còn lại. Khi điều này được thực hiện bằng cách sử dụng kẹp có đầu nhọn, chẳng hạn như kẹp cá sấu, có thể phát triển thủng hoặc rách niêm mạc. Trong trường hợp này, việc sử dụng kẹp tác động đơn với hàm mở hướng về phía lòng ống có thể làm giảm khả năng bị thương. Giống như các liệu pháp không dùng nhiệt khác đã được thảo luận, không có tác dụng đông máu, và việc sử dụng kẹp cứng nói chung nên được thực hiện kết hợp với các liệu pháp nhiệt.
KẸP SINH THIẾT MỀM
Vai trò của dụng cụ
Kẹp mềm không được thiết kế để giảm kích thước khối u mà là một công cụ để sinh thiết. Trong các thủ thuật giảm kích thước khối u, kẹp mềm có thể được sử dụng để loại bỏ các mảnh vụn sau các phương pháp điều trị bằng nhiệt như đông huyết tương argon (APC) hoặc laser, nhưng kẹp sinh thiết tiêu chuẩn cũng có thể có vai trò trong việc giảm kích thước khối u ở những không gian nhỏ, chẳng hạn như phế quản trung gian, phế quản thùy hoặc phế quản phân thùy. Chúng cũng hữu ích cho các khối u hoại tử có xu hướng chảy máu thấp. Kẹp mềm cũng có thể hữu ích trong các khu vực cần độ chính xác, chẳng hạn như khi giảm kích thước khối u tái phát hoặc mô hạt gần stent kim loại, có thể bị hỏng với kẹp cứng lớn hơn và kém chính xác hơn.
Tuy nhiên, vai trò của kẹp mềm trong việc giảm kích thước khối u có thể phát triển vai trò lớn hơn trong tương lai gần do sự ra đời của các loại kẹp cỡ lớn mới hơn, được thiết kế để đưa qua kênh 2,8 mm lớn hơn của ống soi phế quản điều trị, hoặc kẹp jumbo, có đường kính mở tối đa gần gấp đôi so với kẹp sinh thiết tiêu chuẩn và có thể được sử dụng qua kênh 3,2 mm của ống soi phế quản điều trị kênh lớn được giới thiệu lại gần đây. Không có dữ liệu nào về vai trò của kẹp mềm lớn và jumbo trong việc giảm kích thước khối u; tuy nhiên, theo kinh nghiệm, chúng đã cung cấp một phương tiện tương đối nhanh chóng để loại bỏ các mảnh vụn mô và có thể là một công cụ hiệu quả cho các khối u trung tâm lớn hơn, hỗ trợ kẹp cứng bằng cách cung cấp khả năng cơ động cao hơn. Một ví dụ mà điều này có thể hữu ích bao gồm việc giảm kích thước các khối u ở các góc nhọn, chẳng hạn như ngay phía xa của một carina thùy, không thể dễ dàng tiếp cận bằng các dụng cụ cứng.
Việc sử dụng kẹp “nóng” điện đông đơn cực có vỏ bọc, cho phép đồng thời đông điện và thu thập mô, có một vai trò hạn chế trong nội soi phế quản điều trị. Chi tiết về vật lý và thiết bị cần thiết để sử dụng kẹp điện đông có thể được tìm thấy trong chương của cuốn sách này dành cho các thiết bị điều trị bằng nhiệt (Chương 8). Kẹp sinh thiết nóng có thể được sử dụng trong các tình huống tương tự như kẹp lạnh tiêu chuẩn trong việc giảm kích thước tắc nghẽn đường thở ngoại vi hơn và có thể được ưu tiên cho các khối u mạch máu có xu hướng chảy máu cao. Ngoài ra, chúng có thể được sử dụng để cắt bỏ các khối u phát sinh từ một cuống không phù hợp với thòng lọng điện đông do có đế rộng, hoặc tắc nghẽn hoàn toàn không cho phép thòng lọng đi qua tổn thương. Rõ ràng, đối với các tổn thương khí quản và phế quản gốc, các liệu pháp khác, phù hợp hơn đều có sẵn, nhưng khi có một khối u đế rộng ngay phía sau một carina thứ cấp có góc, chẳng hạn như tại chỗ xuất phát của thùy trên phải hoặc thùy trên trái, kẹp nóng có thể là một công cụ hữu ích.
Chi tiết thiết bị
Kẹp mềm tiêu chuẩn có sẵn ở nhiều kích cỡ và cấu hình khác nhau bao gồm răng chuột, dạng chén (trơn hoặc có lỗ), kim và dạng cá sấu. Với mục đích giảm kích thước cơ học, kẹp cá sấu thường là cấu hình được ưa thích, vì nhược điểm của việc mô bị dập nát trên mô học không phải là vấn đề.
Các loại kẹp mềm được sử dụng phổ biến nhất cho cả sinh thiết nội phế quản và sinh thiết phổi xuyên phế quản có thể được đưa qua kênh làm việc của ống soi phế quản tiêu chuẩn 2,0 mm và có đường kính mở tối đa khoảng 5,0 mm. Kẹp sinh thiết lớn dùng một lần chuyên dụng hiện có ở Hoa Kỳ có đường kính mở là 7,1 mm, trong khi kẹp jumbo dùng trong tiêu hóa, có thể được điều chỉnh để sử dụng qua kênh 3,2 mm lớn của ống soi phế quản điều trị, có đường kính mở tối đa là 8,8 mm. Mặc dù sự khác biệt về đường kính mở có vẻ không đáng kể, thể tích mẫu thu được bằng kẹp lớn và kẹp jumbo đã được báo cáo là gấp hai và bốn lần so với kẹp tiêu chuẩn, tương ứng (xem Hình 7.4).

Hình 7.4 So sánh kích thước giữa (A) kẹp cứng, (B) kẹp sinh thiết lớn (Boston Scientific Corp., Marlborough, MA, Hoa Kỳ), và (C) kẹp sinh thiết tiêu chuẩn (Olympus Corp., Shinjuku City, Tokyo, Nhật Bản).
Phương pháp sử dụng
Như đã đề cập trước đó, kẹp mềm hiếm khi là phương thức chính để giảm kích thước khối u mà đóng vai trò là một công cụ hỗ trợ cho các phương thức như laser hoặc APC để loại bỏ các mảnh vụn đã đông. Đối với việc giảm kích thước thực tế bằng kẹp mềm, kỹ thuật này được áp dụng nhiều nhất khi khối u nằm ngay trước ống nội soi, trong khi khi khối u nằm dọc theo thành đường thở, phương pháp “đốt và cạo”, sử dụng thân ống soi phế quản cứng để cạo các mảnh vụn đã đông, hiệu quả hơn so với việc sử dụng kẹp mềm.
Khi sử dụng kẹp sinh thiết, sẽ hữu ích nếu giữ kẹp ở gần tổn thương và đẩy ống soi cùng với kẹp như một đơn vị để tăng độ sâu lấy mô. Sau khi đóng kẹp, kẹp và ống soi phế quản nên được rút lại như một đơn vị duy nhất cho đến khi mô tách ra khỏi khối u chính. Điều này sẽ dẫn đến các mảnh mô được loại bỏ lớn hơn nhiều. Các mảnh này được giải phóng dưới dạng các mảnh mô đã tách rời trong đường thở cho đến khi nhiều mảnh đã tách rời tích tụ lại, sau đó có thể được hút ra khỏi đường thở cùng một lúc hoặc được loại bỏ với sự hỗ trợ của rọ nội soi phế quản. Kỹ thuật này tiết kiệm thời gian và cho phép người thực hiện duy trì tầm nhìn của tổn thương ngay sau khi lấy mẫu.
Với kẹp nóng, thời gian đốt điện và công suất sử dụng làm tăng độ sâu tác động của mô. Thời gian đốt điện rất ngắn, dưới 1 giây, có khả năng chỉ dẫn đến đông điện rất nông và do đó không ảnh hưởng đáng kể đến xu hướng chảy máu. Các xung đốt điện dài có thể dẫn đến độ sâu thâm nhập quá mức và gây tổn thương thành đường thở. Để tránh chấn thương, thời gian xung thường không nên vượt quá 2 giây, và cần cẩn thận để tránh tiếp xúc với thành đường thở. Vì mục đích là để đông máu để ngăn chảy máu chứ không phải cắt mô, chế độ đông mềm là lý tưởng và công suất tối đa không nên vượt quá 30 W.
Những cạm bẫy
Hạn chế chính của kẹp mềm là kích thước mô được giảm rất nhỏ. Các phương thức khác cung cấp khả năng loại bỏ mô và kiểm soát chảy máu tốt hơn trong thời gian ngắn hơn nhiều. Với kẹp lạnh, nguy cơ chảy máu không phải là không đáng kể. Kẹp nóng làm giảm nguy cơ chảy máu nhưng trong hầu hết các trường hợp là công cụ kém hiệu quả hơn so với các liệu pháp nhiệt tiêu chuẩn được thảo luận ở những nơi khác trong cuốn sách này.
DAO BÀO MÔ (MICRODEBRIDER)
Vai trò của dụng cụ
Dao bào mô là một dụng cụ chạy bằng điện ban đầu được các bác sĩ tai mũi họng sử dụng để loại bỏ mô và xương trong phẫu thuật xoang, nhưng với sự ra đời của một lưỡi dao kéo dài để sử dụng qua ống soi phế quản cứng, nó cũng đã trở thành một thiết bị giảm kích thước khối u cực kỳ hữu ích trong cả các tổn thương đường thở trung tâm lành tính và ác tính. Thiết bị này kết hợp một lưỡi dao quay với lực hút liên quan để nghiền nhỏ và hút mô nội phế quản. Cũng như các thiết bị khác được thảo luận trong chương này, nó không dùng nhiệt và do đó hữu ích trong các tình huống mà nhu cầu oxy cao cấm sử dụng các kỹ thuật nhiệt. Ưu điểm độc đáo của thiết bị này so với các kỹ thuật không dùng nhiệt khác là tác động nhanh kết hợp với việc hút mô tức thời, giúp loại bỏ bước chiết xuất từng mảnh mô đã tách rời tẻ nhạt và tốn thời gian. Tính năng này làm cho thiết bị trở nên lý tưởng để giảm nhanh kích thước các khối u nội phế quản thâm nhiễm kéo dài trên một đoạn dài của đường thở.
Chi tiết thiết bị
Thiết bị bao gồm một hệ thống tưới rửa hút bảng điều khiển công suất tích hợp, một lưỡi cắt quay ở đầu ống hút kim loại cứng, một tay cầm và một bàn đạp chân để điều khiển thiết bị. Đầu lưỡi dao được tạo góc 15 độ theo cấu hình gậy khúc côn cầu, và tay cầm được trang bị một bánh xe điều khiển cho phép xoay chính xác 360 độ của đầu cắt.
Bảng điều khiển công suất được sử dụng để cung cấp lực hút, điều chỉnh tốc độ dòng chảy để tưới rửa và cài đặt tốc độ vòng quay cho lưỡi dao. Tại Hoa Kỳ, lưỡi dao phế quản duy nhất có sẵn trên thị trường có đường kính 4 mm và chiều dài 45 mm và có đầu cắt răng cưa. Các lưỡi dao đường thở ngắn hơn có sẵn với các cấu hình khác và có thể được sử dụng với nội soi thanh quản treo cho các tổn thương dưới thanh môn và khí quản gần.
Phương pháp sử dụng
Bảng điều khiển công suất được gắn vào tay cầm, tay cầm được gắn vào lưỡi dao phế quản. Đầu vát của ống soi phế quản cứng được điều khiển đến đầu gần của khối u trong đường thở. Lưỡi dao phế quản được đưa vào ống soi phế quản cứng ngay phía xa kính viễn vọng cứng để lưỡi dao luôn được quan sát. Kích thước của mô được giảm tỷ lệ thuận với áp lực do lưỡi dao tác động lên khối u và tỷ lệ nghịch với tốc độ quay của lưỡi dao. Do đó, lưỡi dao được áp nhẹ vào bề mặt khối u, và lực hút kéo khối u vào ống hút kim loại rỗng (xem Hình 7.5). Rất ít áp lực được lưỡi dao tác động lên khối u. Bàn đạp chân được kích hoạt, làm cho lưỡi dao quay và giảm kích thước khối u. Thiết bị có thể làm sạch máu và các mảnh vụn trong khi giảm kích thước khối u bằng cách kết hợp việc giảm kích thước với lực hút. Điều này cung cấp một tầm nhìn rõ ràng về mục tiêu. Tốc độ hoạt động được khuyến nghị cho các lưỡi dao này dao động từ 500 đến 1200 vòng/phút.
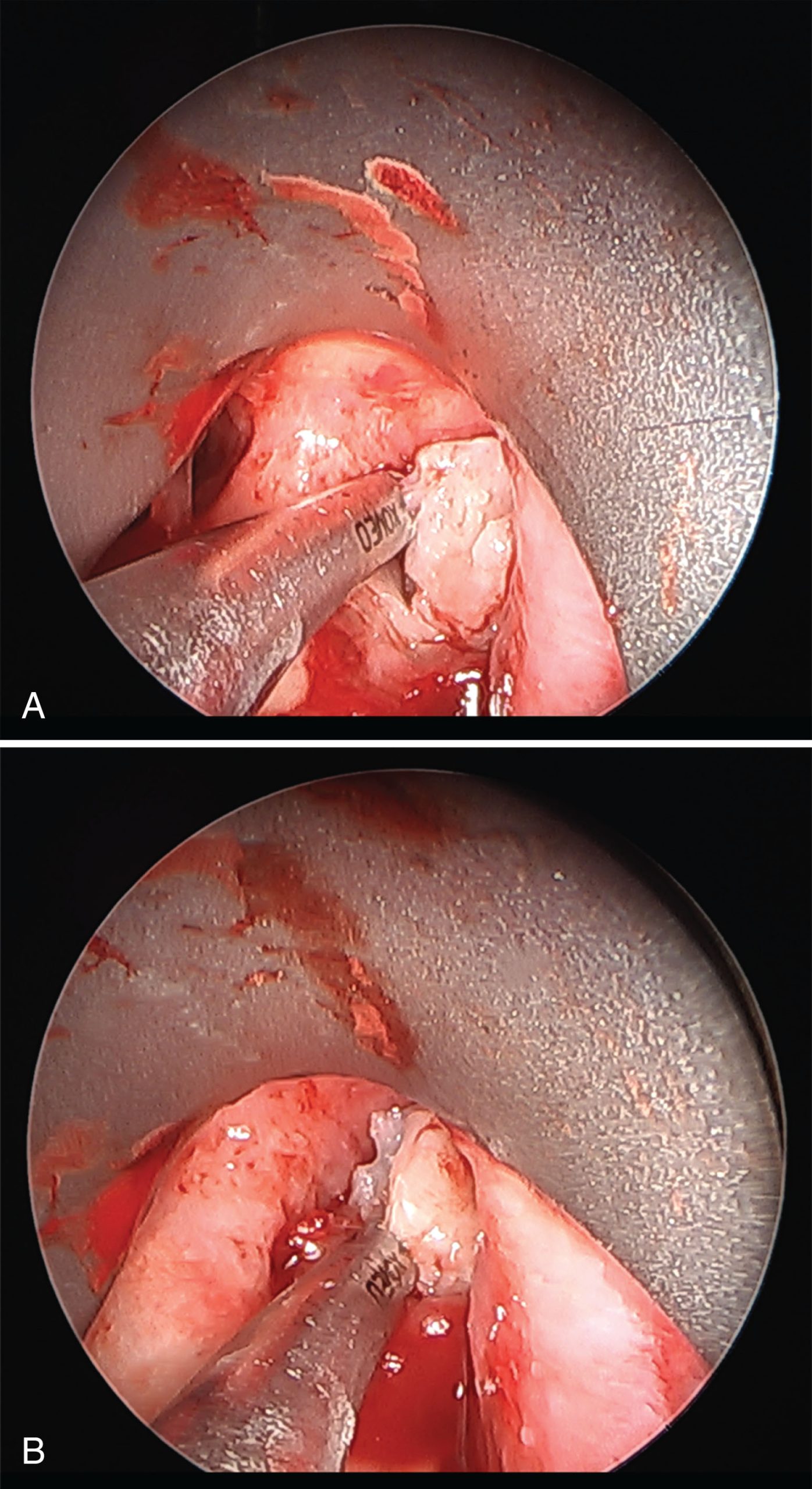
Hình 7.5 (A) Lưỡi dao bào mô được đưa đến gần khối u. (B) Lực hút được sử dụng để kéo khối u vào đầu ống thông nơi mô được nghiền nhỏ và hút qua ống thông.
Những cạm bẫy
Tuy nhiên, dao bào mô cũng có những hạn chế của nó. Nó cực kỳ cứng và tương đối cồng kềnh, điều này hạn chế khả năng di chuyển khi được đưa qua một ống soi phế quản có đường kính 12 mm tiêu chuẩn cùng với kính viễn vọng quang học. Do đó, nó thực sự chỉ phù hợp để giảm kích thước trong khí quản và các phế quản gốc gần. Cũng như các dụng cụ không dùng nhiệt khác, việc không thể làm đông khối u hoặc đốt cầm máu làm hạn chế việc sử dụng nó trong các khối u mạch máu. Lợi thế lớn nhất của dao bào mô cũng là rủi ro lớn nhất của nó. Khả năng nghiền nhỏ nhanh chóng khối u lan rộng trong một thời gian giới hạn làm cho dao bào mô cực kỳ hữu ích; tuy nhiên, thiết bị không phân biệt được mô bình thường với mô bất thường hoặc tôn trọng các mặt phẳng đường thở. Do đó, trong tay của một người mới làm hoặc một người thực hiện thủ thuật bị phân tâm, các biến chứng thảm khốc như thủng đường thở và xuất huyết ồ ạt, do thủng các mạch máu lớn, có thể dễ dàng xảy ra.
TÁI THÔNG BẰNG PHƯƠNG PHÁP ÁP LẠNH (CRYORECANALIZATION)
Vai trò của dụng cụ
Đầu dò lạnh (Cryoprobe) có thể được sử dụng vì tác dụng gây độc tế bào của chúng trong liệu pháp áp lạnh, có phản ứng chậm và không phù hợp với tắc nghẽn đường thở nghiêm trọng, hoặc để sinh thiết lạnh các mô nội phế quản hoặc nhu mô. Tuy nhiên, phần này sẽ tập trung đặc biệt vào việc sử dụng đầu dò lạnh để tái thông bằng phương pháp áp lạnh, còn được gọi là giảm kích thước khối u bằng phương pháp áp lạnh. Tái thông bằng phương pháp áp lạnh được thực hiện bằng cách làm đông lạnh một mô mục tiêu bằng đầu dò lạnh và rút mô đông lạnh ra nguyên khối cùng với đầu dò và ống soi phế quản để mở đường thở. Nó hữu ích nhất trong các tình huống thiếu oxy kháng trị không cho phép giảm oxy bổ sung xuống mức cần thiết để sử dụng các kỹ thuật nhiệt. Tuy nhiên, nó cũng có giá trị đáng kể ngay cả khi các liệu pháp nhiệt không bị chống chỉ định, vì tái thông bằng phương pháp áp lạnh cho phép giảm kích thước các mảnh mô lớn một cách nhanh chóng.
Tác dụng của liệu pháp áp lạnh phụ thuộc vào hàm lượng nước trong mô. Khối u, màng nhầy và mô hạt có hàm lượng nước cao và do đó nhạy cảm với lạnh, trong khi sụn và vật liệu xơ có hàm lượng nước thấp và được coi là kháng lạnh. Mục tiêu tối ưu cho việc tái thông bằng phương pháp áp lạnh là các khối u đường thở dạng dạng sùi dính lỏng lẻo. Tuy nhiên, tái thông bằng phương pháp áp lạnh không phải là một phương pháp thích hợp để giảm kích thước các khối u dính chặt hoặc mô hạt, vì thiết bị sẽ không tách tổn thương khỏi đường thở bình thường bên dưới, có thể dẫn đến xuất huyết hoặc vỡ đường thở.
Tái thông bằng phương pháp áp lạnh, như một phương thức để giảm kích thước các khối u tắc nghẽn, chỉ nên được thực hiện bởi các bác sĩ được đào tạo chuyên sâu về kỹ thuật này và cũng có khả năng xử trí các biến chứng liên quan. Điều này khác với dính lạnh (cryoadhesion), là việc sử dụng đầu dò lạnh để loại bỏ các cục máu đông tắc nghẽn, nút nhầy và dị vật. Dính lạnh là một kỹ thuật có giá trị trong chăm sóc tích cực/phổi và có thể được thành thạo với ít đào tạo hơn.
Chi tiết thiết bị
Nguyên lý của liệu pháp áp lạnh dựa trên hiệu ứng Joule-Thomson, trong đó sự thay đổi nhiệt độ của chất lỏng khi nó chảy từ vùng áp suất cao đến vùng áp suất thấp dẫn đến sự giãn nở nhanh chóng và tản nhiệt, dẫn đến giảm nhiệt độ nhanh chóng và do đó đóng băng. Thủ thuật liệu pháp áp lạnh sử dụng một bảng điều khiển chuyên dụng với một bình khí. Một đường truyền được sử dụng để kết nối bảng điều khiển với đầu dò lạnh, và một bàn đạp chân được sử dụng để bắt đầu dòng chảy của chất lỏng qua đầu dò. Chất làm mát khí nén thường là nitrous oxide hoặc carbon dioxide. Khi được đưa qua đầu dò áp suất cao đến đầu, khí giãn nở nhanh chóng, dẫn đến làm mát đến khoảng -89°C ở đầu kim loại. Khi đầu dò tiếp xúc trực tiếp với các thành phần lỏng của mô, sự dính lạnh xảy ra giữa đầu dò và mô. Các đầu dò liệu pháp áp lạnh mềm có chiều dài 90 cm và có sẵn ở nhiều đường kính khác nhau để đưa qua kênh làm việc của ống soi phế quản mềm. Các đầu dò lạnh cứng có tồn tại nhưng không mang lại bất kỳ lợi thế nào so với các đầu dò mềm linh hoạt hơn và có lẽ không còn chỗ đứng trong các thủ thuật nội soi phế quản.
Phương pháp sử dụng
Khi sử dụng đầu dò liệu pháp áp lạnh để giảm kích thước khối u, đầu kim loại của đầu dò phải tiếp xúc trực tiếp với tổn thương và bàn đạp chân phải được kích hoạt, tại thời điểm đó các tinh thể băng có thể nhìn thấy bắt đầu hình thành. Vùng dính mô được tăng lên bằng cách tạo áp lực bằng đầu dò lên khối u và với thời gian làm mát lâu hơn. Ngoài ra, mặc dù sụn kháng lạnh, niêm mạc đường thở bình thường liên quan lại khá nhạy cảm với lạnh. Mặc dù việc lấy được các mảnh mô lớn là mong muốn, bán kính đóng băng quá mức hoặc tiếp xúc trực tiếp vô tình với niêm mạc đường thở làm tăng nguy cơ tổn thương các đường thở bình thường cũng như chảy máu. Thời gian đóng băng ngắn từ 3-6 giây được khuyến nghị. Để ngăn ngừa chấn thương, lực kéo ngược được sử dụng để tách mô phải không đổi và nhẹ nhàng. Nếu gặp phải sức cản đáng kể, việc kích hoạt bàn đạp và rút lại nên được dừng lại và để khối u tự tách ra trước khi thử lại ở một điểm gắn khác. Việc rút nhẹ đầu dò khi có dấu hiệu đầu tiên của sự dính mô, để nhẹ nhàng kéo khối u ra khỏi thành đường thở, trước khi hoàn thành thời gian kích hoạt bàn đạp sẽ làm giảm khả năng dính vào niêm mạc đường thở bình thường liền kề. Khi khối u đã được tách ra, nó nên được loại bỏ nguyên khối khỏi đường thở để cho phép mô dính tan băng và tách ra khỏi đầu dò (xem Hình 7.6). Trong khoảng thời gian này, tầm nhìn của đường thở bị mất. Việc nhúng đầu dò vào nước muối đã được làm nóng bằng lò vi sóng làm giảm đáng kể thời gian cần thiết để loại bỏ mẫu vật và quay trở lại đường thở.
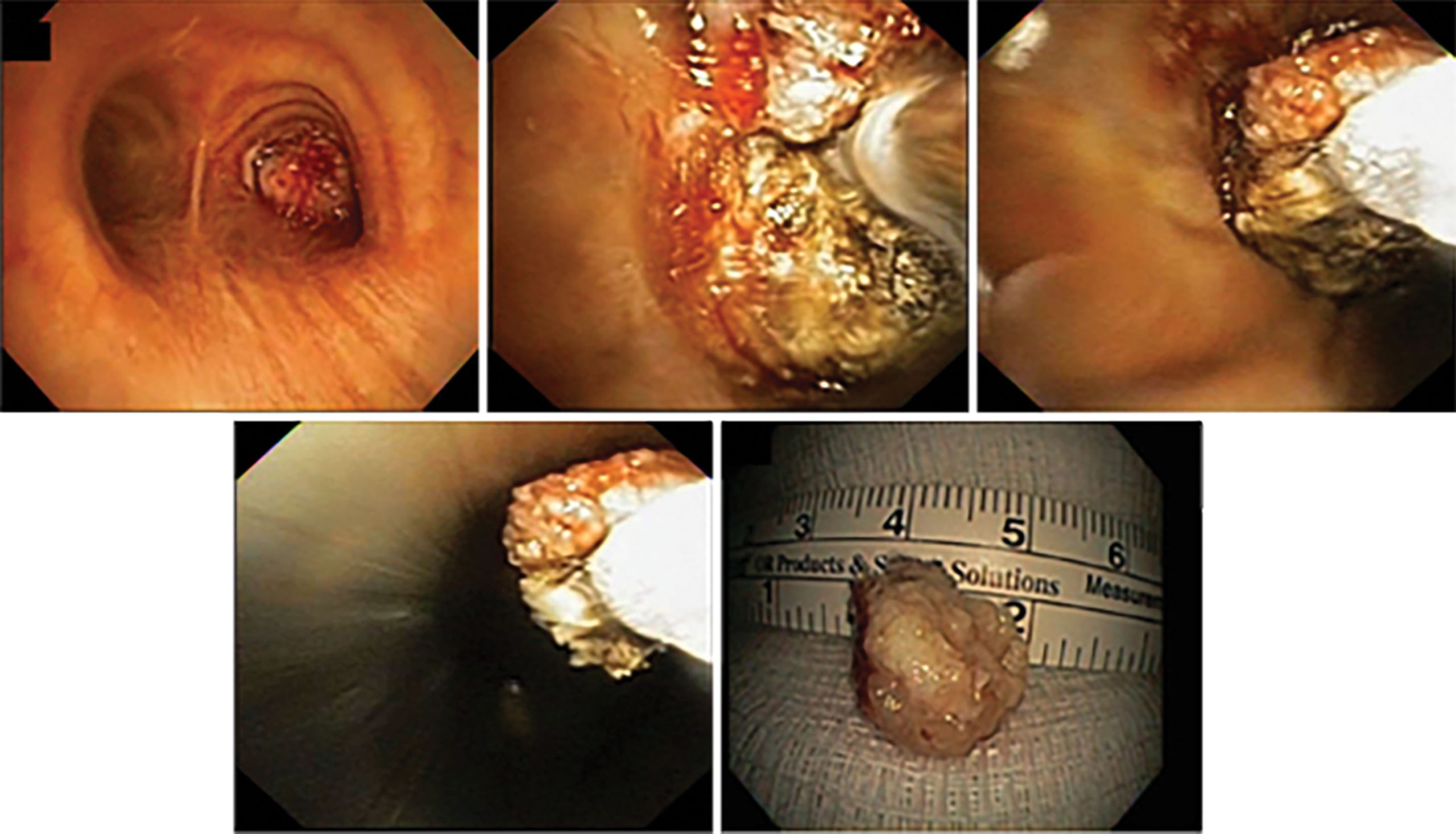
Hình 7.6: Tái thông bằng phương pháp áp lạnh một khối u lớn dạng sùi trong phế quản gốc phải.
Những cạm bẫy
Nên tránh tái thông bằng phương pháp áp lạnh nếu có chèn ép hoàn toàn từ bên ngoài và với mô dính chặt. Cần hết sức cẩn thận khi giảm kích thước các khối u dọc theo thành sau khí quản không có sụn để ngăn ngừa chấn thương hoặc thủng đường thở. Cần thận trọng, hoặc tránh kỹ thuật này, trong các khối u nhiều mạch máu hoặc khi khối u liên quan hoặc xâm lấn các mạch máu liền kề với đường thở mục tiêu, vì có thể xảy ra xuất huyết lớn. Mặc dù với hầu hết các công cụ giảm kích thước cơ học không dùng nhiệt, việc triệt mạch mô bằng laser hoặc các liệu pháp nhiệt khác trước khi giảm kích thước là lý tưởng, điều này kém hiệu quả hơn khi sử dụng đầu dò lạnh, vì việc sử dụng các liệu pháp nhiệt làm giảm hàm lượng nước nội bào cần thiết cho sự dính lạnh. Với việc lựa chọn mục tiêu phù hợp, chảy máu đáng kể từ giường khối u còn lại là không phổ biến; tuy nhiên, rỉ máu chậm thường gặp. Người thực hiện phải luôn có kế hoạch sẵn sàng để xử trí chảy máu trong quá trình này. APC và laser có thể hữu ích cho việc rỉ máu nhưng không thể được sử dụng nếu tái thông bằng phương pháp áp lạnh đang được thực hiện do không thể chịu đựng được tình trạng thiếu oxy máu. Epinephrine, tranexamic acid (TXA) tại chỗ, và nước muối lạnh có thể được sử dụng như các biện pháp hỗ trợ để kiểm soát chảy máu và nên có sẵn cùng với bóng Fogarty hoặc dụng cụ chặn phế quản để bảo vệ phổi đối diện khi chảy máu phát triển ở xa carina chính. Một quan niệm sai lầm phổ biến trong số các học viên là vì tái thông bằng phương pháp áp lạnh sử dụng nhiệt độ cực lạnh, nó bằng cách nào đó cung cấp khả năng cầm máu. Thực tế không phải vậy. Về cơ bản, đây là một kỹ thuật cắt lọc cơ học, và chảy máu có thể và thực sự xảy ra.
TÓM TẮT
Các dụng cụ cắt lọc cơ học là những thành phần thiết yếu trong bộ dụng cụ của bác sĩ chuyên khoa phổi can thiệp. Mặc dù việc sử dụng kết hợp với các liệu pháp nhiệt là lý tưởng, trong bối cảnh thiếu oxy nghiêm trọng, những dụng cụ này thường là lựa chọn duy nhất có sẵn để tái thông nhanh chóng các đường thở bị tắc nghẽn một cách hiệu quả. Vì lực cắt là cần thiết để vận hành hầu hết các dụng cụ cơ học, chúng vốn ít dung sai hơn so với các đối tác nhiệt của chúng. Người thực hiện phải hiểu không chỉ vai trò của các công cụ này mà còn cả những rủi ro tiềm ẩn với các công cụ kém chính xác và không cắt đốt này, chẳng hạn như thủng đường thở cũng như chảy máu, và phải chuẩn bị sẵn sàng để xử trí các biến chứng.
TÀI LIỆU THAM KHẢO
- Mathisen DJ, Grillo HC. Endoscopic relief of malignant airway obstruction. Ann Thorac Surg. 1989;48(4): 469-473; discussion 473-475.
- Hautmann H, Gammara F, Pfeifer KJ, Huber RM. Fiberoptic bronchoscopic balloon dilatation in malignant tracheobronchial disease: indications and results. Chest. 2001;120(1):43-49.
- Lee KW, Im JG, Han JK, Kim TK, Park JH, Yeon KM. Tuberculous stenosis of the left main bronchus: results of treatment with balloons and metallic stents. J Vasc Interv Radiol. 1999;10(3):352-358.
- Ferretti G, Jouvan FB, Thony F, Pison C, Coulomb M. Benign noninflammatory bronchial stenosis: treatment with balloon dilation. Radiology. 1995;196(3):831-834.
- Dalar L, Karasulu L, Abul Y, et al. Bronchoscopic treatment in the management of benign tracheal stenosis: choices for simple and complex tracheal stenosis. Ann Thorac Surg. 2016;101(4):1310-1317.
- Shapshay SM, Beamis Jr JF, Hybels RL, Bohigian RK. Endoscopic treatment of subglottic and tracheal stenosis by radial laser incision and dilation. Ann Otol Rhinol Laryngol. 1987;96(6):661-664.
- Tremblay A, Coulter TD, Mehta AC. Modification of a mucosal-sparing technique using electrocautery and balloon dilatation in the endoscopic management of web-like benign airway stenosis. J Bronchol. 2003;10(4):268-271.
- Ossoff RH, Tucker Jr GF, Duncavage JA, Toohill RJ. Efficacy of bronchoscopic carbon dioxide laser surgery for benign strictures of the trachea. Laryngoscope. 1985;95(10):1220-1223.
- McArdle JR, Gildea TR, Mehta AC. Balloon bronchoplasty: its indications, benefits, and complications. J Bronchol Interv Pulmonol, 2005;12(2):123-127.
- Liberman M. Bronchoscopic evaluation of the trachea and dilation of the trachea. Semin Thorac Cardiovasc Surg. 2009;21(3):255-262.
- Sachdeva A, Pickering EM, Lee HJ. From electrocautery, balloon dilatation, neodymium-doped:yttrium-aluminum-garnet (Nd:YAG) laser to argon plasma coagulation and cryotherapy. J Thorac Dis. 2015;7(Suppl 4):S363-S379.
- Mayse ML, Greenheck J, Friedman M, Kovitz KL. Successful bronchoscopic balloon dilation of nonmalignant tracheobronchial obstruction without fluoroscopy. Chest. 2004;126(2):634-637.
- Kim JH, Shin JH, Song H-Y. Cutting balloon treatment for resistant benign bronchial strictures: report of eleven patients. J Vasc Interv Radiol. 2010;21(5):748-752.
- Sakata KK, Midthun DE. Cutting balloon dilation for central airway stricture. J Bronchol Interv Pulmonol. 2018;25(3):e29-e30.
- Stephens Jr KE, Wood DE. Bronchoscopic management of central airway obstruction. J Thorac Cardiovasc Surg. 2000;119(2):289-296.
- Miller RJ, Murgu SD. Bronchoscopic resection of an exophytic endoluminal tracheal mass. Ann Am Thorac Soc. 2013;10(6):697-700.
- Lee WH, Kim JH, Park J-H. Fluoroscopically guided balloon dilation for postintubation tracheal stenosis. Cardiovasc Intervent Radiol. 2013;36(5):1350-1354.
- Alraiyes AH, Kumar A, Gildea TR. Peering beyond an occluded airway. Ann Am Thorac Soc. 2015;12(1):124-127.
- Fouty BW, Pomeranz M, Thigpen TP, Martin RJ. Dilatation of bronchial stenoses due to sarcoidosis using a flexible fiberoptic bronchoscope. Chest. 1994;106(3):677-680.
- Mehta AC, Rafanan AL. Extraction of airway foreign body in adults. J Bronchol Interv Pulmonol. 2001;8(2):123-131.
- Morales-Estrella JL, Machuzak M, Pichurko B, Inaty H, Mehta AC. Suffocation from balloon bronchoplasty. J Bronchol Interv Pulmonol. 2018;25(2):156-160.
- Kim YH, Sung DJ, Cho SB, et al. Deep tracheal laceration after balloon dilation for benign tracheobronchial stenosis: case reports of two patients. Br J Radiol. 2006;79(942):529-535.
- Lund ME. Foreign body removal. In: Ernst A, Herth FJF, eds. Principles and Practice of Interventional Pulmonology. Springer; 2013:477-488.
- Ugajin M, Kani H. Successful treatment of carcinomatous central airway obstruction with bronchoscopic electrocautery using hot biopsy forceps during mechanical ventilation. Case Rep Oncol Med. 2017;2017:5378583.
- Matsuo Y, Yasuda H, Nakano H, et al. Successful endoscopic fragmentation of large hardened fecaloma using jumbo forceps. World J Gastrointest Endosc. 2017;9(2):91.
- Rubio ER, Le SR, Whatley RE, Boyd MB. Cryobiopsy: should this be used in place of endobronchial forceps biopsies? Biomed Res Int. 2013;2013:730574.
- Horinouchi H, Miyazawa T, Takada K, et al. Safety study of endobronchial electrosurgery for tracheobronchial lesions: multicenter prospective study. J Bronchol Interv Pulmonol. 2008;15(4):228-232.
- Casal RF, Iribarren J, Eapen G, et al. Safety and effectiveness of microdebrider bronchoscopy for the management of central airway obstruction. Respirology. 2013;18(6):1011-1015.
- Mazur P. The role of intracellular freezing in the death of cells cooled at supraoptimal rates. Cryobiology. 1977;14(3):251-272.
- Sunna R. Cryotherapy and cryodebridement. In: Ernst A, Herth FJF, eds. Principles and Practice of Interventional Pulmonology. Springer; 2013:343-350.
- Hetzel M, Hetzel J, Schumann C, Marx N, Babiak A. Cryorecanalization: a new approach for the immediate management of acute airway obstruction. J Thorac Cardiovasc Surg. 2004;127(5):1427-1431.
- Schumann C, Hetzel M, Babiak AJ, et al. Endobronchial tumor debulking with a flexible cryoprobe for immediate treatment of malignant stenosis. J Thorac Cardiovasc Surg. 2010;139(4):997-1000.
- Yılmaz A, Aktaş Z, Alici IO, Çağlar A, Sazak H, Ulus F. Cryorecanalization: keys to success. Surg Endosc. 2012;26(10):2969-2974.
BẢNG CHÚ GIẢI THUẬT NGỮ Y HỌC ANH-VIỆT
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Mechanical debridement | /məˈkænɪkəl dɪˈbriːdmənt/ | Cắt lọc cơ học |
| 2 | Airways | /ˈɛərweɪz/ | Đường thở |
| 3 | Benign | /bɪˈnaɪn/ | Lành tính |
| 4 | Malignant | /məˈlɪɡnənt/ | Ác tính |
| 5 | Obstructive lesions | /əbˈstrʌktɪv ˈliːʒənz/ | Tổn thương tắc nghẽn |
| 6 | Endotracheal | /ˌɛndoʊˈtreɪkiəl/ | Trong khí quản |
| 7 | Endobronchial | /ˌɛndoʊˈbrɒŋkiəl/ | Trong phế quản |
| 8 | Central airway obstruction | /ˈsɛntrəl ˈɛərweɪ əbˈstrʌkʃən/ | Tắc nghẽn đường thở trung tâm |
| 9 | Debulking | /diːˈbʌlkɪŋ/ | Giảm kích thước khối u |
| 10 | Rigid coring | /ˈrɪdʒɪd ˈkɔːrɪŋ/ | Khoét lõi bằng ống soi cứng |
| 11 | Rigid dilatation | /ˈrɪdʒɪd ˌdaɪləˈteɪʃən/ | Nong cứng |
| 12 | Microdebrider | /ˌmaɪkroʊdɪˈbraɪdər/ | Dao bào mô |
| 13 | Critical stenosis | /ˈkrɪtɪkəl stəˈnoʊsɪs/ | Hẹp nghiêm trọng |
| 14 | Trachea | /ˈtreɪkiə/ | Khí quản |
| 15 | Thermal tools | /ˈθɜːrməl tuːlz/ | Dụng cụ nhiệt |
| 16 | Coagulation | /koʊˌæɡjəˈleɪʃən/ | Làm đông, đông máu |
| 17 | Proximal | /ˈprɒksɪməl/ | Gần |
| 18 | Intraluminal | /ˌɪntrəˈluːmɪnəl/ | Trong lòng ống |
| 19 | Mixed obstruction | /mɪkst əbˈstrʌkʃən/ | Tắc nghẽn hỗn hợp |
| 20 | Cryorecanalization | /ˌkraɪoʊˌriːkænəlaɪˈzeɪʃən/ | Tái thông bằng phương pháp áp lạnh |
| 21 | Forceps | /ˈfɔːrsɛps/ | Kẹp sinh thiết |
| 22 | Dilation | /ˌdaɪˈleɪʃən/ | Nong, sự nong |
| 23 | Stent | /stɛnt/ | Stent, giá đỡ |
| 24 | Distal | /ˈdɪstəl/ | Xa |
| 25 | Extraluminal obstruction | /ˌɛkstrəˈluːmɪnəl əbˈstrʌkʃən/ | Tắc nghẽn từ bên ngoài |
| 26 | Devascularization | /diːˌvæskjʊlərɪˈzeɪʃən/ | Triệt mạch |
| 27 | Life-threatening | /ˈlaɪfˌθrɛtənɪŋ/ | Đe dọa tính mạng |
| 28 | Asphyxiation | /æsˌfɪksiˈeɪʃən/ | Ngạt thở |
| 29 | Anesthetic induction | /ˌænəsˈθɛtɪk ɪnˈdʌkʃən/ | Khởi mê |
| 30 | Muscle relaxation | /ˈmʌsəl ˌriːlækˈseɪʃən/ | Giãn cơ |
| 31 | Rigid scope | /ˈrɪdʒɪd skoʊp/ | Ống soi cứng |
| 32 | Beveled tip | /ˈbɛvəld tɪp/ | Đầu vát |
| 33 | Ventilating bronchoscope | /ˈvɛntəleɪtɪŋ ˈbrɒŋkəskoʊp/ | Ống soi phế quản thông khí |
| 34 | Tracheoscope | /ˈtreɪkiəskoʊp/ | Ống soi khí quản |
| 35 | Exophytic | /ˌɛksoʊˈfɪtɪk/ | Dạng sùi, sùi ra ngoài |
| 36 | Pedunculated | /pɪˈdʌŋkjəleɪtɪd/ | Có cuống |
| 37 | Sessile | /ˈsɛsaɪl/ | Không cuống |
| 38 | Resection | /rɪˈsɛkʃən/ | Cắt bỏ |
| 39 | Mucosal wall | /mjuːˈkoʊzəl wɔːl/ | Thành niêm mạc |
| 40 | Dissection | /dɪˈsɛkʃən/ | Phẫu tích |
| 41 | Longitudinal axis | /ˌlɒndʒɪˈtjuːdɪnəl ˈæksɪs/ | Trục dọc |
| 42 | Airway perforation | /ˈɛərweɪ ˌpɜːrfəˈreɪʃən/ | Thủng đường thở |
| 43 | Tactile feedback | /ˈtæktaɪl ˈfiːdbæk/ | Phản hồi xúc giác |
| 44 | Airway cartilage | /ˈɛərweɪ ˈkɑːrtəlɪdʒ/ | Sụn đường thở |
| 45 | Suction catheters | /ˈsʌkʃən ˈkæθətərz/ | Ống hút |
| 46 | Hemostatic control | /ˌhiːmoʊˈstætɪk kənˈtroʊl/ | Kiểm soát cầm máu |
| 47 | Collateral damage | /kəˈlætərəl ˈdæmɪdʒ/ | Tổn thương ngoài ý muốn |
| 48 | Mucosal tears | /mjuːˈkoʊzəl tɛərz/ | Rách niêm mạc |
| 49 | Full-thickness perforation | /fʊl-ˈθɪknəs ˌpɜːrfəˈreɪʃən/ | Thủng toàn bộ bề dày |
| 50 | Vascular structures | /ˈvæskjələr ˈstrʌktʃərz/ | Cấu trúc mạch máu |
| 51 | Benign strictures | /bɪˈnaɪn ˈstrɪktʃərz/ | Hẹp lành tính |
| 52 | Airway balloons | /ˈɛərweɪ bəˈluːnz/ | Bóng nong đường thở |
| 53 | Tapered bougies | /ˈteɪpərd ˈbuːʒiːz/ | Que nong thon |
| 54 | Stent implantation | /stɛnt ˌɪmplænˈteɪʃən/ | Đặt stent |
| 55 | Transient effect | /ˈtrænziənt ɪˈfɛkt/ | Tác dụng tạm thời |
| 56 | Sustained response | /səˈsteɪnd rɪˈspɒns/ | Đáp ứng duy trì |
| 57 | Postdilatation | /ˌpoʊstˌdaɪləˈteɪʃən/ | Sau nong |
| 58 | Fibrotic weblike stenotic lesions | /faɪˈbrɒtɪk ˈwɛblaɪk stəˈnɒtɪk ˈliːʒənz/ | Tổn thương hẹp dạng màng xơ |
| 59 | Cartilage involvement | /ˈkɑːrtəlɪdʒ ɪnˈvɒlvmənt/ | Liên quan đến sụn |
| 60 | Inflammation | /ˌɪnfləˈmeɪʃən/ | Viêm |
| 61 | Calcified lesions | /ˈkælsɪfaɪd ˈliːʒənz/ | Tổn thương vôi hóa |
| 62 | Fibrosing mediastinitis | /faɪˈbroʊsɪŋ ˌmiːdiəstaɪˈnaɪtɪs/ | Viêm trung thất xơ hóa |
| 63 | Laser | /ˈleɪzər/ | Laser |
| 64 | Electrocautery knife | /ɪˌlɛktroʊˈkɔːtəri naɪf/ | Dao điện |
| 65 | Radial incisions | /ˈreɪdiəl ɪnˈsɪʒənz/ | Vết rạch xuyên tâm |
| 66 | Recurrence of stenosis | /rɪˈkɜːrəns əv stəˈnoʊsɪs/ | Tái phát hẹp |
| 67 | Longitudinal sheering | /ˌlɒndʒɪˈtjuːdɪnəl ˈʃɪərɪŋ/ | Lực xé dọc |
| 68 | Mucosal injury | /mjuːˈkoʊzəl ˈɪndʒəri/ | Tổn thương niêm mạc |
| 69 | Fibrosis | /faɪˈbroʊsɪs/ | Xơ hóa |
| 70 | Restenosis | /ˌriːstəˈnoʊsɪs/ | Tái hẹp |
| 71 | Airway stiffness | /ˈɛərweɪ ˈstɪfnəs/ | Độ cứng đường thở |
| 72 | Respiratory reserve | /rɪˈspɪrətəri rɪˈzɜːrv/ | Dự trữ hô hấp |
| 73 | Complete airway occlusion | /kəmˈpliːt ˈɛərweɪ əˈkluːʒən/ | Tắc nghẽn hoàn toàn đường thở |
| 74 | Dilatational bronchoplasty balloons | /ˌdaɪləˈteɪʃənəl ˌbrɒŋkoʊˈplæsti bəˈluːnz/ | Bóng nong phế quản |
| 75 | Working channel | /ˈwɜːrkɪŋ ˈtʃænəl/ | Kênh làm việc |
| 76 | Therapeutic bronchoscope | /ˌθɛrəˈpjuːtɪk ˈbrɒŋkəskoʊp/ | Ống soi phế quản điều trị |
| 77 | High-pressure | /haɪ-ˈprɛʃər/ | Áp suất cao |
| 78 | Low-compliance | /loʊ-kəmˈplaɪəns/ | Độ giãn nở thấp |
| 79 | Thermoplastic polymers | /ˌθɜːrmoʊˈplæstɪk ˈpɒlɪmərz/ | Polyme nhiệt dẻo |
| 80 | Saline | /ˈseɪliːn/ | Nước muối |
| 81 | Radiopaque contrast medium | /ˌreɪdioʊˈpeɪk ˈkɒntræst ˈmiːdiəm/ | Chất cản quang |
| 82 | Manometrically monitored | /ˌmænəˈmɛtrɪkəli ˈmɒnɪtərd/ | Theo dõi bằng áp kế |
| 83 | Wire-guided | /ˈwaɪərˌɡaɪdɪd/ | Dẫn hướng bằng dây dẫn |
| 84 | Fluoroscopy | /flʊəˈrɒskəpi/ | Chiếu huỳnh quang |
| 85 | Cutting balloons | /ˈkʌtɪŋ bəˈluːnz/ | Bóng cắt |
| 86 | Microsurgical blades | /ˌmaɪkroʊˈsɜːrdʒɪkəl bleɪdz/ | Lưỡi dao vi phẫu |
| 87 | Guidewire | /ˈɡaɪdwaɪər/ | Dây dẫn hướng |
| 88 | Small-caliber bronchoscopes | /smɔːl-ˈkæləbər ˈbrɒŋkəskoʊps/ | Ống soi phế quản cỡ nhỏ |
| 89 | Fogarty balloons | /ˈfoʊɡərti bəˈluːnz/ | Bóng Fogarty |
| 90 | Hemorrhagic airway | /ˌhɛməˈrædʒɪk ˈɛərweɪ/ | Đường thở chảy máu |
| 91 | Modular rigid bronchoscopic systems | /ˈmɒdʒələr ˈrɪdʒɪd ˌbrɒŋkəˈskɒpɪk ˈsɪstəmz/ | Hệ thống nội soi phế quản cứng dạng mô-đun |
| 92 | General anesthesia | /ˈdʒɛnərəl ˌænəsˈθiːʒə/ | Gây mê toàn thân |
| 93 | Conscious sedation | /ˈkɒnʃəs sɪˈdeɪʃən/ | An thần tỉnh |
| 94 | Main carina | /meɪn kəˈraɪnə/ | Carina chính |
| 95 | Asphyxiation | /æsˌfɪksiˈeɪʃən/ | Cảm giác ngạt thở |
| 96 | Fibrin production | /ˈfaɪbrɪn prəˈdʌkʃən/ | Sản xuất Fibrin |
| 97 | Balloon bronchoplasty | /bəˈluːn ˌbrɒŋkoʊˈplæsti/ | Nong bóng phế quản |
| 98 | Oversized | /ˈoʊvərsaɪzd/ | Quá cỡ |
| 99 | Incremental dilatations | /ˌɪnkrəˈmɛntəl ˌdaɪləˈteɪʃənz/ | Nong tăng dần |
| 100 | Inflation time | /ɪnˈfleɪʃən taɪm/ | Thời gian bơm căng |
| 101 | Catheter tip | /ˈkæθətər tɪp/ | Đầu ống thông |
| 102 | Self-expandable metallic stents | /sɛlf-ɪkˈspændəbəl məˈtælɪk stɛnts/ | Stent kim loại tự giãn nở |
| 103 | Endotracheal tubes | /ˌɛndoʊˈtreɪkiəl tjuːbz/ | Ống nội khí quản |
| 104 | Bronchospasm | /ˈbrɒŋkoʊspæzəm/ | Co thắt phế quản |
| 105 | Retrograde fashion | /ˈrɛtroʊɡreɪd ˈfæʃən/ | Kiểu ngược dòng |
| 106 | Cryoprobe | /ˈkraɪoʊproʊb/ | Đầu dò lạnh |
| 107 | Segmental airways | /sɛɡˈmɛntəl ˈɛərweɪz/ | Đường thở phân thùy |
| 108 | Hypoxia | /haɪˈpɒksiə/ | Thiếu oxy |
| 109 | Hypoventilation | /ˌhaɪpoʊˌvɛntəˈleɪʃən/ | Giảm thông khí |
| 110 | Contralateral disease | /ˌkɒntrəˈlætərəl dɪˈziːz/ | Bệnh lý bên đối diện |
| 111 | Negative pressure pulmonary edema | /ˈnɛɡətɪv ˈprɛʃər ˈpʊlmənəri ɪˈdiːmə/ | Phù phổi do áp lực âm |
| 112 | Barotrauma | /ˌbæroʊˈtrɔːmə/ | Chấn thương do áp lực |
| 113 | Pneumothorax | /ˌnjuːmoʊˈθɔːræks/ | Tràn khí màng phổi |
| 114 | Pneumomediastinum | /ˌnjuːmoʊˌmiːdiəˈstaɪnəm/ | Tràn khí trung thất |
| 115 | Jet ventilation | /dʒɛt ˌvɛntəˈleɪʃən/ | Thông khí áp lực dương phản lực |
| 116 | Expiratory occlusion | /ɪkˈspaɪrətəri əˈkluːʒən/ | Tắc nghẽn thở ra |
| 117 | Overinflation | /ˌoʊvərɪnˈfleɪʃən/ | Bơm căng quá mức |
| 118 | Airway lacerations | /ˈɛərweɪ ˌlæsəˈreɪʃənz/ | Rách đường thở |
| 119 | Closed-loop communication | /kloʊzd-luːp kəˌmjuːnɪˈkeɪʃən/ | Giao tiếp vòng lặp khép kín |
| 120 | Vascular lesions | /ˈvæskjələr ˈliːʒənz/ | Tổn thương mạch máu |
| 121 | Fragile mucosa | /ˈfrædʒaɪl mjuːˈkoʊzə/ | Niêm mạc mỏng manh |
| 122 | Ulceration | /ˌʌlsəˈreɪʃən/ | Loét |
| 123 | Hemorrhage | /ˈhɛmərɪdʒ/ | Xuất huyết |
| 124 | Rigid bronchoscopist | /ˈrɪdʒɪd ˌbrɒŋkəˈskɒpɪst/ | Bác sĩ nội soi phế quản cứng |
| 125 | Detached tissue | /dɪˈtætʃt ˈtɪʃuː/ | Mô đã tách rời |
| 126 | Foreign bodies | /ˈfɒrɪn ˈbɒdiz/ | Dị vật |
| 127 | Cupped forceps | /kʌpt ˈfɔːrsɛps/ | Kẹp dạng chén |
| 128 | Alligator forceps | /ˈælɪɡeɪtər ˈfɔːrsɛps/ | Kẹp dạng cá sấu |
| 129 | Serrated | /səˈreɪtɪd/ | Răng cưa |
| 130 | Single action | /ˈsɪŋɡəl ˈækʃən/ | Tác động đơn |
| 131 | Double action | /ˈdʌbəl ˈækʃən/ | Tác động kép |
| 132 | Ratcheted | /ˈrætʃɪtɪd/ | Có bánh cóc |
| 133 | Biopsies | /ˈbaɪɒpsiz/ | Sinh thiết |
| 134 | Rigid optical forceps | /ˈrɪdʒɪd ˈɒptɪkəl ˈfɔːrsɛps/ | Kẹp quang học cứng |
| 135 | Telescope | /ˈtɛlɪskoʊp/ | Kính viễn vọng |
| 136 | Nonthermal therapies | /nɒnˈθɜːrməl ˈθɛrəpiz/ | Liệu pháp không dùng nhiệt |
| 137 | Flexible forceps | /ˈflɛksəbəl ˈfɔːrsɛps/ | Kẹp mềm |
| 138 | Argon plasma coagulation (APC) | /ˈɑːrɡɒn ˈplæzmə koʊˌæɡjəˈleɪʃən/ | Đông huyết tương Argon |
| 139 | Necrotic tumors | /nəˈkrɒtɪk ˈtjuːmərz/ | Khối u hoại tử |
| 140 | Granulation tissue | /ˌɡrænjəˈleɪʃən ˈtɪʃuː/ | Mô hạt |
| 141 | Metallic stents | /məˈtælɪk stɛnts/ | Stent kim loại |
| 142 | Large-caliber forceps | /lɑːrdʒ-ˈkæləbər ˈfɔːrsɛps/ | Kẹp cỡ lớn |
| 143 | Jumbo forceps | /ˈdʒʌmboʊ ˈfɔːrsɛps/ | Kẹp jumbo |
| 144 | Insulated monopolar electrocautery “hot” forceps | /ˈɪnsjəleɪtɪd ˌmɒnoʊˈpoʊlər ɪˌlɛktroʊˈkɔːtəri “hɒt” ˈfɔːrsɛps/ | Kẹp “nóng” điện đông đơn cực có vỏ bọc |
| 145 | Electrocoagulation | /ɪˌlɛktroʊkoʊˌæɡjəˈleɪʃən/ | Đông điện |
| 146 | Electrocautery snare | /ɪˌlɛktroʊˈkɔːtəri snɛər/ | Thòng lọng điện đông |
| 147 | Secondary carina | /ˈsɛkəndəri kəˈraɪnə/ | Carina thứ cấp |
| 148 | Rat tooth | /ræt tuːθ/ | Răng chuột |
| 149 | Fenestrated | /ˈfɛnəstreɪtɪd/ | Có lỗ |
| 150 | Crush artifact | /krʌʃ ˈɑːrtɪfækt/ | Mô bị dập nát (trên tiêu bản) |
| 151 | Histology | /hɪˈstɒlədʒi/ | Mô học |
| 152 | Endobronchial biopsy | /ˌɛndoʊˈbrɒŋkiəl ˈbaɪɒpsi/ | Sinh thiết nội phế quản |
| 153 | Transbronchial lung biopsy | /ˌtrænzbrɒŋkiəl lʌŋ ˈbaɪɒpsi/ | Sinh thiết phổi xuyên phế quản |
| 154 | Sample volume | /ˈsæmpəl ˈvɒljuːm/ | Thể tích mẫu |
| 155 | En bloc | /ɑ̃ blɔk/ | Nguyên khối |
| 156 | Bronchoscopic basket | /ˌbrɒŋkəˈskɒpɪk ˈbæskɪt/ | Rọ nội soi phế quản |
| 157 | Wattage | /ˈwɒtɪdʒ/ | Công suất (Watt) |
| 158 | Superficial electrocoagulation | /ˌsuːpərˈfɪʃəl ɪˌlɛktroʊkoʊˌæɡjəˈleɪʃən/ | Đông điện nông |
| 159 | Pulse duration | /pʌls djʊəˈreɪʃən/ | Thời gian xung |
| 160 | Soft coagulation mode | /sɒft koʊˌæɡjəˈleɪʃən moʊd/ | Chế độ đông mềm |
| 161 | Otolaryngologists | /ˌoʊtoʊˌlærɪŋˈɡɒlədʒɪsts/ | Bác sĩ tai mũi họng |
| 162 | Sinus surgery | /ˈsaɪnəs ˈsɜːrdʒəri/ | Phẫu thuật xoang |
| 163 | Rotational blade | /roʊˈteɪʃənəl bleɪd/ | Lưỡi dao quay |
| 164 | Morselize | /ˈmɔːrsəlaɪz/ | Nghiền nhỏ |
| 165 | Aspirate | /ˈæspəreɪt/ | Hút |
| 166 | Infiltrative endobronchial tumors | /ɪnˈfɪltrətɪv ˌɛndoʊˈbrɒŋkiəl ˈtjuːmərz/ | Khối u nội phế quản thâm nhiễm |
| 167 | Power console | /ˈpaʊər ˈkɒnsoʊl/ | Bảng điều khiển công suất |
| 168 | Suction irrigation system | /ˈsʌkʃən ˌɪrɪˈɡeɪʃən ˈsɪstəm/ | Hệ thống tưới rửa hút |
| 169 | Handpiece | /ˈhændpiːs/ | Tay cầm |
| 170 | Foot pedal | /fʊt ˈpɛdəl/ | Bàn đạp chân |
| 171 | Hockey stick configuration | /ˈhɒki stɪk kənˌfɪɡjəˈreɪʃən/ | Cấu hình gậy khúc côn cầu |
| 172 | Suspension laryngoscopy | /səˈspɛnʃən ˌlærɪŋˈɡɒskəpi/ | Nội soi thanh quản treo |
| 173 | Subglottic | /sʌbˈɡlɒtɪk/ | Dưới thanh môn |
| 174 | Proximal tracheal lesions | /ˈprɒksɪməl ˈtreɪkiəl ˈliːʒənz/ | Tổn thương khí quản gần |
| 175 | Novice | /ˈnɒvɪs/ | Người mới làm |
| 176 | Massive hemorrhage | /ˈmæsɪv ˈhɛmərɪdʒ/ | Xuất huyết ồ ạt |
| 177 | Cryoprobe | /ˈkraɪoʊproʊb/ | Đầu dò lạnh |
| 178 | Cytotoxic effects | /ˌsaɪtoʊˈtɒksɪk ɪˈfɛkts/ | Tác dụng gây độc tế bào |
| 179 | Cryotherapy | /ˌkraɪoʊˈθɛrəpi/ | Liệu pháp áp lạnh |
| 180 | Cryobiopsy | /ˌkraɪoʊˈbaɪɒpsi/ | Sinh thiết lạnh |
| 181 | Parenchymal tissue | /pəˈrɛŋkɪməl ˈtɪʃuː/ | Mô nhu mô |
| 182 | Cryodebulking | /ˌkraɪoʊdiːˈbʌlkɪŋ/ | Giảm kích thước khối u bằng phương pháp áp lạnh |
| 183 | Refractory hypoxia | /rɪˈfræktəri haɪˈpɒksiə/ | Thiếu oxy kháng trị |
| 184 | Cryosensitive | /ˌkraɪoʊˈsɛnsɪtɪv/ | Nhạy cảm với lạnh |
| 185 | Cryoresistant | /ˌkraɪoʊrɪˈzɪstənt/ | Kháng lạnh |
| 186 | Loosely adhesive | /ˈluːsli ədˈhiːsɪv/ | Dính lỏng lẻo |
| 187 | Firmly adhesive | /ˈfɜːrmli ədˈhiːsɪv/ | Dính chặt |
| 188 | Cryoadhesion | /ˌkraɪoʊədˈhiːʒən/ | Dính lạnh |
| 189 | Blood clots | /blʌd klɒts/ | Cục máu đông |
| 190 | Mucous plugs | /ˈmjuːkəs plʌɡz/ | Nút nhầy |
| 191 | Joule-Thomson effect | /dʒuːl-ˈtɒmsən ɪˈfɛkt/ | Hiệu ứng Joule-Thomson |
| 192 | Gas cylinder | /ɡæs ˈsɪlɪndər/ | Bình khí |
| 193 | Nitrous oxide | /ˈnaɪtrəs ˈɒksaɪd/ | Nitrous oxide (N2O) |
| 194 | Carbon dioxide | /ˈkɑːrbən daɪˈɒksaɪd/ | Carbon dioxide (CO2) |
| 195 | Ice crystals | /aɪs ˈkrɪstəlz/ | Tinh thể băng |
| 196 | Freezing radius | /ˈfriːzɪŋ ˈreɪdiəs/ | Bán kính đóng băng |
| 197 | Retrograde force | /ˈrɛtroʊɡreɪd fɔːrs/ | Lực kéo ngược |
| 198 | Extrinsic compression | /ɪkˈstrɪnsɪk kəmˈprɛʃən/ | Chèn ép từ bên ngoài |
| 199 | Topical tranexamic acid (TXA) | /ˈtɒpɪkəl ˌtrænɛkˈsæmɪk ˈæsɪd/ | Tranexamic acid (TXA) tại chỗ |
| 200 | Interventional pulmonologist | /ˌɪntərˈvɛnʃənəl ˌpʊlməˈnɒlədʒɪst/ | Bác sĩ chuyên khoa phổi can thiệp |
