(SÁCH DỊCH) Sản Phụ khoa Căn bản – Essential Obstetrics and Gynaecology
Tác giả: Ian Symonds & Sabaratnam Arulkumaran – (C) NXB Elsevier
Ths.Bs. Lê Đình Sáng (Dịch và chú giải)
Chương 10: Bất thường bẩm sinh và đánh giá sức khỏe thai nhi
Congenital abnormalities and assessment of fetal wellbeing
David James; Suzanne V.F. Wallace
Essential Obstetrics and Gynaecology, Chapter 10, 149-167
MỤC TIÊU HỌC TẬP
| Sau khi học xong chương này, bạn sẽ có thể:
Tiêu chí kiến thức
Năng lực lâm sàng
Kỹ năng và thái độ chuyên nghiệp
Bất thường bẩm sinhBất thường thai nhi được tìm thấy trong:
|
Tỷ lệ chung của các bất thường bẩm sinh ở Vương quốc Anh đã giảm trong ba thập kỷ qua do sự ra đời của các chương trình sàng lọc trong thai kỳ, dẫn đến thành công hơn trong chẩn đoán trong thai kỳ và các bậc cha mẹ lựa chọn chấm dứt thai kỳ khi một bất thường nghiêm trọng được chẩn đoán.
Bốn nhóm bất thường bẩm sinh phổ biến nhất là dị tật ống thần kinh (3-7/1000), dị tật tim bẩm sinh (6/1000), hội chứng Down (1,5/1000) và sứt môi/hở hàm ếch (1,5/1000) (Bảng 10.1).
Dị tật ống thần kinh
Dị tật ống thần kinh là loại dị tật bẩm sinh nặng phổ biến nhất và bao gồm thai vô sọ, tật đầu nhỏ, tật nứt đốt sống có hoặc không có thoát vị tủy-màng tủy, thoát vị não, dị tật não trước không phân chia (holoprosencephaly) và não úng thủy thể không có vỏ não (hydranencephaly) (Hình 10.1). Tỷ lệ mắc khoảng 1/200, và khả năng có một đứa con bị ảnh hưởng sau một lần sinh con bất thường trước đó là 1/20.
Các trường hợp thường được xác định bằng sàng lọc siêu âm (US) vào đầu ba tháng giữa thai kỳ. Khi có ống thần kinh hở, nồng độ alpha-fetoprotein trong huyết thanh mẹ (MSAFP) sẽ tăng cao. Cần tiến hành đánh giá siêu âm để tìm các bất thường khác và đề nghị xét nghiệm nhiễm sắc thể đồ nếu phát hiện chúng.
Tư vấn và chăm sóc đa chuyên khoa được khuyến nghị. Trẻ sơ sinh bị thai vô sọ hoặc tật đầu nhỏ thường không sống được. Nhiều trẻ tử vong trong quá trình chuyển dạ và số còn lại tử vong trong tuần đầu tiên sau sinh. Trẻ sơ sinh bị dị tật ống thần kinh hở thường sống sót, đặc biệt là khi có thể phẫu thuật che phủ tổn thương bằng da sau khi sinh. Tuy nhiên, khuyết tật này có thể dẫn đến liệt hai chi dưới, đại tiểu tiện không tự chủ và cần phải phẫu thuật nhiều lần sau đó. Trẻ thường có trí thông minh bình thường và có nhận thức, đặc biệt nhận thức được những vấn đề gây ra cho cha mẹ. Các tổn thương kín thường không gây ra vấn đề và có thể không được phát hiện cho đến sau khi sinh.
Cần xin phép khám nghiệm tử thi đối với các trường hợp thai phá, thai chết lưu hoặc tử vong sơ sinh để loại trừ các bất thường khác.
| ! Bằng chứng tốt cho thấy việc bổ sung axit folic trước và trong khi thụ thai (400 μg/ngày) làm giảm tỷ lệ mắc bệnh này. Khi một phụ nữ đã mang thai, nỗ lực chính được hướng vào các kỹ thuật sàng lọc cho phép nhận ra bất thường và đề nghị chấm dứt thai kỳ khi có một bất thường gây tử vong.
Bổ sung axit folic được chỉ định cả trước và trong khi mang thai ở những phụ nữ đã có thai kỳ bị biến chứng bởi dị tật ống thần kinh. Trong những trường hợp này, liều dự phòng axit folic cao hơn (5 mg/ngày) được khuyến nghị. Phẫu thuật thai nhi cho các dị tật ống thần kinh hở đã được thực hiện nhưng hiện tại nên được coi là thử nghiệm. |
Dị tật tim bẩm sinh
Khả năng một phụ nữ mang thai có thai nhi bị dị tật tim bẩm sinh là khoảng 0,6%. Một số trẻ sơ sinh này có biểu hiện thai chậm tăng trưởng trong tử cung và thiểu ối, nhưng trong nhiều trường hợp, tình trạng này chỉ được nhận ra và chẩn đoán sau khi sinh. Với những cải tiến trong hình ảnh siêu âm thời gian thực, việc nhận ra nhiều dị tật tim đã trở nên khả thi. Tuy nhiên, việc nhận biết sớm là rất cần thiết nếu muốn thực hiện bất kỳ hành động nào. Sàng lọc được thực hiện bằng siêu âm. Hầu hết các trung tâm sẽ thực hiện siêu âm đo độ mờ da gáy trong ba tháng đầu thai kỳ (khoảng 11 tuần) và mặt cắt bốn buồng tim của thai nhi trong ba tháng giữa thai kỳ (tại 18-20 tuần) (Hình 10.2). Ngoài ra, một số trung tâm đang xem xét lưu lượng máu trong ống tĩnh mạch và qua van ba lá ở tuần thứ 11 và đường thoát thất trái và phải ở tuần thứ 18-20 để cố gắng xác định thêm các bất thường. Mặc dù có sàng lọc này, ngay cả ở những trung tâm tốt nhất, chưa đến 50% các dị tật tim bẩm sinh hiện được xác định trước khi sinh.
Các khuyết tật phổ biến nhất là thông liên thất và thông liên nhĩ, hẹp động mạch phổi và động mạch chủ, hẹp eo động mạch chủ và chuyển vị các mạch máu lớn, bao gồm cả tứ chứng Fallot. Những tổn thương này hiện nay thường có thể được nhận ra trên các mặt cắt bốn buồng được ghi lại trong các lần siêu âm chi tiết ở tuần 18 đến 20 của thai kỳ.
Khi một bất thường được xác định, việc xử trí bao gồm khám siêu âm chẩn đoán sâu hơn để xác định mức độ của khuyết tật và liệu có bất kỳ bất thường nào khác của thai nhi hay không (có thể bao gồm xét nghiệm nhiễm sắc thể đồ) và tư vấn và chăm sóc đa chuyên khoa. Trong một số trường hợp tiên lượng xấu, cha mẹ có thể chọn chấm dứt thai kỳ. Trong các trường hợp khác, việc sinh nở nên diễn ra tại một trung tâm có đầy đủ các dịch vụ tim mạch sơ sinh, bao gồm cả phẫu thuật tim.
Khiếm khuyết thành bụng
Khiếm khuyết thành bụng có thể được chẩn đoán bằng hình ảnh siêu âm. Sàng lọc siêu âm trong ba tháng giữa thai kỳ (18-20 tuần) tại các trung tâm tốt nhất phát hiện hơn 95% các trường hợp. Chúng bao gồm thoát vị thành bụng (gastroschisis) (Hình 10.3A) và thoát vị rốn (exomphalos) (Hình 10.3B). Trong cả hai trường hợp, ruột lồi ra ngoài khoang bụng. Sự khác biệt chính giữa hai loại này là thoát vị thành bụng là một khuyết tật tách biệt khỏi dây rốn (thường là 2-3 cm bên dưới và bên phải), không có lớp phúc mạc che phủ và thường là một vấn đề đơn độc. Ngược lại, thoát vị rốn về cơ bản là một thoát vị lớn của dây rốn có lớp phúc mạc che phủ và có nguy cơ cao hơn về bất thường nhiễm sắc thể tiềm ẩn, đặc biệt là trisomy 18.
Nếu chẩn đoán là thoát vị thành bụng, cha mẹ có thể được thông báo rằng tiên lượng rất tốt. Cần có sự chăm sóc đa chuyên khoa. Có thể sinh ngả âm đạo và nên diễn ra tại một bệnh viện có cơ sở phẫu thuật sơ sinh. Tất cả các em bé sẽ cần phẫu thuật sơ sinh để sửa chữa khuyết tật; tuy nhiên, hơn 90% sẽ sống sót.
Ngược lại, thoát vị rốn có tiên lượng rất xấu. Ngoài mối liên quan với bất thường nhiễm sắc thể, còn có nguy cơ gia tăng (trên 60%) về các khuyết tật cấu trúc cùng tồn tại, đặc biệt là tim. Cần tiến hành kiểm tra siêu âm chi tiết cẩn thận hơn cho thai nhi sau khi chẩn đoán được đưa ra và đề nghị xét nghiệm nhiễm sắc thể đồ. Nên có sự chăm sóc đa chuyên khoa. Nếu cha mẹ chọn tiếp tục mang thai thay vì chấm dứt thai kỳ, việc này nên diễn ra tại một đơn vị có các cơ sở sơ sinh toàn diện, bao gồm cả phẫu thuật.
Bảng 10.1 Các bất thường bẩm sinh nặng
|
Bất thường |
Tỷ lệ xấp xỉ (trên 1000 ca sinh) |
|---|---|
| Dị tật ống thần kinh | 3-7 |
| Bệnh tim bẩm sinh | 6 |
| Hội chứng Down | 1.5 |
| Sứt môi/hở hàm ếch | 1.5 |
| Bàn chân khoèo | 1-2 |
| Bất thường các chi | 1-2 |
| Điếc | 0.8 |
| Mù | 0.2 |
| Các loại khác, bao gồm dị tật đường tiết niệu | 2 |
| Tổng cộng | 15-30 |
Tái bản với sự cho phép của James DK, Weiner CP, Gonik B, Crowther CA, Robson SC, eds (2011) High Risk Pregnancy: Management Options, tái bản lần thứ 4. Saunders Elsevier, St Louis.
Bất thường nhiễm sắc thể
Bất thường nhiễm sắc thể là phổ biến, với tỷ lệ ước tính ít nhất là 7,5% trong tất cả các trường hợp thụ thai. Tuy nhiên, nhiều trường hợp trong số này dẫn đến sẩy thai, và tỷ lệ sinh sống thấp hơn nhiều, vào khoảng 0,6%. Bất thường nhiễm sắc thể có thể được xác định từ việc nuôi cấy và xét nghiệm nhiễm sắc thể đồ của các tế bào thai/nhau thai trong nước ối hoặc từ mảng đệm. Các bất thường nhiễm sắc thể bao gồm cả bất thường về cấu trúc và số lượng của bộ nhiễm sắc thể. Bất thường phổ biến nhất là liên quan đến trisomy 21, hay hội chứng Down (DS). Trong tình trạng này, ít nhất 92% các trường hợp bất thường nhiễm sắc thể là mỗi tế bào có ba thay vì hai nhiễm sắc thể số 21 (khoảng 8% các trường hợp là chuyển vị – xem phần sau). Tình trạng này được thảo luận thêm ở phần sau. Các bất thường phổ biến tiếp theo là của các nhiễm sắc thể giới tính (hội chứng Klinefelter với một nhiễm sắc thể giới tính thừa dưới dạng hai nhiễm sắc thể X và một nhiễm sắc thể Y; hội chứng Triple-X với một nhiễm sắc thể giới tính thừa dưới dạng ba nhiễm sắc thể X; và hội chứng Turner chỉ với một nhiễm sắc thể giới tính, một nhiễm sắc thể X), tiếp theo là trisomy 13 và 18 (tương ứng là hội chứng Patau và Edwards).
Hội chứng Down
Hội chứng Down được đặc trưng bởi các đặc điểm khuôn mặt bất thường điển hình (Hình 10.4), khuyết tật học tập ở các mức độ nghiêm trọng khác nhau và bệnh tim bẩm sinh. Bộ nhiễm sắc thể bao gồm một nhiễm sắc thể bổ sung trong nhóm 21 (‘trisomy 21’; Hình 10.5). Tỷ lệ chung là 1,5/1000 ca sinh. Tuy nhiên, khả năng này tăng lên theo tuổi của mẹ (xem phần sau). Lý do cơ bản được cho là do tần suất không phân ly tăng lên trong quá trình giảm phân.
Khoảng 6-8% trẻ sơ sinh bị ảnh hưởng mắc bệnh do chuyển vị và nhiễm sắc thể 21 thừa được mang trên một nhiễm sắc thể khác, thường là trong nhóm 13-15. Mẹ hoặc cha thường sẽ là người mang chuyển vị cân bằng.

Hình 10.1 Hai bất thường phổ biến của hệ thần kinh trung ương. (A) Thai vô sọ ở trẻ sơ sinh. (B) Hình ảnh siêu âm thai vô sọ ở tam cá nguyệt giữa (thấy được mặt nhưng không có vòm sọ). (C) Tật nứt đốt sống với khuyết tật ống thần kinh hở. (D) Hình ảnh siêu âm tật nứt đốt sống ở tam cá nguyệt giữa. (A do Ed Uthman, MD cung cấp. C được tái bản với sự cho phép của Lissauer T, Carroll W (2018) Illustrated Textbook of Paediatrics, tái bản lần thứ 5. Elsevier.)
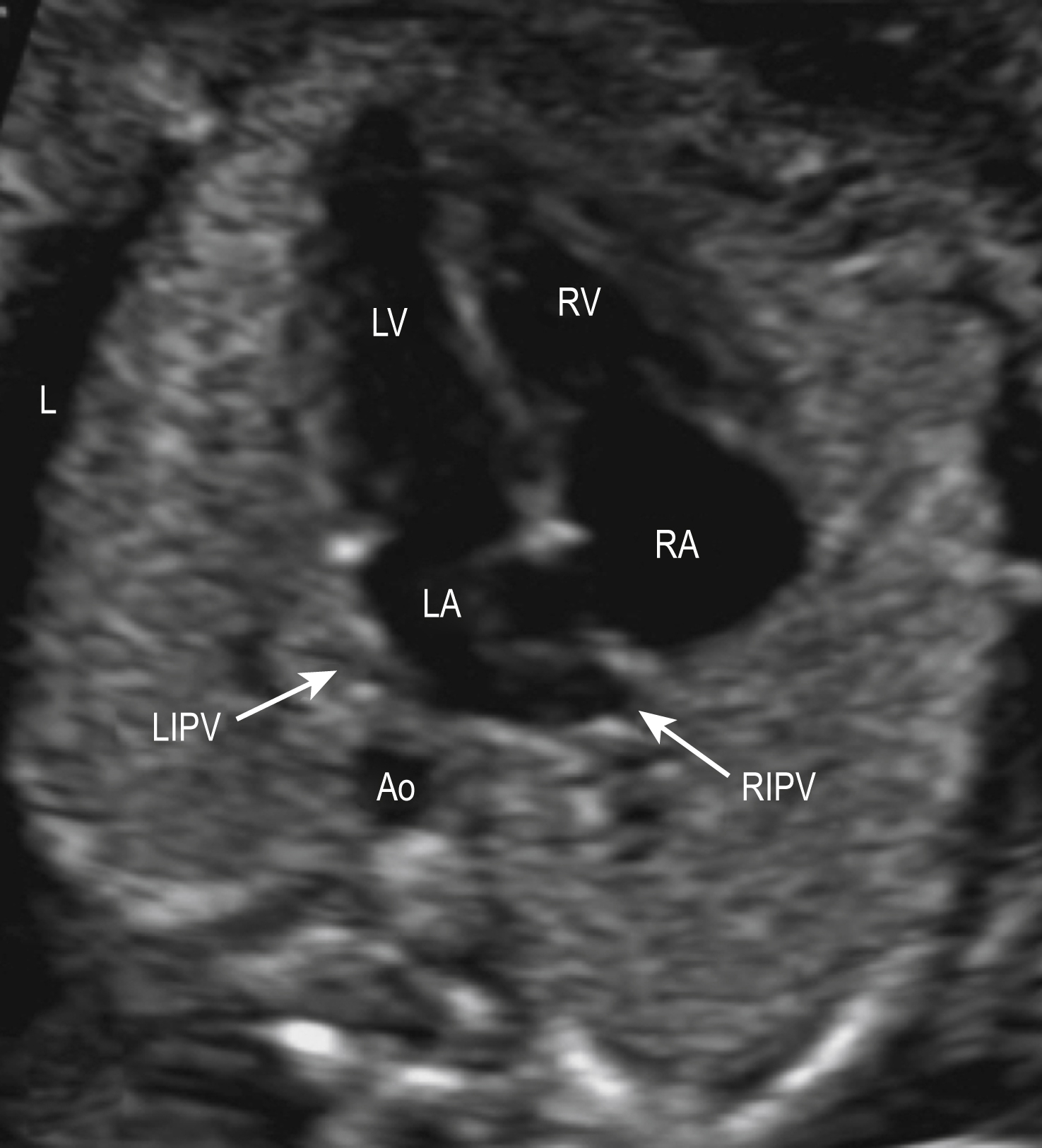
Hình 10.2 Mặt cắt bốn buồng tim thai trên siêu âm. Ao, Động mạch chủ; L, Trái; LA, Tâm nhĩ trái; LIPV, Tĩnh mạch phổi kẽ trái; LV, Tâm thất trái; RA, Tâm nhĩ phải; RIPV, Tĩnh mạch phổi kẽ phải.
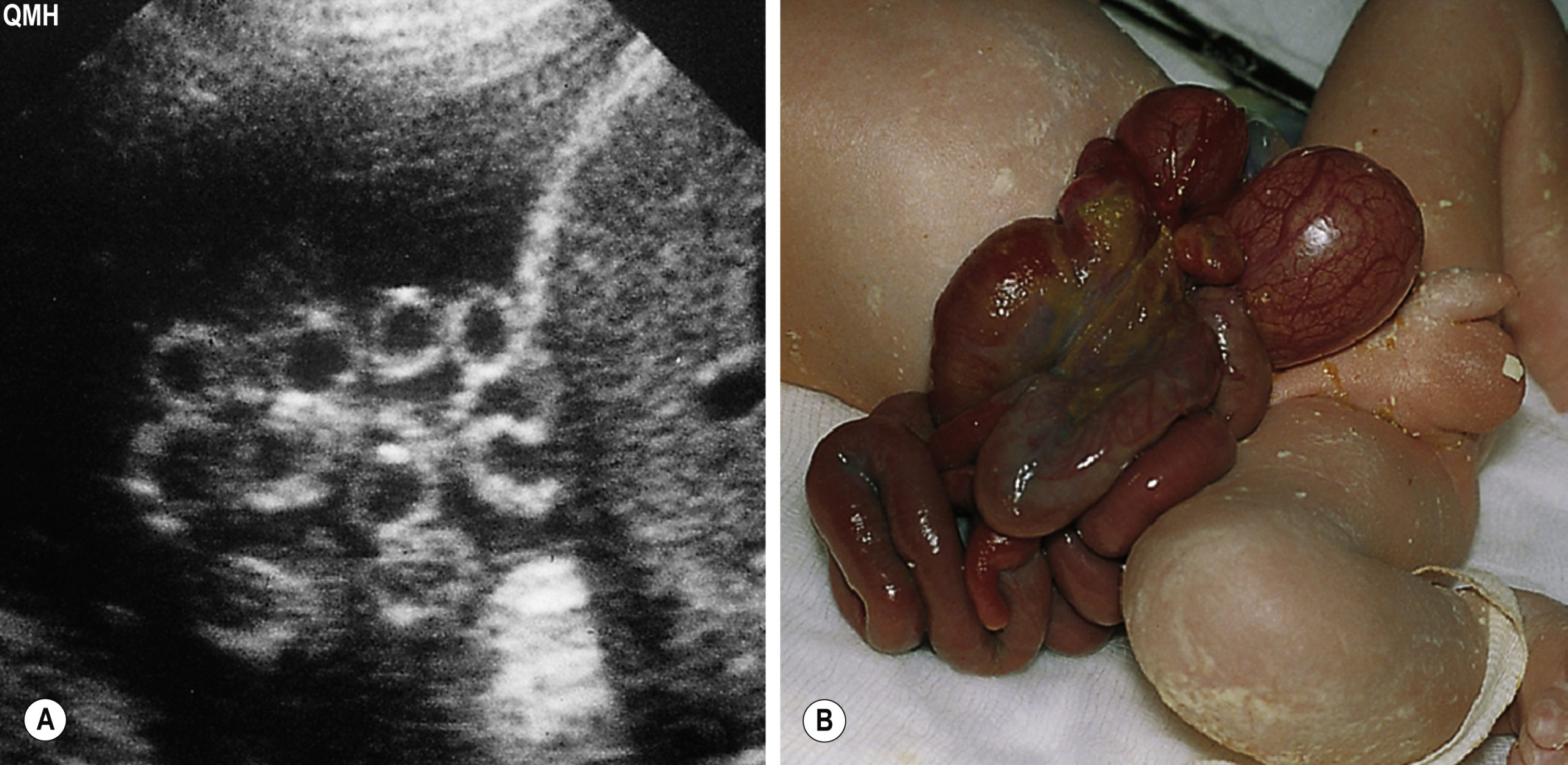
Hình 10.3 (A) Thoát vị thành bụng – ruột không nằm trong túi phúc mạc. (B) Thoát vị rốn – ruột lồi ra ngoài. (Tái bản với sự cho phép của Lissauer T & Carroll W (2018) Illustrated Textbook of Paediatrics, tái bản lần thứ 5, Elsevier.)
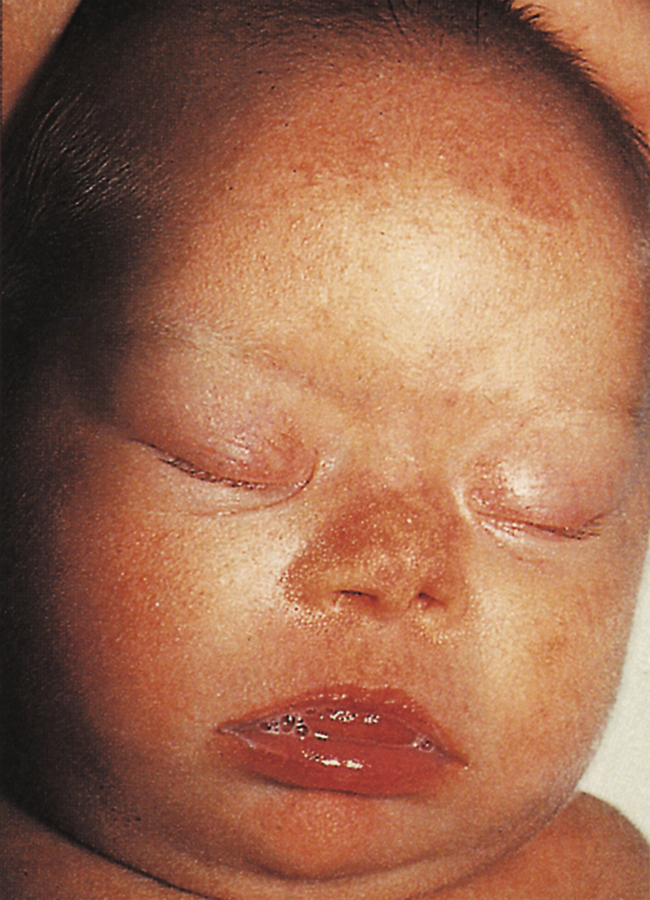
Hình 10.4 Ngoại hình khuôn mặt của trẻ sơ sinh mắc hội chứng Down.
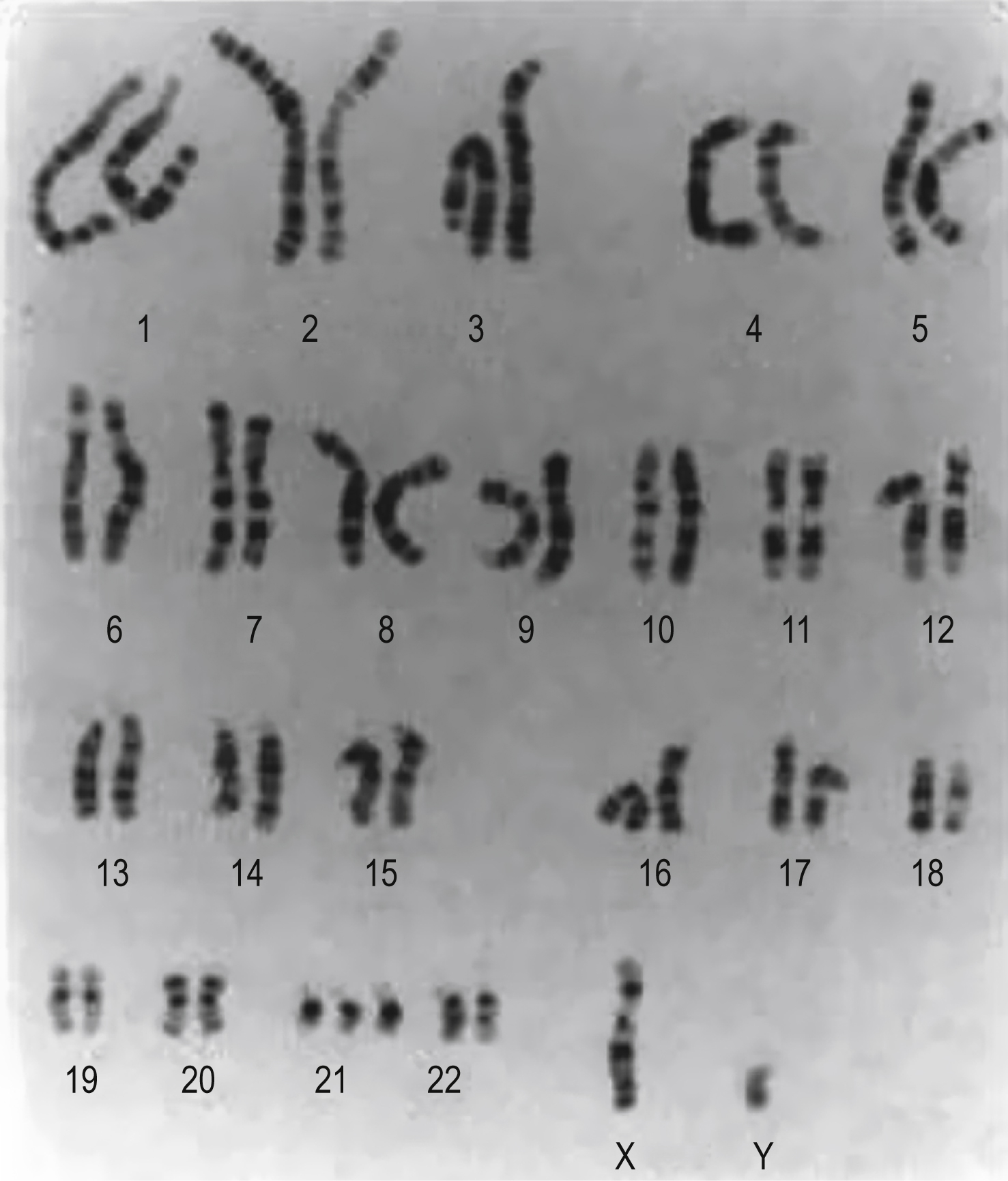
Hình 10.5 Nhiễm sắc thể đồ Trisomy 21 (nam).
Đánh giá sự bình thường của thai nhi
Sàng lọc
Sàng lọc trong bối cảnh này là quá trình xác định những phụ nữ có khả năng cao có thai nhi bất thường trong dân số chung. Sàng lọc này được thực hiện bằng cách xác định các yếu tố nguy cơ lâm sàng, siêu âm và xét nghiệm sinh hóa huyết thanh mẹ. Các yếu tố nguy cơ lâm sàng có thể được xác định trong suốt thai kỳ, mặc dù các lựa chọn xử trí khác nhau tùy thuộc vào tuổi thai. Sàng lọc siêu âm và sinh hóa được đề nghị cho phụ nữ trong nửa đầu của thai kỳ. Lý tưởng nhất, phụ nữ nên được đề nghị một xét nghiệm sàng lọc kết hợp (sử dụng siêu âm và sinh hóa) cho lệch bội vào cuối ba tháng đầu thai kỳ và một siêu âm chi tiết vào khoảng 20 tuần. Siêu âm sớm cũng cho phép xác định tuổi thai. Nếu một phụ nữ đến khám quá muộn để sàng lọc lệch bội trong ba tháng đầu thai kỳ, thì cô ấy nên được đề nghị một xét nghiệm sàng lọc sinh hóa vào khoảng 16 tuần.
Yếu tố nguy cơ lâm sàng: đầu thai kỳ
Bao gồm:
- Tuổi mẹ và nguy cơ lệch bội, đặc biệt là hội chứng Down (Bảng 10.2 và 10.3).
- Việc mẹ sử dụng thuốc:
- Thuốc chống co giật (ví dụ: phenytoin, carbamazepine và natri valproate) có thể gây ra các khuyết tật của hệ thần kinh trung ương, đặc biệt là dị tật ống thần kinh.
- Các tác nhân gây độc tế bào được sử dụng trong điều trị ung thư hoặc để ức chế miễn dịch khi ghép tạng có liên quan đến nguy cơ gia tăng thai chậm tăng trưởng.
- Warfarin gây quái thai khi sử dụng trong ba tháng đầu thai kỳ và có thể gây ra rối loạn chảy máu ở thai nhi khi sử dụng sau này trong thai kỳ.
- Tiền sử thai nhi bất thường trước đó:
- Ví dụ, nếu một phụ nữ đã từng có con bị hội chứng Down, cô ấy có khả năng tái phát cao hơn so với khả năng được đưa ra chỉ dựa trên tuổi của cô ấy.
- Tuy nhiên, không phải tất cả các bất thường của thai nhi đều liên quan đến nguy cơ tái phát cao hơn trong lần mang thai tiếp theo.
- Bệnh của mẹ (xem Chương 9), bao gồm:
- Tiểu đường: nguy cơ báo cáo về bất thường thai nhi thay đổi từ 3% đến 8%. Con số này giảm đáng kể nếu bệnh tiểu đường được kiểm soát tốt trước và trong ba tháng đầu thai kỳ và người phụ nữ dùng axit folic quanh thời điểm thụ thai.
- Bệnh tim bẩm sinh: một phụ nữ có khuyết tật tim bẩm sinh có nguy cơ 1-2% có bất thường tim ở thai nhi của mình.
Yếu tố nguy cơ lâm sàng: cuối thai kỳ
Sau đây là các yếu tố nguy cơ liên quan đến khả năng cao hơn về bất thường của thai nhi:
- Ngôi mông kéo dài hoặc ngôi bất thường vào cuối thai kỳ
- Chảy máu âm đạo; tuy nhiên, phần lớn phụ nữ mang thai bị chảy máu âm đạo trong thai kỳ không có thai nhi bất thường
- Cử động thai bất thường, cả tăng và giảm, mặc dù để phụ nữ nhận thức được sự khác biệt tinh tế này, họ thường phải có một thai kỳ bình thường trước đó để làm tham chiếu
- Lượng nước ối bất thường: cả đa ối (thường liên quan đến các bất thường của hệ tiêu hóa, đặc biệt là tắc nghẽn) và thiểu ối (thường liên quan đến các bất thường tắc nghẽn của đường tiết niệu, chẳng hạn như van niệu đạo hoặc bất sản thận)
- Thai chậm tăng trưởng, mặc dù hầu hết các thai nhi chậm tăng trưởng không có bất thường
Bảng 10.2 Khả năng có thai kỳ bị ảnh hưởng bởi hội chứng Down theo tuổi của mẹ tại thời điểm sinh
| Tuổi mẹ khi sinh (năm) | Khả năng mắc hội chứng Down |
|---|---|
| 15 | 1:1578 |
| 20 | 1:1528 |
| 25 | 1:1351 |
| 30 | 1:909 |
| 31 | 1:796 |
| 32 | 1:683 |
| 33 | 1:574 |
| 34 | 1:474 |
| 35 | 1:384 |
| 36 | 1:307 |
| 37 | 1:242 |
| 38 | 1:189 |
| 39 | 1:146 |
| 40 | 1:112 |
| 41 | 1:85 |
| 42 | 1:65 |
| 43 | 1:49 |
| 44 | 1:37 |
| 45 | 1:28 |
| 46 | 1:21 |
| 47 | 1:15 |
| 48 | 1:11 |
| 49 | 1:8 |
| 50 | 1:6 |
Tái bản với sự cho phép của James DK, Weiner CP, Gonik B, Crowther CA, Robson SC, eds (2011) High Risk Pregnancy: Management Options, tái bản lần thứ 4. Saunders Elsevier, St Louis.
Siêu âm
Hầu hết phụ nữ mang thai ở Vương quốc Anh đến khám lần đầu tiên tại một chuyên gia y tế trong ba tháng đầu thai kỳ. Điều này có nghĩa là họ có thể được đề nghị hai lần siêu âm trong nửa đầu của thai kỳ.
Lần siêu âm đầu tiên lý tưởng được thực hiện trong khoảng từ 11 tuần + 0 ngày đến 13 tuần + 6 ngày. Các đặc điểm được ghi nhận tại lần khám này là:
- Xác nhận vị trí của thai (tức là nó nằm trong tử cung).
- Xác nhận sự sống của thai bằng cách chứng minh hoạt động của tim.
- Xác định số lượng thai nhi. Nếu là song thai, thì nên xác định số lượng bánh rau bằng cách xác định ‘dấu hiệu lambda’ (hai bánh rau) hoặc ‘dấu hiệu T’ (một bánh rau) (Hình 10.6).
- Đánh giá tuổi thai bằng cách đo chiều dài đầu mông (CRL).
- Nếu người phụ nữ muốn sàng lọc bất thường thai nhi, cô ấy có thể thực hiện:
- Đo độ mờ da gáy (NT) của thai nhi (Hình 10.7) như một phần của chương trình ‘xét nghiệm kết hợp’ (xem phần tiếp theo).
- Sàng lọc hình thái học thai nhi để tìm dị tật. Không phải tất cả các dị tật cấu trúc lớn đều dễ dàng phát hiện ở tuổi thai này. Những dị tật có thể phát hiện bao gồm thai vô sọ, dị tật não trước không phân chia và các khuyết tật thành bụng lớn.
Lần siêu âm thứ hai được đề nghị cho phụ nữ khi họ ở giữa tuần 18 và 20. Hầu hết được thực hiện ở tuần 20. Các đặc điểm được ghi nhận tại lần khám này là:
- Xác nhận sự sống của thai.
- Xác định số lượng thai nhi.
- Đo các chỉ số sinh học của thai nhi (chu vi đầu và bụng, đường kính lưỡng đỉnh (BPD) và chiều dài xương đùi). Từ đó, tuổi thai có thể được xác định hoặc xác nhận. Hầu hết các trung tâm chỉ sử dụng BPD cho việc này, mặc dù một số sử dụng kết hợp các phép đo.
- Đánh giá thể tích nước ối.
- Đánh giá vị trí bánh rau và điểm bám dây rốn.
- Đề nghị cho người phụ nữ một cuộc khảo sát hình thái học nhằm xác nhận sự xuất hiện bình thường trong một số hệ cơ quan được liệt kê tiếp theo. Tỷ lệ thành công trong việc xác định các bất thường cấu trúc trong các hệ thống này vào khoảng 20 tuần là khác nhau, và tỷ lệ phát hiện gần đúng bằng siêu âm được báo cáo vào năm 2009 là:
- Tất cả các dị tật lớn – 37%
- Hệ thần kinh trung ương – 84%
- Thoát vị rốn và thoát vị thành bụng – 80%
- Hô hấp – 75%
- Các bất thường tim nặng 63% (tất cả các bất thường tim có tỷ lệ phát hiện <50%)
- Cơ quan sinh dục 58%
- Thoát vị hoành – 38%
- Tiêu hóa – 31%
- Thận và đường tiết niệu – 31%
- Cơ xương khớp – 26%
- Khe hở mặt – 22%
Bảng 10.3 Bất thường nhiễm sắc thể theo tuổi mẹ tại thời điểm chọc ối thực hiện ở tuần 16 của thai kỳ (tính theo tỷ lệ trên 1000)
| Tuổi mẹ (năm) | Trisomy 21 | Trisomy 18 | Trisomy 13 | XXY | Tất cả các bất thường nhiễm sắc thể |
|---|---|---|---|---|---|
| 35 | 3.9 | 0.5 | 0.2 | 0.5 | 8.7 |
| 36 | 5.0 | 0.7 | 0.3 | 0.6 | 10.1 |
| 37 | 6.4 | 1.0 | 0.4 | 0.8 | 12.2 |
| 38 | 8.1 | 1.4 | 0.5 | 1.1 | 14.8 |
| 39 | 10.4 | 2.0 | 0.8 | 1.4 | 18.4 |
| 40 | 13.3 | 2.8 | 1.1 | 1.8 | 23.0 |
| 41 | 16.9 | 3.9 | 1.5 | 2.4 | 29.0 |
| 42 | 21.6 | 5.5 | 2.1 | 3.1 | 37.0 |
| 43 | 27.4 | 7.6 | 4.1 | 45.0 | |
| 44 | 34.8 | 5.4 | 50.0 | ||
| 45 | 44.2 | 7.0 | 62.0 | ||
| 46 | 55.9 | 9.1 | 77.0 | ||
| 47 | 70.4 | 11.9 | 96.0 |
Sinh hóa
Phụ nữ nên được đề nghị sàng lọc lệch bội thai nhi kết hợp trong khoảng từ 11 tuần+0 ngày đến 13 tuần+6 ngày. Ở hầu hết các trung tâm, điều này bao gồm một ước tính nguy cơ cho trisomy 21 dựa trên đo độ mờ da gáy (NT) (tăng trong trisomy 21), tuổi mẹ (khả năng trisomy 21 tăng theo tuổi cao hơn) và các dấu ấn huyết thanh mẹ (free β-human chorionic gonadotrophin (β-hCG), cao hơn với trisomy 21, và pregnancy-associated plasma protein A (PAPP-A), thấp hơn với trisomy 21). Đối với mỗi trong ba thông số này, khả năng có thai nhi trisomy 21, dựa trên nguy cơ nền từ tuổi của người phụ nữ, được tính toán dựa trên một cơ sở dữ liệu của hơn 200.000 thai kỳ có tình trạng trisomy 21 của thai nhi đã biết. Ba tỷ lệ khả năng có thể được hợp nhất thành một nguy cơ duy nhất cho từng người phụ nữ. Sử dụng ngưỡng nguy cơ 1:150 cho trisomy 21, phương pháp sàng lọc này có tỷ lệ phát hiện là 90%, với tỷ lệ dương tính giả là 5%.
Xét nghiệm kết hợp này cũng xác định được hơn 90% các bất thường nhiễm sắc thể khác, bao gồm trisomy 18 và 13, hội chứng Turner và thể tam bội. Độ mờ da gáy tăng với bộ nhiễm sắc thể bình thường có nguy cơ cao hơn đối với các khuyết tật tim nặng cũng như các dị tật cấu trúc khác, các hội chứng di truyền hiếm gặp và các kết cục không thuận lợi khác.
Nếu NT và/hoặc xét nghiệm kết hợp cho thấy nguy cơ cao, cần tiến hành kiểm tra siêu âm chi tiết hơn cho thai nhi và đề nghị xét nghiệm nhiễm sắc thể đồ.
Nếu NT tăng nhưng bộ nhiễm sắc thể bình thường và siêu âm dị tật ở tuần 11+0 đến 13+6 dường như bình thường, nên lặp lại siêu âm dị tật ở tuần 14-16 và một lần nữa ở tuần 20-22 để loại trừ các dị tật. Tỷ lệ phát hiện các dị tật thai nhi phụ thuộc vào hệ cơ quan liên quan, kinh nghiệm của người siêu âm và chỉ số khối cơ thể (BMI) của người mẹ.
Trong khi sàng lọc lệch bội được thực hiện tốt nhất bằng sàng lọc kết hợp trong ba tháng đầu thai kỳ (xem phần trước), khi điều này chưa được thực hiện, phụ nữ nên được đề nghị một xét nghiệm sàng lọc kết hợp thay thế ở tuần 14-17 bao gồm tuổi mẹ và ‘quadruple test’ (β-hCG, unconjugated oestriol (uE3), MSAFP và inhibin-A). Một lần nữa, các tỷ lệ khả năng cá nhân cho một thai nhi trisomy 21 được tính toán cho mỗi loại (dựa trên nguy cơ nền từ tuổi của người phụ nữ) và kết hợp thành một ước tính nguy cơ duy nhất. Xét nghiệm sàng lọc ba tháng giữa thai kỳ này không ‘hoạt động’ tốt như xét nghiệm ba tháng đầu thai kỳ, có tỷ lệ phát hiện (sử dụng ngưỡng nguy cơ 1:150) là 65%, với tỷ lệ dương tính giả là 5%. Nếu nguy cơ kết hợp tăng, phụ nữ nên được đề nghị xét nghiệm nhiễm sắc thể đồ.
Khuyến nghị từ Ủy ban Sàng lọc Quốc gia Vương quốc Anh là nguy cơ trisomy 21 lớn hơn 1:150 cho thấy nguy cơ ‘cao’ và nên thảo luận với người phụ nữ và bạn đời của cô ấy về việc đánh giá thêm dưới dạng sinh thiết gai rau (CVS) trong ba tháng đầu thai kỳ hoặc chọc ối trong ba tháng giữa thai kỳ. Trong thực tế, nhiều người thích trình bày ước tính nguy cơ cho người phụ nữ và để cô ấy tự quyết định. Ví dụ, một phụ nữ 40 tuổi có nguy cơ trisomy 21 là 1 trên 130 từ một quadruple test được thực hiện ở tuần 16 có thể coi đó là một nguy cơ chấp nhận được so với nguy cơ nền theo tuổi của cô ấy là 1:75 ở giai đoạn đó của thai kỳ (xem Bảng 10.3), đặc biệt là khi có nguy cơ 1:100 mất thai do chọc ối (xem phần sau). Ngược lại, một phụ nữ 20 tuổi có nguy cơ nền sinh con bị trisomy 21 là hơn 1:1500 (xem Bảng 10.2) có thể coi ước tính nguy cơ 1:180 trong ba tháng đầu thai kỳ là quá cao và có thể muốn một xét nghiệm xâm lấn (CVS, xem phần sau).
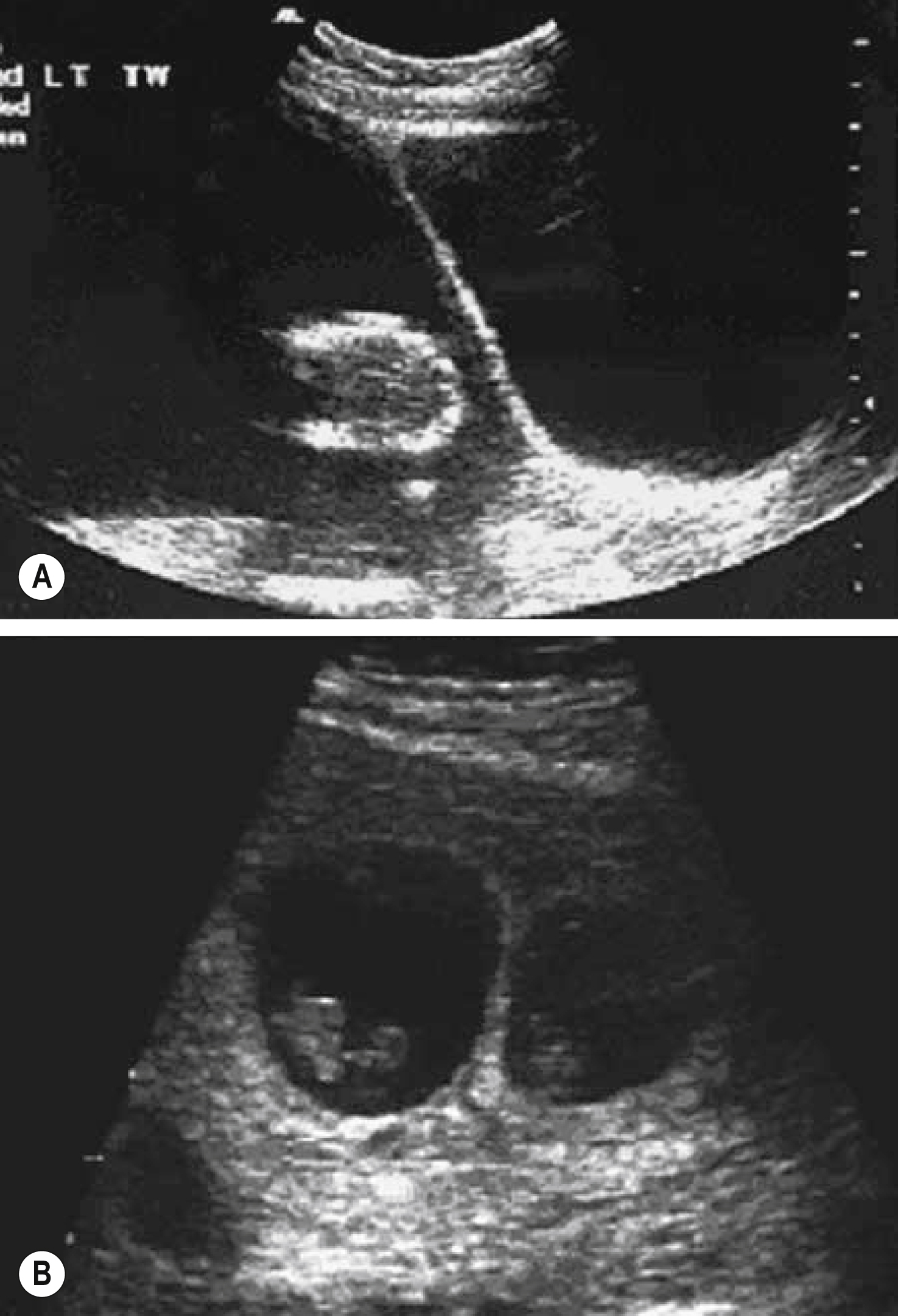
Hình 10.6 Số lượng bánh rau. (A) Song thai một bánh rau (dấu hiệu T). (B) Song thai hai bánh rau (dấu hiệu lambda). (Tái bản với sự cho phép của Dodd JM, Grivell RM, Crowther CA (2011) Multiple pregnancy. Trong: James DK, Weiner CP, Gonik B, Crowther CA, Robson SC, eds. High Risk Pregnancy: Management Options, tái bản lần thứ 4. Saunders Elsevier, St Louis.)
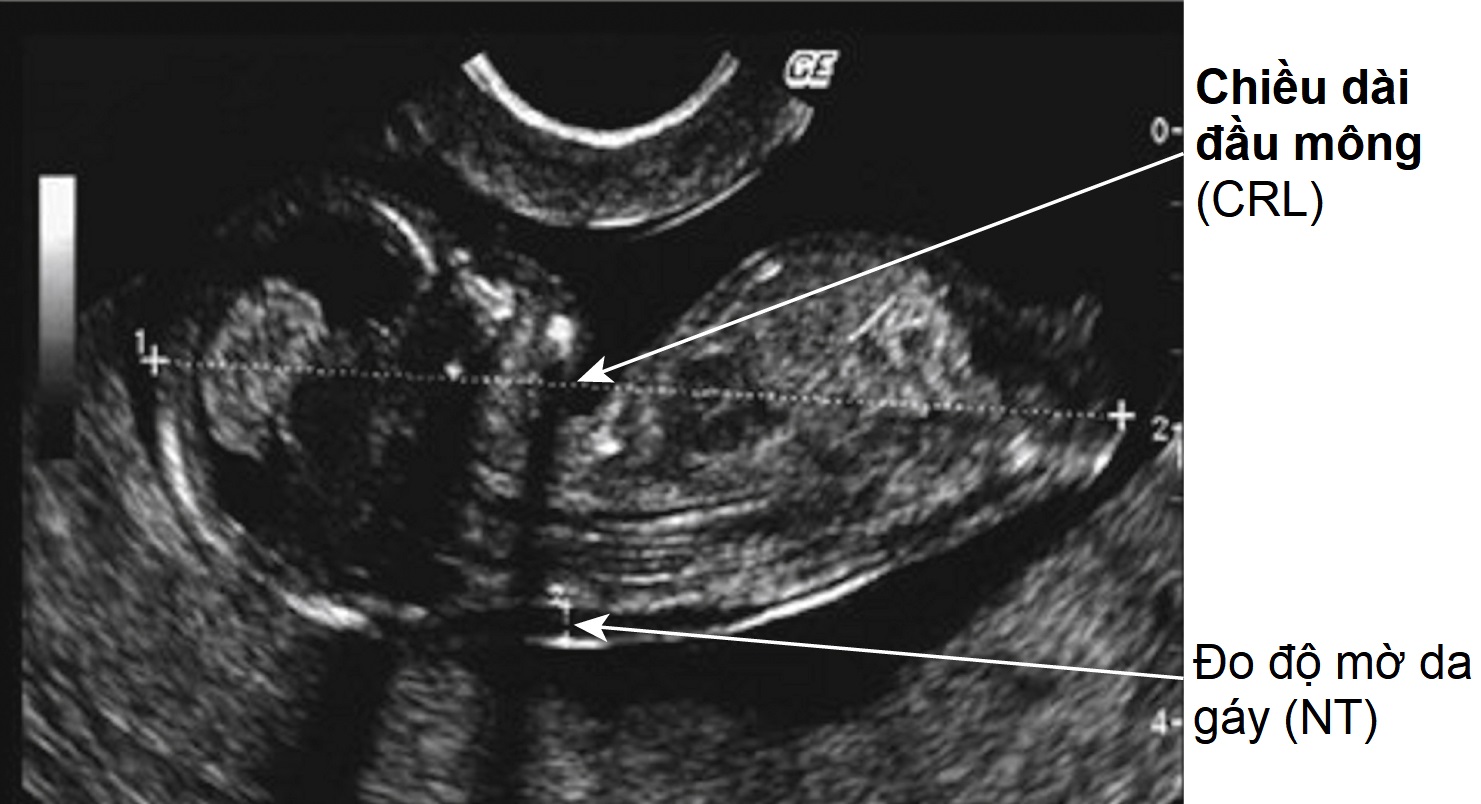
Hình 10.7 Đo độ mờ da gáy (NT) (thực hiện khi chiều dài đầu mông (CRL) = 45-84 mm). Đo NT: mặt cắt dọc giữa nghiêm ngặt phù hợp với CRL, độ phóng đại thích hợp (>70% hình ảnh), cách xa màng ối, đầu thai nhi ở tư thế trung tính, lấy số đo lớn nhất trong ba đến năm lần đo.
Xét nghiệm và chẩn đoán tiền sản không xâm lấn (NIPT và NIPD)
NIPT và NIPD cho phép phụ nữ thực hiện xét nghiệm tiền sản bằng cách sử dụng một mẫu máu ngoại vi của mẹ.
Những kỹ thuật này đang bắt đầu được tích hợp vào thực hành lâm sàng, mặc dù mức độ sử dụng của chúng khác nhau. Chúng hoạt động dựa trên cơ sở rằng một lượng nhỏ DNA của thai nhi có nguồn gốc từ mô nhau thai lưu thông dưới dạng DNA thai nhi tự do (cffDNA) trong huyết tương của mẹ trong thai kỳ. Các kỹ thuật đã được phát triển để chiết xuất và phân tích cffDNA này. cffDNA được loại bỏ khỏi tuần hoàn của mẹ trong vòng một giờ đầu sau khi sinh, vì vậy nó đặc hiệu cho thai kỳ hiện tại của một người phụ nữ.
NIPT cho lệch bội đã được thiết lập tốt và có thể được sử dụng như một xét nghiệm sàng lọc cho hội chứng Down, hội chứng Edwards, hội chứng Patau và hội chứng Turner. Công nghệ này xác định được khoảng 98% các trường hợp hội chứng Down, với tỷ lệ dương tính giả dưới 0,5%. Nó ít nhạy hơn đối với hội chứng Edwards (trisomy 18) và hội chứng Patau (trisomy 13), với tỷ lệ phát hiện thấp hơn. Tuy nhiên, NIPT vẫn là một xét nghiệm sàng lọc, và khi có kết quả dương tính, cần phải có một xét nghiệm chẩn đoán xâm lấn (bằng CVS hoặc chọc ối) để xác nhận chẩn đoán. Giá trị của nó là nó có tỷ lệ dương tính giả thấp và do đó có khả năng giảm số lượng các xét nghiệm chẩn đoán xâm lấn và các trường hợp mất thai do chúng gây ra.
Tại Hoa Kỳ, NIPT được khuyến nghị khi phụ nữ có nguy cơ lệch bội cao hơn trước đó (do tuổi của họ hoặc sàng lọc lệch bội kết hợp như đã mô tả trước đó). Tuy nhiên, nó không được sử dụng để sàng lọc định kỳ ban đầu ở các quần thể nguy cơ thấp. Ở Vương quốc Anh, cách thức sử dụng các xét nghiệm này khác nhau; tuy nhiên, dự kiến sẽ có hướng dẫn quốc gia.
Trong thực hành lâm sàng, NIPD hiện được đề nghị:
- Để xác định giới tính của em bé khi người mẹ được biết là người mang một tình trạng nghiêm trọng liên kết với nhiễm sắc thể X. Một thủ thuật chẩn đoán xâm lấn sẽ chỉ cần thiết nếu thai nhi là nam.
- Để hỗ trợ trong việc quản lý các thai kỳ có nguy cơ mắc bệnh tăng sản thượng thận bẩm sinh, một tình trạng lặn trên nhiễm sắc thể thường. Dexamethasone có thể được dùng cho phụ nữ mang thai nhi nữ bị ảnh hưởng có nguy cơ nam hóa.
- Để xác định kiểu gen của thai nhi trong bệnh Rhesus và một số rối loạn kháng thể hồng cầu khác. Cuối cùng, những kỹ thuật này không phải là một giải pháp thay thế cho xét nghiệm xâm lấn khi một bất thường cấu trúc của thai nhi được xác định trên siêu âm.
Tư vấn trước khi siêu âm và xét nghiệm sinh hóa
Trước khi một phụ nữ tham gia vào bất kỳ chương trình sàng lọc nào nhằm phát hiện các bất thường của thai nhi, điều bắt buộc là cô ấy phải được tư vấn trước xét nghiệm một cách thích hợp. Điều này nên bao gồm những điều sau:
- nhấn mạnh rằng đại đa số trẻ sơ sinh là bình thường và chỉ có một thiểu số rất nhỏ có bất thường
- đảm bảo hiểu biết về (các) tình trạng có thể được phát hiện với chương trình sàng lọc
- hiểu rõ:
- những hạn chế của chương trình sàng lọc, bao gồm cả khả năng bỏ sót một bất thường
- một xét nghiệm sàng lọc ‘bình thường’ hoặc ‘âm tính’ có nghĩa là gì
- một xét nghiệm sàng lọc ‘bất thường’ hoặc ‘dương tính’ có nghĩa là gì
- các lựa chọn thực tế là gì nếu xét nghiệm sàng lọc là ‘bất thường’ hoặc ‘dương tính’
Các lựa chọn xử trí với kết quả ‘bất thường’ hoặc ‘dương tính’
Tư vấn thêm
Phụ nữ (cùng với bạn đời của họ) có kết quả xét nghiệm bất thường/dương tính nên được gặp càng sớm càng tốt bởi một chuyên gia y tế có chuyên môn và được đào tạo phù hợp để tư vấn và quản lý liên tục. Đây sẽ là một bác sĩ sản khoa có chuyên môn về các vấn đề của thai nhi hoặc một chuyên gia y học bào thai. Ưu tiên là người phụ nữ và bạn đời của cô ấy được tư vấn không định hướng bao gồm:
- những gì họ đã được cho biết
- họ nghĩ kết quả xét nghiệm bất thường/dương tính có nghĩa là gì
- kết quả xét nghiệm bất thường/dương tính thực sự có nghĩa là gì
- các lựa chọn là gì
Đánh giá thêm
Có thể thích hợp để cặp vợ chồng xem xét đánh giá thêm dưới dạng:
- Đối với phụ nữ có nguy cơ gia tăng về bất thường nhiễm sắc thể, một xét nghiệm xâm lấn như sinh thiết/lấy mẫu gai rau (Hình 10.8) nếu người phụ nữ đến khám trong ba tháng đầu thai kỳ hoặc chọc ối (Hình 10.9) nếu người phụ nữ đến khám trong ba tháng giữa thai kỳ. Trước khi thực hiện thủ thuật, người phụ nữ nên được thông báo rằng nó được thực hiện vô trùng và sẽ cung cấp thông tin về số lượng và cấu trúc nhiễm sắc thể nhưng nó có nguy cơ sẩy thai (khoảng 1%).
- Đối với phụ nữ nghi ngờ có bất thường cấu trúc của thai nhi, cần có hình ảnh học thêm để làm rõ chẩn đoán, có thể dưới dạng siêu âm thêm sau 1-2 tuần (để cho phép thai nhi phát triển và quan sát tốt hơn giải phẫu thai nhi) hoặc chụp cộng hưởng từ (MRI) (đặc biệt hữu ích với các bất thường của hệ thần kinh trung ương). Nếu các biểu hiện giải phẫu cho thấy thai nhi có bất thường nhiễm sắc thể, có thể đề nghị CVS (chính xác hơn được gọi là sinh thiết nhau thai ở giai đoạn này của thai kỳ) hoặc chọc ối.
Các lựa chọn cho thai kỳ
Khi một bất thường của thai nhi được chẩn đoán với khả năng tử vong hoặc khuyết tật nghiêm trọng cao, sau khi tư vấn, cha mẹ có thể cảm thấy rằng họ không muốn tiếp tục mang thai và chọn chấm dứt thai kỳ. Tuy nhiên, đối mặt với cùng một thực tế, các bậc cha mẹ khác có thể quyết định tiếp tục mang thai. Quyết định là của cha mẹ và không ai khác, do đó cần có tư vấn ‘không định hướng’.
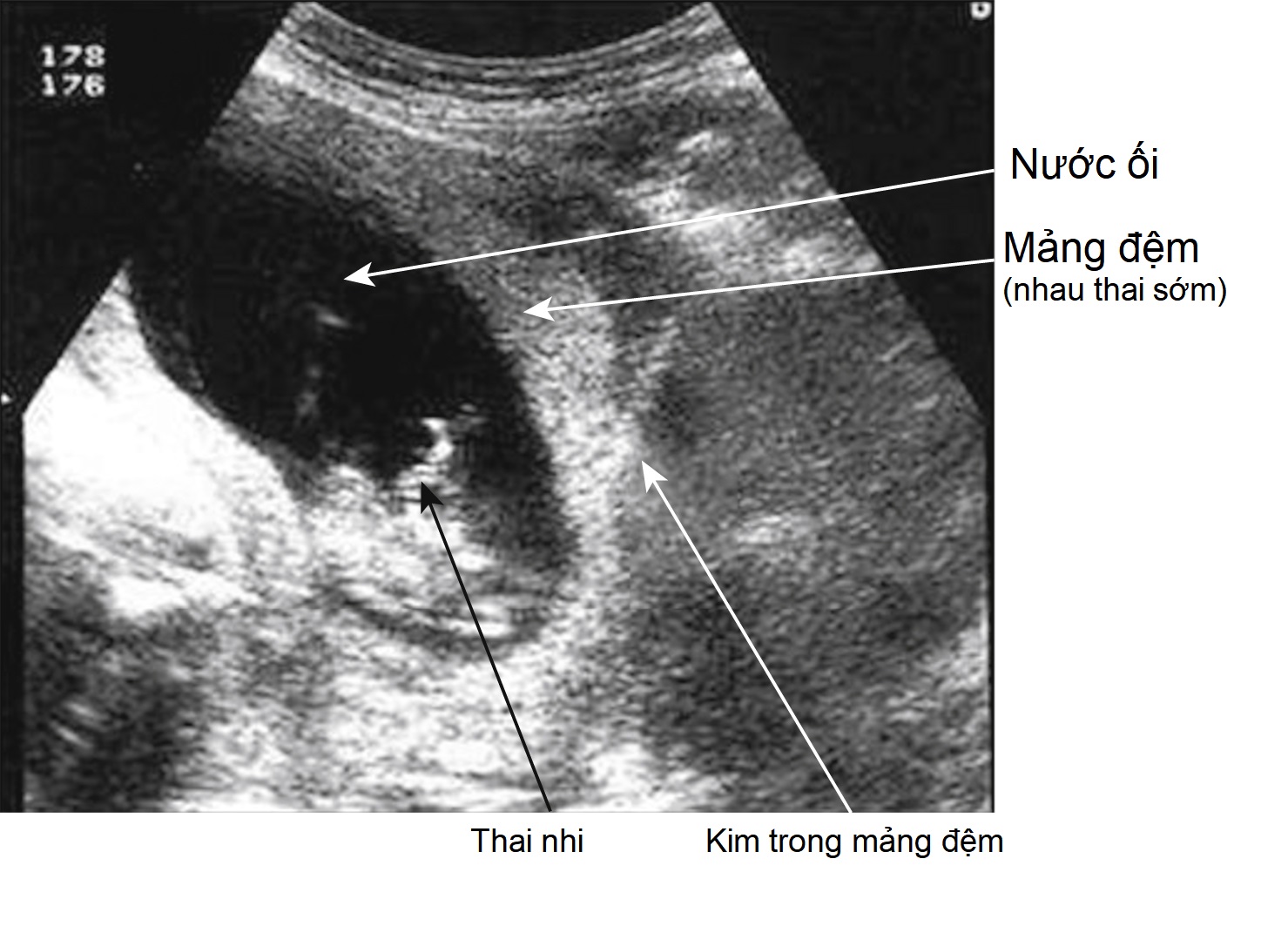
Hình 10.8 Sinh thiết gai rau (bắt buộc phải quan sát dưới siêu âm và được thực hiện tương tự như chọc ối; xem Hình 10.9A).
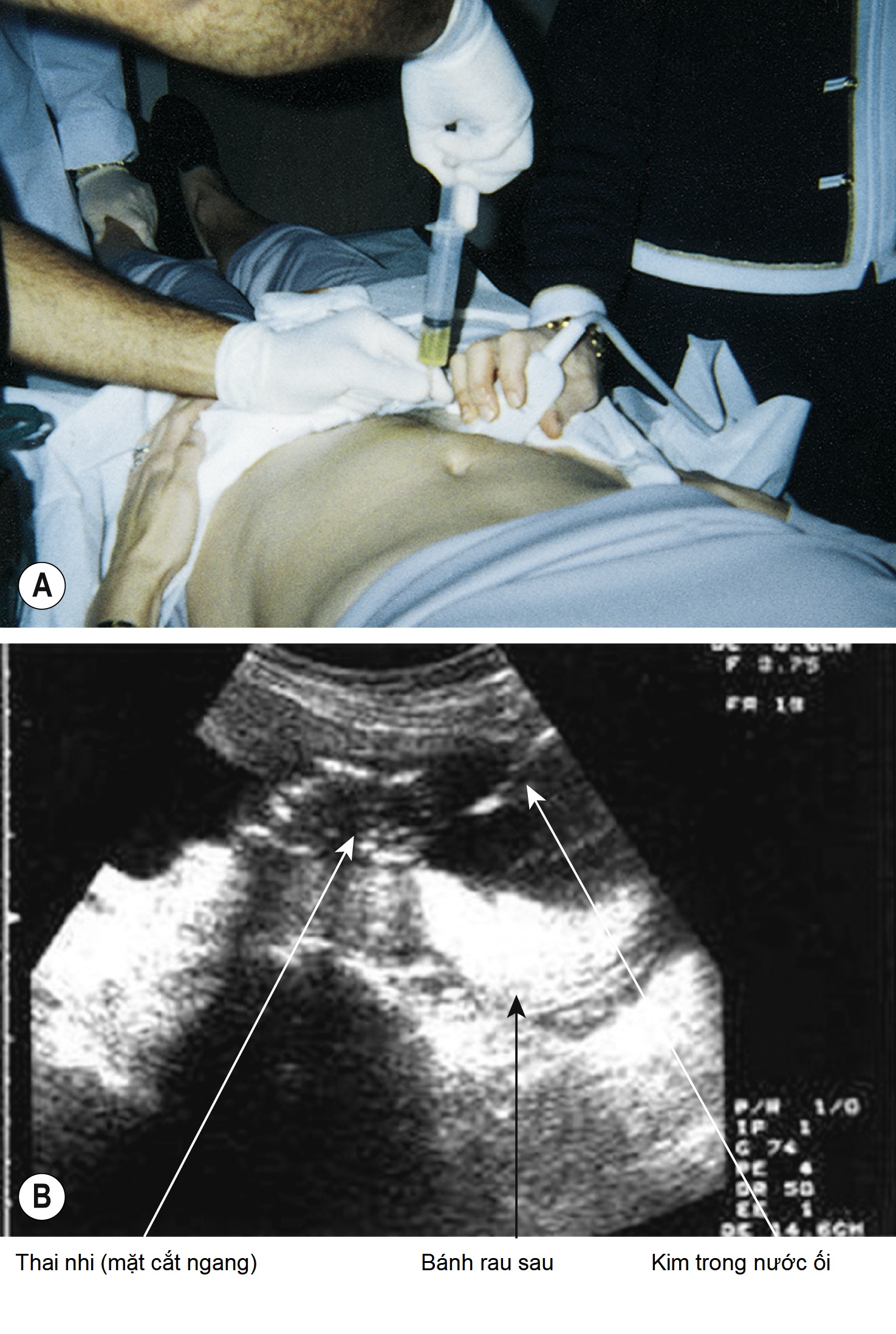
Hình 10.9 Chọc ối. (A) Quan sát đồng thời dưới siêu âm (US). (B) Hình ảnh siêu âm với kim (mũi tên). (A Tái bản với sự cho phép của Chabner D-E. (2017) The Language of Medicine, tái bản lần thứ 11. Elsevier, St Louis.)
Can thiệp có thể thực hiện
Với một số bất thường của thai nhi, một phụ nữ và bạn đời của cô ấy có thể được đề nghị các can thiệp nhằm cải thiện hoặc làm giảm nhẹ tình trạng của thai nhi. Ví dụ bao gồm:
- Thuốc chống loạn nhịp do mẹ sử dụng để điều trị rối loạn nhịp tim của thai nhi.
- Đặt một ống dẫn lưu từ bàng quang ra khoang ối vào bàng quang của thai nhi để vượt qua tắc nghẽn niệu đạo trong các trường hợp van niệu đạo để ngăn ngừa áp lực ngược và tổn thương thận thêm.
Theo dõi trong thai kỳ
Tất cả phụ nữ quyết định tiếp tục mang thai với một thai nhi bất thường sẽ cần được gặp gỡ thường xuyên để được hỗ trợ và tư vấn bởi một số ít các chuyên gia y tế nhận thức được chẩn đoán. Trong các trường hợp cụ thể, sẽ có nhu cầu thực hiện siêu âm thường xuyên để đánh giá xem các biến chứng của bất thường có đang phát triển và cần can thiệp hay không (xem phần trước).
Các vấn đề về sinh nở
Các vấn đề về sinh nở có thể bao gồm:
- Trước khi sinh, quyết định nơi sinh dựa trên nhu cầu về nguồn lực của em bé sau khi sinh, ví dụ như chăm sóc tích cực sơ sinh hoặc phẫu thuật, và sắp xếp cho các chuyên gia y tế sơ sinh liên quan gặp gỡ cha mẹ.
- Sắp xếp sinh chủ động nếu được coi là mong muốn rằng em bé sẽ được hưởng lợi từ việc sinh trong ngày làm việc và tuần làm việc khi có đầy đủ nguồn lực sơ sinh.
- Với một số bất thường của thai nhi, tốt hơn là nên tránh sinh ngả âm đạo, ví dụ như khi có thể có nguy cơ chấn thương thai nhi lớn hơn, chẳng hạn như trong trường hợp não úng thủy của thai nhi.
Đánh giá sức khỏe của một thai nhi có hình thái bình thường
Sàng lọc sức khỏe thai nhi
Trái ngược với việc sàng lọc được cung cấp cho phụ nữ mang thai để đánh giá nguy cơ bất thường của thai nhi, những gì được cung cấp để xác định thai nhi không khỏe mạnh là hạn chế.
Ban đầu, nó dựa vào việc xác định các yếu tố nguy cơ lâm sàng liên quan đến nguy cơ cao hơn về suy thai. Phụ nữ không có yếu tố nguy cơ suy thai (‘nguy cơ thấp’) có:
- Sự cảnh giác của mẹ đối với hoạt động của thai nhi trong nửa sau của thai kỳ.
- Đo chiều cao tử cung tại mỗi lần khám thai. Điều này bao gồm việc đo khoảng cách giữa khớp mu của mẹ và đáy tử cung (xem Hình 6.12). Mặt sau trống của thước dây được đặt lên trên và khoảng cách (tính bằng cm) được đọc sau khi đã xác định bằng cách lật thước dây lại. Khoảng bình thường từ 16 đến 36 tuần là tuổi thai tính bằng tuần ± 3 cm. Do đó, ở tuần 32, khoảng bình thường là 32 ± 3 cm.
- Nghe tim thai tại mỗi lần khám thai. Điều này được thực hiện bằng ống nghe Pinard (Hình 10.10A) hoặc thiết bị siêu âm Doppler cầm tay (Hình 10.10B). Trong thực hành thông thường, nhịp tim không được ghi lại mà chỉ ghi nhận rằng tim thai đang đập. Do đó, các bất thường về nhịp tim cơ bản của thai nhi có thể bị bỏ sót.
Phụ nữ có các yếu tố nguy cơ (‘nguy cơ cao’) được theo dõi tùy chỉnh được xác định bởi quá trình sinh lý bệnh cơ bản được giả định. Các ví dụ phổ biến hơn được trình bày trong Bảng 10.4.
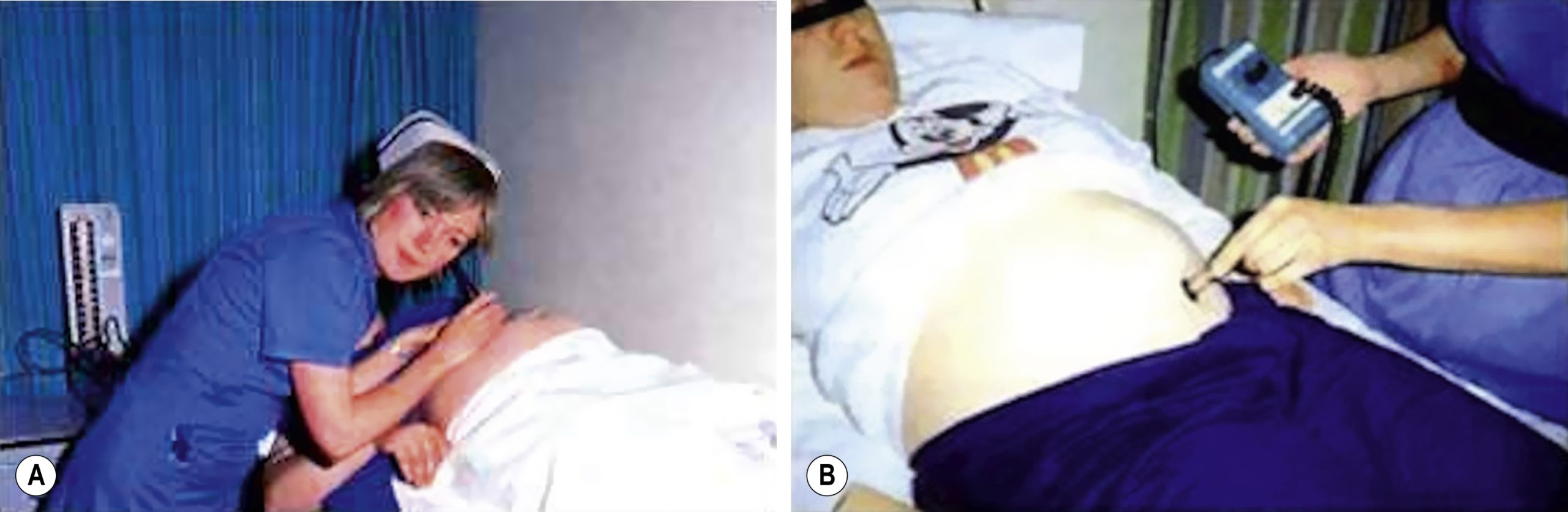
Hình 10.10 Nghe tim thai (mục tiêu là đặt ống nghe/đầu dò càng gần tim thai càng tốt. Nếu lưng thai nhi ở phía trước, vị trí tốt nhất là trên xương bả vai trái của thai nhi. Nếu lưng thai nhi ở phía sau, vị trí tốt nhất là quanh rốn của mẹ. (A) Sử dụng ống nghe Pinard; (B) sử dụng thiết bị ghi siêu âm Doppler cầm tay.)
Bảng 10.4 Các yếu tố nguy cơ suy thai
| Loại nguy cơ | Yếu tố nguy cơ/Vấn đề | Sinh lý bệnh giả định | Theo dõi |
|---|---|---|---|
| Đặc hiệu | Bệnh mạch máu của mẹ, ví dụ như tăng huyết áp (có từ trước, tăng huyết áp do thai kỳ nặng, tiền sản giật), kháng thể kháng phospholipid hoặc lupus, suy thận | Bệnh lý mạch máu tử cung-nhau thai (UPVD), tức là lưu lượng máu đến và trong nhau thai kém với sự giảm trao đổi khí và dinh dưỡng liên quan | – Cảnh giác của mẹ về cử động thai
– Ghi Doppler động mạch rốn (UA); nếu bất thường, ghi Doppler động mạch não giữa (MCA) và ống tĩnh mạch (DV) – Theo dõi tăng trưởng thai bằng siêu âm – Đánh giá sinh vật lý nếu có bất kỳ bất thường nào |
| Tiểu đường ở mẹ, đặc biệt nếu liên quan đến bệnh mạch máu | Sinh lý bệnh của nguy cơ thai nhi không chắc chắn | Gói theo dõi tương tự như ở phụ nữ bị UPVD, nhưng kém hiệu quả hơn trong việc dự đoán tử vong thai nhi | |
| Song thai | Các nguy cơ chính là:
– Đối với tất cả song thai: thai chậm tăng trưởng do UPVD – Đối với song thai một bánh rau (ngoài ra): hội chứng truyền máu song thai (TTTS), tức là tuần hoàn nhau thai chung với nguy cơ một thai nhi là ‘người cho’ và thai nhi kia là ‘người nhận’ |
– Đối với thai chậm tăng trưởng: Theo dõi thai nhi như ở phụ nữ có nguy cơ UPVD (xem ở trên)
– Đối với TTTS, theo dõi song thai một bánh rau để tìm dấu hiệu của TTTS: – Thể tích nước ối (AFV) tăng ở một thai (người nhận) và giảm ở thai kia (người cho) – Không có nước tiểu trong bàng quang thai nhi. – Ghi Doppler động mạch rốn bất thường ở một trong hai thai nhi |
|
| Bất đồng miễn dịch do kháng thể Rhesus | Sự đi qua nhau thai của các kháng thể của mẹ (anti-D hoặc Kell hoặc Duffy) gây thiếu máu nặng ở thai nhi | Với thiếu máu nặng ở thai nhi, ghi Doppler MCA của thai nhi về lưu lượng máu tăng và được xác nhận bằng lấy mẫu máu thai nhi (FBS) | |
| Không đặc hiệu – nguy cơ chính | Thai chết lưu trước đó
Thai chậm tăng trưởng trước đó Mẹ hoặc cha nhỏ so với tuổi thai khi sinh PAPP-A <0.4 MoM (xét nghiệm sàng lọc lệch bội sinh hóa ba tháng đầu thai kỳ) Cảm nhận của mẹ về cử động thai giảm Chảy máu âm đạo Đau bụng Các yếu tố khác: tuổi mẹ >40, hút thuốc >10 điếu/ngày, sử dụng cocaine |
Một loạt các bệnh lý dẫn đến tử vong thai nhi, thai chậm tăng trưởng, giảm cử động, chảy máu âm đạo và đau bụng. Trừ khi nguyên nhân được biết, cách tiếp cận ban đầu thông thường là giả định đó là UPVD | – Theo dõi thai nhi như ở phụ nữ có nguy cơ UPVD (xem ở trên)
– Ở phụ nữ giảm cử động thai (FM), chỉ cần theo dõi liên tục khi FM không trở lại bình thường – Ở phụ nữ bị chảy máu âm đạo hoặc đau bụng, chỉ cần theo dõi liên tục khi các triệu chứng vẫn còn |
| Kích thước và/hoặc tăng trưởng tử cung bất thường (lớn hơn hoặc nhỏ hơn bình thường) được xác định từ biểu đồ/đồ thị chiều cao đáy tử cung bất thường | Nhiều trường hợp nghi ngờ lâm sàng về tăng trưởng thai nhi bất thường không được xác nhận bằng siêu âm. Nếu được xác nhận, một loạt các bệnh lý dẫn đến thai chậm tăng trưởng. Trừ khi nguyên nhân được biết, cách tiếp cận thông thường là giả định đó là UPVD | Nếu kích thước/tăng trưởng thai nhi bất thường được xác nhận bằng siêu âm, đánh giá thai nhi như ở phụ nữ có nguy cơ UPVD (xem ở trên) | |
| Không đặc hiệu – nguy cơ phụ; ba hoặc nhiều hơn được coi là chỉ định cho Doppler động mạch tử cung ở 20-24 tuần | Tuổi mẹ 35-39
Con so BMI <20 hoặc >=30 Hút thuốc <=10 điếu/ngày Thai đơn từ thụ tinh trong ống nghiệm (IVF) |
Đây là những yếu tố nguy cơ phụ cho thai chậm tăng trưởng được cho là do UPVD | Doppler động mạch tử cung ở 20-24 tuần – nếu bất thường, cần đánh giá thai nhi chi tiết bằng siêu âm như ở phụ nữ có nguy cơ UPVD (xem ở trên) |
| Tiền sản giật trước đó |
Theo dõi sức khỏe thai nhi trong các thai kỳ có nguy cơ
Dựa trên sàng lọc đánh giá nguy cơ lâm sàng (xem phần trước), một chương trình theo dõi thai nhi cá nhân hóa sẽ được đề nghị cho những phụ nữ ‘có nguy cơ’ trong thai kỳ của họ. Các phương pháp được sử dụng phổ biến nhất được thảo luận ở đây.
Ghi Doppler thai nhi
Ghi Doppler thai nhi hiện là công cụ tốt nhất để đánh giá thai nhi trong các thai kỳ ‘có nguy cơ’ khi không có bất thường thai nhi.
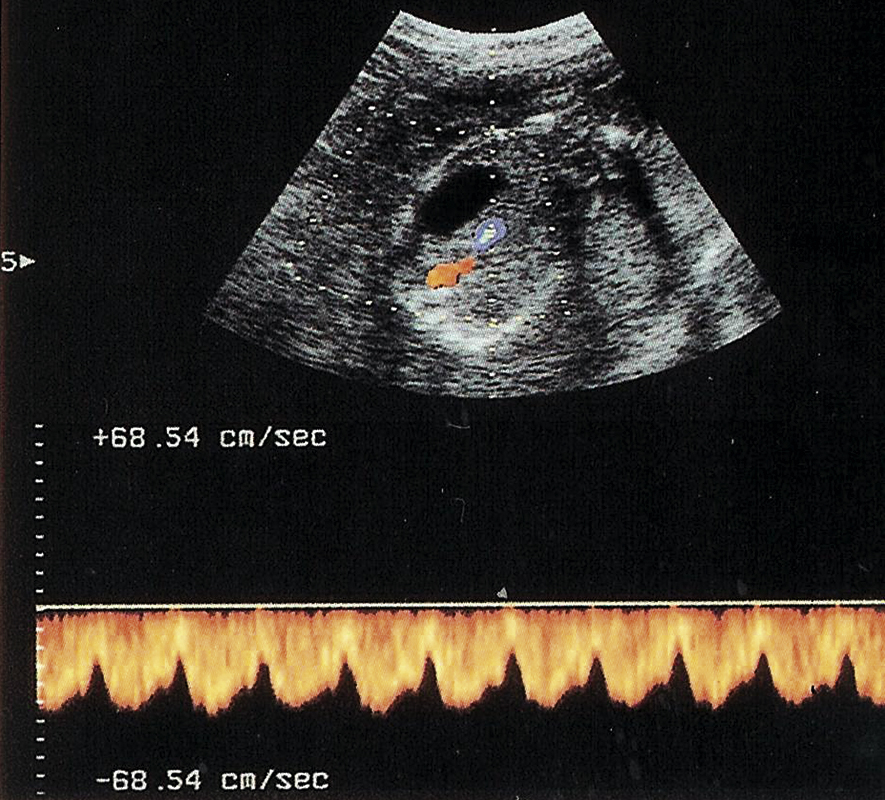
Ghi Doppler lưu lượng máu trong động mạch rốn (UA)
Nghiên cứu này đã được chứng minh là cải thiện đáng kể kết cục của thai nhi trong các thai kỳ nguy cơ cao. Hình 10.11A cho thấy một bản ghi bình thường.
Hình 10.11B cho thấy một ví dụ về ‘mất sóng cuối tâm trương’ (AEDV). Giải thích phổ biến nhất là sự gia tăng kháng trở mạch máu nhau thai (‘hạ lưu’ so với điểm ghi), đây là đặc trưng của bệnh lý mạch máu nhau thai-rốn (UPVD). Tiên lượng cho thai nhi bị AEDV xấu hơn, với tình trạng chậm tăng trưởng, thiếu oxy và tử vong đều phổ biến hơn. Tuy nhiên, nguy cơ thường không xảy ra ngay lập tức, và các lựa chọn xử trí bao gồm tiếp tục theo dõi chặt chẽ bằng các xét nghiệm sinh vật lý cho đến khi đạt được tuổi thai có thể sống hoặc các xét nghiệm sinh vật lý bất thường. Nếu bất thường này xảy ra ở tuần 34 trở đi, hầu hết sẽ đề nghị cho người phụ nữ sinh non chủ động (với steroid cho mẹ trước khi sinh để tăng cường sự trưởng thành phổi của thai nhi) thay vì tiếp tục thai kỳ và khả năng thai nhi tử vong. Sự xuất hiện của AEDV được báo trước bởi sự giảm dần của sóng tâm trương (và sự gia tăng liên quan của ‘tỷ lệ tâm thu trên tâm trương (S/D)’). Tỷ lệ S/D tăng có thể được coi là một giai đoạn nhẹ hơn và sớm hơn của cùng một bệnh lý với cùng nguy cơ kết cục bất lợi cuối cùng.
Hình 10.11C cho thấy một ví dụ về ‘đảo ngược sóng tâm trương’. Đây là một đặc điểm còn đáng ngại hơn và liên quan đến khả năng tử vong thai nhi sắp xảy ra cao hơn nhiều. Việc xử trí sẽ phụ thuộc vào tuổi thai. Nếu thai kỳ ở tuần 26 trở lên, phải thảo luận với cha mẹ về việc sinh non chủ động (với những rủi ro đi kèm của sinh non) so với việc tiếp tục thai kỳ (và nguy cơ tử vong thai nhi cao). Nếu thai kỳ dưới 26 tuần, các cuộc thảo luận sẽ khó khăn hơn và cha mẹ có thể chọn không can thiệp.
Ghi Doppler lưu lượng máu trong động mạch não giữa (MCA) của thai nhi (Hình 10.12)
Một dạng sóng Doppler UA bất thường có thể liên quan đến sự tái phân phối lưu lượng máu trong thai nhi để cho phép oxy hóa tốt hơn cho các cơ quan quan trọng như não và tim, dẫn đến hiệu ứng ‘bảo vệ não’. Điều này được thể hiện bằng sự giảm kháng trở đối với lưu lượng máu trong MCA và sự gia tăng các giá trị tâm thu. Đây là lý do cho tình trạng thai chậm tăng trưởng không đối xứng (FGR) liên quan đến UPVD vào cuối thai kỳ, nơi sự tăng trưởng của đầu có thể vẫn bình thường trong khi sự tăng trưởng của phần còn lại của cơ thể có thể bị hạn chế (xem phần sau).
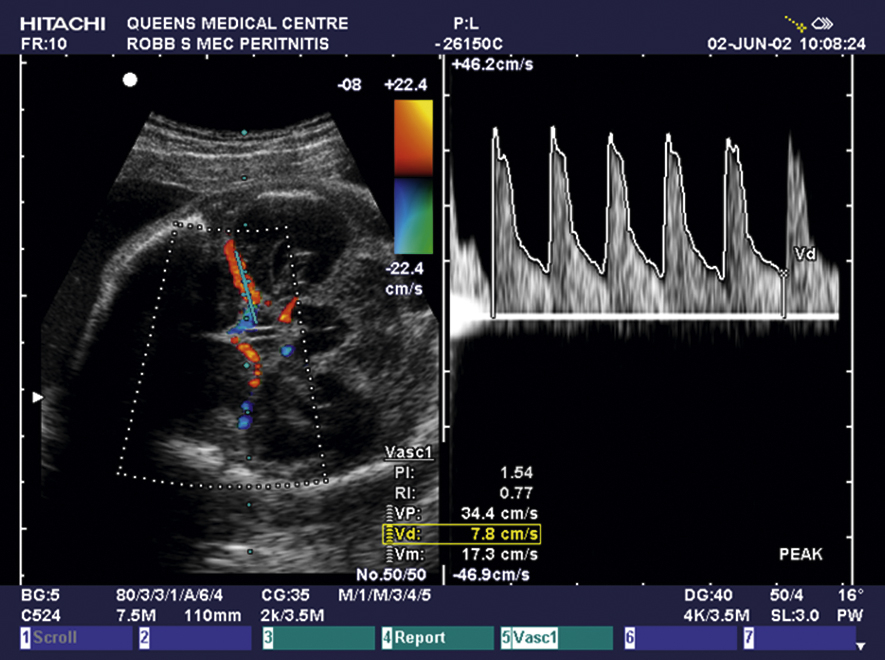
MCA cũng có thể được sử dụng như một phương pháp không xâm lấn để đánh giá mức độ thiếu máu của thai nhi. Điều này được sử dụng phổ biến nhất ở những phụ nữ mắc bệnh Rhesus (nơi phụ nữ có Rhesus âm và họ đang sản xuất kháng thể anti-D có thể qua nhau thai gây thiếu máu tan máu ở thai nhi Rhesus dương). Trong những trường hợp đó, bằng chứng siêu âm về thiếu máu của thai nhi cho phép tối ưu hóa thời điểm xét nghiệm thai nhi xâm lấn và truyền máu cho thai nhi (Hình 10.13).
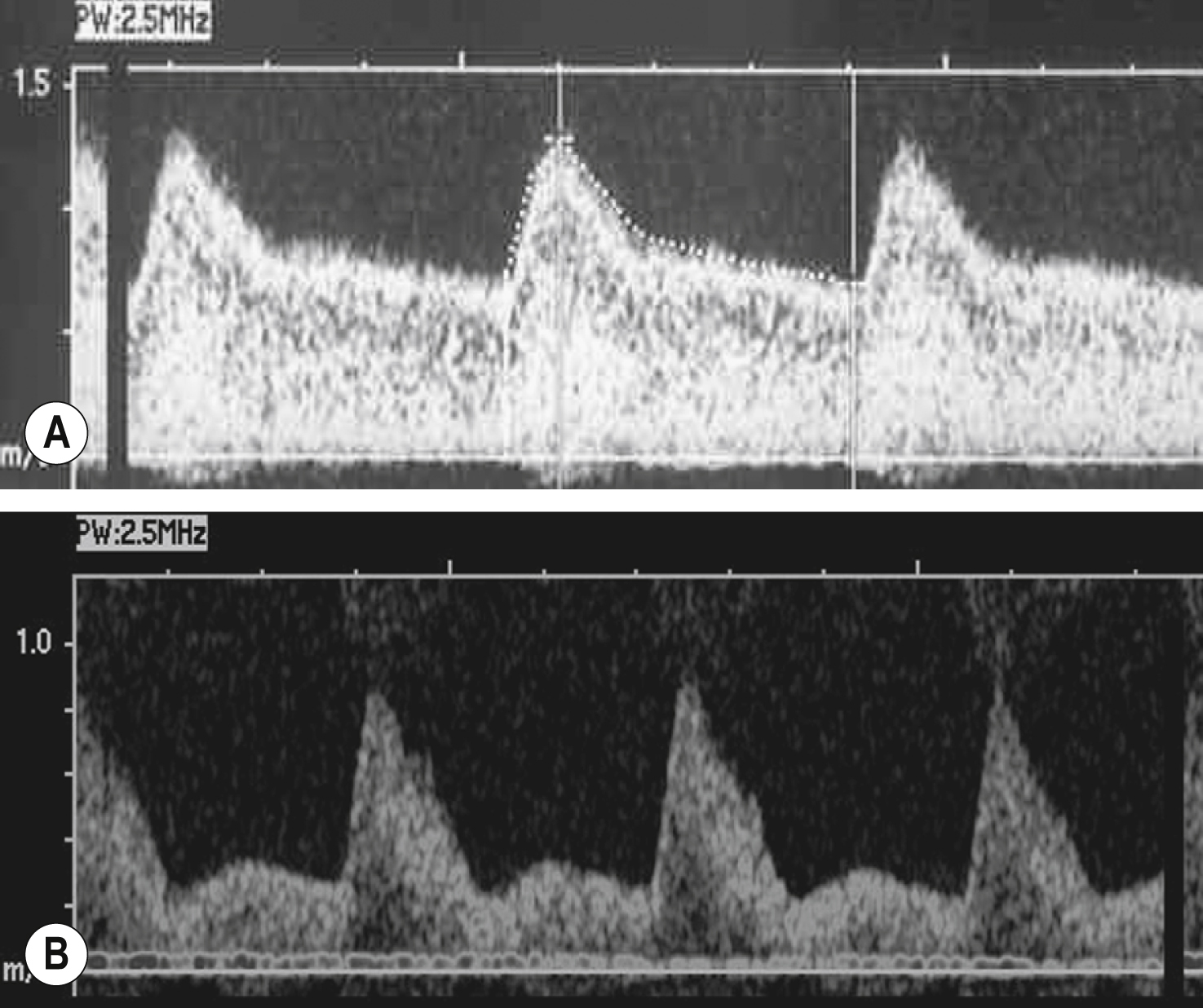
Ghi Doppler lưu lượng máu trong ống tĩnh mạch (DV) của thai nhi (Hình 10.14)
Sự tái phân phối lưu lượng máu này trong thai nhi liên quan đến UPVD được phản ánh trong kháng trở cao hơn trong tuần hoàn tĩnh mạch do hậu gánh của tim phải tăng và áp lực trong thất tăng do thiếu oxy của cơ tim thai nhi tương quan với tình trạng toan hóa của thai nhi. Doppler tĩnh mạch được sử dụng phổ biến nhất là DV, là một dạng sóng bốn pha quan trọng trong việc điều chỉnh sự phân phối oxy và dinh dưỡng. Sóng ‘a’, đồng nghĩa với sự co bóp của tâm nhĩ của tim thai, là thông số phổ biến được sử dụng để theo dõi trong FGR. Khi FGR tiến triển, hậu gánh tim tăng làm giảm lưu lượng tĩnh mạch thuận trong quá trình co bóp tâm nhĩ phải, khiến sóng ‘a’ ngày càng sâu hơn. Sóng ‘a’ đảo ngược biểu thị suy tim và mất bù tim. Tĩnh mạch rốn nên có vận tốc dòng chảy không đổi đến thai nhi. Ở thai nhi bị suy, có thể có các xung ngược dòng trong tĩnh mạch rốn, thường thấy ở cùng mức độ suy khi có sóng ‘a’ đảo ngược trong DV. Những phát hiện này là dấu hiệu tiền tử vong, cho thấy cần phải sinh ngay lập tức.
Ghi Doppler lưu lượng máu trong động mạch tử cung của mẹ (Hình 10.15)
Doppler động mạch tử cung là một dấu ấn sinh vật lý của chức năng nhau thai. Sự làm tổ bị suy giảm với vận tốc và kháng trở dòng máu bất thường trong các mạch máu nhau thai (được biểu thị bằng sự gia tăng tỷ lệ giá trị S/D và/hoặc ‘khuyết’ trong dạng sóng động mạch tử cung) trong ba tháng đầu thai kỳ và thứ hai có liên quan đến các biến chứng của mẹ và thai nhi như tiền sản giật khởi phát sớm và FGR. Trong sàng lọc các thai nhi có nguy cơ chậm tăng trưởng, Hiệp hội Sản phụ khoa Hoàng gia (RCOG) khuyến nghị rằng ở các quần thể nguy cơ cao, ghi Doppler UA ở tuần 20-24 của thai kỳ có giá trị dự đoán trung bình cho một trẻ sơ sinh nhỏ so với tuổi thai (SGA) nghiêm trọng. Phụ nữ được xác định có các yếu tố nguy cơ sinh con SGA nên được đề nghị Doppler động mạch tử cung. Phụ nữ có Doppler động mạch tử cung bất thường ở tuần 20-24 nên được chuyển đến để đo kích thước thai nhi và đánh giá sức khỏe bằng siêu âm hàng loạt, với Doppler UA bắt đầu từ tuần 26-28.
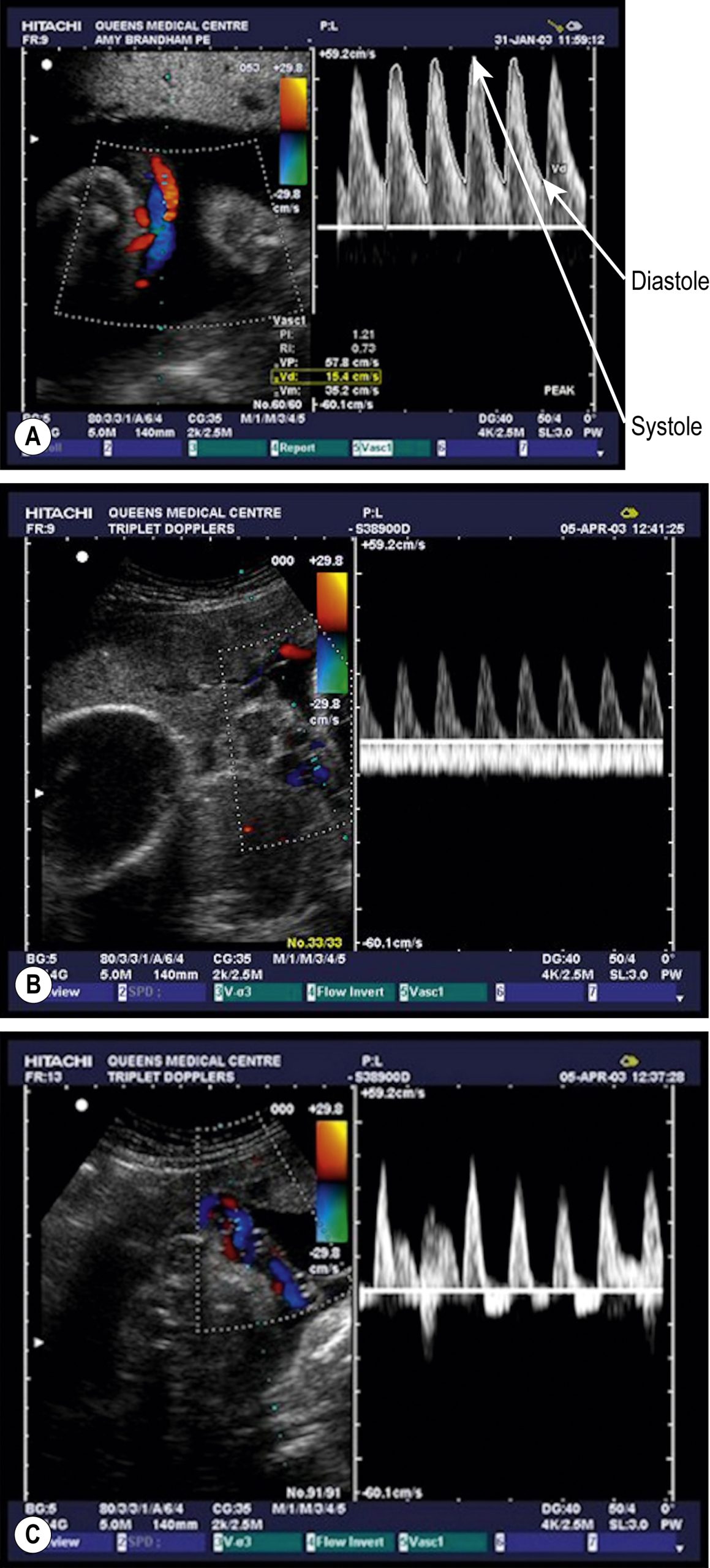
Hình 10.11 Ghi siêu âm Doppler lưu lượng máu động mạch rốn. (A) Bình thường. Lưu ý: Hình ảnh siêu âm bên trái cho thấy động mạch rốn (UA) với màu đỏ và xanh lam biểu thị lưu lượng máu. Hình ảnh Doppler bên phải là bản ghi Doppler được lấy từ UA đó. Đỉnh của sóng biểu thị đỉnh của pha tâm thu và đáy là pha tâm trương của chu kỳ tim thai. Trong tuần hoàn thai-nhau bình thường, luôn có dòng chảy thuận ngay cả khi tim không co bóp vì có kháng trở thấp đối với dòng chảy trong tuần hoàn nhau thai. (B) Bất thường – mất sóng cuối tâm trương. Lưu ý: Không có dòng chảy thuận trong thời gian tâm trương trong hầu hết các chu kỳ tim. (C) Bất thường – đảo ngược sóng tâm trương. Lưu ý: Có dòng chảy thuận của máu trong UA trong thời gian tâm thu nhưng hướng dòng chảy đảo ngược trong thời gian tâm trương.
Hình 10.12 Dạng sóng Doppler động mạch não giữa bình thường của thai nhi.
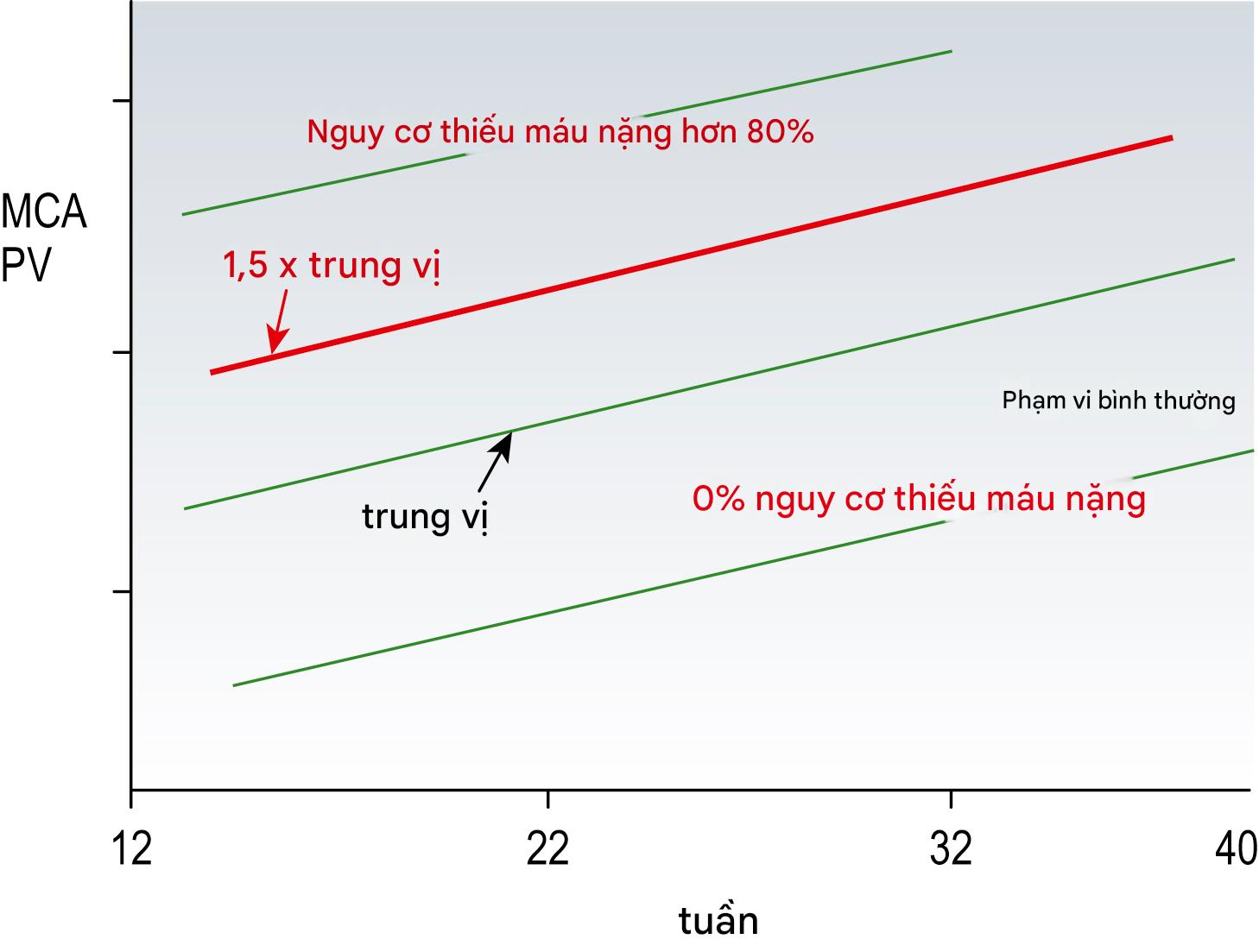
Hình 10.13 Vận tốc đỉnh tâm thu trong động mạch não giữa như một yếu tố dự báo thiếu máu ở thai nhi. Các đường màu xanh lá cây biểu thị khoảng bình thường và giá trị trung vị; đường màu đỏ liền biểu thị ngưỡng cho giá trị (1,5 x trung vị). Trong các trường hợp bệnh tan máu ở thai nhi, những thai nhi có giá trị dưới đường này không bị thiếu máu nặng, trong khi những thai nhi có giá trị trên đường này có nguy cơ thiếu máu nặng 80% cần truyền máu trong tử cung. MCA, Động mạch não giữa; PV, Vận tốc đỉnh.
Hình 10.14 Dạng sóng Doppler ống tĩnh mạch bình thường của thai nhi.
Hình 10.15 Dạng sóng Doppler động mạch tử cung của mẹ. Hình trên (A) cho thấy dạng sóng động mạch tử cung bình thường với lưu lượng tâm trương cao cho thấy sự làm tổ thành công của nguyên bào nuôi. Hình dưới (B) cho thấy dạng sóng động mạch tử cung bất thường với lưu lượng tâm trương thấp, có khuyết đầu tâm trương cho thấy sự làm tổ không thành công của nguyên bào nuôi với kháng trở bánh rau tăng. (Tái bản với sự cho phép của Baschat AA (2011) Fetal growth disorders. Trong: James DK, Weiner CP, Gonik B, Crowther CA, Robson SC, eds. High Risk Pregnancy: Management Options, tái bản lần thứ 4, Saunders Elsevier, St Louis.)
Tăng trưởng của thai nhi
Sự tăng trưởng của thai nhi được ghi nhận tốt nhất trong thai kỳ bằng cách sử dụng các phép đo siêu âm hàng loạt chu vi đầu (HC) và chu vi bụng (AC).
Thai nhi nhỏ
Ba dạng tăng trưởng thai nhi dưới mức tối ưu được công nhận. Một khi AC ở hoặc dưới bách phân vị thấp nhất, thai nhi được gọi là nhỏ so với tuổi thai.
Hình 10.16A minh họa một thai nhi nhỏ theo thể tạng. Các yếu tố di truyền góp phần vào dạng này. Thông thường, người mẹ sẽ thấp và/hoặc thuộc dân tộc châu Á. Nếu là con rạ, (các) em bé trước đó của cô ấy có thể đã nhỏ. Mặc dù thai nhi này không có nguy cơ biến chứng cao như ở thai nhi nhỏ bệnh lý (xem phần sau), những nguy cơ đó vẫn lớn hơn so với một thai nhi tăng trưởng bình thường.
Hình 10.16B và C đại diện cho các dạng tăng trưởng của thai nhi do một nguyên nhân bệnh lý. Chúng đại diện cho các điểm khác nhau trên phổ của FGR. Loại không đối xứng có xu hướng xảy ra muộn hơn trong thai kỳ và thường liên quan đến các tình trạng như UPVD trong tam cá nguyệt cuối, trong khi loại đối xứng có xu hướng đại diện cho một tổn thương bệnh lý đã hoạt động từ một thời điểm sớm trong thai kỳ, ví dụ như bất thường của thai nhi và tiền sản giật khởi phát sớm nghiêm trọng. Cả hai đều liên quan đến nguy cơ tử vong và thiếu oxy của thai nhi, sinh non và chảy máu nhau thai cao hơn.
Thai nhi lớn
Tương tự như thai nhi nhỏ, thai nhi lớn có thể là:
- Lớn theo thể tạng (‘lớn so với tuổi thai’) với các quỹ đạo tăng trưởng HC và AC đều theo đường bách phân vị trên cùng. Thông thường, người phụ nữ sẽ cao và/hoặc thuộc dân tộc Afro-Caribbean.
- Lớn bệnh lý (‘macrosomia’) với quỹ đạo tăng trưởng HC theo một bách phân vị trong khoảng bình thường nhưng quỹ đạo tăng trưởng AC cho thấy sự tăng trưởng nhanh chóng lên trên qua các bách phân vị. Dạng tăng trưởng này thường thấy nhất ở thai nhi của những phụ nữ bị tiểu đường.
Thể tích nước ối (AFV)
Ước tính chính xác nhất về AFV là bằng siêu âm. Hai phương pháp được sử dụng:
- Khoang ối sâu nhất (khoảng bình thường là 2-8 cm).
- Chỉ số ối (AFI), là tổng độ sâu của các khoang nước ối trong mỗi bốn góc phần tư của tử cung (trên phải và trái và dưới phải và trái). Hình 10.17 cho thấy khoảng bình thường của AFI trong thai kỳ.
Nguyên nhân gây giảm và tăng nước ối được thảo luận trong Chương X.
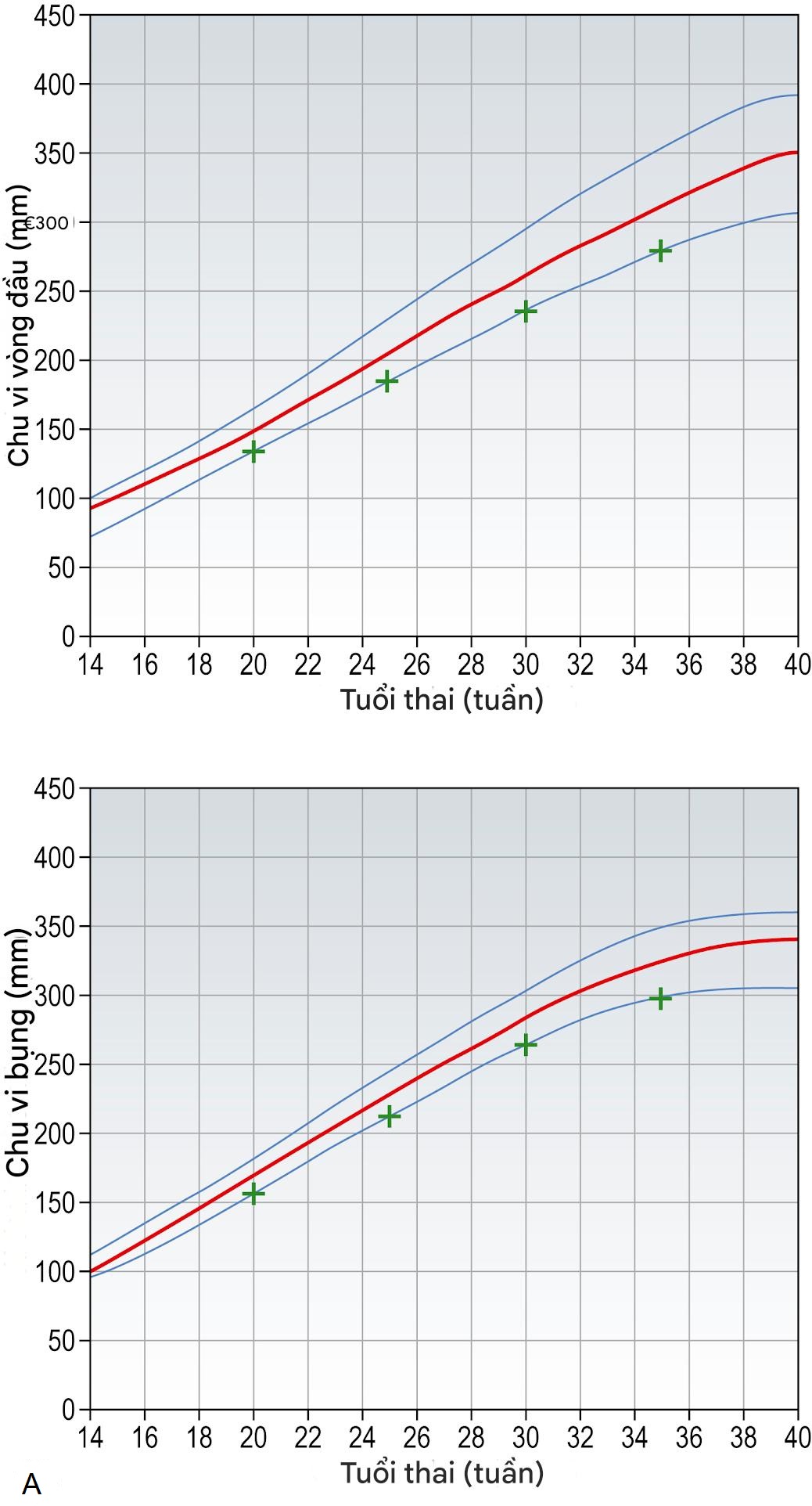
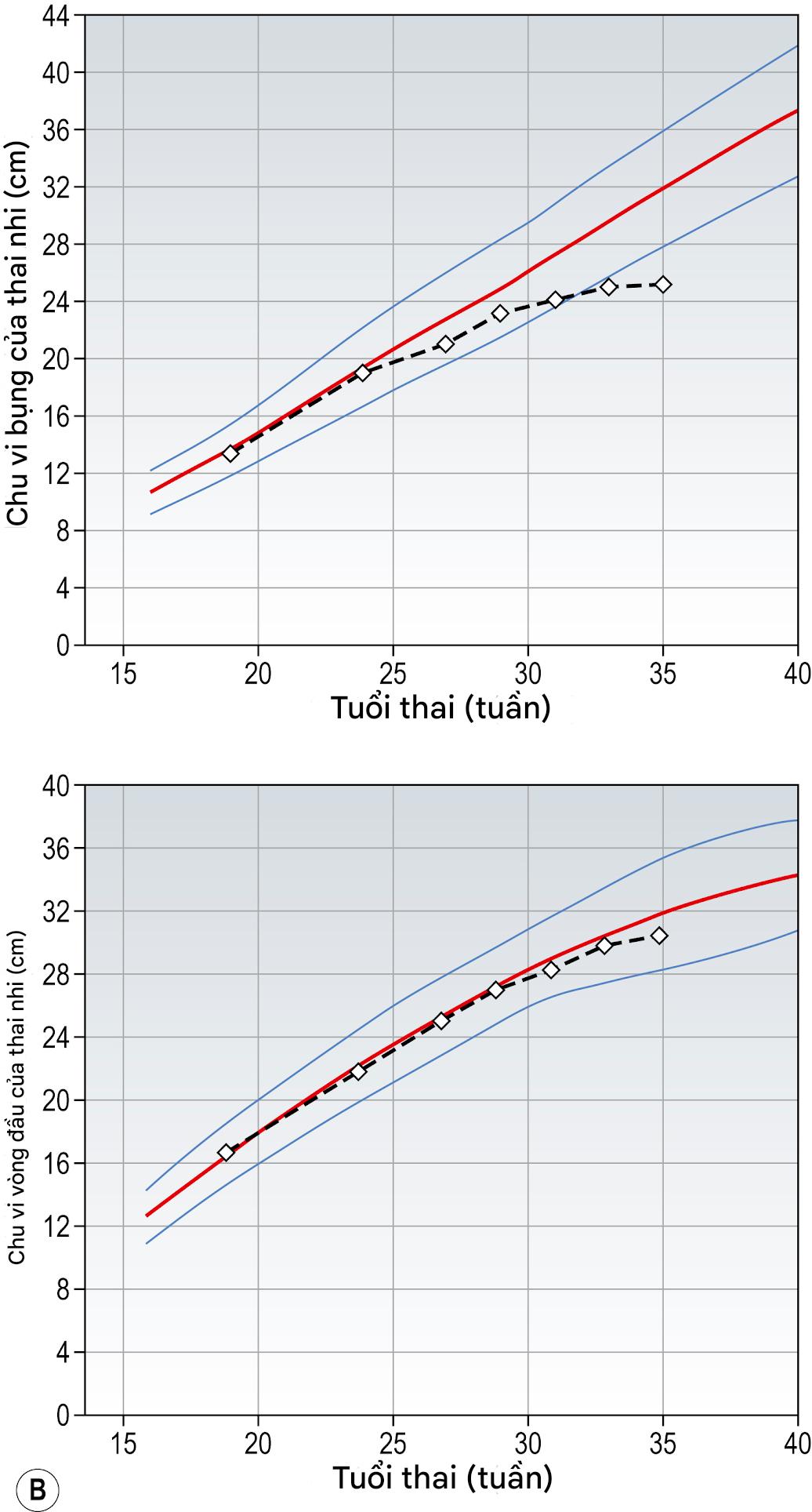
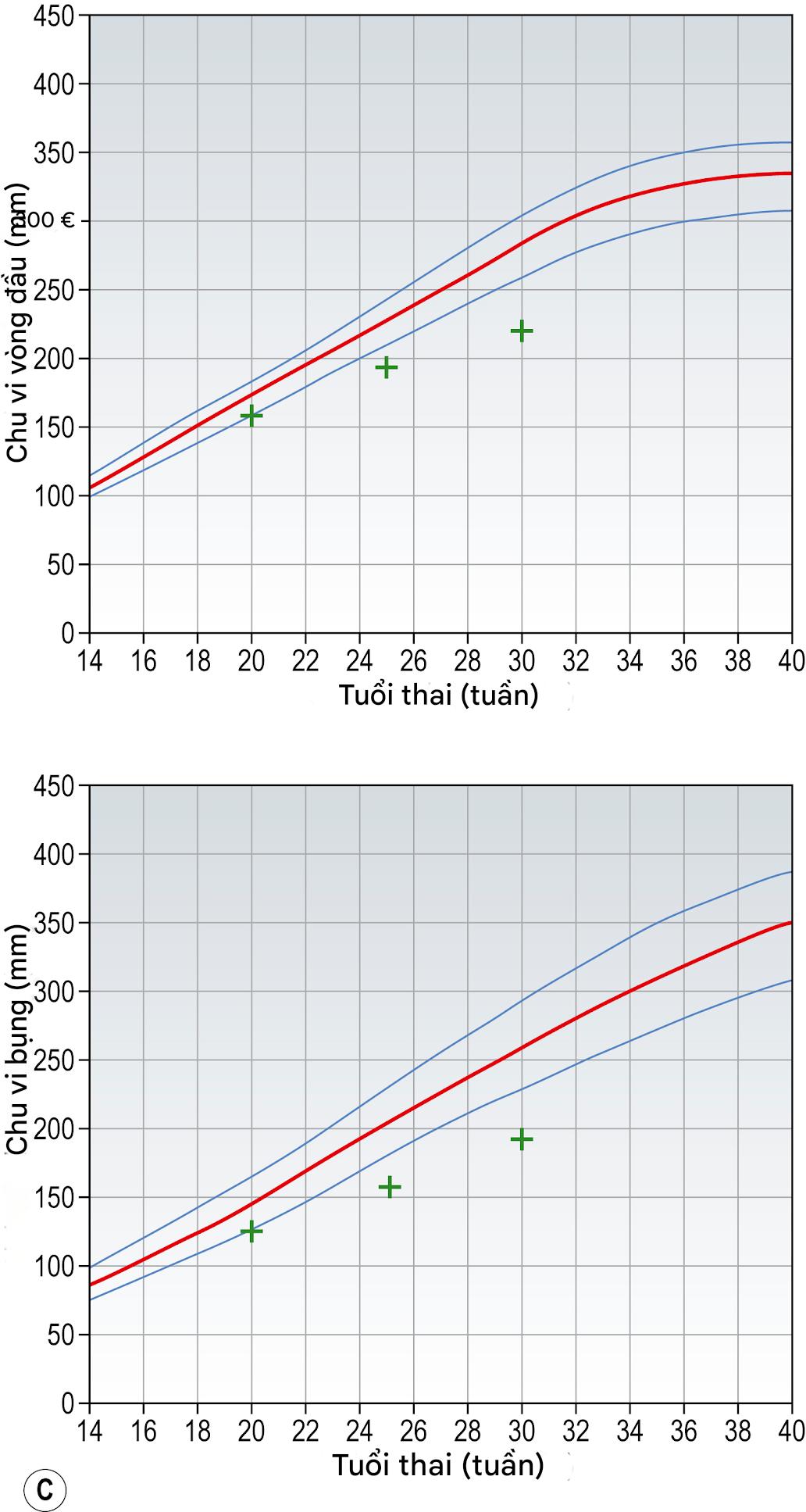
Hình 10.16 Các dạng tăng trưởng của thai nhi được phát hiện bằng siêu âm. (A) Thai nhi nhỏ theo thể tạng. Lưu ý: Cả chu vi đầu (HC) và chu vi bụng (AC) đều theo các quỹ đạo tăng trưởng thấp nhất. (B) Thai nhi nhỏ không đối xứng. Lưu ý: HC theo quỹ đạo bình thường, trong khi AC cắt ngang các quỹ đạo và cuối cùng rơi ra ngoài khoảng bình thường. Các đường màu xanh lam phía dưới và phía trên lần lượt là bách phân vị tăng trưởng thứ 5 và 95 và đường màu đỏ là bách phân vị tăng trưởng thứ 50 cho dân số bình thường. (C) Thai nhi nhỏ đối xứng. Lưu ý: Cả HC và AC đều lệch khỏi quỹ đạo tăng trưởng bình thường. Sự ảnh hưởng đến tăng trưởng đầu như vậy có khả năng cao hơn về chậm phát triển ở trẻ nhỏ.
Các phép đo sinh vật lý
Hành vi của một thai nhi là một chỉ số hữu ích về sức khỏe tức thời của nó. Với hầu hết các bệnh lý của thai nhi, các thông số này bị ảnh hưởng tương đối muộn trong quá trình. Năm quan sát được sử dụng trong thực tế là:
- Nhịp tim thai (FHR): được ghi lại bằng biểu đồ tim thai (CTG) (như trong chuyển dạ). Thời gian ghi tối đa là 40 phút và trong thời gian đó, phải có ít nhất hai lần nhịp tim thai tăng tốc lên 15 nhịp/phút hoặc hơn và kéo dài ít nhất 15 giây. Các dạng thay đổi nhịp tim tương tự như những dạng được mô tả trong chuyển dạ (xem Chương 11), với sự khác biệt là hoạt động của tử cung là tối thiểu và do đó, sự chú trọng hơn được đặt vào việc giải thích nhịp tim cơ bản. Một ví dụ về một CTG trước sinh bình thường được trình bày trong Hình 10.18. Điều này cho thấy dao động nội tại đường cơ bản hơn 5 nhịp/phút với các nhịp nhanh và không có nhịp chậm. Hình 10.19 cho thấy một nhịp cơ bản bình thường nhưng dao động nội tại đường cơ bản giảm.
- Cử động của thai nhi: phải có ít nhất ba cử động riêng biệt/rời rạc trong 40 phút quan sát thai nhi bằng siêu âm.
- Trương lực của thai nhi: ít nhất một trong những cử động của thai nhi này phải thể hiện một chu kỳ gập-duỗi-gập hoàn chỉnh 90 độ.
- Hô hấp của thai nhi: phải có một khoảng thời gian 30 giây duy trì các cử động hô hấp đều đặn của thai nhi trong khoảng thời gian quan sát 40 phút.
- Thể tích nước ối (AFV): phải có ít nhất một khoang ối dọc có kích thước từ 2 đến 8 cm.
Việc sử dụng tất cả năm thông số kết hợp được gọi là trắc đồ sinh vật lý hoặc điểm sinh vật lý (BPP hoặc BPS). Một phản ứng bình thường là thai nhi thể hiện ít nhất bốn trong số các thông số này trong một khoảng thời gian lên đến 40 phút (chúng có thể được nhìn thấy trong một khoảng thời gian ngắn hơn nhiều). BPS ban đầu được ghi lại trong 30 phút nhưng điều đó không tính đến khả năng ‘ngủ’ bình thường của thai nhi, có thể kéo dài đến 40 phút và trong thời gian đó không có cử động, nhịp nhanh hoặc hô hấp nào có thể được nhìn thấy, do đó có sự thay đổi sang cửa sổ quan sát 40 phút.
Can thiệp
Đối với nguy cơ không đặc hiệu
Khi một nguy cơ lý thuyết đối với thai nhi được chứng minh là có thật bằng cách theo dõi thai nhi, ba can thiệp duy nhất có giá trị là:
- Sinh chủ động: nếu nguy cơ được xác định ở tuần 34 trở lên, thường không có lý do gì để trì hoãn việc sinh. Khi nguy cơ được xác định trước 34 tuần, việc xử trí được xác định bằng cách đánh giá nguy cơ tử vong thai nhi tức thời. Do đó, nếu BPS hoặc CTG (các biện pháp cấp tính về sức khỏe) bất thường và/hoặc có đảo ngược sóng cuối tâm trương trong UA, thì việc sinh không chậm trễ sẽ được thảo luận với cha mẹ. Khi không có bất thường trong các thông số này, việc theo dõi chặt chẽ có thể tiếp tục để ‘kéo dài’ thời gian trong thai kỳ và cho phép sử dụng steroid cho mẹ.
- Steroid được dùng cho phụ nữ trước khi sinh non: nếu rõ ràng rằng việc sinh non chủ động có khả năng xảy ra trong một thai kỳ có nguy cơ nhưng chỉ có các biện pháp mãn tính về sức khỏe của thai nhi là bất thường, ví dụ như tăng trưởng dưới mức tối ưu và mất sóng tâm trương Doppler UA, người phụ nữ sẽ được khuyên dùng một đợt betamethasone.
- Magnesium sulphate được dùng cho phụ nữ trước khi sinh non: sinh non có liên quan đến nguy cơ gia tăng tổn thương não ở trẻ sơ sinh và khuyết tật phát triển thần kinh sau này. Tổn thương có thể ở dạng một hoặc nhiều trong số những điều sau: tổn thương chất trắng lan tỏa, xuất huyết trong não thất và/hoặc trong nhu mô và nhuyễn não quanh não thất dạng nang. Tuổi thai mà trẻ sơ sinh dễ bị tổn thương nhất là từ 24 đến 34 tuần. Tuy nhiên, việc sử dụng magnesium sulphate trước khi sinh cho trẻ sơ sinh cực non (đặc biệt là trước 30 tuần) đã được chứng minh là có tác dụng bảo vệ thần kinh. Các cơ chế chi tiết cho tác dụng bảo vệ thần kinh này của magnesium sulphate vẫn chưa được biết.
Đối với nguy cơ đặc hiệu
Những trường hợp này tương đối hiếm và bao gồm:
- thuốc của mẹ cho rối loạn nhịp tim của thai nhi
- truyền máu trong tử cung cho thai nhi bị bất đồng nhóm máu Rhesus nặng
- đốt laser các thông nối mạch máu nhau thai trong hội chứng truyền máu song thai
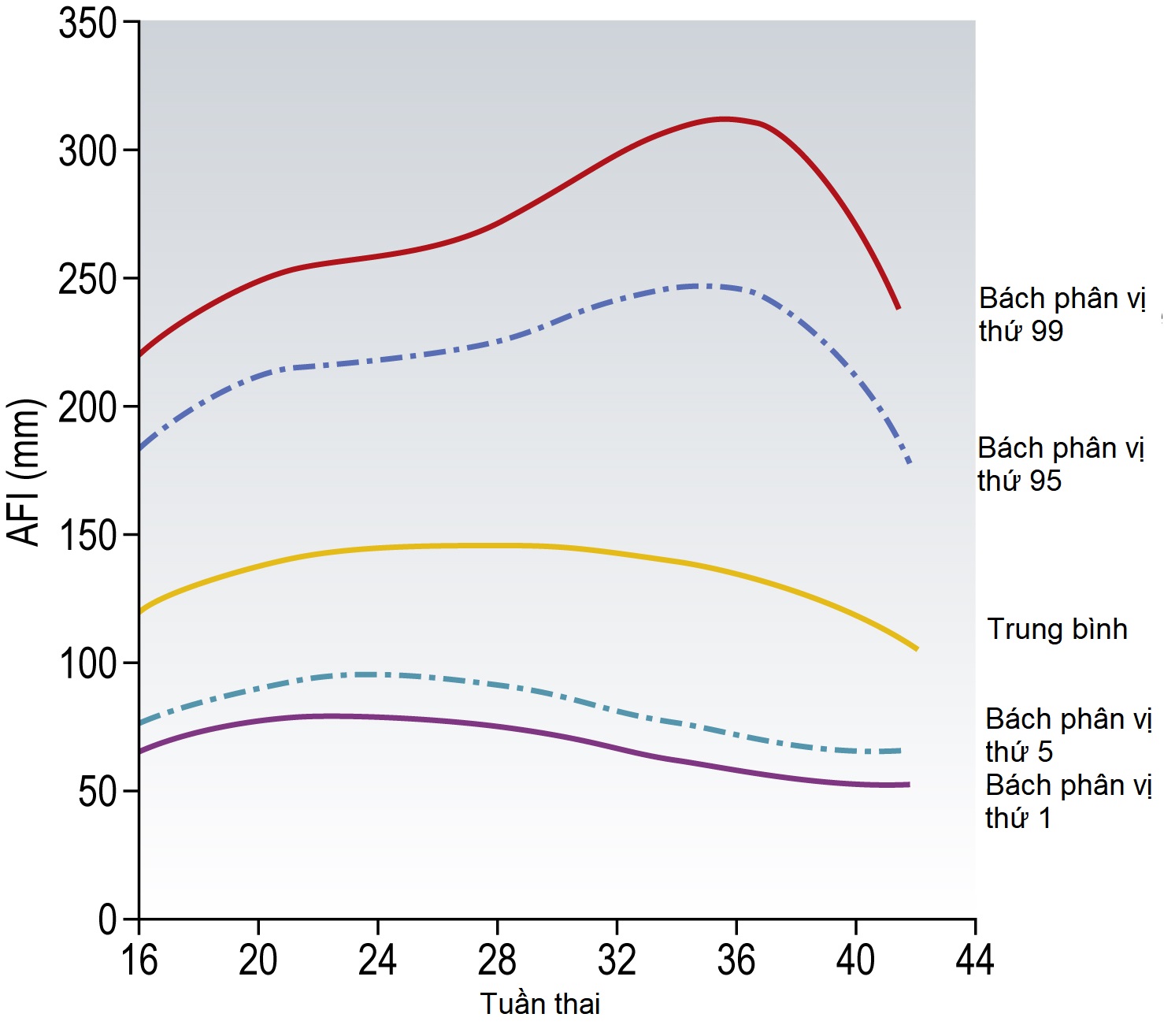
Hình 10.17 Chỉ số ối.
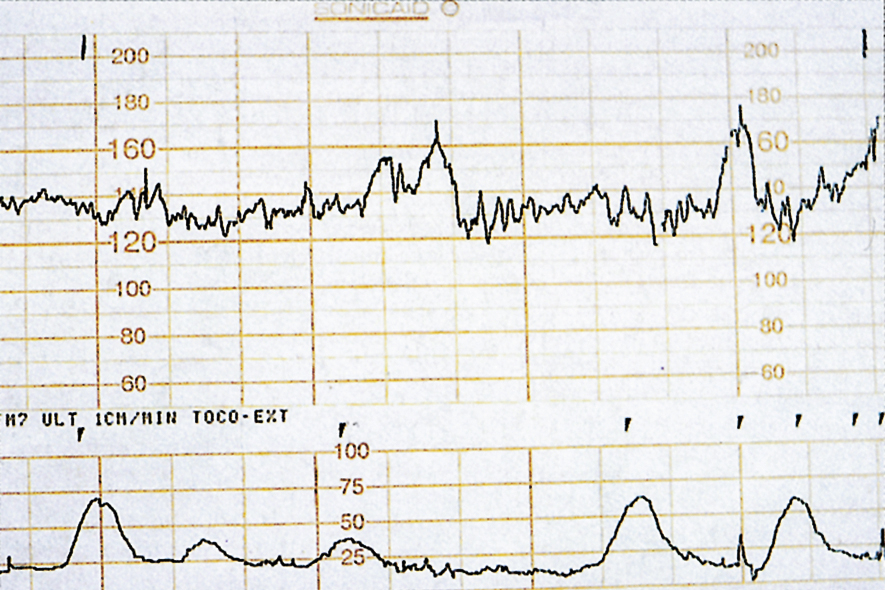
Hình 10.18 Biểu đồ tim thai trước sinh bình thường. Bản ghi cho thấy dao động nội tại đường cơ bản > 5 nhịp/phút và các đợt nhịp nhanh.
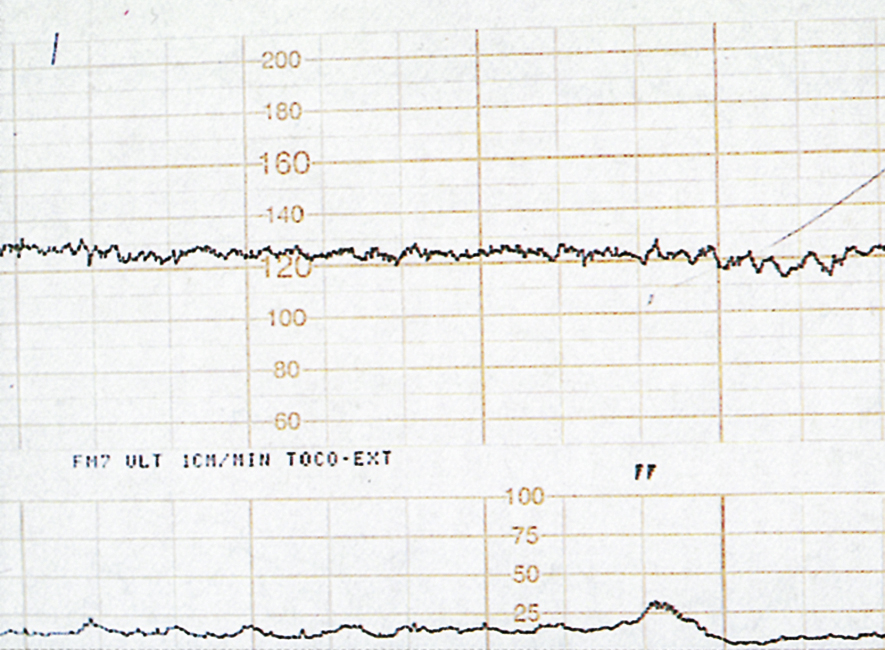
Hình 10.19 Biểu đồ tim thai trước sinh cho thấy nhịp tim cơ bản bình thường nhưng dao động nội tại đường cơ bản giảm.
Kết luận
Hầu hết, mặc dù không phải tất cả, các thai nhi có bất thường về cấu trúc hoặc nhiễm sắc thể đều được xác định trong thai kỳ với các chương trình sàng lọc hiện tại.
Ở những thai nhi có hình thái bình thường, một khi nguy cơ được xác định, cả đặc hiệu và không đặc hiệu, các phương pháp theo dõi hiện tại kết hợp với việc sử dụng thận trọng steroid cho mẹ và sinh chủ động là hiệu quả theo nghĩa là hầu hết các thai nhi được xác định là ‘có nguy cơ’ sẽ không chết trong tử cung.
Ở những thai nhi có hình thái bình thường dường như không có nguy cơ, phương pháp theo dõi định kỳ hiện tại trong thai kỳ (cảm nhận của mẹ về cử động của thai nhi, đo chiều cao tử cung và nghe tim thai) còn hạn chế và không xác định được tất cả các thai nhi thực sự có nguy cơ.
TÓM TẮT Ý CHÍNH
| Bất thường bẩm sinh
Bất thường thai nhi được tìm thấy trong:
Tỷ lệ chung ở Anh đã giảm trong 30 năm qua do:
Bốn nhóm khuyết tật phổ biến nhất là
Sàng lọc bất thường thai nhi có thể được thực hiện
Tư vấn cân bằng trước xét nghiệm là quan trọng với sàng lọc siêu âm và sinh hóa. Các lựa chọn sau khi tư vấn không định hướng với kết quả sàng lọc bất thường/dương tính bao gồm
Đánh giá sức khỏe của một thai nhi có hình thái bình thường Theo dõi sức khỏe thai nhi trong một thai kỳ nguy cơ thấp bao gồm
Theo dõi sức khỏe thai nhi trong một thai kỳ nguy cơ cao bao gồm
Can thiệp
|
Bảng chú giải thuật ngữ Y học Anh-Việt
| STT |
Thuật ngữ tiếng Anh |
Phiên âm IPA |
Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Congenital abnormalities | /kənˈdʒɛnɪtəl ˌæbnɔːrˈmælətiz/ | Bất thường bẩm sinh |
| 2 | Fetal wellbeing | /ˈfiːtəl ˌwɛlˈbiːɪŋ/ | Sức khỏe thai nhi |
| 3 | Structural abnormalities | /ˈstrʌktʃərəl ˌæbnɔːrˈmælətiz/ | Bất thường cấu trúc |
| 4 | Risk factors | /rɪsk ˈfæktərz/ | Yếu tố nguy cơ |
| 5 | Diagnostic tests | /ˌdaɪəɡˈnɒstɪk tɛsts/ | Xét nghiệm chẩn đoán |
| 6 | Ultrasound scanning | /ˈʌltrəsaʊnd ˈskænɪŋ/ | Siêu âm |
| 7 | Screening | /ˈskriːnɪŋ/ | Sàng lọc |
| 8 | Diagnosis | /ˌdaɪəɡˈnəʊsɪs/ | Chẩn đoán |
| 9 | Assessment | /əˈsɛsmənt/ | Đánh giá |
| 10 | Fetal growth | /ˈfiːtəl ɡrəʊθ/ | Sự tăng trưởng của thai nhi |
| 11 | Aetiology | /ˌiːtiˈɒlədʒi/ | Nguyên nhân |
| 12 | Rhesus isoimmunization | /ˈriːsəs ˌaɪsəʊˌɪmjʊnaɪˈzeɪʃən/ | Bất đồng nhóm máu Rhesus |
| 13 | Clinical competencies | /ˈklɪnɪkəl ˈkɒmpɪtənsiz/ | Năng lực lâm sàng |
| 14 | Gestational age | /dʒɛˈsteɪʃənəl eɪdʒ/ | Tuổi thai |
| 15 | Professional skills | /prəˈfɛʃənəl skɪlz/ | Kỹ năng chuyên nghiệp |
| 16 | Conceptions | /kənˈsɛpʃənz/ | Sự thụ thai |
| 17 | Miscarriages | /mɪsˈkærɪdʒɪz/ | Sẩy thai |
| 18 | Postnatal | /ˌpəʊstˈneɪtəl/ | Sau sinh |
| 19 | Major anomalies | /ˈmeɪdʒər əˈnɒməlɪz/ | Dị tật lớn |
| 20 | Minor anomalies | /ˈmaɪnər əˈnɒməlɪz/ | Dị tật nhỏ |
| 21 | Disability | /ˌdɪsəˈbɪləti/ | Khuyết tật |
| 22 | Incidence | /ˈɪnsɪdəns/ | Tỷ lệ mắc |
| 23 | Neural tube defects | /ˈnjʊərəl tjuːb ˈdiːfɛkts/ | Dị tật ống thần kinh |
| 24 | Congenital cardiac defects | /kənˈdʒɛnɪtəl ˈkɑːrdiæk ˈdiːfɛkts/ | Dị tật tim bẩm sinh |
| 25 | Down’s syndrome | /daʊnz ˈsɪndrəʊm/ | Hội chứng Down |
| 26 | Cleft lip/palate | /klɛft lɪp/ˈpælət/ | Sứt môi/hở hàm ếch |
| 27 | Anencephaly | /ˌænɛnˈkɛfəli/ | Thai vô sọ |
| 28 | Microcephaly | /ˌmaɪkrəʊˈsɛfəli/ | Tật đầu nhỏ |
| 29 | Spina bifida | /ˌspaɪnə ˈbɪfɪdə/ | Tật nứt đốt sống |
| 30 | Myelomeningocele | /ˌmaɪələʊmɪˈnɪŋɡəʊsiːl/ | Thoát vị tủy-màng tủy |
| 31 | Encephalocele | /ɛnˈkɛfələʊsiːl/ | Thoát vị não |
| 32 | Holoprosencephaly | /ˌhɒləʊˌprəʊsɛnˈsɛfəli/ | Dị tật não trước không phân chia |
| 33 | Hydranencephaly | /ˌhaɪdrænɛnˈsɛfəli/ | Não úng thủy thể không có vỏ não |
| 34 | Maternal serum alpha-fetoprotein (MSAFP) | /məˈtɜːnəl ˈsɪərəm ˈælfəˌfiːtəʊˈprəʊtiːn/ | Alpha-fetoprotein trong huyết thanh mẹ |
| 35 | Karyotyping | /ˈkæriəʊˌtaɪpɪŋ/ | Xét nghiệm nhiễm sắc thể đồ |
| 36 | Multidisciplinary | /ˌmʌltiˈdɪsɪplɪnəri/ | Đa chuyên khoa |
| 37 | Paraplegia | /ˌpærəˈpliːdʒiə/ | Liệt hai chi dưới |
| 38 | Incontinence | /ɪnˈkɒntɪnəns/ | Không tự chủ |
| 39 | Postmortem | /ˌpəʊstˈmɔːtəm/ | Khám nghiệm tử thi |
| 40 | Abortuses | /əˈbɔːtəsɪz/ | Thai phá |
| 41 | Stillbirths | /ˈstɪlbɜːθs/ | Thai chết lưu |
| 42 | Neonatal deaths | /ˌniːəʊˈneɪtəl dɛθs/ | Tử vong sơ sinh |
| 43 | Folic acid | /ˈfəʊlɪk ˈæsɪd/ | Axit folic |
| 44 | Supplementation | /ˌsʌplɪmɛnˈteɪʃən/ | Bổ sung |
| 45 | Periconceptual | /ˌpɛrɪkənˈsɛptʃuəl/ | Quanh thời điểm thụ thai |
| 46 | Prophylaxis | /ˌprɒfɪˈlæksɪs/ | Dự phòng |
| 47 | Fetal surgery | /ˈfiːtəl ˈsɜːdʒəri/ | Phẫu thuật thai nhi |
| 48 | Intrauterine growth restriction | /ˌɪntrəˈjuːtəraɪn ɡrəʊθ rɪˈstrɪkʃən/ | Thai chậm tăng trưởng trong tử cung |
| 49 | Oligohydramnios | /ˌɒlɪɡəʊhaɪˈdræmniɒs/ | Thiểu ối |
| 50 | Real-time US imaging | /ˈriːəltaɪm juːˈɛs ˈɪmɪdʒɪŋ/ | Hình ảnh siêu âm thời gian thực |
| 51 | Nuchal translucency | /ˈnjuːkəl trænsˈluːsənsi/ | Độ mờ da gáy |
| 52 | Four-chamber view | /fɔː ˈtʃeɪmbər vjuː/ | Mặt cắt bốn buồng tim |
| 53 | Ductus venosus | /ˈdʌktəs vɪˈnəʊsəs/ | Ống tĩnh mạch |
| 54 | Tricuspid valve | /traɪˈkʌspɪd vælv/ | Van ba lá |
| 55 | Outflow tracts | /ˈaʊtfləʊ trækts/ | Đường thoát (thất) |
| 56 | Prenatally | /ˌpriːˈneɪtəli/ | Trước sinh |
| 57 | Ventricular septal defects | /vɛnˈtrɪkjʊlər ˈsɛptəl ˈdiːfɛkts/ | Thông liên thất |
| 58 | Atrial septal defects | /ˈeɪtriəl ˈsɛptəl ˈdiːfɛkts/ | Thông liên nhĩ |
| 59 | Pulmonary stenosis | /ˈpʌlmənəri stɪˈnəʊsɪs/ | Hẹp động mạch phổi |
| 60 | Aortic stenosis | /eɪˈɔːtɪk stɪˈnəʊsɪs/ | Hẹp động mạch chủ |
| 61 | Coarctation | /ˌkəʊɑːkˈteɪʃən/ | Hẹp eo động mạch chủ |
| 62 | Transpositions of the great vessels | /ˌtrænspəˈzɪʃənz əv ðə ɡreɪt ˈvɛsəlz/ | Chuyển vị các mạch máu lớn |
| 63 | Tetralogy of Fallot | /tɛˈtrælədʒi əv fəˈləʊ/ | Tứ chứng Fallot |
| 64 | Neonatal cardiological services | /ˌniːəʊˈneɪtəl ˌkɑːdiəˈlɒdʒɪkəl ˈsɜːvɪsɪz/ | Dịch vụ tim mạch sơ sinh |
| 65 | Abdominal wall defects | /æbˈdɒmɪnəl wɔːl ˈdiːfɛkts/ | Khiếm khuyết thành bụng |
| 66 | Gastroschisis | /ˌɡæstrəʊˈskiːsɪs/ | Thoát vị thành bụng |
| 67 | Exomphalos | /ɛkˈsɒmfələs/ | Thoát vị rốn |
| 68 | Peritoneal covering | /ˌpɛrɪtəˈniːəl ˈkʌvərɪŋ/ | Lớp phúc mạc che phủ |
| 69 | Umbilical cord | /ʌmˈbɪlɪkəl kɔːd/ | Dây rốn |
| 70 | Chromosomal abnormality | /ˌkrəʊməˈsəʊməl ˌæbnɔːˈmæləti/ | Bất thường nhiễm sắc thể |
| 71 | Trisomy 18 | /ˈtraɪsəʊmi ˌeɪˈtiːn/ | Trisomy 18 |
| 72 | Karyotype | /ˈkæriəʊtaɪp/ | Bộ nhiễm sắc thể, nhiễm sắc thể đồ |
| 73 | Amniotic fluid | /ˌæmniˈɒtɪk ˈfluːɪd/ | Nước ối |
| 74 | Chorionic plate | /ˌkɒriˈɒnɪk pleɪt/ | Mảng đệm |
| 75 | Numerical abnormalities | /njuːˈmɛrɪkəl ˌæbnɔːˈmælətiz/ | Bất thường số lượng |
| 76 | Trisomy 21 | /ˈtraɪsəʊmi ˌtwɛntiˈwʌn/ | Trisomy 21 |
| 77 | Translocations | /ˌtrænsləʊˈkeɪʃənz/ | Chuyển vị |
| 78 | Sex chromosomes | /sɛks ˈkrəʊməsəʊmz/ | Nhiễm sắc thể giới tính |
| 79 | Klinefelter’s syndrome | /ˈklaɪnfɛltərz ˈsɪndrəʊm/ | Hội chứng Klinefelter |
| 80 | Triple-X syndrome | /ˈtrɪpəl-ɛks ˈsɪndrəʊm/ | Hội chứng Triple-X |
| 81 | Turner’s syndrome | /ˈtɜːnərz ˈsɪndrəʊm/ | Hội chứng Turner |
| 82 | Trisomy 13 | /ˈtraɪsəʊmi ˌθɜːˈtiːn/ | Trisomy 13 |
| 83 | Patau syndrome | /ˈpætaʊ ˈsɪndrəʊm/ | Hội chứng Patau |
| 84 | Edwards syndrome | /ˈɛdwərdz ˈsɪndrəʊm/ | Hội chứng Edwards |
| 85 | Facial features | /ˈfeɪʃəl ˈfiːtʃərz/ | Đặc điểm khuôn mặt |
| 86 | Learning disability | /ˈlɜːnɪŋ ˌdɪsəˈbɪləti/ | Khuyết tật học tập |
| 87 | Non-disjunction | /ˌnɒn-dɪsˈdʒʌŋkʃən/ | Không phân ly |
| 88 | Meiosis | /maɪˈəʊsɪs/ | Giảm phân |
| 89 | Balanced translocation | /ˈbælənst ˌtrænsləʊˈkeɪʃən/ | Chuyển vị cân bằng |
| 90 | Aneuploidy | /ˌænjuːˈplɔɪdi/ | Lệch bội |
| 91 | Anticonvulsant drugs | /ˌæntikənˈvʌlsənt drʌɡz/ | Thuốc chống co giật |
| 92 | Phenytoin | /ˈfɛnɪtəʊɪn/ | Phenytoin |
| 93 | Carbamazepine | /ˌkɑːbəˈmæzəpiːn/ | Carbamazepine |
| 94 | Sodium valproate | /ˈsəʊdiəm ˈvælprəʊeɪt/ | Natri valproate |
| 95 | Cytotoxic agents | /ˌsaɪtəʊˈtɒksɪk ˈeɪdʒənts/ | Tác nhân gây độc tế bào |
| 96 | Immunosuppression | /ˌɪmjʊnəʊsəˈprɛʃən/ | Ức chế miễn dịch |
| 97 | Organ transplantation | /ˈɔːɡən ˌtrænsplɑːnˈteɪʃən/ | Ghép tạng |
| 98 | Warfarin | /ˈwɔːfərɪn/ | Warfarin |
| 99 | Teratogenic | /ˌtɛrətəʊˈdʒɛnɪk/ | Gây quái thai |
| 100 | Diabetes | /ˌdaɪəˈbiːtiːz/ | Tiểu đường |
| 101 | Breech presentation | /briːtʃ ˌprɛzɛnˈteɪʃən/ | Ngôi mông |
| 102 | Abnormal lie | /æbˈnɔːməl laɪ/ | Ngôi bất thường |
| 103 | Fetal movements | /ˈfiːtəl ˈmuːvmənts/ | Cử động thai |
| 104 | Polyhydramnios | /ˌpɒlihaɪˈdræmniɒs/ | Đa ối |
| 105 | Gastrointestinal system | /ˌɡæstrəʊɪnˈtɛstɪnəl ˈsɪstəm/ | Hệ tiêu hóa |
| 106 | Renal tract | /ˈriːnəl trækt/ | Đường tiết niệu |
| 107 | Urethral valves | /jʊəˈriːθrəl vælvz/ | Van niệu đạo |
| 108 | Renal agenesis | /ˈriːnəl eɪˈdʒɛnɪsɪs/ | Bất sản thận |
| 109 | Fetal viability | /ˈfiːtəl ˌvaɪəˈbɪləti/ | Sự sống của thai |
| 110 | Chorionicity | /ˌkɒriəˈnɪsəti/ | Số lượng bánh rau |
| 111 | Lambda sign | /ˈlæmdə saɪn/ | Dấu hiệu lambda |
| 112 | T-sign | /tiː saɪn/ | Dấu hiệu T |
| 113 | Dichorionic | /ˌdaɪkɒriˈɒnɪk/ | Hai bánh rau |
| 114 | Monochorionic | /ˌmɒnəʊkɒriˈɒnɪk/ | Một bánh rau |
| 115 | Crown-rump length (CRL) | /kraʊn-rʌmp lɛŋθ/ | Chiều dài đầu mông |
| 116 | Anatomical screening | /ˌænəˈtɒmɪkəl ˈskriːnɪŋ/ | Sàng lọc hình thái học |
| 117 | Malformations | /ˌmælfɔːˈmeɪʃənz/ | Dị tật |
| 118 | Biometry | /baɪˈɒmɪtri/ | Chỉ số sinh học |
| 119 | Biparietal diameter (BPD) | /ˌbaɪpəˈraɪətəl daɪˈæmɪtər/ | Đường kính lưỡng đỉnh |
| 120 | Femur length | /ˈfiːmər lɛŋθ/ | Chiều dài xương đùi |
| 121 | Placental location | /pləˈsɛntəl ləʊˈkeɪʃən/ | Vị trí bánh rau |
| 122 | Cord insertion | /kɔːd ɪnˈsɜːʃən/ | Điểm bám dây rốn |
| 123 | Anatomical survey | /ˌænəˈtɒmɪkəl ˈsɜːveɪ/ | Khảo sát hình thái học |
| 124 | Genitalia | /ˌdʒɛnɪˈteɪliə/ | Cơ quan sinh dục |
| 125 | Diaphragmatic hernia | /ˌdaɪəfræɡˈmætɪk ˈhɜːniə/ | Thoát vị hoành |
| 126 | Musculoskeletal | /ˌmʌskjʊləʊˈskɛlɪtəl/ | Cơ xương khớp |
| 127 | Facial clefts | /ˈfeɪʃəl klɛfts/ | Khe hở mặt |
| 128 | Biochemistry | /ˌbaɪəʊˈkɛmɪstri/ | Sinh hóa |
| 129 | Combined testing | /kəmˈbaɪnd ˈtɛstɪŋ/ | Xét nghiệm kết hợp |
| 130 | Maternal serum markers | /məˈtɜːnəl ˈsɪərəm ˈmɑːkərz/ | Dấu ấn huyết thanh mẹ |
| 131 | Free β-human chorionic gonadotrophin (β-hCG) | /friː ˈbiːtə ˈhjuːmən ˌkɒriˈɒnɪk ɡəʊˌnædəʊˈtrəʊfɪn/ | β-hCG tự do |
| 132 | Pregnancy-associated plasma protein A (PAPP-A) | /ˈprɛɡnənsi əˈsəʊʃieɪtɪd ˈplæzmə ˈprəʊtiːn eɪ/ | PAPP-A |
| 133 | Likelihood ratio | /ˈlaɪklihʊd ˈreɪʃiəʊ/ | Tỷ lệ khả năng |
| 134 | False-positive rate | /fɔːls ˈpɒzətɪv reɪt/ | Tỷ lệ dương tính giả |
| 135 | Triploidy | /ˈtrɪplɔɪdi/ | Thể tam bội |
| 136 | Sonographer | /səˈnɒɡrəfər/ | Người làm siêu âm |
| 137 | Body mass index (BMI) | /ˈbɒdi mæs ˈɪndɛks/ | Chỉ số khối cơ thể |
| 138 | Quadruple test | /ˈkwɒdrʊpəl tɛst/ | Quadruple test |
| 139 | Unconjugated oestriol (uE3) | /ˌʌnˈkɒndʒʊɡeɪtɪd ˈiːstriɒl/ | Oestriol không liên hợp |
| 140 | Inhibin-A | /ɪnˈhɪbɪn eɪ/ | Inhibin-A |
| 141 | Chorionic villus sampling (CVS) | /ˌkɒriˈɒnɪk ˈvɪləs ˈsɑːmplɪŋ/ | Sinh thiết gai rau |
| 142 | Amniocentesis | /ˌæmniəʊsɛnˈtiːsɪs/ | Chọc ối |
| 143 | Non-invasive prenatal testing (NIPT) | /ˌnɒn-ɪnˈveɪsɪv ˌpriːˈneɪtəl ˈtɛstɪŋ/ | Xét nghiệm tiền sản không xâm lấn |
| 144 | Non-invasive prenatal diagnosis (NIPD) | /ˌnɒn-ɪnˈveɪsɪv ˌpriːˈneɪtəl ˌdaɪəɡˈnəʊsɪs/ | Chẩn đoán tiền sản không xâm lấn |
| 145 | Peripheral maternal blood | /pəˈrɪfərəl məˈtɜːnəl blʌd/ | Máu ngoại vi của mẹ |
| 146 | Cell-free fetal DNA (cffDNA) | /sɛl-friː ˈfiːtəl ˌdiːɛnˈeɪ/ | DNA thai nhi tự do |
| 147 | Maternal plasma | /məˈtɜːnəl ˈplæzmə/ | Huyết tương mẹ |
| 148 | X-linked condition | /ɛks-lɪŋkt kənˈdɪʃən/ | Bệnh liên kết nhiễm sắc thể X |
| 149 | Autosomal-recessive | /ˌɔːtəˈsəʊməl rɪˈsɛsɪv/ | Lặn trên nhiễm sắc thể thường |
| 150 | Congenital adrenal hyperplasia | /kənˈdʒɛnɪtəl əˈdriːnəl ˌhaɪpəˈpleɪʒə/ | Tăng sản thượng thận bẩm sinh |
| 151 | Dexamethasone | /ˌdɛksəˈmɛθəsəʊn/ | Dexamethasone |
| 152 | Virilization | /ˌvɪrɪlaɪˈzeɪʃən/ | Nam hóa |
| 153 | Fetal genotype | /ˈfiːtəl ˈdʒiːnəʊtaɪp/ | Kiểu gen của thai nhi |
| 154 | Red cell antibody | /rɛd sɛl ˈæntɪˌbɒdi/ | Kháng thể hồng cầu |
| 155 | Pre-test counselling | /ˌpriː-tɛst ˈkaʊnsəlɪŋ/ | Tư vấn trước xét nghiệm |
| 156 | Non-directive counselling | /ˌnɒn-dɪˈrɛktɪv ˈkaʊnsəlɪŋ/ | Tư vấn không định hướng |
| 157 | Obstetrician | /ˌɒbstɛˈtrɪʃən/ | Bác sĩ sản khoa |
| 158 | Fetal medicine subspecialist | /ˈfiːtəl ˈmɛdsɪn ˈsʌbˌspɛʃəlɪst/ | Chuyên gia y học bào thai |
| 159 | Aseptically | /əˈsɛptɪkli/ | Vô trùng |
| 160 | Magnetic resonance imaging (MRI) | /mæɡˈnɛtɪk ˈrɛzənəns ˈɪmɪdʒɪŋ/ | Chụp cộng hưởng từ |
| 161 | Placental biopsy | /pləˈsɛntəl ˈbaɪɒpsi/ | Sinh thiết nhau thai |
| 162 | Termination of pregnancy | /ˌtɜːmɪˈneɪʃən əv ˈprɛɡnənsi/ | Chấm dứt thai kỳ |
| 163 | Anti-arrhythmic drugs | /ˌænti-əˈrɪðmɪk drʌɡz/ | Thuốc chống loạn nhịp |
| 164 | Vesicoamniotic drain | /ˈvɛsɪkəʊˌæmniˈɒtɪk dreɪn/ | Ống dẫn lưu bàng quang-ối |
| 165 | Urethral obstruction | /jʊəˈriːθrəl əbˈstrʌkʃən/ | Tắc nghẽn niệu đạo |
| 166 | Back-pressure | /bæk ˈprɛʃər/ | Áp lực ngược |
| 167 | Surveillance | /sɜːˈveɪləns/ | Theo dõi, giám sát |
| 168 | Neonatal intensive care | /ˌniːəʊˈneɪtəl ɪnˈtɛnsɪv kɛər/ | Chăm sóc tích cực sơ sinh |
| 169 | Elective delivery | /ɪˈlɛktɪv dɪˈlɪvəri/ | Sinh chủ động |
| 170 | Fetal trauma | /ˈfiːtəl ˈtrɔːmə/ | Chấn thương thai nhi |
| 171 | Fetal hydrocephalus | /ˈfiːtəl ˌhaɪdrəʊˈsɛfələs/ | Não úng thủy ở thai nhi |
| 172 | Fundal height | /ˈfʌndəl haɪt/ | Chiều cao tử cung |
| 173 | Symphysis pubis | /ˈsɪmfɪsɪs ˈpjuːbɪs/ | Khớp mu |
| 174 | Uterine fundus | /ˈjuːtəraɪn ˈfʌndəs/ | Đáy tử cung |
| 175 | Auscultation | /ˌɔːskəlˈteɪʃən/ | Nghe (tim thai) |
| 176 | Pinard stethoscope | /ˈpɪnɑːd ˈstɛθəskəʊp/ | Ống nghe Pinard |
| 177 | Handheld Doppler | /ˈhændhɛld ˈdɒplər/ | Doppler cầm tay |
| 178 | Baseline heart rate | /ˈbeɪslaɪn hɑːt reɪt/ | Nhịp tim cơ bản |
| 179 | Pathophysiological process | /ˌpæθəʊˌfɪziəˈlɒdʒɪkəl ˈprəʊsɛs/ | Quá trình sinh lý bệnh |
| 180 | Fetal Doppler recordings | /ˈfiːtəl ˈdɒplər rɪˈkɔːdɪŋz/ | Ghi Doppler thai nhi |
| 181 | Umbilical artery (UA) | /ʌmˈbɪlɪkəl ˈɑːtəri/ | Động mạch rốn |
| 182 | Absent end-diastolic flow (AEDV) | /ˈæbsənt ɛnd-ˌdaɪəˈstɒlɪk fləʊ/ | Mất sóng cuối tâm trương |
| 183 | Placental vascular resistance | /pləˈsɛntəl ˈvæskjʊlər rɪˈzɪstəns/ | Kháng trở mạch máu nhau thai |
| 184 | Umbilical placental vascular disease (UPVD) | /ʌmˈbɪlɪkəl pləˈsɛntəl ˈvæskjʊlər dɪˈziːz/ | Bệnh lý mạch máu nhau thai-rốn |
| 185 | Hypoxia | /haɪˈpɒksiə/ | Thiếu oxy |
| 186 | Biophysical testing | /ˌbaɪəʊˈfɪzɪkəl ˈtɛstɪŋ/ | Xét nghiệm sinh vật lý |
| 187 | Pre-term delivery | /ˌpriː-tɜːm dɪˈlɪvəri/ | Sinh non |
| 188 | Fetal lung maturation | /ˈfiːtəl lʌŋ ˌmætʃʊˈreɪʃən/ | Sự trưởng thành phổi của thai nhi |
| 189 | Systolic to diastolic (S/D) ratio | /sɪˈstɒlɪk tə ˌdaɪəˈstɒlɪk ˈreɪʃiəʊ/ | Tỷ lệ tâm thu/tâm trương |
| 190 | Reversed diastolic flow | /rɪˈvɜːst ˌdaɪəˈstɒlɪk fləʊ/ | Đảo ngược sóng tâm trương |
| 191 | Middle cerebral artery (MCA) | /ˈmɪdəl səˈriːbrəl ˈɑːtəri/ | Động mạch não giữa |
| 192 | Brain-sparing effect | /breɪn-ˈspɛərɪŋ ɪˈfɛkt/ | Hiệu ứng bảo vệ não |
| 193 | Asymmetrical fetal growth restriction (FGR) | /ˌeɪsɪˈmɛtrɪkəl ˈfiːtəl ɡrəʊθ rɪˈstrɪkʃən/ | Thai chậm tăng trưởng không đối xứng |
| 194 | Fetal anaemia | /ˈfiːtəl əˈniːmiə/ | Thiếu máu thai nhi |
| 195 | Anti-D antibodies | /ˌænti-diː ˈæntɪˌbɒdiz/ | Kháng thể anti-D |
| 196 | Haemolytic anaemia | /ˌhiːməˈlɪtɪk əˈniːmiə/ | Thiếu máu tan máu |
| 197 | Fetal blood sampling (FBS) | /ˈfiːtəl blʌd ˈsɑːmplɪŋ/ | Lấy mẫu máu thai nhi |
| 198 | Fetal blood transfusion | /ˈfiːtəl blʌd trænsˈfjuːʒən/ | Truyền máu cho thai nhi |
| 199 | Ductus venosus (DV) | /ˈdʌktəs vɪˈnəʊsəs/ | Ống tĩnh mạch |
| 200 | Venous circulation | /ˈviːnəs ˌsɜːkjʊˈleɪʃən/ | Tuần hoàn tĩnh mạch |
| 201 | Afterload | /ˈɑːftələʊd/ | Hậu gánh |
| 202 | Intraventricular pressure | /ˌɪntrəvɛnˈtrɪkjʊlər ˈprɛʃər/ | Áp lực trong thất |
| 203 | Fetal myocardium | /ˈfiːtəl ˌmaɪəʊˈkɑːdiəm/ | Cơ tim thai nhi |
| 204 | Fetal acidosis | /ˈfiːtəl ˌæsɪˈdəʊsɪs/ | Toan hóa máu thai nhi |
| 205 | ‘a’ wave | /eɪ weɪv/ | Sóng ‘a’ |
| 206 | Atrial contraction | /ˈeɪtriəl kənˈtrækʃən/ | Co bóp tâm nhĩ |
| 207 | Cardiac decompensation | /ˈkɑːdiæk ˌdiːkɒmpɛnˈseɪʃən/ | Mất bù tim |
| 208 | Umbilical vein | /ʌmˈbɪlɪkəl veɪn/ | Tĩnh mạch rốn |
| 209 | Retrograde pulsatility | /ˈrɛtrəʊɡreɪd ˌpʌlsəˈtɪləti/ | Xung ngược dòng |
| 210 | Pre-terminal | /ˌpriːˈtɜːmɪnəl/ | Tiền tử vong |
| 211 | Maternal uterine artery | /məˈtɜːnəl ˈjuːtəraɪn ˈɑːtəri/ | Động mạch tử cung của mẹ |
| 212 | Impaired placentation | /ɪmˈpɛəd ˌplæsɛnˈteɪʃən/ | Sự làm tổ bị suy giảm |
| 213 | Trophoblastic implantation | /ˌtrɒfəʊˈblæstɪk ˌɪmplɑːnˈteɪʃən/ | Sự làm tổ của nguyên bào nuôi |
| 214 | Small for gestational age (SGA) | /smɔːl fər dʒɛˈsteɪʃənəl eɪdʒ/ | Nhỏ so với tuổi thai |
| 215 | Serial US measurements | /ˈsɪəriəl juːˈɛs ˈmɛʒəmənts/ | Các phép đo siêu âm hàng loạt |
| 216 | Head circumference (HC) | /hɛd səˈkʌmfərəns/ | Chu vi đầu |
| 217 | Abdominal circumference (AC) | /æbˈdɒmɪnəl səˈkʌmfərəns/ | Chu vi bụng |
| 218 | Small-for-dates | /smɔːl-fə-deɪts/ | Nhỏ so với tuổi thai |
| 219 | Constitutionally small | /ˌkɒnstɪˈtjuːʃənəli smɔːl/ | Nhỏ theo thể tạng |
| 220 | Asian ethnicity | /ˈeɪʒən ɛθˈnɪsəti/ | Dân tộc châu Á |
| 221 | Multiparous | /mʌlˈtɪpərəs/ | Con rạ |
| 222 | Pathologically small | /ˌpæθəˈlɒdʒɪkəli smɔːl/ | Nhỏ bệnh lý |
| 223 | Spectrum of FGR | /ˈspɛktrəm əv ɛf-dʒiː-ɑːr/ | Phổ của FGR |
| 224 | Symmetrical type | /sɪˈmɛtrɪkəl taɪp/ | Loại đối xứng |
| 225 | Pathological insult | /ˌpæθəˈlɒdʒɪkəl ˈɪnsʌlt/ | Tổn thương bệnh lý |
| 226 | Early-onset pre-eclampsia | /ˈɜːli-ˈɒnsɛt ˌpriː-ɪˈklæmpsiə/ | Tiền sản giật khởi phát sớm |
| 227 | Placental bleeding | /pləˈsɛntəl ˈbliːdɪŋ/ | Chảy máu nhau thai |
| 228 | Constitutionally large | /ˌkɒnstɪˈtjuːʃənəli lɑːdʒ/ | Lớn theo thể tạng |
| 229 | Large-for-dates | /lɑːdʒ-fə-deɪts/ | Lớn so với tuổi thai |
| 230 | Afro-Caribbean ethnicity | /ˌæfrəʊ-ˌkærɪˈbiːən ɛθˈnɪsəti/ | Dân tộc Afro-Caribbean |
| 231 | Pathologically large | /ˌpæθəˈlɒdʒɪkəli lɑːdʒ/ | Lớn bệnh lý |
| 232 | Macrosomia | /ˌmækrəʊˈsəʊmiə/ | Thai to |
| 233 | Accelerated growth | /əkˈsɛləreɪtɪd ɡrəʊθ/ | Tăng trưởng nhanh |
| 234 | Diabetic women | /ˌdaɪəˈbɛtɪk ˈwɪmɪn/ | Phụ nữ bị tiểu đường |
| 235 | Amniotic fluid volume (AFV) | /ˌæmniˈɒtɪk ˈfluːɪd ˈvɒljuːm/ | Thể tích nước ối |
| 236 | Single deepest pocket | /ˈsɪŋɡəl ˈdiːpɪst ˈpɒkɪt/ | Khoang ối sâu nhất |
| 237 | Amniotic fluid index (AFI) | /ˌæmniˈɒtɪk ˈfluːɪd ˈɪndɛks/ | Chỉ số ối |
| 238 | Biophysical measurements | /ˌbaɪəʊˈfɪzɪkəl ˈmɛʒəmənts/ | Các phép đo sinh vật lý |
| 239 | Fetal heart rate (FHR) | /ˈfiːtəl hɑːt reɪt/ | Nhịp tim thai |
| 240 | Cardiotocograph (CTG) | /ˌkɑːdiəʊˈtəʊkəɡrɑːf/ | Biểu đồ tim thai |
| 241 | Accelerations | /əkˌsɛləˈreɪʃənz/ | Nhịp nhanh |
| 242 | Baseline variability | /ˈbeɪslaɪn ˌvɛəriəˈbɪləti/ | Dao động nội tại đường cơ bản |
| 243 | Decelerations | /diːˌsɛləˈreɪʃənz/ | Nhịp chậm |
| 244 | Fetal tone | /ˈfiːtəl təʊn/ | Trương lực thai nhi |
| 245 | Flexion-extension-flexion cycle | /ˈflɛkʃən-ɪkˈstɛnʃən-ˈflɛkʃən ˈsaɪkəl/ | Chu kỳ gập-duỗi-gập |
| 246 | Fetal breathing | /ˈfiːtəl ˈbriːðɪŋ/ | Hô hấp của thai nhi |
| 247 | Biophysical profile (BPP) | /ˌbaɪəʊˈfɪzɪkəl ˈprəʊfaɪl/ | Trắc đồ sinh vật lý |
| 248 | Biophysical score (BPS) | /ˌbaɪəʊˈfɪzɪkəl skɔː/ | Điểm sinh vật lý |
| 249 | Fetal ‘sleep’ | /ˈfiːtəl sliːp/ | Giấc ngủ của thai nhi |
| 250 | Observation window | /ˌɒbzəˈveɪʃən ˈwɪndəʊ/ | Cửa sổ quan sát |
| 251 | Betamethasone | /ˌbiːtəˈmɛθəsəʊn/ | Betamethasone |
| 252 | Magnesium sulphate | /mæɡˈniːziəm ˈsʌlfeɪt/ | Magnesium sulphate |
| 253 | Neurodevelopmental disability | /ˌnjʊərəʊdɪˌvɛləpˈmɛntəl ˌdɪsəˈbɪləti/ | Khuyết tật phát triển thần kinh |
| 254 | Diffuse white matter injury | /dɪˈfjuːs waɪt ˈmætər ˈɪndʒəri/ | Tổn thương chất trắng lan tỏa |
| 255 | Intraventricular haemorrhage | /ˌɪntrəvɛnˈtrɪkjʊlər ˈhɛmərɪdʒ/ | Xuất huyết trong não thất |
| 256 | Intraparenchymal haemorrhage | /ˌɪntrəpəˈrɛŋkɪməl ˈhɛmərɪdʒ/ | Xuất huyết trong nhu mô |
| 257 | Cystic periventricular leukomalacia | /ˈsɪstɪk ˌpɛrɪvɛnˈtrɪkjʊlər ˌluːkəʊməˈleɪʃə/ | Nhuyễn não quanh não thất dạng nang |
| 258 | Neuroprotective effects | /ˌnjʊərəʊprəˈtɛktɪv ɪˈfɛkts/ | Tác dụng bảo vệ thần kinh |
| 259 | Intrauterine blood transfusion | /ˌɪntrəˈjuːtəraɪn blʌd trænsˈfjuːʒən/ | Truyền máu trong tử cung |
| 260 | Laser ablation | /ˈleɪzər əˈbleɪʃən/ | Đốt laser |
| 261 | Placental vascular communications | /pləˈsɛntəl ˈvæskjʊlər kəˌmjuːnɪˈkeɪʃənz/ | Thông nối mạch máu nhau thai |
| 262 | Twin-to-twin transfusion syndrome | /twɪn-tə-twɪn trænsˈfjuːʒən ˈsɪndrəʊm/ | Hội chứng truyền máu song thai |
| 263 | Chromosomal abnormality risk | /ˌkrəʊməˈsəʊməl ˌæbnɔːˈmæləti rɪsk/ | Nguy cơ bất thường nhiễm sắc thể |
| 264 | Fetal karyotype | /ˈfiːtəl ˈkæriəʊtaɪp/ | Bộ nhiễm sắc thể của thai nhi |
| 265 | Fetal fluid collections | /ˈfiːtəl ˈfluːɪd kəˈlɛkʃənz/ | Tụ dịch của thai nhi |
| 266 | Low-risk pregnancy | /ləʊ-rɪsk ˈprɛɡnənsi/ | Thai kỳ nguy cơ thấp |
| 267 | High-risk pregnancy | /haɪ-rɪsk ˈprɛɡnənsi/ | Thai kỳ nguy cơ cao |
| 268 | Uterine artery Doppler | /ˈjuːtəraɪn ˈɑːtəri ˈdɒplər/ | Doppler động mạch tử cung |
| 269 | Fetal Dopplers | /ˈfiːtəl ˈdɒplərz/ | Doppler thai nhi |
| 270 | Placental vascular anastamoses | /pləˈsɛntəl ˈvæskjʊlər əˌnæstəˈməʊsiːz/ | Thông nối mạch máu nhau thai |
| 271 | Obstetrics | /əbˈstɛtrɪks/ | Sản khoa |
| 272 | Gynaecology | /ˌɡaɪnɪˈkɒlədʒi/ | Phụ khoa |
| 273 | Childbirth | /ˈtʃaɪldbɜːθ/ | Sinh nở |
| 274 | Reproductive health | /ˌriːprəˈdʌktɪv hɛlθ/ | Sức khỏe sinh sản |
| 275 | Paediatrics | /ˌpiːdiˈætrɪks/ | Nhi khoa |
| 276 | Central nervous system | /ˈsɛntrəl ˈnɜːvəs ˈsɪstəm/ | Hệ thần kinh trung ương |
| 277 | Cardiac cycle | /ˈkɑːdiæk ˈsaɪkəl/ | Chu kỳ tim |
| 278 | Fetoplacental circulation | /ˌfiːtəʊpləˈsɛntəl ˌsɜːkjʊˈleɪʃən/ | Tuần hoàn thai-nhau |
| 279 | Cardiac arrhythmias | /ˈkɑːdiæk əˈrɪðmiəz/ | Rối loạn nhịp tim |
| 280 | Peak velocity | /piːk vɪˈlɒsəti/ | Vận tốc đỉnh |
| 281 | Median value | /ˈmiːdiən ˈvæljuː/ | Giá trị trung vị |
| 282 | Intrauterine transfusion | /ˌɪntrəˈjuːtəraɪn trænsˈfjuːʒən/ | Truyền máu trong tử cung |
| 283 | Trophoblastic | /ˌtrɒfəʊˈblæstɪk/ | Nguyên bào nuôi |
| 284 | Growth trajectories | /ɡrəʊθ ˈtrædʒɪktəriz/ | Quỹ đạo tăng trưởng |
| 285 | Growth centiles | /ɡrəʊθ ˈsɛntaɪlz/ | Bách phân vị tăng trưởng |
| 286 | Developmental delay | /dɪˌvɛləpˈmɛntəl dɪˈleɪ/ | Chậm phát triển |
| 287 | Uterine activity | /ˈjuːtəraɪn ækˈtɪvəti/ | Hoạt động của tử cung |
| 288 | Chronic measures | /ˈkrɒnɪk ˈmɛʒərz/ | Các biện pháp mãn tính |
| 289 | Acute measures | /əˈkjuːt ˈmɛʒərz/ | Các biện pháp cấp tính |
| 290 | Extremely pre-term infants | /ɪkˈstriːmli ˌpriː-tɜːm ˈɪnfənts/ | Trẻ sơ sinh cực non |
| 291 | Essential information | /ɪˈsɛnʃəl ˌɪnfəˈmeɪʃən/ | Thông tin thiết yếu |
| 292 | Fetal compromise | /ˈfiːtəl ˈkɒmprəmaɪz/ | Suy thai |
| 293 | Maternal vigilance | /məˈtɜːnəl ˈvɪdʒɪləns/ | Sự cảnh giác của mẹ |
| 294 | Fundal height measurement | /ˈfʌndəl haɪt ˈmɛʒəmənt/ | Đo chiều cao tử cung |
| 295 | Charting | /ˈtʃɑːtɪŋ/ | Vẽ biểu đồ |
| 296 | Maternal drugs | /məˈtɜːnəl drʌɡz/ | Thuốc của mẹ |
| 297 | Abnormal uterine size | /æbˈnɔːməl ˈjuːtəraɪn saɪz/ | Kích thước tử cung bất thường |
| 298 | Abnormal fetal lie | /æbˈnɔːməl ˈfiːtəl laɪ/ | Ngôi thai bất thường |
| 299 | Judicious use | /dʒuːˈdɪʃəs juːs/ | Sử dụng thận trọng |
| 300 | In utero | /ɪn ˈjuːtərəʊ/ | Trong tử cung |
