(SÁCH DỊCH) Sản Phụ khoa Căn bản – Essential Obstetrics and Gynaecology
Tác giả: Ian Symonds & Sabaratnam Arulkumaran – (C) NXB Elsevier
Ths.Bs. Lê Đình Sáng (Dịch và Chú giải)
CHƯƠNG 17. VÔ SINH
Infertility
Eloïse Fraison; William Ledger
Essential Obstetrics and Gynaecology, Chapter 17, 273-286
MỤC TIÊU HỌC TẬP
| Sau khi kết thúc chương này, bạn có thể:
Tiêu chí kiến thức
Năng lực lâm sàng
Kỹ năng và thái độ chuyên nghiệp
|
Các ước tính về tỷ lệ vô sinh ở các khu vực khác nhau trên thế giới cho kết quả tương tự đáng kể, với tỷ lệ hiện mắc trong 12 tháng dao động từ 3,5% đến 16,7% ở các quốc gia phát triển hơn và từ 6,9% đến 9,3% ở các quốc gia kém phát triển hơn, với tỷ lệ trung vị tổng thể ước tính là 9%. Ví dụ, tại Vương quốc Anh, cứ bảy cặp vợ chồng thì có một cặp đi khám vì các vấn đề trong việc thụ thai. Chỉ một nửa trong số tất cả các cặp vợ chồng vô sinh tìm kiếm sự trợ giúp y tế, với tỷ lệ tương tự ở các quốc gia phát triển và kém phát triển. Dựa trên những ước tính này và dân số thế giới hiện tại, 72,4 triệu phụ nữ hiện đang bị vô sinh, và trong số này, 40,5 triệu người đang tìm kiếm sự chăm sóc y tế về vô sinh. Mặc dù khó tìm thấy bằng chứng chắc chắn, dường như tỷ lệ vô sinh ở thế giới phương Tây đang gia tăng do một số yếu tố, bao gồm sự gia tăng số lượng người trẻ mắc các bệnh lây truyền qua đường tình dục, gia tăng béo phì và số lượng phụ nữ ngày càng trì hoãn kế hoạch sinh con cho đến sau này trong cuộc đời.
Vô sinh nguyên phát được định nghĩa là vô sinh mà không có thai kỳ hoặc sinh sống trước đó, và vô sinh thứ phát là không thể thụ thai sau một hoặc nhiều lần mang thai, dù thành công hay kết thúc bằng sẩy thai, thai ngoài tử cung hoặc chấm dứt thai kỳ tự nguyện. Các phương pháp cải tiến để thăm dò vô sinh thường phát hiện ra vấn đề ở cả hai vợ chồng, dẫn đến khái niệm về giảm khả năng sinh sản tương đối. Một người vợ có khả năng sinh sản cao thường sẽ bù đắp cho người chồng có chất lượng tinh trùng kém và thụ thai không khó khăn, và ngược lại.
Ở tuổi 25, tỷ lệ thụ thai mỗi chu kỳ là khoảng 25%; ở tuổi 35 là 12%; và ở tuổi 40 chỉ là 6% mỗi chu kỳ. Đối với một cặp vợ chồng trong độ tuổi sinh sản, nếu không thụ thai sau 12 tháng quan hệ tình dục đều đặn, cặp vợ chồng đó nên được coi là có khả năng vô sinh, vì 80% các cặp vợ chồng thường thụ thai trong vòng 1 năm. Do đó, việc tiến hành các xét nghiệm vào thời điểm này là hợp lý. Tuy nhiên, định nghĩa này nên được điều chỉnh bằng sự suy xét thông thường. Ví dụ, một phụ nữ đã mất cả hai vòi trứng do thai ngoài tử cung hoặc một người đàn ông được biết đã bị xoắn tinh hoàn thời trẻ không nên bị từ chối thăm dò và điều trị sớm.
Cả hai vợ chồng nên được khám và xét nghiệm cùng nhau, vì vô sinh có thể do yếu tố nam hoặc nữ và thường liên quan đến sự kết hợp của cả hai. Thực tế, trong 30% trường hợp nguyên nhân là do yếu tố nam, 30% do yếu tố nữ, 20% do cả yếu tố nữ và nam và 20% trường hợp vô sinh là ‘không rõ nguyên nhân’.
Các nghiên cứu theo dõi dài hạn các cặp vợ chồng vô sinh không rõ nguyên nhân đã chỉ ra rằng 30-40% sẽ thụ thai trong khoảng thời gian 7 năm sau khi xét nghiệm. Nhiều trường hợp ‘không rõ nguyên nhân’ liên quan đến phụ nữ trên 35 tuổi, những người sau này có thể được chứng minh là có đáp ứng kém với kích thích buồng trứng và bất thường về noãn nếu thực hiện thụ tinh trong ống nghiệm (IVF). Tuổi tác, đặc biệt là tuổi của người phụ nữ, chắc chắn ảnh hưởng đến khả năng sinh sản. Tỷ lệ thành công của IVF, được định nghĩa bằng tỷ lệ sinh sống, giảm mạnh sau tuổi 38 (Bảng 17.1). Ảnh hưởng của tuổi tác đối với nam giới ít rõ rệt hơn, nhưng nam giới lớn tuổi có nhiều bất thường về tinh trùng và phân mảnh DNA hơn.
Tỷ lệ tương đối của các yếu tố gây bệnh sẽ thay đổi tùy theo quốc gia và liệu vấn đề là nguyên phát hay thứ phát. Hơn nữa, ở nhiều cặp vợ chồng có nhiều lý do gây vô sinh. Bảng 17.2 cho thấy mô hình các yếu tố gây vô sinh nguyên phát ở một quần thể phương Tây.
Bệnh sử và thăm khám
Như đã đề cập, buổi tư vấn ban đầu nên có sự tham gia của cả hai vợ chồng. Nhiều phòng khám sử dụng một bảng câu hỏi mẫu để thu thập thông tin cơ bản, cho phép sử dụng tốt hơn thời gian có sẵn trong buổi tư vấn. Các xét nghiệm cơ bản, bao gồm xét nghiệm máu cơ bản cho cả hai vợ chồng và phân tích tinh dịch, có thể được tổ chức thông qua phòng khám đa khoa với kết quả có sẵn tại buổi gặp đầu tiên.
Bệnh sử nên bao gồm những điều sau:
- Tuổi, nghề nghiệp và trình độ học vấn của cả hai vợ chồng.
- Số năm đã cố gắng thụ thai và tiền sử tránh thai trước đây.
- Các lần thụ thai trước đây của một trong hai người trong mối quan hệ này hoặc các mối quan hệ trước đó.
- Chi tiết về bất kỳ biến chứng nào liên quan đến các lần mang thai, sinh nở và sau sinh trước đây.
- Tiền sử phụ khoa đầy đủ, bao gồm tính đều đặn, tần suất và tính chất của kinh nguyệt; phết tế bào cổ tử cung; chảy máu giữa kỳ kinh; và khí hư âm đạo.
- Tiền sử quan hệ tình dục, bao gồm tần suất giao hợp, đau khi giao hợp, chảy máu sau giao hợp và rối loạn cương dương hoặc xuất tinh.
- Tiền sử các bệnh lây truyền qua đường tình dục và việc điều trị chúng.
- Tiền sử bệnh nội khoa chung để bao gồm các bệnh nghiêm trọng hoặc phẫu thuật đồng thời hoặc trước đây, đặc biệt liên quan đến viêm ruột thừa ở nữ hoặc phẫu thuật thoát vị ở nam; tiền sử tinh hoàn ẩn hoặc phẫu thuật cố định tinh hoàn.
Nên xem xét việc thăm khám cả hai vợ chồng, mặc dù việc thăm khám nam giới khó có thể phát hiện bất cứ điều gì có ý nghĩa khi có kết quả phân tích tinh dịch bình thường; việc thăm khám phụ nữ cũng có thể không có gì đáng chú ý nếu có siêu âm vùng chậu chất lượng cao bình thường. Nam giới không có tinh trùng nên được kiểm tra xem có bất sản ống dẫn tinh hai bên bẩm sinh (CBAVD) hay không, tình trạng này có liên quan đến đột biến gen xơ nang.
Bảng 17.1 Tuổi của phụ nữ và tỷ lệ sinh sống trên mỗi lần chuyển phôi (tươi và đông lạnh) tại Vương quốc Anh (2015).
| Dưới 35 | 35-37 | 38-39 | 40-42 | 43-44 | Trên 44 | |
|---|---|---|---|---|---|---|
| Tươi | 30 | 22 | 16 | 9 | 4 | 1 |
| Đông lạnh | 25 | 23 | 18 | 14 | 9 | 6 |
| Dữ liệu lấy từ www.HFEA.gov.uk. |
Bảng 17.2 Các nguyên nhân gây vô sinh
| Chẩn đoán* | Nhóm vô sinh nguyên phát (n=167) N (%) | Nhóm vô sinh thứ phát (n=151) N (%) | P-value |
|---|---|---|---|
| Vấn đề rụng trứng | 54 (32.3) | 35 (23.2) | 0.069 |
| Vấn đề chất lượng tinh trùng | 49 (29.3) | 36 (23.8) | 0.268 |
| Tắc vòi trứng | 20 (12) | 21 (13.9) | 0.607 |
| Vô sinh không rõ nguyên nhân | 49 (29.3) | 45 (29.8) | 0.928 |
| Lạc nội mạc tử cung | 19 (10.7) | 15 (10) | 0.677 |
| Các nguyên nhân khác | 23 (13.8) | 32 (21.2) | 0.081 |
*Phụ nữ đã báo cáo nhiều hơn một chẩn đoán. Dữ liệu lấy từ một cuộc khảo sát tại phòng khám đa khoa ở Scotland (Bhattacharya S, và cộng sự (2010) Dịch tễ học về vô sinh ở Đông Bắc Scotland. Hum Reprod 24:3096-3107). Nguyên nhân vô sinh tự báo cáo của những phụ nữ có chẩn đoán (đông bắc Scotland). Dữ liệu phản ánh việc cố gắng thụ thai không thành công trong 12 tháng hoặc lâu hơn và/hoặc đã tìm kiếm sự trợ giúp y tế để thụ thai.
| HỘP 17.1: Tình huống lâm sàng
Vợ chồng bà Y được giới thiệu đến phòng khám phụ khoa sau khi đã cố gắng thụ thai 5 năm nay mà không thành công. Bà Y 32 tuổi; mẹ bà mất vì ung thư vú ở tuổi 38. Bà không có tiền sử cá nhân hay gia đình nào khác. Kinh nguyệt của bà đều và không đau, có rụng trứng đều đặn. Lần phết tế bào cổ tử cung gần nhất của bà là 1 năm trước và bình thường. Chỉ số khối cơ thể (BMI) của bà là 23 và thăm khám lâm sàng bình thường. Ông Y 33 tuổi. Ông không có tiền sử bệnh cá nhân. Ông có một người anh trai, chưa có con. Kết quả xét nghiệm ban đầu của cặp vợ chồng cho thấy bà Y có hormone anti-müllerian (AMH) là 30 pmol/mL, hormone kích thích nang trứng (FSH) là 5 IU/L, hormone tạo hoàng thể (LH) là 3 IU/L và E2 là 130 pMol/L. Bà rụng trứng bình thường với progesterone ngày 21 là 53 nMol/L. Siêu âm của bà bình thường với bằng chứng thông hai vòi trứng. Bà cũng đã gặp một nhà di truyền học và không có đột biến BRCA có thể phát hiện. Ông Y được phát hiện không có tinh trùng và có pH tinh dịch axit. Ông Y được giới thiệu đến một bác sĩ nam khoa. Ông đã được thăm khám lâm sàng và siêu âm bìu. Thăm khám lâm sàng gợi ý bất sản ống dẫn tinh hai bên bẩm sinh (CBAVD), được xác nhận bằng siêu âm. Bệnh nhân được giới thiệu đến một nhà di truyền học và được phát hiện có đột biến dị hợp tử của gen CFTR. Vợ ông cũng được xét nghiệm đột biến này và cho kết quả âm tính. Trong nhiều trường hợp CBAVD, có thể lấy tinh trùng từ mào tinh hoặc tinh hoàn bằng phương pháp chiết xuất phẫu thuật. Tinh trùng này có thể được sử dụng trong một chu kỳ IVF để tiêm tinh trùng vào bào tương noãn (ICSI). Việc sử dụng tinh trùng của người hiến tặng có thể cần thiết trong những trường hợp không thể thực hiện được phương pháp này. |
Vô sinh nữ
Các yếu tố chung như tuổi tác, bệnh hệ thống nghiêm trọng, dinh dưỡng không đầy đủ, tập thể dục quá mức và căng thẳng cảm xúc đều có thể góp phần gây vô sinh ở nữ. Phần lớn các trường hợp vô sinh nữ xuất phát từ các rối loạn về giải phẫu hoặc chức năng của vòi trứng hoặc tử cung, hoặc rối loạn chức năng buồng trứng dẫn đến không rụng trứng. Các rối loạn ít gặp hơn bao gồm chất nhầy cổ tử cung ‘thù địch’, lạc nội mạc tử cung và đau khi giao hợp.
Rối loạn rụng trứng
Rối loạn rụng trứng được chia thành bốn loại, được định nghĩa bởi Tổ chức Y tế Thế giới (WHO):
- Loại I – Suy sinh dục do suy tuyến yên (Hypogonadal hypogonadism) do thất bại trong việc tiết gonadotropin theo nhịp từ tuyến yên. Tình trạng tương đối hiếm này có thể là bẩm sinh (như trong hội chứng Kallman) hoặc mắc phải, ví dụ, sau phẫu thuật hoặc xạ trị cho một khối u tuyến yên. Nồng độ LH và FSH và oestradiol trong huyết thanh thấp bất thường/không thể phát hiện, và kinh nguyệt sẽ không có hoặc rất không thường xuyên.
- Loại II – Không rụng trứng với gonadotropin bình thường (Normogonadotropic anovulation), thường gặp nhất do hội chứng buồng trứng đa nang (PCOS; xem Chương 16). Nồng độ FSH trong huyết thanh sẽ bình thường và LH bình thường hoặc tăng. AMH huyết thanh sẽ tăng, và cũng có thể có sự gia tăng testosterone huyết thanh hoặc chỉ số androgen tự do.
| HỘP 17.2: Tình huống lâm sàng
Vợ chồng bà X đến khám với tiền sử 2 năm cố gắng thụ thai không thành công. Họ quan hệ tình dục đều đặn. Bà X 26 tuổi và không có tiền sử cá nhân hay gia đình. Bà có kinh nguyệt không đều và phải vật lộn với mụn trứng cá trên mặt, bà đã dùng Roaccutane trước khi có mong muốn mang thai. Chỉ số BMI của bà là 28. Khi thăm khám lâm sàng, bà được phát hiện có lông mọc bất thường trên ngực và bụng. Huyết áp của bà bình thường. Ông X 30 tuổi và không có tiền sử cá nhân hay gia đình. Ông X có kết quả phân tích tinh dịch bình thường. Siêu âm vùng chậu cho thấy bà X có tử cung ngả trước, vòi trứng thông bình thường và buồng trứng đa nang. Xét nghiệm máu của bà vào ngày 3 cho thấy AMH là 35 pmol/L, FSH 7 IU/L, LH 19 IU/L, E2 ở mức 110 pmol/L và testosterone ở mức 3.2 nMol/L. Progesterone vào ngày 21 là 3.0 nMol/L. Prolactin, hormone kích thích tuyến giáp (TSH) và hồ sơ lipid glucose lúc đói của bà đều bình thường. Phết tế bào cổ tử cung của bà bình thường, và bà đã miễn dịch với rubella. Vì bệnh nhân dưới 30 tuổi, cân nhắc đầu tiên nên là một chương trình thay đổi lối sống để giúp bà cải thiện thể chất và giảm cân. Điều này nên tiếp tục trong ít nhất 6 tháng. Giảm 5% trọng lượng cơ thể có thể phục hồi rụng trứng bình thường ở 50% phụ nữ bị PCOS. Bà có thể được khuyên theo dõi sự rụng trứng của mình bằng que thử Clearblue. Nếu bà không thụ thai sau 6 tháng, hãy xem xét sử dụng clomiphene citrate hoặc letrozole, có thể phục hồi rụng trứng ở khoảng 70% phụ nữ bị PCOS không rụng trứng, với tỷ lệ mang thai khoảng 60% sau sáu chu kỳ. Điều trị hàng thứ ba có thể là đốt điểm buồng trứng qua nội soi (LOD) hoặc kích thích buồng trứng bằng FSH liều thấp, mặc dù có nguy cơ đa thai đáng kể với phương pháp sau. Phương pháp điều trị cuối cùng nếu không thành công với gây rụng trứng sẽ là IVF với kích thích FSH liều thấp trong chu kỳ có kiểm soát bằng chất đối kháng, với chất chủ vận kích hoạt và ‘đông lạnh toàn bộ’ phôi để tránh nguy cơ hội chứng quá kích buồng trứng (OHSS). |
- Loại III – Suy sinh dục do tăng gonadotropin (Hypergonadotropic hypogonadism), thường được mô tả là suy buồng trứng sớm, mô tả sự chấm dứt rụng trứng do cạn kiệt nguồn nang noãn của buồng trứng trước 40 tuổi. Nồng độ gonadotropin huyết thanh sẽ tăng cao và AMH thấp/không thể phát hiện, với nồng độ oestradiol (thấp) sau mãn kinh.
- Loại IV – Tăng prolactin máu (Hyperprolactinaemia), với prolactin huyết thanh tăng và FSH và LH huyết thanh thấp/bình thường. Thường do một khối u nhỏ ở tuyến yên (microadenoma), mặc dù điều quan trọng là phải loại trừ một khối u lớn chiếm không gian (macroadenoma) bằng cách sử dụng hình ảnh cộng hưởng từ (MRI) hoặc chụp cắt lớp vi tính (CT) tuyến yên.
Không rụng trứng thường liên quan đến vô kinh hoặc kinh thưa. Những thay đổi trong chu kỳ kinh nguyệt thường liên quan đến các giai đoạn căng thẳng và với việc tăng cân quá mức hoặc béo phì, làm trầm trọng thêm tác động của PCOS đối với sự rụng trứng, hoặc ở thái cực khác, với chứng chán ăn tâm thần hoặc tập thể dục quá mức dẫn đến không rụng trứng do suy tuyến yên (loại 1).
Yếu tố vòi trứng
Vòi trứng trước tiên phải bắt noãn từ vị trí rụng trứng của nó từ nang Graaf đã vỡ và sau đó vận chuyển noãn đến đoạn loa vòi, nơi diễn ra quá trình thụ tinh. Noãn đã thụ tinh sau đó phải được vận chuyển đến khoang tử cung để đến đúng thời điểm trong chu kỳ kinh nguyệt mà nội mạc tử cung trở nên tiếp nhận để làm tổ (‘cửa sổ làm tổ’). Các yếu tố vòi trứng chiếm khoảng 10-30% các trường hợp vô sinh: con số này thay đổi đáng kể tùy theo quần thể liên quan. Đôi khi, các bất thường bẩm sinh xảy ra, nhưng nguyên nhân phổ biến nhất của tổn thương vòi trứng là nhiễm trùng. Nhiễm trùng có thể gây tắc nghẽn đầu loa vòi của vòi trứng, với sự tích tụ dịch (ứ dịch vòi trứng) hoặc mủ (ứ mủ vòi trứng) trong lòng vòi (Hình 17.1).
Nguyên nhân phổ biến nhất của viêm vòi trứng cấp tính ở Vương quốc Anh là nhiễm Chlamydia trachomatis, nhưng nó cũng có thể do nhiễm các sinh vật khác như Neisseria gonorrhoeae, Escherichia coli, liên cầu khuẩn kỵ khí và tan máu, tụ cầu khuẩn và Clostridium welchii. Tỷ lệ tổn thương vòi trứng là khoảng 8% sau đợt nhiễm trùng vùng chậu đầu tiên, 16% sau hai đợt và 40% sau ba đợt. Lao vòi trứng hoặc tử cung đã bắt đầu được thấy thường xuyên hơn ở Vương quốc Anh trong dân số nhập cư hoặc người thân của họ.
Các rối loạn như viêm ruột thừa liên quan đến viêm phúc mạc hoặc các tình trạng viêm, bao gồm bệnh Crohn hoặc viêm loét đại tràng, có thể dẫn đến dính quanh vòi trứng và quanh buồng trứng, để lại cấu trúc bên trong của vòi trứng tương đối không bị ảnh hưởng.
Ngay cả khi vòi trứng thông, tổn thương cấu trúc bên trong với sự suy giảm lông chuyển và suy giảm nhu động vòi trứng có thể dẫn đến mất chức năng vòi trứng.
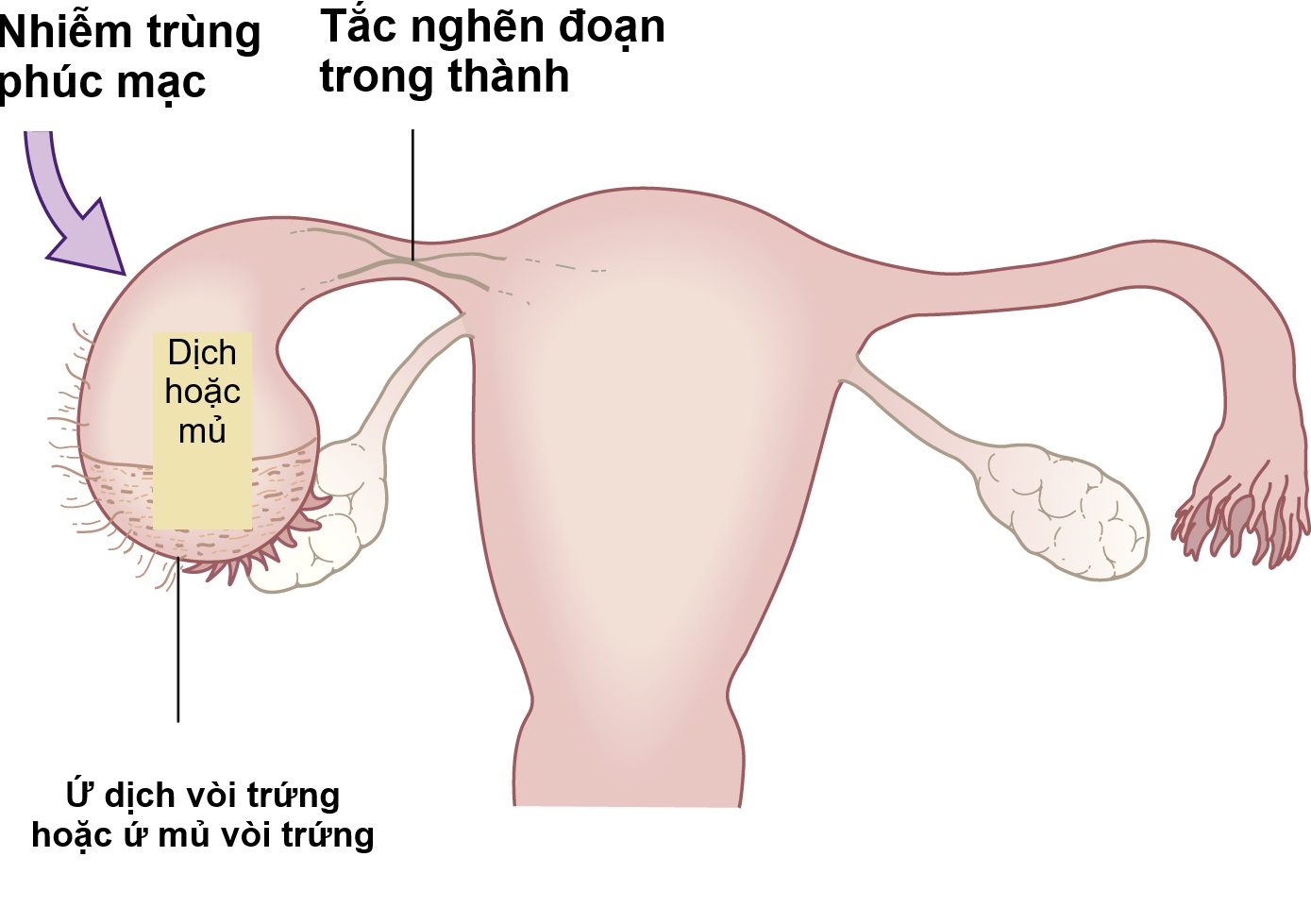
Hình 17.1 Cơ chế bệnh sinh của tắc vòi trứng và giảm khả năng sinh sản; tắc vòi trứng đoạn trong thành là do nhiễm trùng trong tử cung.
Yếu tố tử cung
Sự làm tổ ít có khả năng xảy ra hơn nếu có sự biến dạng của khoang tử cung do u xơ dưới niêm mạc hoặc các bất thường bẩm sinh như vách ngăn trong tử cung. Những rối loạn này thường có thể được điều chỉnh bằng phẫu thuật. U xơ dưới thanh mạc hoặc hoàn toàn trong thành dường như không ảnh hưởng đến sự làm tổ. Ảnh hưởng của lạc nội mạc trong cơ tử cung đến sự làm tổ chưa rõ ràng, mặc dù rối loạn này có liên quan đến thất bại làm tổ lặp lại và sẩy thai. Dính trong lòng tử cung hoặc dính buồng tử cung sau khi nạo hút quá mạnh hoặc nhiễm trùng (hội chứng Asherman) dẫn đến sự phát triển nội mạc tử cung không đầy đủ, kinh nguyệt không có hoặc ít và thất bại làm tổ lặp lại.
Lạc nội mạc tử cung
Lạc nội mạc tử cung là một tình trạng khó hiểu với nhiều lý thuyết liên quan đến nguyên nhân và các mối liên hệ chưa được xác định rõ với vô sinh. Bệnh nặng với các nang lớn ở buồng trứng và dính rộng làm biến dạng giải phẫu vòi trứng và có khả năng cản trở sự tiếp cận của loa vòi với nang noãn trưởng thành có khả năng dẫn đến giảm khả năng sinh sản do suy giảm sự rụng trứng và sự mắc kẹt của noãn bởi vòi trứng. Tuy nhiên, các dạng nhẹ hơn của rối loạn này cũng có liên quan đến các vấn đề giảm khả năng sinh sản, và điều trị phẫu thuật lạc nội mạc tử cung độ I và II đã dẫn đến sự cải thiện đáng kể về tỷ lệ mang thai tự nhiên và sinh sống trong một thử nghiệm ngẫu nhiên lớn.
| HỘP 17.3: Tình huống lâm sàng
Một phụ nữ 30 tuổi, bà Z, đến khám vì đau bụng kinh và kinh nguyệt nhiều. Bà đã ngừng sử dụng thuốc tránh thai 3 tháng trước để thụ thai. Bà không có tiền sử bệnh nội khoa liên quan, và chồng bà cũng khỏe mạnh. Bà có một chị gái sinh con đầu lòng ở tuổi 22 và con thứ hai ở tuổi 24. Mẹ bà khỏe mạnh, mãn kinh ở tuổi 52. Bà Z mô tả đã phẫu thuật 1 năm trước, tại đó bà được chẩn đoán mắc lạc nội mạc tử cung giai đoạn 4 với u lạc nội mạc tử cung hai bên, đã được cắt bỏ hoàn toàn. Bà được kê đơn thuốc tránh thai kết hợp từ thời điểm phẫu thuật. Chu kỳ của bà đều đặn. Bà phải thay băng vệ sinh mỗi giờ vào ngày đầu tiên của kỳ kinh. Bà bị đau khi giao hợp ở mức độ vừa phải nhưng không có triệu chứng liên quan đến chức năng ruột hoặc bàng quang. AMH trước phẫu thuật của bà là 15 pMol/L. Siêu âm vùng chậu cho thấy buồng trứng bình thường, nhưng số nang thứ cấp (AFC) là 3, và vòi trứng phải của bà không thông với chất cản quang. AMH của bà là 2 pmol/L, FSH 10 IU/L, LH 5 IU/L và E2 là 130 pMol/L. Không có bằng chứng tái phát lạc nội mạc tử cung. Tử cung có kích thước lớn với nghi ngờ lạc nội mạc trong cơ tử cung lan tỏa giai đoạn sớm. Phân tích tinh dịch bình thường. Các xét nghiệm cho thấy bà bị giảm dự trữ buồng trứng, và vòi trứng phải của bà có thể đã bị tổn thương, cả hai đều có thể là hậu quả của lạc nội mạc tử cung và phẫu thuật buồng trứng. Bà được khuyên nên bắt đầu điều trị IVF bằng phác đồ chủ vận dài bao gồm ít nhất 6 tuần điều hòa giảm tuyến yên bằng chất chủ vận hormone giải phóng gonadotropin (GnRH). |
Yếu tố cổ tử cung
Vào thời điểm rụng trứng, các tế bào nội cổ tử cung tiết ra chất nhầy dồi dào, trong, loãng, với hàm lượng nước cao và các phân tử glycoprotein kéo dài chứa các kênh tạo điều kiện cho tinh trùng đi vào khoang tử cung. Sự xâm nhập của tinh trùng xảy ra trong vòng 2-3 phút sau khi phóng tinh. Khoảng 100.000 đến 200.000 tinh trùng xâm chiếm chất nhầy cổ tử cung và ở lại mức này trong khoảng 24 giờ sau khi giao hợp. Khoảng 200 tinh trùng cuối cùng đến được vòi trứng. Sau khi rụng trứng, chất nhầy do cổ tử cung sản xuất dưới ảnh hưởng của progesterone sẽ thù địch với sự xâm nhập của tinh trùng. Nhiễm trùng cổ tử cung hoặc kháng thể kháng tinh trùng trong chất nhầy cổ tử cung hoặc huyết tương tinh dịch có thể ức chế sự xâm nhập của tinh trùng và dẫn đến giảm khả năng sinh sản.
Vô sinh nam
Vô sinh nam có thể được chia thành ba loại: không có tinh trùng do tắc nghẽn, không có tinh trùng không do tắc nghẽn và hỗn hợp (kết hợp giữa không có tinh trùng do tắc nghẽn và không do tắc nghẽn).
Không có tinh trùng do tắc nghẽn (Obstructive azoospermia)
Không có tinh trùng do tắc nghẽn có thể do nhiễm trùng, chấn thương hoặc tác dụng phụ của phẫu thuật như phẫu thuật thoát vị, dẫn đến tắc nghẽn đường sinh dục. Nó cũng có thể do bất sản ống dẫn tinh hai bên bẩm sinh (CBAVD) hoặc hẹp ống phóng tinh.
! Nếu phát hiện CBAVD, bệnh nhân nên được tư vấn di truyền và tìm kiếm các đột biến gen khiến bệnh nhân là người mang gen xơ nang, vì điều này có ý nghĩa rõ ràng đối với con cái tiềm năng.
Không có tinh trùng không do tắc nghẽn (Non-obstructive azoospermia)
Không có tinh trùng không do tắc nghẽn có thể do các rối loạn tinh hoàn nguyên phát hoặc thứ phát sau suy sinh dục do suy tuyến yên trung ương.
Các nguyên nhân tại tinh hoàn bao gồm không nhạy cảm với androgen, các bất thường nhiễm sắc thể như hội chứng Klinefelter, tiền sử tinh hoàn ẩn, điều trị bằng hóa trị liệu độc với tuyến sinh dục hoặc một số loại thuốc khác, không có tinh hoàn hai bên, u tinh hoàn hoặc giãn tĩnh mạch thừng tinh. Suy sinh dục do suy tuyến yên ở nam giới có thể do các bất thường bẩm sinh bao gồm hội chứng Kallman, các bất thường di truyền như hội chứng Prader-Willi hoặc bệnh nhiễm sắc tố sắt mô hoặc có thể sau phẫu thuật hoặc xạ trị khối u tuyến yên. Suy sinh dục do suy tuyến yên cũng có thể do tăng prolactin máu do u nhỏ hoặc u lớn ở tuyến yên hoặc sử dụng thuốc, bao gồm cả những loại thuốc thường được sử dụng để điều trị rụng tóc ở nam giới hoặc trong thể hình.
Thăm dò vô sinh
Thăm dò ở người vợ
Tất cả phụ nữ đến khám vì vô sinh nên được kiểm tra miễn dịch với rubella và, nếu âm tính, được đề nghị tiêm phòng trước khi thực hiện các điều trị tiếp theo cho vấn đề vô sinh của họ. Họ cũng nên được khuyên bổ sung axit folic ngay từ khi bắt đầu thăm dò và điều trị vấn đề sinh sản của mình để giảm nguy cơ tật nứt đốt sống ở con.
Phát hiện rụng trứng
Việc đánh giá sự rụng trứng phụ thuộc vào tiền sử kinh nguyệt. Khi có chu kỳ kinh nguyệt đều đặn, tình trạng rụng trứng có thể được thăm dò bằng những thay đổi về nhiệt độ cơ thể cơ bản (BBT), chất nhầy cổ tử cung hoặc nồng độ hormone; bằng sinh thiết nội mạc tử cung; hoặc bằng siêu âm. Tuy nhiên, việc đo BBT rất khó thực hiện đối với nhiều phụ nữ và đòi hỏi phải ghi biểu đồ hàng ngày, làm tăng căng thẳng với lời nhắc nhở hàng ngày về việc không thụ thai được. Do đó, việc đo BBT không còn được khuyến nghị. Tương tự, nhiều phụ nữ thấy việc đánh giá những thay đổi của chất nhầy cổ tử cung là khó khăn và thách thức, và phương pháp này cũng không được khuyến nghị. Sự rụng trứng có thể được suy ra bằng cách phát hiện đỉnh LH trong máu hoặc nước tiểu, với đỉnh xảy ra khoảng 24 giờ trước khi rụng trứng. Các bộ dụng cụ phát hiện đỉnh LH thương mại hiện đại có thể mang lại sự yên tâm và cho phép định thời điểm giao hợp. Sự hình thành thể vàng có thể được chứng minh bằng cách đo progesterone huyết thanh trong pha hoàng thể của chu kỳ. Nồng độ giữa pha hoàng thể trên 25 nmol/L thường được chấp nhận là bằng chứng của sự rụng trứng, mặc dù các giá trị thay đổi tùy theo phòng thí nghiệm.
| ! Không cần đo chức năng tuyến giáp hoặc nồng độ prolactin ở những phụ nữ có chu kỳ kinh nguyệt đều đặn trừ khi họ có các triệu chứng tiết sữa hoặc bệnh tuyến giáp. |
Siêu âm
Siêu âm qua ngã âm đạo của buồng trứng có thể được sử dụng để theo dõi sự phát triển của nang noãn. Đường kính nang noãn tăng từ 11,5 mm 5 ngày trước khi rụng trứng lên 20 mm vào ngày trước khi rụng trứng và giảm xuống khoảng một nửa kích thước này vào ngày sau khi rụng trứng, với sự mờ đục của phần còn lại của nang noãn khi thể vàng hình thành. Đây là một cách hữu ích, mặc dù tốn thời gian, để theo dõi thời điểm rụng trứng. Siêu âm cũng có thể có giá trị trong chẩn đoán PCOS hoặc u lạc nội mạc tử cung ở buồng trứng.
Thăm dò tình trạng không rụng trứng
Nếu có bằng chứng không rụng trứng, các thăm dò sâu hơn nên bao gồm đo lường:
- FSH, LH và oestradiol huyết thanh vào ngày 2 hoặc 3 của một kỳ kinh tự nhiên hoặc gây ra, cùng với việc đo AMH.
- Prolactin huyết thanh và chức năng tuyến giáp.
- MRI hoặc CT hố yên nếu nồng độ prolactin tăng.
Đánh giá dự trữ buồng trứng
Tuổi của người phụ nữ ngày càng cao là một trong những yếu tố tiên lượng mạnh nhất quyết định sự thành công hay thất bại của điều trị IVF. Xét nghiệm dự trữ buồng trứng bằng cách đo AMH trong huyết thanh và/hoặc đếm số nang thứ cấp (AFC) bằng siêu âm qua ngã âm đạo cho phép ước tính cá nhân về ‘dự trữ buồng trứng’. AMH thấp hoặc AFC thấp liên quan đến tuổi tác dự đoán sản lượng noãn kém khi IVF và cơ hội mang thai thấp hơn trung bình, trong khi các giá trị cao hơn trung bình dự đoán đáp ứng buồng trứng tốt hơn với kích thích gonadotropin. Tuy nhiên, mặc dù các dấu hiệu này hữu ích trong việc xác định số lượng noãn dự kiến sau khi kích thích, chúng không xác định chất lượng noãn với cùng độ chính xác. Chất lượng (tiềm năng thụ tinh và làm tổ dẫn đến sinh sống khỏe mạnh) dường như liên quan chặt chẽ hơn đến tuổi của người phụ nữ, do đó một ‘người đáp ứng kém’ trẻ tuổi với kích thích có cơ hội mang thai tốt, trong khi một ‘người đáp ứng tốt’ lớn tuổi có thể thu được số lượng noãn lớn hơn bình thường nhưng vẫn có cơ hội mang thai giảm.
Thăm dò sự thông thương của vòi trứng
Việc xác định sự thông thương của vòi trứng là cần thiết trước khi bắt đầu gây rụng trứng hoặc bơm tinh trùng vào buồng tử cung. Sự thông thương của vòi trứng không cần phải được xác định nếu cặp vợ chồng sẽ tiến hành IVF trực tiếp, ví dụ, nếu có yếu tố nam nghiêm trọng. Tuy nhiên, giải phẫu tử cung sau đó nên được kiểm tra bằng siêu âm qua ngã âm đạo độ phân giải cao hoặc chụp tử cung-vòi trứng (HSG).
Chụp tử cung-vòi trứng (Hysterosalpingography – HSG)
Một chất cản quang được tiêm vào khoang tử cung và vòi trứng. Không cần gây mê toàn thân. Chất cản quang phác thảo khoang tử cung và sẽ chứng minh bất kỳ khuyết tật làm đầy nào. Nó cũng sẽ cho thấy liệu có bằng chứng tắc vòi trứng và vị trí tắc nghẽn hay không (Hình 17.2). HSG nên được thực hiện trong 10 ngày đầu của chu kỳ kinh nguyệt để tránh chiếu xạ vô ý cho một phôi mới được thụ tinh. Phụ nữ nên được sàng lọc nhiễm C. trachomatis hoặc được dự phòng kháng sinh thích hợp trước khi HSG để giảm nguy cơ tái hoạt động nhiễm trùng dẫn đến hình thành áp xe vùng chậu.
Siêu âm cản âm tử cung-vòi trứng (Hysterosonocontrast sonography – HyCoSy)
Siêu âm cản âm tử cung-vòi trứng (HyCoSy) sử dụng siêu âm qua ngã âm đạo để quan sát sự làm đầy khoang tử cung và vòi trứng gần đây đã được giới thiệu như một phương pháp thay thế cho HSG. HyCoSy tránh tiếp xúc với bức xạ ion hóa và cho phép quan sát thời gian thực giải phẫu tử cung và vòi trứng. Cần có thiết bị siêu âm chất lượng cao và một mức độ chuyên môn kỹ thuật để có được hình ảnh tốt.
Nội soi ổ bụng và bơm thuốc cản quang
Nội soi ổ bụng cho phép quan sát trực tiếp các cơ quan vùng chậu và cho phép đánh giá các bệnh lý vùng chậu như lạc nội mạc tử cung hoặc dính. Xanh methylen được tiêm qua cổ tử cung để kiểm tra sự thông thương của vòi trứng. Nội soi ổ bụng có thể được kết hợp với nội soi buồng tử cung để đánh giá khoang tử cung. Chính sách ‘nhìn và điều trị’ cho phép điều trị phẫu thuật nhanh chóng các mức độ nhẹ của lạc nội mạc tử cung hoặc dính, mặc dù phẫu thuật có thể gây tổn thương các cấu trúc vùng chậu tốt hơn nên để lại cho một dịp khác để cho phép thảo luận đầy đủ về các hàm ý của phẫu thuật với bệnh nhân và bạn đời của cô ấy. Nội soi ổ bụng hầu như luôn đòi hỏi gây mê toàn thân, và có những rủi ro nhỏ nhưng đáng kể về tổn thương các cấu trúc vùng chậu, bao gồm ruột, bàng quang và niệu quản khi nội soi ổ bụng, vì vậy các phương pháp ít xâm lấn hơn được ưu tiên làm thăm dò hàng đầu trừ khi có chỉ định cụ thể, chẳng hạn như tiền sử bệnh viêm vùng chậu hoặc viêm ruột thừa với viêm phúc mạc (Hình 17.3).
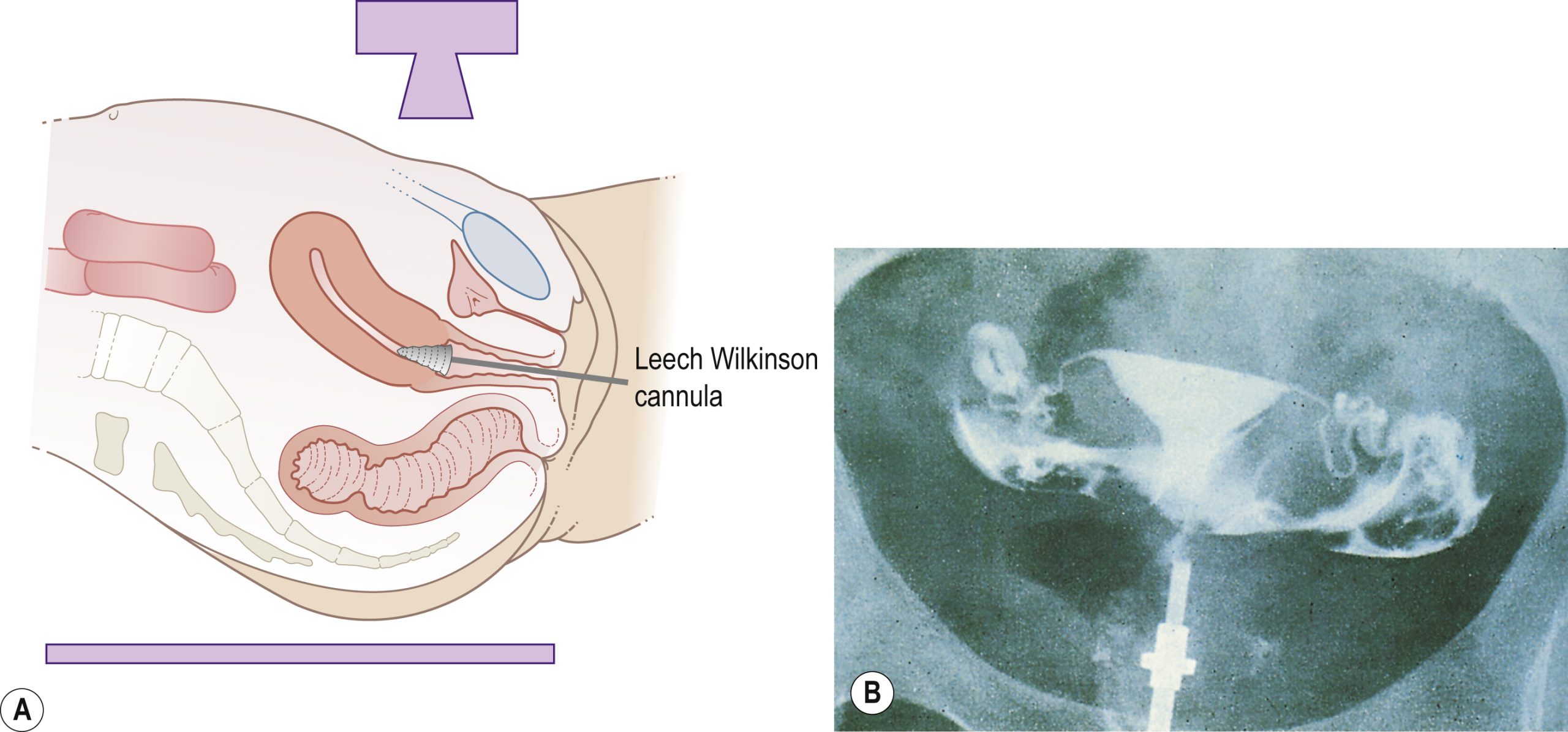
Hình 17.2 (A) Chụp tử cung-vòi trứng cho phép đánh giá vị trí tắc vòi trứng và sự hiện diện của bệnh lý trong khoang tử cung. (B) Có thể nhìn thấy đường viền hình tam giác của khoang tử cung và sự tràn thuốc nhuộm ở cả hai bên từ đầu loa của vòi trứng. Thuốc nhuộm lan ra trên ruột lân cận.
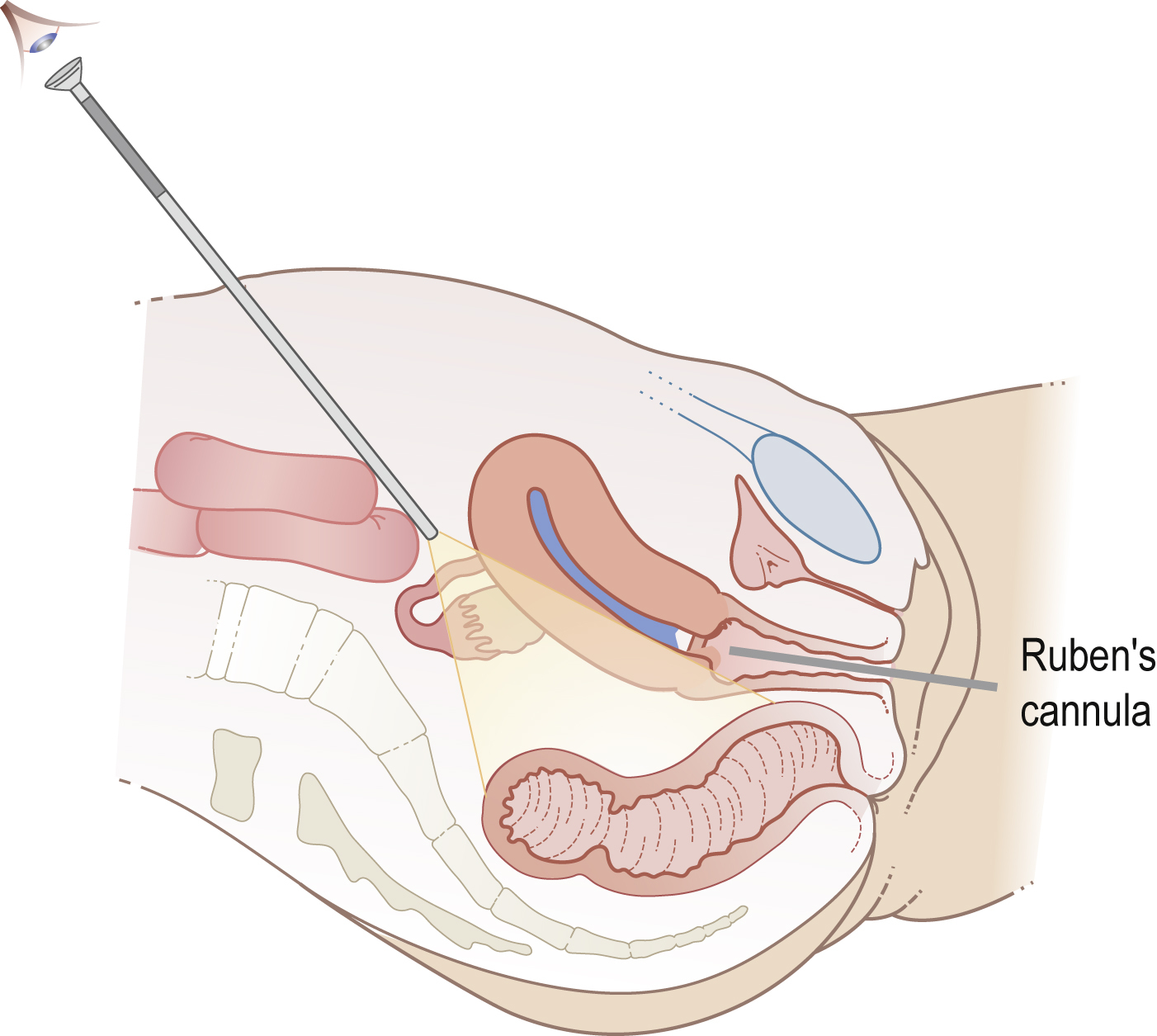
Hình 17.3 Nội soi ổ bụng bơm thuốc nhuộm để đánh giá sự thông thương của vòi trứng.
Thăm dò vô sinh do yếu tố cổ tử cung
Các xét nghiệm vô sinh ‘do yếu tố cổ tử cung’, chẳng hạn như xét nghiệm sau giao hợp, không được khuyến nghị trong thăm dò thường quy của cặp vợ chồng vô sinh vì thiếu các tiêu chí bình thường đã được thiết lập và mối tương quan kém giữa các phát hiện và khả năng sinh sản. Các phương pháp điều trị vô sinh hiện đại, chẳng hạn như bơm tinh trùng vào buồng tử cung (IUI) hoặc IVF, sẽ bỏ qua chất nhầy cổ tử cung và khắc phục bất kỳ nguyên nhân vô sinh nào có thể có ở cổ tử cung.
Thăm dò ở người chồng
Thăm dò hữu ích nhất ở người chồng là phân tích tinh dịch. Tinh dịch nên được thu thập bằng cách thủ dâm vào một hộp vô trùng sau 3 ngày kiêng cữ và được kiểm tra trong vòng 2 giờ sau khi thu thập. Mẫu tốt nhất nên được thu thập tại một cơ sở riêng tư liền kề với phòng thí nghiệm nam khoa để tránh làm mát trong quá trình vận chuyển và cho phép xác định chính xác người chồng.
Các giới hạn tham chiếu dưới và khoảng tin cậy 95% cho các thông số tinh trùng (WHO 2010) được đưa ra trong Bảng 17.3. Các đặc điểm chính của phân tích tinh dịch là:
- Thể tích: 80% nam giới có khả năng sinh sản xuất tinh từ 1 mL đến 4 mL tinh dịch. Thể tích thấp có thể chỉ ra thiếu hụt androgen, và thể tích cao có thể chỉ ra chức năng tuyến phụ bất thường.
- Mật độ tinh trùng: Sự vắng mặt của tất cả tinh trùng (không có tinh trùng) cho thấy vô sinh, mặc dù tinh trùng có thể được thu hồi bằng chọc hút mào tinh qua da (PESA) hoặc chọc hút tinh hoàn (TESA) hoặc sinh thiết tinh hoàn. Giới hạn dưới của bình thường là từ 15 triệu đến 20 triệu tinh trùng/mL, nhưng kết quả không nên được chấp nhận trên một mẫu duy nhất, vì có sự biến động đáng kể từ ngày này sang ngày khác. Các giá trị cao bất thường, vượt quá 200 triệu tinh trùng/mL, có thể liên quan đến giảm khả năng sinh sản.
- Một phân tích bình thường nên cho thấy độ di động tốt ở 60% tinh trùng trong vòng 1 giờ sau khi thu thập. Đặc điểm tiến tới cũng quan trọng không kém. WHO phân loại độ di động của tinh trùng theo các tiêu chí sau:
- Độ 1 – di động tiến tới nhanh và thẳng
- Độ 2 – di động tiến tới chậm hoặc uốn lượn hoặc không thẳng
- Độ 3 – di động không tiến tới
- Độ 4 – bất động
- Hình thái tinh trùng cho thấy sự thay đổi lớn ngay cả ở nam giới có khả năng sinh sản bình thường và ít có giá trị tiên đoán về giảm khả năng sinh sản hơn so với số lượng hoặc độ di động. Điều quan trọng là phải tìm kiếm bạch cầu, vì chúng có thể chỉ ra sự hiện diện của nhiễm trùng. Nếu có tế bào mủ, tinh dịch nên được cấy để tìm vi khuẩn phát triển.
Sự sinh tinh và chức năng của tinh trùng có thể bị ảnh hưởng bởi một loạt các độc tố và tác nhân trị liệu. Các độc tố và thuốc khác nhau có thể tác động lên ống sinh tinh và mào tinh để ức chế sự sinh tinh. Các tác nhân hóa trị liệu, đặc biệt là các tác nhân alkyl hóa, làm suy giảm chức năng tinh trùng, và sulfasalazine thường được sử dụng để điều trị bệnh Crohn, làm giảm độ di động và mật độ tinh trùng. Bệnh nhân được kê đơn hóa trị hoặc xạ trị vùng chậu nên được đề nghị trữ lạnh tinh trùng trước khi điều trị để cho phép họ lập gia đình sau này trong cuộc đời một khi bệnh của họ đã được điều trị thành công (Hình 17.4).
Ngoài ra, các tác nhân hạ huyết áp có thể gây rối loạn cương dương, và steroid đồng hóa được sử dụng để xây dựng cơ bắp có thể gây ra suy giảm sinh tinh sâu sắc.
Bảng 17.3 Giới hạn tham chiếu dưới (phân vị thứ 5 và khoảng tin cậy 95%) cho các đặc điểm của tinh dịch
| Thông số | Giới hạn tham chiếu dưới |
|---|---|
| Thể tích tinh dịch (mL) | 1.5 (1.4-1.7) |
| Tổng số tinh trùng ( mỗi lần xuất tinh) | 39 (33-46) |
| Mật độ tinh trùng (/mL) | 15 (12-16) |
| Tổng độ di động (PR+NP, %) | 40 (38-42) |
| Độ di động tiến tới (PR, %) | 32 (31-34) |
| Tỷ lệ sống (tinh trùng sống, %) | 58 (55-63) |
| Hình thái tinh trùng (dạng bình thường, %) | 4 (3.0-4.0) |
| Các giá trị ngưỡng đồng thuận khác | |
| pH | |
| Bạch cầu dương tính với peroxidase (/mL) | <1.0 |
| Xét nghiệm MAR (tinh trùng di động có hạt gắn, %) | <50 |
| Xét nghiệm Immunobead (tinh trùng di động có hạt gắn, %) | <50 |
| Fructose trong tinh dịch (µmol/lần xuất tinh) | |
| Glucosidase trung tính trong tinh dịch (mU/lần xuất tinh) | |
| Dữ liệu từ Cooper TG, Noonan E, von Eckardstein S, và cộng sự (2010) Các giá trị tham chiếu của Tổ chức Y tế Thế giới cho các đặc điểm tinh dịch người. Hum Reprod Update 16:231-245. | |
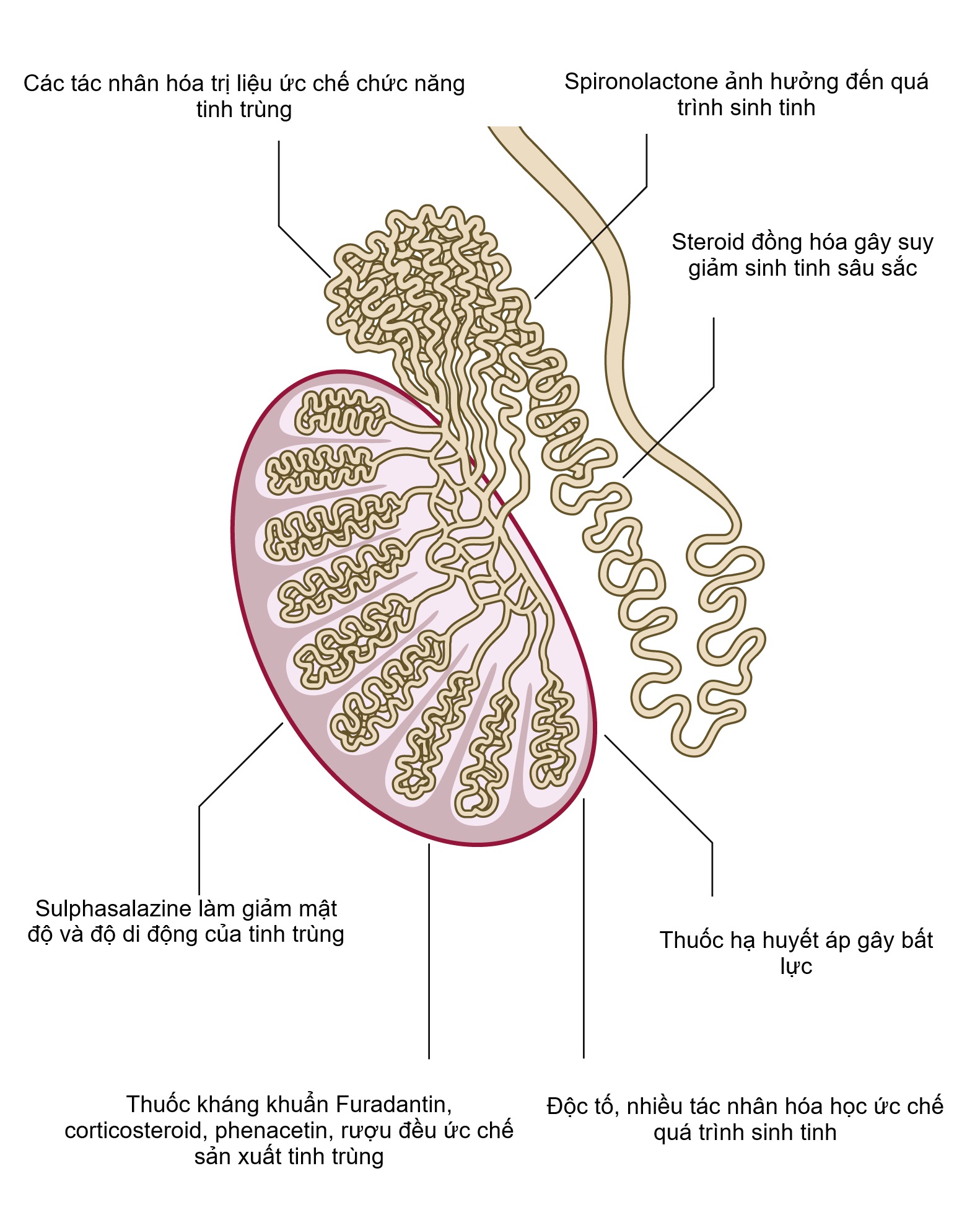
Hình 17.4 Ảnh hưởng của các tác nhân hóa học đối với quá trình sinh tinh.
Phân tích DNA tinh trùng
Các xét nghiệm tiêu chuẩn về mật độ, độ di động và hình thái của tinh trùng có khả năng tiên đoán kém về khả năng thụ thai của một cặp vợ chồng. Sự toàn vẹn của DNA nhiễm sắc thể của tinh trùng là cần thiết cho sự thụ tinh bình thường và truyền thông tin di truyền của người cha, và các xét nghiệm về sự toàn vẹn DNA của tinh trùng thường tương quan với các biến số tinh dịch thường quy, bao gồm mật độ hoặc độ di động của tinh trùng bị suy giảm. DNA của tinh trùng được bảo vệ khỏi tổn thương khi tinh trùng được vận chuyển qua đường sinh dục nam và nữ, và tổn thương DNA của tinh trùng có thể dẫn đến suy giảm khả năng sinh sản.
Thước đo thường được sử dụng nhất về tổn thương DNA của tinh trùng là xét nghiệm cấu trúc chất nhiễm sắc của tinh trùng (SCSA) đo lường sự ổn định của chất nhiễm sắc của tinh trùng trong môi trường axit với acridine orange. Thuốc nhuộm tạo ra huỳnh quang xanh lục khi liên kết với DNA nguyên vẹn và màu đỏ khi liên kết với DNA bị phân mảnh; tỷ lệ tinh trùng có DNA bị phân mảnh được xác định bằng phương pháp đo dòng tế bào và được biểu thị bằng chỉ số phân mảnh DNA (DFI). Các xét nghiệm thường được sử dụng khác bao gồm xét nghiệm đánh dấu đầu tận cùng nick dUTP qua trung gian deoxynucleotidyl transferase (TUNEL), trong đó các tế bào được kích hoạt huỳnh quang được phân loại bằng phương pháp đo dòng tế bào, xét nghiệm điện di tế bào đơn (Comet) đo lường các đứt gãy DNA sợi đơn và sợi đôi bằng cách sử dụng điện di và xét nghiệm Halo (SCD) xác định các tinh trùng có DNA bị phân mảnh vì chúng không tạo ra quầng sáng đặc trưng khi trộn với agarose nước sau khi xử lý axit/muối. Mỗi xét nghiệm có điểm mạnh và điểm yếu riêng, và kết quả quy cho là bình thường hoặc bất thường không phải lúc nào cũng trùng khớp giữa các xét nghiệm.
Trong các nghiên cứu lâm sàng, sự toàn vẹn DNA của tinh trùng bị suy giảm ở nam giới vô sinh so với nam giới có khả năng sinh sản và với chất lượng tinh dịch kém. Các nghiên cứu về thời gian để mang thai với các cặp vợ chồng dường như có khả năng sinh sản bình thường tại thời điểm ngừng tránh thai cho thấy kết quả của xét nghiệm SCSA có liên quan đáng kể đến xác suất mang thai. Tuy nhiên, các nghiên cứu IVF và ICSI ít kết luận hơn trong việc liên hệ kết quả toàn vẹn DNA của tinh trùng với tỷ lệ thụ tinh hoặc mang thai. Hiện tại, việc đánh giá tổn thương DNA của tinh trùng nên vẫn là một công cụ nghiên cứu, và việc sử dụng thường quy như một xét nghiệm chẩn đoán nên chờ thêm bằng chứng về khả năng phân biệt giữa những cặp vợ chồng sẽ hoặc sẽ không thụ thai.
Đánh giá nội tiết ở nam giới
Nồng độ FSH cao và AMH thấp trong huyết thanh cho thấy tổn thương tinh hoàn, trong khi các mức bình thường có thể cho thấy bệnh tắc nghẽn. Nồng độ FSH và LH thấp hoặc không thể phát hiện được tìm thấy ở nam giới bị suy tuyến yên, có thể được điều trị bằng liệu pháp thay thế FSH/LH. Sự hiện diện của FSH cao, AMH thấp và không có tinh trùng loại bỏ sự cần thiết của các thăm dò sâu hơn, vì những phát hiện này cho thấy suy giảm sinh tinh. Tuy nhiên, sinh thiết tinh hoàn có thể phát hiện các ổ sinh tinh trong tinh hoàn, cho phép lấy tinh trùng để sử dụng trong ICSI, ngay cả khi FSH tăng và AMH bị ức chế.
Tăng prolactin máu có thể xảy ra ở nam giới liên quan đến u tuyến yên và có thể gây bất lực hoặc thiểu tinh.
Nghiên cứu di truyền tế bào
Phân tích nhiễm sắc thể ở nam giới không có tinh trùng có thể cho thấy sự hiện diện của kiểu nhân XXY hoặc XYY và, đôi khi, chuyển đoạn nhiễm sắc thể thường trong trường hợp thiểu tinh. Nam giới thiểu tinh (ít hơn 5 triệu tinh trùng di động) nên được sàng lọc các đột biến gen xơ nang. Người mang các đột biến như vậy có thể khỏe mạnh nhưng có thể sinh con bị xơ nang sau IVF nếu bạn đời của họ cũng là người mang đột biến.
Sinh thiết tinh hoàn/mào tinh
Sinh thiết tinh hoàn có thể chứng minh sự hiện diện của quá trình sinh tinh ngay cả khi có nồng độ gonadotropin tăng cao. Tinh trùng có thể được chọc hút và trữ lạnh để sử dụng sau này trong ICSI. Nam giới bị tắc ống dẫn tinh, ví dụ sau thắt ống dẫn tinh, có thể trải qua PESA với cơ hội cao thu được tinh trùng phù hợp cho ICSI.
Xuất tinh ngược dòng
Xuất tinh ngược dòng là một nguyên nhân hiếm gặp của vô sinh. Nó nên được nghi ngờ sau khi cắt bỏ tuyến tiền liệt qua niệu đạo. Chẩn đoán được thực hiện bằng cách phát hiện tinh trùng trong nước tiểu sau khi đạt cực khoái. Tinh trùng có thể được thu hồi từ một mẫu nước tiểu sau cực khoái đã được kiềm hóa để sử dụng trong ICSI.
Xét nghiệm miễn dịch cho vô sinh nam
Miễn dịch với tinh trùng có thể xảy ra ở nam giới: tự miễn dịch với các kháng nguyên tinh trùng có thể liên quan đến vô sinh. Các phản ứng kháng nguyên-kháng thể có thể dẫn đến vô sinh tự miễn bằng cách trung hòa sự hoạt hóa tinh trùng hoặc bằng cách ngăn chặn các thụ thể tinh trùng trên màng trong suốt của noãn. Kháng thể tinh trùng trong huyết tương tinh dịch xuất hiện ở lớp IgG và IgA (IgG và IgA là các loại globulin miễn dịch khác nhau) và có thể được phát hiện bằng phản ứng ngưng kết hỗn hợp (MAR). Các kháng thể gắn trên tinh trùng dường như có ảnh hưởng tiêu cực đáng kể đến khả năng sinh sản khi có hơn 50% liên kết.
Điều trị giảm khả năng sinh sản ở nữ
Nếu bệnh sử, thăm khám và các thăm dò hệ thống ở cả hai vợ chồng đều bình thường và thời gian vô sinh dưới 18 tháng, cặp vợ chồng nên được trấn an và tư vấn về tần suất giao hợp và những thay đổi lối sống đơn giản có thể cải thiện cơ hội thụ thai. Cả hai vợ chồng nên được khuyên ngừng hút thuốc và hạn chế uống rượu. Phụ nữ hoặc nam giới có chỉ số BMI trên 30 nên được khuyến khích tham gia một chương trình giảm cân có giám sát.
Tuy nhiên, nếu người phụ nữ trên 30 tuổi, chính sách ‘chờ xem’ này là không khôn ngoan, vì sự chậm trễ sẽ có tác động tiêu cực đáng kể đến cơ hội thụ thai trong đời của cô ấy bằng IVF. Cặp vợ chồng nên được giới thiệu nhanh chóng đến một phòng khám vô sinh chuyên khoa có đầy đủ các công nghệ hỗ trợ sinh sản (ARTs), bao gồm IVF và ICSI, IUI và các phương pháp điều trị bằng tinh trùng và noãn của người hiến tặng.
Không rụng trứng
Khi có tình trạng không rụng trứng nhóm II theo WHO với các dấu hiệu của PCOS, nồng độ FSH và prolactin bình thường, thuốc được lựa chọn vẫn là clomiphene citrate. Clomiphene sẽ gây rụng trứng ở 80% đối tượng, dẫn đến mang thai ở khoảng một nửa số người rụng trứng. Clomiphene được dùng từ ngày 2 đến ngày 6 của chu kỳ với liều khởi đầu là 50 mg/ngày, tăng lên 100 và 150 mg/ngày khi cần thiết. Sự rụng trứng có thể được theo dõi bằng cách đo nồng độ progesterone ngày 21, mặc dù việc phục hồi chu kỳ kinh nguyệt đều đặn thường được theo sau bởi việc mang thai khi sự rụng trứng trở lại. Tỷ lệ mang thai đôi từ 6-10% đã được báo cáo, với các trường hợp mang thai bậc cao hơn được báo cáo ở khoảng 1:1000 bệnh nhân. Theo dõi sự phát triển của nang noãn bằng siêu âm được khuyến nghị, với việc kiêng giao hợp nếu có nhiều hơn hai nang noãn trưởng thành để giảm tỷ lệ đa thai. Gần đây hơn, chất ức chế aromatase letrozole đã được sử dụng như một phương pháp thay thế đường uống cho clomiphene và hiện được khuyến nghị là liệu pháp hàng đầu, với sự gia tăng tỷ lệ phụ nữ rụng trứng và có thể có tỷ lệ mang thai tốt hơn. Tuy nhiên, letrozole vẫn chưa được cấp phép để điều trị vô sinh.
Quản lý không rụng trứng hàng thứ hai có thể bao gồm đốt điểm buồng trứng qua nội soi (LOD), gây rụng trứng ở hơn 70% bệnh nhân PCOS. LOD có lợi thế là gây rụng trứng đơn tự nhiên với nguy cơ đa thai không cao hơn so với nền và, khi thành công, cho phép thụ thai không dùng thuốc và tự nhiên hơn. Ngoài ra, sự rụng trứng có thể được gây ra bằng cách tiêm FSH tái tổ hợp hoặc có nguồn gốc từ nước tiểu hàng ngày, mặc dù điều này có thể tốn kém, và cần theo dõi bằng siêu âm và xét nghiệm máu do khả năng đáp ứng quá mức và nguy cơ đa thai. Quản lý cẩn thận bằng phác đồ tăng liều thấp có thể tạo ra tỷ lệ mang thai chấp nhận được với tỷ lệ đa thai thấp.
Không rụng trứng liên quan đến tăng prolactin máu khi không có u lớn ở tuyến yên có thể được điều trị bằng chất chủ vận thụ thể dopamine như cabergoline. Cabergoline được ưu tiên hơn bromocriptine do dễ sử dụng và giảm tỷ lệ tác dụng phụ.
Bệnh lý vòi trứng
Vi phẫu thuật vòi trứng gần như đã bị thay thế hoàn toàn bởi IVF trong quản lý vô sinh do vòi trứng. Phẫu thuật nội soi vẫn có thể cần thiết để thực hiện cắt vòi trứng hoặc kẹp vòi trứng trước IVF khi có ứ dịch vòi trứng để giảm nguy cơ nhiễm bẩn khoang nội mạc tử cung với dịch tiết ‘độc’ từ vòi trứng, hoặc để bóc nang buồng trứng hoặc cắt u xơ tử cung sơ bộ.
Gỡ dính quanh vòi trứng vẫn có chỗ đứng nếu đầu loa vòi được bảo tồn tốt. Tuy nhiên, điều quan trọng là không để mất quá nhiều thời gian nếu người phụ nữ trên 30 tuổi. Đôi khi đầu vòi trứng bị tắc có thể được mở ra, tức là tạo hình loa vòi (Hình 17.5). Có nguy cơ thai ngoài tử cung tăng sau tất cả các hình thức phẫu thuật vòi trứng.
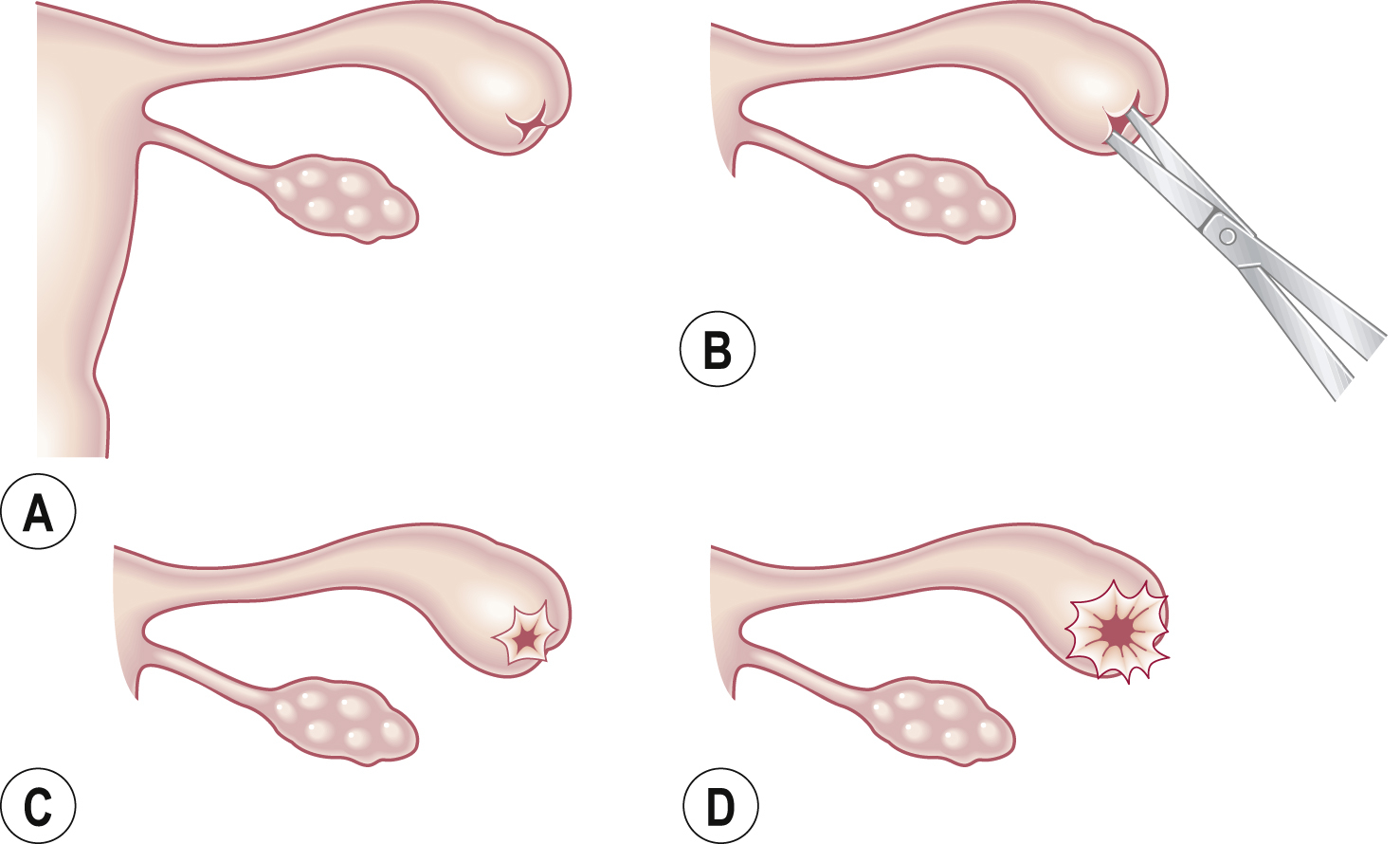
Hình 17.5 Tạo hình loa vòi cho tắc nghẽn loa vòi và ứ dịch vòi trứng. (A) Ứ dịch vòi trứng nguyên vẹn. (B, C) Mở loa vòi. (D) Khâu loa vòi đã mở.
Bơm tinh trùng vào buồng tử cung (IUI)
Việc đặt một mẫu tinh trùng vào khoang tử cung bằng một ống thông mềm, linh hoạt đã được thực hiện trong nhiều năm. Kỹ thuật này đã được tăng cường bằng cách chuẩn bị mẫu tinh dịch bằng cách rửa và phân lập tinh trùng di động và bằng cách kích thích rụng trứng bằng gonadotropin liều thấp. IUI có thể được xem là một phương pháp điều trị cụ thể cho rối loạn chức năng giao hợp và cho các bất thường của chất nhầy cổ tử cung nhưng cũng thường được sử dụng để điều trị vô sinh không rõ nguyên nhân và vô sinh do yếu tố nam nhẹ. IUI đòi hỏi vòi trứng khỏe mạnh, thông thương. Tỷ lệ sinh sống ở các trung tâm chất lượng cao là từ 15% đến 20% mỗi chu kỳ, mặc dù IUI vẫn là một phương pháp thay thế hiệu quả về chi phí cho IVF do liều gonadotropin thấp hơn, mức độ theo dõi giảm và yêu cầu phòng thí nghiệm đơn giản hơn.
Thụ tinh trong ống nghiệm và chuyển phôi
IVF và nhiều biến thể của nó đã cách mạng hóa việc quản lý vô sinh kể từ khi Louise Brown ra đời vào năm 1978. Bốn mươi năm sau, hơn 7 triệu trẻ em đã được sinh ra sau IVF, và dữ liệu nói chung là yên tâm về sự an toàn của IVF, ICSI và trữ lạnh phôi đã được tổng hợp bởi Hiệp hội Sinh sản và Phôi học Người châu Âu và Hiệp hội Y học Sinh sản Hoa Kỳ. Về cơ bản, IVF bao gồm việc kích thích sự phát triển nhiều nang noãn buồng trứng bằng gonadotropin tái tổ hợp hoặc có nguồn gốc từ nước tiểu, với việc sử dụng đồng thời chất chủ vận hoặc chất đối kháng GnRH để ngăn chặn đỉnh LH sớm và rụng trứng trước khi thu hoạch noãn. Noãn được thu thập bằng cách chọc hút nang noãn qua ngã âm đạo dưới hướng dẫn siêu âm, với noãn được phân lập từ dịch nang và nuôi cấy với sự hiện diện của một mẫu tinh trùng đã được rửa của người chồng. Các noãn đã thụ tinh (phôi) có thể được nuôi cấy đến 5 ngày, tại thời điểm đó chúng đạt đến giai đoạn phôi nang và có thể đánh giá chi tiết chất lượng hình thái của chúng. Một hoặc hai phôi nang ‘tốt nhất’ sau đó được chuyển vào khoang tử cung bằng một ống thông đơn giản, với các phôi nang còn lại được trữ lạnh để sử dụng sau này nếu không thụ thai sau lần chuyển phôi tươi (Hình 17.6).
Tại Vương quốc Anh, ART được quy định bởi HFEA, cơ quan giám sát tất cả các khía cạnh của điều trị IVF. HFEA đã chứng tỏ là một giao diện hữu ích giữa công chúng và chính phủ, một mặt, và các phòng khám IVF, mặt khác, cho phép tranh luận về đạo đức và áp đặt ‘thực hành tốt nhất’ trong các lĩnh vực an toàn lâm sàng và phòng thí nghiệm. HFEA cũng đối chiếu kết quả điều trị từ tất cả các phòng khám ở Vương quốc Anh, cung cấp một cái nhìn tổng quan về những gì có thể đạt được bằng ART. Tỷ lệ thụ tinh sau IVF là từ 60% đến 80%, phụ thuộc phần lớn vào tuổi của người phụ nữ, và hầu hết bệnh nhân thực hiện IVF sẽ có một lần chuyển phôi. Tuy nhiên, tỷ lệ làm tổ vẫn tương đối thấp, dẫn đến sinh sống ở 30-40% chu kỳ ở hầu hết các trung tâm.
Có nhiều biến thể của chủ đề này – phôi có thể được chuyển vào ngày 2 hoặc 3 của quá trình phát triển thay vì là phôi nang, hoặc tất cả các phôi có thể được trữ lạnh mà không có chuyển phôi tươi nếu có nguy cơ OHSS. Phôi cũng có thể được sinh thiết để chẩn đoán di truyền tiền làm tổ (PGD) hoặc sàng lọc (PGS) các rối loạn nhiễm sắc thể hoặc di truyền với việc chỉ chuyển những phôi được sàng lọc là bình thường. ICSI được sử dụng rộng rãi trong các trường hợp vô sinh do yếu tố nam từ trung bình đến nặng để tiêm một tinh trùng duy nhất trực tiếp vào bào tương của noãn, cho tỷ lệ thụ tinh và mang thai tương tự như IVF. Tuổi của người phụ nữ vẫn là yếu tố quyết định chính của kết quả, và ngày càng có nhiều phụ nữ phải dùng đến phương pháp điều trị bằng noãn hiến tặng từ những phụ nữ trẻ hơn như một phương tiện để đạt được thai kỳ vào thời điểm mà dự trữ buồng trứng của chính họ quá thấp để cho họ cơ hội mang thai khỏe mạnh và sinh sống. Trong khi điều trị bằng noãn hiến tặng có cơ hội cao sinh sống khỏe mạnh, đứa trẻ không có DNA của mẹ ruột, và sự thiếu hụt các nhà tài trợ vị tha đã dẫn đến sự phát triển của một thị trường quốc tế về noãn từ các nhà tài trợ được trả tiền. Việc trả tiền cho người hiến tặng noãn hoặc tinh trùng vẫn là bất hợp pháp ở Vương quốc Anh, mặc dù tại thời điểm viết bài này, một cuộc tham vấn của Cơ quan Thụ tinh và Phôi học Người (HFEA) đang được tiến hành để đánh giá thái độ của xã hội đối với tình thế tiến thoái lưỡng nan về đạo đức này.
Nguyên nhân thường gặp nhất của các vấn đề sản khoa và nhi khoa ở con cái từ IVF là kết quả của đa thai dẫn đến sinh non. Việc chuyển hai, ba hoặc nhiều phôi trong một chu kỳ IVF là phổ biến trong những ngày đầu của ART, nhưng nhiều quốc gia, dẫn đầu là các nước Scandinavia, đã áp dụng chính sách chuyển một phôi (SET) trong phần lớn các chu kỳ IVF. Tỷ lệ đa thai vẫn ở mức khoảng 15% ở Vương quốc Anh nhưng đang giảm đều đặn (Hình 17.7). Tỷ lệ thành công được cải thiện từ việc chuyển phôi đông lạnh sau khi trữ lạnh bằng phương pháp thủy tinh hóa đã làm cho SET trở thành một lựa chọn hấp dẫn hơn đối với các cặp vợ chồng, vì cơ hội sinh sống của họ sau khi chuyển tuần tự một phôi tươi rồi một phôi đông lạnh tương đương với những gì thấy được sau khi chuyển hai phôi tươi nhưng không có nguy cơ đa thai. Tỷ lệ đa thai cao hơn thấy ở các nhóm bệnh nhân lớn tuổi phản ánh cơ hội mang thai tổng thể thấp hơn, dẫn đến bệnh nhân và bác sĩ phải dùng đến các biện pháp liều lĩnh để cố gắng đạt được thai kỳ.
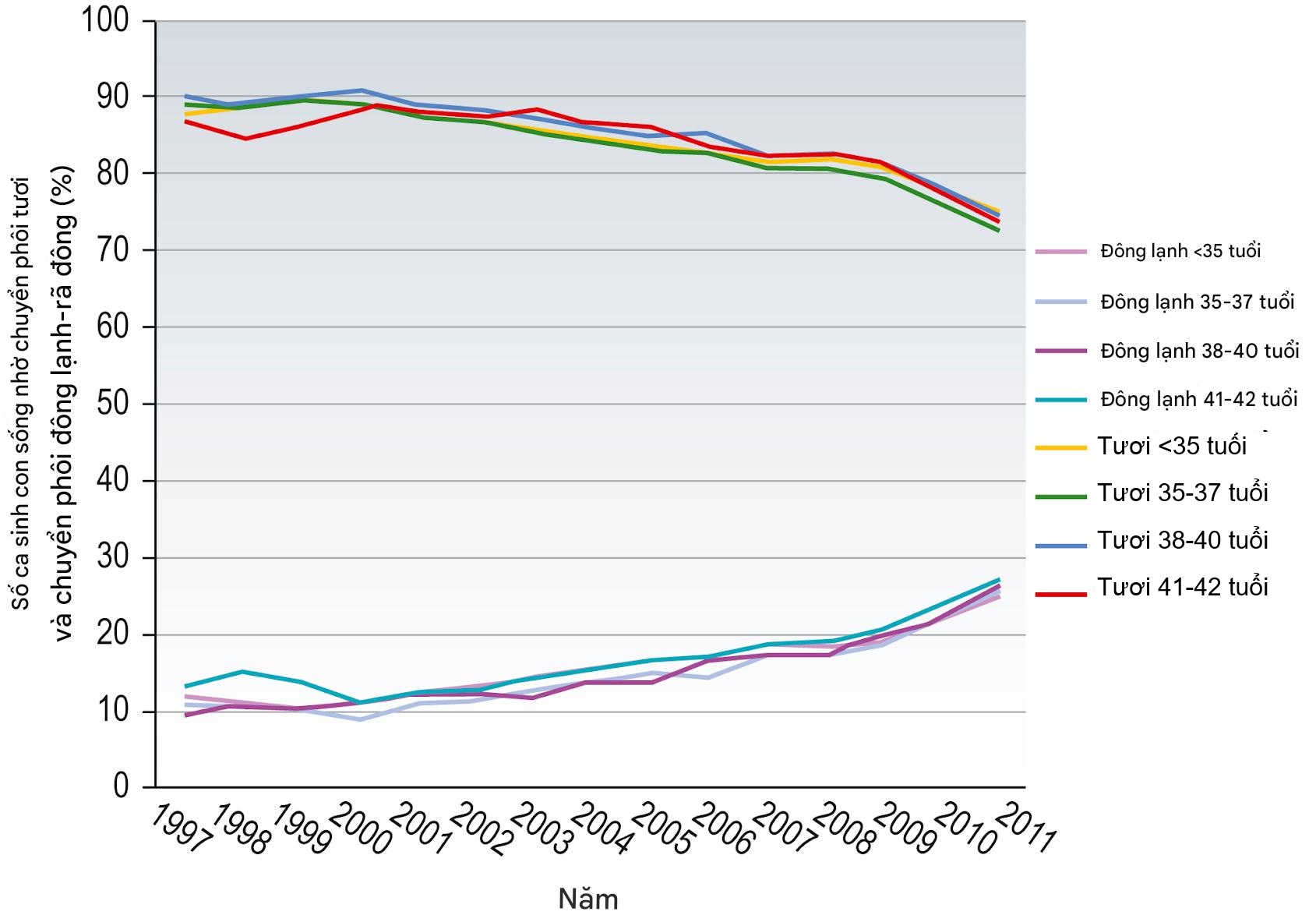
Hình 17.6 Sự đóng góp của chuyển phôi tươi và phôi rã đông vào tổng số tỷ lệ sinh sống. Dữ liệu lấy từ một nghiên cứu của Hoa Kỳ cho thấy sự đóng góp ngày càng tăng của chuyển phôi đông lạnh-rã đông vào tổng tỷ lệ sinh sống sau công nghệ hỗ trợ sinh sản theo độ tuổi. Cryo, Trữ lạnh.
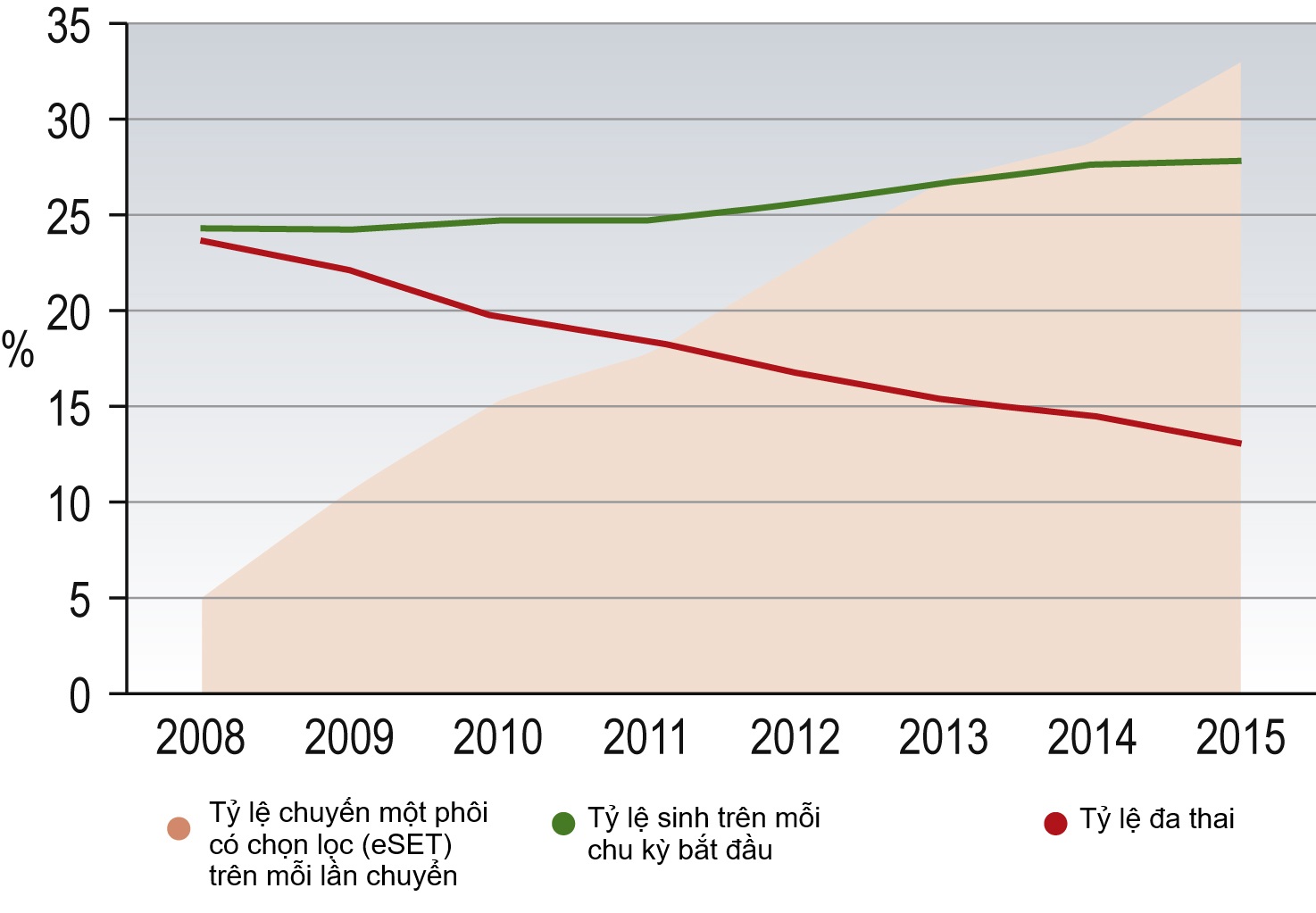
Hình 17.7 Tỷ lệ sinh sống tại Vương quốc Anh (trên mỗi chu kỳ bắt đầu) và tỷ lệ đa thai (trên mỗi ca sinh sống), tươi và đông lạnh: 2008-2015. eSET, Chuyển một phôi tự chọn.
Chẩn đoán di truyền tiền làm tổ hoặc sàng lọc di truyền tiền làm tổ
Xét nghiệm di truyền tiền làm tổ đầu tiên được thực hiện vào những năm 1990. Các nghiên cứu ban đầu sử dụng lai tại chỗ phát huỳnh quang (FISH), nhưng vì phương pháp này chỉ thăm dò một số lượng nhiễm sắc thể hạn chế, kết quả thường đáng thất vọng. Các công nghệ mới, đầu tiên là lai so sánh bộ gen (CGH) và gần đây hơn là giải trình tự thế hệ mới (NGS), hiện đang được sử dụng. Sinh thiết phôi hiện nay thường được thực hiện, thu thập các tế bào từ lớp ngoại bì lá nuôi để tránh làm hỏng khối tế bào bên trong (Hình 17.8 và Hình 17.9).
PGD được sử dụng để phát hiện các bất thường gen đơn cụ thể đã được chứng minh là tồn tại ở một hoặc cả hai cha mẹ, chẳng hạn như các bệnh lặn trên nhiễm sắc thể thường mà cả hai cha mẹ đều là người mang gen (ví dụ: xơ nang), các bệnh trội trên nhiễm sắc thể thường (ví dụ: bệnh Huntington), các bệnh liên kết với nhiễm sắc thể X (ví dụ: bệnh ưa chảy máu A) hoặc các chuyển đoạn hoặc đảo đoạn nhiễm sắc thể cân bằng. Chẩn đoán có thể được các bậc cha mẹ tiềm năng biết do sự hiện diện của một thành viên gia đình bị ảnh hưởng hoặc được phát hiện trong quá trình sàng lọc sẩy thai tái phát. Mục đích là để tránh sinh ra một đứa trẻ bị ảnh hưởng, tốt nhất là thay thế bằng một phôi bình thường đồng hợp tử. Mục đích của PGS là sàng lọc lệch bội ở phôi, mặc dù cả hai cha mẹ không có bất thường di truyền nào được xác định. PGS đã được sử dụng trong các trường hợp sẩy thai tái phát, tuổi mẹ cao, các chu kỳ IVF thất bại lặp đi lặp lại hoặc vô sinh do yếu tố nam nghiêm trọng. Mục đích là sử dụng PGS để chọn phôi tốt nhất để chuyển. Việc sử dụng PGS để sàng lọc lệch bội trong tất cả các trường hợp IVF đã được ủng hộ, nhưng sự đóng góp vào việc cải thiện tỷ lệ thành công khi được sử dụng một cách bừa bãi vẫn chưa được chứng minh.
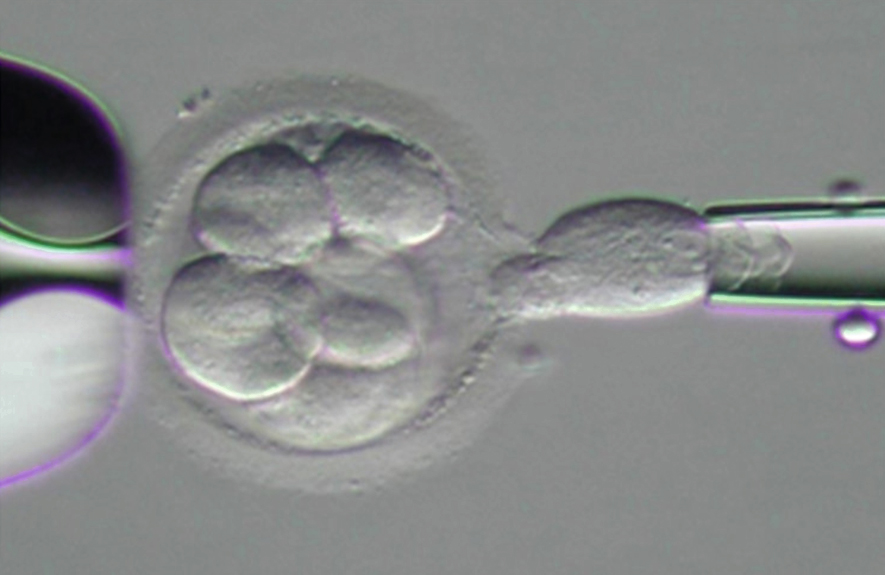
Hình 17.8 Sinh thiết phôi ngày 3, sinh thiết phôi bào giai đoạn phân cắt.
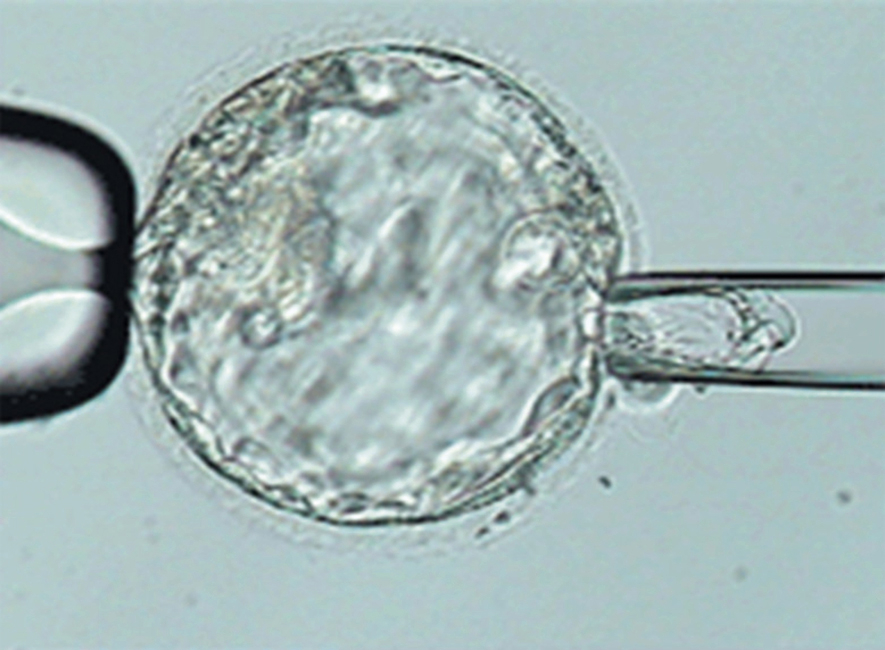
Hình 17.9 Sinh thiết phôi ngày 5, sinh thiết giai đoạn phôi nang.
Hội chứng quá kích buồng trứng (OHSS)
OHSS là hậu quả của việc dùng quá liều gonadotropin, dẫn đến sự phát triển nang noãn quá mức và nồng độ oestrogen và yếu tố tăng trưởng nội mô mạch máu (VEGF) lưu hành cao. OHSS có khả năng gây tử vong và gần như hoàn toàn có thể tránh được nếu sử dụng một phương pháp tiếp cận thận trọng đối với kích thích buồng trứng. Ở dạng nặng, tình trạng này dẫn đến sự phình to rõ rệt của buồng trứng với sự dịch chuyển chất lỏng từ khoang nội mạch vào khoang thứ ba, dẫn đến cổ trướng, tràn dịch màng phổi, giữ natri và thiểu niệu. Bệnh nhân có thể bị giảm thể tích máu và hạ huyết áp và có thể phát triển suy thận, cũng như các hiện tượng huyết khối tắc mạch và hội chứng suy hô hấp cấp ở người lớn. Sinh lý bệnh của tình trạng này dường như liên quan đến sự gia tăng tính thấm thành mạch mao mạch.
Điều trị
Nếu haematocrit dưới 45% và các dấu hiệu và triệu chứng nhẹ, bệnh nhân có thể được quản lý tại nhà, nhưng khi có cổ trướng đáng kể được đánh giá bằng siêu âm, cô ấy nên được nhập viện. Các giá trị điện giải cơ bản và chức năng gan và thận nên được đánh giá. Việc bù thể tích có thể được thực hiện bằng cách sử dụng albumin người, đôi khi với dịch tinh thể, và nếu có cổ trướng hoặc tràn dịch màng phổi nặng, dịch nên được dẫn lưu để giảm tải dịch. Các loại thuốc như indomethacin và thuốc ức chế men chuyển angiotensin có thể hữu ích trong việc giảm mức độ nghiêm trọng của đợt bệnh. Cuối cùng, các nang sẽ trải qua quá trình tái hấp thu, và buồng trứng sẽ trở lại kích thước bình thường. Các lần thử kích thích buồng trứng tiếp theo nên tính đến các chế độ liều lượng được sử dụng trong đợt OHSS.
Phòng tránh OHSS
Gần đây, các chiến lược mới đã được phát triển cho phép gần như hoàn toàn tránh được nguy cơ OHSS (Devroey và cộng sự 2011).
Quá trình này bao gồm ‘phân đoạn’ chu kỳ IVF, tách biệt giai đoạn kích thích khỏi chuyển phôi, hỗ trợ hoàng thể và mang thai, cùng với việc sử dụng chất chủ vận GnRH ‘kích hoạt’. Giai đoạn kích thích buồng trứng được điều chỉnh bằng chất đối kháng GnRH. Khi các tiêu chí để trưởng thành noãn cuối cùng được đáp ứng (thường là nếu ít nhất ba nang noãn vượt quá 17 mm đường kính), một liều duy nhất của chất chủ vận GnRH được dùng. Điều này gây ra một đỉnh LH nội sinh như trong chu kỳ tự nhiên. Đỉnh LH gây ra sự trưởng thành noãn cuối cùng và hoàng thể hóa. Tuy nhiên, thời gian tác dụng ngắn hơn đáng kể so với ‘kích hoạt’ hCG truyền thống, kéo dài dưới 36 giờ so với 4-5 ngày. Noãn được thu thập bằng phương pháp chọc hút qua ngã âm đạo dưới hướng dẫn siêu âm như thường lệ, được thụ tinh và nuôi cấy thành phôi nang. Tất cả các phôi nang chất lượng cao sau đó được đông lạnh, tránh chuyển phôi tươi. Do đó, nguy cơ OHSS được tránh do cả thời gian bán hủy ngắn của chất kích hoạt LH tự nhiên và tránh tiếp xúc với gonadotropin màng đệm người (hCG) sau khi mang thai. Một phôi nang sau đó được chuyển vào một chu kỳ tự nhiên hoặc có dùng thuốc sau đó.
Điều trị vô sinh nam
Điều trị đặc hiệu chỉ có thể thực hiện được ở một tỷ lệ nhỏ nam giới vô sinh. Kích thước tinh hoàn là quan trọng, và với việc phát hiện tinh hoàn nhỏ, không có tinh trùng, FSH cao và nồng độ AMH thấp, không có khả năng liệu pháp nào sẽ giúp ích.
Khi nồng độ FSH bình thường và kích thước tinh hoàn bình thường, nên nghi ngờ tắc nghẽn ống dẫn và thực hiện sinh thiết tinh hoàn. Nếu quá trình sinh tinh bình thường được chứng minh, cần tiến hành chụp ống dẫn tinh và thám sát bìu. Phẫu thuật nối ống có thể tái lập khả năng sinh sản. Gonadotropin có hiệu quả trong các trường hợp hiếm gặp ở nam giới bị suy sinh dục do suy tuyến yên, và các chất chủ vận dopamine được sử dụng ở nam giới bị tăng prolactin máu. Các phương pháp điều trị không được chứng minh nhưng được thực hành rộng rãi cho vô sinh nam bao gồm thắt giãn tĩnh mạch thừng tinh và các chất chống oxy hóa và bổ sung để giảm phân mảnh DNA của tinh trùng.
Phương pháp điều trị thành công nhất cho vô sinh nam là ICSI. ICSI bao gồm việc tiêm trực tiếp một tinh trùng bất động duy nhất vào bào tương của noãn. Kỹ thuật này tạo ra tỷ lệ mang thai tương tự như thụ tinh trong ống nghiệm. Vẫn còn những lo ngại về tỷ lệ bất thường cao hơn một chút ở trẻ em được thụ thai sau ICSI. Các bất thường chủ yếu được quan sát thấy trong sự phát triển của đường sinh dục (lỗ tiểu lệch thấp, tinh hoàn lạc chỗ), mặc dù các trường hợp rối loạn in dấu gen như hội chứng Angelman và Beckwith-Wiedemann cũng có thể được thấy thường xuyên hơn sau ICSI.
Thụ tinh nhân tạo bằng tinh trùng người hiến tặng
Nếu không thể lấy được tinh trùng cho ICSI hoặc nếu người đàn ông là người mang một rối loạn di truyền mà cặp vợ chồng muốn tránh truyền cho con mình, nên thảo luận về việc thụ tinh bằng tinh trùng người hiến tặng với cặp vợ chồng.
| ! Các hàm ý của thủ thuật từ cả quan điểm pháp lý và cá nhân nên được thảo luận sâu, với sự tư vấn độc lập cho cả hai vợ chồng. |
Tính ẩn danh của người hiến tặng tinh trùng đã được loại bỏ ở Vương quốc Anh vào năm 2004, và sự thiếu hụt tinh trùng hiến tặng sau đó đã khiến nhiều cặp vợ chồng tìm cách điều trị ở nước ngoài hoặc nhập khẩu tinh trùng từ Đan Mạch, Hoa Kỳ và các nơi khác. Trẻ em được thụ thai bằng noãn hoặc tinh trùng của người hiến tặng được thu thập sau năm 2004 được phép hợp pháp gặp cha mẹ di truyền của mình trong điều kiện có giám sát khi chúng đủ 18 tuổi. Chúng cũng có thể kiểm tra xem một người bạn đời tiềm năng có được thụ thai bằng cùng một người hiến tặng hay không bằng cách tham khảo cơ sở dữ liệu của HFEA, mặc dù tên của người hiến tặng sẽ không được tiết lộ nếu việc điều trị diễn ra trước khi thay đổi luật về tính ẩn danh.
Danh sách chờ điều trị ở Vương quốc Anh rất dài, mặc dù điều này ít nhất cũng cho đủ thời gian để suy ngẫm.
TÓM TẮT Ý CHÍNH
Vô sinh
Thăm dò vô sinh
Điều trị vô sinh
|
Bảng chú giải thuật ngữ Y học Anh – Việt
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Infertility | /ˌɪnfɜːrˈtɪləti/ | Vô sinh |
| 2 | Prevalence | /ˈprɛvələns/ | Tỷ lệ hiện mắc |
| 3 | Developed nations | /dɪˈvɛləpt ˈneɪʃənz/ | Các quốc gia phát triển |
| 4 | Less developed nations | /lɛs dɪˈvɛləpt ˈneɪʃənz/ | Các quốc gia kém phát triển |
| 5 | Conceiving | /kənˈsiːvɪŋ/ | Thụ thai |
| 6 | Primary infertility | /ˈpraɪməri ˌɪnfɜːrˈtɪləti/ | Vô sinh nguyên phát |
| 7 | Secondary infertility | /ˈsɛkənˌdɛri ˌɪnfɜːrˈtɪləti/ | Vô sinh thứ phát |
| 8 | Miscarriage | /ˈmɪsˌkærɪdʒ/ | Sẩy thai |
| 9 | Ectopic pregnancy | /ɛkˈtɒpɪk ˈprɛɡnənsi/ | Thai ngoài tử cung |
| 10 | Voluntary termination | /ˈvɒlənˌtɛri ˌtɜːrmɪˈneɪʃən/ | Chấm dứt thai kỳ tự nguyện |
| 11 | Subfertility | /ˌsʌbfɜːrˈtɪləti/ | Giảm khả năng sinh sản |
| 12 | Sperm quality | /spɜːrm ˈkwɒləti/ | Chất lượng tinh trùng |
| 13 | Conception rate | /kənˈsɛpʃən reɪt/ | Tỷ lệ thụ thai |
| 14 | Fallopian tubes | /fəˈloʊpiən tjuːbz/ | Vòi trứng |
| 15 | Testicular torsion | /tɛˈstɪkjələr ˈtɔːrʃən/ | Xoắn tinh hoàn |
| 16 | Male factor | /meɪl ˈfæktər/ | Yếu tố nam |
| 17 | Female factor | /ˈfiːmeɪl ˈfæktər/ | Yếu tố nữ |
| 18 | Unexplained infertility | /ˌʌnɪkˈspleɪnd ˌɪnfɜːrˈtɪləti/ | Vô sinh không rõ nguyên nhân |
| 19 | Ovarian stimulation | /oʊˈvɛəriən ˌstɪmjəˈleɪʃən/ | Kích thích buồng trứng |
| 20 | Oocyte abnormalities | /ˈoʊəˌsaɪt ˌæbnɔːrˈmælətiz/ | Bất thường noãn |
| 21 | Live birth rate | /laɪv bɜːrθ reɪt/ | Tỷ lệ sinh sống |
| 22 | Embryo transfer | /ˈɛmbriˌoʊ ˈtrænsfɜːr/ | Chuyển phôi |
| 23 | DNA fragmentation | /ˌdiːɛnˈeɪ ˌfræɡmɛnˈteɪʃən/ | Phân mảnh DNA |
| 24 | Causative factors | /ˈkɔːzətɪv ˈfæktərz/ | Yếu tố gây bệnh |
| 25 | Ovulation problems | /ˌɒvjəˈleɪʃən ˈprɒbləmz/ | Vấn đề rụng trứng |
| 26 | Blocked Fallopian tubes | /blɒkt fəˈloʊpiən tjuːbz/ | Tắc vòi trứng |
| 27 | Endometriosis | /ˌɛndoʊˌmiːtriˈoʊsɪs/ | Lạc nội mạc tử cung |
| 28 | Pro forma questionnaire | /proʊ ˈfɔːrmə ˌkwɛstʃəˈnɛər/ | Bảng câu hỏi mẫu |
| 29 | Baseline blood tests | /ˈbeɪsˌlaɪn blʌd tɛsts/ | Xét nghiệm máu cơ bản |
| 30 | Semen analysis | /ˈsiːmən əˈnæləsɪs/ | Phân tích tinh dịch |
| 31 | Contraception | /ˌkɒntrəˈsɛpʃən/ | Tránh thai |
| 32 | Postpartum | /ˌpoʊstˈpɑːrtəm/ | Sau sinh |
| 33 | Gynaecological history | /ˌɡaɪnɪkəˈlɒdʒɪkəl ˈhɪstəri/ | Tiền sử phụ khoa |
| 34 | Menses | /ˈmɛnsiːz/ | Kinh nguyệt |
| 35 | Cervical smears | /ˈsɜːrvɪkəl smɪərz/ | Phết tế bào cổ tử cung |
| 36 | Intermenstrual bleeding | /ˌɪntərˈmɛnstruəl ˈbliːdɪŋ/ | Chảy máu giữa kỳ kinh |
| 37 | Vaginal discharge | /ˈvædʒɪnəl ˈdɪsˌtʃɑːrdʒ/ | Khí hư âm đạo |
| 38 | Coital history | /ˈkoʊɪtəl ˈhɪstəri/ | Tiền sử quan hệ tình dục |
| 39 | Dyspareunia | /ˌdɪspəˈruːniə/ | Đau khi giao hợp |
| 40 | Postcoital bleeding | /ˌpoʊstˈkoʊɪtəl ˈbliːdɪŋ/ | Chảy máu sau giao hợp |
| 41 | Erectile dysfunction | /ɪˈrɛktaɪl dɪsˈfʌŋkʃən/ | Rối loạn cương dương |
| 42 | Ejaculatory dysfunction | /ɪˈdʒækjələˌtɔːri dɪsˈfʌŋkʃən/ | Rối loạn xuất tinh |
| 43 | Sexually transmitted diseases | /ˈsɛkʃuəli trænsˈmɪtɪd dɪˈziːzɪz/ | Bệnh lây truyền qua đường tình dục |
| 44 | Appendicitis | /əˌpɛndɪˈsaɪtɪs/ | Viêm ruột thừa |
| 45 | Herniorrhaphy | /ˌhɜːrniˈɔːrəfi/ | Phẫu thuật thoát vị |
| 46 | Undescended testes | /ˌʌndɪˈsɛndɪd ˈtɛstiːz/ | Tinh hoàn ẩn |
| 47 | Orchidopexy | /ˈɔːrkɪdoʊˌpɛksi/ | Phẫu thuật cố định tinh hoàn |
| 48 | Pelvic ultrasound | /ˈpɛlvɪk ˈʌltrəˌsaʊnd/ | Siêu âm vùng chậu |
| 49 | Azoospermic | /ˌeɪzoʊəˈspɜːrmɪk/ | Không có tinh trùng |
| 50 | Congenital bilateral absence of the vas deferens (CBAVD) | /kənˈdʒɛnɪtəl baɪˈlætərəl ˈæbsəns əv ðə væs ˈdɛfərɛnz/ | Bất sản ống dẫn tinh hai bên bẩm sinh |
| 51 | Cystic fibrosis | /ˈsɪstɪk faɪˈbroʊsɪs/ | Xơ nang |
| 52 | Anti-müllerian hormone (AMH) | /ˈænti mjuːˈlɪəriən ˈhɔːrmoʊn/ | Hormone anti-müllerian |
| 53 | Follicle-stimulating hormone (FSH) | /ˈfɒlɪkəl ˈstɪmjəˌleɪtɪŋ ˈhɔːrmoʊn/ | Hormone kích thích nang trứng |
| 54 | Luteinizing hormone (LH) | /ˈluːtiəˌnaɪzɪŋ ˈhɔːrmoʊn/ | Hormone tạo hoàng thể |
| 55 | Progesterone | /proʊˈdʒɛstəˌroʊn/ | Progesterone |
| 56 | Tubal patency | /ˈtjuːbəl ˈpeɪtənsi/ | Sự thông thương của vòi trứng |
| 57 | Andrologist | /ænˈdrɒlədʒɪst/ | Bác sĩ nam khoa |
| 58 | Scrotal ultrasound | /ˈskroʊtəl ˈʌltrəˌsaʊnd/ | Siêu âm bìu |
| 59 | Heterozygous mutation | /ˌhɛtəroʊˈzaɪɡəs mjuːˈteɪʃən/ | Đột biến dị hợp tử |
| 60 | Epididymis | /ˌɛpɪˈdɪdɪmɪs/ | Mào tinh |
| 61 | Surgical extraction | /ˈsɜːrdʒɪkəl ɪkˈstrækʃən/ | Chiết xuất phẫu thuật |
| 62 | Intracytoplasmic sperm injection (ICSI) | /ˌɪntrəˌsaɪtoʊˈplæzmɪk spɜːrm ɪnˈdʒɛkʃən/ | Tiêm tinh trùng vào bào tương noãn |
| 63 | Donor sperm | /ˈdoʊnər spɜːrm/ | Tinh trùng hiến tặng |
| 64 | Systemic illness | /sɪˈstɛmɪk ˈɪlnəs/ | Bệnh hệ thống |
| 65 | Anovulation | /ˌænoʊvjəˈleɪʃən/ | Không rụng trứng |
| 66 | Cervical mucus ‘hostility’ | /ˈsɜːrvɪkəl ˈmjuːkəs hɒˈstɪləti/ | Chất nhầy cổ tử cung ‘thù địch’ |
| 67 | Hypogonadal hypogonadism | /ˌhaɪpoʊɡəˈnædəl ˌhaɪpoʊˈɡoʊnædɪzəm/ | Suy sinh dục do suy tuyến yên |
| 68 | Pulsatile gonadotrophin secretion | /ˈpʌlsəˌtaɪl ɡoʊˌnædəˈtroʊfɪn sɪˈkriːʃən/ | Tiết gonadotropin theo nhịp |
| 69 | Pituitary | /pɪˈtjuːɪˌtɛri/ | Tuyến yên |
| 70 | Kallman’s syndrome | /ˈkɔːlmənz ˈsɪndroʊm/ | Hội chứng Kallman |
| 71 | Radiotherapy | /ˌreɪdioʊˈθɛrəpi/ | Xạ trị |
| 72 | Oestradiol | /ˌiːstrəˈdaɪɒl/ | Oestradiol |
| 73 | Normogonadotropic anovulation | /ˌnɔːrmoʊɡəˌnædəˈtroʊpɪk ˌænoʊvjəˈleɪʃən/ | Không rụng trứng với gonadotropin bình thường |
| 74 | Polycystic ovary syndrome (PCOS) | /ˌpɒliˈsɪstɪk ˈoʊvəri ˈsɪndroʊm/ | Hội chứng buồng trứng đa nang |
| 75 | Testosterone | /tɛˈstɒstəˌroʊn/ | Testosterone |
| 76 | Free androgen index | /friː ˈændrədʒən ˈɪndɛks/ | Chỉ số androgen tự do |
| 77 | Hirsutes | /ˈhɜːrsuːts/ | Rậm lông |
| 78 | Lifestyle modification | /ˈlaɪfˌstaɪl ˌmɒdɪfɪˈkeɪʃən/ | Thay đổi lối sống |
| 79 | Clomiphene citrate | /ˈkloʊmɪˌfiːn ˈsɪtreɪt/ | Clomiphene citrate |
| 80 | Letrozole | /ˈlɛtrəˌzoʊl/ | Letrozole |
| 81 | Laparoscopic ovarian diathermy (LOD) | /ˌlæpərəˈskɒpɪk oʊˈvɛəriən ˌdaɪəˈθɜːrmi/ | Đốt điểm buồng trứng qua nội soi |
| 82 | Multiple pregnancy | /ˈmʌltɪpəl ˈprɛɡnənsi/ | Đa thai |
| 83 | Antagonist-controlled cycle | /ænˈtæɡənɪst kənˈtroʊld ˈsaɪkəl/ | Chu kỳ có kiểm soát bằng chất đối kháng |
| 84 | Agonist trigger | /ˈæɡənɪst ˈtrɪɡər/ | Kích hoạt bằng chất chủ vận |
| 85 | Ovarian hyperstimulation syndrome (OHSS) | /oʊˈvɛəriən ˌhaɪpərˌstɪmjəˈleɪʃən ˈsɪndroʊm/ | Hội chứng quá kích buồng trứng |
| 86 | Hypergonadotropic hypogonadism | /ˌhaɪpərɡəˌnædəˈtroʊpɪk ˌhaɪpoʊˈɡoʊnædɪzəm/ | Suy sinh dục do tăng gonadotropin |
| 87 | Premature ovarian failure | /ˌpriːməˈtʃʊər oʊˈvɛəriən ˈfeɪljər/ | Suy buồng trứng sớm |
| 88 | Follicle pool | /ˈfɒlɪkəl puːl/ | Nguồn nang noãn |
| 89 | Hyperprolactinaemia | /ˌhaɪpərproʊˌlæktɪˈniːmiə/ | Tăng prolactin máu |
| 90 | Prolactin | /proʊˈlæktɪn/ | Prolactin |
| 91 | Pituitary microadenoma | /pɪˈtjuːɪˌtɛri ˌmaɪkroʊˌædɪˈnoʊmə/ | U nhỏ tuyến yên |
| 92 | Macroadenoma | /ˌmækroʊˌædɪˈnoʊmə/ | U lớn tuyến yên |
| 93 | Magnetic resonance imaging (MRI) | /mæɡˈnɛtɪk ˈrɛzənəns ˈɪmɪdʒɪŋ/ | Chụp cộng hưởng từ |
| 94 | Computed tomography (CT) | /kəmˈpjuːtɪd təˈmɒɡrəfi/ | Chụp cắt lớp vi tính |
| 95 | Amenorrhoea | /əˌmɛnəˈriːə/ | Vô kinh |
| 96 | Oligomenorrhoea | /ˌɒlɪɡoʊˌmɛnəˈriːə/ | Kinh thưa |
| 97 | Anorexia nervosa | /ˌænəˌrɛksiə nɜːrˈvoʊsə/ | Chán ăn tâm thần |
| 98 | Graafian follicle | /ˈɡrɑːfiən ˈfɒlɪkəl/ | Nang Graaf |
| 99 | Ampullary segment | /æmˈpʊləri ˈsɛɡmənt/ | Đoạn loa vòi |
| 100 | Implantation window | /ˌɪmplænˈteɪʃən ˈwɪndoʊ/ | Cửa sổ làm tổ |
| 101 | Hydrosalpinx | /ˌhaɪdroʊˈsælpɪŋks/ | Ứ dịch vòi trứng |
| 102 | Pyosalpinx | /ˌpaɪoʊˈsælpɪŋks/ | Ứ mủ vòi trứng |
| 103 | Acute salpingitis | /əˈkjuːt ˌsælpɪnˈdʒaɪtɪs/ | Viêm vòi trứng cấp tính |
| 104 | Chlamydia trachomatis | /kləˈmɪdiə trəˈkoʊmətɪs/ | Chlamydia trachomatis |
| 105 | Neisseria gonorrhoeae | /naɪˈsɪəriə ˌɡɒnəˈriːiː/ | Neisseria gonorrhoeae |
| 106 | Peritonitis | /ˌpɛrɪtəˈnaɪtɪs/ | Viêm phúc mạc |
| 107 | Peritubal adhesions | /ˌpɛrɪˈtjuːbəl ədˈhiːʒənz/ | Dính quanh vòi trứng |
| 108 | Cilia | /ˈsɪliə/ | Lông chuyển |
| 109 | Tubal peristalsis | /ˈtjuːbəl ˌpɛrɪˈstælsɪs/ | Nhu động vòi trứng |
| 110 | Submucous fibroids | /sʌbˈmjuːkəs ˈfaɪbrɔɪdz/ | U xơ dưới niêm mạc |
| 111 | Intrauterine septum | /ˌɪntrəˈjuːtəraɪn ˈsɛptəm/ | Vách ngăn trong tử cung |
| 112 | Adenomyosis | /ˌædɪnoʊmaɪˈoʊsɪs/ | Lạc nội mạc trong cơ tử cung |
| 113 | Recurrent implantation failure | /rɪˈkɜːrənt ˌɪmplænˈteɪʃən ˈfeɪljər/ | Thất bại làm tổ lặp lại |
| 114 | Intrauterine adhesions (synechiae) | /ˌɪntrəˈjuːtəraɪn ədˈhiːʒənz (sɪˈniːkiˌiː)/ | Dính trong lòng tử cung |
| 115 | Curettage | /ˌkjʊərɪˈtɑːʒ/ | Nạo hút |
| 116 | Asherman’s syndrome | /ˈæʃərmənz ˈsɪndroʊm/ | Hội chứng Asherman |
| 117 | Ovarian cysts | /oʊˈvɛəriən sɪsts/ | Nang buồng trứng |
| 118 | Spontaneous pregnancy | /spɒnˈteɪniəs ˈprɛɡnənsi/ | Mang thai tự nhiên |
| 119 | Antral follicle count (AFC) | /ˈæntrəl ˈfɒlɪkəl kaʊnt/ | Đếm số nang thứ cấp |
| 120 | Ovarian reserve | /oʊˈvɛəriən rɪˈzɜːrv/ | Dự trữ buồng trứng |
| 121 | Gonadotropin-releasing hormone (GnRH) agonist | /ɡoʊˌnædəˈtroʊpɪn rɪˈliːsɪŋ ˈhɔːrmoʊn ˈæɡənɪst/ | Chất chủ vận hormone giải phóng gonadotropin |
| 122 | Endocervical cells | /ˌɛndoʊˈsɜːrvɪkəl sɛlz/ | Tế bào nội cổ tử cung |
| 123 | Antisperm antibodies | /ˌæntiˈspɜːrm ˈæntiˌbɒdiz/ | Kháng thể kháng tinh trùng |
| 124 | Seminal plasma | /ˈsɛmɪnəl ˈplæzmə/ | Huyết tương tinh dịch |
| 125 | Obstructive azoospermia | /əbˈstrʌktɪv ˌeɪzoʊəˈspɜːrmiə/ | Không có tinh trùng do tắc nghẽn |
| 126 | Non-obstructive azoospermia | /nɒn əbˈstrʌktɪv ˌeɪzoʊəˈspɜːrmiə/ | Không có tinh trùng không do tắc nghẽn |
| 127 | Androgen insensitivity | /ˈændrədʒən ɪnˌsɛnsɪˈtɪvəti/ | Không nhạy cảm với androgen |
| 128 | Klinefelter’s syndrome | /ˈklaɪnˌfɛltərz ˈsɪndroʊm/ | Hội chứng Klinefelter |
| 129 | Cryptorchidism | /krɪpˈtɔːrkɪdɪzəm/ | Tinh hoàn ẩn |
| 130 | Gonadotoxic chemotherapy | /ɡəˌnædəˈtɒksɪk ˌkiːmoʊˈθɛrəpi/ | Hóa trị liệu độc với tuyến sinh dục |
| 131 | Varicocele | /ˈværɪkoʊˌsiːl/ | Giãn tĩnh mạch thừng tinh |
| 132 | Prader-Willi syndrome | /ˈprɑːdər ˈwɪli ˈsɪndroʊm/ | Hội chứng Prader-Willi |
| 133 | Rubella immunity | /ruːˈbɛlə ɪˈmjuːnəti/ | Miễn dịch với rubella |
| 134 | Folic acid supplementation | /ˈfoʊlɪk ˈæsɪd ˌsʌpləmɛnˈteɪʃən/ | Bổ sung axit folic |
| 135 | Spina bifida | /ˈspaɪnə ˈbɪfɪdə/ | Tật nứt đốt sống |
| 136 | Basal body temperature (BBT) | /ˈbeɪsəl ˈbɒdi ˈtɛmprətʃər/ | Nhiệt độ cơ thể cơ bản |
| 137 | LH surge | /ɛl eɪtʃ sɜːrdʒ/ | Đỉnh LH |
| 138 | Corpus luteum | /ˈkɔːrpəs ˈluːtiəm/ | Thể vàng |
| 139 | Luteal phase | /ˈluːtiəl feɪz/ | Pha hoàng thể |
| 140 | Galactorrhoea | /ɡəˌlæktəˈriːə/ | Tiết sữa |
| 141 | Transvaginal ultrasound | /trænzˈvædʒɪnəl ˈʌltrəˌsaʊnd/ | Siêu âm qua ngã âm đạo |
| 142 | Prognostic factors | /prɒɡˈnɒstɪk ˈfæktərz/ | Yếu tố tiên lượng |
| 143 | Oocyte yield | /ˈoʊəˌsaɪt jiːld/ | Sản lượng noãn |
| 144 | Intrauterine insemination (IUI) | /ˌɪntrəˈjuːtəraɪn ɪnˌsɛmɪˈneɪʃən/ | Bơm tinh trùng vào buồng tử cung |
| 145 | Hysterosalpingography (HSG) | /ˌhɪstəroʊˌsælpɪŋˈɡɒɡrəfi/ | Chụp tử cung-vòi trứng |
| 146 | Radio-opaque contrast medium | /ˈreɪdioʊ oʊˈpeɪk ˈkɒntræst ˈmiːdiəm/ | Chất cản quang |
| 147 | Pelvic abscess | /ˈpɛlvɪk ˈæbsɛs/ | Áp xe vùng chậu |
| 148 | Hysterosonocontrast sonography (HyCoSy) | /ˌhɪstəroʊˌsɒnoʊkənˈtræst səˈnɒɡrəfi/ | Siêu âm cản âm tử cung-vòi trứng |
| 149 | Laparoscopy | /ˌlæpəˈrɒskəpi/ | Nội soi ổ bụng |
| 150 | Hysteroscopy | /ˌhɪstəˈrɒskəpi/ | Nội soi buồng tử cung |
| 151 | Postcoital tests | /ˌpoʊstˈkoʊɪtəl tɛsts/ | Xét nghiệm sau giao hợp |
| 152 | Percutaneous epididymal aspiration (PESA) | /ˌpɜːrkjuːˈteɪniəs ˌɛpɪˈdɪdɪməl ˌæspəˈreɪʃən/ | Chọc hút mào tinh qua da |
| 153 | Testicular aspiration (TESA) | /tɛˈstɪkjələr ˌæspəˈreɪʃən/ | Chọc hút tinh hoàn |
| 154 | Progressive motility | /prəˈɡrɛsɪv moʊˈtɪləti/ | Độ di động tiến tới |
| 155 | Sperm morphology | /spɜːrm mɔːrˈfɒlədʒi/ | Hình thái tinh trùng |
| 156 | Leukocytes | /ˈluːkəˌsaɪts/ | Bạch cầu |
| 157 | Seminiferous tubules | /ˌsɛmɪˈnɪfərəs ˈtjuːbjuːlz/ | Ống sinh tinh |
| 158 | Spermatogenesis | /ˌspɜːrmətəˈdʒɛnəsɪs/ | Sự sinh tinh |
| 159 | Alkylating agents | /ˈælkəˌleɪtɪŋ ˈeɪdʒənts/ | Tác nhân alkyl hóa |
| 160 | Sperm cryopreservation | /spɜːrm ˌkraɪoʊˌprɛzərˈveɪʃən/ | Trữ lạnh tinh trùng |
| 161 | Anabolic steroids | /ˌænəˈbɒlɪk ˈstɪərɔɪdz/ | Steroid đồng hóa |
| 162 | Sperm chromatin structure assay (SCSA) | /spɜːrm ˈkroʊmətɪn ˈstrʌktʃər əˈseɪ/ | Xét nghiệm cấu trúc chất nhiễm sắc của tinh trùng |
| 163 | Flow cytometry | /floʊ saɪˈtɒmɪtri/ | Phương pháp đo dòng tế bào |
| 164 | DNA fragmentation index (DFI) | /ˌdiːɛnˈeɪ ˌfræɡmɛnˈteɪʃən ˈɪndɛks/ | Chỉ số phân mảnh DNA |
| 165 | TUNEL assay | /ˈtʌnəl əˈseɪ/ | Xét nghiệm TUNEL |
| 166 | Comet assay | /ˈkɒmɪt əˈseɪ/ | Xét nghiệm Comet |
| 167 | Hypopituitarism | /ˌhaɪpoʊpɪˈtjuːɪtəˌrɪzəm/ | Suy tuyến yên |
| 168 | Oligospermia | /ˌɒlɪɡoʊˈspɜːrmiə/ | Thiểu tinh |
| 169 | Karyotype | /ˈkærioʊˌtaɪp/ | Kiểu nhân |
| 170 | Autosomal translocation | /ˌɔːtəˈsoʊməl ˌtrænsləˈkeɪʃən/ | Chuyển đoạn nhiễm sắc thể thường |
| 171 | Retrograde ejaculation | /ˈrɛtroʊˌɡreɪd ɪˌdʒækjuˈleɪʃən/ | Xuất tinh ngược dòng |
| 172 | Sperm capacitation | /spɜːrm kəˌpæsɪˈteɪʃən/ | Sự hoạt hóa tinh trùng |
| 173 | Zona pellucida | /ˈzoʊnə pəˈluːsɪdə/ | Màng trong suốt |
| 174 | Mixed agglutination reaction (MAR) | /mɪkst əˌɡluːtɪˈneɪʃən riˈækʃən/ | Phản ứng ngưng kết hỗn hợp |
| 175 | Assisted reproductive technologies (ARTs) | /əˈsɪstɪd ˌriːprəˈdʌktɪv tɛkˈnɒlədʒiz/ | Công nghệ hỗ trợ sinh sản |
| 176 | Aromatase inhibitor | /əˈroʊməˌteɪs ɪnˈhɪbɪtər/ | Chất ức chế aromatase |
| 177 | Recombinant FSH | /riˈkɒmbɪnənt ɛf ɛs eɪtʃ/ | FSH tái tổ hợp |
| 178 | Dopamine receptor agonist | /ˈdoʊpəˌmiːn rɪˈsɛptər ˈæɡənɪst/ | Chất chủ vận thụ thể dopamine |
| 179 | Cabergoline | /kəˈbɜːrɡəˌliːn/ | Cabergoline |
| 180 | Tubal microsurgery | /ˈtjuːbəl ˌmaɪkroʊˈsɜːrdʒəri/ | Vi phẫu thuật vòi trứng |
| 181 | Salpingectomy | /ˌsælpɪnˈdʒɛktəmi/ | Cắt vòi trứng |
| 182 | Salpingostomy | /ˌsælpɪŋˈɡɒstəmi/ | Tạo hình loa vòi |
| 183 | In vitro fertilization (IVF) | /ɪn ˈviːtroʊ ˌfɜːrtəlɪˈzeɪʃən/ | Thụ tinh trong ống nghiệm |
| 184 | Embryo cryopreservation | /ˈɛmbriˌoʊ ˌkraɪoʊˌprɛzərˈveɪʃən/ | Trữ lạnh phôi |
| 185 | Blastocyst | /ˈblæstoʊˌsɪst/ | Phôi nang |
| 186 | Implantation rates | /ˌɪmplænˈteɪʃən reɪts/ | Tỷ lệ làm tổ |
| 187 | Preimplantation genetic diagnosis (PGD) | /ˌpriːɪmplænˈteɪʃən dʒəˈnɛtɪk ˌdaɪəɡˈnoʊsɪs/ | Chẩn đoán di truyền tiền làm tổ |
| 188 | Preimplantation genetic screening (PGS) | /ˌpriːɪmplænˈteɪʃən dʒəˈnɛtɪk ˈskriːnɪŋ/ | Sàng lọc di truyền tiền làm tổ |
| 189 | Donated oocytes | /ˈdoʊneɪtɪd ˈoʊəˌsaɪts/ | Noãn hiến tặng |
| 190 | Single embryo transfer (SET) | /ˈsɪŋɡəl ˈɛmbriˌoʊ ˈtrænsfɜːr/ | Chuyển một phôi |
| 191 | Vitrification | /ˌvɪtrɪfɪˈkeɪʃən/ | Thủy tinh hóa |
| 192 | Fluorescent in situ hybridization (FISH) | /flʊəˈrɛsənt ɪn ˈsaɪtuː ˌhaɪbrɪdɪˈzeɪʃən/ | Lai tại chỗ phát huỳnh quang |
| 193 | Comparative genomic hybridization (CGH) | /kəmˈpærətɪv dʒəˈnoʊmɪk ˌhaɪbrɪdɪˈzeɪʃən/ | Lai so sánh bộ gen |
| 194 | Next-generation sequencing (NGS) | /nɛkst ˌdʒɛnəˈreɪʃən ˈsiːkwənsɪŋ/ | Giải trình tự thế hệ mới |
| 195 | Trophectoderm | /troʊˈfɛktəˌdɜːrm/ | Lớp ngoại bì lá nuôi |
| 196 | Aneuploidy | /ˌænjuːˈplɔɪdi/ | Lệch bội |
| 197 | Vascular endothelial growth factor (VEGF) | /ˈvæskjələr ˌɛndoʊˈθiːliəl ɡroʊθ ˈfæktər/ | Yếu tố tăng trưởng nội mô mạch máu |
| 198 | Ascites | /əˈsaɪtiːz/ | Cổ trướng |
| 199 | Pleural effusion | /ˈplʊərəl ɪˈfjuːʒən/ | Tràn dịch màng phổi |
| 200 | Thromboembolic phenomena | /ˌθrɒmboʊɛmˈbɒlɪk fɪˈnɒmɪnə/ | Hiện tượng huyết khối tắc mạch |
