(SÁCH DỊCH) Sản Phụ khoa Căn bản – Essential Obstetrics and Gynaecology
Tác giả: Ian Symonds & Sabaratnam Arulkumaran – (C) NXB Elsevier
Ths.Bs. Lê Đình Sáng (Dịch và chú giải)
CHƯƠNG 4. Sự phát triển và tăng trưởng của thai nhi và nhau thai
Placental and fetal growth and development
Adonis S. Ioannides
Essential Obstetrics and Gynaecology, Chapter 4, 41-55
MỤC TIÊU HỌC TẬP
| Sau khi học xong chương này, bạn sẽ có thể:
Tiêu chí kiến thức
|
MỤC LỤC CHƯƠNG
| Sự phát triển sớm của nhau thai Sự phát triển tiếp theo của nhau thai Gai nhau Cấu trúc của dây rốn Tuần hoàn máu tử cung-nhau thai Các yếu tố điều hòa tuần hoàn máu thai-nhau và tử cung Vận chuyển qua nhau thai Chức năng của nhau thai Sản xuất hormone của nhau thai Sự phát triển của thai nhi Nước ối TÓM TẮT Ý CHÍNH |
Sự phát triển sớm của nhau thai
Sau khi thụ tinh và phân cắt trứng, phôi dâu (morula) được biến đổi thành phôi nang (blastocyst) nhờ sự hình thành một khoang chứa đầy dịch bên trong khối tế bào.
Lớp ngoài của phôi nang bao gồm các nguyên bào nuôi nguyên thủy (primitive cytotrophoblast), và đến ngày thứ 7, phôi nang xâm nhập vào nội mạc tử cung do sự xâm lấn của lá nuôi (Hình 4.1). Lớp ngoài của lá nuôi trở thành một hợp bào (syncytium). Đáp ứng với sự tiếp xúc của hợp bào nuôi (syncytiotrophoblast), các tế bào mô đệm nội mạc tử cung trở nên lớn và nhạt màu, một quá trình được gọi là phản ứng màng rụng (decidual reaction). Một số tế bào nội mạc tử cung bị các tế bào lá nuôi thực bào.
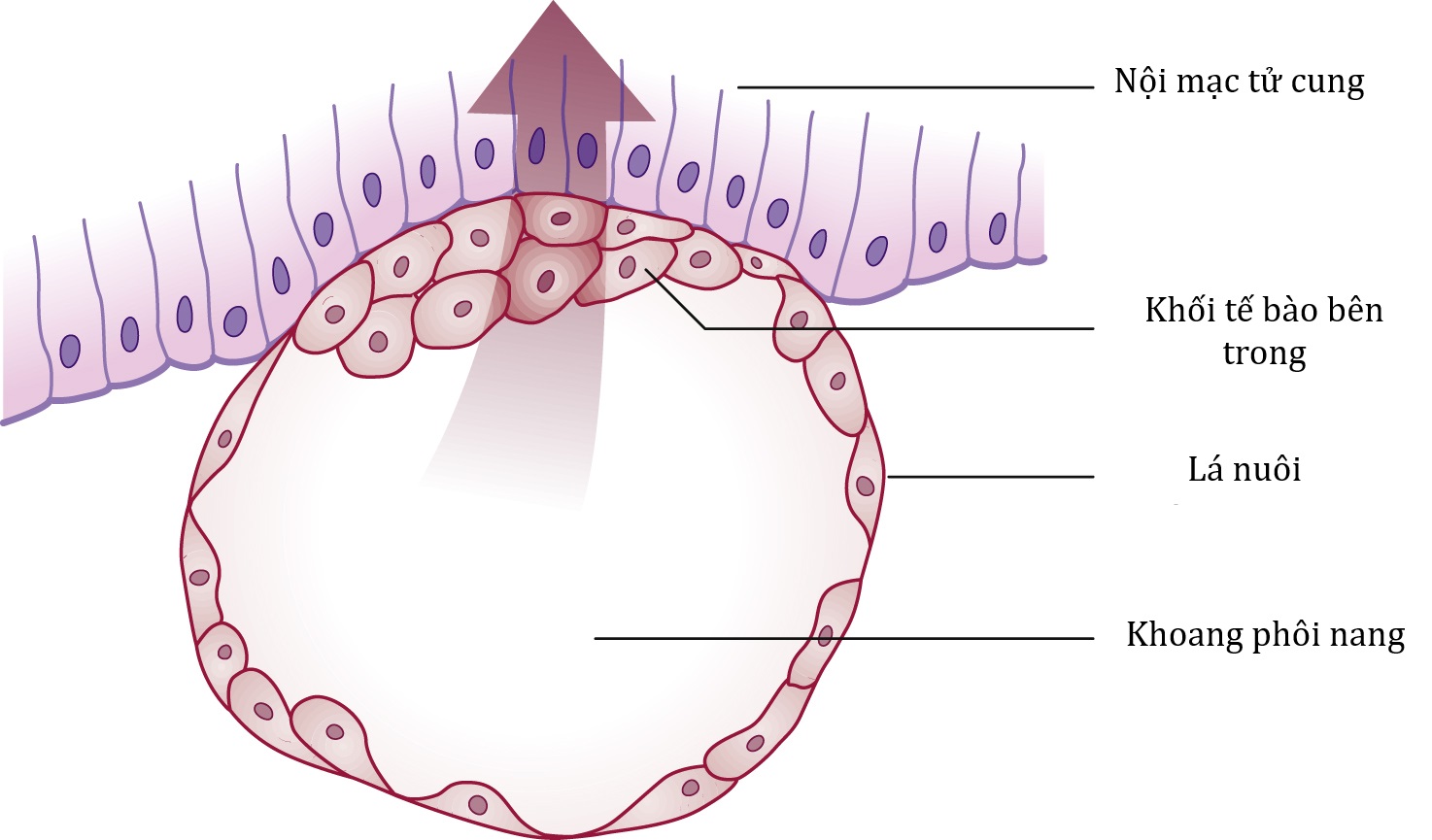
Hình 4.1: Sự làm tổ của phôi nang.
Bản chất và chức năng của phản ứng màng rụng vẫn chưa chắc chắn, nhưng có vẻ như các tế bào màng rụng vừa giới hạn sự xâm lấn của các tế bào lá nuôi, vừa có chức năng dinh dưỡng ban đầu cho nhau thai đang phát triển.
Trong quá trình phát triển của nhau thai, các dải nguyên bào nuôi, hay tế bào Langhans, phát triển xuống các lớp đáy của màng rụng và xâm nhập vào một số tiểu tĩnh mạch và mao mạch của nội mạc tử cung. Sự hình thành các hồ máu (lacunae) chứa đầy máu mẹ báo trước sự phát triển của khoang gian gai nhau (intervillous space).
Các dải lá nuôi xâm lấn tạo thành các gai nhau nguyên phát (primary villi), sau này phân nhánh để tạo thành các gai nhau thứ phát (secondary villi) và tiếp theo là các gai nhau tam phát (tertiary villi) trôi nổi tự do.
Lõi trung tâm của các gai nhau này được một cột tế bào trung bì (mesoblastic cells) xâm nhập và trở thành mạng lưới mao mạch của gai nhau. Cuống phôi (body stalk) nối thai nhi đang phát triển với nhau thai tạo thành các mạch máu rốn, các mạch máu này tiến vào các gai nhau để nối với các mao mạch gai nhau và thiết lập tuần hoàn nhau thai.
Mặc dù các tế bào lá nuôi bao quanh phôi nang ban đầu, khu vực phát triển thành nhau thai trở nên dày lên và phân nhánh rộng rãi, được gọi là màng đệm nhung mao (chorion frondosum). Tuy nhiên, ở khu vực sau này giãn ra để tạo thành lớp ngoài của màng thai, hay màng đệm trơn (chorion laeve), các gai nhau bị teo đi và bề mặt trở nên nhẵn (Hình 4.2). Lớp màng rụng nằm dưới nhau thai được gọi là màng rụng đáy (decidua basalis) và lớp màng rụng giữa các màng và cơ tử cung được gọi là màng rụng bao (decidua capsularis).
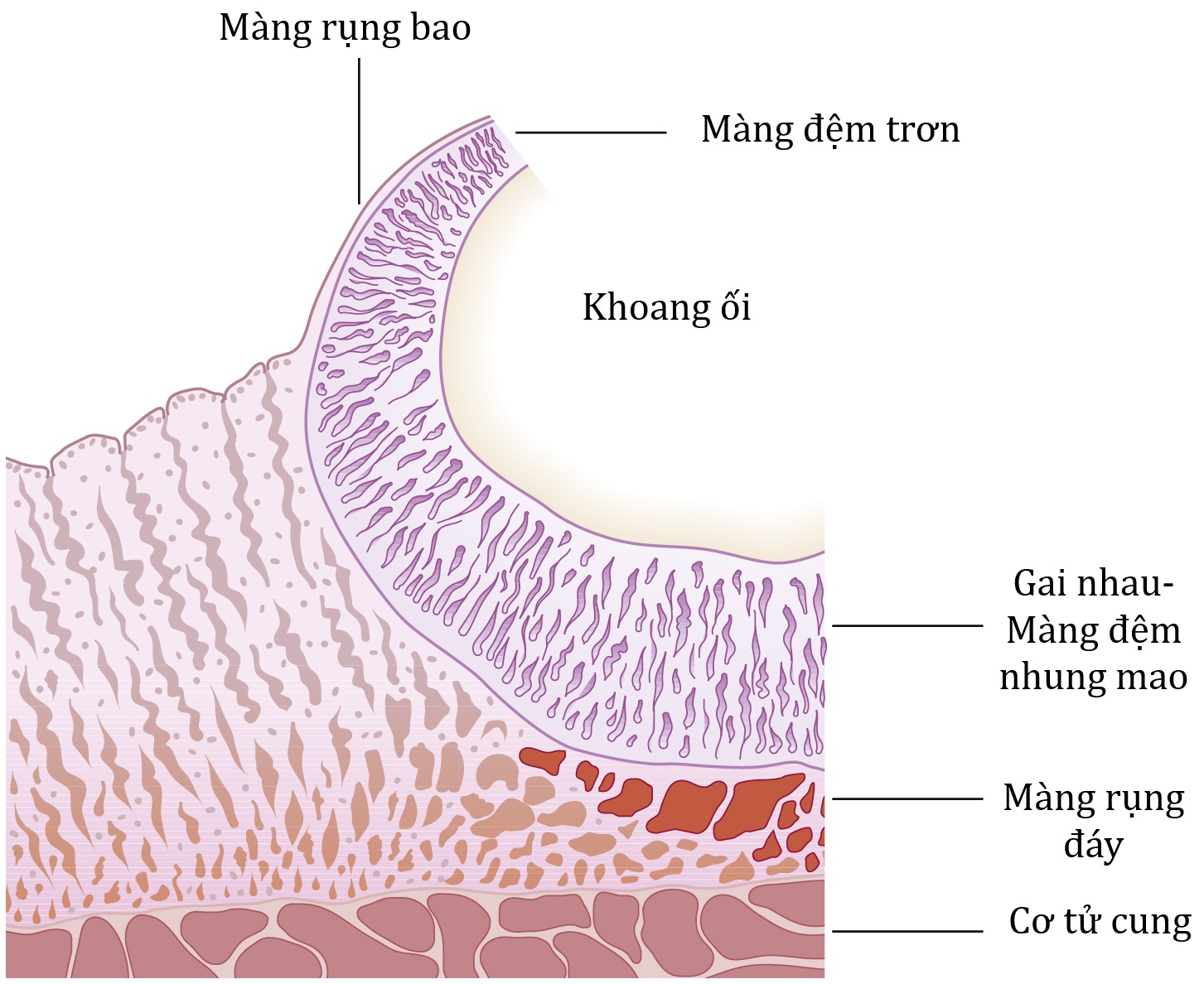
Hình 4.2: Sự phát triển của bánh nhau sớm. Màng đệm nhung mao tạo thành các gai nhau. Màng đệm trơn tạo thành phần màng đệm của các màng thai.
Sự phát triển tiếp theo của nhau thai
Khoảng 6 tuần sau khi rụng trứng, lá nuôi đã xâm lấn khoảng 40-60 tiểu động mạch xoắn. Máu từ hệ mạch của mẹ đẩy các mao mạch thứ phát và tam phát trôi nổi tự do vào một múi nhau (cotyledon) của mẹ có hình lều. Các lều này được giữ chặt vào đĩa đáy của màng rụng bởi các gai nhau bám (anchoring villi), và máu từ các tiểu động mạch phun về phía đĩa đệm (chorionic plate) rồi quay trở lại để đổ vào các tĩnh mạch của mẹ ở đĩa đáy. Cuối cùng có khoảng 12 múi nhau lớn của mẹ và 40-50 múi nhỏ hơn (Hình 4.3).
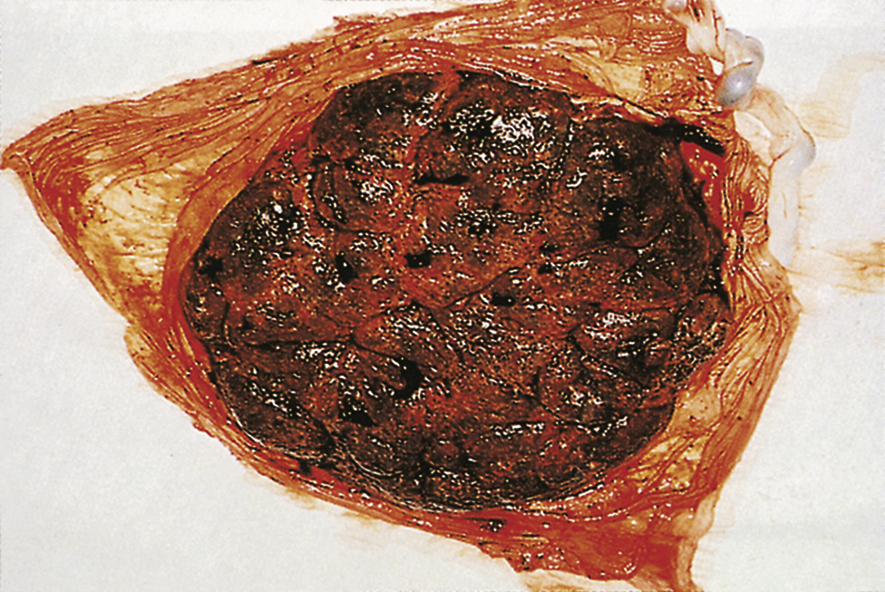
Hình 4.3: Mặt bánh nhau phía mẹ khi đủ tháng cho thấy các múi nhau.
Gai nhau (The villus)
Mặc dù các gai nhau được sắp xếp thành các múi nhau của mẹ, đơn vị chức năng của nhau thai vẫn là gai nhau thân (stem villus) hay múi nhau của thai. Đơn vị cuối của gai nhau thân, đôi khi được gọi là gai nhau tận cùng (terminal villus) hay gai nhau đệm (chorionic villus), được thể hiện trong Hình 4.4. Ban đầu có khoảng 200 gai nhau thân phát sinh từ màng đệm nhung mao. Khoảng 150 trong số các cấu trúc này bị nén ở ngoại vi của các múi nhau mẹ và trở nên tương đối không còn chức năng, để lại khoảng một chục múi nhau lớn và 40-50 múi nhỏ hơn làm đơn vị hoạt động của chức năng nhau thai.
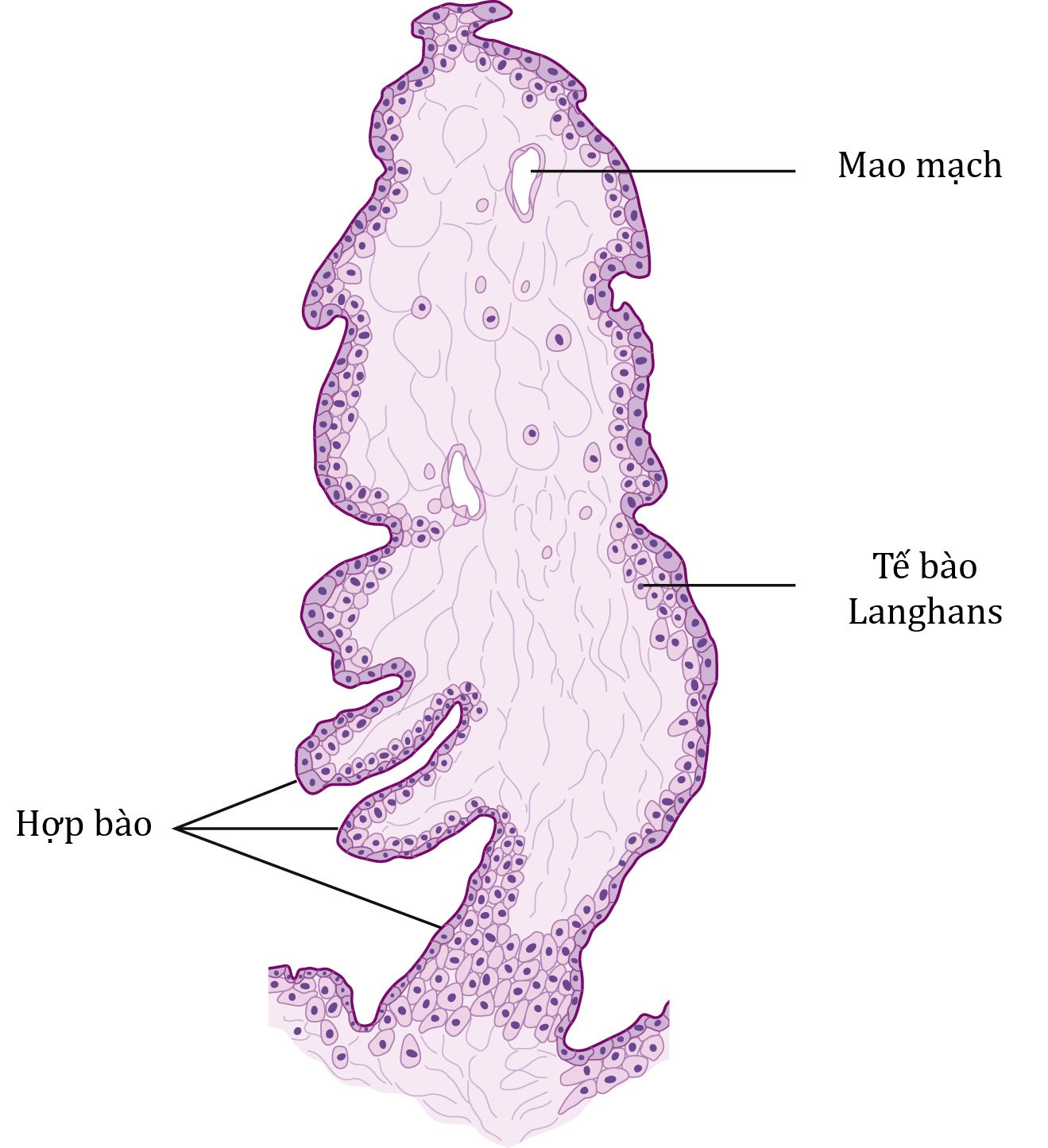
Hình 4.4: Gai nhau đệm là đơn vị chức năng của nhau thai.
Tổng diện tích bề mặt ước tính của các gai nhau đệm trong nhau thai trưởng thành là khoảng . Diện tích bề mặt phía thai nhi của nhau thai và của các gai nhau được mở rộng nhờ sự hiện diện của nhiều vi nhung mao (microvilli). Lõi của gai nhau bao gồm một lớp mô đệm (stroma) gồm các nguyên bào sợi (fibroblasts) hình thoi xếp chặt chẽ và các mao mạch phân nhánh. Mô đệm cũng chứa các tế bào thực bào được gọi là tế bào Hofbauer. Trong giai đoạn đầu của thai kỳ, các gai nhau được bao phủ bởi một lớp hợp bào nuôi (syncytiotrophoblast) bên ngoài và một lớp nguyên bào nuôi (cytotrophoblast) bên trong. Khi thai kỳ tiến triển, lớp nguyên bào nuôi biến mất cho đến khi chỉ còn lại một lớp mỏng của hợp bào nuôi. Sự hình thành các cụm tế bào hợp bào, được gọi là các nút hợp bào (syncytial knots), và sự xuất hiện trở lại của nguyên bào nuôi vào cuối thai kỳ có lẽ là kết quả của tình trạng thiếu oxy (hypoxia). Có bằng chứng cho thấy tốc độ chết theo chương trình (apoptosis) của các tế bào hợp bào tăng nhanh về cuối thai kỳ và tăng đặc biệt ở những nơi có bằng chứng về sự suy giảm tăng trưởng của thai nhi.
Cấu trúc của dây rốn
Dây rốn chứa hai động mạch và một tĩnh mạch (Hình 4.5). Hai động mạch mang máu khử oxy từ thai nhi đến nhau thai và máu giàu oxy trở về thai nhi qua tĩnh mạch rốn. Tình trạng thiếu một động mạch xảy ra ở khoảng 1/200 ca sinh và có liên quan đến tỷ lệ 10-15% các bất thường tim mạch. Các mạch máu được bao quanh bởi một chất nhầy mucopolysaccharide ưa nước được gọi là thạch Wharton (Wharton’s jelly), và lớp ngoài bao phủ dây rốn bao gồm biểu mô màng ối. Chiều dài dây rốn thay đổi từ 30 đến 90 cm.
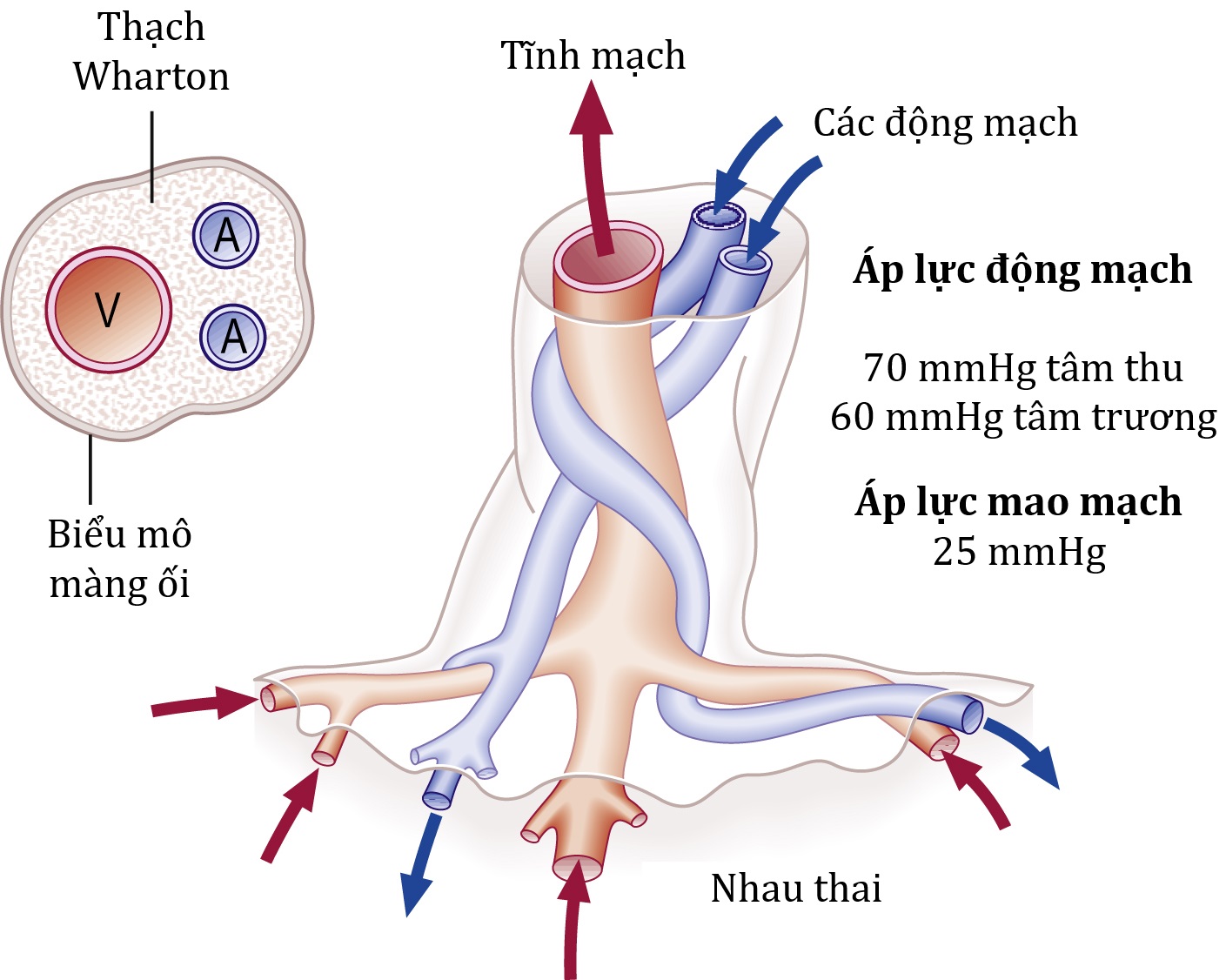
Hình 4.5: Cấu trúc mạch máu của dây rốn. Tĩnh mạch mang máu giàu oxy, và hai động mạch mang máu khử oxy.
Các mạch máu phát triển theo hình xoắn ốc. Cấu hình này có lợi thế chức năng là bảo vệ sự thông suốt của các mạch máu bằng cách hấp thụ lực xoắn mà không có nguy cơ bị thắt nút hoặc rối các mạch máu.
Một vài phép đo huyết áp tại chỗ trong các mạch máu dây rốn cho thấy áp lực động mạch vào cuối thai kỳ là khoảng 70 mmHg tâm thu và 60 mmHg tâm trương, với áp lực mạch tương đối thấp và áp lực tĩnh mạch cao bất thường, vào khoảng 25 mmHg. Áp lực tĩnh mạch cao này có xu hướng bảo tồn tính toàn vẹn của dòng chảy tĩnh mạch và cho thấy áp lực trong các mao mạch gai nhau phải vượt quá áp lực tĩnh mạch rốn.
Áp lực mao mạch cao ngụ ý rằng, tại điểm gần nhau, áp lực của thai nhi vượt quá áp lực trong khoang màng đệm-màng rụng (choriodecidual space) do đó bất kỳ sự phá vỡ nào trên bề mặt gai nhau đều có nghĩa là các tế bào máu của thai nhi đi vào tuần hoàn mẹ và hiếm khi các tế bào của mẹ đi vào khoang mạch máu của thai nhi.
Các mạch máu rốn thường chứa một nút thắt giả bao gồm sự gấp lại của các động mạch; đôi khi, dòng máu bị đe dọa bởi một nút thắt thật, mặc dù các hình thái như vậy thường được thấy mà không có bất kỳ ảnh hưởng bất lợi rõ ràng nào đối với thai nhi. Ở thai nhi đủ tháng, lưu lượng máu trong dây rốn là khoảng .
Tuần hoàn máu tử cung-nhau thai
Các tế bào lá nuôi xâm lấn các tiểu động mạch xoắn trong vòng 10 tuần đầu của thai kỳ và phá hủy một số cơ trơn trong thành mạch, sau đó các mạch này trở thành các mạch giãn, mềm. Máu của mẹ đi vào khoang gian gai nhau, và trong kỳ tâm thu của mẹ, máu phun từ các động mạch về phía đĩa đệm của nhau thai và quay trở lại các lỗ tĩnh mạch trong giường nhau thai. Khoang gian gai nhau có đặc điểm là áp lực thấp, với áp lực trung bình ước tính là 10 mmHg và lưu lượng cao. Các đánh giá về lưu lượng máu tử cung khi đủ tháng cho thấy các giá trị từ 500-750 mL/phút (Hình 4.6).
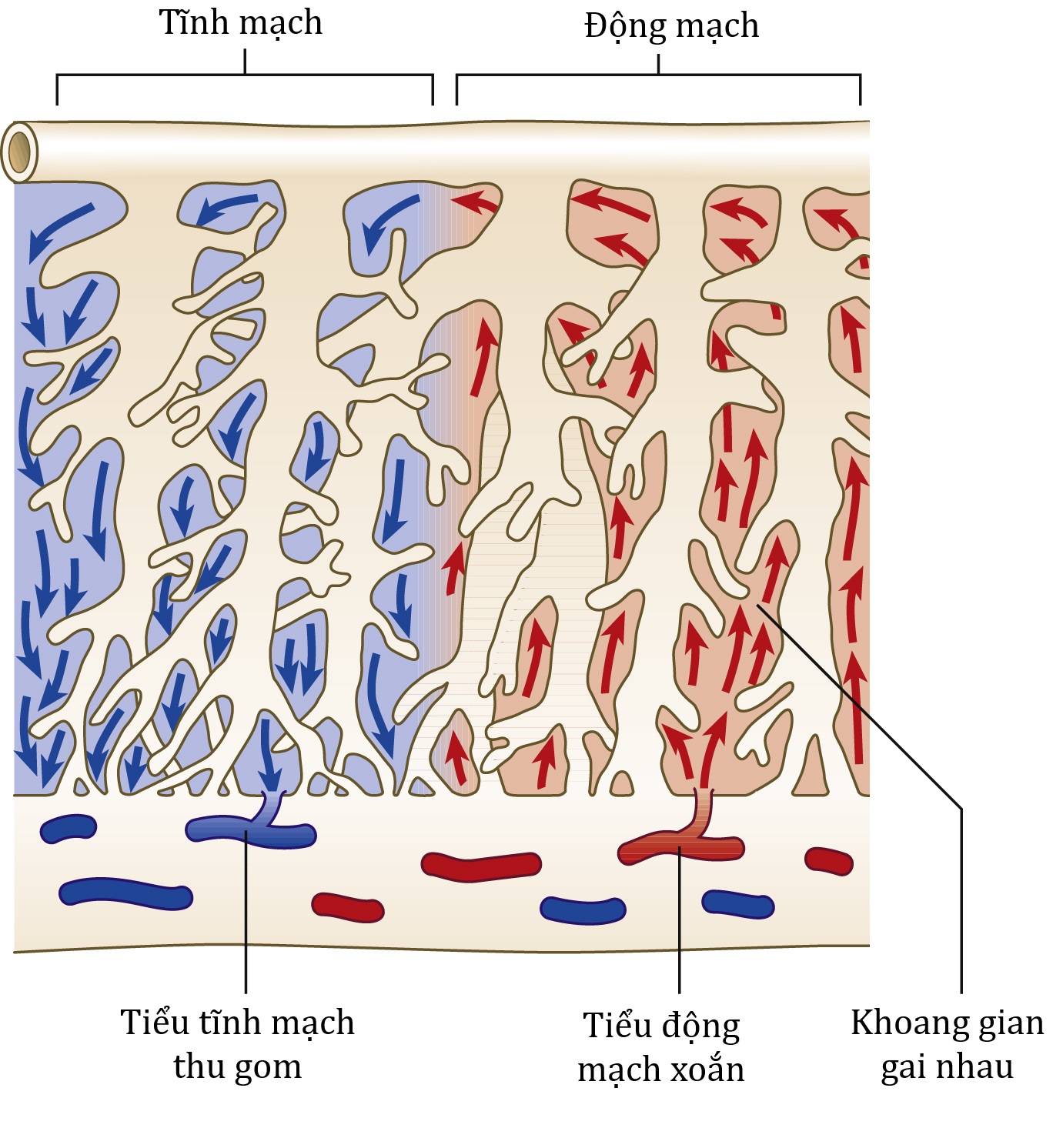
Hình 4.6: Máu từ các tiểu động mạch xoắn phun về phía đĩa đệm và quay trở lại các tiểu tĩnh mạch thu gom.
Các yếu tố điều hòa tuần hoàn máu thai-nhau và tử cung
Tuần hoàn thai-nhau bị ảnh hưởng bởi tim và động mạch chủ của thai nhi, các mạch máu rốn và các mạch máu của gai nhau đệm, do đó các yếu tố ảnh hưởng đến các cấu trúc này có thể ảnh hưởng đến tuần hoàn của thai nhi. Các yếu tố như phù dây rốn, huyết khối trong thành mạch và vôi hóa trong các mạch máu lớn của thai nhi hoặc các biến cố cấp tính như chèn ép cấp tính dây rốn hoặc tắc nghẽn dây rốn có thể gây hậu quả tức thì và gây tử vong cho thai nhi. Tuy nhiên, các yếu tố phổ biến hơn ảnh hưởng đến sức khỏe của thai nhi phát sinh trong tuần hoàn tử cung-nhau thai. Việc tiếp cận các yếu tố này bằng cách sử dụng siêu âm Doppler đã cải thiện đáng kể sự hiểu biết của chúng ta về các cơ chế kiểm soát lưu lượng máu tử cung.
Sự điều hòa lưu lượng máu tử cung có tầm quan trọng sống còn đối với sức khỏe của thai nhi. Tuần hoàn máu tử cung-nhau thai bao gồm các động mạch tử cung và các nhánh của chúng xuống đến các tiểu động mạch xoắn, dòng máu trong khoang gian gai nhau và sự trở về của tĩnh mạch liên quan.
Suy giảm lưu lượng máu tử cung dẫn đến suy giảm tăng trưởng của thai nhi và trong những trường hợp nghiêm trọng, dẫn đến thai chết lưu. Các yếu tố ảnh hưởng cấp tính đến lưu lượng máu tử cung-nhau thai bao gồm xuất huyết ở mẹ, các cơn co tử cung tăng trương lực hoặc mạnh và kéo dài bất thường và các chất như noradrenaline (norepinephrine) và adrenaline (epinephrine). Angiotensin II làm tăng lưu lượng máu tử cung ở mức sinh lý, vì nó có tác dụng trực tiếp lên sự giải phóng các prostaglandin giãn mạch của nhau thai, nhưng ở nồng độ cao, nó gây co mạch.
Ở mức độ đơn giản nhất, ngạt thai cấp tính có thể được tạo ra do ảnh hưởng của việc mẹ nằm ngửa vào cuối thai kỳ, gây chèn ép tĩnh mạch chủ dưới của mẹ và do đó làm giảm đột ngột lưu lượng máu qua giường tử cung-nhau thai.
Về mặt bệnh lý mạn tính, các nguyên nhân chính gây suy giảm tuần hoàn tử cung-nhau thai là sự xâm lấn không đầy đủ của lá nuôi và xơ vữa động mạch cấp tính ảnh hưởng đến các tiểu động mạch xoắn, dẫn đến thiếu máu cục bộ nhau thai, trưởng thành sớm và nhồi máu nhau thai.
Vận chuyển qua nhau thai
Nhau thai đóng một vai trò thiết yếu trong sự tăng trưởng và phát triển của thai nhi và trong việc điều hòa sự thích nghi của mẹ với thai kỳ. Nhau thai là một cơ quan dinh dưỡng, bài tiết, hô hấp và tổng hợp hormone của thai nhi.
Sự vận chuyển các chất qua màng nhau thai được chi phối bởi khối lượng phân tử, độ hòa tan và điện tích ion của chất nền liên quan. Sự vận chuyển thực tế được thực hiện bằng khuếch tán đơn giản, khuếch tán được hỗ trợ, vận chuyển tích cực và ẩm bào (pinocytosis) (Hình 4.7).
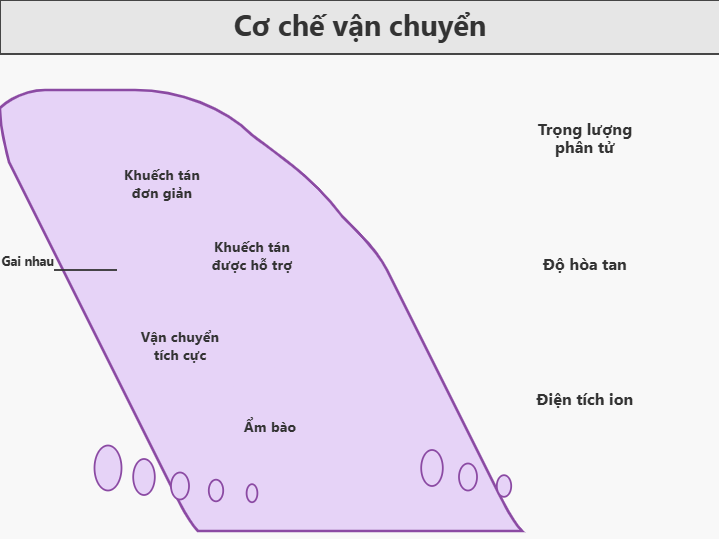
Hình 4.7: Các yếu tố quyết định sự vận chuyển vật chất và khí qua nhau thai.
Khuếch tán đơn giản
Sự vận chuyển giữa máu mẹ và máu thai được điều hòa bởi lá nuôi, và cần nhớ rằng lớp ngăn cách máu thai với máu mẹ trong gai nhau đệm không phải là một màng bán thấm đơn giản mà là một lớp tế bào hoạt động chuyển hóa. Tuy nhiên, đối với một số chất, nó hoạt động giống như một màng bán thấm, và các chất đi qua bằng khuếch tán đơn giản.
Mặc dù có một số ngoại lệ, các phân tử nhỏ thường đi qua nhau thai theo cách này, và sự di chuyển được xác định bởi các gradient hóa học hoặc điện hóa. Lượng chất tan được vận chuyển được mô tả bằng phương trình khuếch tán Fick:
trong đó là lượng được vận chuyển trên một đơn vị thời gian, K là hằng số khuếch tán cho chất cụ thể, A là tổng diện tích bề mặt có sẵn, và biểu thị sự khác biệt về nồng độ chất tan và L đại diện cho độ dày của màng.
Phương pháp này đặc biệt áp dụng cho việc vận chuyển khí, mặc dù gradient của oxy, ví dụ, được phóng đại bởi thực tế là oxy được chiết xuất bởi lá nuôi gai nhau.
Khuếch tán được hỗ trợ
Một số hợp chất được vận chuyển qua nhau thai với tốc độ được tăng cường đáng kể so với tốc độ được dự đoán bằng khuếch tán đơn giản. Vận chuyển luôn xảy ra theo chiều gradient, nhưng với tốc độ nhanh hơn.
Cơ chế này liên quan đến vận chuyển glucose và chỉ có thể được giải thích bằng sự tham gia tích cực của các quá trình enzyme và các hệ thống vận chuyển cụ thể.
Vận chuyển tích cực
Sự vận chuyển ngược chiều gradient hóa học xảy ra với một số hợp chất và phải liên quan đến một hệ thống vận chuyển tích cực phụ thuộc vào năng lượng. Quá trình này xảy ra với các axit amin và các vitamin tan trong nước và có thể được chứng minh bằng sự hiện diện của nồng độ hợp chất cao hơn trong máu thai nhi so với máu mẹ. Các cơ chế vận chuyển như vậy có thể bị ức chế bởi các chất độc tế bào và có tính đặc hiệu lập thể.
Ẩm bào (Pinocytosis)
Sự vận chuyển các hợp chất có khối lượng phân tử cao được biết là xảy ra ngay cả khi sự vận chuyển như vậy là không thể qua màng gai nhau do kích thước phân tử. Trong những trường hợp này, các giọt nhỏ (microdroplets) được nuốt vào bào tương của lá nuôi và sau đó được đẩy ra vào tuần hoàn thai nhi. Quá trình này áp dụng cho việc vận chuyển các globulin, phospholipid và lipoprotein và có tầm quan trọng đặc biệt trong việc vận chuyển các chất có hoạt tính miễn dịch. Nguồn vật liệu chính để tổng hợp protein, cũng chiếm khoảng 10% nguồn cung cấp năng lượng, là các axit amin được vận chuyển bằng vận chuyển tích cực.
Vận chuyển tế bào nguyên vẹn
Các tế bào hồng cầu của thai nhi thường được thấy trong tuần hoàn mẹ, đặc biệt là sau khi sinh. Sự vận chuyển này xảy ra thông qua các vết nứt trong tính toàn vẹn của màng lá nuôi và do đó cũng có thể xảy ra tại thời điểm sảy thai hoặc sau khi bong nhau non. Mặc dù một số tế bào của mẹ có thể được tìm thấy trong tuần hoàn thai nhi, điều này ít phổ biến hơn nhiều. Như đã đề cập trước đây, gradient áp lực thuận lợi cho sự di chuyển từ áp lực tương đối cao của các mao mạch thai nhi đến môi trường áp lực thấp của khoang gian gai nhau.
Vận chuyển nước và điện giải
Nước dễ dàng đi qua nhau thai, và một lần đi qua cho phép cân bằng. Các lực thúc đẩy sự di chuyển của nước qua nhau thai bao gồm áp lực thủy tĩnh, áp lực thẩm thấu keo và áp lực thẩm thấu chất tan.
Natri
Nồng độ natri trong huyết tương tĩnh mạch của thai nhi cao hơn trong huyết tương tĩnh mạch của mẹ. Do đó, có vẻ như nhau thai chủ động điều hòa sự vận chuyển natri, có lẽ thông qua hoạt động của ATPase trên bề mặt thai nhi của lá nuôi gai nhau.
Kali
Sự vận chuyển kali cũng được kiểm soát ở cấp độ màng tế bào, nhưng cơ chế vẫn chưa rõ ràng. Nồng độ kali trong huyết tương của thai nhi cao hơn đáng kể so với nồng độ trong huyết tương của mẹ. Đặc biệt, nồng độ trong huyết tương của thai nhi tăng lên đáng kể khi có tình trạng thiếu oxy ở thai nhi và nhiễm toan ở thai nhi với một gradient phóng đại nếu cân bằng axit-bazơ vẫn bình thường. Có bằng chứng về sự vận chuyển qua trung gian chất mang ở bề mặt mẹ của nhau thai, và sự vận chuyển kali của nhau thai cũng có thể được điều biến bởi nội bào.
Canxi
Canxi được vận chuyển tích cực qua nhau thai, và có nồng độ cao hơn trong huyết tương của thai nhi so với huyết tương của mẹ.
Chức năng của nhau thai
Nhau thai có ba chức năng chính:
- trao đổi khí
- dinh dưỡng cho thai nhi và loại bỏ các sản phẩm thải
- chức năng nội tiết
Trao đổi khí
Vì sự vận chuyển khí xảy ra bằng khuếch tán đơn giản, các yếu tố quyết định chính của trao đổi khí là hiệu quả và lưu lượng của tuần hoàn thai nhi và mẹ, diện tích bề mặt của nhau thai có sẵn để vận chuyển và độ dày của màng nhau thai.
Vận chuyển oxy
Độ bão hòa oxy trung bình của máu mẹ đi vào khoang gian gai nhau là 90-100% ở 90-100 mmHg, và mức oxy cao này thuận lợi cho việc vận chuyển đến tuần hoàn thai nhi. Sau khi chính nhau thai đã sử dụng một phần oxy này, phần còn lại có sẵn cho tuần hoàn thai nhi. Hemoglobin của thai nhi có ái lực với oxy cao hơn hemoglobin của người lớn, và nồng độ hemoglobin ở thai nhi cao hơn. Tất cả các yếu tố này thuận lợi cho việc hấp thụ oxy nhanh chóng của thai nhi ở mức thấp tới 30-40 mmHg. Mức độ mà hemoglobin có thể được bão hòa bởi oxy bị ảnh hưởng bởi nồng độ ion hydro. Sự gia tăng xảy ra trong máu khử oxy đến tuần hoàn nhau thai từ thai nhi tạo điều kiện cho việc giải phóng oxy của mẹ trong giường thai-nhau. Đường cong phân ly oxy bị dịch chuyển sang phải do sự gia tăng nồng độ , và nhiệt độ, và điều này được gọi là hiệu ứng Bohr (Hình 4.8). Oxy chủ yếu được vận chuyển dưới dạng oxyhemoglobin, vì có rất ít oxy tự do trong dung dịch.
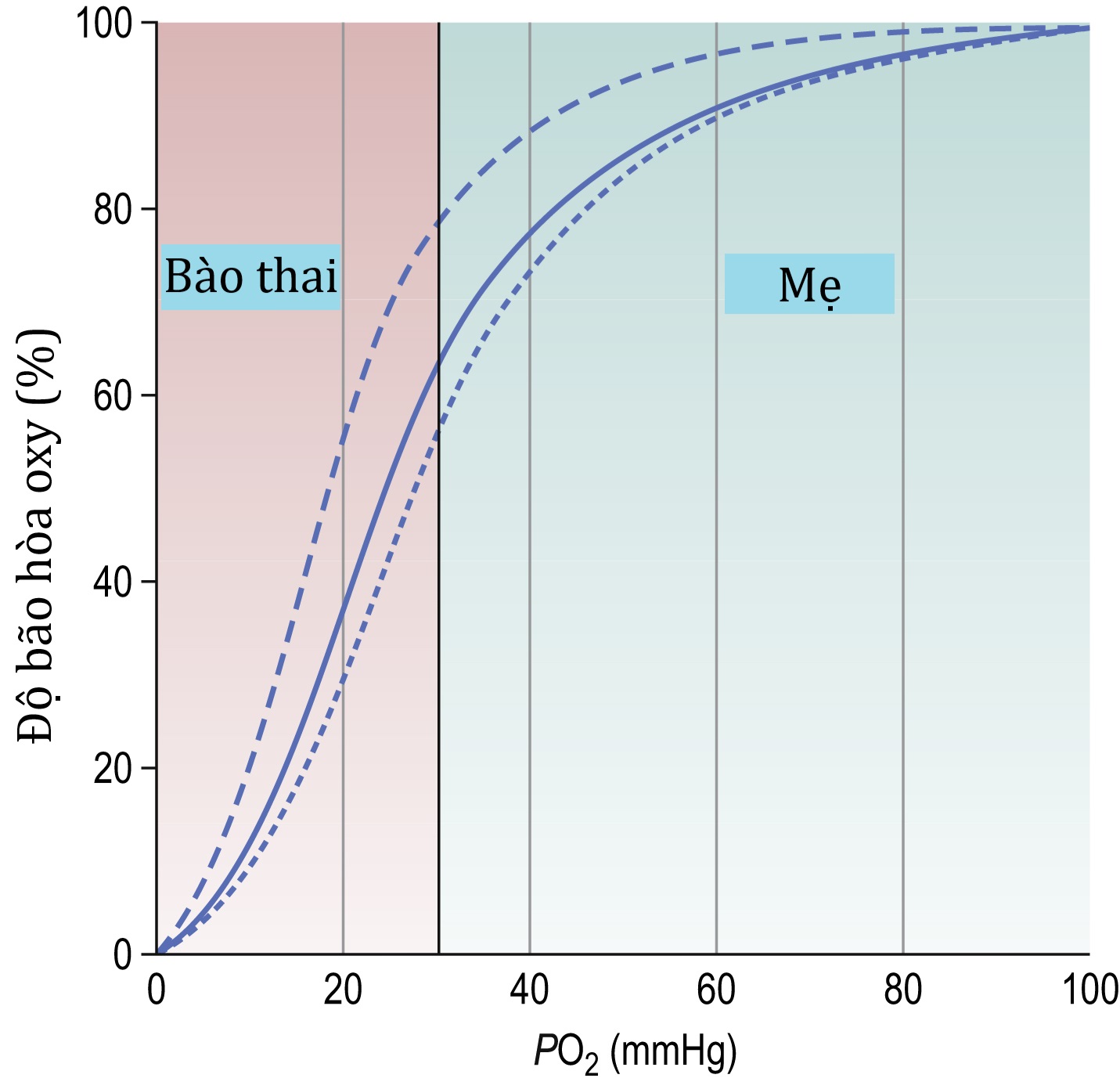
Hình 4.8: Hiệu ứng Bohr.
Vận chuyển carbon dioxide
Carbon dioxide dễ dàng hòa tan trong máu và vận chuyển nhanh chóng qua nhau thai. Chênh lệch áp suất riêng phần là khoảng 5 mmHg. Vận chuyển carbon dioxide có thể xảy ra trong dung dịch dưới dạng bicarbonate hoặc axit carbonic. Nó cũng được vận chuyển dưới dạng carbamino-haemoglobin. Sự gắn kết của với hemoglobin bị ảnh hưởng bởi các yếu tố ảnh hưởng đến việc giải phóng oxy. Do đó, sự gia tăng carbamino-haemoglobin dẫn đến việc giải phóng oxy. Điều này được gọi là hiệu ứng Haldane.
Cân bằng axit-bazơ
Các yếu tố liên quan đến việc điều hòa cân bằng axit-bazơ như , axit lactic và các ion bicarbonate cũng di chuyển qua nhau thai. Do đó, nhiễm toan liên quan đến đói và mất nước ở mẹ cũng có thể dẫn đến nhiễm toan ở thai nhi. Tuy nhiên, thai nhi có thể bị nhiễm toan do thiếu oxy trong khi cân bằng axit-bazơ của mẹ bình thường.
Dinh dưỡng cho thai nhi và loại bỏ các sản phẩm thải
Chuyển hóa carbohydrate
Glucose được vận chuyển từ tuần hoàn mẹ cung cấp chất nền chính cho quá trình chuyển hóa oxy hóa ở thai nhi và nhau thai và cung cấp 90% nhu cầu năng lượng của thai nhi. Khuếch tán được hỗ trợ đảm bảo rằng có sự vận chuyển nhanh chóng glucose qua nhau thai. Vào cuối thai kỳ, thai nhi giữ lại khoảng trọng lượng cơ thể, và bất kỳ lượng glucose dư thừa nào cũng được lưu trữ dưới dạng glycogen hoặc chất béo. Glycogen được lưu trữ trong gan, cơ, nhau thai và tim, trong khi chất béo được lắng đọng xung quanh tim và sau xương bả vai.
Các nghiên cứu trên động vật đã chỉ ra rằng việc vận chuyển đường có tính chọn lọc. Nói chung, glucose và các monosaccharide dễ dàng đi qua nhau thai, trong khi nó gần như không thấm đối với các disaccharide như sucrose, maltose và lactose. Nhau thai cũng không thấm đối với các loại rượu đường như sorbitol, mannitol, deleitol và meso-inositol.
Ở phụ nữ mang thai bình thường lúc đói, glucose trong máu đạt nồng độ khoảng trong tuần hoàn tĩnh mạch của mẹ và trong máu tĩnh mạch dây rốn của thai nhi. Việc truyền glucose vào tuần hoàn mẹ dẫn đến sự gia tăng song song ở cả máu mẹ và máu thai cho đến khi nồng độ ở thai nhi đạt , khi đó không có sự gia tăng nào nữa, bất kể giá trị trong tuần hoàn mẹ.
Các hormone quan trọng trong cân bằng nội môi glucose – insulin, glucagon, human placental lactogen và hormone tăng trưởng – không đi qua nhau thai, và nồng độ glucose của mẹ dường như là yếu tố điều hòa chính trong chuyển hóa glucose của thai nhi. Bản thân nhau thai cũng sử dụng glucose và có thể giữ lại tới một nửa lượng glucose được vận chuyển đến đơn vị thai-nhau.
Vào giữa thai kỳ, khoảng 70% lượng glucose này được chuyển hóa bằng đường phân và 10% qua con đường pentose phosphate; phần còn lại được lưu trữ bằng cách tổng hợp glycogen và lipid. Đến khi đủ tháng, tốc độ sử dụng glucose của nhau thai đã giảm 30%.
Lượng glycogen dự trữ trong gan của thai nhi tăng đều đặn trong suốt thai kỳ và đến khi đủ tháng cao gấp đôi so với lượng dự trữ trong gan của mẹ. Sự sụt giảm nhanh chóng xuống mức của người lớn xảy ra trong vài giờ đầu đời.
Dự trữ glycogen của thai nhi đặc biệt quan trọng trong việc cung cấp nguồn năng lượng cho thai nhi bị ngạt khi quá trình đường phân kỵ khí được kích hoạt.
Chuyển hóa chất béo
Chất béo không hòa tan trong nước và do đó được vận chuyển trong máu dưới dạng các axit béo tự do liên kết với albumin hoặc dưới dạng lipoprotein bao gồm các triglyceride gắn với các lipid hoặc protein khác và được đóng gói trong các chylomicron.
Thai nhi cần các axit béo để xây dựng màng tế bào và để lắng đọng trong mô mỡ. Điều này đặc biệt quan trọng như một nguồn năng lượng trong giai đoạn sơ sinh ngay sau đó.
Có bằng chứng cho thấy các axit béo tự do đi qua nhau thai và sự vận chuyển này không có tính chọn lọc. Các axit béo thiết yếu cũng được vận chuyển từ tuần hoàn mẹ, và có bằng chứng cho thấy nhau thai có khả năng chuyển đổi axit linoleic thành axit arachidonic. Tình trạng đói của mẹ làm tăng huy động triglyceride ở thai nhi.
Chuyển hóa protein
Protein của thai nhi được tổng hợp bởi thai nhi từ các axit béo tự do được vận chuyển qua nhau thai ngược chiều gradient nồng độ. Nồng độ các axit béo tự do trong máu thai nhi cao hơn trong tuần hoàn mẹ.
Nhau thai không tham gia vào quá trình tổng hợp protein của thai nhi, mặc dù nó có tổng hợp một số hormone protein được chuyển vào tuần hoàn mẹ: chorionic gonadotrophin và human placental lactogen. Đến khi đủ tháng, thai nhi đã tích lũy được khoảng 500g protein.
Các globulin miễn dịch (Ig) được tổng hợp bởi mô bạch huyết của thai nhi, và IgM lần đầu tiên xuất hiện trong tuần hoàn thai nhi vào tuần thứ 20 của thai kỳ, tiếp theo là IgA và cuối cùng là IgG.
IgG là gamma-globulin duy nhất được vận chuyển qua nhau thai, và điều này dường như có tính chọn lọc đối với IgG. Không có bằng chứng về việc vận chuyển các hormone thúc đẩy tăng trưởng qua nhau thai.
Ure và amoniac
Nồng độ ure ở thai nhi cao hơn ở mẹ khoảng , và tốc độ thanh thải qua nhau thai là khoảng phút⁻¹ kg⁻¹ trọng lượng thai nhi khi đủ tháng.
Amoniac dễ dàng vận chuyển qua nhau thai, và có bằng chứng cho thấy amoniac của mẹ cung cấp một nguồn nitơ cho thai nhi.
Sản xuất hormone của nhau thai
Nhau thai đóng một vai trò chính như một cơ quan nội tiết và chịu trách nhiệm sản xuất cả hormone protein và steroid. Thai nhi cũng tham gia vào nhiều quá trình sản xuất hormone, và với vai trò này, hợp tử hoạt động như một đơn vị bao gồm cả thai nhi và nhau thai.
Hormone protein
Chorionic gonadotrophin
Human chorionic gonadotrophin (hCG) được sản xuất bởi lá nuôi và có cấu trúc hóa học rất giống với hormone tạo hoàng thể (luteinizing hormone). Nó là một glycoprotein có hai tiểu đơn vị α và β không giống nhau và đạt đến đỉnh điểm trong nước tiểu và máu của mẹ từ tuần thứ 10 đến 12 của thai kỳ. Một đỉnh phụ nhỏ xảy ra giữa tuần 32 và 36. Tiểu đơn vị β của hCG có thể được phát hiện trong huyết tương của mẹ trong vòng 7 ngày sau khi thụ thai.
Chức năng duy nhất được biết đến của hormone này dường như là duy trì thể vàng của thai kỳ, chịu trách nhiệm sản xuất progesterone cho đến khi việc sản xuất này được nhau thai đảm nhận.
Hormone này được đo bằng kỹ thuật ức chế ngưng kết sử dụng các tế bào hồng cầu hoặc các hạt latex được phủ, và đây là cơ sở cho xét nghiệm mang thai hiện đại tiêu chuẩn (xem Chương 18). Xét nghiệm này sẽ dương tính trong nước tiểu sau 2 tuần kể từ khi trễ kinh ở 97% phụ nữ mang thai. Các bộ dụng cụ thử thai tại nhà có thể phát hiện β hCG.
Human placental lactogen
Human placental lactogen (hPL), hay chorionic somatomammotrophin, là một hormone peptide có trọng lượng phân tử 22.000, có cấu trúc hóa học tương tự như hormone tăng trưởng. Nó được sản xuất bởi hợp bào nuôi, và nồng độ hPL trong huyết tương tăng đều đặn trong suốt thai kỳ. Chức năng của hormone này vẫn chưa chắc chắn. Nó làm tăng nồng độ các axit béo tự do và insulin. Nồng độ có xu hướng tăng mạnh trong ba tháng cuối và có liên quan đến lượng đường trong máu cao hơn và các xét nghiệm dung nạp glucose bất thường, tức là giúp phát hiện bệnh tiểu đường khởi phát muộn.
Nồng độ HPL trong huyết tương đã được sử dụng rộng rãi trong việc đánh giá chức năng nhau thai, vì nồng độ này thấp khi có suy nhau thai. Trong 2 tuần cuối của thai kỳ, nồng độ trong huyết thanh giảm ở thai kỳ bình thường. Tuy nhiên, việc sử dụng các phép đo này làm xét nghiệm chức năng nhau thai phần lớn đã không còn được ưa chuộng vì chức năng phân biệt thấp của chúng. Hormone này được đo bằng xét nghiệm miễn dịch.
Hormone steroid
Progesterone
Nhau thai trở thành nguồn progesterone chính vào tuần thứ mười bảy của thai kỳ, và quá trình sinh tổng hợp progesterone chủ yếu phụ thuộc vào nguồn cung cấp cholesterol của mẹ. Trong huyết tương của mẹ, 90% progesterone được liên kết với protein và được chuyển hóa ở gan và thận. Khoảng 10-15% progesterone được bài tiết qua nước tiểu dưới dạng pregnanediol. Nhau thai sản xuất khoảng 350 mg progesterone mỗi ngày khi đủ tháng, và nồng độ progesterone trong huyết tương tăng trong suốt thai kỳ để đạt giá trị khoảng khi đủ tháng. Việc đo pregnanediol trong nước tiểu hoặc progesterone trong huyết tương đã được sử dụng trong quá khứ như một phương pháp đánh giá chức năng nhau thai nhưng đã không chứng tỏ được sự hữu ích đặc biệt do sự phân tán rộng của các giá trị trong các thai kỳ bình thường.
Oestrogen
Hơn 20 loại oestrogen khác nhau đã được xác định trong nước tiểu của phụ nữ mang thai, nhưng các oestrogen chính là oestrone, oestradiol-17β và oestriol. Sự gia tăng lớn nhất trong bài tiết oestrogen qua nước tiểu xảy ra ở phần oestriol. Trong khi bài tiết oestrone tăng 100 lần, oestriol trong nước tiểu tăng 1000 lần.
Buồng trứng chỉ đóng góp một phần rất nhỏ vào sự gia tăng này, vì nhau thai là nguồn oestrogen chính trong thai kỳ. Chất nền để sản xuất oestriol đến từ tuyến thượng thận của thai nhi. Dehydroepiandrosterone (DHEA) được tổng hợp trong vỏ thượng thận của thai nhi đi đến gan của thai nhi, nơi nó được 16-hydroxyl hóa. Sự kết hợp của các tiền chất này với phosphoadenosyl phosphosulphate hỗ trợ độ hòa tan, và hoạt động sulphatase tích cực trong nhau thai dẫn đến việc giải phóng oestriol tự do.
Oestradiol và oestrone được tổng hợp trực tiếp bởi hợp bào nuôi. Nồng độ oestriol trong nước tiểu và huyết tương tăng dần trong suốt thai kỳ cho đến tuần thứ 38 của thai kỳ, khi đó có một số sự sụt giảm xảy ra.
Việc sử dụng các phép đo oestriol hiện nay phần lớn đã được thay thế bằng việc sử dụng các hình thức đánh giá siêu âm khác nhau.
Corticosteroid
Có rất ít bằng chứng cho thấy nhau thai sản xuất corticosteroid. Khi có bệnh Addison hoặc sau khi cắt bỏ tuyến thượng thận, 17-hydoxycorticosteroid và aldosterone biến mất khỏi nước tiểu của mẹ. Trong thai kỳ bình thường, có sự gia tăng đáng kể trong sản xuất cortisol, và điều này ít nhất một phần là do nồng độ transcortin tăng cao trong máu để khả năng liên kết cortisol tăng lên đáng kể.
Hormone giải phóng corticotrophin
Sự gia tăng dần dần nồng độ hormone giải phóng corticotrophin (CRH) trong huyết tương của mẹ đã được ghi nhận trong hai tam cá nguyệt cuối của thai kỳ. Bất kỳ tác dụng sinh học nào của CRH đều bị giảm đi do sự hiện diện của một protein liên kết CRH có ái lực cao (CRH-BP) trong huyết tương của mẹ, mặc dù nồng độ CRH-BP giảm trong 4-5 tuần cuối của thai kỳ, và do đó, nồng độ CRH tự do dường như tăng lên.
Sự phát triển của thai nhi
Tăng trưởng
Cho đến tuần thứ 10 của thai kỳ, có sự gia tăng lớn về số lượng tế bào trong phôi đang phát triển, nhưng sự tăng cân thực tế là nhỏ. Sau đó, sự tăng cân nhanh chóng xảy ra cho đến khi thai nhi đủ tháng đạt trọng lượng cuối cùng khoảng 3.5 kg.
Sự tích lũy protein xảy ra ở thai nhi trong suốt thai kỳ. Tuy nhiên, tình hình rất khác đối với mô mỡ của thai nhi. Các axit béo tự do được lưu trữ trong mỡ nâu quanh cổ, sau xương bả vai và xương ức và quanh thận. Mỡ trắng tạo thành lớp mỡ dưới da bao phủ cơ thể của thai nhi đủ tháng. Lượng mỡ dự trữ trong thai nhi từ 24 đến 28 tuần tuổi thai chỉ chiếm 1% trọng lượng cơ thể, trong khi đến 35 tuần, nó chiếm 15% trọng lượng cơ thể.
Tốc độ tăng trưởng của thai nhi giảm dần về cuối thai kỳ. Kích thước thực tế của thai nhi được xác định bởi nhiều yếu tố khác nhau, bao gồm hiệu quả của nhau thai, sự đầy đủ của tuần hoàn máu tử cung-nhau thai và các yếu tố di truyền và chủng tộc vốn có ở thai nhi.
Sự tăng trưởng bình thường của thai nhi và cân nặng khi sinh được xác định bởi tuổi thai cũng như các biến số thể chất như chiều cao, cân nặng, số lần sinh và nguồn gốc dân tộc của mẹ. Cân nặng khi sinh dự kiến phụ thuộc vào sự kết hợp của các yếu tố này và khác nhau đối với mỗi thai kỳ. Biểu đồ tăng trưởng ‘tùy chỉnh’ được tạo bằng máy tính phác thảo cách đạt được cân nặng này, cùng với các giới hạn trên và dưới. Hình 4.9 cho thấy hai biểu đồ tăng trưởng, tương ứng cho ‘Bà Small’ và ‘Bà Average’, dựa trên các bộ đặc điểm được hiển thị ở góc trên bên trái. Các đường trung vị cũng như bách phân vị thứ 90 và 70 được hiển thị, phác thảo các phạm vi bình thường khác nhau cho các phép đo chiều cao đáy tử cung và cân nặng thai nhi cho mỗi thai kỳ. Cùng một loạt các phép đo cân nặng thai nhi được vẽ trên mỗi biểu đồ và cho thấy một quỹ đạo tăng trưởng chấp nhận được đối với ‘Bà Small’ nhưng tăng trưởng chậm đối với ‘Bà Average’, điều này sẽ gây lo ngại cho thai nhi và thúc đẩy điều tra và/hoặc can thiệp thêm.
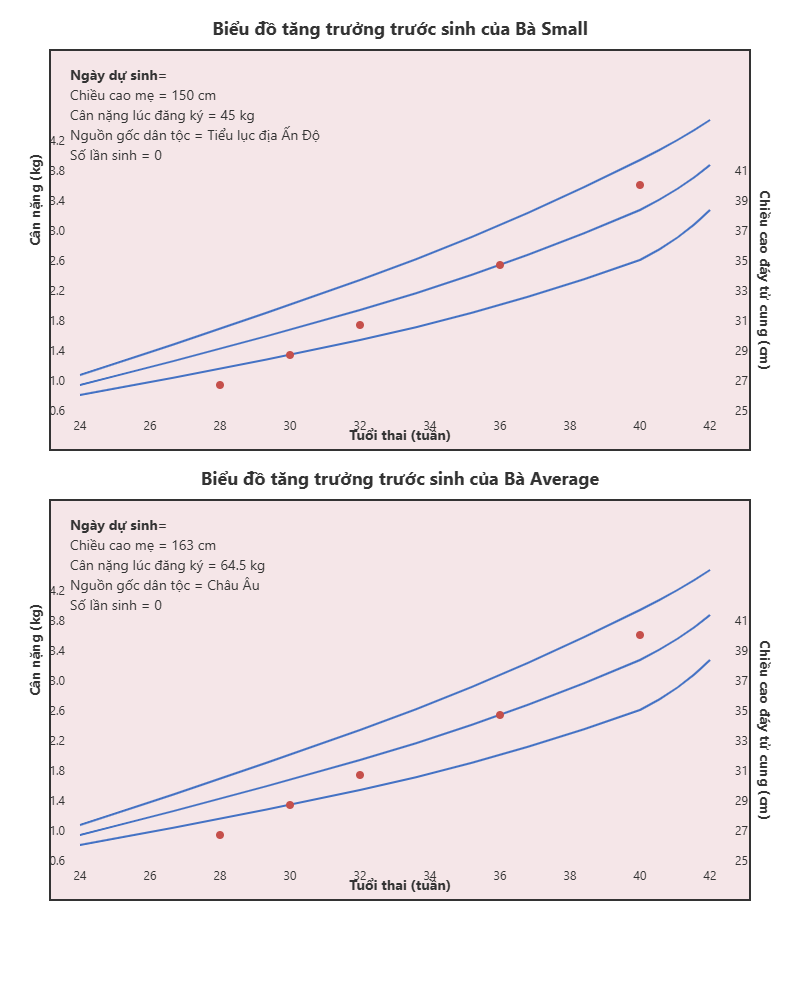
Hình 4.9: Cân nặng thai nhi và tuổi thai được vẽ trên cơ sở số lần sinh, chiều cao và cân nặng của mẹ và nhóm dân tộc. EDD; Ngày dự sinh. (Tài liệu của Jason Gardosi. Chuyển thể từ Gardosi, J., Chang A., Kalyan B., và cộng sự (1992) Biểu đồ tăng trưởng trước sinh tùy chỉnh. The Lancet, 339 (8788):283-287.)
Diện mạo đặc trưng của thai nhi ở tuần thứ 12 của thai kỳ được thể hiện trong Hình 4.10. Da mờ ảo, và gần như không có mỡ dưới da nên các mạch máu trên da dễ dàng nhìn thấy, nhưng ngay cả ở giai đoạn này, thai nhi đã phản ứng với các kích thích. Các chi trên đã đạt đến chiều dài tương đối cuối cùng, và bộ phận sinh dục ngoài có thể phân biệt được bên ngoài nhưng vẫn chưa biệt hóa.
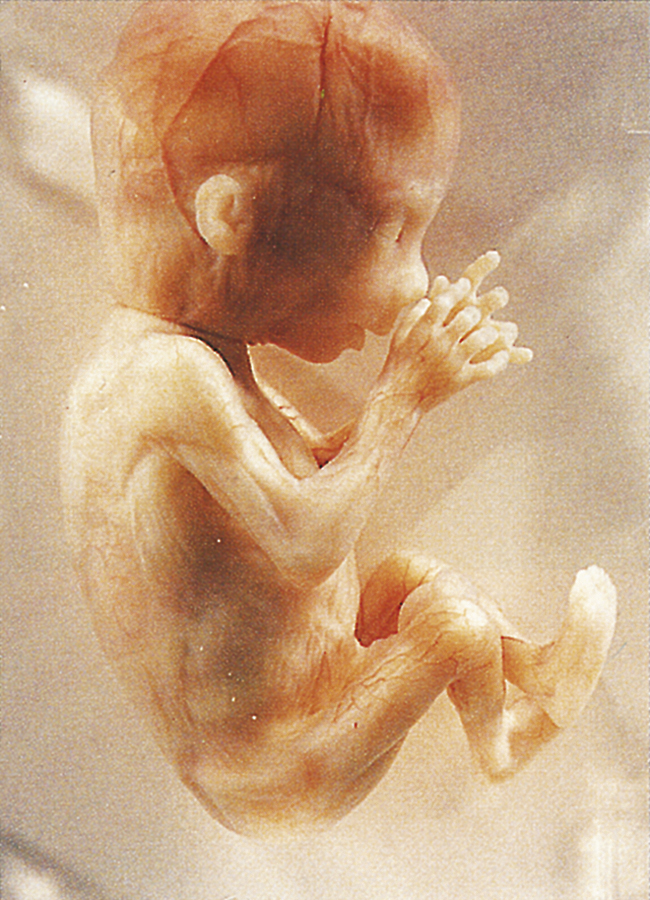
Hình 4.10: Ở tuần thứ 12 của thai kỳ, thai nhi phản ứng với các kích thích. Các chi trên đạt đến chiều dài tương đối cuối cùng, và giới tính của thai nhi có thể phân biệt được bên ngoài.
Đến tuần thứ 16 của thai kỳ (Hình 4.11), chiều dài đầu-mông là 122 mm và các chi dưới đã đạt đến chiều dài tương đối cuối cùng. Bộ phận sinh dục ngoài bây giờ có thể được phân biệt.
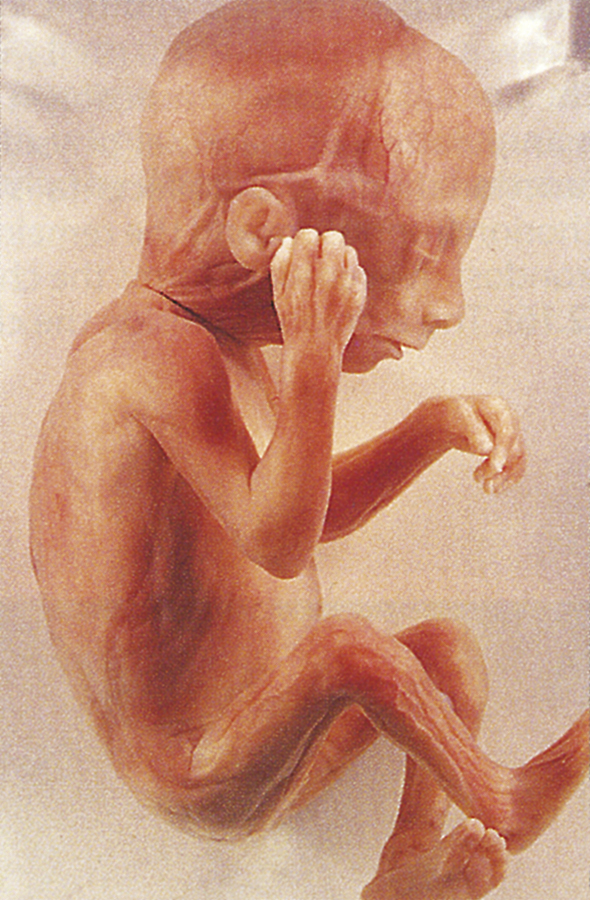
Hình 4.11: Ở tuần thứ 16 của thai kỳ, chiều dài đầu-mông là 122 mm. Các chi dưới đạt đến chiều dài tương đối cuối cùng, và mắt hướng về phía trước.
Đến tuần thứ 24 của thai kỳ (Hình 4.12), chiều dài đầu-mông là 210 mm. Mí mắt đã tách ra, da mờ đục nhưng nhăn nheo do thiếu mỡ dưới da và có lông tơ mịn bao phủ cơ thể. Đến 28 tuần, mắt đã mở và da đầu đang mọc tóc.
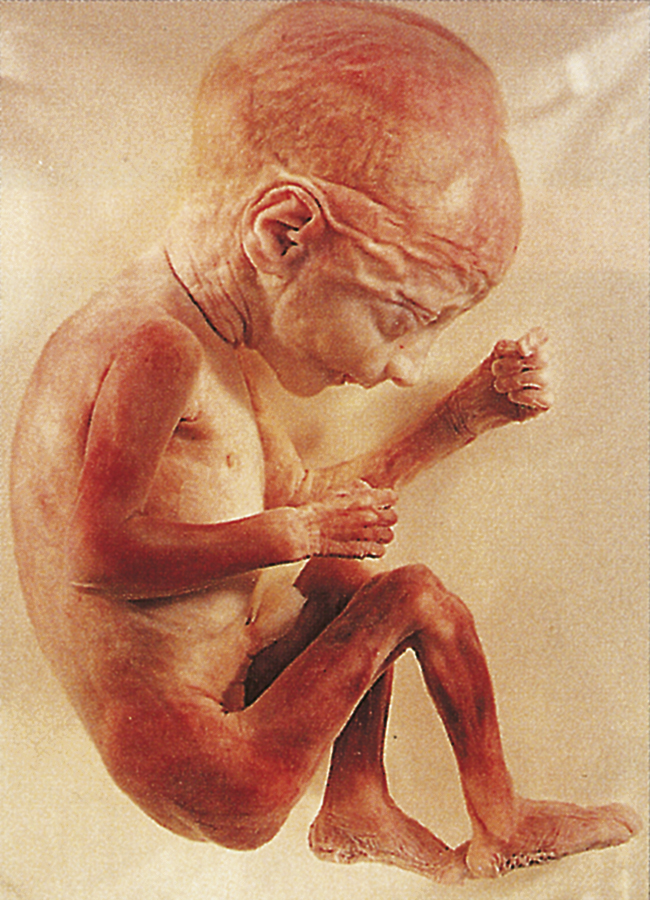
Hình 4.12: Ở tuần thứ 24 của thai kỳ, phổi của thai nhi bắt đầu tiết ra chất hoạt diện. Mí mắt đã tách ra, và lông tơ mịn bao phủ cơ thể.
Hệ tim mạch
Các ống nội tâm mạc đôi phát triển trong trung bì vào cuối tuần thứ ba của thai kỳ được đưa lại gần nhau hơn do sự gấp khúc của phôi và hợp nhất để tạo thành một ống tim duy nhất trong tuần thứ 4. Đến tuần thứ 4-5 của thai kỳ, nhịp tim đã có với tốc độ . Một số rãnh (sulci) và chỗ phình ra hình thành trong ống đơn này, đánh dấu tiền thân của các buồng tim và đường ra, được sắp xếp lại bằng một quá trình gấp và lượn sóng dẫn đến các mối quan hệ không gian của tim người lớn. Sự tạo vách và phát triển van hoàn thiện việc xác định các buồng tim.
Tuần hoàn xác định đã phát triển vào tuần thứ 11 của thai kỳ, và nhịp tim tăng lên khoảng 140 lần/phút. Trong tuần hoàn của thai nhi trưởng thành, khoảng 40% lượng máu tĩnh mạch trở về đi vào tâm nhĩ phải chảy trực tiếp vào tâm nhĩ trái qua lỗ bầu dục (foramen ovale) (Hình 4.13). Máu được bơm từ tâm nhĩ phải vào tâm thất phải được tống vào động mạch phổi, nơi nó đi vào động mạch chủ qua ống động mạch (ductus arteriosus) hoặc vào các mạch máu phổi. Hai kết nối này cho phép máu giàu oxy đi vào tim qua tĩnh mạch rốn phần lớn bỏ qua tuần hoàn phổi bị co thắt và thay vào đó được bơm vào tuần hoàn hệ thống.
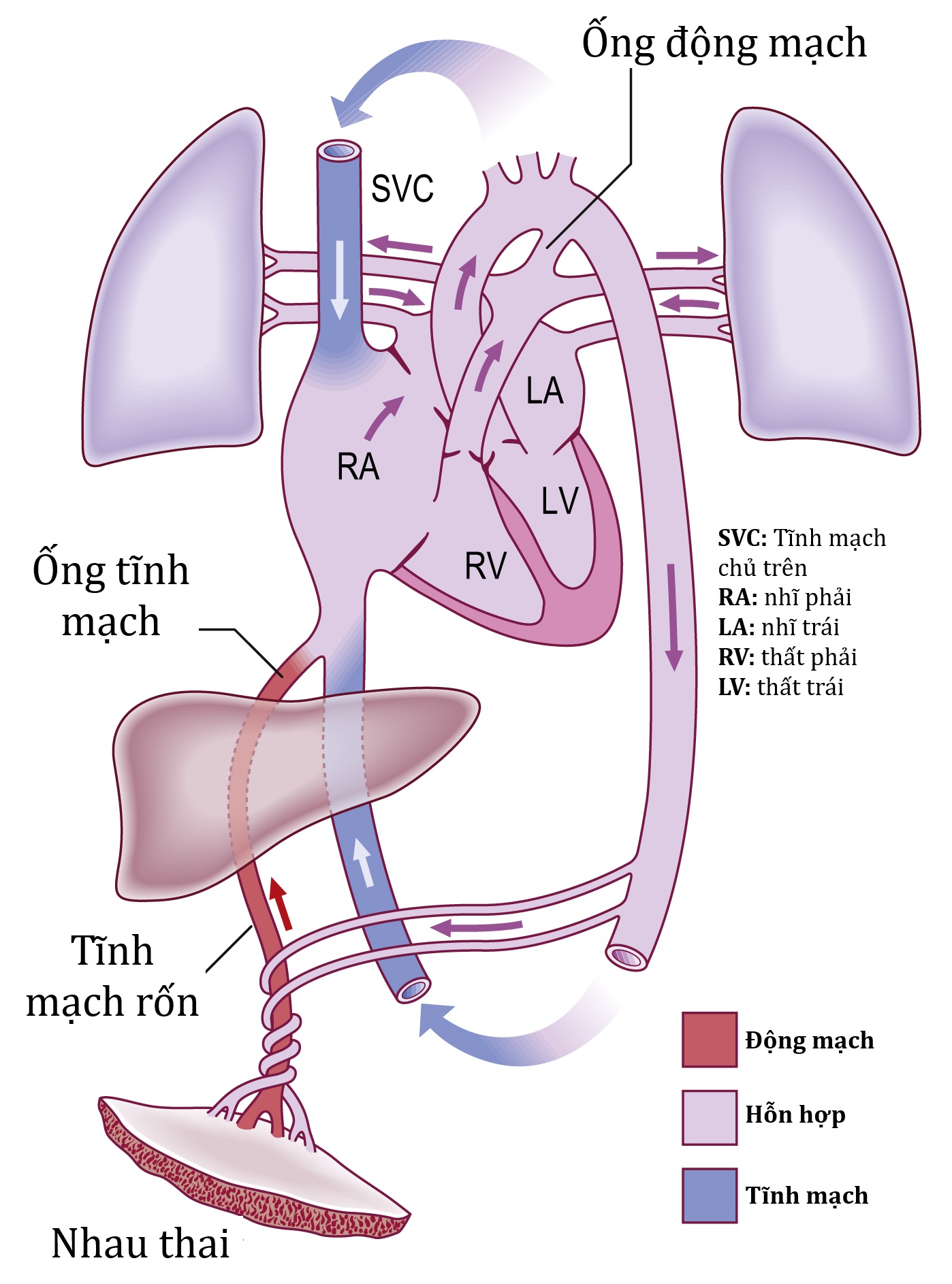
Hình 4.13: Tuần hoàn của thai nhi cho thấy sự phân bố của máu động mạch, tĩnh mạch và máu pha. LA, nhĩ trái; LV, thất trái; RA, nhĩ phải; RV, thất phải; SVC, tĩnh mạch chủ trên.
Ở thai nhi trưởng thành, cung lượng tim của thai nhi được ước tính là phút⁻¹ kg⁻¹ trọng lượng cơ thể. Không giống như tuần hoàn của người lớn, cung lượng tim của thai nhi hoàn toàn phụ thuộc vào nhịp tim chứ không phải thể tích nhát bóp. Sự kiểm soát tự chủ của nhịp tim thai nhi trưởng thành trong ba tháng cuối, và trương lực thần kinh phế vị đối giao cảm có xu hướng làm giảm nhịp tim thai cơ bản.
Hệ hô hấp
Hệ hô hấp phát triển từ ống ruột trước nguyên thủy như một túi thừa bụng, rãnh thanh-khí quản, vào đầu tuần thứ tư của thai kỳ. Vào cuối tuần thứ tư, mầm của phế quản và phổi trong tương lai xuất hiện dưới dạng một chỗ chia đôi ở đầu đuôi của rãnh thanh-khí quản. Sự hình thành hình thái hô hấp bao gồm sự tách biệt của khí quản bụng khỏi thực quản lưng ở phía sọ so với chỗ chia đôi và sự phân nhánh liên tiếp của các nụ phế quản-phổi để tạo thành cây hô hấp và các phế nang. Sự hình thành hình thái phân nhánh bao gồm các giai đoạn phôi, giả tuyến, tiểu quản và túi, tiếp theo là một giai đoạn trưởng thành phế nang bắt đầu vào khoảng tuần thứ ba mươi sáu của thai kỳ và tiếp tục vào giai đoạn sau sinh.
Các cử động hô hấp của thai nhi có thể được phát hiện từ rất sớm, vào tuần thứ 12 của thai kỳ, và đến giữa tam cá nguyệt, một kiểu hô hấp đều đặn được thiết lập. Đến tuần thứ 34 của thai kỳ, hô hấp xảy ra với tốc độ 40-60 cử động/phút với các khoảng ngừng thở xen kẽ. Các cử động hô hấp này nông, với sự di chuyển của nước ối chỉ vào các tiểu phế quản. Thỉnh thoảng có các dòng chảy lớn hơn của dịch vào cây phế quản, nhưng điều này không mở rộng vào các phế nang do áp lực cao được duy trì trong các phế nang đang phát triển từ sự tiết dịch phế nang. Một ngoại lệ cho tình huống này có thể là kết quả của các đợt thiếu oxy, khi việc thở hổn hển có thể dẫn đến việc hít nước ối sâu hơn vào các phế nang. Dịch này thường, trong những trường hợp này, có thể bị nhuốm phân su.
Việc thở của thai nhi được kích thích bởi tăng CO2 máu và bởi nồng độ glucose của mẹ tăng cao, như trong trạng thái sau ăn, trong khi thiếu oxy làm giảm số lượng cử động hô hấp, cũng như việc mẹ hút thuốc.
Sự xuất hiện của ngừng thở ở thai nhi tăng lên về cuối thai kỳ, khi các cử động thở có thể vắng mặt trong thời gian dài tới 120 phút ở một thai nhi bình thường.
Các phế nang phổi của thai nhi được lót bởi hai loại tế bào biểu mô phế nang chính. Trao đổi khí xảy ra qua các tế bào loại I, và các tế bào loại II tiết ra một chất hoạt diện phospholipid bề mặt cần thiết để duy trì sự thông suốt chức năng của các phế nang. Các chất hoạt diện chính là sphingomyelin và lecithin; việc sản xuất lecithin đạt đến mức chức năng vào tuần thứ 32 của thai kỳ, mặc dù nó có thể bắt đầu sớm nhất là vào tuần 24. Trong một số trường hợp, chẳng hạn như trong thai kỳ tiểu đường, việc sản xuất chất hoạt diện có thể bị trì hoãn, và quá trình này có thể được đẩy nhanh bằng cách dùng corticosteroid cho mẹ.
Việc đo nồng độ lecithin trong nước ối cung cấp một phương pháp hữu ích để đánh giá sự trưởng thành chức năng của phổi thai nhi.
Hệ tiêu hóa
Sự gấp khúc của phôi chuyển đổi lớp nội bì phẳng thành ống tiêu hóa nguyên thủy trong tuần thứ tư của thai kỳ. Ống ban đầu được nối với túi noãn hoàng bằng ống noãn hoàng-ruột và được đóng ở cả hai đầu sọ và đuôi tương ứng bởi màng hầu họng và màng ổ nhớp. Miệng được hình thành do sự phá vỡ của màng hầu họng, và ở ruột sau, vách niệu-trực tràng đang phát triển chia ổ nhớp thành một xoang niệu-sinh dục bụng và một trực tràng lưng. Các vùng ruột trước, ruột giữa và ruột sau được xác định bởi ranh giới của nguồn cung cấp máu tương ứng của chúng. Sự phát triển nhanh chóng của ruột giữa dẫn đến thoát vị sinh lý của một phần ruột vào đáy dây rốn trong khoảng thời gian từ tuần thứ sáu đến tuần thứ mười đến mười một của thai kỳ. Vị trí giải phẫu cuối cùng của ruột trong khoang bụng là kết quả của sự xoay ruột trong giai đoạn này. Sự dày lên của nội bì tá tràng và sự nảy mầm sau đó dẫn đến sự phát triển của tuyến tụy, gan và túi mật.
Sự phát triển của ruột thai nhi và chức năng ruột tiến triển trong suốt thai kỳ, và đến tuần 16-20 của thai kỳ, các tuyến niêm mạc xuất hiện, báo hiệu sự khởi đầu sớm nhất của chức năng ruột. Đến tuần thứ 26 của thai kỳ, hầu hết các enzyme tiêu hóa đã có mặt, mặc dù hoạt động của amylase không xuất hiện cho đến giai đoạn sơ sinh. Thai nhi nuốt nước ối, và nhu động ruột được thiết lập vào giữa thai kỳ. Sự tiêu hóa các tế bào và protein trong nước ối dẫn đến sự hình thành phân của thai nhi được gọi là phân su.
Phân su thường vẫn còn trong ruột và xuất hiện trong nước ối với sự trưởng thành ngày càng tăng và cũng trong các điều kiện căng thẳng và ngạt của thai nhi khi lượng nước ối có thể ít hơn.
Thận
Thận bắt đầu phát triển trong trung bì trung gian vào đầu tuần thứ tư của thai kỳ. Ba giai đoạn riêng biệt của sự hình thành thận đã được mô tả với sự phát triển tuần tự của tiền thận (pronephros), trung thận (mesonephros) và hậu thận (metanephros) (thận xác định) theo hướng từ đầu đến đuôi. Tiền thận không có chức năng và thoái triển. Trung thận bao gồm nhiều tiểu quản trung thận phát triển thành các đơn vị chức năng và đổ vào các ống trung thận (ống Wolff) đôi, các ống này tự nối đuôi với xoang niệu-sinh dục nguyên thủy. Ở nữ, ống trung thận gần như thoái hóa hoàn toàn trái ngược với nam, nơi phần đuôi nhất của nó phát triển thành các ống dẫn tinh, mào tinh, ống dẫn tinh và túi tinh. Sự phát triển của hậu thận bắt đầu vào đầu tuần thứ năm của thai kỳ với sự nảy mầm của các nụ niệu quản từ ống trung thận. Các nụ niệu quản sẽ hình thành hệ thống thu thập của thận và nối với phần của xoang niệu-sinh dục sẽ hình thành bàng quang tiết niệu trong tương lai. Các nụ niệu quản phát triển sang hai bên và gây ra sự phát triển của nhu mô thận thông qua một loạt các tương tác biểu mô-trung mô đối ứng với một khối tế bào trong trung bì trung gian được gọi là mầm hậu thận (metanephric blastema).
Các tiểu cầu thận chức năng lần đầu tiên xuất hiện ở vùng cận tiểu cầu của vỏ thận vào tuần thứ 22 của thai kỳ, và quá trình lọc bắt đầu vào thời điểm này. Sự hình thành của thận được hoàn thành vào tuần thứ 36 của thai kỳ. Lọc cầu thận tăng lên về cuối thai kỳ khi số lượng tiểu cầu thận tăng và huyết áp của thai nhi tăng.
Ở thai nhi, chỉ có 2% cung lượng tim tưới máu cho thận, vì hầu hết các chức năng bài tiết thường do thận đảm nhiệm đều được nhau thai đáp ứng.
Các ống thận của thai nhi có khả năng vận chuyển tích cực trước khi nhận được bất kỳ dịch lọc cầu thận nào, và do đó một số nước tiểu có thể được sản xuất trong các ống trước khi quá trình lọc cầu thận bắt đầu. Hiệu quả của tái hấp thu ở ống thận thấp, và glucose trong tuần hoàn thai nhi tràn vào nước tiểu của thai nhi ở mức thấp tới .
Nước tiểu của thai nhi đóng góp một phần đáng kể vào nước ối.
Các giác quan đặc biệt
Phôi thai học của tai rất phức tạp với tai ngoài và tai giữa có nguồn gốc từ cung họng thứ nhất và thứ hai cùng với khe và túi liên quan và tai trong từ một cấu trúc ngoại bì được gọi là tấm tai (otic placode). Tai ngoài có thể được hình dung bằng siêu âm từ 10 tuần trở đi. Tai giữa và ba xương nhỏ được hình thành đầy đủ vào 18 tuần, khi chúng cũng được cốt hóa; các thành phần của tai trong, bao gồm ốc tai và mê đạo màng và xương, đều được phát triển đầy đủ vào tuần thứ 24 của thai kỳ. Nhận thức âm thanh của thai nhi phải được đánh giá bằng các phản ứng hành vi, và người ta thường đồng ý rằng các phản ứng đầu tiên với các kích thích âm thanh xảy ra ở tuần thứ 24 của thai kỳ, mặc dù một số quan sát đã cho thấy có thể có nhận thức sớm nhất là vào 16 tuần. Theo lịch trình phát triển của tai trong, điều này có vẻ khó xảy ra.
Có bằng chứng rõ ràng rằng thai nhi có thể nghe thấy giọng nói của mẹ, và thực sự những âm thanh được truyền từ bên trong to hơn nhiều so với những âm thanh được truyền từ bên ngoài thành bụng của mẹ. Các nghiên cứu với chụp cộng hưởng từ chức năng phẳng dội (echoplanar functional magnetic resonance imaging) đã chứng minh những thay đổi mạch máu thùy thái dương ở thai nhi để đáp ứng với việc mẹ đọc các bài đồng dao vào cuối thai kỳ. Có lẽ các bà mẹ nên cẩn thận những gì họ nói với thai nhi vào cuối thai kỳ!
Mắt phát triển từ cả ngoại bì (ngoại bì thần kinh, mào thần kinh và ngoại bì bề mặt) và trung bì. Nhận thức thị giác khó đánh giá hơn nhiều, nhưng có vẻ như một số nhận thức về ánh sáng qua thành bụng của mẹ có phát triển vào cuối thai kỳ. Chắc chắn, các cử động mắt của thai nhi có thể được quan sát trong thai kỳ và tạo thành một phần quan trọng của các quan sát liên quan đến các trạng thái hành vi khác nhau của thai nhi, một chủ đề được thảo luận trong Chương 10.
Nước ối
Sự hình thành
Túi ối phát triển vào đầu thai kỳ và đã được xác định ở phôi người sớm nhất là 7 ngày. Những dấu hiệu đầu tiên của sự phát triển khoang ối có thể được nhìn thấy trong khối tế bào bên trong của phôi nang.
Vào đầu thai kỳ, nước ối có lẽ là một dịch thẩm tách của các khoang ngoại bào của thai nhi và mẹ và do đó là 99% nước. Nó cũng có thành phần tế bào và protein. Có bằng chứng cho thấy cho đến tuần thứ 24 của thai kỳ, khi quá trình sừng hóa da của thai nhi bắt đầu, sự vận chuyển nước đáng kể có thể xảy ra bằng cách thẩm thấu qua da của thai nhi. Trong nửa sau của thai kỳ sau khi chức năng thận bắt đầu, nước tiểu của thai nhi cung cấp một đóng góp đáng kể vào thể tích nước ối. Chắc chắn, khi thận bị thiếu, như trong bất sản thận, tình trạng này luôn đi kèm với thể tích nước ối tối thiểu, một tình trạng được gọi là thiểu ối (oligohydramnios).
Vai trò của thai nhi trong việc điều hòa thể tích nước ối trong thai kỳ bình thường được hiểu rất kém, nhưng thai nhi nuốt nước ối, hấp thụ nó trong ruột và, trong giai đoạn sau của thai kỳ, bài tiết nước tiểu vào túi ối (Hình 4.14).
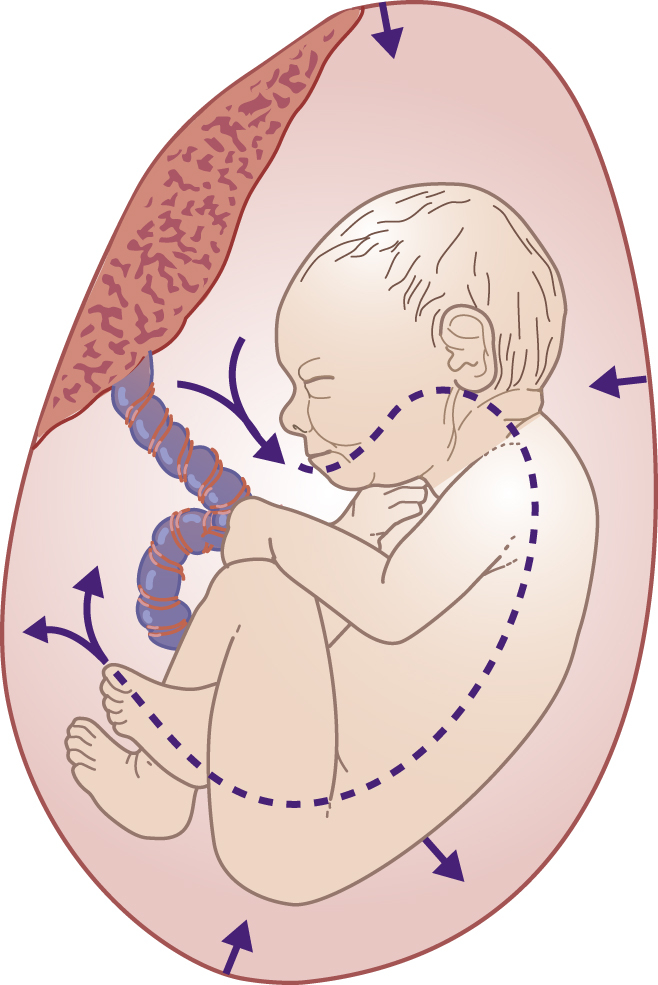
Hình 4.14: Nước ối được tiết vào túi ối, được thai nhi nuốt, hấp thụ qua ruột và bài tiết qua nước tiểu của thai nhi.
Cần lưu ý rằng đây là một trạng thái rất năng động, vì tổng thể tích nước trong túi ối được luân chuyển sau mỗi 2-3 giờ. Do đó, bất kỳ yếu tố nào cản trở sự hình thành hoặc loại bỏ nước ối đều có thể dẫn đến sự thay đổi nhanh chóng về thể tích nước ối.
Các bất thường bẩm sinh liên quan đến khả năng nuốt nước ối bị suy giảm thường liên quan đến thể tích nước ối quá mức, một tình trạng được gọi là đa ối (polyhydramnios).
Tóm lại, nước ối được hình thành do sự bài tiết và thẩm thấu dịch qua màng ối và da của thai nhi và từ sự đi qua của nước tiểu của thai nhi vào túi ối. Sự lưu thông của nước ối xảy ra bằng cách tái hấp thu dịch qua ruột, da và màng ối của thai nhi.
Thể tích
Đến tuần thứ 8 của thai kỳ, 5-10 mL nước ối đã tích tụ. Sau đó, thể tích tăng nhanh song song với sự phát triển của thai nhi và tuổi thai lên đến thể tích tối đa là 1000 mL ở 38 tuần. Sau đó, thể tích giảm dần để đến 42 tuần, nó có thể giảm xuống dưới 300 mL. Việc ước tính thể tích nước ối là một phần tiêu chuẩn của việc đánh giá sức khỏe thai nhi bằng siêu âm.
Ý nghĩa lâm sàng của thể tích nước ối
Thiểu ối
Sự giảm thể tích nước ối thường liên quan đến sự suy giảm bài tiết dịch và do đó là một dấu hiệu của sự suy giảm chức năng nhau thai, ngoại trừ ảnh hưởng của thai quá ngày. Nó có thể liên quan đến vỡ ối non với sự mất nước ối mạn tính.
Thiểu ối thường liên quan đến thai chậm tăng trưởng trong tử cung và do đó là một dấu hiệu quan trọng của nguy cơ thai nhi.
Nó cũng liên quan đến các bất thường bẩm sinh như bất sản thận, nơi không có sản xuất nước tiểu của thai nhi. Thiểu ối liên quan đến các vấn đề cấu trúc và chức năng khác nhau ở thai nhi. Nó có thể liên quan đến thiểu sản phổi và khó thở khi sinh. Nó cũng có thể gây ra các dị tật thể chất như bàn chân khoèo, dị tật sọ và vẹo cổ. Trong chuyển dạ, nó có liên quan đến chèn ép dây rốn bất thường trong các cơn co và do đó gây thiếu oxy cho thai nhi. Truyền dịch ối được sử dụng ở một số đơn vị để cố gắng tránh những vấn đề này, nhưng hiệu quả của các kỹ thuật này vẫn còn nghi ngờ.
Đa ối
Sự hiện diện của dịch quá mức thường phát sinh như một tình trạng mạn tính nhưng đôi khi có thể là cấp tính.
Đa ối cấp tính là một tình trạng hiếm gặp có xu hướng phát sinh trong tam cá nguyệt thứ hai hoặc đầu tam cá nguyệt thứ ba và thường dẫn đến khởi phát chuyển dạ sinh non. Tình trạng này gây đau đớn cho người mẹ và có thể gây khó thở và nôn mửa. Tử cung bị căng phồng cấp tính, và có thể cần phải giảm áp lực bằng cách chọc ối. Tuy nhiên, điều này chỉ mang lại sự giảm nhẹ ngắn hạn và gần như luôn đòi hỏi các thủ thuật lặp đi lặp lại. Thường có một bất thường bẩm sinh tiềm ẩn. Một nguyên nhân hiếm gặp là bệnh đái tháo nhạt bẩm sinh. Nó cũng có thể được quản lý bằng thuốc với indomethacin cho mẹ với liều trọng lượng cơ thể mỗi ngày. Indomethacin trong một thời gian dài có thể gây co mạch thận và động mạch phổi và do đó chỉ nên được sử dụng trong vài ngày.
Đa ối mạn tính có thể phát sinh trong những thai kỳ có bánh nhau lớn, chẳng hạn như xảy ra trong đa thai, u mạch màng đệm của nhau thai hoặc mẹ bị tiểu đường. Nó cũng có thể là vô căn, không có nguyên nhân tiềm ẩn rõ ràng, và thai nhi có thể hoàn toàn bình thường. Tuy nhiên, trong khoảng 30% tất cả các trường hợp, có một bất thường bẩm sinh đáng kể. Đa ối mạn tính được thấy với các bất thường của thai nhi hoặc nhau thai sau đây, theo thứ tự tần suất giảm dần:
Bản thân đa ối có liên quan đến một số biến chứng nhất định, và chúng bao gồm những điều sau:
|
Giá trị lâm sàng của các xét nghiệm trên nước ối
Cả thành phần sinh hóa và tế bào học của nước ối đều có thể được sử dụng cho nhiều xét nghiệm lâm sàng khác nhau. Tuy nhiên, nhiều xét nghiệm được sử dụng trước đây đã được thay thế bằng siêu âm và các thủ thuật như chọc dò dây rốn và sinh thiết gai nhau.
Nước ối chứa hai loại tế bào riêng biệt. Nhóm đầu tiên có nguồn gốc từ thai nhi và nhóm thứ hai từ màng ối. Các tế bào có nguồn gốc từ thai nhi lớn hơn và có nhiều khả năng không có nhân, trong khi những tế bào có nguồn gốc từ màng ối nhỏ hơn, với một hạt nhân nổi bật chứa trong nhân dạng túi, và được tìm thấy với số lượng lớn hơn theo tỷ lệ trước tuần thứ ba mươi hai của thai kỳ.
Các tế bào bắt màu với eosin nổi bật nhất trong giai đoạn đầu của thai kỳ và có nguồn gốc từ màng ối. Sau 38 tuần tuổi thai, số lượng các tế bào này giảm xuống dưới 30% tổng số tế bào.
Các tế bào ưa bazơ tăng về số lượng khi thai kỳ tiến triển nhưng cũng có xu hướng giảm sau 38 tuần. Sự hiện diện của số lượng lớn các tế bào này có liên quan đến sự hiện diện của thai nhi nữ; âm đạo của thai nhi được cho là nguồn gốc có thể có.
Sau 38 tuần, một số lượng lớn các tế bào không nhân ưa eosin xuất hiện. Các tế bào này nhuộm màu cam với Nile blue sulphate và được cho là có nguồn gốc từ các tế bào bã nhờn đang trưởng thành.
Các tế bào này đã được sử dụng trong quá khứ như một phương pháp đánh giá tuổi thai, nhưng phương pháp này hiện đã được thay thế bằng hình ảnh siêu âm và đánh giá sự tăng trưởng của thai nhi.
Chọc ối
Nước ối được lấy bằng thủ thuật chọc ối. Thủ thuật này bao gồm việc đưa một kim cỡ nhỏ trong điều kiện vô trùng qua thành bụng trước của mẹ dưới gây tê tại chỗ. Thủ thuật này, khi được sử dụng để xét nghiệm chẩn đoán các bất thường nhiễm sắc thể, thường được thực hiện ở tuần 14-16 của thai kỳ. Thủ thuật phải được thực hiện dưới hướng dẫn của siêu âm để xác định túi nước ối tốt nhất và dễ tiếp cận nhất và, nếu có thể, để tránh nhau thai và thai nhi. Lấy tới 10 mL dịch, và sự hiện diện của nhịp tim thai được kiểm tra cả trước và sau thủ thuật (Hình 4.15).
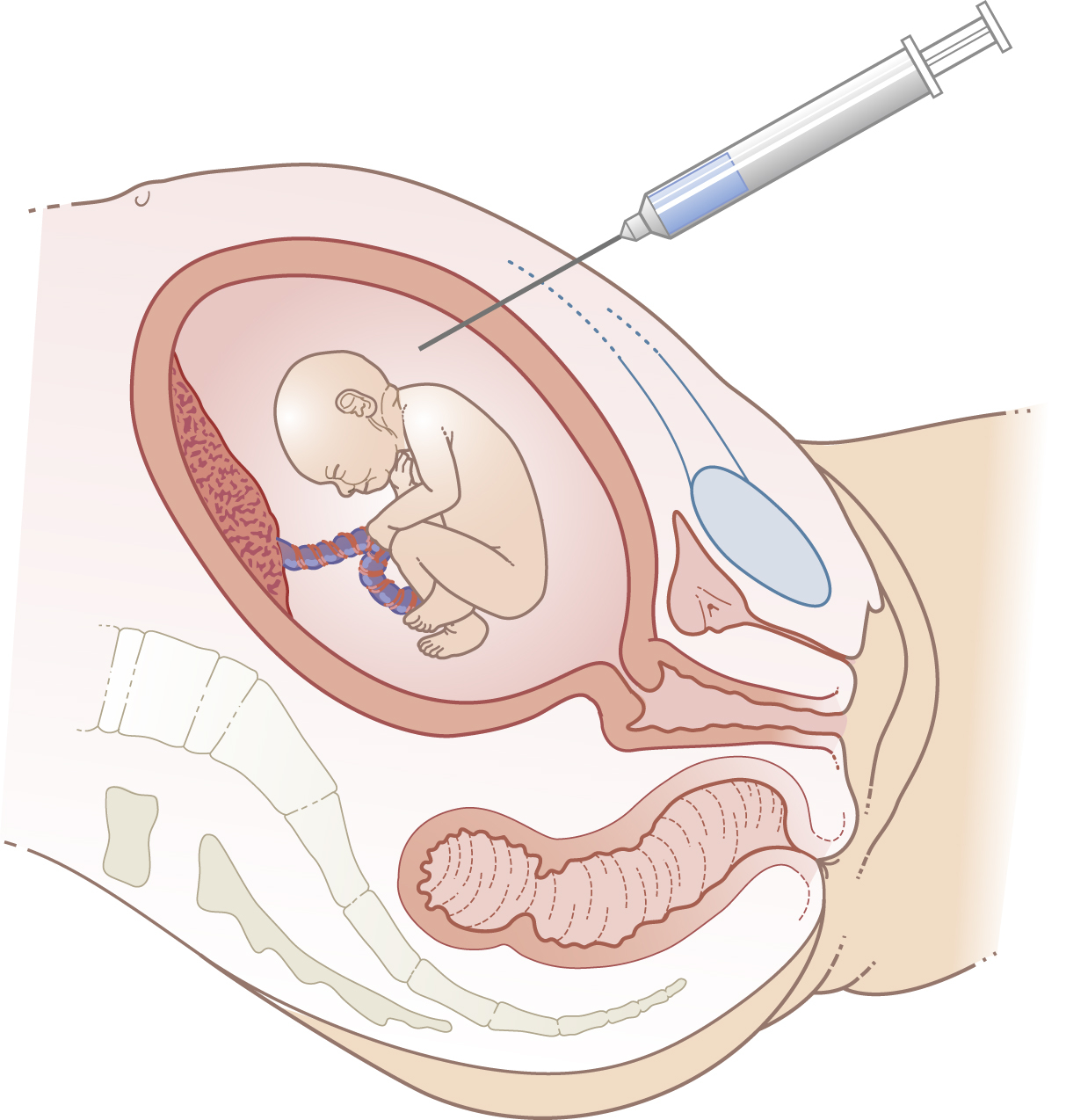
Hình 4.15: Nước ối được lấy bằng thủ thuật chọc ối bằng cách đưa kim vào túi ối dưới hướng dẫn của siêu âm, tránh nhau thai nếu có thể.
Chỉ định chọc ối
Bất thường nhiễm sắc thể và các bệnh liên quan đến giới tính
Kiểu nhân của thai nhi có thể được xác định bằng cách nuôi cấy các tế bào thai nhi thu được từ nước ối. Điều này có thể tiết lộ các bất thường nhiễm sắc thể như những bất thường được tìm thấy trong hội chứng Down, hội chứng Turner và các thể khảm khác nhau. Trong quá khứ, nó được sử dụng để xác định giới tính của thai nhi để hỗ trợ trong việc quản lý các rối loạn liên quan đến giới tính như bệnh ưa chảy máu và loạn dưỡng cơ Duchenne, nhưng điều này không phổ biến trong thực hành hiện tại. Giới tính của thai nhi có thể được xác định không xâm lấn bằng cách sử dụng DNA tự do của thai nhi, ngay cả trước 10 tuần, và điều này được hỗ trợ vào cuối tam cá nguyệt đầu tiên bằng cách đánh giá góc của củ sinh dục.
Rối loạn chuyển hóa
Có một số rối loạn chuyển hóa hiếm gặp, chẳng hạn như bệnh Tay-Sachs và bệnh galactosemia, có thể được chẩn đoán bằng cách sử dụng các tế bào thai nhi thu được từ nước ối.
Ước tính sự trưởng thành của phổi thai nhi
Việc ước tính lecithin hoặc tỷ lệ lecithin/sphingomyelin trong nước ối đã được sử dụng để đo lường sự trưởng thành chức năng của phổi ở thai nhi sau 28 tuần tuổi thai và trước khi sinh non và khi có nguy cơ đáng kể trẻ bị hội chứng suy hô hấp. Tuy nhiên, hiện nay việc cho mẹ dùng corticosteroid trong những trường hợp này là thực hành thường quy. Hiệu quả của thủ thuật này đến mức nó đã làm giảm nhu cầu sử dụng xét nghiệm. Các xét nghiệm khác về sự trưởng thành của thai nhi dựa trên nước ối hiện đã bị loại bỏ để thay thế bằng các kỹ thuật siêu âm.
TÓM TẮT Ý CHÍNH
Sự phát triển sớm của nhau thai
Sự phát triển tiếp theo của nhau thai
Cấu trúc dây rốn
Tuần hoàn máu tử cung-nhau thai
Vận chuyển và chức năng của nhau thai
Sự phát triển của thai nhi
Nước ối
Các xét nghiệm lâm sàng
|
Bảng chú giải thuật ngữ Y học Anh-Việt
| STT |
Thuật ngữ tiếng Anh |
Phiên âm IPA |
Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Fertilization | /ˌfɜːrtələˈzeɪʃn/ | Sự thụ tinh |
| 2 | Egg cleavage | /ɛɡ ˈkliːvɪdʒ/ | Sự phân cắt trứng |
| 3 | Morula | /ˈmɔːrʊlə/ | Phôi dâu |
| 4 | Blastocyst | /ˈblæstəʊsɪst/ | Phôi nang |
| 5 | Cytotrophoblast | /ˌsaɪtəʊˈtrɒfəʊblæst/ | Nguyên bào nuôi |
| 6 | Endometrium | /ˌɛndoʊˈmiːtriəm/ | Nội mạc tử cung |
| 7 | Trophoblastic invasion | /ˌtrɒfəʊˌblæstɪk ɪnˈveɪʒən/ | Sự xâm lấn của lá nuôi |
| 8 | Syncytium | /sɪnˈsɪʃiəm/ | Hợp bào |
| 9 | Syncytiotrophoblast | /sɪnˌsɪʃioʊˈtrɒfəʊblæst/ | Hợp bào nuôi |
| 10 | Endometrial stromal cells | /ˌɛndoʊˈmiːtriəl ˈstroʊməl sɛlz/ | Tế bào mô đệm nội mạc tử cung |
| 11 | Decidual reaction | /dɪˈsɪdʒuəl riˈækʃən/ | Phản ứng màng rụng |
| 12 | Phagocytosed | /ˈfæɡəʊsaɪtoʊzd/ | Bị thực bào |
| 13 | Placenta | /pləˈsɛntə/ | Nhau thai |
| 14 | Langhans cells | /ˈlæŋhɑːnz sɛlz/ | Tế bào Langhans |
| 15 | Decidua | /dɪˈsɪdʒuə/ | Màng rụng |
| 16 | Endometrial venules | /ˌɛndoʊˈmiːtriəl ˈvɛnjuːlz/ | Tiểu tĩnh mạch nội mạc tử cung |
| 17 | Capillaries | /ˈkæpɪlɛriz/ | Mao mạch |
| 18 | Lacunae | /ləˈkjuːniː/ | Hồ máu |
| 19 | Intervillous space | /ˌɪntərˈvɪləs speɪs/ | Khoang gian gai nhau |
| 20 | Primary villi | /ˈpraɪməri ˈvɪlaɪ/ | Gai nhau nguyên phát |
| 21 | Secondary villi | /ˈsɛkənˌdɛri ˈvɪlaɪ/ | Gai nhau thứ phát |
| 22 | Tertiary villi | /ˈtɜːrʃiˌɛri ˈvɪlaɪ/ | Gai nhau tam phát |
| 23 | Mesoblastic cells | /ˌmɛsoʊˈblæstɪk sɛlz/ | Tế bào trung bì |
| 24 | Capillary network | /ˈkæpɪlɛri ˈnɛtwɜːrk/ | Mạng lưới mao mạch |
| 25 | Body stalk | /ˈbɒdi stɔːk/ | Cuống phôi |
| 26 | Umbilical vessels | /ʌmˈbɪlɪkəl ˈvɛsəlz/ | Mạch máu rốn |
| 27 | Placental circulation | /pləˈsɛntəl ˌsɜːrkjʊˈleɪʃən/ | Tuần hoàn nhau thai |
| 28 | Chorion frondosum | /ˈkɔːriɒn frɒnˈdoʊsəm/ | Màng đệm nhung mao |
| 29 | Fetal membranes | /ˈfiːtəl ˈmɛmbreɪnz/ | Màng thai |
| 30 | Chorion laeve | /ˈkɔːriɒn ˈliːvi/ | Màng đệm trơn |
| 31 | Atrophic | /əˈtrɒfɪk/ | Bị teo |
| 32 | Decidua basalis | /dɪˈsɪdʒuə beɪˈseɪlɪs/ | Màng rụng đáy |
| 33 | Decidua capsularis | /dɪˈsɪdʒuə ˌkæpsjʊˈlɛərɪs/ | Màng rụng bao |
| 34 | Myometrium | /ˌmaɪoʊˈmiːtriəm/ | Cơ tử cung |
| 35 | Ovulation | /ˌoʊvjʊˈleɪʃən/ | Sự rụng trứng |
| 36 | Spiral arterioles | /ˈspaɪrəl ɑːrˈtɪərioʊlz/ | Tiểu động mạch xoắn |
| 37 | Maternal vasculature | /məˈtɜːrnəl ˌvæskjʊləˈtʃʊər/ | Hệ mạch của mẹ |
| 38 | Cotyledon | /ˌkɒtɪˈliːdən/ | Múi nhau |
| 39 | Basal plate | /ˈbeɪsəl pleɪt/ | Đĩa đáy |
| 40 | Anchoring villi | /ˈæŋkərɪŋ ˈvɪlaɪ/ | Gai nhau bám |
| 41 | Chorionic plate | /ˌkɔːriˈɒnɪk pleɪt/ | Đĩa đệm |
| 42 | Stem villus | /stɛm ˈvɪləs/ | Gai nhau thân |
| 43 | Fetal cotyledon | /ˈfiːtəl ˌkɒtɪˈliːdən/ | Múi nhau của thai |
| 44 | Terminal villus | /ˈtɜːrmɪnəl ˈvɪləs/ | Gai nhau tận cùng |
| 45 | Chorionic villus | /ˌkɔːriˈɒnɪk ˈvɪləs/ | Gai nhau đệm |
| 46 | Stroma | /ˈstroʊmə/ | Mô đệm |
| 47 | Fibroblasts | /ˈfaɪbroʊblæsts/ | Nguyên bào sợi |
| 48 | Hofbauer cells | /ˈhɒfbaʊər sɛlz/ | Tế bào Hofbauer |
| 49 | Syncytial knots | /sɪnˈsɪʃiəl nɒts/ | Nút hợp bào |
| 50 | Hypoxia | /haɪˈpɒksiə/ | Thiếu oxy |
| 51 | Apoptosis | /ˌæpəpˈtoʊsɪs/ | Chết theo chương trình |
| 52 | Fetal growth impairment | /ˈfiːtəl ɡroʊθ ɪmˈpɛərmənt/ | Suy giảm tăng trưởng của thai nhi |
| 53 | Umbilical cord | /ʌmˈbɪlɪkəl kɔːrd/ | Dây rốn |
| 54 | Deoxygenated blood | /diˌɒksɪdʒəˈneɪtɪd blʌd/ | Máu khử oxy |
| 55 | Oxygenated blood | /ˈɒksɪdʒəˌneɪtɪd blʌd/ | Máu giàu oxy |
| 56 | Cardiovascular anomalies | /ˌkɑːrdioʊˈvæskjʊlər əˈnɒməliz/ | Bất thường tim mạch |
| 57 | Wharton’s jelly | /ˈwɔːrtənz ˈdʒɛli/ | Thạch Wharton |
| 58 | Amniotic epithelium | /ˌæmniˈɒtɪk ˌɛpɪˈθiːliəm/ | Biểu mô màng ối |
| 59 | Helical shape | /ˈhiːlɪkəl ʃeɪp/ | Hình xoắn ốc |
| 60 | Patency | /ˈpeɪtənsi/ | Sự thông suốt |
| 61 | Torsion | /ˈtɔːrʃən/ | Sự xoắn |
| 62 | Kinking | /ˈkɪŋkɪŋ/ | Sự gập góc |
| 63 | Systolic | /sɪˈstɒlɪk/ | Tâm thu |
| 64 | Diastolic | /ˌdaɪəˈstɒlɪk/ | Tâm trương |
| 65 | Pulse pressure | /pʌls ˈprɛʃər/ | Áp lực mạch |
| 66 | Venous pressure | /ˈviːnəs ˈprɛʃər/ | Áp lực tĩnh mạch |
| 67 | Choriodecidual space | /ˌkɔːrioʊdɪˈsɪdʒuəl speɪs/ | Khoang màng đệm-màng rụng |
| 68 | False knot | /fɔːls nɒt/ | Nút thắt giả |
| 69 | True knot | /truː nɒt/ | Nút thắt thật |
| 70 | Blood flow | /blʌd floʊ/ | Lưu lượng máu |
| 71 | Uteroplacental blood flow | /ˌjuːtəroʊpləˈsɛntəl blʌd floʊ/ | Tuần hoàn máu tử cung-nhau thai |
| 72 | Smooth muscle | /smuːð ˈmʌsəl/ | Cơ trơn |
| 73 | Maternal systole | /məˈtɜːrnəl ˈsɪstəli/ | Kỳ tâm thu của mẹ |
| 74 | Placental bed | /pləˈsɛntəl bɛd/ | Giường nhau thai |
| 75 | Uterine blood flow | /ˈjuːtərɪn blʌd floʊ/ | Lưu lượng máu tử cung |
| 76 | Fetoplacental circulation | /ˌfiːtoʊpləˈsɛntəl ˌsɜːrkjʊˈleɪʃən/ | Tuần hoàn thai-nhau |
| 77 | Aorta | /eɪˈɔːrtə/ | Động mạch chủ |
| 78 | Oedema | /ɪˈdiːmə/ | Phù |
| 79 | Intramural thrombosis | /ˌɪntrəˈmjʊərəl θrɒmˈboʊsɪs/ | Huyết khối trong thành mạch |
| 80 | Calcification | /ˌkælsɪfɪˈkeɪʃən/ | Vôi hóa |
| 81 | Doppler ultrasound | /ˈdɒplər ˈʌltrəsaʊnd/ | Siêu âm Doppler |
| 82 | Uterine arteries | /ˈjuːtərɪn ˈɑːrtəriz/ | Động mạch tử cung |
| 83 | Venous return | /ˈviːnəs rɪˈtɜːrn/ | Sự trở về của tĩnh mạch |
| 84 | Placental transfer | /pləˈsɛntəl ˈtrænsfɜːr/ | Vận chuyển qua nhau thai |
| 85 | Molecular mass | /məˈlɛkjʊlər mæs/ | Khối lượng phân tử |
| 86 | Simple diffusion | /ˈsɪmpəl dɪˈfjuːʒən/ | Khuếch tán đơn giản |
| 87 | Facilitated diffusion | /fəˈsɪlɪteɪtɪd dɪˈfjuːʒən/ | Khuếch tán được hỗ trợ |
| 88 | Active transport | /ˈæktɪv ˈtrænspɔːrt/ | Vận chuyển tích cực |
| 89 | Pinocytosis | /ˌpɪnoʊsaɪˈtoʊsɪs/ | Ẩm bào |
| 90 | Semipermeable membrane | /ˌsɛmiˈpɜːrmiəbəl ˈmɛmbreɪn/ | Màng bán thấm |
| 91 | Fick diffusion equation | /fɪk dɪˈfjuːʒən ɪˈkweɪʒən/ | Phương trình khuếch tán Fick |
| 92 | Solute | /ˈsɒljuːt/ | Chất tan |
| 93 | Villous trophoblast | /ˈvɪləs ˈtrɒfəʊblæst/ | Lá nuôi gai nhau |
| 94 | Amino acids | /əˈmiːnoʊ ˈæsɪdz/ | Axit amin |
| 95 | Water-soluble vitamins | /ˈwɔːtər ˈsɒljʊbəl ˈvaɪtəmɪnz/ | Vitamin tan trong nước |
| 96 | Globulins | /ˈɡlɒbjʊlɪnz/ | Globulin |
| 97 | Phospholipids | /ˌfɒsfoʊˈlɪpɪdz/ | Phospholipid |
| 98 | Lipoproteins | /ˌlaɪpoʊˈproʊtiːnz/ | Lipoprotein |
| 99 | Fetal red cells | /ˈfiːtəl rɛd sɛlz/ | Tế bào hồng cầu của thai nhi |
| 100 | Placental abruption | /pləˈsɛntəl əˈbrʌpʃən/ | Bong nhau non |
| 101 | Hydrostatic pressure | /ˌhaɪdroʊˈstætɪk ˈprɛʃər/ | Áp lực thủy tĩnh |
| 102 | Colloid osmotic pressure | /ˈkɒlɔɪd ɒzˈmɒtɪk ˈprɛʃər/ | Áp lực thẩm thấu keo |
| 103 | Na/K ATPase | /ɛn eɪ keɪ ˌeɪ tiː piː ˈeɪs/ | Bơm Na/K ATPase |
| 104 | Intracellular Ca2+ | /ˌɪntrəˈsɛljʊlər siː eɪ tuː plʌs/ | Canxi nội bào |
| 105 | Gaseous exchange | /ˈɡæʃəs ɪksˈtʃeɪndʒ/ | Trao đổi khí |
| 106 | Oxygen saturation | /ˈɒksɪdʒən ˌsætʃəˈreɪʃən/ | Độ bão hòa oxy |
| 107 | Fetal haemoglobin | /ˈfiːtəl ˌhiːməˈɡloʊbɪn/ | Hemoglobin của thai nhi |
| 108 | Oxygen dissociation curve | /ˈɒksɪdʒən dɪˌsoʊsiˈeɪʃən kɜːrv/ | Đường cong phân ly oxy |
| 109 | Bohr effect | /bɔːr ɪˈfɛkt/ | Hiệu ứng Bohr |
| 110 | Oxyhaemoglobin | /ˌɒksiˌhiːməˈɡloʊbɪn/ | Oxyhemoglobin |
| 111 | Partial pressure | /ˈpɑːrʃəl ˈprɛʃər/ | Áp suất riêng phần |
| 112 | Bicarbonate | /ˌbaɪˈkɑːrbənɪt/ | Bicarbonate |
| 113 | Carbamino-haemoglobin | /kɑːrˌbæmɪnoʊˌhiːməˈɡloʊbɪn/ | Carbamino-haemoglobin |
| 114 | Haldane effect | /ˈhɔːldeɪn ɪˈfɛkt/ | Hiệu ứng Haldane |
| 115 | Acid-base balance | /ˈæsɪd beɪs ˈbæləns/ | Cân bằng axit-bazơ |
| 116 | Lactic acid | /ˈlæktɪk ˈæsɪd/ | Axit lactic |
| 117 | Acidosis | /ˌæsɪˈdoʊsɪs/ | Nhiễm toan |
| 118 | Oxidative metabolism | /ˈɒksɪdeɪtɪv məˈtæbəlɪzəm/ | Chuyển hóa oxy hóa |
| 119 | Glycogen | /ˈɡlaɪkədʒən/ | Glycogen |
| 120 | Monosaccharides | /ˌmɒnoʊˈsækəraɪdz/ | Monosaccharide |
| 121 | Disaccharides | /ˌdaɪˈsækəraɪdz/ | Disaccharide |
| 122 | Glucose homeostasis | /ˈɡluːkoʊs ˌhoʊmiəˈsteɪsɪs/ | Cân bằng nội môi glucose |
| 123 | Insulin | /ˈɪnsəlɪn/ | Insulin |
| 124 | Glucagon | /ˈɡluːkəɡɒn/ | Glucagon |
| 125 | Human placental lactogen (hPL) | /ˈhjuːmən pləˈsɛntəl ˈlæktoʊdʒən/ | Human placental lactogen |
| 126 | Glycolysis | /ɡlaɪˈkɒlɪsɪs/ | Đường phân |
| 127 | Pentose phosphate pathway | /ˈpɛntoʊs ˈfɒsfeɪt ˈpæθweɪ/ | Con đường pentose phosphate |
| 128 | Free fatty acids | /friː ˈfæti ˈæsɪdz/ | Axit béo tự do |
| 129 | Triglycerides | /traɪˈɡlɪsəraɪdz/ | Triglyceride |
| 130 | Chylomicrons | /ˌkaɪloʊˈmaɪkrɒnz/ | Chylomicron |
| 131 | Adipose tissue | /ˈædɪpoʊs ˈtɪʃuː/ | Mô mỡ |
| 132 | Neonatal period | /ˌniːoʊˈneɪtəl ˈpɪəriəd/ | Giai đoạn sơ sinh |
| 133 | Immunoglobulins (Ig) | /ˌɪmjʊnoʊˈɡlɒbjʊlɪnz/ | Globulin miễn dịch |
| 134 | Lymphoid tissue | /ˈlɪmfɔɪd ˈtɪʃuː/ | Mô bạch huyết |
| 135 | Chorionic gonadotrophin (hCG) | /ˌkɔːriˈɒnɪk ɡoʊˌnædəˈtroʊfɪn/ | Chorionic gonadotrophin |
| 136 | Luteinizing hormone | /ˈluːtiənaɪzɪŋ ˈhɔːrmoʊn/ | Hormone tạo hoàng thể |
| 137 | Glycoprotein | /ˌɡlaɪkoʊˈproʊtiːn/ | Glycoprotein |
| 138 | Corpus luteum | /ˈkɔːrpəs ˈluːtiəm/ | Thể vàng |
| 139 | Progesterone | /proʊˈdʒɛstəroʊn/ | Progesterone |
| 140 | Agglutination inhibition | /əˌɡluːtɪˈneɪʃən ˌɪnhɪˈbɪʃən/ | Ức chế ngưng kết |
| 141 | Chorionic somatomammotrophin | /ˌkɔːriˈɒnɪk soʊˌmætoʊməmoʊˈtroʊfɪn/ | Chorionic somatomammotrophin |
| 142 | Peptide hormone | /ˈpɛptaɪd ˈhɔːrmoʊn/ | Hormone peptide |
| 143 | Immunoassay | /ˌɪmjʊnoʊˈæseɪ/ | Xét nghiệm miễn dịch |
| 144 | Biosynthesis | /ˌbaɪoʊˈsɪnθəsɪs/ | Sinh tổng hợp |
| 145 | Cholesterol | /kəˈlɛstərɔːl/ | Cholesterol |
| 146 | Pregnanediol | /prɛɡˈneɪndiɔːl/ | Pregnanediol |
| 147 | Oestrogens | /ˈiːstrədʒənz/ | Oestrogen |
| 148 | Oestrone | /ˈɛstroʊn/ | Oestrone |
| 149 | Oestradiol-17β | /ˌɛstrəˈdaɪɔːl ˌsɛvənˈtiːn ˈbeɪtə/ | Oestradiol-17β |
| 150 | Oestriol | /ˈɛstriɔːl/ | Oestriol |
| 151 | Fetal adrenal gland | /ˈfiːtəl əˈdriːnəl ɡlænd/ | Tuyến thượng thận của thai nhi |
| 152 | Dehydroepiandrosterone (DHEA) | /diːˌhaɪdroʊˌɛpiænˈdrɒstəroʊn/ | Dehydroepiandrosterone |
| 153 | Corticosteroids | /ˌkɔːrtɪkoʊˈstɪərɔɪdz/ | Corticosteroid |
| 154 | Corticotrophin-releasing hormone (CRH) | /ˌkɔːrtɪkoʊˈtroʊfɪn rɪˈliːsɪŋ ˈhɔːrmoʊn/ | Hormone giải phóng corticotrophin |
| 155 | Embryo | /ˈɛmbrioʊ/ | Phôi |
| 156 | Adipose tissue | /ˈædɪpoʊs ˈtɪʃuː/ | Mô mỡ |
| 157 | Subcutaneous fat | /ˌsʌbkjuːˈteɪniəs fæt/ | Mỡ dưới da |
| 158 | Gestational age | /dʒɛˈsteɪʃənəl eɪdʒ/ | Tuổi thai |
| 159 | Parity | /ˈpærəti/ | Số lần sinh |
| 160 | Ethnic origin | /ˈɛθnɪk ˈɔːrɪdʒɪn/ | Nguồn gốc dân tộc |
| 161 | Fundal height | /ˈfʌndəl haɪt/ | Chiều cao đáy tử cung |
| 162 | Crown-rump length | /kraʊn rʌmp lɛŋθ/ | Chiều dài đầu-mông |
| 163 | Endocardial tubes | /ˌɛndoʊˈkɑːrdiəl tjuːbz/ | Ống nội tâm mạc |
| 164 | Cardiac tube | /ˈkɑːrdiæk tjuːb/ | Ống tim |
| 165 | Foramen ovale | /fəˈreɪmən oʊˈvæli/ | Lỗ bầu dục |
| 166 | Ductus arteriosus | /ˈdʌktəs ɑːrˌtɪəriˈoʊsəs/ | Ống động mạch |
| 167 | Systemic circulation | /sɪˈstɛmɪk ˌsɜːrkjʊˈleɪʃən/ | Tuần hoàn hệ thống |
| 168 | Cardiac output | /ˈkɑːrdiæk ˈaʊtpʊt/ | Cung lượng tim |
| 169 | Stroke volume | /stroʊk ˈvɒljuːm/ | Thể tích nhát bóp |
| 170 | Laryngotracheal groove | /ləˌrɪŋɡoʊˈtreɪkiəl ɡruːv/ | Rãnh thanh-khí quản |
| 171 | Bronchopulmonary buds | /ˌbrɒŋkoʊˈpʊlmənəri bʌdz/ | Nụ phế quản-phổi |
| 172 | Alveoli | /ælˈviːəlaɪ/ | Phế nang |
| 173 | Postnatal period | /ˌpoʊstˈneɪtəl ˈpɪəriəd/ | Giai đoạn sau sinh |
| 174 | Fetal respiratory movements | /ˈfiːtəl ˈrɛspərətɔːri ˈmuːvmənts/ | Cử động hô hấp của thai nhi |
| 175 | Apnoea | /æpˈniːə/ | Ngừng thở |
| 176 | Hypercapnia | /ˌhaɪpərˈkæpniə/ | Tăng CO2 máu |
| 177 | Surfactant | /sɜːrˈfæktənt/ | Chất hoạt diện |
| 178 | Sphingomyelin | /ˌsfɪŋɡoʊˈmaɪəlɪn/ | Sphingomyelin |
| 179 | Lecithin | /ˈlɛsɪθɪn/ | Lecithin |
| 180 | Fetal lung maturity | /ˈfiːtəl lʌŋ məˈtʃʊərəti/ | Sự trưởng thành của phổi thai nhi |
| 181 | Gastrointestinal tract | /ˌɡæstroʊɪnˈtɛstɪnəl trækt/ | Đường tiêu hóa |
| 182 | Yolk sac | /joʊk sæk/ | Túi noãn hoàng |
| 183 | Oropharyngeal membrane | /ˌɔːroʊfəˈrɪndʒiəl ˈmɛmbreɪn/ | Màng hầu họng |
| 184 | Meconium | /məˈkoʊniəm/ | Phân su |
| 185 | Nephrogenesis | /ˌnɛfroʊˈdʒɛnəsɪs/ | Sự hình thành thận |
| 186 | Glomerular filtration | /ɡloʊˈmɛrʊlər fɪlˈtreɪʃən/ | Lọc cầu thận |
| 187 | Otic placode | /ˈoʊtɪk ˈplækoʊd/ | Tấm tai |
| 188 | Amniotic fluid | /ˌæmniˈɒtɪk ˈfluːɪd/ | Nước ối |
| 189 | Dialysate | /daɪˈælɪseɪt/ | Dịch thẩm tách |
| 190 | Transudation | /ˌtrænsuːˈdeɪʃən/ | Sự thẩm thấu |
| 191 | Renal agenesis | /ˈriːnəl eɪˈdʒɛnəsɪs/ | Bất sản thận |
| 192 | Oligohydramnios | /ˌɒlɪɡoʊhaɪˈdræmniɒs/ | Thiểu ối |
| 193 | Polyhydramnios | /ˌpɒlihaɪˈdræmniɒs/ | Đa ối |
| 194 | Intrauterine fetal growth restriction | /ˌɪntrəˈjuːtərɪn ˈfiːtəl ɡroʊθ rɪˈstrɪkʃən/ | Thai chậm tăng trưởng trong tử cung |
| 195 | Pulmonary hypoplasia | /ˈpʊlmənəri ˌhaɪpoʊˈpleɪʒiə/ | Thiểu sản phổi |
| 196 | Amniocentesis | /ˌæmnioʊsɛnˈtiːsɪs/ | Chọc ối |
| 197 | Karyotype | /ˈkærioʊtaɪp/ | Kiểu nhân |
| 198 | Chorionic villus biopsy | /ˌkɔːriˈɒnɪk ˈvɪləs ˈbaɪɒpsi/ | Sinh thiết gai nhau |
| 199 | Cordocentesis | /ˌkɔːrdoʊsɛnˈtiːsɪs/ | Chọc dò dây rốn |
| 200 | Respiratory distress syndrome | /ˈrɛspərətɔːri dɪˈstrɛs ˈsɪndroʊm/ | Hội chứng suy hô hấp |
