(SÁCH DỊCH) Sản Phụ khoa Căn bản – Essential Obstetrics and Gynaecology
Tác giả: Ian Symonds & Sabaratnam Arulkumaran – (C) NXB Elsevier
Ths.Bs. Lê Đình Sáng (Dịch và chú giải)
Chương 6: Hỏi Bệnh Sử và Thăm Khám trong Sản Khoa
History taking and examination in obstetrics
Petra Agoston; Edwin Chandraharan
Essential Obstetrics and Gynaecology, Chapter 6, 66-81
MỤC TIÊU HỌC TẬP
| Sau khi học xong chương này, bạn sẽ có thể:
Tiêu chí kiến thức
Năng lực lâm sàng
Kỹ năng và thái độ chuyên nghiệp
|
Việc phân biệt những thay đổi giải phẫu và sinh lý bình thường liên quan đến thai kỳ với các tình trạng bệnh lý là cực kỳ quan-trọng trong quá trình quản lý một phụ nữ mang thai, sinh con và trong thời kỳ hậu sản. Các kỹ năng lâm sàng cơ bản trong sản khoa bao gồm giao tiếp hiệu quả bằng lời và không lời theo một trình tự logic: hỏi bệnh sử, phát hiện các dấu hiệu thực thể (khám tổng quát, hệ thống và sản khoa), phân biệt những thay đổi bình thường liên quan đến thai kỳ với những sai lệch bất thường và đưa ra chẩn đoán sơ bộ. Việc ghi chép bệnh án lâm sàng đồng thời, chính xác, chi tiết và dễ đọc là nền tảng của ‘kỹ năng lâm sàng cơ bản’. Cách tiếp cận có hệ thống như vậy sẽ hỗ trợ việc quản lý hiệu quả bằng cách đảm bảo sự tham gia của nhiều chuyên khoa khi cần thiết.
Hỏi bệnh sử liên quan và toàn diện
Hỏi bệnh sử liên quan và chính xác là nền tảng của thực hành lâm sàng tốt, vì nó giúp đưa ra chẩn đoán. Cần lưu ý rằng việc hỏi bệnh sử toàn diện trong sản phụ khoa bao gồm việc khai thác những thông tin bí mật và thường rất ‘cá nhân’. Do đó, điều cần thiết là phải xây dựng mối quan hệ tốt với người phụ nữ trong buổi tư vấn và hỏi những thông tin bí mật, nhạy cảm vào cuối quá trình hỏi bệnh này, sau khi đã thiết lập được sự tin tưởng và tín nhiệm lẫn nhau.
Tiền sử sản khoa
Nên bắt đầu hỏi tiền sử sản khoa bằng cách khai thác chi tiết về lần mang thai hiện tại (hoặc lần mang thai này), sau đó là tiền sử sản khoa trước đây (bao gồm phương thức sinh và các biến chứng) và tiền sử phụ khoa trước đây.
Bệnh sử thai kỳ hiện tại
Ngày đầu tiên của kỳ kinh cuối (LMP) cung cấp cho bác sĩ lâm sàng một ý niệm về tuổi thai hiện tại, tức là giai đoạn mang thai. Tuy nhiên, thông tin này thường không chính xác, vì nhiều phụ nữ không ghi lại ngày có kinh trừ khi ngày đó gắn liền với một sự kiện quan trọng trong đời hoặc người phụ nữ đang tích cực cố gắng thụ thai. Do đó, ngoài LMP, nên sử dụng siêu âm trong tam cá nguyệt thứ nhất hoặc đầu tam cá nguyệt thứ hai để xác định tuổi thai và khẳng định tuổi thai.
Tiền sử kinh nguyệt cũng nên bao gồm độ dài của chu kỳ kinh nguyệt, vì sự rụng trứng xảy ra vào ngày thứ mười bốn trước kỳ kinh. Khoảng thời gian giữa kỳ kinh và rụng trứng (pha tăng sinh của chu kỳ kinh nguyệt) có thể thay đổi đáng kể, trong khi pha sau rụng trứng (pha chế tiết) khá ổn định (12-14 ngày).
Độ dài của chu kỳ kinh nguyệt là khoảng thời gian giữa ngày đầu tiên của kỳ kinh và ngày đầu tiên của kỳ kinh tiếp theo. Khoảng thời gian này có thể thay đổi từ 21 đến 35 ngày ở phụ nữ bình thường, nhưng kinh nguyệt thường xảy ra sau mỗi 28 ngày.
Điều quan trọng là phải ghi nhận phương pháp tránh thai trước khi thụ thai, vì biện pháp tránh thai nội tiết tố có thể liên quan đến việc chậm rụng trứng trong chu kỳ đầu tiên sau khi ngưng sử dụng. Tuổi bắt đầu có kinh (tuổi dậy thì) có thể liên quan trong các trường hợp mang thai ở tuổi vị thành niên để xác định thời điểm bắt đầu có khả năng sinh sản.
Ngày dự sinh (EDD) có thể được tính từ ngày đầu tiên của LMP bằng cách cộng thêm 9 tháng và 7 ngày vào ngày này. Tuy nhiên, để áp dụng quy tắc Naegele này, ngày đầu tiên của kỳ kinh phải chính xác và người phụ nữ phải có chu kỳ kinh nguyệt đều 28 ngày (Hình 6.1). Thời gian mang thai trung bình của con người là 269 ngày kể từ ngày thụ thai. Do đó, ở một phụ nữ có chu kỳ 28 ngày, con số này là 283 ngày kể từ ngày đầu tiên của LMP (cộng thêm 14 ngày cho khoảng thời gian giữa kỳ kinh và thụ thai). Trong chu kỳ 28 ngày, EDD có thể được tính bằng cách trừ 3 tháng từ ngày đầu tiên của LMP và cộng thêm 7 ngày (hoặc cách khác, cộng 9 tháng và 7 ngày). Điều quan-trọng cần lưu ý là chỉ 40% phụ nữ sẽ sinh trong vòng 5 ngày so với EDD và khoảng hai phần ba phụ nữ sinh trong vòng 10 ngày so với EDD. Do đó, việc tính toán EDD dựa trên LMP của một phụ nữ, tốt nhất, chỉ là một hướng dẫn cho người phụ nữ về ngày mà cô ấy có khả năng sinh.
Nếu chu kỳ kinh nguyệt bình thường của một phụ nữ dưới 28 ngày hoặc lớn hơn 28 ngày, một số ngày tương ứng nên được trừ đi hoặc cộng vào EDD. Ví dụ, nếu chu kỳ bình thường là 35 ngày, nên cộng thêm 7 ngày vào EDD.
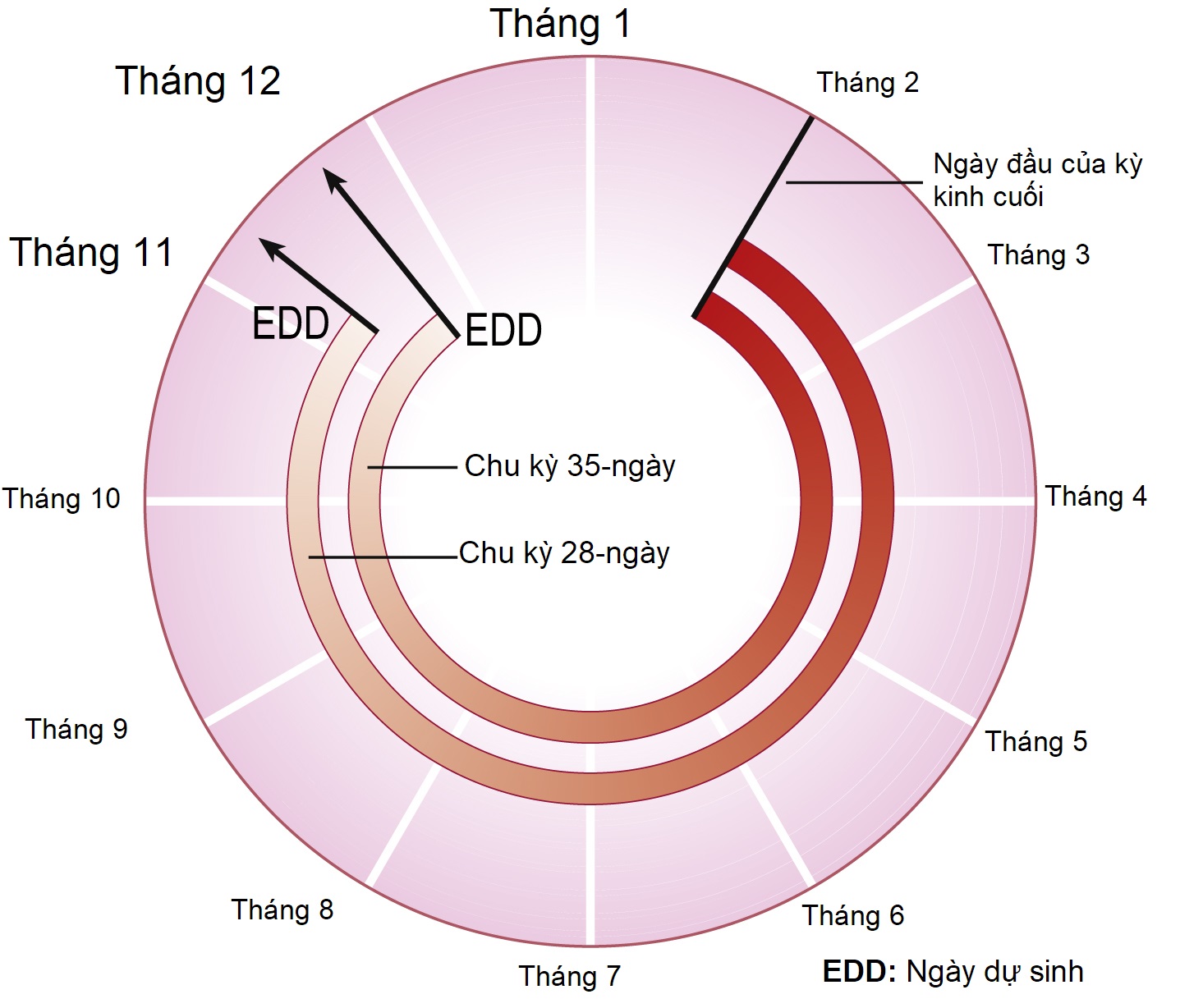
Hình 6.1 Tính toán ngày dự sinh (EDD). LMP, Kỳ kinh cuối.
Triệu chứng mang thai
Tiền sử vô kinh thứ phát ở một phụ nữ có chu kỳ kinh nguyệt đều đặn được xem như một công cụ tự chẩn đoán mang thai. Ngoài ra, những thay đổi về giải phẫu, sinh lý, sinh hóa, nội tiết và chuyển hóa liên quan đến thai kỳ có thể gây ra các triệu chứng sau (Bảng 6.1).
Thai tưởng (Pseudocyesis)
Thai tưởng là tình trạng phát triển các triệu chứng và nhiều dấu hiệu của thai kỳ ở một phụ nữ không mang thai. Điều này thường do mong muốn mãnh liệt hoặc nỗi sợ hãi về việc mang thai có thể dẫn đến vô kinh do vùng dưới đồi. Trong thực hành sản khoa hiện đại, với việc sử dụng rộng rãi siêu âm trong giai đoạn đầu thai kỳ, tình trạng này khó có thể kéo dài đến cuối thai kỳ trừ khi người phụ nữ đến khám thai muộn.
Sự hiện diện của kết quả xét nghiệm thai âm tính và thông tin siêu âm sẽ xác nhận rằng người phụ nữ không mang thai. Tuy nhiên, một cách tiếp cận thông cảm và hỗ trợ là cần thiết để giải quyết những lo lắng tiềm ẩn dẫn đến thai tưởng. Kinh nguyệt thường trở lại sau khi người phụ nữ được thông báo về tình trạng của mình.
Tiền sử sản khoa trước đây
Thuật ngữ gravidity (số lần mang thai) đề cập đến số lần một người phụ nữ đã mang thai, không phân biệt kết quả của thai kỳ, tức là chấm dứt thai kỳ, sẩy thai hoặc thai ngoài tử cung. Primigravida (con so) là một phụ nữ mang thai lần đầu, và multigravida (con rạ) là một phụ nữ đã mang thai từ hai lần trở lên.
Thuật ngữ gravidity này phải được phân biệt với thuật ngữ parity (số lần sinh), mô tả số trẻ sinh sống và thai chết lưu mà một phụ nữ đã sinh sau 24 tuần hoặc với cân nặng khi sinh là 500g. Như vậy, primipara (người sinh con so) là một phụ nữ đã sinh một trẻ sau 24 tuần.
Một multiparous woman (phụ nữ sinh con rạ) là người đã sinh từ hai trẻ trở lên, trong khi một nulliparous woman (phụ nữ chưa sinh lần nào) là người chưa từng sinh con sau 24 tuần. Thuật ngữ grand multipara (người sinh nhiều lần) đã được sử dụng để mô tả một phụ nữ đã sinh từ năm trẻ trở lên.
Như vậy, một phụ nữ mang thai đã sinh ba lần thai đơn đủ tháng và cũng đã có hai lần sẩy thai sẽ được mô tả là gravida 5 para 3: một phụ nữ đa thai, đa sản.
Parturient là một phụ nữ đang trong quá trình chuyển dạ, và puerpera là một phụ nữ đã sinh con trong vòng 42 ngày trước đó.
Cần ghi lại tất cả các lần mang thai trước đây, bao gồm cả các lần sẩy thai trước đó và tuổi thai trong mỗi lần mang thai. Đặc biệt, điều quan trọng là phải ghi nhận bất kỳ biến chứng nào trước sinh, chi tiết về khởi phát chuyển dạ, thời gian chuyển dạ, ngôi thai và phương pháp sinh, cũng như cân nặng khi sinh và giới tính của mỗi trẻ.
Tình trạng của mỗi trẻ khi sinh và nhu cầu chăm sóc tại đơn vị chăm sóc đặc biệt cho trẻ sơ sinh cần được ghi nhận. Tương tự, cần hỏi chi tiết về các biến chứng trong quá trình chuyển dạ cũng như thời kỳ hậu sản, chẳng hạn như băng huyết sau sinh, nhiễm trùng đường sinh dục và đường tiết niệu, huyết khối tĩnh mạch sâu (DVT) và chấn thương tầng sinh môn. Điều quan trọng là phải nhận thức rằng những biến chứng này có thể có nguy cơ tái phát và có thể ảnh hưởng đến việc quản lý các lần mang thai tiếp theo; ví dụ, tiền sử DVT đòi hỏi phải dự phòng huyết khối trong giai đoạn trước và sau sinh.
Bảng 6.1 Các triệu chứng của thai kỳ
| Triệu chứng của thai kỳ | Giải thích | Sai lệch so với bình thường |
|---|---|---|
| Vô kinh | Khi quá trình thụ tinh xảy ra, hoàng thể to ra và sẽ tăng sản xuất progesterone. Khi nồng độ progesterone và oestrogen đều tăng trong thai kỳ, chúng sẽ ức chế sự rụng trứng tiếp theo, dẫn đến vô kinh. | Thay đổi nội tiết tố vùng dưới đồi-tuyến yên.
Thay đổi ở buồng trứng (hội chứng buồng trứng đa nang (PCOS), mãn kinh sớm, v.v.). Sẹo tử cung, dính buồng tử cung. Biện pháp tránh thai. Chỉ số khối cơ thể (BMI) thấp/cao. Căng thẳng (Stress). |
| Buồn nôn và nôn | Được cho là thứ phát sau sự gia tăng gonadotropin màng đệm ở người (hCG) và thường xảy ra trong vòng 2 tuần đầu tiên sau khi trễ kinh. Mặc dù thường được mô tả là ốm nghén buổi sáng, nôn có thể xảy ra bất cứ lúc nào trong ngày và thường bị kích hoạt bởi mùi hoặc hình ảnh của thức ăn. | Nôn nghén nặng (Hyperemesis gravidarum) là tình trạng nôn mửa nghiêm trọng hoặc kéo dài dẫn đến mất nước ở mẹ, keton niệu và mất cân bằng điện giải. Tình trạng này cần được chẩn đoán, bù nước và điều chỉnh các rối loạn chuyển hóa và điện giải kịp thời.
Nhiễm trùng đường tiêu hóa và ngộ độc thực phẩm cũng có thể có các triệu chứng này. |
| Tiểu nhiều lần | Được coi là do áp lực của tử cung mang thai lên bàng quang. Nó có xu hướng giảm sau 12 tuần đầu của thai kỳ khi tử cung nhô lên trên khớp mu.
Áp lực thẩm thấu huyết tương giảm ngay sau khi thụ thai, và khả năng bài tiết nước bị thay đổi trong giai đoạn đầu thai kỳ. Có sự tăng đáp ứng lợi tiểu sau khi uống nhiều nước khi người phụ nữ ở tư thế ngồi thẳng, và đáp ứng này giảm dần vào tam cá nguyệt thứ ba. Tuy nhiên, nó có thể đủ để gây ra tiểu nhiều lần trong giai đoạn đầu thai kỳ. |
Nhiễm trùng đường tiết niệu (UTIs) có thể biểu hiện bằng tình trạng tiểu nhiều lần kéo dài, cũng như các triệu chứng liên quan (tiểu buốt, tiểu máu). |
| Mệt mỏi hoặc lừ đừ quá mức | Người ta cho rằng progesterone có thể gây ra tình trạng lừ đừ và mệt mỏi. Đây là một triệu chứng phổ biến trong giai đoạn đầu thai kỳ và có thể trở nên rõ ràng ngay cả trước khi kỳ kinh đầu tiên bị trễ. Thường thì nó sẽ biến mất sau 12 tuần tuổi thai. | Suy giáp có thể có những ảnh hưởng tương tự, và các bà mẹ tương lai bị mệt mỏi quá mức nên được xét nghiệm để kiểm tra. |
| Căng tức và nặng vú | Là do tác động của việc tăng progesterone và prolactin trong huyết thanh làm tăng các mô vú để sẵn sàng cho việc tiết sữa, cũng như tăng giữ nước. | Điều này có thể gặp trong giai đoạn tiền kinh nguyệt của chu kỳ.
Nó cũng có thể do nhiễm trùng, áp xe hoặc chấn thương và bong gân. Nó cũng có thể là tác dụng phụ của một số loại thuốc (thuốc tránh thai, thuốc chống trầm cảm). |
| Thai máy | Cảm nhận đầu tiên về cử động của thai nhi được gọi là thai máy. Thường không được nhận thấy cho đến 24 tuần tuổi thai trong lần mang thai đầu tiên và 18 tuần trong lần mang thai thứ hai hoặc các lần tiếp theo. Tuy nhiên, nhiều phụ nữ có thể cảm nhận được cử động của thai nhi sớm hơn 18 tuần, và những người khác có thể qua 20 tuần tuổi thai mà không hề nhận biết được cử động của thai nhi. | Cả việc thiếu cử động của thai nhi và sự gia tăng đột ngột hoạt động của chúng đều có thể là bất thường trong thai kỳ. Sự giảm sút có thể do suy thai mạn tính, như trong tiền sản giật, trong khi sự gia tăng đột ngột có thể là dấu hiệu của nhau bong non, mặc dù điều này chưa được ghi nhận rõ ràng. |
| Pica (Hội chứng ăn bậy) | Pica là một ham muốn bất thường đối với một loại thực phẩm cụ thể. Trong thai kỳ, những cơn thèm ăn cụ thể được coi là bình thường; chúng được cho là do những thay đổi nội tiết tố. | Đối tượng của nó cũng có thể là một chất phi dinh dưỡng, như đất, kim loại, giấy hoặc sơn tường. Nó có thể là một dấu hiệu của tình trạng thiếu sắt. |
Tiền sử bệnh lý trước đây
Cần xem xét ảnh hưởng của các bệnh lý có từ trước đối với thai kỳ, cũng như ảnh hưởng của những thay đổi về giải phẫu, sinh hóa, nội tiết, chuyển hóa và huyết học liên quan đến trạng thái sinh lý của thai kỳ đối với các bệnh lý có từ trước.
Diễn biến tự nhiên của bệnh tiểu đường, bệnh thận, tăng huyết áp, bệnh tim, các rối loạn nội tiết khác nhau (ví dụ: nhiễm độc giáp và bệnh Addison) và các bệnh truyền nhiễm (ví dụ: lao, HIV, giang mai và viêm gan A hoặc B) có thể bị thay đổi bởi thai kỳ. Ngược lại, chúng có thể ảnh hưởng xấu đến kết quả của cả mẹ và chu sinh (xem Chương 9).
Tiền sử gia đình
Hầu hết phụ nữ sẽ biết về bất kỳ tiền sử gia đình đáng kể nào về các bệnh di truyền phổ biến, và không cần thiết phải liệt kê tất cả các khả năng cho người mẹ, vì điều đó có thể làm tăng sự lo lắng của họ. Một câu hỏi chung về việc liệu có bất kỳ tình trạng di truyền nào được biết đến trong gia đình hay không sẽ đủ, trừ khi một trong hai vợ chồng (hoặc cả hai) được nhận làm con nuôi và không biết về tiền sử gia đình của mình.
Thông tin chi tiết và liên quan thu được về nhân khẩu học (ví dụ: tuổi mẹ; chỉ số khối cơ thể [BMI] tăng); tiền sử sản khoa, bệnh lý và phẫu thuật trong quá khứ (ví dụ: mở bụng, mổ lấy thai, bóc nhân xơ); và tiền sử gia đình sẽ giúp thực hiện các xét nghiệm phù hợp, cũng như lập kế hoạch chăm sóc.
Thăm khám
Thăm khám trong thai kỳ bao gồm khám tổng quát, hệ thống (hệ tim mạch, hệ hô hấp, bụng tổng quát và, trong những trường hợp cụ thể, khám thần kinh) và khám sản khoa chi tiết (tử cung và các thành phần bên trong) (Bảng 6.2).
Khám tổng quát và hệ thống
Tại lần khám đầu tiên tại phòng khám, tức là lần khám thai đầu tiên, cần thực hiện một cuộc khám sức khỏe toàn diện để xác định bất kỳ vấn đề thể chất nào có thể liên quan đến việc chăm sóc trước sinh.
Chiều cao và cân nặng được ghi lại ở lần khám đầu tiên và tất cả các lần khám tiếp theo, điều này sẽ giúp tính toán chỉ số khối cơ thể (BMI = cân nặng tính bằng kg/chiều cao tính bằng m²).
Khám khung chậu
Khám khung chậu định kỳ để xác nhận có thai và tuổi thai tại lần khám đầu tiên không được chỉ định ở những nơi có sẵn siêu âm. Nếu đến kỳ làm phết tế bào cổ tử cung định kỳ tại thời điểm khám thai, việc này thường có thể được hoãn lại cho đến sau thời kỳ hậu sản, vì việc diễn giải tế bào học cổ tử cung khó khăn hơn trong thai kỳ. Đánh giá lâm sàng về kích thước và hình dạng của khung chậu có thể hữu ích trong các trường hợp cụ thể như gãy xương chậu trước đây, nhưng không phải trong thực hành thông thường. Do đó, nó thường không còn được thực hiện như một phần của các cuộc khám trước sinh định kỳ.
Khám bằng mỏ vịt trong giai đoạn đầu thai kỳ được chỉ định trong việc đánh giá chảy máu (xem Chương 18). Khám khung chậu ở giai đoạn sau của thai kỳ được chỉ định để đánh giá cổ tử cung (xem Chương 11) và chẩn đoán chuyển dạ và xác nhận vỡ ối (xem Chương 11). Khám âm đạo bằng tay bị chống chỉ định ở giai đoạn sau của thai kỳ trong các trường hợp chảy máu trước sinh cho đến khi có thể loại trừ nhau tiền đạo.
Vai trò của khám âm đạo trong chuyển dạ bình thường được thảo luận trong Chương 12.
Đo huyết áp trong thai kỳ
Huyết áp được ghi lại khi bệnh nhân nằm ngửa và ở tư thế nằm ngửa nghiêng trái để tránh tử cung mang thai chèn ép tĩnh mạch chủ dưới (Hình 6.2). Nếu huyết áp được ghi lại ở tư thế ngồi, nó nên được ghi lại ở cùng một tư thế cho tất cả các lần khám và trên cùng một cánh tay. Ảnh hưởng của tư thế đến huyết áp đã được ghi nhận trong Chương 3. Chèn ép tĩnh mạch chủ ở cuối thai kỳ có thể gây ra các triệu chứng ngất và buồn nôn, và điều này liên quan đến hạ huyết áp tư thế, tình trạng này được gọi là hội chứng hạ huyết áp tư thế nằm ngửa. Nếu tình trạng này không được nhận biết trong một thời gian dài, thai nhi có thể bị tổn thương thứ phát do giảm tuần hoàn tử cung-nhau thai.
Mặc dù trong quá khứ huyết áp tâm trương luôn được lấy là tiếng Korotkoff thứ tư, nơi âm thanh bắt đầu mờ dần, hiện nay người ta đã đồng ý rằng ở nơi tiếng thứ năm, tức là điểm mà âm thanh biến mất, rõ ràng, nên sử dụng điểm này để biểu thị huyết áp tâm trương. Nếu không thể xác định được điểm mà âm thanh biến mất vì nó tiếp tục về không, thì nên sử dụng tiếng thứ tư.
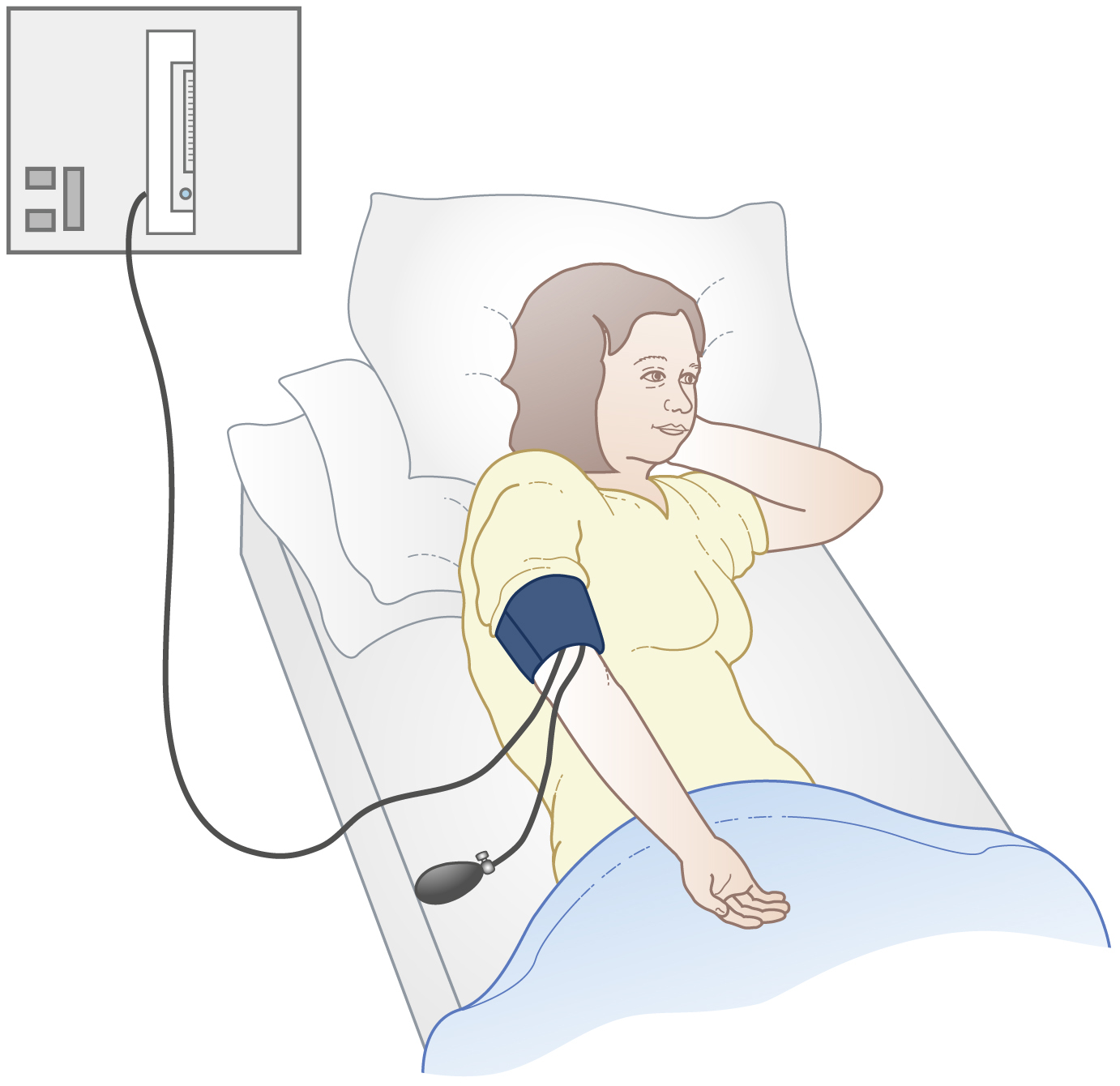
Hình 6.2 Ghi nhận huyết áp được chuẩn hóa ở tư thế nghiêng trái.
Bảng 6.2 Thăm khám trong thai kỳ
| Hệ thống | Thay đổi và giải thích | Sai lệch so với bình thường |
|---|---|---|
| Da | Mặt: Nhiều phụ nữ phát triển một sắc tố nâu gọi là nám da (chloasma) trên trán và má, đặc biệt là ở những nơi thường xuyên tiếp xúc với ánh nắng mặt trời (Hình 6.3). Sắc tố này mờ đi sau thời kỳ hậu sản. | Nám da (chloasma hoặc melasma) cũng có thể là một triệu chứng của bệnh Addison, bệnh nhiễm sắc tố sắt mô hoặc lupus và là tác dụng phụ của các loại thuốc nhạy cảm với ánh sáng. |
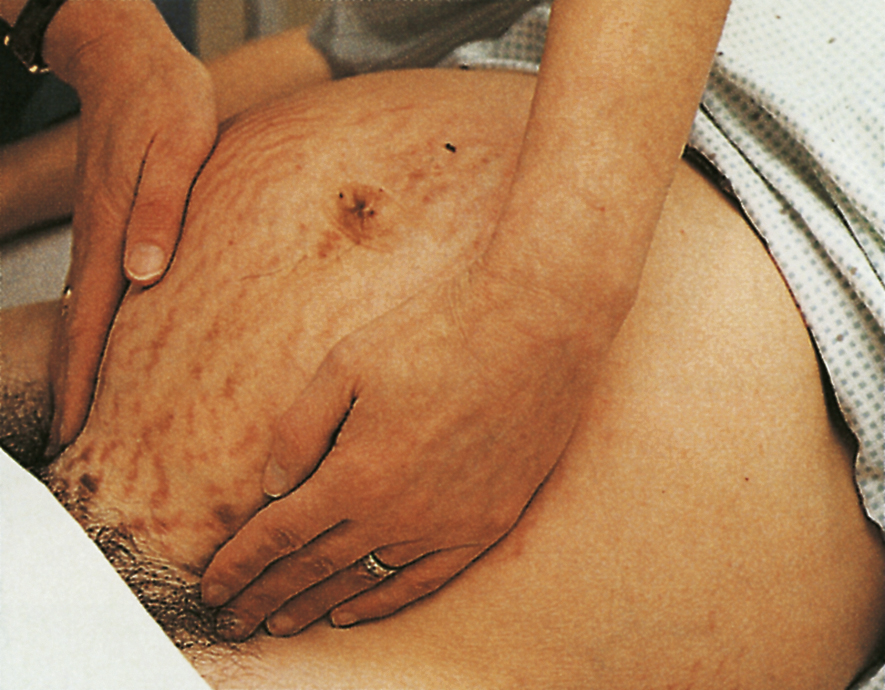
| Bụng: Khám bụng thường cho thấy sự hiện diện của các vết rạn da, hay striae gravidarum (Hình 6.4). Các vết sẹo ban đầu có màu tím và xuất hiện theo các đường căng của da. Những vết sẹo này cũng có thể lan ra đùi và mông và trên vú. Trong những lần mang thai tiếp theo, các vết sẹo có màu trắng bạc.
Đường trắng giữa (linea alba) thường trở nên sậm màu và sau đó được gọi là đường sậm (linea nigra). Sắc tố này thường tồn tại sau lần mang thai đầu tiên. |
Vết rạn da cũng có thể xảy ra khi giảm cân hoặc tăng cân nhanh và cũng có thể được tìm thấy trên các bộ phận khác của cơ thể.
Hormone cortisone làm suy yếu mô liên kết; do đó, việc sản xuất tăng lên, ví dụ như hội chứng Cushing hoặc dùng nhiều thuốc corticosteroid, cũng có thể xuất hiện các vết rạn da. |
|
| Tim và phổi | Tim: Tiếng thổi cơ năng ‘dòng chảy’ lành tính do tuần hoàn tăng động liên quan đến thai kỳ bình thường là phổ biến và không có ý nghĩa gì. Đây thường là những tiếng thổi tâm thu nhẹ nghe được ở mỏm tim, và thỉnh thoảng có thể nghe thấy tiếng thổi tuyến vú, phát sinh từ các mạch vú trong và có thể nghe được ở khoang liên sườn thứ hai. Tiếng thổi này sẽ biến mất khi ấn ống nghe (Hình 6.5). | Các tiếng thổi tim khác có thể là dấu hiệu của bệnh tim nặng. Nếu nghe thấy tiếng thổi ở kỳ tâm thu, nó có thể chỉ ra hẹp động mạch chủ hoặc động mạch phổi hoặc hở van hai lá hoặc ba lá, trong khi tiếng thổi ở kỳ tâm trương có thể do hẹp van hai lá hoặc ba lá hoặc hở van động mạch chủ hoặc động mạch phổi. Trong những trường hợp này, cần phải có sự xem xét của bác sĩ tim mạch, vì sự xấu đi của những tình trạng này do những thay đổi tim mạch trong thai kỳ có thể dẫn đến suy tim. |
| Phổi: Khám hệ hô hấp bao gồm đánh giá nhịp thở và việc sử dụng bất kỳ cơ hô hấp phụ nào. | Bệnh lý phổi nặng có thể ảnh hưởng xấu đến kết quả của mẹ và thai nhi và do đó cần được xác định càng sớm càng tốt trong thai kỳ. | |
| Đầu và cổ | Niêm mạc: Màu sắc của các bề mặt niêm mạc và kết mạc nên được kiểm tra xem có xanh xao không, vì thiếu máu là một biến chứng phổ biến của thai kỳ.
Răng: Tình trạng vệ sinh răng miệng chung cũng cần được ghi nhận, vì thai kỳ thường liên quan đến viêm nướu phì đại và có thể cần chuyển khám nha khoa. Viêm nha chu và viêm nướu có thể liên quan đến tăng nguy cơ nhiễm trùng và sinh non, mặc dù điều này vẫn còn được tranh luận trong y văn. Cổ: Một mức độ phì đại tuyến giáp thường xảy ra trong thai kỳ, nhưng trừ khi nó liên quan đến các dấu hiệu khác của bệnh tuyến giáp, phì đại tuyến giáp nhẹ thường có thể được theo dõi. |
Thiếu máu cũng có thể xảy ra do chảy máu đường tiêu hóa kéo dài, bệnh trĩ và chảy máu kinh nguyệt quá nhiều (rong kinh hoặc thống kinh). Nó cũng có thể là một dấu hiệu của các tình trạng huyết học khác nhau.
Phì đại nướu có thể xảy ra do vệ sinh kém và chế độ ăn uống không đủ chất. Những thay đổi viêm do nhiễm trùng có thể có biểu hiện tương tự. Nó có thể phát triển như một tác dụng phụ của một số loại thuốc, chẳng hạn như thuốc chống co giật, thuốc hạ huyết áp hoặc thuốc ức chế miễn dịch. Nếu các dấu hiệu của cường giáp (tiêu chảy, căng thẳng, tăng động, đổ mồ hôi, sụt cân, v.v.) hoặc suy giáp (mệt mỏi, tăng cân, tăng nhạy cảm với lạnh) xuất hiện, cần phải có các xét nghiệm sâu hơn. |
| Vú | Vú cho thấy các dấu hiệu đặc trưng trong thai kỳ, bao gồm tăng kích thước với tăng sinh mạch máu, sự phát triển của các hạt Montgomery và tăng sắc tố của quầng vú (Hình 6.6). | Mặc dù không chỉ định khám vú định kỳ, điều quan-trọng là phải hỏi về tình trạng tụt núm vú, vì điều này có thể gây khó khăn trong quá trình cho con bú, và tìm kiếm bất kỳ bệnh lý nào như nang vú hoặc các nốt đặc ở những phụ nữ phàn nàn về bất kỳ triệu chứng nào ở vú. Ung thư vú trong thai kỳ được báo cáo là có liên quan đến sự tiến triển nhanh và tiên lượng xấu. Do đó, bất kỳ phàn nàn nào về một ‘khối u’ trong vú đều nên thúc đẩy một cuộc khám vú chi tiết. |
| Bụng | Cần loại trừ gan lách to, cũng như bất kỳ bằng chứng nào về thận to.
Tử cung không trở thành một cơ quan có thể sờ thấy ở bụng cho đến 12 tuần tuổi thai. |
Bất kỳ phát hiện khám bất thường nào khác đều cần được điều tra thêm.
Chẩn đoán viêm ruột thừa trong thai kỳ rất khó khăn, vì tử cung đang phát triển làm thay đổi giải phẫu; do đó cần phải hết sức thận trọng khi khám một bệnh nhân bị đau bụng. |
| Chi, thay đổi xương khớp | Chi: Cần kiểm tra chân xem có phù và giãn tĩnh mạch không. Chúng cũng nên được kiểm tra để tìm bất kỳ bằng chứng nào về sự ngắn lại của chi dưới, vì điều này có thể gây ra vấn đề về dáng đi khi bụng to ra.
Cột sống: Tư thế cũng thay đổi trong thai kỳ khi thai nhi lớn lên và bụng mẹ to ra, với xu hướng phát triển một số chứng gù lưng và, đặc biệt, phát triển chứng ưỡn cột sống thắt lưng tăng lên khi phần trên của thân mình bị ngả ra sau để bù lại trọng lượng của thai nhi đang phát triển (Hình 6.7). Điều này thường dẫn đến sự phát triển của chứng đau lưng và đôi khi gây ra đau thần kinh tọa. |
Các nguyên nhân khác gây phù là bệnh gan, tim và thận. Thuốc tránh thai, corticosteroid, suy dinh dưỡng và bất động hoặc đứng lâu có thể biểu hiện bằng phù.
Các biến dạng cột sống khác có thể là bẩm sinh, thoái hóa, vô căn hoặc do một bệnh lý (khối u, nhiễm trùng). Chúng có thể cản trở quá trình chuyển dạ vì các đường kính khung chậu thay đổi trong những tình trạng này. Bệnh nhân nên được thông báo về các lựa chọn sinh của mình. |
Chú thích cho các hình ảnh được đề cập trong bảng:
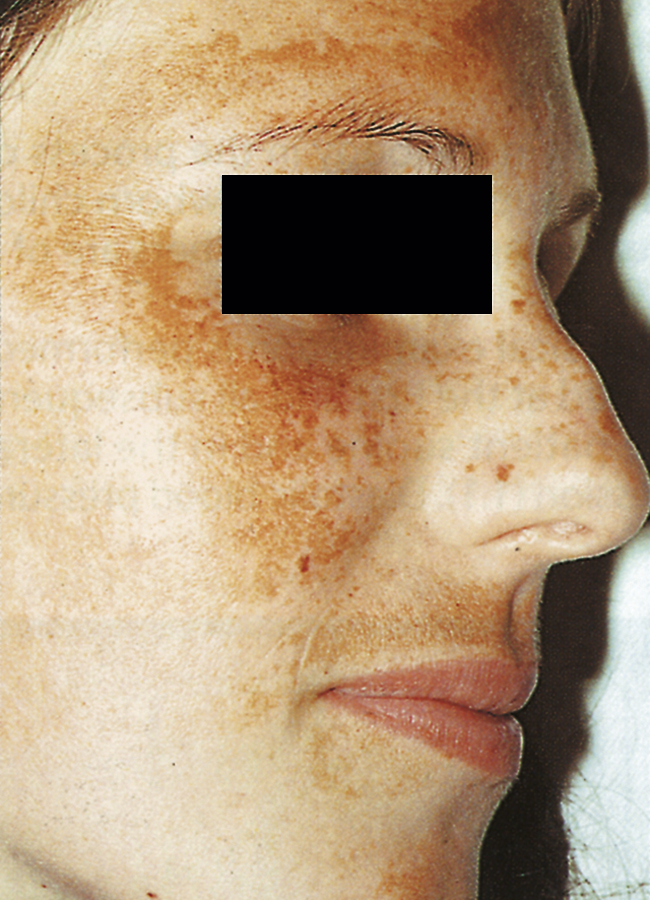
Hình 6.3 Nám da (Chloasma): sắc tố trên mặt ở trán và má.
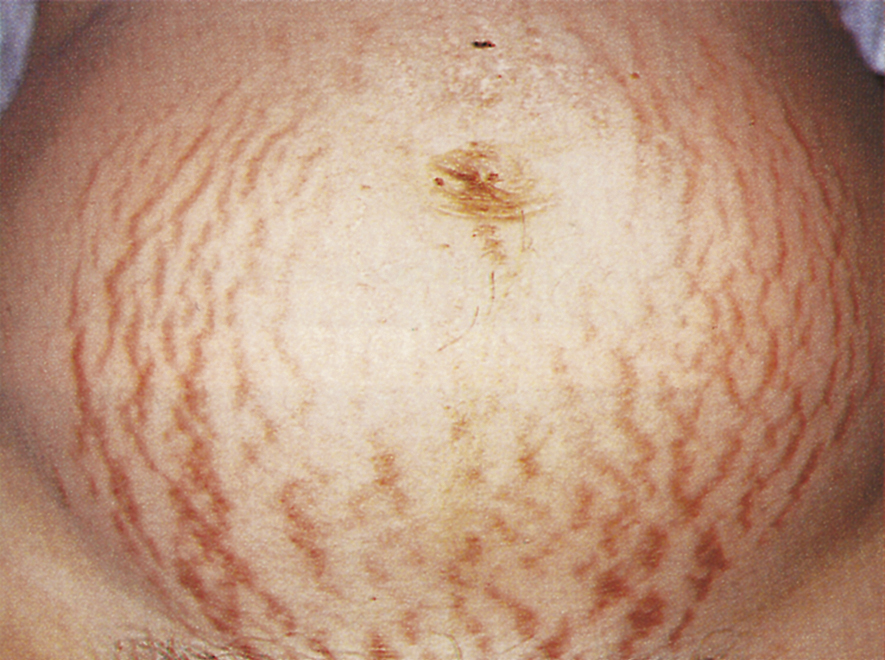
Hình 6.4 Rạn da (Striae gravidarum) trên thành bụng trước.
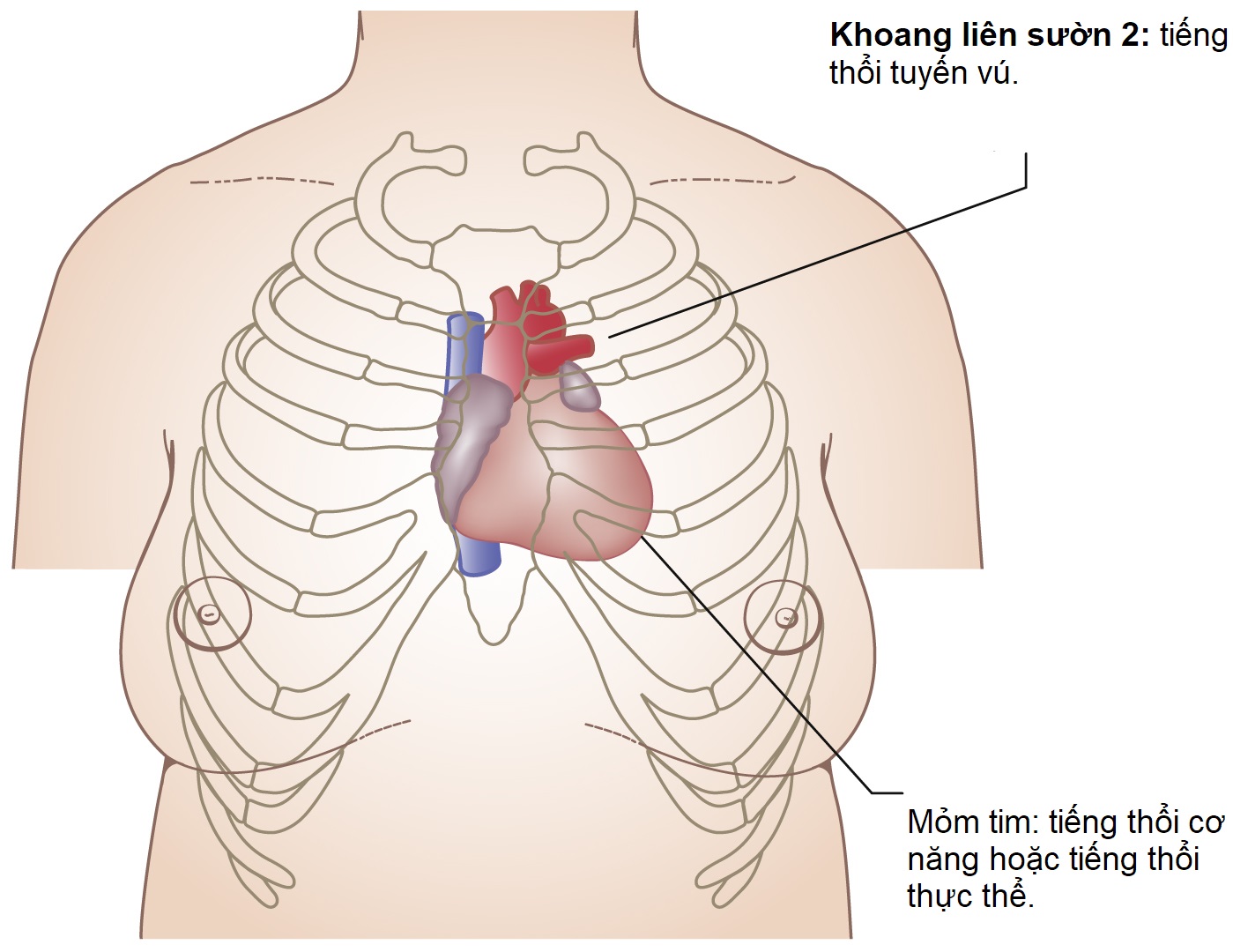
Hình 6.5 Tiếng thổi cơ năng trong thai kỳ bình thường.
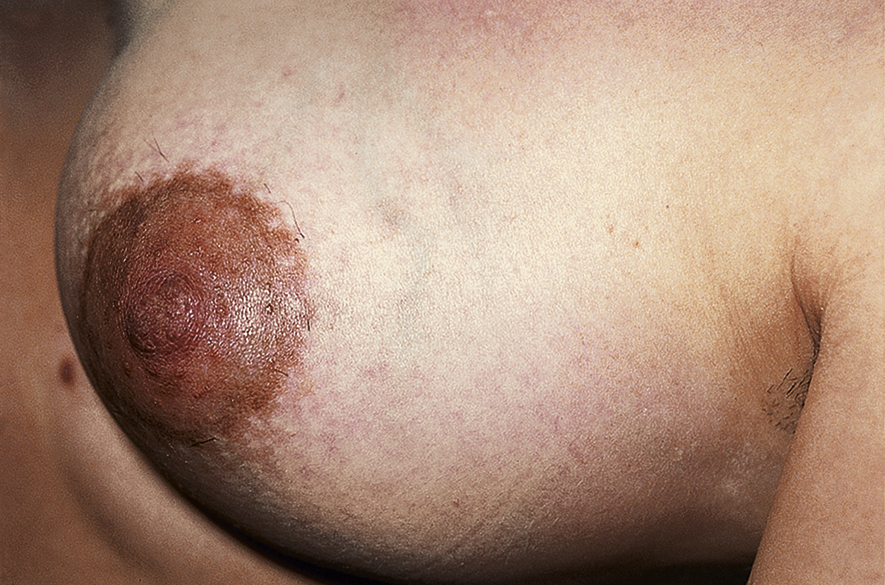
Hình 6.6 Những thay đổi sinh lý ở vú trong giai đoạn đầu thai kỳ. Quầng vú trở nên sậm màu và các hạt Montgomery phát triển.
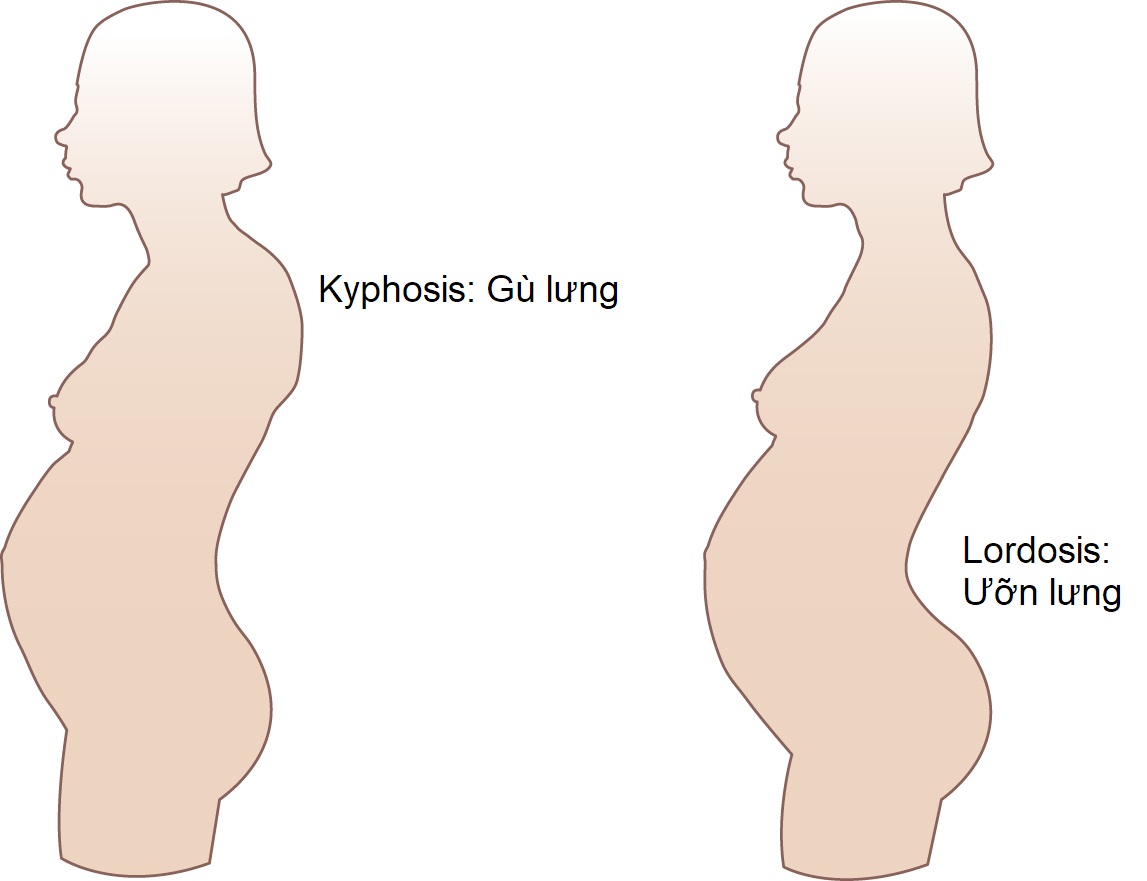
Hình 6.7 Những thay đổi tư thế trong thai kỳ. Với sự to ra của tử cung mang thai, có sự tăng ưỡn cột sống thắt lưng và xu hướng gù lưng ở một mức độ nào đó.
Kỹ thuật khám khung chậu trong giai đoạn đầu thai kỳ cũng giống như đối với phụ nữ không mang thai và được mô tả trong Chương 15.
Âm hộ cần được kiểm tra để loại trừ bất kỳ tổn thương bất thường nào và để đánh giá tầng sinh môn liên quan đến bất kỳ tổn thương nào trong các lần mang thai trước. Giãn tĩnh mạch âm hộ là phổ biến và có thể trở nên tồi tệ hơn trong thai kỳ.
Thành âm đạo trở nên gồ ghề hơn trong thai kỳ khi lớp biểu mô vảy tầng dày lên cùng với sự gia tăng hàm lượng glycogen của các tế bào biểu mô. Cũng có sự gia tăng đáng kể về mạch máu của các mô cạnh âm đạo làm cho thành âm đạo có màu tím đỏ. Có sự gia tăng tiết dịch âm đạo, với sự tăng thẩm thấu qua âm đạo, tăng bong tróc tế bào biểu mô và một phần đóng góp từ việc tăng sản xuất chất nhầy cổ tử cung.
Cổ tử cung trở nên mềm và có dấu hiệu tăng sinh mạch máu. Sự to ra của cổ tử cung đi kèm với sự gia tăng mạch máu, cũng như phù nề của các mô liên kết và tăng sản, phì đại tế bào. Hàm lượng tuyến của nội mạc cổ tử cung tăng lên chiếm một nửa chất của cổ tử cung và tạo ra một nút nhầy cổ tử cung đặc, dính, bịt kín lỗ ngoài cổ tử cung (Hình 6.8).
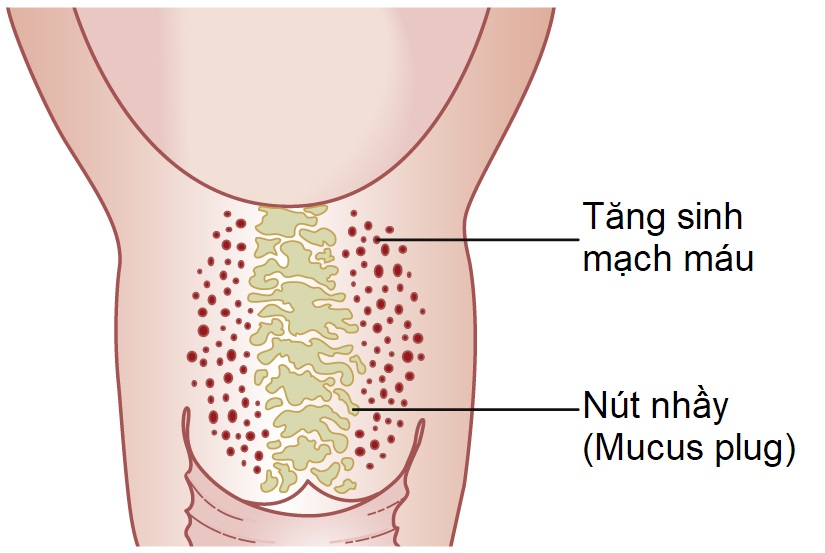
Hình 6.8 Những thay đổi ở cổ tử cung trong thai kỳ bao gồm tăng hàm lượng tuyến và một nút nhầy dày.
Đánh giá khung chậu xương
Đo khung chậu bằng phương pháp lâm sàng hoặc X-quang định kỳ trước sinh đã không được chứng minh là có giá trị trong việc dự đoán kết quả của cuộc chuyển dạ. Tuy nhiên, điều quan trọng là phải đánh giá khung chậu và thai nhi để tìm khả năng bất tương xứng khi xử trí các trường hợp chuyển dạ kéo dài. Đo khung chậu lâm sàng có thể có giá trị khi có chấn thương trước đây hoặc sự phát triển bất thường của khung chậu xương. Thông tin chính xác về các kích thước khác nhau có thể thu được bằng hình ảnh học.
Khung chậu xương bao gồm xương cùng, xương cụt và hai xương vô danh. Vùng khung chậu phía trên đường vô danh-lược được gọi là đại khung, và vùng bên dưới eo trên là tiểu khung. Tiểu khung là phần quan trọng liên quan đến việc sinh đẻ. Do đó, thành của tiểu khung được hình thành bởi xương cùng ở phía sau, xương ngồi và các khuyết ngồi-hông cùng dây chằng ở hai bên, và phía trước bởi các ngành xương mu, các hố bịt và màng, các ngành lên của xương ngồi và các ngành xương mu (Hình 6.9).
Đo khung chậu lâm sàng bao gồm đánh giá eo trên (mỏm nhô xương cùng), eo giữa (thành bên khung chậu bao gồm gai hông, đường kính liên gai hông và lòng xương cùng) và eo dưới (góc dưới mu và đường kính lưỡng ụ ngồi).
Trong một khung chậu bình thường của phụ nữ hoặc khung chậu dạng phụ (gynaecoid), vì xương cùng cong đều, không gian tối đa cho đầu thai nhi được cung cấp ở eo giữa khung chậu. Xương cùng phải có cảm giác cong đều.
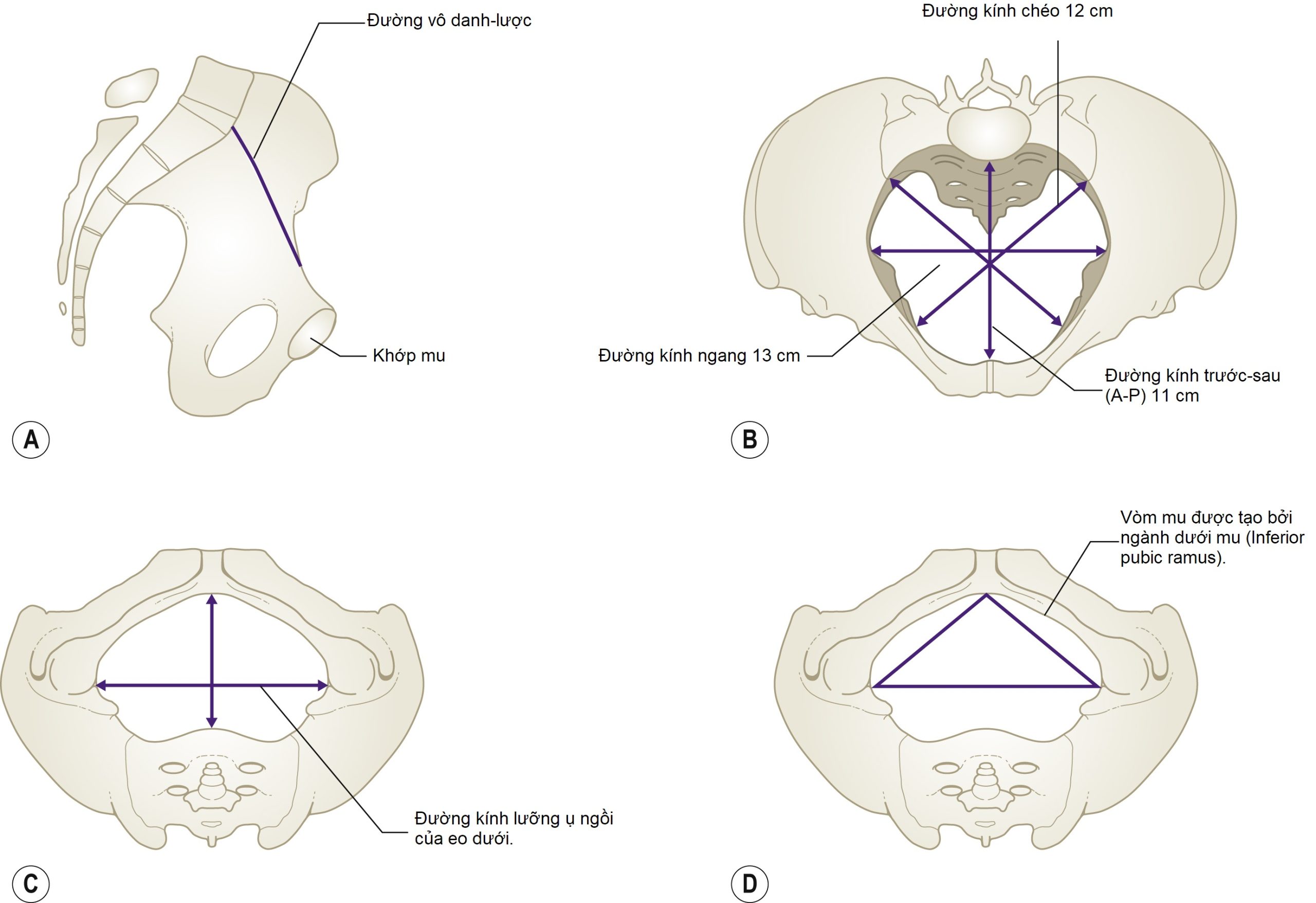
Hình 6.9 (A) Eo trên của tiểu khung được giới hạn bởi mỏm nhô xương cùng, đường vô danh-lược, ngành xương mu và khớp mu. (B) Các đường kính của eo trên của tiểu khung. (C) Eo dưới khung chậu được giới hạn bởi các ngành dưới mu và các ụ ngồi và các dây chằng cùng-ngồi. (D) Các ngành dưới mu nên tạo thành một góc 90 độ.
Nếu xương cùng có cảm giác phẳng, thì khung chậu có thể hẹp về phía eo dưới, như trong khung chậu dạng nam (android) hoặc giống của nam giới, và có thể dẫn đến kẹt đầu thai nhi khi nó đi xuống qua khung chậu.
Các mặt phẳng của khung chậu
Hình dạng và kích thước của tiểu khung được hiểu rõ nhất bằng cách xem xét bốn mặt phẳng của khung chậu.
Mặt phẳng eo trên.
Mặt phẳng eo trên, hay eo trên, được giới hạn phía sau bởi mỏm nhô xương cùng, hai bên bởi các đường vô danh-lược và phía trước bởi các ngành trên xương mu và bờ trên của khớp mu. Mặt phẳng này gần như tròn trong khung chậu dạng phụ bình thường nhưng hơi lớn hơn theo chiều ngang so với chiều trước-sau.
Đường kính nhô-hạ vệ hay đường kính trước-sau của eo trên là khoảng cách giữa điểm giữa của mỏm nhô xương cùng và bờ trên của khớp mu ở phía trước (Hình 6.10). Đường kính này đo được khoảng 11 cm. Khoảng cách ngắn nhất, và là khoảng cách có ý nghĩa lâm sàng lớn nhất, là đường kính hữu dụng. Đây là khoảng cách giữa điểm giữa của mỏm nhô xương cùng và điểm gần nhất trên mặt sau của khớp mu.
Không thể đo được một trong hai đường kính này bằng khám lâm sàng; đường kính duy nhất ở eo trên có thể đánh giá lâm sàng là khoảng cách từ bờ dưới của khớp mu đến điểm giữa của mỏm nhô xương cùng. Đây được gọi là đường kính chéo và lớn hơn đường kính hữu dụng khoảng 1.5 cm. Trên thực tế, thường không thể chạm tới mỏm nhô xương cùng khi khám lâm sàng, và điểm cao nhất có thể sờ thấy là đốt thứ hai hoặc thứ ba của xương cùng. Nếu mỏm nhô xương cùng dễ dàng sờ thấy, eo trên bị hẹp (Hình 6.11A).
Mặt phẳng đại khung.
Mặt phẳng đại khung có ít ý nghĩa lâm sàng và có đường kính trước-sau và ngang khoảng 12.7 cm. Đường kính trước-sau kéo dài từ điểm giữa của mặt sau khớp mu đến chỗ nối của đốt thứ hai và thứ ba của xương cùng. Đường kính ngang đi qua giữa các ổ cối.
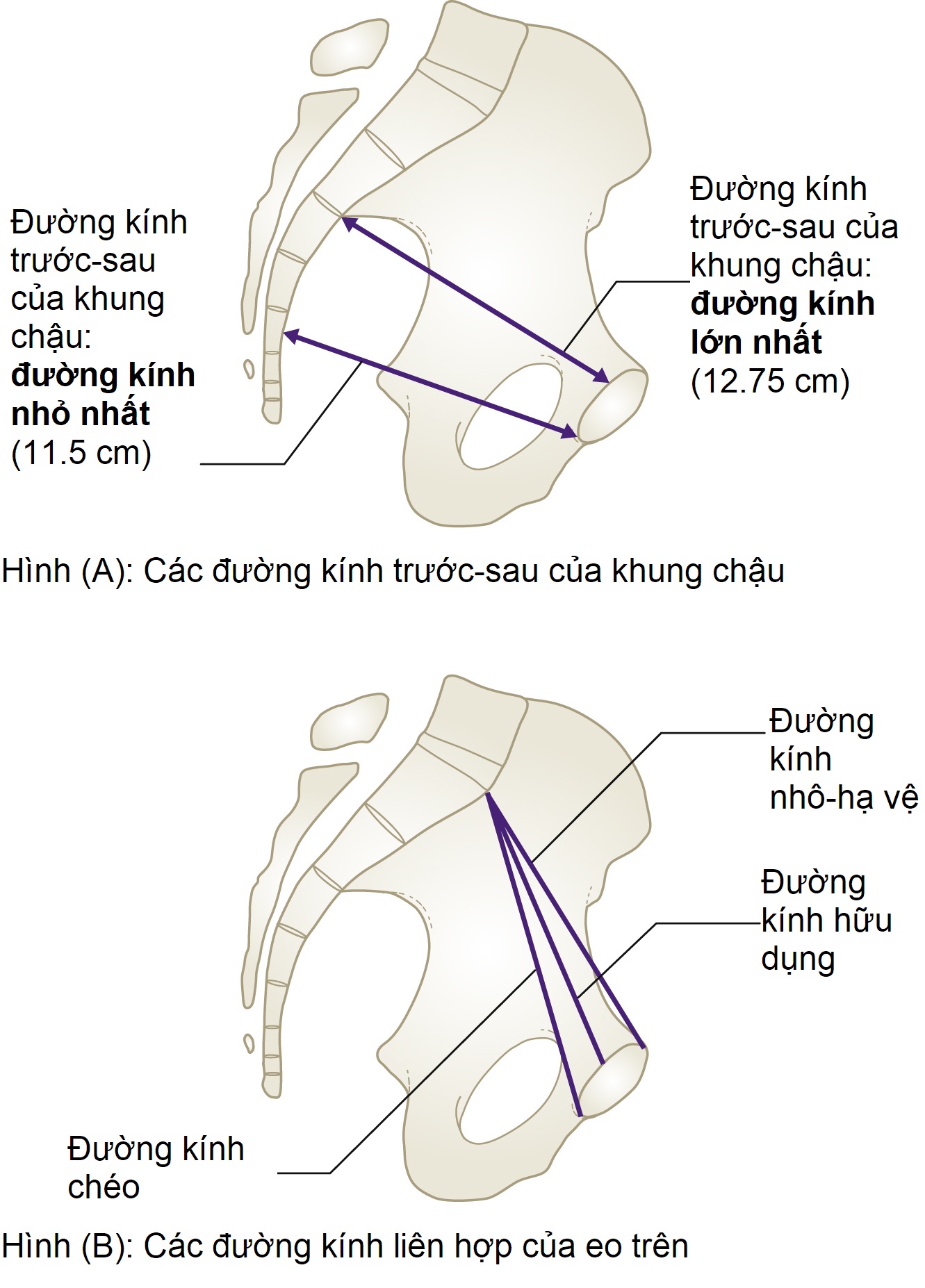
Hình 6.10 (A) Các đường kính trước-sau (A-P) của eo giữa và eo dưới khung chậu. (B) Các đường kính liên hợp của eo trên khung chậu.
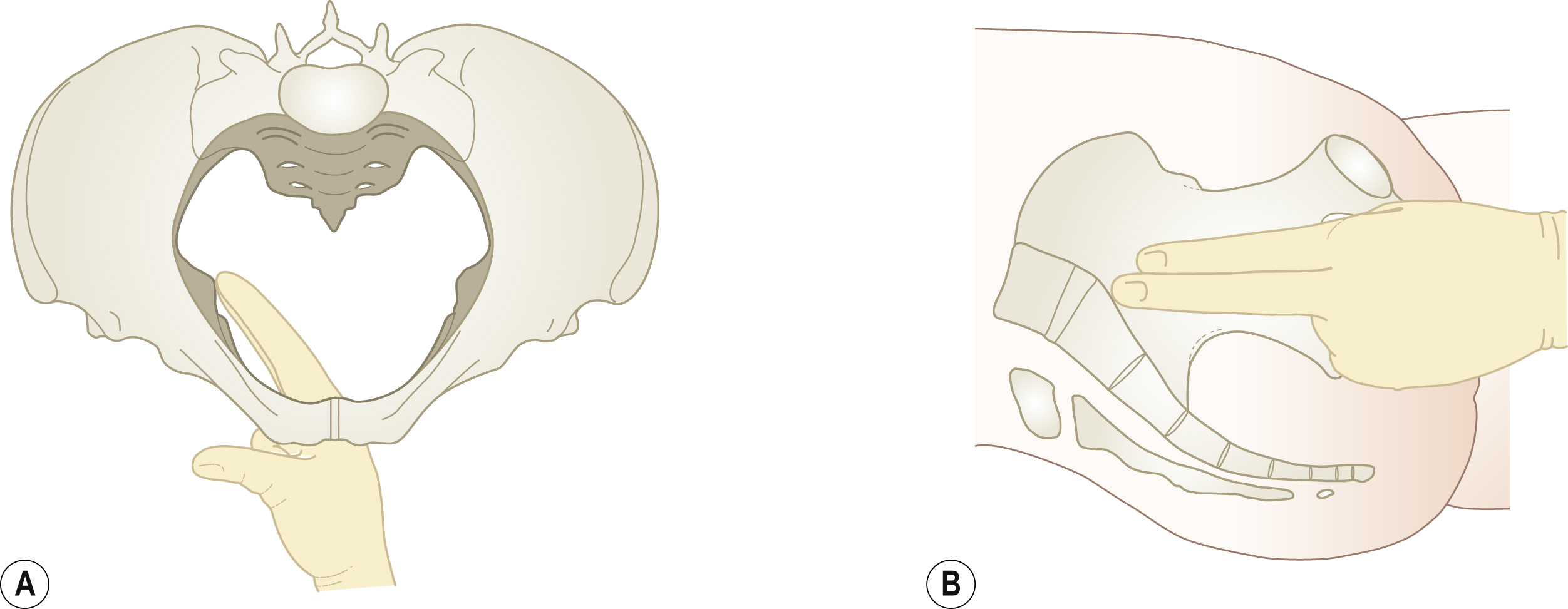
Hình 6.11 (A) Đánh giá lâm sàng gai hông ở mặt phẳng eo hẹp nhất. (B) Đánh giá eo trên khung chậu.
Dấu hiệu duy nhất về hình dạng của khung chậu ở mức này là độ cong của xương cùng và hình dạng của khuyết cùng-hông, góc này nên tạo thành một góc 90 độ. Điều này thường cho phép đưa hai ngón tay dọc theo các dây chằng cùng-gai, kéo dài từ gai hông đến các mặt bên của đốt thứ hai và thứ ba của xương cùng.
Mặt phẳng eo hẹp nhất.
Mặt phẳng eo hẹp nhất đại diện cho mức độ mà sự kẹt đầu thai nhi có khả năng xảy ra cao nhất. Đường kính trước-sau kéo dài từ bờ dưới của khớp mu và cắt ngang đường kẻ giữa các gai hông. Cả đường kính ngang (liên gai) và đường kính trước-sau đều có thể được đánh giá lâm sàng, và đường kính liên gai là khoảng không gian hẹp nhất trong khung chậu (10 cm). Các gai hông nên được sờ để xem chúng có nhô ra không và để ước tính đường kính liên gai (Hình 6.11B).
Eo dưới của khung chậu
Eo dưới của khung chậu bao gồm hai mặt phẳng hình tam giác. Phía trước, tam giác được giới hạn bởi khu vực dưới vòm mu, và góc này thường nên tạo thành một góc 90 độ. Đường kính ngang là khoảng cách giữa các ụ ngồi, tức là đường kính lưỡng ụ ngồi, thường không nhỏ hơn 11 cm. Tam giác sau được hình thành phía trước bởi đường kính lưỡng ụ ngồi và phía sau bên bởi đỉnh xương cùng và các dây chằng cùng-hông.
Về mặt lâm sàng, đường kính lưỡng ụ ngồi có thể được đánh giá bằng cách đặt các khớp ngón tay của bàn tay nắm chặt vào giữa các ụ ngồi. Góc dưới mu có thể được đánh giá bằng cách đặt các ngón trỏ của cả hai tay dọc theo các ngành dưới mu hoặc bằng cách đưa hai ngón tay của bàn tay khám vào dưới vòm mu.
Khám sản khoa tại các lần khám định kỳ tiếp theo
Tại tất cả các lần khám thai tiếp theo, cần ghi lại huyết áp và xét nghiệm nước tiểu để tìm protein và glucose. Ghi lại cân nặng của mẹ tại mỗi lần khám là một thực hành tốt, đặc biệt là trong các cơ sở lâm sàng không có sẵn siêu âm để đánh giá sự phát triển của thai nhi. Cân nặng của mẹ nên tăng trung bình khoảng 0,5 kg/tuần sau tuần thứ mười tám của thai kỳ.
Tăng cân nhanh và quá mức gần như luôn đi kèm với giữ nước quá mức, và cân nặng không đổi hoặc giảm cân có thể cho thấy sự thất bại trong sự phát triển bình thường của thai nhi. Tăng cân quá mức thường đi kèm với các dấu hiệu phù, và điều này rõ ràng nhất ở mặt, bàn tay (nơi có thể khó tháo nhẫn), trên thành bụng trước và trên cẳng chân và mắt cá chân. Phù ‘không phụ thuộc tư thế’ trên vùng đệm xương cùng là hiếm gặp trong thai kỳ và, nếu có, cần loại trừ các nguyên nhân như tiền sản giật.
Sờ nắn bụng
Sờ nắn đáy tử cung
Ước tính tuổi thai là bước đầu tiên trong việc khám bụng ở phụ nữ mang thai. Một số phương pháp được sử dụng để đánh giá kích thước của thai nhi.
Tử cung lần đầu tiên có thể sờ thấy trên khớp mu vào tuần thứ 12 của thai kỳ, và đến tuần thứ 24, nó đạt đến ngang rốn. Vào tuần thứ 36, đáy tử cung có thể sờ thấy ở ngang mức mỏm ức và sau đó có xu hướng giữ nguyên ở mức này cho đến khi đủ tháng hoặc giảm nhẹ khi phần trình diện đi vào eo trên.
Tất cả các phương pháp đánh giá lâm sàng tuổi thai đều có thể có những sai số đáng kể, đặc biệt là trong đánh giá sớm liên quan đến vị trí của rốn, và chiều cao đáy tử cung sẽ bị ảnh hưởng bởi sự hiện diện của đa thai, dư ối hoặc, ở thái cực khác, sự hiện diện của thai nhỏ hoặc thiểu ối.
Đo chiều cao đáy tử cung
Đo trực tiếp chu vi, hoặc chiều cao đáy tử cung, cung cấp một phương pháp đáng tin cậy hơn để đánh giá sự phát triển của thai nhi và tuổi thai.
Sử dụng hai độ lệch chuẩn so với giá trị trung bình, có thể mô tả các giá trị bách phân vị thứ mười và chín mươi. Độ nhạy của phương pháp này để phát hiện thai nhỏ so với tuổi thai thay đổi từ 20% đến 70% trong các nghiên cứu khác nhau. Các phép đo hàng loạt bởi cùng một người được vẽ trên biểu đồ tăng trưởng tùy chỉnh có nhiều khả năng phát hiện các em bé bị hạn chế tăng trưởng hơn. Độ chính xác giảm đáng kể khi quan sát ngẫu nhiên sau 36 tuần tuổi thai. Giá trị dự đoán cũng thấp hơn đối với trẻ sơ sinh lớn so với tuổi thai. Tuy nhiên, kỹ thuật này đơn giản và dễ áp dụng và đặc biệt hữu ích ở những nơi không có sẵn các kỹ thuật chính xác hơn khác.
Đo chiều cao đáy tử cung
Bờ trụ của bàn tay trái được đặt trên đáy tử cung. Khoảng cách giữa đáy tử cung và đỉnh khớp mu được đo bằng centimet. Để giảm thiểu sai lệch của người quan sát, khoảng cách được đo từ đáy tử cung đến bờ trên của khớp mu với mặt của thước dây có số đo centimet úp xuống. Sau đó, thước dây được lật lại để hiển thị khoảng cách bằng centimet. Chiều cao đáy tử cung trung bình đo được khoảng 20 cm ở tuần 20 và tăng 1 cm/tuần để ở tuần 36, chiều cao đáy tử cung sẽ là 36 cm (Hình 6.12).
Đo vòng bụng
Đo vòng bụng cung cấp một phương pháp đánh giá khác. Phép đo vòng bụng được thực hiện ở ngang rốn của mẹ. Giả sử rằng vòng bụng trung bình khi không mang thai là 60 cm, sẽ không có sự gia tăng đáng kể nào xảy ra cho đến tuần thứ 24 của thai kỳ. Sau đó, vòng bụng sẽ tăng 2,5 cm mỗi tuần để khi đủ tháng, vòng bụng sẽ là 100 cm.
Nếu vòng bụng khi không mang thai lớn hơn hoặc nhỏ hơn 60 cm, thì phải thực hiện một sự điều chỉnh phù hợp. Do đó, một phụ nữ có vòng bụng 65 cm sẽ có số đo là 95 cm ở tuần thứ 36 của thai kỳ.
Sờ nắn các phần của thai
Các phần của thai thường không thể sờ thấy trước 24 tuần tuổi thai. Khi sờ nắn thai nhi, phải nhớ rằng sự hiện diện của nước ối đòi hỏi phải sử dụng các động tác ‘bập bềnh’ với sự gập của các ngón tay ở các khớp bàn ngón. Mục đích của việc sờ nắn là để mô tả mối quan hệ của thai nhi với thân và khung chậu của mẹ (Hình 6.13).
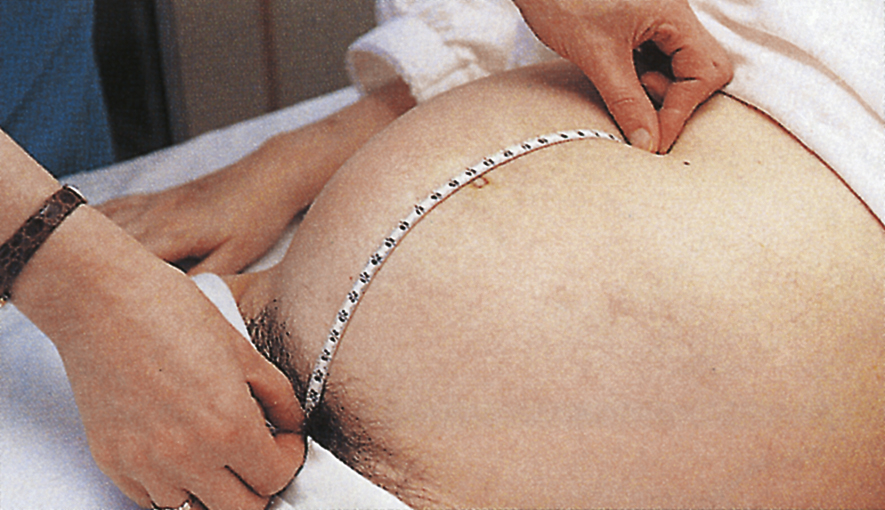
Hình 6.12 Đo chiều cao đáy tử cung.
Hình 6.13 Sờ nắn phần trình diện và lưng thai.
Thế (Lie)
Thuật ngữ thế (lie) mô tả mối quan hệ của trục dọc của thai nhi với trục dọc của tử cung (Hình 6.14). Hướng về phía chân của mẹ, bàn tay trái của người khám được đặt dọc theo bên trái của bụng mẹ và bàn tay phải ở mặt bên phải của tử cung. Sờ nắn có hệ thống về phía đường giữa bằng tay trái rồi tay phải sẽ cho thấy hoặc là sự kháng cự chắc chắn của lưng thai nhi hoặc các đặc điểm không đều của các chi thai nhi.
Nếu thế là dọc, đầu hoặc mông sẽ có thể sờ thấy trên hoặc trong eo trên. Nếu thế là chéo, trục dọc của thai nhi nằm ở một góc 45 độ so với trục dọc của tử cung và phần trình diện sẽ có thể sờ thấy ở hố chậu. Trong thế ngang, thai nhi nằm vuông góc với mẹ và các cực của thai nhi có thể sờ thấy ở hai bên hông.
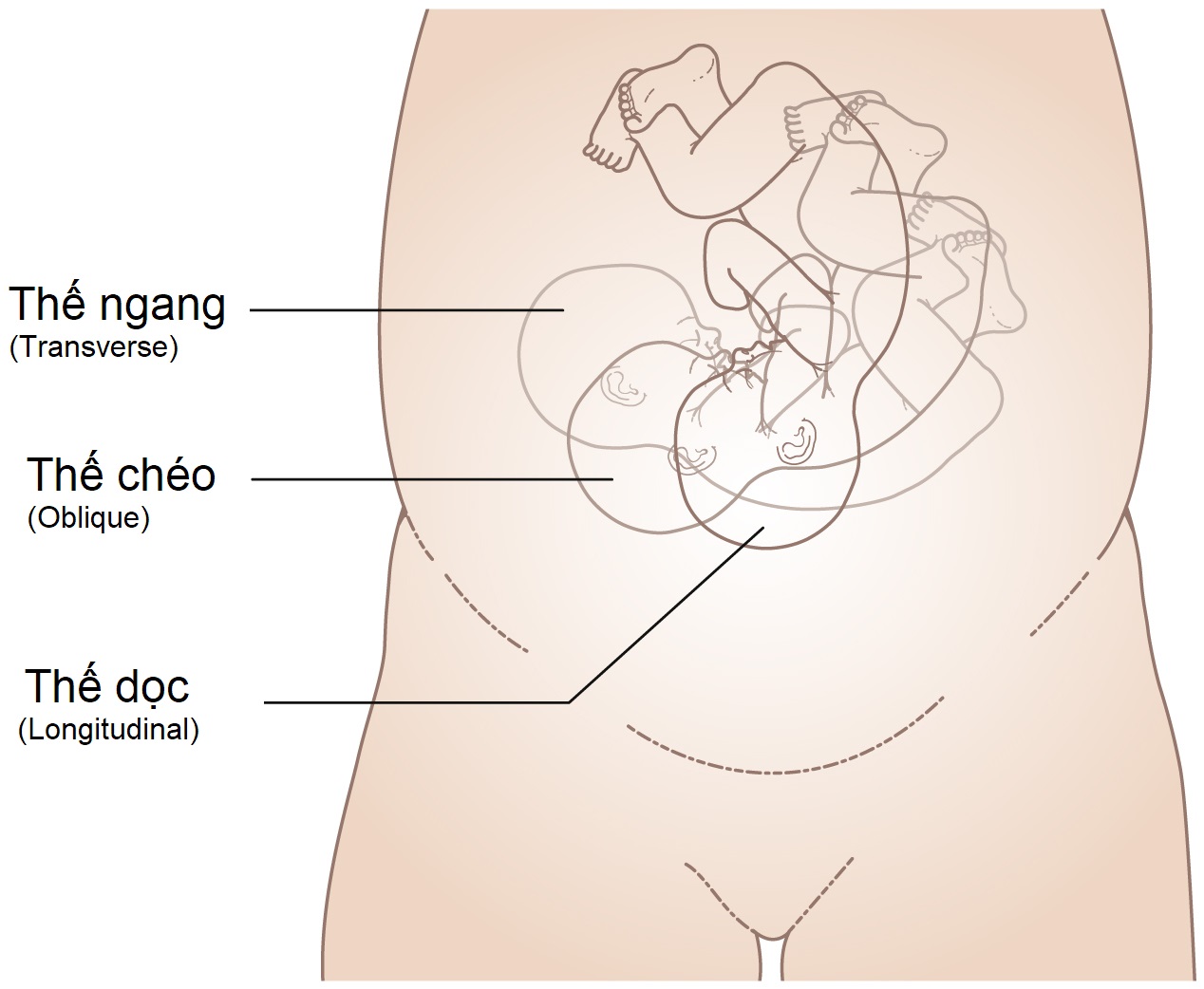
Hình 6.14 Thế của thai nhi mô tả mối quan hệ của trục dọc của thai nhi với trục dọc của tử cung.
Sau khi xác định được thế và vị trí của lưng thai, bây giờ điều quan trọng là phải sờ tìm đầu và mông bằng cách ấn mạnh bằng các tay xen kẽ. Đầu cứng, tròn và rời rạc. Nó có thể ‘bập bềnh’ giữa hai tay khám và được mô tả là ‘bập bềnh’ (ballotable) ở các tuổi thai sớm hơn. Mông mềm hơn và lan tỏa hơn, và mông không bập bềnh. Đầu nên được tìm kiếm ở bụng dưới hoặc ở đáy tử cung. Hướng về phía chân của mẹ, ấn mạnh lên phần trình diện. Nếu đầu là phần trình diện, ghi nhận xem nó có dễ sờ thấy hay không hoặc có cần phải ấn sâu hay không.
Tư thế bình thường của thai nhi là tư thế gập (Hình 6.15), nhưng đôi khi, như với ‘thai bay’, nó có thể thể hiện tư thế duỗi.
Ngôi (Presentation)
Trong thế dọc, phần trình diện có thể là đầu (ngôi đầu) hoặc mông (ngôi mông). Trong thế ngang, phần trình diện là vai.
Tùy thuộc vào mức độ gập hoặc ngửa, các phần khác nhau của đầu sẽ trình diện trước eo trên. Khi đầu gập tốt, ngôi là ngôi chỏm, tức là khu vực nằm giữa thóp trước và thóp sau theo chiều trước-sau và các ụ đỉnh ở hai bên. Nếu đầu ngửa hoàn toàn, mặt sẽ trình diện trước eo trên (ngôi mặt), và nếu nó nằm giữa hai tư thế này, trán sẽ trình diện (ngôi trán). Trán là khu vực giữa gốc mũi và thóp trước. Đường kính trình diện cho ngôi chỏm là đường kính hạ chẩm-thóp trước (Bảng 6.3, Hình 6.16). Nếu đầu ngửa, đường kính chẩm-trán sẽ trình diện. Với ngôi trán, đường kính cằm-thóp trước sẽ trình diện trước eo trên. Ngôi và thế chỉ có thể được xác định chính xác bằng cách khám âm đạo khi cổ tử cung đã mở và có thể sờ thấy các đường khớp và thóp. Tình huống này chỉ thực sự xảy ra khi người mẹ đã vào chuyển dạ thực sự.
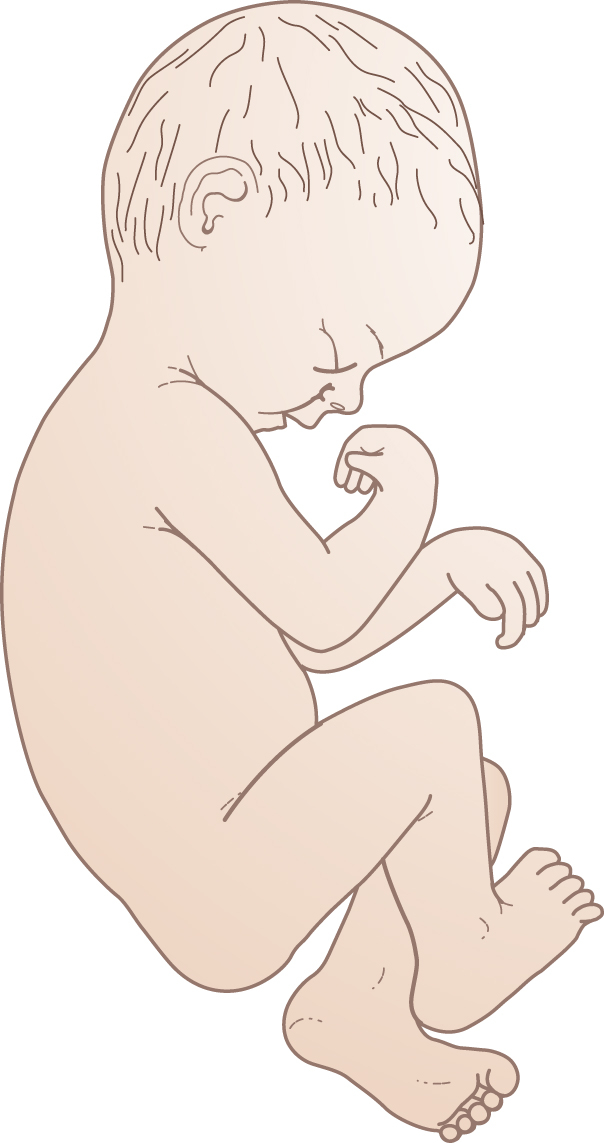
Hình 6.15 Tư thế bình thường của thai nhi là tư thế gập.
Bảng 6.3 Các đường kính của ngôi thai
| Ngôi thai | Đường kính | Kích thước (cm) |
|---|---|---|
| Chỏm | Hạ chẩm-thóp trước | 9.5 |
| Trán | Cằm-đỉnh | 13.5 |
| Mặt | Hạ cằm-thóp trước | 9.5 |
| Chỏm ngửa | Chẩm-trán | 11.7 |
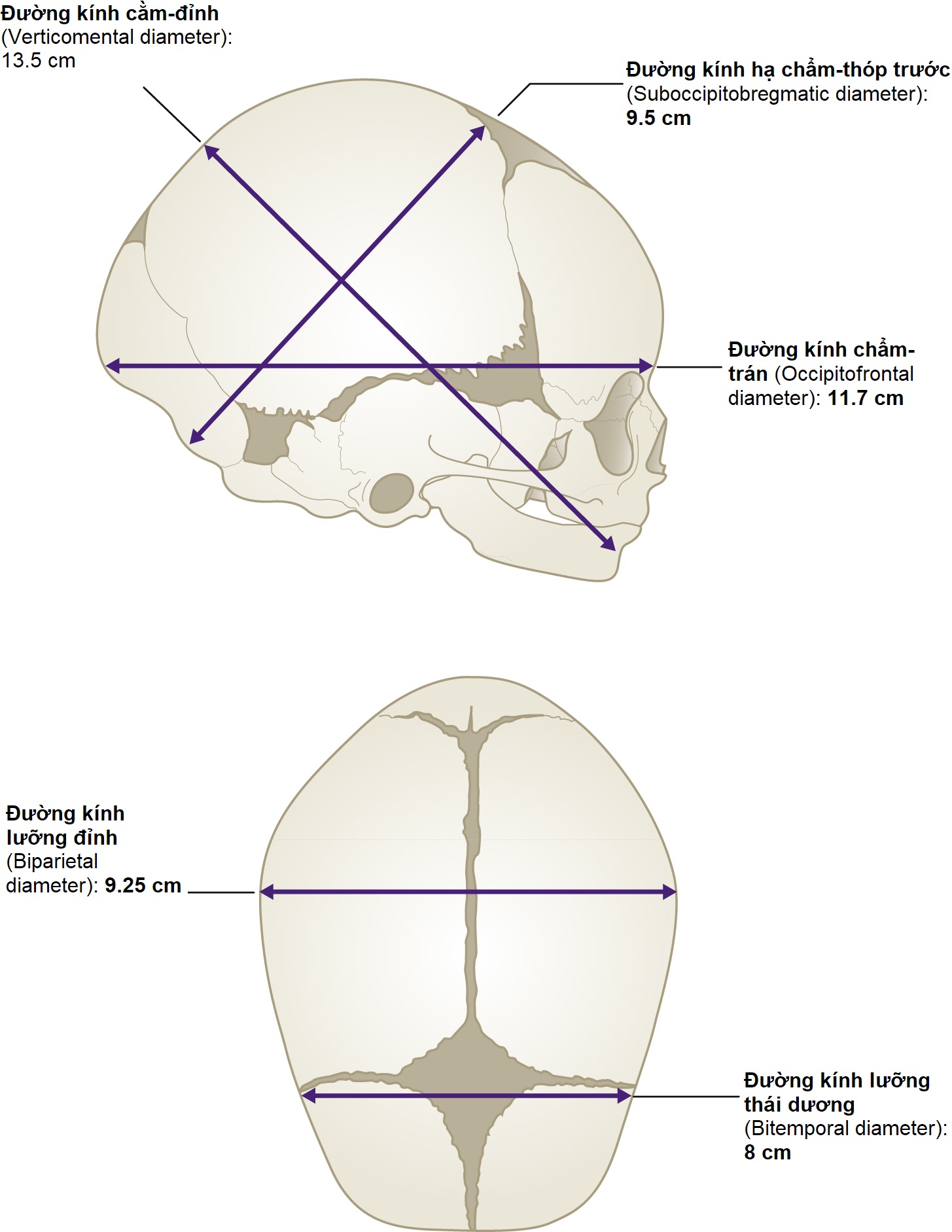
Hình 6.16 Các đường kính trình diện của sọ thai nhi trưởng thành.
Kiểu thế (Position)
Kiểu thế của thai nhi là mô tả mối quan hệ của điểm mốc của phần trình diện với eo trên của khung chậu mẹ. Không được nhầm lẫn nó với ngôi thai. Nó cung cấp một mô tả sâu hơn về mối quan hệ của phần trình diện với khung chậu mẹ và có tầm quan trọng đặc biệt trong quá trình sinh đẻ. Các điểm mốc cho các ngôi thai khác nhau như sau:
| Ngôi thai | Điểm mốc |
|---|---|
| Chỏm | Xương chẩm |
| Mặt | Cằm |
| Mông | Xương cùng |
| Vai | Mỏm cùng vai |
Do đó, trong ngôi chỏm, sáu kiểu thế khác nhau được mô tả (Hình 6.17).
Nhìn từ dưới khung chậu, chúng bao gồm các kiểu thế chẩm ngang phải và trái cũng như các kiểu thế trước và sau bên trái và phải. Ngoại trừ trong giai đoạn hai tiến triển, rất hiếm khi đầu được xác định ở một kiểu thế trước hoặc sau trực tiếp.
Với ngôi mặt, tiền tố cằm- (mento-) được bao gồm, và với ngôi mông, tiền tố là cùng- (sacro-). Không có mô tả nào như vậy được đưa ra cho ngôi trán, vì không có phần nhô ra ngoại vi xác định để định nghĩa là điểm mốc. Không có cơ chế sinh ngả âm đạo trong ngôi trán trừ khi nó được điều chỉnh.
Kiểu thế có thể được xác định bằng sờ nắn bụng bằng cách sờ vai trước của thai nhi. Nếu vai này gần đường giữa và dễ sờ thấy, kiểu thế là trước. Nếu nó không dễ sờ thấy và các chi nổi bật, kiểu thế có thể là sau.
Tuy nhiên, kiểu thế của phần trình diện có thể được xác định chính xác nhất bằng cách sờ các đường khớp và thóp, hoặc ngôi mông qua cổ tử cung đã mở khi chuyển dạ đã bắt đầu.
Mức độ gập của đầu cũng có thể được xác định. Khi sờ nắn bụng, một cái đầu ngửa hoặc duỗi có xu hướng cảm thấy lớn, và rãnh gáy giữa xương chẩm và lưng thai nhi dễ dàng được xác định.
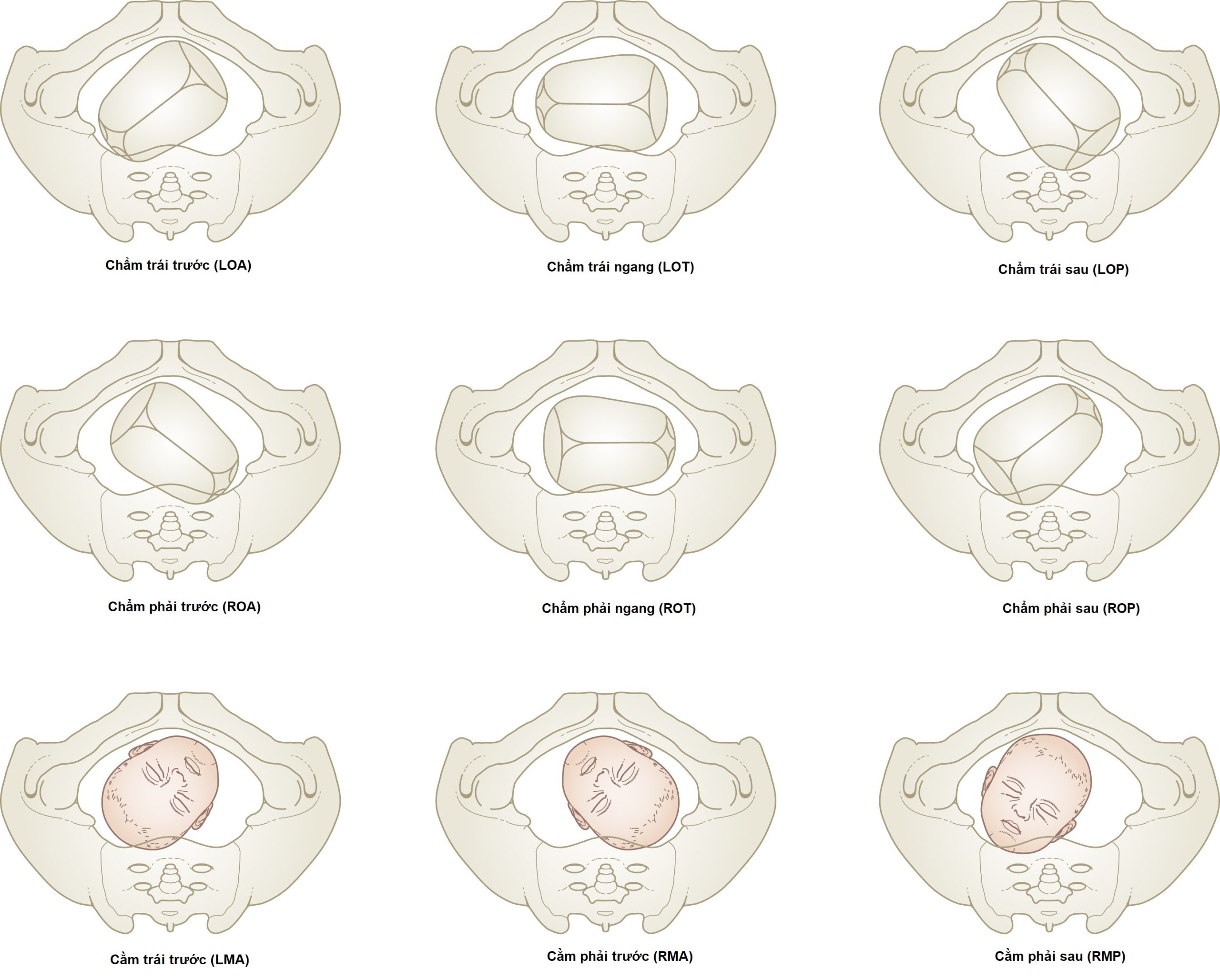
Hình 6.17 Các kiểu thế của đầu trong ngôi chỏm và ngôi mặt nhìn từ dưới lên.
Độ lọt và sự lọt
Độ lọt của đầu được mô tả bằng một phần năm phía trên eo trên (Hình 6.18). Đầu được gọi là lọt khi đường kính ngang lớn nhất (đường kính lưỡng đỉnh) đã đi qua eo trên của tiểu khung. Đầu đã lọt thường cố định và chỉ sờ thấy hai phần năm. Thường khó sờ thấy qua thành bụng.
Một cái đầu nhỏ vẫn có thể di động mặc dù đã lọt. Một cái đầu lớn có thể cố định ở eo trên nhưng chưa lọt. Theo quy tắc chung, một cái đầu dễ dàng sờ thấy qua thành bụng thì chưa lọt, trong khi một cái đầu đang trình diện và đã lọt sâu thì khó sờ thấy.
Khi khó xác định vị trí của đầu, điều này có thể là do đầu nằm dưới khung sườn của mẹ, như trong ngôi mông, hoặc do nó đã lọt sâu với 0/5 đầu có thể sờ thấy hoặc một trường hợp hiếm gặp là thai vô sọ.
Trong những trường-hợp này, nên thực hiện khám âm đạo, vì phần đi trước của đầu đã lọt sẽ có thể sờ thấy ở ngang mức gai hông.
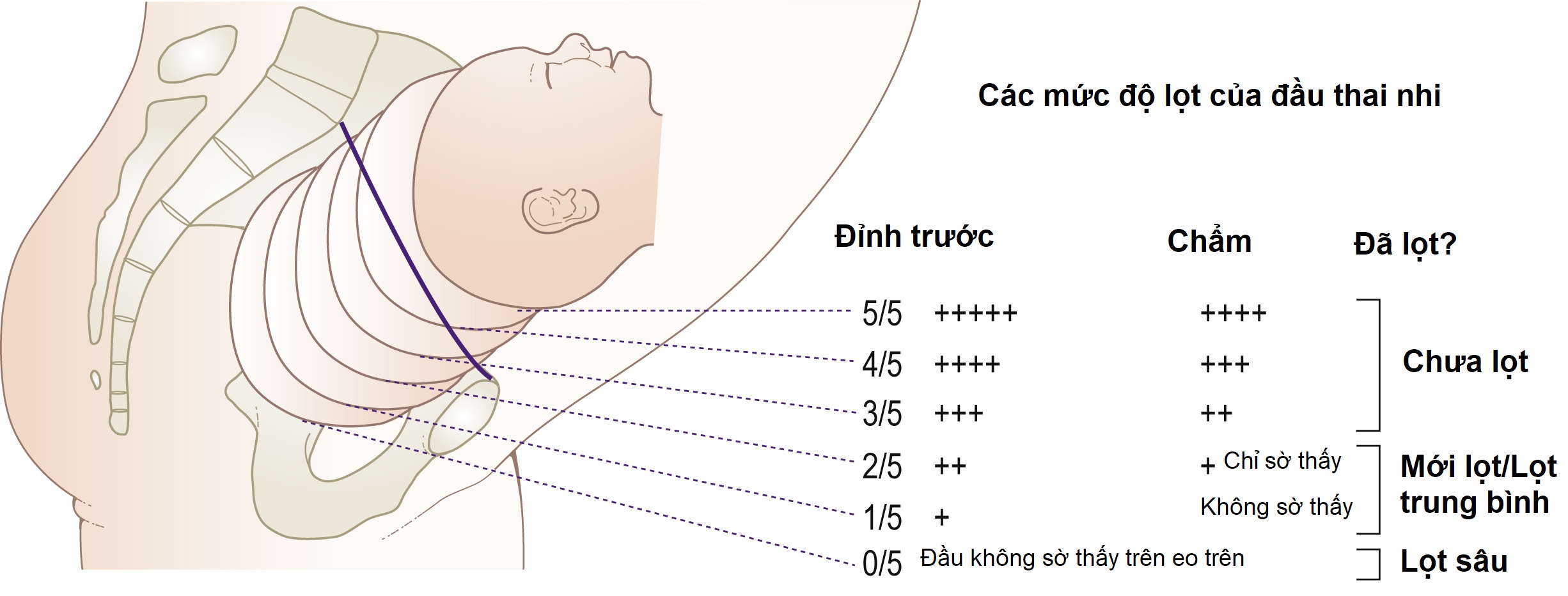
Hình 6.18 Các mức độ lọt của đầu thai nhi.
Nghe tim thai
Nghe tim thai là một phần thường quy của khám sản khoa. Hiện nay, thực hành tiêu chuẩn là sử dụng một thiết bị siêu âm Doppler cầm tay sẽ tạo ra một tín hiệu điện tử để cho phép nhận biết và đếm nhịp tim. Nếu sử dụng đầu dò của máy theo dõi thai điện tử, âm thanh tim thai nên được xác nhận bằng ống nghe thai Pinard (Hình 6.19). Âm thanh tim thai được nghe rõ nhất ở cuối thai kỳ bên dưới ngang rốn trên vai trước của thai nhi (khoảng giữa rốn và gai chậu trước trên) hoặc ở đường giữa khi có kiểu thế sau. Với ngôi mông, âm thanh được nghe rõ nhất ở ngang rốn. Tần số và nhịp điệu của nhịp tim nên được ghi lại.
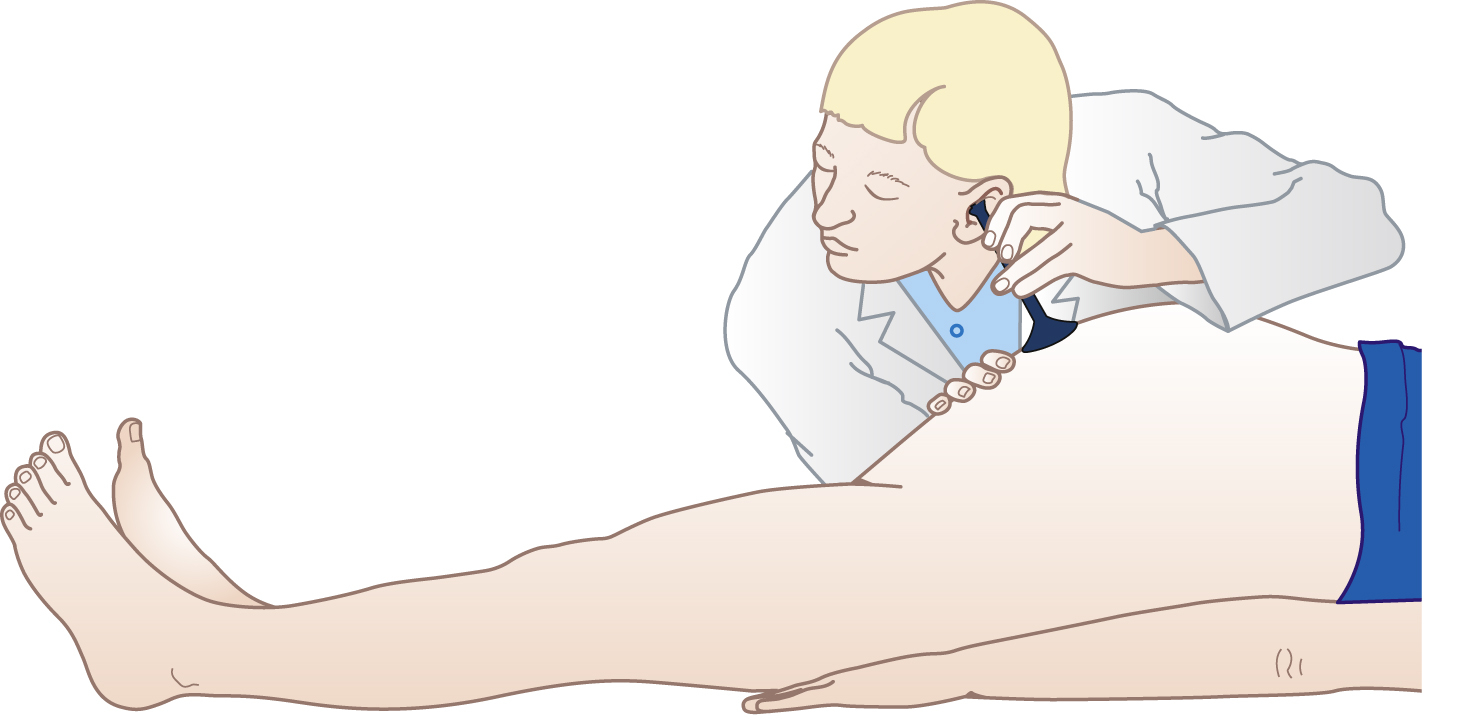
Hình 6.19 Nghe tim thai.
TÓM TẮT Ý CHÍNH
Nhân khẩu học của mẹ
Tiền sử sản khoa: thai kỳ hiện tại
Tiền sử sản khoa trước đây
Tiền sử bệnh lý trước đây
Thăm khám
|
Bảng chú giải thuật ngữ Y học Anh Việt
| STT |
Thuật ngữ tiếng Anh |
Phiên âm IPA |
Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | History taking | /ˈhɪstəri ˈteɪkɪŋ/ | Hỏi bệnh sử |
| 2 | Examination | /ɪɡˌzæmɪˈneɪʃn/ | Thăm khám |
| 3 | Obstetrics | /əbˈstetrɪks/ | Sản khoa |
| 4 | Index pregnancy | /ˈɪndeks ˈpreɡnənsi/ | Thai kỳ hiện tại/Lần mang thai này |
| 5 | Obstetric history | /əbˈstetrɪk ˈhɪstəri/ | Tiền sử sản khoa |
| 6 | Medical history | /ˈmedɪkl ˈhɪstəri/ | Tiền sử bệnh lý |
| 7 | Gynaecological history | /ˌɡaɪnəkəˈlɒdʒɪkl ˈhɪstəri/ | Tiền sử phụ khoa |
| 8 | Family history | /ˈfæməli ˈhɪstəri/ | Tiền sử gia đình |
| 9 | General examination | /ˈdʒenrəl ɪɡˌzæmɪˈneɪʃn/ | Khám tổng quát |
| 10 | Pelvic examination | /ˈpelvɪk ɪɡˌzæmɪˈneɪʃn/ | Khám khung chậu |
| 11 | Pathophysiological basis | /ˌpæθəʊˌfɪziəˈlɒdʒɪkl ˈbeɪsɪs/ | Cơ sở sinh lý bệnh |
| 12 | Symptoms | /ˈsɪmptəmz/ | Triệu chứng |
| 13 | Physical signs | /ˈfɪzɪkl saɪnz/ | Dấu hiệu thực thể |
| 14 | Blood pressure | /blʌd ˈpreʃər/ | Huyết áp |
| 15 | Urinalysis | /ˌjʊərɪˈnæləsɪs/ | Phân tích nước tiểu |
| 16 | Abdominal examination | /æbˈdɒmɪnl ɪɡˌzæmɪˈneɪʃn/ | Khám bụng |
| 17 | Auscultate | /ˈɔːskəlteɪt/ | Nghe (tim, phổi) |
| 18 | Fetal heart | /ˈfiːtl hɑːrt/ | Tim thai |
| 19 | Management plan | /ˈmænɪdʒmənt plæn/ | Kế hoạch xử trí |
| 20 | Verbal communication | /ˈvɜːrbl kəˌmjuːnɪˈkeɪʃn/ | Giao tiếp bằng lời |
| 21 | Non-verbal communication | /nɒn-ˈvɜːrbl kəˌmjuːnɪˈkeɪʃn/ | Giao tiếp không lời |
| 22 | Acutely unwell patient | /əˈkjuːtli ʌnˈwel ˈpeɪʃnt/ | Bệnh nhân bệnh cấp tính |
| 23 | Anatomical changes | /ˌænəˈtɒmɪkl ˈtʃeɪndʒɪz/ | Thay đổi giải phẫu |
| 24 | Physiological changes | /ˌfɪziəˈlɒdʒɪkl ˈtʃeɪndʒɪz/ | Thay đổi sinh lý |
| 25 | Puerperium | /ˌpjuːərˈpɪəriəm/ | Thời kỳ hậu sản |
| 26 | Clinical skills | /ˈklɪnɪkl skɪlz/ | Kỹ năng lâm sàng |
| 27 | Systemic examinations | /sɪˈstemɪk ɪɡˌzæmɪˈneɪʃnz/ | Khám hệ thống |
| 28 | Provisional diagnosis | /prəˈvɪʒənl ˌdaɪəɡˈnəʊsɪs/ | Chẩn đoán sơ bộ |
| 29 | Note-keeping | /ˈnəʊt ˈkiːpɪŋ/ | Ghi chép bệnh án |
| 30 | Multidisciplinary input | /ˌmʌltiˈdɪsɪplɪnəri ˈɪnpʊt/ | Sự tham gia của nhiều chuyên khoa |
| 31 | Comprehensive history | /ˌkɒmprɪˈhensɪv ˈhɪstəri/ | Bệnh sử toàn diện |
| 32 | Good clinical practice | /ɡʊd ˈklɪnɪkl ˈpræktɪs/ | Thực hành lâm sàng tốt |
| 33 | Confidential information | /ˌkɒnfɪˈdenʃl ˌɪnfəˈmeɪʃn/ | Thông tin bí mật |
| 34 | Rapport | /ræˈpɔːr/ | Mối quan hệ tốt |
| 35 | Consultation | /ˌkɒnsəlˈteɪʃn/ | Buổi tư vấn/khám bệnh |
| 36 | Modes of birth | /məʊdz əv bɜːrθ/ | Phương thức sinh |
| 37 | Last menstrual period (LMP) | /lɑːst ˈmenstrʊəl ˈpɪəriəd/ | Kỳ kinh cuối |
| 38 | Period of gestation | /ˈpɪəriəd əv dʒeˈsteɪʃn/ | Tuổi thai/Giai đoạn mang thai |
| 39 | Ultrasound scan | /ˈʌltrəsaʊnd skæn/ | Siêu âm |
| 40 | Menstrual cycle | /ˈmenstrʊəl ˈsaɪkl/ | Chu kỳ kinh nguyệt |
| 41 | Ovulation | /ˌəʊvjuˈleɪʃn/ | Rụng trứng |
| 42 | Proliferative phase | /prəˈlɪfərətɪv feɪz/ | Pha tăng sinh |
| 43 | Secretory phase | /sɪˈkriːtəri feɪz/ | Pha chế tiết |
| 44 | Contraception | /ˌkɒntrəˈsepʃn/ | Biện pháp tránh thai |
| 45 | Menarche | /məˈnɑːrki/ | Tuổi dậy thì/Lần có kinh đầu tiên |
| 46 | Teenage pregnancies | /ˈtiːneɪdʒ ˈpreɡnənsiz/ | Mang thai ở tuổi vị thành niên |
| 47 | Estimated date of delivery (EDD) | /ˈestɪmeɪtɪd deɪt əv dɪˈlɪvəri/ | Ngày dự sinh |
| 48 | Naegele’s rule | /ˈneɪɡəliz ruːl/ | Quy tắc Naegele |
| 49 | Human gestation | /ˈhjuːmən dʒeˈsteɪʃn/ | Thời gian mang thai của người |
| 50 | Secondary amenorrhoea | /ˈsekəndri əˌmenəˈriːə/ | Vô kinh thứ phát |
| 51 | Corpus luteum | /ˈkɔːrpəs ˈluːtiəm/ | Hoàng thể |
| 52 | Progesterone | /prəˈdʒestərəʊn/ | Progesterone |
| 53 | Oestrogen | /ˈiːstrədʒən/ | Oestrogen |
| 54 | Hypothalamo-hypophyseal | /ˌhaɪpəʊθəˌlæməʊ-haɪˌpɒfɪˈsiːəl/ | Vùng dưới đồi-tuyến yên |
| 55 | Polycystic ovarian syndrome (PCOS) | /ˌpɒliˈsɪstɪk əʊˈveəriən ˈsɪndrəʊm/ | Hội chứng buồng trứng đa nang |
| 56 | Premature menopause | /ˌpremətʃər ˈmenəpɔːz/ | Mãn kinh sớm |
| 57 | Intrauterine adhesions | /ˌɪntrəˈjuːtəraɪn ədˈhiːʒənz/ | Dính buồng tử cung |
| 58 | Body mass index (BMI) | /ˈbɒdi mæs ˈɪndeks/ | Chỉ số khối cơ thể |
| 59 | Nausea and vomiting | /ˈnɔːziə ənd ˈvɒmɪtɪŋ/ | Buồn nôn và nôn |
| 60 | Human chorionic gonadotropin (hCG) | /ˈhjuːmən ˌkɔːriˈɒnɪk ɡəʊˌnædəˈtrəʊpɪn/ | Gonadotropin màng đệm ở người |
| 61 | Morning sickness | /ˈmɔːrnɪŋ ˈsɪknəs/ | Ốm nghén buổi sáng |
| 62 | Hyperemesis gravidarum | /ˌhaɪpərˈeməsɪs ɡrævɪˈdɑːrəm/ | Nôn nghén nặng |
| 63 | Ketonuria | /ˌkiːtəˈnjʊəriə/ | Keton niệu |
| 64 | Electrolyte imbalance | /ɪˈlektrəlaɪt ɪmˈbæləns/ | Mất cân bằng điện giải |
| 65 | Gastrointestinal infections | /ˌɡæstrəʊɪnˈtestɪnl ɪnˈfekʃənz/ | Nhiễm trùng đường tiêu hóa |
| 66 | Food poisoning | /fuːd ˈpɔɪzənɪŋ/ | Ngộ độc thực phẩm |
| 67 | Frequent micturition | /ˈfriːkwənt ˌmɪktjʊˈrɪʃn/ | Tiểu nhiều lần |
| 68 | Gravid uterus | /ˈɡrævɪd ˈjuːtərəs/ | Tử cung mang thai |
| 69 | Symphysis pubis | /ˈsɪmfɪsɪs ˈpjuːbɪs/ | Khớp mu |
| 70 | Plasma osmolality | /ˈplæzmə ˌɒzməˈlælɪti/ | Áp lực thẩm thấu huyết tương |
| 71 | Diuretic response | /ˌdaɪjʊˈretɪk rɪˈspɒns/ | Đáp ứng lợi tiểu |
| 72 | Urinary tract infections (UTIs) | /ˈjʊərɪnəri trækt ɪnˈfekʃənz/ | Nhiễm trùng đường tiết niệu |
| 73 | Dysuria | /dɪsˈjʊəriə/ | Tiểu buốt |
| 74 | Haematuria | /ˌhiːməˈtʃʊəriə/ | Tiểu máu |
| 75 | Excessive lassitude | /ɪkˈsesɪv ˈlæsɪtjuːd/ | Mệt mỏi quá mức |
| 76 | Lethargy | /ˈleθədʒi/ | Lừ đừ |
| 77 | Hypothyroidism | /ˌhaɪpəʊˈθaɪrɔɪdɪzəm/ | Suy giáp |
| 78 | Breast tenderness | /brest ˈtendərnəs/ | Căng tức vú |
| 79 | Prolactin | /prəʊˈlæktɪn/ | Prolactin |
| 80 | Lactation | /lækˈteɪʃn/ | Tiết sữa |
| 81 | Fetal movements | /ˈfiːtl ˈmuːvmənts/ | Thai máy/Cử động thai |
| 82 | Quickening | /ˈkwɪkənɪŋ/ | Thai máy (cảm nhận lần đầu) |
| 83 | Chronic fetal distress | /ˈkrɒnɪk ˈfiːtl dɪˈstres/ | Suy thai mạn tính |
| 84 | Pre-eclampsia | /ˌpriːɪˈklæmpsiə/ | Tiền sản giật |
| 85 | Placental abruption | /pləˈsentl əˈbrʌpʃn/ | Nhau bong non |
| 86 | Pica | /ˈpaɪkə/ | Hội chứng ăn bậy |
| 87 | Iron deficiency | /ˈaɪən dɪˈfɪʃnsi/ | Thiếu sắt |
| 88 | Pseudocyesis | /ˌsuːdəʊsaɪˈiːsɪs/ | Thai tưởng |
| 89 | Hypothalamic amenorrhoea | /ˌhaɪpəʊθəˈlæmɪk əˌmenəˈriːə/ | Vô kinh do vùng dưới đồi |
| 90 | Booking clinic | /ˈbʊkɪŋ ˈklɪnɪk/ | Phòng khám thai lần đầu |
| 91 | Gravidity | /ɡrəˈvɪdɪti/ | Số lần mang thai |
| 92 | Termination | /ˌtɜːrmɪˈneɪʃn/ | Chấm dứt thai kỳ |
| 93 | Miscarriage | /ˈmɪskærɪdʒ/ | Sẩy thai |
| 94 | Ectopic pregnancy | /ekˈtɒpɪk ˈpreɡnənsi/ | Thai ngoài tử cung |
| 95 | Primigravida | /ˌpraɪmɪˈɡrævɪdə/ | Con so (người mang thai lần đầu) |
| 96 | Multigravida | /ˌmʌltɪˈɡrævɪdə/ | Con rạ (người mang thai nhiều lần) |
| 97 | Parity | /ˈpærəti/ | Số lần sinh |
| 98 | Live-born | /laɪv-bɔːrn/ | Sinh sống |
| 99 | Stillbirths | /ˈstɪlbɜːrθs/ | Thai chết lưu |
| 100 | Primipara | /praɪˈmɪpərə/ | Người sinh con so |
| 101 | Multiparous woman | /mʌlˈtɪpərəs ˈwʊmən/ | Phụ nữ sinh con rạ |
| 102 | Nulliparous woman | /nʌˈlɪpərəs ˈwʊmən/ | Phụ nữ chưa sinh lần nào |
| 103 | Grand multipara | /ɡrænd ˌmʌltɪˈpærə/ | Người sinh nhiều lần (≥5) |
| 104 | Parturient | /pɑːrˈtjʊəriənt/ | Sản phụ (đang chuyển dạ) |
| 105 | Puerpera | /pjuːˈɜːrpərə/ | Sản phụ (trong thời kỳ hậu sản) |
| 106 | Antenatal complications | /ˌæntiˈneɪtl ˌkɒmplɪˈkeɪʃnz/ | Biến chứng trước sinh |
| 107 | Induction of labour | /ɪnˈdʌkʃn əv ˈleɪbər/ | Khởi phát chuyển dạ |
| 108 | Postpartum haemorrhage | /ˌpəʊstˈpɑːrtəm ˈhemərɪdʒ/ | Băng huyết sau sinh |
| 109 | Deep vein thrombosis (DVT) | /diːp veɪn θrɒmˈbəʊsɪs/ | Huyết khối tĩnh mạch sâu |
| 110 | Perineal trauma | /ˌperɪˈniːəl ˈtrɔːmə/ | Chấn thương tầng sinh môn |
| 111 | Thromboprophylaxis | /ˌθrɒmbəʊprəʊfɪˈlæksɪs/ | Dự phòng huyết khối |
| 112 | Pre-existing medical conditions | /ˌpriːɪɡˈzɪstɪŋ ˈmedɪkl kənˈdɪʃnz/ | Bệnh lý có từ trước |
| 113 | Perinatal outcome | /ˌperɪˈneɪtl ˈaʊtkʌm/ | Kết quả chu sinh |
| 114 | Genetically based diseases | /dʒəˈnetɪkli beɪst dɪˈziːzɪz/ | Bệnh di truyền |
| 115 | Laparotomy | /ˌlæpəˈrɒtəmi/ | Mở bụng |
| 116 | Caesarean section | /sɪˈzeəriən ˈsekʃn/ | Mổ lấy thai |
| 117 | Myomectomy | /ˌmaɪəˈmektəmi/ | Bóc nhân xơ |
| 118 | Cardiovascular system | /ˌkɑːrdiəʊˈvæskjələr ˈsɪstəm/ | Hệ tim mạch |
| 119 | Respiratory system | /rɪˈspɪrətəri ˈsɪstəm/ | Hệ hô hấp |
| 120 | Cervical smear | /ˈsɜːrvaɪkl smɪər/ | Phết tế bào cổ tử cung |
| 121 | Cervical cytology | /ˈsɜːrvaɪkl saɪˈtɒlədʒi/ | Tế bào học cổ tử cung |
| 122 | Speculum examination | /ˈspekjələm ɪɡˌzæmɪˈneɪʃn/ | Khám bằng mỏ vịt |
| 123 | Ruptured membranes | /ˈrʌptʃərd ˈmembreɪnz/ | Vỡ ối |
| 124 | Digital vaginal examination | /ˈdɪdʒɪtl vəˈdʒaɪnl ɪɡˌzæmɪˈneɪʃn/ | Khám âm đạo bằng tay |
| 125 | Antepartum haemorrhage | /ˌæntiˈpɑːrtəm ˈhemərɪdʒ/ | Chảy máu trước sinh |
| 126 | Placenta praevia | /pləˈsentə ˈpriːviə/ | Nhau tiền đạo |
| 127 | Supine position | /ˈsuːpaɪn pəˈzɪʃn/ | Tư thế nằm ngửa |
| 128 | Inferior vena cava | /ɪnˈfɪəriər ˈviːnə ˈkeɪvə/ | Tĩnh mạch chủ dưới |
| 129 | Postural hypotension | /ˈpɒstʃərəl ˌhaɪpəʊˈtenʃn/ | Hạ huyết áp tư thế |
| 130 | Supine hypotensive syndrome | /ˈsuːpaɪn ˌhaɪpəʊˈtensɪv ˈsɪndrəʊm/ | Hội chứng hạ huyết áp tư thế nằm ngửa |
| 131 | Uteroplacental circulation | /ˌjuːtərəʊpləˈsentl ˌsɜːrkjəˈleɪʃn/ | Tuần hoàn tử cung-nhau thai |
| 132 | Diastolic pressure | /ˌdaɪəˈstɒlɪk ˈpreʃər/ | Huyết áp tâm trương |
| 133 | Korotkoff sound | /kəˈrɒtkɒf saʊnd/ | Tiếng Korotkoff |
| 134 | Chloasma | /kləʊˈæzmə/ | Nám da |
| 135 | Striae gravidarum | /ˈstraɪiː ɡrævɪˈdɑːrəm/ | Rạn da thai kỳ |
| 136 | Linea nigra | /ˈlɪniə ˈnaɪɡrə/ | Đường sậm |
| 137 | Cushing’s syndrome | /ˈkʊʃɪŋz ˈsɪndrəʊm/ | Hội chứng Cushing |
| 138 | Flow murmurs | /fləʊ ˈmɜːrmərz/ | Tiếng thổi cơ năng |
| 139 | Hyperdynamic circulation | /ˌhaɪpərdaɪˈnæmɪk ˌsɜːrkjəˈleɪʃn/ | Tuần hoàn tăng động |
| 140 | Systolic bruits | /sɪˈstɒlɪk bruːˈiːz/ | Tiếng thổi tâm thu |
| 141 | Mammary souffle | /ˈmæməri ˈsuːfl/ | Tiếng thổi tuyến vú |
| 142 | Intercostal spaces | /ˌɪntərˈkɒstəl ˈspeɪsɪz/ | Khoang liên sườn |
| 143 | Aortic stenosis | /eɪˈɔːrtɪk stəˈnəʊsɪs/ | Hẹp van động mạch chủ |
| 144 | Mitral regurgitation | /ˈmaɪtrəl rɪˌɡɜːrdʒɪˈteɪʃn/ | Hở van hai lá |
| 145 | Heart failure | /hɑːrt ˈfeɪljər/ | Suy tim |
| 146 | Pallor | /ˈpælər/ | Xanh xao |
| 147 | Anaemia | /əˈniːmiə/ | Thiếu máu |
| 148 | Hypertrophic gingivitis | /ˌhaɪpərˈtrɒfɪk ˌdʒɪndʒɪˈvaɪtɪs/ | Viêm nướu phì đại |
| 149 | Periodontitis | /ˌperiədɒnˈtaɪtɪs/ | Viêm nha chu |
| 150 | Pre-term birth | /ˌpriːtɜːrm bɜːrθ/ | Sinh non |
| 151 | Montgomery’s tubercles | /mɒntˈɡʌməriz ˈtjuːbərklz/ | Hạt Montgomery |
| 152 | Areolae | /əˈriːəliː/ | Quầng vú |
| 153 | Inversion of nipples | /ɪnˈvɜːrʒn əv ˈnɪplz/ | Tụt núm vú |
| 154 | Breast cancer | /brest ˈkænsər/ | Ung thư vú |
| 155 | Hepatosplenomegaly | /hɪˌpætəʊˌspliːnəʊˈmeɡəli/ | Gan lách to |
| 156 | Oedema | /ɪˈdiːmə/ | Phù |
| 157 | Varicose veins | /ˈværɪkəʊs veɪnz/ | Giãn tĩnh mạch |
| 158 | Kyphosis | /kaɪˈfəʊsɪs/ | Gù lưng |
| 159 | Lumbar lordosis | /ˈlʌmbər lɔːrˈdəʊsɪs/ | Ưỡn cột sống thắt lưng |
| 160 | Sciatic pain | /saɪˈætɪk peɪn/ | Đau thần kinh tọa |
| 161 | Appendicitis | /əˌpendəˈsaɪtɪs/ | Viêm ruột thừa |
| 162 | Bony pelvis | /ˈbəʊni ˈpelvɪs/ | Khung chậu xương |
| 163 | Radiological pelvimetry | /ˌreɪdiəˈlɒdʒɪkl pelˈvɪmətri/ | Đo khung chậu bằng X-quang |
| 164 | Disproportion | /ˌdɪsprəˈpɔːrʃn/ | Bất tương xứng |
| 165 | Clinical pelvimetry | /ˈklɪnɪkl pelˈvɪmətri/ | Đo khung chậu lâm sàng |
| 166 | Sacrum | /ˈseɪkrəm/ | Xương cùng |
| 167 | Coccyx | /ˈkɒksɪks/ | Xương cụt |
| 168 | Innominate bones | /ɪˈnɒmɪnət bəʊnz/ | Xương vô danh |
| 169 | Iliopectineal line | /ˈɪliəʊpekˈtɪniəl laɪn/ | Đường vô danh-lược |
| 170 | True pelvis | /truː ˈpelvɪs/ | Tiểu khung |
| 171 | Pelvic brim | /ˈpelvɪk brɪm/ | Eo trên |
| 172 | Ischial spines | /ˈɪskiəl spaɪnz/ | Gai hông |
| 173 | Interspinous diameter | /ˌɪntərˈspaɪnəs daɪˈæmɪtər/ | Đường kính liên gai hông |
| 174 | Pelvic outlet | /ˈpelvɪk ˈaʊtlet/ | Eo dưới |
| 175 | Subpubic angle | /sʌbˈpjuːbɪk ˈæŋɡl/ | Góc dưới mu |
| 176 | Intertuberous diameter | /ˌɪntərˈtjuːbərəs daɪˈæmɪtər/ | Đường kính lưỡng ụ ngồi |
| 177 | Gynaecoid pelvis | /ˈɡaɪnəkɔɪd ˈpelvɪs/ | Khung chậu dạng phụ |
| 178 | Android pelvis | /ˈændrɔɪd ˈpelvɪs/ | Khung chậu dạng nam |
| 179 | Sacral promontory | /ˈseɪkrəl ˈprɒməntəri/ | Mỏm nhô xương cùng |
| 180 | True conjugate | /truː ˈkɒndʒəɡət/ | Đường kính nhô-hạ vệ |
| 181 | Obstetric conjugate | /əbˈstetrɪk ˈkɒndʒəɡət/ | Đường kính hữu dụng |
| 182 | Diagonal conjugate | /daɪˈæɡənl ˈkɒndʒəɡət/ | Đường kính chéo |
| 183 | Symphysial-fundal height | /sɪmˈfaɪziəl-ˈfʌndl haɪt/ | Chiều cao đáy tử cung |
| 184 | Oligohydramnios | /ˌɒlɪɡəʊhaɪˈdræmniəs/ | Thiểu ối |
| 185 | Abdominal girth | /æbˈdɒmɪnl ɡɜːrθ/ | Vòng bụng |
| 186 | Lie (fetal) | /laɪ/ | Thế (thai) |
| 187 | Longitudinal | /ˌlɒndʒɪˈtjuːdɪnl/ | Dọc |
| 188 | Transverse | /trænzˈvɜːrs/ | Ngang |
| 189 | Oblique | /əˈbliːk/ | Chéo |
| 190 | Ballotable | /ˈbælətəbl/ | Bập bềnh |
| 191 | Attitude (fetal) | /ˈætɪtjuːd/ | Tư thế (thai) |
| 192 | Presentation (fetal) | /ˌpreznˈteɪʃn/ | Ngôi (thai) |
| 193 | Cephalic | /səˈfælɪk/ | Ngôi đầu |
| 194 | Podalic | /pəˈdælɪk/ | Ngôi mông |
| 195 | Vertex | /ˈvɜːrteks/ | Ngôi chỏm |
| 196 | Position (fetal) | /pəˈzɪʃn/ | Kiểu thế (thai) |
| 197 | Denominator | /dɪˈnɒmɪneɪtər/ | Điểm mốc (của ngôi thai) |
| 198 | Occiput | /ˈɒksɪpʌt/ | Xương chẩm |
| 199 | Station (fetal head) | /ˈsteɪʃn/ | Độ lọt (đầu thai) |
| 200 | Engagement | /ɪnˈɡeɪdʒmənt/ | Sự lọt (của ngôi thai) |
