[Sách dịch] Sổ tay Bệnh Gan – Handbook of Liver Disease – (C) NXB Elsevier, 2022
Dịch và chú giải: Ths.Bs. Lê Đình Sáng
CHƯƠNG 30: Áp xe và Nang gan
Hepatic Abscesses and Cysts
Helen M. Ayles MBBS, MRCP, DTM&H, PhD and Sarah Lou Bailey BSc, MBChB, MRCP
Handbook of Liver Disease, Chapter 30, 395-412
NHỮNG ĐIỂM CHÍNH
|
Áp xe gan do Amip
TỔNG QUAN
- Trên toàn thế giới, có 480 triệu người bị nhiễm Entamoeba histolytica.
- Nhiễm amip có thể không có triệu chứng hoặc có thể biểu hiện dưới dạng lỵ, áp xe gan do amip (ALA), hoặc các biểu hiện khác (hiếm gặp hơn).
- Việc chẩn đoán và quản lý ALA đã có một cuộc cách mạng nhờ những tiến bộ trong chẩn đoán hình ảnh và X-quang can thiệp.
- Điều trị hiện nay gần như hoàn toàn dựa vào liệu pháp dùng thuốc.
KÝ SINH TRÙNG HỌC
- Áp xe gan do amip gây ra bởi đơn bào E. histolytica. Nguồn bệnh là con người (Hình 30.1).
- Dạng gây nhiễm là thể bào nang (đường kính ), được đưa vào cơ thể qua đường ăn uống. Sự thoát nang xảy ra ở ruột non. Thể hoạt động (10 đến ) gây nhiễm ở đại tràng và có thể gây viêm và lỵ. Amip lan đến gan qua tuần hoàn cửa.
- Thể bào nang có thể tồn tại bên ngoài cơ thể trong nhiều tuần hoặc nhiều tháng, trong khi thể hoạt động thoái hóa trong vài phút.
- Amip có thể là loài gây bệnh hoặc không gây bệnh. Dạng không gây bệnh đã được phân loại lại thành Entamoeba dispar. Các loài gây bệnh có thể được phân biệt với các loài không gây bệnh bằng các phương pháp sau:
- Phân tích Zymodeme: 22 mẫu isoenzyme (zymodeme) riêng biệt đã được phân lập trên điện di.
- Mẫu dò RNA và DNA.
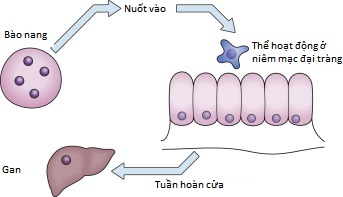
Hình 30.1 Vòng đời của Entamoeba histolytica. (Chú thích hình ảnh trong tài liệu gốc: Ingested: Nuốt vào; Cysts: Bào nang; Trophozoite Colonic mucosa: Thể hoạt động ở niêm mạc đại tràng; Portal circulation: Tuần hoàn cửa; Liver: Gan)
DỊCH TỄ HỌC
- Nhiễm E. histolytica ảnh hưởng đến 10% dân số thế giới; 40 đến 50 triệu người mắc viêm đại tràng do amip hoặc ALA, và có từ 40.000 đến 100.000 ca tử vong mỗi năm.
- Tỷ lệ nhiễm bệnh thay đổi từ <1% ở các nước công nghiệp hóa đến 50% đến 80% ở một số vùng nhiệt đới.
- Sự lây lan xảy ra qua đường phân-miệng và gia tăng do các yếu tố sau:
- Vệ sinh kém
- Thực phẩm bị ô nhiễm bởi ruồi
- Chế biến thực phẩm không hợp vệ sinh
- Nước không sạch
- Sử dụng phân người làm phân bón
- Các nhóm nguy cơ cao:
- Người có điều kiện kinh tế xã hội thấp ở các vùng dịch tễ.
- Người nhập cư từ các vùng dịch tễ.
- Các quần thể sống tập trung (ví dụ: bệnh nhân nội trú tại các bệnh viện tâm thần).
- Nam giới có quan hệ tình dục đồng giới.
- Khách du lịch.
- Những người bị suy giảm miễn dịch, bao gồm cả những người nhiễm virus suy giảm miễn dịch ở người (HIV).
CƠ CHẾ BỆNH SINH
- Trong gan, E. histolytica ly giải mô của vật chủ bằng các enzyme phân giải protein chứa trong các không bào của tế bào chất.
- Tổn thương gan là một ổ áp xe được giới hạn rõ, bao gồm gan hoại tử và thường ảnh hưởng đến thùy phải. Phản ứng ban đầu của vật chủ đối với amip là sự di chuyển của bạch cầu trung tính, nhưng amip cũng có thể ly giải các bạch cầu trung tính, do đó giải phóng các enzyme của chúng và hỗ trợ quá trình phá hủy mô.
- Ổ áp xe chứa các mảnh vụn không có tế bào; thể hoạt động của amip chỉ được tìm thấy ở ngoại vi của tổn thương, nơi chúng có thể xâm lấn sâu hơn.
- Các yếu tố sau của vật chủ góp phần vào mức độ nghiêm trọng của bệnh:
- Tuổi tác (trẻ em nhiều hơn người lớn)
- Thai kỳ
- Suy dinh dưỡng và nghiện rượu
- Sử dụng glucocorticoid
- Bệnh ác tính
ĐẶC ĐIỂM LÂM SÀNG
- ALA biểu hiện cùng với viêm đại tràng do amip trong ít hơn 10% các trường hợp.
- Bệnh nhân có thể có tiền sử tiêu chảy hoặc lỵ.
- E. histolytica có thể được phân lập từ phân trong khoảng 50% các trường hợp.
- Đặc điểm kinh tế xã hội và nhân khẩu học
- Người di cư từ hoặc cư dân trong một vùng dịch tễ.
- Du khách đến một vùng dịch tễ.
- Nam nhiều hơn nữ (3 đến 10 lần).
- Người trẻ tuổi nhiều hơn trẻ em hoặc người già.
- Triệu chứng
- Sốt, rét run, đổ mồ hôi đêm
- Buồn nôn, chán ăn, mệt mỏi
- Khó chịu ở hạ sườn phải
- Sụt cân
- Các triệu chứng ở ngực: Ho khan, đau kiểu màng phổi
- Kích thích cơ hoành: Đau lan vai, nấc
- Khám thực thể
- Sốt
- Gan to và đau
- Các dấu hiệu ở ngực: Gõ đục đáy phổi phải (thường do vòm hoành phải bị đẩy lên cao); ran nổ ở đáy phổi phải; tiếng cọ màng phổi.
- Vàng da và viêm phúc mạc hoặc tiếng cọ màng ngoài tim là những dấu hiệu hiếm gặp và tiên lượng xấu.
CHẨN ĐOÁN
- Các kết quả xét nghiệm (Bảng 30.1)
- Tăng bilirubin huyết thanh không phổ biến.
- Chẩn đoán hình ảnh
a. Phim X-quang ngực
* Vòm hoành phải nâng cao
* Tù góc sườn hoành phải
* Xẹp phổi
b. Siêu âm
* Tổn thương đơn độc hình tròn hoặc bầu dục (đôi khi nhiều ổ)
* Thiếu các phản âm vách đáng kể, do đó sự chuyển tiếp từ áp xe sang gan bình thường là đột ngột
* Giảm âm so với gan bình thường; các phản âm lan tỏa khắp ổ áp xe
* Vị trí ngoại vi, gần bao gan
* Tăng âm phía sau
c. Chụp cắt lớp vi tính (CT)
* Các tổn thương được xác định rõ, hình tròn hoặc bầu dục, chủ yếu là đơn độc (đôi khi nhiều ổ)
* Tỷ trọng thấp so với mô gan xung quanh
* Cấu trúc bên trong không đồng nhất d. Chụp cộng hưởng từ (MRI)
* Áp xe có đặc điểm là cường độ tín hiệu thấp trên hình ảnh T1-weighted và cường độ tín hiệu cao trên hình ảnh T2-weighted
e. Chẩn đoán hình ảnh bằng đồng vị phóng xạ * ALA xuất hiện dưới dạng một điểm lạnh, dường như phân biệt nó với áp xe sinh mủ; phương pháp này chưa được nghiên cứu rộng rãi cho mục đích này.
Bảng 30.1 Các kết quả xét nghiệm trong Áp xe gan do Amip
| Kết quả xét nghiệm | Tần suất (%) hoặc Ghi chú |
|---|---|
| Tăng bạch cầu (Leukocytosis) | 80 |
| Tăng phosphatase kiềm huyết thanh | 80 |
| Thiếu máu (Anemia) | >50 |
| Tăng tốc độ lắng hồng cầu (ESR) | Phổ biến |
| Protein niệu (Proteinuria) | Phổ biến |
| Tăng aminotransferase huyết thanh | Dấu hiệu tiên lượng xấu |
Xét nghiệm huyết thanh học: Việc phát hiện kháng thể là cơ sở chính để chẩn đoán bệnh amip xâm lấn. Các xét nghiệm huyết thanh học dương tính được tìm thấy ở 95% đến 100% bệnh nhân bị ALA, ngay cả khi họ đã được điều trị kháng amip.
-
- Xét nghiệm miễn dịch hấp thụ liên kết với enzyme (ELISA) thương mại được sử dụng phổ biến nhất và có độ nhạy và độ đặc hiệu cao tới 97.9% và 94.8%.
- ELISA dương tính trong tất cả các dạng bệnh amip xâm lấn (bao gồm cả lỵ). Xét nghiệm huyết thanh học có thể vẫn dương tính trong một thời gian dài ngay cả sau khi điều trị ALA. Có thể cần kết hợp các xét nghiệm để chẩn đoán chính xác.
- Xét nghiệm kết tủa cellulose acetate (CAP) có độ nhạy và độ đặc hiệu cao; nó trở nên âm tính nhanh chóng sau khi điều trị thành công và được coi là một xét nghiệm tham chiếu cho huyết thanh học amip.
- Chọc hút áp xe (khi chẩn đoán không chắc chắn hoặc sắp vỡ)
- Màu vàng đến nâu sẫm “sốt cá cơm” (hay mủ sô-cô-la)
- Không mùi
- “Mủ” chủ yếu bao gồm các mảnh vụn không tế bào; hầu hết amip được tìm thấy trong thành áp xe.
- Không có vi khuẩn khi cấy (áp xe hỗn hợp amip và sinh mủ được báo cáo phổ biến hơn, đặc biệt với các kỹ thuật chẩn đoán bằng acid nucleic)
- Xét nghiệm phản ứng chuỗi polymerase (PCR) đối với E. histolytica xác nhận chẩn đoán.
BIẾN CHỨNG
- Vỡ ổ áp xe vào:
a. Ngực, gây ra
* Rò gan-phế quản (khạc ra mủ “sốt cá cơm”)
* Áp xe phổi
* Mủ màng phổi do amip
b. Màng ngoài tim, gây ra
* Suy tim
* Viêm màng ngoài tim
* Chèn ép tim cấp (thường gây tử vong; có thể theo sau bởi viêm màng ngoài tim co thắt)
c. Phúc mạc, gây ra
* Viêm phúc mạc
* Cổ trướng - Nhiễm trùng thứ phát thường do can thiệp y tế sau khi chọc hút.
- Các biến chứng khác (hiếm gặp)
- Suy gan cấp
- Chảy máu đường mật (Hemobilia)
- Tắc tĩnh mạch chủ dưới
- Hội chứng Budd-Chiari
- Lan truyền theo đường máu gây áp xe não
- Các yếu tố dẫn đến biến chứng
- Tuổi >40
- Sử dụng đồng thời glucocorticoid
- Nhiều ổ áp xe
- Áp xe lớn (đường kính >10 cm)
- Tốc độ lắng hồng cầu (ESR) và mức protein phản ứng C (CRP) được báo cáo là cao ở những bệnh nhân có biểu hiện hoặc phát triển các biến chứng toàn thân.
ĐIỀU TRỊ VÀ TIÊN LƯỢNG
Điều trị áp xe gan do amip thường chỉ dùng thuốc.
- Các phác đồ thường được sử dụng (dùng đường uống)
- Metronidazole 750 mg ba lần mỗi ngày trong 5 đến 10 ngày (trẻ em, 35 đến 50 mg/kg mỗi ngày chia ba lần trong 5 ngày), hoặc
- Tinidazole 2 g/ngày trong 3 ngày (trẻ em, 50 đến 60 mg/kg mỗi ngày trong 5 ngày), hoặc
- Chloroquine 1 g liều nạp trong 1 đến 2 ngày, sau đó 500 mg/ngày trong 20 ngày (trẻ em, 10 mg/kg base).
- Thuốc diệt amip trong lòng ruột phải luôn được sử dụng sau các phác đồ nêu trên.
- Diloxanide furoate 500 mg ba lần mỗi ngày (trẻ em, 20 mg/kg mỗi ngày chia ba lần) trong 10 ngày, hoặc
- Diiodohydroxyquin 650 mg ba lần mỗi ngày (trẻ em, 30 đến 40 mg/kg mỗi ngày chia ba lần; tối đa 2 g/ngày) trong 20 ngày, hoặc
- Paromomycin sulfate 25 đến 35 mg/kg/ngày chia ba lần (trẻ em, 25 đến 35 mg/kg mỗi ngày chia ba lần) trong 5 đến 10 ngày.
- Quản lý tối ưu
- Bệnh nhân nghi ngờ ALA nên được bắt đầu điều trị trong khi chờ xác nhận huyết thanh học. Đáp ứng thường nhanh chóng, với việc hạ sốt xảy ra trong 48 đến 72 giờ.
- Trong ALA không biến chứng, chẳng hạn như những người có áp xe thùy phải đơn độc nhỏ, không có bằng chứng cho thấy chọc hút điều trị, kết hợp với liệu pháp dùng thuốc, cải thiện thời gian giải quyết các triệu chứng hoặc giảm thời gian nằm viện.
- Những bệnh nhân nặng, những người bị áp xe thùy trái, hoặc những người không đáp ứng với liệu pháp dùng thuốc ban đầu có thể cần chọc hút bằng kim nhỏ dưới hướng dẫn của X-quang để tránh vỡ và để loại trừ áp xe sinh mủ.
- Các biến chứng như vỡ áp xe có thể được quản lý nội khoa nhưng thường cần dẫn lưu qua da (Hình 30.2). Dẫn lưu phẫu thuật hiếm khi được yêu cầu.
- Tiên lượng
a. Áp xe gan do amip là một tình trạng hoàn toàn có thể điều trị được.
b. Tỷ lệ tử vong là <1% ở bệnh không biến chứng.
c. Chẩn đoán chậm trễ có thể dẫn đến vỡ áp xe, với tỷ lệ tử vong cao hơn.
* Vỡ vào ngực hoặc phúc mạc: tỷ lệ tử vong 20%
* Vỡ vào màng ngoài tim: tỷ lệ tử vong 32% đến 100%
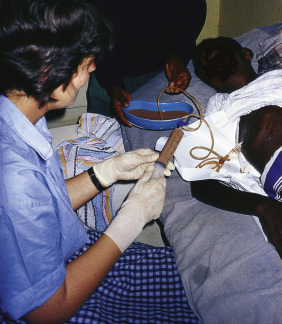
Hình 30.2 Dẫn lưu một ổ áp xe gan do amip ở vùng nông thôn châu Phi.
Áp xe gan sinh mủ
TỔNG QUAN
- Áp xe gan sinh mủ là một tình trạng đe dọa tính mạng.
- Tỷ lệ mắc bệnh thay đổi nhưng ước tính là 8 đến 20 trên 100.000 ca nhập viện ở Hoa Kỳ.
- Những cải thiện về tiên lượng là kết quả của việc phân tích hình ảnh và vi sinh tốt hơn, nhưng sự chậm trễ trong chẩn đoán hoặc không nhận ra tình trạng này có thể dẫn đến tỷ lệ mắc bệnh và tử vong cao.
- Áp xe gan sinh mủ thường là thứ phát sau tắc nghẽn đường mật nhưng thường liên quan đến các tình trạng bệnh lý khác như đái tháo đường, liệu pháp ức chế miễn dịch, nhiễm trùng toàn thân, bệnh túi thừa và ung thư đại trực tràng.
VI SINH VẬT HỌC
- Cấy máu hoặc dịch mủ từ ổ áp xe dương tính trong hầu hết các trường hợp.
- Các ổ áp xe thường do nhiều loại vi khuẩn.
- Loài Klebsiella (đặc biệt là K. pneumoniae) đã vượt qua Escherichia coli để trở thành vi khuẩn gây bệnh được báo cáo phổ biến nhất.
- Các vi sinh vật vi hiếu khí, đặc biệt là Streptococcus anginosus (S. milleri), ngày càng trở thành nguyên nhân phổ biến nhưng cần cấy cẩn thận để phân lập.
- Các vi sinh vật kỵ khí thường được phân lập từ các ổ áp xe đa vi khuẩn.
- Các vi sinh vật bất thường bao gồm Salmonella, Haemophilus, và các loài Yersinia. Bệnh lao, actinomycosis và melioidosis cũng xảy ra, đặc biệt ở những bệnh nhân bị suy giảm miễn dịch (ví dụ, nhiễm HIV, tình trạng sau ghép tạng).
DỊCH TỄ HỌC
- Áp xe gan sinh mủ là hiếm gặp; các nghiên cứu dựa trên dân số báo cáo tỷ lệ mắc là 3.6/100.000 ở Hoa Kỳ, với tỷ lệ mắc ngày càng tăng được thấy ở một số khu vực của châu Á như Đài Loan, nơi báo cáo tỷ lệ mắc là 17.6/100.000. Bảng 30.2 cho thấy dữ liệu từ hai nghiên cứu dựa trên dân số—một ở Hoa Kỳ và một ở Đài Loan.
Bảng 30.2 So sánh giữa hai nghiên cứu dựa trên dân số hồi cứu về bệnh nhân áp xe gan sinh mủ
| Bắc Mỹ (N=17,787, 1994-2005) | Đài Loan (N=1522, 2000-2011) | |
|---|---|---|
| Nhân khẩu học và Bệnh nền | ||
| Tuổi (% tổng số) | 18-34: 8.5, 35-49: 18.5, 50-64: 30.1, 65-85: 42.9 | 20-29: 2.8, 30-39: 6.5, 40-49: 13.9, 50-59: 24.0, 60-69: 21.0, >70: 31.8 |
| Giới tính (%) | Nam: 59.9, Nữ: 40.1 | Nam: 63.6, Nữ: 36.4 |
| Bệnh đi kèm (%) | ||
| Bệnh đường mật | 21.9 | Đái tháo đường: 35.3 |
| Đái tháo đường | 20.1 | Sỏi mật: 13.1 |
| Tiền sử ung thư | 16.2 | Ung thư biểu mô tế bào gan: 9.8 |
| Tiền sử ghép gan | 3.3 | Xơ gan: 6.5 |
| Xơ gan | 2.7 | Viêm gan siêu vi: 6.1 |
| Suy thận mạn | 1.4 | Các bệnh ác tính khác: 5.5 |
| Bệnh thận: 1.7 | ||
| Tỷ lệ mắc | ||
| Tổng thể | 3.59/100,000 | 13.52/100,000 |
| Xu hướng | Tăng từ 2.7 đến 4.1/100,000 | Tăng từ 10.8 đến 15.5/100,000 |
| Quản lý và kết cục | ||
| Tỷ lệ tử vong (%) | 5.6 | 8.2 |
| Biến chứng (%) | Không có dữ liệu | 10.8% |
| Chú thích: N/A, Không có dữ liệu. | ||
| Nguồn: Meddings L, và cộng sự. Am J Gastroenterol. 2010; Chen YC, và cộng sự. J Microbiol Immunol Infect. 2016. |
- So với ALA, áp xe gan sinh mủ xảy ra phổ biến hơn ở người trung niên và người cao tuổi. Nó được thấy ở cả nam và nữ với tỷ lệ như nhau.
- Áp xe gan sinh mủ thường xảy ra ở những bệnh nhân có tình trạng bệnh lý nền.
- Bệnh đường mật
- Tăng huyết áp
- Bệnh ác tính
- Phẫu thuật bụng hoặc thủ thuật nội soi trước đó
- Đái tháo đường
- Bệnh tim mạch
- Bệnh Crohn
- Viêm túi thừa
- Tiền sử chấn thương
- Không có sự khác biệt về địa lý hoặc chủng tộc nào được ghi nhận.
CƠ CHẾ BỆNH SINH
- Nhiễm trùng sinh mủ được đưa đến gan qua đường máu hoặc đường mật. Thông thường, không tìm thấy nguồn nhiễm trùng nào (áp xe gan ẩn); tuy nhiên, khi có thể xác định được, các nguồn phổ biến bao gồm:
- Viêm đường mật, thứ phát sau hẹp đường mật, sỏi, hoặc can thiệp nội soi
- Nhiễm trùng trong ổ bụng (ví dụ, viêm túi thừa, viêm phúc mạc)
- Nhiễm trùng huyết toàn thân
- Nhiễm trùng răng miệng
- Chấn thương, bao gồm sinh thiết gan hoặc phẫu thuật
- Nhiễm trùng thứ phát của một nang gan có từ trước, khối u (kể cả sau liệu pháp cắt bỏ), hoặc hiếm khi là một áp xe amip
- Thùy phải của gan là nơi liên quan thường xuyên nhất.
- Áp xe có thể đơn độc hoặc nhiều ổ; những áp xe do lan truyền theo đường máu thường là nhiều ổ.
- Ổ áp xe chứa các bạch cầu đa nhân trung tính và các tế bào gan hoại tử được bao quanh bởi một vỏ xơ.
ĐẶC ĐIỂM LÂM SÀNG
- Bệnh sử Bảng 30.3 cho thấy kết quả của hai nghiên cứu hồi cứu tại bệnh viện cho thấy tần suất các triệu chứng khi nhập viện và tiền sử bệnh đi kèm.
- Khám thực thể
- Sốt
- Ngón tay dùi trống (hiếm)
- Vàng da
- Gan to và đau
- Tam chứng kinh điển gồm sốt, vàng da và gan to đau được tìm thấy ở <10% bệnh nhân.
Bảng 30.3 Đặc điểm lâm sàng từ hai nghiên cứu hồi cứu tại bệnh viện về Áp xe gan sinh mủ
| Vương quốc Anh (N=73, 1993-2008) | Úc (N=63, 1998-2008) | |
|---|---|---|
| Nhân khẩu học | ||
| Tuổi | Trung bình 64.7 (21-93) | Trung bình 64 (31-97) |
| Giới tính (%) | Nam 53 (73%), Nữ 20 (27%) | Nam 42 (67%), Nữ 21 (33%) |
| Thời gian | 17.3 ngày (khoảng 1-168) | 7 ngày |
| Triệu chứng và dấu hiệu (%) | ||
| Chán ăn | 62 | |
| Đau bụng | 60 | Đau hạ sườn phải 39 |
| Sốt | 58 | 59 |
| Buồn nôn/nôn | 50 | |
| Sụt cân | 45 | |
| Gan to | 32 | |
| Vàng da | 25 | |
| Sốc | 18 | 13 |
| Cổ trướng | 10 | |
| Các giá trị xét nghiệm bất thường (%) | ||
| Hemoglobin <10 g/dL | 19 | 24 |
| Số lượng bạch cầu > |
93 | 74 |
| Protein C-phản ứng >10 mg/L | 100 | 100 |
| Bilirubin huyết thanh (>22 µmol/L) | 38 | 54 (>18 µmol/L) |
| Tăng Alanine aminotransferase | 63 | 73 |
| Tăng Phosphatase kiềm | 85 | 71 |
| Albumin <35 g/L | 95 | 73 |
| Kết quả vi sinh (%) | ||
| Streptococcus anginosus | 12 | 25 |
| Escherichia coli | 24 | 16 |
| Klebsiella spp. | 10 | 21 |
| Chú thích: RUQ, Hạ sườn phải. | ||
| Nguồn: Bosanko NC, và cộng sự. JR Coll Physicians Edinb. 2011; Pang TC, và cộng sự. World J Gastroenterol. 2011. |
CHẨN ĐOÁN
- Các kết quả xét nghiệm (Bảng 30.3)
- Chẩn đoán hình ảnh
a. Phim X-quang ngực bất thường ở 50%
* Nâng cao vòm hoành phải
* Tù góc sườn hoành phải
* Xẹp phổi
* Nếu một sinh vật sinh hơi là nguyên nhân của áp xe, các mức dịch có thể nhìn thấy dưới cơ hoành.
b. Siêu âm
* Tổn thương hình tròn, bầu dục hoặc elip
* Bờ không đều
* Giảm âm với các phản âm bên trong thay đổi
c. CT
* Độ nhạy cao; phát hiện tới 94% các tổn thương
* Các tổn thương cho thấy sự suy giảm và có thể tăng cường với thuốc cản quang.
d. MRI
* Nhạy hơn CT trong việc phát hiện các tổn thương nhỏ
* Các tổn thương có cường độ tín hiệu thấp trên hình ảnh T1-weighted và cường độ tín hiệu rất cao trên hình ảnh T2-weighted; các tổn thương tăng cường với gadolinium.
e. Nghiên cứu đồng vị phóng xạ
* Gallium được hấp thu mạnh bởi các ổ áp xe. - Vi sinh vật học
- Cấy máu nên được thực hiện trước khi bắt đầu liệu pháp kháng sinh.
- Cấy máu dương tính xảy ra ở 50% đến 100%.
- Chọc hút ổ áp xe làm tăng năng suất chẩn đoán vi sinh dương tính.
- Trong các ổ áp xe đa vi khuẩn, không phải tất cả các sinh vật gây bệnh đều có thể có trong máu.
BIẾN CHỨNG
- Nhiễm trùng huyết và các biến chứng liên quan bao gồm sốc, hội chứng suy hô hấp cấp, suy thận
- Nhiễm trùng di căn, đặc biệt phổ biến với Klebsiella, bao gồm viêm nội nhãn, viêm màng não, áp xe não và viêm phổi
- Vỡ với nhiễm trùng cục bộ như mủ màng phổi hoặc viêm phúc mạc
ĐIỀU TRỊ
- Trước đây, điều trị tiêu chuẩn bao gồm dẫn lưu phẫu thuật mở của ổ áp xe kết hợp với kháng sinh phổ rộng. Các nghiên cứu từ những năm 1990 đã cho thấy kết quả cải thiện với dẫn lưu qua da hoặc chọc hút kết hợp với kháng sinh. Một số bệnh nhân có thể được quản lý nội khoa mà không cần phẫu thuật hoặc chọc hút.
- Thông thường có thể kết hợp chọc hút chẩn đoán và điều trị ở những bệnh nhân này.
- Các biến chứng của dẫn lưu bao gồm xuất huyết, thủng tạng, nhiễm trùng từ ống dẫn lưu và dịch chuyển ống thông.
- Liệu pháp kháng sinh nên bao gồm phổ kháng khuẩn chống lại các sinh vật gram âm cũng như các sinh vật vi hiếu khí và kỵ khí. Các phác đồ đầu tay theo kinh nghiệm như sau:
- Nghi ngờ nguồn gốc đường mật: Ampicillin + gentamicin + metronidazole
- Nghi ngờ nguồn gốc đại tràng: Cephalosporin thế hệ thứ ba + metronidazole
- Liệu pháp kháng sinh thường được dùng đường tĩnh mạch ban đầu. Thời gian điều trị kháng sinh đường tĩnh mạch và quyết định chuyển sang điều trị đường uống được quyết định bởi đáp ứng lâm sàng của từng cá nhân. Việc sử dụng kháng sinh trong tổng thời gian từ 2 đến 3 tuần được khuyến nghị.
- Can thiệp phẫu thuật có thể được yêu cầu nếu bệnh nhân không đáp ứng nhanh với điều trị; một cách tiếp cận linh hoạt phải được áp dụng.
TIÊN LƯỢNG
- Áp xe gan sinh mủ không được điều trị có tỷ lệ tử vong gần 100%.
- Tỷ lệ tử vong đã giảm xuống thấp tới 2.5%, nhưng thường là 10% đến 30%, tùy thuộc vào nguyên nhân cơ bản của áp xe và các tình trạng bệnh lý liên quan. Tỷ lệ tử vong cải thiện được cho là do các kỹ thuật chẩn đoán và hình ảnh tiên tiến và việc sử dụng dẫn lưu qua da.
- Tỷ lệ tử vong tăng đã được liên kết với tuổi cao hơn, nhiễm khuẩn huyết, và sự hiện diện của nhiều bệnh đi kèm và bệnh ác tính.
- Tỷ lệ tử vong giảm đã được thấy ở những bệnh nhân được chọc hút qua da so với những người không được, có lẽ do khả năng điều chỉnh lựa chọn kháng sinh tốt hơn.
Nang gan
TỔNG QUAN
Nguyên nhân của các tổn thương dạng nang trong gan rất đa dạng.
- Bẩm sinh
a. Bệnh đa nang
* Bệnh đa nang ở trẻ sơ sinh là một tình trạng di truyền lặn trên nhiễm sắc thể thường hiếm gặp, dẫn đến hình thành nang trong gan và thận. Gan to thường có mặt khi sinh. Tổn thương thận thường là nguyên nhân làm giảm tuổi thọ.
* Bệnh đa nang ở người lớn thường là một tình trạng di truyền trội trên nhiễm sắc thể thường, chủ yếu ảnh hưởng đến thận nhưng có nang gan ở 33% bệnh nhân.
* Nó hiếm khi liên quan đến rối loạn chức năng gan.
* Các gen chịu trách nhiệm cho bệnh thận đa nang di truyền trội trên nhiễm sắc thể thường là PKD-1 và PKD-2, biểu hiện polycystin-1 và 2. Bệnh gan đa nang đơn độc đã được liên kết với hai gen, PRKCSH và SEC63, biểu hiện hepatocystin và SEC63p. Gen chịu trách nhiệm cho bệnh thận đa nang di truyền lặn trên nhiễm sắc thể thường là PKHD1, biểu hiện fibrocystin.
* Điều trị chỉ nên được xem xét khi có triệu chứng. Việc quản lý tối ưu đang được tranh luận nhưng phụ thuộc vào hình thái nang, mức độ nghiêm trọng của bệnh nang, bệnh đi kèm và tỷ lệ tái phát; các lựa chọn bao gồm mở nóc nang (fenestration), cắt gan, và đối với những người bị bệnh giai đoạn cuối, ghép gan.
b. Nang đường mật (xem thêm Chương 35)
* Nhiều thực thể bệnh biểu hiện bằng sự giãn nở dạng nang của đường mật. Bệnh Caroli là một trong những tình trạng này, trong đó sự giãn nở không tắc nghẽn của các ống mật trong gan xảy ra. - Mắc phải
a. Các khối u lành tính (ví dụ, hamartomas)
b. Nang đơn giản
* Hầu hết là nhỏ và tình cờ phát hiện.
* Điều trị chỉ được chỉ định cho các nang có triệu chứng: Chọc hút kết hợp với gây xơ hóa, phẫu thuật mở, hoặc mở nóc nang qua nội soi, được coi là tiêu chuẩn chăm sóc tối ưu.
c. Do nhiễm trùng, phổ biến nhất là bệnh nang sán (gây ra bởi Echinococcus granulosus; xem phần thảo luận sau)
Bệnh nang sán ở gan (Hình 30.3)
TỔNG QUAN
- Bệnh nang sán có sự phân bố trên toàn thế giới và là bệnh lưu hành ở nhiều vùng chăn nuôi cừu và gia súc trên thế giới.
- Bệnh nang sán là một tình trạng mạn tính và có khả năng nguy hiểm, thường bị bỏ qua như một nguyên nhân gây đau bụng và bệnh gan.
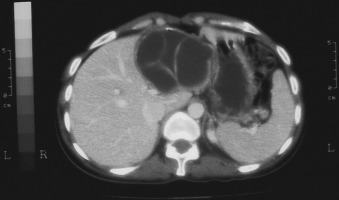
Hình 30.3 Chụp cắt lớp vi tính của một nang sán nhiều vách ở gan.
KÝ SINH TRÙNG HỌC
- Bệnh nang sán gây ra bởi Echinococcus granulosus.
- E. granulosus là một loại sán dây dài 3 đến 6 mm.
- Một vật chủ ăn thịt, thường là chó, bị nhiễm bệnh bằng cách ăn nội tạng của cừu bị nhiễm bệnh có chứa nang sán.
- Các đầu sán từ các nang bám vào ruột non của chó và phát triển thành sán dây. Sán dây tạo ra tới 500 trứng trong ruột của vật chủ.
- Những con chó bị nhiễm bệnh bài tiết trứng Echinococcus trong phân. Trứng có thể sống trong môi trường trong vài tuần.
- Trứng được con người ăn phải, hoặc từ ô nhiễm đất và thực phẩm hoặc từ lông chó, và chúng nở trong ruột để tạo thành các ấu trùng hình cầu (oncospheres) xâm nhập vào mô để đi vào tuần hoàn cửa.
- Mỗi ấu trùng hình cầu trưởng thành thành một túi và sau đó là một nang, gọi là metacestode.
- Nang có thể hình thành ở bất kỳ cơ quan nào, phổ biến nhất là gan (50% đến 70%). Nang bao gồm một lớp mầm sinh sản vô tính để tạo thành các nang con, chứa các đầu sán (protoscolices), dạng lây nhiễm được vật chủ cuối cùng ăn phải (Hình 30.4).
DỊCH TỄ HỌC
- Nhiễm E. granulosus xảy ra trên toàn thế giới. Quy mô của bệnh ở người chưa được ghi nhận đầy đủ, nhưng các cộng đồng nông thôn phải đối mặt với một vấn đề sức khỏe đáng kể do nhiễm trùng. Các khu vực có tỷ lệ mắc bệnh cao được ghi nhận bao gồm các khu vực chăn nuôi cừu sau:
- Các nước Địa Trung Hải
- Bắc Kenya (quận Turkana)
- Các khu vực của Nam Mỹ
- Xứ Wales
- New Zealand
- Một nghiên cứu bệnh chứng được thực hiện ở Tây Ban Nha cho thấy rằng việc chung sống lâu dài với chó là một yếu tố nguy cơ chính cho sự phát triển của nhiễm E. granulosus, đặc biệt là chung sống với những con chó có cơ hội ăn nội tạng có khả năng bị nhiễm bệnh.
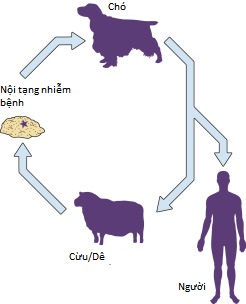
Hình 30.4 Vòng đời của Echinococcus granulosus.
CƠ CHẾ BỆNH SINH
- Sự lan truyền của các ấu trùng hình cầu là qua đường máu, thường là tuần hoàn cửa, và dẫn đến bệnh gan trong 50% đến 70% các trường hợp. Các vị trí khác của bệnh như sau:
- Phổi (20% đến 30%)
- Xương (<10%)
- Não
- Tim
- Các nang lớn lên từ từ và gây tổn thương mô trực tiếp hoặc bằng cách làm tổn hại đến nguồn cung cấp máu. Ký sinh trùng gây ra một phản ứng của vật chủ để tạo thành một vỏ collagen xung quanh lớp mầm. Vỏ này có thể bị vôi hóa. Thường thì không có phản ứng viêm của vật chủ.
ĐẶC ĐIỂM LÂM SÀNG
- Triệu chứng
- Các nang có thể không có triệu chứng và thường chỉ trở nên có triệu chứng sau nhiều thập kỷ, do sự phát triển chậm của chúng. Các triệu chứng là do hiệu ứng chèn ép.
- Các triệu chứng có thể theo sau sự vỡ hoặc rò rỉ nang.
- Biểu hiện của một nhiễm trùng thứ phát của một nang sán giống với biểu hiện của một áp xe sinh mủ.
- Khám thực thể
- Khối u đau
- Các dấu hiệu ở ngực, đặc biệt là ở đáy phổi phải
- Sốt
- Vàng da
CHẨN ĐOÁN
- Các kết quả xét nghiệm
- Tăng phosphatase kiềm huyết thanh
- Tăng bạch cầu ái toan ngoại vi (>7%) ở 30% bệnh nhân, thường cho thấy sự rò rỉ hoặc vỡ nang
- Tăng bilirubin huyết thanh (không phổ biến)
- Chẩn đoán hình ảnh
a. Phim X-quang ngực
* Nâng cao vòm hoành phải
* Nang có thể nhìn thấy trong phổi.
* Vôi hóa nang gan có thể nhìn thấy dưới cơ hoành.
b. Siêu âm
* Nang có thể không có phản âm (anechoic).
* Nang thường có hình tròn.
* Các nang có vách hoặc nang con thường nhìn thấy.
* Sự tách rời của màng mầm có thể được nhìn thấy: “Dấu hiệu hoa súng nước.”
* Các nang bị xẹp có thể nhìn thấy.
* Vôi hóa thành nang
* “Cát” sán
c. CT (xem Hình 30.3)
* Lớp mầm nhìn thấy rõ
* Các nang con dễ dàng được hình dung
* Tổn thương có độ suy giảm thấp: 3 đến 30 đơn vị Hounsfield.
d. MRI * Vành cường độ thấp đặc trưng dày 4 đến 5 mm, nhìn rõ nhất trên hình ảnh T2-weighted
* Trung tâm tổn thương không đồng nhất
* Tổn thương giảm tín hiệu trên hình ảnh T1-weighted, tăng tín hiệu trên hình ảnh T2-weighted. - Xét nghiệm huyết thanh học: Ngưng kết hồng cầu gián tiếp (IHA) và ELISA có độ nhạy từ 75% đến 94%. Độ đặc hiệu thấp hơn, đòi hỏi một xét nghiệm xác nhận (ví dụ, các phương pháp sinh học phân tử, immunoblotting).
- Xét nghiệm sinh học phân tử: Các mẫu dò có nguồn gốc từ PCR cho phép chẩn đoán và phân biệt loài.
BIẾN CHỨNG
- Rò rỉ hoặc vỡ nang (đôi khi do can thiệp y tế từ việc chọc hút nang sán chưa được chẩn đoán) có thể dẫn đến:
- Phản ứng dị ứng, bao gồm sốc phản vệ (có thể gây tử vong)
- Lan truyền bệnh
- Viêm đường mật nếu nang vỡ vào đường mật
- Ho ra máu và nhiễm trùng thứ phát nếu vỡ vào phế quản
- Nhiễm trùng thứ phát của nang hoạt động giống như một áp xe sinh mủ.
ĐIỀU TRỊ
- Có ít bằng chứng về cách quản lý tốt nhất các nang sán. Nhóm làm việc không chính thức của Tổ chức Y tế Thế giới về Bệnh sán dây (WHO-IWGE) đã cung cấp ý kiến chuyên gia dựa trên nhiều trường hợp, dựa trên phân loại dựa trên hình ảnh và cách tiếp cận điều trị theo từng giai đoạn. Hình 30.5 cho thấy sự phân loại các nang.
- Các lựa chọn điều trị phụ thuộc vào phân loại của nang, chuyên môn phẫu thuật và y tế có sẵn, và khả năng của bệnh nhân tuân thủ theo dõi lâu dài. Bảng 30.4 cho thấy quan điểm đồng thuận từ WHO-IWGE.
- Phẫu thuật là phương pháp điều trị được lựa chọn cho các nang phức tạp, chẳng hạn như các nang lớn hơn có nang con, các nang ngoại vi có nguy cơ vỡ, các nang bị nhiễm trùng, và các nang lớn hơn loại CE2 và CE3a. Các lựa chọn phẫu thuật bao gồm:
- Phẫu thuật triệt để: Cắt bỏ bao nang hoặc cắt gan
- Điều trị phẫu thuật bảo tồn thông qua việc mở nóc và quản lý khoang còn lại
- Các thủ thuật nội soi
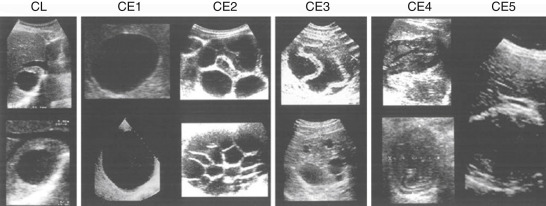
Hình 30.5 Phân loại nang sán của Nhóm làm việc không chính thức của Tổ chức Y tế Thế giới về Echinococcus. CE, nang sán echinococcus; CL, tổn thương dạng nang. CEl là một ngăn; CE2 là nhiều ngăn với các nang con hoặc vách ngăn; CE3 có một màng bong ra hoặc các nang con trong một ma trận rắn; CE4 có một ma trận không đồng nhất; và CE5 có một thành nang rắn. (Nguồn: Brunetti E, Kern P, Vuitton DA. Writing panel for the W-I. Expert consensus for the diagnosis and treatment of cystic and alveolar echinococcosis in humans. Acta Trop. 2010;114:1-16.)
Bảng 30.4 Các lựa chọn điều trị cho nang sán gan
| Phân loại WHOª | Kích thước nang | Lựa chọn điều trị |
|---|---|---|
| CE1 | ≤5 cm | Liệu pháp dùng thuốc |
| >5 cm | PAIR kết hợp liệu pháp dùng thuốc | |
| CE2 | Liệu pháp qua da không phải PAIR | |
| CE3a | <5 cm | Liệu pháp dùng thuốc |
| >5 cm | PAIR kết hợp liệu pháp dùng thuốc | |
| CE3b | Liệu pháp qua da không phải PAIR | |
| kết hợp liệu pháp dùng thuốc | ||
| CE4 | Theo dõi và chờ đợi | |
| CE5 | Theo dõi và chờ đợi |
ªXem Hình 30.5 CE, nang sán echinococcus; PAIR, chọc hút, tiêm thuốc diệt đầu sán trong 5 đến 10 phút và hút lại; WHO, Tổ chức Y tế Thế giới.
Kỹ thuật được chọn phụ thuộc vào tình trạng của bệnh nhân, đặc điểm của nang và kinh nghiệm của bác sĩ phẫu thuật. Tỷ lệ biến chứng của phẫu thuật có thể cao. Ví dụ, trong một loạt 59 bệnh nhân, 57% bị lan truyền nhiễm trùng, nhiễm trùng thứ phát, hình thành lỗ rò, hoặc các biến chứng do rò rỉ các chất diệt đầu sán vào đường mật (gây ra một hội chứng giống như viêm đường mật xơ cứng).
- Bất kể loại kỹ thuật phẫu thuật được sử dụng, sự kết hợp giữa phẫu thuật và liệu pháp dùng thuốc là cách tiếp cận an toàn và hiệu quả nhất.
- Nang sán biểu hiện với nhiễm trùng thứ phát nên được điều trị như áp xe sinh mủ; tuy nhiên, chọc hút một nang sán bị nhiễm trùng nguy hiểm hơn là chọc hút một áp xe sinh mủ.
- Liệu pháp dùng thuốc bao gồm:
a. Albendazole là thuốc được lựa chọn: 10 đến 14 mg/kg/ngày uống trong 3 tháng ban đầu (có thể tiếp tục trong 1 năm) hoặc
b. Mebendazole: 30 đến 70 mg/kg/ngày uống trong 3 tháng (có thể yêu cầu tới 200 mg/kg mỗi ngày)
* Các tác nhân benzimidazole tác động lên lớp mầm.
c. Praziquantel: 40 mg/kg uống mỗi ngày trong 14 ngày; đã được sử dụng như một chất diệt đầu sán và, do đó, có một vai trò quan trọng trước phẫu thuật. - Các kỹ thuật qua da là các thủ thuật xâm lấn tối thiểu và là các thủ thuật được lựa chọn ở những bệnh nhân mà phẫu thuật không phải là một lựa chọn.
- PAIR (chọc hút, tiêm thuốc diệt đầu sán trong 5 đến 10 phút và hút lại) được khuyến nghị cho các nang loại CE1 và CE3a.
- Các kỹ thuật qua da khác được sử dụng khi PAIR sẽ không an toàn do vị trí hoặc sự phức tạp của nang (loại CE2, CE3b) và kết hợp cắt bỏ và chọc hút.
- Các nang lớn (>10 cm) có thể cần dẫn lưu qua da liên tục.
- Liệu pháp dùng thuốc bắt đầu trước khi chọc hút và tiếp tục trong 1 tháng sau khi điều trị qua da là cần thiết.
TIÊN LƯỢNG
- Nang sán có thể không có triệu chứng trong suốt cuộc đời của một người.
- Vỡ hoặc nhiễm trùng nang có liên quan đến tỷ lệ tử vong đáng kể.
- Theo dõi chờ đợi có thể được đảm bảo trong trường hợp các nang không biến chứng, không hoạt động. Điều này bao gồm các lần quét siêu âm thường xuyên để quan sát các nang.
Tiếp cận chẩn đoán áp xe và nang gan
So sánh lâm sàng, chẩn đoán và điều trị của ALA, áp xe gan sinh mủ và nang sán được tóm tắt trong Bảng 30.5. Một cách tiếp cận chẩn đoán để phân biệt áp xe gan với nang được tóm tắt trong Hình 30.6. Các đặc điểm chính bao gồm:
- Các manh mối quan trọng để chẩn đoán được tìm thấy trong một bệnh sử được khai thác cẩn thận từ bệnh nhân.
- Tiền sử địa lý có tầm quan trọng sống còn.
Bảng 30.5 So sánh Áp xe gan do Amip, Áp xe gan sinh mủ và Nang sán
| Thông số | Áp xe gan do Amip | Áp xe gan sinh mủ | Nang sán |
|---|---|---|---|
| Tuổi | Mọi lứa tuổi, chủ yếu là người trẻ | Mọi lứa tuổi, chủ yếu là người lớn tuổi | Mọi lứa tuổi, chủ yếu là người lớn tuổi |
| Giới | Nam > Nữ | Bằng nhau | Bằng nhau |
| Đặc điểm dịch tễ học | Cư trú hoặc du lịch ở vùng lưu hành; nghèo đói, vệ sinh kém | Không có; đôi khi liên quan đến nhiễm giun sán | Cư trú ở vùng lưu hành; tiếp xúc với động vật trang trại |
| Bệnh lý đi kèm | Hiếm | Phổ biến (ví dụ: phẫu thuật; bệnh đường mật; viêm túi thừa) | Hiếm |
| Vàng da đáng kể | Hiếm | Phổ biến | Hiếm |
| Nhiều tổn thương | Không thường xuyên | Phổ biến | Nang có vách và nang con |
| Mức xét nghiệm sinh hóa gan | Bất thường nhẹ | Bất thường rõ rệt hơn | Bất thường nhẹ |
| Huyết thanh học amip | Dương tính | Âm tính | Âm tính |
| Huyết thanh học sán | Âm tính | Âm tính | Dương tính |
| Cấy máu | Âm tính; kết quả dương tính cho thấy bội nhiễm | Thường xuyên dương tính | Âm tính; kết quả dương tính cho thấy bội nhiễm |
| Dịch trong áp xe | Dịch đặc; màu sắc thay đổi, nâu vàng, không mùi | Mủ; màu vàng kem, mùi hôi | Chọc hút không khuyến cáo; dịch lỏng |
| Hiệu quả của liệu pháp nội khoa | Hầu như luôn luôn | Thường xuyên | Đôi khi nhưng thường được sử dụng kết hợp với phẫu thuật |
| Yêu cầu phẫu thuật | Hiếm khi | Đôi khi | Thường xuyên |
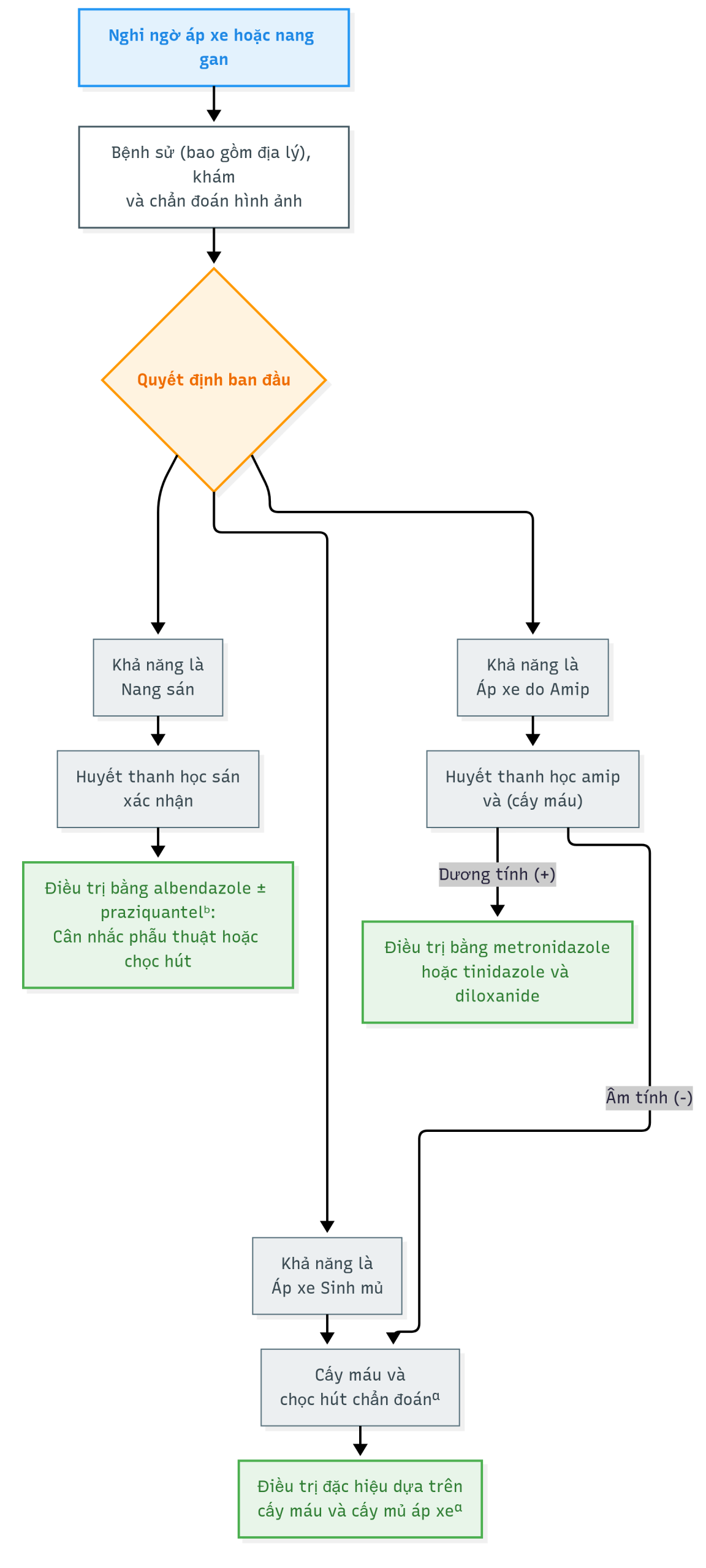
Hình 30.6 Thuật toán tiếp cận chẩn đoán một trường hợp nghi ngờ áp xe hoặc nang gan. Điều trị giả định thường được bắt đầu dựa trên nghi ngờ lâm sàng trong khi chờ kết quả xét nghiệm. Chỉ định chọc hút chẩn đoán: Chẩn đoán áp xe sinh mủ, bệnh nhân nặng cần chẩn đoán khẩn cấp, thất bại với điều trị ban đầu.
XÉT NGHIỆM HUYẾT THANH HỌC VÀ CẤY MÁU
- Xét nghiệm huyết thanh học dương tính trong 90% đến 100% các trường hợp áp xe gan do amip.
- Xét nghiệm huyết thanh học dương tính trong 75% đến 95% các trường hợp bệnh nang sán ở gan.
- Cấy máu nên được thực hiện trên tất cả các bệnh nhân sốt; các khoang amip và sán có thể bị bội nhiễm.
- Chỉ riêng cấy máu đã dương tính ở ít nhất 50% bệnh nhân bị áp xe gan sinh mủ.
CHẨN ĐOÁN HÌNH ẢNH
- Chẩn đoán hình ảnh xác nhận chẩn đoán một nang hoặc một ổ áp xe.
- Siêu âm là phương pháp điều tra được lựa chọn vì độ nhạy cao, không có bức xạ, chi phí thấp và sẵn có.
- CT có thể cung cấp thêm thông tin, đặc biệt là trong áp xe gan sinh mủ (tiêm cản quang) và bệnh nang sán.
- MRI có thể nhạy hơn siêu âm và CT trong việc phát hiện các tổn thương nhỏ.
CHỌC HÚT
- Cần thiết để chẩn đoán và điều trị trong các trường hợp nghi ngờ áp xe sinh mủ.
- Đưa ra chẩn đoán vi sinh ở hơn 80% bệnh nhân bị áp xe sinh mủ. Chọc hút kết hợp và cấy máu xác định dương tính sinh vật gây bệnh ở hơn 85% các trường hợp.
- Có thể được thực hiện trong các trường hợp nghi ngờ áp xe amip nếu áp xe lớn và sắp vỡ hoặc nếu chẩn đoán còn nghi ngờ. Thông thường, không cần chọc hút để chẩn đoán.
- Trong trường hợp nghi ngờ bệnh nang sán, chỉ nên thực hiện chọc hút bởi một người có kinh nghiệm dưới sự hướng dẫn của hình ảnh học qua một vành gan bình thường càng dày càng tốt và tốt nhất là một phần của quy trình PAIR đã được lên kế hoạch. Nó có thể được chỉ định nếu nang có vẻ bị nhiễm trùng. Trong trường-hợp chọc hút một nang sán, cần nỗ lực để ngăn chặn sự rò rỉ của dịch nang, điều này có những hậu quả nghiêm trọng tiềm tàng.
TÀI LIỆU THAM KHẢO
- Alam F, Salam MA, Hassan P, et al. Amebic liver abscess in northern region of Bangladesh: sociodemographic determinants and clinical outcomes. BMC Res Notes. 2014;7:625.
- Bammigatti C, Ramasubramanian NS, Kadhiravan T, et al. Percutaneous needle aspiration in uncomplicated amebic liver abscess: a randomized trial. Trop Doct. 2013;43:19-22.
- Bosanko NC, Chauhan A, Brookes M, et al. Presentations of pyogenic liver abscess in one UK centre over a 15-year period. JR Coll Physicians Edinb. 2011;41:13-17.
- Brunetti E, Kern P, Vuitton DA, et al. Expert consensus for the diagnosis and treatment of cystic and alveolar echinococcosis in humans. Acta Trop. 2010;114:1-16.
- Chavez-Tapia NC, Hernandez-Calleros J, Tellez-Avila FI, et al. Image-guided percutaneous procedure plus metronidazole versus metronidazole alone for uncomplicated amoebic liver abscess. Cochrane Database Syst Rev. 2009;(1): CD004886.
- Chen YC, Lin CH, Chang SN, et al. Epidemiology and clinical outcome of pyogenic liver abscess: an analysis from the National Health Insurance Research Database of Taiwan, 2000-2011. J Microbiol Immunol Infect. 2016;49:646-653.
- Congly SE, Shaheen AA, Meddings L, et al. Amoebic liver abscess in USA: a population-based study of incidence, temporal trends and mortality. Liver Int. 2011;31:1191-1198.
- Heneghan HM, Healy NA, Martin ST, et al. Modern management of pyogenic hepatic abscess: a case series and review of the literature. BMC Res Notes. 2011;4:80.
- Jaiswal V, Ghoshal U, Baijal SS, et al. Evaluation of antigen detection and polymerase chain reaction for diagnosis of amoebic liver abscess in patients on anti-amoebic treatment. BMC Res Notes. 2012;5:416.
- Meddings L, Myers RP, Hubbard J, et al. A population-based study of pyogenic liver abscesses in the United States: incidence, mortality, and temporal trends. Am J Gastroenterol. 2010;105:117-124.
- Nunnari G, Pinzone MR, Gruttadauria S, et al. Hepatic echinococcosis: clinical and therapeutic aspects. World J Gastroenterol. 2012;18:1448-1458.
- Pang TC, Fung T, Samra J, et al. Pyogenic liver abscess: an audit of 10 years’ experience. World J Gastroenterol. 2011;17:1622-1630.
- Reyna-Fabian ME, Zermeno V, Ximenez C, et al. Analysis of the bacterial diversity in liver abscess: differences between pyogenic and amebic abscesses. Am J Trop Med Hyg. 2016;94:147-155.
- Rinaldi F, De Silvestri A, Tamarozzi F, et al. Medical treatment versus “watch and wait” in the clinical management of CE3b echinococcal cysts of the liver. BMC Infect Dis. 2014;14:492.
Bảng chú giải thuật ngữ Y học Anh Việt
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Hepatic abscesses | /hɪˈpætɪk ˈæbsɛsɪz/ | Áp xe gan |
| 2 | Cysts | /sɪsts/ | Nang |
| 3 | Pyogenic | /ˌpaɪəˈdʒɛnɪk/ | Sinh mủ |
| 4 | Amebic abscesses | /əˈmiːbɪk ˈæbsɛsɪz/ | Áp xe do amip |
| 5 | Entamoeba histolytica | /ˌɛntəˈmiːbə ˌhɪstəˈlɪtɪkə/ | Entamoeba histolytica (amip lỵ) |
| 6 | Endemic | /ɛnˈdɛmɪk/ | Lưu hành (địa phương) |
| 7 | Fungal | /ˈfʌŋɡəl/ | Do nấm |
| 8 | Tuberculous | /tjuːˈbɜːkjʊləs/ | Do lao |
| 9 | Imaging | /ˈɪmɪdʒɪŋ/ | Chẩn đoán hình ảnh |
| 10 | Serologic testing | /ˌsɪərəˈlɒdʒɪk ˈtɛstɪŋ/ | Xét nghiệm huyết thanh học |
| 11 | Dysentery | /ˈdɪsəntri/ | Bệnh lỵ |
| 12 | Diarrhea | /ˌdaɪəˈriːə/ | Tiêu chảy |
| 13 | Amebic liver abscess (ALA) | /əˈmiːbɪk ˈlɪvər ˈæbsɛs/ | Áp xe gan do amip |
| 14 | Luminal amebicides | /ˈluːmɪnl əˈmiːbɪsaɪdz/ | Thuốc diệt amip trong lòng ruột |
| 15 | Polymicrobial | /ˌpɒli maɪˈkroʊbiəl/ | Đa vi khuẩn |
| 16 | Anaerobic organisms | /ˌænəˈroʊbɪk ˈɔːrɡənɪzəmz/ | Vi sinh vật kỵ khí |
| 17 | Drainage | /ˈdreɪnɪdʒ/ | Dẫn lưu |
| 18 | Infective cause | /ɪnˈfɛktɪv kɔːz/ | Nguyên nhân nhiễm trùng |
| 19 | Echinococcus granulosus | /ˌɛkɪnəʊˈkɒkəs ˌɡrænjʊˈloʊsəs/ | Echinococcus granulosus (sán dây chó) |
| 20 | Hydatid disease | /ˈhaɪdətɪd dɪˈziːz/ | Bệnh nang sán |
| 21 | Congenital biliary diseases | /kənˈdʒɛnɪtl ˈbɪliəri dɪˈziːzɪz/ | Bệnh lý đường mật bẩm sinh |
| 22 | Polycystic disease | /ˌpɒliˈsɪstɪk dɪˈziːz/ | Bệnh đa nang |
| 23 | Interventional radiology | /ˌɪntərˈvɛnʃənl ˌreɪdiˈɒlədʒi/ | X-quang can thiệp |
| 24 | Protozoan | /ˌproʊtəˈzoʊən/ | Đơn bào |
| 25 | Reservoir of infection | /ˈrɛzərvwɑːr əv ɪnˈfɛkʃən/ | Ổ chứa mầm bệnh |
| 26 | Excystation | /ˌɛksɪˈsteɪʃən/ | Sự thoát nang |
| 27 | Trophozoite | /trəʊˈfoʊzoʊaɪt/ | Thể hoạt động |
| 28 | Colonic mucosa | /kəˈlɒnɪk mjuːˈkoʊsə/ | Niêm mạc đại tràng |
| 29 | Portal circulation | /ˈpɔːrtl ˌsɜːrkjʊˈleɪʃən/ | Tuần hoàn cửa |
| 30 | Pathogenic | /ˌpæθəˈdʒɛnɪk/ | Gây bệnh |
| 31 | Nonpathogenic | /ˌnɒnpæθəˈdʒɛnɪk/ | Không gây bệnh |
| 32 | Zymodeme analysis | /ˈzaɪməʊdiːm əˈnæləsɪs/ | Phân tích Zymodeme |
| 33 | Isoenzyme | /ˌaɪsoʊˈɛnzaɪm/ | Isoenzyme |
| 34 | Electrophoresis | /ɪˌlɛktrəfəˈriːsɪs/ | Điện di |
| 35 | Amebic colitis | /əˈmiːbɪk kəˈlaɪtɪs/ | Viêm đại tràng do amip |
| 36 | Fecal-oral route | /ˈfiːkəl-ˈɔːrəl ruːt/ | Đường phân-miệng |
| 37 | Sanitation | /ˌsænɪˈteɪʃən/ | Vệ sinh |
| 38 | Unhygienic | /ˌʌnhaɪˈdʒiːnɪk/ | Không hợp vệ sinh |
| 39 | Immunosuppressed | /ˌɪmjʊnoʊsəˈprɛst/ | Suy giảm miễn dịch |
| 40 | Human immunodeficiency virus (HIV) | /ˈhjuːmən ˌɪmjʊnoʊdɪˈfɪʃənsi ˈvaɪrəs/ | Virus suy giảm miễn dịch ở người (HIV) |
| 41 | Lyses | /ˈlaɪsɪz/ | Ly giải |
| 42 | Proteolytic enzymes | /ˌproʊtiəˈlɪtɪk ˈɛnzaɪmz/ | Enzyme phân giải protein |
| 43 | Cytoplasmic vacuoles | /ˌsaɪtəˈplæzmɪk ˈvækjʊoʊlz/ | Không bào trong tế bào chất |
| 44 | Necrotic liver | /nəˈkrɒtɪk ˈlɪvər/ | Gan hoại tử |
| 45 | Neutrophil migration | /ˈnjuːtrəfɪl maɪˈɡreɪʃən/ | Sự di chuyển của bạch cầu trung tính |
| 46 | Acellular debris | /eɪˈsɛljʊlər dəˈbriː/ | Mảnh vụn không tế bào |
| 47 | Periphery | /pəˈrɪfəri/ | Ngoại vi |
| 48 | Glucocorticoid | /ˌɡluːkoʊˈkɔːrtɪkɔɪd/ | Glucocorticoid |
| 49 | Malignant disease | /məˈlɪɡnənt dɪˈziːz/ | Bệnh ác tính |
| 50 | Rigors | /ˈrɪɡərz/ | Rét run |
| 51 | Night sweats | /naɪt swɛts/ | Đổ mồ hôi đêm |
| 52 | Anorexia | /ˌænəˈrɛksiə/ | Chán ăn |
| 53 | Malaise | /məˈleɪz/ | Mệt mỏi, khó chịu |
| 54 | Right upper quadrant | /raɪt ˈʌpər ˈkwɒdrənt/ | Hạ sườn phải |
| 55 | Pleuritic pain | /plʊəˈrɪtɪk peɪn/ | Đau kiểu màng phổi |
| 56 | Diaphragmatic irritation | /ˌdaɪəfræɡˈmætɪk ˌɪrɪˈteɪʃən/ | Kích thích cơ hoành |
| 57 | Shoulder tip pain | /ˈʃoʊldər tɪp peɪn/ | Đau lan vai |
| 58 | Hiccups | /ˈhɪkʌps/ | Nấc |
| 59 | Hepatomegaly | /ˌhɛpətoʊˈmɛɡəli/ | Gan to |
| 60 | Hemidiaphragm | /ˌhɛmiˈdaɪəfræm/ | Vòm hoành |
| 61 | Crackles | /ˈkrækəlz/ | Ran nổ (phổi) |
| 62 | Pleural rub | /ˈplʊərəl rʌb/ | Tiếng cọ màng phổi |
| 63 | Peritonitis | /ˌpɛrɪtəˈnaɪtɪs/ | Viêm phúc mạc |
| 64 | Pericardial rub | /ˌpɛrɪˈkɑːrdiəl rʌb/ | Tiếng cọ màng ngoài tim |
| 65 | Prognostic signs | /prɒɡˈnɒstɪk saɪnz/ | Dấu hiệu tiên lượng |
| 66 | Leukocytosis | /ˌluːkoʊsaɪˈtoʊsɪs/ | Tăng bạch cầu |
| 67 | Serum alkaline phosphatase | /ˈsɪərəm ˈælkəlaɪn ˈfɒsfəteɪs/ | Phosphatase kiềm huyết thanh |
| 68 | Anemia | /əˈniːmiə/ | Thiếu máu |
| 69 | Erythrocyte sedimentation rate (ESR) | /ɪˈrɪθrəsaɪt ˌsɛdɪmɛnˈteɪʃən reɪt/ | Tốc độ lắng hồng cầu (máu lắng) |
| 70 | Proteinuria | /ˌproʊtɪˈnjʊəriə/ | Protein niệu |
| 71 | Serum aminotransferase | /ˈsɪərəm əˌmiːnoʊˈtrænsfəreɪz/ | Aminotransferase huyết thanh |
| 72 | Chest film | /tʃɛst fɪlm/ | Phim X-quang ngực |
| 73 | Costophrenic angle | /ˌkɒstoʊˈfrɛnɪk ˈæŋɡəl/ | Góc sườn hoành |
| 74 | Atelectasis | /ˌætɪˈlɛktəsɪs/ | Xẹp phổi |
| 75 | Ultrasonography | /ˌʌltrəsəˈnɒɡrəfi/ | Siêu âm |
| 76 | Hypoechoic | /ˌhaɪpoʊɛˈkoʊɪk/ | Giảm âm |
| 77 | Computed tomography (CT) | /kəmˈpjuːtɪd təˈmɒɡrəfi/ | Chụp cắt lớp vi tính (CT) |
| 78 | Magnetic resonance imaging (MRI) | /mæɡˈnɛtɪk ˈrɛzənəns ˈɪmɪdʒɪŋ/ | Chụp cộng hưởng từ (MRI) |
| 79 | T1-weighted images | /ˈtiː wʌn ˈweɪtɪd ˈɪmɪdʒɪz/ | Hình ảnh T1-weighted |
| 80 | T2-weighted images | /ˈtiː tuː ˈweɪtɪd ˈɪmɪdʒɪz/ | Hình ảnh T2-weighted |
| 81 | Radionuclide imaging | /ˌreɪdioʊˈnjuːklaɪd ˈɪmɪdʒɪŋ/ | Chẩn đoán hình ảnh bằng đồng vị phóng xạ |
| 82 | Serologic tests | /ˌsɪərəˈlɒdʒɪk tɛsts/ | Xét nghiệm huyết thanh học |
| 83 | Invasive amoebiasis | /ɪnˈveɪsɪv ˌæmoʊəˈbaɪəsɪs/ | Bệnh amip xâm lấn |
| 84 | Enzyme-linked immunosorbent assay (ELISA) | /ˈɛnzaɪm lɪŋkt ˌɪmjʊnoʊˈsɔːrbənt əˈseɪ/ | Xét nghiệm miễn dịch hấp thụ liên kết với enzyme (ELISA) |
| 85 | Sensitivity | /ˌsɛnsɪˈtɪvɪti/ | Độ nhạy |
| 86 | Specificity | /ˌspɛsɪˈfɪsɪti/ | Độ đặc hiệu |
| 87 | Cellulose acetate precipitation (CAP) | /ˈsɛljʊloʊs ˈæsɪteɪt prɪˌsɪpɪˈteɪʃən/ | Xét nghiệm kết tủa cellulose acetate |
| 88 | Aspiration | /ˌæspɪˈreɪʃən/ | Chọc hút |
| 89 | Anchovy sauce | /ˈæntʃoʊvi sɔːs/ | Sốt cá cơm (mủ sô-cô-la) |
| 90 | Polymerase chain reaction (PCR) | /pəˈlɪməreɪz tʃeɪn riˈækʃən/ | Phản ứng chuỗi polymerase (PCR) |
| 91 | Hepatobronchial fistula | /ˌhɛpətoʊˈbrɒŋkiəl ˈfɪstjʊlə/ | Rò gan-phế quản |
| 92 | Expectoration | /ɪkˌspɛktəˈreɪʃən/ | Khạc ra |
| 93 | Lung abscess | /lʌŋ ˈæbsɛs/ | Áp xe phổi |
| 94 | Amebic empyema | /əˈmiːbɪk ˌɛmpaɪˈiːmə/ | Mủ màng phổi do amip |
| 95 | Pericardium | /ˌpɛrɪˈkɑːrdiəm/ | Màng ngoài tim |
| 96 | Heart failure | /hɑːrt ˈfeɪljər/ | Suy tim |
| 97 | Pericarditis | /ˌpɛrɪkɑːrˈdaɪtɪs/ | Viêm màng ngoài tim |
| 98 | Cardiac tamponade | /ˈkɑːrdiæk ˌtæmpəˈneɪd/ | Chèn ép tim cấp |
| 99 | Constrictive pericarditis | /kənˈstrɪktɪv ˌpɛrɪkɑːrˈdaɪtɪs/ | Viêm màng ngoài tim co thắt |
| 100 | Peritoneum | /ˌpɛrɪtəˈniːəm/ | Phúc mạc |
| 101 | Ascites | /əˈsaɪtiːz/ | Cổ trướng |
| 102 | Iatrogenic | /ˌaɪætroʊˈdʒɛnɪk/ | Do thầy thuốc/can thiệp y tế gây ra |
| 103 | Acute liver failure | /əˈkjuːt ˈlɪvər ˈfeɪljər/ | Suy gan cấp |
| 104 | Hemobilia | /ˌhiːmoʊˈbɪliə/ | Chảy máu đường mật |
| 105 | Inferior vena cava obstruction | /ɪnˈfɪəriər ˈviːnə ˈkeɪvə əbˈstrʌkʃən/ | Tắc tĩnh mạch chủ dưới |
| 106 | Budd-Chiari syndrome | /bʌd-kiˈɑːri ˈsɪndroʊm/ | Hội chứng Budd-Chiari |
| 107 | Hematogenous spread | /ˌhiːmətəˈdʒiːnəs sprɛd/ | Lan truyền theo đường máu |
| 108 | Cerebral abscess | /ˈsɛrəbrəl ˈæbsɛs/ | Áp xe não |
| 109 | Metronidazole | /ˌmɛtrəˈnaɪdəzoʊl/ | Metronidazole |
| 110 | Tinidazole | /tɪˈnaɪdəzoʊl/ | Tinidazole |
| 111 | Chloroquine | /ˈklɔːrəkwɪn/ | Chloroquine |
| 112 | Diloxanide furoate | /daɪˈlɒksənaɪd ˈfjʊəroʊeɪt/ | Diloxanide furoate |
| 113 | Diiodohydroxyquin | /daɪˌaɪoʊdoʊhaɪˌdrɒksɪˈkwɪn/ | Diiodohydroxyquin |
| 114 | Paromomycin sulfate | /ˌpærəmoʊˈmaɪsɪn ˈsʌlfeɪt/ | Paromomycin sulfate |
| 115 | Defervescence | /ˌdiːfərˈvɛsəns/ | Hạ sốt |
| 116 | Therapeutic aspiration | /ˌθɛrəˈpjuːtɪk ˌæspɪˈreɪʃən/ | Chọc hút điều trị |
| 117 | Fine-needle aspiration | /faɪn ˈniːdl ˌæspɪˈreɪʃən/ | Chọc hút bằng kim nhỏ |
| 118 | Percutaneous drainage | /ˌpɜːrkjuːˈteɪniəs ˈdreɪnɪdʒ/ | Dẫn lưu qua da |
| 119 | Bile duct obstruction | /baɪl dʌkt əbˈstrʌkʃən/ | Tắc nghẽn đường mật |
| 120 | Diverticular disease | /ˌdaɪvərˈtɪkjʊlər dɪˈziːz/ | Bệnh túi thừa |
| 121 | Colorectal carcinoma | /ˌkoʊloʊˈrɛktəl ˌkɑːrsɪˈnoʊmə/ | Ung thư biểu mô đại trực tràng |
| 122 | Klebsiella pneumoniae | /ˌklɛbsiˈɛlə njuːˈmoʊni-aɪ/ | Klebsiella pneumoniae |
| 123 | Escherichia coli | /ˌɛʃəˈrɪkiə ˈkoʊlaɪ/ | Escherichia coli |
| 124 | Microaerophilic | /ˌmaɪkroʊˌɛərəˈfɪlɪk/ | Vi hiếu khí |
| 125 | Streptococcus anginosus | /ˌstrɛptəˈkɒkəs ˌændʒɪˈnoʊsəs/ | Streptococcus anginosus |
| 126 | Salmonella | /ˌsælməˈnɛlə/ | Salmonella |
| 127 | Haemophilus | /hiːˈmɒfɪləs/ | Haemophilus |
| 128 | Yersinia | /jərˈsɪniə/ | Yersinia |
| 129 | Actinomycosis | /ˌæktɪnoʊmaɪˈkoʊsɪs/ | Bệnh do Actinomyces |
| 130 | Melioidosis | /ˌmiːliəˈdoʊsɪs/ | Bệnh Melioidosis |
| 131 | Cholelithiasis | /ˌkoʊlɪlɪˈθaɪəsɪs/ | Sỏi mật |
| 132 | Hepatocellular carcinoma | /ˌhɛpətoʊˈsɛljʊlər ˌkɑːrsɪˈnoʊmə/ | Ung thư biểu mô tế bào gan |
| 133 | Cirrhosis | /səˈroʊsɪs/ | Xơ gan |
| 134 | Viral hepatitis | /ˈvaɪrəl ˌhɛpəˈtaɪtɪs/ | Viêm gan siêu vi |
| 135 | Cholangitis | /ˌkoʊlænˈdʒaɪtɪs/ | Viêm đường mật |
| 136 | Biliary stricture | /ˈbɪliəri ˈstrɪktʃər/ | Hẹp đường mật |
| 137 | Endoscopic intervention | /ˌɛndoʊˈskɒpɪk ˌɪntərˈvɛnʃən/ | Can thiệp nội soi |
| 138 | Intraabdominal sepsis | /ˌɪntrəæbˈdɒmɪnəl ˈsɛpsɪs/ | Nhiễm trùng trong ổ bụng |
| 139 | Septicemia | /ˌsɛptɪˈsiːmiə/ | Nhiễm trùng huyết |
| 140 | Polymorphonuclear neutrophils | /ˌpɒlimɔːrfoʊˈnjuːkliər ˈnjuːtrəfɪlz/ | Bạch cầu đa nhân trung tính |
| 141 | Fibrous capsule | /ˈfaɪbrəs ˈkæpsjuːl/ | Vỏ xơ |
| 142 | Finger clubbing | /ˈfɪŋɡər ˈklʌbɪŋ/ | Ngón tay dùi trống |
| 143 | Gas-forming organism | /ɡæs ˈfɔːrmɪŋ ˈɔːrɡənɪzəm/ | Vi sinh vật sinh hơi |
| 144 | Gadolinium | /ˌɡædəˈlɪniəm/ | Gadolinium |
| 145 | Gallium | /ˈɡæliəm/ | Gallium |
| 146 | Metastatic infection | /ˌmɛtəˈstætɪk ɪnˈfɛkʃən/ | Nhiễm trùng di căn |
| 147 | Endophthalmitis | /ˌɛndɒfθælˈmaɪtɪs/ | Viêm nội nhãn |
| 148 | Meningitis | /ˌmɛnɪnˈdʒaɪtɪs/ | Viêm màng não |
| 149 | Pneumonia | /njuːˈmoʊniə/ | Viêm phổi |
| 150 | Broad-spectrum antibiotics | /brɔːd ˈspɛktrəm ˌæntibaɪˈɒtɪks/ | Kháng sinh phổ rộng |
| 151 | Ampicillin | /ˌæmpɪˈsɪlɪn/ | Ampicillin |
| 152 | Gentamicin | /ˌdʒɛntəˈmaɪsɪn/ | Gentamicin |
| 153 | Cephalosporin | /ˌsɛfəloʊˈspɔːrɪn/ | Cephalosporin |
| 154 | Bacteremia | /ˌbæktəˈriːmiə/ | Nhiễm khuẩn huyết |
| 155 | Comorbidities | /ˌkoʊmɔːrˈbɪdɪtiz/ | Bệnh đi kèm |
| 156 | Infantile polycystic disease | /ˈɪnfəntaɪl ˌpɒliˈsɪstɪk dɪˈziːz/ | Bệnh đa nang ở trẻ sơ sinh |
| 157 | Autosomal recessive | /ˌɔːtəˈsoʊməl rɪˈsɛsɪv/ | Di truyền lặn trên nhiễm sắc thể thường |
| 158 | Autosomal dominant | /ˌɔːtəˈsoʊməl ˈdɒmɪnənt/ | Di truyền trội trên nhiễm sắc thể thường |
| 159 | Fenestration | /ˌfɛnɪˈstreɪʃən/ | Mở nóc nang |
| 160 | Liver resection | /ˈlɪvər rɪˈsɛkʃən/ | Cắt gan |
| 161 | Liver transplantation | /ˈlɪvər ˌtrænsplænˈteɪʃən/ | Ghép gan |
| 162 | Choledochal cysts | /ˌkoʊlɪˈdoʊkəl sɪsts/ | Nang đường mật |
| 163 | Caroli disease | /ˈkærəʊli dɪˈziːz/ | Bệnh Caroli |
| 164 | Hamartomas | /ˌhæmɑːrˈtoʊməz/ | Hamartoma (u mô thừa) |
| 165 | Sclerosis | /skləˈroʊsɪs/ | Gây xơ hóa |
| 166 | Laparoscopic | /ˌlæpərəˈskɒpɪk/ | (Qua) nội soi |
| 167 | Tapeworm | /ˈteɪpwɜːrm/ | Sán dây |
| 168 | Carnivorous host | /kɑːrˈnɪvərəs hoʊst/ | Vật chủ ăn thịt |
| 169 | Viscera | /ˈvɪsərə/ | Nội tạng |
| 170 | Scolices | /ˈskoʊlɪsiːz/ | Đầu sán |
| 171 | Oncospheres | /ˈɒŋkoʊsfɪərz/ | Ấu trùng hình cầu |
| 172 | Metacestode | /ˌmɛtəˈsɛstoʊd/ | Metacestode (nang ấu trùng) |
| 173 | Germinal layer | /ˈdʒɜːrmɪnəl ˈleɪər/ | Lớp mầm |
| 174 | Asexually | /eɪˈsɛkʃuəli/ | (Sinh sản) vô tính |
| 175 | Daughter cysts | /ˈdɔːtər sɪsts/ | Nang con |
| 176 | Protoscolices | /ˌproʊtoʊˈskoʊlɪsiːz/ | Đầu sán non |
| 177 | Definitive host | /dɪˈfɪnɪtɪv hoʊst/ | Vật chủ cuối cùng |
| 178 | Offal | /ˈɒfəl/ | Lòng, nội tạng (động vật) |
| 179 | Collagenous capsule | /kəˈlædʒɪnəs ˈkæpsjuːl/ | Vỏ collagen |
| 180 | Calcify | /ˈkælsɪfaɪ/ | Vôi hóa |
| 181 | Peripheral eosinophilia | /pəˈrɪfərəl ˌiːəsɪnəˈfɪliə/ | Tăng bạch cầu ái toan ngoại vi |
| 182 | Anechoic | /ˌænɛˈkoʊɪk/ | Trống âm, không có phản âm |
| 183 | Septate | /ˈsɛpteɪt/ | Có vách ngăn |
| 184 | Water-lily sign | /ˈwɔːtər ˈlɪli saɪn/ | Dấu hiệu hoa súng nước |
| 185 | Hounsfield units | /ˈhaʊnzfiːld ˈjuːnɪts/ | Đơn vị Hounsfield |
| 186 | Hypointense | /ˌhaɪpoʊɪnˈtɛns/ | Giảm tín hiệu |
| 187 | Hyperintense | /ˌhaɪpərɪnˈtɛns/ | Tăng tín hiệu |
| 188 | Indirect hemagglutination (IHA) | /ˌɪndaɪˈrɛkt ˌhiːməɡluːtɪˈneɪʃən/ | Ngưng kết hồng cầu gián tiếp |
| 189 | Immunoblotting | /ˌɪmjʊnoʊˈblɒtɪŋ/ | Thấm miễn dịch (Immunoblotting) |
| 190 | Anaphylaxis | /ˌænəfɪˈlæksɪs/ | Sốc phản vệ |
| 191 | Dissemination | /dɪˌsɛmɪˈneɪʃən/ | Lan truyền, phát tán |
| 192 | Hemoptysis | /hiːˈmɒptəsɪs/ | Ho ra máu |
| 193 | Albendazole | /ælˈbɛndəzoʊl/ | Albendazole |
| 194 | Mebendazole | /məˈbɛndəzoʊl/ | Mebendazole |
| 195 | Benzimidazole | /bɛnˌzɪmɪˈdæzoʊl/ | Benzimidazole |
| 196 | Praziquantel | /ˌpreɪzɪˈkwɒntɛl/ | Praziquantel |
| 197 | Protoscolicide | /ˌproʊtoʊˈskoʊlɪsaɪd/ | Thuốc diệt đầu sán |
| 198 | PAIR (puncture, aspiration, installation, re-aspiration) | /pɛər/ | PAIR (chọc, hút, tiêm, hút lại) |
| 199 | Sclerosing cholangitis | /skləˈroʊsɪŋ ˌkoʊlænˈdʒaɪtɪs/ | Viêm đường mật xơ cứng |
| 200 | Superinfected | /ˌsuːpərɪnˈfɛktɪd/ | Bội nhiễm |
