[Sách dịch] Sổ tay Bệnh Gan – Handbook of Liver Disease – (C) NXB Elsevier, 2022
Dịch và chú giải: Ths.Bs. Lê Đình Sáng
CHƯƠNG 31: CÁC BỆNH NHIỄM TRÙNG KHÁC LIÊN QUAN ĐẾN GAN
Other Infections Involving the Liver
Patricia Pringle MD and Raymond T. Chung MD
Handbook of Liver Disease, Chapter 31, 413-436
NHỮNG ĐIỂM CHÍNH
|
CÁC BỆNH NHIỄM TRÙNG DO VI KHUẨN LIÊN QUAN ĐẾN GAN
Các bệnh nhiễm trùng do vi khuẩn có thể ảnh hưởng trực tiếp đến gan và thường biểu hiện một bệnh cảnh lâm sàng của viêm gan cấp.
LEGIONELLA PNEUMOPHILA
■ Viêm phổi là biểu hiện lâm sàng chủ yếu; các chỉ số xét nghiệm sinh hóa gan bất thường thường xuyên xuất hiện, thường không có vàng da và không ảnh hưởng đến kết quả lâm sàng.
■ Đặc điểm mô học gan không đặc hiệu, với sự thâm nhiễm ở khoảng cửa, nhiễm mỡ túi nhỏ (microvesicular steatosis) và hoại tử khu trú; đôi khi có thể thấy vi sinh vật.
■ Điều trị ban đầu bằng kháng sinh nhóm fluoroquinolone hoặc macrolide.
STAPHYLOCOCCUS AUREUS VÀ STREPTOCOCCUS PYOGENES (HỘI CHỨNG SỐC NHIỄM ĐỘC)
■ Bệnh đa hệ thống gây ra bởi sự kích hoạt miễn dịch ồ ạt bởi các siêu kháng nguyên: độc tố hội chứng sốc nhiễm độc do tụ cầu (TSST-1), độc tố hội chứng sốc nhiễm độc do liên cầu (STSS), và các enterotoxin khác. Các ca bệnh do S. aureus ban đầu được mô tả liên quan đến việc sử dụng tampon và hiện nay thường là biến chứng của nhiễm trùng vết mổ, phổ biến nhất trong thời kỳ hậu sản. Tỷ lệ tử vong là 1,8% ở các trường hợp liên quan đến kinh nguyệt và 5% ở các trường hợp không liên quan đến kinh nguyệt. Các ca bệnh do S. pyogenes thường do nhiễm trùng xâm lấn.
■ Các dấu hiệu điển hình bao gồm sốt, phát ban dạng tinh hồng nhiệt (ban sần sùi với các sẩn sẫm màu lấm tấm trên nền hồng ban lan tỏa), xung huyết niêm mạc, nôn, tiêu chảy và hạ huyết áp, với sự phát triển nhanh chóng của suy đa tạng. Tổn thương gan gần như luôn luôn có mặt, là kết quả của giảm tưới máu và các độc tố lưu hành trong máu, được đánh dấu bằng vàng da sậm và nồng độ aminotransferase huyết thanh cao.
■ Các phát hiện mô học gan bao gồm nhiễm mỡ túi nhỏ, hoại tử và ứ mật ở trung tâm tiểu thùy.
■ Chẩn đoán chủ yếu dựa vào lâm sàng và không thường xuyên được xác nhận bằng cấy tìm S. aureus hoặc S. pyogenes sinh độc tố hoặc bằng chứng minh sự hiện diện của siêu kháng nguyên.
■ Điều trị nhiễm trùng S. aureus bằng clindamycin tiêm tĩnh mạch cộng với nafcillin đối với các chủng nhạy cảm với methicillin hoặc vancomycin hoặc linezolid đối với các chủng kháng methicillin; nhiễm trùng S. pyogenes được điều trị bằng clindamycin và penicillin. Globulin miễn dịch tiêm tĩnh mạch có thể có lợi trong các trường hợp hội chứng sốc nhiễm độc do tụ cầu, nhưng dữ liệu thuyết phục hơn cho việc sử dụng nó trong các trường hợp do S. pyogenes.
CLOSTRIDIUM PERFRINGENS
■ Thường thấy kết hợp với nhiễm trùng kỵ khí hỗn hợp dẫn đến sự phát triển nhanh chóng của đau vết thương cục bộ, đau bụng và tiêu chảy, nhiễm trùng Clostridium perfringens có liên quan đến hoại tử cơ hoặc hoại thư sinh hơi.
■ Vàng da có thể phát triển ở 20% bệnh nhân bị hoại thư sinh hơi và chủ yếu là hậu quả của tán huyết nội mạch ồ ạt do ngoại độc tố của vi khuẩn, dẫn đến tăng bilirubin không liên hợp.
■ Tổn thương gan có thể bao gồm hình thành áp xe và hơi trong tĩnh mạch cửa.
■ Tỷ lệ sống sót của bệnh là khoảng 80%.
■ Điều trị bằng penicillin và clindamycin tiêm tĩnh mạch.
LISTERIA MONOCYTOGENES
■ Nhiễm trùng do L. monocytogenes đặc trưng bởi viêm màng não – não và viêm phổi; tổn thương gan ở người trưởng thành bị nhiễm bệnh là hiếm gặp.
■ Trẻ sơ sinh, người lớn tuổi, phụ nữ mang thai và bệnh nhân suy giảm miễn dịch là những đối tượng bị ảnh hưởng phổ biến nhất.
■ Nồng độ aminotransferase huyết thanh thường cao khi có tổn thương gan.
■ Bệnh nhân có thể biểu hiện với một áp xe đơn độc, nhiều vi áp xe, hoặc viêm gan lan tỏa hoặc dạng u hạt; kết quả xấu hơn khi có nhiều áp xe.
■ Điều trị bằng ampicillin và gentamycin, thường kéo dài từ 3 đến 4 tuần.
NEISSERIA GONORRHOEAE
■ Một nửa số bệnh nhân bị nhiễm lậu cầu lan tỏa có chỉ số xét nghiệm sinh hóa gan bất thường, chủ yếu là tăng nồng độ phosphatase kiềm trong huyết thanh và tăng nồng độ aspartate aminotransferase (AST). Vàng da không phổ biến.
■ Viêm quanh gan (hội chứng Fitz-Hugh-Curtis) là một biến chứng phổ biến của nhiễm lậu cầu, ảnh hưởng gần như độc quyền ở phụ nữ. Nó được cho là kết quả của sự lây lan trực tiếp của nhiễm trùng từ khung chậu và không ảnh hưởng đến kết quả chung. Nó cũng có thể do nhiễm trùng Chlamydia trachomatis.
■ Khởi phát đột ngột với cơn đau nhói ở hạ sườn phải, thường sau cơn đau bụng dưới như một chỉ báo của bệnh viêm vùng chậu kéo dài, là điển hình.
■ Hội chứng Fitz-Hugh-Curtis có thể được phân biệt với nhiễm khuẩn huyết do lậu cầu bằng tiếng cọ màng bụng đặc trưng trên gan và cấy máu âm tính. Chẩn đoán được thực hiện bằng xét nghiệm khuếch đại axit nucleic hoặc cấy. Nội soi ổ bụng có thể cho thấy các dải dính “dây đàn violin” đặc trưng giữa bao gan và thành bụng trước.
■ Điều trị bằng ceftriaxone tiêm tĩnh mạch.
BURKHOLDERIA PSEUDOMALLEI (BỆNH MELIOIDOSIS)
■ B. pseudomallei là một vi khuẩn gram âm sống trong đất và nước gây ra bệnh melioidosis; nó được tìm thấy chủ yếu ở Đông Nam Á và Ấn Độ. Phổ lâm sàng đa dạng từ nhiễm trùng không triệu chứng đến nhiễm khuẩn huyết tối cấp.
■ Bệnh nặng liên quan đến phổi, đường tiêu hóa và gan, với gan to và vàng da; những thay đổi mô học gan bao gồm thâm nhiễm viêm, nhiều áp xe nhỏ và lớn, và hoại tử khu trú.
■ Bệnh mạn tính được đặc trưng bởi các u hạt có hoại tử trung tâm giống như tổn thương lao. Vi sinh vật hiếm khi được nhìn thấy trên các vết nhuộm Giemsa của mẫu sinh thiết gan. Chẩn đoán có thể được thực hiện bằng xét nghiệm huyết thanh học sử dụng xét nghiệm ngưng kết hồng cầu gián tiếp, mặc dù xét nghiệm này vẫn dương tính sau khi bệnh cấp tính đã khỏi.
■ Điều trị kháng sinh ban đầu bao gồm ceftazidime, imipenem, hoặc meropenem tiêm tĩnh mạch.
CÁC LOÀI SHIGELLA VÀ SALMONELLA
■ Viêm gan ứ mật có thể do nhiễm trùng đường ruột với các loài Shigella; các phát hiện mô học gan bao gồm thâm nhiễm bạch cầu đa nhân ở khoảng cửa và quanh cửa, hoại tử khu trú và ứ mật.
■ Sốt thương hàn, do Salmonella typhi gây ra, thường liên quan đến gan. Một số bệnh nhân có thể biểu hiện viêm gan cấp, đặc trưng bởi sốt và gan to đau. Viêm đường mật, viêm túi mật và áp xe gan có thể xảy ra.
■ Tăng nhẹ đến trung bình nồng độ bilirubin và aminotransferase huyết thanh là phổ biến trong sốt thương hàn.
■ Tổn thương gan dường như được trung gian bởi nội độc tố của vi khuẩn, có thể tạo ra các phản ứng không đặc hiệu, chẳng hạn như viêm xoang gan và khoảng cửa, hoại tử, phì đại tế bào Kupffer và u hạt không hoại tử.
■ Chẩn đoán được thực hiện bằng cách cấy S. typhi từ máu, phân, nước tiểu hoặc các “hồng ban” trên da.
■ Điều trị hàng đầu là fluoroquinolone, mặc dù tình trạng kháng thuốc đang gia tăng ở một số khu vực.
YERSINIA ENTEROCOLITICA
■ Nhiễm trùng do Y. enterocolitica biểu hiện dưới dạng viêm hồi-đại tràng ở trẻ em và viêm hồi tràng tận cùng và viêm hạch mạc treo ở người lớn.
■ Bệnh nhân có tổn thương gan có các bệnh đi kèm như đái tháo đường, xơ gan hoặc bệnh nhiễm sắc tố sắt mô; tình trạng thừa sắt trong mô dường như là một yếu tố nguy cơ.
■ Dạng nhiễm khuẩn huyết bán cấp của bệnh giống như sốt thương hàn hoặc sốt rét. Nhiều áp xe phân bố lan tỏa trong gan và lách. Tỷ lệ tử vong gần 50%.
■ Aminoglycoside hoặc tetracycline là phương pháp điều trị hàng đầu, mặc dù fluoroquinolone cũng có thể hiệu quả.
COXIELLA BURNETII (SỐT Q)
■ Sốt Q được đặc trưng bởi sốt tái phát, nhức đầu, đau cơ, khó chịu, viêm phổi và viêm nội tâm mạc cấy máu âm tính; gan thường bị ảnh hưởng. Bất thường chủ yếu là tăng nồng độ aminotransferase.
■ Dấu hiệu mô học gan đặc trưng là u hạt trong tiểu thùy với một không bào mỡ trung tâm được bao quanh bởi một vòng fibrin và các đại thực bào (tổn thương “u hạt vòng fibrin” hoặc “doughnut”).
■ Chẩn đoán được xác nhận bằng xét nghiệm huyết thanh học tìm kháng thể cố định bổ thể.
■ Doxycycline là phương pháp điều trị được lựa chọn.
RICKETTSIA RICKETTSII (SỐT PHÁT BAN NÚI ĐÁ)
■ Tỷ lệ tử vong do bệnh toàn thân do ve truyền này đã giảm đáng kể nhờ được nhận biết sớm; một số ít bệnh nhân có biểu hiện đa tạng và có tỷ lệ tử vong cao.
■ Tổn thương gan, chủ yếu là vàng da, thường gặp trong sốt phát ban núi đá đa tạng; kiểm tra bệnh học cho thấy viêm quanh mạch máu khoảng cửa và viêm mạch.
■ Doxycycline là phương pháp điều trị ưu tiên.
ACTINOMYCES ISRAELII (BỆNH ACTINOMYCOSIS)
■ A. israelii được tìm thấy trên toàn thế giới trong đất.
■ Nhiễm trùng vùng cổ-mặt là biểu hiện thường gặp nhất của bệnh actinomycosis, và tổn thương đường tiêu hóa là phổ biến (13% đến 60% các trường hợp).
■ Tổn thương gan có mặt trong 15% các trường hợp actinomycosis ở bụng, thường là dưới dạng áp xe và được cho là do lây lan di căn từ các vị trí khác trong ổ bụng qua tĩnh mạch cửa. Diễn biến âm thầm hơn so với các nguyên nhân khác gây áp xe gan sinh mủ (xem Chương 30). Áp xe có thể là nhiều ổ và ở cả hai thùy gan.
■ Chẩn đoán dựa trên chọc hút ổ áp xe và quan sát thấy các “hạt lưu huỳnh” đặc trưng hoặc cấy kỵ khí dương tính.
■ Lựa chọn điều trị là một đợt penicillin tiêm tĩnh mạch kéo dài; các lựa chọn thay thế bao gồm tetracycline hoặc clindamycin.
BARTONELLA BACILLIFORMIS (BỆNH BARTONELLOSIS, SỐT OROYA)
■ B. bacilliformis là bệnh đặc hữu ở Colombia, Ecuador và Peru và được truyền bởi ruồi cát bị nhiễm bệnh.
■ Một bệnh sốt cấp tính đi kèm với vàng da, tán huyết, gan lách to và nổi hạch.
■ Hoại tử trung tâm tiểu thùy của gan và nhồi máu lách có thể xảy ra.
■ Tỷ lệ tử vong do nhiễm khuẩn huyết hoặc tán huyết lên tới 40%, nhưng điều trị kịp thời bằng chloramphenicol, fluoroquinolone hoặc tetracycline sẽ ngăn ngừa các biến chứng gây tử vong.
CÁC LOÀI BRUCELLA (BỆNH BRUCELLOSIS)
■ Bệnh Brucellosis có thể bị lây từ lợn bị nhiễm bệnh (Brucella suis), gia súc (B. abortus), dê (B. melitensis), hoặc cừu (B. ovis).
■ Nhiễm trùng biểu hiện dưới dạng một bệnh sốt cấp tính với đau khớp, nhức đầu và khó chịu hoặc dưới dạng một bệnh bán cấp hoặc mạn tính.
■ Gan to và các chỉ số xét nghiệm sinh hóa gan bất thường là phổ biến; vàng da có thể xuất hiện trong các trường hợp nặng. Thông thường, kiểm tra mô học gan cho thấy nhiều u hạt không hoại tử và ít thường xuyên hơn là thâm nhiễm hoặc xơ hóa khu trú ở đường mật.
■ Chẩn đoán được xác nhận bằng xét nghiệm huyết thanh học kết hợp với tiền sử tiếp xúc với động vật.
■ Chẩn đoán hình ảnh cho thấy các tổn thương có vôi hóa trung tâm và vành hoại tử.
■ Điều trị bằng một đợt kháng sinh kết hợp kéo dài với doxycycline cộng với streptomycin, rifampin hoặc gentamycin.
CÁC BỆNH NHIỄM TRÙNG DO XOẮN KHUẨN Ở GAN
CÁC LOÀI LEPTOSPIRA (BỆNH LEPTOSPIROSIS)
- Bệnh Leptospirosis là một trong những bệnh lây truyền từ động vật sang người phổ biến nhất trên thế giới, với một loạt các ổ chứa là động vật hoang dã và vật nuôi. Việc lây truyền từ người sang người không phổ biến; thay vào đó, sự lây truyền xảy ra qua nước tiểu, đất, nước hoặc mô động vật bị ô nhiễm. Có tới 80% dân số đã tiếp xúc ở một số nước nhiệt đới; bệnh không phổ biến ở Hoa Kỳ. Bệnh ở người có thể xảy ra dưới dạng một trong hai hội chứng: Bệnh leptospirosis không vàng da và bệnh Weil.
- Bệnh leptospirosis không vàng da chiếm hơn 90% các trường hợp và được đặc trưng bởi một diễn biến hai pha tự giới hạn. Một số ít bệnh nhân có nồng độ aminotransferase và bilirubin huyết thanh tăng kèm theo gan to.
■ Giai đoạn đầu bắt đầu đột ngột, với các triệu chứng giống như bệnh do virus kèm theo sốt, xoắn khuẩn huyết, và sung huyết kết mạc đặc trưng (một manh mối chẩn đoán quan trọng) và kéo dài 4 đến 7 ngày; xoắn khuẩn có trong máu hoặc dịch não tủy (CSF).
■ Giai đoạn thứ hai, hay giai đoạn miễn dịch, kéo dài từ 4 đến 30 ngày, sau 1 đến 3 ngày cải thiện và được đặc trưng bởi đau cơ, buồn nôn, nôn, đau bụng và viêm màng não vô khuẩn ở 80% bệnh nhân. - Bệnh Weil là một dạng leptospirosis có vàng da nặng và chiếm 5% đến 10% tổng số trường hợp. Các biến chứng chủ yếu là kết quả của tổn thương mạch máu trực tiếp bởi Leptospira. Hai giai đoạn của bệnh ít phân biệt rõ ràng hơn.
■ Giai đoạn đầu thường được đánh dấu bằng vàng da, có thể kéo dài hàng tuần.
■ Trong giai đoạn thứ hai, sốt có thể cao, và các biểu hiện ở gan và thận chiếm ưu thế. Vàng da rõ rệt, với nồng độ bilirubin huyết thanh đạt gần 30 mg/dL. Nồng độ aminotransferase thường không vượt quá năm lần giới hạn trên của mức bình thường, và giảm tiểu cầu là phổ biến. Hoại tử ống thận cấp, có thể dẫn đến suy thận, rối loạn nhịp tim và viêm phổi xuất huyết là phổ biến. Tỷ lệ tử vong dao động từ 5% đến 40%. - Chẩn đoán được thực hiện dựa trên cơ sở lâm sàng kết hợp với cấy máu hoặc dịch não tủy dương tính trong giai đoạn đầu hoặc nước tiểu trong giai đoạn thứ hai. Việc phân lập sinh vật rất khó khăn và có thể mất nhiều tuần. Xét nghiệm vi ngưng kết và xét nghiệm huyết thanh học bằng xét nghiệm miễn dịch hấp thụ liên kết với enzyme (ELISA) có thể xác nhận chẩn đoán trong giai đoạn thứ hai.
- Kiểm tra mô học gan cho thấy tổn thương tế bào gan riêng lẻ và ứ mật ở tiểu quản với viêm khoảng cửa nhẹ.
- Doxycycline 200 mg mỗi ngày được dùng trong các trường hợp nhẹ (chỉ hiệu quả nếu được dùng sớm) và để dự phòng. Các trường hợp nặng cần dùng penicillin tiêm tĩnh mạch, với nguy cơ phản ứng Jarisch-Herxheimer. Hầu hết bệnh nhân hồi phục mà không có di chứng suy giảm chức năng cơ quan.
TREPONEMA PALLIDUM (BỆNH GIANG MAI)
- Bệnh giang mai bẩm sinh
■ Tổn thương gan có thể do các cơ chế miễn dịch và trở nên tồi tệ hơn khi điều trị bằng penicillin.
■ Trẻ sơ sinh có các tổn thương da-niêm mạc đặc trưng và viêm xương sụn, cũng như gan lách to và vàng da.
■ Kiểm tra mô học gan cho thấy viêm gan lan tỏa với các xoắn khuẩn được nhìn thấy chủ yếu trong các khoang Disse.
■ Điều trị bằng penicillin G tinh thể dạng nước hoặc procaine penicillin G. - Bệnh giang mai thứ phát
■ Tổn thương gan là đặc trưng (lên đến 50% các trường hợp) và thường biểu hiện với các triệu chứng không đặc hiệu. Vàng da, gan to và đau hạ sườn phải ít phổ biến hơn. Gần như tất cả bệnh nhân đều có biểu hiện hạch to toàn thân.
■ Xét nghiệm sinh hóa thường cho thấy tăng nhẹ nồng độ aminotransferase và bilirubin huyết thanh, với sự tăng không tương xứng của nồng độ phosphatase kiềm trong huyết thanh.
■ Kiểm tra mô học gan cho thấy hoại tử khu trú, đặc biệt là ở vùng quanh cửa và trung tâm tiểu thùy, hoặc u hạt và viêm mạch máu khoảng cửa. Xoắn khuẩn có thể được chứng minh bằng phương pháp nhuộm bạc ở một nửa số bệnh nhân.
■ Rối loạn chức năng gan có thể trở nên tồi tệ hơn do phản ứng Jarisch-Herxheimer như một phản ứng với điều trị, có thể xảy ra khi điều trị tất cả các bệnh nhiễm trùng do xoắn khuẩn.
■ Điều trị bằng benzathine penicillin. - Bệnh giang mai tam phát (muộn)
■ Tổn thương gan là phổ biến nhưng thường thầm lặng. Đôi khi, gan to đau và có nốt có thể làm dấy lên nghi ngờ ung thư di căn (hepar lobatum).
■ Nếu tổn thương gan không được nhận biết, rối loạn chức năng tế bào gan và các biến chứng của tăng áp lực tĩnh mạch cửa có thể xảy ra.
■ Các tổn thương đặc trưng là các gôm đơn độc hoặc nhiều gôm với hoại tử trung tâm, thường được bao quanh bởi mô hạt bao gồm thâm nhiễm lympho-tương bào với viêm tắc nội mạc động mạch. Sự lắng đọng mô sẹo quá mức có thể xảy ra. Hiếm khi tìm thấy xoắn khuẩn.
■ Điều trị bằng benzathine penicillin.
BORRELIA BURGDORFERI (BỆNH LYME)
■ Bệnh Lyme là một bệnh đa hệ thống do xoắn khuẩn B. burgdorferi truyền qua ve. Các biểu hiện chủ yếu là ở da, tim, thần kinh và cơ xương khớp. Tổn thương gan xảy ra ở 20% đến 40% bệnh nhân bị ảnh hưởng và thường biểu hiện dưới dạng gan to với tăng nồng độ aminotransferase và lactate dehydrogenase huyết thanh.
■ Trong giai đoạn đầu, xoắn khuẩn lan truyền theo đường máu từ da và nhân lên trong các cơ quan của hệ thống lưới nội mô, bao gồm cả gan. Bệnh cảnh lâm sàng gợi ý viêm gan cấp và thường đi kèm với ban đỏ di chuyển mạn tính (erythema chronicum migrans), phát ban khởi phát.
■ Kiểm tra mô học gan cho thấy tế bào gan phình to, hoạt động phân bào rõ rệt, mỡ túi nhỏ, tăng sản tế bào Kupffer, thâm nhiễm xoang hỗn hợp, và xoắn khuẩn trong nhu mô và xoang gan trên nhuộm Warthin-Starry.
■ Chẩn đoán được xác nhận bằng xét nghiệm huyết thanh học ở bệnh nhân có bệnh sử lâm sàng điển hình.
■ Tổn thương gan dường như không ảnh hưởng đến kết quả chung, vốn rất tốt trong bệnh nguyên phát sau khi điều trị kháng sinh bằng doxycycline hoặc penicillin.
CÁC BỆNH DO KÝ SINH TRÙNG LIÊN QUAN ĐẾN GAN (Bảng 31.1)
NHIỄM TRÙNG DO ĐỘNG VẬT NGUYÊN SINH (PROTOZOA)
- Áp xe gan do amip (xem Chương 30)
- Sốt rét
■ Sốt rét là một trong những vấn đề sức khỏe cộng đồng quan trọng nhất trên toàn thế giới, hàng năm lây nhiễm cho khoảng 200 triệu người và gây ra ít nhất nửa triệu ca tử vong theo báo cáo năm 2014 của Tổ chức Y tế Thế giới (WHO).
BẢNG 31.1 Các bệnh nhiễm ký sinh trùng ở gan và đường mật
| Bệnh | Vùng dịch tễ | Yếu tố nguy cơ | Sinh lý bệnh | Biểu hiện | Chẩn đoán | Điều trịᵃ |
|---|---|---|---|---|---|---|
| Động vật nguyên sinh | ||||||
| Bệnh amip (Entamoeba histolytica) | Toàn thế giới, đặc biệt là Châu Phi, Châu Á, Mexico, Nam Mỹ | Vệ sinh kém, tiếp xúc tình dục | Lan truyền theo đường máu và xâm lấn mô, hình thành áp xe | Sốt, đau hạ sườn phải, viêm phúc mạc, vòm hoành phải nâng cao, vỡ | Nang trong phân, huyết thanh học (ví dụ: ELISA, CIE, IHA), chẩn đoán hình ảnh gan | Metronidazole 750 mg (uống hoặc TM) 3 lần/ngày × 7-10 ngày hoặc tinidazole 2 g × 3 ngày, sau đó là iodoquinol 650 mg 3 lần/ngày × 20 ngày hoặc diloxanide furoate 500 mg 3 lần/ngày × 10 ngày hoặc paromomycin 25-35 mg/kg/ngày chia 3 lần × 7-10 ngày |
| Sốt rét (Plasmodium falciparum, P. malariae, P. vivax, P. ovale, P. knowlesi) | Châu Phi, Châu Á, Nam Mỹ | Truyền máu, sử dụng ma túy IV | Thanh thải thoa trùng bởi tế bào gan; nhân lên ngoài hồng cầu trong gan (P. falciparum) | Gan to đau, lách to, hiếm khi suy gan | Xác định ký sinh trùng trên phết máu | P. falciparum: Chloroquine (nhạy cảm với chloroquine); mefloquine; hoặc quinine và doxycycline hoặc clindamycin; hoặc pyrimethamine-sulfadoxine (Fansidar); hoặc atovaquone/proguanil (kháng chloroquine); hoặc artemisinins. P. malariae: Chloroquine. P. vivax, P. ovale, P. knowlesi: Chloroquine và primaquine (nhạy cảm với chloroquine) hoặc mefloquine và primaquine (kháng chloroquine) (loại bỏ các thể ngoài hồng cầu)ᵇ |
| Bệnh Babesiosis (Babesia spp.) | Hoa Kỳ | Tiếp xúc với ve hươu | Tán huyết với sự tham gia của đa cơ quan | Sốt, thiếu máu, gan lách to, kết quả xét nghiệm gan bất thường, hemoglobin niệu | Xác định ký sinh trùng trên phết máu, PCR | Azithromycin 500 mg vào ngày 1, sau đó 250 mg/ngày và atovaquone 750 mg 2 lần/ngày × 7-10 ngày hoặc clindamycin 300-600 mg IV mỗi 6 giờ hoặc 600 mg uống mỗi 8 giờ và quinine 650 mg mỗi 8 giờ × 7-10 ngày |
| Bệnh leishmania nội tạng (Leishmania donovani) | Âu-Á, Trung Mỹ, Nam Mỹ | Suy giảm miễn dịch (AIDS, ghép tạng) | Nhiễm trùng các tế bào của hệ lưới nội mô của lách, gan, hoặc tủy xương | Sốt, sụt cân, gan lách to, nhiễm khuẩn thứ phát, tăng sắc tố da (kala-azar) | Thấy Amastigote trong lá lách, gan, hoặc tủy xương | Hợp chất antimon pentavalent (stibogluconate natri và meglumine antimoniate) 20 mg/kg/ngày × 28 ngày; hoặc amphotericin B liposome (IV) 3 mg/kg/ngày vào các ngày 1-5, 14, và 21; hoặc paromomycin (aminosidine) 16-20 mg/kg/ngày × 21 ngày hoặc miltefosine, 2.5 mg/kg/ngày > 28 ngày |
| Bệnh Toxoplasmosis (Toxoplasma gondii) | Toàn thế giới | Nhiễm trùng bẩm sinh, suy giảm miễn dịch (AIDS, ghép tạng) | Nhân lên trong gan dẫn đến viêm, hoại tử | Sốt, nổi hạch, đôi khi gan lách to, tăng lympho bào không điển hình | Huyết thanh học (IF, ELISA), phân lập sinh vật trong mô | Pyrimethamine, 100 mg liều nạp sau đó 25-50 mg/ngày; cộng với sulfadiazine, 2-4 g/ngày chia 4 lần; hoặc clindamycin, 300 mg 4 lần/ngày, cộng với axit folinic, 10-25 mg/ngày trong 2-4 tuần |
| Giun tròn (Nematodes) | ||||||
| Bệnh giun đũa chó mèo (Toxocara canis, T. cati) | Toàn thế giới | Tiếp xúc với chó hoặc mèo, đặc biệt là trẻ em dưới 5 tuổi | Di chuyển của ấu trùng đến gan (ấu trùng di chuyển nội tạng) | Hình thành u hạt với tăng bạch cầu ái toan | Ấu trùng trong mô, huyết thanh học (ELISA) | Albendazole 10 mg/kg/ngày × 5 ngày hoặc mebendazole, 100-200 mg 2 lần/ngày × 5 ngày |
| Bệnh giun tóc mao mạch gan (Capillaria hepatica) | Toàn thế giới | Tiếp xúc với loài gặm nhấm | Di chuyển của ấu trùng đến gan; phản ứng viêm với trứng | Viêm gan cấp, bán cấp, gan to đau, đôi khi lách to, tăng bạch cầu ái toan | Giun trưởng thành hoặc trứng trong mẫu sinh thiết gan | Hỗ trợ; có thể dùng dithiazanine iodide, natri stibogluconate, albendazole, hoặc thiabendazole |
| Bệnh giun đũa (Ascaris lumbricoides) | Khí hậu nhiệt đới | Ăn rau sống | Di chuyển của ấu trùng đến gan; xâm lấn đường mật bởi giun trưởng thành | Đau bụng, sốt, vàng da, tắc mật, u hạt quanh trứng | Trứng hoặc giun trưởng thành trong phân hoặc nghiên cứu cản quang | Albendazole 400 mg × 1 liều; hoặc mebendazole 100 mg 2 lần/ngày × 3 ngày; hoặc pyrantel pamoate 11 mg/kg đến 1 g; hoặc ivermectin 200 µg/kg × 1 liều |
| Bệnh giun lươn (Strongyloides stercoralis) | Châu Á, Châu Phi, Nam Mỹ, Nam Âu, Hoa Kỳ | Suy giảm miễn dịch (AIDS, hóa trị, ghép tạng) dẫn đến siêu nhiễm | Ấu trùng xâm nhập từ ruột vào gan | Gan to, đôi khi vàng da, ấu trùng trong đường mật hoặc tiểu thùy | Ấu trùng trong phân hoặc dịch hút tá tràng | Ivermectin 200 µg/kg/ngày × 2 ngày; hoặc albendazole 400 mg/ngày × 3 ngày |
| Bệnh giun xoắn (Trichinella spiralis) | Khí hậu ôn đới | Ăn thịt lợn chưa nấu chín | Lan truyền theo đường máu đến gan | Đôi khi vàng da, tắc mật, triệu chứng dị ứng: sốt, đau cơ, ấu trùng trong các xoang gan | Tiền sử, tăng bạch cầu ái toan, sinh thiết cơ | Glucocorticoid cho các triệu chứng dị ứng: albendazole 400 mg 2 lần/ngày × 10-15 ngày; hoặc mebendazole 200 mg/ngày × 10-15 ngày |
| Sán lá (Trematodes) | ||||||
| Bệnh sán máng (Schistosoma mansoni, S. japonicum) | Châu Á, Châu Phi, Nam Mỹ, Caribe | Du khách tiếp xúc với các vùng nước ngọt | Phản ứng miễn dịch gây xơ hóa của vật chủ với trứng trong tĩnh mạch cửa | Cấp tính: Thâm nhiễm bạch cầu ái toan; mạn tính: Gan lách to, tăng áp lực tĩnh mạch cửa trước xoang, hình thành u hạt quanh trứng | Trứng trong phân, trực tràng hoặc sinh thiết gan | Praziquantel 40-60 mg/kg chia 2 đến 3 liều × 1 ngày; hoặc oxamniquine (không có ở Hoa Kỳ). Bệnh sán máng nhiễm độc cấp tính: Praziquantel 40-60 mg/kg chia 2 đến 3 liều × 1 ngày + glucocorticoid |
| Bệnh sán lá gan lớn (Fasciola hepatica) | Toàn thế giới | Chăn nuôi gia súc hoặc cừu: ăn cải xoong bị ô nhiễm | Di chuyển của ấu trùng qua gan; xâm nhập vào đường mật | Cấp tính: Sốt, đau bụng, vàng da, chảy máu đường mật; mạn tính: Gan to | Trứng trong phân, sán trong đường mật tại ERC hoặc phẫu thuật | Triclabendazole 10 mg/kg × 1 liều |
| Bệnh sán lá gan nhỏ (Clonorchis sinensis, Opisthorchis viverrini, O. felineus) | Đông Nam Á, Trung Quốc, Nhật Bản, Hàn Quốc, Đông Âu | Ăn cá nước ngọt sống | Di chuyển qua bóng Vater; lắng đọng trứng trong đường mật | Tăng sản đường mật, tắc nghẽn, viêm đường mật xơ cứng, hình thành sỏi, ung thư đường mật | Trứng trong phân, sán trong đường mật tại ERC hoặc phẫu thuật | Praziquantel 75 mg/kg chia 3 liều × 1 ngày |
| Sán dây (Cestodes) | ||||||
| Bệnh sán dây chó (Echinococcus granulosus, E. multilocularis) | Toàn thế giới | Chăn nuôi gia súc và cừu (E. granulosus) | Di chuyển của ấu trùng đến gan; đóng kén (nang sán) | Gan to đau, sốt, tăng bạch cầu ái toan, vỡ nang, tắc mật | Huyết thanh học (ELISA, IHA), chẩn đoán hình ảnh gan | Cắt bỏ phẫu thuật hoặc dẫn lưu qua da. Albendazole 400 mg 2 lần/ngày trước và sau phẫu thuật, tiếp tục × 8 tuần |
Chú thích: AIDS, Hội chứng suy giảm miễn dịch mắc phải; CIE, điện di miễn dịch đối lưu; d, ngày; ELISA, xét nghiệm miễn dịch hấp thụ liên kết với enzyme; ERC, nội soi mật tụy ngược dòng; IF, miễn dịch huỳnh quang; IHA, xét nghiệm ngưng kết hồng cầu gián tiếp; IV, tiêm tĩnh mạch; PO, đường uống; PCR, xét nghiệm phản ứng chuỗi polymerase; RE, hệ lưới nội mô; RUQ, hạ sườn phải; wk, tuần. ᵃ Tất cả các loại thuốc đều được dùng bằng đường uống trừ khi có quy định khác. ᵇ Để biết hướng dẫn về liều lượng cho bệnh sốt rét, vui lòng tham khảo trang web của CDC.
a. Chu trình sống (Hình 31.1)
■ Gan bị ảnh hưởng trong hai giai đoạn của vòng đời sốt rét: Giai đoạn tiền hồng cầu và giai đoạn hồng cầu, trong đó các triệu chứng được ghi nhận.
■ Thoa trùng sốt rét do muỗi Anopheles cái bị nhiễm bệnh tiêm vào sẽ lưu thông đến gan, xâm nhập vào tế bào gan và trưởng thành thành thể phân liệt (schizonts). Khi thể phân liệt vỡ ra, các mảnh trùng (merozoites) được giải phóng vào máu và xâm chiếm các tế bào hồng cầu. Bốn loài chính của Plasmodium gây bệnh sốt rét khác nhau về số lượng mảnh trùng được giải phóng và thời gian trưởng thành.
■ Nhiễm Plasmodium falciparum hoặc P. malariae không liên quan đến giai đoạn tồn dư ở gan sau khi giải phóng mảnh trùng, trong khi nhiễm P. vivax hoặc P. ovale có giai đoạn ngoài hồng cầu, thể ngủ (hypnozoite), tồn tại trong gan và có thể phân chia và trưởng thành trở lại thành các thể phân liệt.
■ Mức độ tổn thương gan thay đổi theo loài sốt rét (nặng nhất với P. falciparum) và mức độ nghiêm trọng của nhiễm trùng. Tăng bilirubin không liên hợp thường thấy nhất là do tán huyết, nhưng đôi khi có thể thấy rối loạn chức năng tế bào gan, dẫn đến tăng bilirubin liên hợp cũng như thời gian prothrombin kéo dài.
■ Giảm có hồi phục lưu lượng máu tĩnh mạch cửa trong giai đoạn cấp tính của sốt rét falciparum có thể là hậu quả của sự tắc nghẽn vi mạch của các nhánh tĩnh mạch cửa bởi các hồng cầu bị ký sinh.
b. Mô bệnh học
■ Trong một cơn sốt rét falciparum cấp tính, một lượng lớn sắc tố sốt rét, hemozoin (một phức hợp protein porphyrin sắt do sự phân hủy hemoglobin bởi ký sinh trùng) tích tụ trong các tế bào Kupffer, chúng phì đại và thực bào các tế bào hồng cầu. Giãn xoang gan cũng xảy ra.
■ Sau đó, thường thấy thâm nhiễm nhẹ ở khoảng cửa và lắng đọng sắc tố ở khoảng cửa. Tất cả các bất thường đều đảo ngược khi điều trị thành công.
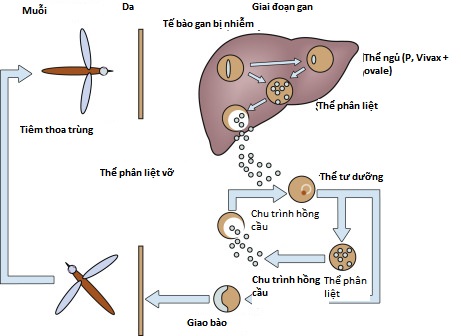
Hình 31.1 Chu trình sống của các loài Plasmodium.
c. Đặc điểm lâm sàng
■ Chỉ có giai đoạn hồng cầu của sốt rét mới liên quan đến bệnh cảnh lâm sàng. Các triệu chứng phát triển từ 30 đến 60 ngày sau khi tiếp xúc với muỗi bị nhiễm bệnh và bao gồm sốt theo chu kỳ, khó chịu, chán ăn, buồn nôn, nôn, tiêu chảy và đau cơ. Gan to đau và lách to, cũng như vàng da do tán huyết, là phổ biến ở người lớn, đặc biệt là khi nhiễm P. falciparum nặng.
■ Suy gan thường chỉ thấy khi có viêm gan siêu vi đi kèm hoặc khi nhiễm P. falciparum nặng.
d. Chẩn đoán
■ Chẩn đoán phân biệt bao gồm viêm gan siêu vi hướng gan và không hướng gan, viêm dạ dày ruột, áp xe gan do amip, sốt vàng da, sốt thương hàn, lao, bệnh leptospirosis và bệnh brucellosis.
■ Chẩn đoán sốt rét cấp tính dựa trên bệnh sử, khám thực thể và xác định ký sinh trùng trên phết máu ngoại vi dày hoặc mỏng. Vì số lượng ký sinh trùng trong máu có thể ít, nên cần thực hiện kiểm tra phết máu lặp lại khi chỉ số nghi ngờ cao.
■ Hiện có một số xét nghiệm phát hiện kháng nguyên nhanh với độ nhạy và độ đặc hiệu đủ để hữu ích trên lâm sàng ở các vùng dịch tễ.
e. Điều trị
■ Điều trị phụ thuộc vào loài và mô hình kháng chloroquine đối với nhiễm falciparum. Nói chung, chloroquine có hiệu quả đối với P. malariae, P. vivax, P. ovale, và P. falciparum ở các khu vực đặc hữu các loài nhạy cảm với chloroquine. Nhiễm falciparum kháng thuốc có thể được điều trị bằng các liệu pháp phối hợp artemisinin (ACTs), atovaquone-proguanil, quinine kết hợp với doxycycline hoặc clindamycin, hoặc mefloquine kết hợp với doxycycline hoặc dẫn xuất artemisinin.
■ Đối với nhiễm P. vivax và P. ovale, điều trị bằng primaquine (ở những người có xét nghiệm âm tính với thiếu hụt glucose-6-phosphate dehydrogenase) được chỉ định để loại bỏ các thể ngủ ngoài hồng cầu trong gan.
f. Lách to do sốt rét phản ứng quá mức (hội chứng lách to nhiệt đới)
■ Tiếp xúc nhiều lần với sốt rét có thể dẫn đến phản ứng miễn dịch bất thường với sản xuất quá mức kháng thể sốt rét immunoglobulin M (IgM) và nồng độ cao các tập hợp IgM, tăng lympho bào dày đặc ở xoang gan (tương tự như trong hội chứng Felty), tăng sản tế bào Kupffer và lách to khổng lồ.
■ Thiếu máu nặng do cường lách, đặc biệt ở phụ nữ trong độ tuổi sinh đẻ, có thể xảy ra; chảy máu do vỡ giãn tĩnh mạch thực quản không phổ biến.
■ Điều trị bao gồm liệu pháp chống sốt rét suốt đời và chăm sóc hỗ trợ thiếu máu bằng truyền máu.
- Bệnh Babesiosis
■ Bệnh Babesiosis do loài Babesia gây ra và lây truyền qua ve hươu Ixodes scapularis (còn được gọi là I. dammini). Đây là một bệnh giống sốt rét đặc hữu ở vùng Đông Bắc và Trung Tây của Hoa Kỳ, thường gặp nhất từ tháng 5 đến tháng 9.
■ Bệnh nhân có biểu hiện sốt, thiếu máu, gan lách to và các chỉ số xét nghiệm sinh hóa gan bất thường. Chẩn đoán có thể được thực hiện bằng xét nghiệm phản ứng chuỗi polymerase (PCR), huyết thanh học, hoặc đánh giá phết máu.
■ Bệnh nhân suy giảm miễn dịch hoặc đã cắt lách bị ảnh hưởng nặng hơn.
■ Liệu pháp phối hợp với atovaquone 750 mg hai lần mỗi ngày và azithromycin 500 mg sau đó 250 mg một lần mỗi ngày hoặc với clindamycin 600 mg ba lần mỗi ngày và quinine 650 mg ba đến bốn lần mỗi ngày trong 7 ngày được khuyến nghị. - Bệnh Leishmaniasis
■ Bệnh leishmaniasis nội tạng do các loài Leishmania, chủ yếu là L. donovani, gây ra và là bệnh đặc hữu ở Địa Trung Hải, Trung Đông, Châu Á, Châu Phi và Châu Mỹ Latinh.a. Chu trình sống
■ Ký sinh trùng nhân lên trong ruột của ruồi cát cái dưới dạng promastigote có roi và di chuyển đến hầu. Sau khi tiêm vào vật chủ người, các promastigote bị các đại thực bào trong hệ thống lưới nội mô thực bào, nơi chúng nhân lên thành các amastigote và được hút vào trong bữa ăn máu tiếp theo của ruồi cát.b. Đặc điểm lâm sàng
■ Trong số các ca nhiễm trùng sớm, 60% đến 95% là cận lâm sàng.
■ Nhiễm trùng nội tạng bắt đầu bằng một tổn thương da dạng sẩn hoặc loét tại vị trí ruồi cát đốt (tương tự như dạng bệnh ở da). Sau thời gian ủ bệnh từ 2 đến 6 tháng, sốt hai lần mỗi ngày, sụt cân, tiêu chảy (có nguồn gốc từ trực khuẩn, amip hoặc leishmania), và gan lách to đau tiến triển, thường đi kèm với giảm toàn thể huyết cầu và tăng gammaglobulin máu đa dòng. Các chỉ số xét nghiệm sinh hóa gan thường bình thường.
■ Nhiễm trùng thứ phát do vi khuẩn do sự xâm nhập và ức chế chức năng tế bào lưới nội mô bao gồm viêm phổi, nhiễm phế cầu khuẩn và lao và là nguyên nhân quan trọng gây tử vong.
■ Các dấu hiệu thực thể bao gồm gan to thường là rất lớn, lách to mềm và không đau, vàng da hoặc cổ trướng trong bệnh nặng cũng như hạch to toàn thân và teo cơ. Tăng sắc tố da màu xám, là nguồn gốc của tên gọi kala-azar (“sốt đen”), đặc trưng thấy ở Ấn Độ. Các nốt ở miệng và hầu họng do hình thành u hạt có thể thấy ở Châu Phi.c. Mô bệnh học
■ Vi sinh vật được tìm thấy trong các đại thực bào của gan và lách, tủy xương và các hạch bạch huyết. Các tế bào Kupffer chứa amastigote tăng sinh. Đôi khi, các tế bào mang ký sinh trùng tập hợp lại trong các u hạt không hoại tử.
■ Hoại tử tế bào gan nhẹ so với hoại tử thấy trong bệnh leishmaniasis da. Quá trình lành bệnh đi kèm với sự lắng đọng sợi tương tự như trong bệnh giang mai bẩm sinh, và đôi khi gan trông giống như bị xơ (xơ gan Rogers); các biến chứng của xơ gan là hiếm gặp.d. Chẩn đoán
■ Dựa trên bệnh sử, khám thực thể và chứng minh sự hiện diện của amastigote trong mô.
■ Việc chứng minh sự hiện diện của ký sinh trùng hoặc DNA ký sinh trùng trong mô là chẩn đoán xác định. Tỷ lệ dương tính cao nhất đến từ chọc hút lách, với ký sinh trùng được thấy trong 95% trường hợp. Chọc hút gan an toàn hơn và có độ nhạy tương tự từ 70% đến 85%, cũng như chọc hút tủy xương. Chọc hút hạch bạch huyết có độ nhạy 60%.
■ Xét nghiệm huyết thanh học bằng ELISA hoặc ngưng kết trực tiếp có thể được sử dụng để hỗ trợ chẩn đoán giả định bệnh leishmaniasis nội tạng với độ nhạy và độ đặc hiệu 95%. Xét nghiệm da leishmanin (xét nghiệm Montenegro) thường âm tính và không hữu ích trong bệnh nội tạng cấp tính.e. Điều trị
■ Không cần các biện pháp đặc hiệu để điều trị tổn thương gan. Điều trị nhiễm trùng thứ phát do vi khuẩn là cần thiết, và hóa trị liệu chống leishmania đặc hiệu nên được bắt đầu kịp thời.
■ Amphotericin B liposome tiêm tĩnh mạch là lựa chọn điều trị cho bệnh leishmaniasis nội tạng. Natri stibogluconate (Pentostam) tiêm tĩnh mạch có sẵn thông qua Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh (CDC) theo một quy trình nghiên cứu để điều trị nhiễm trùng. Các tác nhân thay thế bao gồm meglumine antimoniate đường uống, paromomycin, và miltefosine.
■ Bệnh nhân mắc hội chứng suy giảm miễn dịch mắc phải (AIDS) và leishmaniasis thường không đáp ứng hoặc tái phát sau khi điều trị bằng các phác đồ thông thường. - Bệnh Toxoplasmosis
■ Nhiễm trùng do Toxoplasma gondii được tìm thấy trên toàn thế giới. Tại Hoa Kỳ, các cuộc khảo sát huyết thanh học cho thấy, qua nhiều năm, việc tiếp xúc với T. gondii đã giảm xuống chỉ còn 9% ở những người từ 12 đến 49 tuổi. Bệnh toxoplasmosis gây ra bệnh lâm sàng khi lây truyền bẩm sinh hoặc là một bệnh nhiễm trùng cơ hội phức tạp hóa AIDS.a. Chu trình sống
■ Mèo là vật chủ cuối cùng; người và các động vật khác là vật chủ ngẫu nhiên bị nhiễm bệnh do ăn phải nang trứng (oocysts) trong đất, nước hoặc thịt bị ô nhiễm.
■ Nang trứng trưởng thành trong đường ruột của người để trở thành thoa trùng (sporozoites), chúng xâm nhập vào niêm mạc ruột, trở thành tachyzoite và lưu thông toàn thân, do đó xâm chiếm một loạt các loại tế bào. Chúng có thể hình thành các nang mô, chứa nhiều bradyzoite, chịu trách nhiệm cho nhiễm trùng tiềm ẩn.
■ Tổn thương gan đã được quan sát thấy trong nhiễm trùng lan tỏa, nặng.b. Đặc điểm lâm sàng
■ Bệnh toxoplasmosis mắc phải có thể biểu hiện như một bệnh giống tăng bạch cầu đơn nhân với sốt, ớn lạnh, nhức đầu và nổi hạch. Hiếm khi có gan to, lách to và tăng nhẹ nồng độ aminotransferase huyết thanh.
■ Nhiễm trùng ở vật chủ suy giảm miễn dịch có thể dẫn đến viêm não, viêm võng mạc màng đệm, viêm phổi, viêm cơ tim và hiếm khi là viêm gan.
■ Tăng lympho bào không điển hình, một đặc điểm bất thường của bệnh ký sinh trùng, có thể xảy ra.c. Chẩn đoán
■ Chẩn đoán tốt nhất được thực hiện bằng cách phát hiện kháng thể IgM hoặc IgG đặc hiệu bằng phương pháp miễn dịch huỳnh quang gián tiếp hoặc xét nghiệm miễn dịch enzyme (EIA) và phân lập T. gondii từ máu, dịch cơ thể hoặc mô.d. Điều trị
■ Liệu pháp kháng sinh với pyrimethamine và sulfadiazine, cộng với axit folinic để giảm thiểu độc tính huyết học, trong 2 đến 6 tuần (tùy thuộc vào đặc điểm của bệnh nhân), nên được áp dụng cho những người có hệ miễn dịch bình thường bị nhiễm trùng nặng và bệnh nhân suy giảm miễn dịch hoặc phụ nữ mang thai.
CÁC BỆNH NHIỄM GIUN SÁN: GIUN TRÒN (NEMATODES) (xem Bảng 31.1)
- Bệnh giun đũa (Ascariasis)
■ Ascaris lumbricoides ước tính lây nhiễm cho 819 triệu người trên toàn thế giới, đặc biệt là ở các nước nhiệt đới và các khu vực có điều kiện vệ sinh kém.a. Chu trình sống
■ Con người bị nhiễm bệnh do ăn phải trứng có phôi, thường có trong rau sống. - ■ Ấu trùng nở trong tá tràng và di chuyển đến manh tràng, nơi chúng xâm nhập vào niêm mạc, đi vào tuần hoàn cửa, và đến gan, động mạch phổi, và phổi.
- ■ Ấu trùng phát triển trong các phế nang, được ho ra và nuốt vào, và trở thành giun trưởng thành trong ruột 2 đến 3 tháng sau khi ăn phải, cuối cùng đạt đến 15 đến 35 cm, sau đó chu kỳ lặp lại.b. Đặc điểm lâm sàng
■ Hầu hết những người bị nhiễm bệnh không có triệu chứng hoặc có triệu chứng tối thiểu trong quá trình di chuyển của ấu trùng. Các triệu chứng thường tỷ lệ thuận với lượng giun.
■ Ho, sốt, khó thở, thở khò khè và khó chịu sau xương ức đã được báo cáo trong 2 tuần đầu của nhiễm trùng, cũng như gan to, khi ấu trùng đi qua gan.
■ Nhiễm trùng mạn tính thường được đặc trưng bởi đau vùng thượng vị hoặc quanh rốn từng đợt. Nếu lượng giun đặc biệt nhiều, tắc ruột non, lồng ruột, xoắn ruột, thủng ruột hoặc viêm ruột thừa có thể xảy ra.
■ Các mảnh giun tan rã trong đường mật có thể đóng vai trò là ổ cho sự hình thành sỏi mật. Bệnh có từ trước của đường mật hoặc ống tụy có thể tạo điều kiện cho giun di chuyển vào đường mật, dẫn đến vàng da tắc mật, viêm đường mật, viêm túi mật, viêm tụy, hoặc viêm tĩnh mạch cửa và áp xe trong gan.c. Chẩn đoán
■ Khi không có tiền sử thải ra giun hoặc nôn ra giun, chẩn đoán được xác định chắc chắn bằng cách xác định trứng đặc trưng trong mẫu phân. Ấu trùng cũng đã được xác định trong đờm và dịch rửa dạ dày. Mẫu sinh thiết gan có thể cho thấy các u hạt bao quanh các trứng điển hình. Ngoài ra, có thể có thâm nhiễm trên X-quang ngực và tăng bạch cầu ái toan ngoại vi.
■ Bệnh nhân có các triệu chứng về đường mật hoặc tụy có thể được đánh giá bằng siêu âm hoặc bằng các kỹ thuật nội soi, hoặc là nội soi mật tụy ngược dòng (ERCP) hoặc nội soi đường mật trực tiếp, có thể xác định ký sinh trùng và cho phép lấy giun ra.d. Điều trị
■ Những người bị nhiễm bệnh có thể được điều trị bằng một liều duy nhất albendazole 400 mg, mebendazole 100 mg hai lần mỗi ngày trong 3 ngày, hoặc ivermectin 200 µg/kg × 1 liều.
■ Ở những bệnh nhân bị tắc ruột, có thể sử dụng piperazine citrate (75 mg/kg trong 2 ngày đến tối đa 3,5 g ở người lớn và 2 g ở trẻ em dưới 20 kg). Tác nhân này làm tê liệt giun và tạo điều kiện cho việc thải ra ngoài.
■ Tắc ruột hoặc tắc mật có thể cần can thiệp phẫu thuật hoặc nội soi và loại bỏ giun. Trong trường hợp không có thủng ruột hoặc thiếu máu cục bộ, có thể thử điều trị bảo tồn trước trong tối đa 24 giờ. - Bệnh giun đũa chó mèo (Toxocariasis)
■ Toxocara canis và T. cati lần lượt lây nhiễm cho chó và mèo; ở các vật chủ khác, sự phát triển của ấu trùng ký sinh trùng bị ngừng lại. Nhiễm trùng xảy ra trên toàn thế giới, đặc biệt ở trẻ em.a. Chu trình sống
■ Nhiễm trùng xảy ra khi ăn phải đất hoặc thực phẩm chứa trứng. Trứng nở trong ruột non và giải phóng ấu trùng, chúng xâm nhập vào thành ruột, đi vào tuần hoàn cửa, và đến gan và tuần hoàn hệ thống. Giun chưa trưởng thành chui qua thành mạch máu và di chuyển qua các mô, do đó dẫn đến các phản ứng viêm thứ phát. Chúng không quay trở lại lòng ruột; do đó, cả trứng và ấu trùng đều không xuất hiện trong phân.
■ Khi ấu trùng bị mắc kẹt trong mô, chúng gây ra sự hình thành u hạt với sự chiếm ưu thế của bạch cầu ái toan. Gan, não và mắt là những cơ quan bị ảnh hưởng thường xuyên nhất.b. Đặc điểm lâm sàng
■ Hầu hết các ca nhiễm trùng đều không có triệu chứng. Hai hội chứng lâm sàng chính được công nhận.
■ Nhiễm trùng ẩn liên quan đến các triệu chứng không đặc hiệu, bao gồm đau bụng, chán ăn, sốt và thở khò khè.
■ Ấu trùng di chuyển nội tạng thường thấy nhất ở trẻ em có tiền sử ăn bậy (pica). Các dấu hiệu bao gồm sốt, gan to, nổi mề đay và tăng bạch cầu với tăng bạch cầu ái toan dai dẳng, tăng gammaglobulin máu và tăng isohemagglutinin nhóm máu. Các biểu hiện ở phổi, tim, thần kinh và mắt thường được thấy.c. Chẩn đoán
■ Chẩn đoán nên được xem xét ở những người có tiền sử ăn bậy, tiếp xúc với chó hoặc mèo, và tăng bạch cầu ái toan dai dẳng.
■ Xét nghiệm phân không hữu ích vì ấu trùng không trưởng thành để đẻ trứng ở người và không ở lại trong đường tiêu hóa.
■ Chẩn đoán xác định được thực hiện bằng cách xác định ấu trùng trong các mô bị ảnh hưởng, mặc dù sinh thiết mù có tỷ lệ dương tính thấp và không được khuyến nghị thường quy. Sinh thiết gan dưới hướng dẫn siêu âm có thể cần thiết để phân biệt ấu trùng di chuyển nội tạng với bệnh giun tóc mao mạch gan.
■ Kết quả ELISA dương tính mạnh sử dụng kháng nguyên bài tiết-tiết của ấu trùng cung cấp bằng chứng hỗ trợ cho nhiễm trùng.d. Điều trị
■ Các trường hợp nhẹ thường tự giới hạn và khỏi trong vòng vài tuần. Các trường hợp nặng hơn cần điều trị bằng thuốc chống giun sán với albendazole 400 mg hai lần mỗi ngày trong 5 ngày hoặc mebendazole 100 đến 200 mg hai lần mỗi ngày trong 5 ngày. Các biểu hiện đáng kể ở phổi, tim, mắt hoặc thần kinh có thể cần sử dụng glucocorticoid toàn thân. Bệnh hiếm khi gây tử vong. - Bệnh giun tóc mao mạch gan (Hepatic capillariasis)
■ Nhiễm Capillaria hepatica mắc phải do ăn phải trứng trong đất, thực phẩm hoặc nước bị ô nhiễm, đặc biệt ở trẻ em trong điều kiện vệ sinh kém. Nhiễm trùng ở người là hiếm gặp.a. Chu trình sống
■ Ấu trùng được giải phóng trong manh tràng, xâm nhập vào niêm mạc ruột, đi vào tuần hoàn tĩnh mạch cửa và bị kẹt trong gan, nơi giun trưởng thành phát triển trong vòng 3 tuần đến kích thước 20 mm. Khi giun cái chết, nó giải phóng trứng vào nhu mô gan và tạo ra một phản ứng u hạt và xơ hóa dữ dội.b. Đặc điểm lâm sàng
■ Các đặc điểm có thể tương tự như của ấu trùng di chuyển nội tạng, nhưng nó biểu hiện dưới dạng viêm gan cấp hoặc bán cấp. Bệnh nhân có thể có gan to đau và đôi khi, lách to, tăng bạch cầu ái toan nổi bật, tăng nhẹ aminotransferase, phosphatase kiềm, và nồng độ bilirubin huyết thanh, thiếu máu và tốc độ lắng hồng cầu tăng.c. Chẩn đoán
■ Giun trưởng thành hoặc trứng có thể được phát hiện trong các mẫu sinh thiết gan hoặc tử thi. Các phát hiện mô học liên quan trong gan bao gồm hoại tử, xơ hóa, thâm nhiễm bạch cầu ái toan và hình thành u hạt. Việc tìm thấy trứng C. hepatica trong phân có thể phản ánh việc ăn phải vật liệu động vật bị nhiễm bệnh và không hữu ích.d. Điều trị
■ Điều trị nói chung không thành công. Các nghiên cứu ca bệnh đã báo cáo thành công với dithiazanine iodide, natri stibogluconate, albendazole, và thiabendazole. - Bệnh giun lươn (Strongyloidiasis)
■ Strongyloides stercoralis phổ biến ở vùng nhiệt đới và cận nhiệt đới, Nam và Đông Âu, và Hoa Kỳ. Nhiễm trùng thường không có triệu chứng.a. Chu trình sống
■ Con người bị nhiễm bởi ấu trùng dạng sợi, chúng xâm nhập qua da nguyên vẹn, được đưa đến phổi, di chuyển qua các phế nang, và được nuốt vào ruột, nơi quá trình trưởng thành diễn ra. Giun thường được tìm thấy ở tá tràng và hỗng tràng gần.
■ Tự nhiễm có thể xảy ra nếu ấu trùng dạng rhabditiform biến đổi thành ấu trùng dạng sợi có khả năng lây nhiễm trong ruột, do đó gây ra nhiễm trùng dai dẳng ngay cả nhiều thập kỷ sau khi tiếp xúc; tái nhiễm xảy ra bằng cách xâm nhập vào thành ruột hoặc da quanh hậu môn và đi vào tuần hoàn cửa rồi đến gan.
■ Nhiễm trùng có triệu chứng là kết quả của gánh nặng nhiễm trùng nặng hoặc nhiễm trùng ở người suy giảm miễn dịch, đặc biệt ở những bệnh nhân nhiễm virus T-lymphotropic ở người-1. Hội chứng siêu nhiễm có thể là kết quả của sự lan truyền của ấu trùng dạng sợi vào bất kỳ cơ quan nào, bao gồm gan, phổi và não, vốn không nằm trong chu trình sống thông thường của giun tròn.b. Đặc điểm lâm sàng
■ Giống như các bệnh nhiễm giun sán khác, nhiễm trùng cấp tính có thể dẫn đến phát ban ngứa sau đó là sốt, ho, thở khò khè, đau bụng, tiêu chảy và tăng bạch cầu ái toan.
■ Khi gan bị ảnh hưởng, có thể thấy các bất thường sinh hóa gan ứ mật. Mẫu sinh thiết gan có thể cho thấy viêm quanh cửa, và ấu trùng có thể được quan sát thấy trong các tiểu quản mật trong gan, mạch bạch huyết và các nhánh nhỏ của tĩnh mạch cửa.c. Chẩn đoán
■ ELISA hữu ích ở những bệnh nhân có hệ miễn dịch bình thường, ít hữu ích hơn ở những người suy giảm miễn dịch. Việc xác định ấu trùng trong phân có độ nhạy <50%. Nội soi và sinh thiết ruột hiếm khi được yêu cầu để chẩn đoán. Sự hiện diện của một bệnh cảnh tắc mật ở một người bị bệnh giun lươn đã xác định cho thấy khả năng lan tỏa.d. Điều trị
■ Đối với nhiễm trùng cấp tính, thuốc được lựa chọn là ivermectin 200 µg/kg mỗi ngày trong 2 ngày; cách khác có thể sử dụng albendazole. Có thể cần tái điều trị với một đợt thứ hai ở bệnh nhân suy giảm miễn dịch hoặc những người bị bệnh lan tỏa.
■ Hội chứng siêu nhiễm đòi hỏi các đợt điều trị dài hơn.
■ Các lựa chọn điều trị bị hạn chế sau khi lan tỏa, và tỷ lệ tử vong cao tới 85%. - Bệnh giun xoắn (Trichinosis)
a. Chu trình sống
■ Con người có thể bị nhiễm Trichinella spiralis bằng cách tiêu thụ thịt lợn sống hoặc chưa nấu chín mang ấu trùng, chúng được giải phóng ở đường tiêu hóa trên, đi vào ruột non, xâm nhập vào niêm mạc và lan truyền qua tuần hoàn hệ thống.
■ Ấu trùng có thể được tìm thấy trong cơ tim, dịch não tủy, não, và ít phổ biến hơn là gan và túi mật.
■ Trong ruột non, ấu trùng phát triển thành giun trưởng thành, chúng giải phóng ấu trùng di chuyển đến cơ vân, nơi chúng bị đóng kén.b. Đặc điểm lâm sàng
■ Các biểu hiện lâm sàng xảy ra khi lượng giun nhiều và bao gồm tiêu chảy, sốt, đau cơ, phù quanh hốc mắt và mặt, viêm kết mạc và tăng bạch cầu với tăng bạch cầu ái toan rõ rệt.
■ Vàng da có thể là kết quả của tắc mật.
■ Các biến chứng nghiêm trọng bao gồm viêm cơ tim, tổn thương hệ thần kinh trung ương và viêm phổi.c. Chẩn đoán
■ Gợi ý bởi sốt kết hợp với tăng bạch cầu ái toan.
■ Các nghiên cứu huyết thanh học tìm kháng thể với Trichinella có thể không hữu ích trong giai đoạn cấp tính của nhiễm trùng và tồn tại các kết quả dương tính giả.
■ Sinh thiết cơ có thể xác nhận chẩn đoán.
■ Hiếm khi, kiểm tra mô học gan có thể chứng minh sự xâm lấn của ấu trùng vào các xoang gan.d. Điều trị
■ Glucocorticoid được sử dụng để giảm các triệu chứng dị ứng, sau đó là điều trị chống giun sán bằng albendazole 400 mg hai lần mỗi ngày trong 8 đến 14 ngày hoặc, cách khác, mebendazole 200 đến 400 mg ba lần một ngày trong 3 ngày, sau đó là 400 đến 500 mg ba lần một ngày trong 10 ngày.
CÁC BỆNH NHIỄM GIUN SÁN: SÁN DẸT (TREMATODES) (xem Bảng 31.1)
- Bệnh sán máng (Schistosomiasis)
■ Bệnh sán máng (bilharziasis) do các loài sán lá (sán máu) thuộc chi Schistosoma. Khoảng 200 triệu người bị nhiễm trên toàn thế giới, với khoảng 200.000 ca tử vong hàng năm. Ước tính có 400.000 người, chủ yếu là người nhập cư từ các vùng dịch tễ, bị nhiễm bệnh ở Hoa Kỳ. Con người và động vật có vú là vật chủ cuối cùng (xem Bảng 31.1).a. Chu trình sống (Hình 31.2)
■ Chu kỳ lây nhiễm được bắt đầu bằng sự xâm nhập của ấu trùng đuôi (cercariae) bơi tự do, được giải phóng từ ốc vào nước ngọt, qua da. Trong vòng 24 giờ, ấu trùng đuôi đến các tiểu tĩnh mạch ngoại vi và mạch bạch huyết và các mạch máu phổi. Chúng đi qua phổi và đến gan, nơi chúng trú ngụ, phát triển thành giun trưởng thành dài 1 đến 2 cm và giao phối.
■ Giun trưởng thành đã giao phối sau đó di chuyển đến các đích cuối cùng của chúng trong các tiểu tĩnh mạch mạc treo dưới (Schistosoma mansoni), tiểu tĩnh mạch mạc treo trên (S. japonicum), hoặc các tĩnh mạch quanh bàng quang (S. hematobium). Những vị trí này tương quan với các biến chứng lâm sàng liên quan đến mỗi loài. Trứng được đẻ trong các tiểu tĩnh mạch tận cùng và cuối cùng di chuyển vào lòng của cơ quan liên quan, sau đó chúng được bài tiết qua phân hoặc nước tiểu.
■ Trứng còn lại trong cơ quan gây ra một phản ứng u hạt mạnh mẽ. Trứng được bài tiết nở ngay lập tức trong nước ngọt và giải phóng các mao ấu (miracidia) giai đoạn đầu, chúng lây nhiễm cho vật chủ ốc của chúng. Mao ấu biến đổi thành ấu trùng đuôi trong ốc và sau đó được giải phóng vào nước, từ đó chúng có thể lại lây nhiễm cho người.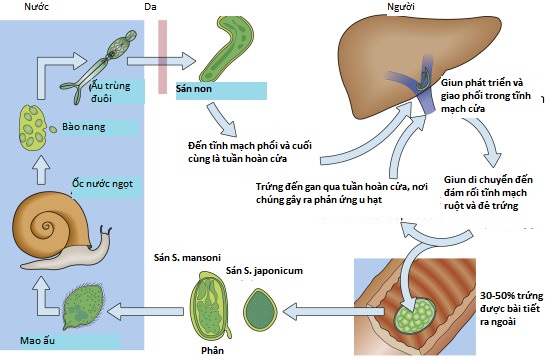
Hình 31.2 Chu trình sống của các loài Schistosoma.b. Đặc điểm lâm sàng
■ Mức độ nghiêm trọng của các triệu chứng lâm sàng liên quan đến tổng lượng giun trong vật chủ và có thể là các yếu tố nhạy cảm di truyền và do phản ứng của vật chủ với sán máng.
■ Bệnh sán máng nhiễm độc cấp tính (hội chứng Katayama) được cho là kết quả của sự hình thành phức hợp miễn dịch do phản ứng miễn dịch của vật chủ với thách thức kháng nguyên của giun trưởng thành và trứng, xảy ra từ 4 đến 8 tuần sau khi tiếp xúc. Các biểu hiện bao gồm nhức đầu, sốt, ớn lạnh, ho, tiêu chảy, đau cơ, đau khớp, gan to đau, lách to và tăng bạch cầu ái toan.
■ Bệnh sán máng cấp tính không được điều trị luôn tiến triển thành bệnh mạn tính trong nhiều năm. Nhiễm trùng mạc treo dẫn đến các biến chứng ở gan, bao gồm xơ hóa quanh cửa, tắc nghẽn trước xoang, và cuối cùng là tăng áp lực tĩnh mạch cửa trước xoang, do phản ứng viêm với trứng lắng đọng trong gan. Với nhiễm sán máng nặng, tăng áp lực tĩnh mạch cửa trở nên tiến triển, dẫn đến cổ trướng, giãn tĩnh mạch thực quản-dạ dày và lách to.
■ Nhiễm sán máng mạn tính có thể bị biến chứng bởi tăng nhạy cảm với nhiễm trùng Salmonella. Nhiễm virus viêm gan B và C cũng phổ biến ở những người sống trong các khu vực dịch tễ và có thể đẩy nhanh tiến trình của bệnh gan và sự phát triển của ung thư biểu mô tế bào gan.
■ Các phát hiện xét nghiệm trong bệnh sán máng mạn tính bao gồm thiếu máu do chảy máu đường tiêu hóa tái phát hoặc cường lách, tăng bạch cầu ái toan, tốc độ lắng hồng cầu tăng và tăng nồng độ IgE huyết thanh. Các chỉ số xét nghiệm sinh hóa gan thường bình thường cho đến khi bệnh tiến triển.c. Chẩn đoán
■ Chẩn đoán bệnh sán máng cấp tính nên được xem xét ở bệnh nhân có tiền sử tiếp xúc với nước ngọt, có đau bụng, tiêu chảy và sốt. Có thể cần nhiều lần xét nghiệm phân tìm trứng bằng phương pháp phết dày Kato-Katz để xác nhận chẩn đoán, vì kết quả thường âm tính trong giai đoạn đầu của bệnh.
■ Xét nghiệm huyết thanh học đã chứng tỏ hữu ích trong việc tạo điều kiện chẩn đoán sớm hơn. Nội soi đại tràng sigma hoặc nội soi đại tràng có thể phát hiện tổn thương ở đại tràng sigma-trực tràng hoặc đại tràng ngang và có thể hữu ích trong bệnh mạn tính khi có ít trứng thải ra trong phân.
■ Siêu âm và sinh thiết gan hữu ích để chứng minh xơ hóa quanh cửa (hay “ống điếu”) nhưng không dùng để chẩn đoán nhiễm trùng cấp tính.d. Điều trị
■ Praziquantel 40 mg/kg dùng trong 1 ngày chia làm hai liều là lựa chọn điều trị cho nhiễm trùng do S. hematobium, S. mansoni, và S. intercalatum; tỷ lệ khỏi bệnh là 60% đến 90%. Liều khuyến cáo cho S. japonicum và S. mekongi là 60 mg/kg chia thành hai hoặc ba liều.
■ Điều trị bệnh sán máng nhiễm độc cấp tính cần praziquantel 75 mg/kg trong 1 ngày chia làm ba liều và, trong một số trường hợp, prednisone trong 2 đến 3 ngày trước đó để ức chế các phản ứng do thuốc hoặc diệt giun qua trung gian miễn dịch.
■ Điều trị định kỳ cho bệnh nhân ở các khu vực dịch tễ sẽ giữ cho gánh nặng nhiễm trùng ở mức thấp và sẽ giảm thiểu các biến chứng mạn tính.
■ Tăng áp lực tĩnh mạch cửa trước xoang, không do xơ gan có thể dẫn đến chảy máu do vỡ giãn tĩnh mạch cần thắt bằng vòng cao su hoặc liệu pháp xơ hóa. Bệnh gan do sán máng mạn tính tiến triển có thể được quản lý bằng shunt lách-thận đầu xa có hoặc không có ngắt kết nối lách-tụy hoặc thủ thuật ngắt mạch thực quản-dạ dày kèm cắt lách. Kể từ khi có praziquantel, bệnh gan do sán máng phức tạp đã trở nên không phổ biến. - Bệnh sán lá gan lớn (Fascioliasis)
■ Bệnh sán lá gan lớn, do sán lá gan cừu Fasciola hepatica gây ra, là bệnh đặc hữu ở nhiều khu vực của Châu Âu và Châu Mỹ Latinh, Bắc Phi, Châu Á, Tây Thái Bình Dương, và một số vùng của Hoa Kỳ, và gây ra >2 triệu ca nhiễm trùng trên toàn thế giới.a. Chu trình sống (Hình 31.3)
■ Chu trình sống diễn ra giữa động vật ăn cỏ và vật chủ ốc nước trung gian. Trứng được thải ra trong phân của động vật có vú bị nhiễm bệnh vào nước ngọt, tạo ra mao ấu xâm nhập vào ốc và xuất hiện dưới dạng ấu trùng đuôi, chúng đóng kén thành hậu ấu trùng (metacercariae) trên các loại thực vật thủy sinh như cải xoong. Vật chủ bị nhiễm bệnh khi tiêu thụ thực vật mang các sinh vật đóng kén, chúng chui vào thành ruột, đi vào khoang bụng, xâm nhập vào bao gan, và định cư trong các ống mật, nơi chúng phát triển thành sán trưởng thành trong vòng 3 đến 4 tháng và đạt chiều dài 20 đến 30 mm.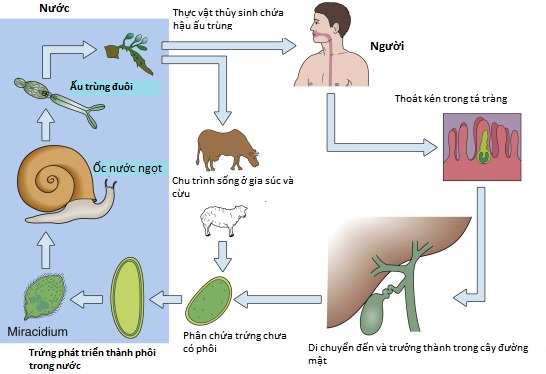
Hình 31.3 Chu trình sống của Fasciola hepatica.b. Đặc điểm lâm sàng
■ Bệnh sán lá gan lớn được chia thành ba giai đoạn tương ứng với ba hội chứng.
■ Cấp tính: Di chuyển của sán non qua gan. Giai đoạn này được đánh dấu bằng sốt, đau hạ sườn phải, và tăng bạch cầu ái toan. Nổi mề đay với da vẽ nổi và các triệu chứng tiêu hóa không đặc hiệu là phổ biến. Khám thực thể thường cho thấy sốt và gan to, đau. Lách to được báo cáo ở 25% các trường hợp, nhưng vàng da hiếm gặp. Tăng bạch cầu ái toan có thể rất rõ rệt (đôi khi hơn 80%). Các bất thường của các xét nghiệm sinh hóa gan là tối thiểu.
■ Tiềm ẩn: Tương ứng với việc sán định cư trong các ống mật và kéo dài từ vài tháng đến nhiều năm. Những người bị ảnh hưởng chủ yếu không có triệu chứng nhưng có thể có các triệu chứng tiêu hóa mơ hồ. Tăng bạch cầu ái toan vẫn tồn tại, và sốt có thể xảy ra.
■ Tắc mật mạn tính: Hậu quả của viêm và tăng sản ống mật trong và ngoài gan do sự hiện diện của sán trưởng thành. Giai đoạn này có thể được đánh dấu bằng đau đường mật tái phát, viêm đường mật, sỏi mật, và tắc mật. Mất máu có thể là kết quả của tổn thương biểu mô, và các trường hợp hiếm gặp của chảy máu đường mật rõ rệt đã được mô tả. Xét nghiệm sinh hóa gan thường cho thấy một mô hình ứ mật. Nhiễm trùng lâu dài có thể dẫn đến xơ gan mật và viêm đường mật xơ cứng thứ phát, nhưng không có mối liên quan thuyết phục nào với các bệnh ác tính của gan hoặc đường mật.c. Chẩn đoán
■ Chẩn đoán này nên được xem xét ở những bệnh nhân bị sốt kéo dài, đau bụng, tiêu chảy, gan to đau, và tăng bạch cầu ái toan. Vì trứng không được thải ra trong giai đoạn cấp tính, chẩn đoán phụ thuộc vào một loạt các xét nghiệm huyết thanh học, bao gồm ELISA kháng nguyên đặc hiệu chi và EIA protein bài tiết-tiết của sán. Trong giai đoạn tiềm ẩn và mạn tính, chẩn đoán được xác định chắc chắn bằng cách phát hiện trứng trong phân, dịch hút tá tràng, hoặc mật. Đôi khi, siêu âm hoặc ERCP cho thấy sán trong túi mật và ống mật.
■ Các phát hiện mô học gan bao gồm hoại tử và hình thành u hạt với thâm nhiễm bạch cầu ái toan và tinh thể Charcot-Leyden. Áp xe bạch cầu ái toan, tăng sản biểu mô của các ống mật, và xơ hóa quanh cửa cũng có thể được thấy.d. Điều trị
■ Không giống như các bệnh nhiễm sán lá gan khác, praziquantel không hiệu quả đối với bệnh sán lá gan lớn.
■ Điều trị là một liều duy nhất triclabendazole 10 mg/kg một hoặc hai lần; cách khác, nitazoxanide hoặc bithionol có thể hiệu quả. - Bệnh sán lá gan nhỏ (Clonorchiasis và Opisthorchiasis)
■ Clonorchis sinensis, Opisthorchis viverrini, và O. felineus là các loài sán lá (sán lá gan) thuộc họ Opisthorchiidae. C. sinensis và O. viverrini phổ biến ở Đông và Đông Nam Á, ảnh hưởng đến hàng triệu người, chủ yếu có tình trạng kinh tế xã hội thấp. O. felineus lây nhiễm cho người và vật nuôi ở Đông Âu. Cả ba loại sán lá đều có chu trình sống và đặc điểm lâm sàng tương tự.a. Chu trình sống
■ Tất cả các loài đều cần hai vật chủ trung gian – một con ốc nước và cá nước ngọt. Trứng được thải ra trong phân vào nước ngọt, được ốc ăn, và nở thành ấu trùng đuôi bơi tự do, chúng tìm và xâm nhập vào cá hoặc tôm và đóng kén trong da hoặc cơ thành hậu ấu trùng. Vật chủ động vật có vú bị nhiễm bệnh khi ăn cá sống hoặc chưa nấu chín. Hậu ấu trùng thoát kén trong ruột non và di chuyển vào bóng Vater và các ống mật, nơi chúng trưởng thành thành sán trưởng thành dài 10 đến 20 mm. Nhiễm trùng có thể được duy trì trong hai thập kỷ hoặc lâu hơn.b. Đặc điểm lâm sàng
■ Nhiễm trùng thường im lặng trên lâm sàng hoặc liên quan đến các đặc điểm không đặc hiệu, với sốt, đau bụng và tiêu chảy.
■ Các biểu hiện mạn tính tương quan với lượng sán và bị chi phối bởi sốt, đau hạ sườn phải, gan to đau và tăng bạch cầu ái toan. Với lượng giun nặng trong các ống mật, tắc mật mạn tính hoặc gián đoạn có thể xảy ra, với sự phát triển thường xuyên của sỏi mật, viêm túi mật, vàng da, và cuối cùng là viêm đường mật sinh mủ tái phát (xem Chương 35).
■ Nồng độ phosphatase kiềm và bilirubin huyết thanh tăng, và cũng thấy tăng nhẹ đến trung bình nồng độ aminotransferase huyết thanh. Nhiễm trùng lâu dài không được điều trị dẫn đến viêm quá mức gây xơ hóa quanh cửa, tăng sản và loạn sản biểu mô đường mật rõ rệt, và nguy cơ ung thư đường mật tăng đáng kể.
■ Ung thư đường mật do bệnh sán lá gan nhỏ có xu hướng đa trung tâm và phát sinh ở các nhánh đường mật thứ cấp của rốn gan. Chẩn đoán nên được nghi ngờ ở những người bị nhiễm bệnh có sụt cân, vàng da, đau thượng vị, hoặc một khối u ở bụng.c. Chẩn đoán
■ Chẩn đoán dựa trên việc phát hiện trứng sán đặc trưng trong phân. Xét nghiệm phân thường dương tính trừ khi bệnh ở giai đoạn muộn, khi tắc mật xảy ra. Trong những trường hợp này, chẩn đoán được thực hiện bằng cách xác định sán trong các ống mật hoặc túi mật khi phẫu thuật hoặc trong mật thu được bằng dẫn lưu sau phẫu thuật hoặc chọc hút qua da.
■ Chụp đường mật nội soi hoặc trong mổ cho thấy các khuyết thuốc mảnh, đồng nhất trong các ống mật trong gan, các ống này giãn và hẹp xen kẽ và có thể giống như viêm đường mật xơ cứng.
■ Xét nghiệm huyết thanh học nói chung không hữu ích.d. Điều trị
■ Tất cả bệnh nhân mắc bệnh sán lá gan nhỏ nên được điều trị bằng praziquantel, thuốc này có hiệu quả đồng nhất với liều 75 mg/kg chia làm ba liều trong 2 ngày. Tác dụng phụ không phổ biến và bao gồm nhức đầu, chóng mặt và buồn nôn. Cách khác, albendazole 10 mg/kg trong 7 ngày có thể được sử dụng. Sau khi điều trị, sán chết có thể được thấy trong phân hoặc dịch mật dẫn lưu.
■ Khi gánh nặng sinh vật lây nhiễm cao, sán chết và các mảnh vụn xung quanh hoặc sỏi có thể gây tắc mật cần dẫn lưu bằng nội soi hoặc phẫu thuật.
CÁC BỆNH NHIỄM GIUN SÁN: SÁN DÂY (CESTODES)
■ Bệnh sán dây chó (Echinococcosis) (xem Chương 30 và Bảng 31.1)
BỆNH GAN DO NẤM
BỆNH CANDIDIASIS
■ Các loài Candida được tìm thấy trên toàn thế giới và là các sinh vật cộng sinh phổ biến. Chúng có thể gây nhiễm trùng toàn thân xâm lấn ở những người bị suy giảm miễn dịch nghiêm trọng. Gan có thể bị nhiễm C. albicans trong bối cảnh bệnh lan tỏa, đa cơ quan.
- Các tình trạng có thể dẫn đến bệnh candidiasis lan tỏa bao gồm mang thai, khiếm khuyết miễn dịch, nhiễm virus suy giảm miễn dịch ở người, đái tháo đường, và thiếu kẽm hoặc sắt nghiêm trọng.
- Hầu hết các trường hợp nhiễm trùng lan tỏa xảy ra ở bệnh nhân bạch cầu đang hóa trị liều cao và biểu hiện trong giai đoạn hồi phục sau giảm bạch cầu trung tính nặng. Ở bệnh nhân bạch cầu bị candidiasis lan tỏa, tần suất mắc bệnh candidiasis gan cao tới 51% đến 91%. Bệnh thường nặng, với tỷ lệ tử vong cao.
■ Một biểu hiện ít thường xuyên hơn ở vật chủ bị tổn thương là bệnh candidiasis gan khu trú hoặc đơn độc, được cho là kết quả của sự xâm chiếm đường tiêu hóa bởi Candida, sau đó lan tỏa cục bộ sau khi bắt đầu giảm bạch cầu trung tính và tổn thương niêm mạc do hóa trị liều cao.
■ Nấm huyết kết quả của tĩnh mạch cửa gieo rắc vào gan và dẫn đến các vi- và đại-áp xe gan. - Đặc điểm lâm sàng
■ Trong bệnh candidiasis gan khu trú hoặc lan tỏa, các đặc điểm lâm sàng bao gồm sốt cao, đau và chướng bụng hạ sườn phải, buồn nôn, nôn, tiêu chảy, chán ăn và gan to đau.
■ Nồng độ phosphatase kiềm trong huyết thanh gần như luôn luôn tăng, với sự tăng thay đổi của nồng độ aminotransferase và bilirubin huyết thanh. - Chẩn đoán
■ Chụp cắt lớp vi tính bụng là xét nghiệm nhạy nhất để phát hiện các u hạt hoặc áp xe ở gan hoặc lách, thường là đa trung tâm.
■ Trong hầu hết các trường hợp, mẫu sinh thiết gan cho thấy các nốt đại thể, hoại tử quanh cửa và khoảng cửa với vi áp xe, và các u hạt bao quanh các áp xe bạch cầu trung tính, cũng như các dạng nấm men và sợi nấm đặc trưng của Candida. Cấy vật liệu sinh thiết âm tính trong hầu hết các trường hợp.
■ Xét nghiệm PCR đã được sử dụng để chẩn đoán.
■ Nội soi ổ bụng cũng có thể được sử dụng để xác nhận chẩn đoán. - Điều trị
■ Nếu bệnh candidiasis gan được chẩn đoán ở dạng khu trú, tỷ lệ đáp ứng với liệu pháp bằng amphotericin B tiêm tĩnh mạch 3 đến 5 mg/kg/ngày tốt hơn (gần 60%) so với bệnh lan tỏa. Amphotericin liposome có thể được sử dụng để giảm tần suất tác dụng phụ, đặc biệt là độc tính trên thận.
■ Các lựa chọn khác bao gồm sự kết hợp của amphotericin B với flucytosine, itraconazole, hoặc fluconazole. Caspofungin, micafungin, hoặc anidulafungin sau đó là fluconazole đã được chứng minh là có hiệu quả ở những bệnh nhân bị candidiasis gan lách kháng với amphotericin B.
■ Đôi khi, có thể thử cắt bỏ phẫu thuật (ví dụ, lách to trong bệnh khu trú). Mặc dù mọi nỗ lực, tỷ lệ tử vong vẫn cao.
BỆNH HISTOPLASMOSIS
■ Nhiễm Histoplasma capsulatum mắc phải qua đường hô hấp ở một khu vực dịch tễ. Hầu hết bệnh nhân không có triệu chứng. Hầu hết bệnh nhân có triệu chứng có bệnh giới hạn ở phổi. Những người bị suy giảm miễn dịch nghiêm trọng (ví dụ, những người mắc AIDS) ở các vùng dịch tễ có nguy cơ mắc bệnh histoplasmosis lan tỏa, ảnh hưởng chủ yếu đến các cơ quan giàu đại thực bào.
- Đặc điểm lâm sàng
■ Gan có thể bị xâm lấn ở cả dạng cấp tính và mạn tính của bệnh histoplasmosis lan tỏa tiến triển. Sốt, sụt cân, loét hầu họng, gan to, và lách to có thể có mặt trong bệnh mạn tính.
■ Ở trẻ em mắc bệnh gan cấp tính, gan lách to rõ rệt là phổ biến và đi kèm với sốt cao và nổi hạch.
■ Gan lách to có ở 30% người lớn mắc bệnh cấp tính (thường là bệnh xác định AIDS). Nồng độ aminotransferase và phosphatase kiềm trong huyết thanh thường tăng. - Chẩn đoán
■ Các dạng nấm men nhỏ (3 đến 4 µm) nhưng có thể được xác định trong các lát cắt sinh thiết gan trên nhuộm hematoxylin và eosin tiêu chuẩn và được nhìn thấy tốt nhất với nhuộm bạc Grocott hoặc là thâm nhiễm lan tỏa các xoang gan hoặc trong các u hạt. Sinh vật khó cấy và hầu như không bao giờ phát triển từ các mẫu sinh thiết.
■ Xét nghiệm huyết thanh học tìm kháng thể cố định bổ thể hữu ích trong việc xác nhận chẩn đoán. Việc phát hiện kháng nguyên H. capsulatum trong nước tiểu, huyết thanh, hoặc dịch rửa phế quản-phế nang là nhanh và khá nhạy; nó đặc biệt hữu ích ở những người suy giảm miễn dịch có thể không có khả năng tạo ra một phản ứng kháng thể đáng kể. Xét nghiệm da histoplasmin cho thấy sự nhạy cảm trước đó và không có giá trị chẩn đoán. - Điều trị
■ Bệnh histoplasmosis lan tỏa nên được điều trị bằng amphotericin B tiêm tĩnh mạch.
■ Itraconazole được sử dụng trong các ca nhiễm trùng nhẹ đến trung bình hoặc để hoàn thành liệu pháp sau khi đáp ứng thành công với amphotericin.
TÀI LIỆU THAM KHẢO
- Albrecht H. Bacterial and miscellaneous infections of the liver. In: Zakim DS, Boyer TD, eds. Hepatology. Philadelphia: Saunders; 2003:1109-1124.
- Bryan RT, Michelson MK. Parasitic infections of the liver and biliary tree. In: Surawicz C, Owen RL, eds. Gastrointestinal and Hepatic Infections. Philadelphia: Saunders; 1995:405-454.
- Canto MIF, Diehl AM. Bacterial infections of the liver and biliary system. In: Surawicz C, Owen RL, eds. Gastrointestinal and Hepatic Infections. Philadelphia: Saunders; 1995:355-389.
- Diaz-Granados CA, Duffus WA, Albrecht H. Parasitic diseases of the liver. In: Zakim DS, Boyer TD, eds. Hepatology. Philadelphia: Saunders; 2003:1073-1107.
- Drugs for parasitic infections. Med Lett. 2007;5:e1-e15.
- Hay RJ. Fungal infections affecting the liver. In: Bircher J, Benhamou JP, McIntyre N, eds. Oxford Textbook of Clinical Hepatology. Oxford: Oxford University Press; 1999:1025-1032.
- Kibbler CC, Sanchez-Tapias JM. Bacterial infection and the liver. In: Bircher J, Benhamou JP, McIntyre N, eds. Oxford Textbook of Clinical Hepatology. Oxford. Oxford University Press; 1999:989-1016.
- Kim AY, Chung RT. Bacterial, parasitic, and fungal infections of the liver, including liver abscesses. In: Feldman M, Friedman LS, Brandt LJ, eds. Gastrointestinal and Liver Disease: Pathophysiology/Diagnosis/Management. 10th ed. Philadelphia: Saunders Elsevier; 2016:1374-1392.
- Low DE. Toxic shock syndrome: major advances in pathogenesis, but not treatment. Crit Care Clin. 2013;29:651-675.
- Lucas SB. Other viral and infectious diseases and HIV-related liver disease. In: MacSween RNM, Burt AD, Portmann BC, eds. Pathology of the Liver. London: Churchill Livingstone; 2002:363-414.
- Maguire JH. Disease due to helminths. In: Mandell GL, Bennet JE, Dolin R, eds. Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases. 7th ed. Philadelphia: Churchill Livingstone Elsevier; 2009:3573-3575.
- Palomo AM, Warell DA, Francis N, et al. Protozoal infections. In: Bircher J, Benhamou JP, McIntyre N, et al., eds. Oxford Textbook of Clinical Hepatology. Oxford: Oxford University Press; 1999:1033-1058.
- Warren KS, Bresson-Hadni S, Miguet JP, et al. Helminthiasis. In: Bircher J, Benhamou JP, McIntyre N, et al., eds. Oxford Textbook of Clinical Hepatology. Oxford: Oxford University Press; 1999:1059-1086.
- White NJ, Pukrittayakamee S, Hien TT, et al. Malaria. Lancet. 2014;383:723-735.
- WHO Malaria Policy Advisory Committee and Secretariat. Malaria. Policy Advisory Committee to the WHO: conclusions and recommendations of sixth biannual meeting (September 2014). Malar J. 2015;(14):107.
BẢNG CHÚ GIẢI THUẬT NGỮ Y HỌC ANH VIỆT
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Primary bacterial infection | /ˈpraɪmeri bækˈtɪəriəl ɪnˈfɛkʃən/ | Nhiễm khuẩn nguyên phát |
| 2 | Hepatic derangements | /hɪˈpætɪk dɪˈreɪndʒmənts/ | Rối loạn chức năng gan |
| 3 | Liver biochemical test | /ˈlɪvər ˌbaɪoʊˈkɛmɪkəl tɛst/ | Xét nghiệm sinh hóa gan |
| 4 | Frank jaundice | /fræŋk ˈdʒɔːndɪs/ | Vàng da rõ rệt |
| 5 | Hepatic failure | /hɪˈpætɪk ˈfeɪljər/ | Suy gan |
| 6 | Spirochetal | /ˌspaɪroʊˈkiːtəl/ | Thuộc xoắn khuẩn |
| 7 | Protozoal | /ˌproʊtəˈzoʊəl/ | Thuộc động vật nguyên sinh |
| 8 | Helminthic | /hɛlˈmɪnθɪk/ | Thuộc giun sán |
| 9 | Fungal organisms | /ˈfʌŋɡəl ˈɔːrɡənɪzəmz/ | Sinh vật nấm |
| 10 | Schistosomiasis | /ˌʃɪstəsoʊˈmaɪəsɪs/ | Bệnh sán máng |
| 11 | Capillariasis | /ˌkæpɪleəˈraɪəsɪs/ | Bệnh giun tóc mao mạch |
| 12 | Toxocariasis | /ˌtɒksəkəˈraɪəsɪs/ | Bệnh giun đũa chó mèo |
| 13 | Strongyloidosis | /ˌstrɒndʒɪlɔɪˈdoʊsɪs/ | Bệnh giun lươn |
| 14 | Inflammatory responses | /ɪnˈflæmətɔːri rɪˈspɒnsɪz/ | Phản ứng viêm |
| 15 | Hepatic fibrosis | /hɪˈpætɪk faɪˈbroʊsɪs/ | Xơ hóa gan |
| 16 | Leishmaniasis | /ˌliːʃməˈnaɪəsɪs/ | Bệnh leishmania |
| 17 | Malaria | /məˈlɛəriə/ | Bệnh sốt rét |
| 18 | Reticuloendothelial system | /rɪˌtɪkjuloʊˌɛndoʊˈθiːliəl ˈsɪstəm/ | Hệ thống lưới nội mô |
| 19 | Liver flukes | /ˈlɪvər fluːks/ | Sán lá gan |
| 20 | Ascariasis | /ˌæskəˈraɪəsɪs/ | Bệnh giun đũa |
| 21 | Cholangitis | /ˌkoʊlænˈdʒaɪtɪs/ | Viêm đường mật |
| 22 | Biliary hyperplasia | /ˈbɪliəri ˌhaɪpərˈpleɪʒə/ | Tăng sản đường mật |
| 23 | Cholangiocarcinoma | /koʊˌlændʒioʊˌkɑːrsɪˈnoʊmə/ | Ung thư đường mật |
| 24 | Echinococcosis | /ɪˌkaɪnəkoʊˈkoʊsɪs/ | Bệnh sán dây chó |
| 25 | Cystic disease | /ˈsɪstɪk dɪˈziːz/ | Bệnh nang |
| 26 | Acute hepatitis | /əˈkjuːt ˌhɛpəˈtaɪtɪs/ | Viêm gan cấp |
| 27 | Legionella pneumophila | /ˌliːdʒəˈnɛlə nuːˈmɒfɪlə/ | Vi khuẩn Legionella pneumophila |
| 28 | Pneumonia | /nuːˈmoʊniə/ | Viêm phổi |
| 29 | Portal infiltration | /ˈpɔːrtl̩ ˌɪnfɪlˈtreɪʃən/ | Thâm nhiễm khoảng cửa |
| 30 | Microvesicular steatosis | /ˌmaɪkroʊvəˈsɪkjələr ˌstiːəˈtoʊsɪs/ | Nhiễm mỡ túi nhỏ |
| 31 | Focal necrosis | /ˈfoʊkəl nɛˈkroʊsɪs/ | Hoại tử khu trú |
| 32 | Fluoroquinolone | /ˌflʊəroʊˈkwɪnəloʊn/ | Thuốc nhóm Fluoroquinolone |
| 33 | Macrolide antibiotic | /ˈmækrəlaɪd ˌæntibaɪˈɒtɪk/ | Kháng sinh nhóm Macrolide |
| 34 | Staphylococcus aureus | /ˌstæfɪləˈkɒkəs ˈɔːriəs/ | Tụ cầu vàng |
| 35 | Streptococcus pyogenes | /ˌstrɛptəˈkɒkəs paɪˈɒdʒəniːz/ | Liên cầu khuẩn Streptococcus pyogenes |
| 36 | Toxic shock syndrome | /ˈtɒksɪk ʃɒk ˈsɪndroʊm/ | Hội chứng sốc nhiễm độc |
| 37 | Superantigens | /ˈsuːpərˈæntɪdʒənz/ | Siêu kháng nguyên |
| 38 | Enterotoxins | /ˌɛntəroʊˈtɒksɪnz/ | Độc tố ruột |
| 39 | Postpartum period | /ˌpoʊstˈpɑːrtəm ˈpɪəriəd/ | Thời kỳ hậu sản |
| 40 | Case-fatality rate | /keɪs fəˈtæləti reɪt/ | Tỷ lệ tử vong |
| 41 | Invasive infections | /ɪnˈveɪsɪv ɪnˈfɛkʃənz/ | Nhiễm trùng xâm lấn |
| 42 | Scarlatiniform rash | /ˌskɑːrlətɪˈnɪfɔːrm ræʃ/ | Ban dạng tinh hồng nhiệt |
| 43 | Mucosal hyperemia | /mjuːˈkoʊzəl ˌhaɪpərˈiːmiə/ | Xung huyết niêm mạc |
| 44 | Hypotension | /ˌhaɪpoʊˈtɛnʃən/ | Hạ huyết áp |
| 45 | Multiorgan failure | /ˌmʌltiˈɔːrɡən ˈfeɪljər/ | Suy đa tạng |
| 46 | Hypoperfusion | /ˌhaɪpoʊpərˈfjuːʒən/ | Giảm tưới máu |
| 47 | Aminotransferase | /əˌmiːnoʊˈtrænsfəreɪs/ | Aminotransferase |
| 48 | Centrilobular cholestasis | /ˌsɛntrɪˈlɒbjələr ˌkoʊlɪˈsteɪsɪs/ | Ứ mật trung tâm tiểu thùy |
| 49 | Clindamycin | /ˌklɪndəˈmaɪsɪn/ | Clindamycin |
| 50 | Nafcillin | /næfˈsɪlɪn/ | Nafcillin |
| 51 | Vancomycin | /ˌvæŋkoʊˈmaɪsɪn/ | Vancomycin |
| 52 | Linezolid | /lɪˈneɪzəlɪd/ | Linezolid |
| 53 | Penicillin | /ˌpɛnɪˈsɪlɪn/ | Penicillin |
| 54 | Intravenous immune globulin | /ˌɪntrəˈviːnəs ɪˈmjuːn ˈɡlɒbjəlɪn/ | Globulin miễn dịch tiêm tĩnh mạch |
| 55 | Clostridium perfringens | /klɒˈstrɪdiəm pərˈfrɪndʒənz/ | Vi khuẩn Clostridium perfringens |
| 56 | Anaerobic infection | /ˌænəˈroʊbɪk ɪnˈfɛkʃən/ | Nhiễm trùng kỵ khí |
| 57 | Myonecrosis | /ˌmaɪoʊnɛˈkroʊsɪs/ | Hoại tử cơ |
| 58 | Gas gangrene | /ɡæs ˈɡæŋɡriːn/ | Hoại thư sinh hơi |
| 59 | Intravascular hemolysis | /ˌɪntrəˈvæskjələr hiːˈmɒlɪsɪs/ | Tán huyết nội mạch |
| 60 | Exotoxin | /ˌɛksoʊˈtɒksɪn/ | Ngoại độc tố |
| 61 | Unconjugated hyperbilirubinemia | /ʌnˈkɒndʒəɡeɪtɪd ˌhaɪpərbɪlɪˌruːbɪˈniːmiə/ | Tăng bilirubin không liên hợp |
| 62 | Portal vein | /ˈpɔːrtl̩ veɪn/ | Tĩnh mạch cửa |
| 63 | Listeria monocytogenes | /lɪˈstɪəriə ˌmɒnoʊsaɪˈtɒdʒəniːz/ | Vi khuẩn Listeria monocytogenes |
| 64 | Meningoencephalitis | /məˌnɪŋɡoʊɛnˌsɛfəˈlaɪtɪs/ | Viêm màng não – não |
| 65 | Pneumonitis | /ˌnuːməˈnaɪtɪs/ | Viêm phổi |
| 66 | Immune deficiency | /ɪˈmjuːn dɪˈfɪʃənsi/ | Suy giảm miễn dịch |
| 67 | Microabscesses | /ˌmaɪkroʊˈæbsɛsɪz/ | Vi áp xe |
| 68 | Granulomatous hepatitis | /ˌɡrænjəˈloʊmətəs ˌhɛpəˈtaɪtɪs/ | Viêm gan dạng u hạt |
| 69 | Ampicillin | /ˌæmpɪˈsɪlɪn/ | Ampicillin |
| 70 | Gentamycin | /ˌdʒɛntəˈmaɪsɪn/ | Gentamycin |
| 71 | Neisseria gonorrhoeae | /naɪˈsɪəriə ˌɡɒnəˈriːiː/ | Lậu cầu khuẩn |
| 72 | Disseminated gonococcal infection | /dɪˈsɛmɪneɪtɪd ˌɡɒnəˈkɒkəl ɪnˈfɛkʃən/ | Nhiễm lậu cầu lan tỏa |
| 73 | Alkaline phosphatase | /ˈælkəlaɪn ˈfɒsfəteɪs/ | Phosphatase kiềm |
| 74 | Aspartate aminotransferase (AST) | /əˈspɑːrteɪt əˌmiːnoʊˈtrænsfəreɪs/ | Aspartate aminotransferase (AST) |
| 75 | Perihepatitis | /ˌpɛriˌhɛpəˈtaɪtɪs/ | Viêm quanh gan |
| 76 | Fitz-Hugh-Curtis syndrome | /fɪts hjuː ˈkɜːrtɪs ˈsɪndroʊm/ | Hội chứng Fitz-Hugh-Curtis |
| 77 | Pelvic inflammatory disease | /ˈpɛlvɪk ɪnˈflæmətɔːri dɪˈziːz/ | Bệnh viêm vùng chậu |
| 78 | Chlamydia trachomatis | /kləˈmɪdiə trəˈkoʊmətɪs/ | Vi khuẩn Chlamydia trachomatis |
| 79 | Gonococcal bacteremia | /ˌɡɒnəˈkɒkəl ˌbæktəˈriːmiə/ | Nhiễm khuẩn huyết do lậu cầu |
| 80 | Friction rub | /ˈfrɪkʃən rʌb/ | Tiếng cọ màng bụng |
| 81 | Nucleic acid amplification testing | /njuːˈkliːɪk ˈæsɪd ˌæmplɪfɪˈkeɪʃən ˈtɛstɪŋ/ | Xét nghiệm khuếch đại axit nucleic |
| 82 | Laparoscopy | /ˌlæpəˈrɒskəpi/ | Nội soi ổ bụng |
| 83 | Ceftriaxone | /ˌsɛftraɪˈæksoʊn/ | Ceftriaxone |
| 84 | Burkholderia pseudomallei | /bɜːrkˌhoʊlˈdɪəriə ˌsuːdoʊˈmæliˌaɪ/ | Vi khuẩn Burkholderia pseudomallei |
| 85 | Melioidosis | /ˌmiːliˌɔɪˈdoʊsɪs/ | Bệnh Melioidosis |
| 86 | Fulminant septicemia | /ˈfʊlmɪnənt ˌsɛptɪˈsiːmiə/ | Nhiễm khuẩn huyết tối cấp |
| 87 | Hepatomegaly | /ˌhɛpətoʊˈmɛɡəli/ | Gan to |
| 88 | Tuberculous lesions | /təˌbɜːrkjələs ˈliːʒənz/ | Tổn thương lao |
| 89 | Giemsa stains | /ˈɡiːmsə steɪnz/ | Nhuộm Giemsa |
| 90 | Indirect hemagglutination assay | /ˌɪndaɪˈrɛkt ˌhiːməˌɡluːtɪˈneɪʃən ˈæseɪ/ | Xét nghiệm ngưng kết hồng cầu gián tiếp |
| 91 | Ceftazidime | /sɛfˈtæzɪdiːm/ | Ceftazidime |
| 92 | Imipenem | /ˌɪmɪˈpɛnəm/ | Imipenem |
| 93 | Meropenem | /ˌmɛroʊˈpɛnəm/ | Meropenem |
| 94 | Shigella | /ʃɪˈɡɛlə/ | Vi khuẩn Shigella |
| 95 | Salmonella | /ˌsælməˈnɛlə/ | Vi khuẩn Salmonella |
| 96 | Cholestatic hepatitis | /ˌkoʊlɪˈstætɪk ˌhɛpəˈtaɪtɪs/ | Viêm gan ứ mật |
| 97 | Typhoid fever | /ˈtaɪfɔɪd ˈfiːvər/ | Sốt thương hàn |
| 98 | Salmonella typhi | /ˌsælməˈnɛlə ˈtaɪfi/ | Vi khuẩn Salmonella typhi |
| 99 | Cholangitis | /ˌkoʊlænˈdʒaɪtɪs/ | Viêm đường mật |
| 100 | Cholecystitis | /ˌkoʊləsɪˈstaɪtɪs/ | Viêm túi mật |
| 101 | Endotoxin | /ˌɛndoʊˈtɒksɪn/ | Nội độc tố |
| 102 | Kupffer cells | /ˈkʊpfər sɛlz/ | Tế bào Kupffer |
| 103 | Nonnecrotizing granulomas | /nɒnˈnɛkrəˌtaɪzɪŋ ˌɡrænjəˈloʊməz/ | U hạt không hoại tử |
| 104 | Rose spots | /roʊz spɒts/ | Hồng ban |
| 105 | Yersinia enterocolitica | /jərˈsɪniə ˌɛntəroʊkoʊˈlɪtɪkə/ | Vi khuẩn Yersinia enterocolitica |
| 106 | Ileocolitis | /ˌɪliˌoʊkoʊˈlaɪtɪs/ | Viêm hồi-đại tràng |
| 107 | Mesenteric adenitis | /ˌmɛzənˈtɛrɪk ˌædəˈnaɪtɪs/ | Viêm hạch mạc treo |
| 108 | Comorbidities | /ˌkoʊmɔːrˈbɪdətiz/ | Bệnh đi kèm |
| 109 | Hemochromatosis | /ˌhiːməˌkroʊməˈtoʊsɪs/ | Bệnh nhiễm sắc tố sắt mô |
| 110 | Septicemic form | /ˌsɛptɪˈsiːmɪk fɔːrm/ | Dạng nhiễm khuẩn huyết |
| 111 | Aminoglycosides | /əˌmiːnoʊˈɡlaɪkəsaɪdz/ | Thuốc nhóm Aminoglycoside |
| 112 | Tetracyclines | /ˌtɛtrəˈsaɪkliːnz/ | Thuốc nhóm Tetracycline |
| 113 | Coxiella burnetii | /ˌkɒksiˈɛlə bɜːrˈnɛtiˌaɪ/ | Vi khuẩn Coxiella burnetii |
| 114 | Q fever | /kjuː ˈfiːvər/ | Sốt Q |
| 115 | Myalgias | /maɪˈældʒiəz/ | Đau cơ |
| 116 | Malaise | /məˈleɪz/ | Khó chịu |
| 117 | Culture-negative endocarditis | /ˈkʌltʃər ˈnɛɡətɪv ˌɛndoʊkɑːrˈdaɪtɪs/ | Viêm nội tâm mạc cấy máu âm tính |
| 118 | Fibrin-ring granuloma | /ˈfaɪbrɪn rɪŋ ˌɡrænjəˈloʊmə/ | U hạt vòng fibrin |
| 119 | Doxycycline | /ˌdɒksɪˈsaɪkliːn/ | Doxycycline |
| 120 | Rickettsia rickettsii | /rɪˈkɛtsiə rɪˈkɛtsiˌaɪ/ | Vi khuẩn Rickettsia rickettsii |
| 121 | Rocky Mountain spotted fever | /ˈrɒki ˈmaʊntən ˈspɒtɪd ˈfiːvər/ | Sốt phát ban núi đá |
| 122 | Vasculitis | /ˌvæskjəˈlaɪtɪs/ | Viêm mạch |
| 123 | Actinomyces israelii | /ˌæktɪnoʊˈmaɪsiːz ɪzˈreɪliˌaɪ/ | Vi khuẩn Actinomyces israelii |
| 124 | Actinomycosis | /ˌæktɪnoʊmaɪˈkoʊsɪs/ | Bệnh Actinomycosis |
| 125 | Cervicofacial infection | /ˌsɜːrvɪkoʊˈfeɪʃəl ɪnˈfɛkʃən/ | Nhiễm trùng vùng cổ-mặt |
| 126 | Pyogenic hepatic abscess | /ˌpaɪəˈdʒɛnɪk hɪˈpætɪk ˈæbsɛs/ | Áp xe gan sinh mủ |
| 127 | Sulfur granules | /ˈsʌlfər ˈɡrænjuːlz/ | Hạt lưu huỳnh |
| 128 | Bartonella bacilliformis | /ˌbɑːrtəˈnɛlə bəˌsɪlɪˈfɔːrmɪs/ | Vi khuẩn Bartonella bacilliformis |
| 129 | Bartonellosis | /ˌbɑːrtənəˈloʊsɪs/ | Bệnh Bartonellosis |
| 130 | Oroya fever | /ɔːˈroʊjə ˈfiːvər/ | Sốt Oroya |
| 131 | Hemolysis | /hiːˈmɒlɪsɪs/ | Tán huyết |
| 132 | Hepatosplenomegaly | /ˌhɛpətoʊˌspliːnoʊˈmɛɡəli/ | Gan lách to |
| 133 | Lymphadenopathy | /lɪmˌfædəˈnɒpəθi/ | Nổi hạch |
| 134 | Splenic infarction | /ˈsplɛnɪk ɪnˈfɑːrkʃən/ | Nhồi máu lách |
| 135 | Chloramphenicol | /ˌklɔːræmˈfɛnɪkɒl/ | Chloramphenicol |
| 136 | Brucella | /bruːˈsɛlə/ | Vi khuẩn Brucella |
| 137 | Brucellosis | /ˌbruːsəˈloʊsɪs/ | Bệnh Brucellosis |
| 138 | Arthralgias | /ɑːrˈθrældʒiəz/ | Đau khớp |
| 139 | Noncaseating granulomas | /nɒnˈkeɪsiˌeɪtɪŋ ˌɡrænjəˈloʊməz/ | U hạt không bã đậu hóa |
| 140 | Streptomycin | /ˌstrɛptoʊˈmaɪsɪn/ | Streptomycin |
| 141 | Rifampin | /rɪˈfæmpɪn/ | Rifampin |
| 142 | Leptospira | /ˌlɛptoʊˈspaɪrə/ | Xoắn khuẩn Leptospira |
| 143 | Leptospirosis | /ˌlɛptoʊspaɪˈroʊsɪs/ | Bệnh Leptospirosis |
| 144 | Zoonoses | /ˌzoʊəˈnoʊsiːz/ | Bệnh lây từ động vật |
| 145 | Anicteric leptospirosis | /ˌænɪkˈtɛrɪk ˌlɛptoʊspaɪˈroʊsɪs/ | Bệnh leptospirosis không vàng da |
| 146 | Weil disease | /vaɪl dɪˈziːz/ | Bệnh Weil |
| 147 | Conjunctival suffusion | /ˌkɒndʒəŋkˈtaɪvəl səˈfjuːʒən/ | Sung huyết kết mạc |
| 148 | Leptospiremia | /ˌlɛptoʊspaɪˈriːmiə/ | Xoắn khuẩn huyết |
| 149 | Aseptic meningitis | /eɪˈsɛptɪk ˌmɛnɪnˈdʒaɪtɪs/ | Viêm màng não vô khuẩn |
| 150 | Icteric form | /ɪkˈtɛrɪk fɔːrm/ | Thể vàng da |
| 151 | Thrombocytopenia | /ˌθrɒmboʊˌsaɪtoʊˈpiːniə/ | Giảm tiểu cầu |
| 152 | Acute tubular necrosis | /əˈkjuːt ˈtjuːbjələr nɛˈkroʊsɪs/ | Hoại tử ống thận cấp |
| 153 | Hemorrhagic pneumonitis | /ˌhɛməˈrædʒɪk ˌnuːməˈnaɪtɪs/ | Viêm phổi xuất huyết |
| 154 | Microagglutination testing | /ˌmaɪkroʊəˌɡluːtɪˈneɪʃən ˈtɛstɪŋ/ | Xét nghiệm vi ngưng kết |
| 155 | Jarisch-Herxheimer reaction | /ˈjɑːrɪʃ ˈhɜːrksˌhaɪmər riˈækʃən/ | Phản ứng Jarisch-Herxheimer |
| 156 | Treponema pallidum | /ˌtrɛpəˈniːmə ˈpælɪdəm/ | Xoắn khuẩn Treponema pallidum (giang mai) |
| 157 | Syphilis | /ˈsɪfəlɪs/ | Bệnh giang mai |
| 158 | Congenital syphilis | /kənˈdʒɛnɪtl̩ ˈsɪfəlɪs/ | Bệnh giang mai bẩm sinh |
| 159 | Osteochondritis | /ˌɒstioʊkɒnˈdraɪtɪs/ | Viêm xương sụn |
| 160 | Spaces of Disse | /speɪsɪz əv ˈdɪsə/ | Khoang Disse |
| 161 | Secondary syphilis | /ˈsɛkənˌdɛri ˈsɪfəlɪs/ | Bệnh giang mai thứ phát |
| 162 | Endarteritis obliterans | /ˌɛndɑːrtəˈraɪtɪs əˈblɪtərænz/ | Viêm tắc nội mạc động mạch |
| 163 | Hepar lobatum | /ˈhiːpɑːr loʊˈbɑːtəm/ | Gan múi |
| 164 | Borrelia burgdorferi | /bɒˈriːliə bɜːrɡˈdɔːrfəri/ | Xoắn khuẩn Borrelia burgdorferi |
| 165 | Lyme disease | /laɪm dɪˈziːz/ | Bệnh Lyme |
| 166 | Erythema chronicum migrans | /ˌɛrəˈθiːmə ˈkrɒnɪkəm ˈmaɪɡrænz/ | Ban đỏ di chuyển mạn tính |
| 167 | Warthin-Starry stain | /ˈwɔːrθɪn ˈstɑːri steɪn/ | Nhuộm Warthin-Starry |
| 168 | Amebic liver abscess | /əˈmiːbɪk ˈlɪvər ˈæbsɛs/ | Áp xe gan do amip |
| 169 | Plasmodium | /plæzˈmoʊdiəm/ | Ký sinh trùng Plasmodium |
| 170 | Preerythrocytic phase | /priːˌɛrɪθroʊˈsɪtɪk feɪz/ | Giai đoạn tiền hồng cầu |
| 171 | Erythrocytic phase | /ˌɛrɪθroʊˈsɪtɪk feɪz/ | Giai đoạn hồng cầu |
| 172 | Sporozoites | /ˌspɔːroʊˈzoʊaɪts/ | Thoa trùng |
| 173 | Schizonts | /ˈʃɪzɒnts/ | Thể phân liệt |
| 174 | Merozoites | /ˌmɛroʊˈzoʊaɪts/ | Mảnh trùng |
| 175 | Exoerythrocytic stage | /ˌɛksoʊˌɛrɪθroʊˈsɪtɪk steɪdʒ/ | Giai đoạn ngoài hồng cầu |
| 176 | Hypnozoite | /ˈhɪpnoʊˌzoʊaɪt/ | Thể ngủ |
| 177 | Hemozoin | /ˌhiːməˈzoʊɪn/ | Sắc tố sốt rét (Hemozoin) |
| 178 | Tropical splenomegaly syndrome | /ˈtrɒpɪkəl ˌspliːnoʊˈmɛɡəli ˈsɪndroʊm/ | Hội chứng lách to nhiệt đới |
| 179 | Babesiosis | /ˌbæbɪˈsioʊsɪs/ | Bệnh Babesiosis |
| 180 | Ixodes scapularis | /ɪkˈsoʊdiːz ˌskæpjəˈlɛərɪs/ | Ve Ixodes scapularis |
| 181 | Promastigote | /proʊˈmæstɪɡoʊt/ | Thể promastigote |
| 182 | Amastigotes | /əˈmæstɪɡoʊts/ | Thể amastigote |
| 183 | Pancytopenia | /ˌpænsaɪtoʊˈpiːniə/ | Giảm toàn thể huyết cầu |
| 184 | Polyclonal hypergammaglobulinemia | /ˌpɒliˈkloʊnl̩ ˌhaɪpərˌɡæməˌɡlɒbjəlɪˈniːmiə/ | Tăng gammaglobulin máu đa dòng |
| 185 | Kala-azar | /ˌkɑːlə əˈzɑːr/ | Bệnh Kala-azar (sốt đen) |
| 186 | Leishmanin skin test | /ˌliːʃməˈnɪn skɪn tɛst/ | Xét nghiệm da leishmanin |
| 187 | Sodium stibogluconate | /ˈsoʊdiəm ˌstɪboʊˈɡluːkəneɪt/ | Natri stibogluconate |
| 188 | Meglumine antimoniate | /ˈmɛɡlʊmiːn ænˈtɪmoʊnieɪt/ | Meglumine antimoniate |
| 189 | Toxoplasma gondii | /ˌtɒksoʊˈplæzmə ˈɡɒndiˌaɪ/ | Ký sinh trùng Toxoplasma gondii |
| 190 | Oocysts | /ˈoʊəˌsɪsts/ | Nang trứng |
| 191 | Tachyzoites | /ˌtækiˈzoʊaɪts/ | Thể tachyzoite |
| 192 | Bradyzoites | /ˌbrædiˈzoʊaɪts/ | Thể bradyzoite |
| 193 | Mononucleosis-like illness | /ˌmɒnoʊˌnuːkliˈoʊsɪs laɪk ˈɪlnəs/ | Bệnh giống tăng bạch cầu đơn nhân |
| 194 | Chorioretinitis | /ˌkɔːrioʊˌrɛtɪˈnaɪtɪs/ | Viêm võng mạc màng đệm |
| 195 | Myocarditis | /ˌmaɪoʊkɑːrˈdaɪtɪs/ | Viêm cơ tim |
| 196 | Atypical lymphocytosis | /eɪˈtɪpɪkəl ˌlɪmfoʊsaɪˈtoʊsɪs/ | Tăng lympho bào không điển hình |
| 197 | Pyrimethamine | /ˌpaɪrɪˈmɛθəmiːn/ | Pyrimethamine |
| 198 | Sulfadiazine | /ˌsʌlfəˈdaɪəziːn/ | Sulfadiazine |
| 199 | Folinic acid | /foʊˈlɪnɪk ˈæsɪd/ | Axit folinic |
| 200 | Ascaris lumbricoides | /ˈæskərɪs ˌlʌmbrɪˈkɔɪdiːz/ | Giun đũa (Ascaris lumbricoides) |
