[Sách dịch] Sổ tay Bệnh Gan – Handbook of Liver Disease – (C) NXB Elsevier, 2022
Dịch và chú giải: Ths.Bs. Lê Đình Sáng
CHƯƠNG 35: CÁC BỆNH LÝ ĐƯỜNG MẬT
Diseases of the Bile Ducts
Petros C. Benias MD, Douglas M. Weine MD and Ira M. Jacobson MD
Handbook of Liver Disease, Chapter 35, 479-498
NHỮNG ĐIỂM CHÍNH
|
Sỏi Ống Mật
CÁC YẾU TỐ NGUY CƠ
- Ở các nước phương Tây, hầu hết các trường hợp sỏi ống mật chủ là thứ phát do sỏi từ túi mật di chuyển vào ống mật.
- Hầu hết các loại sỏi này giàu cholesterol và được hình thành trong túi mật.
- Sỏi sắc tố đen cũng được hình thành trong túi mật và liên quan đến các rối loạn tan máu như bệnh hồng cầu hình liềm và đôi khi là xơ gan.
- Một số nhóm bệnh nhân có nguy cơ hình thành sỏi ống mật nguyên phát, bao gồm:
- Người lớn tuổi có ống mật lớn và túi thừa quanh bóng Vater.
- Bệnh nhân bị viêm đường mật mủ tái phát (RPC).
- Bệnh nhân bị hẹp đường mật mãn tính.
- Bệnh nhân có nguy cơ ứ mật (ví dụ, bị xơ nang).
ĐẶC ĐIỂM LÂM SÀNG
- Sỏi ĐM có triệu chứng có thể biểu hiện như sau:
- Đau
- Viêm đường mật
- Viêm tụy
- Vàng da
- Sỏi không triệu chứng được phát hiện tình cờ
- Thông thường, bệnh nhân không sốt, công thức máu và nồng độ men tụy bình thường.
- Nồng độ phosphatase kiềm hoặc gamma-glutamyltranspeptidase (GGTP) trong huyết thanh có thể tăng nhẹ.
- Sỏi có thể được phát hiện tình cờ trên chẩn đoán hình ảnh định kỳ hoặc chụp đường mật trong mổ khi cắt túi mật.
- Ở bệnh nhân lớn tuổi, chán ăn có thể là một dấu hiệu bị bỏ qua.
- Đau do sỏi ĐM giống với đau có nguồn gốc từ túi mật.
- Cơn đau thường khu trú ở vùng thượng vị hoặc hạ sườn phải và thường kéo dài nhưng sẽ hết trong vòng 6 giờ.
- Ấn đau bụng nhiều hơn trong viêm túi mật so với sỏi ĐM.
- Vàng da tắc mật do sỏi ĐM thường đi kèm với đau và có thể kèm theo các dấu hiệu nhiễm trùng, bao gồm sốt và ớn lạnh; triệu chứng sau có thể là biểu hiện chính khi nhập viện.
- Cơn đau do sỏi ống mật chủ sẽ hết khi sỏi tự di chuyển ra ngoài hoặc được lấy đi. Đôi khi, một số bệnh nhân bị đau từng cơn do tắc nghẽn tạm thời ĐM, được gọi là hiệu ứng “van bi”.
- Vàng da liên quan đến bệnh ác tính có nhiều khả năng không đau.
- Các đặc điểm của viêm đường mật bao gồm:
- Tam chứng Charcot, bao gồm đau bụng, sốt và vàng da: Không phải tất cả bệnh nhân viêm đường mật đều có đủ các đặc điểm này.
- Ngũ chứng Reynolds bao gồm tam chứng Charcot cộng với tụt huyết áp và thay đổi tình trạng tâm thần.
- Sốt có thể đi kèm với rét run dữ dội.
- Viêm đường mật thường gặp hơn với sỏi ĐM so với tắc nghẽn ĐM do ác tính.
- Viêm đường mật nặng phải được coi là tình trạng đe dọa tính mạng và cần can thiệp khẩn cấp.
- Thời điểm biểu hiện lâm sàng của sỏi ĐM rất đa dạng.
- Trước khi cắt túi mật
- Trong khi chụp đường mật trong mổ (IOC)
- Ngay sau khi cắt túi mật
- Vài tháng đến nhiều năm hoặc nhiều thập kỷ sau khi cắt túi mật
CÁC ĐẶC ĐIỂM XÉT NGHIỆM
- Tăng nồng độ các xét nghiệm sinh hóa gan trong huyết thanh, bao gồm alanine aminotransferase (ALT), aspartate aminotransferase (AST), phosphatase kiềm (ALP), GGTP, và bilirubin.
- Có thể xảy ra tình trạng tăng đáng kể nồng độ ALT và AST huyết thanh, thậm chí >1000 U/L một cách thoáng qua, đặc biệt là với viêm đường mật.
- Cần có mức độ nghi ngờ cao. Không có xét nghiệm máu đơn lẻ nào dự đoán chính xác sự hiện diện của sỏi. Trong bối cảnh lâm sàng thích hợp, nồng độ bilirubin huyết thanh tăng có độ nhạy 69% và độ đặc hiệu 88% để chẩn đoán sỏi ĐM. Đối với sự tăng nồng độ ALP huyết thanh, các giá trị tương ứng là 57% và 86%.
- Mặt khác, giá trị tiên đoán âm của các xét nghiệm sinh hóa gan bình thường là cao.
- Nồng độ aminotransferase thường giảm nhanh chóng, ngay cả khi nồng độ ALP tăng nếu tình trạng kẹt sỏi vẫn tiếp diễn.
- Tình trạng này có thể bị nhầm lẫn với viêm gan.
- Tăng nồng độ amylase và lipase huyết thanh gợi ý viêm tụy cấp đồng thời.
- Tăng số lượng bạch cầu (WBC) xảy ra với viêm đường mật hoặc viêm tụy.
- Cấy máu dương tính có thể được tìm thấy trong viêm đường mật.
- Sự căng của bao gan do viêm gan có thể gây khó chịu ở hạ sườn phải, thường bị nhầm lẫn với đau đường mật trong bối cảnh men gan bất thường.
CÁC PHƯƠNG PHÁP CHẨN ĐOÁN HÌNH ẢNH
- Siêu âm
- Tuyệt vời để phát hiện sỏi túi mật; ít nhạy hơn đối với sỏi ĐM.
- Có thể bị hạn chế bởi béo phì và khí trong ruột.
- Nhạy trong việc phát hiện giãn ĐM.
- Nhạy hơn đối với sỏi ĐM khi ống mật bị giãn.
- Sự vắng mặt của giãn ĐM hoặc sỏi có thể phát hiện không loại trừ sỏi ĐM.
- Chụp cắt lớp vi tính (CT)
- Độ nhạy <50% đối với sỏi ĐM.
- Việc phát hiện phụ thuộc vào sự hiện diện của vôi hóa trong sỏi.
- Độ nhạy tương tự siêu âm trong việc phát hiện giãn ĐM.
- Nên tránh dùng thuốc cản quang đường uống trên các hình ảnh ban đầu (có thể che khuất sỏi ĐM).
- Chụp cộng hưởng từ mật tụy (MRCP) (Hình 35.1)
- Phát hiện sỏi ĐM phụ thuộc vào hình ảnh T2-weighted.
- Tương phản được cung cấp bởi dịch trong các ống mật.
- Độ nhạy và độ đặc hiệu >90%.
- Độ nhạy thấp hơn đối với sỏi nhỏ.
- Tính sẵn có hạn chế và chi phí cao; chống chỉ định bao gồm máy tạo nhịp tim, máy khử rung tim, hoặc một số vật cấy ghép kim loại khác. Khả năng thực hiện MRCP ở bệnh nhân có vật cấy ghép chỉnh hình cần được thảo luận với bác sĩ X-quang.
- Siêu âm nội soi (EUS) (Hình 35.2)
- Độ nhạy và độ đặc hiệu ngang với ERCP.
- Ít rủi ro hơn ERCP nhưng vẫn cần gây mê.
- Phù hợp nhất cho sỏi ống mật chủ khi EUS và ERCP có thể được thực hiện trong cùng một phiên.
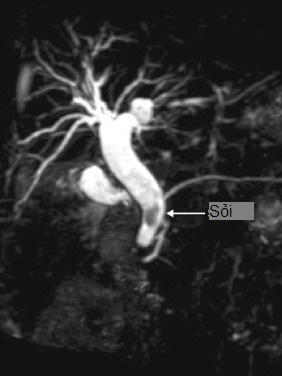
Hình 35.1 Hình ảnh chụp cộng hưởng từ mật tụy cho thấy một viên sỏi lớn (mũi tên) trong ống mật chủ đoạn xa.
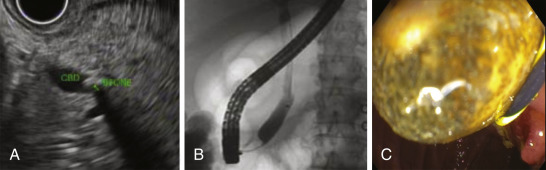
Hình 35.2 Hình ảnh siêu âm nội soi (EUS) của một viên sỏi ống mật chủ (CBD) (A), không được ghi nhận trên phim chụp đường mật sau đó (B), và cuối cùng được lấy ra sau khi thực hiện một cuộc quét chính thức ống mật (C), qua đó chứng minh độ nhạy của EUS đối với sỏi ĐM.
- Nội soi mật tụy ngược dòng (ERCP) (Hình 35.3)
- Đã từng là tiêu chuẩn vàng để phát hiện sỏi ĐM.
- Có thể bỏ sót sỏi nhỏ, đặc biệt là trong ống mật bị giãn.
- Quét ống mật bằng catheter bóng làm tăng cơ hội tìm và lấy sỏi nhỏ.
- Thường được thực hiện nhất khi dự kiến có can thiệp điều trị.
- Rủi ro bao gồm viêm tụy, chảy máu (thường từ thủ thuật cắt cơ vòng), thủng sau phúc mạc, và các biến chứng liên quan đến gây mê.
- Chụp đường mật qua da xuyên gan (THC)
- Hiếm khi được sử dụng để đánh giá hoặc điều trị sỏi ĐM, ngoại trừ ở những bệnh nhân bị viêm đường mật cấp khi ERCP không có sẵn, thất bại hoặc không thể thực hiện về mặt giải phẫu do phẫu thuật trước đó.
- Đôi khi được sử dụng để tạo điều kiện cho một “thủ thuật hẹn gặp” (kết hợp THC và ERCP) khi chỉ ERCP thất bại.
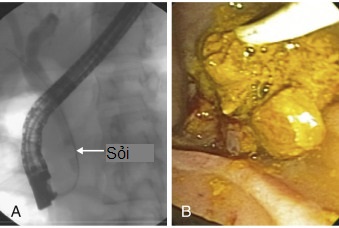
Hình 35.3 A, Phim chụp nội soi mật tụy ngược dòng cho thấy một viên sỏi ống mật chủ đoạn xa (mũi tên) trước khi lấy sỏi. B, Sỏi nằm cạnh vị trí cắt cơ vòng sau khi được lấy ra bằng bóng.
- Hướng tiếp cận tổng thể
- Bệnh nhân có nguy cơ cao bị sỏi ĐM nên tiến hành ERCP lấy sỏi, sau đó là cắt túi mật theo chương trình.
- Bệnh nhân có nguy cơ trung bình bị sỏi ĐM nên được thực hiện EUS hoặc MRCP trước mổ hoặc cắt túi mật nội soi kèm chụp đường mật hoặc siêu âm trong mổ. Nếu phát hiện sỏi trước mổ, bệnh nhân nên được thực hiện ERCP lấy sỏi, sau đó là cắt túi mật theo chương trình nếu thấy sỏi hoặc bùn túi mật trên chẩn đoán hình ảnh trước mổ.
- Bệnh nhân có nguy cơ thấp bị sỏi ĐM nên được cắt túi mật mà không cần xét nghiệm thêm, miễn là đã thấy sỏi hoặc bùn túi mật trên chẩn đoán hình ảnh trước mổ.
- Trong bối cảnh viêm túi mật cấp, giãn ĐM trên siêu âm qua thành bụng có thể gợi ý, nhưng không đặc hiệu cho, sỏi ống mật chủ. Trong ống mật không giãn (<6 mm), nguy cơ có sỏi là <10%. Ở mức 6 mm, nguy cơ có sỏi lên tới 20%, và khi ống mật >10 mm, nguy cơ ít nhất là 50%.
ĐIỀU TRỊ
- ERCP với cắt cơ vòng qua nội soi
- Là lựa chọn điều trị tại hầu hết các trung tâm.
- Làm sạch ĐM thành công ở hơn 90% bệnh nhân.
- Điều trị dứt điểm sỏi ĐM ở bệnh nhân sau cắt túi mật.
- Là phương pháp điều trị phổ biến nhất cho sỏi ĐM khi dự kiến cắt túi mật nội soi và sỏi ĐM đã được xác định hoặc nghi ngờ cao.
- Cho phép để lại túi mật nguyên vẹn sau ERCP ở những bệnh nhân có nguy cơ phẫu thuật cao; nhu cầu cắt túi mật sau đó là 10% đến 20% trong vòng 5 đến 10 năm.
- ERCP trước mổ so với sau mổ
- ERCP không có vai trò thường quy trước khi cắt túi mật.
- Các yếu tố có thể dự đoán sự hiện diện của sỏi ĐM như sau:
- Tăng nồng độ các xét nghiệm sinh hóa gan
- Giãn ĐM trên chẩn đoán hình ảnh
- Biểu hiện ban đầu với viêm đường mật
- ERCP trước mổ là phù hợp khi nghi ngờ cao về sỏi ĐM.
- ERCP sau mổ là liệu pháp hiệu quả nếu sỏi ĐM được xác nhận trên IOC.
- Nếu ERCP trước mổ thất bại trong bối cảnh đã biết có sỏi ĐM, các lựa chọn thay thế bao gồm lặp lại ERCP tại một trung tâm chuyển tuyến cấp ba, nơi có thể sử dụng nhiều phương pháp đặt canuyl và lấy sỏi, ERCP có phẫu thuật hỗ trợ, hoặc phẫu thuật nội soi thám sát và lấy sỏi khi ống mật lớn.
- Tỷ lệ thành công cao (80% đến 90%) đã được báo cáo bởi các phẫu thuật viên chuyên gia khi kết quả IOC dương tính với sỏi ĐM.
- Cách tiếp cận thông thường là qua đường ống túi mật.
- Mở ống mật chủ qua nội soi cũng có thể thực hiện được.
- Chuyên môn phẫu thuật thường chỉ có tại các trung tâm chuyên gia.
- Nhiều phẫu thuật viên vẫn thích ERCP trước hoặc sau mổ hơn.
- Thám sát phẫu thuật và mở ống mật chủ
- Là tiêu chuẩn chăm sóc trước ERCP vào những năm 1970; hiện nay hiếm khi được thực hiện ngoại trừ các trường hợp sỏi sót lớn không thể lấy bằng các phương pháp khác.
- Nếu túi mật chứa sỏi, phẫu thuật cắt túi mật nội soi sau khi ERCP lấy sỏi ĐM thường được thực hiện, nhưng để túi mật nguyên vẹn là một lựa chọn ở những bệnh nhân có nguy cơ cao.
- Các kỹ thuật ERCP để điều trị sỏi ống mật chủ bao gồm:
- Đặt canuyl có dây dẫn vào ĐM bằng dao cắt cơ vòng là một kỹ thuật phổ biến; dao cắt cơ vòng được đẩy qua dây dẫn vào ĐM.
- Cắt cơ vòng bằng dao kim được thực hiện khi việc đặt canuyl vào ĐM gặp khó khăn.
- Tương tự, mở đường rò bằng dao kim có thể được thực hiện trong trường hợp có sỏi lớn bị kẹt ở mức bóng Vater.
- Sỏi lớn: Có thể yêu cầu một hoặc nhiều kỹ thuật ERCP nâng cao sau đây:
- Tán sỏi cơ học bằng rọ lớn.
- Tán sỏi bằng laser qua nội soi đường mật: “Ống soi con” được đưa vào ĐM qua kênh của ống nội soi nhìn nghiêng.
- Tán sỏi điện thủy lực qua “ống soi con”.
- Tán sỏi ngoài cơ thể bằng sóng xung kích (hiếm khi được sử dụng ở Hoa Kỳ do thiếu tính sẵn có).
- Biến chứng của ERCP và cắt cơ vòng
- Viêm tụy xảy ra ở 5% bệnh nhân. Nó có thể là kết quả của phần chẩn đoán của thủ thuật hoặc do tổn thương lỗ ống tụy do đốt điện.
- Các triệu chứng của viêm tụy có thể không xuất hiện cho đến 6 đến 12 giờ sau thủ thuật.
- Xử trí viêm tụy sau ERCP tương tự như các dạng viêm tụy khác.
- Indomethacin đặt trực tràng có thể làm giảm nguy cơ và mức độ nghiêm trọng của viêm tụy sau ERCP. Nó đã được chứng minh hiệu quả khi kết hợp với đặt stent tụy và cả khi điều trị đơn độc.
- Viêm tụy phổ biến hơn ở những bệnh nhân đặt canuyl khó khăn, cần nhiều lần thử đặt canuyl, nghi ngờ hoặc đã được chứng minh rối loạn chức năng cơ vòng Oddi (SOD), và ống mật có đường kính nhỏ.
- Bằng chứng ban đầu cho thấy các kỹ thuật như cắt cơ vòng trước bằng dao kim hoặc cắt cơ vòng xuyên vách có nguy cơ viêm tụy cao hơn; tuy nhiên, khi chúng được sử dụng sớm trong thủ thuật bởi một chuyên gia, nguy cơ viêm tụy, chảy máu, hoặc thủng là tương đương với ERCP tiêu chuẩn.
- Đặt stent tạm thời trong ống tụy dường như làm giảm nguy cơ, cũng như mức độ nghiêm trọng của viêm tụy sau ERCP.
- Chảy máu xảy ra ở 2% đến 3% và thường tự giới hạn.
- Đôi khi có thể cần truyền máu và thậm chí là thuyên tắc mạch qua chụp động mạch hoặc phẫu thuật.
- Tiêm Epinephrine, đặt kẹp cầm máu qua nội soi, đặt stent kim loại tự nở có vỏ bọc hoàn toàn kích thước lớn, chèn ép bằng bóng, hoặc đốt điện tại thời điểm ERCP có thể cầm máu.
- Thủng (thường là sau phúc mạc) xảy ra ở 1%.
- Chẩn đoán hình ảnh sau ERCP có thể xác định khí sau phúc mạc lành tính. Một lượng nhỏ khí sau phúc mạc có thể được chứng minh ở tới 30% bệnh nhân không có triệu chứng trên CT sau thủ thuật. Điều này phải được phân biệt với một lỗ thủng thực sự hoặc thậm chí là vi thủng.
- Các triệu chứng ban đầu sau ERCP cần lo ngại về thủng là ớn lạnh, rét run, và đau lưng.
- Thủng thường đáp ứng với điều trị không phẫu thuật bằng giải áp qua sonde dạ dày, dẫn lưu qua sonde mũi mật (nếu biến chứng đã được nhận ra trong quá trình ERCP), và kháng sinh phổ rộng đường tĩnh mạch.
- Phẫu thuật có thể được yêu cầu nếu các dấu hiệu nhiễm trùng không thể kiểm soát được bằng kháng sinh.
- Dẫn lưu bằng X-quang có thể được yêu cầu nếu một ổ tụ dịch hình thành.
- Nhiễm trùng có thể xảy ra khi không cung cấp đủ dẫn lưu sau ERCP.
- Một endoprosthesis (stent nội) có thể được đặt để cung cấp dẫn lưu cho đến khi ĐM có thể được làm sạch.
- Viêm tụy xảy ra ở 5% bệnh nhân. Nó có thể là kết quả của phần chẩn đoán của thủ thuật hoặc do tổn thương lỗ ống tụy do đốt điện.
- Đặt stent dài hạn
- Dành cho những bệnh nhân không lấy được sỏi hoặc bị hẹp đường mật.
- Có thể phù hợp cho bệnh nhân già yếu hoặc sức khỏe kém.
- Viêm đường mật xảy ra ở 10% đến 40% trong những năm tiếp theo.
- Điều trị bằng axit ursodeoxycholic, kết hợp với đặt stent đường mật, có thể giúp tạo điều kiện thuận lợi cho việc lấy sỏi sau này.
Viêm Tụy Do Sỏi Mật
Liên quan đến việc một viên sỏi bị kẹt trong bóng Vater gây tắc nghẽn lỗ ống tụy. Tình trạng này có thể chỉ là thoáng qua, và sỏi cuối cùng có thể đi qua mặc dù đã gây ra viêm tụy.
ĐẶC ĐIỂM LÂM SÀNG
- Đau thượng vị lan ra sau lưng hai bên
- Buồn nôn và nôn
- Sốt nhẹ hoặc ớn lạnh
- Nhịp tim nhanh
- Hạ huyết áp, nếu sự cô lập (“khoang thứ ba”) của dịch là đáng kể
ĐẶC ĐIỂM XÉT NGHIỆM
- Tăng bạch cầu
- Tăng nồng độ các xét nghiệm sinh hóa gan (thường ở mức độ lớn hơn so với viêm tụy do rượu và các nguyên nhân khác)
- Tăng nồng độ amylase và lipase huyết thanh
- Tăng nồng độ ure máu và creatinine nếu khoang thứ ba đủ để làm tổn hại lưu lượng máu đến thận
- Hạ canxi máu trong các trường hợp trung bình đến nặng
- Tăng đường huyết
- Giảm oxy máu, trong các trường hợp nặng, do rò rỉ mao mạch phổi, có thể dẫn đến hội chứng suy hô hấp cấp tính
Tiêu chuẩn Ranson: Là hệ thống phân loại được sử dụng phổ biến nhất trong số nhiều hệ thống để dự đoán mức độ nghiêm trọng của một đợt viêm tụy cấp.
Tại thời điểm nhập viện:
- Tuổi >55
- Đường huyết >200 mg/dL
- Số lượng bạch cầu >16.000/mm³
- Lactate dehydrogenase (LDH) huyết thanh >350 U/L
- AST huyết thanh >250 U/L
Sau 48 giờ, ghi nhận các yếu tố sau:
- Giảm hematocrit hơn 10%
- Canxi huyết thanh <8 mg/dL
- Thâm hụt kiềm >4 mmol/L
- Tăng ure máu >5 mg/dL
- Ước tính cô lập dịch >6 L
- Phân áp oxy động mạch <60 mm Hg
Sự hiện diện của ít hơn ba tiêu chí cho thấy viêm tụy nhẹ. Ba hoặc nhiều tiêu chí hơn có liên quan đến viêm tụy nặng hơn và tỷ lệ tử vong cao hơn. Một hệ thống tính điểm đơn giản hơn (BISAP [Chỉ số tiên lượng nặng viêm tụy cấp tại giường: ure máu >25 mg/dL, suy giảm ý thức, hội chứng đáp ứng viêm hệ thống, tuổi >60, tràn dịch màng phổi]) có thể được sử dụng.
ĐIỀU TRỊ
Tương tự như điều trị các dạng viêm tụy khác
- Tuyệt đối không ăn uống gì bằng miệng ban đầu; xu hướng trong những năm 2010 là cho ăn qua đường ruột sớm hơn trong quá trình hồi phục.
- Bù dịch tĩnh mạch
- Ghi chép cẩn thận lượng vào và ra
- Không có vai trò của kháng sinh để ngăn ngừa nhiễm trùng trong viêm tụy cấp nặng hoặc hoại tử vô trùng khi không có viêm đường mật.
- Theo dõi dữ liệu xét nghiệm, bao gồm công thức máu và điện giải.
- Chụp CT có cản quang hàng loạt để theo dõi bệnh nhân bị viêm tụy vừa hoặc nặng về sự phát triển của hoại tử tụy, nang giả tụy hoặc áp xe.
Vai trò của ERCP trong viêm tụy do sỏi mật
- ERCP không có lợi ích trong viêm tụy do sỏi mật nhẹ trừ khi có bằng chứng rõ ràng về sỏi ĐM sót lại.
- Một nghiên cứu đã chứng minh giảm nguy cơ biến chứng tại chỗ và toàn thân và thời gian nằm viện ngắn hơn trong viêm tụy nặng.
- Các phân tích tổng hợp đã cho thấy không có lợi ích gì từ ERCP khẩn cấp.
- Lợi ích lớn nhất của ERCP là trong bối cảnh viêm đường mật đồng thời hoặc vỡ ống tụy (thường biểu hiện là viêm tụy nặng).
Hội Chứng Sau Cắt Túi Mật
ĐỊNH NGHĨA
Hội chứng sau cắt túi mật là một thuật ngữ được sử dụng cho sự tồn tại dai dẳng của các triệu chứng tiêu hóa, thường là đau kiểu đường mật, ở một bệnh nhân đã trải qua phẫu thuật cắt túi mật.
- Nguyên nhân rất nhiều và thường không liên quan đến việc cắt túi mật hoặc đường mật.
- Ngay sau khi cắt túi mật, các biến chứng sau phẫu thuật như rò rỉ mật phải được loại trừ.
CHẨN ĐOÁN PHÂN BIỆT
Ngoài sỏi ĐM, các bệnh lý không thuộc đường mật sau đây cần được xem xét:
- Hội chứng ruột kích thích
- Bệnh trào ngược dạ dày thực quản
- Co thắt thực quản
- Loét dạ dày tá tràng
- Viêm tụy mãn tính
- Đau cơ xương hoặc thần kinh
RỐI LOẠN CHỨC NĂNG CƠ VÒNG ODDI
- Một nguyên nhân có thể gây ra hội chứng sau cắt túi mật.
- Tiêu chí lâm sàng để chẩn đoán:
- Đau kiểu đường mật hoặc tụy
- Giãn ĐM và/hoặc ống tụy (ống mật >10 mm)
- Tăng nồng độ aminotransferase hoặc ALP huyết thanh hoặc tăng nồng độ men tụy (hơn hai lần giới hạn trên của mức bình thường) trong các đợt đau lặp đi lặp lại.
- Chẩn đoán (SOD chỉ nên được xem xét như một chẩn đoán sau khi đã cắt túi mật.)
- Tiêu chuẩn vàng để chẩn đoán SOD là áp lực cơ vòng Oddi (SO) tăng (>40 mm Hg) khi đo áp lực SO trong quá trình ERCP.
- Đo áp lực SO không có sẵn ở tất cả các trung tâm thực hiện ERCP.
- Đo áp lực SO có thể làm tăng nguy cơ viêm tụy trong quá trình ERCP.
- Đối với SOD loại 1 (hẹp cơ vòng, xem phần sau), việc thực hiện đo áp lực không mang lại nhiều lợi ích so với việc tiến hành cắt cơ vòng bằng ERCP.
- Chẩn đoán hình ảnh không xâm lấn như MRCP với secretin có thể giúp tăng nghi ngờ lâm sàng về SOD khi có ít hơn ba tiêu chí được đáp ứng (độ chính xác so với đo áp lực là khoảng 75% đối với SOD loại 2 [rối loạn cơ vòng]).
- Xét nghiệm kích thích bằng cholecystokinin trước khi siêu âm hoặc EUS có thể hữu ích; sự gia tăng đường kính ĐM từ 2 mm trở lên là bất thường (độ nhạy <25%, độ đặc hiệu >90%).
- Độ nhạy của xạ hình gan mật với axit iminodiacetic (HIDA) đối với tình trạng vận chuyển mật chậm là khoảng 50%.
- Đáp ứng bền vững lâu dài với cắt cơ vòng là cao nhất (>70%) đối với SOD loại 1.
- Phân loại truyền thống
- Loại 1 (hẹp cơ vòng)
- Tất cả ba tiêu chí lâm sàng đều được đáp ứng.
- SOD gần như luôn hiện diện, và không cần đo áp lực SO.
- Loại 2 (rối loạn cơ vòng)
- Bệnh nhân đáp ứng một hoặc hai tiêu chí lâm sàng.
- Loại này chiếm khoảng một nửa số bệnh nhân bị SOD.
- Chỉ những bệnh nhân có kết quả đo áp lực SO bất thường mới có đáp ứng tốt lâu dài với cắt cơ vòng.
- “Loại 3” (đau chức năng)
- Bệnh nhân chỉ có đau kiểu đường mật hoặc tụy.
- Không có tiêu chí lâm sàng nào khác hiện diện.
- Đo áp lực SO có thể bất thường ở tới một nửa số bệnh nhân.
- Đáp ứng với cắt cơ vòng thấp bất kể kết quả đo áp lực SO.
- Hầu hết các trường hợp được cho là không liên quan đến SOD; do đó, tên gọi “SOD loại 3” đã bị loại bỏ.
- Quyết định điều trị nên được cá nhân hóa.
- Loại 1 (hẹp cơ vòng)
Tổn Thương Và Rò Rỉ Ống Mật Sau Phẫu Thuật
TỔNG QUAN
- Tổn thương ĐM xảy ra ở khoảng 0,5% các ca phẫu thuật cắt túi mật nội soi.
- Tổn thương đường mật phổ biến nhất là cắt ngang hoàn toàn ĐM, chiếm khoảng 61% các trường hợp và là loại khó xử trí nhất.
- Rò rỉ mật có thể là kết quả của tổn thương trực tiếp đường mật hoặc thất bại trong việc kẹp một ống mật bị cắt ngang và gây ra bệnh cấp tính do các ổ tụ mật trong phúc mạc.
- Rò rỉ mật có thể xảy ra từ một ca cắt túi mật đơn giản và là biến chứng của ghép gan (xem Chương 33) hoặc các phẫu thuật tụy-mật khác như phẫu thuật cắt khối tá tụy.
- Các biến chứng khác bao gồm hẹp ĐM mãn tính với viêm đường mật tái phát, teo gan và xơ gan mật thứ phát.
PHÂN LOẠI
- Các loại tổn thương đường mật trong khi cắt túi mật
- Rò rỉ mật mà không có sự gián đoạn liên tục của ống mật
- Tổn thương một hoặc nhiều ống mật với sự suy giảm hoặc gián đoạn hoàn toàn dòng chảy của mật nhưng không có rò rỉ mật
- Kết hợp rò rỉ mật và tổn thương một ống mật dẫn đến dòng chảy bị gián đoạn
- Hệ thống phân loại do Strasberg và cộng sự đề xuất (1995):
- Loại A: Rò rỉ mật từ một ống mật nhỏ với sự bảo tồn tính liên tục giữa gan và tá tràng. Ví dụ về rò rỉ loại A bao gồm tổn thương mỏm ống túi mật hoặc ống Luschka, một loạt các ống dẫn mật nhỏ nối túi mật với giường gan. Một ví dụ khác là cắt ngang một ống gan phải phụ lạc chỗ.
- Loại B: Tắc nghẽn ống gan phải hoặc một trong các nhánh của nó (xảy ra do ống gan phải bị nhầm lẫn với ống túi mật trong khi cắt túi mật do một biến thể giải phẫu trong đó ống túi mật nối vào ống gan phải thay vì ĐM).
- Loại C: Cắt ngang, thay vì tắc nghẽn, một ống gan phải phụ lạc chỗ.
- Loại D: Tổn thương bên của một ống mật ngoài gan với sự thông thương được bảo tồn giữa đường mật và tá tràng và dẫn đến hẹp.
- Loại E: Tổn thương tắc nghẽn của ĐM ở bất kỳ mức nào từ ngã ba gan đến tá tràng.
NGUYÊN NHÂN
- Thất bại trong việc kẹp ống túi mật
- Tổn thương giường gan do đi vào một mặt phẳng sâu hơn tấm mạc của túi mật
- Tổn thương nhiệt trực tiếp đến một ống mật tại thời điểm phẫu tích túi mật
- Kéo mạnh túi mật dẫn đến tổn thương tại chỗ nối của ĐM và ống gan
CHẨN ĐOÁN
- Rò rỉ hoặc tổn thương mật có thể được nhận ra trong mổ, hoặc chẩn đoán có thể bị trì hoãn trong nhiều năm.
- Các triệu chứng và dấu hiệu ban đầu của rò rỉ mật
- Đau
- Sốt nhẹ
- Ấn đau bụng
- Tăng bạch cầu
- Tăng nhẹ các xét nghiệm sinh hóa gan
- Các triệu chứng và dấu hiệu ban đầu của các tổn thương tắc nghẽn lớn ở ĐM
- Vàng da
- Ngứa
- Tăng nồng độ các xét nghiệm sinh hóa gan
- Viêm đường mật
- Các phương pháp chẩn đoán hình ảnh tiêu chuẩn
- Xạ hình HIDA rất hữu ích để chẩn đoán rò rỉ mật.
- Siêu âm hoặc CT có thể phát hiện một ổ tụ mật trong phúc mạc.
- Hẹp ĐM lành tính có thể không gây giãn ống mật trên hình ảnh.
- MRCP có thể phác họa tổn thương ống mật; đây là xét nghiệm ban đầu tốt nhất để xác định các tổn thương đường mật ở gần và các đoạn bị loại trừ. Thuốc cản quang được bài tiết qua mật như gadolinium cũng có thể được sử dụng để xác định rò rỉ mật.
- ERCP là phương pháp ưu tiên để chẩn đoán các tổn thương lớn của ĐM.
- THC có thể cần thiết trong một số tình huống nhất định.
- Liên quan đến đường mật phía trên ngã ba, trong đó THC có thể xác định vị trí mức độ gần và tiếp cận ống mật bị tổn thương tốt hơn ERCP.
- Nghi ngờ một đoạn đường mật bị loại trừ không có sự thông thương giữa gan và ĐM đoạn xa.
- IOC có thể làm giảm đáng kể nguy cơ tổn thương đường mật trong các ca cắt túi mật phức tạp (2,2% so với 16,9%).
ĐIỀU TRỊ
- Mục tiêu của liệu pháp điều trị rò rỉ mật là giảm sức cản dòng chảy ra ở tá tràng.
- Thủ thuật được lựa chọn là ERCP với đặt stent, có hoặc không có cắt cơ vòng.
- Stent không cần phải bắc cầu qua vị trí rò rỉ.
- Dẫn lưu qua da hoặc phẫu thuật có thể cần thiết cho các ổ tụ mật lớn.
- Nên dùng kháng sinh cho đến khi rò rỉ được kiểm soát hoặc dẫn lưu.
- Điều trị phẫu thuật
- Đối với các tổn thương lớn, chỉ định thắt ĐM và tạo một kết nối Roux-en-Y giữa đường mật đoạn gần và hỗng tràng.
- Các tổn thương nhỏ hơn có thể được sửa chữa bằng cách khâu ĐM qua một ống T.
- Điều trị cắt ngang hoàn toàn ĐM trong khi phẫu thuật bằng cách khâu qua ống T hiếm khi thành công về lâu dài.
- Điều trị nội soi hẹp đường mật sau phẫu thuật
- Nong đường mật và đặt stent (ưu tiên nhiều stent nhựa) sau đó là thay stent mỗi 3 đến 6 tháng trong ít nhất 1 năm; một stent kim loại tự nở có vỏ bọc có thể được sử dụng trong các trường hợp chọn lọc.
- Các nghiên cứu đã công bố khác nhau về sự cần thiết của việc nong hẹp bằng bóng trước khi đặt stent.
- Kết quả tốt lâu dài đạt được ở 50% đến 80% bệnh nhân.
- Điều trị nội soi và phẫu thuật đã cho kết quả tương tự trong các nghiên cứu so sánh hồi cứu.
Viêm Đường Mật Mủ Tái Phát
TỔNG QUAN
- Viêm đường mật mủ tái phát (RPC) được đặc trưng bởi sỏi nguyên phát trong gan liên quan đến hẹp các ống mật trong gan.
- Nó gần như chỉ được tìm thấy ở những người sống hoặc đã từng sống ở Đông Nam Á.
- Sỏi chủ yếu bao gồm canxi bilirubinate.
- Hội chứng này trước đây được biết đến với tên gọi viêm đường mật – gan phương Đông.
- Bệnh nhân thường có biểu hiện các đợt viêm đường mật tái phát.
BỆNH SINH
- RPC có liên quan đến nhiễm khuẩn mật.
- Các men beta glucuronidase của vi khuẩn thủy phân bilirubin liên hợp.
- Bilirubin không liên hợp liên kết với canxi và kết tủa thành canxi bilirubinate, thành phần chính của sỏi trong gan.
- Nhiễm ký sinh trùng, chẳng hạn như Ascaris lumbricoides hoặc Clonorchis sinensis, có thể đóng một vai trò.
- RPC được thấy ở các vùng nông thôn hơn là thành thị ở các nước lưu hành bệnh.
- Chế độ ăn ít protein phổ biến ở các vùng nông thôn làm giảm glucuronolactone trong mật, một chất ức chế beta glucuronidase.
- Hoạt động của beta glucuronidase nội sinh được tăng cường, với sự khử liên hợp thêm của mật dẫn đến kết tủa canxi bilirubinate.
ĐẶC ĐIỂM LÂM SÀNG VÀ XÉT NGHIỆM
- RPC xảy ra ở độ tuổi trẻ hơn so với bệnh sỏi mật ở phương Tây.
- Nó có thể xảy ra ở thanh niên và trẻ em.
- Đặc điểm lâm sàng
- Đau bụng
- Vàng da
- Nhiễm trùng
- Bệnh nhân có thể không có triệu chứng trong nhiều năm.
- Đặc điểm xét nghiệm
- Tăng bạch cầu
- Tăng nồng độ ALP và bilirubin huyết thanh
- Các hậu quả tiềm tàng
- Áp xe gan (xem Chương 30)
- Khoảng 30% khả năng tái phát sỏi ngay cả khi tất cả sỏi ban đầu được lấy ra
- Teo các phân thùy gan bị ảnh hưởng
- Xơ gan và tăng áp lực tĩnh mạch cửa
- Ung thư biểu mô đường mật trong khoảng 10% các trường hợp này tại thời điểm phẫu thuật; nguy cơ suốt đời không rõ nhưng tăng cao.
CHẨN ĐOÁN
- Siêu âm hoặc CT có thể cho thấy giãn khu trú từng đoạn của ĐM, giãn lớn các ống mật trong toàn bộ một phân thùy hoặc thùy gan với sỏi trong gan, ống mật trong gan thu hẹp đột ngột, và/hoặc hẹp. Vị trí phổ biến nhất của bệnh là thùy gan trái.
- Chẩn đoán xác định đòi hỏi ERCP hoặc THC. MRCP hữu ích trong việc cung cấp một “bản đồ đường đi.” Nội soi đường mật nên được xem xét để đánh giá niêm mạc ống mật cũng như để điều trị sỏi.
ĐIỀU TRỊ
- Kháng sinh phổ rộng được dùng đường tĩnh mạch để điều trị các đợt viêm đường mật cấp (xem thảo luận ở phần trước của chương).
- Các đợt kháng sinh ngắn ngày không có vai trò đã được chứng minh trong việc ngăn ngừa hình thành sỏi hoặc các đợt viêm đường mật.
- Axit Ursodeoxycholic đã được sử dụng thường xuyên, nhưng không có bằng chứng nào cho thấy nó có thể phòng ngừa tái phát sỏi.
- Cứu chữa lâu dài bao gồm các lựa chọn phẫu thuật phù hợp với từng bệnh nhân.
- Cắt bỏ các phân thùy gan bị teo (có thể cả cắt thùy gan) và các ống mật bị bệnh dẫn lưu cho phần gan bị ảnh hưởng.
- Nối hỗng tràng với các đoạn trong gan ở phía gần các vị trí tắc nghẽn.
- Tạo đường vào vĩnh viễn tới ĐM qua da, qua đó có thể thực hiện các thủ thuật điều trị sau này.
- Tạo một đường ống T hoặc quai hỗng tràng được đưa đến một vị trí dưới da mà ĐM đã được nối vào.
- Điều trị nội soi
- Vị trí gần của các chỗ hẹp và sỏi làm cho phương pháp tiếp cận nội soi trở nên khó khăn.
- ERCP là lựa chọn đầu tiên cho can thiệp điều trị, nhưng THC có thể cần thiết vì việc lấy sỏi trong gan bằng ERCP có thể khó khăn.
- Nội soi đường mật có thể hữu ích trong việc đánh giá các chỗ hẹp của ống mật và điều trị bệnh sỏi (Hình 35.4).
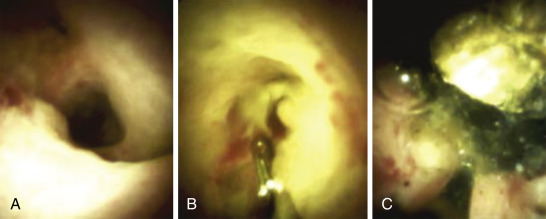
Hình 35.4 Nội soi đường mật kỹ thuật số cho thấy một chỗ hẹp trong gan phải có vẻ lành tính (A) ở một bệnh nhân bị viêm đường mật mủ tái phát và sinh thiết sau đó (B). Đoạn ống mật chứa nhiều sỏi (C) sau đó được điều trị bằng tán sỏi điện thủy lực.
Nang Đường Mật
TỔNG QUAN
- Nang đường mật là những bất thường của đường mật được đặc trưng bởi sự giãn dạng nang của các phần khác nhau của các ống mật trong và/hoặc ngoài gan.
- Chúng liên quan đến các biến chứng đáng kể như hẹp ống mật, hình thành sỏi, viêm đường mật, vỡ nang, và xơ gan mật thứ phát.
- Tỷ lệ mắc ở các quần thể phương Tây được ước tính là 1 trên 100.000 và lên tới 1 trên 1000 ở Nhật Bản, với tỷ lệ nữ/nam là 3/1.
- Chúng chủ yếu ảnh hưởng đến trẻ em và thanh niên, nhưng độ tuổi được báo cáo rất khác nhau.
- Một số loại nang đường mật có nguy cơ ác tính cao.
BỆNH SINH
- Một nang có thể là kết quả của một bất thường trong sự tăng sinh biểu mô đường mật khi các ống mật của thai nhi ở dạng đặc, dẫn đến một phần gần bị giãn bất thường và một phần xa bình thường hoặc hẹp.
- Hẹp ĐM đoạn xa có thể gây ra giãn nang ở đoạn gần.
- Rối loạn chức năng tự chủ nội tại có thể dẫn đến hình thành nang.
- Lý thuyết này dựa trên việc tìm thấy sự thiếu hụt các tế bào thần kinh sau cholinergic trong các phần của thành nang.
- Hợp lưu tụy-mật bất thường (APBJ)
- APBJ được đặc trưng bởi sự hợp lưu của ĐM và ống tụy bên ngoài thành tá tràng với một kênh ống chung dài (ít nhất 8 mm, và thường >20 mm) dẫn đến lòng tá tràng (Hình 35.5).
- APBJ được coi là một bất thường bẩm sinh hiếm gặp trong dân số nói chung nhưng được tìm thấy ở tới 50% bệnh nhân có nang đường mật.
- APBJ có thể dẫn đến thiếu chức năng SO bình thường và trào ngược men tụy vào ĐM, do đó gây tổn thương và giãn ống mật tiến triển.
- APBJ làm tăng nguy cơ hình thành ung thư trong một nang.
- Nó phổ biến ở nang loại I, nhưng không phải ở nang loại II, III, và V (xem thảo luận ở phần sau của chương).
- Quan sát thấy rằng bóng Vater nhỏ hoặc phẳng ở những bệnh nhân có APBJ ủng hộ giả thuyết này.
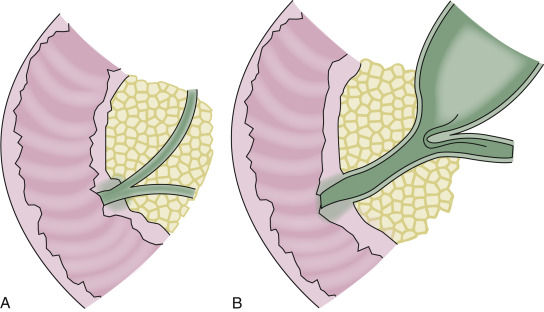
Hình 35.5 Giải phẫu bình thường (A) đối chiếu với một chỗ hợp lưu tụy-mật bất thường (B) được cho là nguyên nhân gây ra trào ngược tự do của men tụy và hình thành nang ống mật chủ. (Phỏng theo O’Neill JA. Choledochal cysts. Curr Probl Surg. 1992:29:365-410.)
Phân loại theo Todani và cộng sự (1977) (Hình 35.6)
- Loại I: Giãn riêng ống mật ngoài gan; loại phổ biến nhất.
- Loại II: Túi thừa của ĐM ngoài gan.
- Loại III: Nang ống mật chủ trong tá tràng (Choledochocele), chỉ liên quan đến ống mật trong tá tràng.
- Loại IVA: Nhiều nang ngoài gan và trong gan.
- Loại IVB: Chỉ có nhiều nang ngoài gan.
- Loại V: Một hoặc nhiều nang trong gan (bệnh Caroli).
ĐẶC ĐIỂM LÂM SÀNG
- Đau hạ sườn phải
- Vàng da
- Thường là triệu chứng duy nhất ở trẻ sơ sinh
- Khối u bụng sờ thấy được
- Sốt
- Đau thượng vị hoặc đau bụng lan tỏa nếu có viêm tụy
CHẨN ĐOÁN
- Siêu âm hoặc CT có thể cho thấy hoặc gợi ý chẩn đoán; MRCP cũng là một phương pháp chẩn đoán.
- ERCP hoặc THC thường mang tính chẩn đoán xác định.
- Nó cũng quan trọng cho việc phân loại và lập kế hoạch điều trị.
- THC là tốt nhất để phác họa và có khả năng dẫn lưu các ống mật đoạn gần.
- ERCP cho phép đánh giá ống tụy và chỗ hợp lưu tụy-mật.
- Nó thường cho thấy một chỗ hợp lưu bất thường, đặc biệt là ở những bệnh nhân có nang loại I.
- MRCP loại bỏ sự cần thiết của ERCP trong nhiều trường hợp.
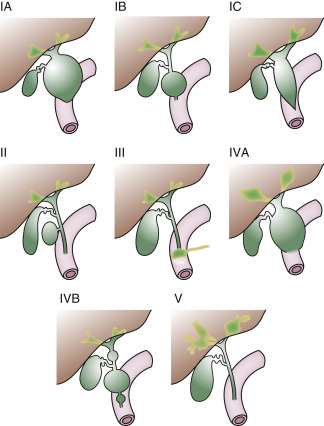
Hình 35.6 Sơ đồ phân loại nang ống mật chủ do Todani và cộng sự đề xuất năm 1977 (xem văn bản). (Từ Crittenden SL, McKinley MJ. Choledochal cyst-clinical features and classification. Am J Gastroenterol. 1985:80:643-647.)
BIẾN CHỨNG
- Hình thành sỏi trong nang
- Viêm đường mật và áp xe gan
- Viêm tụy cấp, có hoặc không có sỏi
- Điều này phổ biến nhất với nang ống mật chủ trong tá tràng (nang loại III).
- Xơ gan mật thứ phát
- Ung thư biểu mô (xem thêm Chương 36)
- Nó thường xảy ra trong nang và thường đa ổ.
- Ung thư biểu mô trong nang thường liên quan đến dị sản và tân sinh trong biểu mô đường mật (xem thảo luận ở phần sau của chương).
- Có một nguy cơ đáng kể sau phẫu thuật không cắt bỏ.
- Cắt bỏ nang nguyên phát làm giảm đáng kể nguy cơ ung thư nhưng không hoàn toàn.
- Chẩn đoán ung thư trước mổ là hiếm.
- Nó có tiên lượng xấu do lan rộng.
- Tăng áp lực tĩnh mạch cửa
- Vỡ nang gây viêm phúc mạc mật
ĐIỀU TRỊ
- Nang loại I và loại II
- Cắt bỏ nang sau đó là tái tạo lại đường mật bằng phẫu thuật nối gan-hỗng tràng kiểu Roux-en-Y.
- Các báo cáo đã ghi nhận thành công với phương pháp tiếp cận nội soi.
- Nang loại III (choledochoceles)
- Cắt cơ vòng qua nội soi có thể là liệu pháp điều trị dứt điểm.
- Nang loại IV
- Cắt bỏ nang ngoài gan, cắt bỏ một phần nang trong gan khi có, và thực hiện nối gan-hỗng tràng.
- Sự liên quan chủ yếu của thùy trái trong bệnh loại IVA có thể đòi hỏi phải cắt thùy gan trái.
- Nang loại V (bệnh Caroli)
- Cắt bỏ một phần gan được thực hiện cho bệnh khu trú.
- Nối gan-hỗng tràng kiểu Roux-en-Y với đặt stent xuyên gan được thực hiện cho bệnh lan tỏa.
- Sỏi và hẹp tái phát được điều trị bằng các kỹ thuật qua da.
- Ghép gan có thể được yêu cầu cho bệnh lan tỏa nặng.
Các Tổn Thương Tiền Ác Tính Của Ống Mật (xem Chương 36)
- Hai tổn thương sớm của ĐM có thể xảy ra de novo (mới) hoặc kết hợp với các bệnh lý đường mật tiềm ẩn khác đã được công nhận.
- Trong khi hầu hết bệnh nhân thường sẽ có ưu thế của chỉ một trong những tổn thương này, cả hai loại thay đổi biểu mô đều có thể được thấy trong cùng một mẫu bệnh phẩm như một phần của một phổ bệnh.
- Các tổn thương này được suy đoán là một phần của chuỗi sinh ung thư nhiều bước.
- Tân sinh trong biểu mô đường mật (BilIN)
- Được phân loại thành BilIN 1-3. BilIN-1 có loạn sản nhẹ, trong khi BilIN-3 có loạn sản nặng và ung thư biểu mô tại chỗ.
- Được coi là tương đương ở đường mật của tân sinh trong biểu mô tụy (PanIN).
- Trong quá khứ, nó thường được gọi là loạn sản đường mật, u tuyến đường mật, và/hoặc biểu mô đường mật có loạn sản.
- Thường ở cấp độ vi thể và không nhìn thấy được với công nghệ nội soi đường mật hiện tại.
- BilIN biểu hiện vi thể dưới dạng các tổn thương phẳng giả nhú (mất phân cực tế bào và giả tầng) và vi nhú (tăng trưởng dạng nhú có/không có lõi sợi-mạch không rõ ràng).
- BilIN và PanIN thể hiện các kiểu biểu hiện tương tự của các protein lõi mucin (MUC1 và MUC2), cho thấy những thay đổi kiểu hình giống hệt nhau.
- Thường liên quan đến PSC, sỏi gan, và nang đường mật.
- Cũng được ghi nhận là một tổn thương đa ổ trong các mẫu bệnh phẩm cắt bỏ để ghép tạng từ những bệnh nhân bị viêm gan B và C mãn tính và xơ gan do rượu.
- Đột biến KRAS sớm với sự biểu hiện quá mức của TP53 sau này tương tự như những gì thấy trong ung thư biểu mô đường mật.
- Tân sinh nhú trong ống mật (IPN-B)
- Được phân loại tương tự như tân sinh nhầy nhú trong ống tụy.
- Dạng dạ dày (hiếm gặp ở ĐM)
- Dạng ruột (loại phổ biến nhất ở bệnh nhân châu Á có tiền sử sỏi gan và/hoặc nhiễm sán lá gan nhỏ)
- Dạng oncocytic (tế bào ưa acid)
- Dạng tụy-mật (loại phổ biến nhất được tìm thấy ở ĐM đặc biệt ở bệnh nhân phương Tây)
- Trước đây được gọi là u nhú đường mật hoặc papillomatosis đường mật.
- Có thể nhìn thấy bằng mắt thường và thường có triệu chứng dẫn đến tắc nghẽn đường mật do chính tổn thương hoặc do sản xuất chất nhầy (Hình 35.7).
- Hình thái đại thể của gan cho thấy các ĐM giãn hình thoi và dạng nang với các tổn thương trong ống mật dạng nhú mềm cóลักษณะ như trứng cá.
- Nổi bật nhất ở châu Á.
- Thường là từng đoạn, nhưng 25% các trường hợp là đa ổ và được nhận biết tốt nhất trên MRCP.
- Được phân loại tương tự như tân sinh nhầy nhú trong ống tụy.
CHẨN ĐOÁN
- BilIN thường không có triệu chứng và thường được xác định sau khi cắt bỏ trong mẫu bệnh phẩm.
- MRI và MRCP có thể xác định các tổn thương dạng polyp trong ống mật với sự giãn nở từng đoạn của các ống. Việc sử dụng gadolinium thường có thể giúp xác định chất nhầy như một khiếm khuyết lấp đầy trên MRI.
- ERCP có hoặc không có nội soi đường mật có thể hỗ trợ chẩn đoán bằng cách xác định các tổn thương và chất nhầy trong ống mật.
- BilIN có thể được xác định là các vùng phẳng ban đỏ hoặc dạng nốt trong quá trình nội soi đường mật với sinh thiết đích.
- IPN-B có thể được xác định là các chỗ lồi dạng nhú và có thể có đặc điểm của “trứng cá”. Nghi ngờ được đặt ra khi quan sát thấy chất nhầy chảy từ hoặc trong ống mật. Chất nhầy cũng có thể hiện diện như một khiếm khuyết lấp đầy trên phim chụp đường mật.
- Nội soi đường mật “mẹ-con” ít được sử dụng hơn vì tính mong manh nhưng cung cấp khả năng chẩn đoán hình ảnh dải tần hẹp và quang học vượt trội.
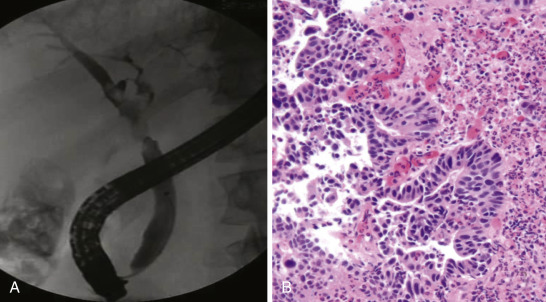
Hình 35.7 Phim chụp đường mật cho thấy một tổn thương dạng polyp (A) gây tắc nghẽn một phần ống mật. Sinh thiết tổn thương cho thấy tân sinh nhú trong ống của hệ thống đường mật với các vùng loạn sản độ cao (B) (nhuộm hematoxylin và eosin).
- Các phương pháp chẩn đoán hình ảnh khác không hữu ích để phát hiện BilIN.
ĐIỀU TRỊ
- Thường liên quan đến bệnh lý đường mật tiềm ẩn và là một con đường có khả năng dẫn đến ung thư.
- Cần xem xét phẫu thuật cắt bỏ tổn thương tiềm ẩn, lưu ý rằng các tổn thương có thể là đa ổ.
- IPN-B đa ổ có thể yêu cầu ghép gan do nguy cơ ung thư và sự phát triển của xơ gan mật thứ phát.
Hẹp Đường Mật
Việc xác định nguyên nhân của hẹp đường mật có thể là một thách thức, với tới 20% các trường hợp hẹp được phân loại là không xác định sau khi đánh giá ban đầu. Một loạt các bệnh lành tính thường giả dạng ác tính; cách tiếp cận cần phải đa phương thức và đa chuyên khoa ngay từ đầu.
- Hẹp lành tính
- Ngay cả hẹp đường mật lành tính cũng có thể dẫn đến áp xe gan, viêm đường mật và xơ gan thứ phát.
- Hẹp mãn tính có liên quan đến teo thùy gan và có thể dẫn đến phì đại các phân thùy không bị ảnh hưởng cùng với xơ gan mật thứ phát và tăng áp lực tĩnh mạch cửa.
- Thường hình thành như một phản ứng với tổn thương cấp tính hoặc mãn tính.
- Viêm mãn tính với sự lắng đọng collagen, xơ hóa và hẹp lại.
- Tổn thương cấp tính, dẫn đến thiếu máu cục bộ từng đoạn, thâm nhiễm viêm, xơ hóa và hẹp lại.
- Nguyên nhân bao gồm tổn thương ống mật (80% tất cả các trường hợp), PSC, sỏi ống mật chủ, sỏi gan (RPC), viêm tụy mãn tính, bệnh liên quan đến IgG4 với bệnh đường mật, nhiễm virus suy giảm miễn dịch ở người, ghép gan, hội chứng Mirizzi (chèn ép ống gan chung bởi một viên sỏi ở cổ túi mật), xạ trị và các khối u lành tính. a. PSC (xem Chương 17)
- 60% bệnh nhân phát triển một chỗ hẹp chiếm ưu thế trong đường mật trong hoặc ngoài gan. Điều này được định nghĩa là một chỗ hẹp với đường kính ống ≤1,5 mm trong ĐM và ≤1 mm trong các ống gan.
- Nói chung không đáp ứng với glucocorticoid.
- Bệnh nhân bị ảnh hưởng có nguy cơ suốt đời từ 10% đến 15% phát triển ung thư biểu mô đường mật với tỷ lệ mắc hàng năm là 1,5%. b. Bệnh viêm đường mật liên quan IgG4 (xem Chương 24)
- Viêm xơ đường mật liên quan IgG4 là biểu hiện ngoài tụy thường xuyên nhất của viêm tụy tự miễn loại 1 và có mặt ở hơn 70% bệnh nhân.
- Sinh thiết mô cho thấy sự thâm nhiễm của các tương bào , xơ hóa kẽ nặng, nồng độ IgG4 huyết thanh tăng (thường >135 mg/dL). Mô cũng có thể được lấy từ nhú tá tràng và/hoặc dạ dày.
- Các phát hiện EUS bao gồm dày thành ĐM từng đoạn mà không có thành phần trong ống mật. Các khối trong ống mật phù hợp hơn với ung thư biểu mô đường mật.
- Sự nghi ngờ nên được giữ ở mức cao để loại trừ ác tính đặc biệt là trước khi cho bệnh nhân điều trị ức chế miễn dịch.
- Thường đáp ứng với glucocorticoid; các loại thuốc ức chế miễn dịch khác (azathioprine, mycophenolate) có thể được sử dụng bổ trợ.
- Hẹp ác tính (xem Chương 36)
- Ung thư tụy là nguyên nhân phổ biến nhất của hẹp ĐM ngoài gan ác tính. Ung thư biểu mô đường mật là nguyên nhân phổ biến thứ hai và nên được nghi ngờ đặc biệt khi không có khối u nào được nhìn thấy trên chẩn đoán hình ảnh cắt lớp của tụy.
- Việc lấy mô và tế bào học rất hữu ích trong việc thiết lập chẩn đoán nhưng không quan trọng ở những bệnh nhân có bệnh có khả năng cắt bỏ được và một chỗ hẹp nghi ngờ ung thư.
- Các phương pháp lấy mẫu sau đây được sử dụng:
- Sinh thiết trong ống mật có hướng dẫn bằng huỳnh quang (độ nhạy 60% đến 80%)
- Nội soi đường mật với sinh thiết bằng kẹp vi phẫu có định hướng (độ nhạy 60%)
- Tế bào học chải (độ nhạy 30% đến 60%)
- Một cách tiếp cận đa phương thức kết hợp (độ nhạy >85%)
- EUS với chọc hút bằng kim nhỏ hoặc sinh thiết bằng kim nhỏ nên tránh trong ung thư biểu mô đường mật ngoài gan vì nguy cơ gieo rắc khối u.
- Các xét nghiệm huyết thanh học như CA19-9 có độ nhạy hạn chế (50% đến 90%).
- Xét nghiệm kháng nguyên carcinoembryonic (CEA) kết hợp với xét nghiệm CA19-9 đã được đề xuất như một phương pháp để theo dõi PSC về bệnh ác tính.
- Bệnh đường mật liên quan IgG4 nên được loại trừ.
- MRI với MRCP và/hoặc ERCP được chỉ định cho chẩn đoán hình ảnh trước mổ của các khối u rốn gan để xác định mức độ và xác định chính xác phân loại Bismuth (xem Chương 36).
- Nếu không có bằng chứng di căn hoặc liên quan đến hạch bạch huyết và chụp cắt lớp phát xạ positron (PET) âm tính, bệnh nhân nên được nội soi ổ bụng và có thể cắt bỏ. Biểu mô đường mật được coi là cực kỳ bắt 18F-fludeoxyglucose (FDG), và FDG-PET/CT có thể phát hiện các tổn thương nhỏ tới 1 cm.
TÀI LIỆU THAM KHẢO
- Bowlus CL, Olson KA, Gershwin ME. Evaluation of indeterminate biliary strictures. Nat Rev Gastroenterol Hepatol. 2016;13:28-37.
- Du S, Liu G, Cheng X, et al. Differential diagnosis of immunoglobulin G4-associated cholangitis from cholangiocarcinoma. J Clin Gastroenterol. 2016;50:501-505.
- Fan ST, Lai EC, Mok FP, et al. Early treatment of acute biliary pancreatitis by endoscopic papillotomy. N Engl J Med. 1993;328:228-232.
- Filip M, Saftoiu A, Popescu C, et al. Postcholecystectomy syndrome: an algorithmic approach. J Gastrointestin Liver Dis. 2009;18:67-71.
- Folsch UR, Nitsche R, Ludtke R, et al. Early ERCP and papillotomy compared with conservative treatment for acute biliary pancreatitis: the German Study Group on Acute Biliary Pancreatitis. N Engl J Med. 1997;336:237-242.
- Freeman ML. Pancreatic stents for prevention of post-endoscopic retrograde cholangiopancreatography pancreatitis. Clin Gastroenterol Hepatol. 2007;5:1354-1365.
- Jablonska B, Lampe P. Iatrogenic bile duct injuries: etiology, diagnosis and management. World J Gastroenterol. 2009;15:4097-4104.
- Neoptolemos JP, Carr-Locke DL, London NJ, et al. Controlled trial of urgent endoscopic retrograde cholangiopancreatography and endoscopic sphincterotomy versus conservative treatment for acute pancreatitis due to gallstones. Lancet. 1988;2:979-983.
- Nguyen T, Powell A, Daugherty T. Recurrent pyogenic cholangitis. Dig Dis Sci. 2009;55:8-10.
- Petrov MS, Savides TJ. Systematic review of endoscopic ultrasonography versus endoscopic retrograde cholangiopancreatography for suspected choledocholithiasis. Br J Surg. 2009;96:967-974.
- Petrov MS, van Santvoort HC, Besselink MG, et al. Early endoscopic retrograde cholangiopancreatography versus conservative management in acute biliary pancreatitis without cholangitis: a meta-analysis of randomized trials. Ann Surg. 2008;247:250-257.
- Soreide K, Korner H, Havnen J, et al. Bile duct cysts in adults. Br J Surg. 2004;91:1538-1548.
- Strasberg SM, Hertl M, Soper NJ. An analysis of the problem of biliary injury during laparoscopic cholecystectomy. J Am Coll Surg. 1995;180:101-125.
- Toouli J. Sphincter of Oddi: function, dysfunction, and its management. J Gastroenterol Hepatol. 2009;24:S57-S62.
- Williams EJ, Green J, Beckingham I, et al. Guidelines on the management of common bile duct stones (CBDS). Gut. 2008;57:1004-1021.
Bảng Chú Giải Thuật Ngữ Y Học Anh – Việt
| STT | Thuật Ngữ Tiếng Anh | Phiên Âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Bile Ducts (BDs) | /baɪl dʌkts/ | Ống mật (ĐM) |
| 2 | BD obstruction | /biː diː əbˈstrʌkʃən/ | Tắc nghẽn ĐM |
| 3 | Jaundice | /ˈdʒɔːndɪs/ | Vàng da |
| 4 | Pruritus | /prʊˈraɪtəs/ | Ngứa |
| 5 | Serum levels of liver biochemical tests | /ˈsɪərəm ˈlɛvəlz əv ˈlɪvər ˌbaɪəʊˈkɛmɪkəl tɛsts/ | Nồng độ các xét nghiệm sinh hóa gan trong huyết thanh |
| 6 | Choledocholithiasis | /ˌkɒlɪdəʊkəʊlɪˈθaɪəsɪs/ | Sỏi ống mật chủ |
| 7 | Biliary tract | /ˈbɪliəri trækt/ | Đường mật |
| 8 | Cholecystectomy | /ˌkɒlɪsɪsˈtɛktəmi/ | Cắt túi mật |
| 9 | BD dilatation | /biː diː ˌdaɪləˈteɪʃən/ | Giãn ĐM |
| 10 | Biliary-type pain | /ˈbɪliəri taɪp peɪn/ | Đau kiểu đường mật |
| 11 | Cholangitis | /ˌkɒlænˈdʒaɪtɪs/ | Viêm đường mật |
| 12 | Laparoscopic cholecystectomy | /ˌlæpərəˈskɒpɪk ˌkɒlɪsɪsˈtɛktəmi/ | Cắt túi mật nội soi |
| 13 | Endoscopic retrograde cholangiopancreatography (ERCP) | /ˌɛndəʊˈskɒpɪk ˈrɛtrəʊɡreɪd kəʊˌlændʒiəʊˌpæŋkriəˈtɒɡrəfi/ | Nội soi mật tụy ngược dòng |
| 14 | Therapeutic intervention | /ˌθɛrəˈpjuːtɪk ˌɪntəˈvɛnʃən/ | Can thiệp điều trị |
| 15 | Magnetic resonance cholangiopancreatography (MRCP) | /mæɡˈnɛtɪk ˈrɛzənəns kəʊˌlændʒiəʊˌpæŋkriəˈtɒɡrəfi/ | Chụp cộng hưởng từ mật tụy |
| 16 | Noninvasive diagnosis | /ˌnɒnɪnˈveɪsɪv ˌdaɪəɡˈnəʊsɪs/ | Chẩn đoán không xâm lấn |
| 17 | Endoscopic ultrasonography (EUS) | /ˌɛndəʊˈskɒpɪk ˌʌltrəsəˈnɒɡrəfi/ | Siêu âm nội soi |
| 18 | Operator dependent | /ˈɒpəreɪtər dɪˈpɛndənt/ | Phụ thuộc vào người thực hiện |
| 19 | Endoscopic sphincterotomy | /ˌɛndəʊˈskɒpɪk ˌsfɪŋktəˈrɒtəmi/ | Cắt cơ vòng qua nội soi |
| 20 | Laparoscopic extraction | /ˌlæpərəˈskɒpɪk ɪkˈstrækʃən/ | Lấy (sỏi) qua nội soi ổ bụng |
| 21 | Biliary leaks | /ˈbɪliəri liːks/ | Rò mật |
| 22 | Strictures | /ˈstrɪktʃərz/ | Hẹp |
| 23 | Choledochal cysts | /ˌkɒlɪˈdɒkəl sɪsts/ | Nang ống mật chủ |
| 24 | Pancreatitis | /ˌpæŋkriəˈtaɪtɪs/ | Viêm tụy |
| 25 | Secondary cirrhosis | /ˈsɛkəndəri sɪˈrəʊsɪs/ | Xơ gan thứ phát |
| 26 | Biliary carcinoma | /ˈbɪliəri ˌkɑːrsɪˈnəʊmə/ | Ung thư biểu mô đường mật |
| 27 | Premalignant lesions | /priːməˈlɪɡnənt ˈliːʒənz/ | Tổn thương tiền ác tính |
| 28 | Pancreatic counterparts | /ˌpæŋkriˈætɪk ˈkaʊntərpɑːrts/ | Các tổn thương tương ứng ở tụy |
| 29 | Histology | /hɪˈstɒlədʒi/ | Mô học |
| 30 | Cross-sectional imaging | /krɒs-ˈsɛkʃənəl ˈɪmɪdʒɪŋ/ | Chẩn đoán hình ảnh cắt lớp |
| 31 | Cholangioscopy | /kəʊˌlændʒiˈɒskəpi/ | Nội soi đường mật |
| 32 | Cholangiocarcinoma | /kəʊˌlændʒiəʊˌkɑːrsɪˈnəʊmə/ | Ung thư biểu mô đường mật |
| 33 | Biliary strictures | /ˈbɪliəri ˈstrɪktʃərz/ | Hẹp đường mật |
| 34 | Immunoglobulin (Ig)G4 cholangiopathy | /ˌɪmjʊnəʊˈɡlɒbjʊlɪn dʒiː fɔːr kəʊˌlændʒiˈɒpəθi/ | Bệnh viêm đường mật liên quan IgG4 |
| 35 | Primary sclerosing cholangitis (PSC) | /ˈpraɪməri ˌsklɪəˈrəʊsɪŋ ˌkɒlænˈdʒaɪtɪs/ | Viêm xơ đường mật nguyên phát |
| 36 | Gallstones | /ˈɡɔːlstəʊnz/ | Sỏi mật |
| 37 | Cholesterol rich | /ˈkɒlɛstərɒl rɪtʃ/ | Giàu cholesterol |
| 38 | Black pigment stones | /blæk ˈpɪɡmənt stəʊnz/ | Sỏi sắc tố đen |
| 39 | Hemolytic disorders | /ˌhiːməˈlɪtɪk dɪsˈɔːrdərz/ | Rối loạn tan máu |
| 40 | Sickle cell disease | /ˈsɪkəl sɛl dɪˈziːz/ | Bệnh hồng cầu hình liềm |
| 41 | Primary duct stones | /ˈpraɪməri dʌkt stəʊnz/ | Sỏi ống mật nguyên phát |
| 42 | Periampullary diverticula | /ˌpɛriæmˈpʊləri ˌdaɪvərˈtɪkjʊlə/ | Túi thừa quanh bóng Vater |
| 43 | Recurrent pyogenic cholangitis (RPC) | /rɪˈkʌrənt ˌpaɪəˈdʒɛnɪk ˌkɒlænˈdʒaɪtɪs/ | Viêm đường mật mủ tái phát |
| 44 | Chronic biliary strictures | /ˈkrɒnɪk ˈbɪliəri ˈstrɪktʃərz/ | Hẹp đường mật mãn tính |
| 45 | Biliary stasis | /ˈbɪliəri ˈsteɪsɪs/ | Ứ mật |
| 46 | Cystic fibrosis | /ˌsɪstɪk faɪˈbrəʊsɪs/ | Xơ nang |
| 47 | Afebrile | /eɪˈfɛbraɪl/ | Không sốt |
| 48 | Complete blood count | /kəmˈpliːt blʌd kaʊnt/ | Công thức máu toàn phần |
| 49 | Pancreatic enzyme levels | /ˌpæŋkriˈætɪk ˈɛnzaɪm ˈlɛvəlz/ | Nồng độ men tụy |
| 50 | Alkaline phosphatase | /ˈælkəlaɪn ˈfɒsfəteɪz/ | Phosphatase kiềm |
| 51 | Gamma-glutamyltranspeptidase (GGTP) | /ˈɡæmə-ˌɡluːtəˈmɪlˌtrænsˈpɛptɪdeɪz/ | Gamma-glutamyltranspeptidase |
| 52 | Intraoperative cholangiography (IOC) | /ˌɪntrəˈɒpərətɪv kəʊˌlændʒiˈɒɡrəfi/ | Chụp đường mật trong mổ |
| 53 | Anorexia | /ˌænəˈrɛksiə/ | Chán ăn |
| 54 | Epigastrium | /ˌɛpɪˈɡæstriəm/ | Vùng thượng vị |
| 55 | Right upper quadrant | /raɪt ˈʌpər ˈkwɒdrənt/ | Hạ sườn phải |
| 56 | Cholecystitis | /ˌkɒlɪsɪsˈtaɪtɪs/ | Viêm túi mật |
| 57 | Obstructive jaundice | /əbˈstrʌktɪv ˈdʒɔːndɪs/ | Vàng da tắc mật |
| 58 | Rigors | /ˈrɪɡərz/ | Rét run |
| 59 | “Ball valve” effect | /bɔːl vælv ɪˈfɛkt/ | Hiệu ứng “van bi” |
| 60 | Malignancy | /məˈlɪɡnənsi/ | Bệnh ác tính |
| 61 | Charcot’s triad | /ʃɑːrˈkoʊz ˈtraɪæd/ | Tam chứng Charcot |
| 62 | Reynolds pentad | /ˈrɛnəldz ˈpɛntæd/ | Ngũ chứng Reynolds |
| 63 | Hypotension | /ˌhaɪpəʊˈtɛnʃən/ | Tụt huyết áp |
| 64 | Altered mental status | /ˈɔːltərd ˈmɛntəl ˈsteɪtəs/ | Thay đổi tình trạng tâm thần |
| 65 | Alanine aminotransferase (ALT) | /ˈælənain əˌmiːnəʊˈtrænsfəreɪz/ | Alanine aminotransferase |
| 66 | Aspartate aminotransferase (AST) | /əˈspɑːrteɪt əˌmiːnəʊˈtrænsfəreɪz/ | Aspartate aminotransferase |
| 67 | Bilirubin | /ˌbɪlɪˈruːbɪn/ | Bilirubin |
| 68 | Sensitivity | /ˌsɛnsɪˈtɪvɪti/ | Độ nhạy |
| 69 | Specificity | /ˌspɛsɪˈfɪsɪti/ | Độ đặc hiệu |
| 70 | Negative predictive value | /ˈnɛɡətɪv prɪˈdɪktɪv ˈvæljuː/ | Giá trị tiên đoán âm |
| 71 | Aminotransferase | /əˌmiːnəʊˈtrænsfəreɪz/ | Aminotransferase |
| 72 | Stone impaction | /stəʊn ɪmˈpækʃən/ | Kẹt sỏi |
| 73 | Hepatitis | /ˌhɛpəˈtaɪtɪs/ | Viêm gan |
| 74 | Amylase | /ˈæmɪleɪz/ | Amylase |
| 75 | Lipase | /ˈlaɪpeɪz/ | Lipase |
| 76 | White blood cell (WBC) count | /waɪt blʌd sɛl kaʊnt/ | Số lượng bạch cầu |
| 77 | Blood cultures | /blʌd ˈkʌltʃərz/ | Cấy máu |
| 78 | Liver capsule | /ˈlɪvər ˈkæpsjuːl/ | Bao gan |
| 79 | Ultrasonography | /ˌʌltrəsəˈnɒɡrəfi/ | Siêu âm |
| 80 | Computed tomography (CT) | /kəmˈpjuːtɪd təˈmɒɡrəfi/ | Chụp cắt lớp vi tính |
| 81 | Calcifications | /ˌkælsɪfɪˈkeɪʃənz/ | Vôi hóa |
| 82 | Oral contrast agents | /ˈɔːrəl ˈkɒntræst ˈeɪdʒənts/ | Thuốc cản quang đường uống |
| 83 | T2-weighted images | /tiː tuː ˈweɪtɪd ˈɪmɪdʒɪz/ | Hình ảnh T2-weighted |
| 84 | Pacemaker | /ˈpeɪsˌmeɪkər/ | Máy tạo nhịp tim |
| 85 | Defibrillator | /diːˈfɪbrɪleɪtər/ | Máy khử rung tim |
| 86 | Orthopedic implant | /ˌɔːrθəˈpiːdɪk ˈɪmplænt/ | Vật cấy ghép chỉnh hình |
| 87 | Sedation | /sɪˈdeɪʃən/ | Gây mê, an thần |
| 88 | Balloon catheter | /bəˈluːn ˈkæθɪtər/ | Catheter bóng |
| 89 | Retroperitoneal perforation | /ˌrɛtrəʊˌpɛrɪtəˈniːəl ˌpɜːrfəˈreɪʃən/ | Thủng sau phúc mạc |
| 90 | Anesthesia-related complications | /ˌænəsˈθiːʒə rɪˈleɪtɪd ˌkɒmplɪˈkeɪʃənz/ | Biến chứng liên quan đến gây mê |
| 91 | Percutaneous transhepatic cholangiography (THC) | /ˌpɜːrkjuːˈteɪniəs ˌtrænshɛˈpætɪk kəʊˌlændʒiˈɒɡrəfi/ | Chụp đường mật qua da xuyên gan |
| 92 | “Rendezvous procedure” | /ˈrɒndɪvuː prəˈsiːdʒər/ | Thủ thuật “hẹn gặp” |
| 93 | Elective cholecystectomy | /ɪˈlɛktɪv ˌkɒlɪsɪsˈtɛktəmi/ | Cắt túi mật theo chương trình |
| 94 | Transabdominal ultrasonography | /ˌtrænzæbˈdɒmɪnəl ˌʌltrəsəˈnɒɡrəfi/ | Siêu âm qua thành bụng |
| 95 | Sludge | /slʌdʒ/ | Bùn (mật) |
| 96 | Guidewire cannulation | /ˈɡaɪdwaɪər ˌkænjʊˈleɪʃən/ | Đặt canuyl có dây dẫn |
| 97 | Sphincterotome | /ˌsfɪŋktəˈrəʊtoʊm/ | Dao cắt cơ vòng |
| 98 | Needle-knife-access sphincterotomy | /ˈniːdəl naɪf ˈæksɛs ˌsfɪŋktəˈrɒtəmi/ | Cắt cơ vòng bằng dao kim |
| 99 | Needle-knife fistulotomy | /ˈniːdəl naɪf ˌfɪstjʊˈlɒtəmi/ | Mở đường rò bằng dao kim |
| 100 | Mechanical lithotripsy | /mɪˈkænɪkəl ˈlɪθəˌtrɪpsi/ | Tán sỏi cơ học |
| 101 | Laser lithotripsy | /ˈleɪzər ˈlɪθəˌtrɪpsi/ | Tán sỏi bằng laser |
| 102 | Choledochoscopy | /kəʊˌlɛdəˈkɒskəpi/ | Nội soi ống mật chủ |
| 103 | “Baby scope” | /ˈbeɪbi skoʊp/ | Ống soi con |
| 104 | Electrohydraulic lithotripsy | /ɪˌlɛktrəʊhaɪˈdrɔːlɪk ˈlɪθəˌtrɪpsi/ | Tán sỏi điện thủy lực |
| 105 | Extracorporeal shock wave lithotripsy | /ˌɛkstrəkɔːrˈpɔːriəl ʃɒk weɪv ˈlɪθəˌtrɪpsi/ | Tán sỏi ngoài cơ thể bằng sóng xung kích |
| 106 | Cautery-induced injury | /ˈkɔːtəri ɪnˈdjuːst ˈɪndʒəri/ | Tổn thương do đốt điện |
| 107 | Rectal indomethacin | /ˈrɛktəl ˌɪndəʊˈmɛθəsɪn/ | Indomethacin đặt trực tràng |
| 108 | Pancreatic stent | /ˌpæŋkriˈætɪk stɛnt/ | Stent tụy |
| 109 | Sphincter of Oddi dysfunction (SOD) | /ˈsfɪŋktər əv ˈɒdi dɪsˈfʌŋkʃən/ | Rối loạn chức năng cơ vòng Oddi |
| 110 | Precut sphincterotomy | /ˈpriːkʌt ˌsfɪŋktəˈrɒtəmi/ | Cắt cơ vòng trước |
| 111 | Transseptal sphincterotomy | /trænˈsɛptəl ˌsfɪŋktəˈrɒtəmi/ | Cắt cơ vòng xuyên vách |
| 112 | Angiographic embolization | /ˌændʒiəˈɡræfɪk ˌɛmbəlaɪˈzeɪʃən/ | Thuyên tắc mạch qua chụp động mạch |
| 113 | Epinephrine injection | /ˌɛpɪˈnɛfrɪn ɪnˈdʒɛkʃən/ | Tiêm Epinephrine |
| 114 | Hemostatic clip | /ˌhiːməˈstætɪk klɪp/ | Kẹp cầm máu |
| 115 | Self-expandable metal stent | /sɛlf ɪkˈspændəbəl ˈmɛtəl stɛnt/ | Stent kim loại tự nở |
| 116 | Balloon tamponade | /bəˈluːn ˌtæmpəˈneɪd/ | Chèn ép bằng bóng |
| 117 | Electrocautery | /ɪˌlɛktrəʊˈkɔːtəri/ | Đốt điện |
| 118 | Nasogastric decompression | /ˌneɪzəʊˈɡæstrɪk ˌdiːkəmˈprɛʃən/ | Giải áp qua sonde dạ dày |
| 119 | Nasobiliary drainage | /ˌneɪzəʊˈbɪliəri ˈdreɪnɪdʒ/ | Dẫn lưu qua sonde mũi mật |
| 120 | Endoprosthesis | /ˌɛndəʊprɒsˈθiːsɪs/ | Stent nội (Endoprosthesis) |
| 121 | Ursodeoxycholic acid | /ˌɜːrsəʊdiːˌɒksɪˈkəʊlɪk ˈæsɪd/ | Axit ursodeoxycholic |
| 122 | Ampulla of Vater | /æmˈpʊlə əv ˈvɑːtər/ | Bóng Vater |
| 123 | “Third-spacing” of fluid | /θɜːrd ˈspeɪsɪŋ əv ˈfluːɪd/ | Sự cô lập dịch (“khoang thứ ba”) |
| 124 | Tachycardia | /ˌtækɪˈkɑːrdiə/ | Nhịp tim nhanh |
| 125 | Leukocytosis | /ˌluːkəʊsaɪˈtəʊsɪs/ | Tăng bạch cầu |
| 126 | Blood urea nitrogen | /blʌd jʊˈriːə ˈnaɪtrədʒən/ | Ure máu |
| 127 | Hypocalcemia | /ˌhaɪpəʊkælˈsiːmiə/ | Hạ canxi máu |
| 128 | Hyperglycemia | /ˌhaɪpərɡlaɪˈsiːmiə/ | Tăng đường huyết |
| 129 | Hypoxemia | /ˌhaɪpɒkˈsiːmiə/ | Giảm oxy máu |
| 130 | Pulmonary capillary leak | /ˈpʊlmənəri ˈkæpɪləri liːk/ | Rò rỉ mao mạch phổi |
| 131 | Acute respiratory distress syndrome | /əˈkjuːt ˈrɛspərətɔːri dɪˈstrɛs ˈsɪndrəʊm/ | Hội chứng suy hô hấp cấp tính |
| 132 | Ranson criteria | /ˈrænsən kraɪˈtɪəriə/ | Tiêu chuẩn Ranson |
| 133 | Lactate dehydrogenase (LDH) | /ˈlækteɪt ˌdiːhaɪˈdrɒdʒɪneɪz/ | Lactate dehydrogenase |
| 134 | Base deficit | /beɪs ˈdɛfɪsɪt/ | Thâm hụt kiềm |
| 135 | Arterial oxygen tension | /ɑːrˈtɪəriəl ˈɒksɪdʒən ˈtɛnʃən/ | Phân áp oxy động mạch |
| 136 | BISAP (Bedside Index of Severity of Acute Pancreatitis) | /ˈbɪsæp/ | Chỉ số BISAP |
| 137 | Systemic inflammatory response | /sɪˈstɛmɪk ɪnˈflæmətɔːri rɪˈspɒns/ | Hội chứng đáp ứng viêm hệ thống |
| 138 | Pleural effusion | /ˈplʊərəl ɪˈfjuːʒən/ | Tràn dịch màng phổi |
| 139 | Enteral feeding | /ˈɛntərəl ˈfiːdɪŋ/ | Nuôi ăn qua đường ruột |
| 140 | Sterile necrosis | /ˈstɛraɪl nɛˈkrəʊsɪs/ | Hoại tử vô trùng |
| 141 | Pancreatic necrosis | /ˌpæŋkriˈætɪk nɛˈkrəʊsɪs/ | Hoại tử tụy |
| 142 | Pseudocysts | /ˈsuːdəʊsɪsts/ | Nang giả tụy |
| 143 | Abscesses | /ˈæbsɛsɪz/ | Áp xe |
| 144 | Postcholecystectomy syndrome | /pəʊstˌkɒlɪsɪsˈtɛktəmi ˈsɪndrəʊm/ | Hội chứng sau cắt túi mật |
| 145 | Irritable bowel syndrome | /ˈɪrɪtəbəl ˈbaʊəl ˈsɪndrəʊm/ | Hội chứng ruột kích thích |
| 146 | Gastroesophageal reflux disease | /ˌɡæstrəʊiˌsɒfəˈdʒiːəl ˈriːflʌks dɪˈziːz/ | Bệnh trào ngược dạ dày thực quản |
| 147 | Esophageal spasm | /iˌsɒfəˈdʒiːəl ˈspæzəm/ | Co thắt thực quản |
| 148 | Peptic ulcer | /ˈpɛptɪk ˈʌlsər/ | Loét dạ dày tá tràng |
| 149 | Chronic pancreatitis | /ˈkrɒnɪk ˌpæŋkriəˈtaɪtɪs/ | Viêm tụy mãn tính |
| 150 | Musculoskeletal pain | /ˌmʌskjʊləʊˈskɛlɪtəl peɪn/ | Đau cơ xương |
| 151 | Sphincter of Oddi (SO) manometry | /ˈsfɪŋktər əv ˈɒdi məˈnɒmɪtri/ | Đo áp lực cơ vòng Oddi |
| 152 | Sphincter stenosis | /ˈsfɪŋktər stəˈnəʊsɪs/ | Hẹp cơ vòng |
| 153 | Secretin | /sɪˈkriːtɪn/ | Secretin |
| 154 | Cholecystokinin | /ˌkɒlɪˌsɪstəˈkaɪnɪn/ | Cholecystokinin |
| 155 | Hepatobiliary iminodiacetic acid (HIDA) scan | /ˌhɛpətəʊˈbɪliəri ˌɪmɪnəʊdaɪəˈsiːtɪk ˈæsɪd skæn/ | Xạ hình gan mật HIDA |
| 156 | Functional pain | /ˈfʌŋkʃənəl peɪn/ | Đau chức năng |
| 157 | Intraperitoneal bile collections | /ˌɪntrəˌpɛrɪtəˈniːəl baɪl kəˈlɛkʃənz/ | Ổ tụ mật trong phúc mạc |
| 158 | Pancreaticoduodenectomy | /ˌpæŋkriˌætɪkəʊˌdjuːəʊdɪˈnɛktəmi/ | Phẫu thuật cắt khối tá tụy |
| 159 | Liver atrophy | /ˈlɪvər ˈætrəfi/ | Teo gan |
| 160 | Ductal continuity | /ˈdʌktəl ˌkɒntɪˈnjuːəti/ | Tính liên tục của ống mật |
| 161 | Duodenum | /ˌdjuːəʊˈdiːnəm/ | Tá tràng |
| 162 | Cystic duct remnant | /ˈsɪstɪk dʌkt ˈrɛmnənt/ | Mỏm ống túi mật |
| 163 | Duct of Luschka | /dʌkt əv ˈlʊʃkə/ | Ống Luschka |
| 164 | Aberrant accessory right hepatic duct | /əˈbɛrənt əkˈsɛsəri raɪt hɛˈpætɪk dʌkt/ | Ống gan phải phụ lạc chỗ |
| 165 | Extrahepatic duct | /ˌɛkstrəhɛˈpætɪk dʌkt/ | Ống mật ngoài gan |
| 166 | Hepatic bifurcation | /hɛˈpætɪk ˌbaɪfərˈkeɪʃən/ | Ngã ba gan |
| 167 | Fascial plate | /ˈfæʃiəl pleɪt/ | Tấm mạc |
| 168 | Thermal injury | /ˈθɜːrməl ˈɪndʒəri/ | Tổn thương nhiệt |
| 169 | Hepatic duct | /hɛˈpætɪk dʌkt/ | Ống gan |
| 170 | Excluded segments | /ɪkˈskluːdɪd ˈsɛɡmənts/ | Các đoạn bị loại trừ |
| 171 | Roux-en-Y hepaticojejunostomy | /ruː ɛn waɪ hɛˌpætɪkəʊˌdʒɛdʒuːˈnɒstəmi/ | Phẫu thuật nối gan-hỗng tràng kiểu Roux-en-Y |
| 172 | T tube | /tiː tjuːb/ | Ống T |
| 173 | Intrahepatic stones | /ˌɪntrəhɛˈpætɪk stəʊnz/ | Sỏi trong gan |
| 174 | Calcium bilirubinate | /ˈkælsiəm ˌbɪlɪˈruːbɪneɪt/ | Canxi bilirubinate |
| 175 | Oriental cholangiohepatitis | /ˌɔːriˈɛntəl kəʊˌlændʒiəʊˌhɛpəˈtaɪtɪs/ | Viêm đường mật – gan phương Đông |
| 176 | Beta glucuronidases | /ˈbeɪtə ˌɡluːkjʊˈrɒnɪdeɪzɪz/ | Beta glucuronidase |
| 177 | Conjugated bilirubin | /ˈkɒndʒəɡeɪtɪd ˌbɪlɪˈruːbɪn/ | Bilirubin liên hợp |
| 178 | Unconjugated bilirubin | /ˌʌnˈkɒndʒəɡeɪtɪd ˌbɪlɪˈruːbɪn/ | Bilirubin không liên hợp |
| 179 | Ascaris lumbricoides | /ˈæskərɪs ˌlʌmbrɪˈkɔɪdiːz/ | Giun đũa |
| 180 | Clonorchis sinensis | /kləˈnɔːrkɪs sɪˈnɛnsɪs/ | Sán lá gan nhỏ |
| 181 | Glucuronolactone | /ˌɡluːkjʊˈrəʊnəˌlæktoʊn/ | Glucuronolactone |
| 182 | Liver abscesses | /ˈlɪvər ˈæbsɛsɪz/ | Áp xe gan |
| 183 | Portal hypertension | /ˈpɔːrtəl ˌhaɪpərˈtɛnʃən/ | Tăng áp lực tĩnh mạch cửa |
| 184 | Lobectomy | /ləʊˈbɛktəmi/ | Cắt thùy gan |
| 185 | Jejunum | /dʒɪˈdʒuːnəm/ | Hỗng tràng |
| 186 | Biliary epithelial proliferation | /ˈbɪliəri ˌɛpɪˈθiːliəl prəˌlɪfəˈreɪʃən/ | Tăng sinh biểu mô đường mật |
| 187 | Autonomic dysfunction | /ˌɔːtəˈnɒmɪk dɪsˈfʌŋkʃən/ | Rối loạn chức năng tự chủ |
| 188 | Postcholinergic neurons | /poʊstˌkəʊlɪˈnɜːrdʒɪk ˈnjʊərɒnz/ | Tế bào thần kinh sau cholinergic |
| 189 | Abnormal pancreaticobiliary junction (APBJ) | /æbˈnɔːrməl ˌpæŋkriˌætɪkəʊˈbɪliəri ˈdʒʌŋkʃən/ | Hợp lưu tụy-mật bất thường |
| 190 | Diverticulum | /ˌdaɪvərˈtɪkjʊləm/ | Túi thừa |
| 191 | Choledochocele | /kəʊˌlɛdəˈkəʊsiːl/ | Nang ống mật chủ trong tá tràng |
| 192 | Caroli disease | /kəˈroʊli dɪˈziːz/ | Bệnh Caroli |
| 193 | Metaplasia | /ˌmɛtəˈpleɪʒə/ | Dị sản |
| 194 | Biliary intraepithelial neoplasia (BilIN) | /ˈbɪliəri ˌɪntrəˌɛpɪˈθiːliəl ˌniːəʊˈpleɪʒə/ | Tân sinh trong biểu mô đường mật |
| 195 | Bile peritonitis | /baɪl ˌpɛrɪtəˈnaɪtɪs/ | Viêm phúc mạc mật |
| 196 | Pancreatic intraepithelial neoplasia (PanIN) | /ˌpæŋkriˈætɪk ˌɪntrəˌɛpɪˈθiːliəl ˌniːəʊˈpleɪʒə/ | Tân sinh trong biểu mô tụy |
| 197 | Intraductal papillary neoplasia of the biliary system (IPN-B) | /ˌɪntrəˈdʌktəl ˈpæpɪləri ˌniːəʊˈpleɪʒə əv ðə ˈbɪliəri ˈsɪstəm/ | Tân sinh nhú trong ống mật |
| 198 | Immunosuppressive therapy | /ˌɪmjʊnəʊsəˈprɛsɪv ˈθɛrəpi/ | Liệu pháp ức chế miễn dịch |
| 199 | Carcinoembryonic antigen (CEA) | /ˌkɑːrsɪnəʊˌɛmbriˈɒnɪk ˈæntɪdʒən/ | Kháng nguyên carcinoembryonic |
| 200 | Positron emission tomography (PET) scan | /ˈpɒzɪtrɒn ɪˈmɪʃən təˈmɒɡrəfi skæn/ | Chụp cắt lớp phát xạ positron |
