(SÁCH DỊCH) Sản Phụ khoa Căn bản – Essential Obstetrics and Gynaecology
Tác giả: Ian Symonds & Sabaratnam Arulkumaran – (C) NXB Elsevier
Ths.Bs. Lê Đình Sáng (Dịch và Chú giải)
Chương 11: Quản lý Chuyển dạ
Management of labour
Sabaratnam Arulkumaran
Essential Obstetrics and Gynaecology, Chapter 11, 168-196
MỤC TIÊU HỌC TẬP
| Sau khi học xong chương này, bạn sẽ có thể:
Tiêu chí kiến thức
Năng lực lâm sàng
|
Chuyển dạ (Labour), hay cuộc đẻ (parturition), là quá trình các thành phần của thai kỳ được tống xuất ra khỏi buồng tử cung sau tuần thứ 24 của thai kỳ. Khoảng 93-94% các cuộc sinh diễn ra đủ tháng, tức là từ 37 đến 42 tuần, trong khi khoảng 7-8% có chuyển dạ sinh non và sinh non từ 24 đến 37 tuần. Chuyển dạ sinh non được định nghĩa là chuyển dạ xảy ra trước khi bắt đầu tuần thứ 37 của thai kỳ. Trước 24 tuần, quá trình này dẫn đến một thai nhi chưa có khả năng sống và được gọi là sẩy thai. Chuyển dạ kéo dài được định nghĩa là chuyển dạ kéo dài hơn 24 giờ ở người con so và 16 giờ ở người con rạ. Chuyển dạ kéo dài có liên quan đến việc tăng tỷ lệ mắc bệnh và tử vong ở cả mẹ và con.
Các giai đoạn của chuyển dạ
Giai đoạn chuẩn bị sớm (giai đoạn tiền chuyển dạ) kéo dài trong nhiều ngày và nhiều tuần, trong khi giai đoạn bắt đầu các cơn co tử cung gây đau và sinh nở thì ngắn hơn và quá trình này được gọi là cuộc đẻ hoặc chuyển dạ. Cổ tử cung chín muồi bằng cách trở nên mềm hơn, ngắn hơn và giãn ra, quá trình này diễn ra nhanh hơn khi có các cơn co tử cung.
Để phục vụ cho việc quản lý lâm sàng, chuyển dạ “quan sát được”, vốn là một quá trình liên tục, được chia thành ba giai đoạn:
- Giai đoạn đầu tiên bắt đầu với sự xuất hiện của các cơn co đều đặn gây đau và những thay đổi ở cổ tử cung cho đến khi cổ tử cung mở hoàn toàn và không còn sờ thấy được nữa. Giai đoạn đầu tiên được chia thành một pha tiềm tàng chậm ban đầu khi cổ tử cung xóa và ngắn lại từ chiều dài 3cm và mở ra đến 5 cm. Theo các nghiên cứu gần đây, pha tiềm tàng đã được định nghĩa là tiếp tục đến 5 cm, và một pha hoạt động khi cổ tử cung mở từ 5 cm đến mở hoàn toàn hoặc 10 cm. Bằng chứng đến từ các nghiên cứu gần đây đã mô tả tốc độ mở cổ tử cung ở một số lượng lớn phụ nữ con so và con rạ nhập viện trong chuyển dạ tự nhiên. Thời gian trung vị ở con so cho sự thay đổi cổ tử cung từ 3-4 cm là 1,8 giờ, 4-5 cm là 1,3 giờ, 5-6 cm là 0,8 giờ, 6-7 cm là 0,6 giờ, 7-8 cm là 0,5 giờ, 8-9 cm là 0,5 giờ và 9-10 cm là 0,5 giờ. Dựa trên điều này, người ta có thể nói rằng pha hoạt động bắt đầu từ lúc cổ tử cung mở 5 cm.
- Giai đoạn thứ hai là khoảng thời gian từ khi cổ tử cung mở hoàn toàn đến khi thai nhi được sinh ra. Giai đoạn này được chia nhỏ thành một pha sổ thụ động (pelvic or passive phase), khi đầu thai nhi đi xuống trong khung chậu, và một pha hoạt động hoặc pha sổ thai (active or perineal phase), khi người mẹ có cảm giác muốn rặn mạnh hơn và thai nhi được sinh ra nhờ lực của các cơn co tử cung và nỗ lực rặn của người mẹ.
- Giai đoạn thứ ba là khoảng thời gian từ khi sinh em bé đến khi sinh nhau thai và màng ối.
Khởi phát chuyển dạ
Thường rất khó để xác định chính xác thời điểm bắt đầu chuyển dạ vì các cơn co có thể không đều và có thể bắt đầu rồi dừng lại mà không có sự thay đổi ở cổ tử cung, tức là ‘chuyển dạ giả’. Thời gian chuyển dạ cho mục đích quản lý được dựa trên sự tiến triển quan sát được của các cơn co và những thay đổi ở cổ tử cung cùng với sự đi xuống của đầu thai. Khái niệm này có thể phải được đánh giá dựa trên nơi thực hành, vì ở một số vùng sâu vùng xa, một người mẹ có thể được đưa đến sau một ngày chuyển dạ mà không có tiến triển. Tình trạng chung của người mẹ và các phát hiện về tình trạng của mẹ và thai nhi sẽ quyết định việc quản lý. Trong những trường hợp hiếm gặp của hẹp cổ tử cung có thể xảy ra sau phẫu thuật cổ tử cung, các cơn co bình thường của chuyển dạ có thể làm mỏng cổ tử cung mà không làm giãn nở cổ tử cung.
Các dấu hiệu lâm sàng của sự khởi phát chuyển dạ là:
- Các cơn co tử cung đều đặn, gây đau, tăng dần về tần số, thời gian và cường độ, tạo ra sự xóa và mở cổ tử cung tiến triển và sự đi xuống của ngôi thai.
- Sự ra chất nhầy nhuốm máu từ cổ tử cung, được gọi là ra nhớt hồng, có liên quan nhưng tự nó không phải là một chỉ báo về sự khởi phát của chuyển dạ.
- Tương tự, vỡ màng ối có thể xảy ra khi bắt đầu chuyển dạ, nhưng điều này thay đổi và có thể xảy ra mà không có cơn co tử cung. Nếu khoảng thời gian tiềm tàng giữa vỡ màng ối (ROM) đến khi bắt đầu các cơn co tử cung gây đau lớn hơn 4 giờ, nó được gọi là vỡ ối non (PROM), và điều này có thể xảy ra khi đủ tháng hoặc trong giai đoạn non tháng, khi đó nó được gọi là vỡ ối non trước khi chuyển dạ ở thai non tháng (PPROM).
Chuyển dạ là một trong những tình trạng lâm sàng phổ biến nhất, nhưng việc chẩn đoán có thể cần thời gian và khám âm đạo tuần tự để đánh giá những thay đổi của cổ tử cung trừ khi người mẹ được nhập viện trong tình trạng chuyển dạ tiến triển.
| Chẩn đoán chính xác chuyển dạ là quan trọng để tránh các can thiệp không cần thiết như bấm ối (ARM) hoặc sử dụng truyền oxytocin. |
Khởi đầu chuyển dạ
Sự khởi đầu của chuyển dạ liên quan đến việc giảm progesterone và tăng tác dụng của estrogen và prostaglandin. Các cơ chế điều chỉnh những thay đổi này vẫn chưa được giải quyết nhưng có khả năng liên quan đến việc nhau thai sản xuất hormone peptide corticotrophin-releasing hormone (CRH).
Trong suốt thai kỳ, hoạt động tử cung không đều, không đau vẫn hiện diện. Nó ở mức tối thiểu trong giai đoạn đầu của thai kỳ và tăng lên khi thai kỳ tiến triển. Một chuỗi các sự kiện được điều chỉnh và kiểm soát bởi đơn vị thai-nhau thai. Vào cuối thai kỳ, có sự điều hòa giảm dần các yếu tố giữ cho tử cung và cổ tử cung ở trạng thái yên tĩnh và sự điều hòa tăng các ảnh hưởng gây co bóp.
Sự phát triển của nhau thai trong suốt thai kỳ dẫn đến sự gia tăng theo cấp số nhân số lượng nhân hợp bào nuôi, nơi diễn ra quá trình phiên mã gen CRH. Quá trình trưởng thành này dẫn đến sự gia tăng theo cấp số nhân nồng độ CRH trong huyết tương của mẹ và thai nhi. CRH có tác dụng trực tiếp lên nhau thai để tăng tổng hợp estrogen và giảm tổng hợp progesterone. Ở thai nhi, CRH trực tiếp kích thích vùng bào thai của tuyến thượng thận sản xuất dehydroepiandrosterone (DHEA), tiền chất của quá trình tổng hợp estrogen của nhau thai. CRH cũng kích thích sự tổng hợp prostaglandin của các màng ối. Sự sụt giảm progesterone và sự gia tăng estrogen và prostaglandin dẫn đến sự gia tăng connexin 43, thúc đẩy sự kết nối của các tế bào cơ tử cung và thay đổi tính dễ bị kích thích điện của tế bào cơ tử cung, từ đó dẫn đến sự gia tăng các cơn co tử cung toàn thể:
- Các tế bào cơ tử cung co lại và ngắn đi, không giống như quá trình ở cơ vân, nơi các tế bào co lại nhưng sau đó trở lại chiều dài trước khi co.
- Các kênh ion trong cơ tử cung ảnh hưởng đến dòng chảy của các ion canxi vào các tế bào cơ và thúc đẩy sự co bóp của các tế bào cơ tử cung.
Các hormone khác được sản xuất trong nhau thai trực tiếp hoặc gián tiếp ảnh hưởng đến khả năng co bóp của cơ tử cung (ví dụ: relaxin, activin A, follistatin, human chorionic gonadotrophin (hCG) và CRH) bằng cách ảnh hưởng đến việc sản xuất cyclic adenosine monophosphate (cAMP) gây giãn các tế bào cơ tử cung.
Sự toàn vẹn của cổ tử cung là cần thiết để giữ lại các sản phẩm của thai kỳ. Nó chứa các tế bào cơ và nguyên bào sợi, và về cuối thai kỳ trở nên mềm và có thể co giãn do sự gia tăng xâm nhập của bạch cầu và giảm lượng collagen cùng với sự gia tăng hoạt động của enzyme phân giải protein. Tăng sản xuất axit hyaluronic làm giảm ái lực của fibronectin đối với collagen. Ái lực của axit hyaluronic đối với nước làm cho cổ tử cung trở nên mềm và có thể co giãn, tức là chín muồi cổ tử cung.
Giảm sức cản của cổ tử cung (tức là nhả phanh trong xe hơi) và tăng tần số, thời gian và cường độ của các cơn co tử cung (tức là chân ga của xe hơi) là cần thiết cho sự tiến triển của chuyển dạ. Giai đoạn đầu của chuyển dạ bắt đầu từ khi có các cơn co tử cung gây đau đến khi mở hoàn toàn được chia thành một pha tiềm tàng chậm khi cổ tử cung trở nên ngắn hơn, tức là xóa và mở đến 5 cm (trung bình 6-8 giờ ở người con so và 4-6 giờ ở người con rạ) và một pha hoạt động của chuyển dạ khi cổ tử cung mở với tốc độ trung bình 1 cm mỗi giờ từ 5 cm đến mở hoàn toàn.
Hoạt động của tử cung trong chuyển dạ: các cơn co tử cung
Tử cung có các cơn co không thường xuyên, cường độ thấp trong suốt thai kỳ. Khi đến gần đủ tháng, hoạt động của tử cung tăng lên về tần số, thời gian và cường độ của các cơn co. Bằng cách sờ nắn hoặc ghi cơn co bên ngoài, người ta có thể xác định tần số và thời gian của các cơn co, nhưng cần có ống thông đo áp lực trong tử cung để đánh giá cường độ của các cơn co. Có khả năng chuyển dạ sẽ được thiết lập nếu quan sát thấy hai cơn co, mỗi cơn kéo dài giây trong 10 phút một cách đều đặn. Trương lực cơ bản bình thường trong chuyển dạ bắt đầu vào khoảng 10-20 mmHg và tăng nhẹ trong quá trình chuyển dạ (Hình 11.1). Các cơn co tăng cường độ theo sự tiến triển của chuyển dạ, điều này theo một cách nào đó được đặc trưng bởi thời gian co kéo dài. Tổ chức Y tế Thế giới (WHO) khuyến nghị ghi lại cơn co trên biểu đồ chuyển dạ dựa trên tần số và thời gian của các cơn co.
| Vào cuối thai kỳ, đôi khi có thể sờ thấy các cơn co mạnh không gây giãn nở cổ tử cung, và do đó không phải là chuyển dạ thực sự. |
Các cơn co tử cung tiến triển gây ra sự xóa và mở của cổ tử cung là kết quả của sự co ngắn các sợi cơ tử cung ở đoạn trên và sự căng giãn và mỏng đi của đoạn dưới tử cung (Hình 11.2). Quá trình này được gọi là sự co rút (retraction). Đoạn dưới trở nên dài ra và mỏng đi khi chuyển dạ tiến triển, và ranh giới giữa đoạn trên và đoạn dưới dâng lên trong ổ bụng. Khi chuyển dạ bị tắc nghẽn, ranh giới của đoạn trên và đoạn dưới có thể trở nên rõ ràng ở ngang mức rốn; điều này được gọi là vòng co thắt (còn được gọi là vòng Bandl).
Chưa bao giờ có một máy tạo nhịp cho tử cung được chứng minh bằng các nghiên cứu về giải phẫu, dược lý, điện hoặc sinh lý. Xung co bóp điện bắt đầu ở một trong hai vùng đáy tử cung và lan xuống qua cơ tử cung.
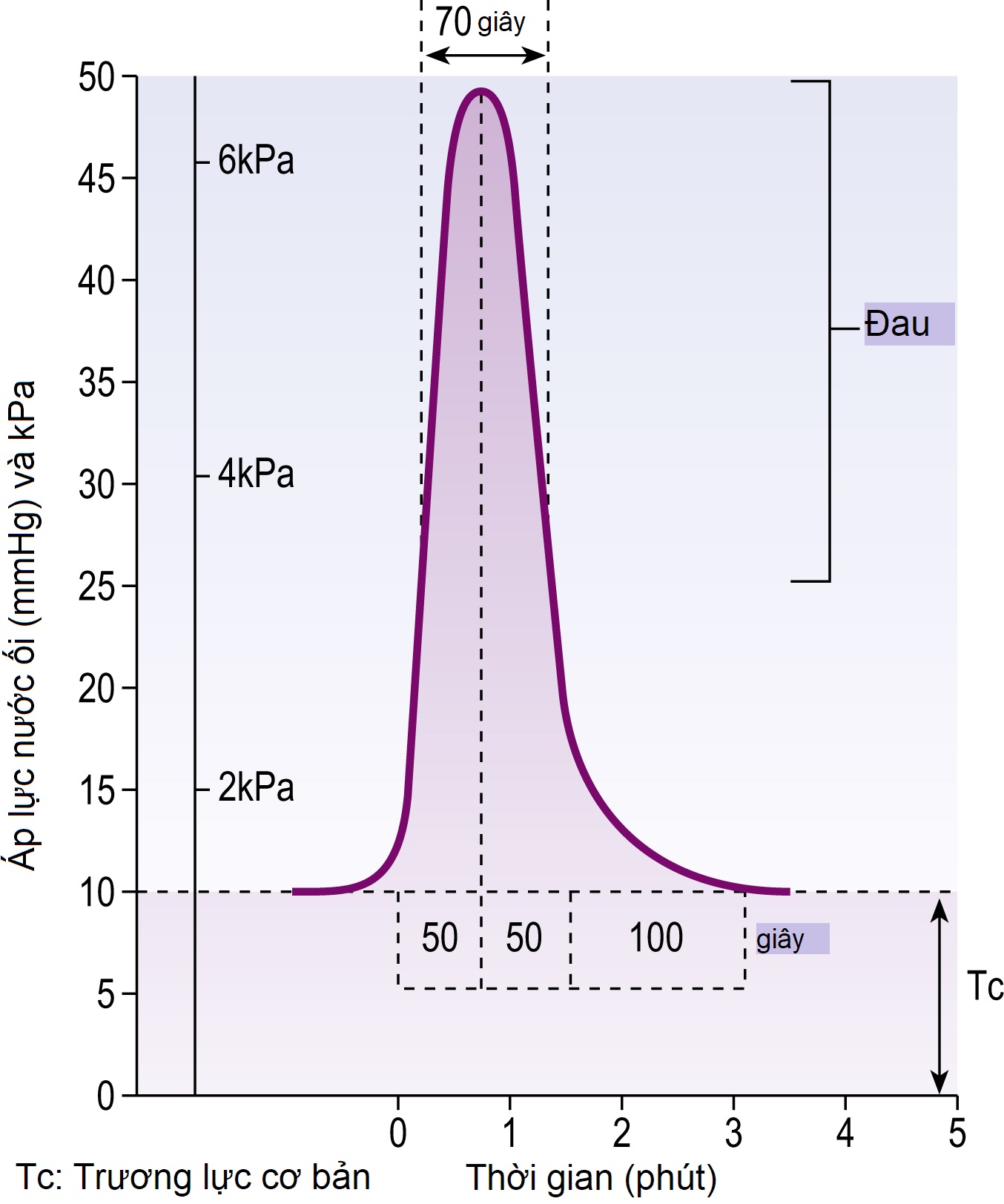
Hình 11.1 Cơn co tử cung đạt áp lực 50 mmHg (6.5 kPa) trong giai đoạn đầu của chuyển dạ. Cơn co trở nên đau khi áp lực nước ối vượt quá 25 mmHg (3.2 kPa).
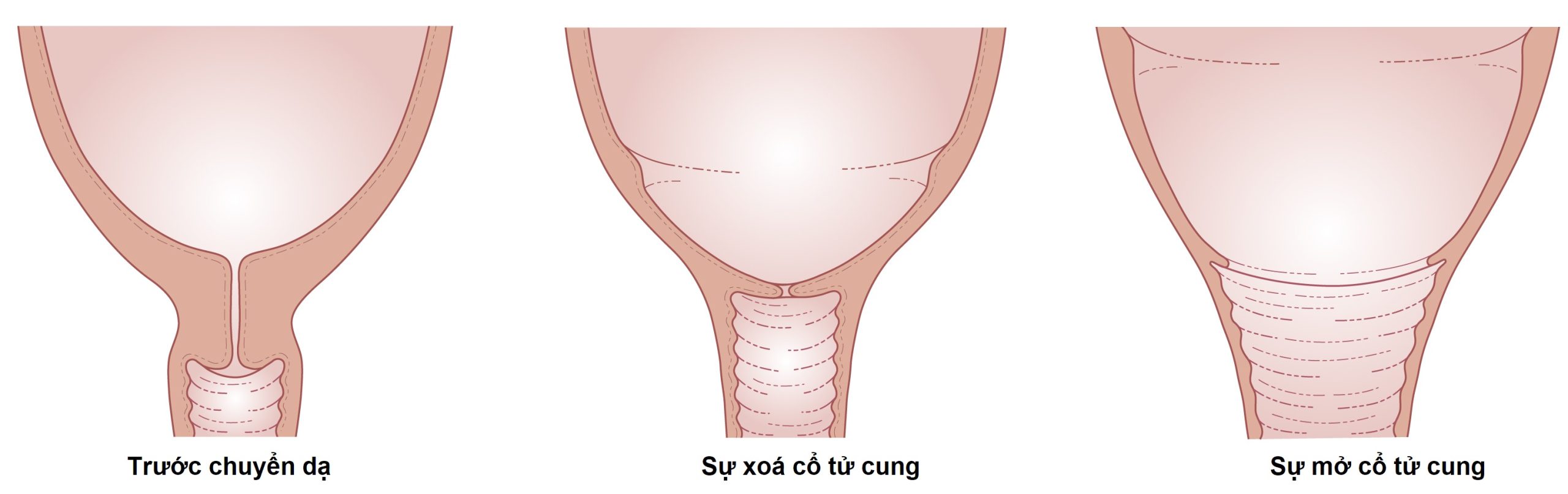
Hình 11.2 Sự xóa và mở của cổ tử cung trong chuyển dạ với sự hình thành của đoạn dưới tử cung.
Các cơn co mạnh hơn và kéo dài hơn ở đáy và đoạn trên so với đoạn dưới. Sự ưu thế của đáy này là cần thiết cho sự xóa và mở tiến triển của cổ tử cung. Khi tử cung và các dây chằng tròn co lại, trục của tử cung thẳng ra và kéo trục dọc của thai nhi về phía thành bụng trước, thẳng hàng với eo trên của khung chậu thật.
| Sự sắp xếp lại trục tử cung thúc đẩy sự đi xuống của ngôi thai vì thai nhi được đẩy thẳng xuống khoang chậu (Hình 11.3). |
Đường ra
Hình dạng và cấu trúc của khung chậu xương đã được mô tả (xem Chương 1). Kích thước và hình dạng của khung chậu thay đổi tùy theo từng phụ nữ. Không phải tất cả phụ nữ đều có khung chậu dạng phụ (gynaecoid); một số có thể có khung chậu dẹt (platypelloid), dạng hầu (anthropoid) hoặc dạng nam (android), do đó ảnh hưởng đến kết quả của chuyển dạ. Sự mềm ra của các dây chằng cùng-chậu và khớp mu cho phép khoang chậu giãn nở, và đặc điểm này, cùng với những thay đổi động học của đường kính đầu do sự cúi, xoay và chồng xương, tạo điều kiện cho sự tiến triển bình thường và sinh ngả âm đạo tự nhiên.
Các mô mềm của khung chậu dễ giãn hơn so với trạng thái không mang thai. Sự giãn nở đáng kể của sàn chậu và lỗ âm đạo xảy ra trong quá trình đi xuống và sinh đầu thai. Tính chất dễ giãn của các mô mềm khung chậu, âm đạo và tầng sinh môn giúp giảm nguy cơ rách tầng sinh môn và thành âm đạo trong quá trình đi xuống và sinh đầu thai.
Cơ chế chuyển dạ
Eo trên của khung chậu có đường kính ngang lớn hơn đường kính trước sau. Điều này thúc đẩy đầu thai nhi thường lọt vào khung chậu ở tư thế ngang. Sự di chuyển của đầu và thân qua khung chậu theo một khuôn mẫu được xác định rõ ràng vì eo trên của khung chậu là ngang, eo giữa là tròn và eo dưới là trước sau. Đầu thai nhi trình diện bằng ngôi chỏm trong 95% các trường hợp, và do đó được gọi là ngôi bình thường. Với ngôi chỏm, đầu cúi tốt trong 90% các trường hợp và đầu xoay đến vị trí chẩm-trước và trình diện các đường kính ngắn nhất, tức là đường kính trước sau hạ chẩm-thóp trước (9.5cm) và đường kính ngang lưỡng đỉnh (9.5cm); do đó, vị trí chẩm-trước nơi chẩm ở nửa trước của khung chậu được gọi là vị trí bình thường. Đầu ngửa hoặc duỗi trình diện như một vị trí chẩm-sau hoặc ngang và với sự duỗi thêm như một ngôi trán hoặc ngôi mặt. Chuyển dạ với vị trí chẩm-sau bị kéo dài vì một đường kính trước sau lớn hơn của đường kính chẩm-thóp trước hoặc chẩm-trán (11.5cm) trình diện với khung chậu.
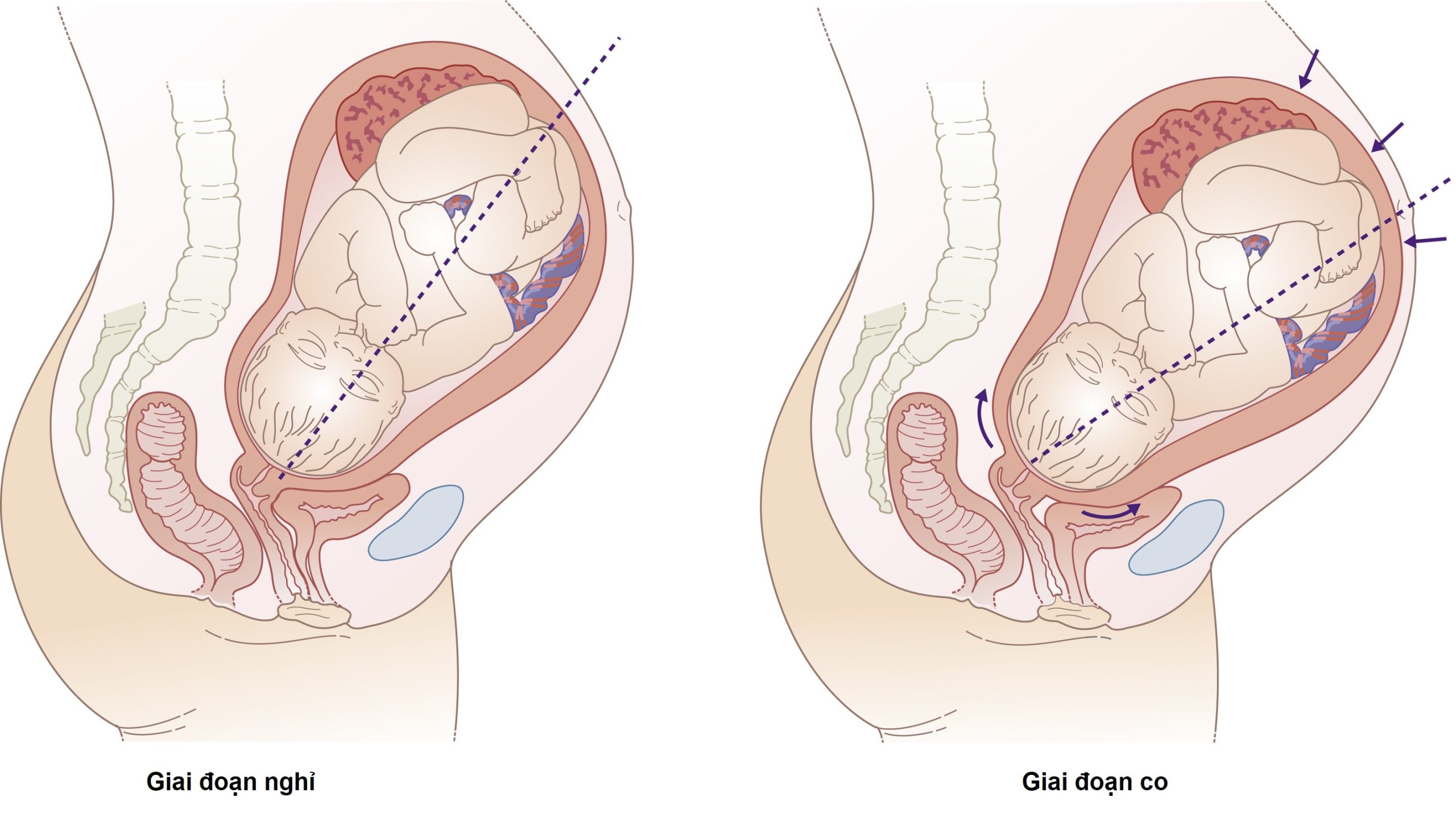
Hình 11.3 Sự thay đổi hướng của trục thai và trục tử cung trong các cơn co khi chuyển dạ.
Với ngôi trán, việc đầu lọt vào eo trên của khung chậu là khó khăn, vì nó trình diện đường kính trước sau lớn nhất là cằm-đỉnh (13.5 cm). Ngôi trán có thể cúi thành ngôi chỏm hoặc duỗi thành ngôi mặt. Nếu không có sự tiến triển của việc mở cổ tử cung, em bé tốt nhất nên được sinh bằng mổ lấy thai trong trường hợp ngôi trán đủ tháng.
Do đó, quá trình chuyển dạ bình thường bao gồm sự thích ứng của đầu thai nhi với các đoạn và đường kính khác nhau của khung chậu người mẹ, và các quá trình sau đây xảy ra (Hình 11.4):
- Lọt (Descent) xảy ra trong suốt quá trình chuyển dạ và vừa là một đặc điểm vừa là điều kiện tiên quyết cho việc sinh em bé. Sự lọt của đầu thường xảy ra trước khi bắt đầu chuyển dạ ở hầu hết phụ nữ con so nhưng có thể không xảy ra cho đến khi chuyển dạ đã được thiết lập tốt ở người con rạ. Sự đi xuống của đầu cung cấp một thước đo về sự tiến triển của chuyển dạ.
- Cúi (Flexion) của đầu xảy ra khi nó đi xuống và gặp sàn chậu dốc vào trong và về phía trước, đưa cằm tiếp xúc với lồng ngực của thai nhi. Sự cúi tạo ra một đường kính trình diện nhỏ hơn, thay đổi từ đường kính chẩm-trán, khi đầu ngửa, sang đường kính hạ chẩm-thóp trước, khi đầu cúi hoàn toàn.
- Xoay trong (Internal rotation): Đầu xoay khi nó chạm đến sàn chậu, và chẩm thường xoay về phía trước từ vị trí ngang về phía khớp mu. Điều này là do lực co bóp được truyền qua cột sống của thai nhi đến đầu tại điểm cột sống gặp hộp sọ, điểm này ở phía sau hơn và do sàn chậu dốc vào trong và về phía trước. Đôi khi, nó xoay về phía sau về phía hõm xương cùng, và đầu sau đó có thể sinh ra như một kiểu sinh mặt-hướng-mu (face-to-pubis).
- Ngửa (Extension): Đầu cúi gập cấp tính đi xuống làm căng sàn chậu và âm hộ, và đáy chẩm gặp các ngành dưới của xương mu. Đầu bây giờ ngửa ra cho đến khi được sinh ra. Sự căng tối đa của tầng sinh môn và âm môn xảy ra ngay trước khi đầu được tống xuất hoàn toàn, một quá trình được gọi là sổ đầu (crowning) khi đầu được nhìn thấy ở âm môn nhưng không lùi lại giữa các cơn co.
- Xoay ngoài – thì restitution (Restitution): Sau khi sinh đầu, nó xoay trở lại để thẳng hàng với mối quan hệ bình thường của nó với vai của thai nhi. Hướng của chẩm sau khi xoay ngoài chỉ ra vị trí của chỏm trước khi sinh.
- Xoay ngoài – thì external rotation (External rotation): Khi vai chạm đến sàn chậu, chúng xoay vào đường kính trước sau của khung chậu. Điều này đi kèm với sự xoay của đầu thai nhi để mặt nhìn sang một bên ở đùi của người mẹ.
- Sổ vai (Delivery of the shoulders): Sự tống xuất cuối cùng của thân mình xảy ra sau khi sổ vai. Vai trước được sinh ra trước bằng cách kéo đầu thai nhi về phía sau để vai chui ra dưới vòm mu. Vai sau được sinh ra bằng cách nâng đầu về phía trước qua tầng sinh môn, và điều này được theo sau bởi sự sinh nhanh chóng phần còn lại của thân và các chi dưới.
Chẩm thường xoay về phía trước, nhưng nếu nó xoay về phía sau, nó sẽ ngửa ra và trình diện một đường kính lớn hơn cho khoang chậu. Kết quả là, giai đoạn hai có thể bị kéo dài và tổn thương cho tầng sinh môn và âm đạo tăng lên.
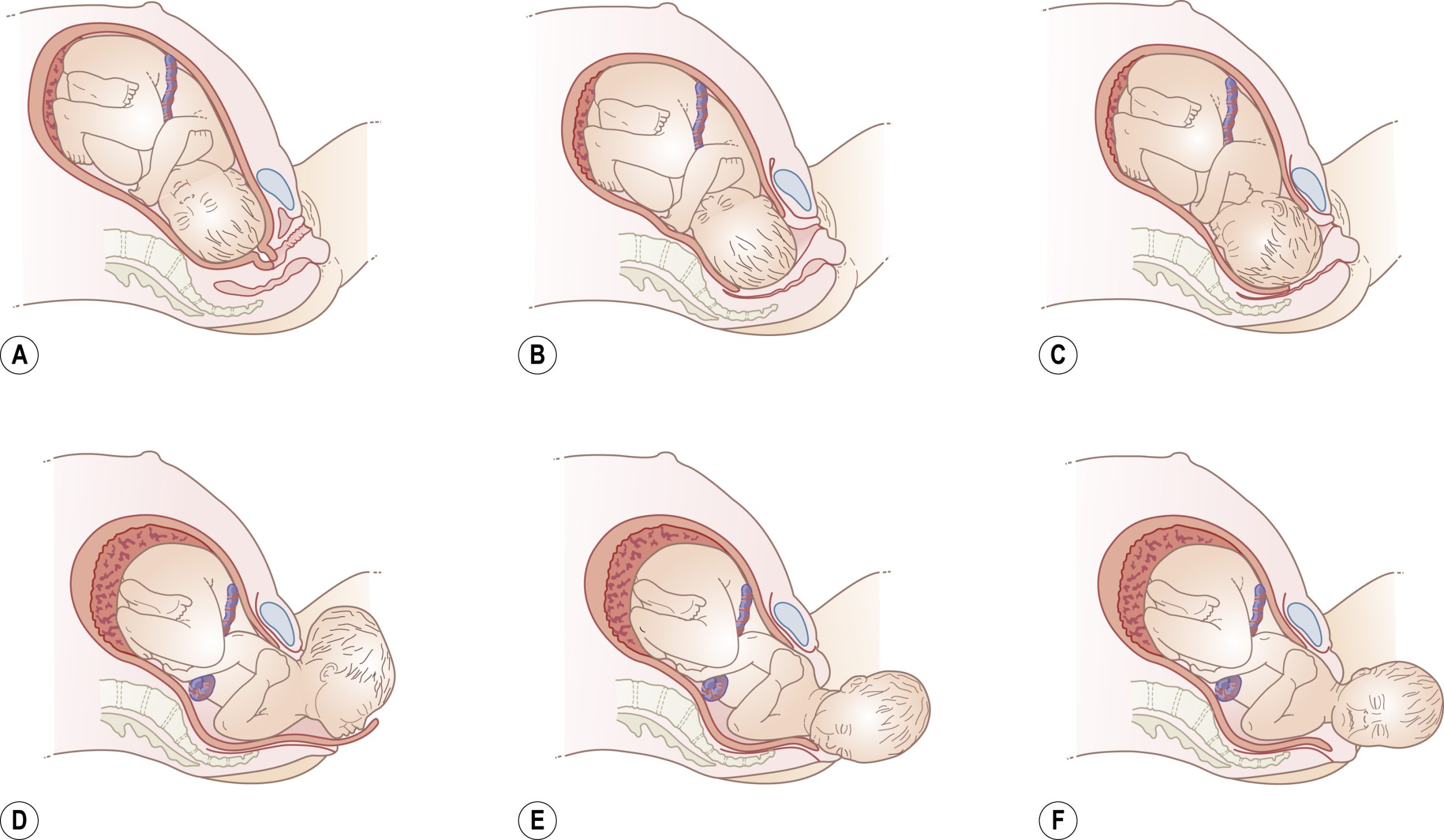
Hình 11.4 Các cơ chế của chuyển dạ bình thường bao gồm (A) sự lọt của ngôi thai; (B) sự cúi của đầu; (C) xoay trong; (D) sự căng của tầng sinh môn và sự ngửa của đầu thai nhi; (E) sổ đầu; (F) sổ vai.
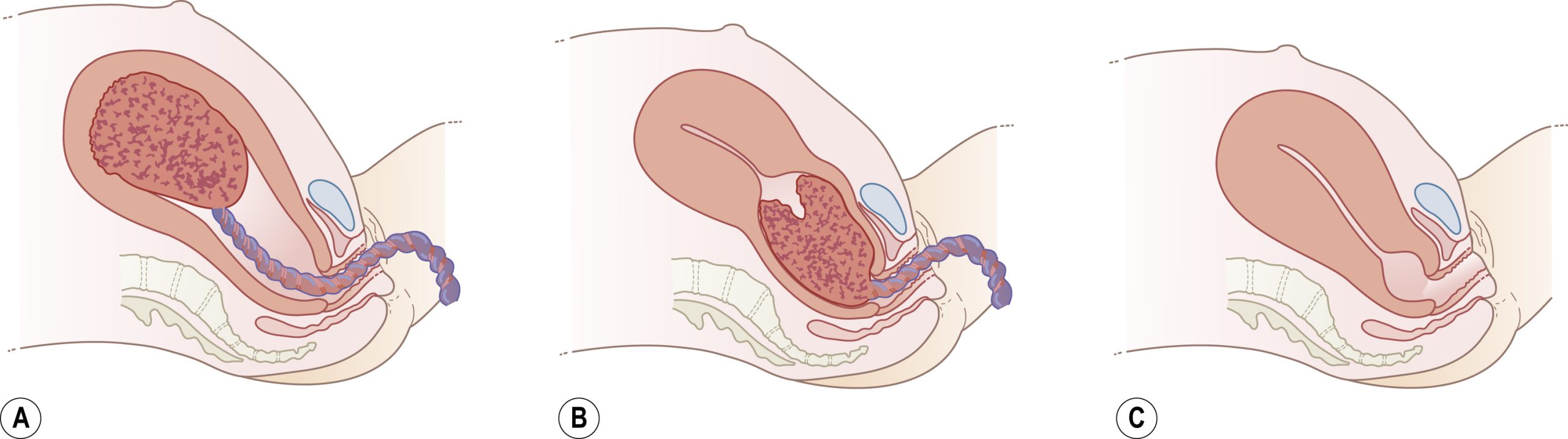
Giai đoạn ba của chuyển dạ
Giai đoạn ba của chuyển dạ bắt đầu bằng việc tống xuất hoàn toàn em bé và kết thúc bằng việc sinh nhau thai và màng ối (Hình 11.5).
Khi em bé được sinh ra, cơ tử cung co lại, làm bong nhau thai và đẩy nó vào đoạn dưới và vòm âm đạo.
| Các dấu hiệu kinh điển của sự bong nhau bao gồm rỉ máu tươi, dây rốn dài ra và đáy tử cung dâng cao trong khoang bụng. Đáy tử cung trở nên chắc đến cứng và nhỏ hơn và tròn lại thay vì rộng và hình cầu và nằm trên đỉnh của nhau thai khi nó đi xuống đoạn dưới. |
Thời gian bong nhau có thể được rút ngắn bằng cách sử dụng các thuốc co hồi tử cung được dùng khi sổ vai trước.
Khi nhau thai được tống xuất, nó đi kèm với các màng thai, mặc dù các màng thường bị rách và có thể cần kéo thêm bằng cách dùng kẹp gạc để kẹp chúng. Hiếm khi cần phải thám sát tử cung để lấy hết chúng. Sự toàn vẹn của nhau thai và màng ối nên được ghi lại sau khi kiểm tra dây rốn, nhau thai và màng ối từ cả phía màng ối và phía màng đệm.
Toàn bộ quá trình kéo dài từ 5 đến 10 phút. Nếu nhau thai không được tống xuất trong vòng 30 phút, chẩn đoán sót nhau được đưa ra và giai đoạn ba được coi là bất thường.
Hầu hết các biến chứng của chuyển dạ và sinh nở như băng huyết sau sinh, tụ máu ở khung chậu hoặc tầng sinh môn và bất kỳ sự suy giảm nào về tình trạng của mẹ hoặc trẻ sơ sinh đều diễn ra trong vài giờ đầu sau sinh và do đó trong hầu hết các cơ sở, mẹ và bé được kiểm tra chặt chẽ với các quan sát định kỳ tại phòng sinh trong tối đa 2 giờ trước khi mẹ và bé được chuyển đến khoa hậu sản. Các quan sát được tiếp tục trong 6 giờ nếu người mẹ được xuất viện về nhà từ phòng sinh.
Đau trong chuyển dạ
Các cơn co trong chuyển dạ luôn đi kèm với đau, đặc biệt là khi chúng tăng về cường độ, tần số và thời gian cùng với sự tiến triển của chuyển dạ. Nguyên nhân của cơn đau là không chắc chắn, nhưng nó có thể là do sự chèn ép các sợi thần kinh ở vùng cổ tử cung hoặc do thiếu oxy của các tế bào cơ bị chèn ép. Cơn đau được cảm nhận ở vùng bụng dưới và như đau lưng thắt lưng khi áp lực trong tử cung vượt quá 25 mmHg.
Quản lý chuyển dạ bình thường
Mục tiêu chính của chăm sóc trong chuyển dạ là sinh ra một em bé khỏe mạnh cho một người mẹ khỏe mạnh. Việc chuẩn bị cho người mẹ cho quá trình sinh nở bắt đầu từ rất lâu trước khi bắt đầu chuyển dạ. Điều quan trọng là người mẹ và bạn đời của cô ấy phải hiểu những gì xảy ra trong các giai đoạn khác nhau của chuyển dạ. Các chiến lược để đối phó với cơn đau trong chuyển dạ, bao gồm chuẩn bị tinh thần với việc thở có kiểm soát, nên được giới thiệu trong các lớp học tiền sản, cũng như giáo dục người mẹ về việc điều chỉnh các nỗ lực rặn trong giai đoạn hai của chuyển dạ.
Hình 11.5 Giai đoạn ba bình thường: (A) sự bong nhau khỏi thành tử cung; (B) sự tống xuất vào đoạn dưới tử cung và phần trên âm đạo; (C) sự tống xuất hoàn toàn nhau thai và màng ối khỏi đường sinh dục.
Các lớp học tiền sản cũng nên bao gồm hướng dẫn về chăm sóc trẻ sơ sinh và cho con bú, mặc dù đây là một quá trình cần được củng cố trong giai đoạn sau sinh.
Người mẹ nên được khuyên đến bệnh viện, hoặc gọi nữ hộ sinh trong trường hợp sinh tại nhà, khi các cơn co đều đặn cách nhau 10 đến 15 phút, khi có ra nhớt hồng hoặc khi vỡ ối. Nếu người mẹ đang trong giai đoạn đầu của chuyển dạ, cô ấy nên được khuyến khích đi tắm và đi tiêu và đi tiểu. Cạo lông mu hoặc bụng không còn được coi là cần thiết và có khả năng gây ra các vết trầy xước với một số chảy máu có thể trở thành ổ cho vi khuẩn sinh sôi và nhiễm trùng sau đó.
Tỷ lệ sinh tại nhà ở Anh là khoảng 2-3%, nhưng thông lệ là tổ chức các cuộc sinh ‘domino’ (domiciliary in and out – tại nhà vào và ra), theo đó người mẹ được xuất viện về nhà 6 giờ sau khi sinh, với điều kiện cuộc sinh không có biến chứng.
Khám khi bắt đầu chuyển dạ
Khi nhập viện, cần thực hiện các cuộc khám sau:
- Khám tổng quát toàn diện, bao gồm nhiệt độ, mạch, nhịp thở, huyết áp (HA) và tình trạng hydrat hóa; nước tiểu nên được xét nghiệm để tìm glucose, thể ketone và protein.
- Khám sản khoa bụng: Sau khi nhìn là sờ nắn để xác định ngôi, thế và kiểu thế của thai nhi và độ lọt của ngôi thai bằng cách ước tính phần đầu sờ thấy được theo đơn vị phần năm. Nghe tim thai bằng ống nghe hoặc bằng thiết bị Doptone, cho phép người mẹ và bạn đời của cô ấy nghe thấy.
- Khám âm đạo trong chuyển dạ chỉ nên được thực hiện sau khi làm sạch âm hộ và âm môn và sử dụng kỹ thuật vô trùng với găng tay vô trùng và kem sát trùng. Khi đã bắt đầu khám, các ngón tay không nên được rút ra khỏi âm đạo cho đến khi cuộc khám hoàn tất. Cần cẩn thận để ngón tay cái không chạm vào vùng âm vật và tiền đình. Cần lưu ý các yếu tố sau:
- Vị trí, độ đặc, sự xóa và mở của cổ tử cung
- Màng ối còn nguyên hay đã vỡ và, nếu đã vỡ, màu sắc và lượng nước ối
- Ngôi thai (ví dụ: chỏm, mông) và thế (ví dụ: chẩm trái trước (LOA), chẩm phải trước (ROA), chẩm phải sau (ROP), v.v.) của ngôi thai và mối quan hệ của nó với mức gai hông (ví dụ: độ lọt -1 hoặc +1, v.v.).
- Trong ngôi chỏm, mức độ bướu huyết thanh (sưng mô mềm da đầu), chồng xương (0, +1, +2 và +3) và sự trùng khớp (đường khớp dọc chia đôi khung chậu) cần được ghi nhận.
- Đánh giá khung chậu xương ở eo trên, eo giữa và eo dưới và eo ngoài của khung chậu.
Nguyên tắc chung của việc quản lý giai đoạn đầu của chuyển dạ
Các nguyên tắc chỉ đạo của việc quản lý là:
- Quan sát sự tiến triển của chuyển dạ và can thiệp nếu nó chậm
- Theo dõi tình trạng của mẹ và thai nhi
- Giảm đau trong chuyển dạ và hỗ trợ tinh thần cho người mẹ
- Cung cấp đủ nước và dinh dưỡng trong suốt quá trình chuyển dạ
Theo dõi: sử dụng biểu đồ chuyển dạ (partogram)
Việc giới thiệu các biểu đồ ghi lại sự tiến triển của việc mở cổ tử cung và sự đi xuống của đầu là một tiến bộ lớn trong quản lý chuyển dạ. Nó cho phép nhận biết sớm một cuộc chuyển dạ không tiến triển. Biểu đồ chuyển dạ (Hình 11.6) là một tờ giấy duy nhất trên đó có một biểu diễn đồ họa về sự tiến triển trong chuyển dạ. Trên cùng một tờ giấy, các quan sát khác liên quan đến chuyển dạ có thể được ghi lại. Có các phần để nhập tần số và thời gian của các cơn co, nhịp tim thai (FHR), màu sắc của nước ối, bướu huyết thanh và chồng xương, độ lọt hoặc sự đi xuống của đầu, nhịp tim của mẹ, HA và nhiệt độ. Biểu đồ chuyển dạ nên được bắt đầu ngay khi người mẹ được nhập viện vào phòng sinh, và điều này được ghi là thời gian không, bất kể thời gian bắt đầu các cơn co. Tuy nhiên, điểm nhập trên biểu đồ chuyển dạ phụ thuộc vào một đánh giá âm đạo tại thời điểm nhập viện vào phòng sinh. Giá trị của loại hệ thống hồ sơ này là nó thu hút sự chú ý một cách trực quan đến bất kỳ sai lệch nào so với tiến trình bình thường trong chuyển dạ.
| Việc sử dụng biểu đồ chuyển dạ ở cấp độ ứng dụng lần đầu tiên được giới thiệu tại các đơn vị sản khoa vùng sâu vùng xa ở châu Phi, nơi việc nhận ra rằng sự tiến triển trong chuyển dạ đang trở nên bất thường cho phép chuyển sớm đến các đơn vị chuyên khoa trước khi xảy ra tắc nghẽn nghiêm trọng. |
Điều này đã dẫn đến một sự giảm đáng kể tỷ lệ tử vong mẹ do tránh được vỡ tử cung, nhiễm trùng và băng huyết sau sinh và giảm tỷ lệ mắc bệnh nặng của rò bàng quang hoặc rò trực tràng-âm đạo. Việc nhận biết sớm các cuộc chuyển dạ bị tắc nghẽn và sự chú ý ngay lập tức bằng cách mổ lấy thai khi có chỉ định sẽ ngăn chặn những thảm kịch như vậy.
Tình trạng thai nhi
Nhịp tim thai (FHR) được nghe mỗi 15 phút trong thời gian 1 phút ngay sau một cơn co trong giai đoạn đầu của chuyển dạ và sau mỗi 5 phút hoặc sau mỗi hai cơn co trong thời gian 1 phút trong giai đoạn hai của chuyển dạ. Đếm trong 15 giây và nhân với 4 hoặc đếm trong 30 giây và nhân với 2 dẫn đến sai sót trong quan sát FHR. FHR được vẽ biểu đồ theo nhịp/phút trong không gian được chỉ định trong biểu đồ chuyển dạ, và các nhịp giảm của nhịp tim được nghe thấy ngay sau các cơn co được ghi lại bằng một mũi tên xuống đến nhịp tim thấp nhất được ghi trên biểu đồ chuyển dạ.
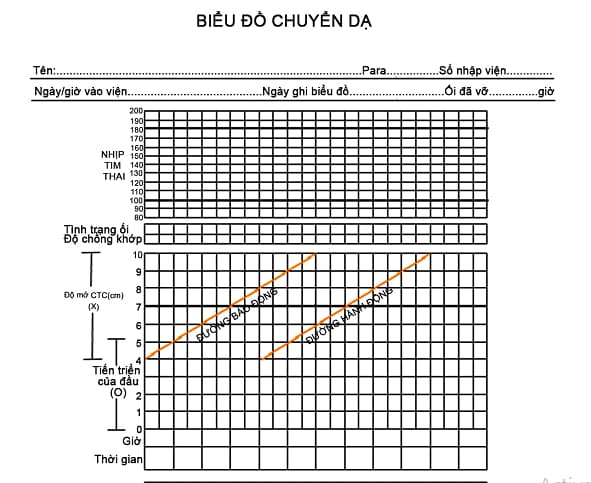
Hình 11.6 Biểu đồ chuyển dạ là một bản ghi trực quan hoàn chỉnh về các phép đo được thực hiện trong quá trình sinh.
Các hồ sơ này là một phần bổ sung cho việc ghi lại thực tế FHR được nghe trong ghi chú và/hoặc theo dõi thai nhi điện tử (EFM) bằng biểu đồ tim thai liên tục (CTG).
Thời gian vỡ ối, tính chất của nước ối, tức là liệu nó có trong hay có màu phân su, và số lượng cũng được ghi lại. Sự chồng xương của đầu thai nhi và sự hiện diện của bướu huyết thanh cũng được ghi nhận, vì chúng cung cấp một chỉ số về sự bất tương xứng đầu-chậu. Các đường khớp gặp nhau là chồng xương +, chồng lên nhau nhưng có thể giảm được bằng áp lực nhẹ là ++ và chồng lên nhau và không thể giảm được bằng áp lực nhẹ là +++. Sưng mô mềm của da đầu được gọi là bướu huyết thanh cũng được đánh dấu từ + đến +++ nhưng dựa trên ấn tượng tương đối được hình thành bởi bác sĩ lâm sàng.
Tiến triển của chuyển dạ
Sự tiến triển trong chuyển dạ được đo bằng cách đánh giá tốc độ mở cổ tử cung và sự đi xuống của ngôi thai. Sự tiến triển được đánh giá bằng cách khám âm đạo khi nhập viện và sau đó mỗi 3 đến 4 giờ trong giai đoạn đầu của chuyển dạ. Sự mở cổ tử cung được vẽ bằng centimet dọc theo thang điểm 0-10 của biểu đồ cổ tử cung. Cổ tử cung được dự kiến sẽ xóa và mở từ 0 đến 5cm (pha tiềm tàng) trong 6-8 giờ ở người con rạ và 8-10 giờ ở người con so, tiếp theo là khoảng 1 cm mỗi giờ từ 5 đến 10 cm mở (pha hoạt động) ở người con so và con rạ, mặc dù người con rạ có xu hướng mở nhanh hơn. Sự tiến triển dự kiến được ghi trên biểu đồ với tốc độ 1 cm mỗi giờ từ lúc nhập viện ở pha hoạt động của chuyển dạ được gọi là đường báo động, giúp xác định những người đang tiến triển chậm. Một đường song song với đường báo động cách 2 giờ được gọi là đường hành động có thể được vẽ để quyết định khi nào cần can thiệp tích cực bằng cách bấm ối hoặc truyền oxytocin để tăng cường chuyển dạ trong trường hợp không có ngôi bất thường, bất tương xứng hoặc lo ngại về tình trạng thai nhi.
| Nếu sự tiến triển của việc mở cổ tử cung chậm hơn 2 giờ so với tốc độ mở dự kiến, nó sẽ cắt đường hành động, cho thấy sự tiến triển kém trong pha hoạt động của chuyển dạ. Hướng dẫn của Viện Y tế và Lâm sàng Quốc gia Anh đề nghị rằng khi gặp phải sự tiến triển chậm <1 cm trong 3 giờ mà không có những thay đổi khác như xóa cổ tử cung hoặc sự đi xuống của đầu trong tình trạng màng ối đã vỡ, cần loại trừ bất tương xứng đầu-chậu và tăng cường chuyển dạ trước tiên bằng cách bấm ối, và nếu không có hoặc tiến triển chậm, thì bằng truyền oxytocin. |
Sự đi xuống của độ lọt của đầu được vẽ trên biểu đồ chuyển dạ dựa trên phần đầu có thể sờ thấy được trên eo trên theo đơn vị phần năm, tức là liệu nó cần 5, 4, 3, 2 hay 1 ngón tay để che đầu.
| Độ lọt của đầu được vẽ trên thang điểm 0-5 của biểu đồ chuyển dạ. |
Sự đi xuống cũng được ghi lại bằng cách đánh giá mức độ của ngôi thai theo centimet trên hoặc dưới mức gai hông và được đánh dấu là -1, -2 và -3 khi nó ở trên gai hông và +1, +2 và +3 nếu nó ở dưới gai hông.
Tính chất và tần số của các cơn co tử cung được ghi trên biểu đồ bằng cách tô bóng số lượng cơn co trong 10 phút. Các ô chấm biểu thị các cơn co kéo dài dưới 20 giây, các ô gạch chéo là các cơn co kéo dài từ 20 đến 40 giây, trong khi các cơn co kéo dài hơn 40 giây được thể hiện bằng cách tô bóng hoàn toàn các ô. Tần số và thời gian của các cơn co có thể được đo bằng cách sờ nắn lâm sàng hoặc ghi cơn co bên ngoài. Cường độ của các cơn co không thể được đánh giá bằng mức độ đau mà người mẹ cảm thấy hoặc bằng cách sờ nắn tử cung qua thành bụng và chỉ có thể được xác định bằng ống thông đo áp lực trong tử cung. Tuy nhiên, ống thông trong tử cung không được sử dụng thường quy trong quản lý chuyển dạ vì việc sử dụng chúng đã được chứng minh là không cải thiện kết quả.
Dịch và dinh dưỡng trong chuyển dạ
Ở hầu hết các đơn vị sản khoa trong thế giới phát triển, tỷ lệ mổ lấy thai hiện nay vượt quá 20%. Do đó, vấn đề về những gì có thể được uống qua đường miệng trở nên đặc biệt quan trọng. Nếu có khả năng người mẹ sẽ cần sinh mổ dưới gây mê toàn thân, thì rõ ràng là quan trọng để tránh ăn uống qua đường miệng ở bất kỳ mức độ đáng kể nào trong giai đoạn đầu của chuyển dạ. Việc làm rỗng dạ dày chậm có thể dẫn đến nôn mửa và hít phải chất nôn nếu cần gây mê toàn thân để sinh mổ. Mặt khác, hầu hết các ca sinh mổ hiện nay được thực hiện dưới gây tê vùng, và do đó có lý do để cho một số chất lỏng và dinh dưỡng nhẹ qua đường miệng nếu chuyển dạ đang tiến triển bình thường và có thể dự đoán được một cuộc sinh ngả âm đạo. Các thử nghiệm lâm sàng gần đây đã cho thấy ít lo ngại về việc cho người mẹ ăn các chất dinh dưỡng rắn, dễ tiêu hóa, ngoài chất lỏng. Việc bù dịch qua đường tĩnh mạch (IV) nên được xem xét sau 6 giờ chuyển dạ nếu việc sinh nở không sắp xảy ra. Nguyên nhân chính của nhiễm toan và nhiễm ceton là mất nước, và nước tiểu nên được kiểm tra để tìm ceton ngoài đường và protein mỗi khi người mẹ đi tiểu. Việc truyền dung dịch muối sinh lý hoặc dung dịch Hartmann được ưu tiên, và lượng dịch vào và ra nên được theo dõi để không làm người mẹ bị thừa hoặc thiếu nước.
| ! Các dấu hiệu kinh điển của mất nước trong chuyển dạ bao gồm nhịp tim nhanh, sốt nhẹ và mất trương lực mô. Hãy nhớ rằng chuyển dạ có thể là một công việc thể chất nặng nhọc và nhiệt độ môi trường của phòng sinh thường được tăng lên để đáp ứng nhu cầu của em bé chứ không phải của người mẹ, dẫn đến mất nước không cảm nhận được đáng kể. |
Giảm đau trong chuyển dạ
Một số chiến lược được sử dụng trong chuyển dạ để giảm đau, và những điều này nên được thảo luận với người mẹ mang thai trong giai đoạn tiền sản. Về cơ bản, những kỹ thuật này nhằm mục đích giảm mức độ đau trải qua trong chuyển dạ trong khi gây ra rủi ro tối thiểu cho mẹ và bé.
| Mức độ đau trải qua trong chuyển dạ thay đổi rất nhiều – một số trải qua rất ít, trong khi những người khác bị đau bụng và đau lưng với cường độ ngày càng tăng trong suốt quá trình chuyển dạ. Do đó, bất kỳ chương trình giảm đau nào cũng phải được điều chỉnh cho phù hợp với nhu-cầu của từng cá nhân. |
Người chăm sóc có thể tư vấn phương pháp giảm đau tốt nhất dựa trên việc người mẹ là con so hay con rạ, độ mở cổ tử cung hiện tại, tốc độ tiến triển của chuyển dạ và mức độ người mẹ cảm thấy đau. Phương pháp giảm đau tốt nhất là do người mẹ quyết định dựa trên lời khuyên được đưa ra. Thường thì điều này có thể dẫn đến sự kết hợp của các phương pháp, bắt đầu từ phương pháp ít hiệu quả nhất đến hiệu quả nhất để giảm đau cho cô ấy. Kỹ thuật duy nhất có thể cung cấp giảm đau hoàn toàn là gây tê ngoài màng cứng.
Thuốc giảm đau gây nghiện
Pethidine theo truyền thống là tác nhân gây nghiện được sử dụng rộng rãi nhất nhưng đã được thay thế ở nhiều trung tâm ở Anh và Úc bằng morphin. Các tác dụng phụ phổ biến đối với tất cả các opiat là buồn nôn và nôn ở người mẹ và suy hô hấp ở em bé. Tác dụng đối với trẻ sơ sinh đặc biệt quan trọng khi thuốc được dùng trong vòng 2 giờ sau khi sinh. Opiat thường được dùng cùng với thuốc chống nôn để giảm buồn nôn.
| Remifentanil được sử dụng ở một số trung tâm, vì đây là một opioid tác dụng cực ngắn tạo ra tác dụng giảm đau vượt trội so với pethidine và có ít ảnh hưởng đến hô hấp của trẻ sơ sinh hơn. |
Bởi vì một số bà mẹ không phù hợp với gây tê vùng, ví dụ như những người đang dùng thuốc chống co giật, opiat có khả năng tiếp tục đóng một vai trò quan trọng trong việc giảm đau trong chuyển dạ.
Thuốc giảm đau dạng hít
Các tác nhân này được sử dụng trong giai đoạn đầu của chuyển dạ cho đến khi người mẹ chuyển sang các loại thuốc giảm đau mạnh hơn nhiều. Nó tốt nhất cho việc giảm đau ngắn hạn trong giai đoạn cuối của giai đoạn một và giai đoạn hai của chuyển dạ. Tác nhân được sử dụng rộng rãi nhất là Entonox, là một hỗn hợp 50/50 của oxit nitơ và oxy. Khí được tự dùng để tránh quá liều khi họ làm rơi mặt nạ và được hít vào ngay khi cơn co bắt đầu. Entonox là loại thuốc giảm đau được sử dụng rộng rãi nhất trong chuyển dạ ở Anh và cung cấp đủ giảm đau cho đa số.
Oxit nitơ đã được chứng minh là có tác dụng phụ đối với người đỡ đẻ nếu tiếp xúc kéo dài; những tác dụng này bao gồm giảm khả năng sinh sản, thay đổi tủy xương và thay đổi thần kinh. Thay đổi không khí cưỡng bức mỗi 6-10 giờ có hiệu quả trong việc giảm nồng độ oxit nitơ và nên là bắt buộc trong tất cả các phòng sinh.
Các phương pháp không dùng thuốc
Kích thích thần kinh điện qua da (TENS) bao gồm việc đặt hai cặp điện cực TENS trên lưng ở mỗi bên của cột sống ở các mức T10-L1 và S2-S4. Dòng điện từ 0-40 mA được áp dụng ở tần số 40-150 Hz. Điều này có thể hiệu quả trong giai đoạn đầu của chuyển dạ nhưng thường không đủ một mình trong giai đoạn cuối của chuyển dạ. Để kỹ thuật có hiệu quả, việc đào tạo trước sinh cho người mẹ là cần thiết.
Các phương pháp không xâm lấn khác bao gồm châm cứu, tiêm nước vô trùng dưới da, massage và các kỹ thuật thư giãn, hiệu quả của chúng vẫn còn đang được tranh cãi.
Gây tê vùng
Gây tê ngoài màng cứng là hình thức gây tê vùng hiệu quả và được sử dụng rộng rãi nhất. Nó cung cấp giảm đau hoàn toàn ở 95% phụ nữ trong chuyển dạ.
Thủ thuật có thể được bắt đầu bất cứ lúc nào và không cản trở khả năng co bóp của tử cung. Nó có thể làm giảm mong muốn rặn trong giai đoạn hai của chuyển dạ do thiếu cảm giác áp lực ở tầng sinh môn và giảm hoạt động của tử cung do mất ‘phản xạ Ferguson’, là một hoạt động tử cung tăng lên do giải phóng oxytocin phản xạ do ngôi thai kéo căng cổ tử cung và phần trên âm đạo.
Một ống thông nhỏ được đưa vào khoang ngoài màng cứng ở thắt lưng, và một tác nhân gây tê cục bộ như bupivacaine được tiêm vào (Hình 11.7). Việc thêm một opioid vào thuốc tê cục bộ làm giảm đáng kể yêu cầu liều lượng của bupivacaine, do đó bảo tồn các sợi vận động đến các chi dưới và giảm các biến chứng kinh điển của hạ huyết áp và FHR bất thường.
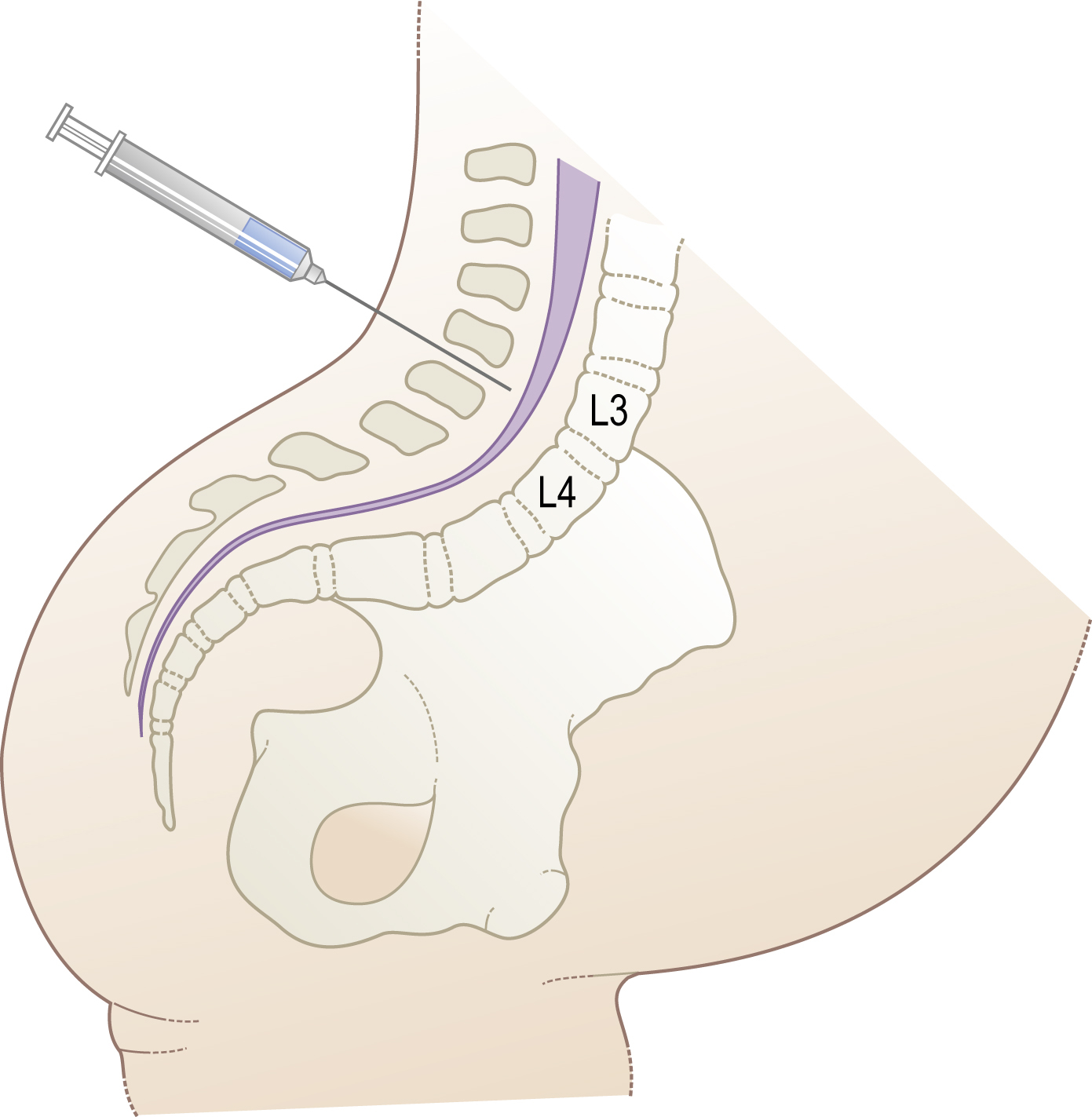
Hình 11.7 Gây tê ngoài màng cứng được thực hiện bằng cách tiêm các tác nhân gây tê cục bộ vào khoang ngoài màng cứng ở thắt lưng.
| ! Nhiều phụ nữ bắt đầu chuyển dạ mà không yêu cầu bất kỳ hình thức giảm đau nào. Tuy nhiên, khi chuyển dạ tiến triển, nhận thức rằng chuyển dạ có thể đau đớn sẽ thay đổi yêu cầu của người mẹ. Do đó, điều cần thiết là phải có một dịch vụ gây tê ngoài màng cứng có thể sẵn sàng để chuyển dạ không quá xa trước khi gây tê ngoài màng cứng có thể được thiết lập. |
! Thủ thuật bao gồm:
|
Các hình thức gây tê vùng khác
Gây tê tủy sống thường được sử dụng cho sinh mổ, đặc biệt là một thủ thuật tiêm một lần. Nó không được sử dụng để kiểm soát cơn đau trong chuyển dạ vì sự an toàn vượt trội của gây tê ngoài màng cứng và khả năng bổ sung với liều lượng phù hợp hoặc truyền liên tục để giảm đau trong một thời gian dài. Thường thì một sự kết hợp ‘tủy sống-ngoài màng cứng’ được sử dụng cho mổ lấy thai, với tủy sống cung cấp gây tê nhanh và hiệu quả trong khi ngoài màng cứng có thể được tiếp tục trong 24 giờ tiếp theo để giảm đau tốt.
Phong bế cạnh cổ tử cung bao gồm việc tiêm các tác nhân gây tê cục bộ vào các mô cạnh cổ tử cung. Điều này hiếm khi được sử dụng cho các thủ thuật sản khoa và có nguy cơ tác dụng phụ cao hơn đối với thai nhi nếu nó đi vào một mạch máu.
Phong bế thần kinh thẹn bao gồm việc tiêm xung quanh thần kinh thẹn khi nó rời khỏi ống thẹn và thần kinh trĩ dưới (Hình 11.8). Đây là một hình thức gây tê cục bộ được sử dụng rộng rãi cho các ca sinh ngả âm đạo có can thiệp trong quá khứ nhưng hiện nay ít được sử dụng hơn, vì nó đã được thay thế bằng gây tê ngoài màng cứng.
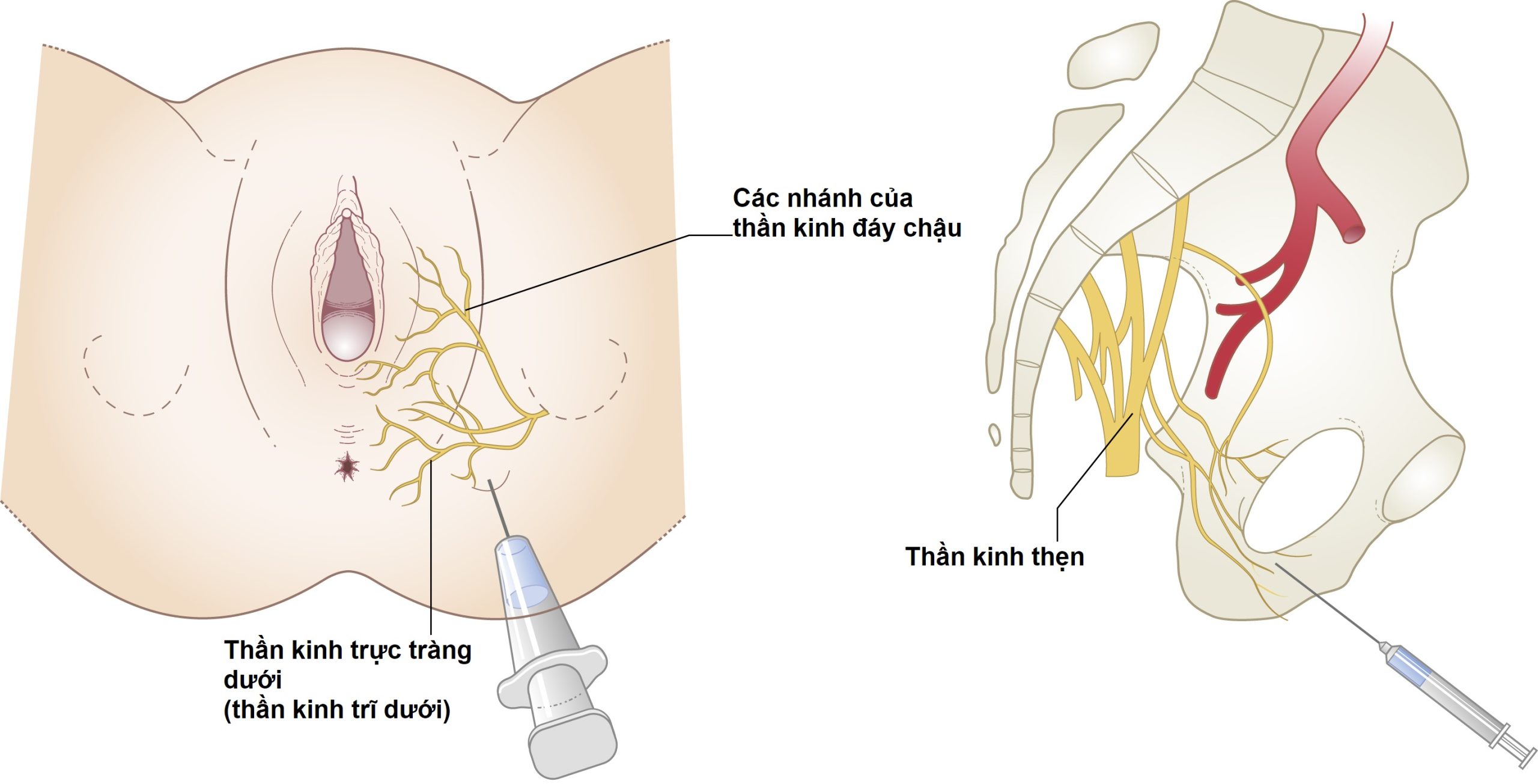
Hình 11.8 Phong bế thần kinh thẹn được thực hiện bằng cách tiêm thuốc tê cục bộ xung quanh thần kinh thẹn ở ngang mức gai hông. Việc tiêm bổ sung được sử dụng để phong bế các nhánh của thần kinh trĩ dưới và thần kinh đáy chậu.
Tiêm thấm trực tiếp vào các mô tầng sinh môn trên vị trí cắt tầng sinh môn vẫn được sử dụng rộng rãi để khâu các vết thương tầng sinh môn. Cần hết sức cẩn thận để tránh tiêm trực tiếp thuốc vào tĩnh mạch tại thời điểm tiêm thấm cục bộ. Các triệu chứng độc hại như rối loạn nhịp tim và co giật có thể là kết quả của việc tiêm nhầm thuốc tê, đặc biệt là với liều lượng lớn hơn.
Tư thế trong chuyển dạ
Một số phụ nữ thích đi lại hoặc ngồi trên ghế trong giai đoạn đầu của chuyển dạ. Tuy nhiên, hầu hết phụ nữ thích nằm xuống khi chuyển dạ tiến vào giai đoạn hai, mặc dù một số sẽ thích ngồi xổm để sử dụng lực hấp dẫn để giúp tống xuất em bé. Trong quá khứ, những phụ nữ được gây tê ngoài màng cứng phải nằm ngửa vì suy giảm vận động tạm thời. Điều này đã được khắc phục bằng cách sử dụng gây tê liều thấp kết hợp với opiat. Với các loại gây tê ngoài màng cứng hỗn hợp như vậy, phụ nữ có thể di chuyển và thường đi lại được.
Sinh dưới nước
Một số bà mẹ thích ngâm mình trong bồn nước để giảm đau. Sự nổi trong nước cải thiện sự nâng đỡ của tử cung mang thai. Hầu hết phụ nữ thích sinh con ngoài nước. Có khả năng em bé hít phải nước tắm với hơi thở đầu tiên, điều này có thể gây ra vấn đề cho em bé nếu bồn tắm bị nhiễm phân của mẹ. Nhiệt độ của bồn tắm phải được kiểm tra thường xuyên, và người mẹ không nên bị bỏ lại một mình trong bồn nước.
Theo dõi thai nhi
Những thay đổi trong nhịp tim thai (FHR) hoặc sự xuất hiện của nước ối nhuốm phân su mới (chuyển động ruột của thai nhi) có thể gợi ý khả năng thiếu oxy của thai nhi. Những dấu hiệu này có thể xảy ra trong chuyển dạ bình thường nhưng nhiều hơn ở các thai kỳ có nguy cơ cao và cần được nghiên cứu để xác định tình trạng của thai nhi, nếu cần, với việc sử dụng bổ trợ lấy máu da đầu thai nhi (FBS). Giảm cử động thai (FM) khi nhập viện có thể cho thấy thai nhi đang gặp nguy hiểm, và việc ngừng cử động có thể cho thấy thai đã chết và do đó cần phải hỏi về cử động thai khi nhập viện trong chuyển dạ.
Nghe tim thai ngắt quãng
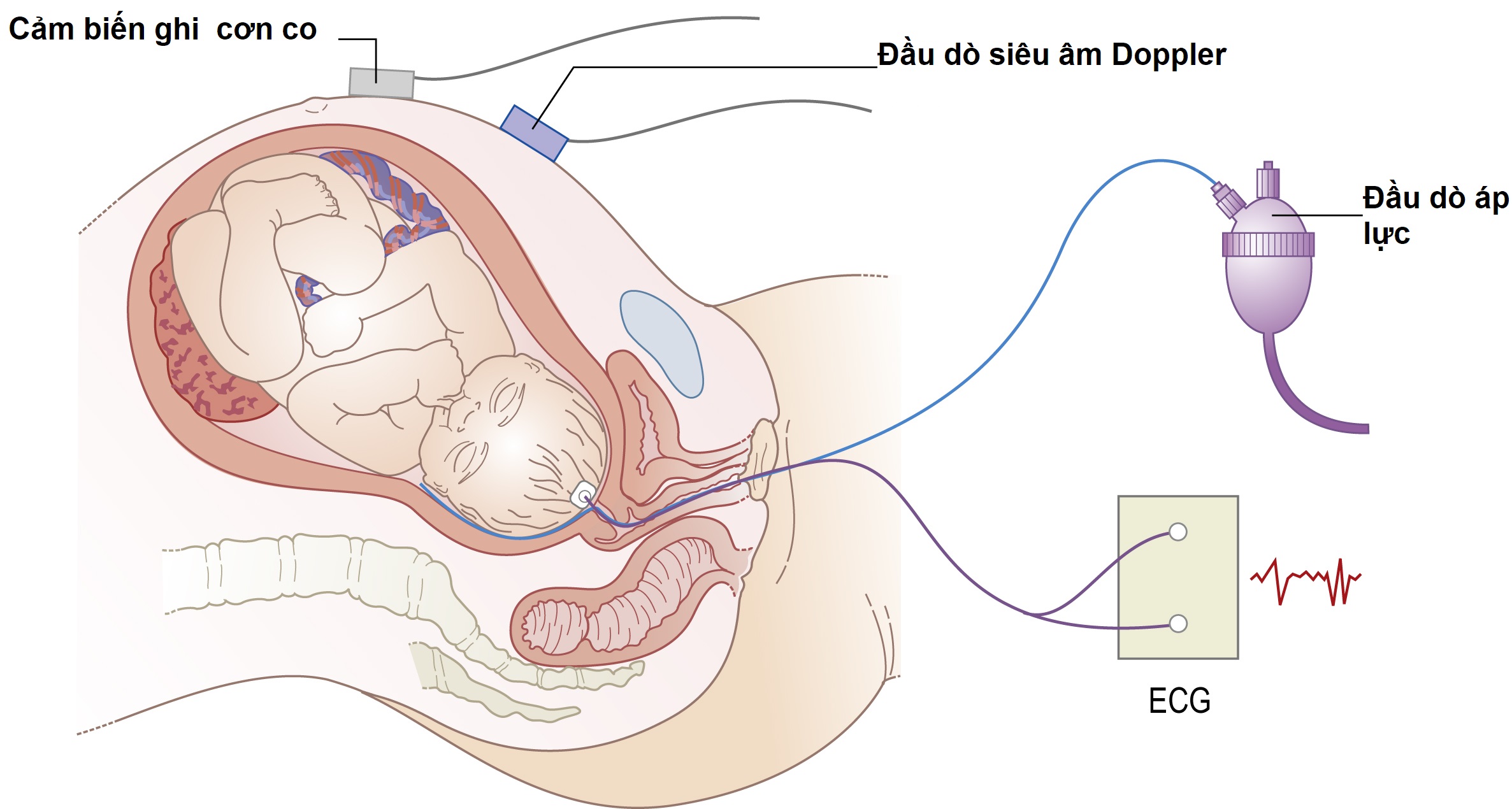
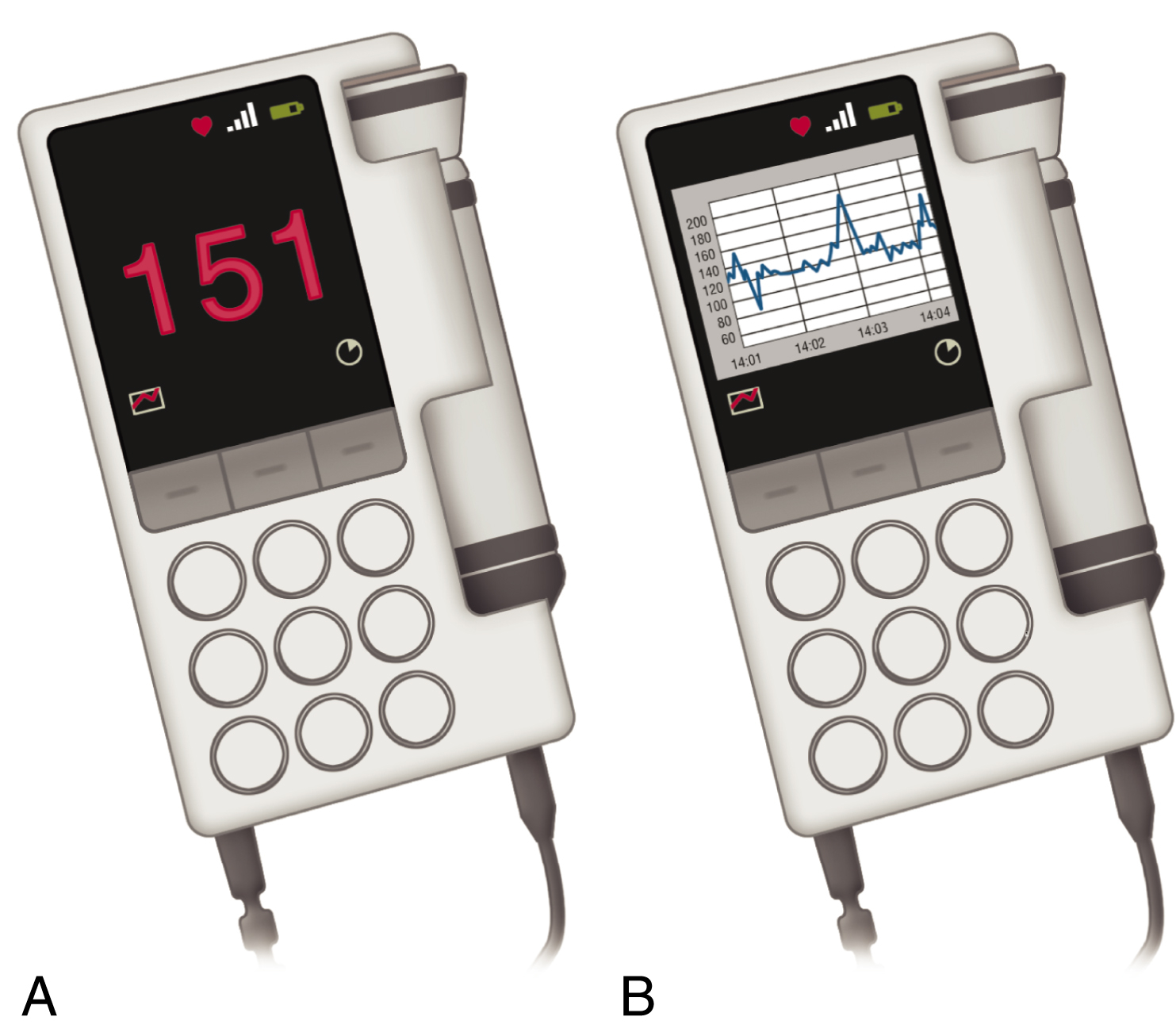
FHR được theo dõi mỗi 15 phút trong khoảng thời gian 1 phút ngay sau một cơn co bằng đầu dò siêu âm Doppler cầm tay hoặc ống nghe Pinard trong giai đoạn đầu của chuyển dạ. Trong giai đoạn hai, FHR được nghe mỗi 5 phút hoặc ngay sau mỗi hai cơn co. Các cơn co được theo dõi bằng cách sờ nắn thủ công trong khoảng thời gian 10 phút để xác định tần số và thời gian. Tần suất nghe tim thai ngắt quãng (IA) được khuyến nghị trên cơ sở không có sự khác biệt về kết quả của thai nhi và trẻ sơ sinh trong các nghiên cứu ngẫu nhiên so sánh IA mỗi 15 phút trong 1 phút sau một cơn co trong giai đoạn một và mỗi 5 phút trong giai đoạn hai với EFM. Thực hành nghe tim thai lý tưởng nên là nghe và ghi lại FHR cơ bản khi nhập viện (kiểm tra chéo với nhịp tim của mẹ) sau đó nghe cùng với các cử động thai để chứng minh có nhịp tăng và ngay sau một cơn co để xác nhận rằng không có nhịp giảm. Những tiến bộ công nghệ đã giúp một chiếc Doptone cầm tay có thể hiển thị FHR kỹ thuật số và chuyển đổi thông tin để tạo ra một CTG trên màn hình đi-ốt phát quang (LED), có thể được nhìn thấy, lưu trữ trong thiết bị và xem lại sau nếu cần (Hình 11.9).
Các hướng dẫn lâm sàng cho việc sử dụng EFM đã được Viện Y tế và Lâm sàng Quốc gia ở Anh, Hiệp hội Sản phụ khoa Úc và New Zealand và các cơ quan tương tự ở Hoa Kỳ và Canada, cũng như bởi Liên đoàn Phụ khoa và Sản khoa Quốc tế (FIGO) đưa ra. Chúng có những điểm tương đồng lớn và những khác biệt nhỏ không có khả năng ảnh hưởng đến kết quả lâm sàng. CTG khi nhập viện hoặc CTG thường quy sử dụng theo dõi điện tử không được khuyến nghị cho những phụ nữ được phân loại là có nguy cơ thấp. Tuy nhiên, mong muốn của người phụ nữ nên được tôn trọng sau khi được tư vấn thích hợp. Điều này có thể là người phụ nữ mong muốn hoặc không sử dụng CTG khi nhập viện hoặc CTG liên tục. Các chỉ định cụ thể cho EFM liên tục được liệt kê trong Bảng 11.1.
Biểu đồ tim thai – cơn co (Cardiotocography)
EFM cho phép theo dõi liên tục FHR và tần số và thời gian của các cơn co tử cung. Nhịp tim của thai nhi thường được tính toán bằng cách sử dụng một đầu dò siêu âm Doppler, được áp dụng bên ngoài vào bụng của mẹ. Các tín hiệu được phát hiện là của chuyển động tim, và những gì được đo là khoảng thời gian giữa các chu kỳ tim. Theo truyền thống, điều này được chuyển đổi thành nhịp tim. Nhịp tim cũng có thể được đo từ các khoảng RR thu được từ điện tâm đồ (ECG) của thai nhi bằng cách áp dụng trực tiếp một điện cực vào ngôi thai.
Hoạt động của tử cung được ghi lại bằng một đầu dò áp lực được áp dụng trên thành bụng trước giữa đáy và rốn hoặc bằng cách đưa một ống thông chứa đầy chất lỏng hoặc một cảm biến áp lực vào khoang tử cung qua ống cổ tử cung (Hình 11.10). Ghi cơn co bên ngoài cho phép đo chính xác tần số và thời gian nhưng chỉ cung cấp thông tin tương đối về áp lực trong tử cung. Các phép đo áp lực chính xác cần một ống thông hoặc đầu dò trong tử cung, và điều này không được sử dụng như một quy trình thường quy ở hầu hết các trung tâm do thiếu bằng chứng về lợi ích lâm sàng của nó.
Bảng 11.1 Chỉ định sử dụng theo dõi thai nhi điện tử liên tục
| Mẹ | Thai nhi |
|---|---|
| Mổ lấy thai trước đó | Thai chậm tăng trưởng trong tử cung |
| Tiền sản giật | Sinh non |
| Thai quá ngày | Thiểu ối |
| Vỡ ối kéo dài | Doppler động mạch bất thường |
| Chuyển dạ được khởi phát | Đa thai |
| Đái tháo đường | Nước ối có phân su |
| Chảy máu trước sinh | Ngôi mông |
| Các bệnh lý nội khoa khác của mẹ |
Nhịp tim cơ bản
Định nghĩa về sự bình thường trong mẫu FHR dễ dàng hơn là định nghĩa những gì là bất thường. Nhịp tim bình thường thay đổi trong khoảng 110 đến 160 nhịp/phút (Hình 11.11). Nhịp nhanh hơn 160 được định nghĩa là nhịp tim thai nhanh, và nhịp chậm hơn 110 là nhịp tim thai chậm.
Hình 11.9 Theo dõi trong chuyển dạ. Các cơn co được ghi lại bằng ghi cơn co trong và ngoài tử cung; nhịp tim thai được ghi lại bên ngoài bằng siêu âm Doppler hoặc bằng cách áp dụng trực tiếp điện cực ECG vào ngôi thai.
Hình 11.10 Các dạng thay đổi nhịp tim thai và thay đổi áp lực nước ối trong chuyển dạ. FHR, Nhịp tim thai.
Dao động nội tại
Nhịp tim thể hiện các biến đổi so với đường cơ bản, được gọi là dao động nội tại. Mặc dù có sự biến đổi trên cơ sở từng nhịp, máy theo dõi thai nhi tiêu chuẩn lấy trung bình 3-5 nhịp và ghi lại nó như là dao động nội tại trên CTG tiêu chuẩn. Do đó, chúng tôi gọi nó là dao động nội tại chứ không phải là biến đổi từng nhịp, điều này có thể thực hiện được với các hệ thống vi tính hóa. Tốc độ giấy, cho dù là 1 cm, 2 cm hay 3 cm/phút, sẽ ảnh hưởng đến sự xuất hiện của dao động nội tại. Dao động nội tại là một bản ghi về các dao động của nhịp tim xung quanh nhịp cơ bản và thường thay đổi trong khoảng từ 5 đến 25 nhịp/phút. Dao động nội tại là do phản ứng từng mili giây của hoạt động giao cảm và phó giao cảm lên tim và phản ánh sự toàn vẹn của hệ thần kinh tự chủ. Nó giảm trong giai đoạn ngủ của thai nhi. Thiếu oxy, nhiễm trùng và thuốc có thể làm giảm dao động nội tại. Một FHR có dao động dưới 5 nhịp/phút trong >90 phút là bất thường và có thể cho thấy thai nhi đang gặp nguy hiểm.
Hình 11.11 (A) Doptone hiển thị kỹ thuật số. (B) Doptone hiển thị biểu đồ CTG.
Những thay đổi thoáng qua của nhịp tim thai (Bảng 11.2 và Bảng 11.3)
Nhịp tăng (Accelerations)
Nhịp tăng được định nghĩa là sự tăng đột ngột thoáng qua của nhịp tim hơn 15 nhịp/phút trong hơn 15 giây và có liên quan đến cử động thai. Nhịp tăng phản ánh hoạt động của hệ thần kinh soma và là một dấu hiệu đáng tin cậy của một thai nhi không bị thiếu oxy.
Nhịp giảm (Decelerations)
Nhịp giảm được định nghĩa là sự giảm nhịp tim hơn 15 nhịp/phút trong hơn 15 giây. Chúng được xác định bởi mối quan hệ của chúng với các cơn co tử cung hoặc bởi cơ chế sinh lý bệnh gây ra chúng. Một số dạng thay đổi thường được coi là có ý nghĩa lâm sàng liên quan đến tình trạng thiếu oxy.
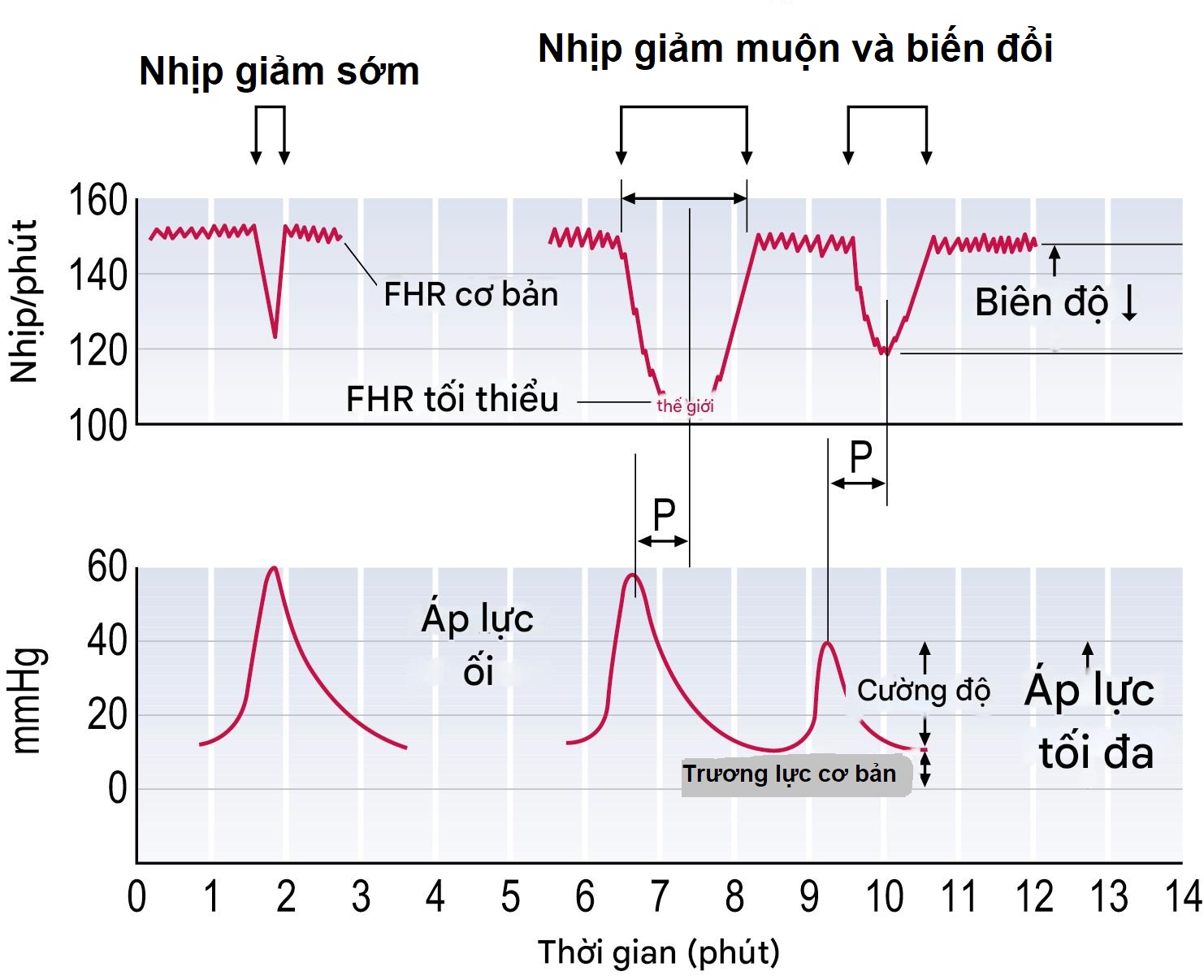
- Nhịp giảm sớm hoặc do chèn ép đầu (Early or head compression decelerations) Những nhịp giảm này đồng bộ với các cơn co tử cung. Có sự giảm dần và tăng dần của FHR. Điểm thấp nhất xảy ra ở đỉnh của cơn co, và sự giảm nhịp tim thường ít hơn 40 nhịp/phút. Những nhịp giảm này thường là do chèn ép đầu và là sinh lý. Do đó, chúng được thấy trong giai đoạn cuối của giai đoạn một và giai đoạn hai của chuyển dạ.
- Nhịp giảm muộn hoặc do suy nhau thai (Late or placental insufficiency decelerations) Sự bắt đầu của việc chậm nhịp tim xảy ra >20 giây sau khi cơn co bắt đầu và không trở lại nhịp cơ bản bình thường cho đến sau khi cơn co kết thúc. Nhịp giảm muộn là do suy nhau thai, và với những nhịp giảm lặp đi lặp lại như vậy, sự gia tăng nhịp cơ bản và giảm dao động nội tại có thể là dấu hiệu của tình trạng thiếu oxy của thai nhi.
- Nhịp giảm biến đổi hoặc do chèn ép dây rốn (Variable or cord compression decelerations) Nhịp giảm biến đổi thay đổi về thời gian, hình dạng và biên độ – do đó có tên gọi như vậy. Chúng có một sự tăng nhẹ thoáng qua ban đầu của nhịp cơ bản, sau đó là một sự sụt giảm đột ngột, tiếp theo là một sự phục hồi nhanh chóng về nhịp cơ bản bình thường và hơi vượt qua. Sự tăng nhẹ ngay trước khi giảm đột ngột và sự tăng nhẹ trong quá trình phục hồi được gọi là vai (shouldering). Nhịp tim thường giảm hơn 40 nhịp/phút và là do chèn ép dây rốn, thay đổi theo mỗi cơn co, tạo ra các hình dạng, kích thước và thời gian khác nhau của nhịp giảm, và được coi là những đặc điểm không đáng tin cậy trong một biểu đồ CTG. Sự gia tăng độ sâu và thời gian của các nhịp giảm, giảm khoảng cách giữa các nhịp giảm, tăng nhịp cơ bản và giảm dao động nội tại cho thấy tình trạng thiếu oxy đang xấu đi. Những thay đổi bổ sung cho các nhịp giảm biến đổi đơn giản dưới dạng phục hồi chậm về nhịp cơ bản hoặc một sự kết hợp, tức là nhịp giảm biến đổi theo sau ngay lập tức bởi nhịp giảm muộn được gọi là nhịp giảm biến đổi không điển hình hoặc nhịp giảm biến đổi với ‘các đặc điểm đáng lo ngại’ và là những đặc điểm bất thường.
| ! Việc giải thích CTG hiện nay là một trọng tâm chính cho các vụ kiện tụng trong các trường hợp bại não và thiểu năng trí tuệ. Điều cần thiết là ở nơi sử dụng EFM, bất kỳ người đỡ đẻ nào chịu trách nhiệm chăm sóc trong chuyển dạ phải hiểu cách giải thích CTG và có thể thực hiện hành động thích hợp. Các hành động được thực hiện là cho người mẹ nằm nghiêng trái hoặc một tư thế thay thế, bù nước và ngừng truyền oxytocin nếu cô ấy đang dùng thuốc này. Nếu sự bất thường đáng kể của nhịp tim vẫn tồn tại, có thể cần lấy mẫu máu thai nhi để xác định tình trạng toan-kiềm hoặc sinh mổ. Quyết định này cũng bị ảnh hưởng bởi số lần sinh, độ mở cổ tử cung, tốc độ tiến triển của chuyển dạ và các yếu tố nguy cơ lâm sàng. |
Bảng 11.2 Phân loại các đặc điểm của biểu đồ nhịp tim thai
| Mô tả | Đặc điểm | ||
|---|---|---|---|
| Nhịp cơ bản (nhịp/phút) | Dao động nội tại (nhịp/phút) | Nhịp giảm | |
| Bình thường | 110-160 | 5-25 | Không có hoặc nhịp giảm sớm. Nhịp giảm biến đổi không có đặc điểm đáng lo ngại trong dưới 90 phút |
| Nghi ngờ | 100-109+ HOẶC 161-180 | Dưới 5 trong 30-50 phút HOẶC Trên 25 trong 15-20 phút | Nhịp giảm biến đổi không có đặc điểm đáng lo ngại trong 90 phút hoặc hơn HOẶC Nhịp giảm biến đổi với bất kỳ đặc điểm đáng lo ngại nào trong tối đa 50% các cơn co trong 30 phút hoặc hơn HOẶC Nhịp giảm biến đổi với các đặc điểm đáng lo ngại* trong hơn 50% các cơn co trong dưới 30 phút HOẶC Nhịp giảm muộn trong hơn 50% các cơn co trong dưới 30 phút, không có yếu tố nguy cơ lâm sàng của mẹ hoặc thai nhi như chảy máu âm đạo hoặc phân su đáng kể |
| Bệnh lý | Dưới 100 HOẶC Trên 180 | Dưới 5 trong hơn 50 phút HOẶC Trên 25 trong hơn 25 phút HOẶC Dạng hình sin | Nhịp giảm biến đổi với bất kỳ đặc điểm đáng lo ngại nào trong hơn 50% các cơn co trong 30 phút (hoặc ít hơn nếu có bất kỳ yếu tố nguy cơ lâm sàng nào của mẹ hoặc thai nhi (xem ở trên)) HOẶC Nhịp giảm muộn trong 30 phút (hoặc ít hơn nếu có bất kỳ yếu tố nguy cơ lâm sàng nào của mẹ hoặc thai nhi) HOẶC Nhịp tim chậm cấp tính hoặc một nhịp giảm kéo dài duy nhất kéo dài 3 phút hoặc hơn |
*Coi những điều sau đây là những đặc điểm đáng lo ngại của nhịp giảm biến đổi: kéo dài hơn 60 giây; giảm dao động nội tại trong nhịp giảm; không trở lại đường cơ bản; hình dạng hai pha (W), không có vai. Mặc dù nhịp tim thai cơ bản từ 100 đến 109 nhịp/phút là một đặc điểm không đáng tin cậy, hãy tiếp tục chăm sóc thông thường nếu có dao động nội tại bình thường và không có nhịp giảm biến đổi hoặc muộn. Tái bản với sự cho phép của NICE (2017) Intrapartum Care: NICE guideline CG190, tháng 2 năm 2017.
Bảng 11.3 Định nghĩa các biểu đồ nhịp tim thai (FHR) bình thường, nghi ngờ và bệnh lý và các hành động được khuyến nghị (NICE (2017) Intrapartum Care: NICE guideline CG190, tháng 2 năm 2017)
| Phân loại | Định nghĩa | Hành động |
|---|---|---|
| Bình thường | Một biểu đồ FHR trong đó cả bốn đặc điểm đều được phân loại là bình thường. | Tiếp tục theo dõi ngắt quãng hoặc liên tục theo chỉ định của các yếu tố nguy cơ. |
| Nghi ngờ | Một biểu đồ FHR có một đặc điểm được phân loại là không đáng tin cậy và các đặc điểm còn lại được phân loại là bình thường. | Loại trừ các yếu tố chỉ ra cần phải sinh ngay lập tức (sa dây rốn, vỡ tử cung, nhau bong non). Điều trị mất nước, tăng co, hạ huyết áp và thay đổi tư thế. Tiếp tục CTG. |
| Bệnh lý | Một biểu đồ FHR có hai hoặc nhiều đặc điểm được phân loại là không đáng tin cậy hoặc một hoặc nhiều đặc điểm được phân loại là bất thường. | Loại trừ các yếu tố chỉ ra cần phải sinh ngay lập tức (sa dây rốn, vỡ tử cung, nhau bong non). Điều trị mất nước, tăng co và thay đổi tư thế. Sinh nếu có nhịp tim chậm kéo dài. Hoặc lấy thêm thông tin về tình trạng thai nhi bằng cách lấy máu da đầu thai nhi hoặc cho sinh. |
Điện tâm đồ thai nhi
ECG của thai nhi có thể được ghi lại từ các điện cực da đầu hoặc bằng cách đặt các điện cực trên bụng của mẹ. Để phân tích dạng sóng ECG, cần có một điện cực da đầu và một điện cực tham chiếu trên da của mẹ. Một số đơn vị sử dụng phân tích vi tính hóa dạng sóng ST với việc sử dụng thiết bị đặc biệt (STAN, Neoventa Ltd., Thụy Điển) cùng với FHR để phát hiện tình trạng thiếu oxy (Hình 11.12). Ngay cả với phân tích dạng sóng ST, việc giải thích thủ công CTG vẫn cần thiết cho việc ra quyết định lâm sàng.
Cân bằng toan-kiềm của thai nhi
Khi các bất thường của FHR xảy ra trong chuyển dạ, chúng có thể cung cấp một dấu hiệu của nhiễm toan ở thai nhi, nhưng để xác nhận những phát hiện này, tình trạng toan-kiềm của thai nhi nên được kiểm tra.
Máu thai nhi được lấy trực tiếp từ da đầu thông qua một ống soi ối. Dụng cụ được đưa vào qua cổ tử cung, phải mở ít nhất 2 cm. Người mẹ được yêu cầu nằm ở tư thế nghiêng. Tư thế sau được ưu tiên hơn tư thế nằm ngửa hoặc tư thế sản khoa, vì nó sẽ tránh được nguy cơ gây hạ huyết áp tư thế nằm ngửa. Một vết rạch nhỏ được thực hiện trên da đầu của thai nhi, và máu được thu thập vào một ống mao quản đã được heparin hóa. Mẫu sau đó được phân tích trong một máy phân tích khí máu.
pH bình thường nằm trong khoảng từ 7.25 đến 7.35. pH từ 7.20 đến 7.25 trong giai đoạn đầu của chuyển dạ cho thấy nhiễm toan nhẹ, và việc lấy mẫu nên được lặp lại trong vòng 30 phút tiếp theo. Nếu nó <7.20, việc sinh được khuyến nghị trừ khi việc sinh tự nhiên sắp xảy ra. Nếu có đủ mẫu, nên thực hiện phân tích khí máu toàn phần, vì tăng với lượng kiềm dư bình thường có thể cho thấy nhiễm toan hô hấp có thể tự điều chỉnh nếu tư thế của người mẹ được thay đổi. Mức độ nhiễm toan chuyển hóa ở thai nhi cũng có thể được đánh giá từ máu da đầu thai nhi bằng cách đo nồng độ lactate. Điều này thường yêu cầu thể tích máu nhỏ hơn (5 µL) để đo và có thể được thực hiện bằng các thiết bị cầm tay di động. Các giá trị/ngưỡng chính xác được sử dụng để xác định nhu cầu hành động lâm sàng thay đổi tùy theo các giá trị bình thường được thiết lập bằng thiết bị được sử dụng.
Chuyển dạ sinh non
Sinh từ 24 tuần hoàn thành (ở Anh) đến 36 tuần và 6 ngày được coi là sinh non. Tỷ lệ này thay đổi từ quốc gia này sang quốc gia khác và ngay cả trong các nhóm dân tộc và kinh tế xã hội khác nhau trong cùng một quốc gia. Y văn cho thấy tỷ lệ từ 6-12%. Trong số này, gần 75% là từ 34 đến 37 tuần, và nói chung những trẻ sơ sinh này ít bị biến chứng ngắn hạn hoặc dài hạn. Các tiêu chuẩn cao về chăm sóc chu sinh ở các quốc gia có nguồn lực tốt có thể chăm sóc cho những em bé sống sót tốt và nguyên vẹn ngay cả khi dưới 32 tuần hoặc bất kỳ trẻ sơ sinh nào có cân nặng khi sinh hơn 1500g. Trong số những trẻ sinh ra dưới 32 tuần tuổi thai, khoảng một phần ba là do vỡ ối non, một phần ba là do chuyển dạ sinh non tự nhiên và một phần ba còn lại là do can thiệp y tế khi việc sinh được chỉ định cho một tình trạng y tế hoặc sản khoa như tiền sản giật, chảy máu trước sinh hoặc chậm tăng trưởng trong tử cung.
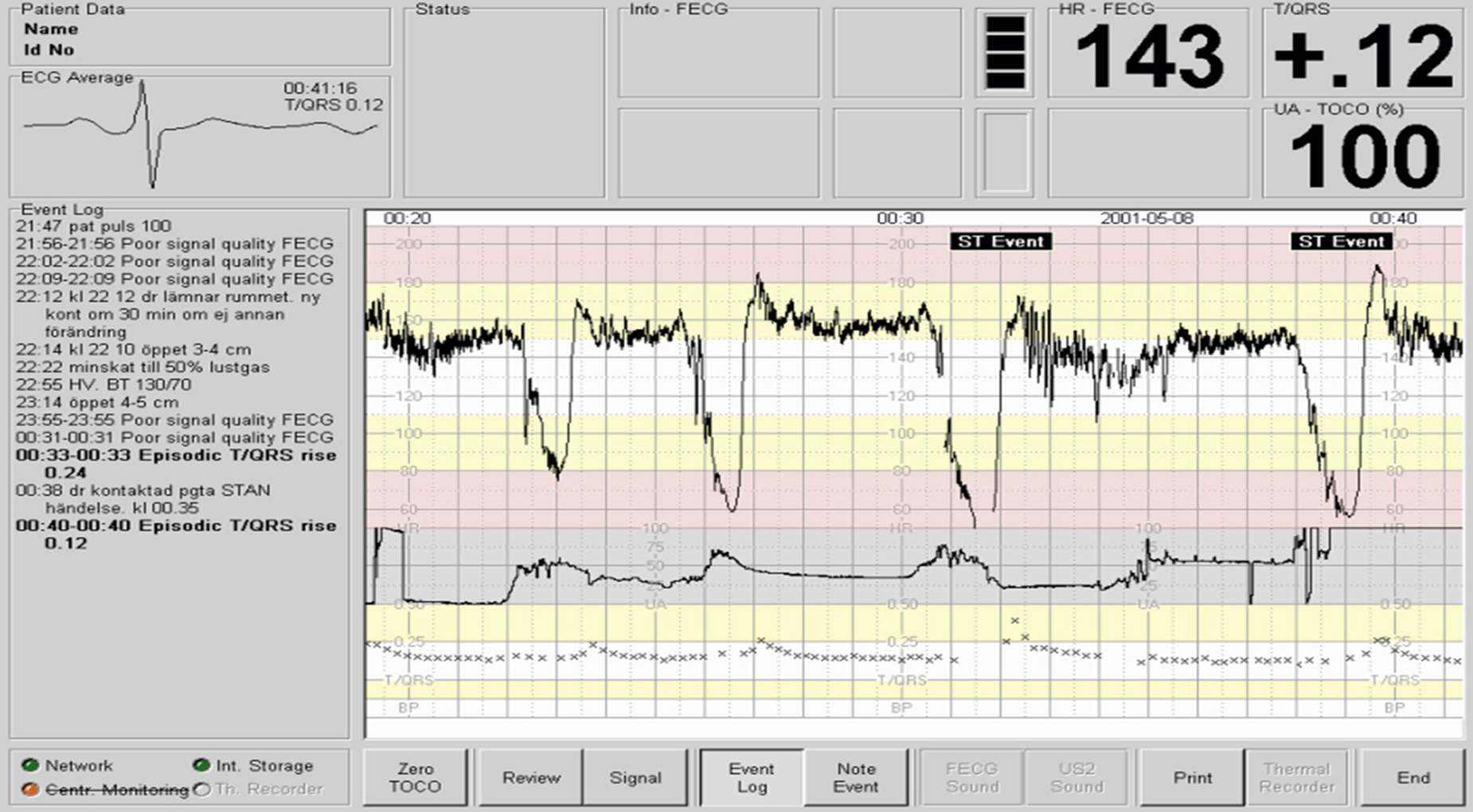
Hình 11.12 Màn hình của một máy theo dõi điện tâm đồ thai nhi (ECG) hiển thị nhịp tim thai, ECG của thai nhi và tỷ lệ T/QRS được tính toán.
Chuyển dạ sinh non tự nhiên
Nguyên nhân
Một số yếu tố được biết là có liên quan đến chuyển dạ sinh non tự nhiên, mặc dù trong nhiều trường hợp nguyên nhân không rõ.
Một số yếu tố chính liên quan đến chuyển dạ sinh non được thể hiện trong Hình 11.13. Có một mối liên quan với điều kiện xã hội kém, tình trạng dinh dưỡng, chảy máu trước sinh, đa thai, bất thường tử cung, hở eo tử cung và vỡ ối non, thường liên quan đến nhiễm trùng. Tiền sử sinh non trước đó là yếu tố dự báo đơn lẻ tốt nhất. Nguy cơ tương đối là khoảng 3, và nguy cơ tăng lên nếu đã có nhiều hơn một lần sinh non. Các biến chứng trong thai kỳ cũng có thể gây ra chuyển dạ sinh non – những biến chứng này bao gồm sự căng giãn quá mức của tử cung, chẳng hạn như đa thai và đa ối. Các yếu tố khác, chẳng hạn như chảy máu trong ba tháng đầu thai kỳ hoặc đầu ba tháng giữa thai kỳ, làm tăng nguy cơ chuyển dạ sinh non sau đó. Bệnh nặng của mẹ, đặc biệt là bệnh có sốt, cũng có thể thúc đẩy sự khởi phát sớm của chuyển dạ.
Các yếu tố xã hội bao gồm tuổi của mẹ (dưới 20 hoặc trên 35 tuổi), mang thai lần đầu, dân tộc, tình trạng hôn nhân, hút thuốc lá, lạm dụng chất gây nghiện và công việc nặng nhọc, căng thẳng (Hộp 11.1). Can thiệp xã hội tích cực dường như làm giảm tỷ lệ chuyển dạ sinh non trong các nghiên cứu ban đầu nhưng chưa nhận được sự ủng hộ nhất trí do thiếu bằng chứng khoa học tốt. Gần đây, các dấu hiệu di truyền đã được xác định ở những người có khả năng bị chuyển dạ sinh non.
Vai trò của nhiễm trùng đường sinh dục
Nhiễm trùng đường sinh dục có thể hoạt động thông qua việc thúc đẩy hoạt động của cơ tử cung hoặc bằng cách gây vỡ màng ối trước khi chuyển dạ. Các sinh vật đã được phát hiện có liên quan đến viêm màng ối và sự khởi phát của chuyển dạ sinh non bao gồm Neisseria gonorrhoeae, liên cầu khuẩn tan máu nhóm B, Chlamydia trachomatis, Mycoplasma hominis, Ureaplasma urealyticum, Gardnerella vaginalis, Bacteroides spp. và Haemophilus spp. Trong số này, liên cầu khuẩn nhóm B có lẽ là nguy hiểm nhất.
Các vi khuẩn đã xâm nhập vào nút nhầy sản xuất protease, dẫn đến phá hủy mô và vỡ ối non. Các sinh vật cũng có thể giải phóng phospholipase và phospholipase C, giải phóng axit arachidonic từ màng ối, gây ra sự giải phóng prostaglandin. Sự giải phóng độc tố của vi khuẩn cũng có thể khởi phát một quá trình viêm trong màng rụng và các màng, dẫn đến việc sản xuất prostaglandin và cytokine, đặc biệt là interleukin (IL-1, IL-6) và yếu tố hoại tử khối u.
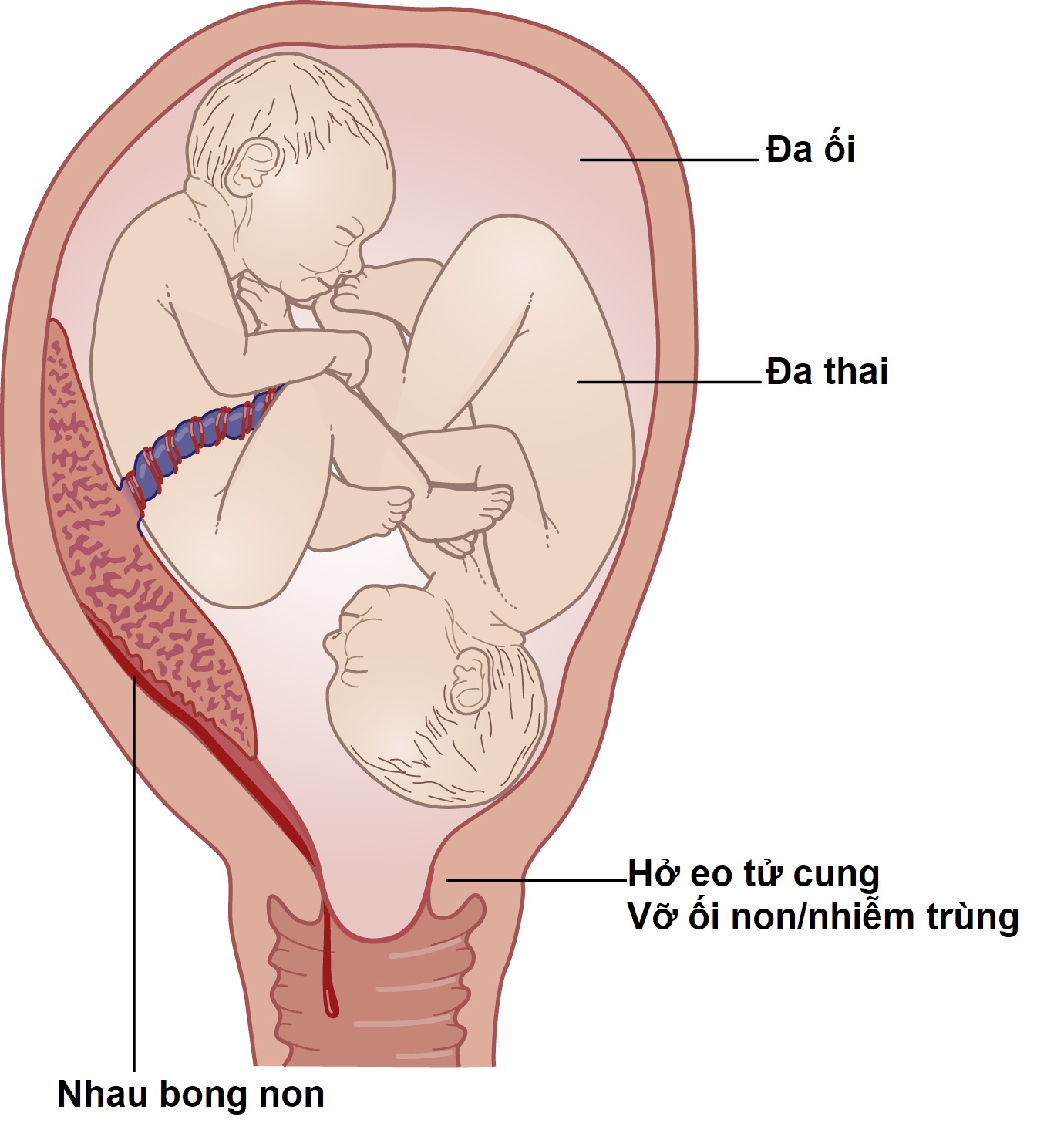
Hình 11.13 Các yếu tố dẫn đến chuyển dạ sinh non.
Hộp 11.1 Chuyển dạ sinh non: các yếu tố xã hội
|
Trẻ sinh non
Khả năng sống sót
Nếu nguyên nhân là do nhiễm trùng, nó có thể ảnh hưởng đến người mẹ, nhưng ảnh hưởng chủ yếu là đối với thai nhi. Những cải tiến trong các dịch vụ chăm sóc trẻ sơ sinh mang lại cơ hội sống sót nguyên vẹn tốt nếu trẻ sơ sinh ở trong tình trạng tốt và có cân nặng khi sinh hợp lý. Mỗi ngày trì hoãn sinh sau 24 tuần làm tăng cơ hội sống sót từ 3-6%, và do đó cần phải duy trì thai kỳ càng lâu càng tốt. Một trẻ sơ sinh có cân nặng khi sinh dưới 500 g có rất ít cơ hội sống sót, trong khi một trẻ sinh ra nặng 1500 g gần như có khả năng sống sót như một trẻ đủ tháng. Từ 500 đến 1000g, mỗi 100g tăng thêm tạo ra một sự gia tăng đáng kể về khả năng sống sót (Hình 11.14). Các nguyên nhân chính gây tử vong ở trẻ sơ sinh có cân nặng rất thấp là nhiễm trùng, hội chứng suy hô hấp (RDS), viêm ruột hoại tử và xuất huyết quanh não thất.
Các biến chứng của sinh non
Các biến chứng ngay lập tức là suy hô hấp, vàng da, hạ đường huyết và hạ thân nhiệt. Các biến chứng lâu dài bao gồm loạn sản phổi và chậm phát triển thần kinh.
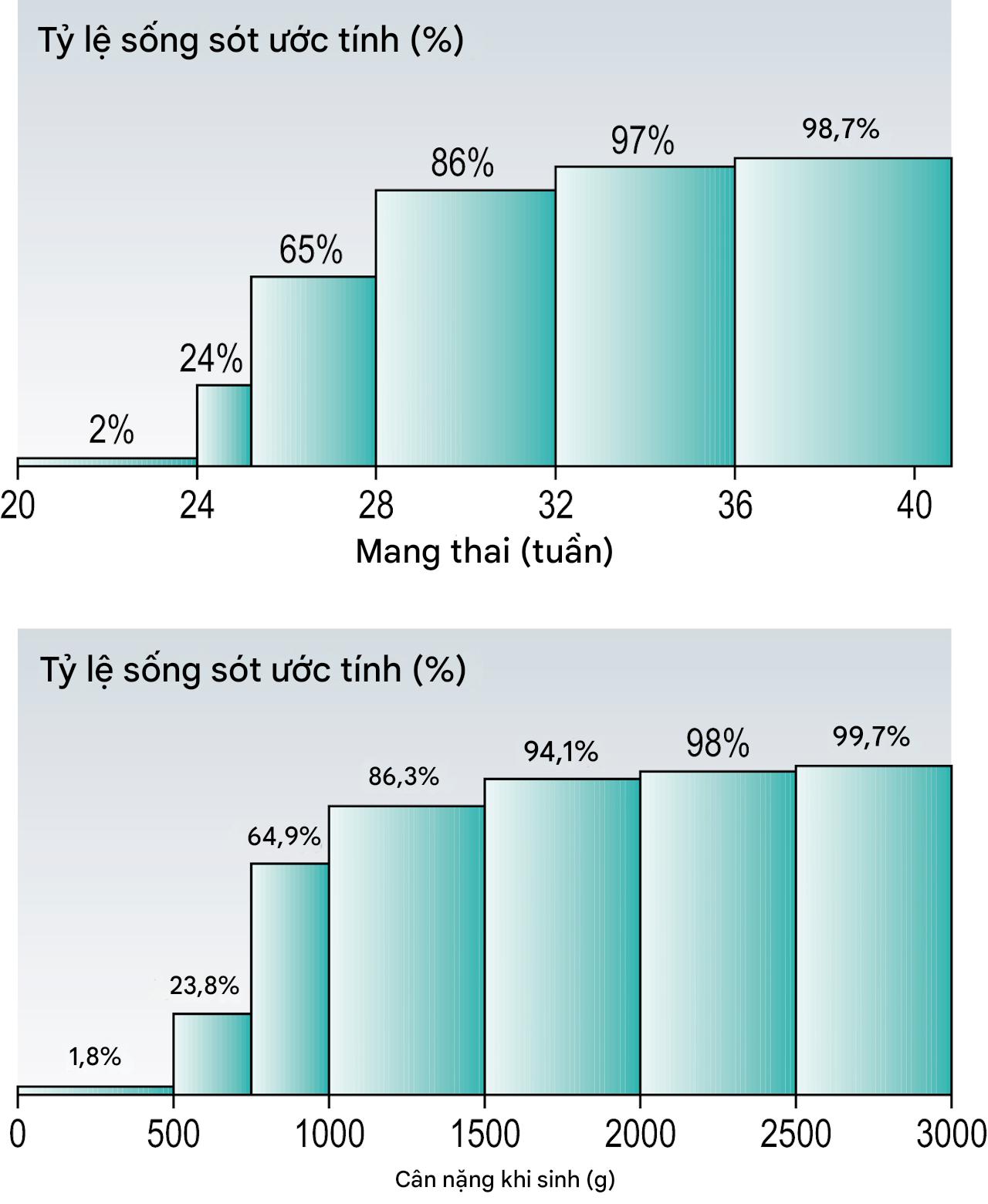
Hình 11.14 Cân nặng khi sinh, tuổi thai và kết quả chu sinh.
Quản lý chuyển dạ sinh non
Chẩn đoán chuyển dạ sinh non dựa trên sự khởi phát của các cơn co tử cung đều đặn gây đau liên quan đến sự xóa và mở cổ tử cung tiến triển. Các cơn co tử cung là phổ biến và là một hiện tượng bình thường trong thai kỳ và không phải lúc nào cũng tiến triển thành chuyển dạ thực sự. Hơn 30% các trường hợp nhập viện vì nghi ngờ chuyển dạ sinh non có thể được xuất viện về nhà mà không sinh. Đánh giá siêu âm chiều dài cổ tử cung <2.5 cm sau 24 tuần là một yếu tố dự báo hữu ích về khả năng chuyển dạ sinh non. Sự hiện diện của protein fetal fibronectin trong cổ tử cung có thể được sử dụng trong việc đánh giá nguy cơ sinh non. Xét nghiệm có thể được thực hiện bằng cách lấy một miếng gạc từ cổ tử cung, với điều kiện là màng ối còn nguyên và người phụ nữ chưa quan hệ tình dục hoặc khám âm đạo trong vòng 24 giờ trước đó. Một kết quả âm tính làm cho việc sinh trong vòng 7 ngày tới không có khả năng xảy ra (<3%), mặc dù một kết quả xét nghiệm dương tính có giá trị thấp hơn, vì chỉ có 20% những phụ nữ như vậy sẽ sinh trong cùng một khoảng thời gian. Một sự kết hợp của cổ tử cung ngắn trên siêu âm và fibronectin dương tính hữu ích hơn trong việc dự đoán chuyển dạ sinh non sắp xảy ra ở một phụ nữ có các cơn co non.
Phòng ngừa
Phòng ngừa đã được tiếp cận từ các hướng khác nhau, một số trong đó dường như đã có hiệu quả, trong khi những hướng khác không thuyết phục. Rất khó để chứng minh hiệu quả với bất kỳ liệu pháp can thiệp nào cho chuyển dạ sinh non đã được thiết lập vì nhiều cuộc chuyển dạ tự dừng lại bất kể điều trị. Các nghiên cứu can thiệp đã dựa trên khái niệm rằng công việc nặng nhọc và hoạt động thể chất quá mức nên được giữ ở mức tối thiểu trong thai kỳ. Các nghiên cứu của Papiernik ở Paris đã ủng hộ mạnh mẽ các chương trình can thiệp xã hội như là cách để giảm tỷ lệ chuyển dạ sinh non. Các nghiên cứu khác đã không ủng hộ những quan sát này. Tuy nhiên, có vẻ hợp lý khi đề nghị rằng những phụ nữ có tiền sử sinh non nên được tư vấn về lối sống và chế độ ăn uống và họ nên tránh công việc nặng nhọc hoặc căng thẳng trong thai kỳ. Việc điều trị nhiễm khuẩn niệu không triệu chứng bằng kháng sinh đã được chứng minh là làm giảm khả năng chuyển dạ sinh non và, ở những nơi phát hiện liên cầu khuẩn tan máu β trong dịch phết cổ tử cung, điều trị bằng kháng sinh dường như làm giảm tỷ lệ vỡ ối non. Các thử nghiệm ngẫu nhiên có đối chứng gần đây đã điều tra những phụ nữ có chiều dài cổ tử cung ngắn trên siêu âm và vai trò của 17-alpha-hydoxyprogesterone caproate. Ở những phụ nữ có cổ tử cung ngắn <2.5 cm sau 24 tuần, việc sử dụng progesterone đã làm giảm tỷ lệ sinh. Các thử nghiệm ngẫu nhiên lớn nghiên cứu vai trò của khâu vòng cổ tử cung dự phòng cho những phụ nữ có cổ tử cung ngắn trên siêu âm không cho thấy bất kỳ lợi ích nào. Vòng nâng cổ tử cung Arabin, làm thay đổi góc của cổ tử cung so với thân tử cung, và các vòng nâng khác đã được ủng hộ, nhưng kết quả từ các nghiên cứu cho thấy các kết quả khác nhau – một số ủng hộ việc sử dụng nó trong khi những người khác thì không.
Điều trị
Khi người phụ nữ được nhập viện trong tình trạng chuyển dạ sinh non đã được thiết lập, phải đưa ra quyết định về phương pháp quản lý. Những lợi thế lâu dài của việc ngăn ngừa chuyển dạ sinh non là không chắc chắn, mặc dù mỗi ngày trì hoãn trong giai đoạn đầu của sinh non làm tăng cơ hội sống sót và giảm tỷ lệ mắc bệnh và phụ thuộc nhiều hơn vào chăm sóc đặc biệt. Không có tranh cãi nào trong việc hoãn sinh đủ lâu để dùng corticosteroid để cho phép giải phóng surfactant phổi của thai nhi từ các tế bào phế nang loại II với mục đích giảm nguy cơ bệnh màng trong (HMD) và hội chứng suy hô hấp (RDS) (Hình 11.15).
Quyết định về việc liệu có nên cho phép chuyển dạ tiếp tục hay ức chế hoạt động của tử cung phụ thuộc vào tuổi thai, không có nhiễm trùng, chảy máu hoặc tổn thương thai nhi, màng ối còn nguyên và cổ tử cung mở dưới 5 cm. Trong các trường hợp tuổi thai theo siêu âm dưới 34 tuần, việc ức chế hoạt động của tử cung bằng thuốc là phù hợp cho đến khi có thể dùng corticosteroid cho người mẹ để tăng cường sự trưởng thành phổi của thai nhi. Magnesium sulphate 4 g IV (trong một số loạt nghiên cứu được theo sau bởi 1 g mỗi giờ trong 24 giờ dưới dạng truyền) đã được chứng minh là có tác dụng bảo vệ thần kinh, và việc sử dụng nó hiện được các tổ chức chuyên môn khuyến nghị cho việc sử dụng trong chuyển dạ sinh non dưới 32 tuần.
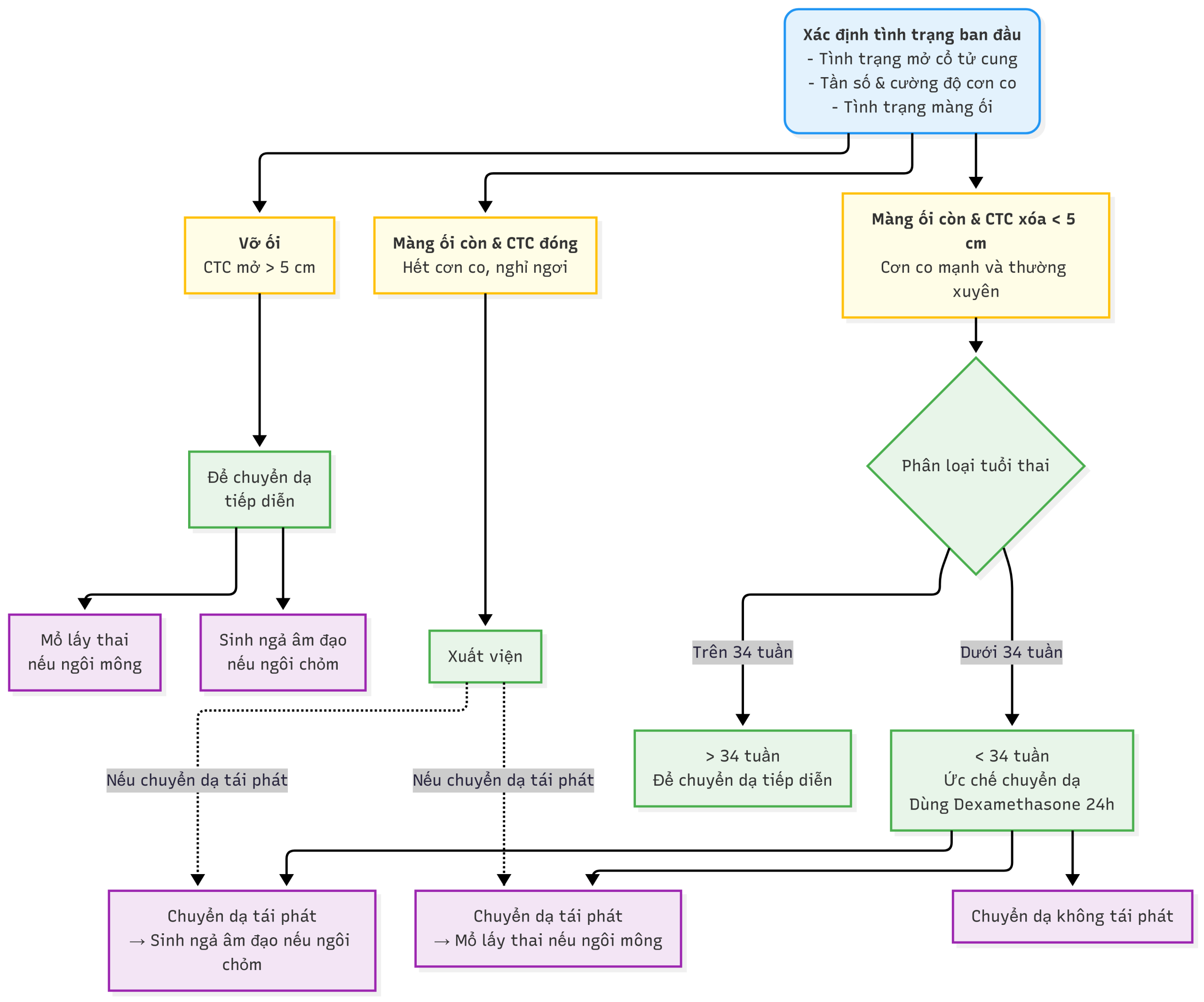
Hình 11.15 Quản lý chuyển dạ sinh non. CS, Mổ lấy thai; Cx, cổ tử cung.
| ! Chống chỉ định dùng thuốc giảm co khi có chảy máu, do nguy cơ tổn thương huyết động của mẹ, và khi có nhiễm trùng, vì sự chậm trễ có thể gây nguy hiểm cho sức khỏe của mẹ và thai nhi. |
Liệu pháp dùng thuốc để trì hoãn việc sinh có thể được chia thành các nhóm hoạt động theo các nguyên tắc khác nhau (Hộp 11.2).
Thuốc chủ vận β-Adrenergic
Các loại thuốc này tác động lên các vị trí thụ thể β-2-adrenergic trên màng của các tế bào cơ tử cung, với sự kích hoạt của adenyl cyclase dẫn đến sự gia tăng cAMP nội bào. Tác động là do ức chế tương tác actin-myosin, ức chế hoạt động của tử cung.
| ! Các loại thuốc này có các tác dụng phụ nguy hiểm tiềm tàng đối với người mẹ và do đó phải được sử dụng một cách thận trọng. Các tác dụng phụ bao gồm đánh trống ngực và run, rối loạn nhịp tim do thiếu máu cục bộ, giữ nước, phù phổi và đôi khi đột tử. |
Các loại thuốc được sử dụng phổ biến nhất là ritodrine, salbutamol và terbutaline. Các loại thuốc này không nên được sử dụng ở những nơi có tiền sử bệnh tim mạch hoặc tăng huyết áp.
Các loại thuốc được dùng pha loãng trong dextrose 5% hoặc dextrose/muối, và tốc độ truyền nên được tăng dần mỗi 10-20 phút cho đến khi các cơn co giảm xuống còn một cơn mỗi 15 phút, hoặc cho đến khi nhịp tim của mẹ đạt 140 nhịp/phút. Việc theo dõi cẩn thận nhịp tim của mẹ, HA, lượng dịch vào/ra và điện giải huyết tương là cần thiết. Quá tải dịch do dịch IV và tác dụng của thuốc làm tăng hormone chống bài niệu gây giữ nước là nguyên nhân chính gây phù phổi và suy tim, và điều này có thể lớn hơn trong đa thai.
| ! Các thuốc β-Adrenergic có thể gây hạ kali máu, tăng đường huyết (nhiễm toan ceton ở bệnh nhân tiểu đường) và phù phổi khi sử dụng kéo dài. |
Liều lượng có thể được giảm từ từ sau khi dùng corticosteroid cho người mẹ. Không có khả năng có bất kỳ lợi ích lớn nào cho thai nhi nếu tuổi thai vượt quá 34 tuần. Cần phải tiếp tục điều trị cho đến khi người mẹ được chuyển đến một trung tâm chăm sóc cấp ba có các cơ sở chăm sóc đặc biệt cho trẻ sơ sinh. Liệu pháp duy trì bằng đường uống vẫn chưa được chứng minh và không được khuyến nghị.
Hộp 11.2 Điều trị bằng thuốc cho chuyển dạ sinh non
|
Thuốc ức chế tổng hợp Prostaglandin
Các loại thuốc như Indocin (indomethacin) được dùng với liều 1-3 mg/kg trọng lượng cơ thể mẹ trong 24 giờ ức chế sản xuất prostaglandin và do đó ức chế hoạt động của tử cung. Các loại thuốc này rất hiệu quả trong việc ngăn chặn sự tiến triển của chuyển dạ. Tuy nhiên, chúng có thể dẫn đến việc đóng ống động mạch trong tử cung và do đó ảnh hưởng xấu đến tuần hoàn của thai nhi. Có thể có những trường hợp chúng là thuốc được lựa chọn và nơi việc sinh non của trẻ sơ sinh gây ra nguy cơ lớn hơn so với việc đóng sớm không phải lúc nào cũng xảy ra của ống động mạch. Thuốc này cũng làm tăng sức cản của động mạch phổi và thận và có thể gây thiểu ối. Những hậu quả như vậy tốt nhất nên được tránh bằng cách sử dụng thuốc trong 1-3 ngày với liều tối thiểu cần thiết. Thường thì nó được dùng dưới dạng thuốc đặt 100 mg.
| Indomethacin cũng làm giảm thể tích nước ối do tác dụng của nó lên chức năng thận của thai nhi và có thể có lợi ích bổ sung trong các trường hợp đa ối. |
Thuốc đối kháng canxi
Tác dụng của các thuốc chẹn kênh canxi chậm trong việc ức chế hoạt động của tử cung là không còn nghi ngờ. Đã có một số bằng chứng trong các nghiên cứu trên động vật sử dụng liều rất lớn của các hợp chất này, đặc biệt là nifedipine, rằng chúng có thể gây dính xương sườn ở thai nhi nếu được dùng trong giai đoạn hình thành cơ quan. Tuy nhiên, nếu các loại thuốc này được dùng vào cuối ba tháng giữa thai kỳ và thứ ba, thì đã qua giai đoạn này và không có bằng chứng nào cho thấy chúng gây ra mối đe dọa.
Nifedipine được dùng với liều khởi đầu bằng đường uống là 20 mg, sau đó là 10-20 mg mỗi 4-6 giờ. Các tác dụng phụ nghiêm trọng là hiếm gặp.
| ! Thuốc đối kháng canxi, mặc dù không được cấp phép sử dụng trong thai kỳ ở Anh, được Hiệp hội Sản phụ khoa Hoàng gia khuyến nghị là thuốc được lựa chọn để ức chế hoạt động của tử cung vì hiệu quả và chi phí thấp. |
Corticosteroid
Việc sử dụng corticosteroid trong phòng ngừa suy hô hấp dựa trên tác dụng của các hợp chất này trong việc tăng cường giải phóng surfactant từ các tế bào phế nang loại II, do đó cho phép các phế nang giãn nở nhanh chóng tại thời điểm sinh và thiết lập chức năng hô hấp bình thường. Các thử nghiệm có đối chứng về tác dụng trước sinh của corticosteroid ở trẻ sinh non đã cho thấy có sự giảm đáng kể về RDS, xuất huyết quanh não thất và viêm ruột hoại tử.
Liều lượng của betamethasone là hai liều 12 mg tiêm bắp cách nhau 24 giờ. Dexamethasone được dùng bốn liều 6 mg tiêm bắp cách nhau 12 giờ. Lợi ích tối ưu có thể đạt được nếu việc sinh được hoãn lại ít nhất 24 giờ và lên đến 7 ngày. Trên 34 tuần tuổi thai, việc dùng corticosteroid không được chứng minh là hợp lý. Việc sản xuất phosphatidylcholine cũng có thể được tăng cường bằng cách dùng hormone giải phóng thyrotropin (TRH) cho người mẹ.
| ! Việc không kê đơn corticosteroid trước khi sinh từ 28 đến 34 tuần hiện nay có thể bị coi là sơ suất. |
Bảo vệ thần kinh bằng magnesium sulphate
| ! Việc sử dụng magnesium sulphate như một thuốc giảm co phần lớn đã bị từ bỏ vì hiệu quả thấp. Tuy nhiên, các nghiên cứu ngẫu nhiên lớn đã cho thấy một tác dụng bảo vệ thần kinh ở trẻ sơ sinh khi sử dụng nó trước khi sinh non. Nó ổn định màng mao mạch và làm giảm tỷ lệ xuất huyết trong não thất và quanh não thất. Một liều IV 4g được dùng, sau đó là 1g mỗi giờ trong 24 giờ tiếp theo. Tuy nhiên, có một thử nghiệm cho thấy rằng ngay cả một liều bolus 4 g mà không cần dùng tiếp tục sau đó cũng có hiệu quả và mang lại sự bảo vệ thần kinh sau 24 giờ. Có rất ít thông tin về việc liệu chế độ này có thể được lặp lại nếu việc sinh không xảy ra và người mẹ bắt đầu lại chuyển dạ sinh non. Một cách tiếp cận thực tế là cho một liều khác nếu khoảng thời gian lớn hơn 1 tuần. |
Phương pháp sinh
Trong nhiều trường hợp, có thể không thể hoặc không mong muốn ức chế chuyển dạ. Hiếm khi ức chế chuyển dạ khi tuổi thai trên 34 tuần vì lợi ích của việc can thiệp không lớn hơn lợi ích của việc cho phép chuyển dạ tiếp tục. Nếu các cơn co mạnh và thường xuyên và cổ tử cung mở hơn 5 cm khi nhập viện, khả năng ngăn chặn thành công việc sinh non là thấp. Nếu màng ối đã vỡ và không có dấu hiệu nhiễm trùng, việc ức chế ngắn hạn các cơn co để cho phép dùng corticosteroid là đáng giá. Nếu có bất kỳ chảy máu trước sinh nào, FHR không đáng tin cậy hoặc nghi ngờ nhiễm trùng trong tử cung, có thể an toàn hơn khi cho phép chuyển dạ tiến triển và cho thai nhi được sinh ra, và đôi khi việc sinh có thể cần được đẩy nhanh.
Không có bằng chứng chứng minh rằng việc sử dụng kẹp forceps hoặc cắt tầng sinh môn rộng cải thiện kết quả của thai nhi khi có ngôi chỏm, mặc dù điều quan trọng là việc sinh phải càng nhẹ nhàng và có kiểm soát càng tốt. Nếu tầng sinh môn chặt, không hợp lý khi để hộp sọ mềm, non tháng bị va đập vào tầng sinh môn trong một thời gian dài. Một cuộc sinh tống xuất đột ngột có thể gây chảy máu nội sọ do giảm áp đột ngột. Sinh bằng kẹp forceps thường quy không phải là tiêu chuẩn, và một cuộc sinh nhẹ nhàng có kiểm soát được ưu tiên.
Khi có ngôi mông, sinh bằng mổ lấy thai là lựa chọn ưu tiên trừ khi tuổi thai lớn hơn 34 tuần. Mặc dù không có các nghiên cứu ngẫu nhiên, một số nghiên cứu lớn về kết quả so sánh sinh ngôi mông ngả âm đạo và sinh bằng mổ lấy thai đều ủng hộ việc sinh bằng mổ lấy thai vì tỷ lệ tử vong chu sinh và thâm hụt thần kinh lâu dài thấp hơn. Lý do cho điều này là cho đến 34 tuần, đầu tương đối lớn hơn thân và thân thai nhi có thể bị đẩy qua một cổ tử cung chưa mở hoàn toàn và đầu có thể bị kẹt. Việc sinh gắng sức gây ra sự chèn ép và giảm áp đột ngột của đầu và có thể gây xuất huyết nội sọ. Do đó, với mổ lấy thai để sinh ngôi mông non tháng, loại đường rạch cần được lên kế hoạch cẩn thận, chẳng hạn như rạch dọc đoạn dưới kéo dài lên trên hoặc sử dụng thuốc giảm co để làm giãn tử cung nhằm ngăn chặn sự kẹt của đầu ra sau.
Vỡ ối non
Chuyển dạ sinh non có thể liên quan đến vỡ ối non (PROM), nhưng vỡ ối tự nhiên có thể xảy ra đơn độc khi đủ tháng hoặc non tháng mà không có sự khởi phát của chuyển dạ. Các yếu tố liên quan đến vỡ ối non là:
- Độ bền kéo của màng thai, có thể bị suy yếu do nhiễm trùng.
- Sự hỗ trợ của các mô xung quanh, được phản ánh trong sự giãn nở của cổ tử cung; sự giãn nở của cổ tử cung càng lớn, khả năng màng ối sẽ vỡ càng cao.
- Áp lực dịch ối trong buồng ối.
Sinh bệnh học
Vỡ ối non không có yếu tố nguy cơ chính nào được biết đến nhưng có liên quan đến chảy máu trong ba tháng đầu thai kỳ và thứ hai và, ít có thể dự đoán hơn, với việc hút thuốc. Tuy nhiên, yếu tố phổ biến nhất là nhiễm trùng. Các sinh vật khác nhau đã được mô tả trong bối cảnh này; chúng bao gồm liên cầu khuẩn tan máu nhóm B, C. trachomatis và những sinh vật gây viêm âm đạo do vi khuẩn.
Quản lý
Người mẹ sẽ đến với tiền sử đột ngột mất nước ối từ âm đạo. Khi nhập viện, nên thực hiện khám bằng mỏ vịt để xác nhận sự hiện diện của nước ối, mặc dù đôi khi có thể khó xác nhận chẩn đoán. Việc sử dụng que nitrazine, cho thấy sự thay đổi màu sắc với pH, có giá trị hạn chế. Các xét nghiệm sử dụng các dấu hiệu cụ thể hơn dựa trên sự hiện diện của α-fetoprotein và yếu tố tăng trưởng giống insulin (IGF) chính xác hơn nhưng không được sử dụng rộng rãi vì chi phí của chúng.
Những rủi ro đối với mẹ và bé là nhiễm trùng. Việc chảy nước ối kéo dài có thể dẫn đến thiểu sản phổi của thai nhi. Khó khăn là quyết định khi nào sinh thai nhi và làm thế nào để thực hiện việc sinh, vì tử cung có thể không đáp ứng đầy đủ với tác dụng của các tác nhân co hồi tử cung, đặc biệt là trong giai đoạn rất non tháng.
| ! Nếu kế hoạch không phải là kích thích chuyển dạ ngay lập tức, hãy tránh khám bằng ngón tay để giảm nguy cơ đưa nhiễm trùng vào. |
Khi có nghi ngờ về vỡ ối non, tốt hơn là tiếp tục quan sát để tìm kiếm sự ẩm ướt của một miếng băng vệ sinh được đeo để hỗ trợ chẩn đoán. Một cuộc kiểm tra siêu âm cho thấy sự hiện diện của lượng nước ối bình thường với một túi dịch giữa ngôi thai và cổ tử cung mà không có dịch thoát ra âm đạo là rất gợi ý về màng ối còn nguyên.
Nếu có bằng chứng rõ ràng về nước ối trong âm đạo, nên lấy dịch phết để cấy. Nhiễm trùng của mẹ có thể dẫn đến đau tử cung, nhịp tim nhanh của thai nhi và/hoặc của mẹ và sốt, cũng như sự hiện diện của dịch tiết âm đạo có mủ. Theo dõi sự hiện diện của nhiễm trùng huyết của mẹ được thực hiện tốt nhất bằng cách đo số lượng bạch cầu trong máu và protein phản ứng C (CRP). Mức CRP tăng trong các lần ước tính tiếp theo cho thấy sự hiện diện của nhiễm trùng.
| Corticosteroid có thể gây tăng số lượng bạch cầu của mẹ và giảm dao động nội tại trong biểu đồ CTG. |
Nếu có cấy dương tính hoặc bằng chứng nhiễm trùng của mẹ, nên dùng kháng sinh thích hợp. Nếu có bằng chứng nhiễm trùng, nên khởi phát chuyển dạ bằng truyền oxytocin và đẩy nhanh việc sinh vì lợi ích của thai nhi và người mẹ. Nếu không có bằng chứng nhiễm trùng, nên áp dụng quản lý bảo tồn với erythromycin. Thuốc giảm co thường không hiệu quả khi màng ối đã vỡ nếu các cơn co đã được thiết lập tốt, và người ta nên xem xét liệu yếu tố kích hoạt cơ bản có thể là nhiễm trùng hay không. Nếu tuổi thai trên 28 tuần, trẻ sơ sinh có lẽ có cơ hội sống sót tốt hơn nếu được sinh ra. Hầu hết phụ nữ bị vỡ ối non sẽ sinh tự nhiên trong vòng 48 giờ.
Khi đủ tháng, phụ nữ bị vỡ ối non được khởi phát bằng prostaglandin hoặc Syntocinon khi nhập viện hoặc sau 24 giờ vỡ ối non. Trong giai đoạn non tháng, quản lý bảo tồn được áp dụng với cảnh báo rằng có thể có nguy cơ nhiễm trùng, nhau bong non, sa dây rốn, thiểu sản phổi hoặc thai chết lưu, nhưng nhu cầu bảo tồn là để tiến tới một thai kỳ trưởng thành để có khả năng sống sót và kết quả tốt hơn.
Khởi phát chuyển dạ
Chuyển dạ được khởi phát khi nguy cơ đối với mẹ hoặc con khi tiếp tục mang thai vượt quá nguy cơ của việc khởi phát chuyển dạ. Đó là hành động khởi đầu nhân tạo hoạt động của tử cung với mục đích đạt được sinh ngả âm đạo. Tỷ lệ khởi phát thay đổi rộng rãi từ quốc gia này sang quốc gia khác và từ trung tâm này sang trung tâm khác và có thể từ 5 đến 25% tùy thuộc vào dân số có nguy cơ cao được quản lý tại trung tâm.
Chỉ định
Các chỉ định chính cho việc khởi phát chuyển dạ là:
- thai quá ngày (hơn 42 tuần tuổi thai)
- tiền sản giật
- suy nhau thai và chậm tăng trưởng trong tử cung
- chảy máu trước sinh: nhau bong non và chảy máu trước sinh không rõ nguồn gốc
- bất đồng nhóm máu Rhesus
- đái tháo đường
- bệnh thận mãn tính
Thai quá ngày được định nghĩa là thai kỳ vượt quá 294 ngày kể từ ngày đầu tiên của kỳ kinh cuối cùng ở một phụ nữ có chu kỳ 28 ngày. Tỷ lệ tử vong chu sinh tăng gấp đôi sau 42 tuần và gấp ba sau 43 tuần so với 40 tuần tuổi thai. Mặc dù việc khởi phát chuyển dạ thường quy có ảnh hưởng tối thiểu đến tỷ lệ tử vong chu sinh chung, nó được đề nghị sau 41+ tuần, vì một kết quả bất lợi không phải là một lựa chọn chấp nhận được đối với từng người mẹ. Quản lý bảo tồn thai quá ngày được một số người ưa thích, và nó bao gồm ít nhất hai lần theo dõi thai nhi hàng tuần bằng siêu âm đánh giá thể tích nước ối và xét nghiệm không gắng sức (NST) bằng CTG trước sinh. Khởi phát được thực hiện nếu có nghi ngờ về tổn thương thai-nhau thai. Tuy nhiên, nhiều phụ nữ yêu cầu khởi phát chuyển dạ dựa trên sự khó chịu về thể chất của việc tiếp tục mang thai. Cơ hội sinh ngả âm đạo thành công nên được xem xét và giải thích cho người mẹ dựa trên số lần sinh và chỉ số Bishop. Tách màng ối nhân tạo ngay sau 40 tuần làm giảm số người có thể cần khởi phát sau 41 tuần.
Đánh giá cổ tử cung
Đánh giá lâm sàng cổ tử cung cho phép dự đoán kết quả có khả năng xảy ra của việc khởi phát chuyển dạ. Phương pháp đánh giá được sử dụng phổ biến nhất là chỉ số Bishop hoặc bằng cách sửa đổi chỉ số này. Chỉ số cổ tử cung này bao gồm khám lâm sàng cổ tử cung để hình thành một điểm số dựa trên các đặc điểm về vị trí của cổ tử cung trong khung chậu, độ đặc, sự xóa, độ mở và độ lọt của đầu.
| Một chỉ số Bishop lớn hơn 6 dự đoán mạnh mẽ về việc khởi phát chuyển dạ dễ dàng với kết quả lâm sàng thành công của tiến trình bình thường và sinh ngả âm đạo. Một chỉ số nhỏ hơn 5 không thuận lợi và cho thấy cần phải làm chín muồi cổ tử cung. |
Các phương pháp khởi phát
Phương pháp khởi phát sẽ được xác định bởi việc màng ối có còn nguyên hay không và chỉ số đánh giá cổ tử cung.
Bấm ối trước (Forewater rupture of membranes)
Bấm ối nên được thực hiện trong điều kiện vô trùng hoàn toàn trong phòng sinh. Trong những trường hợp lý tưởng, cổ tử cung nên mềm, xóa và mở ít nhất 2 cm. Đầu nên trình diện bằng ngôi chỏm và nên đã lọt vào khung chậu. Trong thực tế, những điều kiện này thường không được đáp ứng, và mức độ tuân thủ chúng phụ thuộc vào sự khẩn cấp của nhu cầu bắt đầu chuyển dạ. Người mẹ được đặt ở tư thế nằm ngửa hoặc tư thế sản khoa và, sau khi lau và trải khăn vô trùng âm hộ, một ngón tay được đưa qua cổ tử cung, và màng thai được tách ra khỏi đoạn dưới: một quá trình được gọi là lóc ối. Màng ối phồng sau đó được làm vỡ bằng kẹp Kocher, kẹp bấm ối trước của Gelder hoặc một cái móc bấm ối (Hình 11.16). Nước ối được giải phóng từ từ, và cần cẩn thận để loại trừ ngôi sa hoặc sa dây rốn. FHR nên được theo dõi trong 30 phút trước và sau khi bấm ối.
Bấm ối sau (Hindwater rupture of membranes)
Một phương pháp khởi phát phẫu thuật thay thế bao gồm bấm ối phía sau ngôi thai. Điều này được gọi là bấm ối sau. Một ống thông kim loại hình chữ S được gọi là ống thông Drewe-Smythe được đưa qua cổ tử cung và xuyên qua màng ối phía sau ngôi thai (Hình 11.17). Lợi thế lý thuyết của kỹ thuật này là nó làm giảm nguy cơ sa dây rốn. Trong thực tế, nguy cơ thậm chí còn thấp hơn với bấm ối trước so với vỡ ối tự nhiên, và kỹ thuật bấm ối sau hiện nay hiếm khi được sử dụng.
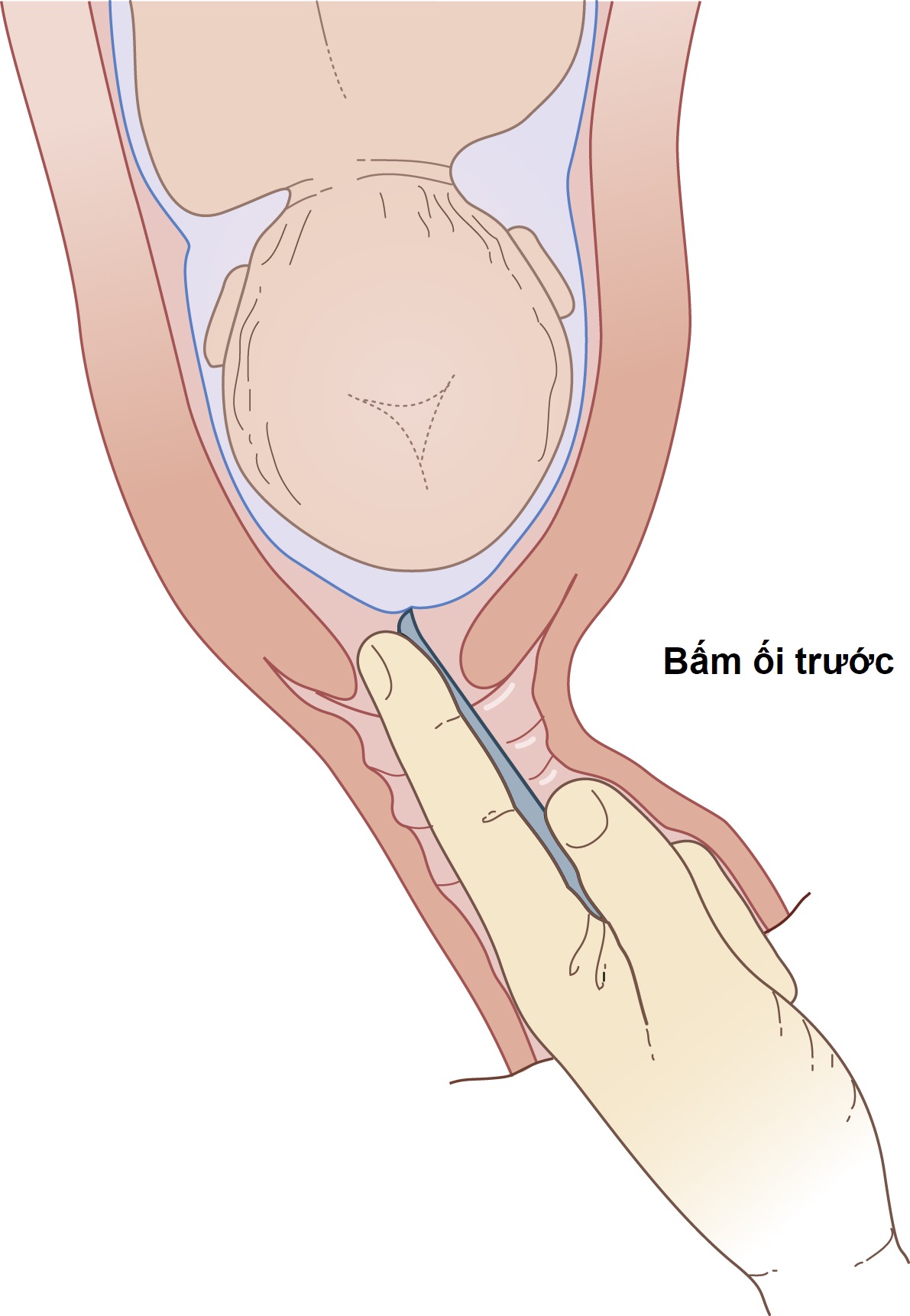
Hình 11.16 Khởi phát chuyển dạ bằng bấm ối trước.
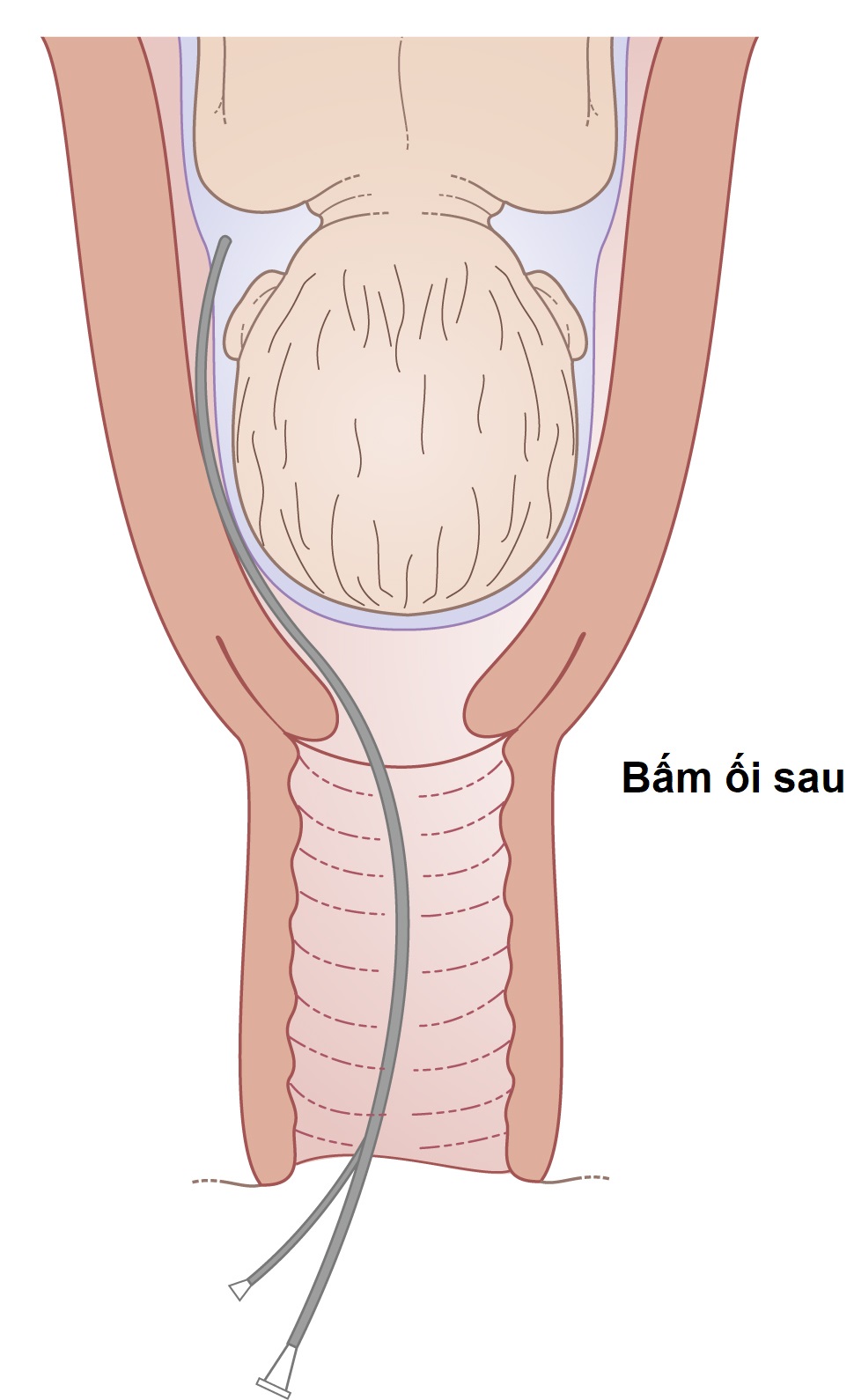
Hình 11.17 Khởi phát chuyển dạ bằng bấm ối sau.
Khởi phát chuyển dạ bằng thuốc sau khi bấm ối
Các tác nhân dược lý khác nhau có thể được sử dụng để kích thích hoạt động của tử cung. Thông lệ là kết hợp khởi phát phẫu thuật với truyền Syntocinon. Một chế độ phù hợp sẽ bắt đầu ở mức 1 mU/phút và tăng 3 mU/phút mỗi 30 phút cho đến khi ba đến bốn cơn co tử cung, mỗi cơn kéo dài >40 giây, mỗi 10 phút được thiết lập.
Các nguy cơ chính của việc kết hợp khởi phát phẫu thuật và y tế của chuyển dạ là:
- Tăng co: Các cơn co tử cung quá mức hoặc quá thường xuyên và kéo dài làm giảm lưu lượng máu tử cung và dẫn đến ngạt thai nhi, tức là các cơn co không nên xảy ra thường xuyên hơn mỗi 2 phút và không nên kéo dài hơn 1 phút. Việc truyền Syntocinon nên được ngưng nếu hoạt động tử cung quá mức xảy ra hoặc nếu có các dấu hiệu của một mẫu FHR bệnh lý đáng lo ngại.
- Sa dây rốn: Điều này nên được loại trừ bằng cách khám tại thời điểm bấm ối trước hoặc, sau đó, nếu các nhịp giảm biến đổi nghiêm trọng xảy ra trên biểu đồ FHR.
- Nhiễm trùng: Khoảng thời gian từ khi khởi phát đến khi sinh kéo dài làm tăng nguy cơ nhiễm trùng trong túi ối, với những rủi ro do đó cho cả trẻ sơ sinh và người mẹ. Nếu nước ối trở nên có mùi hôi và/hoặc người mẹ bị sốt, chuyển dạ nên được chấm dứt trừ khi việc sinh sắp xảy ra và trẻ sơ sinh được sinh ra.
Khởi phát chuyển dạ bằng thuốc và làm chín muồi cổ tử cung
Đây là phương pháp được lựa chọn khi màng ối còn nguyên hoặc khi cổ tử cung không phù hợp để khởi phát phẫu thuật. Các hình thức khởi phát y tế được sử dụng phổ biến nhất là:
- dùng prostaglandin bằng các đường khác nhau
- nong cổ tử cung bằng cơ học
Viện Y tế và Lâm sàng Quốc gia khuyến nghị sử dụng thuốc đặt hoặc gel prostaglandin PGE2 mỗi 6 giờ hoặc một hệ thống phân phối giải phóng có kiểm soát dựa trên polymer PGE2 giải phóng chậm, dài hạn trong 24 giờ cho tất cả các ca khởi phát chuyển dạ, bao gồm cả khi cổ tử cung thuận lợi.
Prostaglandin
Dạng được sử dụng rộng rãi nhất là prostaglandin (PGE2). Dạng này được sử dụng để làm chín muồi cổ tử cung và có thể được dùng:
- Đường uống: Liều 0.5 mg được tăng lên 2 mg/h cho đến khi có cơn co. Tuy nhiên, phương pháp này không được sử dụng trong thực hành hiện tại do tác dụng phụ nôn mửa và tiêu chảy.
- Đường âm đạo: Phương pháp được sử dụng phổ biến nhất là đặt thuốc đặt hoặc gel xylose prostaglandin vào túi cùng sau. Phụ nữ con so có cổ tử cung không thuận lợi (chỉ số Bishop dưới 4) được cho liều khởi đầu 2 mg gel. Phụ nữ con rạ và con so có chỉ số Bishop trên 4 được cho liều khởi đầu 1 mg. Liều này được lặp lại nếu cần sau 6 giờ và một lần nữa vào ngày hôm sau cho đến liều tối đa 4 mg cho đến khi chuyển dạ được thiết lập hoặc màng ối có thể được làm vỡ và việc khởi phát được tiếp tục bằng truyền oxytocin. Thuốc đặt có liều 3 mg. Nếu không có phản ứng với viên thuốc đặt đầu tiên trong 6 giờ dưới dạng các cơn co đều đặn hoặc thay đổi cổ tử cung, một viên thuốc đặt thứ hai được đặt. Nếu người mẹ không bắt đầu chuyển dạ hoặc không có thay đổi cổ tử cung, một viên thuốc đặt khác được đặt vào ngày hôm sau.
Những tiến bộ công nghệ gần đây đã cho phép các hệ thống phân phối giải phóng có kiểm soát, không phân hủy sinh học, dựa trên polymer có 10 mg PGE2 có thể được giải phóng với lượng nhỏ đồng đều trong 24 giờ. Nguy cơ tăng co là thấp với một hệ thống như vậy. Nếu nó xảy ra, nó có thể được loại bỏ bằng cách kéo vào sợi dây gắn với hệ thống phân phối. Sau khi được loại bỏ, tình trạng tăng co sẽ lắng xuống, và nếu không, một loại thuốc chủ vận beta tác dụng ngắn như terbutaline 0.25 mg tiêm dưới da có thể được sử dụng. Các miếng chèn tác dụng kéo dài như vậy cũng có lợi thế là tránh khám âm đạo lặp đi lặp lại trong vòng 24 giờ để đặt các liều lặp lại của gel hoặc thuốc đặt PGE2 (Hình 11.18).
Hướng dẫn của WHO (2011) về khởi phát chuyển dạ khuyến nghị dùng misoprostol uống 25 µg mỗi 2-4 giờ. Misoprostol (prostaglandin ) không được cấp phép ở nhiều quốc gia để sử dụng trong sản khoa, và các công thức 25 hoặc 50 µg không có sẵn ở tất cả các quốc gia. Một số người lấy một công thức 200 µg và chia nó thành bốn hoặc tám phần để có được liều 50 µg hoặc 25 µg. Một số hòa tan một viên 200 µg trong 20 mL, và các phần nhỏ của dung dịch đã hòa tan được lấy khi thích hợp. Việc sử dụng prostaglandin bị chống chỉ định khi có sẹo tử cung trước đó. Một số người sử dụng thuốc đặt hoặc gel prostaglandin một cách thận trọng nhưng không sử dụng prostaglandin (tức là misoprostol), vì có tỷ lệ vỡ tử cung tăng lên sẽ gây nguy hiểm cho thai nhi và người mẹ. Người mẹ nên được tư vấn đúng cách trước khi sử dụng các loại thuốc này.
Làm chín muồi cổ tử cung bằng cơ học
Thường thì điều này bao gồm việc đưa một ống thông có bóng qua cổ tử cung. Bóng được sử dụng để nong cơ học ống cổ tử cung bằng cách bơm bóng với 40 đến 80 mL nước vô trùng hoặc muối sinh lý trong khoảng thời gian 12 giờ. Một số có thể vào chuyển dạ trong giai đoạn này. Ở một số ít, bóng sẽ bị tống ra cùng với sự giãn nở của cổ tử cung, và ở những người khác, bóng có thể được lấy ra sau 12 giờ, và nếu cổ tử cung thuận lợi, có thể thực hiện bấm ối. Nếu họ không tiến triển thành chuyển dạ thực sự với các cơn co tử cung trong 4 giờ tiếp theo, có thể bắt đầu truyền oxytocin. Hiện tại có sẵn các ống thông Foley với một bóng đơn cũng như một ống thông hai bóng được thiết kế đặc biệt để làm chín muồi cổ tử cung. Ngoài ra, có thể sử dụng các dụng cụ nong thẩm thấu được sản xuất tổng hợp (ví dụ: Dilapan) hấp thụ hàm lượng nước trong cổ tử cung và phồng lên, do đó làm giãn cổ tử cung.

Hình 11.18 Hệ thống phân phối prostaglandin giải phóng có kiểm soát.
Chuyển dạ nhanh
Đôi khi, ở một đầu của phổ chuyển dạ bình thường, hoạt động tử cung bình thường hoặc hơi tăng có thể tạo ra sự giãn nở cổ tử cung nhanh chóng và sinh sớm. Một cuộc chuyển dạ kéo dài dưới 2 giờ dẫn đến sinh ngả âm đạo được phân loại là chuyển dạ nhanh. Những nguy cơ của những cuộc chuyển dạ như vậy là đứa trẻ có thể được sinh ra một cách nhanh chóng và không kiểm soát được và trong một môi trường bất tiện như vào bồn cầu!
| Tỷ lệ mắc bệnh và tử vong của thai nhi có thể liên quan đến việc thiếu các phương tiện hồi sức. Tỷ lệ mắc bệnh của mẹ có thể phát sinh từ tổn thương tầng sinh môn nghiêm trọng và từ băng huyết sau sinh. |
Chuyển dạ nhanh có xu hướng lặp lại với các cuộc chuyển dạ tiếp theo, và khi có tiền sử như vậy, người mẹ tốt nhất nên được nhập viện gần đủ tháng để chờ đợi sự khởi phát của chuyển dạ hoặc để có một cuộc khởi phát có kế hoạch.
Tăng co tử cung
Nguyên nhân đương đại phổ biến nhất của tăng co tử cung là việc sử dụng không kiểm soát các lượng thuốc co hồi tử cung quá mức. Trong những trường hợp cực đoan, điều này có thể dẫn đến co cứng tử cung với một cơn co liên tục. Dẫn đến tình trạng này, sẽ có các cơn co mạnh thường xuyên và không đủ thời gian giữa các cơn co để cho phép trở lại áp lực cơ bản bình thường. Tình trạng này có thể được khắc phục nhanh chóng bằng cách tắt truyền oxytocin. Trên thực tế, tình trạng này không nên phát sinh nếu hoạt động của tử cung được theo dõi đúng cách bằng ghi cơn co bên ngoài hoặc bên trong. Các cơn co không nên xảy ra thường xuyên hơn năm lần trong 10 phút. Hơn năm cơn co trong 10 phút được gọi là đa co (polysystole) và có khả năng ảnh hưởng đến sự tưới máu của nhau thai và quá trình oxy hóa của thai nhi có thể gây ra những thay đổi FHR.
| Tử cung ngày càng trở nên nhạy cảm hơn với cùng một liều oxytocin khi cổ tử cung mở rộng. Do đó, điều quan trọng là phải theo dõi cẩn thận các cơn co và giảm hoặc ngừng truyền oxytocin nếu tần suất co tăng lên hơn năm lần trong 10 phút. |
Tăng co tử cung có thể xảy ra với việc sử dụng prostaglandin ở các dạng khác nhau. Điều này là do sự hấp thụ nhanh chóng của thuốc từ âm đạo, vì tốc độ hấp thụ bị ảnh hưởng bởi nhiệt độ và pH của âm đạo và sự hiện diện của nhiễm trùng/viêm. Điều này được quản lý tốt nhất bằng cách loại bỏ viên đặt PG và sử dụng một liều bolus của một thuốc giảm co tác dụng ngắn như 0.25 mg terbutaline dưới dạng tiêm dưới da hoặc trong 5 mL muối sinh lý dưới dạng tiêm IV chậm trong 5 phút.
Tăng co cũng có thể dẫn đến vỡ tử cung, đặc biệt là ở những nơi có sẹo tử cung từ một lần mổ lấy thai hoặc bóc nhân xơ trước đó. Một vết vỡ như vậy đôi khi có thể xảy ra ngay cả khi hoạt động tử cung bình thường.
Chuyển dạ kéo dài
Quan điểm về những gì cấu thành một cuộc chuyển dạ bất thường đã thay đổi đáng kể trong hai thập kỷ qua. Định nghĩa về chuyển dạ kéo dài hiện nay phụ thuộc nhiều hơn vào tốc độ tiến triển hơn là vào thời gian tuyệt đối. Tuy nhiên, cần phải nhớ rằng 90% phụ nữ con so sinh trong vòng 16 giờ và 90% phụ nữ con rạ sinh trong vòng 12 giờ. Hiện nay hiếm khi thấy một cuộc chuyển dạ kéo dài hơn 24 giờ. Khi chuyển dạ trở nên kéo dài và tiến triển chậm bất thường, khả năng bất tương xứng đầu-chậu phải được xem xét, nhưng trong hầu hết các trường hợp, tiến triển chậm có liên quan đến hoạt động tử cung không hiệu quả.
Hiệu quả của hoạt động tử cung
Hiệu quả của hoạt động tử cung được đánh giá bằng kết quả mong muốn của sự xóa và mở cổ tử cung và sự đi xuống của đầu. Vài cơn co không thường xuyên có thể dẫn đến tiến triển tốt ở một số phụ nữ (hiệu quả), trong khi các cơn co tử cung tốt, thường xuyên có thể không dẫn đến sự giãn nở cổ tử cung tốt (không hiệu quả). Trong quá khứ, các thuật ngữ hoạt động tử cung tăng trương lực và giảm trương lực đã được sử dụng, nhưng chúng hầu như không được sử dụng trong thực hành lâm sàng trong quá trình chuyển dạ sinh lý vì không có tiêu chí cụ thể để xác định và chúng khó chẩn đoán. Trong các điều kiện bệnh lý như nhau bong non, máu thấm vào cơ tử cung có thể gây tăng trương lực của tử cung (tăng trương lực) và các cơn co biên độ thấp rất thường xuyên (tăng co/đa co). Khi sờ nắn, tử cung sẽ ‘cứng như gỗ’, đau và ‘dễ bị kích thích’.
Mặc dù không có máy tạo nhịp giải phẫu hoặc sinh lý trong tử cung, các cơn co thường được phối hợp và đến theo các khoảng thời gian đều đặn, tăng về tần số, thời gian và biên độ cùng với sự tiến triển của chuyển dạ. Ở một số phụ nữ trong chuyển dạ, hai hoặc ba cơn co có thể đến cùng nhau, sau đó là một khoảng thời gian nhỏ không có hoạt động, tiếp theo là một đợt hai hoặc ba cơn co khác. Điều này được gọi là cơn co tử cung không phối hợp. Các cơn co không phối hợp không có nghĩa là hoạt động tử cung không hiệu quả nếu đạt được sự tiến triển mong muốn của việc xóa, mở cổ tử cung và sự đi xuống của đầu.
Quản lý
Hiệu quả của hoạt động tử cung thường được nhận biết bằng sự tiến triển trong chuyển dạ. Điều cần thiết là phải đánh giá động lực (cơn co tử cung), hành khách (thai nhi) và đường ra (khung chậu của mẹ). Đánh giá cẩn thận hoạt động của tử cung, kích thước và hình dạng của khung chậu của mẹ và kích thước của thai nhi sẽ hướng dẫn việc quản lý đúng đắn.
Các nguyên tắc chung của việc quản lý hoạt động tử cung không hiệu quả bao gồm:
- Trấn an người mẹ và bạn đời và giải thích tình hình
- Giảm đau đầy đủ, chủ yếu bằng gây tê ngoài màng cứng
- Bù dịch đầy đủ bằng truyền IV dextrose muối hoặc dung dịch Hartmann
- Kích thích hoạt động của tử cung bằng cách sử dụng truyền oxytocin với liều tăng dần
- Theo dõi cẩn thận liên tục của mẹ và thai nhi bằng EFM sẽ đảm bảo sức khỏe của mẹ và thai nhi.
Hoạt động của tử cung có thể được kích thích bằng cách khuyến khích người mẹ vận động và, nếu màng ối còn nguyên, bằng cách bấm ối. Nếu không thấy tiến triển với các biện pháp đơn giản, một đợt truyền oxytocin được bắt đầu để tăng cường chuyển dạ và sinh. Nếu tiến triển tiếp tục chậm, hoặc có bằng chứng về suy thai dựa trên CTG hoặc có các dấu hiệu của bất tương xứng đầu-chậu được xác định bởi sự tiến triển kém của việc mở cổ tử cung và sự đi xuống của đầu và tăng bướu huyết thanh và chồng xương, việc sinh nên được thực hiện bằng mổ lấy thai.
Hoạt động tử cung tiếp tục mặc dù có bất tương xứng có thể dẫn đến ‘vòng co thắt’. Thai nhi tốt nhất nên được sinh bằng mổ lấy thai sau khi làm giãn vòng co thắt bằng các tác nhân chủ vận beta-sympathomimetic, hoặc gây mê bằng ether hoặc halothane.
| Nghiên cứu tình huống
Một phụ nữ 23 tuổi, con so, được nhập viện trong tình trạng chuyển dạ với các cơn co đều đặn và đau. Không có bằng chứng về chảy máu trước sinh. Cổ tử cung được phát hiện mở 2 cm. Bốn giờ sau, cổ tử cung mở 4 cm và tốc độ tiến triển bị chậm lại. Biểu đồ cổ tử cung được thể hiện trong Hình 11.19. Một ống thông ngoài màng cứng được đặt và bắt đầu gây tê ngoài màng cứng. Màng ối được làm vỡ nhân tạo, và nước ối trong được giải phóng. Tiến triển trong chuyển dạ tiếp tục chậm – 3 giờ sau, cổ tử cung mở 5 cm. Một đợt truyền oxytocin loãng được bắt đầu. Điều này dẫn đến tiến triển nhanh chóng đến mở hoàn toàn và sinh ngả âm đạo khoảng 4 giờ sau đó. |
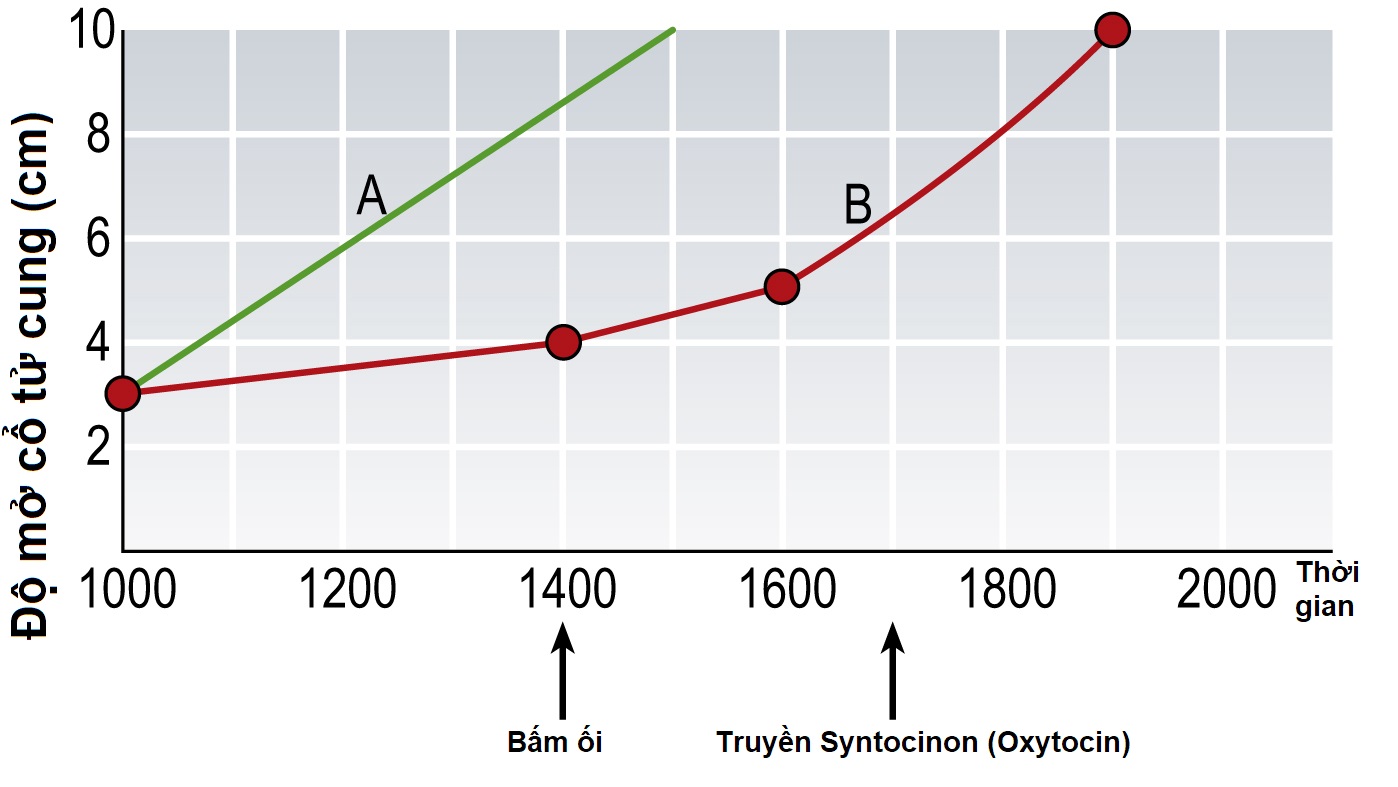
Hình 11.19 Tiến triển chậm trong giai đoạn đầu của chuyển dạ. Đường hành động là đường A, và đường B là sự mở cổ tử cung thực tế.
Bất tương xứng đầu – chậu
Điều này có thể phát sinh do thai nhi lớn hoặc do khung chậu, và đặc biệt là eo trên của khung chậu, nhỏ, hoặc sự kết hợp của cả hai yếu tố. Đầu có thể không lọt khi bắt đầu chuyển dạ nhưng có thể lọt với sự cúi và xoay của đầu, chồng xương và sự gia tăng tiến triển của các kích thước khung chậu. Khung chậu chỉ có thể được thử thách thực sự khi có các cơn co tử cung mạnh trong một khoảng thời gian đủ dài mà không có sự tổn thương thai nhi và các dấu hiệu của bất tương xứng đầu-chậu.
Quản lý
Khi nghi ngờ có khả năng bất tương xứng đầu-chậu, chuyển dạ nên được theo dõi cẩn thận. Các quan sát thường xuyên phải được ghi lại về hoạt động của tử cung; tốc độ mở cổ tử cung; sự đi xuống của ngôi thai; vị trí, độ lọt và bướu huyết thanh và chồng xương; và tình trạng của cả mẹ và thai nhi.
| ! Ở phụ nữ con so, tử cung có thể bị kiệt sức vào cuối giai đoạn đầu và các cơn co có thể ngừng hoặc trở nên yếu đi, và có thể không có sự tiến triển trong việc mở cổ tử cung. Nếu không có sự thay đổi trong việc mở cổ tử cung trong khoảng thời gian 4-6 giờ, không có sự đi xuống của đầu, tăng bướu huyết thanh và chồng xương, thử nghiệm chuyển dạ nên được từ bỏ. Tương tự, nếu các dấu hiệu lâm sàng của suy thai hoặc kiệt sức của mẹ phát triển, chuyển dạ nên được chấm dứt bằng mổ lấy thai.
! Phụ nữ con rạ có nguy cơ vỡ tử cung cao hơn nếu chuyển dạ bị tắc nghẽn. Sự chậm trễ trong tiến triển ở một bệnh nhân con rạ luôn phải được xử lý một cách thận trọng, vì nó có khả năng liên quan đến kiểu thế bất thường hoặc bất tương xứng đầu-chậu và có nguy cơ vỡ tử cung lớn hơn với việc sử dụng không thận trọng các tác nhân co hồi tử cung. |
Nghiên cứu tình huống
| Một phụ nữ 38 tuổi, con rạ, được nhập viện trong tình trạng chuyển dạ đủ tháng. Sau khi tiến triển ban đầu tốt trong chuyển dạ, sự ngừng trệ đáng kể đã xảy ra ở độ mở 8 cm (Hình 11.20). Khám âm đạo xác nhận sự hiện diện của một vị trí chẩm-sau liên quan đến bất tương xứng đầu-chậu biên. Cổ tử cung cuối cùng đã mở hoàn toàn, và đầu được xoay và sinh bằng kẹp forceps. |
Hình 11.20 Ngừng thứ phát của việc mở cổ tử cung ở 8 cm liên quan đến vị trí chẩm-sau.
Ngôi sa dây rốn và Sa dây rốn
Sa dây rốn (tiếng Anh: Cord presentation) (Hình 11.21) xảy ra khi bất kỳ phần nào của dây rốn nằm cạnh hoặc phía trước ngôi thai. Chẩn đoán thường được xác định bằng cách sờ thấy dây rốn đang đập qua màng ối còn nguyên vẹn khi thăm khám bằng tay. Khi màng ối vỡ, dây rốn sẽ bị sa ra ngoài (tiếng Anh: cord prolapse) và có thể xuất hiện ở âm hộ hoặc sờ thấy ở phía trước ngôi thai.
Các yếu tố thuận lợi
Bất kỳ tình trạng nào làm cho đầu hoặc ngôi thai không áp sát vào cổ tử cung, hoặc khi ngôi thai không đều và không tiếp xúc tốt với cổ tử cung, đều sẽ là yếu tố thuận lợi cho sa dây rốn hoặc dây rốn sa. Trong những trường hợp này, nếu màng ối được bấm để gây chuyển dạ, dây rốn có thể bị sa. Trong chuyển dạ bình thường, các cơn co tử cung có khả năng làm cho ngôi thai xuống thấp và cố định vào eo trên, và vỡ ối tự nhiên xảy ra muộn hơn trong quá trình chuyển dạ. Khả năng sa dây rốn nên được giảm thiểu bằng cách loại trừ tình trạng sa dây rốn trước khi bấm ối nhân tạo. Nên cho nước ối chảy ra từ từ khi ngôi thai còn cao để ngôi thai từ từ đi xuống và áp sát vào khung chậu nhằm tránh sa dây rốn. Khi bấm ối nhân tạo để khởi phát chuyển dạ, đầu thai nhi có thể ở vị trí cao hơn, làm tăng nhẹ tỷ lệ sa dây rốn. Do đó, thủ thuật này nên được thực hiện trong phòng sinh gần phòng mổ để có thể xử trí nhanh chóng nếu sa dây rốn xảy ra.
Xử trí
Chẩn đoán sa dây rốn đôi khi được thực hiện trước khi vỡ ối và sa dây rốn, nhưng đây là trường hợp ngoại lệ chứ không phải là quy luật. Nếu dây rốn sa qua cổ tử cung chưa mở hết, cần phải xử trí sinh càng sớm càng tốt, vì ngôi thai sẽ chèn ép vào dây rốn hoặc các động mạch của dây rốn có thể bị co thắt khi tiếp xúc với không khí lạnh. Việc thao tác vào dây rốn cũng có thể gây ra hiệu ứng tương tự. Co thắt hoặc chèn ép dây rốn dẫn đến tình trạng ngạt của thai nhi.
| Sa dây rốn là một cấp cứu sản khoa. Cần ngay lập tức huy động sự hỗ trợ của bác sĩ sản khoa có kinh nghiệm, nữ hộ sinh, bác sĩ gây mê, bác sĩ nhi khoa và nhân viên phòng mổ. |
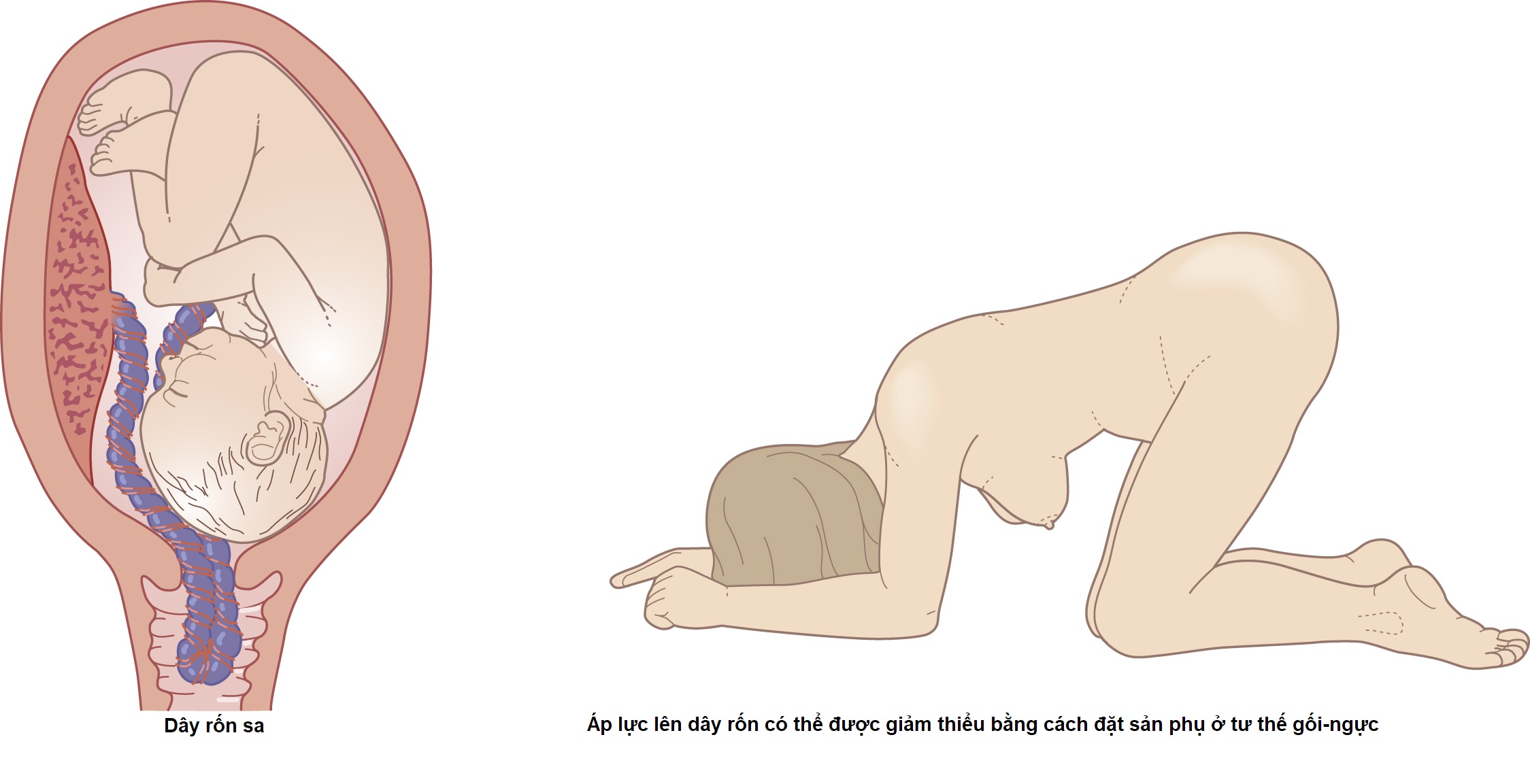
Hình 11.21 Dây rốn sa (trái); áp lực lên dây rốn có thể được giảm thiểu bằng cách đặt sản phụ ở tư thế gối-ngực.
Việc đưa các vòng dây rốn trở lại vào âm đạo và đặt một miếng gạc ở âm hộ có thể giúp giữ ấm và độ ẩm cho dây rốn, từ đó làm giảm nguy cơ co thắt động mạch dây rốn.
Trừ khi cuộc sinh ngả âm đạo sắp diễn ra, sản phụ nên được đặt ở tư thế gối-ngực, hoặc mông được nâng cao bằng gối hoặc giường được điều chỉnh nghiêng đầu xuống để giảm áp lực lên dây rốn. Làm đầy bàng quang có thể giúp giảm áp lực của ngôi thai lên dây rốn. Việc đẩy dây rốn trở lại vào tử cung rất khó khăn, mặc dù đã có một vài báo cáo về khả năng này.
Thăm khám âm đạo và dùng tay đẩy đầu thai nhi lên để giảm áp lực của đầu lên dây rốn là một khả năng, nhưng việc di chuyển sản phụ đến phòng mổ qua các hành lang với một bàn tay trong âm đạo là rất khó khăn, mặc dù sản phụ sẽ được che chắn. Mỗi cơn co tử cung có thể chèn ép thêm vào dây rốn ở eo trên của khung chậu, và một liều thuốc giảm co (terbutaline 0,25 mg tiêm dưới da hoặc tiêm tĩnh mạch chậm trong 5 mL nước muối sinh lý trong 5 phút) có thể hữu ích để giảm bớt sự chèn ép gián đoạn này.
Cuộc sinh nên được thực hiện bằng phương pháp mổ lấy thai trừ khi cổ tử cung đã mở hoàn toàn và có thể sinh nhanh chóng bằng forceps hoặc giác hút với sự hỗ trợ của nỗ lực rặn của sản phụ.
Mặc dù thai nhi bị tổn thương do ngạt cấp tính, có khả năng bị suy yếu khi sinh (do đó cần có bác sĩ nhi khoa túc trực), tiên lượng lâu dài ở những trẻ này là tốt. Với điều kiện không có sự suy giảm trao đổi khí từ trước, thai nhi có thể chịu đựng hiệu quả một đợt ngạt cấp tính mà không bị tổn thương lâu dài.
TÓM TẮT Ý CHÍNH
Chuyển dạ bình thường
Các giai đoạn của chuyển dạ
Khởi phát chuyển dạ
Hoạt động của tử cung
Đường sinh
Cơ chế của chuyển dạ bình thường
Giai đoạn ba
Quản lý chuyển dạ
Chuyển dạ sinh non
Vỡ ối non
Hiệu quả của hoạt động tử cung
Sa dây rốn
|
BẢNG CHÚ GIẢI THUẬT NGỮ Y HỌC ANH-VIỆT
| STT |
Thuật ngữ tiếng Anh |
Phiên âm IPA |
Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Cord presentation | /kɔːd ˌprɛzɛnˈteɪʃən/ | Sa dây rốn (dây rốn nằm trước ngôi thai, ối còn) |
| 2 | Cord prolapse | /kɔːd ˈprəʊlæps/ | Dây rốn sa (dây rốn sa ra ngoài sau khi vỡ ối) |
| 3 | Presenting part | /prɪˈzɛntɪŋ pɑːt/ | Ngôi thai |
| 4 | Digital palpation | /ˈdɪʤɪtəl pælˈpeɪʃən/ | Sờ, nắn bằng ngón tay |
| 5 | Pulsating cord | /ˈpʌlseɪtɪŋ kɔːd/ | Dây rốn đang đập |
| 6 | Intact membranes | /ɪnˈtækt ˈmɛmbreɪnz/ | Màng ối còn nguyên vẹn |
| 7 | Vulva | /ˈvʌlvə/ | Âm hộ |
| 8 | Predisposing factors | /ˌpriːdɪsˈpəʊzɪŋ ˈfæktəz/ | Các yếu tố thuận lợi, yếu tố nguy cơ |
| 9 | Cervix | /ˈsɜːvɪks/ | Cổ tử cung |
| 10 | Artificial ROM | /ˌɑːtɪˈfɪʃəl ɑːr-oʊ-ɛm/ | Bấm ối nhân tạo |
| 11 | Uterine contractions | /ˈjuːtəraɪn kənˈtrækʃənz/ | Cơn co tử cung |
| 12 | Pelvic brim | /ˈpɛlvɪk brɪm/ | Eo trên khung chậu |
| 13 | Labour room | /ˈleɪbə ruːm/ | Phòng sinh |
| 14 | Operating theatre (OT) | /ˈɒpəreɪtɪŋ ˈθɪətər/ | Phòng mổ |
| 15 | Senior obstetrician | /ˈsiːnjər ˌɒbstɛˈtrɪʃən/ | Bác sĩ sản khoa có kinh nghiệm/thâm niên |
| 16 | Midwife | /ˈmɪdwaɪf/ | Nữ hộ sinh |
| 17 | Anaesthetist | /əˈniːsθətɪst/ | Bác sĩ gây mê |
| 18 | Paediatrician | /ˌpiːdɪəˈtrɪʃən/ | Bác sĩ nhi khoa |
| 19 | OT staff | /oʊ-tiː stɑːf/ | Nhân viên phòng mổ |
| 20 | Rupture of membranes | /ˈrʌpʧər ɒv ˈmɛmbreɪnz/ | Vỡ màng ối |
| 21 | Partially dilated cervix | /ˈpɑːʃəli daɪˈleɪtɪd ˈsɜːvɪks/ | Cổ tử cung mở một phần |
| 22 | Cord arteries | /kɔːd ˈɑːtəriz/ | Động mạch dây rốn |
| 23 | Spasm | /ˈspæzəm/ | Co thắt |
| 24 | Cold air | /kəʊld ɛər/ | Không khí lạnh |
| 25 | Fetal asphyxia | /ˈfiːtəl æsˈfɪksɪə/ | Ngạt thai nhi |
| 26 | Obstetric emergency | /ɒbˈstɛtrɪk ɪˈmɜːʤənsi/ | Cấp cứu sản khoa |
| 27 | Loops of cord | /luːps ɒv kɔːd/ | Các vòng dây rốn |
| 28 | Vagina | /vəˈʤaɪnə/ | Âm đạo |
| 29 | Swab | /swɒb/ | Gạc, miếng gạc |
| 30 | Introitus | /ɪnˈtrəʊɪtəs/ | Lỗ âm đạo, âm hộ |
| 31 | Knee-chest position | /niː-ʧɛst pəˈzɪʃən/ | Tư thế gối-ngực |
| 32 | Buttocks | /ˈbʌtəks/ | Mông |
| 33 | Urinary bladder | /ˈjʊərɪnəri ˈblædər/ | Bàng quang |
| 34 | Tocolytic | /ˌtəʊkəʊˈlɪtɪk/ | Thuốc giảm co (tử cung) |
| 35 | Terbutaline | /tɜːrˈbjuːtəliːn/ | Terbutaline (một loại thuốc giảm co) |
| 36 | Subcutaneously | /ˌsʌbkjuːˈteɪnɪəsli/ | Tiêm dưới da |
| 37 | Intravenous (IV) | /ˌɪntrəˈviːnəs/ | Tiêm tĩnh mạch |
| 38 | Caesarean section | /sɪˈzɛəriən ˈsɛkʃən/ | Mổ lấy thai |
| 39 | Forceps | /ˈfɔːsɛps/ | Kẹp forceps (dụng cụ hỗ trợ sinh) |
| 40 | Vacuum | /ˈvækjʊəm/ | Giác hút (dụng cụ hỗ trợ sinh) |
| 41 | Maternal expulsive efforts | /məˈtɜːnl ɪkˈspʌlsɪv ˈɛfəts/ | Nỗ lực rặn của mẹ |
| 42 | Asphyxial insult | /æsˈfɪksɪəl ˈɪnsʌlt/ | Tổn thương do ngạt |
| 43 | Depressed at birth | /dɪˈprɛst æt bɜːθ/ | Suy yếu/ngạt khi sinh |
| 44 | Long-term prognosis | /lɒŋ-tɜːm prɒgˈnəʊsɪs/ | Tiên lượng lâu dài |
| 45 | Gaseous transfer | /ˈgæsiəs ˈtrænsfɜːr/ | Trao đổi khí |
| 46 | Acute asphyxial episode | /əˈkjuːt æsˈfɪksɪəl ˈɛpɪsəʊd/ | Đợt ngạt cấp tính |
| 47 | Long-term damage | /lɒŋ-tɜːm ˈdæmɪʤ/ | Tổn thương lâu dài |
| 48 | Normal labour | /ˈnɔːməl ˈleɪbər/ | Chuyển dạ bình thường |
| 49 | Vaginal delivery | /vəˈʤaɪnəl dɪˈlɪvəri/ | Sinh ngả âm đạo |
| 50 | Primigravida | /ˌpraɪmɪˈgrævɪdə/ | Người mang thai con so |
| 51 | Multigravida | /ˌmʌltɪˈgrævɪdə/ | Người mang thai con rạ |
| 52 | Stages of labour | /ˈsteɪʤɪz ɒv ˈleɪbər/ | Các giai đoạn của chuyển dạ |
| 53 | Full dilatation | /fʊl ˌdaɪləˈteɪʃən/ | Mở hoàn toàn (cổ tử cung) |
| 54 | Delivery of the baby | /dɪˈlɪvəri ɒv ðə ˈbeɪbi/ | Sổ thai, sinh em bé |
| 55 | Delivery of the placenta | /dɪˈlɪvəri ɒv ðə pləˈsɛntə/ | Sổ nhau |
| 56 | Onset of labour | /ˈɒnsɛt ɒv ˈleɪbər/ | Khởi phát chuyển dạ |
| 57 | Cervical changes | /ˈsɜːvɪkəl ˈʧeɪnʤɪz/ | Thay đổi ở cổ tử cung |
| 58 | Initiation of labour | /ɪˌnɪʃiˈeɪʃən ɒv ˈleɪbər/ | Sự khởi đầu chuyển dạ |
| 59 | Fetal and maternal factors | /ˈfiːtəl ænd məˈtɜːnl ˈfæktəz/ | Các yếu tố từ thai nhi và mẹ |
| 60 | Progesterone | /prəʊˈʤɛstərəʊn/ | Progesterone |
| 61 | Oestradiol | /ˌiːstrəˈdaɪɒl/ | Oestradiol (Estradiol) |
| 62 | Fetal cortisol | /ˈfiːtəl ˈkɔːtɪsɒl/ | Cortisol của thai nhi |
| 63 | Prostaglandins | /ˌprɒstəˈglændɪnz/ | Prostaglandin |
| 64 | Myometrium | /ˌmaɪəʊˈmiːtrɪəm/ | Cơ tử cung |
| 65 | Relaxin | /rɪˈlæksɪn/ | Relaxin |
| 66 | Activin A | /ˈæktɪvɪn eɪ/ | Activin A |
| 67 | Follistatin | /ˌfɒlɪˈstætɪn/ | Follistatin |
| 68 | hCG (human chorionic gonadotrophin) | /eɪʧ-siː-ʤiː/ | hCG (Gonadotropin màng đệm ở người) |
| 69 | CRH (corticotrophin-releasing hormone) | /siː-ɑːr-eɪʧ/ | CRH (Hormone giải phóng corticotropin) |
| 70 | A ‘show’ | /ə ʃəʊ/ | Ra chất nhầy hồng (dấu hiệu chuyển dạ) |
| 71 | Uterine activity | /ˈjuːtəraɪn ækˈtɪvɪti/ | Hoạt động của tử cung |
| 72 | Resting tonus | /ˈrɛstɪŋ ˈtəʊnəs/ | Trương lực cơ bản |
| 73 | Myometrial cells | /ˌmaɪəʊˈmiːtrɪəl sɛlz/ | Tế bào cơ tử cung |
| 74 | Effacement | /ɪˈfeɪsmənt/ | Sự xóa (cổ tử cung) |
| 75 | Fundal dominance | /ˈfʌndl ˈdɒmɪnəns/ | Sự ưu thế của cơn co đáy tử cung |
| 76 | The passages | /ðə ˈpæsɪʤɪz/ | Đường sinh |
| 77 | Pelvic ligaments | /ˈpɛlvɪk ˈlɪgəmənts/ | Dây chằng khung chậu |
| 78 | Pelvic floor | /ˈpɛlvɪk flɔːr/ | Sàn chậu |
| 79 | Mechanism of normal labour | /ˈmɛkənɪzəm ɒv ˈnɔːməl ˈleɪbər/ | Cơ chế của chuyển dạ bình thường |
| 80 | Descent | /dɪˈsɛnt/ | Sự lọt, đi xuống |
| 81 | Flexion | /ˈflɛkʃən/ | Sự cúi (của đầu thai) |
| 82 | Internal rotation | /ɪnˈtɜːnl rəʊˈteɪʃən/ | Xoay trong |
| 83 | Extension | /ɪkˈstɛnʃən/ | Sự ngửa (của đầu thai) |
| 84 | Restitution | /ˌrɛstɪˈtjuːʃən/ | Sự xoay về vị trí cũ (đầu thai) |
| 85 | External rotation | /ɛkˈstɜːnl rəʊˈteɪʃən/ | Xoay ngoài |
| 86 | Delivery of the shoulders | /dɪˈlɪvəri ɒv ðə ˈʃəʊldəz/ | Sổ vai |
| 87 | Third stage | /θɜːd steɪʤ/ | Giai đoạn ba (giai đoạn sổ nhau) |
| 88 | Uterine wall | /ˈjuːtəraɪn wɔːl/ | Thành tử cung |
| 89 | Lower segment | /ˈləʊər ˈsɛgmənt/ | Đoạn dưới tử cung |
| 90 | Oxytocic drugs | /ˌɒksɪˈtəʊsɪk drʌgz/ | Thuốc tăng co |
| 91 | Anterior shoulder | /ænˈtɪərɪər ˈʃəʊldər/ | Vai trước |
| 92 | Assisted delivery | /əˈsɪstɪd dɪˈlɪvəri/ | Sinh có hỗ trợ |
| 93 | Placental separation | /pləˈsɛntl ˌsɛpəˈreɪʃən/ | Sự bong nhau |
| 94 | Uterine fundus | /ˈjuːtəraɪn ˈfʌndəs/ | Đáy tử cung |
| 95 | Trickling of fresh blood | /ˈtrɪklɪŋ ɒv frɛʃ blʌd/ | Rỉ máu tươi |
| 96 | Management of labour | /ˈmænɪʤmənt ɒv ˈleɪbər/ | Quản lý chuyển dạ |
| 97 | Partogram | /ˈpɑːtəʊgræm/ | Biểu đồ chuyển dạ |
| 98 | Fluid balance | /ˈfluːɪd ˈbæləns/ | Cân bằng dịch |
| 99 | Nutrition in labour | /njuːˈtrɪʃən ɪn ˈleɪbər/ | Dinh dưỡng trong chuyển dạ |
| 100 | Pain relief | /peɪn rɪˈliːf/ | Giảm đau |
| 101 | Narcotic agents | /nɑːˈkɒtɪk ˈeɪʤənts/ | Thuốc giảm đau gây nghiện |
| 102 | Inhalation analgesia | /ˌɪnhəˈleɪʃən ˌænəlˈʤiːzɪə/ | Giảm đau dạng hít |
| 103 | Non-pharmacological methods | /nɒn-ˌfɑːməkəˈlɒʤɪkəl ˈmɛθədz/ | Các phương pháp không dùng thuốc |
| 104 | Regional analgesia | /ˈriːʤənl ˌænəlˈʤiːzɪə/ | Gây tê vùng |
| 105 | Fetal monitoring | /ˈfiːtəl ˈmɒnɪtərɪŋ/ | Theo dõi thai |
| 106 | Intermittent auscultation | /ˌɪntəˈmɪtənt ˌɔːskəlˈteɪʃən/ | Nghe tim thai gián đoạn |
| 107 | Fetal cardiotocography | /ˈfiːtəl ˌkɑːdɪəʊtəˈkɒgrəfi/ | Theo dõi tim thai bằng máy (CTG) |
| 108 | Baseline rate | /ˈbeɪslaɪn reɪt/ | Nhịp tim thai cơ bản |
| 109 | Variability | /ˌvɛərɪəˈbɪlɪti/ | Dao động nội tại |
| 110 | Accelerations | /əkˌsɛləˈreɪʃənz/ | Nhịp tăng |
| 111 | Decelerations | /diːˌsɛləˈreɪʃənz/ | Nhịp giảm |
| 112 | Overall classification | /ˌəʊvərˈɔːl ˌklæsɪfɪˈkeɪʃən/ | Phân loại tổng thể |
| 113 | Fetal electrocardiogram | /ˈfiːtəl ɪˌlɛktrəʊˈkɑːdɪəʊgræm/ | Điện tâm đồ thai nhi |
| 114 | ST waveform | /ɛs-tiː ˈweɪvfɔːm/ | Sóng ST |
| 115 | Fetal scalp blood sampling | /ˈfiːtəl skælp blʌd ˈsɑːmplɪŋ/ | Lấy mẫu máu da đầu thai nhi |
| 116 | Acid-base balance | /ˈæsɪd-beɪs ˈbæləns/ | Cân bằng toan-kiềm |
| 117 | Pre-term labour | /priː-tɜːm ˈleɪbər/ | Chuyển dạ sinh non |
| 118 | Antepartum haemorrhage (APH) | /ˌæntɪˈpɑːtəm ˈhɛmərɪʤ/ | Chảy máu trước sinh |
| 119 | Multiple pregnancy | /ˈmʌltɪpl ˈprɛgnənsi/ | Đa thai |
| 120 | Infection | /ɪnˈfɛkʃən/ | Nhiễm trùng |
| 121 | Polyhydramnios | /ˌpɒlihaɪˈdræmnɪɒs/ | Đa ối |
| 122 | Socioeconomic | /ˌsəʊsɪəʊˌiːkəˈnɒmɪk/ | Kinh tế xã hội |
| 123 | Survival | /səˈvaɪvəl/ | Sự sống còn |
| 124 | Corticosteroids | /ˌkɔːtɪkəʊˈstɪərɔɪdz/ | Corticosteroid |
| 125 | Cervical cerclage | /ˈsɜːvɪkəl ˈsɜːklɑːʒ/ | Khâu vòng cổ tử cung |
| 126 | Breech presentation | /briːʧ ˌprɛzɛnˈteɪʃən/ | Ngôi mông |
| 127 | Pre-labour rupture of membranes | /priː-ˈleɪbər ˈrʌpʧər ɒv ˈmɛmbreɪnz/ | Vỡ ối non |
| 128 | Conservative management | /kənˈsɜːvətɪv ˈmænɪʤmənt/ | Xử trí bảo tồn |
| 129 | Uterine activity efficiency | /ˈjuːtəraɪn ækˈtɪvɪti ɪˈfɪʃənsi/ | Hiệu quả của hoạt động tử cung |
| 130 | Augment with oxytocin | /ɔːgˈmɛnt wɪð ˌɒksɪˈtəʊsɪn/ | Tăng co bằng oxytocin |
| 131 | Operative delivery | /ˈɒpərətɪv dɪˈlɪvəri/ | Sinh mổ, sinh can thiệp |
| 132 | Cephalopelvic disproportion | /ˌkɛfələʊˈpɛlvɪk ˌdɪsprəˈpɔːʃən/ | Bất tương xứng đầu-chậu |
| 133 | Fetal distress | /ˈfiːtəl dɪsˈtrɛs/ | Suy thai |
| 134 | Malpresentation | /ˌmælˌprɛzɛnˈteɪʃən/ | Ngôi thai bất thường |
| 135 | Anticipation | /ænˌtɪsɪˈpeɪʃən/ | Dự đoán, tiên liệu |
| 136 | Sterile water | /ˈstɛraɪl ˈwɔːtər/ | Nước vô trùng |
| 137 | Parturition | /ˌpɑːtjʊˈrɪʃən/ | Cuộc chuyển dạ, sự sinh đẻ |
| 138 | Products of conception | /ˈprɒdʌkts ɒv kənˈsɛpʃən/ | Sản phẩm của sự thụ thai (thai và phần phụ) |
| 139 | Gestation | /ʤɛsˈteɪʃən/ | Tuổi thai, thai kỳ |
| 140 | Term | /tɜːm/ | Đủ tháng |
| 141 | Pre-term | /priː-tɜːm/ | Non tháng |
| 142 | Miscarriage | /ˈmɪskærɪʤ/ | Sẩy thai |
| 143 | Prolonged labour | /prəˈlɒŋd ˈleɪbər/ | Chuyển dạ kéo dài |
| 144 | Fetal morbidity | /ˈfiːtəl mɔːˈbɪdɪti/ | Bệnh suất thai nhi |
| 145 | Maternal morbidity | /məˈtɜːnl mɔːˈbɪdɪti/ | Bệnh suất của mẹ |
| 146 | Mortality | /mɔːˈtælɪti/ | Tỷ lệ tử vong |
| 147 | Cervix ripens | /ˈsɜːvɪks ˈraɪpənz/ | Cổ tử cung chín muồi |
| 148 | Latent phase | /ˈleɪtənt feɪz/ | Pha tiềm tàng |
| 149 | Active phase | /ˈæktɪv feɪz/ | Pha tích cực |
| 150 | Pelvic phase | /ˈpɛlvɪk feɪz/ | Giai đoạn ở khung chậu (giai đoạn 2) |
| 151 | Perineal phase | /ˌpɛrɪˈniːəl feɪz/ | Giai đoạn ở tầng sinh môn (giai đoạn 2) |
| 152 | Bearing-down effort | /ˈbɛərɪŋ-daʊn ˈɛfət/ | Nỗ lực rặn |
| 153 | Placenta and membranes | /pləˈsɛntə ænd ˈmɛmbreɪnz/ | Nhau và màng nhau |
| 154 | False labour | /fɔːls ˈleɪbər/ | Chuyển dạ giả |
| 155 | Cervical stenosis | /ˈsɜːvɪkəl stɪˈnəʊsɪs/ | Hẹp cổ tử cung |
| 156 | Blood-stained mucus | /blʌd-steɪnd ˈmjuːkəs/ | Chất nhầy lẫn máu |
| 157 | Artificial rupture of membranes (ARM) | /ˌɑːtɪˈfɪʃəl ˈrʌpʧər ɒv ˈmɛmbreɪnz/ | Bấm ối nhân tạo |
| 158 | Oxytocin infusion | /ˌɒksɪˈtəʊsɪn ɪnˈfjuːʒən/ | Truyền oxytocin |
| 159 | Progesterone withdrawal | /prəʊˈʤɛstərəʊn wɪðˈdrɔːəl/ | Sự sụt giảm progesterone |
| 160 | Feto-placental unit | /ˈfiːtəʊ-pləˈsɛntl ˈjuːnɪt/ | Đơn vị thai-nhau |
| 161 | Syncytiotrophoblast | /sɪnˌsɪtiəʊˈtrəʊfəʊblæst/ | Hợp bào nuôi |
| 162 | Dehydroepiandrosterone (DHEA) | /diːˌhaɪdrəʊˌɛpɪænˈdrɒstərəʊn/ | Dehydroepiandrosterone (DHEA) |
| 163 | Connexin 43 | /kəˈnɛksɪn ˌfɔːti-ˈθriː/ | Connexin 43 |
| 164 | Uterine myocytes | /ˈjuːtəraɪn ˈmaɪəʊsaɪts/ | Tế bào cơ tử cung |
| 165 | Ion channels | /ˈaɪən ˈʧænlz/ | Kênh ion |
| 166 | Cyclic adenosine monophosphate (cAMP) | /ˈsaɪklɪk əˈdɛnəʊsiːn ˌmɒnəʊˈfɒsfeɪt/ | Cyclic adenosine monophosphate (cAMP) |
| 167 | Fibroblasts | /ˈfaɪbrəʊblæsts/ | Nguyên bào sợi |
| 168 | Leucocyte infiltration | /ˈluːkəʊsaɪt ˌɪnfɪlˈtreɪʃən/ | Sự xâm nhập của bạch cầu |
| 169 | Collagen | /ˈkɒləʤən/ | Collagen |
| 170 | Proteolytic enzyme | /ˌprəʊtiəʊˈlɪtɪk ˈɛnzaɪm/ | Enzyme tiêu giải protein |
| 171 | Hyaluronic acid | /ˌhaɪəlʊˈrɒnɪk ˈæsɪd/ | Axit hyaluronic |
| 172 | Fibronectin | /ˌfaɪbrəʊˈnɛktɪn/ | Fibronectin |
| 173 | Tocography | /təˈkɒgrəfi/ | Ghi cơn co tử cung |
| 174 | Intrauterine pressure catheters | /ˌɪntrəˈjuːtəraɪn ˈprɛʃər ˈkæθɪtəz/ | Catheter đo áp lực trong tử cung |
| 175 | Retraction | /rɪˈtrækʃən/ | Sự co rút |
| 176 | Retraction ring (Bandl’s ring) | /rɪˈtrækʃən rɪŋ/ | Vòng co thắt (vòng Bandl) |
| 177 | Pacemaker for the uterus | /ˈpeɪsmeɪkər fɔːr ðə ˈjuːtərəs/ | Nút tạo nhịp cho tử cung |
| 178 | Fundal region | /ˈfʌndl ˈriːʤən/ | Vùng đáy tử cung |
| 179 | Round ligaments | /raʊnd ˈlɪgəmənts/ | Dây chằng tròn |
| 180 | Inlet of the true pelvis | /ˈɪnlɛt ɒv ðə truː ˈpɛlvɪs/ | Eo trên của khung chậu thật |
| 181 | Gynaecoid pelvis | /ˈgaɪnɪkɔɪd ˈpɛlvɪs/ | Khung chậu dạng phụ |
| 182 | Platypelloid pelvis | /ˌplætɪˈpɛlɔɪd ˈpɛlvɪs/ | Khung chậu dẹt |
| 183 | Anthropoid pelvis | /ˈænθrəpɔɪd ˈpɛlvɪs/ | Khung chậu dạng hầu |
| 184 | Android pelvis | /ˈændrɔɪd ˈpɛlvɪs/ | Khung chậu dạng nam |
| 185 | Sacroiliac ligaments | /ˌseɪkrəʊˈɪlɪæk ˈlɪgəmənts/ | Dây chằng cùng-chậu |
| 186 | Pubic symphysis | /ˈpjuːbɪk ˈsɪmfɪsɪs/ | Khớp mu |
| 187 | Moulding | /ˈməʊldɪŋ/ | Sự chồng xương sọ |
| 188 | Vertex presentation | /ˈvɜːtɛks ˌprɛzɛnˈteɪʃən/ | Ngôi chỏm |
| 189 | Occipito-anterior position | /ɒkˌsɪpɪtəʊ-ænˈtɪərɪər pəˈzɪʃən/ | Thế chẩm-trước |
| 190 | Suboccipitobregmatic diameter | /sʌbɒkˌsɪpɪtəʊbrɛgˈmætɪk daɪˈæmɪtər/ | Đường kính hạ chẩm-thóp trước |
| 191 | Biparietal diameter | /ˌbaɪpəˈraɪətəl daɪˈæmɪtər/ | Đường kính lưỡng đỉnh |
| 192 | Brow presentation | /braʊ ˌprɛzɛnˈteɪʃən/ | Ngôi trán |
| 193 | Face presentation | /feɪs ˌprɛzɛnˈteɪʃən/ | Ngôi mặt |
| 194 | Mentovertical diameter | /ˌmɛntəʊˈvɜːtɪkəl daɪˈæmɪtər/ | Đường kính cằm-đỉnh |
| 195 | Caesarean section | /sɪˈzɛəriən ˈsɛkʃən/ | Mổ lấy thai |
| 196 | Crowning | /ˈkraʊnɪŋ/ | Lấp ló (đầu thai nhi) |
| 197 | Postpartum haemorrhage | /ˌpəʊstˈpɑːtəm ˈhɛmərɪʤ/ | Băng huyết sau sinh |
| 198 | Perineal haematoma | /ˌpɛrɪˈniːəl ˌhiːməˈtəʊmə/ | Khối máu tụ tầng sinh môn |
| 199 | Postnatal ward | /ˌpəʊstˈneɪtl wɔːd/ | Khoa hậu sản |
| 200 | Pain in labour | /peɪn ɪn ˈleɪbər/ | Đau trong chuyển dạ |
| 201 | Lumbar backache | /ˈlʌmbər ˈbækeɪk/ | Đau lưng vùng thắt lưng |
| 202 | Intrapartum care | /ˌɪntrəˈpɑːtəm kɛər/ | Chăm sóc trong chuyển dạ |
| 203 | Antenatal classes | /ˌæntɪˈneɪtl ˈklɑːsɪz/ | Lớp học tiền sản |
| 204 | Neonatal care | /ˌniːəʊˈneɪtl kɛər/ | Chăm sóc sơ sinh |
| 205 | Breast-feeding | /ˈbrɛstfiːdɪŋ/ | Cho con bú |
| 206 | Home birth | /həʊm bɜːθ/ | Sinh tại nhà |
| 207 | Domino deliveries | /ˈdɒmɪnəʊ dɪˈlɪvəriz/ | Sinh “domino” (vào viện sinh rồi về sớm) |
| 208 | Ketone bodies | /ˈkiːtəʊn ˈbɒdiz/ | Thể ketone |
| 209 | Obstetrical examination | /ɒbˈstɛtrɪkəl ɪgˌzæmɪˈneɪʃən/ | Khám sản khoa |
| 210 | Fetal lie | /ˈfiːtəl laɪ/ | Tư thế thai |
| 211 | Fetal position | /ˈfiːtəl pəˈzɪʃən/ | Thế thai |
| 212 | Station of the presenting part | /ˈsteɪʃən ɒv ðə prɪˈzɛntɪŋ pɑːt/ | Độ lọt của ngôi thai |
| 213 | Auscultation | /ˌɔːskəlˈteɪʃən/ | Nghe (tim thai) |
| 214 | Doptone device | /ˈdɒptəʊn dɪˈvaɪs/ | Máy Doptone (nghe tim thai) |
| 215 | Vaginal examination | /vəˈʤaɪnəl ɪgˌzæmɪˈneɪʃən/ | Thăm khám âm đạo |
| 216 | Aseptic technique | /eɪˈsɛptɪk tɛkˈniːk/ | Kỹ thuật vô trùng |
| 217 | Antiseptic cream | /ˌæntɪˈsɛptɪk kriːm/ | Kem sát khuẩn |
| 218 | Amniotic fluid | /ˌæmnɪˈɒtɪk ˈfluːɪd/ | Nước ối |
| 219 | Ischial spines | /ˈɪskɪəl spaɪnz/ | Gai hông |
| 220 | Caput | /ˈkæpət/ | Bướu huyết thanh |
| 221 | Synclitism | /ˈsɪŋklɪtɪzəm/ | Sự lọt cân xứng |
| 222 | Pelvic outlet | /ˈpɛlvɪk ˈaʊtlɛt/ | Eo dưới khung chậu |
| 223 | Fetal heart rate (FHR) | /ˈfiːtəl hɑːt reɪt/ | Nhịp tim thai |
| 224 | Meconium stained | /mɪˈkəʊnɪəm steɪnd/ | Nhuốm phân su |
| 225 | Cephalopelvic disproportion | /ˌkɛfələʊˈpɛlvɪk ˌdɪsprəˈpɔːʃən/ | Bất tương xứng đầu-chậu |
| 226 | Alert line | /əˈlɜːt laɪn/ | Đường báo động (trên biểu đồ chuyển dạ) |
| 227 | Action line | /ˈækʃən laɪn/ | Đường hành động (trên biểu đồ chuyển dạ) |
| 228 | Dehydration | /ˌdiːhaɪˈdreɪʃən/ | Mất nước |
| 229 | Ketosis | /kiːˈtəʊsɪs/ | Nhiễm toan ceton |
| 230 | Tachycardia | /ˌtækɪˈkɑːdɪə/ | Nhịp tim nhanh |
| 231 | Pyrexia | /paɪˈrɛksɪə/ | Sốt |
| 232 | Tissue turgor | /ˈtɪʃuː ˈtɜːgər/ | Độ đàn hồi của mô |
| 233 | Pethidine | /ˈpɛθɪdiːn/ | Pethidine |
| 234 | Morphine | /ˈmɔːfiːn/ | Morphine |
| 235 | Opiates | /ˈəʊpɪəts/ | Thuốc phiện |
| 236 | Nausea and vomiting | /ˈnɔːzɪə ænd ˈvɒmɪtɪŋ/ | Buồn nôn và nôn |
| 237 | Respiratory depression | /rɪˈspɪrətəri dɪˈprɛʃən/ | Suy hô hấp |
| 238 | Anti-emetics | /ˌæntɪ-ɪˈmɛtɪks/ | Thuốc chống nôn |
| 239 | Remifentanil | /ˌrɛmɪˈfɛntənɪl/ | Remifentanil |
| 240 | Entonox | /ˈɛntənɒks/ | Entonox (hỗn hợp khí N2O và O2) |
| 241 | Nitrous oxide | /ˈnaɪtrəs ˈɒksaɪd/ | Nitrous oxide (N2O) |
| 242 | Transcutaneous electrical nerve stimulation (TENS) | /trænskjuːˈteɪniəs ɪˈlɛktrɪkəl nɜːv ˌstɪmjʊˈleɪʃən/ | Kích thích thần kinh điện qua da (TENS) |
| 243 | Acupuncture | /ˈækjʊˌpʌŋkʧər/ | Châm cứu |
| 244 | Epidural analgesia | /ˌɛpɪˈdjʊərəl ˌænəlˈʤiːzɪə/ | Giảm đau ngoài màng cứng |
| 245 | Ferguson’s reflex | /ˈfɜːgəsənz ˈriːflɛks/ | Phản xạ Ferguson |
| 246 | Bupivacaine | /bjuːˈpɪvəkeɪn/ | Bupivacaine |
| 247 | Hypotension | /ˌhaɪpəʊˈtɛnʃən/ | Hạ huyết áp |
| 248 | Dural puncture | /ˈdjʊərəl ˈpʌŋkʧər/ | Chọc thủng màng cứng |
| 249 | Postdural headache | /ˌpəʊstˈdjʊərəl ˈhɛdeɪk/ | Đau đầu sau chọc màng cứng |
| 250 | Epidural blood patch | /ˌɛpɪˈdjʊərəl blʌd pæʧ/ | Vá màng cứng bằng máu tự thân |
| 251 | Coagulopathy | /kəʊˌægjʊˈlɒpəθi/ | Bệnh lý đông máu |
| 252 | Hypovolaemia | /ˌhaɪpəʊvəˈliːmɪə/ | Giảm thể tích tuần hoàn |
| 253 | Spinal anaesthesia | /ˈspaɪnl ˌænɪsˈθiːzɪə/ | Gây tê tủy sống |
| 254 | Paracervical blockade | /ˌpærəˈsɜːvɪkəl blɒˈkeɪd/ | Phong bế cạnh cổ tử cung |
| 255 | Pudendal nerve blockade | /pjuːˈdɛndəl nɜːv blɒˈkeɪd/ | Phong bế thần kinh thẹn |
| 256 | Episiotomy | /ɪˌpiːzɪˈɒtəmi/ | Cắt tầng sinh môn |
| 257 | Cardiac arrhythmias | /ˈkɑːdɪæk əˈrɪðmɪəz/ | Rối loạn nhịp tim |
| 258 | Convulsions | /kənˈvʌlʃənz/ | Co giật |
| 259 | Supine | /ˈsuːpaɪn/ | Nằm ngửa |
| 260 | Water births | /ˈwɔːtər bɜːθs/ | Sinh dưới nước |
| 261 | Fetal bowel motion | /ˈfiːtəl ˈbaʊəl ˈməʊʃən/ | Sự đi tiêu của thai nhi (phân su) |
| 262 | Fetal hypoxia | /ˈfiːtəl haɪˈpɒksɪə/ | Thiếu oxy ở thai nhi |
| 263 | Fetal movements (FMs) | /ˈfiːtəl ˈmuːvmənts/ | Cử động thai |
| 264 | Fetal jeopardy | /ˈfiːtəl ˈʤɛpədi/ | Tình trạng nguy hiểm của thai nhi |
| 265 | Pinard fetal stethoscope | /ˈpɪnɑːd ˈfiːtəl ˈstɛθəskəʊp/ | Ống nghe tim thai Pinard |
| 266 | Electronic fetal monitoring (EFM) | /ɪlɛkˈtrɒnɪk ˈfiːtəl ˈmɒnɪtərɪŋ/ | Theo dõi tim thai điện tử |
| 267 | Cardiotocography (CTG) | /ˌkɑːdɪəʊtəˈkɒgrəfi/ | Biểu đồ tim thai – cơn co |
| 268 | Doppler ultrasound transducer | /ˈdɒplər ˈʌltrəsaʊnd trænsˈdjuːsər/ | Đầu dò siêu âm Doppler |
| 269 | Fetal electrocardiogram (ECG) | /ˈfiːtəl ɪˌlɛktrəʊˈkɑːdɪəʊgræm/ | Điện tâm đồ thai nhi |
| 270 | Fetal tachycardia | /ˈfiːtəl ˌtækɪˈkɑːdɪə/ | Nhịp tim thai nhanh |
| 271 | Fetal bradycardia | /ˈfiːtəl ˌbrædɪˈkɑːdɪə/ | Nhịp tim thai chậm |
| 272 | Baseline variability | /ˈbeɪslaɪn ˌvɛərɪəˈbɪlɪti/ | Dao động nội tại |
| 273 | Autonomic nervous system | /ˌɔːtəˈnɒmɪk ˈnɜːvəs ˈsɪstəm/ | Hệ thần kinh tự chủ |
| 274 | Somatic nervous system | /səʊˈmætɪk ˈnɜːvəs ˈsɪstəm/ | Hệ thần kinh thân thể |
| 275 | Head compression decelerations | /hɛd kəmˈprɛʃən diːˌsɛləˈreɪʃənz/ | Nhịp giảm do chèn ép đầu |
| 276 | Placental insufficiency | /pləˈsɛntl ˌɪnsəˈfɪʃənsi/ | Suy nhau thai |
| 277 | Cord compression decelerations | /kɔːd kəmˈprɛʃən diːˌsɛləˈreɪʃənz/ | Nhịp giảm do chèn ép dây rốn |
| 278 | Atypical variable decelerations | /eɪˈtɪpɪkəl ˈvɛərɪəbl diːˌsɛləˈreɪʃənz/ | Nhịp giảm biến đổi không điển hình |
| 279 | Fetal acidosis | /ˈfiːtəl ˌæsɪˈdəʊsɪs/ | Nhiễm toan ở thai nhi |
| 280 | Amnioscope | /ˈæmnɪəʊskəʊp/ | Máy soi ối |
| 281 | Lithotomy position | /lɪˈθɒtəmi pəˈzɪʃən/ | Tư thế sản khoa |
| 282 | Supine hypotension | /ˈsuːpaɪn ˌhaɪpəʊˈtɛnʃən/ | Tụt huyết áp tư thế nằm ngửa |
| 283 | Heparinized capillary tube | /ˈhɛpərɪnaɪzd kəˈpɪləri tjuːb/ | Ống mao quản có heparin |
| 284 | Blood gas analyzer | /blʌd gæs ˈænəlaɪzər/ | Máy phân tích khí máu |
| 285 | Base excess | /beɪs ɪkˈsɛs/ | Kiềm dư |
| 286 | Respiratory acidosis | /rɪˈspɪrətəri ˌæsɪˈdəʊsɪs/ | Nhiễm toan hô hấp |
| 287 | Metabolic acidosis | /ˌmɛtəˈbɒlɪk ˌæsɪˈdəʊsɪs/ | Nhiễm toan chuyển hóa |
| 288 | Lactate levels | /ˈlækteɪt ˈlɛvlz/ | Nồng độ lactate |
| 289 | Chorioamnionitis | /ˌkɔːrɪəʊˌæmnɪəˈnaɪtɪs/ | Viêm màng ối |
| 290 | Respiratory distress syndrome (RDS) | /rɪˈspɪrətəri dɪsˈtrɛs ˈsɪndrəʊm/ | Hội chứng suy hô hấp (ở trẻ sơ sinh) |
| 291 | Necrotizing enterocolitis | /ˈnɛkrəʊtaɪzɪŋ ˌɛntərəʊkəˈlaɪtɪs/ | Viêm ruột hoại tử |
| 292 | Periventricular haemorrhage | /ˌpɛrɪvɛnˈtrɪkjʊlər ˈhɛmərɪʤ/ | Xuất huyết quanh não thất |
| 293 | Pulmonary dysplasia | /ˈpʌlmənəri dɪsˈpleɪʒə/ | Loạn sản phổi |
| 294 | Neurodevelopmental delay | /ˌnjʊərəʊdɪˌvɛləpˈmɛntl dɪˈleɪ/ | Chậm phát triển thần kinh |
| 295 | Fetal fibronectin | /ˈfiːtəl ˌfaɪbrəʊˈnɛktɪn/ | Fibronectin thai nhi |
| 296 | Asymptomatic bacteriuria | /ˌeɪsɪmptəˈmætɪk bækˌtɪərɪˈjʊərɪə/ | Nhiễm khuẩn niệu không triệu chứng |
| 297 | Cervical pessary | /ˈsɜːvɪkəl ˈpɛsəri/ | Vòng nâng cổ tử cung |
| 298 | Tocolysis | /təʊkəˈlaɪsɪs/ | Điều trị giảm co |
| 299 | Hyaline membrane disease (HMD) | /ˈhaɪəlɪn ˈmɛmbreɪn dɪˈziːz/ | Bệnh màng trong |
| 300 | Neuroprotective | /ˌnjʊərəʊprəˈtɛktɪv/ | Bảo vệ thần kinh |
