Sổ tay Hình ảnh học Nội tiết (2026). Practical Handbook of Endocrine Imaging. Copyright © 2026 by Elsevier Inc. Chủ biên: Joseph M. Pappachan, Anju Sahdev, Katherine Ordidge - Dịch và chú giải: Bs Lê Đình Sáng. Cuốn sách này được dịch và xuất bản trực tuyến trên các website yhoclamsang.net & sachyhoc.com của Thư viện Medipharm vì mục đích phi lợi nhuận.
CHƯƠNG 12. CÁC RỐI LOẠN TUYẾN YÊN
Pituitary disorders Practical Handbook of Endocrine Imaging, Chapter 12, 189-208
Thomas Campionᵃ, Giacomo Voltaniᵇ, Irene Tizianelᵇ và Filippo Ceccatoᵇ,ᶜ ᵃ Khoa Chẩn đoán Hình ảnh Thần kinh, Bệnh viện Barts Health NHS Trust, London, Vương quốc Anh ᵇ Khoa Nội DIMED, Trường Đại học Padova, Padova, Ý ᶜ Đơn vị Nội tiết, Bệnh viện Trường Đại học Padova, Padova, Ý
12.1 Giới Thiệu
U tuyến yên (pituitary adenomas) là những u tân sinh (neoplasms) phát triển chậm và phổ biến: tỷ lệ hiện mắc trên giải phẫu tử thi và trên hình ảnh học lần lượt là 14% và 22%, và cứ 1064 tổn thương thì có một trường hợp cần được chăm sóc y tế, cao gấp 3,5 đến 5 lần so với các báo cáo trước đây. Sự hiểu biết toàn diện về chẩn đoán hình ảnh thần kinh (neuro-imaging) có tầm quan trọng tối thượng trong công tác quản lý hiện đại bệnh lý tuyến yên, không chỉ tại một Trung tâm Xuất sắc về Khối u Tuyến yên (Pituitary Tumor Center of Excellence) mà còn ở bất kỳ cơ sở chăm sóc lâm sàng nào tiếp nhận xử trí những u tân sinh này. Thực tế, hình ảnh học tuyến yên không chỉ là kim chỉ nam cho bác sĩ phẫu thuật, mặc dù đây vẫn là chỉ định quan trọng nhất của chụp cộng hưởng từ (magnetic resonance imaging - MRI), mà còn là một công cụ giúp các bác sĩ hướng dẫn các khía cạnh tiên lượng và điều trị đối với u tuyến yên. Một cách tiếp cận hiện đại đối với u tân sinh thùy trước tuyến yên (anterior pituitary neoplasm) nên tích hợp các dữ liệu lâm sàng, di truyền, hóa sinh, chẩn đoán hình ảnh, giải phẫu bệnh và sinh học phân tử, bởi vì hệ thống phân loại dựa trên mô bệnh học chỉ áp dụng được cho các tổn thương đã cắt bỏ, đại diện cho phần nổi của tảng băng chìm đối với các khối u tuyến yên có ý nghĩa lâm sàng.
Vùng hố yên (sellar region) là một khu vực giải phẫu giới hạn nhưng cực kỳ phức tạp bao gồm: nền sọ trung tâm (central skull base) (hố yên hay sella turcica là một chỗ lõm hình yên ngựa trên thân xương bướm, được giới hạn phía trước bởi củ yên và mỏm yên trước, phía sau bởi lưng yên và mỏm yên sau), tuyến yên (pituitary gland), và một loạt các cấu trúc mạch máu, thần kinh, dịch não tủy và màng não (sàn hố yên là một phần của trần xoang bướm có màng cứng bao phủ). Do sự phức tạp về mặt giải phẫu và vị trí nằm sát cạnh các mô mềm khác nhau, tiêu chuẩn vàng trong chẩn đoán hình ảnh để đánh giá vùng hố yên là MRI, với một quy trình (protocol) chụp chuyên biệt cho tuyến yên nhằm hiển thị rõ ràng các thành phần bên trong hố yên.
Chụp MRI tuyến yên luôn là bước bắt buộc trong quá trình chẩn đoán ban đầu một khối u ở tuyến yên. Trong quá trình theo dõi, bác sĩ nên giới hạn số lần chụp MRI tuyến yên theo chỉ định lâm sàng (như sự khởi phát mới của các triệu chứng, hoặc sự kiểm soát nội tiết kém đi: sự phát triển của khối u trong khi người bệnh đang điều trị nội khoa (medical therapy) có thể xảy ra ở các u tuyến xâm lấn kháng trị), bởi vì gần đây xuất hiện một số lo ngại về việc phát hiện sự lắng đọng chất đối quang từ gadolinium trong mô não người khi khám nghiệm tử thi. Do đó, việc giảm bớt số lần chụp MRI có tiêm đối quang từ là rất cần thiết, mặc dù các hướng dẫn thực hành dựa trên bằng chứng vẫn còn thiếu.
Về mặt học thuật, giới chuyên môn phân loại các u tuyến thành u tuyến nhỏ (microadenomas, đường kính <10 mm), u tuyến lớn (macroadenomas, từ 10-40 mm), hoặc u tuyến khổng lồ (giant adenomas, >40 mm). Kích thước u càng lớn đồng nghĩa với kết cục phẫu thuật càng kém, ngay cả ở một trung tâm tuyến đầu với một bác sĩ phẫu thuật chuyên về tuyến yên giàu kinh nghiệm, do các khối u lớn gây ra sự xâm lấn xoang tĩnh mạch hang (cavernous sinus invasion - CSI), chèn ép cục bộ vào giao thoa thị giác (optic chiasm), liệt dây thần kinh sọ (đặc biệt là các dây thần kinh đi trong xoang tĩnh mạch hang), rò rỉ dịch não tủy và co giật. Xoang tĩnh mạch hang là các kênh tĩnh mạch nhiều thùy nằm ở hai bên của tuyến yên, được ngăn cách bởi các nếp gấp màng cứng mỏng, chứa đoạn trong xoang tĩnh mạch hang của động mạch cảnh trong và dây thần kinh vận nhãn ngoài (dây VI). Dây thần kinh vận nhãn (dây III), dây thần kinh ròng rọc (dây IV), và hai nhánh của dây thần kinh sinh ba (nhánh mắt V1 và nhánh hàm trên V2) đi qua các thành bên của xoang tĩnh mạch hang. Một trong những yếu tố dự đoán đáng tin cậy nhất về sự tái phát của khối u sau phẫu thuật là sự hiện diện của mô u tồn dư trên đại thể (có thể nhìn thấy trên MRI) sau phẫu thuật: sự xâm lấn vào và vượt ra khỏi xoang tĩnh mạch hang làm giảm cơ hội cắt bỏ hoàn toàn khối u bằng phẫu thuật, từ đó làm tăng nguy cơ tiến triển hoặc tái phát bệnh.
Hệ thống phân loại xâm lấn xoang tĩnh mạch hang (CSI) phổ biến nhất do Knosp đề xuất vào năm 1993 dựa trên 25 u tuyến yên đã được xác nhận bằng phẫu thuật là có xâm lấn không gian xoang tĩnh mạch hang. Hệ thống này dựa trên ba đường: một tiếp tuyến trong (medial tangent), đường liên động mạch cảnh (intercarotid line) đi qua các tâm cắt ngang, và một tiếp tuyến ngoài (lateral tangent) trên các đoạn trong xoang hang và trên xoang hang của động mạch cảnh trong (Hình 12.1). Phân loại của Knosp định nghĩa 4 độ: độ 0: u tuyến không lấn vào không gian xoang tĩnh mạch hang; độ 1: khối u chỉ đi qua đường tiếp tuyến trong; độ 2: khối u mở rộng vượt qua đường liên động mạch cảnh; độ 3: khối u mở rộng ra phía ngoài tiếp tuyến ngoài vào khoang xoang tĩnh mạch hang phần trên (độ 3A) hoặc phần dưới (độ 3B); độ 4: khối u bao bọc hoàn toàn đoạn trong xoang hang của động mạch cảnh trong (Hình 12.2).
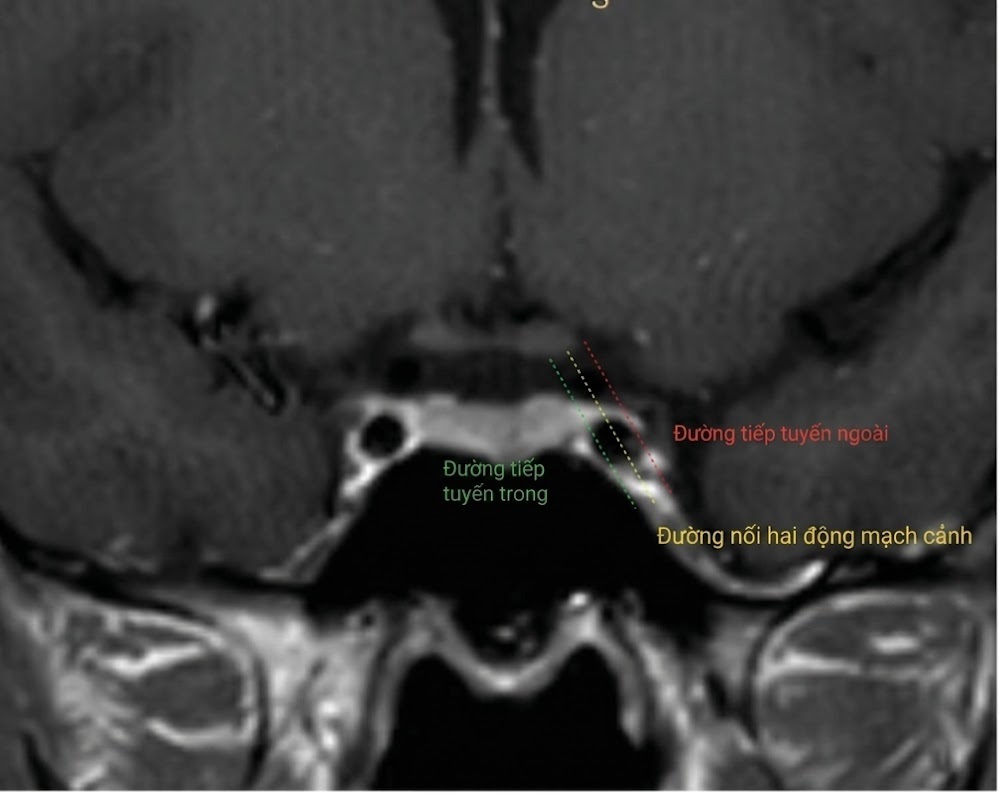
Hình 12.1 Giải phẫu bình thường của vùng hố yên. Hình ảnh cộng hưởng từ (MRI) chuỗi xung T1 hướng mặt phẳng trán (coronal) của vùng hố yên. Tuyến yên nằm ở giữa, bên dưới giao thoa thị giác và giữa các động mạch cảnh trong khoang sọ. Các đường được vẽ ra là các đường được sử dụng trong phân loại của Knosp đối với u tuyến yên.
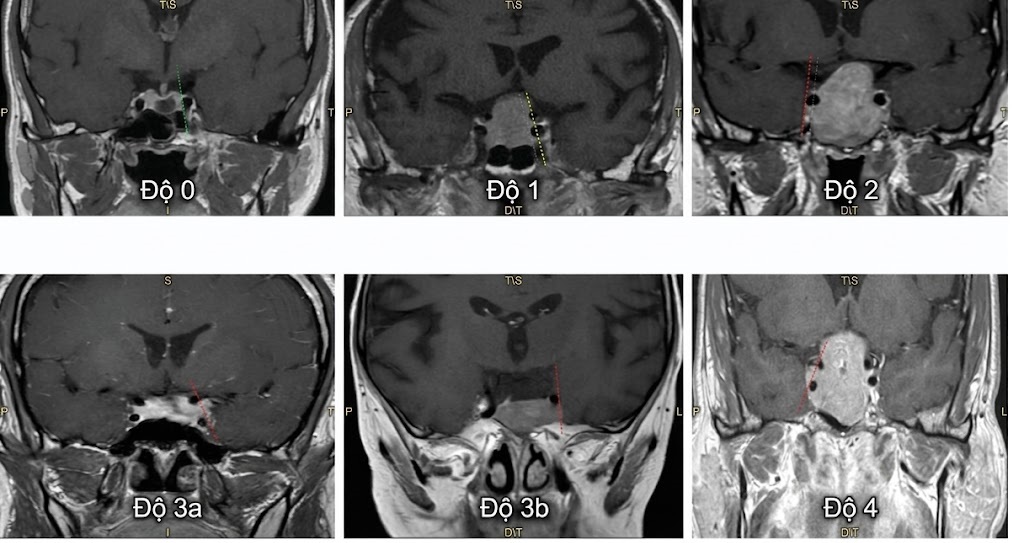
Hình 12.2 Phân loại của Knosp trên MRI tuyến yên. Sáu hình ảnh cộng hưởng từ (MRI) chuỗi xung T1 hướng mặt phẳng trán (coronal) khác nhau của các u tuyến yên, minh họa các độ theo phân loại Knosp đối với sự xâm lấn xoang tĩnh mạch hang.
Thực tế, rất khó để dự đoán diễn tiến tự nhiên của một u tuyến yên có khả năng phát triển hành vi xâm lấn trong tương lai do việc thiếu vắng các dấu ấn tiên lượng vững chắc, và một cách tiếp cận kết hợp giữa dữ liệu lâm sàng, chẩn đoán hình ảnh và giải phẫu bệnh đã cho thấy giá trị trong việc dự đoán mức độ xâm lấn tiềm tàng. Một trong những công cụ dễ dàng và chính xác hơn để dự đoán sự tái phát của u tuyến đã được đề xuất vào năm 2017 thông qua việc kết hợp các đặc điểm chẩn đoán hình ảnh cùng với giải phẫu bệnh: độ 1a xác định u tuyến không xâm lấn (dựa trên MRI) và độ 1b là u tuyến không xâm lấn có hoạt động tăng sinh, độ 2a bao gồm các u tuyến xâm lấn nhưng không có chỉ số tăng sinh và độ 2b là các u tuyến xâm lấn có hoạt động tăng sinh, độ 3 dùng để chỉ ung thư biểu mô tuyến yên (pituitary carcinomas). Bên cạnh các đặc điểm chẩn đoán hình ảnh, bác sĩ cũng cần phải xem xét kiểu hình nội tiết: các kết cấu hình ảnh khác nhau có mối liên hệ với các đặc điểm lâm sàng đặc thù. Về mặt lịch sử, giới khoa học chia u tuyến yên thành các khối u tiết hormone (tiết prolactin, tiết GH, và tiết ACTH, theo thứ tự giảm dần về tỷ lệ hiện mắc) và u tuyến yên không hoạt động (non-functioning pituitary adenomas - NF-PA). U tuyến tiết gonadotrophin hoặc thyrotropin là cực kỳ hiếm gặp. Mặc dù u tuyến yên là những phát hiện phổ biến nhất khi đánh giá một khối u trong hố yên, bác sĩ cũng nên cân nhắc các tình trạng hiếm gặp khác trong chẩn đoán phân biệt (differential diagnoses) (u sọ hầu - craniopharyngioma, u màng não - meningioma, tổn thương di căn - metastasis, nang khe Rathke - Rathke cleft cyst, vân vân). Trong thực hành lâm sàng, cường độ tín hiệu trung bình của phần đặc khối u tuyến được đem so sánh với cường độ tín hiệu trung bình của tuyến yên khỏe mạnh (nếu có thể), hoặc với chất trắng-chất xám (được sử dụng làm mô tham chiếu). Độ chắc của khối u (tumor consistency) là một đặc điểm đặc thù cần được xem xét trước khi lên kế hoạch phẫu thuật: các u tuyến mềm có thể dễ dàng được loại bỏ trong quá trình phẫu thuật thần kinh, trong khi các u tuyến cứng hoặc xơ (giàu hàm lượng collagen và nghèo tế bào) khó có thể đạt được sự loại bỏ toàn bộ trên đại thể, dẫn đến nguy cơ cao để lại mô u tồn dư. Tín hiệu giảm (hypointense signal) trên chuỗi xung T2 tương quan với các u tuyến yên dạng cứng, trong khi các u tuyến mềm thường có biểu hiện tăng tín hiệu (hyperintense). Tương lai gần của MRI trong quá trình ra quyết định đối với người bệnh có u tuyến yên là việc sử dụng hệ thống phân tích đặc điểm hình ảnh (radiomics): việc trích xuất một lượng lớn dữ liệu/đặc điểm hình ảnh định lượng (cách tiếp cận omic) sau đó áp dụng các kỹ thuật học máy (machine-learning) để xây dựng các mô hình dự đoán khác nhau, có thể liên quan đến độ chắc hoặc tính xâm lấn của khối u, các kiểu hình bài tiết nội tiết, các đặc điểm mô bệnh học, nhằm dự đoán kết cục của phẫu thuật hoặc kết cục của quá trình điều trị nội khoa.
MRI tuyến yên đóng vai trò nền tảng trong chẩn đoán phân biệt hội chứng Cushing phụ thuộc ACTH (ACTH-dependent Cushing's syndrome - CS), được chia thành nguồn tiết ACTH từ tuyến yên (u tuyến tế bào hướng vỏ, hay còn gọi là bệnh Cushing (Cushing's disease - CD)), hoặc sự bài tiết ACTH lạc chỗ (ectopic ACTH secretion - EAS) đặc trưng bởi sự bài tiết corticotropin cận ung thư (paraneoplastic) gây ra bởi một khối u thần kinh nội tiết (neuroendocrine tumor). Trong thực hành lâm sàng, bác sĩ nên cân nhắc sự kết hợp của ít nhất hai xét nghiệm động và chẩn đoán hình ảnh trước khi tiến hành phẫu thuật. Bác sĩ nên chỉ định chụp cộng hưởng từ có tiêm thuốc đối quang từ gadolinium cho tất cả người bệnh có hội chứng Cushing phụ thuộc ACTH, phương pháp này cho thấy một u tuyến yên ở lên đến 70% số người bệnh, thường gặp nhất là một u tuyến nhỏ (<6 mm chiếm 65,5% các trường hợp bệnh Cushing). Mặc dù việc phát hiện một u tuyến yên >6 mm mang tính gợi ý cao cho bệnh Cushing, các u tuyến yên phát hiện tình cờ (pituitary incidentalomas) không phải là hiếm trong bối cảnh người bệnh có một khối u tiết ACTH lạc chỗ tiềm ẩn. Một u tuyến nhỏ tiết ACTH thường giảm tín hiệu và đôi khi đồng tín hiệu (isointense) so với mô bình thường xung quanh trên chuỗi xung T1. Thông thường, ngay cả sau khi tiêm gadolinium, tổn thương vẫn xuất hiện dưới dạng giảm tín hiệu vì nó ít phân bố mạch máu hơn so với nhu mô tuyến bình thường. Sự đẩy lồi của hoành yên (sellar diaphragm) ở một bên hoặc sự di lệch của cuống tuyến yên (pituitary stalk deviation) là những dấu hiệu gián tiếp gợi ý một u tuyến nhỏ.
Bệnh to đầu chi (Acromegaly) là tình trạng lâm sàng thứ phát do u tuyến yên tiết GH. Hình ảnh học tuyến yên trong bệnh to đầu chi cho thấy rằng tại thời điểm chẩn đoán, khoảng 70% các u tuyến tế bào hướng phát triển (somatotroph adenomas) là các u tuyến lớn và có thể dễ dàng được phát hiện. Các u tuyến nhỏ hiếm khi bị bỏ sót nếu chụp MRI từ trường 3 Tesla hoặc MRI chuỗi xung T2 độ phân giải cao. Một số tình trạng cực kỳ hiếm gặp, chẳng hạn như quá sản tế bào hướng phát triển của tuyến yên (somatotroph pituitary hyperplasia) thứ phát do khối u tiết GHRH lạc chỗ hoặc quá sản, sẽ xuất hiện dưới dạng một tuyến yên phình to. Các u tuyến yên có tín hiệu giảm (so với chất xám) trên MRI chuỗi xung T2 đã cho thấy biểu hiện đáp ứng lâm sàng tốt hơn đối với các thuốc đồng vận somatostatin (somatostatin analogs) thế hệ thứ nhất và tín hiệu T2 cao hơn có liên quan đến nồng độ IGF-1 thấp hơn trong quá trình điều trị bằng Pasireotide.
Ở những người bệnh có u tuyến yên tiết prolactin (prolactin-secreting pituitary adenomas), sự vắng mặt của mô u tồn dư hoặc sự giảm kích thước khối u đáng kể sau khi điều trị nội khoa bằng thuốc chủ vận dopamine (dopamine agonists - DA; chủ yếu là cabergoline) là một yếu tố dự đoán cho việc người bệnh có thể ngừng thuốc thành công. Trong một số trường hợp, nồng độ prolactin có thể trở về mức bình thường ngay cả sau khi ngừng cabergoline do các tổn thương tuyến yên nhìn thấy trên MRI có thể chỉ là mô sẹo hoặc một u tuyến yên không hoạt động. Gần đây, các nhà nghiên cứu đã đề xuất rằng các đặc điểm phân tích hình ảnh (radiomic features) được trích xuất từ cộng hưởng từ chuỗi xung T2 hướng mặt phẳng trán (coronal) có thể đóng vai trò như những dấu ấn sinh học hữu ích để dự đoán sự đáp ứng với thuốc chủ vận dopamine ở những người bệnh mắc u tiết prolactin (prolactinoma).
👨⚕️ Bạn cần đăng nhập để xem tiếp. Tài khoản đọc sách Medipharm cho phép bạn đọc trực tuyến mọi nội dung có sẵn trên yhoclamsang.net, bao gồm các cuốn sách dịch, tổng quan lâm sàng, guidelines chẩn đoán và điều trị được dịch và hiệu đính bởi các bác sĩ nhiều kinh nghiệm trong từng lĩnh vực đảm bảo tính chính xác về học thuật, được chú giải thuật ngữ Anh - Việt giúp bạn vừa nâng cao kiến thức Y khoa vừa học tiếng Anh chuyên ngành một cách hiệu quả.
👩🏻🔬Bạn chưa có tài khoản đọc sách Medipharm? → ĐĂNG KÝ TẠI ĐÂY.
Hoặc nhập thông tin ĐĂNG NHẬP BÊN DƯỚI nếu đã có tài khoản đọc sách Medipharm.
LƯU Ý: Tài khoản đọc trực tuyến trên yhoclamsang.net là độc lập (cần đăng ký riêng) với tài khoản để tải sách và phần mềm trên website sachyhoc.com.
