Sổ tay Phục hồi chức năng Lâm sàng Braddom, Ấn bản thứ hai (2026)
Nhà xuất bản: ELSEVIER, 2026
Tác giả: David Cifu, Henry L. Lew – Dịch và chú giải: Ths.Bs. Lê Đình Sáng
(C) Bản dịch tiếng Việt bởi THƯ VIỆN Y HỌC MEDIPHARM
Chương 35. Đau và Rối loạn chức năng Chi trên
Upper limb pain and dysfunction
Eleftheria Antoniadou
Braddom’s Rehabilitation Care: A Clinical Handbook, 35, 349-352.e8
Hướng dẫn nhanh
Các bệnh lý Vai
Các bệnh lý Khuỷu
Cẳng tay, Cổ tay và Bàn tay
Ba giai đoạn Phục hồi chức năng Bảo tồn
|
Các rối loạn cơ xương khớp chi trên là nguồn gây đau và rối loạn chức năng phổ biến nhất ở mọi lứa tuổi. Chúng cũng là những chấn thương do quá tải thường gặp nhất trong nhiều hoạt động nghề nghiệp hoặc giải trí. Trong chương này, các nguyên tắc chẩn đoán, thăm khám, điều trị và phục hồi chức năng cho các rối loạn chi trên chính sẽ được xem xét.
CÁC NGUYÊN TẮC PHỤC HỒI CHỨC NĂNG TRONG CHẤN THƯƠNG CHI TRÊN (BẢNG 35.1)
Việc lập kế hoạch phục hồi chức năng cho một chấn thương bắt đầu bằng một cuộc thăm khám chẩn đoán hoàn chỉnh, bao gồm tính mạn tính của chấn thương, xác định các mô bị tổn thương trực tiếp hoặc bị quá tải do chấn thương, các thiếu hụt cơ sinh học chức năng, và các chiến lược bù trừ đang được sử dụng. Một bệnh sử chi tiết, bao gồm vị trí đau, mất vững, và hạn chế hoạt động, và một cuộc khám lâm sàng kỹ lưỡng, với việc sử dụng bổ sung các nghiệm pháp đặc biệt khi cần, thường đủ để xác định chẩn đoán. Đánh giá phải được thực hiện lúc nghỉ và trong khi vận động. Luôn kiểm tra cột sống cổ và các dây thần kinh ngoại biên, có thể gây ra hoặc góp phần vào cơn đau chi trên.
Hộp 35.1 Các Nguyên tắc Phục hồi chức năng trong Chấn thương Chi trên
Ba giai đoạn rộng lớn cho phục hồi chức năng bảo tồn áp dụng cho tất cả các tình trạng cơ xương khớp của chi trên:
|
Ba thành phần rộng lớn của phục hồi chức năng là giai đoạn cấp tính, phục hồi và chức năng. Giai đoạn cấp tính tập trung vào việc giảm các triệu chứng và tạo điều kiện cho quá trình lành mô. Chiến lược điều trị phù hợp nhất là PRICE (bảo vệ, nghỉ ngơi, chườm đá, băng ép và nâng cao) và đôi khi là bất động bằng bó bột hoặc nẹp. Trong giai đoạn này, điều quan trọng là cá nhân phải duy trì thể lực tim mạch, sức mạnh và độ dẻo dai (tăng cường sức mạnh lõi và điều hòa hiếu khí) và tránh các hoạt động làm nặng thêm tình trạng hoặc quá trình lành thương. Liệu pháp lạnh cho các chấn thương cấp tính, liệu pháp nhiệt cho các chấn thương mạn tính, và kích thích điện tần số cao để giảm co cứng cơ và tăng tuần hoàn tại chỗ là những phương thức hiệu quả. Có thể cần dùng thuốc giảm đau opioid và không opioid (thuốc chống viêm không steroid [NSAID] hoặc corticosteroid) để kiểm soát cơn đau.
Giai đoạn phục hồi của phục hồi chức năng bắt đầu khi tầm vận động (ROM) đầy đủ, không đau đã đạt được. Sức mạnh, được kiểm tra thông qua các bài tập chuỗi động học mở, sự mất cân bằng về cảm thụ bản thể và độ dẻo dai, các kiểu vận động không thích ứng, và sự thay thế cơ nên được điều chỉnh, và sự ổn định khớp, sử dụng các bài tập động học đóng thông qua sự đồng co cơ, nên được cung cấp.
Giai đoạn chức năng của phục hồi chức năng bắt đầu khi chi bị thương đã lấy lại được 75% đến 80% sức mạnh bình thường so với chi không bị thương và khi không có sự mất cân bằng về sức mạnh và độ dẻo dai. Các hoạt động chức năng nên được kết hợp vào chương trình phục hồi chức năng với sự tiến triển cụ thể theo nghề nghiệp hoặc giải trí dẫn đến việc trở lại các hoạt động bình thường.
CÁC VẤN ĐỀ CƠ XƯƠNG KHỚP CỦA CHI TRÊN
Các bệnh lý Vai
BONG GÂN KHỚP CÙNG-ĐÒN (HÌNH 35.2)
Trong quá trình khám khớp cùng-đòn (AC), luôn thực hiện nghiệm pháp khép ngang và nghiệm pháp O’Brien dương tính. Bong gân AC loại 1, 2 và 3 thường được điều trị không phẫu thuật. Can thiệp phẫu thuật được chỉ định cho bong gân loại 4, 5 và 6 và loại 3 nếu đau kéo dài hoặc vì lý do thẩm mỹ.
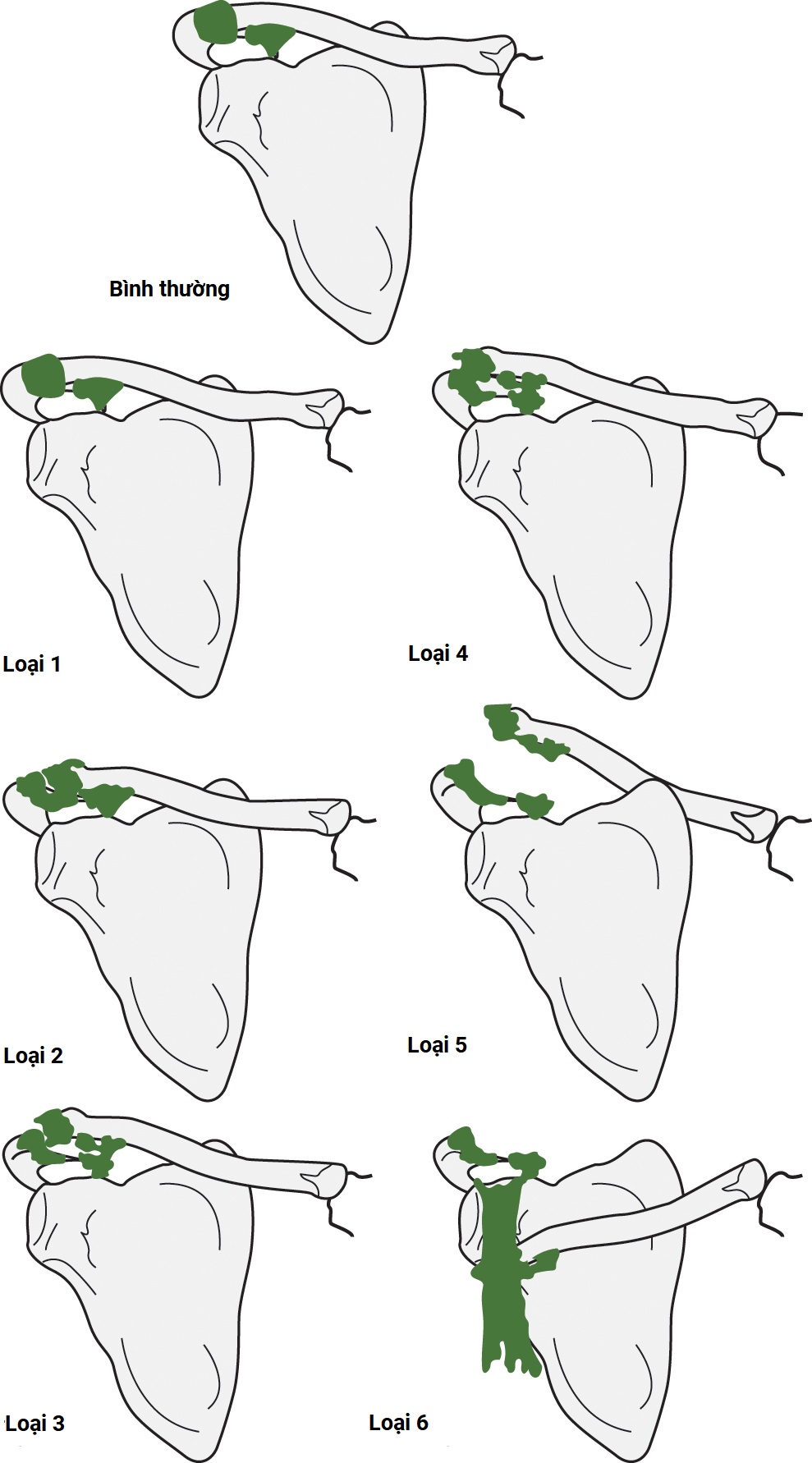
Hình 35.2 Bong gân khớp Cùng-đòn
Được Rockwood phân thành sáu loại. Triệu chứng và khám thực thể: đau điểm, nghiệm pháp khép ngang dương tính, nghiệm pháp O’Brien dương tính. Đánh giá hình ảnh: đánh giá X-quang, các phim trước-sau và bên, và phim Zanca. Điều trị: bong gân AC loại 1, 2 và 3 thường được điều trị không phẫu thuật; can thiệp phẫu thuật cho loại 3 chỉ khi đau kéo dài hoặc vì lý do thẩm mỹ; bong gân loại 4, 5 và 6 cần điều trị phẫu thuật.
VIÊM GÂN CHÓP XOAY VÀ HỘI CHỨNG CHÈN ÉP (HÌNH 35.3)
Đại chấn thương, vi chấn thương và chèn ép lối ra nguyên phát hoặc thứ phát dẫn đến tổn thương chóp xoay. Cơn đau ở phía trước bên khi hoạt động trên đầu và vào ban đêm. Nên thực hiện nghiệm pháp Neer-Walsh và Hawkins-Kennedy. Việc loại bỏ cơn đau được gây ra sau khi tiêm 10 mL lidocain 1% vào khoang dưới mỏm cùng vai rất hữu ích để xác định chẩn đoán. Siêu âm và chụp cộng hưởng từ là những kỹ thuật hình ảnh chẩn đoán được ưu tiên. Điều trị bảo tồn nên được sử dụng trước khi xem xét phẫu thuật, ngoại trừ những người trẻ hoặc năng động và với các vết rách toàn bộ bề dày, không do thoái hóa. Cơn đau khó chữa có thể được hưởng lợi từ liệu pháp sóng xung kích ngoài cơ thể, cũng như viêm gân vôi hóa cũng có thể được hưởng lợi từ việc rửa và hút vôi hóa qua da dưới hướng dẫn của siêu âm.
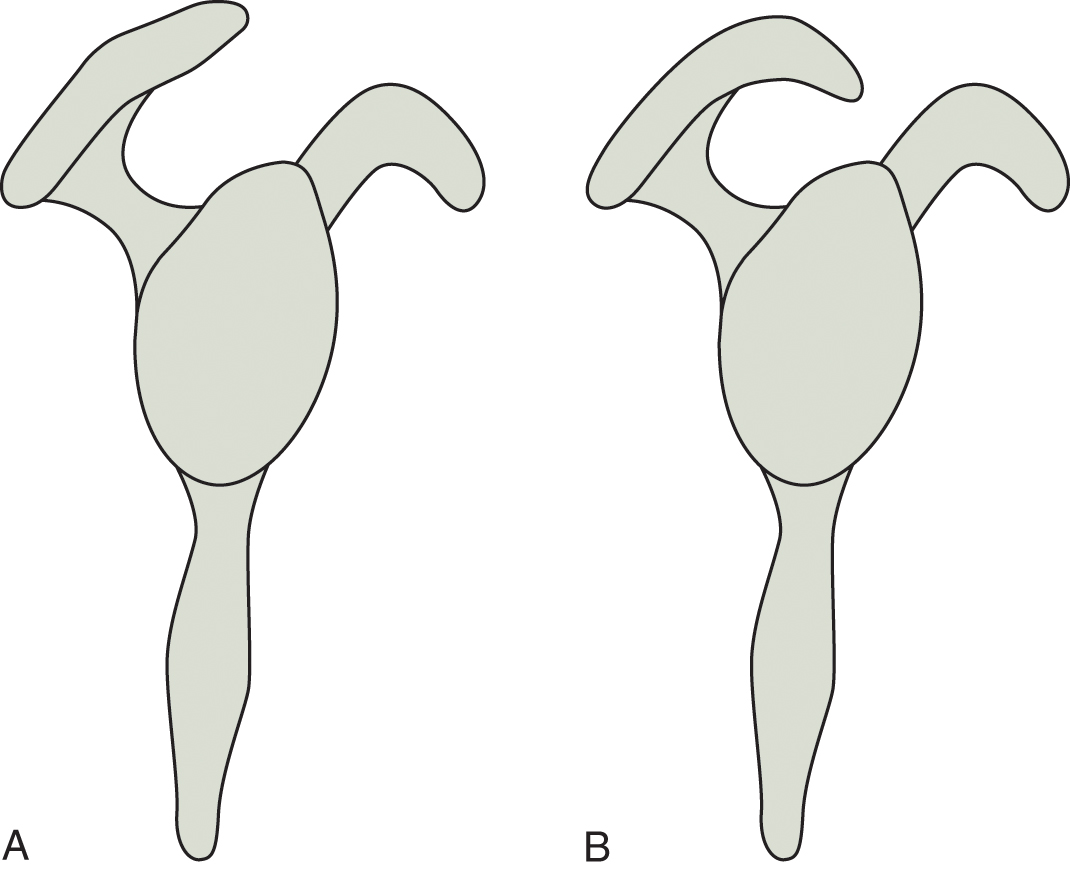
Hình 35.3 Viêm gân Chóp xoay và Hội chứng Chèn ép
(A) Mỏm cùng vai loại 1. (B) Mỏm cùng vai loại 3. Đại chấn thương hoặc vi chấn thương lặp đi lặp lại và chèn ép là những nguyên nhân chính. Ba loại mỏm cùng vai: loại 1 phẳng, loại 2 cong và loại 3 móc (với tỷ lệ rách chóp xoay cao hơn đối với loại 1 và 3). Triệu chứng và khám thực thể: đau vai trước hoặc bên (trên đầu và vào ban đêm), cứng khớp, yếu cơ chóp xoay, kẹt khớp, có thể mất vững, nghiệm pháp chèn ép Neer-Walsh, nghiệm pháp chèn ép Hawkins-Kennedy. Chẩn đoán: Loại bỏ cơn đau được gây ra sau khi tiêm 10 mL lidocain 1% vào khoang dưới mỏm cùng vai. Đánh giá hình ảnh: Siêu âm và chụp cộng hưởng từ được ưu tiên. Điều trị: bảo tồn, phẫu thuật, liệu pháp sóng xung kích ngoài cơ thể, rửa và hút vôi hóa qua da dưới hướng dẫn của siêu âm.
MẤT VỮNG KHỚP Ổ CHẢO-CÁNH TAY (BẢNG 35.4)
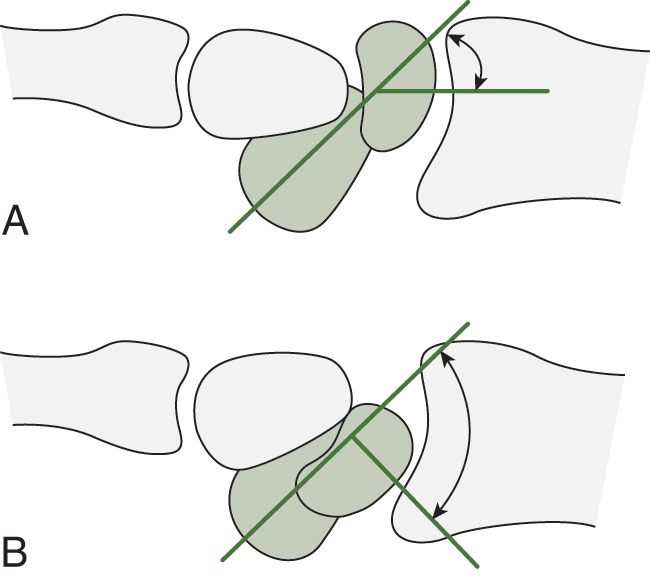
Phân loại mất vững khớp ổ chảo-cánh tay (GJI) bao gồm mức độ (trật khớp, bán trật, mất vững vi thể), tần suất (cấp tính hoặc mạn tính), nguyên nhân (do chấn thương hoặc không do chấn thương), và hướng mất vững (một hoặc nhiều hướng). Các phàn nàn, đôi khi có thể mơ hồ, bao gồm đau, cảm giác không vững, và với bán trật, cảm giác bỏng rát hoặc đau nhức như chết ở cánh tay. Các nghiệm pháp đặc biệt là nghiệm pháp lo sợ trước, nghiệm pháp tái định vị, nghiệm pháp lo sợ sau, và dấu hiệu rãnh. Đánh giá hình ảnh bao gồm phim X-quang thường ở các chế độ xem trước-sau vai, bên nách, và Y xương vai và chụp cộng hưởng từ khớp.
Bảng 35.4 Mất vững khớp Ổ chảo-cánh tay
| Thành phần | Mô tả chi tiết |
|---|---|
| Phân loại | Mất vững được phân loại theo mức độ, tần suất, nguyên nhân, và hướng trật khớp. |
| Triệu chứng lâm sàng | – Đau- Tiếng bật, kẹt, khóa khi vận động
– Cảm giác không vững, cứng, hoặc sưng khớp – Có thể có tiền sử trật khớp ổ chảo – cánh tay, hoặc các đợt bán trật tái diễn kèm cảm giác bỏng rát hoặc đau lan xuống cánh tay |
| Khám thực thể | – Quan sát: tư thế vai, bất đối xứng, teo cơ delta hoặc cơ trên gai
– Sờ nắn: phát hiện điểm đau, rãnh, co cứng – Tầm vận động: chủ động và thụ động khớp ổ chảo – cánh tay – Phân tích động học: tương quan xương vai – lồng ngực – Sức mạnh chi trên: đặc biệt là cơ chóp xoay và cơ ổn định vai – Cảm giác và cảm thụ bản thể– Phản xạ: bình thường hoặc giảm nếu có tổn thương thần kinh đi kèm – Nghiệm pháp đặc biệt: • Nghiệm pháp lo sợ trước (Apprehension test) và tái định vị (Relocation test) • Nghiệm pháp lo sợ sau (Posterior apprehension test) • Dấu hiệu rãnh (Sulcus sign) – phát hiện mất vững dưới |
| Đánh giá hình ảnh | – X-quang: đánh giá vị trí chỏm cánh tay, mảnh vỡ xương viền ổ chảo (Hill–Sachs, Bankart).
– Cộng hưởng từ (MRI hoặc MR-arthrogram): đánh giá tổn thương phần mềm (sụn viền, bao khớp, chóp xoay). |
| Điều trị | – Không phẫu thuật: ưu tiên cho bệnh nhân lớn tuổi hoặc người trẻ chỉ có một đợt trật khớp trước (vì tỷ lệ tái trật thấp).
– Phẫu thuật: được xem xét khi điều trị bảo tồn thất bại, hoặc trong trường hợp mất vững tái phát, rách sụn viền, hoặc tổn thương xương ổ chảo – chỏm cánh tay. |
Một chương trình toàn diện áp dụng các nguyên tắc phục hồi chức năng là phương pháp điều trị thích hợp cho bệnh nhân lớn tuổi và những người đã trải qua đợt trật khớp trước do chấn thương đầu tiên. Ở những bệnh nhân trẻ và rất năng động, có tỷ lệ tái trật rất cao với điều trị không phẫu thuật, vì vậy nên xem xét phẫu thuật.
VIÊM DÍNH BAO KHỚP (BẢNG 35.5)
Viêm dính bao khớp là một tình trạng tự phát nhưng có thể là thứ phát do nhiều nguyên nhân, thường gặp hơn ở phụ nữ (2/1), và thường xảy ra ở độ tuổi từ 40 đến 60. Nó được chia thành bốn giai đoạn; giai đoạn 1 xảy ra từ 1 đến 3 tháng sau khi khởi phát với đau khi vận động nhưng không hạn chế ROM khớp, giai đoạn 2 (giai đoạn đông cứng) xảy ra từ 3 đến 9 tháng sau khi khởi phát với vận động đau và hạn chế ROM khớp tiến triển, giai đoạn 3 (giai đoạn đông đặc) xảy ra từ 9 đến 15 tháng sau khi khởi phát với giảm đau nhưng hạn chế ROM khớp, và giai đoạn 4 (giai đoạn tan băng) xảy ra từ 15 đến 24 tháng sau khi khởi phát với ROM khớp cải thiện dần dần. Điều trị trong giai đoạn 1 và 2 là bảo tồn và tuân theo các nguyên tắc phục hồi chức năng. Hầu hết bệnh nhân sẽ phục hồi chức năng trong khoảng thời gian từ 12 đến 14 tháng. Ở những bệnh nhân không cải thiện sau 6 tháng, có thể xem xét các lựa chọn điều trị can thiệp hơn, chẳng hạn như nong bao khớp bằng thủy lực, nắn khớp dưới gây mê, và giải phóng dính qua nội soi khớp.
BẢNG 35.5. Viêm dính bao khớp (Adhesive Capsulitis)
| Thành phần | Mô tả chi tiết |
|---|---|
| Đặc điểm chung | – Thường là tình trạng tự phát (idiopathic). – Có thể là thứ phát sau chấn thương, phẫu thuật vai, bất động kéo dài, hoặc các bệnh nội khoa (đái tháo đường, bệnh tuyến giáp, tim phổi…). |
| Triệu chứng và Khám thực thể | Diễn tiến qua 4 giai đoạn đặc trưng:
• Giai đoạn 1 – Đau (1–3 tháng): • Giai đoạn 2 – Đông cứng (3–9 tháng): • Giai đoạn 3 – Đông đặc (9–15 tháng): • Giai đoạn 4 – Tan băng (15–24 tháng): |
| Đánh giá hình ảnh | – Chụp cản quang khớp ổ chảo – cánh tay giúp phát hiện giảm thể tích bao khớp và túi cùng dưới mỏm quạ. |
| Điều trị | 1. Giai đoạn 1–2: – Giảm đau và kháng viêm: NSAID, thuốc giảm đau thông thường. – Tiêm corticosteroid nội khớp (tối đa 3 lần). – Vật lý trị liệu nhẹ nhàng: nhiệt, siêu âm, sóng ngắn. – Sửa đổi hoạt động để tránh đau. 2. Giai đoạn 3–4: – Bài tập ổn định xương vai sớm. – Bài tập chóp xoay chuỗi đóng kết hợp vận động thụ động và chủ động có trợ giúp. – Khi cải thiện, tăng cường ROM chủ động, bài tập chuỗi mở, và huấn luyện cảm thụ bản thể. 3. Nếu không cải thiện sau 6 tháng: – Nong bao khớp bằng thủy lực (hydrodilatation). – Nắn khớp dưới gây mê. – Giải phóng dính qua nội soi khớp (arthroscopic release). |
| Tiên lượng | – Hầu hết bệnh nhân phục hồi chức năng trong 12–14 tháng. – Một số ít có thể kéo dài đến 24 tháng hoặc để lại hạn chế nhẹ ROM. |
Ghi chú:
Viêm dính bao khớp là bệnh tự giới hạn, nhưng can thiệp sớm giúp rút ngắn thời gian phục hồi và ngăn biến chứng hạn chế vận động vĩnh viễn.
Điểm nhấn lâm sàng
|
Các bệnh lý Khuỷu
VIÊM LỒI CẦU NGOÀI (KHUỶU TAY QUẦN VỢT) (BẢNG 35.6)
Bệnh lý gân này ở khuỷu tay ngoài, phổ biến ở những người chơi quần vợt nam, đạt đỉnh từ 40 đến 50 tuổi. Những thay đổi thoái hóa xảy ra chủ yếu ở nguyên ủy của cơ duỗi cổ tay quay ngắn, nhưng trong 30% trường hợp, chúng cũng liên quan đến cơ duỗi các ngón chung. Đau khi xé và các hoạt động đòi hỏi duỗi cổ tay và sấp ngửa cẳng tay lặp đi lặp lại, chẳng hạn như cú đánh trái tay, và nghiệm pháp Cozen dương tính, là một phần của đánh giá. Cần chú ý đến sự chèn ép của nhánh gian cốt sau của dây thần kinh quay. X-quang có thể cho thấy các vôi hóa dạng chấm ở nguyên ủy gân duỗi.
Điều trị là bảo tồn bằng nẹp (ví dụ, đai đối lực bên hoặc nẹp cổ tay trung tính). Các phương pháp điều trị mới đầy hứa hẹn bao gồm cắt gân qua da dưới hướng dẫn của siêu âm, tiêm máu tự thân, tiêm huyết tương giàu tiểu cầu, và liệu pháp sóng xung kích ngoài cơ thể. Các trường hợp khó chữa cũng có thể được điều trị bằng phẫu thuật cắt lọc.
BẢNG 35.6. Viêm lồi cầu ngoài (Lateral Epicondylitis)
| Thành phần | Mô tả chi tiết |
|---|---|
| Nguồn gốc tổn thương | – Chủ yếu tại nguyên ủy của cơ duỗi cổ tay quay ngắn (Extensor Carpi Radialis Brevis – ECRB). – Khoảng 30% trường hợp liên quan đến cơ duỗi các ngón chung (Extensor Digitorum Communis – EDC). |
| Triệu chứng | – Đau vùng lồi cầu ngoài xương cánh tay, lan dọc theo mặt ngoài cẳng tay. – Đau tăng khi duỗi cổ tay hoặc cầm nắm vật. |
| Khám thực thể | – Đau điểm trên lồi cầu ngoài khi ấn. – Nghiệm pháp Cozen (+): bệnh nhân duỗi cổ tay chống lại lực cản, gây đau vùng lồi cầu ngoài. |
| Chẩn đoán phân biệt | – Hội chứng chèn ép nhánh gian cốt sau của thần kinh quay (Posterior Interosseous Nerve Compression Syndrome). |
| Đánh giá hình ảnh | – X-quang: có thể thấy vôi hóa dạng chấm nhỏ quanh lồi cầu ngoài. |
| Điều trị | 1. Bảo tồn: – Ngừng hoặc giảm các hoạt động kích thích (đánh tennis, xoay cổ tay lặp lại, nâng vật nặng). – Vật lý trị liệu: nhiệt, siêu âm, laser, sóng ngắn. – Bài tập lệch tâm (eccentric strengthening) của các cơ duỗi cổ tay – hiệu quả nhất. – Nẹp cổ tay hoặc nẹp cẳng tay để giảm căng gân. – Tiêm corticosteroid quanh gân (không quá 2–3 lần/năm). 2. Can thiệp nâng cao: – Cắt gân qua da dưới hướng dẫn siêu âm. – Tiêm máu tự thân hoặc huyết tương giàu tiểu cầu (PRP). – Liệu pháp sóng xung kích ngoài cơ thể (ESWT). 3. Phẫu thuật: – Cắt lọc tổ chức thoái hóa gân trong các trường hợp mạn tính, kháng trị. |
Ghi chú:
Viêm lồi cầu ngoài thường là tổn thương thoái hóa gân, không đơn thuần là viêm. Việc phục hồi chức năng sớm và huấn luyện kỹ thuật vận động đúng giúp giảm tái phát đáng kể.
VIÊM LỒI CẦU TRONG (BẢNG 35.7)
Viêm lồi cầu trong liên quan đến nguyên ủy của cơ sấp tròn và cơ gấp cổ tay quay. Các hoạt động làm nặng thêm cơn đau là cầm nắm, gập cổ tay, và sấp ngửa cẳng tay lặp đi lặp lại. Có thể ghi nhận yếu sức nắm. Bệnh lý thần kinh trụ cũng có thể hiện diện. Các lựa chọn điều trị giống như đối với viêm lồi cầu ngoài.
Bảng 35.7 Viêm lồi cầu trong
| Mục | Nội dung |
|---|---|
| Nguyên ủy | Cơ sấp tròn và cơ gấp cổ tay quay. |
| Yếu tố nguy cơ | Lỗi tập luyện; dụng cụ bị lỗi; các hoạt động lặp đi lặp lại đòi hỏi gập cổ tay và sấp cẳng tay; các bất thường cơ sinh học. |
| Triệu chứng | Đau khi cầm nắm, gập cổ tay, và sấp ngửa cẳng tay; yếu sức nắm; có thể kèm bệnh lý thần kinh trụ. |
| Khám thực thể | Ấn đau; yếu sức nắm; đau khi nắm chặt tay có kháng trở gập cổ tay và sấp cẳng tay. |
| Đánh giá hình ảnh | X-quang. |
| Điều trị | Bảo tồn tương tự như viêm lồi cầu ngoài: nghỉ ngơi, vật lý trị liệu, thuốc giảm đau, tiêm corticosteroid nếu cần. Phẫu thuật được chỉ định khi điều trị bảo tồn thất bại. |
VIÊM BAO HOẠT DỊCH MỎM KHUỶU (BẢNG 35.8)
Viêm bao hoạt dịch mỏm khuỷu có thể là nhiễm khuẩn (nhiễm trùng tại chỗ hoặc toàn thân) hoặc vô khuẩn (xuất huyết cấp tính hoặc mạn tính, do vi chấn thương lặp đi lặp lại). Đau, ấn đau và hạn chế ROM là những triệu chứng và dấu hiệu chính. Bảo vệ bằng một miếng đệm, NSAID hoặc corticosteroid, và liệu pháp đá được khuyên dùng trong viêm bao hoạt dịch cấp tính. Có thể thực hiện chọc hút bao hoạt dịch để giảm đau. Viêm bao hoạt dịch nhiễm khuẩn phải được điều trị bằng chọc hút và kháng sinh.
Bảng 35.8 Viêm bao hoạt dịch mỏm khuỷu
| Mục | Nội dung |
|---|---|
| Nguyên nhân | – Nhiễm khuẩn: do nhiễm trùng tại chỗ hoặc toàn thân.
– Vô khuẩn: do xuất huyết cấp tính hoặc vi chấn thương lặp đi lặp lại (mạn tính). |
| Triệu chứng | – Vô khuẩn: sưng, đau.
– Nhiễm khuẩn: đau, sưng, tăng nhiệt độ tại chỗ, có thể kèm triệu chứng toàn thân (sốt, mệt mỏi). |
| Khám thực thể | Phù nề và ấn đau trên mỏm khuỷu; có thể hạn chế tầm vận động (ROM) của khớp khuỷu. |
| Đánh giá hình ảnh | X-quang khớp khuỷu để loại trừ các nguyên nhân khác hoặc xác định mức độ tổn thương. |
| Điều trị | – Vô khuẩn: điều trị bảo tồn (nghỉ ngơi, chườm lạnh, NSAID), có thể tiêm corticosteroid trong bao hoạt dịch, hoặc cắt bỏ phẫu thuật nếu tái phát.
– Nhiễm khuẩn: chọc hút và cấy dịch, dùng kháng sinh, và nếu không cải thiện thì cắt bỏ bao hoạt dịch bằng phẫu thuật. |
BONG GÂN DÂY CHẰNG BÊN TRỤ (BẢNG 35.9)
Tổn thương dây chằng bên trụ (UCL) là kết quả của stress vẹo ngoài đối với khuỷu tay, nặng hơn khi ném. Đôi khi có thể nghe thấy tiếng “bật”. Khám thực thể cho thấy co rút gập khuỷu 5 độ, đau có hoặc không có lỏng lẻo trong quá trình kiểm tra mất vững UCL, và các triệu chứng dây thần kinh trụ. Điều trị là bảo tồn.
Bảng 35.9 Bong gân dây chằng bên trụ (UCL)
| Mục | Nội dung |
|---|---|
| Nguyên nhân – Cơ chế | Tổn thương dây chằng bên trụ (Ulnar Collateral Ligament – UCL) của khuỷu tay thường do stress vẹo ngoài lặp lại (valgus stress), đặc biệt gặp ở vận động viên ném bóng, do vi chấn thương tích lũy. |
| Triệu chứng | – Đau vùng khuỷu tay trong, tăng lên khi ném.
– Có thể nghe thấy tiếng bật (“pop”) khi tổn thương xảy ra. – Giảm vận tốc và độ chính xác khi ném. – Có thể kèm căng kéo hoặc viêm dây thần kinh trụ. |
| Khám thực thể | – Co rút gập khuỷu khoảng 5°.
– Ấn đau tại vùng UCL. – Đau và/hoặc lỏng lẻo khi thực hiện nghiệm pháp valgus stress test. |
| Đánh giá hình ảnh | – X-quang khuỷu tay (loại trừ gãy xương kèm theo).
– Cộng hưởng từ (MRI) để đánh giá mức độ rách hoặc đứt dây chằng. |
| Điều trị | – Bảo tồn: nghỉ ngơi, vật lý trị liệu, và tập tăng cường dần (thường trong 6 tháng).
– Phẫu thuật: tái tạo dây chằng UCL (thường theo kỹ thuật Tommy John surgery) khi điều trị bảo tồn thất bại hoặc ở vận động viên chuyên nghiệp. |
Điểm nhấn lâm sàng
|
Các bệnh lý Cẳng tay, Cổ tay và Bàn tay
HỘI CHỨNG DE QUERVAIN (BẢNG 35.10)
Hội chứng De Quervain là một bệnh viêm bao gân hẹp của khoang mu thứ nhất của cổ tay, chứa các gân cơ dạng ngón cái dài và cơ duỗi ngón cái ngắn. Các dấu hiệu bao gồm đau ở mặt mu quay của cổ tay, nặng hơn khi hoạt động, cảm giác lạo xạo ở cổ tay, phù nhẹ và ấn đau. Nghiệm pháp Finkelstein dương tính là dấu hiệu đặc trưng cho chẩn đoán. Điều trị bao gồm PRICE và nẹp bột ngón cái. Tiêm corticosteroid quanh gân cũng có thể được sử dụng để giảm các triệu chứng.
Bảng 35.10 Hội chứng De Quervain
| Mục | Nội dung |
|---|---|
| Định nghĩa – Cơ chế bệnh sinh | Là viêm bao gân hẹp của khoang mu thứ nhất của cổ tay, nơi chứa các gân cơ dạng ngón cái dài (abductor pollicis longus) và cơ duỗi ngón cái ngắn (extensor pollicis brevis). |
| Triệu chứng | – Đau vùng mặt mu quay của cổ tay, tăng khi vận động hoặc nắm chặt.
– Đau nặng hơn khi thực hiện các hoạt động như chơi tennis, golf hoặc câu cá fly. – Có thể cảm giác lạo xạo (crepitus) khi cử động gân. |
| Khám thực thể | – Phù nhẹ và ấn đau tại vùng mỏm trâm quay.
– Nghiệm pháp Finkelstein dương tính: bệnh nhân nắm ngón cái trong lòng bàn tay rồi nghiêng cổ tay về phía trụ gây đau chói vùng quay. |
| Đánh giá hình ảnh | Thông thường không cần thiết, nhưng có thể dùng siêu âm để phát hiện dày bao gân hoặc dịch quanh gân. |
| Điều trị | – Nguyên tắc PRICE: Bảo vệ (Protect), Nghỉ ngơi (Rest), Chườm lạnh (Ice), Băng ép (Compression), Nâng cao (Elevation).
– Nẹp bột hoặc nẹp cố định ngón cái (thumb spica splint). – Tiêm corticosteroid quanh bao gân khoang mu thứ nhất – hiệu quả giảm triệu chứng trong 62–100% trường hợp. – Vật lý trị liệu và điều chỉnh hoạt động gây căng kéo. – Phẫu thuật giải phóng bao gân chỉ khi điều trị bảo tồn thất bại. |
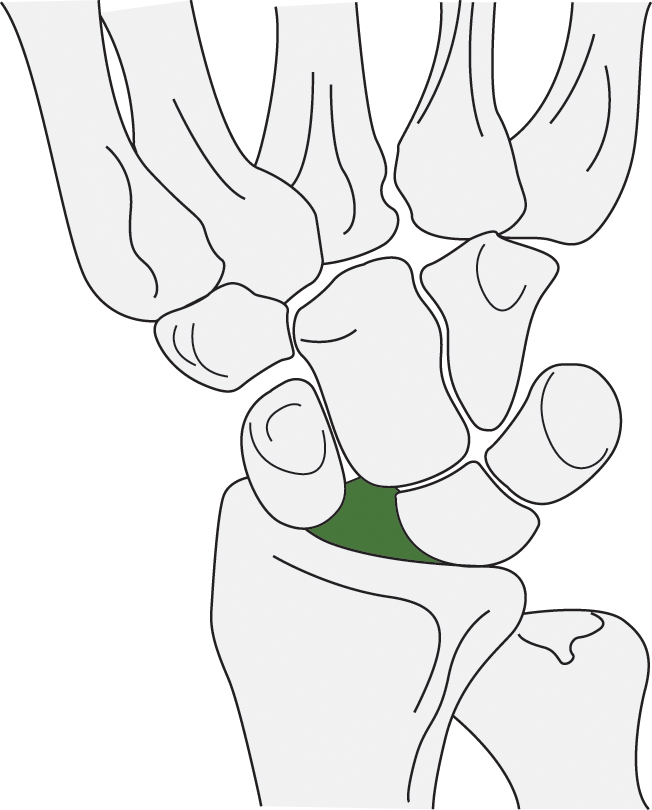
MẤT VỮNG THUYỀN-NGUYỆT (HÌNH 35.11), TỔN THƯƠNG PHỨC HỢP SỤN SỢI TAM GIÁC (HÌNH 35.12), VÀ BONG GÂN DÂY CHẰNG BÊN TRỤ KHỚP BÀN-NGÓN 1 (BẢNG 35.13)
Những chấn thương cổ tay này thường liên quan đến thể thao. Cơ chế chấn thương có thể dẫn đến chẩn đoán. Việc nhận biết kịp thời là quan trọng để tránh các biến chứng. Đau và ấn đau ở vùng bị thương là những phàn nàn chính. Tất cả các tình trạng này đều được điều trị bằng phẫu thuật, ngoại trừ tổn thương không phải Stener, được điều trị bằng nẹp bột.
Hình 35.11 Mất vững Thuyền-Nguyệt
Loại tổn thương dây chằng cổ tay phổ biến nhất. Ngã trên bàn tay duỗi sấp với cổ tay ở tư thế duỗi và nghiêng trụ. Kiểu DISI: xương thuyền di chuyển vào tư thế gập, trong khi xương nguyệt và xương tháp trở nên duỗi. Triệu chứng và khám thực thể: đau, nghiệm pháp Watson. Đánh giá hình ảnh: X-quang trước-sau, trước-sau với nắm tay, nghiêng và chéo; nội soi khớp cổ tay. Điều trị: phẫu thuật; nếu không được chẩn đoán sớm và điều trị đúng cách sẽ dẫn đến thoái hóa khớp cổ tay tiến triển và xẹp do mất vững thuyền-nguyệt.
Hình 35.12 Tổn thương Phức hợp Sụn sợi Tam giác
Bộ ổn định chính của khớp quay-trụ dưới. Bị thương do ngã trên bàn tay duỗi hoặc vi chấn thương trong thể dục dụng cụ. Triệu chứng: kẹt và khóa cổ tay. Khám thực thể: ấn đau ở chỗ lõm ngay dưới mỏm trâm trụ. Đánh giá chẩn đoán: X-quang có thể cho thấy biến thể trụ-dương; chụp cản quang khớp cổ tay ba khoang; MRI; chụp cộng hưởng từ khớp. Điều trị: cắt lọc phẫu thuật.
Bảng 35.13 Bong gân Dây chằng Bên Trụ Khớp Bàn-ngón 1
| Mục | Nội dung |
|---|---|
| Đối tượng thường gặp | Người trượt tuyết, cầu thủ bóng rổ, cầu thủ bóng đá, hoặc các vận động viên có lực dạng mạnh đột ngột lên ngón cái. |
| Phân loại | Dựa trên phân loại bong gân 3 độ:
– Độ 1: Giãn dây chằng, không lỏng khớp. – Độ 2: Rách một phần, có lỏng nhẹ. – Độ 3: Đứt hoàn toàn, có thể kèm tổn thương Stener (đầu dây chằng bị kẹt trên cân cơ khép ngón cái, ngăn cản liền gân). |
| Triệu chứng | – Đau vùng khớp bàn–ngón 1.
– Giảm sức kẹp (grip strength) và đau khi cầm nắm. |
| Khám thực thể | – Kiểm tra stress dạng (valgus stress test) ở tư thế:
• Duỗi hoàn toàn ngón cái. • Gập 30° khớp bàn–ngón. – Phong bế cổ tay giúp giảm đau khi test. – Lỏng khớp hoặc đau nhiều gợi ý rách toàn phần. |
| Đánh giá hình ảnh | – X-quang để loại trừ gãy x |
Điểm nhấn lâm sàng
|
BẢNG CHÚ GIẢI THUẬT NGỮ Y HỌC ANH – VIỆT (CHƯƠNG 35)
| STT | Thuật ngữ tiếng Anh | Phiên âm (IPA) | Nghĩa tiếng Việt |
|---|---|---|---|
| 1 | Upper Limb Dysfunction | /ˈʌpər lɪm dɪsˈfʌŋkʃən/ | Rối loạn chức năng Chi trên |
| 2 | Acromioclavicular (AC) Joint Sprain | /əˌkroʊmioʊkləˈvɪkjələr dʒɔɪnt spreɪn/ | Bong gân khớp cùng-đòn |
| 3 | Rotator Cuff Tendinitis | /ˈroʊteɪtər kʌf ˌtɛndəˈnaɪtɪs/ | Viêm gân chóp xoay |
| 4 | Impingement Syndrome | /ɪmˈpɪndʒmənt ˈsɪnˌdroʊm/ | Hội chứng chèn ép (vai) |
| 5 | Glenohumeral Joint Instability | /ˌɡlinoʊˈhjumərəl dʒɔɪnt ˌɪnstəˈbɪləti/ | Mất vững khớp ổ chảo-cánh tay |
| 6 | Adhesive Capsulitis | /ədˈhisɪv ˌkæpsəˈlaɪtɪs/ | Viêm dính bao khớp (vai đông cứng) |
| 7 | Lateral Epicondylitis | /ˈlætərəl ˌɛpɪˌkɑndəˈlaɪtɪs/ | Viêm lồi cầu ngoài (khuỷu tay quần vợt) |
| 8 | Medial Epicondylitis | /ˈmidiəl ˌɛpɪˌkɑndəˈlaɪtɪs/ | Viêm lồi cầu trong (khuỷu tay golf thủ) |
| 9 | Olecranon Bursitis | /oʊˈlɛkrəˌnɑn bɜrˈsaɪtɪs/ | Viêm bao hoạt dịch mỏm khuỷu |
| 10 | Ulnar Collateral Ligament (UCL) | /ˈʌlnər kəˈlætərəl ˈlɪɡəmənt/ | Dây chằng bên trụ |
| 11 | De Quervain’s Tenosynovitis | /də kɛrˈvɛnz ˌtɛnoʊˌsɪnəˈvaɪtɪs/ | Viêm bao gân De Quervain |
| 12 | Scapholunate Instability | /ˌskeɪfoʊˈlunɪt ˌɪnstəˈbɪləti/ | Mất vững thuyền-nguyệt |
| 13 | Triangular Fibrocartilage Complex (TFCC) | /traɪˈæŋɡjələr ˌfaɪbroʊˈkɑrtəlɪdʒ ˈkɑmplɛks/ | Phức hợp sụn sợi tam giác |
| 14 | Metacarpophalangeal (MCP) Joint | /ˌmɛtəˌkɑrpoʊˌfælənˈdʒiəl dʒɔɪnt/ | Khớp bàn-ngón |
| 15 | Ergonomics | /ˌɜrɡəˈnɑmɪks/ | Công thái học |
| 16 | Biomechanical Deficits | /ˌbaɪoʊməˈkænɪkəl ˈdɛfəsɪts/ | Các thiếu hụt cơ sinh học |
| 17 | PRICE (Protection, Rest, Ice, Compression, Elevation) | /praɪs/ | Bảo vệ, Nghỉ ngơi, Chườm đá, Băng ép, Nâng cao |
| 18 | Cryotherapy | /ˌkraɪoʊˈθɛrəpi/ | Liệu pháp lạnh |
| 19 | Heat Therapy | /hit ˈθɛrəpi/ | Liệu pháp nhiệt |
| 20 | Nonsteroidal Anti-inflammatory Drugs (NSAIDs) | /nɑnˈstɛrɔɪdəl ˌænti-ɪnˈflæməˌtɔri drʌɡz/ | Thuốc chống viêm không steroid |
| 21 | Range of Motion (ROM) | /reɪndʒ əv ˈmoʊʃən/ | Tầm vận động |
| 22 | Open Kinetic Chain Exercises | /ˈoʊpən kɪˈnɛtɪk tʃeɪn ˈɛksərˌsaɪzɪz/ | Các bài tập chuỗi động học mở |
| 23 | Closed Kinetic Chain Exercises | /kloʊzd kɪˈnɛtɪk tʃeɪn ˈɛksərˌsaɪzɪz/ | Các bài tập chuỗi động học đóng |
| 24 | Proprioception | /ˌproʊprioʊˈsɛpʃən/ | Cảm thụ bản thể |
| 25 | Muscle Cocontraction | /ˈmʌsəl ˌkoʊkənˈtrækʃən/ | Đồng co cơ |
| 26 | Horizontal Adduction Test | /ˌhɔrəˈzɑntəl əˈdʌkʃən tɛst/ | Nghiệm pháp khép ngang |
| 27 | O’Brien Test | /oʊˈbraɪən tɛst/ | Nghiệm pháp O’Brien |
| 28 | Macrotrauma | /ˌmækroʊˈtrɔmə/ | Đại chấn thương |
| 29 | Microtrauma | /ˌmaɪkroʊˈtrɔmə/ | Vi chấn thương |
| 30 | Outlet Impingement | /ˈaʊtˌlɛt ɪmˈpɪndʒmənt/ | Chèn ép lối ra |
| 31 | Neer-Walsh Test | /nɪər-wɔlʃ tɛst/ | Nghiệm pháp Neer-Walsh |
| 32 | Hawkins-Kennedy Test | /ˈhɔkɪnz-ˈkɛnədi tɛst/ | Nghiệm pháp Hawkins-Kennedy |
| 33 | Subacromial Space | /səbəˈkroʊmiəl speɪs/ | Khoang dưới mỏm cùng vai |
| 34 | Full-thickness Tear | /fʊl-ˈθɪknəs tɛər/ | Rách toàn bộ bề dày |
| 35 | Extracorporeal Shockwave Therapy (ESWT) | /ˌɛkstrəkɔrˈpɔriəl ˈʃɑkˌweɪv ˈθɛrəpi/ | Liệu pháp sóng xung kích ngoài cơ thể |
| 36 | Calcific Tendinitis | /kælˈsɪfɪk ˌtɛndəˈnaɪtɪs/ | Viêm gân vôi hóa |
| 37 | Percutaneous Lavage | /ˌpɜrkjuˈteɪniəs ləˈvɑʒ/ | Rửa qua da |
| 38 | Dislocation | /ˌdɪsloʊˈkeɪʃən/ | Trật khớp |
| 39 | Subluxation | /ˌsʌblʌkˈseɪʃən/ | Bán trật |
| 40 | Microinstability | /ˌmaɪkroʊˌɪnstəˈbɪləti/ | Mất vững vi thể |
| 41 | Anterior Apprehension Test | /ænˈtɪriər ˌæprɪˈhɛnʃən tɛst/ | Nghiệm pháp lo sợ trước |
| 42 | Relocation Test | /ˌriloʊˈkeɪʃən tɛst/ | Nghiệm pháp tái định vị |
| 43 | Posterior Apprehension Test | /pɑˈstɪriər ˌæprɪˈhɛnʃən tɛst/ | Nghiệm pháp lo sợ sau |
| 44 | Sulcus Sign | /ˈsʌlkəs saɪn/ | Dấu hiệu rãnh |
| 45 | Magnetic Resonance Arthrography | /mæɡˈnɛtɪk ˈrɛzənəns ɑrˈθrɑɡrəfi/ | Chụp cộng hưởng từ khớp |
| 46 | Scapulothoracic Kinesis | /ˌskæpjəloʊθəˈræsɪk kɪˈnisɪs/ | Động học xương vai-lồng ngực |
| 47 | Freezing Stage | /ˈfrizɪŋ steɪdʒ/ | Giai đoạn đông cứng |
| 48 | Frozen Stage | /ˈfroʊzən steɪdʒ/ | Giai đoạn đông đặc |
| 49 | Thawing Stage | /ˈθɔɪŋ steɪdʒ/ | Giai đoạn tan băng |
| 50 | Capsular Hydrodilatation | /ˈkæpsələr ˌhaɪdroʊˌdɪləˈteɪʃən/ | Nong bao khớp bằng thủy lực |
| 51 | Manipulation Under Anesthesia | /məˌnɪpjəˈleɪʃən ˈʌndər ˌænəsˈθiʒə/ | Nắn khớp dưới gây mê |
| 52 | Arthroscopic Lysis of Adhesions | /ˌɑrθrəˈskɑpɪk ˈlaɪsɪs əv ædˈhiʒənz/ | Giải phóng dính qua nội soi khớp |
| 53 | Extensor Carpi Radialis Brevis | /ɪkˈstɛnsər ˈkɑrpi ˌreɪdiˈælɪs ˈbrɛvɪs/ | Cơ duỗi cổ tay quay ngắn |
| 54 | Extensor Digitorum Communis | /ɪkˈstɛnsər ˌdɪdʒɪˈtɔrəm kəˈmjunɪs/ | Cơ duỗi các ngón chung |
| 55 | Cozen’s Test | /ˈkoʊzənz tɛst/ | Nghiệm pháp Cozen |
| 56 | Posterior Interosseous Nerve | /pɑˈstɪriər ˌɪntərˈɑsiəs nɜrv/ | Dây thần kinh gian cốt sau |
| 57 | Counterforce Strap | /ˈkaʊntərˌfɔrs stræp/ | Đai đối lực |
| 58 | Percutaneous Needle Tenotomy | /ˌpɜrkjuˈteɪniəs ˈnidəl təˈnɑtəmi/ | Cắt gân qua da bằng kim |
| 59 | Autologous Blood Injections | /ɔˈtɑləɡəs blʌd ɪnˈdʒɛkʃənz/ | Tiêm máu tự thân |
| 60 | Platelet-rich Plasma (PRP) | /ˈpleɪtlət-rɪtʃ ˈplæzmə/ | Huyết tương giàu tiểu cầu |
| 61 | Surgical Debridement | /ˈsɜrdʒɪkəl dɪˈbridmənt/ | Cắt lọc phẫu thuật |
| 62 | Pronator Teres | /proʊˈneɪtər ˈtɛriz/ | Cơ sấp tròn |
| 63 | Flexor Carpi Radialis | /ˈflɛksər ˈkɑrpi ˌreɪdiˈælɪs/ | Cơ gấp cổ tay quay |
| 64 | Ulnar Neuropathy | /ˈʌlnər nʊˈrɑpəθi/ | Bệnh lý thần kinh trụ |
| 65 | Septic Bursitis | /ˈsɛptɪk bɜrˈsaɪtɪs/ | Viêm bao hoạt dịch nhiễm khuẩn |
| 66 | Aseptic Bursitis | /eɪˈsɛptɪk bɜrˈsaɪtɪs/ | Viêm bao hoạt dịch vô khuẩn |
| 67 | Bursal Aspiration | /ˈbɜrsəl ˌæspəˈreɪʃən/ | Chọc hút bao hoạt dịch |
| 68 | Valgus Stress | /ˈvælɡəs strɛs/ | Stress vẹo ngoài |
| 69 | Stenosing Tenosynovitis | /stəˈnoʊsɪŋ ˌtɛnoʊˌsɪnəˈvaɪtɪs/ | Viêm bao gân hẹp |
| 70 | First Dorsal Compartment | /fɜrst ˈdɔrsəl kəmˈpɑrtmənt/ | Khoang mu thứ nhất |
| 71 | Abductor Pollicis Longus | /æbˈdʌktər ˈpɑlɪsɪs ˈlɔŋɡəs/ | Cơ dạng ngón cái dài |
| 72 | Extensor Pollicis Brevis | /ɪkˈstɛnsər ˈpɑlɪsɪs ˈbrɛvɪs/ | Cơ duỗi ngón cái ngắn |
| 73 | Crepitus | /ˈkrɛpɪtəs/ | Tiếng lạo xạo |
| 74 | Finkelstein Test | /ˈfɪŋkəlˌstaɪn tɛst/ | Nghiệm pháp Finkelstein |
| 75 | Thumb Spica Splint | /θʌm ˈspaɪkə splɪnt/ | Nẹp bột ngón cái |
| 76 | Watson Test | /ˈwɑtsən tɛst/ | Nghiệm pháp Watson |
| 77 | Wrist Arthroscopy | /rɪst ɑrˈθrɑskəpi/ | Nội soi khớp cổ tay |
| 78 | Scapholunate Advanced Collapse (SLAC) | /ˌskeɪfoʊˈlunɪt ædˈvænst kəˈlæps/ | Xẹp do mất vững thuyền-nguyệt |
| 79 | Distal Radioulnar Joint | /ˈdɪstəl ˌreɪdioʊˈʌlnər dʒɔɪnt/ | Khớp quay-trụ dưới |
| 80 | Ulnar Styloid Process | /ˈʌlnər ˈstaɪlɔɪd ˈprɑsɛs/ | Mỏm trâm trụ |
| 81 | Tricompartment Wrist Arthrography | /traɪkəmˈpɑrtmənt rɪst ɑrˈθrɑɡrəfi/ | Chụp cản quang khớp cổ tay ba khoang |
| 82 | Stener Lesion | /ˈstɛnər ˈliʒən/ | Tổn thương Stener |
| 83 | Redislocation | /ˌridɪsloʊˈkeɪʃən/ | Tái trật khớp |
| 84 | Scapulothoracic | /ˌskæpjəloʊθəˈræsɪk/ | (Thuộc) Xương vai-lồng ngực |
| 85 | Avocational | /ˌævoʊˈkeɪʃənəl/ | (Thuộc) Hoạt động giải trí, sở thích |
| 86 | Vocational | /voʊˈkeɪʃənəl/ | (Thuộc) Nghề nghiệp |
| 87 | Eccentric strengthening | /ɪkˈsɛntrɪk ˈstrɛŋθənɪŋ/ | Tăng cường sức mạnh lệch tâm |
| 88 | Rockwood classification | /ˈrɑkˌwʊd ˌklæsɪfɪˈkeɪʃən/ | Phân loại Rockwood |
| 89 | Zanca view | /ˈzæŋkə vju/ | Phim Zanca |
| 90 | Scapular Y view | /ˈskæpjələr waɪ vju/ | Phim Y xương vai |
| 91 | Axillary lateral view | /ˈæksəˌlɛri ˈlætərəl vju/ | Phim bên nách |
| 92 | Anteroposterior view | /ˌæntəroʊpɑˈstɪriər vju/ | Phim trước-sau |
| 93 | Palpation | /pælˈpeɪʃən/ | Sờ nắn |
| 94 | Overuse injuries | /ˈoʊvərˌjus ˈɪndʒəriz/ | Chấn thương do quá tải |
| 95 | Musculoskeletal disorders | /ˌmʌskjəloʊˈskɛlətəl dɪsˈɔrdərz/ | Các rối loạn cơ xương khớp |
| 96 | Core strengthening | /kɔr ˈstrɛŋθənɪŋ/ | Tăng cường sức mạnh lõi |
| 97 | Aerobic conditioning | /ɛəˈroʊbɪk kənˈdɪʃənɪŋ/ | Điều hòa hiếu khí |
| 98 | Maladaptive movement patterns | /mæləˈdæptɪv ˈmuvmənt ˈpætərnz/ | Các kiểu vận động không thích ứng |
| 99 | Muscle substitutions | /ˈmʌsəl ˌsʌbstɪˈtuʃənz/ | Sự thay thế cơ |
| 100 | Recalcitrant pain | /rɪˈkælsɪtrənt peɪn/ | Cơn đau khó chữa |
