Thống kê Sinh học Cơ bản và Lâm sàng, Ấn bản thứ 5 – Basic & Clinical Biostatistics, 5e
Tác giả: Susan White – Nhà xuất bản McGraw-Hill Medical – Biên dịch: Ths.Bs. Lê Đình Sáng
Chương 12: Các phương pháp Y học dựa trên bằng chứng và Phân tích Quyết định
Methods of Evidence-Based Medicine and Decision Analysis
NHỮNG KHÁI NIỆM CHÍNH
|
VẤN ĐỀ TÌNH HUỐNG
VẤN ĐỀ TÌNH HUỐNG 1
Một người đàn ông 57 tuổi đến khám với tiền sử đau thắt lưng. Cơn đau có tính chất âm ỉ, kéo dài khi nghỉ ngơi, và trở nên tồi tệ hơn khi cúi và nâng vật nặng. Cơn đau ngày càng nặng hơn, và trong 6 tuần qua đã làm ông thức giấc vào ban đêm. Trong vòng 10 ngày qua, ông đã nhận thấy tê ở mông và đùi phải và yếu ở chi dưới phải. Ông phủ nhận sốt, nhưng có chán ăn nhẹ và sụt 10 pound (khoảng 4,5 kg) trong khoảng thời gian 4 tháng. Ông không có tiền sử đau thắt lưng trước đó và sức khỏe nói chung tốt. Khám thực thể cho thấy nhiệt độ , đau khi ấn ở cột sống thắt lưng dưới, giảm cảm giác ở mặt lưng và mặt bên của bàn chân phải, và yếu khi lật ngoài cổ chân phải. Các phản xạ gân sâu bình thường.
Dựa trên việc xem xét y văn, tiền sử và khám thực thể của bệnh nhân, bạn nghi ngờ người đàn ông này có 20% đến 30% khả năng bị ung thư cột sống. Bạn phải quyết định xem có nên chỉ định tốc độ lắng hồng cầu (ESR) hay chỉ định trực tiếp các nghiên cứu hình ảnh, chẳng hạn như MRI cột sống thắt lưng. Joines và cộng sự (2001) đã so sánh một số chiến lược để chẩn đoán ung thư ở bệnh nhân đau thắt lưng. Những kết quả này sau đó đã được Deyo và cộng sự (2014) đánh giá lại và xác nhận. Họ đã báo cáo độ nhạy và độ đặc hiệu cho các quy trình chẩn đoán khác nhau, bao gồm ESR và một số nghiên cứu hình ảnh. Họ báo cáo độ nhạy là 78% và độ đặc hiệu là 67% cho ESR
và độ nhạy và độ đặc hiệu là 95% cho MRI cột sống thắt lưng. Họ đã phát triển một số chiến lược chẩn đoán, hoặc cây quyết định, để điều tra khả năng ung thư ở bệnh nhân ngoại trú chăm sóc ban đầu bị đau thắt lưng và xác định chi phí cho mỗi chiến lược chẩn đoán bằng cách sử dụng dữ liệu từ các khoản bồi hoàn của Medicare năm 2000. Các chiến lược được sắp xếp theo thứ tự chi phí cho mỗi bệnh nhân và được so sánh với số ca ung thư được tìm thấy trên 1.000 bệnh nhân. Chúng tôi sử dụng thông tin từ nghiên cứu của họ để minh họa độ nhạy và độ đặc hiệu của một quy trình chẩn đoán và một lần nữa để minh họa việc sử dụng cây quyết định để so sánh các chiến lược.
VẤN ĐỀ TÌNH HUỐNG 2
Abraham và cộng sự (2017) đã nghiên cứu các phương pháp khám thần kinh khác nhau để xác định phương pháp nào có thể hiệu quả hơn trong việc phát hiện bệnh đa dây thần kinh. Họ đã đánh giá 312 bệnh nhân để xác định độ nhạy và độ đặc hiệu của các xét nghiệm. Dữ liệu tóm tắt một số phát hiện của họ được đưa ra trong phần có tiêu đề “Đo lường độ chính xác của các quy trình chẩn đoán”. Chúng tôi sử dụng một số phát hiện này để minh họa độ nhạy và độ đặc hiệu.
VẤN ĐỀ TÌNH HUỐNG 3
Dabi và cộng sự (2017) đã xác nhận một mô hình có thể được sử dụng để dự đoán sinh non. Họ đã phân tích sâu hơn mô hình để xác định một ngưỡng cắt tối ưu cho các điểm số thu được từ mô hình. Họ đã sử dụng đường cong ROC và biểu đồ nomogram để đánh giá mô hình.
VẤN ĐỀ TÌNH HUỐNG 4
Khi chi phí chăm sóc sức khỏe tiếp tục tăng, phân tích hiệu quả chi phí đang trở thành một thành phần quan trọng trong việc ra quyết định lâm sàng. Gurusamy và cộng sự (2017) đã nghiên cứu hiệu quả chi phí của phẫu thuật cắt bỏ phần xa tụy qua nội soi so với mổ mở để điều trị ung thư tuyến tiền liệt. Họ đã sử dụng phân tích hữu dụng-chi phí cũng như số năm sống được điều chỉnh theo chất lượng (QALYs) để đưa ra kết luận.
VẤN ĐỀ TÌNH HUỐNG 5
Nguyen và Adang (2018) đã đánh giá chi phí và lợi ích của việc triển khai chụp nhũ ảnh để sàng lọc ung thư vú cho phụ nữ ở Việt Nam. Họ báo cáo rằng tỷ lệ mắc ung thư vú đang gia tăng ở Việt Nam và tỷ lệ sống còn thấp hơn nhiều so với các nước khác. Họ sử dụng phân tích quyết định bao gồm tỷ số hiệu quả-chi phí gia tăng (ICERs) cũng như lợi ích tiền tệ ròng gia tăng (INMBs) để đánh giá việc sàng lọc cho các nhóm tuổi khác nhau.
GIỚI THIỆU
“Ra quyết định” là một thuật ngữ áp dụng cho các hành động mà mọi người thực hiện nhiều lần mỗi ngày. Chương này đề cập đến loại ra quyết định thứ hai được áp dụng cho các vấn đề trong bối cảnh y học. Những vấn đề này bao gồm việc đánh giá độ chính xác của các quy trình chẩn đoán, diễn giải kết quả của một quy trình dương tính hoặc âm tính ở một bệnh nhân cụ thể, mô hình hóa các vấn đề phức tạp của bệnh nhân, và lựa chọn cách tiếp cận phù hợp nhất cho vấn đề. Những chủ đề này rất quan trọng trong việc sử dụng và áp dụng y học dựa trên bằng chứng; chúng được định nghĩa rộng rãi là các phương pháp trong ra quyết định hoặc phân tích y tế.
Việc áp dụng đúng các nguyên tắc của y học dựa trên bằng chứng giúp các bác sĩ lâm sàng và các nhà cung cấp dịch vụ chăm sóc sức khỏe khác đưa ra các quyết định chẩn đoán và quản lý tốt hơn.
Chúng tôi bắt đầu bài trình bày với một cuộc thảo luận về mô hình ngưỡng của việc ra quyết định, cung cấp một cách thống nhất để quyết định có nên thực hiện một quy trình chẩn đoán hay không. Tiếp theo, các khái niệm về độ nhạy và độ đặc hiệu được định nghĩa và minh họa. Bốn phương pháp khác nhau dẫn đến kết quả tương đương được trình bày. Sau đó, một phần mở rộng của vấn đề xét nghiệm chẩn đoán trong đó kết quả xét nghiệm là các con số, không chỉ đơn giản là dương tính hoặc âm tính, được đưa ra bằng cách sử dụng đường cong ROC. Cuối cùng, các phương pháp phức tạp hơn sử dụng cây quyết định và các thuật toán được giới thiệu.
ĐÁNH GIÁ CÁC QUY TRÌNH CHẨN ĐOÁN BẰNG MÔ HÌNH NGƯỠNG
Hãy xem xét bệnh nhân được mô tả trong VẤN ĐỀ TÌNH HUỐNG 1, người đàn ông 57 tuổi lo lắng về việc đau thắt lưng ngày càng tăng. Trước khi quyết định cách tiến hành xét nghiệm chẩn đoán, bác sĩ phải xem xét xác suất người đàn ông này bị ung thư cột sống. Xác suất này có thể đơn giản là tỷ lệ hiện mắc của một bệnh cụ thể nếu một xét nghiệm sàng lọc đang được xem xét. Nếu đã thực hiện tiền sử và khám thực thể, tỷ lệ hiện mắc được điều chỉnh, tăng lên hoặc giảm xuống, tùy theo đặc điểm của bệnh nhân (ví dụ: tuổi, giới tính và chủng tộc), các triệu chứng và dấu hiệu. Các bác sĩ sử dụng thuật ngữ “chỉ số nghi ngờ” (index of suspicion) cho xác suất của một bệnh nhất định trước khi thực hiện một quy trình chẩn đoán; nó còn được gọi là xác suất tiên nghiệm (prior probability). Nó cũng có thể được xem xét trong bối cảnh của một mô hình ngưỡng (threshold model).
Mô hình ngưỡng cho phép một bác sĩ cân bằng khả năng bệnh nhân có bệnh với quyết định có nên thực hiện một xét nghiệm chẩn đoán hay không. Ước tính của bác sĩ rằng bệnh nhân có bệnh, từ thông tin có sẵn mà không sử dụng xét nghiệm chẩn đoán, được gọi là xác suất có bệnh. Theo mô hình này, ngưỡng xét nghiệm, , là điểm trên đường xác suất mà tại đó không có sự khác biệt giữa giá trị của việc không điều trị cho bệnh nhân và việc thực hiện xét nghiệm. Tương tự, ngưỡng điều trị, , là điểm trên đường xác suất mà tại đó không có sự khác biệt giữa giá trị của việc thực hiện xét nghiệm và việc điều trị cho bệnh nhân mà không cần làm xét nghiệm.
ĐO LƯỜNG ĐỘ CHÍNH XÁC CỦA CÁC QUY TRÌNH CHẨN ĐOÁN
Độ chính xác của một xét nghiệm hoặc quy trình chẩn đoán có hai khía cạnh. Thứ nhất là khả năng của xét nghiệm phát hiện ra tình trạng mà nó đang xét nghiệm, do đó cho kết quả dương tính ở những bệnh nhân thực sự có tình trạng đó; đây được gọi là độ nhạy (sensitivity) của xét nghiệm. Nếu một xét nghiệm có độ nhạy cao, nó có tỷ lệ âm tính giả thấp.
Độ nhạy có thể được định nghĩa theo nhiều cách tương đương: xác suất có kết quả xét nghiệm dương tính ở những bệnh nhân có bệnh; tỷ lệ bệnh nhân có bệnh cho kết quả xét nghiệm dương tính; tỷ lệ dương tính thật (true-positive rate).
Khía cạnh thứ hai của độ chính xác là khả năng của xét nghiệm xác định những bệnh nhân không có bệnh, được gọi là độ đặc hiệu (specificity) của xét nghiệm. Nếu độ đặc hiệu của một xét nghiệm cao, xét nghiệm đó có tỷ lệ dương tính giả thấp. Độ đặc hiệu cũng có thể được định nghĩa theo nhiều cách tương đương: xác suất có kết quả xét nghiệm âm tính ở những bệnh nhân không có bệnh; tỷ lệ bệnh nhân không có bệnh cho kết quả xét nghiệm âm tính; 1 trừ đi tỷ lệ dương tính giả (false-positive rate).
Trong VẤN ĐỀ TÌNH HUỐNG 2, Abraham và cộng sự (2017) muốn đánh giá độ chính xác của các thành phần của một cuộc khám thần kinh và điện sinh lý để xác định bệnh nhân bị bệnh đa dây thần kinh. Họ đã xác định 312 người được chẩn đoán mắc bệnh đa dây thần kinh và 47 người đối chứng. Thông tin được đưa ra trong Bảng 12-1.
Bảng 12-1. So sánh các phát hiện bất thường khi khám thần kinh giữa bệnh nhân và nhóm chứng
| Toàn bộ Đoàn hệ (n=312) | Nhóm chứng (n=47) | Độ đặc hiệu | PPV | NPV | |
|---|---|---|---|---|---|
| Phản xạ bị suy giảm | |||||
| Gối | 52% | 4% | 96% | 99% | 24% |
| Cổ chân | 74% | 38% | 62% | 92% | 27% |
| Thiếu hụt cảm giác | |||||
| Rung | 73% | 23% | 77% | 95% | 31% |
| Châm kim | 72% | 9% | 91% | 98% | 34% |
| Nhiệt độ | 60% | 11% | 89% | 97% | 27% |
| Chạm nhẹ | 45% | 4% | 96% | 98% | 23% |
| Cảm thụ bản thể | 36% | 2% | 98% | 99% | 20% |
| PPV-Giá trị Dự báo Dương tính; NPV-Giá trị Dự báo Âm tính. cho mỗi so sánh giữa các nhóm. Tái bản với sự cho phép từ Abraham A, và cộng sự (2017). | |||||
Hãy sử dụng thông tin liên quan đến phản xạ bị suy giảm ở gối để phát triển một bảng 2×2 từ đó chúng ta có thể tính toán độ nhạy và độ đặc hiệu của phát hiện này. Bảng 12-2 minh họa cách thiết lập cơ bản cho phương pháp bảng 2×2. Theo truyền thống, các cột đại diện cho bệnh (hoặc tình trạng), sử dụng và để chỉ sự hiện diện và vắng mặt của bệnh. Các hàng đại diện cho các xét nghiệm, sử dụng và cho kết quả xét nghiệm dương tính và âm tính.
Bảng 12-2. Thiết lập cơ bản cho bảng 2×2.
| Xét nghiệm | Bệnh | |
|---|---|---|
| Dương tính |
Âm tính |
|
| Dương tính T+ | TP (dương tính thật) | FP (dương tính giả) |
| Âm tính T- | FN (âm tính giả) | TN (âm tính thật) |
Trong nghiên cứu của Abraham và cộng sự, 312 bệnh nhân dương tính với bệnh đa dây thần kinh. Vì 52% trong số 312 bệnh nhân có bệnh đa dây thần kinh có phản xạ gối bị suy giảm, nên 162 người được đưa vào ô (dương tính thật), còn lại 150 trong số 312 mẫu là âm tính giả. Trong số 47 bệnh nhân không có bệnh đa dây thần kinh, 45 người không có phản xạ gối bị suy giảm, vì vậy 45 được đặt vào ô âm tính thật (). 2 bệnh nhân còn lại được gọi là dương tính giả và được đặt vào ô . Bảng 12-3 cho thấy bảng đã hoàn thành.
Bảng 12-3. Bảng 2×2 để đánh giá độ nhạy và độ đặc hiệu của xét nghiệm phản xạ gối bị suy giảm.
| Dấu hiệu khám | Bệnh đa dây thần kinh | ||
|---|---|---|---|
| Có | Không có | Tổng | |
| Phản xạ gối suy giảm | 162 (TP) | 2 (FP) | 164 |
| Không có phản xạ gối suy giảm | 150 (FN) | 45 (TN) | 195 |
| Tổng | 312 | 47 | 359 |
| TP, dương tính thật; FP, dương tính giả; FN, âm tính giả; TN, âm tính thật. Dữ liệu từ Abraham A, và cộng sự (2017). | |||
Sử dụng Bảng 12-3, chúng ta có thể tính toán độ nhạy và độ đặc hiệu của tiêu chí phản xạ gối đối với sự phát triển của bệnh đa dây thần kinh. (Độ nhạy của phản xạ gối bị suy giảm là tỷ lệ các trường hợp có bệnh đa dây thần kinh thể hiện tiêu chí này, 162 trên 312, hay 52%. Độ đặc hiệu là tỷ lệ các trường hợp không có bệnh đa dây thần kinh mà không có phản xạ gối bị suy giảm, 45 trên 47, hay 96%.)
SỬ DỤNG ĐỘ NHẠY & ĐỘ ĐẶC HIỆU ĐỂ ĐIỀU CHỈNH XÁC SUẤT
Các giá trị của độ nhạy và độ đặc hiệu không thể được sử dụng một mình để xác định giá trị của một xét nghiệm chẩn đoán ở một bệnh nhân cụ thể; chúng được kết hợp với chỉ số nghi ngờ của bác sĩ lâm sàng (hoặc xác suất tiên nghiệm) rằng bệnh nhân có bệnh để xác định xác suất có bệnh (hoặc không có bệnh) khi biết kết quả xét nghiệm.
Chúng tôi trình bày bốn phương pháp khác nhau. Bạn có thể sử dụng phương pháp mà bạn cảm thấy hợp lý nhất hoặc dễ nhớ và áp dụng nhất.
Phương pháp Bảng 2×2
Trong VẤN ĐỀ TÌNH HUỐNG 1, một quyết định phải được đưa ra về việc có nên chỉ định ESR hay tiến hành trực tiếp với các nghiên cứu hình ảnh (MRI cột sống thắt lưng). Quyết định này phụ thuộc vào ba thông tin: (1) xác suất ung thư cột sống (chỉ số nghi ngờ) trước khi thực hiện bất kỳ xét nghiệm nào; (2) độ chính xác của ESR trong việc phát hiện các khối u ác tính; và (3) tần suất có kết quả âm tính đối với quy trình ở những bệnh nhân sau đó không bị ung thư cột sống (độ đặc hiệu).
Hãy sử dụng 20% cho xác suất tiên nghiệm. Các xác suất mới này được gọi là giá trị dự báo của một xét nghiệm dương tính và giá trị dự báo của một xét nghiệm âm tính, còn được gọi là xác suất hậu nghiệm (posterior probabilities).
Bước đầu tiên trong phương pháp bảng 2×2 là kết hợp chỉ số nghi ngờ. Một cách khác để nói rằng bệnh nhân có 20% khả năng bị ung thư cột sống là nói rằng 200 trong số 1.000 bệnh nhân như thế này sẽ bị ung thư cột sống. Trong Bảng 12-4, con số này (200) được viết ở cuối cột . Tương tự, 800 bệnh nhân trong số 1.000 sẽ không bị ung thư cột sống, và con số này được viết ở cuối cột .
Bảng 12-4. Bước một: Thêm các xác suất tiên nghiệm vào bảng 2×2.
| Xét nghiệm | Bệnh | |
|---|---|---|
| T+ | (TP) | (FP) |
| T- | (FN) | (TN) |
| 200 | 800 |
Bước thứ hai là điền vào các ô của bảng bằng cách sử dụng thông tin về độ nhạy và độ đặc hiệu của xét nghiệm. Deyo và cộng sự (2014) báo cáo độ nhạy 78% và độ đặc hiệu 67% cho ESR (). Dựa trên dữ liệu của họ, 78% trong số 200 bệnh nhân bị ung thư cột sống, hay 156 bệnh nhân là dương tính thật, và là âm tính giả (Bảng 12-5). Sử dụng lý luận tương tự, chúng ta thấy rằng một xét nghiệm có độ đặc hiệu 67% cho kết quả là 536 âm tính thật ở 800 bệnh nhân không bị ung thư cột sống, và dương tính giả.
Bảng 12-5. Bước 2: Sử dụng độ nhạy và độ đặc hiệu để xác định số lượng dương tính thật, âm tính giả, âm tính thật, và dương tính giả trong bảng 2×2.
| Xét nghiệm | Bệnh | |
|---|---|---|
| T+ | 156 (TP) | 264 (FP) |
| T- | 44 (FN) | 536 (TN) |
| 200 | 800 |
Bước thứ ba là cộng theo hàng. Từ hàng 1, chúng ta thấy rằng người như bệnh nhân này sẽ có ESR dương tính (Bảng 12-6). Tương tự, 580 bệnh nhân sẽ có ESR âm tính.
Bảng 12-6. Bước 3: Bảng 2×2 đã hoàn thành để tính các giá trị dự báo.
| A. Bảng đã hoàn thành | |||
|---|---|---|---|
|
Bệnh |
|||
| Xét nghiệm | Tổng | ||
| 156 (TP) | 264 (FP) | 420 | |
| 44 (FN) | 536 (TN) | 580 | |
| Tổng | 200 | 800 | 1000 |
| B. Bước 4 | |||
| Giá trị dự báo của một xét nghiệm dương tính | |||
| Giá trị dự báo của một xét nghiệm âm tính |
Bước thứ tư liên quan đến các tính toán cho các giá trị dự báo. Trong số 420 người có xét nghiệm dương tính, 156 người thực sự bị ung thư cột sống, cho ra . Tỷ lệ phần trăm 37% được gọi là giá trị dự báo của một xét nghiệm dương tính, viết tắt là . Tương tự, 536 trong số 580 bệnh nhân có xét nghiệm âm tính, hay 92%, không bị ung thư cột sống. Tỷ lệ phần trăm 92% là giá trị dự báo của một xét nghiệm âm tính, viết tắt là .
Bây giờ chúng ta lặp lại lý luận trước đó cho quy trình tiếp theo, giả sử ESR của người đàn ông là dương tính; từ Bảng 12-6, chúng ta biết rằng xác suất ung thư cột sống với ESR dương tính là 37%. Dựa trên ESR dương tính, 37%, hay 370 trong số 1.000 bệnh nhân, có khả năng bị ung thư cột sống, và 630 thì không. MRI cột sống thắt lưng được Joines và cộng sự cho thấy có độ nhạy 95% và độ đặc hiệu 95%. Áp dụng các thống kê này cho ra 351,5 dương tính thật và 598,5 âm tính thật. Phép trừ cho ra 18,5 âm tính giả và 31,5 dương tính giả. Sau khi cộng các hàng, giá trị dự báo của một MRI cột sống thắt lưng dương tính là , hay 91,8%, và giá trị dự báo của một MRI cột sống thắt lưng âm tính là 97% (xem Bảng 12-7).
Bảng 12-7. Bảng 2×2 đã hoàn thành cho khám siêu âm từ VẤN ĐỀ TÌNH HUỐNG 1.
| A. Bảng đã hoàn thành | |||
|---|---|---|---|
| Bệnh | |||
| Xét nghiệm | Tổng | ||
| 351.5 (TP) | 31.5 (FP) | 383 | |
| 18.5 (FN) | 598.5 (TN) | 617 | |
| Tổng | 370 | 630 | 1000 |
| B. Bước 4 | |||
| Giá trị dự báo của một xét nghiệm dương tính | |||
| Giá trị dự báo của một xét nghiệm âm tính |
Tỷ số Khả dĩ
Một phương pháp thay thế là tỷ số khả dĩ (likelihood ratio); nó sử dụng tỷ lệ chênh (odds) thay vì xác suất. Tỷ số khả dĩ thể hiện tỷ lệ chênh mà kết quả xét nghiệm xảy ra ở bệnh nhân có bệnh so với tỷ lệ chênh mà kết quả xét nghiệm xảy ra ở bệnh nhân không có bệnh.
Trong VẤN ĐỀ TÌNH HUỐNG 1, độ nhạy của ESR là 78%; và độ đặc hiệu là 67%, cho tỷ lệ dương tính giả là . Do đó, tỷ số khả dĩ (LR) cho một xét nghiệm dương tính là:
Để sử dụng tỷ số khả dĩ, chúng ta phải chuyển đổi xác suất tiên nghiệm thành tỷ lệ chênh trước xét nghiệm. Xác suất tiên nghiệm của ung thư cột sống là 0,20, và tỷ lệ chênh được tìm thấy bằng cách chia xác suất cho 1 trừ đi xác suất, cho ra:
Tiếp tục với ví dụ ESR, chúng ta nhân tỷ lệ chênh trước xét nghiệm với tỷ số khả dĩ để có được tỷ lệ chênh sau xét nghiệm:
Tỷ lệ chênh có thể được chuyển đổi trở lại thành xác suất bằng cách chia tỷ lệ chênh cho 1 cộng với tỷ lệ chênh. Tức là:
Xác suất hậu nghiệm, tất nhiên, là giá trị dự báo của một xét nghiệm dương tính và là kết quả tương tự chúng ta đã tìm thấy trước đó.
Phương pháp Cây Quyết định
Sử dụng lại VẤN ĐỀ TÌNH HUỐNG 1, chúng tôi minh họa phương pháp cây quyết định (decision tree) để điều chỉnh xác suất ban đầu. Các cây rất hữu ích để sơ đồ hóa một chuỗi các sự kiện. Hình 12-1 minh họa rằng trước khi chỉ định một xét nghiệm, bệnh nhân có thể ở một trong hai tình trạng: có bệnh hoặc không có bệnh.
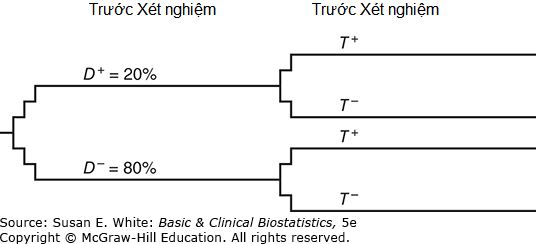
Hình 12-1. Cây quyết định với các nhánh kết quả xét nghiệm.
Các xác suất tiên nghiệm được bao gồm trên mỗi nhánh, 20% trên nhánh và 80% trên nhánh . Xét nghiệm có thể dương tính hoặc âm tính.
Trong bước tiếp theo, thông tin về độ nhạy và độ đặc hiệu của xét nghiệm được thêm vào cây. Tập trung vào nhánh , một ESR dương tính ở khoảng 78% bệnh nhân này. Hình 12-2 cho thấy độ nhạy 78% của xét nghiệm được viết trên dòng .
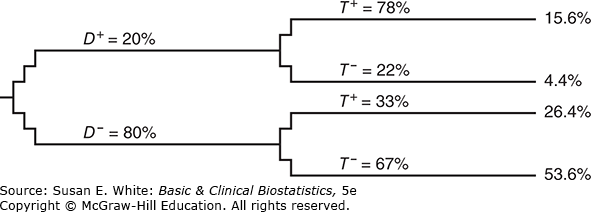
Hình 12-2. Cây quyết định với thông tin kết quả xét nghiệm.
Các tính toán tương tự được thực hiện cho 80% nam giới không bị ung thư cột sống. Lưu ý rằng các tỷ lệ phần trăm ở cuối bốn nhánh cộng lại thành 100%. Hình 12-3 cho thấy cây được đảo ngược để tìm các giá trị dự báo.
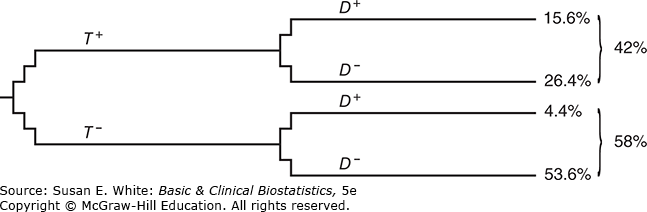
Hình 12-3. Đảo ngược cây để tương ứng với tình huống mà các bác sĩ phải đối mặt.
Định lý Bayes
Một phương pháp khác để tính giá trị dự báo của một xét nghiệm dương tính liên quan đến việc sử dụng một công thức toán học. Công thức của định lý Bayes cho giá trị dự báo của một xét nghiệm dương tính, hay khả năng một bệnh nhân có xét nghiệm dương tính có bệnh.
Viết lại định lý Bayes theo độ nhạy và độ đặc hiệu, chúng ta có được:
Sử dụng lại VẤN ĐỀ TÌNH HUỐNG 1, chúng ta có:
ĐƯỜNG CONG ROC
Các phương pháp trước đó áp dụng nếu kết quả xét nghiệm chỉ đơn giản là dương tính hoặc âm tính. Tuy nhiên, nhiều xét nghiệm có các giá trị được đo trên một thang số. Khi các giá trị xét nghiệm được đo trên một thang liên tục, các mức độ nhạy và độ đặc hiệu phụ thuộc vào nơi đặt ngưỡng cắt giữa dương tính và âm tính. Hình 12-4 trình bày hai phân phối giả định tương ứng với tình huống này.
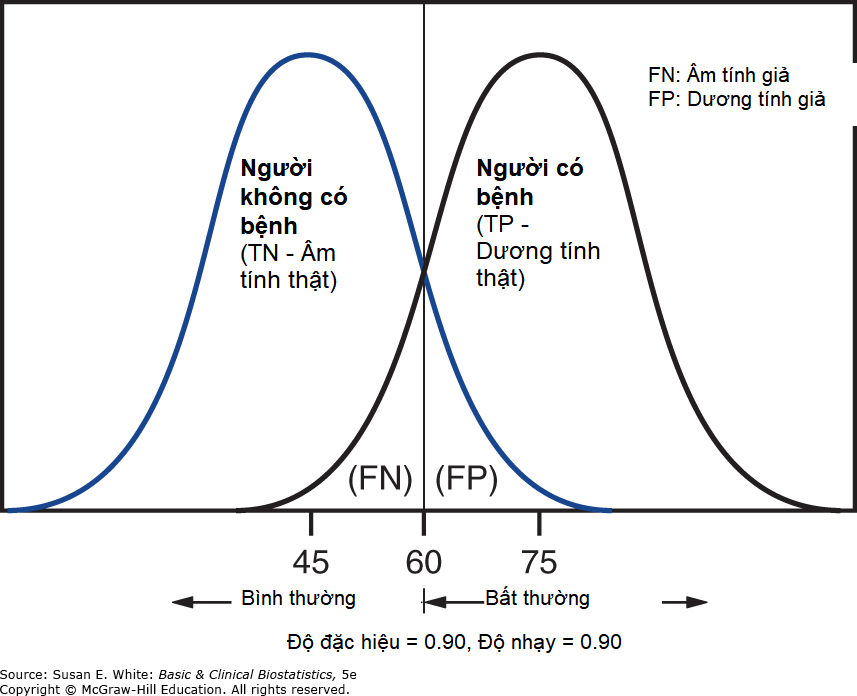
Hình 12-4. Hai phân phối giả định với ngưỡng cắt tại 60. (TN, âm tính thật; TP, dương tính thật; FN, âm tính giả; FP, dương tính giả).
Giả sử một bác sĩ muốn một xét nghiệm có độ nhạy cao hơn, nghĩa là bác sĩ muốn có nhiều kết quả dương tính giả hơn là bỏ sót những người thực sự mắc bệnh. Hình 12–5 minh họa điều gì sẽ xảy ra nếu độ nhạy được tăng lên bằng cách hạ ngưỡng xuống 55 đối với một xét nghiệm bình thường. Độ nhạy được tăng lên, nhưng phải trả giá bằng độ đặc hiệu thấp hơn.
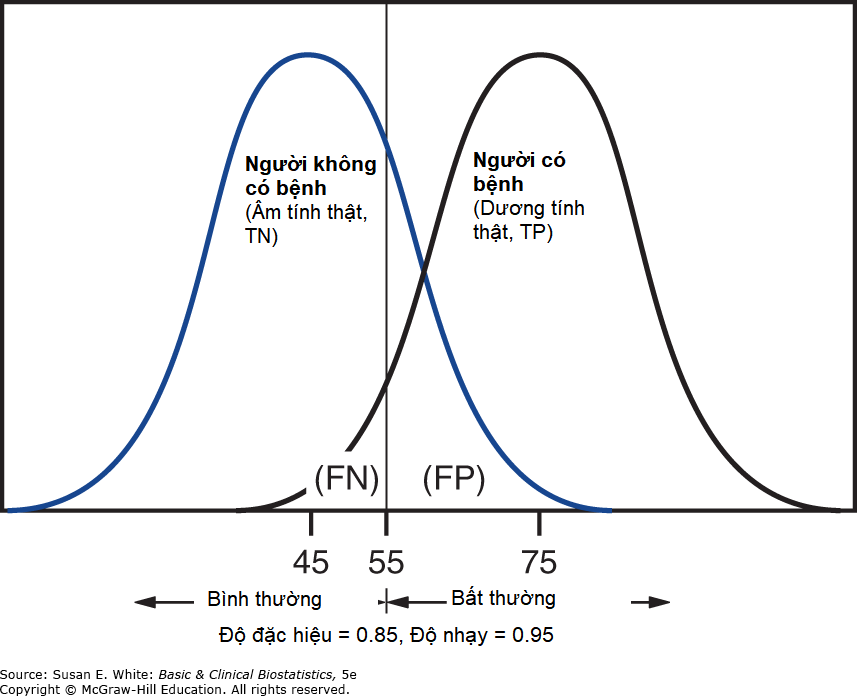
Hình 12–5. Hai phân phối giả định với ngưỡng ở 55. (TN, âm tính thật; TP, dương tính thật; FN, âm tính giả; FP, dương tính giả).
Một cách hiệu quả hơn để hiển thị mối quan hệ giữa độ nhạy và độ đặc hiệu cho các xét nghiệm có kết quả liên tục là với đường cong đặc tính hoạt động của người nhận (receiver operating characteristic – ROC). Đường cong ROC là một biểu đồ của độ nhạy (hoặc tỷ lệ dương tính thật) so với tỷ lệ dương tính giả. Đường chéo chấm trong Hình 12-6 tương ứng với một xét nghiệm dương tính hoặc âm tính chỉ do ngẫu nhiên.
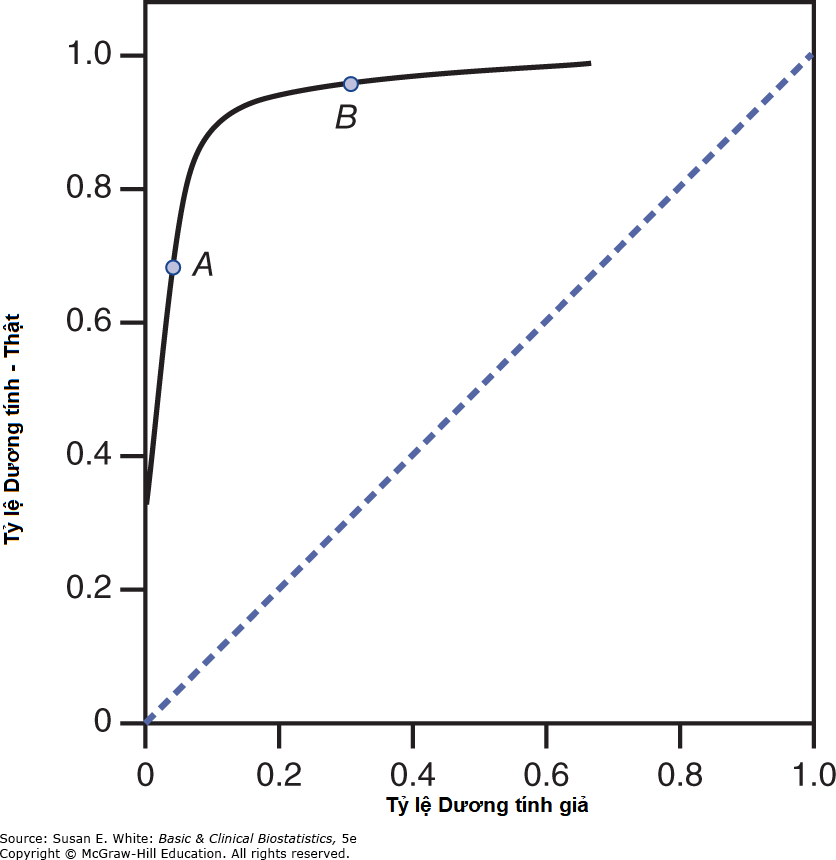
Hình 12-6. Đường cong đặc tính hoạt động của người nhận.
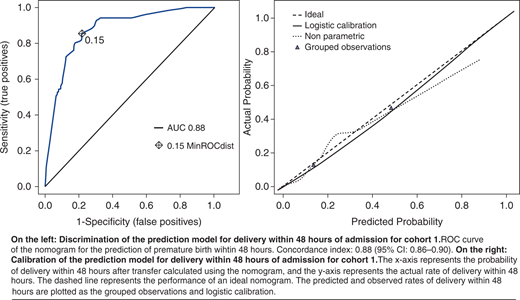
Trong VẤN ĐỀ TÌNH HUỐNG 3, Dabi và cộng sự (2017) đã thực hiện một nghiên cứu hồi cứu để xác nhận việc sử dụng một biểu đồ nomogram để ước tính hai xác suất: sinh trong vòng 48 giờ và sinh trước 32 tuần. Đường cong ROC của các nhà điều tra này cho việc sinh trong vòng 48 giờ được sao chép trong Hộp 12-1.
| HỘP 12-1. ROC ĐỂ DỰ ĐOÁN SINH NON.
|
PHÂN TÍCH QUYẾT ĐỊNH
Phân tích quyết định (Decision analysis) có thể được áp dụng cho bất kỳ vấn đề nào trong đó có thể lựa chọn giữa các hành động thay thế khác nhau. Hình 12-7 minh họa các thành phần cho nghiên cứu về phẫu thuật cắt bỏ phần xa tụy qua nội soi so với mổ mở. Điểm mà một nhánh xảy ra được gọi là một nút (node); trong Hình 12-7, các nút được xác định bằng một hình vuông hoặc một hình tròn. Hình vuông chỉ một nút quyết định (decision node). Hình tròn chỉ một nút cơ hội (chance node).
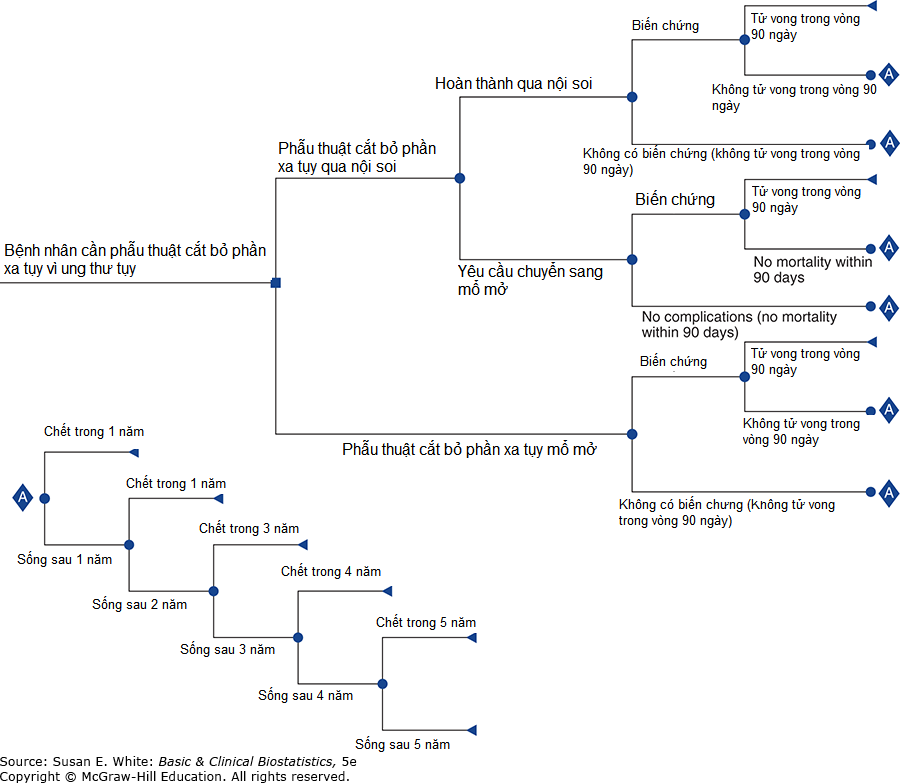
Hình 12-7. Cây quyết định cho phẫu thuật cắt bỏ tụy mổ mở và nội soi.
Xác định Xác suất
Bước tiếp theo trong việc phát triển một cây quyết định là gán một xác suất cho mỗi nhánh dẫn từ mỗi nút cơ hội. Để xác định các xác suất cho cây quyết định, các nhà điều tra có thể khảo sát y văn và kết hợp các kết quả từ các nghiên cứu trước đó.
Để xác định xác suất cho cây quyết định, các nhà nghiên cứu có thể khảo sát tài liệu y khoa và kết hợp kết quả từ các nghiên cứu trước đây. Gurusamy và các đồng nghiệp đã áp dụng cách tiếp cận này. Các xác suất này được ghi trong các ô phía trên các nhánh trong Hình 12–8. Lưu ý rằng xác suất kết hợp cho bất kỳ tập hợp kết quả nào, chẳng hạn như kết quả có biến chứng và không có biến chứng, đều bằng 1.
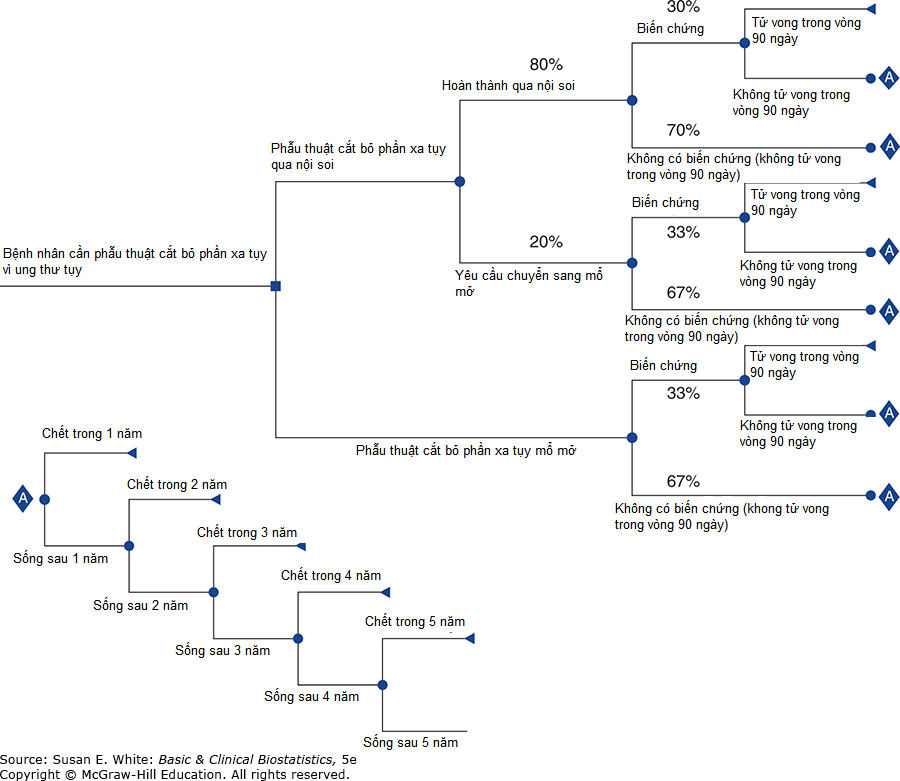
Hình 12–8. Sơ đồ cây quyết định so sánh phẫu thuật cắt tụy mở và phẫu thuật nội soi với xác suất.
Quyết định Giá trị của các Kết cục
Bước cuối cùng trong việc xác định một vấn đề quyết định yêu cầu gán một giá trị, hoặc mức hữu dụng (utility), cho mỗi kết cục. Với một số vấn đề quyết định, kết cục là chi phí, và các số tiền đô la có thể được sử dụng làm mức hữu dụng của mỗi kết cục. Các kết quả dựa trên các xác suất khách quan, chẳng hạn như chi phí, số năm sống, số năm sống được điều chỉnh theo chất lượng (quality-adjusted life years – QALYs), có thể được sử dụng làm mức hữu dụng cho một quyết định.
Khi các kết cục dựa trên xác suất chủ quan, các nhà điều tra phải tìm cách gán cho chúng một giá trị. Quá trình này được gọi là gán một mức hữu dụng (utility) cho mỗi kết cục. Thang đo được sử dụng cho các mức hữu dụng là tùy ý, mặc dù thang đo từ 0 cho kết cục ít được mong muốn nhất, chẳng hạn như tử vong, đến 1 hoặc 100 cho kết cục được mong muốn nhất, chẳng hạn như sức khỏe hoàn hảo, thường được sử dụng.
Một ví dụ về việc xác định các mức hữu dụng chủ quan: Các mức hữu dụng chủ quan có thể được thu thập một cách không chính thức hoặc bằng một quy trình nghiêm ngặt hơn được gọi là kỹ thuật xổ số (lottery technique). Kỹ thuật này liên quan đến một quá trình được gọi là lý thuyết trò chơi (game theory). Để minh họa, giả sử chúng tôi yêu cầu bạn chơi một trò chơi trong đó bạn có thể chọn một giải thưởng trị giá 50 đô la hoặc bạn có thể chơi trò chơi với cơ hội 50–50 thắng 100 đô la (và không có gì nếu bạn thua). Ở đây, giá trị kỳ vọng (expected value) của việc chơi trò chơi là
Bây giờ giả sử một đồng nghiệp chơi trò chơi và chọn giải thưởng 50 đô la khi cơ hội thắng 100 đô la là 50–50. Sau đó, chúng tôi hỏi liệu đồng nghiệp đó có còn chơi nếu cơ hội thắng 100 đô la chỉ còn 40% hay không, và cứ thế, cho đến khi đạt đến điểm bàng quan. Chúng tôi mô tả đồng nghiệp của bạn là người ưa rủi ro (risk-seeking) khi họ sẵn sàng đánh cược ngay cả khi tỷ lệ cược không thuận lợi và giá trị kỳ vọng của trò chơi thấp hơn giải thưởng.
Hoàn thành Cây Quyết định
Phân tích cây quyết định bao gồm việc kết hợp các xác suất của mỗi hành động với mức hữu dụng của mỗi hành động để có thể đưa ra quyết định tối ưu tại các nút quyết định. Để quyết định xem nên thực hiện phẫu thuật mổ mở hay nội soi, nghiên cứu của Gurusamy trong VẤN ĐỀ TÌNH HUỐNG 4 đã xác định các phương án quyết định và các kết cục có thể xảy ra, cùng với các xác suất và chi phí ước tính.
Cây quyết định được phân tích bằng một quy trình được gọi là tính toán các mức hữu dụng kỳ vọng. Kết quả của phép tính đó được hiển thị trong Hình 12–9, là bản sao của Bảng 2 từ bản thảo gốc. Lưu ý rằng chi phí thô của phẫu thuật cắt bỏ phần xa tụy mổ mở cao hơn so với phương pháp nội soi, nhưng khi xem xét chi phí và xác suất của các điểm cuối khác nhau, sự khác biệt về cả chi phí và QALYs đều nghiêng về phương pháp nội soi.
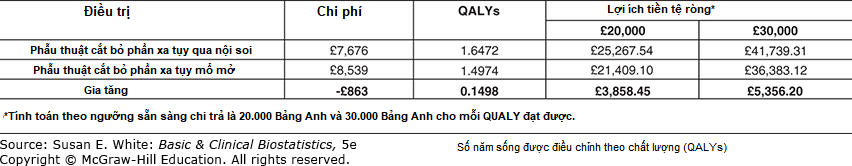
Hình 12–9. Kết quả của phân tích quyết định. (QALY, số năm sống được điều chỉnh theo chất lượng.)
Kết luận từ Phân tích Quyết định
Nhà điều tra đã kết luận rằng “Điều này cho thấy phẫu thuật cắt bỏ phần xa tụy qua nội soi giúp giảm chi phí và tăng số năm sống được điều chỉnh theo chất lượng (QALYs) so với phẫu thuật cắt bỏ phần xa tụy mổ mở, với lợi ích tiền tệ ròng cao hơn. Do đó, phẫu thuật cắt bỏ phần xa tụy qua nội soi chiếm ưu thế hơn phẫu thuật mổ mở, và lợi ích tiền tệ ròng (NMB) gia tăng là dương.”
Quyết định tối ưu là quyết định có chi phí thấp nhất hoặc giá trị kỳ vọng lớn nhất, và sự lựa chọn của người ra quyết định là tương đối dễ dàng. Khi chi phí hoặc mức hữu dụng kỳ vọng của hai quyết định rất gần nhau, tình huống này được gọi là khó phân định (toss-up), và các yếu tố như các ước tính được sử dụng trong phân tích trở nên quan trọng hơn.
Đánh giá Quyết định: Phân tích Độ nhạy
Các xác suất chính xác cho mỗi nhánh trong một cây quyết định thường khó có được từ y văn. Các nhà điều tra thường phải sử dụng các ước tính được đưa ra cho các tình huống liên quan. Ví dụ, trong VẤN ĐỀ TÌNH HUỐNG 4, các tác giả cung cấp một phân tích độ nhạy cho thấy tác động của các giá trị khác nhau của chi phí gia tăng và QALY. Quy trình để đánh giá cách quyết định thay đổi như một hàm của việc thay đổi các xác suất và mức hữu dụng được gọi là phân tích độ nhạy (sensitivity analysis). Có thể thực hiện một phân tích để xác định độ nhạy của quyết định cuối cùng đối với hai hoặc nhiều giả định đồng thời. Hầu hết các nhà thống kê và nhà nghiên cứu trong lĩnh vực phân tích quyết định đều khuyến nghị rằng tất cả các báo cáo được công bố về một phân tích quyết định nên bao gồm một phân tích độ nhạy để giúp độc giả biết được phạm vi ứng dụng mà kết quả có thể áp dụng.
SỬ DỤNG PHÂN TÍCH QUYẾT ĐỊNH ĐỂ SO SÁNH CÁC CHIẾN LƯỢC
Joines và cộng sự (2001) đã thiết kế một phân tích quyết định để xác định quy trình hiệu quả nhất cho bệnh nhân đau thắt lưng và nghi ngờ ung thư cột sống. Họ đã kiểm tra một số quy trình; chúng được phác thảo trong Hình 12-10A và 12-10B.
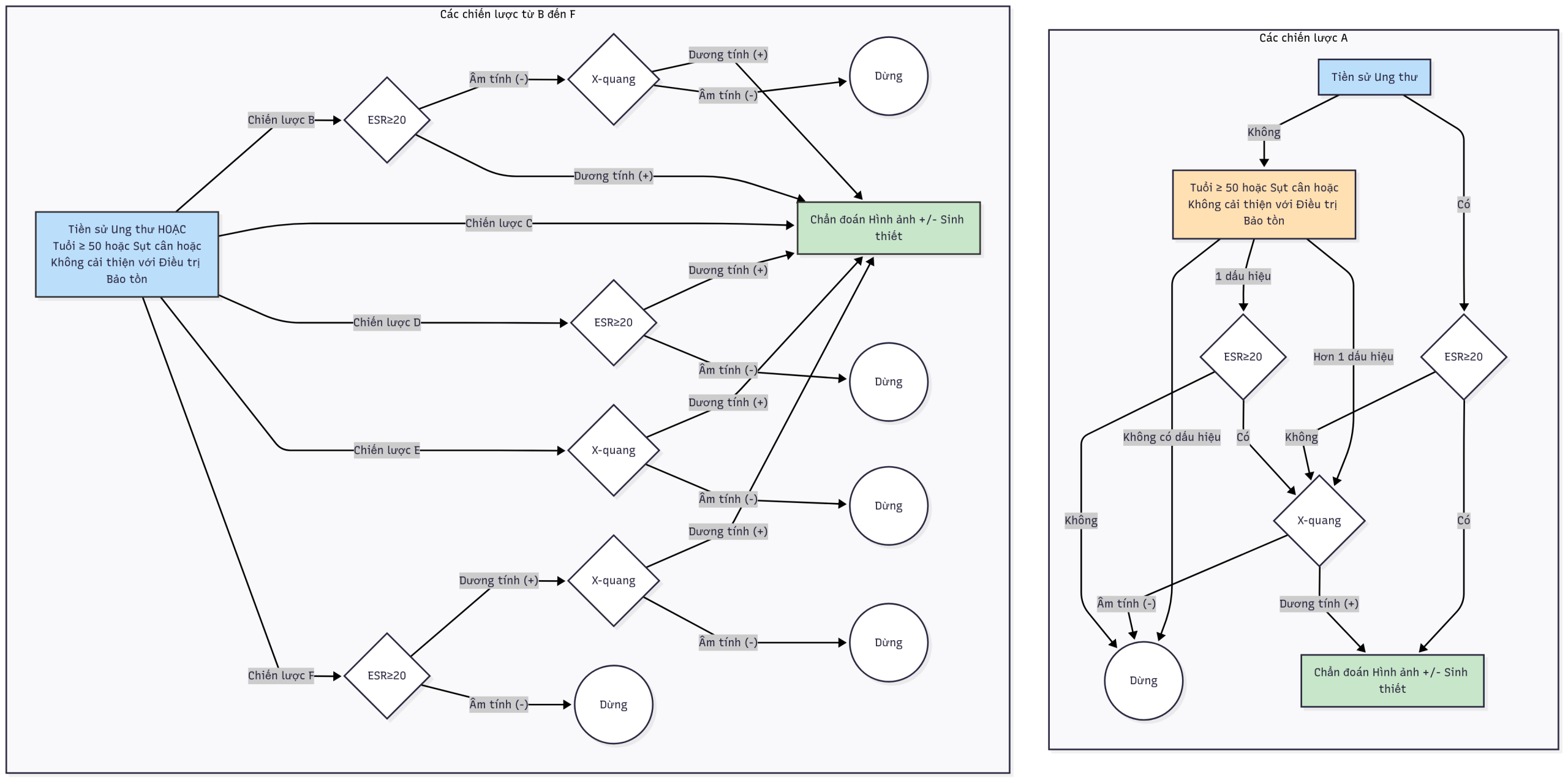
Hình 12-10. Các chiến lược sàng lọc ung thư cột sống.
Các chiến lược được đánh giá được đánh chữ từ A đến F. Hình 12-10A cho thấy chiến lược A là một thuật toán khá phức tạp. Một số chiến lược khác được minh họa trong Hình 12-10B.
Các kết quả cho năm chiến lược chủ đạo được đưa ra trong Bảng 12-10. Các tác giả đã chuẩn bị một biểu đồ so sánh số ca ung thư được tìm thấy trên 1.000 bệnh nhân và chi phí cho mỗi bệnh nhân. Biểu đồ được sao chép trong Hình 12-11.
Bảng 12-10. So sánh năm chiến lược chủ đạo trong phân tích cơ bản.ª
| Chiến lược | Mô tả | Độ nhạy Chiến lược | Độ đặc hiệu Chiến lượcᵇ | Ca tìm thấy trên 1.000 Bệnh nhân | … | Chi phí trên Bệnh nhân |
|---|---|---|---|---|---|---|
| F | Chụp ảnh nếu ESR+ và X-quang+ | 0.400 | 0.9997 | 2.6 | USD14 | |
| A | Xét nghiệm chọn lọc | 0.525 | 0.9992 | 3.5 | USD21 | |
| E2 | Chụp ảnh nếu HxCa+ hoặc X-quang+ | 0.588 | 0.9980 | 3.9 | USD42 | |
| B2 | Chụp ảnh nếu HxCa+ hoặc ESR+ hoặc X-quang+ | 0.701 | 0.9919 | 4.6 | USD110 | |
| C | Chụp ảnh mọi người | 0.732 | 0.9794 | 4.8 | USD241 | |
| ESR, tốc độ lắng hồng cầu; HxCa, tiền sử ung thư; MRI, chụp cộng hưởng từ. | ||||||
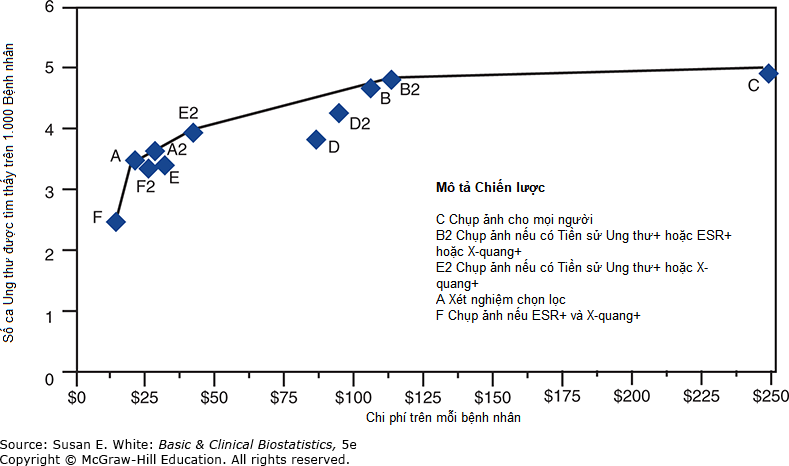
Hình 12-11. Đường cong đặc tính hoạt động của người nhận để xét nghiệm ung thư cột sống.
Từ kết quả của phân tích quyết định, các nhà điều tra đã khuyến nghị chiến lược B2.
SỬ DỤNG PHÂN TÍCH QUYẾT ĐỊNH ĐỂ ĐÁNH GIÁ THỜI ĐIỂM & PHƯƠNG PHÁP
Trong VẤN ĐỀ TÌNH HUỐNG 5, Nguyen và Adang (2018) đã đánh giá hiệu quả chi phí (CE) của việc sàng lọc ung thư vú bằng chụp nhũ ảnh cho phụ nữ ở Việt Nam.
Kết quả của phân tích CE cho 100.000 phụ nữ Việt Nam được sao chép trong Hình 12-12. Họ đã đo cả ICER (tỷ số hiệu quả-chi phí gia tăng) và INMB (lợi ích tiền tệ ròng gia tăng).
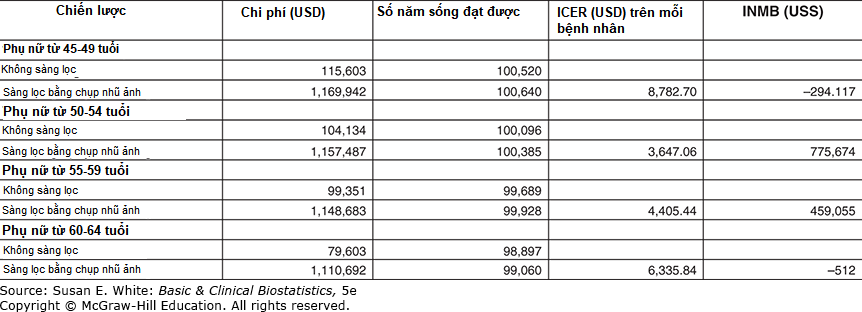
Hình 12-12. Hiệu quả chi phí của các kịch bản chụp nhũ ảnh ở phụ nữ Việt Nam.
| Chiến lược | Chi phí (USD) | Số năm sống có được | ICER (USD) trên bệnh nhân | INMB (USD) |
|---|---|---|---|---|
| Phụ nữ 45-49 tuổi | ||||
| Không sàng lọc | 115.000 | 100.520 | ||
| Sàng lọc bằng chụp nhũ ảnh | 1.109.942 | 100.040 | 8782.70 | -294.117 |
| Phụ nữ 50-54 tuổi | ||||
| Không sàng lọc | 104.134 | 100.006 | ||
| Sàng lọc bằng chụp nhũ ảnh | 1.157.487 | 100.305 | 3.547.06 | 775.674 |
| … |
Hình 12-13 trình bày các INMB cho độ tuổi bắt đầu sàng lọc và tỷ lệ phụ nữ được sàng lọc.
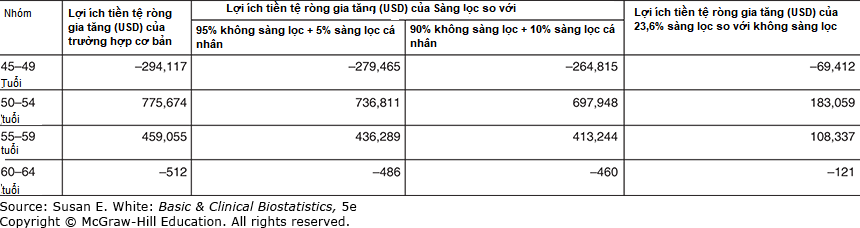
Hình 12-13. So sánh INMB cho các nhóm tuổi và tỷ lệ tham gia chụp nhũ ảnh ở phụ nữ Việt Nam.
TÓM TẮT
| Các chủ đề trong chương này là sự khởi đầu từ các chủ đề được xem xét trong các sách giáo khoa thống kê sinh học nhập môn truyền thống. Tuy nhiên, sự gia tăng các nghiên cứu y học sử dụng các phương pháp trong việc ra quyết định và sự nhấn mạnh ngày càng tăng vào y học dựa trên bằng chứng cho thấy các bác sĩ thực hành nên quen thuộc với các khái niệm này.
Chúng tôi đã trình bày bốn phương pháp tương đương để xác định khả năng một bệnh (hoặc tình trạng) ở một bệnh nhân nhất định dựa trên kết quả của một quy trình chẩn đoán. Ba thông tin cần thiết: (1) xác suất của bệnh hoặc tình trạng trước bất kỳ quy trình nào; (2) độ chính xác của quy trình trong việc xác định tình trạng khi nó có mặt (độ nhạy); và (3) độ chính xác của quy trình trong việc xác định sự vắng mặt của tình trạng khi nó thực sự vắng mặt (độ đặc hiệu). Khi kết quả từ một quy trình hoặc một cuộc điều tra được biểu thị dưới dạng một giá trị số, thay vì là một đánh giá dương tính hoặc âm tính, đường cong ROC có thể được sử dụng để đánh giá các hệ quả của các quyết định. Chúng tôi đã mở rộng các ứng dụng đơn giản này sang các tình huống phức tạp hơn. Một quy trình chẩn đoán thường là một phần của một quyết định phức tạp, và các phương pháp trong chương này có thể được sử dụng để xác định các xác suất cho các nhánh của cây quyết định. |
BÀI TẬP THỰC HÀNH
- Giả sử một phụ nữ 70 tuổi đến văn phòng của bạn vì mệt mỏi, đau ở bàn tay và đầu gối, và các cơn đau nhói, ngắt quãng ở ngực. Một chẩn đoán có thể trong trường hợp này là lupus ban đỏ hệ thống (SLE). Câu hỏi là có nên chỉ định một xét nghiệm ANA (kháng thể kháng nhân) hay không và nếu có, làm thế nào để diễn giải kết quả. Tan và cộng sự (1982) báo cáo rằng xét nghiệm ANA rất nhạy với SLE, dương tính 95% thời gian khi bệnh có mặt. Tuy nhiên, nó chỉ đặc hiệu khoảng 50%. a. Giả sử bệnh nhân này có 2% khả năng bị SLE ban đầu, kết quả của một xét nghiệm ANA có độ nhạy 95% và độ đặc hiệu 50% đối với SLE sẽ thay đổi xác suất lupus như thế nào nếu xét nghiệm dương tính? Âm tính? b. Giả sử người phụ nữ bị sưng khớp ngoài các triệu chứng khác. Trong trường hợp này, xác suất lupus cao hơn, có lẽ là 20%. Tính lại xác suất lupus nếu xét nghiệm dương tính và nếu nó âm tính.
- Sử dụng định lý Bayes và phương pháp tỷ số khả dĩ để tính xác suất không có lupus khi xét nghiệm ANA âm tính, sử dụng xác suất trước xét nghiệm của lupus là 2%.
- Một người đàn ông da trắng 43 tuổi đến văn phòng của bạn để khám sức khỏe bảo hiểm. Phân tích nước tiểu thường quy cho thấy có glucose niệu. Bạn gần đây đã biết về một xét nghiệm mới được phát triển cho kết quả dương tính ở 138 trong số 150 bệnh nhân tiểu đường đã biết và ở 24 trong số 150 người được biết là không mắc bệnh tiểu đường. a. Độ nhạy của xét nghiệm mới là gì? b. Độ đặc hiệu của xét nghiệm mới là gì? c. Tỷ lệ dương tính giả của xét nghiệm mới là gì? d. Giả sử một xét nghiệm đường huyết lúc đói được thực hiện với độ nhạy và độ đặc hiệu đã biết lần lượt là 0,80 và 0,96. Nếu xét nghiệm này được áp dụng cho cùng một nhóm mà xét nghiệm mới đã sử dụng, giá trị dự báo của một xét nghiệm dương tính là gì? e. Đối với bệnh nhân hiện tại, sau khi có kết quả phân tích nước tiểu dương tính, bạn nghĩ rằng khả năng anh ta bị tiểu đường là khoảng 90%. Nếu xét nghiệm đường huyết lúc đói dương tính, xác suất có bệnh đã được điều chỉnh là bao nhiêu?
- Xem xét một phụ nữ 22 tuổi đến văn phòng của bạn với triệu chứng hồi hộp. Khám thực thể cho thấy một phụ nữ khỏe mạnh không có tiếng thổi tim có thể phát hiện được. Trong tình huống này, bạn đoán rằng bệnh nhân này có 25-30% khả năng bị sa van hai lá. Siêu âm tim khá nhạy để phát hiện sa van hai lá ở những bệnh nhân có bệnh—nhạy khoảng 90%. Siêu âm tim cũng khá đặc hiệu, chỉ cho thấy khoảng 5% dương tính giả. a. Một kết quả siêu âm tim dương tính ở người phụ nữ này thay đổi ý kiến của bạn về 30% khả năng bị sa van hai lá như thế nào? b. Nếu siêu âm tim âm tính, bạn có thể chắc chắn đến mức nào rằng bệnh nhân này không bị sa van hai lá?
- Van Crevel và cộng sự (1986) đã tiếp cận vấn đề quản lý phình động mạch túi nội sọ ngẫu nhiên bằng cách xem xét một phụ nữ 45 tuổi hư cấu bị đau nửa đầu. Các nhà điều tra đã phát triển một thang đo cho mức hữu dụng của mỗi kết cục, từ 0 cho cái chết đến 100 cho sức khỏe hoàn hảo. Sơ đồ quyết định được thể hiện trong Hình 12-14. a. Mức hữu dụng kỳ vọng của ba kết cục nếu có vỡ phình động mạch là gì? b. Mức hữu dụng kỳ vọng của quyết định không phẫu thuật là gì? c. Mức hữu dụng kỳ vọng của quyết định phẫu thuật là gì? d. Cách tiếp cận nào có mức hữu dụng cao nhất?
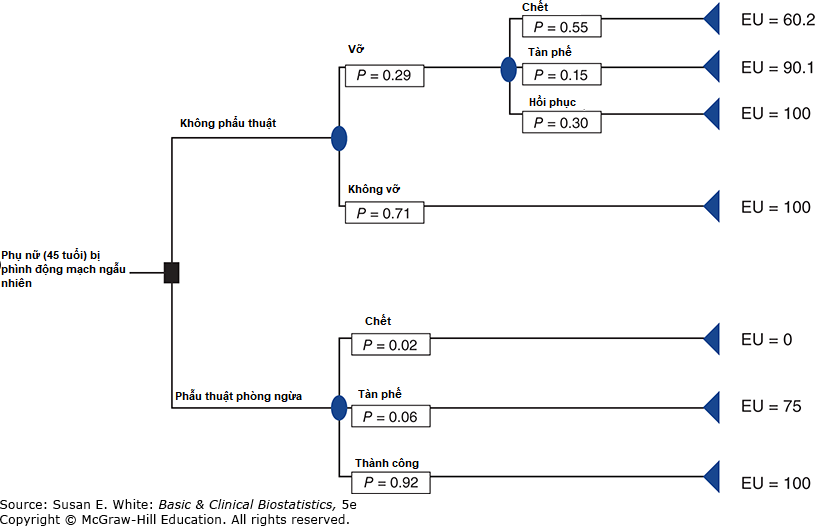
Hình 12-14. Cây quyết định cho các túi phình động mạch với các xác suất và mức hữu dụng được bao gồm. (EU, mức hữu dụng kỳ vọng).
Hình 12-15. Cây quyết định cho viêm loét đại tràng.
Bảng Chú giải Thuật ngữ Thống kê Anh – Việt (Chương 12)
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Evidence-Based Medicine | /ˈevɪdəns beɪst ˈmedɪsɪn/ | Y học dựa trên bằng chứng |
| 2 | Decision Analysis | /dɪˈsɪʒən əˈnæləsɪs/ | Phân tích Quyết định |
| 3 | Diagnostic Procedure | /ˌdaɪəɡˈnɒstɪk prəˈsiːdʒər/ | Quy trình Chẩn đoán |
| 4 | Index of Suspicion | /ˈɪndeks əv səˈspɪʃən/ | Chỉ số nghi ngờ |
| 5 | Threshold Model | /ˈθreʃhoʊld ˈmɒdəl/ | Mô hình Ngưỡng |
| 6 | Sensitivity | /ˌsensɪˈtɪvəti/ | Độ nhạy |
| 7 | Specificity | /ˌspesɪˈfɪsəti/ | Độ đặc hiệu |
| 8 | False-Positive | /fɔːls ˈpɒzətɪv/ | Dương tính giả |
| 9 | False-Negative | /fɔːls ˈneɡətɪv/ | Âm tính giả |
| 10 | 2×2 Table Method | /tuː baɪ tuː ˈteɪbəl ˈmeθəd/ | Phương pháp Bảng 2×2 |
| 11 | Predictive Values | /prɪˈdɪktɪv ˈvæljuːz/ | Các giá trị Dự báo |
| 12 | Likelihood Ratio | /ˈlaɪklihʊd ˈreɪʃiəʊ/ | Tỷ số Khả dĩ |
| 13 | Prior Odds | /ˈpraɪər ɒdz/ | Tỷ lệ chênh Tiên nghiệm (Trước xét nghiệm) |
| 14 | Prior Probability | /ˈpraɪər ˌprɒbəˈbɪləti/ | Xác suất Tiên nghiệm (Trước xét nghiệm) |
| 15 | Decision Tree | /dɪˈsɪʒən triː/ | Cây Quyết định |
| 16 | Bayes’ Theorem | /beɪz ˈθɪərəm/ | Định lý Bayes |
| 17 | Rule out (a disease) | /ruːl aʊt/ | Loại trừ (một bệnh) |
| 18 | Rule in (a disease) | /ruːl ɪn/ | Khẳng định (một bệnh) |
| 19 | ROC (Receiver Operating Characteristic) Curves | /ɑːr oʊ siː kɜːrvz/ | Đường cong ROC |
| 20 | Outcomes | /ˈaʊtkʌmz/ | Các kết cục |
| 21 | Costs | /kɒsts/ | Chi phí |
| 22 | Quality-of-Life Adjusted Survival | /ˈkwɒləti əv laɪf əˈdʒʌstɪd sərˈvaɪvəl/ | Số năm sống được điều chỉnh theo chất lượng |
| 23 | Subjective Utilities | /səbˈdʒektɪv juːˈtɪlətiz/ | Các mức hữu dụng chủ quan |
| 24 | Sensitivity Analysis | /ˌsensɪˈtɪvəti əˈnæləsɪs/ | Phân tích Độ nhạy |
| 25 | Prevalence | /ˈprevələns/ | Tỷ lệ hiện mắc |
| 26 | Low Back Pain | /loʊ bæk peɪn/ | Đau thắt lưng |
| 27 | Spinal Malignancy | /ˈspaɪnəl məˈlɪɡnənsi/ | Ung thư cột sống |
| 28 | Erythrocyte Sedimentation Rate (ESR) | /ɪˈrɪθrəsaɪt ˌsedɪmenˈteɪʃən reɪt/ | Tốc độ lắng hồng cầu |
| 29 | Imaging Studies | /ˈɪmɪdʒɪŋ ˈstʌdiz/ | Các nghiên cứu hình ảnh học |
| 30 | Lumbar MRI | /ˈlʌmbər ˌem ɑːr ˈaɪ/ | Chụp cộng hưởng từ (MRI) cột sống thắt lưng |
| 31 | Diagnostic Strategies | /ˌdaɪəɡˈnɒstɪk ˈstrætədʒiz/ | Các chiến lược chẩn đoán |
| 32 | Medicare Reimbursements | /ˈmedɪker ˌriːɪmˈbɜːrsmənts/ | Các khoản bồi hoàn của Medicare |
| 33 | Polyneuropathy | /ˌpɒlinjʊəˈrɒpəθi/ | Bệnh đa dây thần kinh |
| 34 | Neurological Examinations | /ˌnjʊərəˈlɒdʒɪkəl ɪɡˌzæmɪˈneɪʃənz/ | Các cuộc khám thần kinh |
| 35 | Electrophysiological Correlations | /ɪˌlektrəʊˌfɪziəˈlɒdʒɪkəl ˌkɒrəˈleɪʃənz/ | Các tương quan điện sinh lý |
| 36 | Preterm Delivery | /ˌpriːtɜːrm dɪˈlɪvəri/ | Sinh non |
| 37 | Optimal Cutoff | /ˈɒptɪməl ˈkʌtɒf/ | Ngưỡng cắt tối ưu |
| 38 | Nomograms | /ˈnoʊməɡræmz/ | Biểu đồ Nomogram |
| 39 | Cost-Effectiveness Analysis | /kɒst ɪˈfektɪvnəs əˈnæləsɪs/ | Phân tích Hiệu quả-Chi phí |
| 40 | Laparoscopic | /ˌlæpərəˈskɒpɪk/ | (Phẫu thuật) nội soi |
| 41 | Open Distal Pancreatectomy | /ˈoʊpən ˈdɪstəl ˌpæŋkriəˈtektəmi/ | Phẫu thuật cắt bỏ phần xa tụy mổ mở |
| 42 | Pancreatic Cancer | /ˌpæŋkriˈætɪk ˈkænsər/ | Ung thư tụy |
| 43 | Cost-Utility Analysis | /kɒst juːˈtɪləti əˈnæləsɪs/ | Phân tích Hữu dụng-Chi phí |
| 44 | Quality-Adjusted Life Years (QALYs) | /ˈkwɒləti əˈdʒʌstɪd laɪf jɪərz/ | Số năm sống được điều chỉnh theo chất lượng (QALYs) |
| 45 | Mammography | /məˈmɒɡrəfi/ | Chụp nhũ ảnh |
| 46 | Breast Cancer Screening | /brest ˈkænsər ˈskriːnɪŋ/ | Sàng lọc ung thư vú |
| 47 | Incremental Cost-Effectiveness Ratios (ICERs) | /ˌɪnkrəˈmentəl kɒst ɪˈfektɪvnəs ˈreɪʃiəʊz/ | Tỷ số Hiệu quả-Chi phí Gia tăng (ICERs) |
| 48 | Incremental Net Monetary Benefits (INMBs) | /ˌɪnkrəˈmentəl net ˈmʌnɪtəri ˈbenɪfɪts/ | Lợi ích Tiền tệ Ròng Gia tăng (INMBs) |
| 49 | Medical Decision-Making | /ˈmedɪkəl dɪˈsɪʒən ˈmeɪkɪŋ/ | Ra quyết định trong y học |
| 50 | Patient Outcomes | /ˈpeɪʃənt ˈaʊtkʌmz/ | Các kết cục của bệnh nhân |
| 51 | Health Policy | /helθ ˈpɒləsi/ | Chính sách y tế |
| 52 | Quality-Assurance | /ˈkwɒləti əˈʃʊərəns/ | Đảm bảo chất lượng |
| 53 | Cost-Benefit Analysis | /kɒst ˈbenɪfɪt əˈnæləsɪs/ | Phân tích Chi phí-Lợi ích |
| 54 | Testing Threshold | /ˈtestɪŋ ˈθreʃhoʊld/ | Ngưỡng xét nghiệm |
| 55 | Treatment Threshold | /ˈtriːtmənt ˈθreʃhoʊld/ | Ngưỡng điều trị |
| 56 | Probability of disease | /ˌprɒbəˈbɪləti əv dɪˈziːz/ | Xác suất có bệnh |
| 57 | True-Positive Rate | /truː ˈpɒzətɪv reɪt/ | Tỷ lệ Dương tính thật |
| 58 | False-Negative Rate | /fɔːls ˈneɡətɪv reɪt/ | Tỷ lệ Âm tính giả |
| 59 | True-Negative Rate | /truː ˈneɡətɪv reɪt/ | Tỷ lệ Âm tính thật |
| 60 | False-Positive Rate | /fɔːls ˈpɒzətɪv reɪt/ | Tỷ lệ Dương tính giả |
| 61 | Gold Standard | /ɡoʊld ˈstændərd/ | Tiêu chuẩn vàng |
| 62 | Autopsy Results | /ˈɔːtɒpsi rɪˈzʌlts/ | Kết quả khám nghiệm tử thi |
| 63 | Alzheimer’s Disease | /ˈæltshaɪmərz dɪˈziːz/ | Bệnh Alzheimer |
| 64 | Controls (in a study) | /kənˈtroʊlz/ | Nhóm chứng (trong một nghiên cứu) |
| 65 | Positive Predictive Value (PPV) | /ˈpɒzətɪv prɪˈdɪktɪv ˈvæljuː/ | Giá trị Dự báo Dương tính (PPV) |
| 66 | Negative Predictive Value (NPV) | /ˈneɡətɪv prɪˈdɪktɪv ˈvæljuː/ | Giá trị Dự báo Âm tính (NPV) |
| 67 | True-Positive (TP) | /truː ˈpɒzətɪv/ | Dương tính thật (TP) |
| 68 | False-Positive (FP) | /fɔːls ˈpɒzətɪv/ | Dương tính giả (FP) |
| 69 | True-Negative (TN) | /truː ˈneɡətɪv/ | Âm tính thật (TN) |
| 70 | False-Negative (FN) | /fɔːls ˈneɡətɪv/ | Âm tính giả (FN) |
| 71 | Revising Probabilities | /rɪˈvaɪzɪŋ ˌprɒbəˈbɪlətiz/ | Điều chỉnh các xác suất |
| 72 | Posterior Probabilities | /pɒˈstɪəriər ˌprɒbəˈbɪlətiz/ | Các xác suất hậu nghiệm |
| 73 | Screening Tests | /ˈskriːnɪŋ tests/ | Các xét nghiệm sàng lọc |
| 74 | Pretest Odds | /ˌpriːtest ɒdz/ | Tỷ lệ chênh trước xét nghiệm |
| 75 | Posttest Odds | /ˌpoʊsttest ɒdz/ | Tỷ lệ chênh sau xét nghiệm |
| 76 | Negative Likelihood Ratio (-LR) | /ˈneɡətɪv ˈlaɪklihʊd ˈreɪʃiəʊ/ | Tỷ số khả dĩ âm tính (-LR) |
| 77 | Positive Likelihood Ratio (+LR) | /ˈpɒzətɪv ˈlaɪklihʊd ˈreɪʃiəʊ/ | Tỷ số khả dĩ dương tính (+LR) |
| 78 | Robust (statistical term) | /roʊˈbʌst/ | Vững (thuật ngữ thống kê) |
| 79 | Branches (of a tree) | /ˈbrɑːntʃɪz/ | Các nhánh (của cây quyết định) |
| 80 | Reversing the tree | /rɪˈvɜːrsɪŋ ðə triː/ | Đảo ngược cây (quyết định) |
| 81 | Bayesian Statistics | /ˌbeɪziən stəˈtɪstɪks/ | Thống kê Bayes |
| 82 | Conditional Probability | /kənˈdɪʃənəl ˌprɒbəˈbɪləti/ | Xác suất có điều kiện |
| 83 | Screening Capacity | /ˈskriːnɪŋ kəˈpæsəti/ | Khả năng sàng lọc |
| 84 | Systemic Lupus Erythematosus (SLE) | /sɪˈstemɪk ˈluːpəs ˌerɪθiːməˈtoʊsəs/ | Lupus ban đỏ hệ thống (SLE) |
| 85 | Antinuclear Antibody (ANA) test | /ˌæntiˈnjuːkliər ˈæntibɒdi test/ | Xét nghiệm kháng thể kháng nhân (ANA) |
| 86 | Anti-DNA Antibody | /ˌænti diː en ˈeɪ ˈæntibɒdi/ | Kháng thể kháng DNA |
| 87 | Primary Hyperparathyroidism | /ˈpraɪmeri ˌhaɪpərˌpærəˈθaɪrɔɪdɪzəm/ | Cường cận giáp nguyên phát |
| 88 | Sarcoidosis | /ˌsɑːrkɔɪˈdoʊsɪs/ | Bệnh Sarcoidosis |
| 89 | Multiple Myeloma | /ˈmʌltɪpəl ˌmaɪəˈloʊmə/ | Đa u tủy |
| 90 | Vitamin D Intoxication | /ˈvɪtəmɪn diː ɪnˌtɒksɪˈkeɪʃən/ | Ngộ độc Vitamin D |
| 91 | Radioimmunoassay | /ˌreɪdiəʊˌɪmjʊnoʊˈæseɪ/ | Xét nghiệm miễn dịch phóng xạ |
| 92 | Parathyroid Hormone | /ˌpærəˈθaɪrɔɪd ˈhɔːrmoʊn/ | Hormone tuyến cận giáp |
| 93 | HIV Antibody | /eɪtʃ aɪ viː ˈæntibɒdi/ | Kháng thể HIV |
| 94 | Enzyme-Linked Immunosorbent Assay (ELISA) | /ˈenzaɪm lɪŋkt ˌɪmjʊnoʊˈsɔːrbənt əˈseɪ/ | Xét nghiệm miễn dịch hấp phụ gắn enzyme (ELISA) |
| 95 | Mutually Exclusive | /ˈmjuːtʃuəli ɪkˈskluːsɪv/ | Loại trừ lẫn nhau |
| 96 | Independent (tests) | /ˌɪndɪˈpendənt/ | (Các xét nghiệm) độc lập |
| 97 | Coefficient of Variation | /ˌkoʊɪˈfɪʃənt əv ˌveriˈeɪʃən/ | Hệ số biến thiên |
| 98 | Intrarater Reliability | /ˈɪntrəˌreɪtər rɪˌlaɪəˈbɪləti/ | Độ tin cậy nội người đánh giá |
| 99 | Interrater Reliability | /ˈɪntərˌreɪtər rɪˌlaɪəˈbɪləti/ | Độ tin cậy liên người đánh giá |
| 100 | Kappa Statistic | /ˈkæpə stəˈtɪstɪk/ | Thống kê Kappa |
| 101 | Continuum (scale) | /kənˈtɪnjuəm/ | Thang đo liên tục |
| 102 | Cutoff Point | /ˈkʌtɒf pɔɪnt/ | Điểm cắt, Ngưỡng cắt |
| 103 | Gaussian Distributions | /ˈɡaʊsiən ˌdɪstrɪˈbjuːʃənz/ | Các phân phối Gaussian (phân phối chuẩn) |
| 104 | Signal-to-Noise Ratios | /ˈsɪɡnəl tə nɔɪz ˈreɪʃiəʊz/ | Tỷ số tín hiệu trên nhiễu |
| 105 | Area Under the Curve (AUC) | /ˈeəriə ˈʌndər ðə kɜːrv/ | Diện tích dưới đường cong (AUC) |
| 106 | Wilcoxon Rank Sum Procedure | /wɪlˈkɒksən ræŋk sʌm prəˈsiːdʒər/ | Quy trình tổng hạng Wilcoxon |
| 107 | Concordance Index | /kənˈkɔːrdəns ˈɪndeks/ | Chỉ số tương hợp |
| 108 | Calibration (of a model) | /ˌkælɪˈbreɪʃən/ | Hiệu chuẩn (của một mô hình) |
| 109 | Alternative Actions | /ɔːlˈtɜːrnətɪv ˈækʃənz/ | Các hành động thay thế |
| 110 | Decision Node | /dɪˈsɪʒən noʊd/ | Nút Quyết định |
| 111 | Chance Node | /tʃæns noʊd/ | Nút Cơ hội |
| 112 | Utility | /juːˈtɪləti/ | Mức hữu dụng |
| 113 | Subjective Probabilities | /səbˈdʒektɪv ˌprɒbəˈbɪlətiz/ | Các xác suất chủ quan |
| 114 | Lottery Technique | /ˈlɒtəri tekˈniːk/ | Kỹ thuật xổ số |
| 115 | Game Theory | /ɡeɪm ˈθɪəri/ | Lý thuyết trò chơi |
| 116 | Expected Value | /ɪkˈspektɪd ˈvæljuː/ | Giá trị kỳ vọng |
| 117 | Point of Indifference | /pɔɪnt əv ɪnˈdɪfrəns/ | Điểm bàng quan |
| 118 | Risk-Averse | /rɪsk əˈvɜːrs/ | Ngại rủi ro |
| 119 | Risk-Seeking | /rɪsk ˈsiːkɪŋ/ | Ưa rủi ro |
| 120 | Expected Utilities | /ɪkˈspektɪd juːˈtɪlətiz/ | Các mức hữu dụng kỳ vọng |
| 121 | Toss-up (decision) | /ˈtɒs ʌp/ | (Quyết định) khó phân định |
| 122 | Protocols | /ˈproʊtəkɒlz/ | Các quy trình, phác đồ |
| 123 | Algorithms | /ˈælɡərɪðəmz/ | Các thuật toán |
| 124 | Lumbosacral Radiograph | /ˌlʌmboʊˈseɪkrəl ˈreɪdiəɡræf/ | X-quang cột sống thắt lưng-cùng |
| 125 | Bone Scan | /boʊn skæn/ | Xạ hình xương |
| 126 | Biopsy | /ˈbaɪɒpsi/ | Sinh thiết |
| 127 | Fluoroscopic Guidance | /ˌflʊərəˈskɒpɪk ˈɡaɪdəns/ | Hướng dẫn bằng X-quang tăng sáng truyền hình |
| 128 | Dominant Strategies | /ˈdɒmɪnənt ˈstrætədʒiz/ | Các chiến lược chiếm ưu thế |
| 129 | Incremental Cost | /ˌɪnkrəˈmentəl kɒst/ | Chi phí gia tăng |
| 130 | Cost-Effectiveness (CE) | /kɒst ɪˈfektɪvnəs/ | Hiệu quả-chi phí |
| 131 | Theoretical Cohort | /ˌθɪəˈretɪkəl ˈkoʊhɔːrt/ | Đoàn hệ lý thuyết |
| 132 | Life Year Gained | /laɪf jɪər ɡeɪnd/ | Số năm sống có được |
| 133 | Fatigue | /fəˈtiːɡ/ | Mệt mỏi |
| 134 | Cardiopulmonary Examination | /ˌkɑːrdiəʊˈpʊlmənəri ɪɡˌzæmɪˈneɪʃən/ | Khám tim phổi |
| 135 | Connective Tissue Diseases | /kəˈnektɪv ˈtɪʃuː dɪˈziːzɪz/ | Các bệnh mô liên kết |
| 136 | Swelling of the joints | /ˈswelɪŋ əv ðə dʒɔɪnts/ | Sưng khớp |
| 137 | Glucosuria | /ˌɡluːkəˈsjʊəriə/ | Glucose niệu |
| 138 | Urinalysis | /ˌjʊərɪˈnæləsɪs/ | Phân tích nước tiểu |
| 139 | Diabetics | /ˌdaɪəˈbetɪks/ | Bệnh nhân tiểu đường |
| 140 | Fasting Blood Sugar | /ˈfɑːstɪŋ blʌd ˈʃʊɡər/ | Đường huyết lúc đói |
| 141 | Palpitations | /ˌpælpɪˈteɪʃənz/ | Hồi hộp, đánh trống ngực |
| 142 | Heart Murmurs | /hɑːrt ˈmɜːrmərz/ | Tiếng thổi tim |
| 143 | Mitral Valve Prolapse | /ˈmaɪtrəl vælv ˈproʊlæps/ | Sa van hai lá |
| 144 | Echocardiograms | /ˌekoʊˈkɑːrdiəɡræmz/ | Siêu âm tim |
| 145 | Intracranial Saccular Aneurysms | /ˌɪntrəˈkreɪniəl ˈsækjələr ˈænjərɪzəmz/ | Phình động mạch dạng túi nội sọ |
| 146 | Migraine | /ˈmaɪɡreɪn/ | Đau nửa đầu |
| 147 | Arteriovenous Malformation | /ɑːrˌtɪəriəʊˈviːnəs ˌmælfɔːrˈmeɪʃən/ | Dị dạng động tĩnh mạch |
| 148 | Angiography | /ˌændʒiˈɒɡrəfi/ | Chụp mạch |
| 149 | Ulcerative Colitis | /ˈʌlsərətɪv kəˈlaɪtɪs/ | Viêm loét đại tràng |
| 150 | Colectomy | /kəˈlektəmi/ | Phẫu thuật cắt bỏ đại tràng |