Thống kê Sinh học Cơ bản và Lâm sàng, Ấn bản thứ 5 – Basic & Clinical Biostatistics, 5e
Tác giả: Susan White – Nhà xuất bản McGraw-Hill Medical – Biên dịch: Ths.Bs. Lê Đình Sáng
Chương 2: Các thiết kế Nghiên cứu trong Y học
Study Designs in Medical Research
CÁC KHÁI NIỆM CHÍNH
|
Chương này giới thiệu các loại hình nghiên cứu khác nhau thường được sử dụng trong nghiên cứu y học. Việc biết một nghiên cứu được thiết kế như thế nào là rất quan trọng để hiểu được những kết luận có thể rút ra từ nó. Do đó, chúng ta sẽ dành sự quan tâm đáng kể cho chủ đề thiết kế nghiên cứu.
Nếu bạn đã quen thuộc với y văn, bạn sẽ nhận ra nhiều thuật ngữ được sử dụng để mô tả các thiết kế nghiên cứu khác nhau. Nếu bạn mới bắt đầu đọc y văn, đừng nản lòng bởi tất cả các thuật ngữ mới; sẽ có nhiều cơ hội để xem lại và làm quen với chúng. Ngoài ra, bảng thuật ngữ ở cuối sách định nghĩa các thuật ngữ được sử dụng ở đây. Trong chương cuối của cuốn sách này, các thiết kế nghiên cứu được xem xét lại trong bối cảnh đọc các bài báo khoa học, và các gợi ý được đưa ra về cách tìm kiếm các sai lệch (bias) có thể xảy ra trong các nghiên cứu y học. Sai lệch có thể do cách chọn bệnh nhân, cách thu thập và phân tích dữ liệu, hoặc cách rút ra kết luận.
PHÂN LOẠI CÁC THIẾT KẾ NGHIÊN CỨU
Có một vài sơ đồ khác nhau để phân loại các thiết kế nghiên cứu. Sơ đồ phù hợp nhất trong các ứng dụng lâm sàng chia các nghiên cứu thành những nghiên cứu trong đó các đối tượng chỉ đơn thuần được quan sát, đôi khi được gọi là nghiên cứu quan sát (observational studies), và những nghiên cứu trong đó một số can thiệp được thực hiện, thường được gọi là nghiên cứu thực nghiệm (experiments). Cách tiếp cận này đơn giản và phản ánh trình tự mà một cuộc điều tra đôi khi diễn ra. Với một chút thực hành, bạn sẽ có thể đọc các bài báo y học và phân loại các nghiên cứu theo dàn ý trong Bảng 2-1 một cách dễ dàng.
Bảng 2-1. Phân loại các thiết kế nghiên cứu
Mỗi thiết kế nghiên cứu trong Bảng 2-1 được minh họa trong chương này, sử dụng một số nghiên cứu là các vấn đề tình huống trong các chương sắp tới. Trong các nghiên cứu quan sát, một hoặc nhiều nhóm bệnh nhân được quan sát, và các đặc điểm về bệnh nhân được ghi lại để phân tích. Các nghiên cứu thực nghiệm bao gồm một sự can thiệp (intervention)—một thủ thuật do nhà điều tra kiểm soát, chẳng hạn như một loại thuốc, một quy trình, hoặc một phương pháp điều trị—và mối quan tâm nằm ở tác động của sự can thiệp đó đối với các đối tượng nghiên cứu. Tất nhiên, cả nghiên cứu quan sát và thực nghiệm đều có thể liên quan đến động vật hoặc vật thể, nhưng hầu hết các nghiên cứu trong y học đều liên quan đến con người.
NGHIÊN CỨU QUAN SÁT
Nghiên cứu quan sát có bốn loại chính: chuỗi ca bệnh (case-series), bệnh chứng (case-control), cắt ngang (cross-sectional) (bao gồm cả khảo sát), và đoàn hệ (cohort). Khi một số đặc điểm nhất định của một nhóm (hoặc chuỗi) bệnh nhân (hoặc ca bệnh) được mô tả trong một báo cáo đã công bố, kết quả được gọi là một nghiên cứu chuỗi ca bệnh; đó là thiết kế đơn giản nhất trong đó tác giả mô tả một số quan sát thú vị hoặc hấp dẫn đã xảy ra đối với một số ít bệnh nhân.
Các nghiên cứu chuỗi ca bệnh thường dẫn đến việc hình thành các giả thuyết mà sau đó được điều tra trong một nghiên cứu bệnh chứng, cắt ngang, hoặc đoàn hệ. Ba loại nghiên cứu này được xác định bởi khoảng thời gian mà nghiên cứu bao quát và bởi hướng đi hoặc trọng tâm của câu hỏi nghiên cứu. Các nghiên cứu đoàn hệ và bệnh chứng thường bao gồm một khoảng thời gian kéo dài được xác định bởi thời điểm nghiên cứu bắt đầu và thời điểm nó kết thúc; một quá trình nào đó xảy ra, và cần một khoảng thời gian nhất định để đánh giá nó. Vì lý do này, cả nghiên cứu đoàn hệ và bệnh chứng đôi khi cũng được gọi là nghiên cứu dọc (longitudinal studies). Sự khác biệt chính giữa chúng là hướng của cuộc điều tra hoặc trọng tâm của câu hỏi nghiên cứu: Nghiên cứu đoàn hệ có hướng tiến cứu (forward-looking), từ một yếu tố nguy cơ đến một kết quả, trong khi nghiên cứu bệnh chứng có hướng hồi cứu (backward-looking), từ một kết quả đến các yếu tố nguy cơ. Nghiên cứu cắt ngang phân tích dữ liệu được thu thập trên một nhóm đối tượng tại một thời điểm. Nếu bạn muốn có một cuộc thảo luận chi tiết hơn về các thiết kế nghiên cứu được sử dụng trong y học, một cuốn sách của Hulley và cộng sự (2013) hoàn toàn dành cho việc thiết kế nghiên cứu lâm sàng. Garb (1996) và Burns và Grove (2014) thảo luận về thiết kế nghiên cứu trong y học và điều dưỡng.
Nghiên cứu Chuỗi ca bệnh
Một báo cáo chuỗi ca bệnh là một bản mô tả đơn giản về các đặc điểm thú vị được quan sát thấy ở một nhóm bệnh nhân. Ví dụ, Glazer và cộng sự (2016) đã trình bày thông tin về một chuỗi 21 bệnh nhân bị ung thư biểu mô tế bào tuyến nang của tụy. Các tác giả muốn so sánh hai phương pháp điều trị, một sự kết hợp giữa phẫu thuật và hóa trị bổ trợ so với chỉ phẫu thuật, để xem phương pháp nào mang lại thời gian sống còn lâu hơn ở cả ung thư di căn và không di căn. Họ kết luận rằng một phương pháp tiếp cận đa ngành để điều trị bệnh có thể mang lại thời gian sống còn lâu hơn.
Các báo cáo chuỗi ca bệnh thường liên quan đến các bệnh nhân được khám trong một thời gian tương đối ngắn. Nói chung, các nghiên cứu chuỗi ca bệnh không bao gồm đối tượng đối chứng (control subjects), tức là những người không mắc bệnh hoặc tình trạng đang được mô tả. Một số nhà điều tra sẽ không đưa chuỗi ca bệnh vào danh sách các loại hình nghiên cứu vì chúng thường không phải là các nghiên cứu được lên kế hoạch và không liên quan đến bất kỳ giả thuyết nghiên cứu nào. Tuy nhiên, đôi khi, các nhà điều tra có bao gồm các đối tượng đối chứng. Chúng tôi đề cập đến các nghiên cứu chuỗi ca bệnh vì vai trò mô tả quan trọng của chúng như là tiền đề cho các nghiên cứu khác.
Nghiên cứu Bệnh chứng
Các nghiên cứu bệnh chứng bắt đầu với sự vắng mặt hoặc hiện diện của một kết quả và sau đó nhìn lại quá khứ để cố gắng phát hiện các nguyên nhân hoặc yếu tố nguy cơ có thể đã được đề xuất trong một báo cáo chuỗi ca bệnh. Các ca bệnh (cases) trong nghiên cứu bệnh chứng là những cá nhân được chọn dựa trên một bệnh hoặc kết quả nào đó; các đối chứng (controls) là những cá nhân không có bệnh hoặc kết quả đó. Lịch sử hoặc các sự kiện trong quá khứ của cả ca bệnh và đối chứng được phân tích nhằm xác định một đặc điểm hoặc yếu tố nguy cơ có trong tiền sử của ca bệnh nhưng không có trong tiền sử của đối chứng.
Hình 2-1 minh họa rằng các đối tượng trong nghiên cứu được chọn vào lúc bắt đầu nghiên cứu sau khi họ đã được biết là ca bệnh có bệnh hoặc kết quả (hình vuông) hoặc đối chứng không có bệnh hoặc kết quả (hình thoi). Tiền sử của các ca bệnh và đối chứng được kiểm tra trong một khoảng thời gian trước đó để phát hiện sự hiện diện (vùng tô bóng) hoặc vắng mặt (vùng không tô bóng) của các đặc điểm hoặc yếu tố nguy cơ tiền đề, hoặc, nếu bệnh là bệnh truyền nhiễm, liệu đối tượng có tiếp xúc với tác nhân truyền nhiễm giả định hay không. Trong các thiết kế bệnh chứng, bản chất của cuộc điều tra là ngược dòng thời gian, như được chỉ ra bởi các mũi tên chỉ ngược trong Hình 2-1 để minh họa bản chất hồi cứu của quá trình nghiên cứu. Chúng ta có thể mô tả các nghiên cứu bệnh chứng là các nghiên cứu hỏi “Điều gì đã xảy ra?”. Trên thực tế, chúng đôi khi được gọi là nghiên cứu hồi cứu (retrospective studies) vì hướng của cuộc điều tra. Các nghiên cứu bệnh chứng cũng là nghiên cứu dọc, vì cuộc điều tra bao gồm một khoảng thời gian.
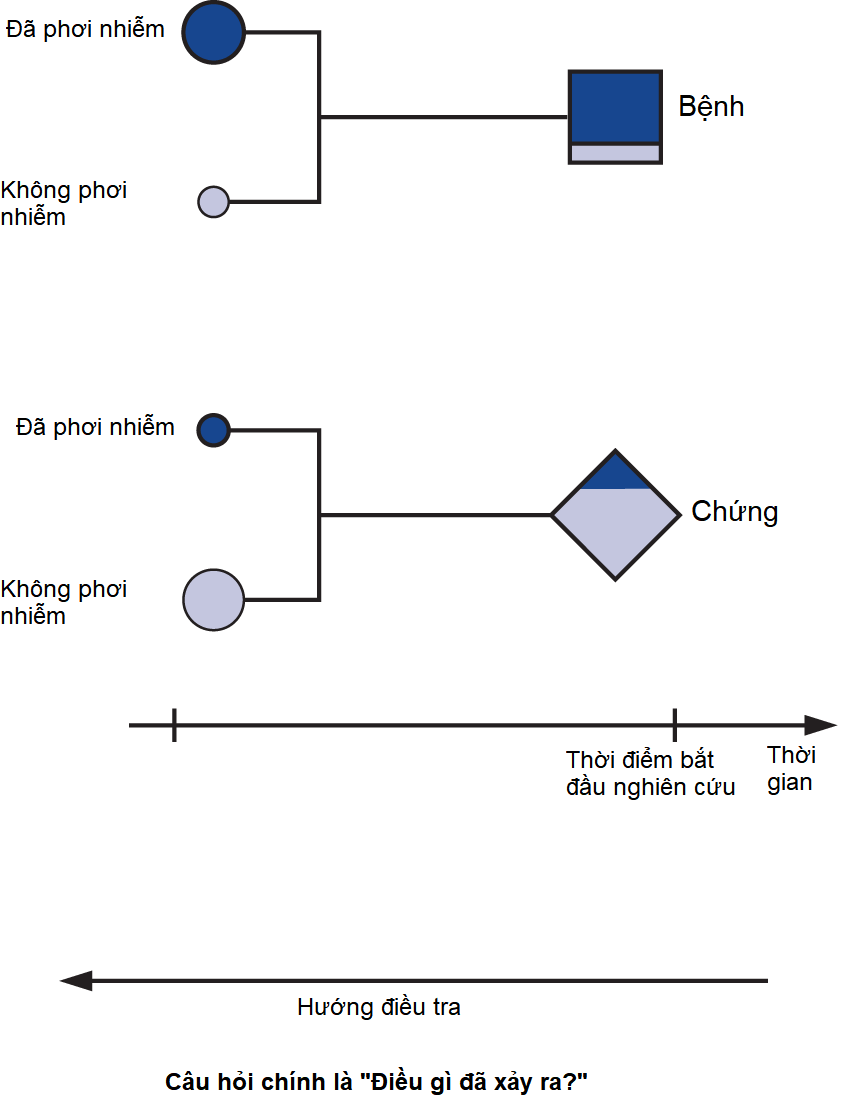
Hình 2-1. Sơ đồ thiết kế nghiên cứu bệnh chứng. Các vùng tô bóng đại diện cho các đối tượng đã tiếp xúc (phơi nhiễm) với yếu tố tiền đề; các vùng không tô bóng tương ứng với các đối tượng không tiếp xúc. Hình vuông đại diện cho các đối tượng có kết quả quan tâm; hình thoi đại diện cho các đối tượng không có kết quả quan tâm.
Cai và cộng sự (2014) đã so sánh các bệnh nhân bị nhiễm trùng tại vị trí phẫu thuật (SSI) sau phẫu thuật thay khớp toàn phần (ca bệnh) với các bệnh nhân không bị nhiễm trùng (đối chứng). Các nhà điều tra thấy rằng việc sử dụng băng Aquacel có liên quan đến tỷ lệ nhiễm trùng thấp hơn. Nghiên cứu đã tìm thấy một số biến số làm tăng nguy cơ SSI, bao gồm: tuổi, chỉ số khối cơ thể, tiền sử hút thuốc, bệnh tuyến giáp và/hoặc gan, và tiền sử điều trị bằng steroid.
Các nhà điều tra đôi khi sử dụng phương pháp bắt cặp (matching) để liên kết các đối chứng với các ca bệnh dựa trên các đặc điểm như tuổi và giới tính. Nếu một nhà điều tra cảm thấy rằng những đặc điểm đó quan trọng đến mức sự mất cân bằng giữa hai nhóm bệnh nhân sẽ ảnh hưởng đến bất kỳ kết luận nào, họ nên sử dụng phương pháp bắt cặp. Quá trình này đảm bảo rằng cả hai nhóm sẽ tương tự nhau về các đặc điểm quan trọng mà nếu không có thể làm sai lệch hoặc gây nhiễu các kết luận.
Việc quyết định một nghiên cứu đã công bố là nghiên cứu bệnh chứng hay báo cáo chuỗi ca bệnh không phải lúc nào cũng dễ dàng. Sự nhầm lẫn phát sinh vì cả hai loại nghiên cứu này thường được hình thành và viết sau khi sự việc đã xảy ra thay vì được lên kế hoạch trước. Cách dễ nhất để phân biệt chúng là hỏi xem mục đích của tác giả là mô tả một hiện tượng hay cố gắng giải thích nó bằng cách đánh giá các sự kiện trong quá khứ. Nếu mục đích chỉ đơn giản là mô tả, rất có thể nghiên cứu đó là một báo cáo chuỗi ca bệnh.
Nghiên cứu Cắt ngang
Loại nghiên cứu quan sát thứ ba có tất cả các tên sau: nghiên cứu cắt ngang (cross-sectional studies), khảo sát (surveys), nghiên cứu dịch tễ học (epidemiologic studies), và nghiên cứu tỷ lệ hiện mắc (prevalence studies). Chúng tôi sử dụng thuật ngữ “cắt ngang” vì nó mô tả dòng thời gian và không có ý nghĩa phụ như các thuật ngữ “khảo sát” và “tỷ lệ hiện mắc”. Các nghiên cứu cắt ngang phân tích dữ liệu được thu thập trên một nhóm đối tượng tại một thời điểm chứ không phải trong một khoảng thời gian. Các nghiên cứu cắt ngang được thiết kế để xác định “Điều gì đang xảy ra?” ngay bây giờ. Các đối tượng được chọn và thông tin được thu thập trong một khoảng thời gian ngắn (Hình 2-2; lưu ý dòng thời gian ngắn). Bởi vì chúng tập trung vào một thời điểm, chúng đôi khi cũng được gọi là nghiên cứu tỷ lệ hiện mắc. Các cuộc khảo sát và thăm dò ý kiến thường là các nghiên cứu cắt ngang, mặc dù các cuộc khảo sát có thể là một phần của nghiên cứu đoàn hệ hoặc bệnh chứng nếu dữ liệu khảo sát được thu thập từ một tập hợp con của các đối tượng. Các nghiên cứu cắt ngang có thể được thiết kế để giải quyết các câu hỏi nghiên cứu được đặt ra bởi một chuỗi ca bệnh, hoặc chúng có thể được thực hiện mà không cần một nghiên cứu mô tả trước đó.
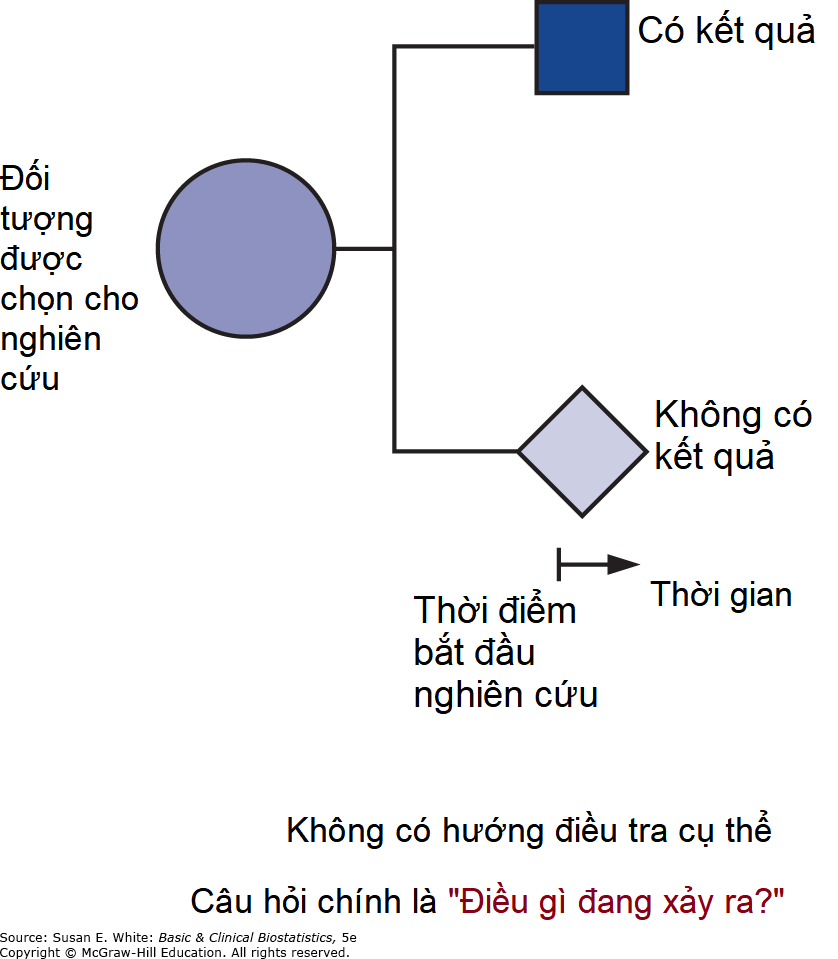
Hình 2-2. Sơ đồ thiết kế nghiên cứu cắt ngang. Hình vuông đại diện cho các đối tượng có kết quả quan tâm; hình thoi đại diện cho các đối tượng không có kết quả quan tâm.
Chẩn đoán hoặc Phân giai đoạn Bệnh
Anderson và cộng sự (2018) đã nghiên cứu các yếu tố dự báo bệnh cúm ở hơn 4.500 bệnh nhân đến bệnh viện với các triệu chứng giống cúm từ năm 2009 đến 2014. Họ thấy rằng các triệu chứng quan trọng nhất để dự báo bệnh cúm là ho, sổ mũi, ớn lạnh và đau nhức cơ thể. Họ đã xây dựng một mô hình dự báo có khả năng dự đoán sự hiện diện/vắng mặt của virus cúm. Hơn nữa, họ đã kiểm tra giá trị dự báo của một xét nghiệm cúm nhanh so với các trường hợp cúm được xác nhận bằng virus học.
Nghiên cứu Mối quan hệ giữa các Bệnh
Poblador-Plou và các đồng nghiệp của bà (2014) quan tâm đến việc tìm hiểu thêm về mối quan hệ giữa chứng mất trí nhớ và các bệnh mãn tính khác. Sử dụng hồ sơ sức khỏe điện tử của các bệnh nhân được xác định mắc chứng mất trí nhớ, họ đã có thể xác định các mối quan hệ với các bệnh mãn tính khác như bệnh Parkinson, suy tim sung huyết, và các bệnh khác bằng nhiều phương pháp thống kê.
Thiết lập các Giá trị Bình thường
Kiến thức về phạm vi mà hầu hết bệnh nhân phù hợp là rất hữu ích cho các bác sĩ lâm sàng. Tất nhiên, các phòng xét nghiệm thiết lập và sau đó cung cấp các giới hạn bình thường của hầu hết các xét nghiệm chẩn đoán khi họ báo cáo kết quả cho một bệnh nhân cụ thể. Thường thì các giới hạn này được thiết lập bằng cách xét nghiệm những người được biết là có giá trị bình thường. Ví dụ, chúng ta sẽ không muốn sử dụng những người mắc bệnh đái tháo đường để thiết lập các giá trị bình thường cho nồng độ glucose huyết thanh. Kết quả từ những người được biết là có giá trị bình thường được sử dụng để xác định phạm vi tách 2,5% giá trị thấp nhất và 2,5% giá trị cao nhất khỏi 95% giá trị ở giữa. Những giá trị này được gọi là giá trị bình thường (normal values), hay chuẩn (norms).
Ngoài phòng xét nghiệm, có nhiều phẩm chất mà các phạm vi bình thường chưa được thiết lập. Điều này đúng với các chuẩn nhận thức cho bệnh nhân Alzheimer. Điểm số nhận thức là một công cụ quan trọng được sử dụng để phát hiện bệnh nhân sa sút trí tuệ, nhưng chỉ có thể được sử dụng nếu có sẵn phân phối của các điểm số chuẩn. Kornak và cộng sự (2018) đã phân tích dữ liệu từ Trung tâm Điều phối Bệnh Alzheimer Quốc gia (NACC). Các nhà điều tra đã xác định các chuẩn bằng cách khám phá mối quan hệ giữa tuổi, giới tính và các hiệp biến khác với điểm số nhận thức cho cả đối tượng bình thường và những người bị sa sút trí tuệ.
Khảo sát
Các cuộc khảo sát đặc biệt hữu ích khi mục tiêu là để hiểu sâu hơn về một chủ đề phức tạp hoặc để tìm hiểu cách mọi người suy nghĩ và cảm nhận về một vấn đề. Các cuộc khảo sát thường có thiết kế cắt ngang, nhưng chúng cũng có thể được sử dụng trong các nghiên cứu bệnh chứng và đoàn hệ.
Theo dõi Tương lai (MTF) là một nghiên cứu dọc kiểm tra việc lạm dụng chất gây nghiện ở thanh thiếu niên, sinh viên đại học và người trưởng thành đã tốt nghiệp trung học cho đến 55 tuổi. Johnston và cộng sự (2018) đã tổng hợp một bản tóm tắt dữ liệu được thu thập đến năm 2017. Họ đã kiểm tra các xu hướng sử dụng ma túy bao gồm cần sa, muối tắm, ma túy, thuốc lá và rượu dựa trên 43.700 học sinh ở 360 trường trung học.
Các cuộc phỏng vấn đôi khi được sử dụng trong các cuộc khảo sát, đặc biệt là khi cần tìm hiểu sâu hơn về lý do hoặc giải thích hơn là có thể với một bảng câu hỏi bằng văn bản. Các cuộc khảo sát phỏng vấn cũng hữu ích khi các câu hỏi bao gồm các chủ đề có thể cần giải thích do các chủ đề phức tạp hoặc nhớ lại các sự kiện cụ thể. Khảo sát Phỏng vấn Sức khỏe Quốc gia (NHIS) đã được tiến hành từ năm 1962. Nội dung và phương pháp luận của cuộc khảo sát đã phát triển theo thời gian để vẫn phù hợp và hữu ích cho nghiên cứu và điều tra. NHIS là một cuộc khảo sát sâu rộng chứa dữ liệu liên quan đến việc tiếp cận chăm sóc sức khỏe, sàng lọc ung thư, tình trạng sức khỏe, việc sử dụng Internet và email cũng như dữ liệu nhân khẩu học xã hội sâu rộng.
Nhiều quốc gia và tiểu bang thu thập dữ liệu về nhiều tình trạng khác nhau để phát triển các cơ quan đăng ký khối u, chấn thương và cơ sở dữ liệu về các trường hợp bệnh truyền nhiễm. Chaudhry và cộng sự (2018) đã nghiên cứu số lượng người sống sót sau ung thư dựa trên Cơ quan Đăng ký Ung thư Ontario (OCR) và dữ liệu hành chính chăm sóc sức khỏe. Khi các phương pháp điều trị ung thư tiến bộ, số lượng người sống sót đang tăng lên. Hiểu được số lượng người sống sót và tình trạng sức khỏe của họ là một câu hỏi y tế công cộng quan trọng. Các nhà nghiên cứu đã bao gồm các đối tượng bị ung thư ác tính được ghi nhận trong OCR từ năm 1964 đến 2017. Họ thấy rằng 3% dân số Ontario là những người sống sót sau ung thư.
Nghiên cứu Đoàn hệ
Một đoàn hệ (cohort) là một nhóm người có điểm chung và vẫn là một phần của nhóm trong một thời gian dài. Trong y học, các đối tượng trong nghiên cứu đoàn hệ được lựa chọn theo một số đặc điểm (hoặc các đặc điểm) xác định bị nghi ngờ là tiền đề hoặc yếu tố nguy cơ cho một bệnh hoặc ảnh hưởng sức khỏe. Các nghiên cứu đoàn hệ đặt câu hỏi “Điều gì sẽ xảy ra?” và do đó, hướng đi trong các nghiên cứu đoàn hệ là tiến về phía trước theo thời gian. Hình 2-3 minh họa thiết kế nghiên cứu. Các nhà nghiên cứu lựa chọn đối tượng vào lúc bắt đầu nghiên cứu và sau đó xác định xem họ có yếu tố nguy cơ hoặc đã bị phơi nhiễm hay không. Tất cả các đối tượng được theo dõi trong một khoảng thời gian nhất định để quan sát tác động của yếu tố nguy cơ hoặc phơi nhiễm. Bởi vì các sự kiện quan tâm xảy ra sau khi nghiên cứu đã bắt đầu, những nghiên cứu này đôi khi được gọi là nghiên cứu tiến cứu (prospective studies).
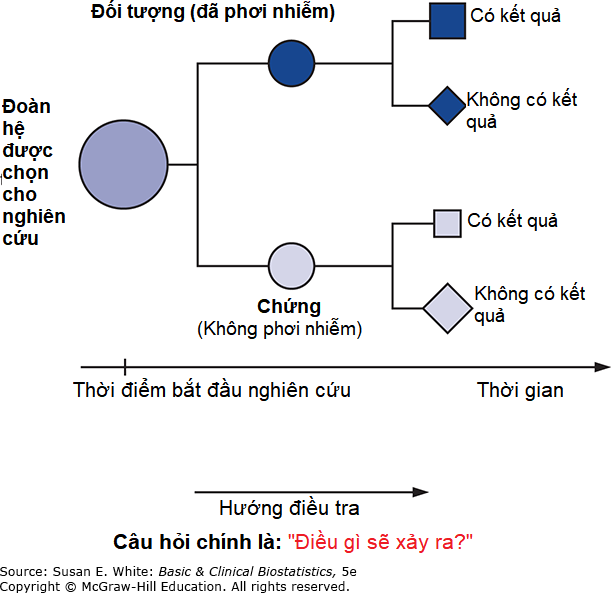
Hình 2-3. Sơ đồ thiết kế nghiên cứu đoàn hệ. Các vùng tô bóng đại diện cho các đối tượng đã tiếp xúc với yếu tố tiền đề; các vùng không tô bóng tương ứng với các đối tượng không tiếp xúc. Hình vuông đại diện cho các đối tượng có kết quả quan tâm; hình thoi đại diện cho các đối tượng không có kết quả quan tâm.
Các Nghiên cứu Đoàn hệ Điển hình
Một nghiên cứu đoàn hệ kinh điển mà hầu hết các bạn có lẽ đã quen thuộc là nghiên cứu Framingham về bệnh tim mạch. Nghiên cứu này được bắt đầu vào năm 1948 để điều tra các yếu tố liên quan đến sự phát triển của bệnh tim mạch do xơ vữa động mạch và tăng huyết áp, mà Gordon và Kannel (1970) đã báo cáo một bản theo dõi toàn diện trong 20 năm. Hơn 6.000 công dân ở Framingham, Massachusetts, đã đồng ý tham gia vào nghiên cứu dài hạn này, bao gồm các cuộc phỏng vấn theo dõi và khám sức khỏe 2 năm một lần. Nhiều bài báo khoa học đã được viết về đoàn hệ này, và một số con cái của các đối tượng ban đầu hiện cũng đang được theo dõi.
Các nghiên cứu đoàn hệ thường kiểm tra những gì xảy ra với bệnh theo thời gian—diễn tiến tự nhiên (natural history) của bệnh. Nhiều nghiên cứu đã dựa trên đoàn hệ Framingham; hàng trăm bài báo khoa học được lập chỉ mục bởi MEDLINE. Nhiều nghiên cứu đề cập đến các tình trạng liên quan đến tim mạch mà nghiên cứu được thiết kế, chẳng hạn như điều tra các dấu ấn sinh học tim mạch với suy tim (de Boer và cộng sự, 2018), nhưng nguồn dữ liệu rất phong phú này cũng đang được sử dụng để nghiên cứu nhiều tình trạng khác. Ví dụ, hai bài báo gần đây đã kiểm tra bệnh mạch máu có thể điều trị và hiệu suất nhận thức (van Eersel và cộng sự, 2019) và mối quan hệ của khối lượng xương với gãy xương hông ở phụ nữ (McLean và cộng sự, 2018).
Mặc dù Nghiên cứu Tim Framingham là rất dài hạn, nhiều nghiên cứu đoàn hệ theo dõi các đối tượng trong một khoảng thời gian ngắn hơn nhiều. Một vấn đề tình huống trong Chương 5 mô tả một nghiên cứu đoàn hệ để xác định ảnh hưởng của phẫu thuật cắt túi mật đối với thói quen đi tiêu và hấp thu axit mật (Dittrich và cộng sự, 2018). Mười ba đối tượng trải qua thôi miên đã được đánh giá trong ba buổi cách nhau ít nhất 72 giờ để phát hiện những thay đổi như tín hiệu EMG, co cơ đỉnh và biên độ sóng M.
Đánh giá Kết quả
Ngày càng có nhiều nghiên cứu đánh giá các kết quả y tế được báo cáo trong y văn. Kết quả của bệnh nhân luôn được các nhà cung cấp dịch vụ chăm sóc sức khỏe quan tâm; các bác sĩ và những người khác trong lĩnh vực y tế quan tâm đến cách bệnh nhân phản ứng với các liệu pháp và phác đồ quản lý khác nhau. Ngày càng có sự tập trung vào cách bệnh nhân nhìn nhận và đánh giá sức khỏe của họ, sự chăm sóc họ nhận được, và kết quả của sự chăm sóc này. Lý do cho sự gia tăng các kết quả sức khỏe tập trung vào bệnh nhân rất phức tạp, và một số lý do chính sẽ được thảo luận sau trong chương này.
Sự quan tâm đến đánh giá kết quả được thúc đẩy bởi Nghiên cứu Kết quả Y tế (MOS), được thiết kế để xác định xem sự khác biệt trong kết quả của bệnh nhân có liên quan đến hệ thống chăm sóc, chuyên khoa của bác sĩ lâm sàng, và kỹ năng kỹ thuật và giao tiếp của bác sĩ lâm sàng hay không (Tarlov và cộng sự, 1989). Nhiều nghiên cứu sau đó đã xem xét sự khác biệt trong kết quả ở các địa điểm địa lý khác nhau hoặc giữa các nhóm dân tộc khác nhau có thể do các vấn đề về tiếp cận. Trong một nghiên cứu cắt ngang, Priede và cộng sự (2018) đã nghiên cứu các mô hình hỗ trợ xã hội ở những bệnh nhân ung thư mới được chẩn đoán bằng cách sử dụng thành phần khảo sát hỗ trợ xã hội của MOS (MOS-SSS). Họ đã kiểm tra kết quả của MOS-SSS và Thang điểm Lo âu và Trầm cảm Bệnh viện (HADS) bằng cách sử dụng phân tích nhân tố. Phương pháp này cho phép họ đo lường cấu trúc của cuộc khảo sát và phân đoạn các câu hỏi thành một mô hình năm yếu tố bao gồm: cảm xúc, thông tin, hỗ trợ hữu hình, tương tác xã hội tích cực và tình cảm.
Tình trạng chức năng (Functional status) đề cập đến khả năng của một người thực hiện các hoạt động hàng ngày của họ. Một số nhà nghiên cứu chia nhỏ tình trạng chức năng thành các thành phần thể chất, cảm xúc, tinh thần và xã hội (Gold và cộng sự, 1996). Bài kiểm tra đi bộ 6 phút (một người có thể đi bộ bao xa trong 6 phút) đã được Enright và cộng sự (2003) nghiên cứu, và họ khuyến nghị rằng các tiêu chuẩn nên được điều chỉnh theo tuổi, giới tính, chiều cao và cân nặng. Nhiều công cụ được sử dụng để đo lường tình trạng chức năng thể chất đã được phát triển để đánh giá mức độ phục hồi chức năng của bệnh nhân sau chấn thương hoặc bệnh tật. Những công cụ này thường được gọi là các thước đo hoạt động sống hàng ngày (activities of daily living – ADL). Cornelis và cộng sự (2017) đã sử dụng ADLS để hỗ trợ chẩn đoán sớm bệnh Alzheimer.
Chất lượng cuộc sống (Quality of life – QOL) là một khái niệm được định nghĩa rộng rãi bao gồm các đánh giá chủ quan hoặc khách quan về tất cả các khía cạnh của sự tồn tại của một cá nhân: sức khỏe, tình trạng kinh tế, môi trường và tinh thần. Sự quan tâm đến việc đo lường QOL đã tăng lên khi các nhà nghiên cứu nhận ra rằng sống lâu không nhất thiết có nghĩa là sống tốt. Các thước đo QOL có thể giúp xác định sở thích của bệnh nhân đối với các tình trạng sức khỏe khác nhau và thường được sử dụng để giúp quyết định giữa các phương pháp tiếp cận thay thế trong quản lý y tế (Prigerson và cộng sự, 2015).
Sự hài lòng của bệnh nhân (Patient satisfaction) đã được thảo luận trong nhiều năm và đã được chứng minh là có liên quan cao đến việc bệnh nhân có ở lại với cùng một nhà cung cấp bác sĩ hay không và mức độ họ tuân thủ kế hoạch điều trị của mình (Weingarten và cộng sự, 1995).
Sự hài lòng của bệnh nhân đối với chăm sóc y tế bị ảnh hưởng bởi một số yếu tố, không phải tất cả đều liên quan trực tiếp đến chất lượng chăm sóc. Các yếu tố ảnh hưởng đến sự hài lòng của bệnh nhân thường phụ thuộc vào lý do tiếp xúc. Ví dụ, Jacobs và cộng sự (2014) thấy rằng các yếu tố quan trọng nhất thúc đẩy sự hài lòng của bệnh nhân sau phẫu thuật thay khớp gối toàn phần là mức độ của thủ thuật và mức độ đau sau thủ thuật cũng như một số yếu tố nhân khẩu học bao gồm chủng tộc của bệnh nhân.
Hiệu quả chi phí (Cost-effectiveness) và phân tích lợi ích-chi phí (cost-benefit analysis) là các phương pháp được sử dụng để đánh giá các kết quả kinh tế của các can thiệp hoặc các phương thức điều trị khác nhau. Bagwell và cộng sự (2018) đã nghiên cứu hiệu quả của phẫu thuật cắt amidan trong bao và cắt amidan toàn phần để điều trị chứng ngưng thở khi ngủ do tắc nghẽn (OSA) ở trẻ em. Họ đã sử dụng mô hình cây quyết định để mô phỏng một mô hình lựa chọn mỗi trong hai phương pháp điều trị. Họ thấy rằng khi tỷ lệ tái phát OSA thấp (3,12%), phẫu thuật cắt amidan một phần có hiệu quả chi phí cao hơn. Phân tích hiệu quả chi phí cung cấp cho các nhà hoạch định chính sách và các nhà cung cấp dịch vụ y tế dữ liệu quan trọng cần thiết để đưa ra các phán quyết sáng suốt về các can thiệp (Gold và cộng sự, 1996). Một số lượng lớn các bảng câu hỏi hoặc công cụ đã được phát triển để đo lường kết quả. Về chất lượng cuộc sống, công cụ đa dụng được sử dụng phổ biến nhất là Khảo sát Sức khỏe Dạng ngắn 36 mục của Nghiên cứu Kết quả Y tế MOS (SF-36). Ban đầu được phát triển tại Tập đoàn RAND (Stewart và cộng sự, 1988), một phiên bản cải tiến của công cụ này đã được xác nhận và hiện đang được sử dụng trên toàn thế giới để cung cấp các phép đo cơ bản và theo dõi kết quả của chăm sóc y tế. SF-36 cung cấp một cách để thu thập dữ liệu hợp lệ và không đòi hỏi nhiều thời gian để hoàn thành. 36 mục được kết hợp để tạo ra một hồ sơ bệnh nhân về tám khái niệm ngoài các thước đo tóm tắt về sức khỏe thể chất và tinh thần.
Nhiều công cụ là dành riêng cho từng vấn đề. Cramer và Spilker (1998) cung cấp một cái nhìn tổng quan rộng về các phương pháp tiếp cận đánh giá QOL, đánh giá kết quả, và các phương pháp kinh tế dược—cả đa dụng và dành riêng cho từng bệnh.
Một số nghiên cứu kết quả đề cập đến một loạt các chủ đề, và chúng tôi đã sử dụng một số làm vấn đề tình huống trong các chương sắp tới. Khi các nỗ lực tiếp tục để kiềm chế chi phí chăm sóc y tế trong khi vẫn duy trì mức độ chăm sóc bệnh nhân cao, chúng tôi mong đợi sẽ thấy nhiều nghiên cứu bổ sung tập trung vào kết quả của bệnh nhân. Tạp chí Medical Care được dành riêng cho các nghiên cứu kết quả.
Nghiên cứu Đoàn hệ Lịch sử
Nhiều nghiên cứu đoàn hệ là tiến cứu; tức là, chúng bắt đầu tại một thời điểm cụ thể, sự hiện diện hay vắng mặt của yếu tố nguy cơ được xác định, và sau đó thông tin về kết quả quan tâm được thu thập tại một thời điểm trong tương lai, như trong hai nghiên cứu được mô tả trước đó. Người ta cũng có thể thực hiện một nghiên cứu đoàn hệ bằng cách sử dụng thông tin được thu thập trong quá khứ và được lưu giữ trong hồ sơ hoặc tệp.
Ví dụ, St. Sauver và cộng sự (2015) đã nghiên cứu nguy cơ phát triển đa bệnh tật bằng cách sử dụng dữ liệu từ 123.716 cư dân của Quận Olmsted, Minnesota. Họ định nghĩa đa bệnh tật là sự phát triển của ít nhất 2 trong số 20 bệnh mãn tính do HHS lựa chọn. Họ thấy rằng tỷ lệ mới mắc của đa bệnh tật tăng theo tuổi, nhưng số người mắc nhiều hơn một bệnh mãn tính lại lớn hơn ở những người dưới 65 tuổi so với 65 tuổi trở lên.
Một số nhà điều tra gọi loại nghiên cứu này là nghiên cứu đoàn hệ lịch sử (historical cohort study) hoặc nghiên cứu đoàn hệ hồi cứu (retrospective cohort study) vì thông tin lịch sử được sử dụng; tức là, các sự kiện đang được đánh giá thực sự đã xảy ra trước khi bắt đầu nghiên cứu (Hình 2-4). Lưu ý rằng hướng của cuộc điều tra vẫn là tiến về phía trước theo thời gian, từ một nguyên nhân hoặc yếu tố nguy cơ có thể có đến một kết quả. Các nghiên cứu chỉ đơn thuần mô tả kinh nghiệm của một nhà điều tra với một nhóm bệnh nhân và cố gắng xác định các đặc điểm liên quan đến một kết quả tốt hay xấu đều thuộc loại này, và nhiều nghiên cứu như vậy được công bố trên y văn.
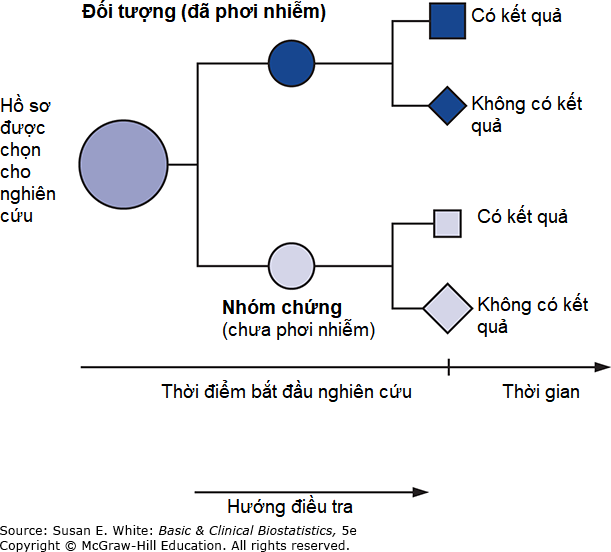
Hình 2-4. Sơ đồ thiết kế nghiên cứu đoàn hệ lịch sử. Các vùng tô bóng đại diện cho các đối tượng đã tiếp xúc với yếu tố tiền đề; các vùng không tô bóng tương ứng với các đối tượng không tiếp xúc. Hình vuông đại diện cho các đối tượng có kết quả quan tâm; hình thoi đại diện cho các đối tượng không có kết quả quan tâm.
Mối quan hệ thời gian giữa các thiết kế nghiên cứu quan sát khác nhau được minh họa trong Hình 2-5. Hình này cho thấy thời gian của các cuộc khảo sát, không có hướng điều tra, các thiết kế bệnh chứng, nhìn lại quá khứ, và các nghiên cứu đoàn hệ, nhìn về tương lai.
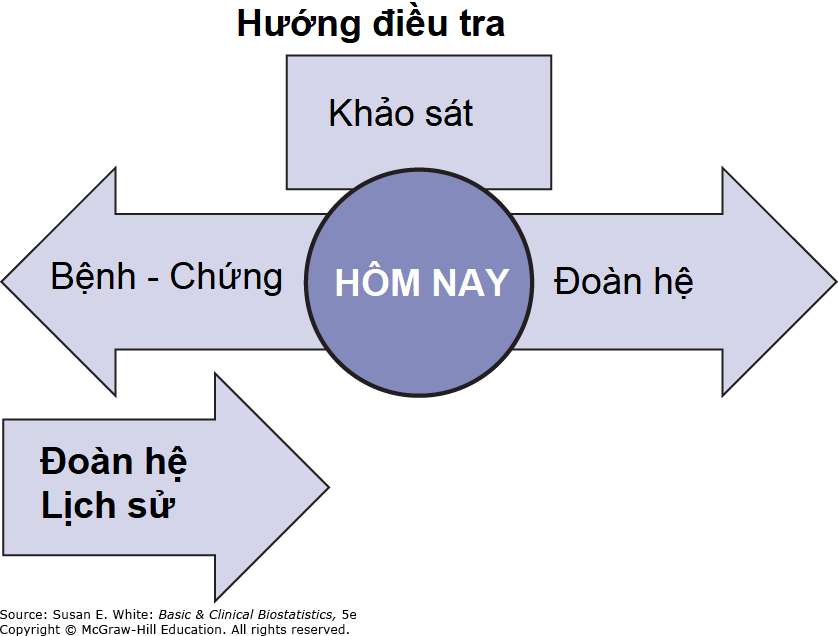
Hình 2-5. Sơ đồ mối quan hệ thời gian giữa các thiết kế nghiên cứu quan sát khác nhau. Các mũi tên đại diện cho hướng của cuộc điều tra.
So sánh Nghiên cứu Bệnh chứng và Đoàn hệ
Cả nghiên cứu bệnh chứng và đoàn hệ đều đánh giá các nguy cơ và nguyên nhân của bệnh, và thiết kế mà một nhà điều tra lựa chọn phụ thuộc một phần vào câu hỏi nghiên cứu.
Moore và cộng sự (2016) đã thực hiện một nghiên cứu bệnh chứng bắt cặp để xem xét hiệu quả của vắc-xin viêm phổi ở trẻ em. Họ đã kiểm tra 722 trẻ em bị viêm phổi và 2.991 trẻ đối chứng. Họ thấy rằng vắc-xin liên hợp phế cầu 13 giá (PCV13) có hiệu quả cao chống lại bệnh này.
Như minh họa này cho thấy, một nghiên cứu bệnh chứng lấy kết quả làm điểm khởi đầu của cuộc điều tra và tìm kiếm các tiền đề hoặc yếu tố nguy cơ; trong khi một nghiên cứu đoàn hệ bắt đầu với một yếu tố nguy cơ hoặc phơi nhiễm và xem xét các hậu quả.
Nói chung, kết quả từ một nghiên cứu đoàn hệ được thiết kế tốt có trọng lượng hơn trong việc hiểu một căn bệnh so với kết quả từ một nghiên cứu bệnh chứng. Một số lượng lớn các yếu tố gây sai lệch có thể có vai trò trong các nghiên cứu bệnh chứng, và một vài trong số chúng được thảo luận chi tiết hơn trong Chương 13.
Mặc dù có những thiếu sót về việc thiết lập quan hệ nhân quả, các nghiên cứu bệnh chứng thường được sử dụng trong y học và có thể cung cấp những hiểu biết hữu ích nếu được thiết kế tốt. Chúng có thể được hoàn thành trong một thời gian ngắn hơn nhiều so với các nghiên cứu đoàn hệ và do đó ít tốn kém hơn để thực hiện. Các nghiên cứu bệnh chứng đặc biệt hữu ích để nghiên cứu các tình trạng hiếm gặp hoặc các bệnh có thể không biểu hiện trong nhiều năm. Ngoài ra, chúng có giá trị để kiểm tra một tiền đề ban đầu; nếu kết quả của nghiên cứu bệnh chứng đầy hứa hẹn, nhà điều tra có thể thiết kế và thực hiện một nghiên cứu đoàn hệ phức tạp hơn.
NGHIÊN CỨU THỰC NGHIỆM HOẶC THỬ NGHIỆM LÂM SÀNG
Các nghiên cứu thực nghiệm thường dễ xác định hơn các nghiên cứu quan sát trong y văn. Các tác giả của các bài báo y khoa báo cáo các nghiên cứu thực nghiệm có xu hướng nêu rõ loại thiết kế nghiên cứu được sử dụng thường xuyên hơn so với các tác giả báo cáo các nghiên cứu quan sát. Các nghiên cứu thực nghiệm trong y học liên quan đến con người được gọi là thử nghiệm lâm sàng (clinical trials) vì mục đích của chúng là rút ra kết luận về một quy trình hoặc phương pháp điều trị cụ thể. Bảng 2-1 chỉ ra rằng các thử nghiệm lâm sàng được chia thành hai loại: có và không có đối chứng.
Thử nghiệm có đối chứng (Controlled trials) là các nghiên cứu trong đó thuốc hoặc quy trình thử nghiệm được so sánh với một loại thuốc hoặc quy trình khác, đôi khi là giả dược (placebo) và đôi khi là phương pháp điều trị đã được chấp nhận trước đó. Thử nghiệm không có đối chứng (Uncontrolled trials) là các nghiên cứu trong đó kinh nghiệm của các nhà điều tra với thuốc hoặc quy trình thử nghiệm được mô tả, nhưng việc điều trị không được so sánh với một phương pháp điều trị khác, ít nhất là không chính thức. Bởi vì mục đích của một thí nghiệm là để xác định xem sự can thiệp (điều trị) có tạo ra sự khác biệt hay không, các nghiên cứu có đối chứng có nhiều khả năng phát hiện xem sự khác biệt đó là do điều trị thử nghiệm hay do một yếu tố khác so với các nghiên cứu không có đối chứng. Do đó, các nghiên cứu có đối chứng được xem là có giá trị cao hơn nhiều trong y học so với các nghiên cứu không có đối chứng. Các hướng dẫn báo cáo thử nghiệm tiêu chuẩn hợp nhất (CONSORT) phản ánh một nỗ lực để cải thiện việc báo cáo các thử nghiệm lâm sàng. Tuyên bố CONSORT được cập nhật lần cuối vào năm 2010 và có thể được tìm thấy trên trang web của CONSORT (www.consort-statement.org).
Thử nghiệm có Đối chứng Đồng thời Độc lập
Một cách để một thử nghiệm có thể được kiểm soát là có hai nhóm đối tượng: một nhóm nhận quy trình thử nghiệm (nhóm thử nghiệm) và nhóm còn lại nhận giả dược hoặc quy trình tiêu chuẩn (nhóm đối chứng; Hình 2-6). Nhóm thử nghiệm và nhóm đối chứng nên được đối xử như nhau về mọi mặt ngoại trừ chính quy trình đó để bất kỳ sự khác biệt nào giữa các nhóm sẽ là do quy trình chứ không phải do các yếu tố khác. Cách tốt nhất để đảm bảo rằng các nhóm được đối xử tương tự là lên kế hoạch can thiệp cho cả hai nhóm trong cùng một khoảng thời gian trong cùng một nghiên cứu. Bằng cách này, nghiên cứu đạt được sự đối chứng đồng thời (concurrent control). Để giảm khả năng các đối tượng hoặc nhà điều tra thấy những gì họ mong đợi, các nhà nghiên cứu có thể thiết kế các thử nghiệm mù đôi (double-blind trials) trong đó cả đối tượng và nhà điều tra đều không biết đối tượng đang ở trong nhóm điều trị hay nhóm đối chứng. Khi chỉ có đối tượng không biết, nghiên cứu được gọi là thử nghiệm mù (blind trial). Trong một số tình huống bất thường, thiết kế nghiên cứu có thể yêu cầu nhà điều tra bị làm mù ngay cả khi đối tượng không thể bị làm mù. Việc làm mù được thảo luận chi tiết trong Chương 13. Một vấn đề khác là làm thế nào để phân bổ một số bệnh nhân vào điều kiện thử nghiệm và những người khác vào điều kiện đối chứng; phương pháp phân bổ tốt nhất là phân bổ ngẫu nhiên (random assignment). Các phương pháp ngẫu nhiên hóa được thảo luận trong Chương 4.
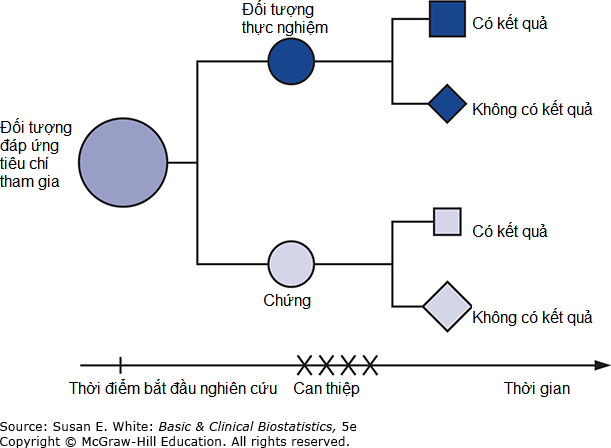
Hình 2-6. Sơ đồ thiết kế thử nghiệm ngẫu nhiên có đối chứng. Các vùng tô bóng đại diện cho các đối tượng được phân bổ vào điều kiện điều trị; các vùng không tô bóng tương ứng với các đối tượng được phân bổ vào điều kiện đối chứng. Hình vuông đại diện cho các đối tượng có kết quả quan tâm; hình thoi đại diện cho các đối tượng không có kết quả quan tâm.
Thử nghiệm Ngẫu nhiên có Đối chứng
Thử nghiệm ngẫu nhiên có đối chứng (randomized controlled trial) là hình mẫu của tất cả các thiết kế nghiên cứu vì nó cung cấp bằng chứng mạnh mẽ nhất để kết luận về quan hệ nhân quả; nó cung cấp sự đảm bảo tốt nhất rằng kết quả là do sự can thiệp.
Một trong những thử nghiệm ngẫu nhiên đáng chú ý hơn là Nghiên cứu Sức khỏe Bác sĩ (Ban chỉ đạo của Nhóm Nghiên cứu Sức khỏe Bác sĩ, 1989), đã điều tra vai trò của aspirin trong việc giảm nguy cơ mắc bệnh tim mạch. Một mục đích là để tìm hiểu xem liệu aspirin ở liều thấp có làm giảm tỷ lệ tử vong do bệnh tim mạch hay không. Những người tham gia vào thử nghiệm lâm sàng này là hơn 22.000 bác sĩ nam khỏe mạnh được phân bổ ngẫu nhiên để nhận aspirin hoặc giả dược và được theo dõi trong khoảng thời gian trung bình 60 tháng. Các nhà điều tra thấy rằng ít bác sĩ trong nhóm aspirin bị nhồi máu cơ tim trong quá trình nghiên cứu hơn so với các bác sĩ trong nhóm nhận giả dược.
Thử nghiệm không Ngẫu nhiên
Các đối tượng không phải lúc nào cũng được phân bổ ngẫu nhiên vào các lựa chọn điều trị. Các nghiên cứu không sử dụng phân bổ ngẫu nhiên thường được gọi là thử nghiệm không ngẫu nhiên (nonrandomized trials) hoặc đơn giản là thử nghiệm lâm sàng hoặc nghiên cứu so sánh, không đề cập đến việc ngẫu nhiên hóa. Nhiều nhà điều tra tin rằng các nghiên cứu có đối chứng không ngẫu nhiên có quá nhiều nguồn sai lệch đến nỗi kết luận của chúng rất đáng ngờ. Các nghiên cứu sử dụng đối chứng không ngẫu nhiên được coi là yếu hơn nhiều vì chúng không làm gì để ngăn chặn sai lệch trong việc phân bổ bệnh nhân. Ví dụ, có lẽ những bệnh nhân khỏe hơn nhận được điều trị tích cực hơn và những bệnh nhân có nguy cơ cao hơn được điều trị bảo tồn. Một ví dụ về một nghiên cứu không ngẫu nhiên là một nghiên cứu so sánh phương pháp giảng dạy truyền thống so với học tập dựa trên tình huống và mô phỏng trong giáo dục điều dưỡng (Raurell-Torredà và cộng sự, 2014). Các nhà điều tra đã nghiên cứu 66 sinh viên đại học theo học một khóa học giảng dạy và thảo luận truyền thống và 35 sinh viên theo học một khóa học cũng bao gồm một thành phần học tập dựa trên tình huống. Hai nhóm này sau đó được so sánh với 59 y tá giáo dục chuyên nghiệp liên tục (CPE) có kinh nghiệm lâm sàng. Sau khi thực hiện một bài kiểm tra lâm sàng mô phỏng, họ thấy rằng nhóm can thiệp (học tập dựa trên tình huống) thực hiện tốt hơn nhóm học tập truyền thống.
Thử nghiệm Tự đối chứng
Mức độ kiểm soát vừa phải có thể đạt được bằng cách sử dụng cùng một nhóm đối tượng cho cả hai lựa chọn thử nghiệm và đối chứng. Nghiên cứu của Goto và cộng sự (2018) đã kiểm tra nguy cơ đợt cấp của COPD sau phẫu thuật giảm béo. Họ đã theo dõi những người trưởng thành béo phì mắc COPD đã trải qua phẫu thuật giảm béo. Họ đã so sánh nguy cơ bị đợt cấp trong khoảng thời gian 12 tháng sau phẫu thuật với các tháng từ 13 đến 24 trước phẫu thuật. Loại nghiên cứu này sử dụng bệnh nhân làm đối chứng cho chính họ và được gọi là nghiên cứu tự đối chứng (self-controlled study). Các nghiên cứu tự đối chứng và không có nhóm đối chứng khác vẫn dễ bị ảnh hưởng bởi hiệu ứng Hawthorne (Hawthorne effect) nổi tiếng, được mô tả bởi Roethlisberger và cộng sự (1946), trong đó mọi người thay đổi hành vi của họ và đôi khi cải thiện chỉ vì họ nhận được sự chú ý đặc biệt khi tham gia một nghiên cứu chứ không phải vì sự can thiệp của nghiên cứu. Những nghiên cứu này tương tự như các nghiên cứu đoàn hệ ngoại trừ sự can thiệp hoặc điều trị có liên quan.
Thiết kế nghiên cứu tự đối chứng có thể được sửa đổi để cung cấp một sự kết hợp của đối chứng đồng thời và tự đối chứng. Thiết kế này sử dụng hai nhóm bệnh nhân: một nhóm được phân bổ vào điều trị thử nghiệm, và nhóm thứ hai được phân bổ vào điều trị giả dược hoặc đối chứng (Hình 2-7). Sau một thời gian, điều trị thử nghiệm và giả dược được rút khỏi cả hai nhóm trong một “giai đoạn thải sạch” (washout period). Trong giai đoạn thải sạch, bệnh nhân thường không nhận được điều trị. Các nhóm sau đó được cho điều trị thay thế; tức là, nhóm đầu tiên bây giờ nhận giả dược, và nhóm thứ hai nhận điều trị thử nghiệm. Thiết kế này, được gọi là nghiên cứu chéo (crossover study), rất mạnh mẽ khi được sử dụng một cách thích hợp.
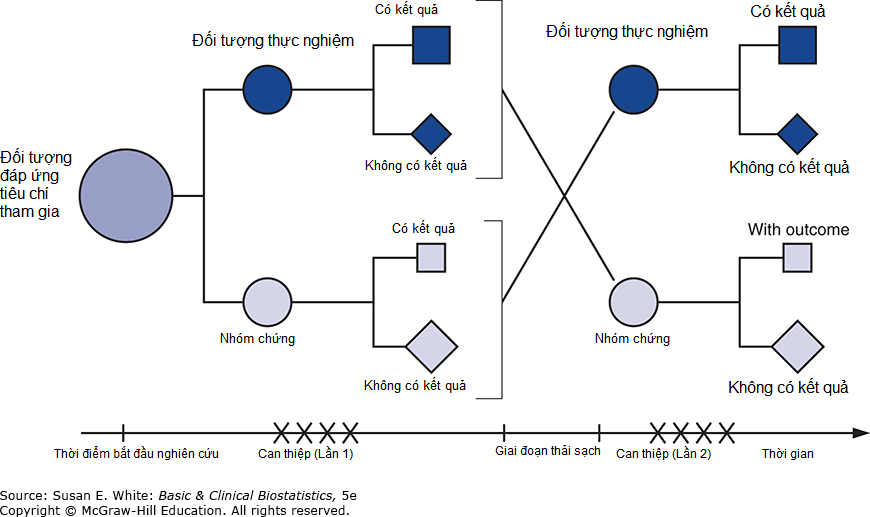
Hình 2-7. Sơ đồ thử nghiệm chéo. Các vùng tô bóng đại diện cho các đối tượng được phân bổ vào điều kiện điều trị; các vùng không tô bóng tương ứng với các đối tượng được phân bổ vào điều kiện đối chứng. Hình vuông đại diện cho các đối tượng có kết quả quan tâm; hình thoi đại diện cho các đối tượng không có kết quả quan tâm.
Thử nghiệm có Đối chứng Ngoại lai
Phương pháp thứ ba để kiểm soát các thí nghiệm là sử dụng các đối chứng bên ngoài nghiên cứu. Đôi khi, kết quả nghiên cứu của một nhà điều tra khác được sử dụng để so sánh. Trong những trường hợp khác, các đối chứng là những bệnh nhân mà nhà điều tra đã điều trị trước đó bằng một phương pháp khác, được gọi là đối chứng lịch sử (historical controls). Thiết kế nghiên cứu được minh họa trong Hình 2-8.
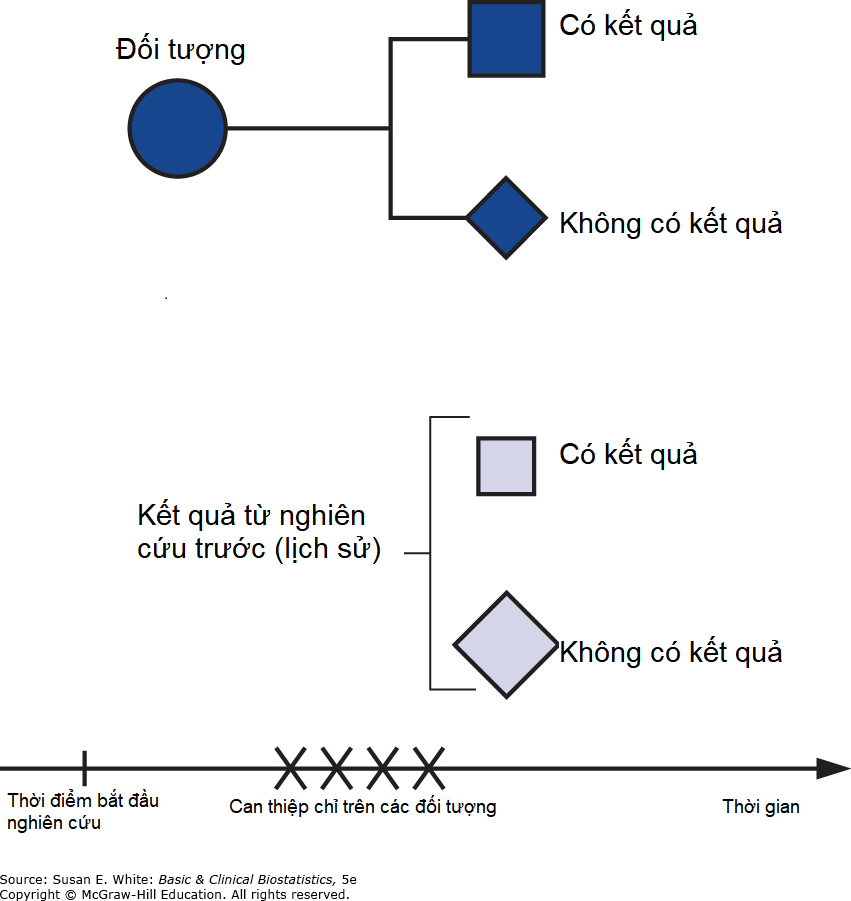
Hình 2-8. Sơ đồ thử nghiệm có đối chứng ngoại lai. Các vùng tô bóng đại diện cho các đối tượng được phân bổ vào điều kiện điều trị; các vùng không tô bóng tương ứng với các bệnh nhân được chăm sóc theo điều kiện đối chứng. Hình vuông đại diện cho các đối tượng có kết quả quan tâm; hình thoi đại diện cho các đối tượng không có kết quả quan tâm.
Đối chứng lịch sử thường được sử dụng để nghiên cứu các bệnh mà chưa có phương pháp chữa trị và được sử dụng trong các nghiên cứu ung thư, mặc dù các nghiên cứu ung thư sử dụng đối chứng đồng thời khi có thể. Trong các nghiên cứu liên quan đến đối chứng lịch sử, các nhà nghiên cứu nên đánh giá xem liệu các yếu tố khác có thể đã thay đổi kể từ thời điểm các đối chứng lịch sử được điều trị hay không; nếu có, bất kỳ sự khác biệt nào cũng có thể là do các yếu tố khác này chứ không phải do việc điều trị.
Nghiên cứu Không có Đối chứng
Không phải tất cả các nghiên cứu liên quan đến can thiệp đều có đối chứng, và theo định nghĩa chặt chẽ, chúng không thực sự là các thí nghiệm hoặc thử nghiệm. Ví dụ, Bottegoni và cộng sự (2016) đã báo cáo kết quả của một thử nghiệm tiêm huyết tương giàu tiểu cầu tương đồng ở bệnh nhân cao tuổi bị thoái hóa khớp gối. Các đối tượng được theo dõi tại các lần khám 2 tháng và 6 tháng sau khi tiêm. Các nhà nghiên cứu thấy rằng có một số cải thiện lâm sàng ngắn hạn sau khi điều trị và 90% bệnh nhân hài lòng với kết quả 6 tháng sau điều trị. Nghiên cứu này là một nghiên cứu không có đối chứng vì không có sự so sánh với các bệnh nhân được điều trị bằng phương pháp khác.
Các nghiên cứu không có đối chứng có nhiều khả năng được sử dụng khi việc so sánh liên quan đến một quy trình hơn là một loại thuốc. Thiếu sót chính của các nghiên cứu như vậy là các nhà điều tra cho rằng quy trình được sử dụng và mô tả là tốt nhất. Lịch sử y học đầy rẫy những ví dụ trong đó một phương pháp điều trị cụ thể được khuyến nghị và sau đó bị ngừng sau khi một thử nghiệm lâm sàng có đối chứng được thực hiện. Một vấn đề đáng kể với các thử nghiệm không có đối chứng là các quy trình và liệu pháp chưa được chứng minh có thể trở nên phổ biến, khiến các nhà nghiên cứu rất khó thực hiện các nghiên cứu có đối chứng sau đó. Một vấn đề khác là tìm thấy một sự khác biệt có ý nghĩa trong khi nó có thể không có cơ sở. Guyatt và cộng sự (2000) đã xác định 13 thử nghiệm ngẫu nhiên và 17 nghiên cứu quan sát về phòng chống mang thai ở tuổi vị thành niên. Sáu trong số tám kết quả họ kiểm tra cho thấy một tác động can thiệp có ý nghĩa trong các nghiên cứu quan sát, trong khi các nghiên cứu ngẫu nhiên không cho thấy lợi ích nào.
PHÂN TÍCH GỘP & BÀI BÁO TỔNG QUAN
Một loại hình nghiên cứu không hoàn toàn phù hợp với loại nghiên cứu quan sát hay thực nghiệm được gọi là phân tích gộp (meta-analysis). Phân tích gộp sử dụng thông tin đã công bố từ các nghiên cứu khác và kết hợp các kết quả để đưa ra một kết luận tổng thể. Phân tích gộp tương tự như các bài báo tổng quan, nhưng bổ sung thêm một đánh giá định lượng và tóm tắt các phát hiện. Có thể thực hiện một phân tích gộp các nghiên cứu quan sát hoặc thực nghiệm; tuy nhiên, một phân tích gộp nên báo cáo các phát hiện cho hai loại thiết kế nghiên cứu này một cách riêng biệt. Phương pháp này đặc biệt thích hợp khi các nghiên cứu đã được báo cáo có số lượng đối tượng nhỏ hoặc đi đến các kết luận khác nhau.
Finnerup và cộng sự (2015) đã thực hiện một phân tích gộp về đau thần kinh ở người lớn. Các nhà điều tra muốn biết liệu thuốc bôi ngoài da hay thuốc uống có hiệu quả hơn trong việc điều trị đau. Họ đã tìm thấy 229 nghiên cứu đã giải quyết câu hỏi này và kết hợp các kết quả một cách thống kê để đi đến một kết luận tổng thể về hiệu quả của chúng—chủ yếu là bằng chứng ủng hộ việc sử dụng thuốc uống mạnh hơn.
ƯU ĐIỂM & NHƯỢC ĐIỂM CỦA CÁC THIẾT KẾ NGHIÊN CỨU KHÁC NHAU
Các phần trước đã giới thiệu các loại thiết kế nghiên cứu chính được sử dụng trong nghiên cứu y học, được chia thành các nghiên cứu thực nghiệm, hoặc thử nghiệm lâm sàng, và các nghiên cứu quan sát (đoàn hệ, bệnh chứng, cắt ngang, và chuỗi ca bệnh). Mỗi thiết kế nghiên cứu đều có những ưu điểm nhất định so với các thiết kế khác cũng như một số nhược điểm cụ thể, mà chúng ta sẽ thảo luận trong các phần sau.
Ưu điểm & Nhược điểm của Thử nghiệm Lâm sàng
Thử nghiệm lâm sàng ngẫu nhiên là tiêu chuẩn vàng (gold standard), hay tham chiếu, trong y học; đó là thiết kế mà các thiết kế khác được đánh giá dựa trên—bởi vì nó cung cấp sự biện minh lớn nhất để kết luận về quan hệ nhân quả và ít gặp phải các vấn đề hoặc sai lệch nhất. Thử nghiệm lâm sàng là loại hình nghiên cứu tốt nhất để sử dụng khi mục tiêu là thiết lập hiệu quả của một phương pháp điều trị hoặc một quy trình. Các thử nghiệm lâm sàng trong đó bệnh nhân được phân bổ ngẫu nhiên vào các phương pháp điều trị khác nhau, hay các “nhánh”, là thiết kế mạnh nhất trong tất cả. Một trong các phương pháp điều trị là điều kiện thử nghiệm; một phương pháp khác là điều kiện đối chứng. Đối chứng có thể là giả dược hoặc một quy trình giả; thường thì đó là phương pháp điều trị hoặc quy trình thường được sử dụng, được gọi là chăm sóc tiêu chuẩn (standard of care) hoặc tiêu chuẩn tham chiếu (reference standard). Một số bài báo đã công bố đã cho thấy xu hướng các nghiên cứu không ngẫu nhiên, đặc biệt là những nghiên cứu sử dụng đối chứng lịch sử, có nhiều khả năng cho thấy một kết quả tích cực hơn so với các nghiên cứu ngẫu nhiên. Tuy nhiên, trong một số tình huống, đối chứng lịch sử có thể và nên được sử dụng. Ví dụ, đối chứng lịch sử có thể hữu ích khi cần các nghiên cứu sơ bộ hoặc khi các nhà nghiên cứu đang đối phó với việc điều trị muộn cho một căn bệnh nan y, chẳng hạn như ung thư giai đoạn cuối. Mặc dù các thử nghiệm lâm sàng cung cấp sự biện minh lớn nhất để xác định quan hệ nhân quả, các trở ngại đối với việc sử dụng chúng bao gồm chi phí lớn và thời gian kéo dài. Ví dụ, một thử nghiệm ngẫu nhiên so sánh các phương pháp điều trị khác nhau cho ung thư biểu mô đòi hỏi các nhà điều tra phải theo dõi các đối tượng trong một thời gian dài. Một trở ngại tiềm tàng khác đối với việc sử dụng các thử nghiệm lâm sàng xảy ra khi một số thực hành nhất định trở nên phổ biến và được cộng đồng y tế chấp nhận, mặc dù chúng chưa được chứng minh một cách đúng đắn. Kết quả là, các quy trình trở nên phổ biến có thể gây hại cho nhiều bệnh nhân, như được chứng minh bởi cuộc tranh cãi về túi ngực silicone và nhiều phương pháp tiếp cận khác nhau để quản lý tăng huyết áp, nhiều trong số đó chưa bao giờ được đưa vào một thử nghiệm lâm sàng bao gồm cả phương pháp điều trị bảo tồn nhất, thuốc lợi tiểu.
Ưu điểm & Nhược điểm của Nghiên cứu Đoàn hệ
Nghiên cứu đoàn hệ là thiết kế được lựa chọn để nghiên cứu nguyên nhân của một tình trạng, diễn tiến của một bệnh, hoặc các yếu tố nguy cơ vì chúng là nghiên cứu dọc và theo dõi một nhóm đối tượng trong một khoảng thời gian. Quan hệ nhân quả thường không thể được chứng minh bằng các nghiên cứu đoàn hệ vì chúng là nghiên cứu quan sát và không liên quan đến can thiệp. Tuy nhiên, vì chúng theo dõi một đoàn hệ bệnh nhân tiến về phía trước theo thời gian, chúng sở hữu trình tự thời gian chính xác để cung cấp bằng chứng mạnh mẽ cho các nguyên nhân và hậu quả có thể có, như trong cuộc tranh cãi về hút thuốc và ung thư phổi. Trong các nghiên cứu đoàn hệ được thiết kế tốt, các nhà điều tra có thể kiểm soát nhiều nguồn sai lệch liên quan đến việc lựa chọn bệnh nhân và các phép đo được ghi lại.
Khoảng thời gian cần thiết trong một nghiên cứu đoàn hệ phụ thuộc vào vấn đề được nghiên cứu. Với các bệnh phát triển trong một thời gian dài hoặc với các tình trạng xảy ra do tiếp xúc lâu dài với một số tác nhân gây bệnh, cần nhiều năm để nghiên cứu. Các khoảng thời gian kéo dài làm cho các nghiên cứu như vậy trở nên tốn kém. Chúng cũng khiến các nhà điều tra khó tranh luận về quan hệ nhân quả vì các sự kiện khác xảy ra trong khoảng thời gian xen kẽ có thể đã ảnh hưởng đến kết quả. Ví dụ, thời gian dài giữa phơi nhiễm và tác động là một trong những lý do khiến việc nghiên cứu mối quan hệ có thể có giữa các tác nhân môi trường và các loại ung thư biểu mô khác nhau trở nên khó khăn. Các nghiên cứu đoàn hệ đòi hỏi một thời gian dài để hoàn thành đặc biệt dễ bị ảnh hưởng bởi các vấn đề liên quan đến việc theo dõi bệnh nhân, đặc biệt là sự hao mòn bệnh nhân (patient attrition) (bệnh nhân ngừng tham gia nghiên cứu) và sự di chuyển của bệnh nhân (patient migration) (bệnh nhân chuyển đến các cộng đồng khác). Đây là một lý do tại sao nghiên cứu Framingham, với các phương pháp theo dõi nghiêm ngặt, là một nguồn thông tin quan trọng và phong phú như vậy.
Ưu điểm & Nhược điểm của Nghiên cứu Bệnh chứng
Nghiên cứu bệnh chứng đặc biệt thích hợp để nghiên cứu các bệnh hoặc sự kiện hiếm gặp, để kiểm tra các tình trạng phát triển trong một thời gian dài, và để điều tra một giả thuyết sơ bộ. Chúng thường là các nghiên cứu nhanh nhất và ít tốn kém nhất để thực hiện và là lý tưởng cho các nhà điều tra cần thu thập một số dữ liệu sơ bộ trước khi viết một đề xuất cho một nghiên cứu đầy đủ, tốn kém và tốn thời gian hơn. Chúng cũng là một lựa chọn tốt cho những người cần hoàn thành một dự án nghiên cứu lâm sàng trong một khoảng thời gian cụ thể.
Những ưu điểm của nghiên cứu bệnh chứng lại dẫn đến những nhược điểm của chúng. Trong tất cả các phương pháp nghiên cứu, chúng có số lượng sai lệch hoặc sai sót có thể xảy ra lớn nhất, và chúng phụ thuộc hoàn toàn vào các hồ sơ hiện có chất lượng cao. Sự sẵn có của dữ liệu cho các nghiên cứu bệnh chứng đôi khi đòi hỏi sự thỏa hiệp giữa những gì các nhà nghiên cứu muốn nghiên cứu và những gì họ có thể nghiên cứu. Một trong những tác giả của ấn bản trước đã tham gia vào một nghiên cứu về các bệnh nhân bỏng cao tuổi, trong đó mục tiêu là xác định các yếu tố nguy cơ cho sự sống còn. Nhà điều tra chính muốn thu thập dữ liệu về lượng dịch vào và ra. Tuy nhiên, ông thấy rằng không phải tất cả các hồ sơ bệnh nhân hiện có đều chứa thông tin này, và do đó không thể nghiên cứu ảnh hưởng của yếu tố này.
Một trong những vấn đề lớn nhất trong một nghiên cứu bệnh chứng là việc lựa chọn một nhóm đối chứng thích hợp. Các ca bệnh trong một nghiên cứu bệnh chứng tương đối dễ xác định, nhưng việc quyết định một nhóm người cung cấp một sự so sánh phù hợp lại khó khăn hơn. Do các vấn đề cố hữu trong việc lựa chọn một nhóm đối chứng trong một nghiên cứu bệnh chứng, một số nhà thống kê đã khuyến nghị sử dụng hai nhóm đối chứng: một nhóm đối chứng tương tự theo một số cách với các ca bệnh (ví dụ, đã nhập viện trong cùng một khoảng thời gian) và một nhóm đối chứng khác là các đối tượng khỏe mạnh.
Ưu điểm & Nhược điểm của Nghiên cứu Cắt ngang
Nghiên cứu cắt ngang là tốt nhất để xác định hiện trạng của một bệnh hoặc tình trạng, chẳng hạn như tỷ lệ hiện mắc của HIV trong các quần thể nhất định, và để đánh giá các quy trình chẩn đoán. Các nghiên cứu cắt ngang tương tự như các nghiên cứu bệnh chứng ở chỗ chúng tương đối nhanh để hoàn thành, và chúng cũng có thể tương đối rẻ. Nhược điểm chính của chúng là chúng chỉ cung cấp một “bức ảnh chụp nhanh” về bệnh hoặc quá trình, điều này có thể dẫn đến thông tin sai lệch nếu câu hỏi nghiên cứu thực sự là về quá trình bệnh. Ví dụ, các bác sĩ lâm sàng từng tin rằng huyết áp tâm trương, không giống như huyết áp tâm thu, không tăng khi bệnh nhân già đi. Niềm tin này dựa trên các nghiên cứu cắt ngang đã cho thấy huyết áp tâm trương trung bình là khoảng 80 mm Hg ở tất cả các nhóm tuổi. Tuy nhiên, trong nghiên cứu đoàn hệ Framingham, các bệnh nhân được theo dõi trong một khoảng thời gian vài năm đã được quan sát thấy có huyết áp tâm trương tăng khi họ già đi (Gordon và cộng sự, 1959).
Sự mâu thuẫn rõ ràng này dễ hiểu hơn nếu chúng ta xem xét những gì xảy ra trong một đoàn hệ đang già đi. Ví dụ, giả sử rằng huyết áp tâm trương trung bình ở nam giới 40 tuổi là 80 mm Hg, mặc dù có sự thay đổi cá nhân, với một số người có huyết áp thấp đến 60 mm Hg và những người khác có huyết áp cao đến 100 mm Hg. Mười năm sau, có sự gia tăng huyết áp tâm trương, mặc dù đó không phải là một sự gia tăng đồng đều; một số người trải qua sự gia tăng lớn hơn những người khác. Những người đàn ông ở đầu trên của phân phối huyết áp 10 năm trước và đã trải qua một sự gia tăng lớn hơn đã qua đời trong khoảng thời gian xen kẽ, vì vậy họ không còn được đại diện trong một nghiên cứu cắt ngang. Kết quả là, huyết áp tâm trương trung bình của những người đàn ông vẫn còn trong đoàn hệ ở tuổi 50 là khoảng 80 mm Hg, mặc dù huyết áp cá nhân của họ cao hơn so với 10 năm trước. Do đó, một nghiên cứu đoàn hệ, chứ không phải một nghiên cứu cắt ngang, cung cấp thông tin dẫn đến một sự hiểu biết đúng đắn về mối quan hệ giữa quá trình lão hóa bình thường và các quá trình sinh lý như huyết áp tâm trương.
Các cuộc khảo sát thường là các nghiên cứu cắt ngang. Hầu hết các cuộc thăm dò cử tri được thực hiện trước một cuộc bầu cử là các mẫu một lần của một nhóm công dân, và các kết quả khác nhau từ tuần này sang tuần khác dựa trên các nhóm người khác nhau; tức là, cùng một nhóm công dân không được theo dõi để xác định sở thích bỏ phiếu theo thời gian. Tương tự, các nghiên cứu hướng đến người tiêu dùng về sự hài lòng của khách hàng với ô tô, thiết bị, chăm sóc sức khỏe, v.v. là các nghiên cứu cắt ngang.
Một vấn đề phổ biến với nghiên cứu khảo sát là đạt được tỷ lệ phản hồi đủ lớn; nhiều người được yêu cầu tham gia vào một cuộc khảo sát từ chối vì họ bận, không quan tâm, v.v. Do đó, các kết luận dựa trên một tập hợp con những người đồng ý tham gia, và những người này có thể không đại diện hoặc tương tự như toàn bộ dân số. Vấn đề về những người tham gia đại diện không chỉ giới hạn ở các nghiên cứu cắt ngang; nó có thể là một vấn đề trong các nghiên cứu khác bất cứ khi nào các đối tượng được lựa chọn hoặc được yêu cầu tham gia và từ chối hoặc bỏ cuộc. Một vấn đề khác là cách các câu hỏi được đặt ra cho những người tham gia; nếu các câu hỏi được hỏi một cách định hướng hoặc gây kích động cảm xúc, các câu trả lời có thể không thực sự đại diện cho cảm xúc hoặc ý kiến của những người tham gia. Chúng tôi thảo luận các vấn đề với các cuộc khảo sát đầy đủ hơn trong Chương 11.
Ưu điểm & Nhược điểm của Nghiên cứu Chuỗi ca bệnh
Các báo cáo chuỗi ca bệnh có hai ưu điểm: chúng dễ viết, và các quan sát có thể cực kỳ hữu ích cho các nhà điều tra thiết kế một nghiên cứu để đánh giá các nguyên nhân hoặc giải thích cho các quan sát. Nhưng như chúng tôi đã lưu ý trước đó, các nghiên cứu chuỗi ca bệnh dễ bị nhiều sai lệch có thể xảy ra liên quan đến việc lựa chọn đối tượng và các đặc điểm được quan sát. Nói chung, bạn nên xem chúng như là tạo ra giả thuyết và không phải là kết luận.
TÓM TẮT
Chương này minh họa các thiết kế nghiên cứu thường gặp nhất trong y văn. Trong nghiên cứu y học, các đối tượng được quan sát hoặc các thí nghiệm được thực hiện. Các thí nghiệm liên quan đến con người được gọi là các thử nghiệm. Các nghiên cứu thực nghiệm cũng có thể sử dụng động vật và mô, mặc dù chúng tôi không thảo luận chúng như một loại riêng biệt; các nhận xét liên quan đến các thử nghiệm lâm sàng cũng phù hợp với các nghiên cứu trên động vật và mô.
Mỗi loại hình nghiên cứu được thảo luận đều có những ưu và nhược điểm. Các thử nghiệm lâm sàng ngẫu nhiên, có đối chứng là các thiết kế mạnh mẽ nhất có thể có trong nghiên cứu y học, nhưng chúng thường tốn kém và tốn thời gian. Các nghiên cứu quan sát được thiết kế tốt có thể cung cấp những hiểu biết hữu ích về nguyên nhân gây bệnh, mặc dù chúng không cấu thành bằng chứng về nguyên nhân. Các nghiên cứu đoàn hệ là tốt nhất để nghiên cứu diễn tiến tự nhiên của bệnh hoặc các yếu tố nguy cơ cho bệnh; các nghiên cứu bệnh chứng nhanh hơn và ít tốn kém hơn nhiều. Các nghiên cứu cắt ngang cung cấp một bức ảnh chụp nhanh về một bệnh hoặc tình trạng tại một thời điểm, và chúng ta phải thận trọng khi suy luận về diễn tiến bệnh từ chúng. Các cuộc khảo sát, nếu được thực hiện đúng cách, rất hữu ích trong việc thu thập các ý kiến và thực hành hiện tại. Các nghiên cứu chuỗi ca bệnh chỉ nên được sử dụng để đặt ra các câu hỏi cho nghiên cứu sâu hơn.
Chúng tôi đã sử dụng một số vấn đề tình huống từ các chương sau để minh họa các thiết kế nghiên cứu khác nhau. Chúng tôi sẽ chỉ ra các đặc điểm nổi bật trong thiết kế của các vấn đề tình huống khi chúng ta tiếp tục, và chúng tôi sẽ quay lại chủ đề thiết kế nghiên cứu một lần nữa sau khi tất cả các điều kiện tiên quyết để đánh giá chất lượng của các bài báo khoa học đã được trình bày.
Bảng chú giải thuật ngữ Anh – Việt. Chương 2
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Study designs | /ˈstʌdi dɪˈzaɪnz/ | Thiết kế nghiên cứu |
| 2 | Observational studies | /ˌɒbzərˈveɪʃənəl ˈstʌdiz/ | Nghiên cứu quan sát |
| 3 | Intervention | /ˌɪntərˈvɛnʃən/ | Sự can thiệp |
| 4 | Cohort studies | /ˈkoʊhɔːrt ˈstʌdiz/ | Nghiên cứu đoàn hệ |
| 5 | Case-control studies | /keɪs kənˈtroʊl ˈstʌdiz/ | Nghiên cứu bệnh chứng |
| 6 | Cross-sectional studies | /krɒsˈsɛkʃənəl ˈstʌdiz/ | Nghiên cứu cắt ngang |
| 7 | Patient outcomes | /ˈpeɪʃənt ˈaʊtˌkʌmz/ | Kết quả điều trị của bệnh nhân |
| 8 | Functional status | /ˈfʌŋkʃənəl ˈsteɪtəs/ | Tình trạng chức năng |
| 9 | Quality of life (QOL) | /ˈkwɒlɪti əv laɪf/ | Chất lượng cuộc sống |
| 10 | Cost-effectiveness | /kɒst ɪˈfɛktɪvnəs/ | Hiệu quả chi phí |
| 11 | Experiments | /ɪkˈspɛrɪmənts/ | Nghiên cứu thực nghiệm |
| 12 | Clinical trials | /ˈklɪnɪkəl ˈtraɪəlz/ | Thử nghiệm lâm sàng |
| 13 | Bias | /ˈbaɪəs/ | Sai lệch, thiên vị |
| 14 | Randomly select | /ˈrændəmli sɪˈlɛkt/ | Chọn ngẫu nhiên |
| 15 | Randomly assign | /ˈrændəmli əˈsaɪn/ | Phân bổ ngẫu nhiên |
| 16 | Controls | /kənˈtroʊlz/ | Nhóm chứng, đối chứng |
| 17 | Descriptive study | /dɪˈskrɪptɪv ˈstʌdi/ | Nghiên cứu mô tả |
| 18 | Case-series | /keɪs ˈsɪəriːz/ | Chuỗi ca bệnh |
| 19 | Retrospective | /ˌrɛtrəˈspɛktɪv/ | Hồi cứu |
| 20 | Risk factors | /rɪsk ˈfæktərz/ | Yếu tố nguy cơ |
| 21 | Surveys | /ˈsɜːrveɪz/ | Khảo sát |
| 22 | Prevalence | /ˈprɛvələns/ | Tỷ lệ hiện mắc |
| 23 | Prospective | /prəˈspɛktɪv/ | Tiến cứu |
| 24 | Natural history | /ˈnætʃərəl ˈhɪstəri/ | Diễn tiến tự nhiên |
| 25 | Prognosis | /prɒɡˈnoʊsɪs/ | Tiên lượng |
| 26 | Historical cohort studies | /hɪˈstɒrɪkəl ˈkoʊhɔːrt ˈstʌdiz/ | Nghiên cứu đoàn hệ lịch sử |
| 27 | Controlled trials | /kənˈtroʊld ˈtraɪəlz/ | Thử nghiệm có đối chứng |
| 28 | Randomized | /ˈrændəˌmaɪzd/ | Ngẫu nhiên hóa |
| 29 | Sequential controls | /sɪˈkwɛnʃəl kənˈtroʊlz/ | Đối chứng tuần tự |
| 30 | Self-controlled | /sɛlf kənˈtroʊld/ | Tự đối chứng |
| 31 | Crossover | /ˈkrɒsˌoʊvər/ | Chéo |
| 32 | External controls | /ɪkˈstɜːrnəl kənˈtroʊlz/ | Đối chứng ngoại lai |
| 33 | Meta-analyses | /ˈmɛtə əˈnæləsiːz/ | Phân tích gộp |
| 34 | Longitudinal studies | /ˌlɒndʒɪˈtjuːdɪnəl ˈstʌdiz/ | Nghiên cứu dọc |
| 35 | Forward-looking | /ˈfɔːrwərd ˈlʊkɪŋ/ | Hướng tiến cứu |
| 36 | Backward-looking | /ˈbækwərd ˈlʊkɪŋ/ | Hướng hồi cứu |
| 37 | Control subjects | /kənˈtroʊl ˈsʌbdʒɪkts/ | Đối tượng đối chứng |
| 38 | Cases | /ˈkeɪsɪz/ | Ca bệnh |
| 39 | Matching | /ˈmætʃɪŋ/ | Bắt cặp |
| 40 | Confound | /kənˈfaʊnd/ | Gây nhiễu |
| 41 | Normal values | /ˈnɔːrməl ˈvæljuːz/ | Giá trị bình thường |
| 42 | Norms | /nɔːrmz/ | Chuẩn |
| 43 | Questionnaire | /ˌkwɛstʃəˈnɛər/ | Bảng câu hỏi |
| 44 | Tumor registries | /ˈtuːmər ˈrɛdʒɪstriz/ | Cơ quan đăng ký khối u |
| 45 | Cohort | /ˈkoʊhɔːrt/ | Đoàn hệ |
| 46 | Exposure | /ɪkˈspoʊʒər/ | Phơi nhiễm |
| 47 | Follow-up | /ˈfɒloʊ ʌp/ | Theo dõi |
| 48 | Cardiovascular disease | /ˌkɑːrdioʊˈvæskjələr dɪˈziːz/ | Bệnh tim mạch |
| 49 | Activities of daily living (ADL) | /ækˈtɪvɪtiz əv ˈdeɪli ˈlɪvɪŋ/ | Hoạt động sống hàng ngày |
| 50 | Patient satisfaction | /ˈpeɪʃənt ˌsætɪsˈfækʃən/ | Sự hài lòng của bệnh nhân |
| 51 | Cost-benefit analysis | /kɒst ˈbɛnɪfɪt əˈnæləsɪs/ | Phân tích lợi ích-chi phí |
| 52 | Pharmacoeconomic methods | /ˌfɑːrməkoʊˌɛkəˈnɒmɪk ˈmɛθədz/ | Phương pháp kinh tế dược |
| 53 | Multimorbidity | /ˌmʌltɪmɔːrˈbɪdɪti/ | Đa bệnh tật |
| 54 | Placebo | /pləˈsiːboʊ/ | Giả dược |
| 55 | Uncontrolled trials | /ˌʌnkənˈtroʊld ˈtraɪəlz/ | Thử nghiệm không có đối chứng |
| 56 | Concurrent control | /kənˈkɜːrənt kənˈtroʊl/ | Đối chứng đồng thời |
| 57 | Double-blind trials | /ˈdʌbəl blaɪnd ˈtraɪəlz/ | Thử nghiệm mù đôi |
| 58 | Blind trial | /blaɪnd ˈtraɪəl/ | Thử nghiệm mù |
| 59 | Random assignment | /ˈrændəm əˈsaɪnmənt/ | Phân bổ ngẫu nhiên |
| 60 | Randomization | /ˌrændəmaɪˈzeɪʃən/ | Ngẫu nhiên hóa |
| 61 | Myocardial infarction | /ˌmaɪəˈkɑːrdiəl ɪnˈfɑːrkʃən/ | Nhồi máu cơ tim |
| 62 | Nonrandomized trials | /nɒnˈrændəˌmaɪzd ˈtraɪəlz/ | Thử nghiệm không ngẫu nhiên |
| 63 | Hawthorne effect | /ˈhɔːθɔːrn ɪˈfɛkt/ | Hiệu ứng Hawthorne |
| 64 | Washout period | /ˈwɒʃaʊt ˈpɪəriəd/ | Giai đoạn thải sạch |
| 65 | Historical controls | /hɪˈstɒrɪkəl kənˈtroʊlz/ | Đối chứng lịch sử |
| 66 | Review articles | /rɪˈvjuː ˈɑːrtɪkəlz/ | Bài báo tổng quan |
| 67 | Quantitative assessment | /ˈkwɒntɪˌteɪtɪv əˈsɛsmənt/ | Đánh giá định lượng |
| 68 | Neuropathic pain | /ˌnʊərəˈpæθɪk peɪn/ | Đau thần kinh |
| 69 | Gold standard | /ɡoʊld ˈstændərd/ | Tiêu chuẩn vàng |
| 70 | Causality | /kɔːˈzæləti/ | Quan hệ nhân quả |
| 71 | Efficacy | /ˈɛfɪkəsi/ | Hiệu quả |
| 72 | Treatment arms | /ˈtriːtmənt ɑːrmz/ | Nhánh điều trị |
| 73 | Standard of care | /ˈstændərd əv kɛər/ | Chăm sóc tiêu chuẩn |
| 74 | Reference standard | /ˈrɛfərəns ˈstændərd/ | Tiêu chuẩn tham chiếu |
| 75 | Diuretics | /ˌdaɪjʊˈrɛtɪks/ | Thuốc lợi tiểu |
| 76 | Patient attrition | /ˈpeɪʃənt əˈtrɪʃən/ | Sự hao mòn bệnh nhân |
| 77 | Patient migration | /ˈpeɪʃənt maɪˈɡreɪʃən/ | Sự di chuyển của bệnh nhân |
| 78 | Response rates | /rɪˈspɒns reɪts/ | Tỷ lệ phản hồi |
| 79 | Hypothesis-generating | /haɪˈpɒθəsɪs ˈdʒɛnəˌreɪtɪŋ/ | Tạo ra giả thuyết |
| 80 | Infection rate | /ɪnˈfɛkʃən reɪt/ | Tỷ lệ nhiễm trùng |
| 81 | Psychological stress | /ˌsaɪkəˈlɒdʒɪkəl strɛs/ | Căng thẳng tâm lý |
| 82 | Quality of life | /ˈkwɒlɪti əv laɪf/ | Chất lượng cuộc sống |
| 83 | Multivariate logistic regression | /ˌmʌltiˈvɛəriət loʊˈdʒɪstɪk rɪˈɡrɛʃən/ | Hồi quy logistic đa biến |
| 84 | Overall survival | /ˈoʊvərɔːl sərˈvaɪvəl/ | Sống còn toàn bộ |
| 85 | Metabolic healthy | /ˌmɛtəˈbɒlɪk ˈhɛlθi/ | Chuyển hóa lành mạnh |
| 86 | Oral contraceptives | /ˈɔːrəl ˌkɒntrəˈsɛptɪvz/ | Thuốc tránh thai đường uống |
| 87 | Postmenopausal hormones | /poʊstˌmɛnəˈpɔːzəl ˈhɔːrmoʊnz/ | Hormone sau mãn kinh |
| 88 | Angina pectoris | /ænˈdʒaɪnə ˈpɛktərɪs/ | Đau thắt ngực |
| 89 | Serum cholesterol | /ˈsɪərəm kəˈlɛstəˌrɒl/ | Cholesterol huyết thanh |
| 90 | Analgesic drugs | /ˌænəlˈdʒiːzɪk drʌɡz/ | Thuốc giảm đau |
| 91 | Kidney disease | /ˈkɪdni dɪˈziːz/ | Bệnh thận |
| 92 | Salicylate | /ˈsælɪsɪleɪt/ | Salicylate |
| 93 | Mortality | /mɔːrˈtæləti/ | Tỷ lệ tử vong |
| 94 | Morbidity | /mɔːrˈbɪdɪti/ | Tỷ lệ mắc bệnh |
| 95 | Research question | /rɪˈsɜːrtʃ ˈkwɛstʃən/ | Câu hỏi nghiên cứu |
| 96 | Optimal | /ˈɒptɪməl/ | Tối ưu |
| 97 | Investigators | /ɪnˈvɛstɪɡeɪtərz/ | Nhà điều tra |
| 98 | Potential problems | /pəˈtɛnʃəl ˈprɒbləmz/ | Vấn đề tiềm tàng |
| 99 | Experimental group | /ɪkˌspɛrɪˈmɛntəl ɡruːp/ | Nhóm thực nghiệm |
| 100 | Control group | /kənˈtroʊl ɡruːp/ | Nhóm đối chứng |
