Cẩm nang Hô hấp Can thiệp. Practical Guide to Interventional Pulmonology
Bản quyền (C) 2024 Nhà xuất bản Elsevier.
Ts.Bs. Lê Nhật Huy – Ths.Bs. Lê Đình Sáng (Dịch và chú giải)
Chương 15: Tiếp cận đa mô thức đối với tắc nghẽn đường thở trung tâm lành tính
Multimodality Approach to Benign Central Airway Obstruction
George Z. Cheng; Momen M. Wahidi
Practical Guide to Interventional Pulmonology, 15, 157-162
MỞ ĐẦU
Tắc nghẽn đường thở trung tâm (Central airway obstruction – CAO) là tình trạng hẹp các đường thở trung tâm (khí quản, phế quản gốc và phế quản trung gian) do các bệnh lý lành tính và ác tính. Trong chương này, chúng tôi tập trung vào CAO do các bệnh lý lành tính; điều quan trọng cần lưu ý là từ “lành tính” ở đây đề cập đến nguyên nhân gây ra CAO (không phải do bệnh ác tính), nhưng hậu quả của CAO lành tính có thể rất nặng nề và không hề “lành tính” về bản chất. Nguyên nhân của các bệnh lý lành tính gây CAO có thể được phân thành nhiều nhóm lớn: cơ học/do thủ thuật y tế, viêm, nhiễm trùng, động học và vô căn. Việc xử trí CAO lành tính phụ thuộc vào nguyên nhân, loại tổn thương và đặc điểm của bệnh nhân.
CÁC HỆ THỐNG PHÂN LOẠI
CAO lành tính có thể được phân loại thành đơn giản và phức tạp. Các tổn thương CAO đơn giản có chiều dài dưới 1 cm, có hình dạng màng lưới (web-like) và không có tình trạng nhuyễn sụn hoặc tổn thương mô sụn đi kèm. Các tổn thương CAO phức tạp dài hơn 1 cm, có thể liên quan đến sụn và có hình dạng phức tạp hơn như hình đồng hồ cát hoặc dày lên không đều.
NGUYÊN NHÂN GÂY TẮC NGHẼN ĐƯỜNG THỞ TRUNG TÂM LÀNH TÍNH
Ghép phổi
Tỷ lệ biến chứng đường thở sau ghép phổi dao động từ 2% đến 33%. Tỷ lệ biến chứng liên quan đến kỹ thuật phẫu thuật, thời gian thở máy của người hiến, chiều dài phế quản của người hiến, sự không tương xứng về chiều cao giữa người hiến và người nhận, và thời gian thiếu máu cục bộ kéo dài. Các biến chứng đường thở do ghép phổi bao gồm nhiễm trùng phế quản, hoại tử, bung miệng nối, hình thành lỗ rò, mô hạt, nhuyễn sụn, hẹp hoặc tắc hoàn toàn đường thở (hội chứng đường thở biến mất – vanishing airway). Vị trí của tổn thương có thể ở tại miệng nối hoặc ở đoạn xa hơn.
Hẹp khí quản sau đặt nội khí quản/sau mở khí quản (PITS/PTTS)
Hẹp khí quản sau đặt nội khí quản (Postintubation tracheal stenosis – PITS) và sau mở khí quản (posttracheostomy tracheal stenosis – PTTS) là những biểu hiện của tổn thương cơ học đối với đường thở trung tâm. PITS thường phát triển do đặt nội khí quản kéo dài (>7 ngày) với bóng chèn (cuff) được bơm quá căng (áp lực >20 cm H₂O). PTTS xảy ra do tổn thương sụn trong quá trình mở khí quản ban đầu, nhiễm trùng, chảy máu hoặc bóng chèn bị bơm quá căng.
Tổn thương do hóa chất
Tổn thương đường thở do hóa chất có thể là kết quả của nhiều loại khí ăn mòn (axit clohydric, amoniac, aldehyd), tổn thương do nhiệt từ việc tiếp xúc với lửa trong các khu vực thông khí kém và hít sặc thuốc viên (chẳng hạn như sắt, kali clorua, metformin). Những tổn thương này dẫn đến viêm khí-phế quản và tróc lở niêm mạc đường thở trên diện rộng, cuối cùng dẫn đến hình thành mô hạt, chít hẹp và hẹp lòng đường thở.
Bệnh hệ thống/Bệnh viêm
Các quá trình bệnh lý ở sụn
Viêm đa sụn tái phát (Relapsing polychondritis – RP) là một bệnh qua trung gian miễn dịch nhắm vào sụn (collagen loại II, IX, XI) ở mắt, tai, mũi, khớp và các đường thở lớn. Cả nhuyễn sụn và hẹp đường thở đều có thể xảy ra. RP không ảnh hưởng đến màng sau khí quản vì nó không có sụn. Tình trạng nhuyễn khí-phế quản/xẹp đường thở động học quá mức có thể khu trú hoặc lan tỏa.
Bệnh loạn sản sụn-xương khí-phế quản (Tracheobronchopathia osteochondroplastica – TO) biểu hiện dưới dạng các nốt vôi hóa do sự tích tụ canxi photphat trong sụn đường thở. Các tổn thương này đặc trưng chỉ khu trú trên các sụn. Chúng chủ yếu không có triệu chứng và được phát hiện tình cờ nhưng có thể lan rộng ở một số bệnh nhân và có thể dẫn đến hẹp đường thở có triệu chứng.
Các quá trình tạo u hạt
U hạt với viêm đa mạch (Granulomatosis with polyangiitis – GPA) là một bệnh viêm mạch u hạt hoại tử liên quan đến kháng thể kháng bào tương bạch cầu trung tính (antineutrophil cytoplasmic antibody – ANCA), có thể dẫn đến viêm và hẹp đường thở. Tổn thương đường thở thường kháng thuốc hơn với điều trị toàn thân.
Bệnh sarcoidosis là một rối loạn u hạt hệ thống không hoại tử, hầu như luôn liên quan đến hệ hô hấp, bao gồm cả đường thở. Hẹp có thể xảy ra do tình trạng viêm không được kiểm soát. Các hạch bạch huyết phì đại có thể gây chèn ép từ bên ngoài và hẹp đường thở.
Bệnh viêm ruột (viêm loét đại tràng và bệnh Crohn) có thể dẫn đến một quá trình thâm nhiễm u hạt hoại tử trong đường thở, có thể gây viêm và hẹp.
Quá trình thâm nhiễm
Bệnh amyloidosis là kết quả của sự lắng đọng sợi amyloid ngoại bào, thường là do sự hình thành cấu trúc tấm beta (beta-pleated sheet) của protein. Bệnh amyloidosis chuỗi nhẹ là do rối loạn tương bào. Bệnh amyloidosis A là do viêm mạn tính với sự lắng đọng quá mức amyloid A. Tổn thương đường thở đáng chú ý là thâm nhiễm và hẹp.
Nhiễm trùng
U nhú đường hô hấp tái phát (Recurrent respiratory papillomatosis – RRP), do virus u nhú ở người (human papillomavirus – HPV) type 6 và 11 (có khả năng chuyển dạng thành ung thư tế bào vảy), biểu hiện dưới dạng các u nhú có thể ảnh hưởng đến toàn bộ đường hô hấp trên và dưới; hình ảnh đặc trưng là “chùm nho”.
Bệnh lao (Tuberculosis – TB) có thể gây nhiễm trùng nội phế quản, có thể xuất hiện dưới nhiều hình thức khác nhau qua nội soi phế quản, bao gồm dạng phù nề-xung huyết, dạng xơ hẹp, dạng khối u, dạng hạt hoặc dạng loét. Lao nội phế quản thường liên quan đến các phế quản thùy và các đường thở có chiều dài >2 cm. Các tổn thương đường thở này có thể có khả năng lây nhiễm cao, và nên thực hiện nội soi phế quản với các biện pháp phòng ngừa lây nhiễm qua đường hô hấp nghiêm ngặt khi nghi ngờ lao.
Nhiễm nấm (Aspergillus, Fusarium, mucormycosis, và Cryptococcus) cũng có thể biểu hiện dưới dạng hẹp đường thở. Biểu hiện của hẹp đường thở liên quan đến nhiễm nấm là cực kỳ đa dạng, vì vậy cần phải cẩn thận và thận trọng khi đánh giá CAO để đảm bảo loại trừ nhiễm nấm đồng thời.
Vô căn
Sau khi loại trừ tất cả các nguyên nhân khác, chẩn đoán có thể là hẹp hạ thanh môn vô căn—một bệnh thường ảnh hưởng đến phụ nữ trung niên cũng mắc bệnh trào ngược dạ dày-thực quản. CAO vô căn thường liên quan đến các đoạn ngắn của vùng hạ thanh môn và có thể tái phát trong nhiều năm.
BIỂU HIỆN LÂM SÀNG
Biểu hiện của bệnh nhân phụ thuộc vào nguyên nhân và mức độ nghiêm trọng của CAO. Thông thường, bệnh nhân sẽ báo cáo khó thở khi gắng sức có thể tiến triển thành khó thở khi nghỉ, thở khò khè hoặc thở rít. Bệnh nhân cũng có thể bị ho mạn tính hoặc nhiễm trùng hô hấp tái phát do không thể làm sạch chất tiết tại vị trí CAO. Mức độ khó thở thường tương quan với đường kính của đường thở bị ảnh hưởng, với khó thở khi gắng sức xuất hiện khi kích thước lòng đường thở trung tâm nhỏ hơn 25% đến 50% so với bình thường, và thở rít xảy ra khi lòng đường thở có đường kính dưới 5 mm.
CÁC XÉT NGHIỆM CHẨN ĐOÁN
Đo chức năng hô hấp với đường cong lưu lượng-thể tích
Đường cong lưu lượng-thể tích có thể giúp phân biệt CAO thành ba nhóm chức năng (tắc nghẽn cố định, tắc nghẽn thay đổi ngoài lồng ngực, và tắc nghẽn thay đổi trong lồng ngực) và có thể giúp mô tả đặc điểm chẩn đoán CAO. Những điều này được minh họa trong Hình 15.1.
Chẩn đoán hình ảnh
Chụp cắt lớp vi tính (Computed tomography – CT) ngực là một thành phần quan trọng cho cả chẩn đoán và lập kế hoạch điều trị CAO lành tính. CT độ phân giải cao (lát cắt 0,6-1 mm có chồng lớp) cho phép đánh giá chính xác chiều dài và mức độ hẹp, đánh giá thành phần ngoài lòng đường thở và xác định sự thông thoáng của đường thở đoạn xa. CT độ phân giải cao cũng cho phép thiết kế stent tùy chỉnh/cá nhân hóa trong các tình huống thích hợp. Nếu nghi ngờ bệnh lý đường thở động học, nên thực hiện hình ảnh CT ở cả hai thì hít vào và thở ra.
Đánh giá qua nội soi phế quản
Đánh giá CAO bằng nội soi phế quản nên được thực hiện với mục tiêu là mô tả đầy đủ đặc điểm của tổn thương (đánh giá bằng mắt và đo lường) và xác định xem có thành phần nào có thể hồi phục được hay không, chẳng hạn như nhiễm trùng (thông qua rửa, sinh thiết bằng kim/bàn chải/kìm).
Nội soi phế quản ống mềm chẩn đoán đơn thuần có thể là bước đầu tiên, nhưng không được khuyến khích nếu hẹp đường thở nghiêm trọng; nếu tổn thương nghiêm trọng, một cuộc nội soi phế quản chẩn đoán đơn giản có thể biến thành một tình huống cấp cứu đường thở, vì vậy khả năng nâng cấp mức độ chăm sóc nếu cần, ngay cả khi đang thực hiện một cuộc nội soi phế quản chẩn đoán “đơn giản”, là rất quan trọng. Thường thì tốt hơn là bác sĩ phổi can thiệp nên thực hiện một lần đánh giá nội soi phế quản vừa chẩn đoán vừa có thể điều trị, bắt đầu bằng ống soi phế quản mềm nhưng có sẵn ống soi phế quản cứng, để nếu cần có thể chuyển từ can thiệp chẩn đoán sang điều trị.
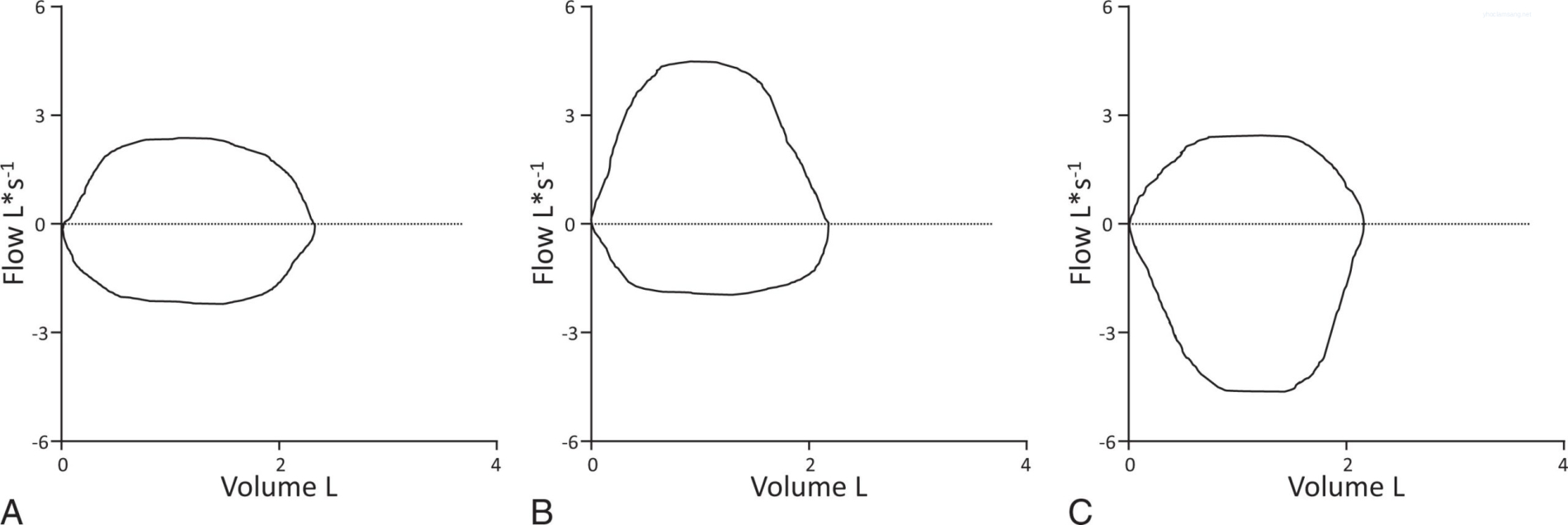
Hình 15.1 Các đường cong lưu lượng-thể tích trong (A) tắc nghẽn đường hô hấp trên cố định, (B) tắc nghẽn thay đổi ngoài lồng ngực, và (C) tắc nghẽn thay đổi trong lồng ngực. (Chỉnh sửa từ West, John B., West’s respiratory physiology: the essentials, Philadelphia, Wolters Kluwer, 2015.)
XỬ TRÍ TẮC NGHẼN ĐƯỜNG THỞ TRUNG TÂM LÀNH TÍNH
Xử trí thành công CAO lành tính dựa trên ba nguyên tắc cơ bản. Thứ nhất, một phương pháp tiếp cận đa chuyên khoa đối với bệnh là cần thiết để đảm bảo tất cả các phương thức điều trị đều được xem xét. Phẫu thuật lồng ngực, tai mũi họng và nội soi phế quản can thiệp đều nên tham gia. Thứ hai, điều trị toàn thân cho bệnh nền thường hiệu quả hơn so với chỉ điều trị tại chỗ bằng nội soi phế quản, vì vậy một phương pháp điều trị tích hợp thường được đảm bảo. Cuối cùng, ở những bệnh nhân có triệu chứng tối thiểu hoặc không có triệu chứng, thường tốt nhất là áp dụng phương pháp theo dõi chờ đợi vì các can thiệp có thể làm cho tổn thương trở nên tồi tệ hơn bằng cách thúc đẩy thêm tình trạng viêm và chấn thương.
CÁC PHƯƠNG PHÁP ĐIỀU TRỊ QUA NỘI SOI PHẾ QUẢN
Nong cơ học
Nong chỗ hẹp đường thở có thể được thực hiện bằng bóng hoặc ống soi phế quản cứng. Có nhiều loại bóng khác nhau để nong trong đường thở. Điều quan trọng là sử dụng một quả bóng có đường kính và chiều dài phù hợp. Đường kính của bóng được chọn dựa trên kích thước đường thở ở đoạn gần so với đoạn hẹp được đo trên phim CT. Chiều dài của bóng thường dài hơn ít nhất 0,5 cm so với đoạn hẹp, do đó bao phủ được chỗ hẹp. Thời gian bơm căng thường là 30 giây đến 120 giây. Nong lặp lại và thời gian nong kéo dài hơn được đề xuất nếu bệnh nhân có thể dung nạp được thời gian bơm căng dài hơn. Cần thận trọng trong bệnh đường thở lành tính, vì một số đường thở có thể rất viêm và mỏng manh, và việc nong quá mức có thể dẫn đến vỡ trên một diện rộng. Thường thì nên bắt đầu nong bằng các bóng nhỏ hơn và sau đó tăng dần đường kính bóng trong các lần nong tiếp theo khi đường thở cho phép, đảm bảo đánh giá lại tác động lên mô sau mỗi lần nong. Không bao giờ bơm căng bóng chống lại một áp lực đáng kể mà người phụ tá bơm bóng có thể cảm nhận được và thông báo cho người thực hiện thủ thuật.
Đáng chú ý, ống soi phế quản cứng có thể được sử dụng như một công cụ để nong. Để tránh phải đặt nội khí quản lặp đi lặp lại cho bệnh nhân, người thực hiện thủ thuật có thể sử dụng một ống soi khí quản cứng lớn hơn để đặt nội khí quản cho bệnh nhân, sau đó tháo đầu đa năng ra khỏi ống soi và đưa các ống soi thông khí cứng nhỏ hơn nhưng dài hơn qua ống soi khí quản. Các ống soi thông khí cứng nhỏ hơn được sử dụng để nong chỗ hẹp ban đầu. Sau đó, các ống soi phế quản thông khí cứng lớn hơn dần dần được đưa qua ống soi khí quản và qua đoạn hẹp. Kỹ thuật lồng ống này cho phép thông khí và nong tuần tự mà không cần phải đặt nội khí quản lặp đi lặp lại qua dây thanh âm.
Đốt điện cao tần
Các đường cắt tỏa tia ở vị trí 4, 8 và 12 giờ bằng dao đốt điện hoặc laser (neodymium-doped yttrium aluminum garnet [Nd:YAG], potassium titanyl phosphate [KTP], carbon dioxide [CO₂]) có thể được thực hiện trước khi nong bóng đối với các chỗ hẹp chặt, chu vi. Các đường cắt này cho phép nong hiệu quả hơn (Hình 15.2) đối với các chỗ hẹp đơn giản dạng màng lưới.
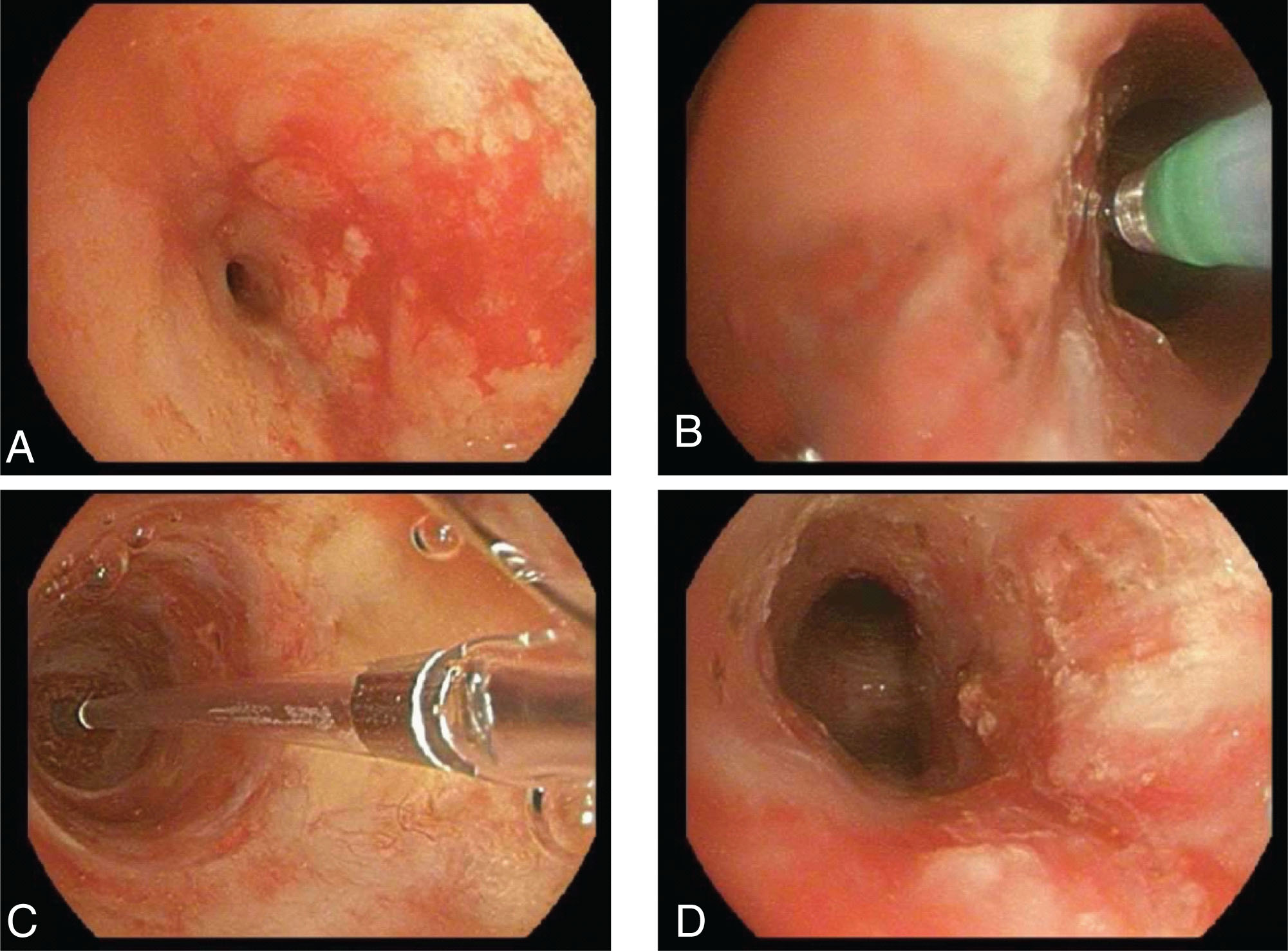
Hình 15.2 Hẹp phế quản gốc trái ở bệnh nhân bị u hạt với viêm đa mạch (A). Sau khi không đáp ứng với nong bóng ban đầu, các đường cắt tỏa tia đã được thực hiện (B), tiếp theo là nong bóng thành công (C, D).
Phun áp lạnh (Cryospray)
Đốt lạnh bằng phun áp lạnh (liệu pháp áp lạnh, dựa trên nitơ lỏng) là một phương pháp không tiếp xúc sử dụng phương pháp siêu làm lạnh để gây hoại tử lạnh tại vị trí điều trị. Phương pháp này cho phép làm mềm ngay lập tức mô sẹo, giúp cải thiện việc nong bóng và cũng bảo tồn chất nền ngoại bào trong các mô để tạo thành một khung đỡ cho quá trình lành thương tiếp theo với phản ứng xơ hóa tối thiểu. Tuy nhiên, phải cẩn thận để đảm bảo có đường thoát khí hiệu quả. Nitơ lỏng được giải phóng trong điều kiện giãn nở nhanh (1 mL nitơ lỏng giãn nở để chiếm 700 mL thể tích ở dạng khí nitơ). Sự gia tăng thể tích nhanh chóng có thể dẫn đến chấn thương do áp lực (barotrauma) và có khả năng gây tử vong do tràn khí màng phổi và tràn khí trung thất cũng như thuyên tắc khí nếu không có đường thoát/hút khí hiệu quả. Đường thoát khí hiệu quả có thể đạt được bằng cách sử dụng ống soi cứng với hệ thống hở, ống nội khí quản (endotracheal tube – ETT) với bóng chèn đã xì hơi, và bằng cách tránh phun gần các tổn thương bị tắc nghẽn nghiêm trọng.
Mitomycin C
Là một tác nhân chống ung thư, mitomycin C ức chế sự tăng sinh của nguyên bào sợi. Mitomycin C đã được sử dụng tại chỗ (0,4 mg/mL trong 5 mL cho tổng liều 2 mg) để điều trị các đoạn hẹp bằng cách bôi bằng một miếng gạc cotton. Nó cũng có thể được tiêm tại chỗ vào đường thở bằng kim chọc hút xuyên phế quản (transbronchial needle aspiration – TBNA).
Steroid
Steroid được cho là có tác dụng ức chế viêm trong giai đoạn tăng sinh sau chấn thương và có thể ngăn ngừa sự tiến triển đến giai đoạn xơ hóa. Tuy nhiên, không có sự đồng thuận về thời gian, liều lượng và đường dùng, và hiệu quả phần lớn vẫn chưa được chứng minh đối với nhiều bệnh. Thông thường, 80 mg Depo-Medrol được trộn với 6 mL nước muối sinh lý và tiêm vào đoạn hẹp bằng kim TBNA. Các mũi tiêm thường được thực hiện tại nhiều vị trí trong các khu vực hẹp.
Stent
Stent đường thở (silicon, lai, hoặc kim loại tự giãn nở có vỏ bọc) có thể được sử dụng trong điều trị CAO lành tính. Không nên sử dụng stent kim loại tự giãn nở không có vỏ bọc cho CAO lành tính, vì chúng nhanh chóng bị biểu mô đường thở bao phủ, dẫn đến khó khăn đáng kể khi tháo stent. Stent đường thở trong các đường thở lành tính thường được để lại trong một thời gian ngắn (3-12 tháng) trong khi các phương pháp điều trị toàn thân được thực hiện hoặc các lựa chọn phẫu thuật được cân nhắc. Trong những trường hợp hiếm hoi, stent đường thở có thể là lựa chọn duy nhất cho một số tổn thương khó và có thể được để lại trong nhiều năm. Trong những tình huống này, cần phải nội soi phế quản theo dõi mỗi 6-12 tháng và có thể cần phải thay stent (Hình 15.3).
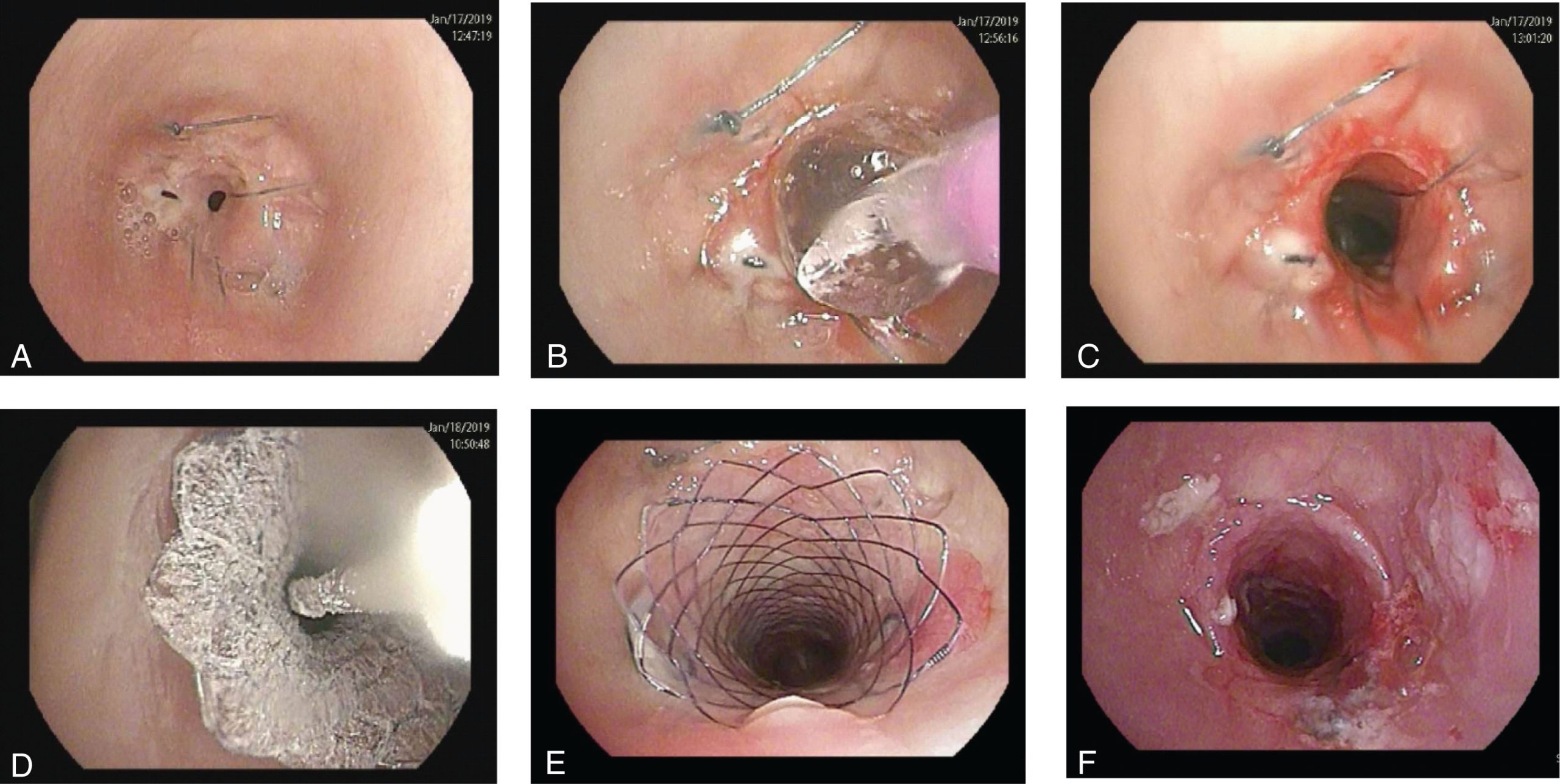
Hình 15.3 Hẹp miệng nối sau cắt bỏ khí quản (vị trí hạ thanh môn, A). Sau khi không đáp ứng với nong bóng (B, C), một stent Bonastent đã được đặt tại vị trí hạ thanh môn (D). Nội soi phế quản theo dõi sau 1 tháng cho thấy đáp ứng tốt (E). Stent đã được tháo ra sau 9 tháng với tình trạng hẹp đã được giải quyết (F).
Phẫu thuật
Điều quan trọng là phải thảo luận về CAO lành tính trong một hội nghị đa chuyên khoa. Ở những bệnh nhân phù hợp, phẫu thuật có thể là một lựa chọn điều trị dứt điểm. Điều trị CAO lành tính qua nội soi phế quản có thể làm kéo dài tổn thương hẹp nếu có biến chứng, do đó có nguy cơ chuyển một tổn thương có thể phẫu thuật thành một tổn thương không thể phẫu thuật. Điều trị qua nội soi phế quản nên được coi là một phương pháp điều trị bắc cầu hoặc được sử dụng ở những bệnh nhân không có lựa chọn phẫu thuật. Luôn tham khảo ý kiến của đội ngũ phẫu thuật và ghi lại quyết định điều trị đa chuyên khoa của bạn ở những bệnh nhân bị CAO lành tính.
TÓM TẮT
Tóm lại, tắc nghẽn đường thở trung tâm lành tính có thể dẫn đến bệnh suất đáng kể; nếu không được điều trị, nó có thể dẫn đến tăng tỷ lệ tử vong. Có rất nhiều bệnh lý dẫn đến CAO lành tính, và các phương pháp điều trị nên được điều chỉnh theo phương thức đa chuyên khoa để giải quyết từng bệnh lý cụ thể. Nội soi phế quản trị liệu là một thành phần của phương pháp tiếp cận đa chuyên khoa này, nhưng điều quan trọng là phải điều trị bệnh nền.
TÀI LIỆU THAM KHẢO
- Ernst A, Feller-Kopman D, Becker HD, Mehta AC. Central airway obstruction. Am J Respir Crit Care Med. 2004;169(12):1278-1297.
- Machuzak M, Santacruz JF, Gildea T, Murthy SC. Airway complications after lung transplantation. Thorac Surg Clin. 2015;25(1):55-75.
- Shin B, Kim K, Jeong BH, et al. Clinical significance of differentiating post-intubation and post-tracheostomy tracheal stenosis. Respirology. 2017;22(3):513-520.
- Küpeli E, Khemasuwan D, Lee P, Mehta AC. “Pills” and the air passages. Chest. 2013;144(2):651-660.
- Ernst A, Rafeq S, Boiselle P, et al. Relapsing polychondritis and airway involvement. Chest. 2009;135(4):1024-1030.
- Ulasli SS, Kupeli E. Tracheobronchopathia osteochondroplastica: a review of the literature. Clin Respir J. 2015;9(4):386-391.
- Martinez Del Pero M, Jayne D, Chaudhry A, Sivasothy P, Jani P. Long-term outcome of airway stenosis in granulomatosis with polyangiitis (Wegener granulomatosis): an observational study. JAMA Otolaryngol Head Neck Surg. 2014;140(11):1038-1044.
- Polychronopoulos VS, Prakash UBS. Airway involvement in sarcoidosis. Chest. 2009;136(5):1371-1380.
- Camus P, Piard F, Ashcroft T, Gal AA, Colby TV. The lung in inflammatory bowel disease. Med (Baltim). 1993;72(3):151-183.
- O’Regan A, Fenlon HM, Beamis Jr JF, Steele MP, Skinner M, Berk JL. Tracheobronchial amyloidosis. Boston Univ experience 1984 1999 Med (Baltim). 2000;79(2):69-79.
- Fortes HR, von Ranke FM, Escuissato DL, et al. Recurrent respiratory papillomatosis: a state-of-the-art review. Respir Med. 2017;126:116-121.
- Chung HS, Lee JH. Bronchoscopic assessment of the evolution of endobronchial tuberculosis. Chest. 2000;117(2):385-392.
- Marchioni A, Casalini E, Andreani A, et al. Incidence, etiology, and clinicopathologic features of endobronchial benign lesions: a 10-year consecutive retrospective study. J Bronchol Interv Pulmonol. 2018;25(2):118-124.
- Cheng GZ, San Jose Estepar R, Folch E, Onieva J, Gangadharan S, Majid A. Three-dimensional printing and 3D slicer: powerful tools in understanding and treating structural lung disease. Chest. 2016;149(5):1136-1142.
- Ferretti GR, Jankowski A, Perrin MA, et al. Multi-detector CT evaluation in patients suspected of tracheobronchomalacia: comparison of end-expiratory with dynamic expiratory volumetric acquisitions. Eur J Radiol. 2008;68(2):340-346.
- Mahmood K, Wahidi MM, Thomas S, et al. Therapeutic bronchoscopy improves spirometry, quality of life, and survival in central airway obstruction. Respiration. 2015;89(5):404-413.
- Carlin BW, Harrell 2nd JH, Moser KM. The treatment of endobronchial stenosis using balloon catheter dilatation. Chest. 1988;93(6):1148-1151.
- Ernst A, Herth FJF. Principles and practice of interventional pulmonology. New York: Springer; 2013. xiv, 757.
- Wahidi MM, Herth FJF, Chen A, Cheng G, Yarmus L. State of the art: interventional pulmonology. Chest. 2020;157(3):724-736.
- Bhora FY, Ayub A, Forleiter CM, et al. Treatment of benign tracheal stenosis using endoluminal spray cryotherapy. JAMA Otolaryngol Head Neck Surg. 2016;142(11):1082-1087.
- Madan K, Agarwal R, Aggarwal AN, Gupta D. Utility of rigid bronchoscopic dilatation and mitomycin C application in the management of postintubation tracheal stenosis: case series and systematic review of literature. J Bronchol Interv Pulmonol. 2012;19(4):304-310.
- Bertelsen C, Shoffel-Havakuk H, O’Dell K, Johns 3rd MM, Reder LS. Serial in-office intralesional steroid injections in airway stenosis. JAMA Otolaryngol Head Neck Surg. 2018;144(3):203-210.
- Oberg CL, Holden VK, Channick CL. Benign central airway obstruction. Semin Respir Crit Care Med. 2018;39(6):731-746.
BẢNG CHÚ GIẢI THUẬT NGỮ Y HỌC ANH-VIỆT
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Central airway obstruction (CAO) | /ˈsɛntrəl ˈɛərweɪ əbˈstrʌkʃən/ | Tắc nghẽn đường thở trung tâm |
| 2 | Trachea | /ˈtreɪkiə/ | Khí quản |
| 3 | Mainstem bronchi | /ˈmeɪnstɛm ˈbrɒŋkaɪ/ | Phế quản gốc |
| 4 | Bronchus intermedius | /ˈbrɒŋkəs ˌɪntərˈmiːdiəs/ | Phế quản trung gian |
| 5 | Benign | /bɪˈnaɪn/ | Lành tính |
| 6 | Malignant | /məˈlɪɡnənt/ | Ác tính |
| 7 | Etiology | /ˌiːtiˈɒlədʒi/ | Nguyên nhân học, căn nguyên |
| 8 | Mechanical | /məˈkænɪkəl/ | Cơ học |
| 9 | Iatrogenic | /aɪˌætrəˈdʒɛnɪk/ | Do thủ thuật y tế |
| 10 | Inflammatory | /ɪnˈflæmətəri/ | Viêm |
| 11 | Infectious | /ɪnˈfɛkʃəs/ | Nhiễm trùng |
| 12 | Dynamic | /daɪˈnæmɪk/ | Động học |
| 13 | Idiopathic | /ˌɪdiəˈpæθɪk/ | Vô căn |
| 14 | Lesion | /ˈliːʒən/ | Tổn thương |
| 15 | Web-like | /ˈwɛbˌlaɪk/ | Dạng màng lưới |
| 16 | Malacia | /məˈleɪʃə/ | Nhuyễn (sụn) |
| 17 | Cartilaginous tissue | /ˌkɑːrtɪˈlædʒɪnəs ˈtɪʃuː/ | Mô sụn |
| 18 | Hourglass | /ˈaʊərɡlæs/ | Hình đồng hồ cát |
| 19 | Irregular thickening | /ɪˈrɛɡjələr ˈθɪkənɪŋ/ | Dày lên không đều |
| 20 | Lung transplant | /ˈlʌŋ ˈtrænsplænt/ | Ghép phổi |
| 21 | Surgical technique | /ˈsɜːrdʒɪkəl tɛkˈniːk/ | Kỹ thuật phẫu thuật |
| 22 | Donor | /ˈdoʊnər/ | Người hiến |
| 23 | Recipient | /rɪˈsɪpiənt/ | Người nhận |
| 24 | Ischemia | /ɪˈskiːmiə/ | Thiếu máu cục bộ |
| 25 | Bronchial infection | /ˈbrɒŋkiəl ɪnˈfɛkʃən/ | Nhiễm trùng phế quản |
| 26 | Necrosis | /nəˈkroʊsɪs/ | Hoại tử |
| 27 | Anastomotic dehiscence | /əˌnæstəˈmɒtɪk dɪˈhɪsəns/ | Bung miệng nối |
| 28 | Fistula formation | /ˈfɪstjələ fɔːrˈmeɪʃən/ | Hình thành lỗ rò |
| 29 | Granulation tissue | /ˌɡrænjəˈleɪʃən ˈtɪʃuː/ | Mô hạt |
| 30 | Stenosis | /stəˈnoʊsɪs/ | Hẹp |
| 31 | Vanishing airway | /ˈvænɪʃɪŋ ˈɛərweɪ/ | Hội chứng đường thở biến mất |
| 32 | Anastomotic site | /əˌnæstəˈmɒtɪk saɪt/ | Vị trí miệng nối |
| 33 | Postintubation tracheal stenosis (PITS) | /ˌpoʊstˌɪntjuːˈbeɪʃən ˈtreɪkiəl stəˈnoʊsɪs/ | Hẹp khí quản sau đặt nội khí quản |
| 34 | Posttracheostomy tracheal stenosis (PTTS) | /ˌpoʊstˌtreɪkiˈɒstəmi ˈtreɪkiəl stəˈnoʊsɪs/ | Hẹp khí quản sau mở khí quản |
| 35 | Overinflated cuff | /ˌoʊvərɪnˈfleɪtɪd kʌf/ | Bóng chèn bơm quá căng |
| 36 | Tracheostomy | /ˌtreɪkiˈɒstəmi/ | Mở khí quản |
| 37 | Chemical injury | /ˈkɛmɪkəl ˈɪndʒəri/ | Tổn thương do hóa chất |
| 38 | Caustic gases | /ˈkɔːstɪk ˈɡæsɪz/ | Khí ăn mòn |
| 39 | Hydrochloric acid | /ˌhaɪdrəˌklɔːrɪk ˈæsɪd/ | Axit clohydric |
| 40 | Ammonia | /əˈmoʊniə/ | Amoniac |
| 41 | Aldehydes | /ˈældɪhaɪdz/ | Aldehyd |
| 42 | Thermal injury | /ˈθɜːrməl ˈɪndʒəri/ | Tổn thương do nhiệt |
| 43 | Pill aspiration | /ˈpɪl ˌæspəˈreɪʃən/ | Hít sặc thuốc viên |
| 44 | Potassium chloride | /pəˈtæsiəm ˈklɔːraɪd/ | Kali clorua |
| 45 | Metformin | /mɛtˈfɔːrmɪn/ | Metformin |
| 46 | Tracheobronchitis | /ˌtreɪkioʊbrɒŋˈkaɪtɪs/ | Viêm khí-phế quản |
| 47 | Mucosal sloughing | /mjuːˈkoʊsəl ˈslʌfɪŋ/ | Tróc lở niêm mạc |
| 48 | Stricture | /ˈstrɪktʃər/ | Chít hẹp |
| 49 | Systemic disease | /sɪˈstɛmɪk dɪˈziːz/ | Bệnh hệ thống |
| 50 | Cartilaginous processes | /ˌkɑːrtɪˈlædʒɪnəs ˈprɒsɛsɪz/ | Các quá trình bệnh lý ở sụn |
| 51 | Relapsing polychondritis (RP) | /rɪˈlæpsɪŋ ˌpɒlɪkɒnˈdraɪtɪs/ | Viêm đa sụn tái phát |
| 52 | Immune-mediated disease | /ɪˈmjuːn ˈmiːdieɪtɪd dɪˈziːz/ | Bệnh qua trung gian miễn dịch |
| 53 | Collagen | /ˈkɒlədʒən/ | Collagen |
| 54 | Posterior tracheal membrane | /pɒˈstɪəriər ˈtreɪkiəl ˈmɛmbreɪn/ | Màng sau khí quản |
| 55 | Tracheobronchomalacia | /ˌtreɪkioʊˌbrɒŋkoʊməˈleɪʃə/ | Nhuyễn khí-phế quản |
| 56 | Excessive dynamic airway collapse | /ɪkˈsɛsɪv daɪˈnæmɪk ˈɛərweɪ kəˈlæps/ | Xẹp đường thở động học quá mức |
| 57 | Focal | /ˈfoʊkəl/ | Khu trú |
| 58 | Diffused | /dɪˈfjuːzd/ | Lan tỏa |
| 59 | Tracheobronchopathia osteochondroplastica (TO) | /ˌtreɪkioʊˌbrɒŋkoʊˈpæθiə ˌɒstioʊˌkɒndroʊˈplæstɪkə/ | Bệnh loạn sản sụn-xương khí-phế quản |
| 60 | Calcified nodules | /ˈkælsɪfaɪd ˈnɒdjuːlz/ | Nốt vôi hóa |
| 61 | Calcium phosphate | /ˈkælsiəm ˈfɒsfeɪt/ | Canxi photphat |
| 62 | Asymptomatic | /ˌeɪsɪmptəˈmætɪk/ | Không có triệu chứng |
| 63 | Granulomatous processes | /ˌɡrænjəˈloʊmətəs ˈprɒsɛsɪz/ | Các quá trình tạo u hạt |
| 64 | Granulomatosis with polyangiitis (GPA) | /ˌɡrænjələməˈtoʊsɪs wɪθ ˌpɒliˌændʒiˈaɪtɪs/ | U hạt với viêm đa mạch |
| 65 | Antineutrophil cytoplasmic antibody (ANCA) | /ˈæntiˌnuːtrəfɪl ˌsaɪtoʊˈplæzmɪk ˈæntɪˌbɒdi/ | Kháng thể kháng bào tương bạch cầu trung tính |
| 66 | Necrotizing granulomatous vasculitis | /ˈnɛkrəˌtaɪzɪŋ ˌɡrænjəˈloʊmətəs ˌvæskjəˈlaɪtɪs/ | Viêm mạch u hạt hoại tử |
| 67 | Sarcoidosis | /ˌsɑːrkɔɪˈdoʊsɪs/ | Bệnh sarcoidosis |
| 68 | Nonnecrotizing granulomatous disorder | /ˌnɒnˈnɛkrəˌtaɪzɪŋ ˌɡrænjəˈloʊmətəs dɪsˈɔːrdər/ | Rối loạn u hạt không hoại tử |
| 69 | Extrinsic compression | /ɛkˈstrɪnsɪk kəmˈprɛʃən/ | Chèn ép từ bên ngoài |
| 70 | Inflammatory bowel disease | /ɪnˈflæmətəri ˈbaʊəl dɪˈziːz/ | Bệnh viêm ruột |
| 71 | Ulcerative colitis | /ˈʌlsərətɪv kəˈlaɪtɪs/ | Viêm loét đại tràng |
| 72 | Crohn’s disease | /ˈkroʊnz dɪˈziːz/ | Bệnh Crohn |
| 73 | Infiltrative process | /ˈɪnfɪltreɪtɪv ˈprɒsɛs/ | Quá trình thâm nhiễm |
| 74 | Amyloidosis | /ˌæmɪlɔɪˈdoʊsɪs/ | Bệnh amyloidosis |
| 75 | Extracellular amyloid fibril deposition | /ˌɛkstrəˈsɛljələr ˈæmɪlɔɪd ˈfaɪbrɪl ˌdɛpəˈzɪʃən/ | Lắng đọng sợi amyloid ngoại bào |
| 76 | Beta-pleated sheet conformation | /ˈbeɪtə ˈpliːtɪd ʃiːt ˌkɒnfɔːrˈmeɪʃən/ | Cấu trúc tấm beta |
| 77 | Light chain amyloidosis | /ˈlaɪt tʃeɪn ˌæmɪlɔɪˈdoʊsɪs/ | Bệnh amyloidosis chuỗi nhẹ |
| 78 | Plasma cell dyscrasia | /ˈplæzmə sɛl dɪsˈkreɪʒə/ | Rối loạn tương bào |
| 79 | Amyloid A amyloidosis | /ˈæmɪlɔɪd eɪ ˌæmɪlɔɪˈdoʊsɪs/ | Bệnh amyloidosis A |
| 80 | Chronic inflammation | /ˈkrɒnɪk ˌɪnfləˈmeɪʃən/ | Viêm mạn tính |
| 81 | Recurrent respiratory papillomatosis (RRP) | /rɪˈkɜːrənt rɛˈspɪrətəri ˌpæpɪloʊməˈtoʊsɪs/ | U nhú đường hô hấp tái phát |
| 82 | Human papillomavirus (HPV) | /ˈhjuːmən ˌpæpɪˈloʊməˌvaɪrəs/ | Virus u nhú ở người |
| 83 | Squamous cell cancer | /ˈskweɪməs sɛl ˈkænsər/ | Ung thư tế bào vảy |
| 84 | Papilloma | /ˌpæpɪˈloʊmə/ | U nhú |
| 85 | Tuberculosis (TB) | /tjuːˌbɜːrkjəˈloʊsɪs/ | Bệnh lao |
| 86 | Endobronchial infection | /ˌɛndoʊˈbrɒŋkiəl ɪnˈfɛkʃən/ | Nhiễm trùng nội phế quản |
| 87 | Edematous-hyperemic | /ɪˈdiːmətəs ˌhaɪpərˈiːmɪk/ | Dạng phù nề-xung huyết |
| 88 | Fibrostenotic | /ˌfaɪbroʊstəˈnɒtɪk/ | Dạng xơ hẹp |
| 89 | Tumorous | /ˈtjuːmərəs/ | Dạng khối u |
| 90 | Granular | /ˈɡrænjələr/ | Dạng hạt |
| 91 | Ulcerative | /ˈʌlsərətɪv/ | Dạng loét |
| 92 | Lobar airways | /ˈloʊbər ˈɛərweɪz/ | Các phế quản thùy |
| 93 | Contagious | /kənˈteɪdʒəs/ | Lây nhiễm |
| 94 | Respiratory precautions | /rɛˈspɪrətəri prɪˈkɔːʃənz/ | Các biện pháp phòng ngừa lây nhiễm qua đường hô hấp |
| 95 | Fungal infections | /ˈfʌŋɡəl ɪnˈfɛkʃənz/ | Nhiễm nấm |
| 96 | Aspergillus | /ˌæspərˈdʒɪləs/ | Nấm Aspergillus |
| 97 | Fusarium | /fjuːˈzɛəriəm/ | Nấm Fusarium |
| 98 | Mucormycosis | /ˌmjuːkərˌmaɪˈkoʊsɪs/ | Bệnh Mucormycosis |
| 99 | Cryptococcus | /ˌkrɪptəˈkɒkəs/ | Nấm Cryptococcus |
| 100 | Idiopathic subglottic stenosis | /ˌɪdiəˈpæθɪk ˌsʌbˈɡlɒtɪk stəˈnoʊsɪs/ | Hẹp hạ thanh môn vô căn |
| 101 | Gastroesophageal reflux disease | /ˌɡæstroʊɪˌsɒfəˈdʒiːəl ˈriːflʌks dɪˈziːz/ | Bệnh trào ngược dạ dày-thực quản |
| 102 | Subglottic area | /ˌsʌbˈɡlɒtɪk ˈɛəriə/ | Vùng hạ thanh môn |
| 103 | Recurrent | /rɪˈkɜːrənt/ | Tái phát |
| 104 | Clinical presentation | /ˈklɪnɪkəl ˌprɛzənˈteɪʃən/ | Biểu hiện lâm sàng |
| 105 | Dyspnea on exertion | /ˈdɪspniə ɒn ɪɡˈzɜːrʃən/ | Khó thở khi gắng sức |
| 106 | Shortness of breath at rest | /ˈʃɔːrtnəs əv brɛθ æt rɛst/ | Khó thở khi nghỉ |
| 107 | Wheezing | /ˈwiːzɪŋ/ | Thở khò khè |
| 108 | Stridor | /ˈstraɪdər/ | Thở rít |
| 109 | Chronic cough | /ˈkrɒnɪk kɒf/ | Ho mạn tính |
| 110 | Recurrent respiratory infections | /rɪˈkɜːrənt rɛˈspɪrətəri ɪnˈfɛkʃənz/ | Nhiễm trùng hô hấp tái phát |
| 111 | Secretions | /sɪˈkriːʃənz/ | Chất tiết |
| 112 | Luminal size | /ˈluːmɪnəl saɪz/ | Kích thước lòng (đường thở) |
| 113 | Lumen | /ˈluːmən/ | Lòng (ống) |
| 114 | Diagnostic tests | /ˌdaɪəɡˈnɒstɪk tɛsts/ | Các xét nghiệm chẩn đoán |
| 115 | Pulmonary function tests | /ˈpʊlmənəri ˈfʌŋkʃən tɛsts/ | Đo chức năng hô hấp |
| 116 | Flow-volume loops | /ˈfloʊ ˈvɒljuːm luːps/ | Đường cong lưu lượng-thể tích |
| 117 | Fixed obstruction | /ˈfɪkst əbˈstrʌkʃən/ | Tắc nghẽn cố định |
| 118 | Variable extrathoracic | /ˈvɛəriəbəl ˌɛkstrəθəˈræsɪk/ | Thay đổi ngoài lồng ngực |
| 119 | Variable intrathoracic | /ˈvɛəriəbəl ˌɪntrəθəˈræsɪk/ | Thay đổi trong lồng ngực |
| 120 | Imaging | /ˈɪmɪdʒɪŋ/ | Chẩn đoán hình ảnh |
| 121 | Computed tomography (CT) | /kəmˈpjuːtɪd təˈmɒɡrəfi/ | Chụp cắt lớp vi tính |
| 122 | High-resolution CT | /haɪ ˌrɛzəˈluːʃən siː tiː/ | CT độ phân giải cao |
| 123 | Extraluminal component | /ˌɛkstrəˈluːmɪnəl kəmˈpoʊnənt/ | Thành phần ngoài lòng |
| 124 | Distal airway patency | /ˈdɪstəl ˈɛərweɪ ˈpeɪtənsi/ | Sự thông thoáng của đường thở đoạn xa |
| 125 | Personalized stent design | /ˈpɜːrsənəlaɪzd stɛnt dɪˈzaɪn/ | Thiết kế stent cá nhân hóa |
| 126 | Dynamic airway pathology | /daɪˈnæmɪk ˈɛərweɪ pəˈθɒlədʒi/ | Bệnh lý đường thở động học |
| 127 | Inspiratory phase | /ɪnˈspaɪərətəri feɪz/ | Thì hít vào |
| 128 | Expiratory phase | /ɛkˈspaɪərətəri feɪz/ | Thì thở ra |
| 129 | Bronchoscopy evaluation | /brɒŋˈkɒskəpi ɪˌvæljuˈeɪʃən/ | Đánh giá qua nội soi phế quản |
| 130 | Flexible bronchoscopy | /ˈflɛksəbəl brɒŋˈkɒskəpi/ | Nội soi phế quản ống mềm |
| 131 | Airway emergency | /ˈɛərweɪ ɪˈmɜːrdʒənsi/ | Cấp cứu đường thở |
| 132 | Interventional pulmonologist | /ˌɪntərˈvɛnʃənəl ˌpʊlməˈnɒlədʒɪst/ | Bác sĩ phổi can thiệp |
| 133 | Therapeutic | /ˌθɛrəˈpjuːtɪk/ | Điều trị |
| 134 | Rigid bronchoscope | /ˈrɪdʒɪd ˈbrɒŋkəskoʊp/ | Ống soi phế quản cứng |
| 135 | Management | /ˈmænɪdʒmənt/ | Xử trí, quản lý |
| 136 | Multidisciplinary approach | /ˌmʌltiˌdɪsəˈplɪnəri əˈproʊtʃ/ | Tiếp cận đa chuyên khoa |
| 137 | Thoracic surgery | /θəˈræsɪk ˈsɜːrdʒəri/ | Phẫu thuật lồng ngực |
| 138 | Otolaryngology | /ˌoʊtoʊˌlærɪŋˈɡɒlədʒi/ | Tai mũi họng |
| 139 | Systemic treatment | /sɪˈstɛmɪk ˈtriːtmənt/ | Điều trị toàn thân |
| 140 | Local bronchoscopic treatment | /ˈloʊkəl ˌbrɒŋkəˈskɒpɪk ˈtriːtmənt/ | Điều trị tại chỗ qua nội soi phế quản |
| 141 | Watchful waiting approach | /ˈwɒtʃfəl ˈweɪtɪŋ əˈproʊtʃ/ | Phương pháp theo dõi chờ đợi |
| 142 | Trauma | /ˈtrɔːmə/ | Chấn thương |
| 143 | Bronchoscopic treatments | /ˌbrɒŋkəˈskɒpɪk ˈtriːtmənts/ | Các phương pháp điều trị qua nội soi phế quản |
| 144 | Mechanical dilation | /məˈkænɪkəl ˌdaɪˈleɪʃən/ | Nong cơ học |
| 145 | Balloon | /bəˈluːn/ | Bóng (nong) |
| 146 | Stenotic segment | /stəˈnɒtɪk ˈsɛɡmənt/ | Đoạn hẹp |
| 147 | Inflation | /ɪnˈfleɪʃən/ | Bơm căng |
| 148 | Rupture | /ˈrʌptʃər/ | Vỡ |
| 149 | Tracheoscope | /ˈtreɪkioʊskoʊp/ | Ống soi khí quản |
| 150 | Universal head | /ˌjuːnɪˈvɜːrsəl hɛd/ | Đầu đa năng |
| 151 | Ventilating scopes | /ˈvɛntɪleɪtɪŋ skoʊps/ | Ống soi thông khí |
| 152 | Telescope technique | /ˈtɛlɪskoʊp tɛkˈniːk/ | Kỹ thuật lồng ống |
| 153 | Vocal cords | /ˈvoʊkəl kɔːrdz/ | Dây thanh âm |
| 154 | Electrocautery | /ɪˌlɛktroʊˈkɔːtəri/ | Đốt điện cao tần |
| 155 | Radial cuts | /ˈreɪdiəl kʌts/ | Các đường cắt tỏa tia |
| 156 | Electrocautery knife | /ɪˌlɛktroʊˈkɔːtəri naɪf/ | Dao đốt điện |
| 157 | Laser | /ˈleɪzər/ | Laser |
| 158 | Neodymium-doped yttrium aluminum garnet (Nd:YAG) | /ˌniːəˈdɪmiəm doʊpt ˈɪtriəm əˈluːmɪnəm ˈɡɑːrnɪt/ | Laser Nd:YAG |
| 159 | Potassium titanyl phosphate (KTP) | /pəˈtæsiəm ˌtaɪtəˈnɪl ˈfɒsfeɪt/ | Laser KTP |
| 160 | Carbon dioxide (CO₂) | /ˈkɑːrbən daɪˈɒksaɪd/ | Carbon dioxide (CO₂) |
| 161 | Circumferential strictures | /ˌsɜːrkəmˌfɛrənʃəl ˈstrɪktʃərz/ | Hẹp chu vi |
| 162 | Cryospray | /ˈkraɪoʊspreɪ/ | Phun áp lạnh |
| 163 | Ablation | /əˈbleɪʃən/ | Đốt, phá hủy (mô) |
| 164 | Cryotherapy | /ˌkraɪoʊˈθɛrəpi/ | Liệu pháp áp lạnh |
| 165 | Liquid nitrogen | /ˈlɪkwɪd ˈnaɪtrədʒən/ | Nitơ lỏng |
| 166 | Noncontact method | /ˌnɒnˈkɒntækt ˈmɛθəd/ | Phương pháp không tiếp xúc |
| 167 | Supercooling | /ˌsuːpərˈkuːlɪŋ/ | Siêu làm lạnh |
| 168 | Cryonecrosis | /ˌkraɪoʊnəˈkroʊsɪs/ | Hoại tử lạnh |
| 169 | Extracellular matrix | /ˌɛkstrəˈsɛljələr ˈmeɪtrɪks/ | Chất nền ngoại bào |
| 170 | Scaffold | /ˈskæfoʊld/ | Khung đỡ, giàn giáo |
| 171 | Fibrotic response | /faɪˈbrɒtɪk rɪˈspɒns/ | Phản ứng xơ hóa |
| 172 | Gas egress | /ˈɡæs ˈiːɡrɛs/ | Đường thoát khí |
| 173 | Barotrauma | /ˌbæroʊˈtrɔːmə/ | Chấn thương do áp lực |
| 174 | Pneumothorax | /ˌnjuːmoʊˈθɔːræks/ | Tràn khí màng phổi |
| 175 | Pneumomediastinum | /ˌnjuːmoʊˌmiːdiəˈstaɪnəm/ | Tràn khí trung thất |
| 176 | Air embolism | /ˈɛər ˈɛmbəlɪzəm/ | Thuyên tắc khí |
| 177 | Endotracheal tube (ETT) | /ˌɛndoʊˈtreɪkiəl tjuːb/ | Ống nội khí quản |
| 178 | Deflated cuff | /dɪˈfleɪtɪd kʌf/ | Bóng chèn đã xì hơi |
| 179 | Mitomycin C | /ˌmaɪtoʊˈmaɪsɪn siː/ | Mitomycin C |
| 180 | Antineoplastic agent | /ˌæntiˌniːoʊˈplæstɪk ˈeɪdʒənt/ | Tác nhân chống ung thư |
| 181 | Fibroblast proliferation | /ˈfaɪbroʊblæst prəˌlɪfəˈreɪʃən/ | Sự tăng sinh của nguyên bào sợi |
| 182 | Topically | /ˈtɒpɪkli/ | Tại chỗ |
| 183 | Cotton pledget | /ˈkɒtən ˈplɛdʒɪt/ | Miếng gạc cotton |
| 184 | Local injection | /ˈloʊkəl ɪnˈdʒɛkʃən/ | Tiêm tại chỗ |
| 185 | Transbronchial needle aspiration (TBNA) | /ˌtrænzˈbrɒŋkiəl ˈniːdəl ˌæspəˈreɪʃən/ | Chọc hút xuyên phế quản bằng kim |
| 186 | Steroids | /ˈstɪərɔɪdz/ | Steroid |
| 187 | Posttraumatic, proliferative phase | /ˌpoʊstrɔːˈmætɪk prəˈlɪfərətɪv feɪz/ | Giai đoạn tăng sinh sau chấn thương |
| 188 | Fibrotic stage | /faɪˈbrɒtɪk steɪdʒ/ | Giai đoạn xơ hóa |
| 189 | Depo-Medrol | /ˈdɛpoʊ ˈmɛdrɒl/ | Depo-Medrol |
| 190 | Normal saline | /ˈnɔːrməl ˈseɪliːn/ | Nước muối sinh lý |
| 191 | Stent | /stɛnt/ | Stent |
| 192 | Silicone | /ˈsɪlɪkoʊn/ | Silicon |
| 193 | Hybrid | /ˈhaɪbrɪd/ | Lai |
| 194 | Covered self-expanding metallic stent | /ˈkʌvərd sɛlf ɪkˈspændɪŋ mɪˈtælɪk stɛnt/ | Stent kim loại tự giãn nở có vỏ bọc |
| 195 | Uncovered self-expanding metallic stent | /ʌnˈkʌvərd sɛlf ɪkˈspændɪŋ mɪˈtælɪk stɛnt/ | Stent kim loại tự giãn nở không có vỏ bọc |
| 196 | Airway epithelium | /ˈɛərweɪ ˌɛpɪˈθiːliəm/ | Biểu mô đường thở |
| 197 | Surveillance bronchoscopies | /sərˈveɪləns ˌbrɒŋˈkɒskəpiz/ | Nội soi phế quản theo dõi |
| 198 | Multidisciplinary conference | /ˌmʌltiˌdɪsəˈplɪnəri ˈkɒnfərəns/ | Hội nghị đa chuyên khoa |
| 199 | Definitive treatment | /dɪˈfɪnətɪv ˈtriːtmənt/ | Điều trị dứt điểm |
| 200 | Bridge treatment | /brɪdʒ ˈtriːtmənt/ | Điều trị bắc cầu |
