[Sách dịch] Sổ tay Bệnh Gan – Handbook of Liver Disease – (C) NXB Elsevier, 2022
Dịch và chú giải: Ths.Bs. Lê Đình Sáng
CHƯƠNG 22: GAN TRONG SUY TIM
The Liver in Heart Failure
Florence S. Wong MD, FRACP, FRCP(C)
Handbook of Liver Disease, Chapter 22, 293-307
ĐIỂM CHÍNH
|
Tổng quan
- Rối loạn chức năng gan (bệnh gan tim) từ lâu đã được công nhận là một biến chứng của cả suy tim mạn tính và cấp tính nặng.
- Suy tim ứ huyết (suy tim phải) làm tăng áp lực thất phải, dẫn đến phù quanh xoang gan và cản trở khuếch tán oxy đến các tế bào gan, đặc biệt là xung quanh tĩnh mạch trung tâm. Suy tim cung lượng thấp (suy tim trái) thường liên quan đến hạ huyết áp nặng, dẫn đến thiếu oxy tế bào gan. Thông thường, cả hai tình trạng suy tim này cùng xảy ra trên cùng một bệnh nhân.
- Hiểu biết về tuần hoàn gan và cấu trúc gan bình thường là rất quan trọng để nhận thức được những thay đổi huyết động của suy tim ảnh hưởng đến gan như thế nào và dẫn đến các đặc điểm lâm sàng, sinh hóa và mô học liên quan.
Tuần hoàn Gan
CUNG CẤP MÁU CHO GAN
- Gan có nguồn cung cấp máu kép.
- Tĩnh mạch cửa cung cấp khoảng 66% đến 83% lưu lượng máu đến gan và mang máu tĩnh mạch giàu chất dinh dưỡng nhưng tương đối ít oxy từ dạ dày, ruột và lách.
- Động mạch gan, một nhánh của thân tạng, cung cấp 17% đến 34% lưu lượng máu còn lại cho gan; máu động mạch cung cấp khoảng 50% lượng oxy cho gan.
- Sự giảm lưu lượng máu vào tĩnh mạch cửa hoặc áp lực xoang gan sẽ dẫn đến sự gia tăng phản xạ của lưu lượng máu động mạch gan và do đó đảm bảo áp lực xoang gan không đổi.
- Những thay đổi nguyên phát trong lưu lượng máu động mạch gan không liên quan đến những thay đổi trong lưu lượng máu tĩnh mạch cửa.
- Giảm cung lượng tim thường dẫn đến giảm lưu lượng máu đến gan. Tuy nhiên, tỷ lệ cung lượng tim mà gan nhận được vẫn tương đối ổn định ở mức khoảng 25%.
- Sự giảm tưới máu thường được bù đắp bằng việc tăng chiết xuất oxy, có thể tăng lên đến 95%.
- Tăng CO2 máu, nếu có, gây giãn mạch toàn thân, làm tăng thêm lưu lượng máu đến gan.
DẪN LƯU TĨNH MẠCH GAN
- Gan được dẫn lưu bởi tĩnh mạch gan, được hình thành bởi các tĩnh mạch gan phải, giữa và trái.
- Tĩnh mạch gan sau đó đổ vào tĩnh mạch chủ dưới và rồi vào tâm nhĩ phải.
VI TUẦN HOÀN GAN
- Tĩnh mạch cửa và động mạch gan chia thành các nhánh đến thùy phải và thùy trái của gan. Các nhánh này tiếp tục phân chia thêm năm đến sáu lần cho đến khi các nhánh tận cùng của chúng đến các khoảng cửa.
- Các nhánh của tĩnh mạch cửa đổ trực tiếp vào các xoang gan. Các nhánh của động mạch gan đổ vào một số, nhưng không phải tất cả, các xoang gan. Các xoang gan nối thông tự do ở mọi cấp độ giữa các nhánh của tĩnh mạch cửa và các tiểu tĩnh mạch gan tận cùng.
- Các xoang gan có những đặc điểm sau:
- Chúng tạo thành một mạng lưới mạch máu phong phú hội tụ về phía tiểu tĩnh mạch gan tận cùng.
- Chúng được lót bởi cả tế bào nội mô và các đại thực bào chuyên biệt gọi là tế bào Kupffer. Không có màng đáy nằm dưới các tế bào nội mô.
- Bản chất xốp của các xoang gan cho phép áp suất thủy tĩnh thấp và dòng chảy tự do giữa các xoang gan và không gian kẽ (khoảng Disse).
- Đường kính của một xoang gan nhỏ hơn đường kính của hồng cầu, vốn phải ép mình để đi qua lòng xoang. Do đó, sự thu hẹp lòng xoang gan có thể ảnh hưởng nghiêm trọng đến quá trình oxy hóa của các tế bào gan.
Mô học Gan
- Đơn vị mô học của gan là tiểu thùy (Hình 22.1A).
- Ranh giới của nó được bao quanh bởi mô đệm liên kết và các khoảng cửa.
- Trung tâm của tiểu thùy là tĩnh mạch gan tận cùng.
- Đơn vị chức năng của gan là nang gan (Hình 22.1B).
- Các tế bào nhu mô gan được nhóm lại thành các vùng đồng tâm (của Rappaport) tập trung xung quanh khoảng cửa; vùng 1 là gần nhất, trong khi vùng 2 và 3 ở xa hơn các mạch máu đến.
- Nồng độ oxy và mức độ dinh dưỡng của máu giảm dần từ vùng 1 đến vùng 3.
- Tế bào gan vùng 1 là nơi đầu tiên nhận máu giàu oxy và là nơi cuối cùng bị hoại tử.
- Vùng 2 và 3 nhận máu có hàm lượng oxy và chất dinh dưỡng thấp hơn đáng kể và dễ bị tổn thương do độc tố gan và thiếu oxy hơn.
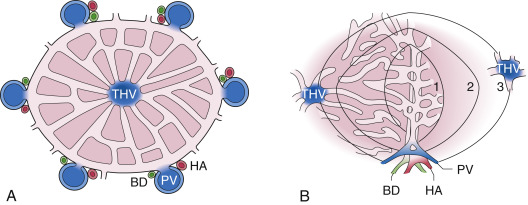
Hình 22.1 A, Đơn vị mô học của gan: Tiểu thùy. B, Đơn vị chức năng của gan: Nang gan. BD, ống mật; HA, động mạch gan; PV, tĩnh mạch cửa; THV, tĩnh mạch gan tận cùng; 1, 2, 3, các vùng 1, 2, và 3 của Rappaport (xem văn bản).
Sinh lý bệnh
- Thiếu máu cục bộ gan phát triển khi xảy ra sự mất cân bằng giữa cung và cầu oxy của gan.
- Suy tim cung lượng thấp (suy tim trái) dẫn đến giảm cung lượng tim và lưu lượng máu đến gan.
- Suy tim ứ huyết (suy tim phải) với tình trạng ứ máu tĩnh mạch gây sung huyết gan.
- Cả suy tim cung lượng thấp và suy tim ứ huyết đều dẫn đến thiếu oxy tế bào gan và tổn thương gan.
- Giảm độ bão hòa oxy động mạch cũng góp phần gây tổn thương gan (Hình 22.2).
Ứ HUYẾT THỤ ĐỘNG MẠN TÍNH
- Áp lực tĩnh mạch toàn thân tăng được phản ánh qua tình trạng tăng áp lực tĩnh mạch gan, có thể gây teo tế bào gan do sung huyết và giãn xoang gan.
- Phù quanh xoang gan đi kèm có thể làm giảm sự khuếch tán của oxy, chất dinh dưỡng và các chất chuyển hóa khác đến tế bào gan.
- Nồng độ cơ chất không đủ, sự tích tụ các chất chuyển hóa và giải phóng các cytokine thứ phát sau phản ứng viêm đều góp phần gây tổn thương do thiếu oxy, ngay cả khi có hỗ trợ tuần hoàn toàn thân.
- Sự lắng đọng collagen trong khoảng Disse do sung huyết mạn tính có thể đóng một vai trò nhỏ trong việc làm suy giảm sự khuếch tán oxy.
GIẢM LƯU LƯỢNG MÁU ĐẾN GAN
- Trong suy tim với cung lượng tim thấp, tổng lưu lượng máu đến gan giảm khoảng một phần ba.
- Gan tăng cường chiết xuất oxy trong các trạng thái lưu lượng máu đến gan thấp để đảm bảo mức tiêu thụ oxy không đổi trong một giới hạn rộng của lưu lượng máu đến gan. Do đó, gan không bị ảnh hưởng xấu của tình trạng thiếu oxy do giảm lưu lượng máu đến gan trong điều kiện cơ bản.
- Việc giảm hơn 70% lưu lượng máu đến gan làm giảm sự hấp thu oxy, khả năng thải trừ galactose và nồng độ ATP, đồng thời làm tăng tỷ lệ lactate/pyruvate (một chỉ số về tình trạng thiếu oxy ở mô).
- Co mạch động mạch gan với co mạch tạng chọn lọc dữ dội trong các trạng thái giảm tưới máu và sốc đáng kể gây tổn thương gan do thiếu oxy.
- Tổn thương do thiếu oxy đặc trưng xảy ra ở khu vực liền kề tĩnh mạch gan tận cùng (vùng 3 của nang gan), khu vực xa nhất so với nguồn cung cấp máu mang oxy.
- Mất quá trình phosphoryl hóa oxy hóa của ty thể, do thiếu oxy, dẫn đến suy giảm chức năng màng, phá vỡ cân bằng ion nội bào và giảm tổng hợp protein.
- Cung lượng tim thấp và những thay đổi tuần hoàn kéo theo ở thành ruột cũng có thể cho phép sự khuếch tán endotoxin vào máu tĩnh mạch cửa tăng lên, do đó làm tăng tổn thương cho gan.
- Khi tuần hoàn được tái lập, tổn thương tái tưới máu có thể làm trầm trọng thêm tổn thương gan thông qua việc tạo ra các loại oxy phản ứng khi các tế bào gan thiếu máu cục bộ được tiếp xúc lại với oxy.
- Trong suy tim cấp, cả việc giảm lưu lượng máu đến gan và tăng áp lực tĩnh mạch trung tâm đều góp phần vào sự phát triển của viêm gan do thiếu oxy (hoặc thiếu máu cục bộ).
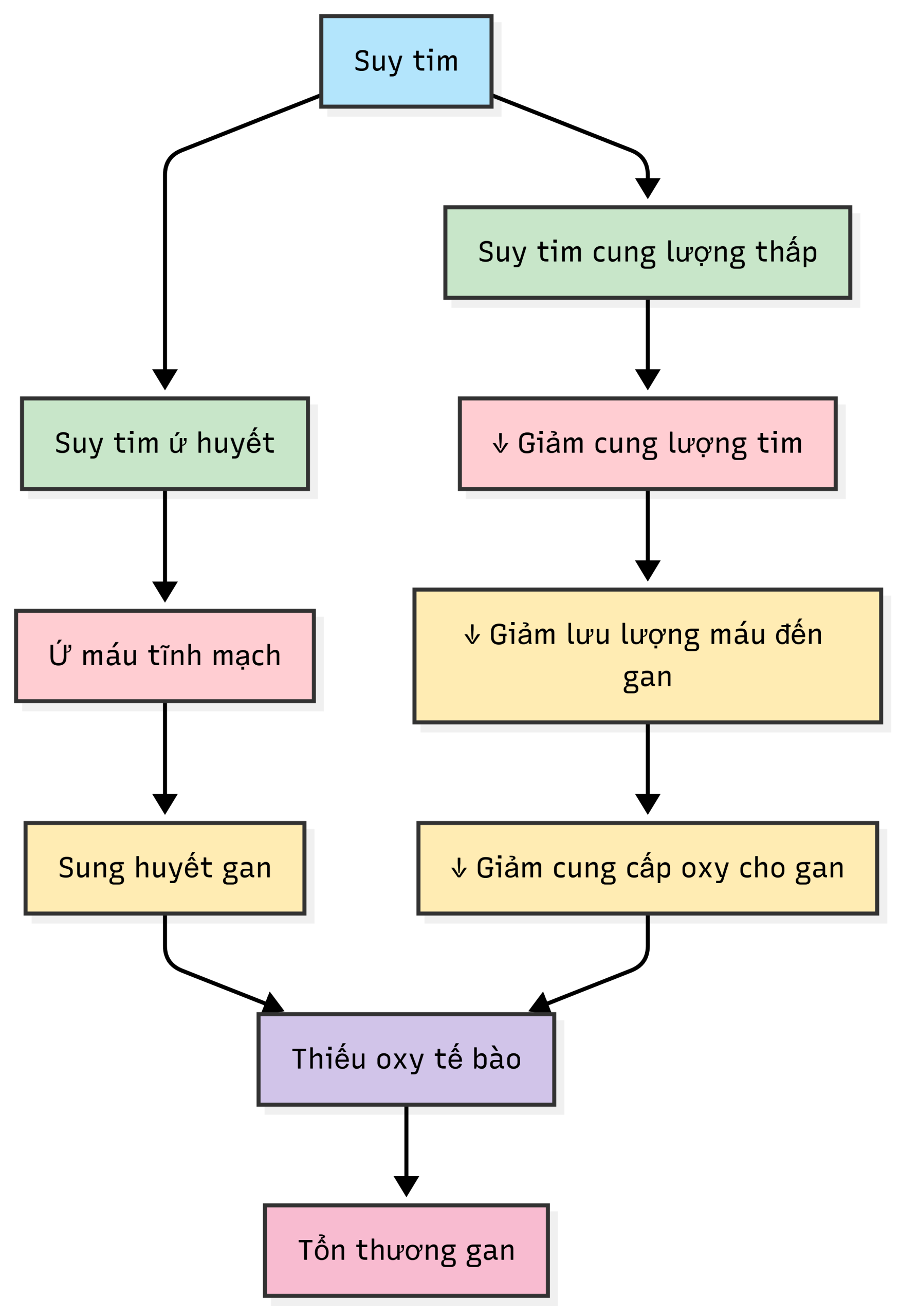
Hình 22.2 Sơ đồ sinh lý bệnh của tổn thương gan trong suy tim.
Giải phẫu Bệnh học
ĐẠI THỂ
- Gan to, màu tím sẫm với bờ tù (Hình 22.3).
- Các nốt không rõ ràng, nhưng nếu có tăng sản nốt tái tạo (xem thảo luận sau trong chương) hoặc xơ gan tim, có thể thấy các nốt.
- Mặt cắt cho thấy các tĩnh mạch gan nổi rõ, có thể dày lên.
- Hình ảnh “hạt cau” là kết quả của sự kết hợp tương phản giữa các vùng trung tâm tiểu thùy xuất huyết và các vùng khoảng cửa và quanh cửa nhạt màu hơn, bình thường (Hình 22.4).
- Các vùng khoảng cửa có thể vàng hơn bình thường do sự gia tăng chất béo ở khoảng cửa, làm cho sự tương phản với các vùng trung tâm xuất huyết rõ ràng hơn.
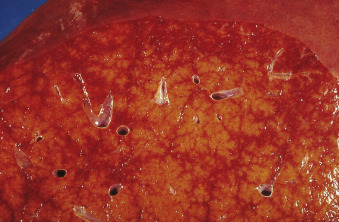
Hình 22.3 Hình ảnh đại thể của gan trong suy tim.
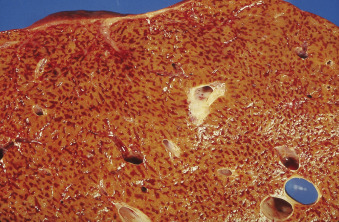
Hình 22.4 Mặt cắt của gan trong suy tim cho thấy hình ảnh “hạt cau”.
VI THỂ
- Mức độ nghiêm trọng của những thay đổi mô bệnh học gan thường tương quan với mức độ nghiêm trọng về lâm sàng hoặc sinh hóa của suy tim và với trọng lượng tim và kích thước buồng tim.
- Trong giai đoạn đầu của suy tim, các tĩnh mạch gan tận cùng trở nên ứ máu và giãn. Các xoang gan liền kề với các tĩnh mạch gan tận cùng cũng bị giãn và chứa đầy hồng cầu ở một mức độ khác nhau về phía các khoảng cửa. Trong những trường hợp nặng, hình ảnh giống như bệnh gan tím (peliosis hepatis – hồ máu).
- Cũng có thể thấy sự chèn ép và teo ở các mức độ khác nhau của các bè gan và sự gia tăng rõ rệt lượng lipofuscin trong bào tương của tế bào gan.
- Suy tim mức độ trung bình có thể dẫn đến hoại tử tế bào gan ở vùng 3. Sự xâm nhập của tế bào viêm không rõ rệt.
- Trong hạ huyết áp cấp tính nặng và sốc, hoại tử vùng giữa tiểu thùy cũng có thể xảy ra.
- Các tế bào gan hoại tử thường chứa đầy một sắc tố màu nâu, có thể liên quan đến sự thoái giáng của bilirubin.
- Hoại tử tế bào gan tiến triển từ vùng 3 đến các khoảng cửa khi bệnh tim tiến triển. Trong dạng tổn thương gan do sung huyết nặng nhất từ suy tim, chỉ còn lại một vùng nhỏ các tế bào gan có vẻ bình thường ở khu vực quanh cửa.
- Mạng lưới reticulin cô đặc và có thể sụp đổ xung quanh tĩnh mạch gan tận cùng sau khi mất các tế bào gan (Hình 22.5).
- Có thể thấy xơ hóa bắc cầu kéo dài từ và nối các tĩnh mạch gan tận cùng liền kề.
- Cuối cùng, các vùng cửa không bị ảnh hưởng được bao quanh bởi các vòng mô xơ, dẫn đến đảo ngược tiểu thùy.
- Xơ gan tim thực sự là hiếm gặp và có liên quan đến xơ hóa nội mạc và huyết khối của các tĩnh mạch gan cỡ nhỏ và trung bình. Tình trạng thiếu máu cục bộ gây ra hoại tử tế bào gan, và tình trạng ứ trệ làm tăng hoạt hóa nguyên bào sợi và lắng đọng collagen.
- Tái tạo tế bào gan xung quanh khu vực quanh cửa có thể xảy ra, dẫn đến các bè gan dày nhiều lớp tế bào. Các tế bào gan tái tạo này có thể tái tổ chức thành các khối tròn quanh cửa tiếp giáp với các tế bào gan trung tâm bị chèn ép và các xoang gan bị sung huyết và giãn. Những thay đổi như vậy được mô tả tốt nhất là tăng sản nốt tái tạo (Hình 22.6).
- Thành của tĩnh mạch gan tận cùng có thể trải qua các mức độ dày lên do xơ hóa khác nhau, được gọi là xơ hóa tĩnh mạch (phlebosclerosis) (Hình 22.7).
- Tổn thương gan liên quan đến suy tim có thể hồi phục khi suy tim được điều trị: các tế bào gan tái tạo, các dải xơ trở nên hẹp hơn và không có tế bào, và cấu trúc gan gần như bình thường được phục hồi.
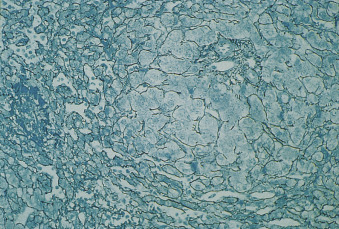
Hình 22.5 Hình ảnh mô bệnh học của gan cho thấy sự sụp đổ của mạng lưới reticulin xung quanh các tĩnh mạch gan tận cùng và sự biến đổi thành nốt ở một bệnh nhân suy tim (nhuộm reticulin Gordon và Sweet).
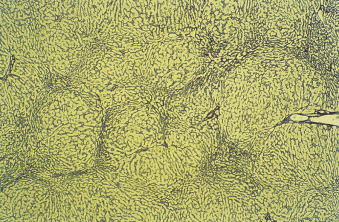
Hình 22.6 Hình ảnh mô bệnh học của gan cho thấy tăng sản nốt tái tạo liên quan đến suy tim (nhuộm reticulin Gordon và Sweet).
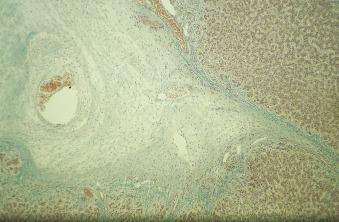
Hình 22.7 Hình ảnh mô bệnh học của gan cho thấy xơ hóa tĩnh mạch (phlebosclerosis) ở thành của tĩnh mạch gan tận cùng ở một bệnh nhân suy tim (nhuộm Masson trichrome).
Dịch tễ học
- Tổn thương gan là phổ biến trong suy tim nặng.
- Tần suất rất khó đánh giá chính xác vì nhiều trường hợp bệnh gan do sung huyết không có triệu chứng lâm sàng và không được chẩn đoán.
- Tần suất chung của sung huyết gan trong suy tim sung huyết phụ thuộc vào việc lựa chọn bệnh nhân và các tiêu chí được sử dụng để xác định tổn thương gan (lâm sàng, sinh hóa hoặc mô học).
- Khi tỷ lệ mắc bệnh van tim do thấp khớp đã giảm, bệnh động mạch vành với bệnh cơ tim sung huyết liên quan đã trở thành một nguyên nhân quan trọng gây sung huyết gan.
- Ở những bệnh nhân có chỉ số tim , chỉ có 20% đến 30% bệnh nhân có tăng nhẹ men gan huyết thanh. Ngược lại, ở những người có chỉ số tim , có đến 80% bệnh nhân có bất thường sinh hóa gan nghiêm trọng.
Nguyên nhân (Bảng 22.1)
SUNG HUYẾT MẠN TÍNH
- Suy thất trái và thất phải thường có thể cùng tồn tại, dẫn đến sung huyết gan.
- Trước đây, bệnh tim do thấp khớp, với hẹp van hai lá và hở van ba lá, là một nguyên nhân phổ biến của suy thất trái và phải; và dường như gây ra sung huyết gan nghiêm trọng nhất.
- Các nguyên nhân khác gây sung huyết gan bao gồm viêm màng ngoài tim co thắt, tăng áp động mạch phổi nặng, hở van ba lá, tâm phế mạn và bệnh cơ tim.
- Trẻ em bị hội chứng thiểu sản tim trái và hẹp eo động mạch chủ đặc biệt dễ bị hoại tử gan, có thể là do sự kết hợp của giảm lưu lượng máu toàn thân, shunt trái-phải và áp lực thất phải tăng rõ rệt.
- Người lớn sống sót sau phẫu thuật Fontan được thực hiện khi còn nhỏ có tình trạng tăng áp lực tĩnh mạch trung tâm mạn tính do máu tĩnh mạch toàn thân được chuyển trực tiếp đến động mạch phổi mà không đi qua các bơm nhĩ-thất. Thông thường, xơ gan đã xuất hiện khi tổn thương gan được nhận biết.
VIÊM GAN DO THIẾU OXY CẤP TÍNH
- Nhồi máu cơ tim cấp với rối loạn nhịp tim và sốc tim có thể làm phức tạp thêm bệnh động mạch vành, dẫn đến thiếu máu cục bộ gan chồng lên tình trạng sung huyết gan mạn tính.
- Sự khởi phát đột ngột của rung nhĩ hoặc sự phát triển của viêm nội tâm mạc nhiễm khuẩn có thể làm giảm cung lượng thất trái và có thể làm trầm trọng thêm tổn thương gan do thiếu oxy.
- Các nguyên nhân khác của viêm gan do thiếu oxy bao gồm đợt cấp của suy tim, thuyên tắc phổi, suy hô hấp, ngưng thở khi ngủ do tắc nghẽn mạn tính và sốc nhiễm trùng.
CÁC TÌNH TRẠNG ẢNH HƯỞNG ĐẾN CẢ TIM VÀ GAN
- Rối loạn bẩm sinh: Hội chứng Alagille
- Thuốc: Amiodarone có thể gây nhiễm mỡ và xơ hóa; statin có thể gây tăng nồng độ aminotransferase huyết thanh.
- Rối loạn di truyền: Bệnh nhiễm sắc tố sắt mô di truyền, bệnh Wilson
- Bệnh thâm nhiễm: Bệnh amyloidosis
- Các bệnh gan có liên quan đến tim: Viêm gan C, bệnh gan nhiễm mỡ không do rượu, xơ vữa động mạch, uống rượu quá mức
- Khối u mạch máu: U nội mô mạch máu (Hemangioendothelioma)
Bảng 22.1 Nguyên nhân gây bệnh gan ở bệnh nhân suy tim
| Sung huyết mạn tính | Viêm gan do thiếu oxy | Các bệnh lý đồng thời ở tim và gan |
|---|---|---|
| Bệnh cơ tim | Nhồi máu cơ tim cấp với rối loạn nhịp và sốc tim | Rối loạn bẩm sinh: Hội chứng Alagille |
| Bất thường tim bẩm sinh: Hội chứng thiểu sản tim, hẹp eo động mạch chủ | Rung nhĩ | Thuốc: Amiodarone, statin |
| Tâm phế mạn | Viêm nội tâm mạc nhiễm khuẩn | Rối loạn di truyền: Bệnh nhiễm sắc tố sắt mô di truyền, bệnh Wilson |
| Viêm màng ngoài tim co thắt | Ngưng thở khi ngủ do tắc nghẽn mạn tính | Bệnh thâm nhiễm: Bệnh amyloidosis |
| Sau phẫu thuật Fontan | Đợt cấp suy tim | Các bệnh gan có liên quan đến tim: Viêm gan C, uống rượu quá mức, gan nhiễm mỡ và xơ vữa động mạch |
| Bệnh tim do thấp khớp | Thuyên tắc phổi | Khối u mạch máu |
| Tăng áp động mạch phổi nặng | Suy hô hấp | |
| Hở van ba lá | Sốc nhiễm trùng |
Đặc điểm lâm sàng
BỆNH GAN DO SUNG HUYẾT
- Ở hầu hết các bệnh nhân, bức tranh lâm sàng bị chi phối bởi các triệu chứng và dấu hiệu của suy tim phải, hơn là của bệnh gan (Bảng 22.2).
- Các dấu hiệu của bệnh gan, chẳng hạn như lòng bàn tay son và sao mạch, rất hiếm gặp, trừ khi bệnh gan và suy tim có một nguyên nhân chung, chẳng hạn như bệnh nhiễm sắc tố sắt mô.
- Khó chịu hoặc đau hạ sườn phải là do căng bao Glisson và được trung gian bởi dây thần kinh hoành.
- Gan có thể trở lại kích thước bình thường khi xơ hóa phát triển trong quá trình sung huyết gan nặng, nhưng nó không bao giờ giảm kích thước.
- Vàng da
- Vàng da nhẹ là phổ biến, nhưng vàng da đậm rất hiếm.
- Vàng da tăng lên với các đợt suy tim kéo dài và lặp đi lặp lại.
- Tăng bilirubin máu có thể một phần là bilirubin không liên hợp, liên quan đến nhồi máu các mô, đặc biệt là nhồi máu phổi. Vàng da sau đó có thể kéo dài, với tăng bilirubin máu liên hợp, do gan thiếu oxy không thể xử lý lượng bilirubin.
- Bệnh nhân bị hở van ba lá có mạch đập tâm thu có thể sờ thấy được trên gan, liên quan đến việc truyền áp lực nhĩ phải đến tĩnh mạch gan.
- Lách to thường gặp, nhưng các đặc điểm khác của tăng áp lực tĩnh mạch cửa thường không có, ngoại trừ trong xơ gan tim nặng liên quan đến viêm màng ngoài tim co thắt.
- Cổ trướng rất có thể liên quan đến tăng áp lực và tính thấm của xoang gan, và tăng rò rỉ bạch huyết, hơn là xơ gan. Do đó, hàm lượng protein trong dịch cổ trướng cao (), với chênh lệch albumin huyết thanh-dịch cổ trướng cao () (xem Chương 13).
- Phù ngoại vi và tràn dịch màng phổi có lẽ phản ánh bệnh tim hơn là tình trạng sung huyết gan đồng thời.
VIÊM GAN DO THIẾU OXY
- Viêm gan do thiếu oxy đề cập đến tổn thương gan lan tỏa do giảm tưới máu cấp tính trên nền sung huyết mạn tính.
- Thuật ngữ viêm gan do thiếu máu cục bộ thực sự là một cách gọi sai, vì hiện nay người ta đã nhận ra rằng chỉ riêng hạ huyết áp sẽ không gây ra tổn thương gan; tuy nhiên, thuật ngữ này thường được sử dụng.
- Bệnh nhân bị tổn thương gan thường có tăng áp lực tĩnh mạch cảnh ngoài việc hạ huyết áp cấp tính, cho thấy tình trạng sung huyết mạn tính tiềm ẩn khiến những bệnh nhân này dễ bị tổn thương do hạ huyết áp cấp tính.
- Tổn thương gan được đặc trưng bởi hoại tử trung tâm tiểu thùy không kèm viêm.
- Nói chung, không có triệu chứng đặc hiệu nào do tổn thương gan gây ra, nhưng đôi khi bệnh nhân có các triệu chứng của viêm gan cấp.
- Một số bệnh nhân có thay đổi về trạng thái tâm thần thường phản ánh sự suy giảm tưới máu não hơn là bệnh não gan.
- Hội chứng gan phổi phát triển ở gần một nửa số bệnh nhân nhưng có thể hồi phục.
- Đôi khi, suy thận chức năng (tăng creatinine và kali huyết thanh, natri niệu thấp và cặn lắng nước tiểu bình thường) xảy ra đột ngột do hạ huyết áp toàn thân.
- Suy gan cấp với run vẫy và hôn mê là một biến chứng hiếm gặp của suy tim. Nếu xảy ra, nó thường phát triển 2 đến 3 ngày sau khi suy tuần hoàn.
XƠ GAN TIM
- Xơ gan tim hiếm gặp, và biểu hiện lâm sàng thường bị chi phối bởi các triệu chứng của suy tim phải.
- Nên nghi ngờ xơ gan tim ở bệnh nhân có bằng chứng rõ ràng về hở van ba lá và không có mạch đập ở gan.
- Cũng nên xem xét xơ gan tim ở những bệnh nhân có các tình trạng sau:
- Hẹp van hai lá nặng
- Viêm màng ngoài tim co thắt
- Suy tim sung huyết nặng kéo dài hoặc tái phát
- Sung huyết thụ động gan nặng trên lâm sàng, nhưng gan không to, kèm theo lách to và cổ trướng.
Bảng 22.2 Các dấu hiệu ở bệnh nhân bị bệnh gan tim
| Dấu hiệu | Suy tim cấp (%) | Suy tim mạn (%) |
|---|---|---|
| Gan to | 83 | 76 |
| Vàng da | 50 | 11 |
| Cổ trướng | 42 | 68 |
| Bệnh não | 25 | 2 |
| Lách to | 8 | 15 |
| Giãn tĩnh mạch thực quản | 0 | 8 |
Phỏng theo Myers RP, Cerini R, Sayegh R, và cộng sự. Cardiac hepatopathy: clinical, hemodynamic, and histologic characteristics and correlations. Hepatology. 2003;37:393-400.
Đặc điểm xét nghiệm
BỆNH GAN DO SUNG HUYẾT
- Tần suất bất thường xét nghiệm sinh hóa gan ở bệnh nhân suy tim thay đổi rất nhiều trong các tài liệu đã công bố.
- Nói chung, các bất thường trong xét nghiệm máu gan chỉ xảy ra ở những bệnh nhân có cung lượng tim .
- Những bệnh nhân có áp lực nhĩ phải cao hơn và biểu hiện lâm sàng của suy tim rõ rệt hơn có xu hướng có kết quả xét nghiệm bất thường hơn.
- Một mô hình bất thường sinh hóa gan ứ mật (tăng bilirubin huyết thanh và gamma-glutamyltranspeptidase) đã được cho là có tương quan độc lập với các dấu hiệu của suy tim phải.
- Bilirubin
- Nồng độ bilirubin huyết thanh tăng ở 15% đến 50% bệnh nhân suy tim.
- Vàng da thường nhẹ trong suy tim, với nồng độ bilirubin huyết thanh thường ().
- Khoảng 50% đến 60% bilirubin huyết thanh là không liên hợp, do sự kết hợp của tan máu nhẹ, giảm hấp thu và giảm liên hợp bởi các tế bào gan.
- Nồng độ bilirubin huyết thanh tăng rõ rệt có thể được thấy trong suy tim phải cấp tính. Tình trạng tăng bilirubin máu này dường như có liên quan đến chính rối loạn chức năng tế bào gan.
- Nồng độ bilirubin huyết thanh có thể giảm nhanh chóng sau khi cải thiện tình trạng sung huyết gan, với nồng độ trở lại bình thường sau 3 đến 7 ngày.
- Ở những bệnh nhân bị suy tim kéo dài, nồng độ bilirubin huyết thanh có thể không trở lại bình thường trong nhiều tháng sau khi giảm sung huyết gan do liên kết cộng hóa trị của bilirubin liên hợp với albumin để tạo thành delta bilirubin, có thời gian bán hủy kéo dài 21 ngày.
- Nồng độ bilirubin toàn phần tăng là một yếu tố dự báo độc lập về kết quả tim mạch bất lợi và tử vong ở bệnh nhân suy tim.
- Ở những bệnh nhân trải qua ghép tim, nồng độ bilirubin trực tiếp và gián tiếp cao hơn ba lần giới hạn trên của mức bình thường là những yếu tố dự báo tiêu cực đáng kể về sự sống còn sau khi xuất viện.
- Aminotransferases
- Nồng độ huyết thanh tăng chỉ ở 3% đến 10% bệnh nhân suy tim ổn định không có mất bù. Nồng độ thường cao gấp hai đến bốn lần giới hạn trên của mức bình thường.
- Nồng độ AST huyết thanh có xu hướng cao hơn nồng độ ALT, vì các tế bào cơ tim rất giàu AST; sự gia tăng AST thường xuất hiện sớm hơn sự gia tăng ALT.
- Tăng vừa phải nồng độ AST huyết thanh cũng có thể do nhồi máu cơ tim; rối loạn chức năng cơ tim và suy tim sau đó có thể làm phức tạp việc giải thích nồng độ AST tăng. Đo đồng thời nồng độ troponin huyết thanh hoặc phân đoạn MB của creatine kinase rất hữu ích trong việc chẩn đoán tổn thương cơ tim.
- Có một mối tương quan đáng kể, mặc dù yếu, giữa nồng độ aminotransferase và cả áp lực nhĩ phải và chỉ số tim. Cải thiện chức năng tim dẫn đến việc nồng độ aminotransferase huyết thanh trở lại gần mức bình thường trong 3 đến 7 ngày.
- Phosphatase kiềm
- Nồng độ phosphatase kiềm (ALP) tăng không phổ biến trong suy tim. Khi có, sự gia tăng này ở mức độ nhẹ, thường không vượt quá hai lần giới hạn trên của mức bình thường, trừ khi bệnh gan và suy tim có một nguyên nhân chung.
- Cơ chế chính xác dẫn đến tăng nồng độ ALP ở bệnh nhân bị sung huyết gan vẫn chưa được biết. Cả tắc mật trong gan do áp lực và rối loạn chức năng gan đều có thể đóng một vai trò.
- Khi tăng sản nốt tái tạo làm phức tạp thêm suy tim, kết quả xét nghiệm sinh hóa gan bất thường duy nhất có thể là nồng độ ALP huyết thanh tăng.
- Tỷ lệ chuẩn hóa quốc tế (INR)
- INR tăng ở hơn 80% bệnh nhân suy tim.
- Do đó, những bệnh nhân bị ảnh hưởng rất nhạy cảm với tác dụng của warfarin.
- Với việc điều trị thành công suy tim mạn tính, thời gian prothrombin mất 2 đến 3 tuần để trở lại bình thường.
- Trong sung huyết cấp tính, thời gian prothrombin có thể tăng nhanh gấp đôi mức bình thường, không đáp ứng với việc dùng vitamin K, và có thể trở lại bình thường nhanh chóng với việc điều trị thành công tình trạng sung huyết.
- Albumin huyết thanh
- Nồng độ albumin huyết thanh giảm vừa phải ở 30% đến 50% bệnh nhân suy tim. Nồng độ thấp hơn được thấy ở những bệnh nhân có cổ trướng và phù.
- Nồng độ albumin huyết thanh thấp có thể một phần do giảm tổng hợp ở gan và một phần do hiệu ứng pha loãng thứ phát sau giữ nước.
- Nói chung, nồng độ albumin huyết thanh không tương quan với thời gian suy tim hoặc mức độ tổn thương gan.
- Nồng độ albumin huyết thanh có thể cần hơn 1 tháng để cải thiện sau khi giải quyết được suy tim.
VIÊM GAN DO THIẾU OXY
- Những thay đổi về nồng độ các xét nghiệm sinh hóa gan trong viêm gan do thiếu oxy là đặc trưng, và chẩn đoán có thể được thực hiện bằng cách quan sát sự tiến triển của những thay đổi này:
- Tăng rõ rệt nồng độ aminotransferase huyết thanh (lên đến 100 lần mức bình thường) với AST lớn hơn ALT, xảy ra trong vòng 24 đến 48 giờ sau suy tuần hoàn cấp.
- Nồng độ aminotransferase trở lại bình thường nhanh chóng trong 3 đến 11 ngày sau khi điều trị suy tim cấp.
- Sự tăng và giảm sâu của nồng độ lactate dehydrogenase (LDH) huyết thanh, nhiều hơn so với ALT, và tỷ lệ ALT/LDH < 1,5 là điển hình hơn của viêm gan do thiếu oxy so với viêm gan do virus.
- Nồng độ phosphatase kiềm thường vẫn bình thường.
- Nồng độ bilirubin huyết thanh có thể tăng nhưng hiếm khi lớn hơn bốn lần giới hạn trên của mức bình thường.
- INR chỉ tăng nhẹ.
XƠ GAN TIM
Không có xét nghiệm sinh hóa nào phân biệt được gan sung huyết không xơ hóa với gan đã bị xơ gan tim. Do đó, xơ gan tim là một chẩn đoán lâm sàng và mô học.
RỐI LOẠN CHỨC NĂNG GAN KHI SỬ DỤNG THIẾT BỊ HỖ TRỢ THẤT TRÁI
- Ở những bệnh nhân có rối loạn chức năng gan từ trước, việc đặt một thiết bị hỗ trợ thất trái (LVAD) có thể cải thiện nồng độ các xét nghiệm sinh hóa gan, có thể liên quan đến sự dịch chuyển thể tích từ khoang lồng ngực sang tuần hoàn toàn thân, do đó cải thiện lưu lượng máu đến gan.
- Rối loạn chức năng gan cũng có thể xảy ra sau khi cấy ghép LVAD. Điều này thường do nhiều yếu tố, liên quan đến thời gian tuần hoàn ngoài cơ thể kéo dài, hạ huyết áp động mạch, sử dụng thuốc vận mạch, sự hiện diện của suy thất phải, và sự hiện diện của hội chứng đáp ứng viêm toàn thân.
- Diễn biến của rối loạn chức năng gan sau LVAD có thể được theo dõi bằng thang điểm MELD (Model for End-stage Liver Disease) đã được sửa đổi không bao gồm INR (thang điểm MELD-XI), do hạn chế bởi việc sử dụng thuốc chống đông đồng thời (xem thêm Chương 32).
Đặc điểm hình ảnh học
SIÊU ÂM DOPPLER
- Dấu hiệu đầu tiên của sung huyết gan trên siêu âm là giãn tĩnh mạch chủ dưới và tĩnh mạch gan (đường kính >6 mm) và gan to có hoặc không có cổ trướng.
- Mất dạng sóng ba pha bình thường ở tĩnh mạch chủ dưới và các tĩnh mạch gan.
- Tăng tính đập của tín hiệu tĩnh mạch cửa.
- Dạng sóng hai pha khi có xơ gan.
CHỤP CẮT LỚP VI TÍNH CÓ TIÊM THUỐC CẢN QUANG
- Mô hình gan dạng thùy, loang lổ và không đồng nhất trong một lá gan lớn.
- Tăng quang không đều quanh mạch máu hoặc tăng quang nhu mô chậm.
- Tĩnh mạch chủ dưới giãn và trào ngược sớm thuốc cản quang vào tĩnh mạch chủ dưới và các tĩnh mạch gan.
CHỤP CỘNG HƯỞNG TỪ
- Gan cho thấy một mô hình tăng quang gan dạng lưới khảm trở nên đồng nhất hơn sau 1 đến 2 phút.
- Các tĩnh mạch gan và phần trên gan của tĩnh mạch chủ dưới cho thấy sự tăng quang sớm do trào ngược từ tâm nhĩ phải.
- Tĩnh mạch cửa cho thấy sự tăng quang giảm, chậm hoặc không có.
SIÊU ÂM ĐÀN HỒI MÔ
- Siêu âm đàn hồi mô là một phương pháp đo độ cứng của gan nhanh chóng và không xâm lấn; nó là một chỉ số thay thế cho xơ hóa gan và đã được xác nhận trong bệnh gan do rượu và viêm gan virus.
- Phương pháp này kém tin cậy hơn trong việc đánh giá độ cứng của gan ở bệnh nhân suy tim do thường có béo phì và cổ trướng, mặc dù một số nghiên cứu đã báo cáo mối tương quan đáng kể giữa áp lực tĩnh mạch trung tâm và độ cứng của gan được đo bằng siêu âm đàn hồi mô.
- Định lượng cảm ứng ảo của siêu âm đàn hồi thoáng qua là một kỹ thuật mới hơn sử dụng chùm âm thanh để nén nhẹ các mô sâu hơn và hiển thị bản đồ đàn hồi của mô.
- Những thay đổi về độ cứng của gan được đo bằng phương pháp đàn hồi đã được chứng minh là có tương quan với những thay đổi trong các phép đo áp lực tĩnh mạch trung tâm và do đó có thể được sử dụng để đánh giá hiệu quả của việc điều trị suy tim.
Điều trị
CÁC BIỆN PHÁP CHUNG
- Điều trị sung huyết gan nên hướng vào vấn đề chính, đó là suy tim.
- Sự cải thiện các chỉ số sinh hóa gan thường theo sau sự cải thiện lâm sàng trừ khi đã có xơ gan tim.
- Quản lý xơ gan tim đã xác định bao gồm điều trị suy tim cũng như chọc tháo dịch cổ trướng nếu cổ trướng kháng trị.
- Việc bù albumin tiêm tĩnh mạch thường quy sau khi chọc tháo dịch là không cần thiết vì chức năng tổng hợp của gan tương đối được bảo tồn.
- Các nốt tăng sản nốt khu trú cũng có thể được tìm thấy ở những bệnh nhân bị xơ gan tim. Chẩn đoán phân biệt bao gồm các nốt tái tạo dạng nốt lớn, nốt loạn sản và ung thư biểu mô tế bào gan (HCC). Sinh thiết một nốt có thể cần thiết để xác định chẩn đoán một cách chắc chắn.
- Khi xơ gan tim đã được xác định, cần tầm soát HCC, như trong các nguyên nhân khác của xơ gan, nhưng các trường hợp HCC phát sinh trong xơ gan tim là không phổ biến.
ĐIỀU TRỊ SUY TIM BẰNG THUỐC KHI CÓ RỐI LOẠN CHỨC NĂNG GAN
Gan đóng vai trò trung tâm trong chuyển hóa thuốc; do đó, rối loạn chức năng gan do sung huyết gan có thể làm thay đổi dược động học của các loại thuốc được sử dụng để điều trị suy tim.
- Thuốc ức chế men chuyển angiotensin (ACEI)
- Đây thường là các tiền chất cần được chuyển hóa thành các chất có hoạt tính trong gan, ngoại trừ lisinopril.
- Khi có rối loạn chức năng gan, quá trình chuyển hóa tiền chất và bất hoạt thuốc có hoạt tính có thể bị giảm. Do đó, cần theo dõi thường xuyên nếu sử dụng liều thuốc thông thường.
- Thuốc đối kháng thụ thể angiotensin (ARB)
- Loại thuốc duy nhất trong nhóm này trải qua quá trình biến đổi sinh học sâu rộng là losartan. Ở những bệnh nhân suy gan, sinh khả dụng của losartan tăng gấp đôi và quá trình thải trừ giảm một nửa; do đó, liều khởi đầu có thể cần được giảm.
- Điều này không áp dụng cho valsartan hoặc irbesartan.
- Thuốc chẹn thụ thể beta
- Propranolol trải qua quá trình chuyển hóa lần đầu mạnh, và trong rối loạn chức năng gan, độ thanh thải giảm đáng kể và thời gian bán hủy của thuốc tăng lên. Do đó, có thể cần giảm liều.
- Không cần điều chỉnh liều cho tất cả các thuốc chẹn beta khác.
- Digoxin
- Digoxin không được chuyển hóa bởi gan; tuy nhiên, ở những bệnh nhân suy gan, thể tích phân bố bị giảm và do đó, có thể cần liều thấp hơn.
- Warfarin
- Warfarin có thể được chỉ định ở bệnh nhân suy tim do các biến cố huyết khối tắc mạch.
- Warfarin được chuyển hóa ở gan bởi hệ thống cytochrome P-450, và các chất chuyển hóa của nó được bài tiết qua mật.
- Cần thận trọng khi sử dụng warfarin vì quá trình chuyển hóa của nó bị giảm trong bối cảnh rối loạn chức năng gan, do đó khiến bệnh nhân có nguy cơ bị quá liều chống đông.
- Giảm tổng hợp các yếu tố đông máu ở gan sẽ làm tăng khả năng chảy máu nếu dùng thuốc chống đông.
- INR nên được theo dõi chặt chẽ.
- Việc sử dụng các thuốc chống đông tác dụng trực tiếp như dabigatran, rivaroxaban và apixaban là một thách thức trong bối cảnh này vì khó theo dõi mức độ chống đông.
- Statin
- Các thuốc ức chế men khử 3-hydroxy-3-methylglutaryl-coenzyme A (statin) đã được chứng minh là làm giảm tỷ lệ tử vong do mọi nguyên nhân ở bệnh nhân suy tim.
- Chúng cũng có thể gây tăng men gan, mặc dù viêm gan hiếm gặp.
- Liều statin nên được giảm ở những bệnh nhân đã biết có sung huyết gan để giảm khả năng bị viêm gan.
PHẪU THUẬT TIM
- Sự cải thiện lâm sàng về chức năng tim có thể rất ấn tượng sau khi điều trị dứt điểm suy tim, chẳng hạn như thay van, cắt màng ngoài tim do viêm màng ngoài tim co thắt, hoặc sửa chữa dị tật bẩm sinh.
- Tuy nhiên, xơ gan tim có hoặc không có suy gan, dẫn đến sự gia tăng đáng kể tỷ lệ tử vong chu phẫu và do đó có thể là một chống chỉ định phẫu thuật.
- Bệnh nhân xơ gan Child-Pugh A dường như dung nạp tốt với phẫu thuật tim, trong khi những bệnh nhân xơ gan Child-Pugh B hoặc C có tỷ lệ biến chứng sau mổ nặng và tử vong cao (xem Chương 32).
- Điểm Child-Turcotte-Pugh >7 có độ nhạy cao (86%) và độ đặc hiệu (92%) trong việc dự đoán tử vong sau phẫu thuật tim với tuần hoàn ngoài cơ thể và trong một nghiên cứu, nó hoạt động tốt hơn thang điểm MELD trong bối cảnh này.
- Tuần hoàn ngoài cơ thể có thể làm trầm trọng thêm bệnh đông máu có từ trước, do đó dẫn đến rối loạn chức năng tiểu cầu, tiêu sợi huyết và hạ calci máu. Bằng chứng hạn chế cho thấy các thủ thuật ít xâm lấn hơn như nong mạch, tạo hình van và các thủ thuật tái thông mạch mà không cần tuần hoàn ngoài cơ thể là thích hợp hơn ở bệnh nhân xơ gan.
GHÉP TIM
- Ở những bệnh nhân không bị xơ gan, ghép tim có thể giúp cải thiện nồng độ men gan và chức năng gan trong vòng 3 đến 12 tháng.
- Các thông số ứ mật có xu hướng cải thiện trước, với nồng độ bilirubin huyết thanh trở lại bình thường trong vòng 3 tháng.
- Nồng độ LDH và aminotransferase có thể mất đến 12 tháng để trở lại bình thường.
- Xơ gan thường được coi là một chống chỉ định đối với ghép tim. Trong một số ít trường hợp ghép tim được thực hiện ở bệnh nhân xơ gan, tỷ lệ tử vong tại bệnh viện được báo cáo là 50%. Tỷ lệ tử vong cao nhất ở những bệnh nhân có thang điểm MELD >20.
- Thang điểm MELD nên được theo dõi hàng loạt ở những bệnh nhân suy tim, xơ gan và rối loạn chức năng gan.
- Ở những bệnh nhân có chức năng gan cải thiện sau khi ghép tim, xơ gan đã được báo cáo là có thể đảo ngược 10 năm sau ghép tim.
- Tỷ lệ tử vong cao nhất ở những bệnh nhân có chẩn đoán tim khác ngoài bệnh cơ tim và ở những người đã phẫu thuật mở xương ức trước đó và có cổ trướng lượng lớn.
- Ghép tim và gan kết hợp là khả thi tại các trung tâm chuyên sâu ở những bệnh nhân được lựa chọn cẩn thận.
Tiên lượng
- Tiên lượng của rối loạn chức năng gan trong bối cảnh bệnh tim là tiên lượng của bệnh tim nền.
- Trong suy tim mạn tính, kết quả sẽ thuận lợi nếu tình trạng tim nền được điều trị và sung huyết gan được giải quyết.
- Trong viêm gan do thiếu oxy, tiên lượng thường kém. Vàng da kéo dài, đặc biệt nếu nặng, là một dấu hiệu tiên lượng xấu.
- Nồng độ bilirubin toàn phần trong huyết thanh tăng là yếu tố dự báo mạnh nhất về tử vong do mọi nguyên nhân.
- Tử vong trong viêm gan do thiếu oxy thường là do suy tim. Rối loạn gan thường có ít hoặc không có ảnh hưởng đến kết quả cuối cùng.
- Nói chung, sự hiện diện của xơ gan tim tự nó không làm thay đổi tiên lượng trừ khi phẫu thuật tim được thực hiện.
TÀI LIỆU THAM KHẢO
- Allen LA, Felker GM, Pocock S, et al. Liver function abnormalities and outcome in patients with chronic heart failure: data from the Candesartan in heart failure. Assessment of reduction in mortality and morbidity (CHARM) program. Eur J Heart Fail. 2009;11:170-177.
- Alvarez AM, Mukherjee D. Liver abnormalities in cardiac diseases and heart failure. Int J Angiol. 2011;20:135-142.
- Bignucolo A, Hillege HL, Postmus D, et al. Abnormal liver function tests in acute heart failure: relationship with clinical characteristics and outcome in the PROTECT study. Eur J Heart Fail. 2016;18:830-839.
- Dichtl W, Vogel W, Dunst KM, et al. Cardiac hepatopathy before and after heart transplantation. Transpl Int. 2005;18:697-702.
- Fouad YM, Yehia R. Hepato-cardiac disorders. World J Hepatol. 2014;6:41-54.
- Hsu RB, Chang CI, Lin FY, et al. Heart transplantation in patients with liver cirrhosis. Eur J Cardiothorac Surg. 2008;34:307-312.
- Millonig G, Friedrich S, Adolf S, et al. Liver stiffness is directly influenced by central venous pressure. J Hepatol. 2010;52:206-210.
- Møller S, Bernardi M. Interactions of the heart and the liver. Eur Heart J. 2013;34:2804-2811.
- Myers RP, Cerini R, Sayegh R, et al. Cardiac hepatopathy: clinical, hemodynamic, and histologic characteristics and correlations. Hepatology. 2003;37:393-400.
- Raichlin E, Daly RC, Rosen CB, et al. Combined heart and liver transplantation: a single-center experience. Transplantation. 2009;88:219-225.
- Samsky MD, Patel CB, deWald TA, et al. Cardiohepatic interactions in heart failure. J Am Coll Cardiol. 2013;61:2397-2405.
- Shaheen AM, Kaplan GG, Hubbard JN, et al. Morbidity and mortality following coronary artery bypass graft surgery in patients with cirrhosis: a population-based study. Liver Int. 2009;29:1141-1151.
- Shiffman ML. The liver in circulatory failure. In: Schiff ER, Sorrell MF, Maddrey WC, eds. Schiff’s Diseases of the Liver. 10th ed. Philadelphia: Lippincott Williams & Wilkins; 2006:1185-1198.
- Suman A, Barnes DS, Zein NN, et al. Predicting outcome after cardiac surgery in patients with cirrhosis: a comparison of Child-Pugh and MELD scores. Clin Gastroenterol Hepatol. 2004;2:719-723.
- Vandeursen VM, Damman K, Hillege HL, et al. Abnormal liver function in relation to hemodynamic profile in heart failure patients. J Card Fail. 2010;16:84-90.
BẢNG CHÚ GIẢI THUẬT NGỮ Y HỌC ANH-VIỆT
| STT | Thuật ngữ tiếng Anh | Phiên âm IPA | Nghĩa Tiếng Việt |
|---|---|---|---|
| 1 | Cardiac hepatopathy | /ˈkɑːrdiæk ˌhɛpəˈtɒpəθi/ | Bệnh gan tim |
| 2 | Forward heart failure | /ˈfɔːrwərd hɑːrt ˈfeɪljər/ | Suy tim cung lượng thấp (suy tim trái) |
| 3 | Backward heart failure | /ˈbækwərd hɑːrt ˈfeɪljər/ | Suy tim ứ huyết (suy tim phải) |
| 4 | Hepatomegaly | /ˌhɛpətoʊˈmɛɡəli/ | Gan to |
| 5 | Ascites | /əˈsaɪtiːz/ | Cổ trướng |
| 6 | Liver biochemical test | /ˈlɪvər ˌbaɪoʊˈkɛmɪkəl tɛst/ | Xét nghiệm sinh hóa gan |
| 7 | Hypoxic damage | /haɪˈpɒksɪk ˈdæmɪdʒ/ | Tổn thương do thiếu oxy |
| 8 | Circulatory failure | /ˈsɜːrkjələtɔːri ˈfeɪljər/ | Suy tuần hoàn |
| 9 | Serum aminotransferase | /ˈsɪərəm əˌmiːnoʊˈtrænsfəreɪs/ | Aminotransferase huyết thanh |
| 10 | Alkaline phosphatase | /ˈælkəlaɪn ˈfɒsfəteɪs/ | Phosphatase kiềm |
| 11 | Alanine aminotransferase (ALT) | /ˈælənɪn əˌmiːnoʊˈtrænsfəreɪs/ | Alanine aminotransferase (ALT) |
| 12 | Aspartate aminotransferase (AST) | /ˈæspərteɪt əˌmiːnoʊˈtrænsfəreɪs/ | Aspartate aminotransferase (AST) |
| 13 | Comorbid conditions | /ˌkoʊˈmɔːrbɪd kənˈdɪʃənz/ | Bệnh đi kèm |
| 14 | Diabetes mellitus | /ˌdaɪəˈbiːtiːs ˈmɛlɪtəs/ | Đái tháo đường |
| 15 | Steatosis | /stiːəˈtoʊsɪs/ | Thoái hóa mỡ, nhiễm mỡ |
| 16 | Nonalcoholic steatohepatitis | /ˌnɒnælkəˈhɒlɪk ˌstiːətoʊhɛpəˈtaɪtɪs/ | Viêm gan nhiễm mỡ không do rượu |
| 17 | Liver dysfunction | /ˈlɪvər dɪsˈfʌŋkʃən/ | Rối loạn chức năng gan |
| 18 | Cardiac function | /ˈkɑːrdiæk ˈfʌŋkʃən/ | Chức năng tim |
| 19 | Cardiac cirrhosis | /ˈkɑːrdiæk sɪˈroʊsɪs/ | Xơ gan tim |
| 20 | Cardiac surgery | /ˈkɑːrdiæk ˈsɜːrdʒəri/ | Phẫu thuật tim |
| 21 | Heart transplantation | /hɑːrt ˌtrænsplænˈteɪʃən/ | Ghép tim |
| 22 | Right ventricular pressure | /raɪt vɛnˈtrɪkjələr ˈprɛʃər/ | Áp lực thất phải |
| 23 | Perisinusoidal edema | /ˌpɛrɪsaɪnəˈsɔɪdəl ɪˈdiːmə/ | Phù quanh xoang gan |
| 24 | Oxygen diffusion | /ˈɒksɪdʒən dɪˈfjuːʒən/ | Khuếch tán oxy |
| 25 | Hepatocytes | /həˈpætəsaɪts/ | Tế bào gan |
| 26 | Central vein | /ˈsɛntrəl veɪn/ | Tĩnh mạch trung tâm |
| 27 | Profound hypotension | /prəˈfaʊnd ˌhaɪpoʊˈtɛnʃən/ | Hạ huyết áp nặng |
| 28 | Hepatic circulation | /hɪˈpætɪk ˌsɜːrkjəˈleɪʃən/ | Tuần hoàn gan |
| 29 | Liver architecture | /ˈlɪvər ˈɑːrkɪtɛktʃər/ | Cấu trúc gan |
| 30 | Hemodynamic changes | /ˌhiːmoʊdaɪˈnæmɪk ˈtʃeɪndʒɪz/ | Thay đổi huyết động |
| 31 | Histologic features | /ˌhɪstəˈlɒdʒɪk ˈfiːtʃərz/ | Đặc điểm mô học |
| 32 | Dual blood supply | /duːəl blʌd səˈplaɪ/ | Nguồn cung cấp máu kép |
| 33 | Portal vein | /ˈpɔːrtl veɪn/ | Tĩnh mạch cửa |
| 34 | Hepatic artery | /hɪˈpætɪk ˈɑːrtəri/ | Động mạch gan |
| 35 | Celiac axis | /ˈsiːliæk ˈæksɪs/ | Thân tạng |
| 36 | Sinusoidal pressure | /ˌsaɪnəˈsɔɪdəl ˈprɛʃər/ | Áp lực xoang gan |
| 37 | Cardiac output | /ˈkɑːrdiæk ˈaʊtpʊt/ | Cung lượng tim |
| 38 | Oxygen extraction | /ˈɒksɪdʒən ɪkˈstrækʃən/ | Chiết xuất oxy |
| 39 | Hypercapnia | /ˌhaɪpərˈkæpniə/ | Tăng CO2 máu |
| 40 | Vasodilatation | /ˌveɪzoʊˌdaɪləˈteɪʃən/ | Giãn mạch |
| 41 | Hepatic venous drainage | /hɪˈpætɪk ˈviːnəs ˈdreɪnɪdʒ/ | Dẫn lưu tĩnh mạch gan |
| 42 | Inferior vena cava | /ɪnˈfɪəriər ˈviːnə ˈkeɪvə/ | Tĩnh mạch chủ dưới |
| 43 | Right atrium | /raɪt ˈeɪtriəm/ | Tâm nhĩ phải |
| 44 | Hepatic microcirculation | /hɪˈpætɪk ˌmaɪkroʊˌsɜːrkjəˈleɪʃən/ | Vi tuần hoàn gan |
| 45 | Portal tracts | /ˈpɔːrtl trækts/ | Khoảng cửa |
| 46 | Hepatic sinusoids | /hɪˈpætɪk ˈsaɪnəsɔɪdz/ | Xoang gan |
| 47 | Terminal hepatic venules | /ˈtɜːrmɪnl hɪˈpætɪk ˈvɛnjuːlz/ | Tiểu tĩnh mạch gan tận cùng |
| 48 | Endothelial cells | /ˌɛndoʊˈθiːliəl sɛlz/ | Tế bào nội mô |
| 49 | Kupffer cells | /ˈkʊpfər sɛlz/ | Tế bào Kupffer |
| 50 | Basement membrane | /ˈbeɪsmənt ˈmɛmbreɪn/ | Màng đáy |
| 51 | Hydrostatic pressure | /ˌhaɪdroʊˈstætɪk ˈprɛʃər/ | Áp suất thủy tĩnh |
| 52 | Interstitial space (space of Disse) | /ˌɪntərˈstɪʃəl speɪs (speɪs əv ˈdɪsə)/ | Khoang kẽ (khoang Disse) |
| 53 | Erythrocytes | /ɪˈrɪθrəsaɪts/ | Hồng cầu |
| 54 | Liver histology | /ˈlɪvər hɪsˈtɒlədʒi/ | Mô học gan |
| 55 | Lobule | /ˈlɒbjuːl/ | Tiểu thùy |
| 56 | Connective tissue stroma | /kəˈnɛktɪv ˈtɪʃuː ˈstroʊmə/ | Mô đệm liên kết |
| 57 | Acinus | /ˈæsɪnəs/ | Nang gan |
| 58 | Parenchymal cells | /pəˈrɛŋkɪməl sɛlz/ | Tế bào nhu mô |
| 59 | Zones of Rappaport | /zoʊnz əv ˈræpəpɔːrt/ | Các vùng của Rappaport |
| 60 | Afferent blood vessels | /ˈæfərənt blʌd ˈvɛsəlz/ | Mạch máu đến |
| 61 | Oxygen tension | /ˈɒksɪdʒən ˈtɛnʃən/ | Nồng độ oxy |
| 62 | Hepatotoxic injury | /ˌhɛpətoʊˈtɒksɪk ˈɪndʒəri/ | Tổn thương do độc tố gan |
| 63 | Pathophysiology | /ˌpæθoʊˌfɪziˈɒlədʒi/ | Sinh lý bệnh |
| 64 | Hepatic ischemia | /hɪˈpætɪk ɪˈskiːmiə/ | Thiếu máu cục bộ gan |
| 65 | Venous engorgement | /ˈviːnəs ɛnˈɡɔːrdʒmənt/ | Ứ máu tĩnh mạch |
| 66 | Hepatic congestion | /hɪˈpætɪk kənˈdʒɛstʃən/ | Sung huyết gan |
| 67 | Cellular hypoxia | /ˈsɛljələr haɪˈpɒksiə/ | Thiếu oxy tế bào |
| 68 | Arterial oxygen saturation | /ɑːrˈtɪəriəl ˈɒksɪdʒən ˌsætʃəˈreɪʃən/ | Độ bão hòa oxy động mạch |
| 69 | Chronic passive congestion | /ˈkrɒnɪk ˈpæsɪv kənˈdʒɛstʃən/ | Ứ huyết thụ động mạn tính |
| 70 | Hepatic venous hypertension | /hɪˈpætɪk ˈviːnəs ˌhaɪpərˈtɛnʃən/ | Tăng áp lực tĩnh mạch gan |
| 71 | Hepatic cell atrophy | /hɪˈpætɪk sɛl ˈætrəfi/ | Teo tế bào gan |
| 72 | Sinusoidal congestion | /ˌsaɪnəˈsɔɪdəl kənˈdʒɛstʃən/ | Sung huyết xoang gan |
| 73 | Inflammatory response | /ɪnˈflæmətɔːri rɪˈspɒns/ | Phản ứng viêm |
| 74 | Collagenosis | /ˌkɒlədʒɪˈnoʊsɪs/ | Bệnh collagen, lắng đọng collagen |
| 75 | Oxygen consumption | /ˈɒksɪdʒən kənˈsʌmpʃən/ | Tiêu thụ oxy |
| 76 | Galactose elimination capacity | /ɡəˈlæktoʊs ɪˌlɪmɪˈneɪʃən kəˈpæsəti/ | Khả năng thải trừ galactose |
| 77 | ATP concentrations | /ˌeɪ tiː ˈpiː ˌkɒnsənˈtreɪʃənz/ | Nồng độ ATP |
| 78 | Lactate/pyruvate ratio | /ˈlækteɪt/ˈpaɪruːveɪt ˈreɪʃioʊ/ | Tỷ lệ lactate/pyruvate |
| 79 | Tissue hypoxia | /ˈtɪʃuː haɪˈpɒksiə/ | Thiếu oxy ở mô |
| 80 | Hepatic arterial vasoconstriction | /hɪˈpætɪk ɑːrˈtɪəriəl ˌveɪzoʊkənˈstrɪkʃən/ | Co mạch động mạch gan |
| 81 | Splanchnic vasoconstriction | /ˈsplæŋknɪk ˌveɪzoʊkənˈstrɪkʃən/ | Co mạch tạng |
| 82 | Hypoperfusion | /ˌhaɪpoʊpərˈfjuːʒən/ | Giảm tưới máu |
| 83 | Mitochondrial oxidative phosphorylation | /ˌmaɪtəˈkɒndriəl ˈɒksɪdeɪtɪv ˌfɒsfɔːrɪˈleɪʃən/ | Phosphoryl hóa oxy hóa của ty thể |
| 84 | Intracellular ion homeostasis | /ˌɪntrəˈsɛljələr ˈaɪɒn ˌhoʊmiəˈsteɪsɪs/ | Cân bằng nội môi ion nội bào |
| 85 | Protein synthesis | /ˈproʊtiːn ˈsɪnθəsɪs/ | Tổng hợp protein |
| 86 | Endotoxin | /ˌɛndoʊˈtɒksɪn/ | Nội độc tố |
| 87 | Reperfusion injury | /ˌriːpərˈfjuːʒən ˈɪndʒəri/ | Tổn thương tái tưới máu |
| 88 | Reactive oxygen species | /riˈæktɪv ˈɒksɪdʒən ˈspiːʃiːz/ | Các loại oxy phản ứng |
| 89 | Ischemic hepatitis | /ɪˈskiːmɪk ˌhɛpəˈtaɪtɪs/ | Viêm gan do thiếu máu cục bộ |
| 90 | Pathology | /pəˈθɒlədʒi/ | Bệnh học |
| 91 | Macroscopic | /ˌmækroʊˈskɒpɪk/ | Đại thể |
| 92 | Nodularity | /ˌnɒdjuˈlærəti/ | Tình trạng có nốt |
| 93 | Nodular regenerative hyperplasia | /ˈnɒdʒələr riːˈdʒɛnərətɪv ˌhaɪpərˈpleɪʒə/ | Tăng sản nốt tái tạo |
| 94 | Nutmeg appearance | /ˈnʌtˌmɛɡ əˈpɪərəns/ | Hình ảnh hạt cau |
| 95 | Hemorrhagic central areas | /ˌhɛməˈrædʒɪk ˈsɛntrəl ˈɛəriəz/ | Vùng trung tâm xuất huyết |
| 96 | Periportal areas | /ˌpɛrɪˈpɔːrtl ˈɛəriəz/ | Vùng quanh cửa |
| 97 | Microscopic | /ˌmaɪkrəˈskɒpɪk/ | Vi thể |
| 98 | Histopathologic changes | /ˌhɪstoʊˌpæθəˈlɒdʒɪk ˈtʃeɪndʒɪz/ | Thay đổi mô bệnh học |
| 99 | Peliosis hepatis | /ˌpiːliˈoʊsɪs ˈhɛpətɪs/ | Bệnh gan tím (hồ máu) |
| 100 | Liver cell plates | /ˈlɪvər sɛl pleɪts/ | Bè gan |
| 101 | Lipofuscin | /ˌlaɪpoʊˈfʌsɪn/ | Lipofuscin |
| 102 | Zone 3 liver cell necrosis | /zoʊn θriː ˈlɪvər sɛl nɪˈkroʊsɪs/ | Hoại tử tế bào gan vùng 3 |
| 103 | Midzone necrosis | /ˈmɪdzoʊn nɪˈkroʊsɪs/ | Hoại tử vùng giữa |
| 104 | Bilirubin degradation | /ˌbɪlɪˈruːbɪn ˌdɛɡrəˈdeɪʃən/ | Thoái giáng bilirubin |
| 105 | Reticulin network | /rɪˈtɪkjəlɪn ˈnɛtwɜːrk/ | Mạng lưới reticulin |
| 106 | Bridging fibrosis | /ˈbrɪdʒɪŋ faɪˈbroʊsɪs/ | Xơ hóa bắc cầu |
| 107 | Reverse lobulation | /rɪˈvɜːrs ˌlɒbjəˈleɪʃən/ | Đảo ngược tiểu thùy |
| 108 | Intimal fibrosis | /ˈɪntɪməl faɪˈbroʊsɪs/ | Xơ hóa nội mạc |
| 109 | Thrombosis | /θrɒmˈboʊsɪs/ | Huyết khối |
| 110 | Fibroblast activation | /ˈfaɪbroʊblæst ˌæktɪˈveɪʃən/ | Hoạt hóa nguyên bào sợi |
| 111 | Collagen deposition | /ˈkɒlədʒən ˌdɛpəˈzɪʃən/ | Lắng đọng collagen |
| 112 | Phlebosclerosis | /ˌflɛboʊsklɪˈroʊsɪs/ | Xơ hóa tĩnh mạch |
| 113 | Epidemiology | /ˌɛpɪˌdiːmiˈɒlədʒi/ | Dịch tễ học |
| 114 | Subclinical | /ˌsʌbˈklɪnɪkəl/ | Dưới lâm sàng |
| 115 | Rheumatic valve disease | /ruːˈmætɪk vælv dɪˈziːz/ | Bệnh van tim do thấp khớp |
| 116 | Coronary artery disease | /ˈkɔːrənɛri ˈɑːrtəri dɪˈziːz/ | Bệnh động mạch vành |
| 117 | Congestive cardiomyopathy | /kənˈdʒɛstɪv ˌkɑːrdioʊmaɪˈɒpəθi/ | Bệnh cơ tim sung huyết |
| 118 | Cardiac index | /ˈkɑːrdiæk ˈɪndɛks/ | Chỉ số tim |
| 119 | Etiology | /ˌiːtiˈɒlədʒi/ | Nguyên nhân |
| 120 | Mitral stenosis | /ˈmaɪtrəl stəˈnoʊsɪs/ | Hẹp van hai lá |
| 121 | Tricuspid regurgitation | /traɪˈkʌspɪd riːˌɡɜːrdʒɪˈteɪʃən/ | Hở van ba lá |
| 122 | Constrictive pericarditis | /kənˈstrɪktɪv ˌpɛrɪkɑːrˈdaɪtɪs/ | Viêm màng ngoài tim co thắt |
| 123 | Pulmonary hypertension | /ˈpʊlmənɛri ˌhaɪpərˈtɛnʃən/ | Tăng áp động mạch phổi |
| 124 | Cor pulmonale | /kɔːr ˌpʊlməˈnɑːli/ | Tâm phế mạn |
| 125 | Cardiomyopathy | /ˌkɑːrdioʊmaɪˈɒpəθi/ | Bệnh cơ tim |
| 126 | Hypoplastic left heart syndrome | /ˌhaɪpoʊˈplæstɪk lɛft hɑːrt ˈsɪndroʊm/ | Hội chứng thiểu sản tim trái |
| 127 | Coarctation of the aorta | /ˌkoʊɑːrkˈteɪʃən əv ði eɪˈɔːrtə/ | Hẹp eo động mạch chủ |
| 128 | Fontan procedure | /ˈfɒntæn prəˈsiːdʒər/ | Phẫu thuật Fontan |
| 129 | Atrioventricular pumps | /ˌeɪtrioʊvɛnˈtrɪkjələr pʌmps/ | Bơm nhĩ-thất |
| 130 | Acute myocardial infarction | /əˈkjuːt ˌmaɪoʊˈkɑːrdiəl ɪnˈfɑːrkʃən/ | Nhồi máu cơ tim cấp |
| 131 | Arrhythmia | /əˈrɪðmiə/ | Rối loạn nhịp tim |
| 132 | Cardiogenic shock | /ˌkɑːrdioʊˈdʒɛnɪk ʃɒk/ | Sốc tim |
| 133 | Atrial fibrillation | /ˈeɪtriəl ˌfɪbrɪˈleɪʃən/ | Rung nhĩ |
| 134 | Bacterial endocarditis | /bækˈtɪəriəl ˌɛndoʊkɑːrˈdaɪtɪs/ | Viêm nội tâm mạc nhiễm khuẩn |
| 135 | Pulmonary embolism | /ˈpʊlmənɛri ˈɛmbəlɪzəm/ | Thuyên tắc phổi |
| 136 | Respiratory failure | /ˈrɛspərətɔːri ˈfeɪljər/ | Suy hô hấp |
| 137 | Obstructive sleep apnea | /əbˈstrʌktɪv sliːp ˈæpniə/ | Ngưng thở khi ngủ do tắc nghẽn |
| 138 | Septic shock | /ˈsɛptɪk ʃɒk/ | Sốc nhiễm trùng |
| 139 | Alagille syndrome | /ˈælədʒiːl ˈsɪndroʊm/ | Hội chứng Alagille |
| 140 | Amiodarone | /əˈmiːoʊdɑːroʊn/ | Amiodarone |
| 141 | Statins | /ˈstætɪnz/ | Statin |
| 142 | Hereditary hemochromatosis | /həˈrɛdɪtɛri ˌhiːmoʊˌkroʊməˈtoʊsɪs/ | Bệnh nhiễm sắc tố sắt mô di truyền |
| 143 | Wilson disease | /ˈwɪlsən dɪˈziːz/ | Bệnh Wilson |
| 144 | Infiltrative diseases | /ɪnˈfɪltrətɪv dɪˈziːzɪz/ | Bệnh thâm nhiễm |
| 145 | Amyloidosis | /ˌæmɪlɔɪˈdoʊsɪs/ | Bệnh amyloidosis |
| 146 | Nonalcoholic fatty liver disease | /ˌnɒnælkəˈhɒlɪk ˈfæti ˈlɪvər dɪˈziːz/ | Bệnh gan nhiễm mỡ không do rượu |
| 147 | Atherosclerosis | /ˌæθəroʊskləˈroʊsɪs/ | Xơ vữa động mạch |
| 148 | Hemangioendothelioma | /hɪˌmændʒioʊˌɛndoʊˌθiːliˈoʊmə/ | U nội mô mạch máu |
| 149 | Clinical features | /ˈklɪnɪkəl ˈfiːtʃərz/ | Đặc điểm lâm sàng |
| 150 | Stigmata of liver disease | /ˈstɪɡmətə əv ˈlɪvər dɪˈziːz/ | Dấu hiệu của bệnh gan |
| 151 | Palmar erythema | /ˈpɑːmər ˌɛrɪˈθiːmə/ | Lòng bàn tay son |
| 152 | Spider telangiectasias | /ˈspaɪdər tɪˌlændʒiɛkˈteɪʒəz/ | Sao mạch |
| 153 | Hemochromatosis | /ˌhiːmoʊˌkroʊməˈtoʊsɪs/ | Bệnh nhiễm sắc tố sắt mô |
| 154 | Right upper quadrant discomfort | /raɪt ˈʌpər ˈkwɒdrənt dɪsˈkʌmfərt/ | Khó chịu hạ sườn phải |
| 155 | Liver capsule | /ˈlɪvər ˈkæpsjuːl/ | Bao gan (Bao Glisson) |
| 156 | Phrenic nerve | /ˈfrɛnɪk nɜːrv/ | Dây thần kinh hoành |
| 157 | Jaundice | /ˈdʒɔːndɪs/ | Vàng da |
| 158 | Icterus | /ˈɪktərəs/ | Vàng da |
| 159 | Hyperbilirubinemia | /ˌhaɪpərbɪlɪˌruːbɪˈniːmiə/ | Tăng bilirubin máu |
| 160 | Unconjugated bilirubin | /ˌʌnˈkɒndʒəɡeɪtɪd ˌbɪlɪˈruːbɪn/ | Bilirubin không liên hợp |
| 161 | Pulmonary infarcts | /ˈpʊlmənɛri ˈɪnfɑːrkts/ | Nhồi máu phổi |
| 162 | Conjugated bilirubin | /ˈkɒndʒəɡeɪtɪd ˌbɪlɪˈruːbɪn/ | Bilirubin liên hợp |
| 163 | Systolic pulsation | /sɪsˈtɒlɪk pʌlˈseɪʃən/ | Mạch đập tâm thu |
| 164 | Splenomegaly | /ˌspliːnoʊˈmɛɡəli/ | Lách to |
| 165 | Portal hypertension | /ˈpɔːrtl ˌhaɪpərˈtɛnʃən/ | Tăng áp lực tĩnh mạch cửa |
| 166 | Sinusoidal pressure | /ˌsaɪnəˈsɔɪdəl ˈprɛʃər/ | Áp lực xoang gan |
| 167 | Serum-ascites albumin gradient | /ˈsɪərəm-əˈsaɪtiːz ælˈbjuːmɪn ˈɡreɪdiənt/ | Chênh lệch albumin huyết thanh-dịch cổ trướng |
| 168 | Peripheral edema | /pəˈrɪfərəl ɪˈdiːmə/ | Phù ngoại vi |
| 169 | Pleural effusions | /ˈplʊərəl ɪˈfjuːʒənz/ | Tràn dịch màng phổi |
| 170 | Centrilobular necrosis | /ˌsɛntrɪˈlɒbjələr nɪˈkroʊsɪs/ | Hoại tử trung tâm tiểu thùy |
| 171 | Cerebral perfusion | /səˈriːbrəl pərˈfjuːʒən/ | Tưới máu não |
| 172 | Hepatic encephalopathy | /hɪˈpætɪk ɛnˌsɛfəˈlɒpəθi/ | Bệnh não gan |
| 173 | Hepatopulmonary syndrome | /ˌhɛpətoʊˈpʊlmənɛri ˈsɪndroʊm/ | Hội chứng gan phổi |
| 174 | Functional renal failure | /ˈfʌŋkʃənəl ˈriːnl ˈfeɪljər/ | Suy thận chức năng |
| 175 | Acute liver failure | /əˈkjuːt ˈlɪvər ˈfeɪljər/ | Suy gan cấp |
| 176 | Asterixis | /ˌæstəˈrɪksɪs/ | Run vẫy |
| 177 | Coma | /ˈkoʊmə/ | Hôn mê |
| 178 | Cholestatic pattern | /ˌkoʊlɪˈstætɪk ˈpætərn/ | Mô hình ứ mật |
| 179 | Gamma-glutamyltranspeptidase | /ˈɡæmə ˌɡluːtəˈmɪl trænspɛpˈtɪdeɪz/ | Gamma-glutamyltranspeptidase |
| 180 | Hemolysis | /hiːˈmɒlɪsɪs/ | Tan máu |
| 181 | Delta bilirubin | /ˈdɛltə ˌbɪlɪˈruːbɪn/ | Delta bilirubin |
| 182 | Troponin | /troʊˈpoʊnɪn/ | Troponin |
| 183 | Creatine kinase | /ˈkriːətɪn ˈkaɪneɪs/ | Creatine kinase |
| 184 | International normalized ratio (INR) | /ˌɪntərˈnæʃənəl ˈnɔːrməlaɪzd ˈreɪʃioʊ/ | Tỷ lệ chuẩn hóa quốc tế (INR) |
| 185 | Prothrombin time | /proʊˈθrɒmbɪn taɪm/ | Thời gian prothrombin |
| 186 | Lactate dehydrogenase (LDH) | /ˈlækteɪt ˌdiːhaɪˈdrɒdʒɪneɪs/ | Lactate dehydrogenase (LDH) |
| 187 | Left ventricular assist device (LVAD) | /lɛft vɛnˈtrɪkjələr əˈsɪst dɪˈvaɪs/ | Thiết bị hỗ trợ thất trái (LVAD) |
| 188 | Systemic inflammatory response syndrome | /sɪˈstɛmɪk ɪnˈflæmətɔːri rɪˈspɒns ˈsɪndroʊm/ | Hội chứng đáp ứng viêm toàn thân |
| 189 | Model for End-stage Liver Disease (MELD) | /ˈmɒdl fɔːr ɛnd-steɪdʒ ˈlɪvər dɪˈziːz/ | Thang điểm MELD |
| 190 | Doppler ultrasonography | /ˈdɒplər ˌʌltrəsəˈnɒɡrəfi/ | Siêu âm Doppler |
| 191 | Triphasic flow pattern | /traɪˈfeɪzɪk floʊ ˈpætərn/ | Dạng sóng ba pha |
| 192 | Pulsatility | /ˌpʌlsəˈtɪləti/ | Tính đập |
| 193 | Contrast-enhanced computed tomography | /ˈkɒntræst-ɪnˈhænst kəmˈpjuːtɪd təˈmɒɡrəfi/ | Chụp cắt lớp vi tính có tiêm thuốc cản quang |
| 194 | Magnetic resonance imaging | /mæɡˈnɛtɪk ˈrɛzənəns ˈɪmɪdʒɪŋ/ | Chụp cộng hưởng từ |
| 195 | Ultrasound elastography | /ˈʌltrəsaʊnd ɪˌlæsˈtɒɡrəfi/ | Siêu âm đàn hồi mô |
| 196 | Liver stiffness | /ˈlɪvər ˈstɪfnəs/ | Độ cứng của gan |
| 197 | Transient elastography | /ˈtrænziənt ɪˌlæsˈtɒɡrəfi/ | Siêu âm đàn hồi thoáng qua |
| 198 | Angiotensin converting enzyme (ACE) inhibitors | /ˌændʒioʊˈtɛnsɪn kənˈvɜːrtɪŋ ˈɛnzaɪm ɪnˈhɪbɪtərz/ | Thuốc ức chế men chuyển angiotensin (ACE) |
| 199 | Angiotensin receptor antagonists | /ˌændʒioʊˈtɛnsɪn rɪˈsɛptər ænˈtæɡənɪsts/ | Thuốc đối kháng thụ thể angiotensin |
| 200 | Child-Turcotte-Pugh score | /tʃaɪld-ˈtɜːrkoʊt-pjuː skɔːr/ | Thang điểm Child-Turcotte-Pugh |
