Sổ tay Hình ảnh học Nội tiết (2026). Practical Handbook of Endocrine Imaging. Copyright © 2026 by Elsevier Inc. Chủ biên: Joseph M. Pappachan, Anju Sahdev, Katherine Ordidge - Dịch và chú giải: Bs Lê Đình Sáng. Cuốn sách này được dịch và xuất bản trực tuyến trên các website yhoclamsang.net & sachyhoc.com của Thư viện Medipharm vì mục đích phi lợi nhuận.
CHƯƠNG 9. CÁC RỐI LOẠN CHỨC NĂNG TUYẾN THƯỢNG THẬN
Miriam Salibaa, Oskar Ragnarsson b,c,d và Anju Sahdev e,f
a Khoa Chẩn đoán Hình ảnh, Bệnh viện St. Bartholomew, London, Vương quốc Anh b Trung tâm Y học Phân tử và Chuyển hóa Wallenberg, Đại học Gothenburg, Gothenburg, Thụy Điển c Khoa Nội và Dinh dưỡng Lâm sàng, Đại học Gothenburg, Goteborg, Thụy Điển d Khoa Nội tiết, Bệnh viện Đại học Sahlgrenska, Goteborg, Thụy Điển e Bệnh viện St. Bartholomew, Barts Health NHS Trust, London, Vương quốc Anh f Viện Ung thư Barts, Đại học Queen Mary, London, Vương quốc Anh
9.1 Giới Thiệu
Các tuyến thượng thận (adrenal glands) sản xuất một số hormone có nhiều vai trò sinh lý khác nhau. Về mặt mô học, các tuyến thượng thận được chia thành vỏ thượng thận (adrenal cortex) và tủy thượng thận (adrenal medulla). Các hormone chính được sản xuất, các chức năng sinh lý cốt lõi và các nguyên nhân phổ biến nhất gây ra tình trạng cường chức năng (hyperfunction) được liệt kê dưới đây (Hình 9.1).
Các rối loạn chức năng tuyến thượng thận (Functional adrenal disorders) được đặc trưng bởi tình trạng sản xuất quá mức hoặc dưới mức bất kỳ loại hormone thượng thận nào. Thông thường, các rối loạn cường chức năng bắt nguồn từ các khối u lành tính (benign tumors) có khả năng sản xuất hormone tự chủ, và trong một số trường hợp là do tình trạng tăng sản tuyến thượng thận (adrenal hyperplasia). Mặc dù các khối u tuyến thượng thận ác tính (malignant adrenal tumors) có khả năng sản xuất hormone rất hiếm gặp, nhưng luôn cần phải loại trừ các khối u này ở những người bệnh có tình trạng tiết quá mức hormone tuyến thượng thận.
Quá trình sản xuất hormone tuyến thượng thận có thể bị suy yếu hoặc biến mất (suy tuyến thượng thận (adrenal insufficiency [AI])) trong các tổn thương đa dạng đối với tuyến thượng thận như các rối loạn do nhiễm trùng (ví dụ: bệnh lao, cytomegalovirus), bệnh lý thâm nhiễm (infiltrative disorders) (bao gồm di căn ung thư), bệnh tự miễn (autoimmune disorders), các rối loạn xuất huyết, hoặc phẫu thuật cắt bỏ cả hai bên. Suy tuyến thượng thận cũng có thể phát sinh do sự ức chế trục dưới đồi-tuyến yên-tuyến thượng thận (hypothalamic-pituitary adrenal [HPA] axis), các rối loạn bẩm sinh của quá trình sinh tổng hợp steroid thượng thận (congenital disorders of adrenal steroidogenesis), và sự thiếu hụt các hormone hướng thượng thận (adrenal trophic hormones) từ tuyến yên do các bệnh lý tuyến yên gây ra.
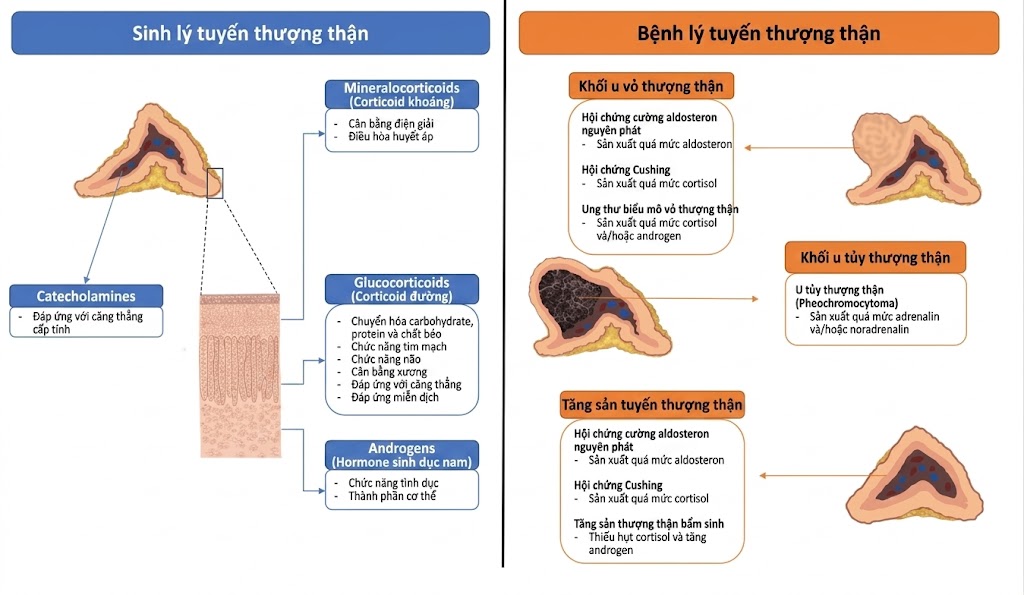
Hình 9.1 Giải phẫu tuyến thượng thận, bài tiết hormone và chức năng.
9.2 Cường Aldosterone Nguyên Phát
Cường aldosterone nguyên phát (Primary aldosteronism [PA]) là do sự sản xuất quá mức aldosterone, một loại hormone chuyển hóa muối nước (mineralocorticoid) làm tăng tái hấp thu nước và natri ở thận, đồng thời kích thích bài tiết kali qua nước tiểu. Bệnh lý PA gây ra tình trạng tăng huyết áp, và đôi khi là hạ kali máu (hypokalemia). Đây là nguyên nhân gây ra tình trạng huyết áp cao ở 4% người bệnh bị tăng huyết áp nhẹ, và 20% người bệnh bị tăng huyết áp kháng trị. Những người bệnh mắc PA có nguy cơ mắc các bệnh lý tim mạch và suy giảm chức năng thận tăng lên đáng kể, nguy cơ này có thể đảo ngược được bằng phương pháp điều trị đặc hiệu phù hợp.
Khi nghi ngờ có PA, cần phải đo lường nồng độ aldosterone và renin trong huyết tương. Vì quá trình sản xuất aldosterone trong bệnh lý PA là tự chủ, nên nồng độ của renin, chất điều hòa chính của quá trình sản xuất aldosterone, sẽ ở mức thấp hoặc bị ức chế. Do đó, đặc điểm điển hình của PA là tỷ lệ aldosterone trên renin cao. Ở những người bệnh có tỷ lệ này cao, kèm theo tăng huyết áp, hạ kali máu, renin bị ức chế, và nồng độ aldosterone trong huyết thanh lớn hơn 550 pmol/L, thì không cần phải thực hiện thêm các đánh giá hóa sinh nào khác để chẩn đoán PA. Ở những người bệnh khác, cần phải thực hiện một xét nghiệm chẩn đoán xác định (confirmatory test) (ví dụ: nghiệm pháp ức chế bằng truyền nước muối sinh lý đường tĩnh mạch (intravenous saline suppression test), nghiệm pháp nạp muối đường uống (oral salt loading test), nghiệm pháp thử thách với captopril (captopril challenge test) hoặc nghiệm pháp ức chế bằng fludrocortisone (fludrocortisone suppression test)).
Vai trò của chẩn đoán hình ảnh từ góc nhìn Nội tiết học: Chẩn đoán hình ảnh đóng một vai trò nền tảng trong quá trình đánh giá những người bệnh đã được xác định mắc PA. Khoảng 30% người bệnh có một u tuyến thượng thận lành tính (adrenal adenoma) ở một bên, và có thể được điều trị bằng phương pháp ngoại khoa là phẫu thuật cắt bỏ tuyến thượng thận một bên. Bảy mươi phần trăm mắc bệnh ở cả hai bên, do các nốt sản xuất aldosterone hai bên, và cần được điều trị nội khoa (medical treatment) bằng các thuốc đối kháng thụ thể khoáng corticoid (mineralocorticoid receptor antagonists). Để phân biệt giữa bệnh lý một bên và hai bên, việc lấy mẫu máu tĩnh mạch thượng thận (adrenal venous sampling [AVS]) hiện nay được coi là tiêu chuẩn vàng. Trong quá trình lấy mẫu máu tĩnh mạch thượng thận, các mẫu máu được thu thập từ tĩnh mạch thượng thận phải và trái, và nếu nồng độ aldosterone cao hơn từ 3 đến 4 lần ở bất kỳ bên nào, thì bệnh lý đó được coi là ở một bên. Hầu hết các u tuyến lành tính sản xuất aldosterone ở một bên đều có kích thước nhỏ hơn 1 cm và do đó không phải lúc nào cũng dễ dàng phát hiện được trên các phương tiện chẩn đoán hình ảnh. Ngoài ra, các tổn thương tuyến thượng thận nhỏ, không có chức năng hoạt động (u tuyến thượng thận phát hiện tình cờ (adrenal incidentalomas)) là khá phổ biến trong quần thể dân số chung. Do đó, chụp cắt lớp vi tính (computed tomography [CT]) và chụp cộng hưởng từ (magnetic resonance imaging [MRI]) tuyến thượng thận có độ nhạy (68%) và độ đặc hiệu (57%) rất thấp nên không thể sử dụng để xác định các u tuyến lành tính sản xuất aldosterone một bên. Một kỹ thuật chẩn đoán hình ảnh y học hạt nhân gần đây, chụp cắt lớp vi tính phát xạ positron kết hợp với 11C-metomidate (11C-metomidate positron emission tomography computed tomography [MTO]), có thể được sử dụng thay thế cho lấy mẫu máu tĩnh mạch thượng thận (AVS) để xác định vị trí của bệnh lý PA trong những trường hợp nghi ngờ mắc bệnh một bên. Độ chính xác dự kiến của MTO đối với khả năng chữa khỏi về mặt lâm sàng và hóa sinh sau phẫu thuật cắt bỏ tuyến thượng thận tương đương với độ chính xác của AVS, cho thấy đây là một phương thức chẩn đoán hình ảnh đầy hứa hẹn cho việc đánh giá bệnh lý PA, mặc dù phương pháp này hiện chỉ có sẵn ở một số ít trung tâm y tế.
9.3 Hội Chứng Cushing
Hội chứng Cushing nội sinh (Endogenous Cushing's syndrome [CS]) là một rối loạn hiếm gặp do tình trạng sản xuất cortisol mạn tính và quá mức. Tỷ lệ mắc mới (incidence) ước tính là 3 ca trên một triệu người/năm. Tám mươi phần trăm người bệnh mắc CS là phụ nữ. Các nguyên nhân phổ biến nhất của CS là u tuyến yên sản xuất adrenocorticotropin (ACTH) (ACTH-producing pituitary adenoma) (chiếm 60%-70%), các khối u thần kinh nội tiết (neuroendocrine tumors) sản xuất ACTH lạc chỗ (chiếm 10%-20%) và u tuyến lành tính tuyến thượng thận sản xuất cortisol (cortisol-producing adrenal adenoma) (chiếm 10%-20%). Các nguyên nhân ít gặp hơn nhiều là ung thư biểu mô vỏ thượng thận sản xuất cortisol (cortisol-producing adrenocortical carcinoma), tăng sản tuyến thượng thận vi nốt hai bên (bilateral micronodular adrenal hyperplasia) và tăng sản tuyến thượng thận đa nốt lớn hai bên (bilateral macronodular adrenal hyperplasia). CS là một rối loạn nghiêm trọng đi kèm nguy cơ cao mắc phải nhiều biến chứng nặng nề khác nhau như nhiễm trùng huyết, thuyên tắc phổi, đột quỵ, nhồi máu cơ tim, cũng như làm tăng tỷ lệ tử vong.
Các triệu chứng phổ biến nhất ở những người bệnh mắc CS là mệt mỏi, tăng cân và tích tụ mỡ ở vùng trung tâm. Các triệu chứng phổ biến khác bao gồm teo cơ và yếu cơ, teo da, rạn da, dễ bị bầm tím, đỏ bừng mặt, mụn trứng cá, tăng huyết áp, đái tháo đường, trầm cảm, lo âu, suy giảm nhận thức, mất ngủ, rối loạn kinh nguyệt, loãng xương, và gãy xương do loãng xương. Mức độ cường cortisol, và từ đó dẫn đến các triệu chứng và dấu hiệu đi kèm, có thể thay đổi từ nhẹ đến nặng. Vì vậy, việc thăm khám và điều trị CS kịp thời là vô cùng quan trọng.
Khi nghi ngờ mắc CS, ba phương pháp hóa sinh khác nhau, dựa trên ba đặc điểm điển hình của CS, có thể được sử dụng để đánh giá chẩn đoán:
👨⚕️ Bạn cần đăng nhập để xem tiếp. Tài khoản đọc sách Medipharm cho phép bạn đọc trực tuyến mọi nội dung có sẵn trên yhoclamsang.net, bao gồm các cuốn sách dịch, tổng quan lâm sàng, guidelines chẩn đoán và điều trị được dịch và hiệu đính bởi các bác sĩ nhiều kinh nghiệm trong từng lĩnh vực đảm bảo tính chính xác về học thuật, được chú giải thuật ngữ Anh - Việt giúp bạn vừa nâng cao kiến thức Y khoa vừa học tiếng Anh chuyên ngành một cách hiệu quả.
👩🏻🔬Bạn chưa có tài khoản đọc sách Medipharm? → ĐĂNG KÝ TẠI ĐÂY.
Hoặc nhập thông tin ĐĂNG NHẬP BÊN DƯỚI nếu đã có tài khoản đọc sách Medipharm.
LƯU Ý: Tài khoản đọc trực tuyến trên yhoclamsang.net là độc lập (cần đăng ký riêng) với tài khoản để tải sách và phần mềm trên website sachyhoc.com.
